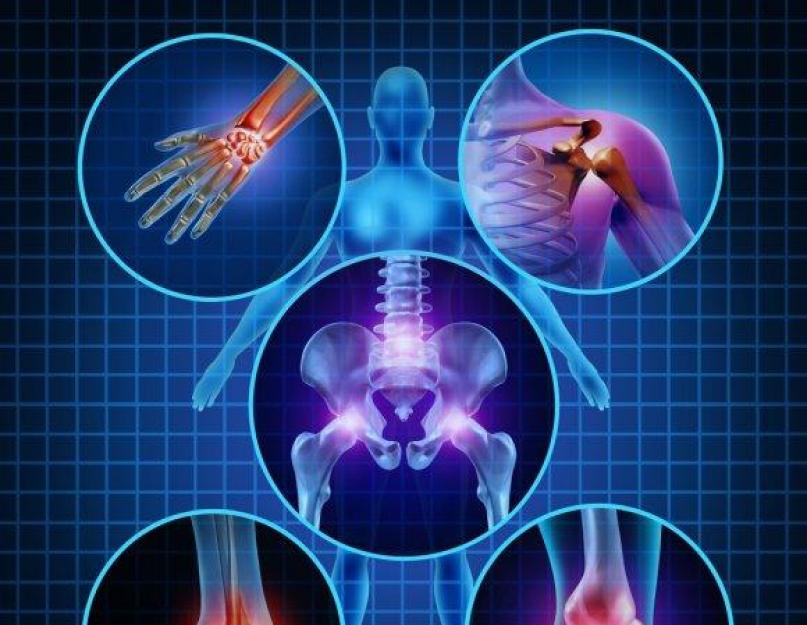
पॉलीआर्थराइटिस के नैदानिक लक्षणों में से एक रक्त में रुमेटीड कारक (आरएफ) की उपस्थिति है। ये स्वप्रतिपिंड हैं जो शरीर द्वारा अपने स्वयं के ऊतकों के विरुद्ध उत्पन्न होते हैं और जोड़ों को प्रभावित करते हैं। लेकिन 20% मामलों में, सेरोनिगेटिव पॉलीआर्थराइटिस का निदान किया जाता है, अर्थात, रक्त में आरएफ का निर्धारण किए बिना आर्टिकुलर जोड़ों को नुकसान होता है। यह सुविधा विशिष्ट नहीं बदलती है नैदानिक तस्वीररोग, लेकिन पैथोलॉजी की गंभीरता को प्रभावित करता है विभिन्न चरणइसका विकास।
गठिया में संयुक्त विकृतिरोग के सेरोनिगेटिव कोर्स के प्रकार में गंभीर जटिलताएं विकसित होने की संभावना कम होती है, जो पैथोलॉजी के "मानक" रूप में काम करने की क्षमता के पूर्ण या आंशिक नुकसान के साथ विकलांगता का कारण बन सकती है।
संधिशोथ कारक का नैदानिक मूल्य है। इसकी उपस्थिति चमड़े के नीचे के पिंड और अतिरिक्त-आर्टिकुलर जटिलताओं के गठन में योगदान करती है जो किसी भी प्रकार के पॉलीआर्थराइटिस की विशेषता है। इस घटक की अनुपस्थिति में, रोग प्रक्रिया की शुरुआत में विशिष्ट विशेषताएं देखी जाती हैं।
विकास के प्रारंभिक चरण में सेरोनिगेटिव गठिया अधिक सक्रिय है। मरीजों में गंभीर कमजोरी, तापमान में उतार-चढ़ाव, क्षेत्रीय लिम्फ नोड्स को नुकसान, वजन कम होना है।
प्रारंभ में, केवल एक जोड़ प्रभावित होता है, लेकिन फिर अन्य जोड़ प्रक्रिया में शामिल होते हैं। यह आम तौर पर स्वीकार किया जाता है कि सेरोनिगेटिव गठिया एक ऐसी बीमारी है जिसका अप्रत्याशित पाठ्यक्रम हो सकता है। सेरोपोसिटिव रूप के विपरीत, बड़े जोड़ अधिक बार प्रभावित होते हैं। रोग तीव्र रूप से शुरू होता है। धीरे-धीरे, प्रक्रिया की गतिविधि कम हो जाती है, लेकिन पैथोलॉजी छोटे जोड़ों में फैल जाती है।

इस रूप का अंतर सुबह में कठोरता और दर्द की अनुपस्थिति भी है, जो हमेशा रोगियों को किसी अन्य प्रकार के पॉलीआर्थराइटिस से चिंतित करता है। कभी-कभी ये लक्षण होते हैं आरंभिक चरणरोग और हल्के रूप में। रोग के सेरोनिगेटिव रूप में अधिक अनुकूल रोग का निदान होता है और यह संयुक्त के कार्यात्मक विकारों की कम डिग्री की विशेषता है। बाद के चरण में, उंगलियों की विकृति और जोड़ों की कठोरता की तुलना में कम आम है।
औसत पर सेरोनिगेटिव पॉलीआर्थराइटिसछह महीने के लिए, कई जोड़ रोग प्रक्रिया में शामिल होते हैं।
कारण
सेरोनिगेटिव पॉलीआर्थराइटिस का सटीक कारण स्पष्ट नहीं किया गया है। कई पूर्वगामी घटनाएं हैं जो बीमारी का कारण बन सकती हैं। आंतरिक कारकों में आनुवंशिक प्रवृत्ति शामिल है।
रोग के बाहरी कारक निम्नलिखित बिंदु हैं:
- पुरानी अधिभार और जोड़ों की चोट;
- अल्प तपावस्था;
- कोयले की धूल का साँस लेना;
- बैक्टीरिया का रोगजनक प्रभाव;
- रेट्रोवायरस, परवोवायरस और एपस्टीन-बार वायरस का अंतर्ग्रहण।
में भी रोग होता है बचपन 16 साल तक, जिसे किशोर या किशोर सेरोनिगेटिव पॉलीआर्थराइटिस के रूप में परिभाषित किया गया है।
पैथोलॉजी की विशेषताएं
सेरोनिगेटिव पॉलीआर्थराइटिस की प्रमुख विशेषताएं निम्नलिखित बिंदु हैं:
- मोनोआर्थराइटिस के विकास के साथ तीव्र शुरुआत, धीरे-धीरे सममित पॉलीआर्थराइटिस में बदल जाती है;
- प्रगतिशील विनाश और उनमें आंदोलन की सीमा के साथ कलाई के जोड़ों को सक्रिय क्षति;
- आर्टिकुलर संरचनाओं के विनाश के संभावित विकास के साथ कूल्हे जोड़ों की विकृति में प्रारंभिक भागीदारी;
- उच्चारण सामान्य लक्षणक्षेत्रीय लिम्फ नोड्स और मांसपेशियों के ऊतकों को नुकसान के साथ;
- उन्नत मामलों में नेफ्रोपैथी।
कठोरता हमेशा रोग के इस रूप के साथ नहीं होती है, लेकिन यदि यह प्रकट होती है, तो प्रारंभिक अवस्था में।
सेरोनिगेटिव होने पर, सूजन सहित रोग की विशिष्ट जटिलताएं शायद ही कभी दिखाई देती हैं। आंतरिक अंग. लेकिन एक ही समय में, चमड़े के नीचे के रुमेटीइड नोड्यूल के गठन के बिना कलाई के जोड़ को नुकसान अधिक बार नोट किया जाता है। हड्डी और कार्टिलेज टिश्यू में इरोसिव परिवर्तन, यदि वे होते हैं, हल्के होते हैं। एक्स्ट्रा-आर्टिकुलर जटिलताओं की अनुपस्थिति रोग के सेरोनिगेटिव रूप में एक महत्वपूर्ण अंतर है।
नैदानिक अभिव्यक्तियाँ
रोग एक प्रोड्रोमल अवधि से शुरू होता है जो कई हफ्तों तक रहता है। इस समय, सेरोनिगेटिव पॉलीआर्थराइटिस की निम्नलिखित विशिष्ट अभिव्यक्तियाँ नोट की जाती हैं:
- शरीर का सामान्य नशा;
- शरीर के तापमान में सबफीब्राइल संख्या में वृद्धि, शायद ही कभी 38 डिग्री तक;
- जोड़ों में आवधिक दर्द;
- भूख और वजन घटाने की कमी;
- पसीना आना;
- थकान और सामान्य कमजोरी;
- एनीमिया और सामान्य रक्त परीक्षण में ईएसआर में वृद्धि।
प्रोड्रोमल अवधि की समाप्ति के बाद, गठिया के लक्षण अपने आप बढ़ जाते हैं। घुटनों और कोहनियों में सूजन आ जाती है, पेरिआर्टिकुलर ऊतकों में सूजन आ जाती है, एक साथ दो या दो से अधिक जोड़ों में दर्द होता है।
निदान के तरीके
रोग के प्रारंभिक चरण में, रक्त में संधिशोथ कारक की अनुपस्थिति के कारण पॉलीआर्थराइटिस के इस रूप का निदान करना मुश्किल है। उसी समय, एक नैदानिक रक्त परीक्षण की उपस्थिति दर्शाता है भड़काऊ प्रक्रिया, लेकिन ल्यूकोसाइट्स की संख्या में वृद्धि और ईएसआर में वृद्धि नगण्य है। एलिसा रोग के सेरोपोसिटिव रूप की तुलना में इम्युनोग्लोबुलिन (आईजी) ए में अधिक महत्वपूर्ण वृद्धि दर्शाता है।
पॉलीआर्थराइटिस के निदान के लिए मुख्य विधि कंट्रास्ट रेडियोग्राफी है। इसका संचालन करना
- सर्वेक्षण आपको निम्नलिखित परिवर्तनों को स्थापित करने की अनुमति देता है:
- कटाव वाले लोगों पर प्रचलित एंकिलोसिव विकार;
- मेटाटार्सोफैन्जियल जोड़ों की हल्की विकृति;
- ऑस्टियोपोरोसिस की हल्की अभिव्यक्तियाँ;
- कलाई के जोड़ों को महत्वपूर्ण नुकसान;
- हाथ के छोटे जोड़ों में मामूली बदलाव।
सेरोनिगेटिव पॉलीआर्थराइटिस के मामले में, विशेषज्ञ प्रक्रिया की महत्वपूर्ण गतिविधि पर जोर देते हैं प्राथमिक अवस्थाऔर जोड़ों के प्रभावित होने पर नैदानिक अभिव्यक्तियों में गिरावट।
संदिग्ध सेरोनिगेटिव या सेरोपोसिटिव रूमेटिक पॉलीआर्थराइटिस वाले रोगियों की जांच और उपचार एक रुमेटोलॉजिस्ट द्वारा किया जाता है। निदान तीन या अधिक जोड़ों के दीर्घकालिक घाव की उपस्थिति में किया जाता है, जिसकी पुष्टि एक्स-रे परीक्षा के परिणामों से होती है।
कैसे प्रबंधित करें
निम्नलिखित घटक शामिल हैं:
- दवाई से उपचार;
- गैर-दवा के तरीके;
- आहार और व्यायाम चिकित्सा।
पूर्वानुमान में सुधार करने के लिए, रोगी को स्वस्थ जीवनशैली का नेतृत्व करने, शारीरिक अधिभार और हाइपोथर्मिया को खत्म करने और बुरी आदतों को छोड़ने की जरूरत है। रोग का पाठ्यक्रम काफी हद तक तनावपूर्ण स्थितियों से प्रभावित होता है जो कमजोर प्रतिरक्षा को प्रतिकूल रूप से प्रभावित करता है। इस संबंध में, न केवल रोगसूचक दवाएं निर्धारित की जाती हैं, बल्कि यह भी विटामिन कॉम्प्लेक्स, शामक और पुनर्स्थापनात्मक दवाएं।
 नहीं दवा से इलाजआहार शामिल है। एक कमजोर शरीर को पॉलीअनसेचुरेटेड की जरूरत होती है वसायुक्त अम्ल, जो वसायुक्त समुद्री मछली और वनस्पति तेलों में पर्याप्त मात्रा में मौजूद होते हैं। नमक और सीज़निंग की उच्च सामग्री वाले तले और अचार वाले खाद्य पदार्थों का उपयोग सीमित है।
नहीं दवा से इलाजआहार शामिल है। एक कमजोर शरीर को पॉलीअनसेचुरेटेड की जरूरत होती है वसायुक्त अम्ल, जो वसायुक्त समुद्री मछली और वनस्पति तेलों में पर्याप्त मात्रा में मौजूद होते हैं। नमक और सीज़निंग की उच्च सामग्री वाले तले और अचार वाले खाद्य पदार्थों का उपयोग सीमित है।
चिकित्सा चिकित्सा
पहली और दूसरी डिग्री के पॉलीआर्थराइटिस के उपचार के लिए, निम्नलिखित दवाओं का उपयोग किया जाता है:
- बुनियादी सूजन-रोधी दवाएं (DMARDs) - सल्फासालजीन, अज़ैथियोप्राइन, मेथोट्रेक्सेट।
- जैविक दवाएं - रिटुक्सिमाब, इन्फ्लिक्सिमाब।
- गैर-स्टेरायडल विरोधी भड़काऊ दवाएं - निमेसुलाइड, डिक्लोफेनाक, पेरासिटामोल।
- आंतरिक उपयोग और अंतःशिरा प्रशासन के लिए ग्लूकोकार्टिकोस्टेरॉइड हार्मोन - डेक्सामेथासोन, प्रेडनिसोलोन।
रोग का सेरोनिगेटिव रूप कई दवाओं के लिए प्रतिरोधी है। प्रत्येक रोगी के लिए उपचार को लगातार समायोजित और व्यक्तिगत रूप से चुना जाता है।
अधिकांश DMARDs एक मोनोथेरापी के रूप में सेरोनिगेटिव अर्थराइटिस के इलाज के लिए प्रभावी नहीं हैं, इसलिए उन्हें अक्सर NSAIDs और ग्लूकोकार्टिकोइड्स के संयोजन में निर्धारित किया जाता है। मरीजों को अक्सर महंगी दवाएं खरीदनी पड़ती हैं जो घरेलू दवा बाजार में मुश्किल से मिलती हैं।
भौतिक चिकित्सा
लक्षणों को खत्म करने और रोग की प्रगति को रोकने के लिए, फिजियोथेरेपी प्रक्रियाएं निर्धारित की जाती हैं। उनका मुख्य लक्ष्य संयुक्त के कार्य को बनाए रखना और मुख्य उपचार की प्रभावशीलता को बढ़ाना है।

निम्नलिखित फिजियोथेरेपी प्रक्रियाएं निर्धारित हैं:
- दवा वैद्युतकणसंचलन या फोनोफोरेसिस विरोधी भड़काऊ और हार्मोनल दवाओं का उपयोग कर;
- पैराफिन या ओज़ोसेराइट स्नान या अनुप्रयोग;
- यूवी थेरेपी;
- पेरिआर्टिकुलर मांसपेशियों की विद्युत उत्तेजना;
- मैग्नेटोथेरेपी;
- मालिश;
- फिजियोथेरेपी।
गंभीर लक्षणों के कम होने की अवधि के दौरान ही फिजियोथेरेपी निर्धारित की जाती है।
लोक उपचार
पारंपरिक चिकित्सा व्यंजन जोड़ों के उपचार के पूरक हैं, जिससे दर्द और जकड़न से निपटने में मदद मिलती है। वैकल्पिक उपचारनिम्नलिखित शामिल हो सकते हैं:
- हीलिंग स्नान के लिए मीठे तिपतिया घास, यारो और ओक की छाल का काढ़ा;
- बर्डॉक के पत्तों, सेंट जॉन पौधा, कोल्टसफ़ूट और वैसलीन से तैयार मलहम;
- एक सेक के लिए कैमोमाइल, हॉप्स और हॉर्स सॉरेल रूट का मिश्रण।
लोक व्यंजनों जिसमें पदार्थ को अंदर ले जाना शामिल है, को उपचार विशेषज्ञ की अनुमति के बिना उपयोग करने की अनुशंसा नहीं की जाती है।
कुछ जड़ी-बूटियाँ एलर्जी पैदा करती हैं, कभी-कभी उनमें जहरीले पदार्थ होते हैं। इसलिए, उनके अनुचित उपयोग से शरीर के जहर और पॉलीआर्थराइटिस की प्रगति हो सकती है। स्थानीय उपचार के साथ जोड़ों का इलाज करना सुरक्षित है।
निष्कर्ष
रोग के एक उदासीन रूप के रूप में सेरोनिगेटिव पॉलीआर्थराइटिस अप्रत्याशित रूप से आगे बढ़ सकता है। प्रारंभिक अवस्था में इसका पता लगाने से पॉलीआर्थराइटिस के विशिष्ट परिणामों को रोकना संभव हो जाता है। एक आनुवंशिक प्रवृत्ति के साथ, विशेषज्ञों द्वारा नियमित रूप से जांच करने की सिफारिश की जाती है, जिससे समय में पैथोलॉजिकल परिवर्तनों को नोटिस करना और पर्याप्त उपाय करना संभव हो जाएगा।
यह रोग गठिया के प्रकारों में से एक है, लेकिन केवल अंतर के साथ: रोगी के रक्त में कोई सी-रिएक्टिव प्रोटीन नहीं होता है। सेरोनिगेटिव रूमेटाइड गठियाउम्र और लिंग की परवाह किए बिना विकसित हो सकता है, और समय पर चिकित्सा की अनुपस्थिति में, विभिन्न गंभीरता की जटिलताएं संभव हैं।
सेरोनिगेटिव पॉलीआर्थराइटिस के विकास को भड़काने वाले कारक
यह रोग ऑटोइम्यून समूह से संबंधित है, जिसका अर्थ है कि प्रतिरक्षा प्रणाली ठीक से काम नहीं करती है, जब शरीर के अपने एंटीबॉडी को विदेशी माना जाता है।
ऐसी प्रतिक्रिया कई कारणों से हो सकती है, जिनमें से एक अलग प्रकृति के गठिया के लिए अनुवांशिक प्रवृत्ति पहले स्थान पर है।
दूसरे स्थान पर एक नकारात्मक पारिस्थितिक वातावरण और अंतःस्रावी ग्रंथियों की खराबी है, और तीसरा स्थान तनावपूर्ण स्थितियों, शरीर के सामान्य हाइपोथर्मिया और एलर्जी प्रतिक्रियाओं से संबंधित है। इसके अलावा, संभावना है कि 40 वर्ष से अधिक उम्र के रोगियों में सेरोनिगेटिव पॉलीआर्थराइटिस नाटकीय रूप से बढ़ जाएगा।
क्लिनिकल कोर्स की विशेषताएं
को विशेषताएँरोगों में शामिल हैं:
- सूजन आर्टिकुलर जोड़ों के एक असममित घाव के साथ है। एक नियम के रूप में, गठिया के विकास के प्रारंभिक चरण में, बड़े जोड़ (घुटने और कोहनी) रोग प्रक्रिया में शामिल होते हैं, और जैसे-जैसे रोग बढ़ता है, छोटे जोड़ (हाथ, पैर) शामिल होते हैं;
- यह पॉलीआर्थराइटिस आंदोलनों की सुबह की कठोरता के अभाव में अन्य रूपों से भिन्न होता है, और रोगी की गहन जांच के साथ, जोड़ों की कोई गंभीर विकृति नहीं होती है और संधिशोथ सभी गठिया की विशेषता होती है;
- दुर्लभ मामलों में, निदान से आंत में सूजन और वाहिकाशोथ का पता चलता है। रोग के एक जटिल पाठ्यक्रम के साथ, गुर्दे की प्रणाली के कामकाज में गड़बड़ी संभव है।
हालांकि, यह ध्यान दिया जाना चाहिए कि संधिशोथ पॉलीआर्थराइटिस अन्य रूपों की तुलना में बहुत आसान है। समय पर चिकित्सा के साथ, वसूली के लिए पूर्वानुमान अनुकूल है।
किशोर सेरोनिगेटिव पॉलीआर्थराइटिस का विकास
सेरोनिगेटिव जुवेनाइल आर्थराइटिस, जो 1 से 15 साल के बच्चों को प्रभावित करता है, ज्यादातर लड़कियों को, एक अलग समूह के रूप में चुना गया है। रोग तीव्रता से होता है, अक्सर शरीर के तापमान में तेज वृद्धि, जोड़ों में दर्दनाक सूजन और शरीर के सामान्य नशा के साथ।
सबसे पहले, किशोर गठिया सममित रूप से टखने, कोहनी, कूल्हे और घुटने के जोड़ों को प्रभावित करता है। हिलने-डुलने पर बच्चा दर्द से परेशान होता है। इसके बाद, मांसपेशी एट्रोफी, अनुबंध, और लिम्फैडेनाइटिस का उल्लेख किया जाता है।
बचपन में सेरोनिगेटिव रूप के पॉलीआर्थराइटिस का इलाज अस्पताल में बेड रेस्ट और के साथ किया जाता है दवाई से उपचार. तीव्र लक्षणों में, किशोर गठिया में एक साथ फिजियोथेरेपी और विटामिन थेरेपी के साथ एंटीहिस्टामाइन (लोराटाडिन, एरियस, आदि), साथ ही एनएसएआईडी (इबुप्रोफेन, बुटाडियोन, आदि) लेना शामिल है। ऑपरेशनअत्यंत आवश्यक होने पर ही किया जाता है।
छूट के दौरान, बच्चे को स्पा उपचार, जिमनास्टिक और मालिश के पुनर्वास पाठ्यक्रम की सिफारिश की जाती है। यह ध्यान रखना महत्वपूर्ण है कि किशोर गठिया के विकास को रोकने के लिए, उम्र और टीकाकरण कार्यक्रम के अनुसार सभी टीकाकरण करना आवश्यक है।
इलाज
सेरोनिगेटिव रुमेटीइड गठिया बुनियादी चिकित्सा और इम्यूनोसप्रेसेन्ट्स की कार्रवाई के लिए खराब रूप से उत्तरदायी है। इसके अलावा, एक प्रभावी उपचार चुनते समय, साइड इफेक्ट की संभावना को ध्यान में रखा जाना चाहिए।
पॉलीआर्थराइटिस में निम्नलिखित उपचार शामिल हैं:
- ग्लूकोकार्टिकोस्टेरॉइड्स (डेक्सामेथासोन, ट्रायमिसिनोलोन, प्रेडनिसोलोन, आदि) की नियुक्ति;
- NSAIDs (ऑर्टोफेन, डिक्लोफेनाक, इबुप्रोफेन);
- सल्फोनामाइड्स का एक समूह (सल्फ़ासालज़ीन, सालाज़ोपाइरिडाज़ीन);
- इम्यूनोसप्रेसेन्ट्स (रेमीकेड, मेथोट्रेक्सेट);
- एंटीबायोटिक्स (मिनोसाइक्लिन, एमिकैसीन)।
किसी भी पॉलीआर्थराइटिस की तरह, सेरोनिगेटिव फॉर्म एक चिकित्सीय आहार के अनिवार्य पालन के साथ-साथ जिमनास्टिक और मालिश के स्वीकार्य रूप प्रदान करता है।
यह याद रखना चाहिए कि चिकित्सा शुरू करने से पहले, डॉक्टर के साथ प्रारंभिक परामर्श की आवश्यकता होती है, जो आगे से बचने में मदद करेगा अवांछनीय परिणाम. स्व प्रवेश दवाइयाँगवारा नहीं!
lechuspinu.ru
रोग क्यों प्रकट होता है
संधिशोथ की घटना का तंत्र संयुक्त की सतहों पर क्षरण की उपस्थिति है, जो रोग के विकास के दौरान जोड़ों के विरूपण और विनाश की ओर जाता है।
यह समझने के लिए कि संधिशोथ और प्रभावित जोड़ क्या दिखते हैं, आप फोटो देख सकते हैं। फिलहाल, रोग की एटियलजि अभी तक पूरी तरह से समझ में नहीं आई है। यह केवल निश्चित रूप से ज्ञात है कि संधिशोथ के कारण रोगजनक ऑटोइम्यून परिवर्तनों के सभी संभावित प्रभाव हैं।
 रक्त में ल्यूकोसाइट्स का बढ़ा हुआ स्तर रोग की संक्रामक प्रकृति को इंगित करता है, यह वृद्धि से भी संकेत मिलता है ईएसआर संकेतक. ऐसे मामलों में, संक्रमण उन लोगों में प्रतिरक्षा विकार का कारण बनता है जिनके पास बीमारी के लिए अनुवांशिक पूर्वाग्रह है।
रक्त में ल्यूकोसाइट्स का बढ़ा हुआ स्तर रोग की संक्रामक प्रकृति को इंगित करता है, यह वृद्धि से भी संकेत मिलता है ईएसआर संकेतक. ऐसे मामलों में, संक्रमण उन लोगों में प्रतिरक्षा विकार का कारण बनता है जिनके पास बीमारी के लिए अनुवांशिक पूर्वाग्रह है।
संधिशोथ से पीड़ित रोगियों के शरीर में, प्रतिरक्षा परिसरों की उपस्थिति होती है जो संयुक्त ऊतकों में जमा होने की क्षमता रखते हैं, जिससे उनकी सूजन और क्षति होती है।
महत्वपूर्ण! आमवाती पॉलीआर्थराइटिस का परिणाम विकलांगता है। चिकित्सा आँकड़ों के अनुसार लगभग 70% रोगी विकलांग हो जाते हैं। इसके अलावा, विकलांगता बहुत जल्दी आती है। से जुड़ी जटिलताएं संक्रामक प्रक्रियाएंजो रूमेटोइड गठिया की पृष्ठभूमि के खिलाफ विकसित होता है और किडनी खराबअक्सर मौत का कारण होते हैं।
संधिशोथ के उपचार में दवाओं के साथ दर्द सिंड्रोम से राहत, रोग के पाठ्यक्रम को धीमा करना और सर्जिकल हस्तक्षेप से क्षति को बहाल करना शामिल है।
इसके विकास के शुरुआती चरणों में संधिशोथ का निदान उस नुकसान को कम करने की अनुमति देता है जो किशोर संधिशोथ शरीर को ला सकता है।
रोग के लक्षण महत्वपूर्ण शारीरिक परिश्रम के साथ प्रकट होते हैं। शरीर में हार्मोनल परिवर्तन के दौरान रोग के विशेष रूप से ज्वलंत लक्षण देखे जाते हैं।
सेरोनिगेटिव और सेरोपोसिटिव पॉलीआर्थराइटिस
4500 ईसा पूर्व में दफन किए गए लोगों के कंकालों पर खुदाई के दौरान संधिशोथ की खोज की गई थी। इस तथ्य को वैज्ञानिकों ने फोटो में रिकॉर्ड किया था। रोग के लक्षणों को सूचीबद्ध करने वाला दस्तावेज़ 123 ईस्वी पूर्व का है।
चिकित्सा आंकड़े दावा करते हैं कि यह बीमारी दुनिया की आबादी का लगभग 0.5-1.0% प्रभावित करती है। इसके अलावा, बुजुर्ग मरीजों में से केवल 5% ही इस बीमारी से पीड़ित हैं। इसलिए, जोड़ों के संधिशोथ को "किशोर" कहा जाता है, जो कि युवा है। यद्यपि आपको यह समझने की आवश्यकता है कि वास्तव में किशोर संधिशोथ है, जो बच्चों के जोड़ों को प्रभावित करता है।
यह विशेषता है कि यह बीमारी मानवता के आधे हिस्से में अधिक आम है। इस बीमारी से पीड़ित हर पुरुष पर औसतन तीन बीमार महिलाएं होती हैं। 30-35 वर्ष की आयु में सबसे अधिक बार रोग का निदान करें।
उपास्थि के संयोजी ऊतक की कमी के कारण जोड़ों की सूजन होती है। चूंकि रुमेटीइड गठिया एक ऑटोइम्यून बीमारी है, इसलिए तीन मुख्य कारक हैं जो रोग की शुरुआत में योगदान करते हैं।
वंशानुगत प्रवृत्ति, यानी ऑटोइम्यून प्रतिक्रियाओं को विकसित करने की एक आनुवंशिक प्रवृत्ति। सबसे अधिक बार, यह उन वाहकों में नोट किया जाता है जो MHC II वर्ग से संबंधित हैं: HLA - DR1, DR4।
संक्रामक कारक में आमवाती रोगों के ट्रिगर शामिल हैं। उनमें से बाहर खड़े हैं:
- हेपेटोवायरस - हेपेटाइटिस बी का प्रेरक एजेंट;
- पैरामाइक्सोवायरस - खसरा, कण्ठमाला और कुछ अन्य;
- रेट्रोवायरस - टी-लिफोट्रोपिक वायरस;
- दाद दाद और दाद सिंप्लेक्स के प्रेरक एजेंट हर्पीसविरस हैं।
ट्रिगर कारक। एक बच्चा जो लंबे समय तक स्तनपान करता है, वह बोतल से दूध पीने वाले शिशु की तुलना में संधिशोथ की घटना से अधिक सुरक्षित होता है।
यह देखा गया है कि जिन बच्चों को दो साल तक प्राकृतिक स्तन का दूध मिलता है, उन बच्चों में किशोर गठिया दो बार दिखाई देता है। और इस मामले में, यह सवाल नहीं उठता है कि सेरोनिगेटिव (रक्त में रुमेटीइड मार्करों की अनुपस्थिति) या सेरोपोसिटिव (रक्त में रुमेटीइड मार्कर पाए जाते हैं) जोड़ों के किशोर गठिया और इसके लक्षणों का इलाज कैसे किया जाए।
रोग के ट्रिगर रोगी के शरीर में रहने वाले आर्थ्रोजेनिक संक्रमण हैं। पॉलीआर्थराइटिस में सूजन का विकास टाइप I टी-हेल्पर्स से प्रभावित होता है। ऑटोइम्यूनाइजेशन को प्रेरित करने वाले ऑटोएन्टीजेन विश्वसनीय रूप से स्थापित नहीं किए गए हैं।
टी-लिम्फोसाइट्स की खराबी के कारण पॉलीआर्थराइटिस की संभावना केवल परिकल्पना नहीं है।
पॉलीआर्थराइटिस के लक्षण और इसके पाठ्यक्रम के प्रकार
डॉक्टर कई प्रकार के आमवाती बुखार में अंतर करते हैं। सबसे आम निम्नलिखित हैं:
- क्लासिक संस्करण। यह एक धीमे प्रवाह की विशेषता है। रोग एक साथ सभी छोटे जोड़ों को नुकसान के साथ विकसित होता है।
- रोग के दौरान, बड़े डायथ्रोसिस प्रभावित होते हैं, अक्सर यह घुटने होते हैं।
- पॉलीआर्थराइटिस का स्यूडोसेप्टिक संस्करण। रोग हाइपरहाइड्रोसिस, बुखार और वजन घटाने के साथ है।
- कलात्मक-विसरल प्रकार। गठिया के इस रूप में, रुमेटिक वास्कुलिटिस होता है, जो फेफड़े, हृदय और केंद्रीय तंत्रिका तंत्र को प्रभावित करता है।
टिप्पणी! जुवेनाइल सेरोनिगेटिव या सेरोपोसिटिव पॉलीआर्थराइटिस किसी भी जोड़ से अपना विकास शुरू कर सकता है, हालांकि निचले और ऊपरी छोरों के छोटे जोड़ सबसे अधिक प्रभावित होते हैं।
समरूपता आमतौर पर नोट की जाती है, अर्थात दोनों हाथों या पैरों के जोड़ एक साथ प्रभावित होते हैं। भड़काऊ प्रक्रिया में जितने अधिक जोड़ शामिल होते हैं, किशोर गठिया को ठीक करना उतना ही मुश्किल होता है।
जोड़ों में विकारों के अलावा, अन्य लक्षण भी हैं:
- भूख में कमी।
- सुबह के समय जोड़ों में अकड़न।
- इन्फ्लूएंजा स्थिति के प्रकार के अनुसार लक्षणों की घटना।
- कमज़ोरी।
- अवसाद।
- तेज मांसपेशियों में दर्द।
- बैठने में दर्द होना।
- उत्सर्जन संबंधी विकार लार ग्रंथियां.
sustav.info
- उपचार दृष्टिकोण
- राज्य की बारीकियां
- वर्गीकरण
- सेरोनिगेटिव प्रकार
आज तक, दवा रोगों के एक पूरे समूह की पहचान करती है, जिसका कारण शरीर की प्रतिरक्षा प्रतिक्रिया का उल्लंघन है। इस रोग प्रक्रिया के साथ, प्रतिरक्षा कोशिकाएं अपने स्वयं के ऊतकों पर हमला करना शुरू कर देती हैं, जिससे आंतरिक अंगों और ऑस्टियोआर्टिकुलर तंत्र पर गंभीर परिणाम होते हैं। रोगों के इस समूह के उपचार, रोकथाम और निदान का अध्ययन रुमेटोलॉजी नामक दवा के एक वर्ग द्वारा किया जाता है, और संधिशोथ को सबसे आम विकृति माना जाता है।
यह रोग क्या है? यह एक प्रणालीगत रोग प्रक्रिया है जो मुख्य रूप से संयोजी ऊतक को प्रभावित करती है और जोड़ों की पुरानी सूजन के साथ होती है। मूल रूप से, रूमेटाइड अर्थराइटिस इंटरफैन्जियल, मेटाकार्पोफैन्जियल, टखने, घुटने और कलाई के जोड़ों को नकारात्मक रूप से प्रभावित करता है। पैथोलॉजिकल प्रक्रिया के अंतिम चरण में, संयुक्त में गतिशीलता पूरी तरह से गायब हो सकती है। ICD-10 कोड - M05.

अब तक, उन कारणों की पहचान नहीं की गई है जो शरीर को खुद पर हमला करने का कारण बनते हैं, लेकिन ऐसे कारकों की पहचान की गई है जो प्रतिरक्षा प्रणाली में विफलताओं के विकास के जोखिम को बढ़ाते हैं। "उत्तेजक" के इस समूह में एआरवीआई शामिल है, तीव्र तोंसिल्लितिस, संक्रामक मोनोन्यूक्लियोसिस. शोध के अनुसार दुनिया की आबादी का 1% यह निदान करता है, और पुरुषों की तुलना में महिलाओं की संभावना बहुत अधिक है। 50 वर्षों के बाद रुग्णता का जोखिम काफी बढ़ जाता है और 5% तक पहुंच सकता है। बच्चों में रुमेटीइड गठिया वयस्कों की तरह आम नहीं है और आमतौर पर 16 साल की उम्र से पहले होता है।

उपचार दृष्टिकोण
रूमेटोइड गठिया का उपचार एक श्रमसाध्य कार्य है जिसके लिए आधुनिक चिकित्सकीय तरीकों और रोगियों के लिए एक व्यक्तिगत दृष्टिकोण का उपयोग करके डॉक्टर से सक्षम दृष्टिकोण की आवश्यकता होती है।
फिलहाल, इस बीमारी के लिए तीन मुख्य प्रकार के उपचार विकसित किए गए हैं:
- आवेदन औषधीय तैयारी;
- गैर-दवा उपचार;
- पुनर्वास।
चूंकि संधिशोथ एक ऑटोइम्यून बीमारी है, इसकी प्रगति को रोगजनन के दो स्तरों को प्रभावित करके ही रोका जा सकता है:
- प्रतिरक्षा प्रणाली की गतिविधि को दबाएं।
- भड़काऊ मध्यस्थों की रिहाई और संश्लेषण को रोकें।
रूमेटाइड अर्थराइटिस का इलाज कैसे करें? ऐसे रोगियों के प्रबंधन में प्रतिरक्षा गतिविधि का दमन डॉक्टर का प्राथमिक कार्य है। नियंत्रित इम्यूनोसप्रेशन एक बहुत ही मुश्किल काम है, जिसमें दूसरे स्तर की तुलना में अधिक प्रयास की आवश्यकता होती है। पहले स्तर में बुनियादी विरोधी भड़काऊ दवाओं और ग्लूकोकार्टिकोस्टेरॉइड्स का उपयोग शामिल है। भड़काऊ मध्यस्थों के उत्पादन को कम करने के लिए, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं निर्धारित की जाती हैं। रोग के दवा उपचार के समूह में दवाओं के निम्नलिखित समूह शामिल हैं:
- इम्यूनोसप्रेसिव दवाएंगतिविधि को कम करने और रोग प्रक्रिया के नैदानिक अभिव्यक्तियों को कम करने के लिए उपयोग किया जाता है। आवेदन के प्रभाव की गंभीरता महत्वहीन से कई वर्षों तक लगातार छूट में भिन्न होती है। इसके अलावा, उपचार के एक सफल पाठ्यक्रम को प्रभावित जोड़ों के विनाश को रोकने की विशेषता होगी। इस समूह की दवाएं प्रतिरक्षा सेल प्रसार की गतिविधि को दबाने में सक्षम हैं, साथ ही क्षरण प्रक्रिया के विकास में देरी भी करती हैं।
- साथ ही, आवेदन नॉन स्टेरिओडल आग रहित दवाईयह दर्द सिंड्रोम की तीव्रता में तेजी से कमी और संयुक्त गतिशीलता में सुधार की विशेषता है, जबकि प्रशासन के बाद दूसरे घंटे में प्रभाव पहले से ही महसूस किया जाता है। यह कहा जाना चाहिए कि रोगी की स्थिति में व्यक्तिपरक सुधार के बावजूद, संधिशोथ की गतिविधि कम नहीं होगी। इस समूह की दवाएं प्रभावित नहीं करती हैं मुख्य कारकरोगजनन (ऑटोइम्यून प्रक्रिया), इसलिए, उनके उपयोग के दौरान संयुक्त विनाश का निषेध नहीं देखा जाता है।
- ग्लूकोकार्टिकोस्टेरॉइड ड्रग्सप्रतिरक्षा गतिविधि के दमन और भड़काऊ मध्यस्थों के संश्लेषण में कमी दोनों को प्रभावित कर सकता है। दौरान नैदानिक अनुसंधानसंयुक्त विनाश की गंभीरता में कमी और छोटी खुराक में इन दवाओं के लंबे समय तक उपयोग के साथ रोगियों की भलाई में सुधार पर डेटा प्राप्त किया गया था। लेने के प्रभाव को अंतःशिरा या के कुछ घंटों बाद ही महसूस किया जा सकता है इंट्रामस्क्युलर इंजेक्शन. साथ ही, साइटोस्टैटिक्स और एनएसएड्स की नियुक्ति के बिना ग्लुकोकोर्टिकोस्टेरॉइड्स के साथ मोनोथेरेपी में पर्याप्त स्तर की प्रभावशीलता नहीं होती है, जिसके परिणामस्वरूप संयुक्त उपयोग की सिफारिश की जाती है।
गैर-दवा उपचार के समूह में फिजियोथेरेपी, आहार, चिकित्सीय अभ्यास शामिल हैं। इसके अलावा, रोगियों के प्रबंधन के लिए सिफारिशें एक्यूपंक्चर के लाभों का संकेत देती हैं, लेकिन आधुनिक नैदानिक अध्ययनों के परिणाम इस तकनीक की प्रभावशीलता पर संदेह करते हैं। गैर-दवा उपचार रोगियों की सामान्य भलाई में सुधार कर सकता है, लेकिन यह लक्षणों की गंभीरता को कम नहीं कर सकता है और रोग के रोगजनन को प्रभावित नहीं कर सकता है।
आर्थोपेडिक उपचार में प्रोस्थेटिक्स, ऑर्थोटिक्स और विकृत जोड़ों का सर्जिकल सुधार शामिल है। इसमें पुनर्वास उपचार भी शामिल है, जिसमें शारीरिक व्यायाम शामिल हैं जो प्रभावित जोड़ों में रक्त परिसंचरण में सुधार करते हैं। बनाए रखना इसका मुख्य लक्ष्य है कार्यात्मक गतिविधिरोगियों और जीवन की गुणवत्ता में सुधार।
महत्वपूर्ण! कहां इलाज किया जाए? एक रुमेटोलॉजिस्ट प्रणालीगत रोगों के उपचार से संबंधित है। यदि आपको संधिशोथ का संदेह है, तो आपको क्लिनिक में रुमेटोलॉजिस्ट से परामर्श करना चाहिए। जब निदान की पुष्टि हो जाती है, तो रुमेटोलॉजिकल अस्पताल के आधार पर उपचार किया जाता है। जैसे-जैसे स्थिति बढ़ती है, एक ट्रॉमेटोलॉजिस्ट और फिजियोथेरेपिस्ट के परामर्श की आवश्यकता हो सकती है।
स्पा उपचार और रियायती दवाएं
अधिमान्य दवाएं प्राप्त करने का अधिकार किसी भी नागरिक द्वारा उपयोग किया जा सकता है जिसके पास कोई विकलांगता समूह है और उसने सामाजिक सेवाओं को प्राप्त करने का अधिकार नहीं खोया है दवा की आपूर्ति. यह अधिकार सुरक्षित है संघीय विधान#178 "राज्य सहायता पर" 1999 से।
यदि रोगी के पास विकलांगता समूह नहीं है, तो रूस के स्वास्थ्य और सामाजिक विकास मंत्रालय के दिनांक 2006 नंबर 655 के आदेश से, लोगों के एक निश्चित समूह के लिए औषधीय तैयारी की एक सूची विकसित की गई है, जो आपको महत्वपूर्ण मांग करने की अनुमति देती है अपने और अपने प्रियजनों के लिए दवाएं। इस समूह में सामाजिक रूप से महत्वपूर्ण विकृतियों से पीड़ित व्यक्ति शामिल हैं। रूमेटाइड अर्थराइटिस के मरीजों को यह जानकर प्रसन्नता होगी कि उनकी बीमारी इस सूची में शामिल है, और उन्हें दवा खरीदने में सरकारी सहायता की आवश्यकता हो सकती है। अधिमान्य दवाओं की सूची में मेथोट्रेक्सेट, ग्लुकोकोर्टिकोइड्स और अन्य दवाएं शामिल हैं जो संधिशोथ के मूल उपचार से प्राप्त होती हैं। दुर्भाग्य से, बाइसिलिन, हमारे रुमेटोलॉजिस्टों द्वारा बहुत प्रिय है क्योंकि इसकी तीव्रता के विकास को रोकने की क्षमता है, इस सूची में शामिल नहीं है। अधिकांश क्षेत्रों में, क्षेत्रीय बजट में वित्तीय लागत शामिल होती है।

नि:शुल्क दवा प्राप्त करने के हकदार व्यक्तियों को औषधीय तैयारी के नुस्खे द्वारा नियंत्रित किया जाता है चिकित्सा कार्यकर्ता. किसी विशेष औषधीय एजेंट का उद्देश्य रोग की विशेषताओं, इसकी गंभीरता और पाठ्यक्रम पर निर्भर करता है।
महत्वपूर्ण! यदि, किसी भी कारण से, रोगी को मुफ्त दवाओं से वंचित किया जाता है, तो शिकायत उप-मुख्य चिकित्सक को सब्सिडी वाली दवाओं के वितरण के लिए या सीधे निवास स्थान पर चिकित्सा संस्थान के प्रमुख चिकित्सक को संबोधित की जानी चाहिए।
संधिशोथ वाले रोगियों को निर्धारित की जा सकने वाली तरजीही दवाओं की सूची:
| प्रेडनिसोलोन | आंखों में डालने की बूंदें; बाहरी उपयोग के लिए मरहम; गोलियाँ |
| methylprednisolone | गोलियाँ |
| हाइड्रोकार्टिसोन | आँख मरहम; बाहरी उपयोग के लिए मरहम; गोलियाँ |
| डेक्सामेथासोन | आंखों में डालने की बूंदें; गोलियाँ |
| methotrexate | गोलियाँ; इंजेक्शन के लिए एक समाधान तैयार करने के लिए ध्यान केंद्रित करें; स्नातक की उपाधि प्राप्त सीरिंज में इंजेक्शन के लिए समाधान |
| लेफ्लुनामोइड | लेपित गोलियां |
| sulfasalazine | गोलियाँ |
| infliximab | नसों में प्रशासन के लिए समाधान के लिए lyophilized पाउडर |
| Rituximab | जलसेक के लिए समाधान के लिए ध्यान केंद्रित करें |
| अबाटेसेप्ट | जलसेक के लिए समाधान के लिए लियोफिलिसेट |
साथ ही, वरीयता श्रेणी में शामिल नागरिक राज्य के खर्चे पर सेनेटोरियम में इलाज के लिए आवेदन कर सकते हैं। वयस्कों के लिए स्पा उपचार की अवधि 18 दिन और बच्चों के लिए 21 दिन है। ऐसे रोगियों के उपचार और पुनर्वास में विशेषज्ञता वाले संस्थानों में, एक मेनू तैयार किया जाना चाहिए जो निम्नलिखित उत्पादों के उपयोग को सीमित करता हो:
- भुना हुआ मांस;
- पालक;
- सॉसेज;
- बीन्स, बीन्स;
- सोरेल।

इसमें शामिल आहार का पालन करने की सिफारिश की जाती है अलग - अलग प्रकारमछली, सब्जियां, फल और ताजा रस। सेनेटोरियम में फिजियोथेरेपी अभ्यास (एलएफके) का प्रशिक्षक भी होना चाहिए। शारीरिक व्यायामदर्द की गंभीरता को दूर करने और रोगियों की सामान्य भलाई को सुविधाजनक बनाने की अनुमति दें।
कुछ मंचों पर, चिकित्सीय उपवास में शामिल होने, डॉ. बुबनोव्स्की के क्लिनिक पर जाने या एएसडी 2 लेने की भी सलाह दी जाती है, लेकिन इन उपचारों की प्रभावशीलता बेहद संदिग्ध है और इसे सत्यापित करने की आवश्यकता है।
उस के उपस्थित चिकित्सक से अधिमान्य सेनेटोरियम-एंड-स्पा उपचार का विवरण प्राप्त किया जाना चाहिए चिकित्सा संगठनजहां मरीज को देखा जाता है।
राज्य की बारीकियां
चूंकि संधिशोथ एक प्रणालीगत बीमारी है, इसकी कई अभिव्यक्तियाँ हैं। इनमें सामान्य कमजोरी, बुखार, लार ग्रंथियों में सूजन, अधिक पसीना आना, मांसपेशियों में शोष और आंखों को नुकसान शामिल हैं। सभी प्रकार के लक्षणों के बावजूद, मुख्य नैदानिक प्रकटन जो अधिकांश रोगियों को चिंतित करता है वह संयुक्त क्षति है।

रोग के पहले चरण में हाथ और पैर के छोटे जोड़ प्रभावित होते हैं। यह सब मेटाकार्पोफैन्जियल और कलाई के जोड़ों से शुरू होता है। रूमेटोइड गठिया के लिए, एक सममित घाव विशेषता है, जो इसे अन्य रूमेटोलॉजिकल बीमारियों से अलग करता है, उदाहरण के लिए, रेइटर सिंड्रोम। इस बीमारी को "प्रारंभिक" दर्द की उपस्थिति से भी चिह्नित किया जाता है, जो संयुक्त में सक्रिय आंदोलनों के बाद धीरे-धीरे गायब हो जाता है। जैसे-जैसे इंटरआर्टिकुलर कार्टिलेज का क्षरण बढ़ता है, शारीरिक गतिविधि के बाद भी दर्द बना रहेगा।
रुमेटीइड गठिया का एक विशिष्ट लक्षण सुबह में जोड़ों में दर्द का प्रकट होना है, जिससे दैनिक गतिविधियों (दांतों को ब्रश करना, बांधना, जूते के फीते बनाना, कंघी करना, नाश्ता तैयार करना) करना बेहद मुश्किल हो जाता है। दिन के दौरान, रोगी "डाइवर्ज" करता है, शाम को दर्द फीका पड़ने लगता है, और सुबह सब कुछ फिर से लौट आता है। भड़काऊ प्रक्रिया के चरम पर, प्रभावित जोड़ के क्षेत्र में त्वचा का लाल होना दिखाई देगा, साथ ही शरीर के अन्य हिस्सों की तुलना में थोड़ी सूजन और तापमान में वृद्धि होगी।

यदि आप बीमारी का इलाज नहीं करते हैं, तो रोग प्रक्रिया बड़े जोड़ों (घुटने, कोहनी, कंधे) तक फैल जाती है। रोग शायद ही कभी रीढ़ को प्रभावित करता है और कूल्हे के जोड़. बुनियादी दवाओं के नियमित सेवन के साथ सभी जोड़ों का एक साथ उपचार किया जाता है।
वर्गीकरण
एक्स-रे चित्र के आधार पर रुमेटीइड गठिया की गंभीरता के चरण को वर्गीकृत करने की प्रथा है:
- प्रथम चरणउंगलियों के जोड़ों के आसपास के कोमल ऊतकों के घनत्व और मोटाई में वृद्धि की विशेषता है। पेरिआर्टिकुलर ऑस्टियोपोरोसिस भी है, जो हड्डी के ऊतकों की रेडियोग्राफिक पारदर्शिता में वृद्धि के रूप में प्रकट होता है। संयुक्त स्थान का संकुचन रोग की गतिविधि और अगले चरण में आसन्न संक्रमण को इंगित करता है। इस स्तर पर रूमेटोइड गठिया का एक विशिष्ट अभिव्यक्ति हल्का या है पूर्ण अनुपस्थितिलक्षण। पहला चरण वर्षों तक चल सकता है और साथ ही रोगी को बिल्कुल परेशान नहीं करता है। इसके अलावा, यह ध्यान दिया जाना चाहिए कि ऊपर वर्णित परिवर्तन विशिष्ट नहीं हैं और अन्य रुमेटोलॉजिकल रोगों में प्रकट हो सकते हैं।
- दूसरे चरण मेंहड्डी रोग प्रक्रिया में अधिक शामिल है। रेडियोलॉजिकल रूप से, मेटाकार्पल और फलांगियल हड्डियों के एपिफेसिस के क्षेत्र में प्रबुद्धता के सिस्टिक क्षेत्र, संयुक्त स्थान की संकीर्णता में वृद्धि, हड्डियों की एक अप्रकाशित सीमांत विकृति और जोड़ों में कटाव की उपस्थिति को नोट किया जा सकता है . इस चरण को दो चरणों में विभाजित किया गया है- अपरदनशील और गैर-क्षरणीय। पहला कटाव परिवर्तन तर्जनी और मध्य उंगलियों के मेटाकार्पोफैलेंजल जोड़ों, कलाई और 5 वीं उंगली के मेटाटार्सोफैलेंजियल जोड़ों में दर्ज किया गया है। इस चरण को उदात्तीकरणों की अनुपस्थिति की विशेषता है। जोड़ों की महत्वपूर्ण विकृति और एंकिलोसिस विकसित नहीं होती है।
- तीसरे चरण मेंपिछले चरण में तय किए गए एक्स-रे संकेत बढ़ेंगे। हाथों और पैरों के अधिकांश जोड़ों में गंभीर क्षति देखी गई है। इस स्तर पर, एक महत्वपूर्ण विकृति है, साथ ही साथ कुछ जोड़ों के अव्यवस्था और उदात्तीकरण भी हैं।
- चौथा चरणतीसरे के समान लक्षण हैं, लेकिन जोड़ों के एंकिलोसिस के साथ। एंकिलोसिस एक पैथोलॉजिकल स्थिति है जिसमें आर्टिकुलर सिरों का संलयन होता है, जिसके कारण निष्क्रिय और सक्रिय दोनों तरह के मूवमेंट के लिए जोड़ स्थिर हो जाता है। एक स्पष्ट विकृति, आकार में कमी या हाथों की हड्डी के ऊतकों का विनाश भी जोड़ा जाता है।
artrozmed.ru
वैकल्पिक नाम:
पॉलीआर्थराइटिस क्रॉनिक नॉनस्पेसिफिक, इन्फेक्टार्थराइटिस
रोग कोड:
www.medsovet.info
पैथोलॉजी के कारण
Pauciarticular किशोर गठिया को एक स्व-प्रतिरक्षी बीमारी माना जाता है, इसलिए भूमिका वंशानुगत कारकशरीर में एक रोग विफलता की घटना में महान है। स्वयं की प्रतिरक्षा प्रणाली श्लेष झिल्ली की कोशिकाओं को विदेशी क्यों मानने लगती है और उनसे कैसे निपटना है यह अभी भी स्पष्ट नहीं है, लेकिन विनाशकारी तंत्र को ट्रिगर करने वाले कारकों पर विचार किया जा सकता है:
- अल्प तपावस्था;
- सूर्य और पराबैंगनी विकिरण के लंबे समय तक अनियंत्रित संपर्क;
- संयुक्त चोट;
- टीकाकरण;
- पिछले संक्रमण: जीवाणु और वायरल;
- विनिमय विकार;
- एलर्जी रोग और एनाफिलेक्सिस की प्रवृत्ति: क्विन्के की एडिमा, पित्ती, एक्जिमा, न्यूरोडर्माेटाइटिस, दमावगैरह।
रोग का प्रकट होना
चिकित्सक पॉसिआर्टिकुलर किशोर गठिया के दो उपप्रकारों के बीच अंतर करते हैं: लगातार और उन्नत, हालांकि यह विभाजन मनमाना है। वर्गीकरण पहले प्रकार के पॉसिआर्टिकुलर गठिया को अलग करता है (यह घुटने की अनिवार्य भागीदारी के साथ एक, कम अक्सर दो जोड़ों को नुकसान की विशेषता है) और दूसरा प्रकार (आंतरिक अंगों को नुकसान से जुड़े चार जोड़ों तक)। 
शुरुआत धीरे-धीरे होती है, और इसलिए, कई माता-पिता लंबे समय तक बच्चे की स्थिति में बदलाव पर ध्यान नहीं देते हैं। चूंकि पदार्पण होता है प्रारंभिक अवस्थाजब कोई बच्चा अच्छी तरह से बोलना नहीं जानता है, स्पष्ट रूप से दर्द का स्थानीयकरण करता है, अपनी भावनाओं का वर्णन करता है, तो डॉक्टर की यात्रा पहले से ही रोग की ऊंचाई पर होती है, जब संयुक्त में नशा और सूजन के लक्षण पहले आते हैं। घुटने सबसे अधिक प्रभावित होते हैं। दर्द, सूजन, त्वचा का मलिनकिरण, तापमान में स्थानीय वृद्धि इसकी विशेषता है। दर्द धीरे-धीरे बढ़ता है, बच्चा लंगड़ाता है, अंग बख्शता है, सामान्य सक्रिय खेलों से इनकार करता है, रोता है।  गैर-विशिष्ट लक्षणों में, भूख और वजन घटाने में कमी, सूजन लिम्फ नोड्स, कमजोरी, दाने, शरीर के तापमान में मामूली वृद्धि, उनींदापन और चिड़चिड़ापन हो सकता है। मस्कुलोस्केलेटल क्षेत्र की ओर से, आसन्न मांसपेशियों और टेंडन में सूजन के संक्रमण के कारण, विकसित होना संभव है हर्नियल प्रोट्रूशियंसऔर अल्सर, टेंडोनाइटिस, बर्साइटिस, आदि। आंखों और अन्य अंगों को नुकसान के लक्षण जुड़ते हैं। इसके बाद, रोग के पॉसिआर्टिकुलर रूप के साथ, विकृति, विकास मंदता और अंग छोटा होना होता है।
गैर-विशिष्ट लक्षणों में, भूख और वजन घटाने में कमी, सूजन लिम्फ नोड्स, कमजोरी, दाने, शरीर के तापमान में मामूली वृद्धि, उनींदापन और चिड़चिड़ापन हो सकता है। मस्कुलोस्केलेटल क्षेत्र की ओर से, आसन्न मांसपेशियों और टेंडन में सूजन के संक्रमण के कारण, विकसित होना संभव है हर्नियल प्रोट्रूशियंसऔर अल्सर, टेंडोनाइटिस, बर्साइटिस, आदि। आंखों और अन्य अंगों को नुकसान के लक्षण जुड़ते हैं। इसके बाद, रोग के पॉसिआर्टिकुलर रूप के साथ, विकृति, विकास मंदता और अंग छोटा होना होता है।
नैदानिक उपाय
जेआरए का पॉसिआर्टिकुलर जुवेनाइल वैरिएंट अन्य बीमारियों से अलग होना काफी मुश्किल है, क्योंकि धीमी शुरुआत, उज्ज्वल से रहित विशेषता अभिव्यक्तियाँअन्य आर्थ्रोपथियों के रूप में, तीव्र हो सकता है सांस की बीमारियोंऔर यहाँ तक कि बीमारी भी जठरांत्र पथ. निदान के लिए, करें:
- पूर्ण रक्त गणना - शरीर में एक भड़काऊ प्रतिक्रिया (ल्यूकोसाइटोसिस, ऊंचा ईएसआर, बाईं ओर सूत्र की शिफ्ट, एनीमिया) की उपस्थिति को दर्शाता है;
- पूर्ण मूत्र-विश्लेषण - संक्रमण को दूर करने में मदद करता है मूत्र तंत्रऔर गुर्दे से प्रणालीगत जटिलताओं;
- जैव रासायनिक अध्ययन: तीव्र-चरण सूजन प्रोटीन की उपस्थिति या अनुपस्थिति - सीआरपी, सेरुलोप्लास्मिन, कुल प्रोटीन, एल्ब्यूमिन, एंटीस्ट्रेप्टोलिसिन-ओ और अन्य;
- इम्यूनोलॉजिकल और साइटोलॉजिकल परीक्षा से विशिष्ट प्रतिरक्षा परिसरों, इम्युनोग्लोबुलिन, एंटीन्यूक्लियर और रूमेटाइड कारकों की उपस्थिति या अनुपस्थिति का पता चलता है;
- रेडियोग्राफी, कंप्यूटेड टोमोग्राफी - निदान की पुष्टि करें, उपास्थि और हड्डी के ऊतकों को नुकसान की डिग्री, वृद्धि की उपस्थिति, एंकिलोसिस आदि का पता चलता है।
- चुंबकीय अनुनाद या चुंबकीय परमाणु टोमोग्राफी आधुनिक तरीकाडायग्नोस्टिक्स, सभी ऊतकों में पैथोलॉजिकल परिवर्तन, फिस्टुलस, हर्निया आदि की उपस्थिति का पता चलता है।
- संयुक्त पंचर का उपयोग एक चिकित्सीय और नैदानिक विधि के रूप में किया जाता है जो तरल पदार्थ की उपस्थिति का पता लगाता है, जिससे आप सूक्ष्मजैविक परीक्षा के लिए इसका एक नमूना ले सकते हैं, साथ ही परिचय भी करा सकते हैं। औषधीय पदार्थसीधे सूजन के फोकस पर;
- जोड़ों और आंतरिक अंगों की अल्ट्रासाउंड स्कैनिंग - गुहा में प्रवाह की उपस्थिति, या अन्य अंगों में परिवर्तन और जटिलताओं की शुरुआत का पता लगाने के लिए एक सहवर्ती विधि के रूप में।
जुवेनाइल पॉसिआर्टिकुलर आर्थराइटिस के मरीजों का इलाज रुमेटोलॉजिस्ट द्वारा किया जाता है, लेकिन संकीर्ण विशेषज्ञों का परामर्श अनिवार्य है: एक नेत्र रोग विशेषज्ञ, एक न्यूरोलॉजिस्ट, एक कार्डियोलॉजिस्ट।
उपचार के तरीके
पॉसिआर्टिकुलर किशोर गठिया के लिए उपचार व्यापक होना चाहिए, जिसमें दवा समर्थन और आहार और व्यायाम खुराक दोनों शामिल हैं। इस मामले में इटियोट्रोपिक (कारण के लिए निर्देशित) चिकित्सा असंभव है, क्योंकि रोग का कारण अज्ञात है। उपयुक्त दवाएंऑटोम्यून्यून प्रतिक्रियाओं के तंत्र को प्रभावित करें, सूजन से छुटकारा पाएं, सूजन, सामान्य स्थिति में सुधार करें।

सबसे व्यापक रूप से इस्तेमाल की जाने वाली गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी) - टैबलेट, इंजेक्शन या स्थानीय बाहरी एजेंटों (मरहम, जैल, संपीड़ित) के रूप में नेमिसुलाइड, इबुप्रोफेन, नर्सोफेन, मेलॉक्सिकैम।  कभी-कभी उनका उपयोग एनाल्जेसिक (एनालगिन, बरालगिन) या ग्लूकोकार्टिकोस्टेरॉइड्स (प्रेडनिसोलोन, डेक्सामेथासोन) के संयोजन में किया जाता है।
कभी-कभी उनका उपयोग एनाल्जेसिक (एनालगिन, बरालगिन) या ग्लूकोकार्टिकोस्टेरॉइड्स (प्रेडनिसोलोन, डेक्सामेथासोन) के संयोजन में किया जाता है। 
इम्यूनोसप्रेसेन्ट्स का उपयोग एक रोगजनक चिकित्सा के रूप में किया जाता है जो किसी की अपनी कोशिकाओं और ऊतकों के आगे विनाश को रोकता है। इनमें दवाओं के कई समूह शामिल हैं:
- सोने की तैयारी - ऑरानोफिन;
- सल्फासालजीन;
- मेथोट्रेक्सेट;
- डी-पेनिसिलमाइन;
- एएनएफ अवरोधक - इफ्लिक्सिमाब, ईटनेरसेप्ट, गोलिमुमैब।
उत्तेजना के दौरान, रोगी को आराम प्रदान किया जाना चाहिए, भार धीरे-धीरे बढ़ाया जाता है, सावधानी से लगाया जाता है, व्यक्तिगत रूप से भौतिक चिकित्सा अभ्यासों का चयन किया जाता है। फिजियोथेरेपी एक अच्छा प्रभाव देती है: अल्ट्रासाउंड, मैग्नेटोथेरेपी, लेजर। छूट की अवधि के दौरान, पैराफिन या मिट्टी के साथ आवेदन दिखाए जाते हैं।
शल्य चिकित्सा संबंधी व्यवधानकेवल गंभीर विकलांग विकृति के मामलों में किया जाता है, अंगों को छोटा कर दिया जाता है।
लोकविज्ञान
मस्कुलोस्केलेटल प्रणाली के रोगों का मुकाबला करने के लिए व्यंजनों को प्राचीन काल से जाना जाता है और इसका उपयोग सहवर्ती बुनियादी चिकित्सा देखभाल के रूप में किया जा सकता है।

पूर्वानुमान और रोकथाम
JRA का पॉसिआर्टिकुलर वैरिएंट पुरानी बीमारीजिससे उबरना नामुमकिन है। लेकिन समय पर और के साथ दीर्घकालिक छूट प्राप्त करना संभव होगा उचित उपचार. ज्यादातर मामलों में पूर्वानुमान काफी अनुकूल है। बाद में बीमारी शुरू होती है, एक सौम्य पाठ्यक्रम की संभावना अधिक होती है, कम उम्र में शुरुआत के साथ, आधे रोगियों में धीरे-धीरे जटिलताएं (विकृति, संकुचन, कमी और दृष्टि की हानि) विकसित होती हैं, जिससे विकलांगता और बिगड़ती है। जीवन स्तर।
छूट प्राप्त करने के लिए, आपको चाहिए:
- इम्युनोस्टिममुलंट्स, इंटरफेरॉन लेने से बचें;
- लंबे समय तक सूरज के नीचे रहने से बचें;
- निषिद्ध पराबैंगनी विकिरण, टीकाकरण;
- एक स्वस्थ जीवन शैली का नेतृत्व करने के लिए, foci को स्वच्छ करने के लिए आवश्यक है जीर्ण संक्रमणनियमित मध्यम व्यायाम में संलग्न हों। संधिशोथ दवाओं का उपचार हाथों के गठिया के लक्षण
किशोर गठिया (जेए) अज्ञात कारण का गठिया है, जो 6 सप्ताह से अधिक समय तक रहता है, 16 वर्ष से कम उम्र के बच्चों में विकसित होता है। निदान करते समय, जोड़ों के अन्य विकृति को बाहर करना आवश्यक है (पृष्ठ 60-61 पर तालिका "किशोर गठिया का विभेदक निदान" देखें)।
जेए बच्चों में सबसे आम और सबसे अक्षम आमवाती रोगों में से एक है। जेए की घटना 16 वर्ष से कम आयु के प्रति 100,000 बच्चों में 2 से 16 के बीच होती है। विभिन्न देशों में JA की व्यापकता 0.05 से 0.6% तक है। रूसी संघ के क्षेत्र में 18 वर्ष से कम उम्र के बच्चों में जेए की व्यापकता 62.3 तक पहुंचती है, प्राथमिक घटना 16.2 प्रति 100 हजार है, जिसमें किशोरों में संबंधित आंकड़े 116.4 और 28.3 हैं, और 14 वर्ष से कम उम्र के बच्चों में - 45 .8 और 12.6। रुमेटीइड गठिया (आरए) लड़कियों में अधिक आम है। मृत्यु दर 0.5-1% के भीतर है।
वर्गीकरण
में अंतर्राष्ट्रीय वर्गीकरण X संशोधन (ICD-10) किशोर गठिया के रोग M08 में शामिल हैं:
- M08.0 -
- M08.2 -
- M08.3 -
- M08.4 - पॉसिआर्टिकुलर जुवेनाइल (किशोर) गठिया;
- M08.8 - अन्य किशोर गठिया;
- M08.9 - किशोर गठिया, अनिर्दिष्ट।
रोग के तीन और वर्गीकरण हैं: अमेरिकन कॉलेज ऑफ रूमेटोलॉजी (AKP) के जुवेनाइल रूमेटाइड आर्थराइटिस (JRA) का वर्गीकरण, रूमेटिज्म के खिलाफ यूरोपियन लीग के JXA (जुवेनाइल क्रॉनिक आर्थराइटिस) का वर्गीकरण, JIA (किशोर) का वर्गीकरण रुमेटोलॉजिकल एसोसिएशन के इंटरनेशनल लीग (टेबल 1) के इडियोपैथिक गठिया)। तुलनात्मक विशेषताएँसभी वर्गीकरण मानदंड तालिका में प्रस्तुत किए गए हैं। 2.

इलाज
1. गैर-दवा उपचार
तरीका
रोग के तेज होने की अवधि के दौरान, बच्चे का मोटर मोड सीमित होना चाहिए। स्प्लिंट लगाने के साथ जोड़ों का पूर्ण स्थिरीकरण contraindicated है, यह संकुचन के विकास में योगदान देता है, मांसपेशियों के ऊतकों का शोष, ऑस्टियोपोरोसिस का बढ़ना, त्वरित विकासएंकिलोसिस। शारीरिक व्यायाम जोड़ों की कार्यात्मक गतिविधि के संरक्षण में योगदान करते हैं। उपयोगी साइकिल चलाना, तैरना, चलना। दौड़ना, कूदना, सक्रिय खेल अवांछनीय हैं। चलते और बैठते समय सीधी मुद्रा बनाए रखने, सख्त गद्दे और पतले तकिए पर सोने की सलाह दी जाती है। मनो-भावनात्मक तनाव को सीमित करें, सूर्य के संपर्क में।
आहार
साथ खाना उच्च सामग्रीऑस्टियोपोरोसिस को रोकने के लिए कैल्शियम और विटामिन डी। कुशिंग सिंड्रोम वाले रोगियों में, कार्बोहाइड्रेट और वसा के सेवन को सीमित करने की सलाह दी जाती है, प्रोटीन आहार बेहतर होता है।
उपचारात्मक व्यायाम (LFK)
जेए के उपचार का सबसे महत्वपूर्ण घटक। जोड़ों में गति की सीमा बढ़ाने, लचीलेपन के संकुचन को खत्म करने और मांसपेशियों को बहाल करने के लिए दैनिक व्यायाम की आवश्यकता होती है। कूल्हे के जोड़ों को नुकसान के मामले में - एक आर्थोपेडिस्ट के साथ प्रारंभिक परामर्श के बाद प्रभावित अंग पर कर्षण प्रक्रियाएं, बैसाखी पर चलना। कूल्हे जोड़ों के कोक्सिटिस और सड़न रोकनेवाला परिगलन के विकास के दौरान, बैसाखी के बिना रोगी के आंदोलन को contraindicated है। रोगी की व्यक्तिगत क्षमताओं के अनुसार फिजियोथेरेपी अभ्यास किया जाना चाहिए।
आर्थोपेडिक सुधार
हल्के हटाने योग्य उपकरणों के रूप में स्थिर ऑर्थोसेस जैसे स्प्लिंट्स, स्प्लिंट, इनसोल और डायनेमिक कट। स्थैतिक ऑर्थोस के लिए, आंतरायिक स्थिरीकरण आवश्यक है - उन्हें खाली समय के दौरान पहना या पहना जाना चाहिए और व्यायाम, कक्षाओं, व्यावसायिक चिकित्सा, शौचालय के दौरान पेशी प्रणाली को उत्तेजित करने के लिए दिन के दौरान हटा दिया जाना चाहिए। छाती में गंभीर ऑस्टियोपोरोसिस के साथ और काठ क्षेत्ररीढ़ - कोर्सेट या रेक्लाइनिंग सिस्टम पहनना; ग्रीवा रीढ़ के जोड़ों को नुकसान के साथ - सिर धारक (मुलायम, कठोर)।
2. चिकित्सा उपचार
जेए के इलाज के लिए दवाओं के कई समूहों का उपयोग किया जाता है: गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी), ग्लूकोकार्टिकोइड्स (जीसी), इम्यूनोसप्रेसेन्ट्स और आनुवंशिक रूप से इंजीनियर जैविक एजेंट। एनएसएआईडी और जीसी का उपयोग जोड़ों में दर्द और सूजन को तेजी से कम करने में योगदान देता है, कार्य में सुधार करता है, लेकिन रोगियों के संयुक्त विनाश और विकलांगता की प्रगति को नहीं रोकता है। इम्यूनोसप्रेसिव और बायोलॉजिकल थेरेपी रोगियों में विनाश और विकलांगता के विकास को रोकती है।
ग्लुकोकोर्तिकोइद
पल्स थेरेपी
जेए (कार्डिटिस, न्यूमोनिटिस, पॉलीसेरोसाइटिस, हेमोफैगोसाइटिक सिंड्रोम) की गंभीर प्रणालीगत अभिव्यक्तियों के विकास के साथ जीसी की पल्स थेरेपी की जाती है।
लाभ:
- तेजी से (24 घंटे के भीतर) भड़काऊ प्रक्रिया की गतिविधि का दमन और रोग के लक्षणों से राहत;
- दवा का तेजी से उन्मूलन, अधिवृक्क ग्रंथियों का अल्पकालिक दमन, 4 सप्ताह के बाद उनके कार्य की बहाली।
परिचय योजना:
- मिथाइलप्रेडनिसोलोन की खुराक 10-20 मिलीग्राम / किग्रा प्रति प्रशासन (500 मिलीग्राम से अधिक नहीं) है;
- मिथाइलप्रेडनिसोलोन 5% ग्लूकोज समाधान या 0.9% सोडियम क्लोराइड समाधान के 200 मिलीलीटर में भंग कर दिया जाता है;
- परिचय की अवधि 30-40 मिनट;
- दवा को प्रति दिन 1 बार सुबह में प्रशासित किया जाता है;
- जीसी पल्स थेरेपी लगातार 3-5 दिनों तक की जाती है।
जीसी पल्स थेरेपी का उपयोग करते समय अवांछित प्रभाव विकसित हो सकते हैं।
आधान प्रतिकूल घटनाएं:
- पदोन्नति रक्तचाप(नरक);
- हाइपरग्लेसेमिया;
- चेहरे की लाली;
- सिरदर्द, चक्कर आना;
- स्वाद परिवर्तन;
- दिल की धड़कन;
- उत्साह।
अंतःशिरा GCs का लंबे समय तक अनुचित उपयोग गंभीर प्रतिकूल घटनाओं के विकास का कारण बनता है:
- रक्तचाप में लगातार वृद्धि;
- गंभीर स्टेरॉयड ऑस्टियोपोरोसिस। वक्ष और काठ रीढ़ में सबसे अधिक स्पष्ट। कशेरुक निकायों, संपीड़न फ्रैक्चर की ऊंचाई में कमी से प्रकट। रीढ़ की हड्डी की जड़ों के संपीड़न के लक्षणों के साथ;
- स्टेरॉयड मायोपैथी;
- पश्च सम्पुटी मोतियाबिंद;
- त्वचा में परिवर्तन (हाइपरट्रिचोसिस, प्यूरुलेंट स्किन इन्फेक्शन, स्ट्राई, स्किन ट्रॉमा, खुरदरे निशान, घाव भरने की स्थिति बिगड़ना, चेहरे और धड़ पर स्टेरॉयड मुंहासे)।
मौखिक प्रशासन के लिए हा
अधिकांश रोगियों में जीसी का तेजी से विरोधी भड़काऊ प्रभाव होता है। प्रेडनिसोलोन की उच्च खुराक (0.6 मिलीग्राम / किग्रा / दिन से अधिक) जोड़ों में तीव्र भड़काऊ परिवर्तन को रोकती है, प्रणालीगत अभिव्यक्तियों की गतिविधि को नियंत्रित करती है। हालांकि, प्रेडनिसोलोन की खुराक में कमी और इसके रद्द होने से, एक नियम के रूप में, रोग की तीव्रता बढ़ जाती है। और अधिकांश रोगियों में प्रारंभिक खुराक पर प्रेडनिसोलोन की पुन: नियुक्ति अब पर्याप्त प्रभावी नहीं है।
मौखिक प्रशासन के लिए एचए की नियुक्ति के लिए उपरोक्त संकेत के संबंध में केवल एचए के अंतःशिरा प्रशासन, इम्यूनोसप्रेसिव और जैविक दवाओं के संयोजन में या एचए के अंतःशिरा प्रशासन के बिना अप्रभावीता है।
जीसी के मौखिक प्रशासन के मामले में, प्रेडनिसोलोन की खुराक प्रति दिन 0.2-0.5 मिलीग्राम / किग्रा से अधिक नहीं होनी चाहिए, दैनिक खुराक 15 मिलीग्राम है।
छूट प्राप्त करने के बाद जीसी की अधिकतम खुराक एक महीने से अधिक नहीं ली जानी चाहिए। भविष्य में, एचए की खुराक धीरे-धीरे योजना के अनुसार एक रखरखाव के लिए कम हो जाती है, उनके बाद के रद्दीकरण के साथ। मेथोट्रेक्सेट और/या साइक्लोस्पोरिन की पर्याप्त खुराक के साथ प्रेडनिसोलोन दिया जाना चाहिए ("प्रणालीगत शुरुआत के साथ किशोर गठिया का उपचार" देखें)। कम से कम एक वर्ष के लिए रखरखाव खुराक (0.1 मिलीग्राम / किग्रा शरीर के वजन) के साथ प्रेडनिसोलोन की खुराक कम करना धीमा होना चाहिए।
मौखिक जीसी की खुराक कम करने की रणनीति।
हा खुराक में कमी की दर इसकी प्रारंभिक दैनिक खुराक पर निर्भर होनी चाहिए:
- 15 मिलीग्राम तक - 3-4 दिनों में 1.25 मिलीग्राम 1 बार कम करें;
- 15 से 10 मिलीग्राम तक - 5-7 दिनों में 1.25 मिलीग्राम 1 बार कम करें;
- 10 मिलीग्राम से 5 मिलीग्राम तक - एक वैकल्पिक कमी। सम दिनों में, बच्चा प्रारंभिक खुराक पर प्रेडनिसोलोन लेता है, विषम दिनों में - 1/8 टैबलेट कम। प्रशासन का यह तरीका 7-10 दिनों तक बना रहता है। निकासी सिंड्रोम की अनुपस्थिति में, 1/8 टैबलेट रद्द किया जा सकता है। अगले 7-10 दिनों में, बच्चा प्रेडनिसोलोन की एक स्थिर (1/8 टैबलेट को बंद करने के बाद) खुराक लेता है;
- 5 मिलीग्राम से पूर्ण वापसी तक - एक वैकल्पिक कमी। सम दिनों में, बच्चा प्रारंभिक खुराक पर प्रेडनिसोलोन लेता है, विषम दिनों में - 1/8 टैबलेट कम। प्रशासन का यह तरीका 14 दिनों तक बना रहता है। वापसी सिंड्रोम की अनुपस्थिति में, 1/8 टैबलेट रद्द किया जा सकता है। अगले 4 हफ्तों तक, बच्चा प्रेडनिसोलोन की लगातार खुराक लेता है।
प्रेडनिसोलोन की खुराक में कमी और वापसी, एक नियम के रूप में, वापसी सिंड्रोम के विकास के साथ होती है, खासकर उन रोगियों में जो इसे लंबे समय से प्राप्त कर रहे हैं। विदड्रॉअल सिंड्रोम मायलगिया, आर्थ्राल्जिया, मांसपेशियों में कंपन, बुखार, मतली, उल्टी और अवसाद से प्रकट होता है।
प्रत्याहार सिंड्रोम के लिए प्रतिस्थापन चिकित्सा के उद्देश्य से, 5 मिलीग्राम / किग्रा की खुराक पर मेथिलप्रेडनिसोलोन के अंतःशिरा प्रशासन का उपयोग किया जा सकता है।
2-4 महीने के लिए प्रेडनिसोलोन को रद्द करना, 1.0 मिलीग्राम / किग्रा और उससे अधिक की खुराक पर निर्धारित, एक चिकित्सीय प्रभाव तक पहुंचने के बाद एक प्रणालीगत शुरुआत के साथ जेए के रोगियों में contraindicated है। प्रणालीगत अभिव्यक्तियों के उन्मूलन की पृष्ठभूमि और कम से कम एक महीने तक चलने वाले इम्यूनोसप्रेसेन्ट थेरेपी के नैदानिक रूप से महत्वपूर्ण प्रभाव के खिलाफ ही जीसी की खुराक को धीरे-धीरे कम किया जा सकता है।
जीसी का लंबे समय तक उपयोग, कम मात्रा में भी, गंभीर, अक्सर प्रतिवर्ती और कुछ मामलों में अपरिवर्तनीय परिणामों के विकास का कारण बनता है। रोगी जितने लंबे समय तक जीसी लेते हैं, उनके दुष्प्रभाव उतने ही स्पष्ट होते हैं।
अवांछित घटनाएं:
- छोटा कद। 5 वर्ष से कम उम्र के बच्चों (विशेष रूप से 3 वर्ष तक) के साथ-साथ युवावस्था से पहले के बच्चों को जीसी निर्धारित करने की अनुशंसा नहीं की जाती है। एचए की नियुक्ति से विकास की पूर्ण समाप्ति हो सकती है और युवावस्था में वृद्धि का दमन हो सकता है। पॉलीआर्टिकुलर जेआरए वाले बच्चों में छोटे कद के विकसित होने की संभावना अधिक होती है;
- यौन विकास में अंतराल;
- धमनी उच्च रक्तचाप (सिस्टोलिक रक्तचाप (बीपी) में पृथक वृद्धि या सिस्टोलिक और डायस्टोलिक रक्तचाप में वृद्धि);
- स्टेरॉयड ऑस्टियोपोरोसिस। यह लंबे समय से प्रेडनिसोलोन के साथ इलाज किए गए सभी रोगियों में विकसित होता है। जीसी उपचार के दौरान हड्डी द्रव्यमान का सबसे तेजी से नुकसान उपचार की शुरुआत से पहले 6-12 महीनों के दौरान विकसित होता है। इसलिए, जीसी-प्रेरित ऑस्टियोपोरोसिस की रोकथाम जल्द से जल्द शुरू की जानी चाहिए। वक्ष और काठ रीढ़ में सबसे अधिक स्पष्ट। कशेरुक निकायों, संपीड़न फ्रैक्चर की ऊंचाई में कमी से प्रकट। रीढ़ की हड्डी की जड़ों के संपीड़न के लक्षणों के साथ;
- मोटापा। इसकी विशिष्ट विशेषताएं हैं - एक चंद्रमा के आकार का चेहरा, गर्दन, छाती, पेट, स्टेरॉयड "कूबड़" पर वसा का जमाव, हाथ और पैरों की मांसपेशियों का शोष;
- अनुपातहीन शारीरिक विकास;
- ऊपरी जठरांत्र संबंधी मार्ग में कटाव और अल्सरेटिव प्रक्रियाएं;
- स्टेरॉयड मायोपैथी;
- पश्च सम्पुटी मोतियाबिंद;
- त्वचा में परिवर्तन (हाइपरट्रिचोसिस, प्यूरुलेंट स्किन इन्फेक्शन, स्ट्राई, त्वचा का आघात, खुरदरा निशान, घाव भरने का बिगड़ना, चेहरे और धड़ पर स्टेरॉयड मुंहासे);
- हार्मोन प्रतिरोध का विकास:
- एचए की अनुरक्षण खुराक के साथ उपचार के दौरान रोग का लगातार पुनरावर्तन; - हार्मोन निर्भरता का विकास:
- जीसी की वापसी की पृष्ठभूमि के खिलाफ रोग का गहरा होना; - रोग में अनेक लक्षणों का समावेश की वापसी।
एचए का इंट्रा-आर्टिकुलर एडमिनिस्ट्रेशन
स्थानीय HA थेरेपी जोड़ों में तीव्र भड़काऊ परिवर्तन को जल्दी से रोकती है और उनकी कार्यात्मक गतिविधि को बरकरार रखती है। इंट्रा-आर्टिकुलर इंजेक्शन के लिए, लंबे समय तक चलने वाले जीसी का उपयोग किया जाता है: मिथाइलप्रेडिसिसोलोन, बीटामेथासोन, ट्रायमिसिनोलोन। ऑलिगोआर्थराइटिस के रोगियों में, इंट्रा-आर्टिकुलर एचए इंजेक्शन असमान वृद्धि को रोकते हैं निचला सिरा.
स्थानीय चिकित्सा के लिए अत्यधिक "जुनून" अस्वीकार्य है। एचए की शुरूआत एक ही संयुक्त में 3-6 महीनों में 1 बार से अधिक नहीं की जाती है। स्थानीय हा चिकित्सा की विशेषताएं यह हैं कि प्रभाव की प्रारंभिक अवधि कई हफ्तों से लेकर कई महीनों तक होती है। हालांकि, भविष्य में, सुधार की अवधि में बार-बार इंजेक्शनइम्यूनोसप्रेसिव थेरेपी के बिना दवाओं का उपयोग कम हो जाता है, और रोगी को अधिक बार इंट्रा-आर्टिकुलर पंचर की आवश्यकता होती है, जिससे जीसी थेरेपी की पारंपरिक प्रतिकूल घटनाओं का विकास होता है, जिसमें कुशिंग सिंड्रोम और गंभीर हार्मोन निर्भरता शामिल है, विशेष रूप से लंबे समय तक अभिनय करने वाले बीटामेथासोन की शुरूआत के साथ . उपयोग के लिए खुराक और संकेत तालिका में प्रस्तुत किए गए हैं। 3 और 4।

स्थानीय जीसी चिकित्सा के लिए अंतर्विरोध:
- स्थानीय या प्रणालीगत संक्रमण;
- गंभीर अस्थि विनाश;
- गंभीर पेरिआर्टिकुलर ऑस्टियोपोरोसिस;
- संयुक्त तक मुश्किल पहुंच;
- रक्त जमावट की विकृति;
- पिछले अंतःशिरा चिकित्सा की अप्रभावीता।
परिचय के बाद, शेष जोड़ों को कम से कम 48-72 घंटों के लिए आवश्यक है।
इंट्रा-आर्टिकुलर हा इंजेक्शन के दुष्प्रभाव:
- "स्टेरॉयड आर्थ्रोपैथी" और ऑस्टियोनेक्रोसिस;
- आईट्रोजेनिक संक्रमण और हेमर्थ्रोसिस;
- ऊतक शोष, लिपोडिस्ट्रॉफी, फैटी नेक्रोसिस, कैल्सीफिकेशन;
- कण्डरा टूटना;
- तंत्रिका चड्डी को नुकसान;
- "इंजेक्शन के बाद" उत्तेजना;
- एरिथेमा, गर्मी की अनुभूति।
इस संबंध में, हा के इंट्रा-आर्टिकुलर प्रशासन से बचना संभव है। एक इम्यूनोसप्रेसेन्ट और / या एक जैविक एजेंट की पर्याप्त खुराक के मामले में, आर्टिकुलर सिंड्रोम की गतिविधि, एक नियम के रूप में, 2-4 सप्ताह के उपचार के बाद कम हो जाती है, और यह 6-12 सप्ताह की चिकित्सा के बाद पूरी तरह से बंद हो जाती है। इस अवधि के लिए दर्द और जकड़न की उपस्थिति में, एनएसएआईडी, साथ ही एनएसएआईडी युक्त सामयिक मलहम और जैल को निर्धारित करने की सलाह दी जाती है।

नॉन स्टेरिओडल आग रहित दवाई
आपको सबसे ज्यादा चुनना चाहिए प्रभावी दवासर्वोत्तम सहिष्णुता के साथ। रुमेटोलॉजी में NSAIDs का उपयोग करते समय, यह याद रखना चाहिए कि विरोधी भड़काऊ प्रभाव का विकास समय में एनाल्जेसिक प्रभाव से पीछे हो जाता है। प्रशासन के बाद पहले घंटों में दर्द से राहत मिलती है, जबकि एनएसएआईडी के लगातार, नियमित उपयोग के 10-14 दिनों के बाद ही विरोधी भड़काऊ प्रभाव विकसित होता है।
उपचार सबसे कम खुराक के साथ शुरू किया जाना चाहिए, अगर अच्छी तरह से सहन किया जाता है, तो खुराक को 2-3 दिनों के बाद बढ़ाया जा सकता है। में पिछले साल काऐसी दवाओं की एकल और दैनिक खुराक बढ़ाने की प्रवृत्ति रही है जो सीमित करते हुए अच्छी तरह से सहन की जाती हैं अधिकतम खुराकएसिटाइलसैलिसिलिक एसिड, इंडोमिथैसिन, पाइरोक्सिकैम।
दीर्घकालिक उपचार के साथ, एनएसएआईडी को भोजन के बाद (रुमेटोलॉजी में) लिया जाता है। एक त्वरित एनाल्जेसिक और ज्वरनाशक प्रभाव के लिए, NSAIDs को भोजन से 30 मिनट पहले या भोजन के 2 घंटे बाद 1/2-1 गिलास पानी के साथ निर्धारित किया जाता है। 15 मिनट तक एनएसएआईडी लेने के बाद, एसोफैगिटिस को रोकने के लिए लेटने की सलाह नहीं दी जाती है। दवा लेने का समय दवाओं के कालक्रम को ध्यान में रखते हुए सबसे स्पष्ट लक्षणों के समय पर भी निर्भर हो सकता है। यह आपको कम दैनिक खुराक के साथ सबसे बड़ा प्रभाव प्राप्त करने की अनुमति देता है। सुबह की जकड़न के साथ, जितनी जल्दी हो सके तेजी से अवशोषित एनएसएआईडी लेने या रात में लंबे समय तक काम करने वाली दवाओं को निर्धारित करने की सलाह दी जाती है।
प्रति दिन शरीर के वजन के 2-3 मिलीग्राम / किग्रा की खुराक पर सबसे अधिक इस्तेमाल किया जाने वाला डाइक्लोफेनाक सोडियम। गंभीर प्रणालीगत अभिव्यक्तियों में, NSAIDs की नियुक्ति से बचा जाना चाहिए, क्योंकि वे मैक्रोफेज सक्रियण सिंड्रोम के विकास को भड़का सकते हैं। विभिन्न NSAIDs की खुराक तालिका तालिका में प्रस्तुत की गई है। 5.

NSAIDs लेते समय होने वाली सबसे विशिष्ट प्रतिकूल घटनाएँ:
- NSAID-गैस्ट्रोपैथी - अपच, गैस्ट्रोओसोफेगल रिफ्लक्स, ऊपरी जठरांत्र संबंधी मार्ग का क्षरण, गैस्ट्रिटिस, पेट के कटाव और अल्सरेटिव घाव और ग्रहणी, छोटी और बड़ी आंत, रक्तस्राव, रक्तस्राव, पेट और आंतों के अल्सर का छिद्र;
- जिगर की क्षति - ट्रांसएमिनेस और अन्य एंजाइमों की गतिविधि में वृद्धि। गंभीर मामलों में, पीलिया, हेपेटाइटिस विकसित हो सकता है;
- गुर्दे की क्षति: अंतरालीय नेफ्रैटिस - "एनाल्जेसिक नेफ्रोपैथी"। शरीर में द्रव प्रतिधारण, सूजन, रक्तचाप में वृद्धि;
- केंद्रीय तंत्रिका तंत्र की ओर से: सिरदर्द, चक्कर आना;
- हेमटोपोइएटिक प्रणाली की ओर से - अप्लास्टिक एनीमिया और एग्रानुलोसाइटोसिस का विकास;
- जमावट प्रणाली की ओर से - प्लेटलेट एकत्रीकरण का निषेध और एक मध्यम थक्कारोधी प्रभाव, रक्तस्राव विकसित हो सकता है, अधिक बार पाचन तंत्र से;
- अतिसंवेदनशीलता प्रतिक्रियाएं - एक दाने की उपस्थिति, क्विन्के की एडिमा, ब्रोन्कोस्पास्म के लक्षण, एनाफिलेक्टिक शॉक का विकास, लिएल सिंड्रोम और स्टीवंस-जॉनसन।
इम्यूनोसप्रेसिव थेरेपी
रोग के पहले 3-6 महीनों के दौरान निदान के सत्यापन के तुरंत बाद इम्यूनोस्प्रेसिव थेरेपी को विभेदित, दीर्घकालिक और निरंतर होना चाहिए। अधिकांश रोगियों में प्रतिरक्षादमनकारियों को रद्द करने से रोग की तीव्रता बढ़ जाती है।
methotrexate- फोलिक एसिड की संरचना के समान एंटीमेटाबोलाइट्स के समूह की एक दवा, एक खुराक पर निर्भर इम्यूनोसप्रेसिव और विरोधी भड़काऊ प्रभाव है। मेथोट्रेक्सेट का साइटोटोक्सिक प्रभाव 100 mg/m2/सप्ताह से ऊपर की खुराक पर होता है। रुमेटोलॉजी में, मेथोट्रेक्सेट का उपयोग 50 मिलीग्राम / मी 2 / सप्ताह से कम खुराक में किया जाता है और इसमें कमजोर इम्यूनोसप्रेसिव और अधिक स्पष्ट विरोधी भड़काऊ प्रभाव होता है। मेथोट्रेक्सेट रोग की गतिविधि को कम करता है, गतिविधि के प्रयोगशाला संकेतक, रूसी संघ में सेरोकोनवर्जन को प्रेरित करता है।
संकेत:
- किशोर (किशोर) संधिशोथ (RF+ और RF-);
- किशोर (किशोर) गठिया एक प्रणालीगत शुरुआत के साथ;
- किशोर (किशोर) पॉलीआर्थराइटिस (सेरोनिगेटिव);
- पॉसिआर्टिकुलर जुवेनाइल (किशोर) गठिया।
उपचार आहार:
- मेथोट्रेक्सेट आमतौर पर सप्ताह में एक बार (मौखिक या माता-पिता) दिया जाता है। यह इस तथ्य के कारण है कि दवा का अधिक लगातार उपयोग आमतौर पर तीव्र और पुरानी विषाक्त प्रतिक्रियाओं के विकास से जुड़ा होता है। बड़ी खुराक में मेथोट्रेक्सेट के एक साथ प्रशासन की संभावित असहिष्णुता के संबंध में, इसे 12 घंटे के अंतराल के साथ, सुबह और शाम, या सप्ताह में 2 बार आंशिक रूप से प्रशासित किया जा सकता है।
- प्रणालीगत वैरिएंट जेए वाले अधिकांश रोगियों में, 10-15 मिलीग्राम/एम 2/सप्ताह की खुराक पर मेथोट्रेक्सेट रोग की प्रणालीगत अभिव्यक्तियों की गतिविधि को महत्वपूर्ण रूप से प्रभावित नहीं करता है। जेए में प्रणालीगत शुरुआत के साथ, मेथोट्रेक्सेट का उपयोग 20-25 मिलीग्राम / मी 2 / सप्ताह की खुराक में किया जाता है, और पल्स थेरेपी के रूप में अप्रभावीता के मामले में सप्ताह में एक बार 50 मिलीग्राम / मी 2 की खुराक पर लगातार 8 सप्ताह तक किया जाता है। ; जब 9वें सप्ताह से प्रभाव प्राप्त हो जाता है, तो मेथोट्रेक्सेट को 20-25 mg/m2/सप्ताह की खुराक पर चमड़े के नीचे या इंट्रामस्क्युलर रूप से प्रशासित किया जाता है। के लिए पैरेंट्रल एडमिनिस्ट्रेशन ampoule की सामग्री को 400 मिलीलीटर आइसोटोनिक सोडियम क्लोराइड समाधान में भंग कर दिया जाता है। जलसेक 3-4 घंटे में किया जाता है।
- पॉलीआर्थराइटिस के साथ, मेथोट्रेक्सेट का उपयोग 15-25 मिलीग्राम / मी 2 / सप्ताह की खुराक में किया जाता है, ओलिगोआर्थराइटिस के साथ - 10-15 मिलीग्राम / मी 2 / सप्ताह।
- प्रभाव 4-12 सप्ताह के बाद अनुमानित है। इन खुराकों पर, मेथोट्रेक्सेट का स्पष्ट इम्यूनोसप्रेसिव प्रभाव नहीं होता है और प्रयोगशाला गतिविधि संकेतकों में कमी के मामले में जोड़ों के विनाश को रोकता है। घटने के लिए दुष्प्रभावदवा को मेथोट्रेक्सेट लेने से मुक्त दिनों में फोलिक एसिड 1-5 मिलीग्राम / दिन लेना चाहिए।
अवांछित घटनाएं:
- सिरदर्द, धुंधली दृष्टि, उनींदापन, वाचाघात;
- पक्षाघात, आक्षेप;
- अंतरालीय न्यूमोनिटिस;
- मसूड़े की सूजन, ग्रसनीशोथ, अल्सरेटिव स्टामाटाइटिस;
- एनोरेक्सिया, मतली, उल्टी, दस्त, मेलेना;
- गैस्ट्रोइंटेस्टाइनल म्यूकोसा का अल्सरेशन, गैस्ट्रोइंटेस्टाइनल रक्तस्राव;
- यकृत को होने वाले नुकसान;
- तीव्र गुर्दे की विफलता, एज़ोटेमिया, सिस्टिटिस;
- एनीमिया, ल्यूकोपेनिया, थ्रोम्बोसाइटोपेनिया;
- एक माध्यमिक (जीवाणु, वायरल, कवक, प्रोटोजोअल) संक्रमण का परिग्रहण;
- कष्टार्तव, अल्पशुक्राणुता;
- एलोपेसिया, इकोस्मोसिस, मुँहासे, फुरुनकुलोसिस।
मेथोट्रेक्सेट के अंतःशिरा प्रशासन के साथ प्रतिकूल घटनाओं को रोकने के लिए, निम्नलिखित दवाओं में से किसी एक के साथ पूर्व औषधि की सलाह दी जाती है:
- मेटोक्लोप्रमाइड मौखिक रूप से, अंतःशिरा या इंट्रामस्क्युलर रूप से। वयस्कों को दिन में 3-4 बार 10 मिलीग्राम निर्धारित किया जाता है। अधिकतम एकल खुराक 20 मिलीग्राम है, दैनिक खुराक 60 मिलीग्राम है। 2 से 14 वर्ष की आयु के बच्चों के लिए, एकल खुराक 0.1 मिलीग्राम / किग्रा शरीर के वजन का है, उच्चतम दैनिक खुराक 0.5 मिलीग्राम / किग्रा है। प्रशासन की आवृत्ति दिन में 1-3 बार है।
- ट्रोपिसिट्रॉन मौखिक रूप से या अंतःशिरा में 5 मिलीग्राम वयस्कों के लिए एक खुराक पर, 2 वर्ष से अधिक उम्र के बच्चों के लिए - 0.2 मिलीग्राम / किग्रा की दैनिक खुराक पर, अधिकतम दैनिक खुराक 5 मिलीग्राम तक है।
साइक्लोस्पोरिन
साइक्लोस्पोरिन न केवल रोगसूचक सुधार का कारण बनता है, बल्कि एक बुनियादी एंटीरहायमैटिक प्रभाव भी होता है। साइक्लोस्पोरिन के साथ थेरेपी रोग गतिविधि के संकेतकों में कमी, दर्द और सिनोवाइटिस की गंभीरता, सुबह की कठोरता की अवधि और जोड़ों की कार्यात्मक क्षमता में सुधार का कारण बनती है। साइक्लोस्पोरिन जोड़ों के उपास्थि और हड्डी के ऊतकों में विनाशकारी प्रक्रिया की प्रगति को रोकता है, पुनरावर्ती प्रक्रियाओं को उत्तेजित करता है। साइक्लोस्पोरिन कार्यात्मक स्थिति में सुधार करता है, प्रणालीगत जेए में विकलांगता को कम करता है। गतिविधि के प्रयोगशाला संकेतकों की गतिशीलता की परवाह किए बिना, जोड़ों में संरचनात्मक परिवर्तनों की वृद्धि दर को कम करता है। तीव्र कोक्साइटिस को रोकता है, ऊरु सिर के सड़न रोकनेवाला परिगलन में उपास्थि और हड्डी की मरम्मत को उत्तेजित करता है। प्रणालीगत जेए में मैक्रोफेज सक्रियण सिंड्रोम के उपचार के लिए साइक्लोस्पोरिन पसंद की दवा है। यूवेइटिस के उपचार के लिए प्रभावी।
संकेत:
- किशोर (किशोर) गठिया एक प्रणालीगत शुरुआत के साथ;
- रुमेटीइड यूवेइटिस;
- जेए में हेमोफैगोसाइटिक सिंड्रोम।
उपचार आहार:
- प्रारंभिक खुराक का चुनाव, साथ ही उपचार के दौरान खुराक के नियम में सुधार, नैदानिक और प्रयोगशाला मापदंडों को ध्यान में रखते हुए किया जाता है।
- मौखिक प्रशासन के लिए दैनिक खुराक 3.5-5 मिलीग्राम / किग्रा है। प्रारंभिक खुराक 3.5 मिलीग्राम / किग्रा / दिन है। इसे दो खुराक में बांटा गया है (हर 12 घंटे में 1.5 मिलीग्राम / किग्रा प्रति दिन)। यदि कैप्सूल की संख्या दो से विभाजित नहीं होती है, तो शाम को बड़ी खुराक ली जाती है। यह अधिक नहीं होना चाहिए सुबह की खुराक 25 मिलीग्राम से अधिक।
- साइक्लोस्पोरिन के साथ चिकित्सा के पहले 4 सप्ताह 3.5 मिलीग्राम / किग्रा / दिन की खुराक पर किए जाते हैं, यदि उपचार के पहले महीने के दौरान कोई प्रभाव नहीं पड़ता है, तो दवा की खुराक 25 मिलीग्राम बढ़ जाती है। खुराक बढ़ने के बीच की समय अवधि कम से कम 2 सप्ताह होनी चाहिए।
- खुराक बढ़ाना परिधीय रक्त (लाल रक्त कोशिकाओं, प्लेटलेट्स, ल्यूकोसाइट्स की संख्या) और जैव रासायनिक मापदंडों (क्रिएटिनिन, यूरिया, बिलीरुबिन, पोटेशियम की एकाग्रता, रक्त सीरम में ट्रांसएमिनेस की सामग्री) के संकेतकों के नियंत्रण में किया जाता है। .
- 5 मिलीग्राम / किग्रा / दिन से ऊपर की दैनिक खुराक से अधिक न हो।
- ऊरु सिर के परिगलन या इसके विकास के खतरे के साथ-साथ हेमोफैगोसाइटिक सिंड्रोम के विकास के साथ रोगियों में, उपचार के पहले 2-4 सप्ताह के दौरान साइक्लोस्पोरिन की खुराक पहले से ही बढ़ाई जा सकती है। इस मामले में सुरक्षा संकेतकों की हर 7-10 दिनों में एक बार निगरानी की जानी चाहिए।
- प्रभाव 1-3 महीनों में विकसित होता है और अधिकतम 6-12 महीनों में पहुंचता है।
अवांछित घटनाएं:
- अधिजठर क्षेत्र में भारीपन की भावना, भूख न लगना, मतली (विशेष रूप से उपचार की शुरुआत में), उल्टी, दस्त;
- अग्नाशयशोथ;
- मसूड़ों की सूजन;
- जिगर की शिथिलता;
- सिरदर्द, पेरेस्टेसिया, आक्षेप;
- रक्तचाप में वृद्धि;
- गुर्दे की शिथिलता - तथाकथित नेफ्रोटॉक्सिसिटी, जिससे रक्त में क्रिएटिनिन और यूरिया की एकाग्रता में वृद्धि होती है;
- शरीर में पोटेशियम और यूरिक एसिड की मात्रा में वृद्धि;
- अत्यधिक बालों का झड़ना;
- प्रतिवर्ती कष्टार्तव और रजोरोध;
- मामूली एनीमिया;
- शायद ही कभी - मांसपेशियों में ऐंठन, मांसपेशियों में कमजोरी, मायोपैथी, थ्रोम्बोसाइटोपेनिया।
साइटोटॉक्सिक एजेंट:साइक्लोफॉस्फेमाईड, क्लोरैम्बुसिल, एज़ैथियोप्रिन का उपयोग शायद ही कभी कम प्रभावकारिता और गंभीर साइड इफेक्ट्स (ल्यूकोपेनिया, संक्रमण, बांझपन, नियोप्लास्टिक प्रक्रियाओं) की उच्च आवृत्ति के कारण जेए के इलाज के लिए किया जाता है।
लेफ्लुनामोइड
वयस्कों में आरए के उपचार में लेफ्लुनामोइड प्रभावी है। लेफ्लुनामाइड रोग की भड़काऊ गतिविधि को कम करता है, एक स्पष्ट एनाल्जेसिक प्रभाव होता है, आर्टिकुलर सिंड्रोम की गंभीरता को कम करता है, ईएसआर को कम करता है, प्रतिरक्षा परिसरों को प्रसारित करता है, आरएफ टाइटर्स, हड्डी और उपास्थि विनाश की प्रगति को रोकता है। महत्वपूर्ण रूप से कार्यात्मक क्षमता और रोगियों के जीवन की गुणवत्ता में सुधार करता है। लेफ्लुनामोइड आरए के प्रारंभिक और उन्नत चरणों दोनों में प्रभावी है। यह संयुक्त विनाश की प्रगति को धीमा कर देता है। जेआरए संकेतों के अनुसार दवा पंजीकृत नहीं है। हालांकि, बच्चों में दवा की प्रभावकारिता और सुरक्षा का अध्ययन डबल-ब्लाइंड, प्लेसीबो-नियंत्रित अध्ययन में किया गया था। महत्वपूर्ण प्रभावकारिता और कम विषाक्तता को देखते हुए, अनुभवी रुमेटोलॉजिस्ट की देखरेख में मेथोट्रेक्सेट अप्रभावी होने पर लेफ्लुनामोइड निर्धारित किया जा सकता है।
संकेत:
- किशोर (किशोर) संधिशोथ (RF+ और RF-);
- किशोर (किशोर) पॉलीआर्थराइटिस (सेरोनिगेटिव);
- पॉसी-आर्टिकुलर जुवेनाइल (किशोर) गठिया, शास्त्रीय इम्यूनोसप्रेसेन्ट और जैविक एजेंटों के लिए सुस्त।
उपचार आहार:
- खुराक। 30 किलो से ऊपर के शरीर के वजन के साथ: पहले 3 दिनों के लिए प्रति दिन 100 मिलीग्राम 1 बार, फिर प्रति दिन 0.6 मिलीग्राम / किग्रा 1 बार। 30 किलो से कम वजन वाले बच्चों में, प्रारंभिक खुराक 3 दिनों के लिए 50 मिलीग्राम / दिन है, फिर 0.6 मिलीग्राम / किग्रा / दिन।
- लेफ्लुनामोइड की अपर्याप्त प्रभावशीलता के मामले में 5-7.5 मिलीग्राम / मी 2 / सप्ताह की खुराक पर मेथोट्रेक्सेट के संयोजन में लेफ्लुनामोइड का उपयोग करना संभव है।
अवांछित घटनाएं:
- रक्तचाप में वृद्धि;
- दस्त, मतली, उल्टी, एनोरेक्सिया;
- मौखिक श्लेष्म के रोग (कामोत्तेजक स्टामाटाइटिस, होठों का अल्सर);
- उदर गुहा में दर्द;
- असामान्य यकृत समारोह (ट्रांसएमिनेस के स्तर में वृद्धि, क्षारविशिष्ट फ़ॉस्फ़टेज़, बिलीरुबिन);
- शरीर के वजन में मामूली कमी;
- सिरदर्द, चक्कर आना, शक्तिहीनता, पेरेस्टेसिया;
- तेंडोवैजिनाइटिस;
- बालों के झड़ने में वृद्धि, एक्जिमा, शुष्क त्वचा;
- क्षाररागीश्वेतकोशिकाल्पता;
- दाने, खुजली, एलर्जी प्रतिक्रियाएं, पित्ती;
- हाइपोकैलिमिया;
- स्वाद विकार;
- चिंता;
- स्नायुबंधन टूटना;
- स्टीवंस-जॉनसन सिंड्रोम;
- विषाक्त एपिडर्मल नेक्रोलिसिस, एरिथेमा मल्टीफॉर्म;
- एनीमिया, थ्रोम्बोसाइटोपेनिया, पैन्टीटोपेनिया, एग्रानुलोसाइटोसिस, ईोसिनोफिलिया।
ई. आई. अलेक्सीवा,चिकित्सा विज्ञान के डॉक्टर, प्रोफेसर
टी एम बजरोव
एनसीसीएच,मास्को
www.lvrach.ru
सेरोनिगेटिव पॉलीआर्थराइटिस के विकास को भड़काने वाले कारक
 यह रोग ऑटोइम्यून समूह से संबंधित है, जिसका अर्थ है कि प्रतिरक्षा प्रणाली ठीक से काम नहीं करती है, जब शरीर के अपने एंटीबॉडी को विदेशी माना जाता है।
यह रोग ऑटोइम्यून समूह से संबंधित है, जिसका अर्थ है कि प्रतिरक्षा प्रणाली ठीक से काम नहीं करती है, जब शरीर के अपने एंटीबॉडी को विदेशी माना जाता है।
ऐसी प्रतिक्रिया कई कारणों से हो सकती है, जिनमें से एक अलग प्रकृति के गठिया के लिए अनुवांशिक प्रवृत्ति पहले स्थान पर है।
दूसरे स्थान पर एक नकारात्मक पारिस्थितिक वातावरण और अंतःस्रावी ग्रंथियों की खराबी है, और तीसरा स्थान तनावपूर्ण स्थितियों, शरीर के सामान्य हाइपोथर्मिया और एलर्जी प्रतिक्रियाओं से संबंधित है। इसके अलावा, संभावना है कि 40 वर्ष से अधिक उम्र के रोगियों में सेरोनिगेटिव पॉलीआर्थराइटिस नाटकीय रूप से बढ़ जाएगा।
क्लिनिकल कोर्स की विशेषताएं
रोग के विशिष्ट लक्षणों में शामिल हैं:
- सूजन आर्टिकुलर जोड़ों के एक असममित घाव के साथ है। एक नियम के रूप में, गठिया के विकास के प्रारंभिक चरण में, बड़े जोड़ (घुटने और कोहनी) रोग प्रक्रिया में शामिल होते हैं, और जैसे-जैसे रोग बढ़ता है, छोटे जोड़ (हाथ, पैर) शामिल होते हैं;
- यह पॉलीआर्थराइटिस आंदोलनों की सुबह की कठोरता के अभाव में अन्य रूपों से भिन्न होता है, और रोगी की गहन जांच के साथ, जोड़ों की कोई गंभीर विकृति नहीं होती है और संधिशोथ सभी गठिया की विशेषता होती है;
- दुर्लभ मामलों में, निदान से आंत में सूजन और वाहिकाशोथ का पता चलता है। रोग के एक जटिल पाठ्यक्रम के साथ, गुर्दे की प्रणाली के कामकाज में गड़बड़ी संभव है।
हालांकि, यह ध्यान दिया जाना चाहिए कि संधिशोथ पॉलीआर्थराइटिस अन्य रूपों की तुलना में बहुत आसान है। समय पर चिकित्सा के साथ, वसूली के लिए पूर्वानुमान अनुकूल है।
किशोर सेरोनिगेटिव पॉलीआर्थराइटिस का विकास
सेरोनिगेटिव जुवेनाइल आर्थराइटिस, जो 1 से 15 साल के बच्चों को प्रभावित करता है, ज्यादातर लड़कियों को, एक अलग समूह के रूप में चुना गया है। रोग तीव्रता से होता है, अक्सर शरीर के तापमान में तेज वृद्धि, जोड़ों में दर्दनाक सूजन और शरीर के सामान्य नशा के साथ।
सबसे पहले, किशोर गठिया सममित रूप से टखने, कोहनी, कूल्हे और घुटने के जोड़ों को प्रभावित करता है। हिलने-डुलने पर बच्चा दर्द से परेशान होता है। इसके बाद, मांसपेशी एट्रोफी, अनुबंध, और लिम्फैडेनाइटिस का उल्लेख किया जाता है।
बचपन में सेरोनिगेटिव रूप के पॉलीआर्थराइटिस का इलाज अस्पताल में बेड रेस्ट और ड्रग थेरेपी से किया जाता है। तीव्र लक्षणों में, किशोर गठिया में एक साथ फिजियोथेरेपी और विटामिन थेरेपी के साथ एंटीहिस्टामाइन (लोराटाडिन, एरियस, आदि), साथ ही एनएसएआईडी (इबुप्रोफेन, बुटाडियोन, आदि) लेना शामिल है। सर्जरी तभी की जाती है जब बिल्कुल जरूरी हो।
छूट के दौरान, बच्चे को स्पा उपचार, जिमनास्टिक और मालिश के पुनर्वास पाठ्यक्रम की सिफारिश की जाती है। यह ध्यान रखना महत्वपूर्ण है कि किशोर गठिया के विकास को रोकने के लिए, उम्र और टीकाकरण कार्यक्रम के अनुसार सभी टीकाकरण करना आवश्यक है।
lechuspinu.ru
उपचार दृष्टिकोण
रूमेटोइड गठिया का उपचार एक श्रमसाध्य कार्य है जिसके लिए आधुनिक चिकित्सकीय तरीकों और रोगियों के लिए एक व्यक्तिगत दृष्टिकोण का उपयोग करके डॉक्टर से सक्षम दृष्टिकोण की आवश्यकता होती है।
फिलहाल, इस बीमारी के लिए तीन मुख्य प्रकार के उपचार विकसित किए गए हैं:
- औषधीय तैयारी का उपयोग;
- गैर-दवा उपचार;
- पुनर्वास।
चूंकि संधिशोथ एक ऑटोइम्यून बीमारी है, इसकी प्रगति को रोगजनन के दो स्तरों को प्रभावित करके ही रोका जा सकता है:
- प्रतिरक्षा प्रणाली की गतिविधि को दबाएं।
- भड़काऊ मध्यस्थों की रिहाई और संश्लेषण को रोकें।
रूमेटाइड अर्थराइटिस का इलाज कैसे करें? ऐसे रोगियों के प्रबंधन में प्रतिरक्षा गतिविधि का दमन डॉक्टर का प्राथमिक कार्य है। नियंत्रित इम्यूनोसप्रेशन एक बहुत ही मुश्किल काम है, जिसमें दूसरे स्तर की तुलना में अधिक प्रयास की आवश्यकता होती है। पहले स्तर में बुनियादी विरोधी भड़काऊ दवाओं और ग्लूकोकार्टिकोस्टेरॉइड्स का उपयोग शामिल है। भड़काऊ मध्यस्थों के उत्पादन को कम करने के लिए, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं निर्धारित की जाती हैं। रोग के दवा उपचार के समूह में दवाओं के निम्नलिखित समूह शामिल हैं:
- इम्यूनोसप्रेसिव दवाएंगतिविधि को कम करने और रोग प्रक्रिया के नैदानिक अभिव्यक्तियों को कम करने के लिए उपयोग किया जाता है। आवेदन के प्रभाव की गंभीरता महत्वहीन से कई वर्षों तक लगातार छूट में भिन्न होती है। इसके अलावा, उपचार के एक सफल पाठ्यक्रम को प्रभावित जोड़ों के विनाश को रोकने की विशेषता होगी। इस समूह की दवाएं प्रतिरक्षा सेल प्रसार की गतिविधि को दबाने में सक्षम हैं, साथ ही क्षरण प्रक्रिया के विकास में देरी भी करती हैं।
- साथ ही, आवेदन नॉन स्टेरिओडल आग रहित दवाईयह दर्द सिंड्रोम की तीव्रता में तेजी से कमी और संयुक्त गतिशीलता में सुधार की विशेषता है, जबकि प्रशासन के बाद दूसरे घंटे में प्रभाव पहले से ही महसूस किया जाता है। यह कहा जाना चाहिए कि रोगी की स्थिति में व्यक्तिपरक सुधार के बावजूद, संधिशोथ की गतिविधि कम नहीं होगी। इस समूह की तैयारी रोगजनन (ऑटोइम्यून प्रक्रिया) के मुख्य कारक को प्रभावित नहीं करती है, इसलिए उनके उपयोग के दौरान संयुक्त विनाश का निषेध नहीं देखा जाता है।
- ग्लूकोकार्टिकोस्टेरॉइड ड्रग्सप्रतिरक्षा गतिविधि के दमन और भड़काऊ मध्यस्थों के संश्लेषण में कमी दोनों को प्रभावित कर सकता है। नैदानिक अध्ययनों के दौरान, संयुक्त विनाश की गंभीरता में कमी और छोटी खुराक में इन दवाओं के दीर्घकालिक उपयोग के साथ रोगियों की भलाई में सुधार पर डेटा प्राप्त किया गया था। अंतःशिरा या इंट्रामस्क्युलर प्रशासन के कुछ घंटों बाद ही लेने का प्रभाव महसूस किया जा सकता है। साथ ही, साइटोस्टैटिक्स और एनएसएड्स की नियुक्ति के बिना ग्लुकोकोर्टिकोस्टेरॉइड्स के साथ मोनोथेरेपी में पर्याप्त स्तर की प्रभावशीलता नहीं होती है, जिसके परिणामस्वरूप संयुक्त उपयोग की सिफारिश की जाती है।
गैर-दवा उपचार के समूह में फिजियोथेरेपी, आहार, चिकित्सीय अभ्यास शामिल हैं। इसके अलावा, रोगियों के प्रबंधन के लिए सिफारिशें एक्यूपंक्चर के लाभों का संकेत देती हैं, लेकिन आधुनिक नैदानिक अध्ययनों के परिणाम इस तकनीक की प्रभावशीलता पर संदेह करते हैं। गैर-दवा उपचार रोगियों की सामान्य भलाई में सुधार कर सकता है, लेकिन यह लक्षणों की गंभीरता को कम नहीं कर सकता है और रोग के रोगजनन को प्रभावित नहीं कर सकता है।
आर्थोपेडिक उपचार में प्रोस्थेटिक्स, ऑर्थोटिक्स और विकृत जोड़ों का सर्जिकल सुधार शामिल है। इसमें पुनर्वास उपचार भी शामिल है, जिसमें शारीरिक व्यायाम शामिल हैं जो प्रभावित जोड़ों में रक्त परिसंचरण में सुधार करते हैं। इसका मुख्य लक्ष्य मरीजों की कार्यात्मक गतिविधि को बनाए रखना और जीवन की गुणवत्ता में सुधार करना है।
महत्वपूर्ण! कहां इलाज किया जाए? एक रुमेटोलॉजिस्ट प्रणालीगत रोगों के उपचार से संबंधित है। यदि आपको संधिशोथ का संदेह है, तो आपको क्लिनिक में रुमेटोलॉजिस्ट से परामर्श करना चाहिए। जब निदान की पुष्टि हो जाती है, तो रुमेटोलॉजिकल अस्पताल के आधार पर उपचार किया जाता है। जैसे-जैसे स्थिति बढ़ती है, एक ट्रॉमेटोलॉजिस्ट और फिजियोथेरेपिस्ट के परामर्श की आवश्यकता हो सकती है।
स्पा उपचार और रियायती दवाएं
सब्सिडी वाली दवाएं प्राप्त करने का अधिकार किसी भी नागरिक द्वारा उपयोग किया जा सकता है, जिसके पास कोई अक्षमता समूह है और दवा प्रावधान के मामले में सामाजिक सेवाओं को प्राप्त करने का अधिकार नहीं खोया है। यह अधिकार 1999 के संघीय कानून #178 "राज्य सहायता पर" द्वारा संरक्षित है।
यदि रोगी के पास विकलांगता समूह नहीं है, तो रूस के स्वास्थ्य और सामाजिक विकास मंत्रालय के दिनांक 2006 नंबर 655 के आदेश से, लोगों के एक निश्चित समूह के लिए औषधीय तैयारी की एक सूची विकसित की गई है, जो आपको महत्वपूर्ण मांग करने की अनुमति देती है अपने और अपने प्रियजनों के लिए दवाएं। इस समूह में सामाजिक रूप से महत्वपूर्ण विकृतियों से पीड़ित व्यक्ति शामिल हैं। रूमेटाइड अर्थराइटिस के मरीजों को यह जानकर प्रसन्नता होगी कि उनकी बीमारी इस सूची में शामिल है, और उन्हें दवा खरीदने में सरकारी सहायता की आवश्यकता हो सकती है। अधिमान्य दवाओं की सूची में मेथोट्रेक्सेट, ग्लुकोकोर्टिकोइड्स और अन्य दवाएं शामिल हैं जो संधिशोथ के मूल उपचार से प्राप्त होती हैं। दुर्भाग्य से, बाइसिलिन, हमारे रुमेटोलॉजिस्टों द्वारा बहुत प्रिय है क्योंकि इसकी तीव्रता के विकास को रोकने की क्षमता है, इस सूची में शामिल नहीं है। अधिकांश क्षेत्रों में, क्षेत्रीय बजट में वित्तीय लागत शामिल होती है।

एक चिकित्सा कार्यकर्ता द्वारा मुफ्त दवा प्राप्त करने के हकदार व्यक्तियों को औषधीय तैयारी की नियुक्ति की जाती है। किसी विशेष औषधीय एजेंट का उद्देश्य रोग की विशेषताओं, इसकी गंभीरता और पाठ्यक्रम पर निर्भर करता है।
महत्वपूर्ण! यदि, किसी भी कारण से, रोगी को मुफ्त दवाओं से वंचित किया जाता है, तो शिकायत उप-मुख्य चिकित्सक को सब्सिडी वाली दवाओं के वितरण के लिए या सीधे निवास स्थान पर चिकित्सा संस्थान के प्रमुख चिकित्सक को संबोधित की जानी चाहिए।
संधिशोथ वाले रोगियों को निर्धारित की जा सकने वाली तरजीही दवाओं की सूची:
| प्रेडनिसोलोन | आंखों में डालने की बूंदें; बाहरी उपयोग के लिए मरहम; गोलियाँ |
| methylprednisolone | गोलियाँ |
| हाइड्रोकार्टिसोन | आँख मरहम; बाहरी उपयोग के लिए मरहम; गोलियाँ |
| डेक्सामेथासोन | आंखों में डालने की बूंदें; गोलियाँ |
| methotrexate | गोलियाँ; इंजेक्शन के लिए एक समाधान तैयार करने के लिए ध्यान केंद्रित करें; स्नातक की उपाधि प्राप्त सीरिंज में इंजेक्शन के लिए समाधान |
| लेफ्लुनामोइड | लेपित गोलियां |
| sulfasalazine | गोलियाँ |
| infliximab | नसों में प्रशासन के लिए समाधान के लिए lyophilized पाउडर |
| Rituximab | जलसेक के लिए समाधान के लिए ध्यान केंद्रित करें |
| अबाटेसेप्ट | जलसेक के लिए समाधान के लिए लियोफिलिसेट |
साथ ही, वरीयता श्रेणी में शामिल नागरिक राज्य के खर्चे पर सेनेटोरियम में इलाज के लिए आवेदन कर सकते हैं। वयस्कों के लिए स्पा उपचार की अवधि 18 दिन और बच्चों के लिए 21 दिन है। ऐसे रोगियों के उपचार और पुनर्वास में विशेषज्ञता वाले संस्थानों में, एक मेनू तैयार किया जाना चाहिए जो निम्नलिखित उत्पादों के उपयोग को सीमित करता हो:
- भुना हुआ मांस;
- पालक;
- सॉसेज;
- बीन्स, बीन्स;
- सोरेल।

ऐसे आहार का पालन करने की सिफारिश की जाती है जिसमें विभिन्न प्रकार की मछली, सब्जियां, फल और ताजा रस शामिल हों। सेनेटोरियम में फिजियोथेरेपी अभ्यास (एलएफके) का प्रशिक्षक भी होना चाहिए। शारीरिक व्यायाम दर्द की गंभीरता को दूर कर सकते हैं और रोगियों की सामान्य भलाई को कम कर सकते हैं।
कुछ मंचों पर, चिकित्सीय उपवास में शामिल होने, डॉ. बुबनोव्स्की के क्लिनिक पर जाने या एएसडी 2 लेने की भी सलाह दी जाती है, लेकिन इन उपचारों की प्रभावशीलता बेहद संदिग्ध है और इसे सत्यापित करने की आवश्यकता है।
अधिमान्य स्पा उपचार का विवरण उस चिकित्सा संगठन के उपस्थित चिकित्सक से प्राप्त किया जाना चाहिए जहां रोगी को देखा जाता है।
राज्य की बारीकियां
चूंकि संधिशोथ एक प्रणालीगत बीमारी है, इसकी कई अभिव्यक्तियाँ हैं। इनमें सामान्य कमजोरी, बुखार, लार ग्रंथियों में सूजन, अधिक पसीना आना, मांसपेशियों में शोष और आंखों को नुकसान शामिल हैं। सभी प्रकार के लक्षणों के बावजूद, मुख्य नैदानिक प्रकटन जो अधिकांश रोगियों को चिंतित करता है वह संयुक्त क्षति है।

रोग के पहले चरण में हाथ और पैर के छोटे जोड़ प्रभावित होते हैं। यह सब मेटाकार्पोफैन्जियल और कलाई के जोड़ों से शुरू होता है। रूमेटोइड गठिया के लिए, एक सममित घाव विशेषता है, जो इसे अन्य रूमेटोलॉजिकल बीमारियों से अलग करता है, उदाहरण के लिए, रेइटर सिंड्रोम। इस बीमारी को "प्रारंभिक" दर्द की उपस्थिति से भी चिह्नित किया जाता है, जो संयुक्त में सक्रिय आंदोलनों के बाद धीरे-धीरे गायब हो जाता है। जैसे-जैसे इंटरआर्टिकुलर कार्टिलेज का क्षरण बढ़ता है, शारीरिक गतिविधि के बाद भी दर्द बना रहेगा।
रुमेटीइड गठिया का एक विशिष्ट लक्षण सुबह में जोड़ों में दर्द का प्रकट होना है, जिससे दैनिक गतिविधियों (दांतों को ब्रश करना, बांधना, जूते के फीते बनाना, कंघी करना, नाश्ता तैयार करना) करना बेहद मुश्किल हो जाता है। दिन के दौरान, रोगी "डाइवर्ज" करता है, शाम को दर्द फीका पड़ने लगता है, और सुबह सब कुछ फिर से लौट आता है। भड़काऊ प्रक्रिया के चरम पर, प्रभावित जोड़ के क्षेत्र में त्वचा का लाल होना दिखाई देगा, साथ ही शरीर के अन्य हिस्सों की तुलना में थोड़ी सूजन और तापमान में वृद्धि होगी।

यदि आप बीमारी का इलाज नहीं करते हैं, तो रोग प्रक्रिया बड़े जोड़ों (घुटने, कोहनी, कंधे) तक फैल जाती है। कम सामान्यतः, रोग रीढ़ और कूल्हे के जोड़ों को प्रभावित करता है। बुनियादी दवाओं के नियमित सेवन के साथ सभी जोड़ों का एक साथ उपचार किया जाता है।
वर्गीकरण
एक्स-रे चित्र के आधार पर रुमेटीइड गठिया की गंभीरता के चरण को वर्गीकृत करने की प्रथा है:
- प्रथम चरणउंगलियों के जोड़ों के आसपास के कोमल ऊतकों के घनत्व और मोटाई में वृद्धि की विशेषता है। पेरिआर्टिकुलर ऑस्टियोपोरोसिस भी है, जो हड्डी के ऊतकों की रेडियोग्राफिक पारदर्शिता में वृद्धि के रूप में प्रकट होता है। संयुक्त स्थान का संकुचन रोग की गतिविधि और अगले चरण में आसन्न संक्रमण को इंगित करता है। इस स्तर पर रुमेटीइड गठिया की एक विशिष्ट अभिव्यक्ति लक्षणों की हल्की या पूर्ण अनुपस्थिति है। पहला चरण वर्षों तक चल सकता है और साथ ही रोगी को बिल्कुल परेशान नहीं करता है। इसके अलावा, यह ध्यान दिया जाना चाहिए कि ऊपर वर्णित परिवर्तन विशिष्ट नहीं हैं और अन्य रुमेटोलॉजिकल रोगों में प्रकट हो सकते हैं।
- दूसरे चरण मेंहड्डी रोग प्रक्रिया में अधिक शामिल है। रेडियोलॉजिकल रूप से, मेटाकार्पल और फलांगियल हड्डियों के एपिफेसिस के क्षेत्र में प्रबुद्धता के सिस्टिक क्षेत्र, संयुक्त स्थान की संकीर्णता में वृद्धि, हड्डियों की एक अप्रकाशित सीमांत विकृति और जोड़ों में कटाव की उपस्थिति को नोट किया जा सकता है . इस चरण को दो चरणों में विभाजित किया गया है- अपरदनशील और गैर-क्षरणीय। पहला कटाव परिवर्तन तर्जनी और मध्य उंगलियों के मेटाकार्पोफैलेंजल जोड़ों, कलाई और 5 वीं उंगली के मेटाटार्सोफैलेंजियल जोड़ों में दर्ज किया गया है। इस चरण को उदात्तीकरणों की अनुपस्थिति की विशेषता है। जोड़ों की महत्वपूर्ण विकृति और एंकिलोसिस विकसित नहीं होती है।
- तीसरे चरण मेंपिछले चरण में तय किए गए एक्स-रे संकेत बढ़ेंगे। हाथों और पैरों के अधिकांश जोड़ों में गंभीर क्षति देखी गई है। इस स्तर पर, एक महत्वपूर्ण विकृति है, साथ ही साथ कुछ जोड़ों के अव्यवस्था और उदात्तीकरण भी हैं।
- चौथा चरणतीसरे के समान लक्षण हैं, लेकिन जोड़ों के एंकिलोसिस के साथ। एंकिलोसिस एक पैथोलॉजिकल स्थिति है जिसमें आर्टिकुलर सिरों का संलयन होता है, जिसके कारण निष्क्रिय और सक्रिय दोनों तरह के मूवमेंट के लिए जोड़ स्थिर हो जाता है। एक स्पष्ट विकृति, आकार में कमी या हाथों की हड्डी के ऊतकों का विनाश भी जोड़ा जाता है।
सेरोनिगेटिव प्रकार
संधिशोथ के निदान में महान नैदानिक मूल्य का संधिशोथ कारक के स्तर का विश्लेषण है। इस विश्लेषण के आधार पर रोग के दो रूपों की पहचान की गई - सेरोनिगेटिव और सेरोपोसिटिव। पहले मामले में, संधिशोथ कारक ऊंचा हो जाएगा, और दूसरे मामले में यह नहीं होगा।

रुमेटीड कारक एक विशिष्ट इम्युनोग्लोबुलिन है जो शरीर द्वारा स्वयं के विरुद्ध निर्मित होता है। एक नियम के रूप में, आरएफ की उपस्थिति में, जोड़ों के बड़े पैमाने पर विनाश के साथ रोग के लक्षण अधिक स्पष्ट होते हैं।

पॉलीआर्थराइटिस के रूप के बावजूद, रोग का परिणाम कई कारकों पर निर्भर करता है, जिसमें रोग प्रक्रिया की गतिविधि और निर्धारित उपचार की प्रभावशीलता शामिल है। समय पर निर्धारित बुनियादी दवा चिकित्सा रोगी के लिए पूर्वानुमान में सुधार कर सकती है और गंभीर आर्टिकुलर विकारों की संभावना को कम कर सकती है।
स्टिल की बीमारी पर भी प्रकाश डाला जाना चाहिए। यह रोग है किशोर रूपक्रोनिक पॉलीआर्थराइटिस और प्रणालीगत सूजन की विशेषता सेरोनेटिव रूमेटाइड आर्थराइटिस। स्टिल रोग की पहचान है चिकत्सीय संकेत, जिसमें पॉलीआर्थराइटिस के लक्षण पृष्ठभूमि में फीके पड़ जाते हैं, जिससे प्रणालीगत भड़काऊ प्रक्रियाएं हो जाती हैं। किशोर गठिया में विशिष्ट आर्थ्रोपैथी नहीं देखी जाती है, इसलिए उसी तरह के जोड़ों का विनाश होगा नियमित रूपबीमारी। स्टिल रोग में आँखों की जटिलताएँ भी आम हैं:
- मोतियाबिंद;
- इरिडोसाइक्लाइटिस;
- कॉर्नियल अध: पतन।

नतीजतन, मैं कहना चाहता हूं कि प्रतिकूल पूर्वानुमान और अक्षमता विकसित करने की उच्च संभावना के बावजूद, रूमेटोइड गठिया से लड़ा जा सकता है और होना चाहिए। उपचार आजीवन होता है और इसमें कई महंगी दवाएं शामिल होती हैं, लेकिन अधिकांश रोगी राज्य सहायता के पात्र होते हैं। इसके अलावा, यह उल्लेख किया जाना चाहिए कि रेडियोग्राफी के लिए धन्यवाद, रोग की प्रगति की निगरानी करना संभव है, इसलिए रोगियों को नियमित एक्स-रे परीक्षाएं कराने की सलाह दी जाती है। रुमेटीइड गठिया लगभग किसी भी उम्र में विकसित हो सकता है, इसलिए यदि आप अपने या अपने प्रियजनों में समान लक्षण पाते हैं, तो आपको डॉक्टर से परामर्श करना चाहिए।
artrozmed.ru
प्रभावित जोड़ों की संख्या के अनुसार, वे भेद करते हैं:
- मोनोआर्थराइटिस, यदि एक जोड़ प्रभावित होता है;
- ऑलिगोआर्थराइटिस (पॉसिआर्टिकुलर आर्थराइटिस), यदि चार से अधिक जोड़ प्रभावित नहीं होते हैं;
- पॉलीआर्थराइटिस (सामान्यीकृत गठिया), यदि चार से अधिक जोड़ प्रभावित होते हैं;
- प्रणालीगत संधिशोथ, जो न केवल जोड़ों को प्रभावित करता है, बल्कि अन्य अंगों और ऊतकों को भी प्रभावित करता है।
ओलिगोआर्थराइटिस दो तरह का हो सकता है- पहला और दूसरा। टाइप 1 ओलिगोआर्थराइटिस से पीड़ित 80% बच्चे लड़कियां हैं। पर रोग प्रारंभ होता है कम उम्रआमतौर पर टखने, घुटने और कोहनी के जोड़ों को प्रभावित करता है। रोग पुरानी इरिडोसाइक्लाइटिस के साथ है। संधिशोथ कारक (इम्युनोग्लोबुलिन जी के लिए स्वप्रतिपिंड) अनुपस्थित है। 10% मामलों में, बच्चों को जीवन के लिए दृष्टि की समस्या होती है और 20% मामलों में - जोड़ों के साथ।
दूसरे प्रकार का ओलिगोआर्थराइटिस मुख्य रूप से लड़कों को प्रभावित करता है। यह टाइप 1 ओलिगोआर्थराइटिस की तुलना में बाद में विकसित होता है। इस मामले में, बड़े जोड़ प्रभावित होते हैं, सबसे अधिक बार कूल्हे। रोग अक्सर sacroiliitis (sacroiliac जोड़ की सूजन) के साथ होता है, 10-20% मामलों में यह तीव्र iridocyclitis के साथ होता है। रुमेटी कारक अनुपस्थित है। अक्सर उन बच्चों में जिन्हें दूसरे प्रकार के ओलिगोआर्थराइटिस होते हैं, स्पोंडिलोआर्थ्रोपैथी बनी रहती है (जोड़ों की एक बीमारी और हड्डियों को कण्डरा के लगाव के स्थान)।
संधिशोथ कारक के लिए पॉलीआर्थराइटिस को सकारात्मक और नकारात्मक में विभाजित किया गया है। सबसे ज्यादा परेशानी दोनों बच्चियों को होती है। रुमेटी कारक-नकारात्मक पॉलीआर्थराइटिस किसी भी उम्र में बच्चों में विकसित हो सकता है और किसी भी जोड़ को प्रभावित कर सकता है। कभी-कभी, रोग इरिडोसाइक्लाइटिस (कोरॉइड की सूजन) के साथ होता है पूर्व खंडनेत्रगोलक)। 10-45% मामलों में, रोग का परिणाम गंभीर गठिया है।
पॉलीआर्थराइटिस, संधिशोथ कारक के लिए सकारात्मक, आमतौर पर बड़े बच्चों में विकसित होता है और किसी भी जोड़ को प्रभावित करता है। कभी-कभी यह sacroiliitis के साथ होता है। 50% मामलों में, जिन बच्चों को यह बीमारी हुई है, उनमें गंभीर गठिया जीवन भर बना रहता है।
प्रणालीगत संधिशोथ वाले 60% बच्चे लड़के हैं। यह बीमारी किसी भी उम्र में बच्चे में विकसित हो सकती है। कोई भी जोड़ प्रभावित हो सकता है। रुमेटी कारक अनुपस्थित है। 25% मामलों में, गंभीर गठिया उन लोगों में जीवन भर बना रहता है जो बीमार हो चुके हैं।
पाठ्यक्रम की प्रकृति से, किशोर संधिशोथ एक्यूट, सबस्यूट, क्रॉनिक और क्रॉनिक हो सकता है।
ज्यादातर मामलों में, किशोर संधिशोथ तीव्र या सूक्ष्म रूप से शुरू होता है। पुनरावर्ती पाठ्यक्रम के साथ रोग के सामान्यीकृत आर्टिकुलर और प्रणालीगत रूपों के लिए तीव्र शुरुआत अधिक विशिष्ट है। अधिक सामान्य आर्टिकुलर फॉर्म के साथ, मोनो-, ओलिगो- या पॉलीआर्थराइटिस विकसित होता है, जो प्रकृति में अक्सर सममित होता है, जिसमें चरम सीमाओं (घुटने, कलाई, कोहनी, टखने, कूल्हे) के बड़े जोड़ों की प्रमुख भागीदारी होती है, कभी-कभी छोटे जोड़ों (2, 3) मेटाकार्पल फालंजल, प्रॉक्सिमल इंटरफैंगल)।
प्रभावित जोड़ों के क्षेत्र में सूजन, विकृति और स्थानीय अतिताप हैं, आराम पर मध्यम दर्द और आंदोलन के दौरान, सुबह की जकड़न (1 घंटे या अधिक तक), गतिशीलता की सीमा, चाल में परिवर्तन। छोटे बच्चे चिड़चिड़े हो जाते हैं और चलना बंद कर सकते हैं। प्रभावित जोड़ों में सिस्टिक फॉर्मेशन, हर्नियल प्रोट्रूशियंस हैं (उदाहरण के लिए, पोपलीटल फोसा का पुटी)। हाथों के छोटे जोड़ों के गठिया से उंगलियों की फुस्सफॉर्म विकृति हो जाती है। अक्सर किशोर संधिशोथ में प्रभावित होता है ग्रीवा क्षेत्ररीढ़ (गर्दन में दर्द और अकड़न) और टीएमजे ("पक्षी का जबड़ा")। हिप जोड़ों की हार आमतौर पर बीमारी के बाद के चरणों में विकसित होती है।
सबफेब्राइल स्थिति, कमजोरी, मध्यम स्प्लेनोमेगाली और लिम्फैडेनोपैथी, वजन घटाने, विकास मंदता, बढ़ाव या अंगों का छोटा होना हो सकता है। जुवेनाइल रूमेटाइड आर्थराइटिस का आर्टिकुलर रूप अक्सर रुमेटाइड आई डैमेज (यूवेइटिस, इरिडोसाइक्लाइटिस) के साथ जोड़ा जाता है, जो दृश्य तीक्ष्णता में तेज गिरावट है। रुमेटीइड नोड्यूल रोग के आरएफ-पॉजिटिव पॉलीआर्थ्रिटिक रूप की विशेषता है जो बड़े बच्चों में होता है, जिसमें अधिक गंभीर कोर्स होता है, रूमेटाइड वास्कुलिटिस और सजोग्रेन सिंड्रोम के विकास का जोखिम होता है। आरएफ-नकारात्मक किशोर रुमेटीइड गठिया किसी भी बचपन में होता है, रूमेटाइड नोड्यूल के दुर्लभ गठन के साथ अपेक्षाकृत हल्का कोर्स होता है।
प्रणालीगत रूप स्पष्ट अतिरिक्त-आर्टिकुलर अभिव्यक्तियों की विशेषता है: लगातार बुखार बुखार, अंगों और धड़ पर बहुरूपी दाने, सामान्यीकृत लिम्फैडेनोपैथी, हेपेटोलिएनल सिंड्रोम, मायोकार्डिटिस, पेरिकार्डिटिस, फुफ्फुसावरण, ग्लोमेरुलोनेफ्राइटिस। संयुक्त क्षति प्रणालीगत किशोर संधिशोथ गठिया की प्रारंभिक अवधि में या कई महीनों बाद प्रकट हो सकती है, जबकि एक जीर्ण पुनरावर्तन पाठ्यक्रम ले रहा है। अभी भी सिंड्रोम पूर्वस्कूली बच्चों में अधिक बार देखा जाता है, यह छोटे जोड़ों को नुकसान के साथ पॉलीआर्थराइटिस की विशेषता है। विस्लर-फैनकोनी सिंड्रोम आमतौर पर होता है विद्यालय युगऔर स्पष्ट विकृति के बिना हिप जोड़ों सहित बड़े पॉलीआर्थराइटिस के प्रभुत्व के साथ आगे बढ़ता है।
किशोर संधिशोथ की जटिलताओं में गुर्दे, यकृत, मायोकार्डियम, आंतों, मैक्रोफेज सक्रियण सिंड्रोम के संभावित घातक परिणाम, कार्डियोपल्मोनरी विफलता, विकास मंदता के माध्यमिक अमाइलॉइडोसिस हैं। टाइप I ऑलिगोआर्थराइटिस क्रोनिक इरिडोसाइक्लाइटिस के साथ दृष्टि हानि के जोखिम के साथ है, टाइप II ऑलिगोआर्थराइटिस स्पोंडिलोआर्थ्रोपैथी के साथ है। किशोर रुमेटीइड गठिया की प्रगति से जोड़ों की लगातार विकृति होती है, जिसमें उनकी गतिशीलता और प्रारंभिक विकलांगता का आंशिक या पूर्ण प्रतिबंध होता है।
israel-clinics.guru
सेरोनिगेटिव पॉलीआर्थराइटिस: उपचार के तरीके
सेरोनिगेटिव पॉलीआर्थराइटिस और रुमेटीइड गठिया के अन्य समूहों के बीच मुख्य अंतर नकारात्मक रूमेटिक परीक्षण हैं। यह निदान को बहुत जटिल करता है और सेरोनिगेटिव रुमेटीइड गठिया आसानी से एक अन्य बीमारी (उदाहरण के लिए, आर्थ्रोसिस) के साथ भ्रमित होता है। स्थिति इस तथ्य से जटिल है कि सेरोनिगेटिव पॉलीआर्थराइटिस काफी सामान्य है और रुमेटीइड गठिया की कुल संख्या का 20% हिस्सा है। इस बीमारी के कारणों और इलाज के तरीकों को समझने के लिए कम से कम इसकी समझ होना जरूरी है सामान्य बीमारीरूमेटाइड अर्थराइटिस कहा जाता है।
संधिशोथ क्या है?
रोग का एटियलजि पूरी तरह से स्पष्ट नहीं है। मूल रूप से, जोड़ों में पैथोलॉजिकल परिवर्तन संयोजी ऊतक को ऑटोइम्यून क्षति के कारण होता है, लेकिन शरीर में कौन सी प्रक्रियाएं ट्रिगर होती हैं प्रतिरक्षा प्रतिक्रियाएंवैज्ञानिक अभी तक पता नहीं लगा पाए हैं। इसके अलावा, जोखिम वाले कारकों में चयापचय संबंधी विकार, हाइपोथर्मिया और ठंडी जलवायु वाले क्षेत्रों में स्थायी निवास, तनावपूर्ण स्थिति और ओवरस्ट्रेन, विभिन्न चोटें और पुरानी संक्रामक रोगों के foci की उपस्थिति शामिल हैं।
अक्सर, रूमेटोइड गठिया के लिए पूर्वाग्रह कारक किशोरावस्था के दौरान सक्रिय होते हैं, जब शारीरिक कार्यों का पुनर्गठन होता है और यौवन के समय होता है। एक सामान्य घटना रजोनिवृत्ति या प्रसवोत्तर अवधि में रोग का निदान है। यही है, शारीरिक कार्यों के एक कट्टरपंथी पुनर्गठन के समय रोग सक्रिय रूप से प्रकट होना शुरू हो जाता है। रुमेटीइड गठिया खुद को मौसमी वसंत-शरद ऋतु की उत्तेजना के रूप में नामित करता है।
संधिशोथ का सबसे आम लक्षण पॉलीआर्थराइटिस है, अर्थात। एक साथ कई जोड़ों की कई भड़काऊ प्रक्रियाएं। पॉलीआर्थराइटिस कार्पल, इंटरवर्टेब्रल, कलाई, घुटने, पैर और गर्दन के जोड़ों को प्रभावित कर सकता है। एक नियम के रूप में, यह एक द्विपक्षीय और सममित घाव है।
दर्दनाक जोड़ दर्दनाक रूप से तालु पर प्रतिक्रिया करना शुरू करते हैं, सूजन दिखाई देती है, कठोरता विकसित होती है, त्वचा के तापमान में वृद्धि देखी जाती है। यदि जोड़ों की कठोरता और जकड़न सुबह में प्रकट होती है और 1 घंटे से अधिक समय तक रहती है, तो यह संधिशोथ से जुड़ी प्रक्रियाओं के होने और विकसित होने का लगभग 100% प्रमाण है।
पॉलीआर्थराइटिस वाले कई रोगी भूख में तेज कमी, गंभीर वजन घटाने, कमजोरी और थकान पर ध्यान देते हैं।
संधिशोथ में एक और नकारात्मक कारक है एक बड़ी संख्या कीअतिरिक्त कलात्मक अभिव्यक्तियाँ और विभिन्न जटिलताओं की घटना। रोग के प्रगतिशील विकास की विशेषता अक्सर होती है:
- रुमेटीइड पिंड;
- पेशी शोष;
- वास्कुलिटिस, त्वचा परिगलन, उंगलियों के गैंग्रीन, आदि में व्यक्त;
- फुफ्फुसीय (फुफ्फुसावरण, ऊपरी श्वसन पथ की रुकावट, न्यूमोस्क्लेरोसिस) और हृदय प्रणाली को नुकसान;
- मस्तिष्क संबंधी विकार;
- आँख की क्षति;
- ऑस्टियोपोरोसिस।
सेरोनिगेटिव रुमेटीइड गठिया की मुख्य विशेषताएं
जैसा कि यह स्पष्ट हो गया, सेरोनिगेटिव पॉलीआर्थराइटिस रुमेटीइड गठिया का एक रूप है। इसकी मुख्य विशेषता रुमेटाइड कारक के रक्त सीरम में अनुपस्थिति है, स्वप्रतिपिंडों का एक समूह जो रोग की शुरुआत का सूचक है।
रुमेटी कारक क्या है, इसकी एक और व्याख्या है। यह एक इम्युनोग्लोबुलिन है, जो वायरस, बैक्टीरिया या अन्य आंतरिक कारकों के प्रभाव में, हमारी प्रतिरक्षा द्वारा एक विदेशी कण के रूप में माना जाता है। शरीर सक्रिय रूप से एंटीबॉडी का उत्पादन करना शुरू कर देता है, जो प्रयोगशालाओं में सटीक रूप से पाए जाते हैं।
 संधिशोथ कारक उपचर्म संधिशोथ नोड्स और कुछ अन्य अतिरिक्त-कलात्मक घावों के गठन में शामिल है। जाहिरा तौर पर, यह प्रोटीन रुमेटीइड गठिया के लिए एक आवश्यक स्थिति नहीं है, क्योंकि यह 20% रोगियों में नहीं पाया जाता है, जिन्हें सेरोनगेटिव रूमेटाइड गठिया का निदान किया जाता है।
संधिशोथ कारक उपचर्म संधिशोथ नोड्स और कुछ अन्य अतिरिक्त-कलात्मक घावों के गठन में शामिल है। जाहिरा तौर पर, यह प्रोटीन रुमेटीइड गठिया के लिए एक आवश्यक स्थिति नहीं है, क्योंकि यह 20% रोगियों में नहीं पाया जाता है, जिन्हें सेरोनगेटिव रूमेटाइड गठिया का निदान किया जाता है।
रोग के निदान में संधिवात कारक का बहुत महत्व है, लेकिन इसकी अनुपस्थिति रोग के उपचार में अधिक अनुकूल पूर्वानुमान देती है। सेरोनिगेटिव पॉलीआर्थराइटिस के साथ, सुबह कठोरता कम स्पष्ट या पूरी तरह से अनुपस्थित होती है। जोड़ों की विकृति और शिथिलता इतनी स्पष्ट रूप से व्यक्त नहीं की जाती है। कोई उपचर्म रुमेटीइड नोड्स नहीं हैं, वास्कुलिटिस और आंत की सूजन से रोग अक्सर कम जटिल होता है, लेकिन गुर्दे की क्षति विशेषता है क्योंकि यह विकसित होती है।
सेरोनिगेटिव रुमेटीइड गठिया के निदान की विशिष्टता
सेरोपोसिटिव की तुलना में सेरोनिगेटिव पॉलीआर्थराइटिस अधिक तीव्र है। अक्सर 3-4 डिग्री सेल्सियस के तापमान में उतार-चढ़ाव के साथ बुखार होता है, ठंड लगना। लिम्फ नोड्स, वजन घटाने, मांसपेशी एट्रोफी, एनीमिया में उल्लेखनीय वृद्धि हुई है। सेरोपोसिटिव गठिया के विपरीत, जो सममित पॉलीआर्थराइटिस के लक्षणों की विशेषता है, सेरोनिगेटिव पॉलीआर्थराइटिस जोड़ों को एक असममित तरीके से प्रभावित करता है। प्रारंभ में, बड़े जोड़ रोग में शामिल होने लगते हैं, फिर रोग प्रक्रिया हाथों और पैरों में चली जाती है। कलाई और कलाई के जोड़ सबसे ज्यादा प्रभावित होते हैं।
बुनियादी बानगीसेरोनिगेटिव पॉलीआर्थराइटिस यह है कि वालर-रोज प्रतिक्रिया रुमेटी कारक का पता नहीं लगाती है। कोई महत्वपूर्ण नहीं है ईएसआर में वृद्धिऔर भड़काऊ प्रक्रिया के अन्य संकेतक। IgA का एक उच्च स्तर सेरोपोसिटिव रूमेटाइड आर्थराइटिस की तुलना में विशेषता है। रेडियोग्राफी द्वारा कटाव वाले घावों की विषमता का पता लगाया जाता है। इस अध्ययन की मदद से कार्पल जोड़ों के गंभीर घावों और हाथ के छोटे जोड़ों में बहुत स्पष्ट परिवर्तन नहीं होने के बीच विसंगति की पहचान करना संभव है।
सेरोनिगेटिव पॉलीआर्थराइटिस के उपचार की विशेषताएं
पॉलीआर्थराइटिस को पूरी तरह से ठीक करने के लिए दवा को अभी तक प्रभावी तरीके नहीं मिले हैं। आधुनिक तरीकेउपचार का उद्देश्य दर्द से राहत, भड़काऊ प्रक्रियाओं में कमी, प्रभावित जोड़ के कार्य में सुधार करना है। मूल रूप से, इन लक्ष्यों को विरोधी भड़काऊ दवाओं के उपयोग के माध्यम से प्राप्त किया जाता है: इम्यूनोसप्रेसेन्ट्स और साइटोस्टैटिक एजेंट।
गैर-स्टेरायडल विरोधी भड़काऊ दवाओं का उपयोग तीव्र सूजन अवधि (दर्द, जोड़ों की सूजन और) में रोगियों के उपचार में किया जाता है। बुखार). NSAIDs सूजन को कम करते हैं और कम करते हैं दर्द. NSAIDs के साइड इफेक्ट्स में गैस्ट्रोइंटेस्टाइनल परेशानियां, नाराज़गी और सूजन शामिल हैं। कुछ मामलों में किडनी और लिवर खराब होने के संकेत भी मिलते हैं।
सबसे अधिक निर्धारित एनएसएआईडी में शामिल हैं: एस्पिरिन, डाइक्लोफेनाक, इबुप्रोफेन, इंडोमिथैसिन, केटोप्रोफेन, मोवालिस, मेलॉक्सिकैम, आदि।
संधिशोथ के उपचार में कॉर्टिकोस्टेरॉइड का प्राथमिक महत्व है। हार्मोनल तैयारी(प्रेडनिसोलोन, हाइड्रोकार्टिसोन और डेक्सामेथासोन)। ये अधिवृक्क ग्रंथियों द्वारा निर्मित हार्मोन के सिंथेटिक एनालॉग हैं। कॉर्टिकोस्टेरॉइड्स को टैबलेट, मलहम और इंजेक्शन के रूप में दिया जा सकता है। साइड इफेक्ट का उच्च जोखिम और उनकी गंभीरता कम खुराक का चयन करने की आवश्यकता को निर्धारित करती है, जो एक ही समय में अधिक प्रभाव देती है। बोलस थेरेपी का अभ्यास किया जाता है (एक नस के माध्यम से बढ़ी हुई खुराक का प्रशासन)। कॉर्टिकोस्टेरॉइड्स का उपयोग करते समय, साइड इफेक्ट जैसे कि चंद्रमा का चेहरा, भावनात्मक अस्थिरता, भूख में वृद्धि, वजन बढ़ना, त्वचा पर खिंचाव के निशान, बालों का बढ़ना, ऑस्टियोपोरोसिस, उच्च दबावऔर चीनी। खुराक कम होने या दवा बंद होने पर साइड इफेक्ट शून्य हो जाते हैं।
सेरोपॉजिटिव की तुलना में सेरोनिगेटिव पॉलीआर्थराइटिस बुनियादी चिकित्सा का जवाब देना अधिक कठिन है। अधिक बार विकसित होता है, इस तरह के एक दुष्प्रभाव माध्यमिक अमाइलॉइडिसिस के रूप में होता है। अधिक ध्यान रखना आवश्यक है भारी जोखिमट्रोवोलोल लेते समय स्पष्ट दुष्प्रभाव की उपस्थिति। अन्यथा, सेरोनिगेटिव पॉलीआर्थराइटिस का उपचार सेरोपोसिटिव वैरिएंट के समान है।
संधिशोथ के साथ स्व-दवा करना स्पष्ट रूप से contraindicated है। दवाओं का सही समूह केवल एक अति विशिष्ट चिकित्सक (एक रुमेटोलॉजिस्ट, और इससे भी बेहतर, एक आर्थोलॉजिस्ट) द्वारा निर्धारित किया जा सकता है। सर्जिकल हस्तक्षेप का उपयोग केवल गठिया के एक उन्नत चरण में किया जाता है। इष्टतम उपचार में न केवल दवाएं शामिल हैं, बल्कि एफएलसी, संतुलित आहार और स्वस्थ जीवन शैली भी शामिल है। लोकविज्ञानरोग के पाठ्यक्रम को भी सुगम बनाता है, लेकिन इसका उपयोग केवल पारंपरिक चिकित्सा पद्धतियों के साथ ही किया जाना चाहिए।
किशोर पॉलीआर्थराइटिस (सेरोनिगेटिव)
अलग से, मैं सेरोनिगेटिव जुवेनाइल पॉलीआर्थराइटिस का उल्लेख करना चाहूंगा। अधिकतर, रोग 2-4 वर्ष की आयु में ही प्रकट होता है।ज्वर की स्थिति, जोड़ों की सूजन और खराश, शरीर का नशा भड़काऊ प्रक्रिया की गवाही देता है। सबसे पहले, रोग घुटने, कोहनी, टखने, कूल्हे के जोड़ों को प्रभावित करता है, फिर ग्रीवा रीढ़, कलाई, जबड़े, जोड़ों में जाता है।
घाव अक्सर सममित होता है। जोड़ों में एक्सयूडेट का जमाव होता है। बच्चा आंदोलन के दौरान दर्द की शिकायत करता है। पेशी शोष, हाइपोटेंशन, संकुचन नोट किए जाते हैं। रेडियोग्राफ़ एक साथ पुनर्जीवन के साथ पेरीओस्टेम की तरफ से हड्डी के ऊतकों के बढ़े हुए रसौली की उपस्थिति को दर्शाता है।
कई दिनों के दौरान, वे बहुत बढ़ जाते हैं। लिम्फ नोड्स, जिगर, प्लीहा। निदान इतिहास और नैदानिक तस्वीर पर आधारित है। एक इलेक्ट्रोकार्डियोग्राम टैचीकार्डिया, मायोकार्डियल डिस्ट्रोफी, एक रक्त परीक्षण - एनीमिया, ईएसआर में वृद्धि, ल्यूकोसाइटोसिस की प्रवृत्ति को दर्शाता है।
जुवेनाइल सेरोनिगेटिव पॉलीआर्थराइटिस का उपचार अस्पताल में किया जाना चाहिए। बेड रेस्ट का सख्त पालन, तीव्र अवधि में एंटीबायोटिक दवाओं का उपयोग दिखाया गया है। ज्यादातर एनएसएआईडी (एस्पिरिन, ब्यूटाडियोन, एमिडोपाइरिन), एंटीथिस्टेमाइंस का इस्तेमाल किया। ग्लूकोकॉर्टीकॉइड दवाओं का उपयोग 1-2 सप्ताह के पाठ्यक्रमों में किया जाता है, प्रेडनिसोलोन मुख्य रूप से निर्धारित होता है। तीव्र पाठ्यक्रमरोग, इंडोमेथेसिन, ब्रूफेन, डेलागिल, क्लोरोक्वीन का उपयोग संभव है। बुनियादी चिकित्सा के साथ किशोर पॉलीआर्थराइटिस (सेरोनिगेटिव) के साथ प्रभावी उपायफिजियोथेरेप्यूटिक प्रक्रियाएं, विटामिन के पाठ्यक्रम, प्लाज्मा आधान, मुसब्बर हैं। निवारण में उपयोगी उपाय हैं स्पा उपचार, चिकित्सीय मालिश और जिम्नास्टिक। आर्थोपेडिस्ट के परामर्श पर, सर्जिकल हस्तक्षेप संभव है।
रोग की रोकथाम के लिए, आवश्यक टीकाकरण की अनुसूची का पालन करना बहुत महत्वपूर्ण है, स्ट्रेप्टोकोकल संक्रमण के प्रसार से बचने के लिए, यह आवश्यक है उचित देखभालबच्चे के लिए।
किशोर संधिशोथ- अज्ञात कारण का गठिया, 6 सप्ताह से अधिक समय तक, 16 वर्ष से कम उम्र के बच्चों में अन्य संयुक्त विकृति के बहिष्करण के साथ विकसित होना।
ज्यादातर, JRA 7 साल से कम उम्र के बच्चों में होता है (50% बच्चों में, बीमारी 5 साल की उम्र से पहले शुरू होती है)। लड़कियों को लड़कों की तुलना में 1.5-2 गुना अधिक जेआरए मिलता है।
कम उम्र में काम करने की क्षमता के लगातार नुकसान के कारण इस बीमारी का बहुत बड़ा सामाजिक महत्व है। लगभग 50% रोगी 3 साल की बीमारी के बाद काम करने की क्षमता खो देते हैं।
महामारी विज्ञान
क्षेत्र में 18 वर्ष से कम आयु के बच्चों में जेआरए का प्रसार रूसी संघ- 62.3 प्रति 100,000, प्राथमिक घटना - 16.2 प्रति 100,000। किशोरों में, जेआरए का प्रसार 116.4 प्रति 100,000 है (14 वर्ष से कम उम्र के बच्चों में - 45.8 प्रति 100,000), प्राथमिक घटना - 28.3 प्रति 100,000 (14 से कम बच्चों के लिए - 12.6 प्रति 100,000)। मृत्यु दर 0.5-1% है।
शब्दावली
वर्गीकरण के प्रकार के आधार पर, रोग के निम्नलिखित नाम हैं: किशोर संधिशोथ (ACR), किशोर जीर्ण गठिया (EULAR), किशोर अज्ञातहेतुक गठिया (ILAR), किशोर गठिया (ICD-10)।
1994 में, WHO और इंटरनेशनल एसोसिएशन ऑफ रुमेटोलॉजिस्ट (ILAR) के तत्वावधान में बाल चिकित्सा रुमेटोलॉजी पर स्थायी समिति ने बच्चों में पुरानी भड़काऊ संयुक्त रोगों के लिए नए शब्दावली और वर्गीकरण मानदंड प्रस्तावित किए। इस वर्गीकरण के अनुसार, जेआरए और जेएक्सए को बाहर रखा गया था, और जोड़ों की सभी पुरानी सूजन संबंधी बीमारियों को "किशोर इडियोपैथिक गठिया" नाम के तहत जोड़ा गया था।
किशोर गठिया का वर्गीकरण
रूमेटोलॉजिकल एसोसिएशन के इंटरनेशनल लीग (आईएलआर)।
- अज्ञात कारण से बच्चों को गठिया
- प्रणालीगत
- पॉलीआर्टिकुलर आरएफ-
- पॉलीआर्टिकुलर आरएफ +
- oligoarticular
ज़िद्दी
फैलाना
- संधिशोथ के साथ जुड़ा हुआ गठिया
- अवर्गीकृत गठिया
हालांकि, प्रमुख रूसी रुमेटोलॉजिस्ट (एन.एन. कुज़मीना, एस.ओ. सालुगिना, आई.पी. निकिशिना) का मानना है कि, आईसीडी-एक्स में "जुवेनाइल इडियोपैथिक अर्थराइटिस" शब्द की अनुपस्थिति को ध्यान में रखते हुए, इसके व्यापक उपयोग से बचना चाहिए। JIA शब्द का प्रयोग वैज्ञानिक अनुसंधान और विदेशी प्रकाशनों में किया जा सकता है।
रोगों का अंतर्राष्ट्रीय वर्गीकरणX संशोधन (ICD10, 1990)
बारहवीं कक्षा। मस्कुलोस्केलेटल सिस्टम और संयोजी ऊतक के रोग (M00-M99)
M08 - किशोर (किशोर) गठिया
नोसोलॉजिकल रूप:
M08.0 किशोर संधिशोथ
M08.1 जुवेनाइल एंकिलोसिंग स्पॉन्डिलाइटिस
M08.2 - किशोर गठिया प्रणालीगत शुरुआत के साथ
एम 08.3 - किशोर पॉलीआर्थराइटिस सेरोनिगेटिव
M08.4 Pauciarticular किशोर गठिया
M08.8 - अन्य किशोर गठिया
M08.9 - किशोर गठिया, अनिर्दिष्ट
टिप्पणियाँ:- जुवेनाइल पॉलीगोआर्थराइटिस सेरोनिगेटिव (RF-)
Pauciarticular किशोर गठिया (ओलिगोआर्थराइटिस)
अन्य किशोर गठिया (सोरायटिक गठिया (जेपीए) और सूजन आंत्र रोगों में गठिया (क्रोहन रोग, व्हिपल रोग, गैर-विशिष्ट एंटरोकोलाइटिस)।
रोगजनन
जेआरए एक पुरानी प्रणालीगत संयोजी ऊतक रोग है, जो मुख्य रूप से परिधीय (सिनोवियल) जोड़ों के एक प्रगतिशील घाव से नैदानिक रूप से प्रकट होता है, जो इरोसिव-डिस्ट्रक्टिव पॉलीआर्थराइटिस के समान है।
1. प्रक्रिया संयुक्त के श्लेष झिल्ली में शुरू होती है, जो कि माइक्रोकिरकुलेशन के उल्लंघन और श्लेष झिल्ली को अस्तर करने वाली कोशिकाओं को नुकसान पहुंचाती है।
2. रोगी के शरीर में, परिवर्तित IgG बनते हैं, जिन्हें उनकी अपनी प्रतिरक्षा प्रणाली द्वारा स्वप्रतिजनों के रूप में माना जाता है।
3. इम्यूनोकोम्पेटेंट कोशिकाएं, संयुक्त के श्लेष झिल्ली के प्लाज्मा कोशिकाओं सहित, एंटीबॉडी का उत्पादन करती हैं - एंटी-आईजीजी (रुमेटी कारक)।
4. पूरक की उपस्थिति में रुमेटी कारक स्वप्रतिजन के साथ परस्पर क्रिया करता है, जिसके परिणामस्वरूप प्रतिरक्षा परिसरों का निर्माण होता है।
5. सीईसी का संवहनी एंडोथेलियम और आसपास के ऊतकों दोनों पर हानिकारक प्रभाव पड़ता है। सबसे पहले, संयुक्त की श्लेष झिल्ली पीड़ित होती है, जिसके परिणामस्वरूप गठिया विकसित होता है।
6. सक्रिय टी-लिम्फोसाइट्स, मैक्रोफेज, फाइब्रोब्लास्ट्स और सिनोवियोसाइट्स प्रो-इंफ्लेमेटरी साइटोकिन्स का उत्पादन करते हैं - इंटरल्यूकिन -1 (IL-1) अल्फा और बीटा, ट्यूमर नेक्रोसिस फैक्टर अल्फा (TNF- अल्फा) और इंटरल्यूकिन -6 (IL-b), बढ़ा हुआ संश्लेषण और गतिविधि जो प्रणालीगत अभिव्यक्तियों के विकास और जोड़ों में पुरानी सूजन के रखरखाव में अग्रणी भूमिका निभाते हैं।
7. इंटरल्यूकिन-1 और टीएनएफ-α सूजन पैदा करते हैं और उपास्थि को नष्ट करते हैं। इंटरल्यूकिन -6 सूजन के तीव्र चरण के प्रोटीन के हाइपरप्रोडक्शन में योगदान देता है - सी - रिएक्टिव प्रोटीनऔर फाइब्रिनोजेन, टी- और बी-कोशिकाओं की सक्रियता, फाइब्रोब्लास्ट्स, सिनोवियल झिल्ली कोशिकाएं।
8. साइटोकिन्स रूमेटाइड सिनोवाइटिस और हड्डियों के पुनर्जीवन की गतिविधि प्रदान करते हैं, साथ ही प्रणालीगत किशोर संधिशोथ के अतिरिक्त-आर्टिकुलर अभिव्यक्तियाँ: बुखार, दाने, लिम्फैडेनोपैथी, मांसपेशियों में शोष, वजन में कमी, एनीमिया।
9. सूजन की प्रक्रिया में, संयुक्त के ऊतकों में बड़ी संख्या में कोशिकाएं बनती हैं, जो तथाकथित पन्नस, या "क्लोक" बनाती हैं, जो आर्टिकुलर उपास्थि की सतह को कवर करती हैं, जिससे सामान्य चयापचय प्रक्रियाओं को रोका जा सकता है और विनाश को बढ़ाया जा सकता है। हड्डी और उपास्थि संरचनाओं की।
निदान
देशों के रुमेटोलॉजिस्ट द्वारा विकसित पूर्वी यूरोपीय नैदानिक मानदंड पूर्वी यूरोप काऔर रूस (डोलगोपोलोवा ए.वी. एट अल., 1981)।
चिकत्सीय संकेत:
1. 3 महीने या उससे अधिक समय तक चलने वाला गठिया।
2. दूसरे जोड़ का गठिया, 3 महीने के बाद होना और
3. छोटे जोड़ों को सममित क्षति।
4. अवकुंचन।
5. टेनोसिनोवाइटिस या बर्साइटिस।
6. पेशी शोष।
7. सुबह की जकड़न।
8. संधिशोथ नेत्र क्षति (यूवाइटिस)।
9. रूमेटाइड नोड्यूल्स।
रेडियोलॉजिकल संकेत:
10. ऑस्टियोपोरोसिस, छोटा सिस्टिक पुनर्गठन हड्डी की संरचनाएपिफिसिस।
11. जोड़ों की जगहों का सिकुड़ना, हड्डियों का क्षरण, जोड़ों का एंकिलोसिस।
12. हड्डी के विकास का उल्लंघन।
13. सर्वाइकल स्पाइन को नुकसान।
प्रयोगशाला संकेत:
14. सकारात्मक संधिवात कारक।
15. सकारात्मक श्लेष बायोप्सी डेटा।
सकारात्मक संकेतों की कुल संख्या:
जेआरए संभावित (3 संकेत),
जेआरए विशिष्ट (4 संकेत),
जेआरए क्लासिक (8 विशेषताएं)।
जेआरए की प्रयोगशाला निदान
सी - रिएक्टिव प्रोटीन
यह एक प्रोटीन है जो तीव्र चरण की श्रेणी से संबंधित है और शरीर में विभिन्न भड़काऊ प्रक्रियाओं के दौरान प्रकट होता है।
मानदंड 6 IU / ml से कम है।
रक्त में सी-रिएक्टिव प्रोटीन (सीआरपी) की कोई उपस्थिति सूजन का एक गैर-विशिष्ट मार्कर है। साथ ही, सीआरपी की एकाग्रता प्रक्रिया की गंभीरता के समानुपाती होती है, यानी जितना अधिक यह रक्त में निहित होता है, उतनी ही अधिक सूजन प्रक्रिया स्पष्ट होती है।
गठिया का कारक
संधिशोथ कारक एक विशेष प्रोटीन है जो तीव्र अवधि में भड़काऊ संयुक्त रोगों की उपस्थिति में या पुरानी विकृति के तेज होने पर रक्त में प्रकट होता है।
मानदंड 14 IU / ml से कम है।
संधिशोथ कारक की उपस्थिति जोड़ों में सक्रिय सूजन का संकेत देती है। रुमेटी कारक की एकाग्रता जितनी अधिक होगी, सूजन उतनी ही गंभीर होगी और जटिलताओं और अक्षमता का जोखिम उतना ही अधिक होगा।
एंटी-साइक्लिक सिट्रूलेटेड पेप्टाइड एंटीबॉडी (ACCP) - साइक्लिक सिट्रूलेटेड पेप्टाइड - CCP या एंटी-सिट्रूलिनेटेड पेप्टाइड एंटीबॉडी (ACPA), अंग्रेजी, सूजे हुए श्लेष झिल्ली के परिवर्तित प्रोटीन के खिलाफ निर्देशित होते हैं। एसीसीपी को "एंटीसिट्रूलाइन एंटीबॉडी" के परिवार में एंटीकेराटिन एंटीबॉडी और संशोधित विमेंटिन (एमसीवी) के एंटीबॉडी के साथ शामिल किया गया है। सभी एंटीसिट्रूलाइन एंटीबॉडी की उपस्थिति का कारण कई प्रोटीन (फाइब्रिन, विमेंटिन, अल्फाएनोलेस इत्यादि) का सूजन संशोधन है। ) प्रोटीन की संरचना में सिनोवियल में साइट्रलाइन के अमीनो एसिड अवशेष।
एसीसीपी अध्ययन का उद्देश्य:
रुमेटीइड गठिया का बहुत प्रारंभिक चरण में निदान करने के लिए (बीमारी की अवधि< 6 мес.) и на ранней стадии (длительность болезни 6 мес. - 1 год).
संधिशोथ के सेरोनिगेटिव रूपों के निदान के लिए (जब रुमेटी कारक के लिए परीक्षण नकारात्मक है)।
के लिए क्रमानुसार रोग का निदानसंधिशोथ और अन्य स्व - प्रतिरक्षित रोगआर्टिकुलर सिंड्रोम के साथ
प्रारंभिक रूमेटोइड गठिया वाले मरीजों में संयुक्त विनाश के जोखिम का आकलन करने के लिए।
संदर्भ मूल्य:एन - 0 - 5 यूनिट / एमएल।
<30 RU/ml - антител не обнаружено; 30-90 RU/ml - низкие концентрации антител; >90 आरयू / एमएल - एंटीबॉडी की उच्च सांद्रता
किशोर संधिशोथ का प्रणालीगत रूप
- परिभाषा। बुखार के साथ गठिया (या कम से कम 2 सप्ताह के लिए प्रलेखित बुखार के साथ) निम्न में से 2 या अधिक के साथ जुड़ा हुआ है: आंतरायिक वाष्पशील एरिथेमेटस रैश, सेरोसाइटिस, सामान्यीकृत लिम्फैडेनोपैथी, हेपेटोमेगाली और/या स्प्लेनोमेगाली।
- सभी जेए में, प्रणालीगत गठिया 4 से 17% (कुछ स्रोतों के अनुसार, 10-20%) के लिए जिम्मेदार है।
वर्गीकरण:
- प्रणालीगत गठिया (ACR, EULAR, ILAR)
- किशोर गठिया प्रणालीगत शुरुआत के साथ (ICD10 - कोड M08.2)
रोग की शुरुआत की उम्र 1 से 5 वर्ष तक है। लड़के और लड़कियां समान आवृत्ति से बीमार पड़ते हैं। रोग का निदान मुश्किल है, अक्सर प्रतिकूल।
26 अप्रैल, 2012 की रूसी संघ की सरकार की डिक्री सं।
संख्या 403, जेए का प्रणालीगत संस्करण अनाथ रोगों की संघीय सूची में शामिल है।
प्रणालीगत अभिव्यक्तियों का क्लिनिक:
- लंबे समय तक ज्वर या तेज बुखार। सुबह तापमान में वृद्धि की विशेषता है। प्रति दिन 2-4 तापमान बढ़ सकता है। ठंड लगना, माइलियागिया, आर्थ्राल्जिया के साथ। तापमान में तेज कमी के साथ - पसीना बहना।
- क्षणिक बहुरूपी दाने (चित्तीदार, मैकुलोपापुलर, रैखिक), बुखार की ऊंचाई पर बढ़ जाता है, जोड़ों, चेहरे, छाती, पीठ, अंगों, हथेलियों और तलवों में स्थानीयकृत होता है। अस्थिर। प्रवासी। अक्सर गठिया के विकास से पहले। कभी-कभी पित्ती। शायद ही कभी खुजली के साथ।
- आंतरिक अंगों को नुकसान (सेरोसाइटिस / विसेराइटिस): पेरिकार्डिटिस, मायोकार्डिटिस, कम अक्सर एंडोकार्डिटिस और कोरोनेराइटिस, न्यूमोनिटिस, प्लूरोन्यूमाइटिस, फाइब्रोसिंग एल्वोलिटिस, पॉलीसेरोसिटिस, पेरिस्प्लेनाइटिस, सीरस पेरिटोनिटिस।
- सामान्यीकृत लिम्फैडेनोपैथी। लिम्फ नोड्स पैल्पेशन, मोबाइल, अक्सर बढ़े हुए ग्रीवा, एक्सिलरी और वंक्षण पर दर्द रहित होते हैं। बढ़े हुए मेसेन्टेरिक लिम्फ नोड्स पेट दर्द का कारण बन सकते हैं। लिम्फोप्रोलिफेरेटिव रोगों के साथ विभेदक निदान की आवश्यकता है।
- हेपेटोसप्लेनोमेगाली।
- वास्कुलिटिस: पामर और प्लांटर कैपिलाराइटिस, स्थानीय एंजियोएडेमा, अधिक बार हाथ के क्षेत्र में, ऊपरी और निचले छोरों (हाथों और पैरों) के बाहर के हिस्सों का सियानोटिक रंग, त्वचा का मार्बलिंग, यकृत जैसे परिवर्तन।
दिल को नुकसान - अधिक बार मायोपेरिकार्डिटिस के रूप में। पेरिकार्डिटिस आमतौर पर एक्सयूडेटिव होता है। एंडोकार्डियम शायद ही कभी प्रभावित होता है।
फेफड़े खराब होना
- न्यूमोनिटिस का विकास विशेषता है।
- यह फुफ्फुसावरण, प्लुरोपोन्यूमोनिटिस द्वारा प्रकट किया जा सकता है।
- कार्डिटिस वाले बच्चों में फुफ्फुसावरण हो सकता है या स्पर्शोन्मुख हो सकता है और एक्स-रे खोज हो सकता है।
- शायद ही कभी, अंतरालीय फाइब्रोसिस या फाइब्रोसिंग एलीवोलिथ विकसित होता है।
- फुफ्फुसीय आमवाती पिंड व्यावहारिक रूप से बच्चों में नहीं होते हैं।
प्रणालीगत जेआरए (पहले 6 महीनों में) की शुरुआत में संयुक्त क्षति के प्रकार:
1. सममित ओलिगो-, मुख्य रूप से बड़े जोड़ों के साथ पॉलीआर्थराइटिस।
2. सामान्यीकृत पॉलीआर्थराइटिस जिसमें छोटे जोड़ और ग्रीवा रीढ़ शामिल हैं।
3. रोग की शुरुआत में कोई संयुक्त क्षति नहीं होती है। प्रणालीगत अभिव्यक्तियों की शुरुआत के कई महीनों या वर्षों बाद गठिया विकसित होता है।
आर्टिकुलर सिंड्रोम
- ओलिगोआर्थराइटिस
- पॉलीआर्थराइटिस
- आर्थ्राल्जिया, माइलियागिया
- Coxitis, कूल्हे जोड़ों के सड़न रोकनेवाला परिगलन
- पेशीक्षय
- लगातार विकृति और सिकुड़न
JRA के प्रणालीगत रूप में गतिविधि के प्रयोगशाला संकेतक
- गंभीर हाइपोक्रोमिक एनीमिया
- 30-50 x 10 9 /l तक न्यूट्रोफिलिक बदलाव के साथ हाइपरल्यूकोसाइटोसिस
- ईएसआर त्वरण 90-120 मिमी / घंटा तक
- थ्रोम्बोसाइटोसिस
- सीआरपी और आईजीजी की उच्च सीरम सांद्रता।
- जेआरए के प्रणालीगत संस्करण के लिए बिल्कुल विशिष्ट इम्युनोजेनेटिक मार्करों की पहचान नहीं की गई है।
जेआरए के प्रणालीगत संस्करण की जटिलताओं
- कार्डियोपल्मोनरी विफलता
- मैक्रोफेज सक्रियण सिंड्रोम
- अमाइलॉइडोसिस
- विकास मंदता
- संक्रामक जटिलताओं
नरसंहारमैक्रोफेज एक्टिवेशन सिंड्रोम (हेमोफैगोसाइटिक सिंड्रोम): क्लिनिकल तस्वीर :
ट्रिगर कारक: जीवाणु, वायरल (ईबीवी, सीएमवी, हर्पेटिक, आदि) संक्रमण; ड्रग्स (NSAIDs, सोने की तैयारी, सल्फासालजीन, आदि)।
उच्च लगातार रोग गतिविधि के साथ विकसित होता है:
- तीव्र गिरावट
- तपेदिक की बुखार
- रक्तस्रावी दाने
- श्लेष्मा झिल्ली से खून बहना
- तंत्रिका संबंधी विकार, बिगड़ा हुआ चेतना, कोमा
- लिम्फैडेनोपैथी, हेपेटोसप्लेनोमेगाली
- पॉलीऑर्गेनिक अपर्याप्तता
- पैन्टीटोपेनिया (थ्रोम्बोसाइटोपेनिया, ल्यूकोपेनिया), ईएसआर में तेज कमी।
- परिणाम अस्थि मज्जा और लिम्फोइड अंगों की कमी और अप्लासिया है।
मैक्रोफेज सक्रियण सिंड्रोम: प्रयोगशाला पैरामीटर
- ऊंचा ट्राइग्लिसराइड का स्तर
- ट्रांसएमिनेस के स्तर में वृद्धि
- फाइब्रिनोजेन के स्तर में कमी
- उच्च सीरम फेरिटिन
- खपत कोगुलोपैथी
- फाइब्रिन डिग्रेडेशन उत्पादों की ऊंचाई (एमएएस का प्रारंभिक प्रीक्लिनिकल संकेत)
- जमावट कारकों II, VII, X के स्तर में कमी
- अस्थि मज्जा पंचर में बड़ी संख्या में मैक्रोफेज होते हैं जो हेमेटोपोएटिक कोशिकाओं को फागोसिटाइज करते हैं।
- संभावित मौत।
अमाइलॉइडोसिस
अमाइलॉइडोसिस की आवृत्ति 0.145 (यूएसए में) से 20% (यूरोप और रूस में) है। अमाइलॉइड रक्त वाहिकाओं की दीवारों में, गुर्दे में (अधिक बार), यकृत, मायोकार्डियम और आंतों में जमा होता है। निदान गुर्दे की बायोप्सी की परीक्षा पर आधारित है।
विकास मंदता
शारीरिक और यौन विकास में पिछड़ना
में तीव्र अंतर उपस्थितिसहकर्मी एस से
बचपन और पॉलीआर्टिकुलर आर्टिकुलर सिंड्रोम में बीमारी की शुरुआत में विशेष रूप से स्पष्ट
मनो-भावनात्मक आघात की उच्च आवृत्ति।
जेआरए के प्रणालीगत रूप का परिणाम
ओलिगो (पौसी) आर्टिकुलर वैरिएंट (50% मामले)।
बीमारी के पहले 6 महीनों के दौरान ≤ 4 जोड़ों का शामिल होना।
1.1। 1. शुरुआती शुरुआत के साथ उपप्रकार
- 30-40% रोगियों में संधिशोथ नेत्र रोग (यूवाइटिस) विकसित होता है
- औसत पहली उम्र 2 साल
- लड़कियां अधिक बार बीमार पड़ती हैं
ओलिगोआर्थराइटिस का कोर्स और परिणाम
अन्य विकल्पों की तुलना में बेहतर परिणाम। 6-10 वर्षों के बाद छूट दर - 23-47%
पॉलीआर्टिकुलर प्रकार के पाठ्यक्रम वाले रोगियों में संयुक्त क्षरण का विकास अधिक आम है
यूवेइटिस की गंभीर जटिलताओं के विकास का जोखिम
JRA का पॉलीआर्टिकुलर संस्करण
(30-40% मामले)। रोग के पहले 6 महीनों में 4 से अधिक जोड़ प्रभावित हुए थे।
- संधिवात कारक उपप्रकार (RF+) के लिए सेरोपोसिटिव, लगभग 10% मामले:
- यह 8 से 15 वर्ष की आयु के बीच विकसित होता है।
- लड़कियां आमतौर पर अधिक प्रभावित होती हैं (शुरुआती शुरुआत वयस्क संधिशोथ)।
- शुरुआत सूक्ष्म है।
- आर्टिकुलर सिंड्रोम की विशेषताएं:
- घुटने, टखने और कलाई के जोड़ों को नुकसान के साथ सममित पॉलीआर्थराइटिस;
- हाथों और पैरों के छोटे जोड़ों को संभावित नुकसान;
- एमियोट्रॉफी, डिस्ट्रोफी
- तीव्र विकलांगता, टीके। अपर्याप्त चिकित्सा के साथ रोग के पहले वर्ष के अंत तक कलाई की हड्डियों में एंकिलोसिस के संभावित गठन के साथ रोग के पहले 6 महीनों के दौरान जोड़ों में संरचनात्मक परिवर्तन विकसित होते हैं;
- 50% रोगी विनाशकारी गठिया विकसित करते हैं,
- संयुक्त विकृति।
पॉलीआर्थराइटिस।
2. सेरोनिगेटिव (RF-)संधिशोथ कारक उपप्रकार (20-30% से कम मामलों में)।
यह 1 से 15 वर्ष की आयु के बच्चों में विकसित होता है।
लड़कियां अधिक बार बीमार होती हैं (90%)।
शुरुआत सबस्यूट या क्रॉनिक है।
- आरएफ उपप्रकार JRA में आर्टिकुलर सिंड्रोम की विशेषताएं:
- टेम्पोरोमैंडिबुलर जोड़ों और ग्रीवा रीढ़ सहित बड़े और छोटे जोड़ों को सममित क्षति;
- पाठ्यक्रम अपेक्षाकृत सौम्य है;
- लेकिन 10% रोगियों में जोड़ों (कूल्हे और मैक्सिलोफेमोरल) में गंभीर विनाशकारी परिवर्तन होते हैं।
- यूवेइटिस विकसित होने का खतरा है।
- सबफ़ेब्राइल बुखार और लिम्फैडेनोपैथी हो सकती है।
- जटिलताओं:
- जोड़ों में फ्लेक्सन संकुचन;
- गंभीर विकलांगता, विशेष रूप से शुरुआती शुरुआत में;
- विकास मंदता (बीमारी की शुरुआत और उच्च जेआरए गतिविधि के साथ)
रेडियोलॉजिकल मानदंड
अमेरिकी रेडियोलॉजिस्ट स्टाइनब्रोकर (1988) के वर्गीकरण के अनुसार जोड़ों में परिवर्तन:
I डिग्री - बिना विनाशकारी परिवर्तनों के ऑस्टियोपोरोसिस।
द्वितीय डिग्री - उपास्थि और हड्डी का मामूली विनाश, संयुक्त स्थान की थोड़ी सी संकीर्णता, एकल हड्डी उज़ुरा।
III डिग्री - उपास्थि और हड्डी का महत्वपूर्ण विनाश, संयुक्त स्थान की संकीर्णता, एकाधिक usura, subluxations, ulnar विचलन।
IV डिग्री - एंकिलोसिस के संयोजन में डिग्री III के लक्षण।
जेआरए के एक्स-रे (शारीरिक) चरण:
स्टेज I - एपिफेसील ऑस्टियोपोरोसिस।
स्टेज II - एपिफिसियल ऑस्टियोपोरोसिस, कार्टिलेज फाइब्रिलेशन, संयुक्त स्थान का संकुचन, एकल कटाव।
स्टेज III - उपास्थि और हड्डी का विनाश, ऑस्टियो-कार्टिलाजिनस कटाव का गठन, जोड़ों में उदात्तीकरण।
स्टेज IV - रेशेदार या कंकाल एंकिलोसिस के संयोजन में ग्रेड III मानदंड।
पॉलीआर्थराइटिस का कोर्स और परिणाम
- सेरोपोसिटिव पॉलीआर्थराइटिस
प्रगतिशील कुल संयुक्त क्षति
प्रारंभिक रेडियोलॉजिकल परिवर्तन
बीमारी के 5 साल के भीतर गंभीर विकृत गठिया का विकास
- सेरोनिगेटिव पॉलीआर्थराइटिस
विभिन्न परिणाम
पूर्वकाल यूवाइटिस की अभिव्यक्तियाँ
- कॉर्नियल अवक्षेप का गठन
- बंधी हुई कॉर्नियल डिस्ट्रोफी
- आंख के पूर्वकाल कक्ष की संरचना और सामग्री में परिवर्तन
- परितारिका की सूजन, पुतली क्षेत्र में पेरिक्रिस्टलाइन फिल्मों का निर्माण, पश्च सिंटेकिया, परितारिका के किनारे को लेंस की पूर्वकाल सतह से जोड़ना
- एक जटिल मोतियाबिंद के गठन के साथ लेंस की अस्पष्टता
संधिशोथ यूवाइटिस के पाठ्यक्रम की विशेषताएं
- मुख्य रूप से ऑलिगोआर्थराइटिस वाली युवा लड़कियों में विकसित होता है
- आर्टिकुलर सिंड्रोम विकसित होने से कई साल पहले शुरू हो सकता है
- अधिक बार सबस्यूट या क्रॉनिक इरिडोसाइक्लाइटिस के रूप में आगे बढ़ता है, कम अक्सर परिधीय या पैनुवेइटिस
- बहुधा द्विपक्षीय
- दृश्य तीक्ष्णता में कमी के साथ अक्सर मोतियाबिंद के गठन के चरण में निदान किया जाता है
जुवेनाइल एंकिलोसिंग स्पॉन्डिलाइटिस
- दीर्घकालिक सूजन की बीमारीपरिधीय जोड़, टेंडन-लिगामेंट उपकरण और रीढ़, 16 वर्ष से कम उम्र के बच्चों में शुरू, मुख्य रूप से पुरुषों में, पारिवारिक एकत्रीकरण और HLA-B27 के साथ जुड़ाव की प्रवृत्ति की विशेषता
जुवेनाइल एंकिलोसिंग स्पॉन्डिलाइटिस
- निचले छोर के जोड़ों में असममित गठिया
- उत्साह
- रीढ़ की कठोरता
- sacroiliitis
- HLA-B27 वहन करना
कण्डरा-लिगामेंटस उपकरण को नुकसान
- एंथेसाइटिस और एन्थेसोपैथी
रोग का शीघ्र प्रकट होना
वयस्कों की तुलना में अधिक बार पता चला (30-90%)
10 वर्ष से अधिक उम्र के रोगियों में अधिक आम है
मुख्य रूप से कैल्केनस में स्थानीयकृत
जुवेनाइल एंकिलोसिंग स्पॉन्डिलाइटिस की क्लिनिकल तस्वीर। परिधीय जोड़ों को नुकसान:
- छोरों के जोड़ों का असममित घाव
मोनो-, ओलिगोआर्थराइटिस का विकास
सीमित पॉलीआर्थराइटिस
पहला मेटाटार्सोफैंगल जोड़
आंक्यलोसिंग स्पॉन्डिलाइटिस की क्लिनिकल तस्वीर
- अक्षीय कंकाल के जोड़ों को नुकसान
स्टर्नम जोड़ों
स्टर्नोकोस्टल
स्टर्नोक्लेविकुलर
कॉस्टओवरटेब्रल
जुवेनाइल एंकिलोसिंग स्पॉन्डिलाइटिस की क्लिनिकल तस्वीर
परिधीय जोड़ों को नुकसान
- हाथ पैरों के जोड़ों को नुकसान
निचले छोरों के बड़े और मध्यम जोड़ों की प्रमुख भागीदारी
- कूल्हा
- घुटना
- टखना
एंकिलॉज़िंग स्पॉन्डिलाइटिस का निदान
- Sacroiliitis के एक्स-रे चरण
मैं - परिवर्तनों का संदेह
II - कटाव और सबकोन्ड्रल स्केलेरोसिस की उपस्थिति
III - अपरदन, सबकोन्ड्रल स्केलेरोसिस और आंशिक एंकिलोसिस की उपस्थिति
IY - पूर्ण एंकिलोसिस
एंकिलोज़िंग स्पोंडिलिटिस पूर्वानुमान
- एएस खराब पूर्वानुमान के साथ एक पुरानी बीमारी है
- कूल्हे के जोड़ों का विनाश
- sacroiliac जोड़ों का एंकिलोसिस
- रीढ़ को बाँस की छड़ी की तरह आकार देना
संधिशोथ का उपचार
जेआरए थेरेपी के लक्ष्य:
- प्रक्रिया की भड़काऊ गतिविधि का दमन,
- प्रणालीगत अभिव्यक्तियों और आर्टिकुलर का गायब होना
सिंड्रोम,
- जोड़ों की कार्यात्मक क्षमता को बनाए रखना,
- विनाश को रोकना या धीमा करना
जोड़ों, रोगियों की विकलांगता,
- छूट प्राप्त करना,
- रोगियों के जीवन की गुणवत्ता में सुधार,
- चिकित्सा के दुष्प्रभावों को कम करना।
वर्गीकरण एंटीह्यूमेटिक दवाएं
1. लक्षण-संशोधित एंटीह्यूमैटिक दवाएं:
गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी);
Corticosteroids
2. रोग-संशोधित एंटीह्यूमेटिक दवाएं:
गैर-साइटोटॉक्सिक (मलेरिया रोधी दवाएं, सोने के लवण, सल्फासालजीन, डी-पेनिसिलमाइन);
साइटोटॉक्सिक (मेथोट्रेक्सेट, साइक्लोफॉस्फेमाईड, क्लोरम्बुकिल)।
जैविक एजेंट:
टीएनएफ इनहिबिटर्स (एटनेरसेप्ट)
इंटरल्यूकिन-1 इनहिबिटर (एनाकिनरा, कैनाकिनुमाब)।
इंटरल्यूकिन इनहिबिटर - 6 (एक्टेमरा)
3. रोग-नियंत्रक रोधी दवाएं।
नॉन स्टेरिओडल आग रहित दवाई
उनके पास एनाल्जेसिक, विरोधी भड़काऊ और ज्वरनाशक प्रभाव हैं:
वे सूजन के स्थल पर न्यूट्रोफिल के प्रवास को रोकते हैं,
सूजन के स्थल पर प्रोस्टाग्लैंडिंस को रोकें
प्लेटलेट एकत्रीकरण कम करें
संश्लेषण को रोकें या भड़काऊ मध्यस्थों को निष्क्रिय करें,
वे cyclooxygenase-2 (COX-2) - एनाल्जेसिक और विरोधी भड़काऊ प्रभाव को रोकते हैं और cyclooxygenase-1 (COX-1) - प्रतिकूल प्रतिक्रियाओं के विकास को दबाते हैं।
मुख्य दुष्प्रभाव:
गैस्ट्रोटॉक्सिसिटी - अपच संबंधी विकार, पेट और ग्रहणी के क्षरण और अल्सर, रक्तस्राव और वेध की जटिलता।
नेफ्रोटॉक्सिसिटी के कारण:
किडनी के कार्य में संभावित गिरावट, बिगड़ा हुआ पानी-इलेक्ट्रोलाइट और नाइट्रोजन चयापचय, रक्तचाप में वृद्धि के साथ गुर्दे के रक्त प्रवाह में गिरावट;
अंतरालीय नेफ्रैटिस (नेफ्रोपैथी) के प्रकार से गुर्दे के पैरेन्काइमा पर प्रत्यक्ष हानिकारक प्रभाव।
रक्त जमावट का उल्लंघन - प्लेटलेट एकत्रीकरण के निषेध और यकृत में प्रोथ्रोम्बिन के गठन के माध्यम से। ये घटनाएं मुख्य रूप से गैस्ट्रोइंटेस्टाइनल ट्रैक्ट से रक्तस्राव के विकास में योगदान दे सकती हैं।
ब्रोंकोस्पज़म - पहले से ही ब्रोंको-ऑब्सट्रक्टिव सिंड्रोम से पीड़ित रोगियों में अधिक बार।
गर्भावस्था का लम्बा होना और प्रसव में देरी होना।
हेमेटोटॉक्सिसिटी - रक्त में एरिथ्रोसाइट्स और ल्यूकोसाइट्स की संख्या में कमी, अप्लास्टिक एनीमिया और एग्रानुलोसाइटोसिस तक। यह पायराज़ोलोन डेरिवेटिव्स में सबसे अधिक स्पष्ट है।
हेपेटोटॉक्सिसिटी - हेपेटाइटिस के नैदानिक अभिव्यक्तियों के विकास के साथ दुर्लभ मामलों में, रक्त में यकृत एंजाइमों की गतिविधि में वृद्धि।
एलर्जी प्रतिक्रियाएं - संभव है, जैसा कि किसी भी अन्य दवाओं के उपयोग के साथ होता है त्वचा के चकत्ते, एंजियोएडेमा, एनाफिलेक्टिक शॉक, लिएल और स्टीवंस-जॉनसन सिंड्रोम।
ग्लूकोकार्टिकोइड्स (जीसीएस)
- उनके पास एक सार्वभौमिक विरोधी भड़काऊ और प्रतिरक्षादमनकारी प्रभाव है। जीसीएस की जैविक गतिविधि का आधार जीन प्रतिलेखन का दमन है:
प्रो-इंफ्लेमेटरी साइटोकिन्स IL-1, IL-6, TNF, IL-8 (JRA के रोगजनन में मुख्य खिलाड़ी;
प्रतिरक्षा प्रतिक्रिया के विकास के तंत्र में शामिल IL-2 और IL-2 रिसेप्टर्स;
जेआरए में उपास्थि और हड्डी के विनाश के अंतिम चरण में शामिल मेटालोप्रोटीनिस (कोलेजेनैस और स्ट्रोमेलिसिन);
साइक्लोऑक्सीजिनेज 2 और इसका संश्लेषण।
- एंटीजन की टी-सेल मान्यता में शामिल हिस्टोकम्पैटिबिलिटी कॉम्प्लेक्स की अभिव्यक्ति को दबाएं।
- मौखिक ग्लुकोकोर्टिकोइड्स के साथ जेआरए वाले रोगियों का उपचार शुरू करने की सलाह नहीं दी जाती है। जीसीएस निर्धारित किया जाता है जब उपचार के अन्य तरीके अप्रभावी होते हैं। 5 वर्ष से कम उम्र के बच्चों (विशेष रूप से 3 वर्ष से कम उम्र) के साथ-साथ किशोरावस्था में मौखिक ग्लुकोकोर्टिकोइड्स निर्धारित करने की अनुशंसा नहीं की जाती है, इससे गंभीर विकास मंदता हो सकती है।
- प्रशासन के मार्ग के आधार पर दवा का विकल्प:
अंतर्ग्रहण - प्रेडनिसोलोन, मिथाइलप्रेडिसिसोलोन;
इंट्रा-आर्टिकुलर एडमिनिस्ट्रेशन - मेथिलप्रेडनिसोलोन, बीटामेथासोन, ट्रायमिसिनोलोन;
अंतःशिरा - प्रेडनिसोलोन, मिथाइलप्रेडिसिसोलोन।
- ग्लूकोकार्टिकोइड्स (पल्स थेरेपी) का अंतःशिरा प्रशासन रोगियों में भड़काऊ प्रक्रिया की गतिविधि को जल्दी से दबा देता है, और मुख्य रूप से जेआरए की प्रणालीगत अभिव्यक्तियों की उपस्थिति में उपयोग किया जाता है।
ग्लुकोकोर्तिकोइद
इसका उपयोग जेआरए के प्रणालीगत संस्करण के इलाज के लिए किया जाता है। प्रारंभिक खुराक 1 मिलीग्राम / किग्रा / दिन से अधिक नहीं होनी चाहिए (0.3-0.5 मिलीग्राम / किग्रा / दिन, 15 मिलीग्राम प्रति दिन से शुरू करें)। अक्षमता के मामले में, खुराक को 3-4 मिलीग्राम / किग्रा / दिन तक बढ़ाया जाता है। नैदानिक और प्रयोगशाला छूट की शुरुआत के साथ, प्रेडनिसोलोन की खुराक 2-3 महीनों में पूर्ण रद्दीकरण तक कम हो जाती है। दवा रद्द करने से आमतौर पर बीमारी का प्रकोप बढ़ जाता है। प्रेडनिसोलोन फिर से निर्धारित किया गया है, लेकिन उच्च खुराक में, आदि। अंततः, रोगी एक ही समय में हार्मोन-प्रतिरोधी और हार्मोन-निर्भर हो जाता है।
गतिरोध पैदा हो जाता है।
हार्मोन थेरेपी के साइड इफेक्ट
1. हार्मोन पर निर्भर।
- हार्मोन प्रतिरोध।
- नैनिज़्म (जीसीएस - विरोधी वृद्धि हार्मोनपिट्यूटरी)।
- श्लेष झिल्ली की सूजन, बढ़े हुए इंट्रासेप्सुलर दबाव और फीमर के समीपस्थ एपिफेसिस को बिगड़ा हुआ रक्त की आपूर्ति के कारण ऊरु सिर के अवास्कुलर (सड़न रोकनेवाला) परिगलन विकसित होता है।
- ओस्टियोब्लास्ट फ़ंक्शन (बिगड़ा हुआ हड्डी विकास) के अवरोध के कारण ऑस्टियोपोरोसिस, ऑस्टियोक्लास्ट फ़ंक्शन की उत्तेजना (हड्डी के पुनरुत्थान में वृद्धि), आंत में कैल्शियम का अवशोषण कम हो गया और कैल्शियम का गुर्दे का पुन: अवशोषण हुआ। हाइपरकैल्सीरिया, हाइपोकैल्सीमिया और हार्मोनल विकार(हाइपरपैराथायरायडिज्म, हाइपोथैलेमस, पिट्यूटरी ग्रंथि, अधिवृक्क ग्रंथियों और गोनाडों के कार्य का अवसाद)।
- इट्रोजेनिक इटेनको-कुशिंग सिंड्रोम।
कॉर्टिकोस्टेरॉइड्स की स्थानीय चिकित्सा
- ग्लूकोकार्टिकोस्टेरॉइड्स का इंट्रा-आर्टिकुलर प्रशासन:
- हाइड्रोकार्टिसोन (25-50 मिलीग्राम),
- लंबे समय तक काम करने वाले कॉर्टिकोस्टेरॉइड - मिथाइलप्रेडिसिसोलोन और बीटामेथासोन
- केनलॉग-ट्रायम्सिनोलोन (10-20 मिलीग्राम)
- साइक्लोफॉस्फ़ामाइड 50 मिलीग्राम, कोर्स - 5-7 इंजेक्शन।
ग्लुकोकोर्टिकोइड्स के साथ सामयिक जेआरए थेरेपी के दुष्प्रभाव
- त्वचा का शोष, चमड़े के नीचे के ऊतक जब दवा त्वचा के नीचे हो जाती है;
- कुशिंग सिंड्रोम;
- हार्मोन निर्भरता, हार्मोन प्रतिरोध;
- आर्थ्रोसेन्टेसिस के दौरान संक्रामक जटिलताओं;
- प्रसार प्रतिक्रियाओं को मजबूत करना।
पल्स - मिथाइलप्रेडनिसोलोन थेरेपी
पल्स थेरेपी ग्लूकोकार्टिकोइड्स की बड़ी खुराक का एक तेज़ (30-50 मिनट) प्रशासन है: बच्चों को 20-30 मिलीग्राम / किग्रा मिथाइलप्रेडिसिसोलोन 3 दिनों के लिए प्रति दिन 1 बार।
दुष्प्रभाव:
- चेहरे की हाइपरमिया, स्वाद संवेदनाओं में परिवर्तन;
- क्षणिक धमनी उच्च रक्तचाप;
- क्षणिक हाइपरग्लेसेमिया;
- गैर-भड़काऊ गठिया, गठिया;
- मांसलता में पीड़ा;
- दिल की धड़कन;
- क्षणिक द्रव प्रतिधारण;
- अस्थिगलन।
इम्यूनोसप्रेसिव थेरेपी
- निदान के तुरंत बाद इम्यूनोस्प्रेसिव थेरेपी दीर्घकालिक और निरंतर होनी चाहिए। आप दवा को रद्द कर सकते हैं यदि रोगी कम से कम 2 वर्षों के लिए नैदानिक और प्रयोगशाला छूट की स्थिति में है। अधिकांश रोगियों में प्रतिरक्षादमनकारियों को रद्द करने से रोग की तीव्रता बढ़ जाती है।
- जेआरए के उपचार के लिए मुख्य दवाएं मेथोट्रेक्सेट, साइक्लोस्पोरिन ए, सल्फासालजीन, लेफ्लुनामोइड, साथ ही साथ उनके संयोजन हैं। वे अत्यधिक प्रभावी हैं, काफी अच्छी तरह से सहन किए जाते हैं और दीर्घकालिक (दीर्घकालिक) उपयोग के साथ भी साइड इफेक्ट की घटना कम होती है।
- गंभीर दुष्प्रभावों की उच्च आवृत्ति के कारण जेआरए के उपचार के लिए साइक्लोफॉस्फ़ामाइड, क्लोरैम्बुसिल, एज़ैथियोप्रिन का उपयोग शायद ही कभी किया जाता है।
- अपर्याप्त दक्षता के कारण हाइड्रोक्सीक्लोरोक्वीन, डी-पेनिसिलमाइन, सोने के लवण का व्यावहारिक रूप से उपयोग नहीं किया जाता है।
- रोग की नैदानिक तस्वीर के आधार पर, एक से कई वर्षों तक, लंबी अवधि के लिए बुनियादी तैयारी निर्धारित की जाती है।
- बुनियादी चिकित्सा करने से एनएसएआईडी और ग्लुकोकोर्टिकोइड्स की आवश्यकता में कमी आती है (इसलिए, यह इन दवाओं के उपचार के दौरान होने वाले दुष्प्रभावों के जोखिम को कम करता है), जीवन की गुणवत्ता में सुधार करता है, विकलांगता को कम करता है, दीर्घकालिक पूर्वानुमान में सुधार करता है, और जीवन प्रत्याशा को बढ़ाता है।
मेथोट्रेक्सेट / मेटोजेक्ट
- डीहाइड्रोफॉल रिडक्टेस को निष्क्रिय करता है, जिससे डीएनए संश्लेषण में कमी आती है;
- प्रो-इंफ्लेमेटरी और इम्यूनोरेगुलेटरी साइटोकिन्स के संश्लेषण को रोकता है, IL-1, IL-6, IL-8 की एकाग्रता को कम करता है
- मेथोट्रेक्सेट सप्ताह में एक बार मौखिक रूप से या माता-पिता द्वारा निर्धारित किया जाता है। प्रारंभिक खुराक 10-12 mg / m² / सप्ताह। प्रभाव 4-8 सप्ताह के बाद अनुमानित है। यदि आवश्यक हो, तो खुराक को 1.25 मिलीग्राम / सप्ताह बढ़ाया जाता है। + फोलिक एसिड 1-5 मिलीग्राम / दिन।
- साइड इफेक्ट: एनोरेक्सिया, मतली, उल्टी, दस्त, स्टामाटाइटिस, वजन घटाने और अवसरवादी संक्रमण।
- Sulfasalazine 2 विभाजित खुराकों में 0.5-1 ग्राम / दिन निर्धारित किया गया है।
- पेनिसिलिन 1.5-2 महीने के लिए नाश्ते से 2 घंटे पहले 1 खुराक में मौखिक रूप से 60-125 मिलीग्राम निर्धारित किया जाता है।
- साइक्लोस्पोरिन को प्लाज्मा क्रिएटिनिन के स्तर के नियंत्रण में 2 खुराक में 2-3 मिलीग्राम / किग्रा / दिन की खुराक पर निर्धारित किया जाता है। इसमें 30% से अधिक की वृद्धि के साथ, दवा की खुराक कम हो जाती है या इसे रद्द कर दिया जाता है। संकेत के अनुसार उपचार का कोर्स 2 महीने या उससे अधिक है।
- क्विनोलिन: हाइड्रोक्सीक्लोरोक्वीन (प्लाक्वेनिल) और क्लोरोक्वीन (चिंगामाइन, डेलागिल)। हाइड्रोक्सीक्लोरोक्वीन 200-300 मिलीग्राम प्रति दिन 1 बार की खुराक पर, अधिमानतः भोजन के बाद सोते समय। क्लोरोक्वीन 125-250 मिलीग्राम / दिन की खुराक पर, उम्र के आधार पर, भोजन के बाद रात में 1 बार।
जब इम्यूनोसप्रेसेन्ट्स के साथ इलाज किया जाता है, तो निगरानी की जाती है सामान्य विश्लेषणरक्त (एरिथ्रोसाइट्स, हीमोग्लोबिन, प्लेटलेट्स, ल्यूकोसाइट्स, ल्यूकोसाइट फॉर्मूला, ईएसआर की सामग्री); जैव रासायनिक मापदंडों का विश्लेषण (कुल प्रोटीन, प्रोटीन अंश, यूरिया की सांद्रता, क्रिएटिनिन, बिलीरुबिन, पोटेशियम, सोडियम, आयनित कैल्शियम, ट्रांसएमिनेस, क्षारीय फॉस्फेट) - 2 सप्ताह में 1 बार। ल्यूकोसाइट्स, एरिथ्रोसाइट्स, सामान्य से नीचे प्लेटलेट्स की संख्या में कमी के साथ, यूरिया, क्रिएटिनिन, ट्रांसएमिनेस, बिलीरुबिन के स्तर में सामान्य से ऊपर की वृद्धि के साथ - 5-7 दिनों के लिए इम्यूनोसप्रेसेन्ट्स को रद्द करें, एक नियंत्रण रक्त परीक्षण के बाद, संकेतकों के सामान्यीकरण के साथ - दवा लेना फिर से शुरू करें।
immunotherapy
अंतःशिरा प्रशासन के लिए Ig (उदाहरण के लिए, पेंटाग्लोबिन, इंट्राग्लोबिन, सैंडोग्लोबुलिन) 4-5 दिनों के लिए 0.4-2 ग्राम / किग्रा / दिन की खुराक पर। 15 मिनट के लिए प्रति मिनट 10-20 बूंदों को ड्रॉपवाइज प्रशासित किया जाता है, फिर दर को बढ़ाकर 2 मिली / मिनट कर दिया जाता है। यदि आवश्यक हो, तो जलसेक हर 4 सप्ताह में दोहराया जाता है।
बायोलॉजिकल
- प्रोटीन प्रकृति की बायोजेनेटिक उत्पत्ति की दवाएं
- उनका उपयोग रोगों के जैविक उपचार के लिए किया जाता है, जिसके रोगजनन में सूजन, बुखार, इम्यूनोपैथोलॉजिकल सिंड्रोम, ट्यूमर प्रक्रिया शामिल है।
जीआईबीडी आधुनिक जैव प्रौद्योगिकी का उपयोग करके बनाए गए फार्माकोलॉजिकल एजेंटों के वर्ग से संबंधित है और प्रतिरक्षा प्रतिक्रिया के सटीक लक्षित मॉडुलन द्वारा उनकी चिकित्सीय क्षमता को साकार करता है, जो संबंधित प्रतिरक्षाविज्ञानी लक्ष्यों को प्रभावित करता है, मुख्य रूप से प्रो-इंफ्लेमेटरी साइटोकिन्स:
ट्यूमर नेक्रोसिस फैक्टर-अल्फा (TNF-α):
प्रतिरक्षा प्रणाली की कोशिकाओं के विकास, अस्तित्व और कार्य को नियंत्रित करता है;
प्रो-इंफ्लेमेटरी साइटोकिन्स को प्रेरित करता है - इंटरल्यूकिन-1 (IL-1) और इंटरल्यूकिन-6 (IL-6);
माइक्रोवास्कुलचर की रक्त वाहिकाओं की एंडोथेलियल परत की पारगम्यता को बढ़ाकर और कोशिका आसंजन अणुओं की अभिव्यक्ति को बढ़ाकर ल्यूकोसाइट्स की गतिशीलता और रक्तप्रवाह से ऊतकों तक उनके प्रवास को उत्तेजित करता है।
TNF-α एपोप्टोसिस द्वारा कोशिका मृत्यु को प्रेरित करने में सक्षम है, भड़काऊ प्रतिक्रियाओं का एक झरना ट्रिगर करता है, कार्सिनोजेनेसिस और वायरल प्रतिकृति को रोकता है।
TNF-α आमवाती रोगों में विनाशकारी प्रक्रियाओं की उत्पत्ति में बहुत महत्वपूर्ण भूमिका निभाता है, जिसमें ओस्टियोक्लास्ट्स, सिनोवियल फ़ाइब्रोब्लास्ट्स और चोंड्रोसाइट्स शामिल हैं; इसका हाइपरप्रोडक्शन ऐसे नैदानिक अभिव्यक्तियों से जुड़ा है जैसे दर्द, सूजन, हड्डी के क्षरण का गठन, और संकुचन संयुक्त स्थान।
तंत्र से नैदानिक प्रभावसंधिशोथ सूजन में, TNF-α का प्रभाव शरीर के वजन घटाने की घटना में सबसे स्पष्ट रूप से प्रकट होता है, जिसने इस साइटोकाइन को "कैशेक्टिन" कहने का कारण दिया।
TNF-α की कार्रवाई का निषेध इन रोग प्रक्रियाओं के उन्मूलन पर भरोसा करना और जोड़ों में अपरिवर्तनीय संरचनात्मक परिवर्तनों की रोकथाम सुनिश्चित करना संभव बनाता है।
जीईबीए जो टीएनएफए को लक्षित करते हैं, प्रणालीगत जेआरए के उपचार में शायद ही कभी सफल होते हैं। चूँकि प्रणालीगत अभिव्यक्तियों का विकास मुख्य रूप से IL-6, साथ ही IL-1 के अतिउत्पादन के कारण होता है।
चुनिंदा रूप से IL-6 को ब्लॉक करने वाली दवा टोसिलिज़ुमाब (एक्टेम्रा) है।
Tocilizumab (Actemra) IgG1 इम्युनोग्लोबुलिन उपवर्ग से मानव IL-6 रिसेप्टर के लिए पहला पुनः संयोजक मानवकृत मोनोक्लोनल एंटीबॉडी है।
Tocilizumab चुनिंदा रूप से घुलनशील और झिल्लीदार दोनों IL-6 रिसेप्टर्स को बांधता है और रोकता है। यह ज्ञात है कि IL-6 प्रणालीगत शारीरिक और रोग प्रक्रियाओं के नियमन में शामिल विभिन्न प्रकार की कोशिकाओं द्वारा निर्मित एक बहुक्रियाशील साइटोकिन है, जैसे कि इम्युनोग्लोबुलिन स्राव की उत्तेजना, टी कोशिकाओं की सक्रियता, तीव्र चरण प्रोटीन के उत्पादन की उत्तेजना। यकृत और हेमटोपोइजिस।
Tocilizumab(अभिनय ® )
- 2 वर्ष की आयु के रोगियों में sJIA के उपचार के लिए स्वीकृत विश्व की पहली और एकमात्र दवा
- मानवकृत मोनोक्लोनल एंटीबॉडी
- झिल्ली और घुलनशील रिसेप्टर्स से बांधता है
- रिसेप्टर को IL-6 के बंधन को रोकता है
- ब्लॉक IL-6 रिसेप्टर सिग्नलिंग और जीन सक्रियण
Tocilizumab को हर 2 सप्ताह में एक बार अंतःशिरा में प्रशासित किया जाता है, खुराक की गणना रोगी के वजन के आधार पर की जाती है। 30 किग्रा या उससे अधिक वजन वाले बच्चों के लिए, दवा को 8 मिलीग्राम / किग्रा की खुराक पर दिया जाता है, जिसके शरीर का वजन 30 किग्रा से कम होता है - 12 मिलीग्राम / किग्रा की खुराक पर।
दवा के प्रशासन के दौरान, बच्चे को डॉक्टर की देखरेख में अस्पताल में होना चाहिए, ताकि जटिलताओं के मामले में उन्हें तुरंत बंद कर दिया जाए।
गंभीर प्रणालीगत जेआरए के उपचार में रूसी अनुभव द्वारा टोसिलिज़ुमैब की प्रभावकारिता और सुरक्षा की भी पुष्टि की गई थी।
उपयोग के संकेत
- 2 वर्ष और उससे अधिक आयु के रोगियों में सक्रिय प्रणालीगत किशोर गठिया, दोनों मोनोथेरेपी और एमटीएक्स के संयोजन में
- 2 वर्ष और उससे अधिक आयु के रोगियों में सक्रिय पॉलीआर्टिकुलर जुवेनाइल इडियोपैथिक आर्थराइटिस, दोनों मोनोथेरेपी और एमटी के संयोजन में।
उपयोग के लिए मतभेद
- Tocilizumab, दवा के किसी भी घटक के लिए अतिसंवेदनशीलता
- सक्रिय संक्रामक रोग(तपेदिक सहित)
बीमार के.
उम्रः 14 साल
निदान: किशोर पॉलीआर्थराइटिस, सेरोनिगेटिव।
रोग की अवधि 11 वर्ष है।
इन्फ्लिक्सिमाब की नियुक्ति से पहले थेरेपी: NSAIDs, मेथोट्रेक्सेट (17.5 mg / m2 प्रति सप्ताह) कई वर्षों तक, सल्फोसालजीन (35 mg / kg प्रति दिन), मियाकैलिक, एलेंड्रोनेट, चोंड्रोप्रोटेक्टर्स, प्रेडनिसोलोन; 6 महीने के लिए लेफ्लुनामोइड 20 मिलीग्राम / दिन और मेथोट्रेक्सेट 10 मिलीग्राम / एम 2 साप्ताहिक के साथ संयोजन चिकित्सा।
इन्फ्लिक्सिमाब के साथ चिकित्सा की अवधि 27 महीने है।
चित्र .1। इन्फ्लिक्सिमाब थेरेपी से पहले रोगी का सामान्य दृश्य।

अंक 2। इन्फ्लिक्सिमैब थेरेपी की पृष्ठभूमि पर रोगी का सामान्य दृश्य।
 चित्र 3। इन्फ्लिक्सिमाब थेरेपी से पहले कलाई के जोड़ों की कार्यात्मक क्षमता।
चित्र 3। इन्फ्लिक्सिमाब थेरेपी से पहले कलाई के जोड़ों की कार्यात्मक क्षमता।

चित्र 4। कलाई के जोड़ों की कार्यात्मक क्षमता इन्फ्लिक्सिमैब थेरेपी की पृष्ठभूमि नहीं है।
 चित्र 5। इन्फ्लिक्सिमाब थेरेपी से पहले घुटने के जोड़ों की कार्यात्मक क्षमता।
चित्र 5। इन्फ्लिक्सिमाब थेरेपी से पहले घुटने के जोड़ों की कार्यात्मक क्षमता।

चित्र 6। घुटने के जोड़ों की कार्यात्मक क्षमता इन्फ्लिक्सिमैब थेरेपी की पृष्ठभूमि नहीं है।

चित्र 7. इन्फ्लिक्सिमाब थेरेपी से पहले घुटने के जोड़ों की कार्यात्मक क्षमता।

चित्र 8. घुटने के जोड़ों की कार्यात्मक क्षमता इन्फ्लिक्सिमैब थेरेपी की पृष्ठभूमि नहीं है।
 चित्र 9. एक्सयूडेटिव-प्रोलिफेरेटिव परिवर्तन कलाई के जोड़और इन्फ्लिक्सिमाब थेरेपी से पहले हाथों के छोटे जोड़।
चित्र 9. एक्सयूडेटिव-प्रोलिफेरेटिव परिवर्तन कलाई के जोड़और इन्फ्लिक्सिमाब थेरेपी से पहले हाथों के छोटे जोड़।