\ ^ एफएफआई। 1Jt ^"। जे, 1
जीवन का पाठशाला
छिटकानेवाला चिकित्सा: व्यावहारिक गाइड
नताल्या ट्रुशेंको
वर्तमान में सबसे प्रभावी तरीकारोगों का उपचार श्वसन प्रणालीइनहेलेशन थेरेपी माना जाता है। साँस लेना की मदद से, लक्षित वितरण प्राप्त किया जाता है - सीधे ब्रोंची में औषधीय पदार्थ का तेजी से प्रवाह।
आज तक, इनहेलेशन थेरेपी में प्रमुख पदों में से एक नेब्युलाइज़र का उपयोग करके इनहेलेशन द्वारा कब्जा कर लिया गया है। एक छिटकानेवाला (लैटिन शब्द नेबुला से - "कोहरा", "क्लाउड") एक उपकरण है जो दवाओं के तरल रूपों को छोटी बूंदों (एरोसोल क्लाउड) में परिवर्तित करता है और दवा को निचले श्वसन पथ तक पहुंचाता है।
नेबुलाइज़र थेरेपी के कई निर्विवाद फायदे हैं:
ब्रोंची को सीधे प्रभावी दवा वितरण;
साँस लेना में आसानी (शांत साँस लेने के दौरान दवा वितरण);
दवा अपने शुद्ध रूप में फेफड़ों में प्रवेश करती है, प्रणोदक की अनुपस्थिति (अतिरिक्त अशुद्धियाँ, उदाहरण के लिए, जैसे कि पैमाइश वाले एरोसोल के डिब्बे में);
मौखिक गुहा में जमा दवा की मात्रा में कमी, रक्त में थोड़ा अवशोषण और, परिणामस्वरूप, साइड इफेक्ट में कमी।
नेब्युलाइज़र उपचार में प्रमुख भूमिका निभाते हैं पुराने रोगोंश्वसन अंग - दमा, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज, ब्रोन्किइक्टेसिस, सिस्टिक फाइब्रोसिस। हालांकि कुछ स्थितियों में, नेबुलाइज़र थेरेपी निमोनिया, तीव्र ब्रोंकाइटिस, क्रुप और कई अन्य स्थितियों के उपचार में अमूल्य हो सकती है।
एक छिटकानेवाला मॉडल चुनना
एक छिटकानेवाला चुनते समय, आपको भविष्य में इसके उपयोग के लक्ष्यों और उद्देश्यों की स्पष्ट रूप से कल्पना करने की आवश्यकता है: जहां इसका उपयोग किया जाएगा - अस्पताल में, घर पर, सड़क पर या काम पर (पोर्टेबिलिटी, डिवाइस का वजन और निर्दिष्ट करें) इसके द्वारा उत्पादित शोर स्तर); इससे किस बीमारी का इलाज होगा, कौन सी दवाएं, इसका कितना इस्तेमाल किया जाएगा, परिवार के कितने सदस्य, उपयोगकर्ताओं की उम्र।
ऑपरेशन के सिद्धांत के आधार पर, नेब्युलाइज़र को निम्नलिखित प्रकारों में विभाजित किया जाता है, जिनमें से प्रत्येक के अपने फायदे और नुकसान होते हैं (तालिका 1)। कंप्रेसर नेब्युलाइज़र जो औषधीय पदार्थएक कंप्रेसर द्वारा पंप की गई एक शक्तिशाली वायु धारा द्वारा एरोसोल में टूट जाता है। यह छिटकानेवाला का सबसे आम और बहुमुखी प्रकार है।
तालिका 1. फायदे और नुकसान अलग - अलग प्रकारनेब्युलाइज़र्स
छिटकानेवाला का प्रकार
कंप्रेसर किसी भी उपयोग करने की संभावना दवाओंसापेक्ष सस्तापन मॉडल का बड़ा चयन उन्नत स्तरशोर थोकता
अल्ट्रासोनिक कॉम्पैक्टनेस (कुछ मॉडल) नीरवता बड़े कक्ष मात्रा बड़े थ्रूपुट (एमएल / मिनट) बड़ी अवशिष्ट मात्रा ऐसी दवाएं हैं जिन्हें अल्ट्रासोनिक तरंगों (बिडसोनाइड!)
मेश नेब्युलाइजर्स (मेम्ब्रेन) पोर्टेबिलिटी (दुनिया में सबसे छोटा नेबुलाइजर) नीरवता किसी भी दवा का उपयोग करने की क्षमता साँस लेने की संभावना लेटने की संभावना अधिक किफायती दवा की खपत साँस लेना की कम अवधि साँस लेने की कम अवधि यदि ऑपरेटिंग नियमों का पालन नहीं किया जाता है, तो एरोसोल कणों के साथ मेम्ब्रेन माइक्रोहोल को बंद करने की संभावना। अधिक सावधान रखरखाव उच्च कीमत
जीवन का पाठशाला
छिटकानेवाला उपकरण: 1 - छिटकानेवाला कक्ष, 2 - वायु नली, 3 - कंप्रेसर।
अल्ट्रासोनिक नेब्युलाइज़र जो अल्ट्रासाउंड का उपयोग करके दवाओं को तोड़ते हैं। उनका उपयोग अक्सर अस्पतालों के फिजियोथेरेपी विभागों में किया जाता है। नियमित उपयोग में, उनका मुख्य दोष कई दवाओं (उदाहरण के लिए, बुडेसोनाइड) का उपयोग करने में असमर्थता है।
मेश नेब्युलाइजर्स (अंग्रेजी शब्द मेश से - "छलनी"), विभाजन औषधीय समाधानएक कंपन जाल-झिल्ली (कई सूक्ष्म छिद्रों वाली एक प्लेट) के माध्यम से स्थानांतरित करके। यह नेब्युलाइज़र की एक नई पीढ़ी है, जिसके कई नाम हैं: मेम्ब्रेन, इलेक्ट्रॉनिक मेश, वाइब्रेटिंग MESH टेक्नोलॉजी पर आधारित नेब्युलाइज़र। इन नेब्युलाइज़र्स के कई महत्वपूर्ण लाभ हैं (तालिका 1 देखें)। हालांकि, यदि ऑपरेटिंग नियमों का पालन नहीं किया जाता है, तो एरोसोल कणों के साथ लघु छिद्रों को बंद करने की संभावना को ध्यान में रखा जाना चाहिए।
प्रत्येक छिटकानेवाला में छिड़काव के लिए एक छिटकानेवाला कक्ष होता है (या स्वयं छिटकानेवाला), जो साँस लेना के लिए एक समाधान, एक कंप्रेसर (वायु पंप) या एक अल्ट्रा-
तालिका 2. कंप्रेसर नेब्युलाइज़र के लिए तकनीकी आवश्यकताएं (यूरोपीय मानक)
एरोसोल कण आकार> 50% 1-5 µm . की सीमा में होना चाहिए
अवशिष्ट मात्रा<1 мл
दवा
साँस लेना समय<15 мин (для объема 5 мл)
गैस का प्रवाह<10 л/мин
ऑपरेटिंग दबाव 2-7 बार
थ्रूपुट> 0.2 मिली / मिनट
चैंबर की मात्रा> 5 मिली
ट्रांसोनिक जनरेटर (आंकड़ा)। कंप्रेसर और नेबुलाइज़र कक्ष एक वायु वाहिनी द्वारा आपस में जुड़े हुए हैं जिसके माध्यम से संपीड़ित हवा कक्ष में प्रवेश करती है। नेबुलाइज़र कक्ष में, दवा को एक एरोसोल में परिवर्तित किया जाता है जिसे फेस मास्क या माउथपीस के माध्यम से साँस लेना चाहिए। डिवाइस के अतिरिक्त उपकरणों पर ध्यान दें: नाक (प्रवेशनी) के लिए एक नोजल की उपस्थिति, एक एसी एडाप्टर, बदलने योग्य एयर फिल्टर की संख्या, एयर ट्यूब की लंबाई; बच्चों के लिए, बच्चों के मास्क की उपस्थिति, ध्यान भंग करने वाले उपकरण (खिलौने-कैमरे से लगाव या छिटकानेवाला का एक चंचल रूप) महत्वपूर्ण हैं।
कंप्रेसर डिवाइस का मॉडल चुनते समय, किसी को नेब्युलाइज़र थेरेपी प्रीएन 13544-1 (तालिका 2) के लिए यूरोपीय मानकों में निर्दिष्ट तकनीकी विशेषताओं पर भरोसा करना चाहिए।
जब छिड़काव किया जाता है, तो 10 माइक्रोन से बड़े कण ऑरोफरीनक्स में जमा होते हैं (और, तदनुसार, कार्य करते हैं) ऑरोफरीनक्स में, 5-10 माइक्रोन - ग्रसनी, स्वरयंत्र और श्वासनली में, 1-5 माइक्रोन - निचले श्वसन पथ (ब्रांकाई) में, 0.5- 1 माइक्रोन - एल्वियोली में (छोटी ब्रांकाई के सिरों पर स्थित फुफ्फुसीय पुटिका, जिसके माध्यम से ऑक्सीजन रक्तप्रवाह में प्रवेश करती है)। और 0.5 माइक्रोन से कम के कण हवा में निलंबित रहते हैं, श्वसन अंगों में नहीं बसते हैं और साँस छोड़ने के दौरान स्वतंत्र रूप से बाहर निकलते हैं।
इसलिए, सभी नेब्युलाइज़र्स के लिए एरोसोल में कम से कम 50% कणों का आकार 1 से 5 माइक्रोन के बीच होना आवश्यक है। प्रत्येक छिटकानेवाला की मुख्य विशेषता तथाकथित श्वसन अंश है - एक वायुगतिकीय व्यास के साथ कणों का अनुपात (प्रतिशत में)<5 мкм в аэрозоле. У хороших небулайзеров респирабельная фракция составляет порядка 75%, данный показатель индивидуален для каждой модели и должен быть указан в инструкции к прибору.
नेब्युलाइज़र के कुछ मॉडलों में, आप चिकित्सीय एरोसोल में कण आकार को समायोजित करने के लिए कुछ नोजल का उपयोग कर सकते हैं। यह निचले (ब्रांकाई) और ऊपरी (श्वासनली, मुखर डोरियों, नासोफरीनक्स) वायुमार्ग के विभेदक उपचार की अनुमति देता है। क्रोनिक साइनसिसिस (साइनसाइटिस) के उपचार के लिए विशेष रूप से डिज़ाइन किए गए नेब्युलाइज़र हैं। सच है, ये विकल्प डिवाइस की अंतिम लागत को महत्वपूर्ण रूप से प्रभावित करते हैं।
कई आधुनिक नेब्युलाइज़र इनहेलेशन और एक्सहेलेशन वाल्व सिस्टम, या तथाकथित "वर्चुअल वाल्व" सिस्टम से लैस हैं। दवा के नुकसान की डिग्री वाल्व की उपस्थिति और व्यवस्था पर निर्भर करती है।
संचालन नियम
प्रत्येक कंप्रेसर और प्रत्येक नेबुलाइज़र किट की अपनी विशेषताएं हैं,
अस्थमा और एलर्जी 4/2015
\ ^ffii. 1Jt ^"। जे, 1
जीवन का पाठशाला
इसलिए, किसी भी कक्ष के साथ किसी भी कंप्रेसर का यादृच्छिक संयोजन नेबुलाइज़र के प्रभावी संचालन की गारंटी नहीं देता है। कंप्रेसर और नेब्युलाइज़र किट एक ही निर्माता की होनी चाहिए।
छोटे बच्चों में, इनहेलेशन के लिए उपयुक्त आकार के फेस मास्क का उपयोग करने की सिफारिश की जाती है, जबकि यह आवश्यक है कि मास्क आंखों से दवाओं के संपर्क को सीमित करने, दवा के नुकसान को कम करने के लिए चेहरे पर यथासंभव कसकर फिट हो। 3 वर्ष से अधिक उम्र के बच्चों और वयस्कों में, मुंह के माध्यम से साँस लेने के लिए मुखपत्र का उपयोग करना बेहतर होता है, क्योंकि इसका उपयोग करते समय, मास्क का उपयोग करने की तुलना में फेफड़ों तक दवा की डिलीवरी कई गुना अधिक होती है। नाक गुहा में दवा पहुंचाने के लिए नाक के नलिकाओं की आवश्यकता होती है। उनका उपयोग तीव्र और पुरानी राइनाइटिस और साइनसिसिस के जटिल उपचार में किया जा सकता है।
1 मिलीलीटर से कम की अवशिष्ट मात्रा (डिवाइस के लिए निर्देशों में निर्दिष्ट पैरामीटर) के साथ, दवा की कुल मात्रा 2.0-2.5 मिलीलीटर हो सकती है, और 1 मिलीलीटर से अधिक की अवशिष्ट मात्रा के साथ, दवा के लगभग 4 मिलीलीटर विलायक के साथ की जरूरत है। अधिकतम मात्रा (दवा + विलायक) 8 मिली है। अधिकांश नेब्युलाइज़र में छिड़काव के लिए अनुशंसित तरल की मात्रा 3-5 मिली है। इसे प्राप्त करने के लिए, दवा में एक खारा समाधान जोड़ा जाना चाहिए। इन उद्देश्यों के लिए पीने और खनिज पानी का प्रयोग न करें!
बिल्कुल सभी मॉडलों में, तरल को कंप्रेसर में प्रवेश करने और ऑपरेशन के दौरान कंप्रेसर को कवर करने की अनुमति देना असंभव है।
एक साँस लेने का औसत समय 5-10 मिनट है। यह विशिष्ट प्रकार के छिटकानेवाला (प्रवाह दर), दवा की मात्रा (दवा + विलायक), छिटकानेवाला कक्ष की मात्रा पर निर्भर करता है। समय के साथ, नेबुलाइज़र का घिसाव संभव है, जिसके कारण जेट की गति कम हो जाती है और कण का आकार बढ़ जाता है। नेबुलाइज़र कक्षों का सेवा जीवन अलग है (3 महीने से 3 वर्ष तक)। एयर फिल्टर को समय पर बदलना भी याद रखें (प्रतिस्थापन फिल्टर शामिल हैं)।
कनेक्शन नोड्स की अधिक सुरक्षा के लिए नेब्युलाइज़र को असंबद्ध रूप से स्टोर करना बेहतर है।
साँस लेना तकनीक
1. साँस लेते समय, आपको बैठना चाहिए, बात न करें और इनहेलर को सीधा रखें। आगे की ओर झुकें नहीं, क्योंकि इससे एरोसोल के लिए श्वसन पथ में प्रवेश करना मुश्किल हो जाएगा।
2. केवल उन्हीं दवाओं का प्रयोग करें जो आपके डॉक्टर द्वारा बताई गई हैं। साँस लेने की दवा कमरे के तापमान पर होनी चाहिए।
3. जीवाणुरहित सिरिंज (2.0 या 5.0 मिली) का उपयोग करके, साँस लेने से ठीक पहले केवल छिटकानेवाला भरें। सबसे पहले, शारीरिक खारा डाला जाता है और उसके बाद ही दवा। अन्यथा, सबसे केंद्रित उपचार समाधान कक्ष के निचले भाग में रहेगा।
4. माउथपीस को अपने दांतों से जकड़ें, अपने होठों को पकड़ें। साँस लेने के दौरान, आपको गहरी साँस लेने की ज़रूरत है, धीरे-धीरे, अपने मुँह के माध्यम से, साँस छोड़ने से पहले आप अपनी सांस को 1-2 सेकंड तक रोक सकते हैं। लेकिन अगर यह सिफारिश संभव नहीं है, तो ठीक है, आप बस शांति से सांस ले सकते हैं। याद रखें कि बहुत तेज और गहरी सांस लेने से चक्कर आ सकते हैं।
5. जब नेब्युलाइज़र कक्ष से आने वाली ध्वनि बदल जाती है (एक "हिस" प्रकट होता है) साँस लेना समाप्त करें, नेब्युलाइज़र से एरोसोल निकलता है, दवा कक्ष में होती है।
6. कॉर्टिकोस्टेरॉइड्स (बिडसोनाइड) के साँस लेने के बाद, कमरे के तापमान पर उबले हुए पानी से मुंह को कुल्ला करना आवश्यक है, यदि मास्क का उपयोग कर रहे हैं, तो आंख क्षेत्र को प्रभावित किए बिना अच्छी तरह से धो लें।
छिटकानेवाला हैंडलिंग
दवा के क्रिस्टलीकरण और जीवाणु संदूषण को रोकने के लिए नेब्युलाइज़र को देखभाल की आवश्यकता होती है। मेश नेब्युलाइजर्स के लिए उपचार विशेष रूप से महत्वपूर्ण है। मेष झिल्ली के छिद्रों को अवरुद्ध करके, ये नेब्युलाइज़र एरोसोल उत्पन्न करने में सक्षम रह सकते हैं, हालांकि, एरोसोल की विशिष्ट विशेषताओं और चिकित्सीय प्रभाव में काफी कमी आ सकती है।
साँस लेने के बाद, नेबुलाइज़र को गर्म साफ पानी से धोना चाहिए। प्रसंस्करण के लिए ब्रश और ब्रश का उपयोग नहीं किया जाना चाहिए। कृपया ध्यान दें कि छिटकानेवाला के विभिन्न भागों के लिए, प्रसंस्करण के तरीके अलग हैं। उदाहरण के लिए, कनेक्टिंग ट्यूब को परी नेब्युलाइजर्स में नहीं धोया जा सकता है। मेश नेब्युलाइजर्स में, झिल्ली को उंगलियों या रुई के फाहे से नहीं रगड़ा जा सकता है, इसे केवल गर्म पानी की एक धारा के नीचे साफ किया जाता है।
कई लोगों द्वारा एक ही नेब्युलाइज़र का उपयोग करते समय, प्रत्येक व्यक्ति के बाद नेबुलाइज़र कक्ष को कीटाणुरहित (बाँझ) करना आवश्यक है। एक व्यक्ति द्वारा नियमित दैनिक उपयोग के साथ, सप्ताह में एक बार कीटाणुशोधन किया जाना चाहिए।
छिटकानेवाला की नसबंदी को गर्म भाप का उपयोग करके अलग किया जा सकता है, उदाहरण के लिए बच्चे की बोतलों को संसाधित करने के लिए डिज़ाइन किए गए स्टीम स्टेरलाइज़र में। नेबुलाइज़र किट के अधिकांश भाग (पीवीसी मास्क, सिलिकॉन वाल्व को छोड़कर, विशिष्ट उपकरण के लिए निर्देश देखें) हो सकते हैं
जीवन का पाठशाला
उबलना। लेकिन सुनिश्चित करें कि कंटेनर में पर्याप्त पानी है (सभी भागों को पानी में डुबोया जाना चाहिए)।
असेंबली से पहले, नेबुलाइज़र के सभी हिस्सों को सूखना चाहिए। नेबुलाइजर के हिस्सों को सूखे, साफ, लिंट-फ्री तौलिये पर रखकर कमरे के तापमान पर नेबुलाइजर को सुखाएं। घरेलू हेयर ड्रायर सुखाने के लिए इस्तेमाल किया जा सकता है।
छिटकानेवाला के लिए दवाएं
नेबुलाइज़र थेरेपी के लिए, केवल विशेष रूप से इस उद्देश्य के लिए डिज़ाइन किए गए औषधीय समाधानों का उपयोग किया जाता है। इन तैयारियों में, एरोसोल में घोल का एक छोटा कण भी सभी औषधीय गुणों को बरकरार रखता है। वे शीशियों या प्लास्टिक के कंटेनर - ampoules (नेबुल्स) के रूप में बेचे जाते हैं, जो उन्हें खुराक के लिए सुविधाजनक बनाता है।
नेब्युलाइज़र का उपयोग ब्रोन्कोडायलेटर्स, एक्सपेक्टोरेंट्स, इनहेल्ड कॉर्टिकोस्टेरॉइड्स, एंटीबायोटिक्स और अन्य दवाओं को वितरित करने के लिए किया जाता है।
ब्रोन्कोस्पास्म को राहत देने के लिए, विभिन्न समूहों (फेनोटेरोल, सल्बुटामोल और आईप्रेट्रोपियम ब्रोमाइड) से ब्रोन्कोडायलेटर दवाओं और उनके संयोजनों (उदाहरण के लिए, सल्बुटामोल + आईप्रेट्रोपियम) का उपयोग किया जाता है। एक छिटकानेवाला के साथ उनके उपयोग के महत्वपूर्ण लाभ व्यक्तिगत खुराक चयन और ब्रोंची को दवा वितरण के लिए पर्याप्त अवसर हैं, यहां तक कि गंभीर ब्रोंकोस्पज़म के साथ भी।
इसके अलावा, नेब्युलाइज़र कॉर्टिकोस्टेरॉइड बुडेसोनाइड के तरल रूप का उपयोग करके सक्रिय विरोधी भड़काऊ चिकित्सा की अनुमति देता है। एक नेबुलाइज़र के माध्यम से बुडेसोनाइड की साँस लेना एक तेजी से विरोधी भड़काऊ प्रभाव प्राप्त कर सकता है। इसके उपयोग के साथ, गोलियों में या अंतःशिरा में कॉर्टिकोस्टेरॉइड्स का उपयोग करते समय साइड इफेक्ट विकसित होने की संभावना बहुत कम होती है। यह इस तथ्य से समझाया गया है कि बुडेसोनाइड के साँस लेने के बाद, प्रणालीगत रक्त प्रवाह पहुंचता है
बच्चों में खुराक का केवल 6.5% और वयस्कों में खुराक का 14%, जबकि श्वसन पथ में प्रवेश करने से पहले मौखिक रूप से लिया गया सभी प्रेडनिसोलोन रोगी के रक्त में होता है। इसके अलावा, एक छिटकानेवाला के साथ बिडसोनाइड उपचार मौखिक, अंतःस्रावी हार्मोन की आवश्यकता को कम कर सकता है।
गंभीर अस्थमा के दौरे के मामले में क्रियाओं के क्रम (खुराक, प्रशासन की आवृत्ति, दवाओं का नाम) के बारे में अपने डॉक्टर से पहले ही चर्चा कर लेनी चाहिए। विशिष्ट योजना को व्यक्तिगत रूप से चुना जाता है।
उन दवाओं की सूची जानना भी उतना ही महत्वपूर्ण है जो एक नेबुलाइज़र के साथ साँस नहीं ली जा सकती हैं।
1. तेल युक्त सभी समाधान (स्वास्थ्य के लिए खतरनाक!)। तैलीय घोल के वाष्पों को अंदर लेने के लिए स्टीम इनहेलर होते हैं।
2. निलंबन - जड़ी बूटियों के काढ़े और जलसेक, खांसी के मिश्रण, विभिन्न कुल्ला समाधान। नेबुलाइज़र की मदद से इन फंडों को साँस लेना बिल्कुल अप्रभावी है। इसके अलावा, उनमें से कुछ का उपयोग छिटकानेवाला को नुकसान पहुंचा सकता है।
3. दवाएं जिनमें इनहेलेशन फॉर्म नहीं होते हैं और ब्रोन्कियल म्यूकोसा पर कार्य नहीं करते हैं - थियोफिलाइन, यूफिलिन, पैपावेरिन, प्लैटिफिलिन, एंटीहिस्टामाइन (डिपेनहाइड्रामाइन, डिपेनहाइड्रामाइन, और अन्य)।
4. प्रणालीगत कॉर्टिकोस्टेरॉइड्स (डेक्सामेथासोन, हाइड्रोकार्टिसोन, प्रेडनिसोलोन और अन्य)। साँस लेना तकनीकी रूप से संभव है, लेकिन कार्रवाई स्थानीय नहीं होगी और सभी संभावित जटिलताओं के साथ व्यवस्थित रहेगी।
आज तक, नेब्युलाइज़र पहले ही दृढ़ता से चिकित्सा पद्धति में प्रवेश कर चुके हैं। नेब्युलाइज़र का उपयोग घर पर श्वसन प्रणाली के रोगों के इलाज की संभावनाओं का काफी विस्तार करता है, अस्पताल में भर्ती होने की आवश्यकता को कम करता है, गंभीर उत्तेजनाओं के विकास को रोकने में मदद करता है, जो उन्हें इन रोगों के पुराने और गंभीर पाठ्यक्रम में अपरिहार्य बनाता है।
अस्थमा और एलर्जी 4/2015
सामग्री रोगियों के लिए अभिप्रेत है
उद्धरण के लिए:अवदीव एस.एन. नेबुलाइज़र थेरेपी की आधुनिक संभावनाएं: काम के सिद्धांत और नए तकनीकी समाधान // आरएमजे। चिकित्सा समीक्षा। 2013. नंबर 19। एस. 945
परिचय फेफड़ों के रोगों के उपचार की प्रभावशीलता न केवल दवा के सही विकल्प पर निर्भर करती है, बल्कि रोगी के शरीर में इसके वितरण की विधि पर भी निर्भर करती है। चिकित्सा एरोसोल के प्रशासन का साँस लेना मार्ग फेफड़ों के रोगों के लिए दवाओं को वितरित करने का सबसे प्रभावी तरीका है: दवा को सीधे अपनी क्रिया के स्थल पर - रोगी के श्वसन पथ में भेजा जाता है। सफल इनहेलेशन थेरेपी की कुंजी न केवल दवा के गुण (इसकी रासायनिक संरचना) है, बल्कि इसके वितरण और इनहेलेशन तकनीक में रोगी शिक्षा के लिए इष्टतम प्रणाली की पसंद जैसे कारक भी हैं।
फेफड़ों के रोगों के लिए चिकित्सा की प्रभावशीलता न केवल दवा के सही विकल्प पर निर्भर करती है, बल्कि रोगी के शरीर में इसके वितरण की विधि पर भी निर्भर करती है। चिकित्सा एरोसोल के प्रशासन का साँस लेना मार्ग फेफड़ों के रोगों के लिए दवाओं को वितरित करने का सबसे प्रभावी तरीका है: दवा को सीधे अपनी क्रिया के स्थल पर - रोगी के श्वसन पथ में भेजा जाता है। सफल इनहेलेशन थेरेपी की कुंजी न केवल दवा के गुण (इसकी रासायनिक संरचना) है, बल्कि इसके वितरण और इनहेलेशन तकनीक में रोगी शिक्षा के लिए इष्टतम प्रणाली की पसंद जैसे कारक भी हैं।
एक आदर्श वितरण उपकरण को यह सुनिश्चित करना चाहिए कि दवा का एक बड़ा हिस्सा फेफड़ों में जमा हो जाए, उपयोग में आसान, विश्वसनीय और किसी भी उम्र में और बीमारी के गंभीर चरणों में उपयोग के लिए सस्ती हो। डिलीवरी सिस्टम के मुख्य प्रकारों में शामिल हैं: मीटर्ड-डोज़ एरोसोल इनहेलर्स (MAI), मीटर्ड-डोज़ इनहेलर्स (DPI), लिक्विड इनहेलर्स (सॉफ्ट मिस्ट इनहेलर्स) और नेब्युलाइज़र। इनमें से प्रत्येक डिलीवरी वाहन के अपने फायदे और नुकसान हैं (तालिका 1)।
नेब्युलाइज़र का उपयोग नैदानिक अभ्यास में 100 से अधिक वर्षों से किया जा रहा है। शब्द "नेबुलाइज़र" (लैटिन नेबुला - कोहरे, बादल से) पहली बार 1874 में "एक उपकरण जो एक तरल पदार्थ को चिकित्सा उद्देश्यों के लिए एरोसोल में परिवर्तित करता है" के संदर्भ में इस्तेमाल किया गया था। नेब्युलाइज़र रोगी की शांत साँस लेने के दौरान एक औषधीय पदार्थ को साँस लेने की अनुमति देते हैं, इस प्रकार समन्वय की समस्याओं को हल करते हैं "रोगी - इनहेलर"। इन उपकरणों का उपयोग सबसे गंभीर रोगियों में किया जा सकता है जो अन्य प्रकार के इनहेलर का उपयोग करने में सक्षम नहीं हैं, साथ ही साथ "चरम" आयु वर्ग के रोगियों - बच्चों और बुजुर्गों में भी। नेब्युलाइज़र की मदद से, रोगी के श्वसन पथ में विभिन्न प्रकार की दवाओं को पहुँचाना संभव है, और यदि आवश्यक हो, तो उनकी उच्च खुराक।
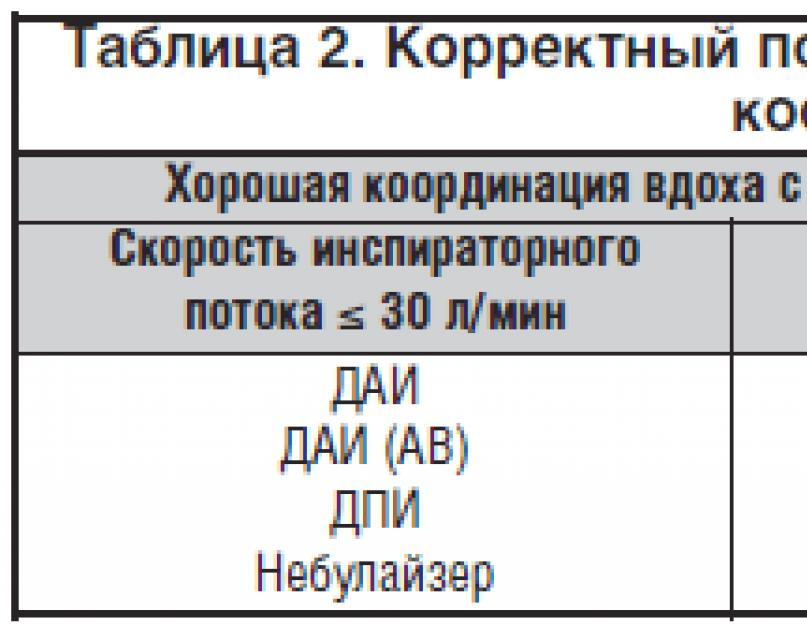
जैसा कि तालिका 2 (यूरोपियन रेस्पिरेटरी सोसाइटी और इंटरनेशनल सोसाइटी फॉर एरोसोल्स इन मेडिसिन, 2011 की सिफारिशें) से देखा जा सकता है, नेब्युलाइज़र का उपयोग इनहेलर सक्रियण के साथ खराब और अच्छे श्वसन समन्वय वाले रोगियों में किया जा सकता है, भले ही श्वसन प्रवाह की मात्रा कितनी भी हो।
उपयोग के संकेत
नेब्युलाइज़र्स
नेब्युलाइज़र के उपयोग के लिए कुछ पूर्ण संकेत हैं। उनका उपयोग तब किया जाना चाहिए जब:
1) औषधीय पदार्थ को अन्य इनहेलर का उपयोग करके श्वसन पथ तक नहीं पहुंचाया जा सकता है, क्योंकि ऐसी बहुत सी दवाएं हैं जिनके लिए पोर्टेबल इनहेलर (पीएमआई और डीपीआई) नहीं बनाए गए हैं: एंटीबायोटिक्स, म्यूकोलाईटिक्स, सर्फेक्टेंट तैयारी, प्रोस्टेनोइड्स, आदि;
2) एल्वियोली में दवा की डिलीवरी आवश्यक है (उदाहरण के लिए, तीव्र श्वसन संकट सिंड्रोम के लिए सर्फेक्टेंट तैयारी);
3) रोगी की स्थिति की गंभीरता या उसकी शारीरिक स्थिति पोर्टेबल इनहेलर्स के सही उपयोग की अनुमति नहीं देती है। साँस लेना तकनीक चुनते समय यह संकेत सबसे महत्वपूर्ण और महत्वपूर्ण है। मीटर्ड-डोज़ इनहेलर्स (एमआई) के प्रसिद्ध लाभों के बावजूद - छोटे आकार, कम लागत, उपयोग की गति, उनके उपयोग के लिए रोगी के साँस लेना और दवा की रिहाई के साथ-साथ एक मजबूर पैंतरेबाज़ी के बीच सटीक समन्वय की आवश्यकता होती है। नेबुलाइज़र को छोड़कर, रोगी की उन्नत आयु अक्सर सभी प्रकार के इनहेलेशन उपकरणों के सही उपयोग में बाधा बन सकती है। 3 साल से कम उम्र के बच्चों को एरोसोल की तैयारी देने का एकमात्र संभावित साधन नेब्युलाइज़र भी है।
नेब्युलाइज़र का उपयोग करके इनहेलेशन की नियुक्ति की आवश्यकता वाले उद्देश्य मानदंड में शामिल हैं: शरीर के वजन के 10.5 मिली / किग्रा से कम की श्वसन क्षमता में कमी (उदाहरण के लिए,< 730 мл у больного массой 70 кг); инспираторный поток больного менее 30 л/мин; неспособность задержки дыхания более 4 с, кроме того, использование небулайзеров показано больным с двигательными расстройствами, нарушением уровня сознания .
अन्य सभी संकेत सापेक्ष हैं (यानी, इन स्थितियों में, नेबुलाइज़र को अन्य इनहेलेशन सिस्टम द्वारा प्रतिस्थापित किया जा सकता है):
1) दवा की एक बड़ी खुराक का उपयोग करने की आवश्यकता। दवाओं की खुराक रोग की कार्यात्मक गंभीरता पर निर्भर हो सकती है। गंभीर ब्रोन्कियल रुकावट में साँस की दवाओं के लिए अधिकतम प्रतिक्रिया केवल दवाओं की उच्च खुराक के उपयोग के साथ प्राप्त की जा सकती है। गंभीर ब्रोन्कियल रुकावट में इस तरह की शारीरिक प्रतिक्रिया के कारण रिसेप्टर्स तक दवा की पहुंच के लिए शारीरिक बाधाओं (स्राव, ऐंठन, म्यूकोसल एडिमा और अन्य विकार) की उपस्थिति हो सकती है और संभवतः, प्राप्त करने के लिए उपलब्ध रिसेप्टर्स के बड़े अनुपात की आवश्यकता हो सकती है। अधिकतम प्रतिक्रिया;
2) रोगी वरीयता, जो इस तथ्य में व्यक्त की जाती है कि कई रोगी रोग के तेज होने के दौरान चिकित्सा और तकनीकों का उपयोग करना पसंद करते हैं जो उनके सामान्य, घरेलू वातावरण में उपयोग की जाने वाली तकनीकों से भिन्न होती हैं;
3) व्यावहारिक सुविधा। इस तथ्य के बावजूद कि स्पेसर और नेबुलाइज़र के साथ DI का उपयोग करते समय इनहेलेशन तकनीक की प्रभावशीलता कई स्थितियों में लगभग समान होती है, नेब्युलाइज़र का उपयोग चिकित्सा का एक सरल तरीका है, साँस लेने में पैंतरेबाज़ी में रोगी प्रशिक्षण और चिकित्सक नियंत्रण की आवश्यकता नहीं होती है। साँस लेना तकनीक। नेब्युलाइज़र का उपयोग करने के मामले में, डॉक्टर यह सुनिश्चित कर सकता है कि रोगी को दवा की सटीक खुराक मिल रही है।
यह भी याद रखना चाहिए कि नेब्युलाइज़र के डिलीवरी के अन्य साधनों की तुलना में अन्य फायदे हैं - यदि आवश्यक हो, तो साँस लेना के दौरान ऑक्सीजन का उपयोग किया जा सकता है।
श्वसन पथ में दवा की डिलीवरी कई कारकों पर निर्भर करती है, जिनमें से सबसे महत्वपूर्ण दवा एरोसोल का कण आकार है। परंपरागत रूप से, श्वसन पथ में एरोसोल कणों का वितरण, उनके आकार के आधार पर, निम्नानुसार दर्शाया जा सकता है (चित्र 1):
. 10 माइक्रोन से अधिक - ऑरोफरीनक्स में जमाव;
. 5-10 माइक्रोन - ऑरोफरीनक्स, स्वरयंत्र और श्वासनली में जमाव;
. 2-5 माइक्रोन - निचले श्वसन पथ में अवसादन;
. 0.5-2 माइक्रोन - एल्वियोली में जमाव;
. 0.5 माइक्रोन से कम - फेफड़ों में अवक्षेप न करें।
एयरोसोल उत्पादन की दक्षता, इसके गुण और श्वसन पथ में वितरण नेबुलाइज़र के प्रकार, इसकी डिज़ाइन सुविधाओं, कंप्रेसर-नेबुलाइज़र सिस्टम के संयोजन आदि पर निर्भर करता है। हालांकि, पारंपरिक नेब्युलाइज़र कमियों के बिना नहीं हैं, जैसे कि लंबी साँस लेना समय, दवाओं का अपेक्षाकृत कम फुफ्फुसीय जमाव, अनुचित रखरखाव के साथ संदूषण उपकरण की संभावना, आदि (तालिका 1)।
नेब्युलाइज़र के संचालन का सिद्धांत
कई वर्षों से, तरल को एरोसोल में बदलने वाली ऊर्जा के प्रकार के आधार पर, 2 मुख्य प्रकार के नेब्युलाइज़र को प्रतिष्ठित किया गया है: 1) जेट - गैस जेट (वायु या ऑक्सीजन) का उपयोग करना; 2) अल्ट्रासोनिक (यूएस) - एक पीजोक्रिस्टल के कंपन की ऊर्जा का उपयोग करना। अपेक्षाकृत हाल ही में (लगभग 3 साल पहले) एक नए, तीसरे प्रकार के नेब्युलाइज़र सामने आए हैं - मेम्ब्रेन नेब्युलाइज़र, जो ऑपरेशन के एक नए सिद्धांत के लिए धन्यवाद, पारंपरिक नेब्युलाइज़र के उपयोग से जुड़ी कई कमियों को दूर कर सकते हैं।
जेट नेब्युलाइजर्स
जेट नेब्युलाइज़र के संचालन का सिद्धांत बर्नौली प्रभाव पर आधारित है। हवा या ऑक्सीजन (काम करने वाली गैस) एक संकीर्ण उद्घाटन (जिसे वेंटुरी कहा जाता है) के माध्यम से नेबुलाइज़र कक्ष में प्रवेश करती है। इस छेद के आउटलेट पर, दबाव कम हो जाता है, गैस का वेग काफी बढ़ जाता है, जिससे चैम्बर जलाशय से संकीर्ण चैनलों के माध्यम से कम दबाव के इस क्षेत्र में तरल का चूषण होता है। जब एक तरल एक वायु प्रवाह से मिलता है, तो गैस जेट की कार्रवाई के तहत, इसे छोटे कणों में तोड़ दिया जाता है, जिसका आकार 15 से 500 माइक्रोन तक होता है - यह तथाकथित "प्राथमिक" एरोसोल है। इसके बाद, ये कण एक "डम्पर" से टकराते हैं, जिसके परिणामस्वरूप एक "माध्यमिक" एरोसोल का निर्माण होता है - अल्ट्राफाइन कण जिनका आकार 0.5 से 10 माइक्रोन ("प्राथमिक" एरोसोल का लगभग 0.5%) होता है, जो तब साँस में लिया जाता है, और कणों का एक बड़ा हिस्सा "प्राथमिक" एरोसोल (लगभग 99.5%) नेबुलाइज़र कक्ष की आंतरिक दीवारों पर जमा होता है और फिर से एरोसोल गठन की प्रक्रिया में शामिल होता है (चित्र 2)।
अल्ट्रासोनिक नेब्युलाइज़र
एरोसोल उत्पादन के लिए अल्ट्रासोनिक नेब्युलाइज़र एक पीज़ोक्रिस्टल के उच्च-आवृत्ति दोलनों की ऊर्जा का उपयोग करते हैं। एक उच्च-आवृत्ति संकेत (1-4 मेगाहर्ट्ज) क्रिस्टल को विकृत करता है, और इससे होने वाला कंपन दवा समाधान की सतह पर प्रेषित होता है, जहां "खड़ी" तरंगें बनती हैं। पर्याप्त आवृत्ति के साथ
एक "माइक्रोफाउंटेन" (गीजर) का निर्माण इन तरंगों के प्रतिच्छेदन पर अल्ट्रासोनिक सिग्नल के चौराहे पर होता है, अर्थात। एरोसोल का निर्माण और रिलीज। कण आकार 2/3 शक्ति संकेत की ध्वनिक आवृत्ति के व्युत्क्रमानुपाती होता है। बड़े व्यास के कण गीजर के शीर्ष पर निकलते हैं, जबकि छोटे कण इसके आधार पर निकलते हैं। जेट नेब्युलाइज़र की तरह, एयरोसोल कण "डंपर" से टकराते हैं, बड़े वाले वापस घोल में लौट आते हैं, और छोटे वाले साँस लेते हैं (चित्र 3)। एक अल्ट्रासोनिक नेब्युलाइज़र में एरोसोल का उत्पादन जेट नेब्युलाइज़र की तुलना में लगभग मौन और तेज़ होता है। हालांकि, उनके नुकसान निलंबन और चिपचिपा समाधान से एरोसोल के उत्पादन की अक्षमता हैं; एक नियम के रूप में, एक बड़ा अवशिष्ट मात्रा; नेबुलाइजेशन के दौरान दवा के घोल के तापमान में वृद्धि और दवा की संरचना को नष्ट करने की संभावना।
झिल्ली छिटकानेवाला
नेब्युलाइज़र की नई पीढ़ी के पास ऑपरेशन का एक मौलिक रूप से नया उपकरण है: वे एक कंपन झिल्ली या कई सूक्ष्म छिद्रों (छलनी) के साथ एक प्लेट का उपयोग करते हैं, जिसके माध्यम से एक तरल दवा पदार्थ पारित किया जाता है, जो एक एरोसोल की पीढ़ी की ओर जाता है। नेब्युलाइज़र की नई पीढ़ी के कई नाम हैं: मेम्ब्रेन, इलेक्ट्रॉनिक, वाइब्रेटिंग मेश नेब्युलाइज़र (VMN) या मेश नेब्युलाइज़र।
इन उपकरणों में, "प्राथमिक" एरोसोल के कण श्वसन कणों के आकार के अनुरूप होते हैं (छिद्रों के व्यास से थोड़ा बड़ा), इसलिए शटर के उपयोग की आवश्यकता नहीं होती है। इस प्रकार की तकनीक में पारंपरिक जेट या अल्ट्रासाउंड नेब्युलाइज़र की तुलना में छोटे फिलिंग वॉल्यूम का उपयोग और उच्च फेफड़े के जमाव मूल्यों की उपलब्धि शामिल है। झिल्ली नेब्युलाइज़र 2 प्रकार के होते हैं: झिल्ली के "निष्क्रिय" कंपन और "सक्रिय" का उपयोग करना।
"सक्रिय" झिल्ली कंपन का उपयोग करने वाले नेब्युलाइज़र में, झिल्ली स्वयं एक पीज़ोइलेक्ट्रिक क्रिस्टल से कंपन के अधीन होती है। झिल्ली में छिद्र शंक्वाकार होते हैं, जिसमें दवा के संपर्क में छिद्रों का सबसे चौड़ा हिस्सा होता है। इस प्रकार के नेब्युलाइज़र में, तरल औषधीय पदार्थ की ओर झिल्ली का विरूपण झिल्ली के छिद्रों में तरल के "चूसने" की ओर ले जाता है (चित्र 4)। दूसरी दिशा में झिल्ली के विरूपण से रोगी के श्वसन पथ की ओर एरोसोल कण बाहर निकल जाते हैं। "सक्रिय" झिल्ली कंपन के सिद्धांत का उपयोग AeroNeb Pro और AeroNeb Go (Aerogen) और eFlow (Pari) नेब्युलाइज़र में किया जाता है।
झिल्ली के "निष्क्रिय" कंपन पर आधारित उपकरणों में, ट्रांसड्यूसर (सींग) के कंपन तरल दवा पदार्थ को प्रभावित करते हैं और इसे एक छलनी के माध्यम से धकेलते हैं जो हॉर्न की आवृत्ति पर कंपन करती है (चित्र 5)। पारंपरिक जेट या अल्ट्रासोनिक नेब्युलाइज़र के विपरीत, एरोसोल जो तब बनता है जब एक तरल औषधीय पदार्थ एक छलनी झिल्ली से गुजरता है, रिवर्स रीसर्क्युलेशन से नहीं गुजरता है और इसे तुरंत रोगी के श्वसन पथ में पहुंचाया जा सकता है। "निष्क्रिय" झिल्ली कंपन के सिद्धांत का प्रयोग किया जाता है
छिटकानेवाला OMRON माइक्रो AIR U22 (OMRON हेल्थकेयर, जापान) - दुनिया का सबसे छोटा नेब्युलाइज़र।
पारंपरिक अल्ट्रासोनिक नेब्युलाइज़र के विपरीत, झिल्ली नेब्युलाइज़र में, पीज़ोक्रिस्टल की कंपन ऊर्जा समाधान या निलंबन के लिए नहीं, बल्कि कंपन तत्व के लिए निर्देशित होती है, इसलिए औषधीय पदार्थ की संरचना का कोई ताप और विनाश नहीं होता है। इसके कारण, प्रोटीन, पेप्टाइड्स, इंसुलिन और एंटीबायोटिक दवाओं के इनहेलेशन के लिए झिल्ली नेब्युलाइज़र का उपयोग किया जा सकता है। वाई। योशियामा एट अल द्वारा इन विट्रो अध्ययन में। ने दिखाया कि ओमरॉन U22 मेम्ब्रेन नेब्युलाइज़र दवा की खुराक के 70% की एरोसोल उपज के साथ, बुडेसोनाइड के निलंबन से एक एरोसोल का कुशलतापूर्वक उत्पादन करने में सक्षम है।
मेम्ब्रेन नेब्युलाइजर्स के संभावित नुकसान में एरोसोल कणों के साथ लघु उद्घाटन को बंद करने की संभावना शामिल है, खासकर जब निलंबन का उपयोग करते हैं। छिद्रों को बंद करने का जोखिम इनहेलर्स के प्रसंस्करण की आवृत्ति और स्थितियों पर निर्भर करता है। मेम्ब्रेन नेब्युलाइजर्स की उच्च दक्षता के कारण, उनके उपयोग के लिए मानक खुराक में कमी और दवाओं की मात्रा को भरने की आवश्यकता होती है।
जेट और मेम्ब्रेन नेब्युलाइज़र का उपयोग करने के लिए विस्तृत निर्देश तालिका 3 में दिए गए हैं।
नए तकनीकी समाधान
छिटकानेवाला चिकित्सा
नेब्युलाइज़र प्रौद्योगिकियों के क्षेत्र में नए तकनीकी समाधानों में, पारंपरिक जेट नेब्युलाइज़र के और विकास पर ध्यान दिया जा सकता है। ऐसे कंप्रेशर्स बनाए गए हैं, जो अपने छोटे आकार के कारण नेबुलाइजर्स को पोर्टेबल डिलीवरी डिवाइस के करीब लाते हैं (और साथ ही तकनीकी विशेषताओं के मामले में अधिक बड़े पैमाने पर "सहयोगियों" से नीच नहीं हैं) (चित्र 6)। अनुकूली वितरण उपकरणों के वर्ग में नए समाधान सामने आए हैं - डोसिमेट्रिक नेब्युलाइज़र, जिनमें से मूलभूत अंतर उत्पादों का अनुकूलन और रोगी के श्वसन पैटर्न के साथ एरोसोल की रिहाई है। डिवाइस स्वचालित रूप से रोगी के श्वसन समय और श्वसन प्रवाह का विश्लेषण करता है, और फिर, इस विश्लेषण के आधार पर, डिवाइस अगली सांस (छवि 7) के पहले 50% के दौरान एरोसोल का उत्पादन और रिलीज प्रदान करता है। इनहेलेशन तब तक जारी रहता है जब तक कि औषधीय पदार्थ की एक सटीक निर्धारित खुराक का उत्पादन नहीं हो जाता है, जिसके बाद डिवाइस बीप करता है और साँस लेना बंद कर देता है। इस प्रकार के नेब्युलाइज़र के उदाहरण हैं I-nebTM (फिलिप्स रेस्पिरोनिक्स, यूएस) और AKITA इनहेलेशन सिस्टम (Aktivaero GmbH, जर्मनी)।
और, अंत में, जेट नेब्युलाइज़र के क्लासिक मॉडल में सुधार जारी है। यह याद रखना चाहिए कि विभिन्न निर्माताओं से जेट नेब्युलाइज़र सिस्टम (यानी नेबुलाइज़र-कंप्रेसर) उनकी प्रभावशीलता में बिल्कुल समान नहीं हैं, और अस्पताल या होम इनहेलेशन थेरेपी के लिए डिलीवरी सिस्टम चुनते समय इसे ध्यान में रखा जाना चाहिए। व्यवहार में, विभिन्न छिटकानेवाला प्रणालियों की प्रभावशीलता की तुलना करना एक बहुत ही कठिन नैदानिक कार्य है। इसके लिए प्रतिरोधी फुफ्फुसीय रोग वाले रोगियों में ब्रोन्कोडायलेटर दवाओं की प्रभावकारिता का मूल्यांकन करने वाले नैदानिक परीक्षण की आवश्यकता होती है। इस प्रकार के शोध को करना बेंच और प्रयोगशाला अनुसंधान की तुलना में बहुत अधिक समय लेने वाला और जिम्मेदार है, इस कारण से आज इस तरह का बहुत कम काम हो रहा है। इसलिए, दो अलग-अलग जेट नेबुलाइज़र सिस्टम की प्रभावशीलता की तुलना में हाल ही में प्रस्तुत अध्ययन के परिणाम ध्यान देने योग्य हैं।
टी. सुकुमारन एट अल। एक यादृच्छिक नियंत्रित परीक्षण किया जिसमें ब्रोन्कियल अस्थमा के 60 रोगी शामिल थे (7 से 13 वर्ष की आयु के बच्चे एक चोटी (अधिकतम) श्वसन प्रवाह (पीईएफ) अपेक्षित मूल्यों के 70% से कम)। मरीजों को यादृच्छिक रूप से 2 समूहों में विभाजित किया गया था: रोगियों के पहले समूह (एन = 30) ने एनई-सी 9 00 नेब्युलाइज़र (ओएमआरओएन हेल्थकेयर) का उपयोग करके सैल्बुटामोल समाधान (0.15 मिलीग्राम / किग्रा शरीर के वजन, 2 मिलीलीटर खारा में भंग) के साथ चिकित्सा प्राप्त की। और दूसरा समूह - रेडिमिस्ट (आरई) नेबुलाइज़र का उपयोग करके एक ही चिकित्सा। स्वीकार्य पीएसवी रीडिंग प्राप्त करने के लिए, सल्बुटामोल के साथ साँस लेने से पहले और 15 और 30 मिनट के बाद इस संकेतक का आकलन करने के लिए कम से कम तीन युद्धाभ्यास किए गए थे। साँस लेना के बाद।
दोनों समूहों में बेसलाइन पीएसवी मान समान थे। पीएसवी के शुरुआती संकेतक और 15 मिनट के बाद संकेतक के बीच अंतर। साँस लेना के बाद, साथ ही पीएसवी का प्रारंभिक संकेतक और 30 मिनट के बाद संकेतक। साँस लेना के बाद दोनों समूहों में महत्वपूर्ण थे। ओमरॉन एनई-सी900 छिटकानेवाला समूह में पीएसवी में सुधार 15 मिनट पर आरई समूह की तुलना में अधिक महत्वपूर्ण था। साँस लेना के बाद (पी = 0.005)। 15 और 30 मिनट के बाद संकेतों के बीच पीएसवी में अंतर। साँस लेना के बाद दोनों समूहों में सांख्यिकीय रूप से महत्वपूर्ण नहीं थे। बार-बार मापे गए पीएसवी मापदंडों की तुलना करते समय, एनोवा पद्धति ने डेटा की स्थिरता और प्रारंभिक चरण में दोनों समूहों में परिवर्तन में महत्वपूर्ण अंतर की अनुपस्थिति को 15 और 30 मिनट के बाद दिखाया। साँस लेना के बाद।
इस प्रकार, इस अध्ययन से पता चला कि 15 मिनट के बाद ब्रोन्कोडायलेटरी प्रभाव (पीएसवी के सुधार में व्यक्त किया गया)। रेडिमिस्ट नेब्युलाइज़र की तुलना में ओमरॉन एनई-सी900 नेब्युलाइज़र के साथ सल्बुटामोल के साँस लेने के बाद अधिक स्पष्ट था। इस अध्ययन ने न केवल विभिन्न जेट छिटकानेवाला प्रणालियों की प्रभावशीलता में अंतर को स्पष्ट रूप से प्रदर्शित किया, जो कि इष्टतम तकनीक को चुनने के दृष्टिकोण से महत्वपूर्ण है, बल्कि घरेलू चिकित्सा पद्धति के लिए कुछ महत्व का भी हो सकता है, क्योंकि। नेबुलाइजर एनई-सी900 (ओमरॉन हेल्थकेयर) (चित्र 8) अब हमारे बाजार में उपलब्ध है। छिटकानेवाला NE-C900 उपयोग के लिए एक उपकरण के रूप में तैनात है। और स्थिर स्थितियों में। नैदानिक अध्ययन में सिद्ध उच्च प्रदर्शन और डिवाइस की तकनीकी विशेषताओं के आधार पर (एक शक्तिशाली कंप्रेसर जिसमें 7 एल / मिनट तक वायु प्रवाह उत्पन्न करने की क्षमता होती है और एक साधारण नेबुलाइज़र कक्ष, जिसमें केवल दो भाग होते हैं), ओमरॉन एनई-सी900 छिटकानेवाला विश्वसनीय और कुशल उपकरणों को चुनने में एक फायदा हो सकता है।
नेब्युलाइज़र के प्रसंस्करण और कीटाणुशोधन के सिद्धांत
निर्माताओं द्वारा पेश किए गए नेब्युलाइज़र की सफाई और कीटाणुरहित करने की प्रक्रियाएँ उपयोग किए गए उपकरण के ब्रांड के आधार पर काफी भिन्न हो सकती हैं। इस बीच, नेब्युलाइज़र के प्रसंस्करण के लिए एकीकृत नियमों का उपयोग करना बहुत महत्वपूर्ण लगता है।
रोग नियंत्रण और रोकथाम केंद्र (सीडीसी) की सिफारिशों के अनुसार, चिकित्सा उपकरणों के प्रसंस्करण की प्रक्रिया, सहित। और नेब्युलाइज़र में लगातार 4 चरण शामिल होने चाहिए: धुलाई, धुलाई, कीटाणुशोधन और सुखाने। इन प्रक्रियाओं के दौरान कर्मियों या संचालकों द्वारा सख्त हाथ स्वच्छता का अभ्यास किया जाना चाहिए। विभिन्न दस्तावेजों में दिए गए नेब्युलाइजर्स के पुन: प्रसंस्करण के लिए मुख्य सिफारिशें तालिका 4 में प्रस्तुत की गई हैं।











साहित्य
1. ताश्किन डी.पी. वायुमार्ग में एरोसोल वितरण के लिए खुराक की रणनीतियाँ // रेस्पिर केयर। 1991 वॉल्यूम. 36. आर। 977-988।
2. कोक्रेन एम.जी., बाला एम.वी., डाउन्स के.ई. और अन्य। अस्थमा चिकित्सा के लिए इनहेल्ड कॉर्टिकोस्टेरॉइड्स। रोगी अनुपालन, उपकरण, और साँस लेना तकनीक // छाती। 2000 वॉल्यूम। 117. आर। 542-550।
3. अवदीव एस.एन. सांस की बीमारियों के उपचार में इस्तेमाल होने वाले इनहेलेशन ड्रग डिलीवरी डिवाइस // रशियन मेडिकल जर्नल। 2002. वी। 10. संख्या 5. एस। 255-261।
4. मुएर्स एम.एफ. छिटकानेवाला उपचार का अवलोकन // थोरैक्स। 1997 वॉल्यूम। 52 (सप्ल। 2)। आर 25-30।
5. बोए जे., डेनिस जे.एच., ओ "ड्रिस्कॉल बी.आर. एट अल. यूरोपियन रेस्पिरेटरी सोसाइटी गाइडलाइन्स ऑन द यूज़ ऑफ़ नेब्युलाइज़र्स // यूर रेस्पिर जे. 2001. वॉल्यूम 18. पी. 228-242।
6. लाउब बी.एल., जैनसेंस एच.एम., डी जोंग एफ.एच. और अन्य। फुफ्फुसीय विशेषज्ञ को नई साँस लेना उपचारों के बारे में क्या पता होना चाहिए // यूर रेस्पिर जे। 2011। वॉल्यूम। 37. आर. 1308-1331।
7. ओ डोनोह्यू ए और नेशनल एसोसिएशन फॉर मेडिकल डायरेक्शन ऑफ रेस्पिरेटरी केयर (एनएएमडीआरसी) सर्वसम्मति समूह // छाती। 1996 वॉल्यूम. 109. आर। 14-20।
8. डगलस जे.सी., रैफर्टी पी., फर्ग्यूसन आर.जे. और अन्य। तीव्र गंभीर अस्थमा में ऑक्सीजन के बिना नेबुलाइज्ड सल्बुटामोल: कितना प्रभावी और कितना सुरक्षित? // थोरैक्स। 1985 वॉल्यूम। 40. आर 180-183।
9. बैरी पीडब्लू, ओ'कालाघन सी। चिकित्सीय एरोसोल // मेडिसिन (लंदन)। 1995 वॉल्यूम. 23. आर 270-273।
10. डेनिस जे.एच. छिटकानेवाला मानकों से संबंधित मुद्दों की समीक्षा // जे एरोसोल मेड। 1998 वॉल्यूम। 11. आर। 73-79।
11. बोए जे., डेनिस जे.एच., ओ "ड्रिस्कॉल बी.आर. एट अल. यूरोपियन रेस्पिरेटरी सोसाइटी गाइडलाइन्स ऑन द यूज़ ऑफ़ नेब्युलाइज़र्स // यूर रेस्पिर जे. 2001. वॉल्यूम 18. पी. 228-242।
12. ओ'कालाघन सी., बैरी पी.डब्ल्यू. नेबुलाइज्ड ड्रग डिलीवरी का विज्ञान // थोरैक्स। 1997 वॉल्यूम। 52 (सप्ल 2)। आर 31-44।
13. स्वारब्रिक जे., बॉयलन जे.सी. अल्ट्रासोनिक नेबुलाइज़र। इन: इनसाइक्लोपीडिया ऑफ फार्मास्युटिकल टेक्नोलॉजी। न्यूयॉर्क: मार्सेल डेकर, 1997, पीपी. 339-351.
14. डेसांगेस जे.एफ. छिटकानेवाला। ला लेटर डू न्यूमोलॉग। 1999, ii: I-II।
15. निकेंडर के। ड्रग डिलीवरी सिस्टम // जे एरोसोल मेड। 1994 वॉल्यूम। 7 (सप्ल 1)। आर. 19-24।
16. ढांड आर. नेब्युलाइज़र्स जो एयरोसोल उत्पन्न करने के लिए एक वाइब्रेटिंग मेश या प्लेट का उपयोग करते हैं जिसमें कई एपर्चर होते हैं // रेस्पिर केयर। 2002 वॉल्यूम। 47. आर। 1406-1418।
17. वेसेलियो एल। द मेश नेब्युलाइज़र: एरोसोल डिलीवरी के लिए एक हालिया तकनीकी नवाचार // ब्रीद। 2006 वॉल्यूम। 2. आर 253-260।
18. नॉच एम।, केलर एम। अनुकूलित इलेक्ट्रॉनिक नेबुलाइज़र: लिक्विड एरोसोल ड्रग डिलीवरी सिस्टम की एक नई श्रेणी // एक्सपर्ट ओपिन ड्रग डिलीवर। 2005 वॉल्यूम। 2. आर. 377-390।
19. न्यूमैन एस।, जी-टर्नर ए। ओमरोन माइक्रोएयर वाइब्रेटिंग मेश टेक्नोलॉजी नेबुलाइज़र, इनहेलेशन थेरेपी के लिए 21 वीं सदी का दृष्टिकोण // जे एप्ल थेरेप रिसर्च। 2005 वॉल्यूम। 5. आर। 429-33।
20. योशियामा वाई।, याजाकी टी।, अराई एम। एट अल। नए डिज़ाइन किए गए मेश नेब्युलाइज़र द्वारा बुडेसोनाइड सस्पेंशन का नेबुलाइज़ेशन। इन: डाल्बी आर.एन., बायरन पीआर, पर्ट जे। और फर्र एस.एफ., एड। श्वसन दवा वितरण VIII। रैले: डेविस हॉरवुड, 2002, पीपी. 487-489।
21. डेनियर जे। एडेप्टिव एरोसोल डिलीवरी (एएडी) टेक्नोलॉजी: पास्ट, प्रेजेंट एंड फ्यूचर // जे एरोसोल मेड। 2010 वॉल्यूम। 32. आर. 1-10।
22. सुकुमारन टी।, पवनकर आर।, ओसेफ जे। अस्थमा निदान और उपचार - 1009। एनई-सी 900 (ओएमआरओएन) नेब्युलाइज़र // विश्व एलर्जी संगठन जर्नल का नैदानिक अध्ययन। 2013. वॉल्यूम। 6 (सप्ल 1)। पी.9.
23. रेचलर जी., ड्यूपॉन्ट सी., डबस जे.सी. पोर ले गैट (ग्रुप एरोसोलथेरापी डे ला एसपीएलएफ) और ले ग्रैम (ग्रुप एरोसोल्स एट म्यूकोविसिडोज डे ला सोसाइटे फ्रांसेइस डे ला म्यूकोविसिडोज)। Hygiène du matériel de nébulisation: enjeux, hardés et propositions d "amélioration // Rev Mal Respir. 2007. Vol. 24. R. 1351-1361।
24. रुतला डब्ल्यूए, वेबर डी.जे. स्वास्थ्य देखभाल सुविधाओं में कीटाणुशोधन और नसबंदी: चिकित्सकों को क्या जानना चाहिए? // क्लीन इंफेक्ट डिस। 2004 वॉल्यूम। 39. आर 702-709।
छिटकानेवाला चिकित्सा- यह एक एरोसोल के लिए एक औषधीय घोल का छिड़काव कर रहा है और इसे इनहेलेशन थेरेपी (फुफ्फुसीय विज्ञान में) के लिए रोगी के वायुमार्ग में खिला रहा है। छिटकानेवाला (साँस लेना) चिकित्सा का मुख्य लक्ष्य श्वसन पथ में अधिकतम स्थानीय चिकित्सीय प्रभाव प्राप्त करना है (ब्रोंकोस्पज़म में कमी, श्वसन पथ के जल निकासी कार्य में सुधार और माइक्रोकिरकुलेशन, ऊपरी श्वसन पथ और ब्रोन्कियल ट्री की स्वच्छता, कमी म्यूकोसल एडिमा और उसमें भड़काऊ प्रक्रिया की गतिविधि, आदि) बहुत कम या कोई साइड इफेक्ट नहीं। नेबुलाइज़र थेरेपी के लाभ हैं:
उपयोग की संभावना, बहुत कम उम्र से, रोगी की किसी भी शारीरिक स्थिति में और रोग की गंभीरता की परवाह किए बिना, एरोसोल प्रवाह के साथ साँस लेना को सिंक्रनाइज़ करने की आवश्यकता की अनुपस्थिति के कारण (जबरन श्वसन युद्धाभ्यास की आवश्यकता नहीं होती है) ;
दवा की एक बड़ी खुराक की डिलीवरी और कम समय में प्रभाव प्राप्त करना (दवा का फैलाव, जो एक एरोसोल के निर्माण के दौरान होता है, दवा निलंबन की कुल मात्रा को बढ़ाता है, प्रभावित के साथ इसके संपर्क की सतह ऊतक क्षेत्र, जो प्रभाव की प्रभावशीलता को काफी बढ़ाता है);
दवाओं को आसानी से, सही और सटीक खुराक देने की क्षमता;
घर पर सहित सरल साँस लेना तकनीक;
दवाओं की एक विस्तृत श्रृंखला (साँस लेना के लिए सभी मानक समाधानों का उपयोग किया जा सकता है) और उनके संयोजन (दो या अधिक दवाओं के एक साथ उपयोग की संभावना), साथ ही साथ हर्बल चाय के जलसेक और काढ़े का उपयोग करने की संभावना;
ऑक्सीजन आपूर्ति सर्किट से जुड़ने और इसे वेंटिलेटर सर्किट में शामिल करने की क्षमता;
पर्यावरण सुरक्षा, क्योंकि वातावरण में फ़्रीऑन का उत्सर्जन नहीं होता है।
नेबुलाइज़र थेरेपी फुफ्फुसीय रक्तस्राव और सहज न्यूमोथोरैक्स में बुलस वातस्फीति की पृष्ठभूमि के खिलाफ, कार्डियक अतालता और दिल की विफलता के साथ, दवाओं के इनहेलेशन फॉर्म के लिए व्यक्तिगत असहिष्णुता के साथ contraindicated है।
छिटकानेवाला(लैटिन "नेबुला" से - कोहरा, बादल) का उपयोग एक तरल औषधीय उत्पाद से एरोसोल प्राप्त करने और इस एरोसोल को बाहर निकालने (बाहर निकालने) के लिए किया जाता है। छिटकानेवाला आपको सभी श्वसन अंगों (नाक, ब्रांकाई, फेफड़े) की दवाओं को उनके शुद्ध रूप में बिना किसी अशुद्धियों के प्रवेश करने की अनुमति देता है। अधिकांश नेब्युलाइज़र द्वारा उत्पादित एरोसोल का फैलाव 0.5 से 10 माइक्रोन तक होता है। 8 - 10 माइक्रोन के व्यास वाले कण मौखिक गुहा और श्वासनली में बसते हैं, 5 से 8 माइक्रोन के व्यास के साथ - श्वासनली और ऊपरी श्वसन पथ में, 3 से 5 माइक्रोन तक - निचले श्वसन पथ में, 1 से 3 तक। माइक्रोन - ब्रोन्किओल्स में, 0, 5 से 2 माइक्रोन तक - एल्वियोली में ( ! नेब्युलाइज़र एल्वियोली तक दवा पहुँचाने का एकमात्र साधन हैं)। 5 माइक्रोन से छोटे कणों को "श्वसन अंश" कहा जाता है और इसका अधिकतम चिकित्सीय प्रभाव होता है।
ऑपरेशन के सिद्धांत के आधार पर, नेब्युलाइज़र में विभाजित हैं:
कंप्रेसर - उपचार समाधान वाले कक्ष में एक संकीर्ण छेद के माध्यम से दवा को एक एरोसोल में विभाजित करने के सिद्धांत पर काम करना, कंप्रेसर द्वारा पंप की गई एक शक्तिशाली वायु धारा; कंप्रेसर नेब्युलाइज़र में संपीड़ित हवा का उपयोग करने का सिद्धांत इनहेलेशन थेरेपी का "स्वर्ण मानक" है; कंप्रेसर नेब्युलाइज़र का मुख्य लाभ उनकी बहुमुखी प्रतिभा है (वे साँस लेना के लिए लगभग किसी भी दवा समाधान को स्प्रे कर सकते हैं) और सापेक्ष सस्तापन (यानी वे अधिक सुलभ हैं); इस प्रकार के नेब्युलाइज़र का नुकसान कंप्रेसर का बढ़ा हुआ शोर स्तर है; कंप्रेसर नेब्युलाइज़र के प्रकार: संवहन (सामान्य प्रकार), इनहेलेशन (वेंचुरी नेब्युलाइज़र) द्वारा सक्रिय (नियंत्रित), श्वास के साथ सिंक्रनाइज़ (डोसिमेट्रिक नेब्युलाइज़र);
अल्ट्रासोनिक - अल्ट्रासाउंड (यानी झिल्ली के उच्च आवृत्ति वाले अल्ट्रासोनिक कंपन) का उपयोग करके दवाओं को विभाजित करने के सिद्धांत पर काम करना; उनके फायदे कॉम्पैक्टनेस और नीरवता हैं, उन्हें नेबुलाइजेशन कक्षों के प्रतिस्थापन की आवश्यकता नहीं है; श्वसन म्यूकोसा में प्रवेश करने वाले एरोसोल का प्रतिशत 90% से अधिक है, और एरोसोल कणों का औसत आकार 4-5 माइक्रोन है, इसके कारण, आवश्यक दवा, एरोसोल के रूप में, उच्च सांद्रता में छोटी ब्रांकाई और ब्रोन्किओल्स तक पहुंचती है। ; नुकसान - ऐसी दवाएं हैं जिनका लाभकारी प्रभाव उच्च आवृत्ति वाली अल्ट्रासोनिक तरंगों के कारण नष्ट हो सकता है, उदाहरण के लिए, एंटीबायोटिक्स, हार्मोनल ड्रग्स, म्यूकोलाईटिक्स (इन दवाओं को अल्ट्रासोनिक नेबुलाइज़र में उपयोग के लिए अनुशंसित नहीं किया जाता है); अल्ट्रासोनिक नेब्युलाइज़र का चुनाव उन मामलों में अधिक बेहतर होता है जहां दवा के प्रभाव का क्षेत्र छोटा ब्रांकाई होता है, और दवा खारा समाधान के रूप में होती है;
मेश नेब्युलाइज़र्स (इलेक्ट्रॉनिक मेश) - एक वाइब्रेटिंग मेश-मेम्ब्रेन (वाइब्रेटिंग मेश टेक्नोलॉजी - "वाइब्रेटिंग मेश टेक्नोलॉजी") का उपयोग करके ड्रग सॉल्यूशन को विभाजित करें: कम-आवृत्ति वाले अल्ट्रासाउंड का उपयोग करके, तरल को बहुत छोटे छेद वाली झिल्ली के माध्यम से "sifted" किया जाता है, और परिणामी कणों को हवा के साथ मिलाता है; मेश नेब्युलाइज़र अल्ट्रासोनिक और कंप्रेसर नेब्युलाइज़र के लाभों को मिलाते हैं: वे, पारंपरिक अल्ट्रासोनिक नेब्युलाइज़र की तरह, कॉम्पैक्ट होते हैं, ऑपरेशन के दौरान शांत होते हैं, लेकिन बाद के विपरीत, उनके पास एक कम अल्ट्रासाउंड आवृत्ति होती है, जो उन दवाओं के उपयोग की अनुमति देती है जो उपयोग के लिए contraindicated हैं। अल्ट्रासाउंड में मेश नेब्युलाइज़र, मेश नेब्युलाइज़र भी सबसे छोटी अवशिष्ट मात्रा की विशेषता होती है, इसलिए, वे दवाओं के सबसे किफायती उपयोग की अनुमति देते हैं; पिछले मॉडल की तुलना में मेश नेब्युलाइजर्स का नुकसान उच्च कीमत है।
नेबुलाइज़र थेरेपी के लिए, दवाओं के विशेष समाधान हैं जो शीशियों या प्लास्टिक के कंटेनर - नेबुला में उपलब्ध हैं। एक साँस के लिए विलायक के साथ दवा की मात्रा 2-5 मिलीलीटर है। दवा की आवश्यक मात्रा की गणना रोगी की उम्र पर निर्भर करती है। सबसे पहले, नेबुलाइज़र में 2 मिलीलीटर खारा डाला जाता है, फिर दवा की आवश्यक बूंदों को जोड़ा जाता है। आसुत जल को विलायक के रूप में उपयोग न करें, क्योंकि यह ब्रोंकोस्पज़म को उत्तेजित कर सकता है, जिससे प्रक्रिया के दौरान खांसी और सांस लेने में कठिनाई हो सकती है। दवाओं के साथ फ़ार्मेसी पैकेजिंग को बंद रूप में रेफ्रिजरेटर (जब तक अन्यथा इंगित नहीं किया गया) में संग्रहीत किया जाता है। फार्मेसी पैकेज खोले जाने के बाद, दवा का उपयोग दो सप्ताह के भीतर किया जाना चाहिए। शीशी पर दवा के उपयोग की शुरुआत की तारीख लिखना उचित है। उपयोग करने से पहले, दवा को कमरे के तापमान तक गर्म किया जाना चाहिए।
व्यावहारिक सिफारिशें(नेबुलाइजर थेरेपी के लिए)। साँस लेते समय, रोगी को बैठने की स्थिति में होना चाहिए, बात नहीं करनी चाहिए और नेबुलाइज़र को सीधा रखना चाहिए। साँस लेना करते समय, आगे झुकने की अनुशंसा नहीं की जाती है, क्योंकि शरीर की यह स्थिति एरोसोल के लिए श्वसन पथ में प्रवेश करना मुश्किल बनाती है। ग्रसनी, स्वरयंत्र, श्वासनली, ब्रांकाई के रोगों में, एरोसोल को मुंह से अंदर लेना चाहिए। मुंह से गहरी सांस लेने के बाद 2 सेकंड के लिए सांस को रोककर रखें, फिर नाक से पूरी तरह से सांस छोड़ें। मास्क की तुलना में माउथपीस या माउथपीस का उपयोग करना बेहतर है। नाक, परानासल साइनस और नासोफरीनक्स के रोगों के मामले में, साँस लेने के लिए विशेष नाक नलिका (नाक के नलिका) का उपयोग करना आवश्यक है, नाक के माध्यम से साँस लेना और साँस छोड़ना आवश्यक है, श्वास शांत है, बिना तनाव के; चूंकि लगातार और गहरी सांस लेने से चक्कर आ सकते हैं, इसलिए 15 - 30 सेकंड के लिए इनहेलेशन में ब्रेक लेने की सलाह दी जाती है। साँस लेना तब तक जारी रखा जाना चाहिए जब तक कि नेबुलाइज़र कक्ष (आमतौर पर लगभग 5-10 मिनट) में तरल न रह जाए, साँस लेना के अंत में, दवा के अधिक पूर्ण उपयोग के लिए नेबुलाइज़र को थोड़ा पीटा जाना चाहिए। स्टेरॉयड दवाओं और एंटीबायोटिक दवाओं को अंदर लेने के बाद, कमरे के तापमान पर अपने मुंह और गले को उबले हुए पानी से अच्छी तरह से धो लें। इनहेलेशन के बाद, नेब्युलाइज़र को साफ, यदि संभव हो तो, बाँझ पानी से धोया जाना चाहिए, नैपकिन और गैस जेट (हेयर ड्रायर) का उपयोग करके सुखाया जाना चाहिए। दवा के क्रिस्टलीकरण और जीवाणु संदूषण को रोकने के लिए नेबुलाइज़र को बार-बार धोना आवश्यक है।
डब्ल्यूएचओ के अनुसार, ग्रह का हर तीसरा निवासी हर साल तीव्र श्वसन संक्रमण से पीड़ित होता है। 3 साल से कम उम्र के बच्चों में, वे सभी पंजीकृत बीमारियों का 65% हिस्सा हैं। अक्सर बीमार बच्चों के समूह में, जो कि बच्चों की आबादी का 25% हिस्सा है, उनकी आवृत्ति वर्ष में 4-12 या अधिक बार होती है। श्वसन रोग (आरडीडी) सबसे आम बचपन की विकृति है, जिसे कई मुख्य कारणों से समझाया जा सकता है: सक्रिय रूप से बढ़ते जीव की प्रतिरक्षा प्रणाली की तीव्रता, श्वसन प्रणाली की शारीरिक और शारीरिक विशेषताएं और माइक्रोबियल पैठ के लिए इसकी उच्च संवेदनशीलता। श्वसन पथ की श्लेष्म झिल्ली लगातार विभिन्न पर्यावरणीय कारकों के नकारात्मक प्रभावों का अनुभव करती है और यह वह क्षेत्र है जहां, कुछ शर्तों के तहत, रोगजनक सूक्ष्मजीवों का आसंजन, उनका प्रजनन, भड़काऊ प्रक्रिया के बाद के विकास के साथ संभव है।
बच्चों में एएसडी के उपचार में सफलता की कुंजी न केवल दवाओं और खुराक के आहार का सही विकल्प है, बल्कि फेफड़ों में दवा वितरण की विधि भी है।
आज तक, दवा वितरण के साँस लेने के तरीकों को दुनिया में एओडी वाले बच्चों के इलाज के लिए सबसे इष्टतम माना जाता है, जो बहुत तार्किक है, क्योंकि जब उनका उपयोग किया जाता है, तो दवा सीधे श्वसन पथ में प्रवेश करती है। ब्रोंकोडायलेटर्स, म्यूकोलाईटिक्स, एंटीवायरल ड्रग्स, इनहेल्ड ग्लुकोकोर्टिकोस्टेरॉइड्स, एंटीबायोटिक्स और अन्य दवाओं को ब्रोंची में पहुंचाने के लिए एरोसोल का उपयोग किया जाता है।
इनहेलेशन थेरेपी को चीन, मिस्र, भारत में प्राचीन काल से जाना जाता है: इसका पहला विवरण आयुर्वेद के ग्रंथों में 4000 साल से भी पहले दिया गया है। हिप्पोक्रेट्स और गैलेन के लेखन में, विभिन्न पौधों के सुगंधित धुएं के साथ साँस लेना के संदर्भ मिल सकते हैं। एरोसोल (ग्रीक से एयरो - एयर और लैट। सॉल्यूसियो - सॉल्यूशन) एक गैसीय माध्यम से युक्त छितरी हुई प्रणालियाँ हैं जिसमें ठोस या तरल कण निलंबित होते हैं। प्रकृति में, प्राकृतिक एरोसोल होते हैं - पौधों द्वारा स्रावित समुद्र तटीय सैरगाह, फाइटोनसाइड्स और टेरपेन्स की हवा। चिकित्सा में, कृत्रिम एरोसोल का अधिक बार उपयोग किया जाता है, जो एक तरल या ठोस चरण के साथ फैलाव मिश्रण बनाकर प्राप्त किया जाता है।
अंतर्राष्ट्रीय कार्यक्रम इनहेलेशन थेरेपी के लिए निम्नलिखित प्रमुख सफलता कारकों को परिभाषित करते हैं:
- एक प्रभावी और सुरक्षित दवा पदार्थ की उपलब्धता
- इनहेलेशन डिवाइस दवा का एक उच्च श्वसन योग्य अंश प्रदान करता है
- सही साँस लेने की तकनीक
चिकित्सीय उद्देश्यों के लिए उपयोग किए जाने वाले विभिन्न इनहेलेशन उपकरणों के मूल्यांकन से पता चलता है कि केवल एक नेबुलाइज़र, विशेष रूप से महीन कणों के साथ एक एरोसोल स्प्रे करने के लिए डिज़ाइन किया गया एक साँस लेना उपकरण, सबसे विश्वसनीय इनहेलर माना जाना चाहिए जो बच्चे के श्वसन पथ में दवाओं की प्रभावी डिलीवरी सुनिश्चित करता है।
शब्द "नेबुलाइज़र" (लैटिन नेबुला - कोहरे, बादल से) पहली बार 1874 में "एक उपकरण जो एक तरल पदार्थ को चिकित्सा उद्देश्यों के लिए एरोसोल में परिवर्तित करता है" के संदर्भ में इस्तेमाल किया गया था। 1859 में जे. पेरिस में सेल्स-गिरन्स ने पहली पोर्टेबल "एयरोसोल मशीन" में से एक का निर्माण किया। पहले नेब्युलाइजर्स ने ऊर्जा स्रोत के रूप में भाप के एक जेट का इस्तेमाल किया और तपेदिक के रोगियों में रेजिन और एंटीसेप्टिक्स के वाष्प के साँस लेने के लिए उपयोग किया गया था। आधुनिक नेब्युलाइज़र इन प्राचीन उपकरणों से बहुत कम मिलते-जुलते हैं, लेकिन वे पुरानी परिभाषा को पूरी तरह से पूरा करते हैं - इनका उपयोग एक तरल दवा से एरोसोल का उत्पादन करने के लिए किया जाता है।
इस तथ्य के कारण कि बाल रोग में नेबुलाइज़र थेरेपी (एनटी) का सक्रिय रूप से उपयोग किया जाता है, एक नियम के रूप में, केवल विशेष पल्मोनोलॉजी और एलर्जी क्लीनिक में, और केवल बच्चों के इनपेशेंट और आउट पेशेंट संस्थानों के अभ्यास में पेश किया जाना है, डॉक्टरों को मास्टर करने की आवश्यकता है उपचार की यह आधुनिक पद्धति।
यूरोपीय और अन्य दोनों देशों में एनटी के व्यापक उपयोग ने नेबुलाइज़र (2001) के उपयोग के लिए यूरोपीय रेस्पिरेटरी सोसाइटी के दिशानिर्देशों का नेतृत्व किया है, जिसका उद्देश्य सामान्य नैदानिक अभ्यास में इस प्रकार के उपचार की प्रभावकारिता और सुरक्षा को अधिकतम करना है। यहां कई बुनियादी प्रावधान हैं जो NT की विशेषता रखते हैं।
तरल को एरोसोल में बदलने वाली ऊर्जा के प्रकार के आधार पर, तीन मुख्य प्रकार के नेब्युलाइज़र होते हैं:
1. जेट (कंप्रेसर) - गैस जेट का उपयोग करना। साथ ही, जेट नेब्युलाइज़र निरंतर हो सकते हैं, साथ ही सांस-नियंत्रित (इनहेलेशन वाल्व और वर्चुअल वाल्व के साथ - ओमरोन एनई-सी 28 कॉम्प एआईआर, ओमरोन प्रो एनई-सी 29 कॉम्प एआईआर, ओमरोन एनई-सी 30 कॉम्प एआईआर एलीट [जापान] )
2. अल्ट्रासोनिक - एक पीजोक्रिस्टल के कंपन की ऊर्जा का उपयोग करना, उदाहरण के लिए, ओमरोन U17।
3. मेम्ब्रेन नेब्युलाइजर्स - ओमरॉन माइक्रोएयर U22।
यह ज्ञात है कि सभी सामान्य झिल्ली नेब्युलाइज़र यूरोपीय HT मानकों (EN 13544-1) का अनुपालन करते हैं। पारंपरिक अल्ट्रासोनिक नेब्युलाइज़र के विपरीत, झिल्ली नेब्युलाइज़र में, पीज़ोक्रिस्टल की कंपन ऊर्जा समाधान या निलंबन के लिए नहीं, बल्कि कंपन तत्व के लिए निर्देशित होती है, इसलिए, औषधीय पदार्थ गर्म नहीं होता है और इसकी संरचना नष्ट नहीं होती है। इसके कारण, मेम्ब्रेन नेब्युलाइज़र्स का उपयोग कॉर्टिकोस्टेरॉइड्स, एंटीबायोटिक्स और अन्य दवाओं के साँस लेना के लिए किया जा सकता है।
नेबुलाइज़र थेरेपी के लाभ:
दवाओं का तेजी से अवशोषण;औषधीय पदार्थ की सक्रिय सतह में वृद्धि;
अपरिवर्तित रूप में दवाओं का उपयोग करने की संभावना, जो श्वसन पथ और फेफड़ों (यकृत को छोड़कर) के रोगों में अधिक प्रभावी ढंग से कार्य करती है;
श्वसन पथ की सतह पर दवाओं का समान वितरण;
ऊपरी श्वसन पथ (नाक गुहा, ग्रसनी, स्वरयंत्र, आदि) के सभी भागों में वायु प्रवाह के साथ दवाओं का प्रवेश;
एट्रूमैटिक ड्रग एडमिनिस्ट्रेशन। एयरोसोल सेवन के साथ श्वास को समन्वयित करने की आवश्यकता नहीं है;
दवा की उच्च खुराक का उपयोग करने की संभावना;
थोड़े समय में फार्माकोडायनामिक प्रतिक्रिया प्राप्त करना;
सूक्ष्म कणों के साथ औषधीय एरोसोल की निरंतर आपूर्ति;
औषधीय पदार्थ की ब्रोंची में प्रभावी प्रवेश के कारण स्थिति में तेजी से और महत्वपूर्ण सुधार;
दवा की छोटी खुराक का उपयोग करते समय चिकित्सीय प्रभाव की तीव्र उपलब्धि। प्रकाश साँस लेना तकनीक।
नेबुलाइज़र थेरेपी का उपयोग करके ईएनटी अंगों की संक्रामक जटिलताओं के उपचार के मूल सिद्धांत
ओटिटिस.वे नाक गुहा और नासोफरीनक्स में श्लेष्म झिल्ली की सूजन के कारण तीव्र श्वसन संक्रमण की पृष्ठभूमि के खिलाफ विकसित होते हैं, जिससे श्रवण ट्यूब का बिगड़ा हुआ कार्य होता है। तीव्र ओटिटिस मीडिया का उपचार आमतौर पर रूढ़िवादी होता है। इसमें नाक में वैसोकॉन्स्ट्रिक्टर ड्रॉप्स, नेबुलाइज़र का उपयोग करके नाक के माध्यम से फुरेट्सिलिन के साथ जटिल साँस लेना, कानों में बूँदें (पसंद तीव्र ओटिटिस मीडिया के प्रकार पर निर्भर करती है), प्रभावित कान क्षेत्र पर गर्मी शामिल है। एंटीबायोटिक्स दो साल से कम उम्र के बच्चों में और प्युलुलेंट ओटिटिस मीडिया वाले वयस्कों में तीव्र ओटिटिस मीडिया के लिए निर्धारित हैं।
साइनसाइटिस.
इनमें परानासल साइनस (मैक्सिलरी, ललाट, एथमॉइडल, मेन) में भड़काऊ प्रक्रियाएं शामिल हैं, जो तब विकसित होती हैं जब ऑस्टियोमेटल कॉम्प्लेक्स का कार्य बिगड़ा होता है। उपचार आमतौर पर रूढ़िवादी है। ब्रॉड-स्पेक्ट्रम एंटीबायोटिक्स, वैसोकॉन्स्ट्रिक्टिव नेज़ल ड्रॉप्स, दवाएं जो इनहेलेशन थेरेपी के माध्यम से म्यूकोसिलरी क्लीयरेंस में सुधार करती हैं (0.9% NaCl, 2% Na बाइकार्बोनेट, रिनोफ्लुमुसिल, लेज़ोलवन, फाइटोकोलेक्शन) निर्धारित हैं। हाल ही में, साइनसिसिटिस के जटिल उपचार में सामयिक कॉर्टिकोस्टेरॉइड्स (फ्लिक्सोनेज, नासोनेक्स) का तेजी से उपयोग किया गया है।
एडेनोओडाइटिस.
यह मुख्य रूप से बच्चों में हाइपरट्रॉफाइड नासॉफिरिन्जियल टॉन्सिल की सूजन है। संयुक्त दवाओं को नाक स्प्रे (फेनिलेफ्राइन, आइसोफ्रा, आदि के साथ पॉलीडेक्स) के रूप में निर्धारित किया जाता है, स्थानीय एंटीबायोटिक बायोपरॉक्स का व्यापक रूप से उपयोग किया जाता है। एडेनोओडाइटिस के उपचार में एक महत्वपूर्ण स्थान एक नेबुलाइज़र के माध्यम से साँस लेना चिकित्सा द्वारा कब्जा कर लिया गया है - नाक के माध्यम से फ़्यूरैसिलिन के साथ जटिल साँस लेना, 2% ना बाइकार्बोनेट, डाइऑक्साइडिन, मिरामिस्टिन, आयोडिनॉल।
अन्न-नलिका का रोग.
तीव्र ग्रसनीशोथ के उपचार में गर्म गैर-परेशान भोजन की नियुक्ति, एंटीसेप्टिक्स के नेबुलाइज़र इनहेलेशन, 2% Na बाइकार्बोनेट, 0.9% NaCl, एंटीसेप्टिक हर्बल उपचार (रोटोकन 1:50, एलेकासोल), गर्म क्षारीय समाधान के साथ 4-6 बार सिंचाई शामिल है। कई दिनों के लिए दिन। मौखिक गुहा और ग्रसनी के स्थानीय एंटीसेप्टिक्स (एंटींगिन, सेप्टोलेट, डिकैटिलीन, इनग्लिप्ट, आदि) का व्यापक रूप से उपयोग किया जाता है।
लैरींगाइटिस.
स्वरयंत्र में एक तीव्र भड़काऊ प्रक्रिया के विकास के साथ, 5-7 दिनों के लिए एक बख्शते आवाज आहार की आवश्यकता होती है, गर्म पेय, नेबुलाइज़र इनहेलेशन (म्यूकोलाईटिक्स के साथ, 0.9% NaCl, 2% Na बाइकार्बोनेट, हाइड्रोकार्टिसोन निलंबन, नीलगिरी के तेल, देवदार) , हर्बल चाय (कैलेंडुला, कैमोमाइल, कोल्टसफ़ूट, अजवायन, आदि))। बायोपरॉक्स के साथ स्थानीय एंटीबायोटिक चिकित्सा, स्वरयंत्र क्षेत्र पर फिजियोथेरेपी (अल्ट्रासाउंड, मैग्नेटोथेरेपी, दवाओं के फोनोफोरेसिस), और व्याकुलता चिकित्सा का भी उपयोग किया जाता है। गंभीर मामलों में, व्यापक स्पेक्ट्रम एंटीबायोटिक्स निर्धारित हैं।
एक्यूट स्टेनोज़िंग लैरींगोट्रैसाइटिस (झूठी क्रुप).
यह सबग्लॉटिक क्षेत्र में फाइबर की सूजन और सूजन के कारण पूर्वस्कूली बच्चों में अधिक बार विकसित होता है। इसी समय, अलग-अलग गंभीरता के स्वरयंत्र का स्टेनोसिस विकसित होता है। इस मामले में, तत्काल अस्पताल में भर्ती होने का संकेत दिया गया है। चिकित्सा के प्रारंभिक चरण में, एड्रेनालाईन, ग्लूकोकार्टिकोस्टेरॉइड्स और फ़्यूरोसेमाइड के साँस लेना एक कंप्रेसर नेबुलाइज़र के माध्यम से उपयोग किया जाता है; गंभीर मामलों में, ग्लूकोकार्टिकोस्टेरॉइड्स, फ़्यूरोसेमाइड और एंटीबायोटिक दवाओं के पैरेन्टेरल प्रशासन का संकेत दिया जाता है।
एक नेबुलाइज़र की मदद से चिकित्सीय उद्देश्य से, दवाओं के विभिन्न समूहों का उपयोग करना संभव है। ये निम्नलिखित उपकरण हैं:
पतला नाक स्राव;
म्यूकोलाईटिक्स;
एम-एंटीकोलिनर्जिक्स, बढ़े हुए स्राव उत्पादन को कम करने में योगदान देता है;
क्रोमोन;
विरोधी भड़काऊ दवाएं;
जीवाणुरोधी एजेंट।
नाक पतला करने वाला
Ambroxol का प्रतिनिधित्व Lasolvan, AmbroGEKSAL, Ambroxol, Ambrobene और अन्य द्वारा किया जाता है। Lasolvan: एरोसोल थेरेपी के लिए, इसका उपयोग विभिन्न इनहेलर्स के साथ किया जा सकता है, लेकिन दवा को अधिक सटीक रूप से खुराक देने और बचाने के लिए नेबुलाइज़र का उपयोग करना बेहतर होता है। साँस लेना के लिए समाधान 100 मिलीलीटर शीशियों में तैयार किया जाता है। अनुशंसित खुराक: 6 वर्ष से अधिक उम्र के वयस्कों और बच्चों को शुरू में दिन में 1-2 बार 4 मिली, फिर 2-3 मिली - प्रति दिन 1-2 इनहेलेशन, 6 साल से कम उम्र के बच्चों - 2 मिली - 1-2 इनहेलेशन प्रति दिन निर्धारित किया जाता है। दिन। दिन। दवा का उपयोग शुद्ध रूप में किया जाता है या इनहेलेशन से तुरंत पहले 1: 1 के अनुपात में खारा (आसुत जल का उपयोग न करें) से पतला होता है। साँस लेना के अंत में, दवा के अवशेष अनुपयोगी हैं।Ambroxol 40 मिलीलीटर शीशियों में निर्मित होता है।
AmbroGEXAL: इनहेलेशन के लिए एक घोल 50 मिली ड्रॉपर बोतलों में तैयार किया जाता है जिसमें 1 मिली में 7.5 मिलीग्राम दवा होती है। अनुशंसित खुराक: 5 वर्ष से अधिक उम्र के वयस्क और बच्चे - 40-60 बूँदें (15-22.5 मिलीग्राम) दिन में 1-2 बार; 5 साल से कम उम्र के बच्चे - 40 बूँदें (15 मिलीग्राम) दिन में 1-2 बार।
एम्ब्रोबिन का उत्पादन 100 मिलीलीटर और 40 मिलीलीटर (7.5 मिलीग्राम / एमएल) की शीशियों में किया जाता है।
क्षारीय समाधान। सोडियम बाइकार्बोनेट: बलगम को पतला करने और सूजन के फोकस में एक क्षारीय वातावरण बनाने के लिए 2% घोल का उपयोग किया जाता है। अनुशंसित खुराक: 3 मिलीलीटर घोल दिन में 3-4 बार। दस मिनट की साँस लेना नाक गुहा से म्यूकोप्यूरुलेंट डिस्चार्ज को हटाने की दक्षता को 2 गुना से अधिक बढ़ा देता है।
नमक का घोल। शारीरिक सोडियम क्लोराइड समाधान (NaCl): 0.9% NaCl समाधान श्लेष्म झिल्ली को परेशान नहीं करता है। इसका उपयोग कास्टिक पदार्थों के संपर्क के मामले में इसे नरम करने, शुद्ध करने और नाक गुहा को कुल्ला करने के लिए किया जाता है। अनुशंसित खुराक दिन में 3 मिलीलीटर 1-2 बार है।
हाइपरटोनिक NaCl समाधान (3% या 4%) को थोड़ी मात्रा में चिपचिपा स्राव के साथ उपयोग करने की सलाह दी जाती है। यह म्यूकोप्यूरुलेंट सामग्री से नाक गुहा को साफ करने में मदद करता है। एक साँस के लिए 4-5 मिलीलीटर घोल का उपयोग करें। चेतावनी: सहवर्ती ब्रोन्कियल अस्थमा में सावधानी के साथ प्रयोग करें, ब्रोंकोस्पज़म बढ़ सकता है।
जिंक सल्फेट: 0.5% घोल 20 मिली प्रति इनहेलेशन।
एक्वा मैरिस प्राकृतिक ट्रेस तत्वों के साथ एड्रियाटिक समुद्री जल का एक आइसोटोनिक बाँझ समाधान है। 100 मिलीलीटर समाधान में प्राकृतिक आयनों और ट्रेस तत्वों के साथ 30 मिलीलीटर समुद्री जल होता है। इसका उपयोग नाक गुहा, नासोफरीनक्स और साँस लेना को धोने के लिए किया जाता है। स्वच्छ और रोगनिरोधी उद्देश्यों के लिए - नाक के श्लेष्म झिल्ली को मॉइस्चराइज करने के लिए।
म्यूकोलाईटिक्स।एसिटाइलसिस्टीन का प्रतिनिधित्व फ्लुमुसिल, मुकोमिस्ट और एसिटाइलसिस्टीन द्वारा किया जाता है। 20% समाधान के रूप में एक नेबुलाइज़र या अल्ट्रासोनिक इनहेलर के माध्यम से साँस लेना के लिए आवेदन करें। 3 मिलीलीटर के ampoules में उत्पादित। अनुशंसित खुराक: 2-4 मिलीलीटर प्रति साँस लेना दिन में 1-2 बार।
Fluimucil 3 मिलीलीटर ampoules (300 मिलीग्राम एसिटाइलसिस्टीन) में साँस लेना के लिए 10% समाधान के रूप में जारी किया जाता है। चिपचिपा, प्युलुलेंट, मुश्किल से निकालने वाले नाक स्राव को पतला करने के अलावा, इसमें एक एंटीऑक्सिडेंट प्रभाव होता है, जो श्लेष्म झिल्ली को मुक्त कणों और विषाक्त पदार्थों से बचाता है। अनुशंसित खुराक: 300 मिलीग्राम (1 ampoule) दिन में 1-2 बार। प्रजनन करते समय, धातु और रबर उत्पादों के संपर्क से बचने के लिए कांच के बने पदार्थ का उपयोग किया जाता है। उपयोग करने से तुरंत पहले ampoule खोला जाता है। चेतावनी: सहवर्ती ब्रोन्कियल अस्थमा के साथ, ब्रोन्कोस्पास्म बढ़ सकता है (!)।
Mukomist: साँस लेना के लिए, 20% ampouled समाधान का उपयोग किया जाता है। नेबुलाइज़र एरोसोल थेरेपी के लिए, मुकोमिस्ट का उपयोग अपने शुद्ध रूप में किया जाता है या खारा के साथ 1: 1 प्रति दिन 1-2 बार (300 मिलीग्राम की दैनिक खुराक से अधिक नहीं) के अनुपात में पतला होता है।
एम-चोलिनोलिटिक्स।
इप्रेट्रोपियम ब्रोमाइड (एट्रोवेंट) स्राव में कमी का कारण बनता है और ब्रोन्कोस्पास्म के विकास को रोकता है, जो ब्रोन्कियल अस्थमा के साथ संयुक्त एआर वाले रोगियों में उपयोग किए जाने पर इसका लाभ देता है। यह विशेष रूप से नाक स्राव के गंभीर हाइपरप्रोडक्शन के लिए अनुशंसित है - प्रचुर मात्रा में पानी के निर्वहन के साथ एआर के तेज होने के साथ। 20 मिलीलीटर की शीशियों में उत्पादित, समाधान के 1 मिलीलीटर में 250 एमसीजी आईप्रेट्रोपियम ब्रोमाइड होता है। जब उपयोग किया जाता है तो प्रभाव 5-10 मिनट के बाद होता है, 60-90 वें मिनट में अधिकतम प्रभाव के विकास के साथ; कार्रवाई की अवधि 5-6 घंटे है। अनुशंसित खुराक: वयस्कों के लिए, औसतन 8-40 बूंदों का उपयोग प्रति साँस लेना, बच्चों के लिए, 8-20 बूंदों (चिकित्सकीय देखरेख में छोटे बच्चों) के लिए किया जाता है। प्रक्रिया से ठीक पहले 3-4 मिलीलीटर की मात्रा में दवा को शारीरिक खारा (आसुत जल से पतला न करें!) आंखों के संपर्क से बचने के लिए मुखपत्र के माध्यम से उपयोग करने की सलाह दी जाती है।
क्रॉमन्स।
Cromoglic एसिड - CromoGEXAL - 2 मिली प्लास्टिक की बोतलों (20 मिलीग्राम cromoglic एसिड युक्त) में उपलब्ध है। अनुशंसित खुराक: 20 मिलीग्राम (2 मिली) दिन में 1-4 बार। प्रक्रिया से ठीक पहले 3-4 मिलीलीटर (आसुत जल का उपयोग न करें!) की मात्रा में खारा के साथ पतला करें। जीवन के पहले वर्षों के बच्चों में उपयोग के लिए इसकी व्यापक रूप से सिफारिश की जा सकती है, जिसके उपचार में सामयिक ग्लुकोकोर्टिकोइड्स का उपयोग नहीं किया जाता है।
विरोधी भड़काऊ दवाएं।
ग्लूकोकार्टिकोस्टेरॉइड्स का प्रतिनिधित्व दवा पुल्मिकॉर्ट (बिडसोनाइड) या फ्लिक्सोटाइड द्वारा किया जाता है। 0.125, 0.25, 0.5 मिलीग्राम और 2.0 मिलीग्राम / एमएल की खुराक पर 2 मिलीलीटर के प्लास्टिक कंटेनरों में साँस लेना के लिए तैयार समाधान के रूप में उत्पादित। ब्रोन्कियल अस्थमा के साथ एआर के संयोजन के साथ, गंभीर एआर के लिए दवा का संकेत दिया जाता है। डॉक्टर दैनिक खुराक को व्यक्तिगत रूप से निर्धारित करता है। इस मामले में, 2 मिलीलीटर से कम की खुराक को खारा से 2 मिलीलीटर तक पतला किया जाता है। एरोसोल थेरेपी सत्र 5-7 दिनों से अधिक नहीं किए जाते हैं।
जीवाणुरोधी एजेंट।
इन दवाओं को क्रोनिक संक्रामक राइनाइटिस या राइनोसिनसिसिटिस द्वारा जटिल एआर के लिए संकेत दिया जाता है। फुरसिलिन - 1: 5000 के घोल के रूप में - ग्राम-पॉजिटिव और ग्राम-नेगेटिव रोगाणुओं को प्रभावित करता है। इसका साँस लेना रोग के तीव्र चरणों (संक्रामक राइनाइटिस या राइनोसिनिटिस के तेज होने के दौरान) में प्रभावी है। अनुशंसित खुराक: 2-5 मिलीलीटर दिन में 1-2 बार।
इम्यूनोमॉड्यूलेटर।
ल्यूकिनफेरॉन: साँस लेना के लिए, दवा के 1 मिलीलीटर को 5 मिलीलीटर आसुत जल में पतला करें। यह अनुशंसा की जाती है जब एआर को नाक गुहा, परानासल साइनस और ग्रसनी में वायरल संक्रमण के साथ जोड़ा जाता है।
डेरिनैट देशी डीऑक्सीराइबोन्यूक्लिक एसिड का एक अत्यधिक शुद्ध सोडियम नमक है, जो आंशिक रूप से अल्ट्रासाउंड द्वारा depolymerized है, सोडियम क्लोराइड के 0.1% जलीय घोल में घुल जाता है। स्टर्जन दूध से पृथक जैविक रूप से सक्रिय पदार्थ। दवा में इम्यूनोमॉड्यूलेटरी, एंटी-इंफ्लेमेटरी, डिटॉक्सिफिकेशन रिपेरेटिव गुण हैं। यह तीव्र श्वसन वायरल संक्रमण / इन्फ्लूएंजा, तीव्र प्रतिश्यायी राइनाइटिस, तीव्र प्रतिश्यायी rhinopharyngitis, तीव्र स्वरयंत्रशोथ, तीव्र ब्रोंकाइटिस, समुदाय-अधिग्रहित निमोनिया के साथ संयोजन में संकेत दिया गया है, साथ ही पुरानी बीमारियों के पुनरुत्थान और उत्तेजना की रोकथाम और उपचार में - क्रोनिक राइनोसिनिटिस , क्रोनिक म्यूकोप्यूरुलेंट और ऑब्सट्रक्टिव ब्रोंकाइटिस, ब्रोन्कियल अस्थमा।
संयुक्त दवाएं।
फ्लुमुसिल: दवा की संरचना में एसिटाइलसिस्टीन (म्यूकोलाईटिक और एंटीऑक्सिडेंट) और थियाम्फेनिकॉल (ब्रॉड-स्पेक्ट्रम एंटीबायोटिक) शामिल हैं। थियाम्फेनिकॉल के संदर्भ में, एक शीशी में 500 मिलीग्राम दवा होती है। उपयोग करने से पहले, शीशी में निहित पाउडर 5 मिलीलीटर खारा में भंग कर दिया जाता है। अनुशंसित खुराक: वयस्क - 250 मिलीग्राम - दिन में 1-2 बार, बच्चे - 125 मिलीग्राम - दिन में 1-2 बार। ब्रोन्कियल अस्थमा (!) में गर्भनिरोधक।
बाल रोग में NT के आवेदन के 4 मुख्य क्षेत्र हैं:
- ब्रोन्कोडायलेटर थेरेपी - बीए के तेज होने के साथ और अन्य प्रकार के तीव्र ब्रोन्कियल रुकावट के साथ।
- म्यूकोलाईटिक थेरेपी - ब्रोंकाइटिस, निमोनिया, सिस्टिक फाइब्रोसिस।
- विरोधी भड़काऊ चिकित्सा - ब्रोन्को-अवरोधक सिंड्रोम के लिए साँस ग्लूकोकार्टिकोस्टेरॉइड्स, स्वरयंत्र का स्टेनोसिस।
- जीवाणुरोधी चिकित्सा।
तेल समाधान, हाइपोटोनिक समाधान, शुद्ध और यहां तक कि आसुत जल, निलंबन और निलंबित कणों वाले समाधान, जिसमें जड़ी-बूटियों के काढ़े और जलसेक शामिल हैं, साथ ही साथ दवाएं जो इनहेलेशन के लिए अभिप्रेत नहीं हैं (यूफिलिन, पैपावरिन, डिपेनहाइड्रामाइन, प्रेडनिसोलोन के समाधान)।
इस तथ्य के कारण कि नेबुलाइज़र के लिए इच्छित अधिकांश समाधानों में दवा पारस्परिक क्रिया नहीं होती है, एक ही समय में कई दवाओं के साथ साँस लेना संभव है, जिससे इसका समय कम हो जाता है। एक साँस में, आप ब्रोन्कोडायलेटर्स के साथ ब्यूसोनाइड, लेज़ोलवन के साथ बेरोडुअल को जोड़ सकते हैं।
तीव्र श्वसन वायरल संक्रमण में, 1-3 खुराक में प्रति दिन 25-30 हजार आईयू / किग्रा की दर से पुनः संयोजक -2 बी मानव इंटरफेरॉन (100,000 के ampoules में पाउडर; 1,000,000; 3,000,000 आईयू) की तैयारी का उपयोग करने की सिफारिश की जाती है। 3 मिलीलीटर खारा में)।
ब्रोन्को-अवरोधक रोगों वाले बच्चों में नेबुलाइज़र का उपयोग करने का अनुभव दवा वितरण की इस पद्धति की उच्च दक्षता को इंगित करता है। इस प्रकार, विभिन्न आयु समूहों के बच्चों में इनहेलेशन थेरेपी का मूल्यांकन करते समय, यह ध्यान दिया गया कि एक नेबुलाइज़र के उपयोग ने भलाई में सुधार करने, कम करने और कुछ रोगियों में ब्रोन्कियल रुकावट के प्रभाव को रोकने में भी योगदान दिया। नेबुलाइज़र के उपयोग ने ज्यादातर मामलों में जलसेक चिकित्सा से इनकार करना संभव बना दिया। एक छिटकानेवाला का उपयोग अधिक स्पष्ट ब्रोन्कोडायलेटेशन की ओर जाता है, मुख्य रूप से पैमाइश-खुराक इनहेलर्स के उपयोग की तुलना में छोटी ब्रांकाई के स्तर पर, जो बाहरी श्वसन समारोह की गतिशीलता द्वारा मज़बूती से पुष्टि की जाती है। साथ ही, एनटी दवा वितरण का एक सुरक्षित और सुविधाजनक साधन है, खासकर छोटे बच्चों में।
इस प्रकार, नेबुलाइज़र थेरेपी वर्तमान में बच्चों और वयस्कों में श्वसन रोगों के उपचार में एक प्रमुख स्थान रखती है। यह आवश्यक दवाओं को सीधे श्वसन पथ तक पहुंचाने की इष्टतम संभावना के कारण है, जिसका उच्च चिकित्सीय प्रभाव है, लक्षणों की शीघ्र राहत और रोगों के पाठ्यक्रम की गंभीरता में कमी में योगदान देता है। छिटकानेवाला चिकित्सा में सुधार और रोगी और बाह्य रोगी सुविधाओं के दैनिक कार्य में इसके परिचय के साथ-साथ आपातकालीन चिकित्सा देखभाल के अभ्यास में, अस्पताल में भर्ती होने की आवृत्ति कम हो जाएगी, और कई मामलों में जलसेक और प्रणालीगत चिकित्सा के उपयोग को छोड़ दिया जाएगा।
आधुनिक चिकित्सा में, श्वसन रोगों के उपचार के लिए इनहेलेशन थेरेपी का अधिक व्यापक रूप से उपयोग किया जाता है। यह इनहेलर्स की शुरूआत के कारण संभव हो गया है, जो दवाओं को छोटे कणों में स्प्रे कर सकते हैं।
इन इनहेलर को कहा जाता है - नेब्युलाइज़र्स(लैटिन शब्द "नेबुला" से - कोहरा)।
नेब्युलाइज़र्सएक एरोसोल की स्थिति में तरल खुराक रूपों को स्प्रे करें (ठीक कण, आकार में 2-4 माइक्रोन)। यह आपको छोटी ब्रांकाई और एल्वियोली तक दवाओं के प्रवाह को सुनिश्चित करने की अनुमति देता है।
नतीजतन, उपचार के कई अवसर हैं।
नेबुलाइज़र थेरेपी की मदद से, आप ब्रोंची की मांसपेशियों की ऐंठन को दूर कर सकते हैं, म्यूकोलाईटिक, विरोधी भड़काऊ, जीवाणुरोधी प्रभाव प्राप्त कर सकते हैं।
अधिक—>आमतौर पर नेबुलाइज्ड थेरेपी लागूब्रोन्कियल अस्थमा के साथ, प्रतिरोधी ब्रोंकाइटिस, प्रतिरोधी सिंड्रोम के साथ निमोनिया। इसके अलावा, इस चिकित्सा ने ग्रसनीशोथ, राइनाइटिस में आवेदन पाया है।
नेबुलाइज़र थेरेपी का मुख्य लक्ष्य न्यूनतम दुष्प्रभावों के साथ श्वसन पथ में दवाओं के अधिकतम चिकित्सीय प्रभाव को प्राप्त करना है।
अब संक्षेप में स्वयं नेब्युलाइज़र्स के बारे में।
नेब्युलाइज़र 3 प्रकार में आते हैं:
- कंप्रेसर. एक नेबुलाइज़र कक्ष के माध्यम से संपीड़ित हवा या ऑक्सीजन की एक धारा का उपयोग करके एरोसोल का छिड़काव किया जाता है। 5 µm तक के कण आकार का निर्माण होता है। श्वसन पथ के सबसे दूर के हिस्सों में कणों के प्रवेश के लिए इसे सबसे इष्टतम माना जाता है।
- अल्ट्रासोनिक. छिड़काव उपकरण के पीजोइलेक्ट्रिक क्रिस्टल के उच्च आवृत्ति कंपन की क्रिया के कारण होता है।
- मेश नेब्युलाइजर्स(झिल्ली इनहेलर या इलेक्ट्रॉनिक जाल)। वे वाइब्रेटिंग मेश तकनीक का उपयोग करते हैं। नीचे की रेखा तरल को बहुत छोटे छिद्रों के साथ एक झिल्ली के माध्यम से छानना और परिणामी कणों को हवा के साथ मिलाना है।
इस प्रकार के प्रत्येक उपकरण के अपने फायदे और नुकसान हैं।
उदाहरण के लिए, कंप्रेसर नेब्युलाइज़र उपयोग की अनुमति देते हैं सभी प्रकार की दवाएं, कण आकार को समायोजित करना संभव है। लेकिन वे शोर करते हैं, उनका वजन बहुत होता है।
अल्ट्रासोनिक नेब्युलाइज़र शोर नहीं करते हैं, एरोसोल कणों को सजातीय बनाते हैं, बड़ी मात्रा में दवाओं की आपूर्ति करते हैं। लेकिन इन इनहेलर में एंटीबायोटिक्स और हार्मोन का उपयोग नहीं किया जा सकता (अल्ट्रासाउंड इन दवाओं को नष्ट कर देता है)। साथ ही, कण आकार को नियंत्रित नहीं किया जा सकता है।
मेश नेब्युलाइज़र नेब्युलाइज़र की तीसरी पीढ़ी के हैं। वे कंप्रेसर और अल्ट्रासोनिक इनहेलर्स के सभी लाभों को मिलाते हैं। उनका नुकसान उच्च कीमत है।
नेबुलाइज़र थेरेपी आयोजित करने के कई फायदे हैं।
नेबुलाइज़र थेरेपी के लाभ:
- सीधे घाव (निचले श्वसन पथ तक) में दवा की डिलीवरी, जिसके संबंध में एक त्वरित चिकित्सीय प्रभाव प्राप्त किया जा सकता है।
- श्वसन पथ की श्लेष्मा झिल्ली (तेल या स्टीम इनहेलर के विपरीत) के जलने का कोई खतरा नहीं है।
- साँस लेना के दौरान श्वास को सिंक्रनाइज़ करना आवश्यक नहीं है, जैसे कि स्प्रे डिस्पेंसर का उपयोग करते समय। इसलिए, नेबुलाइज़र के माध्यम से साँस लेना बच्चों में कम उम्र से ही इस्तेमाल किया जा सकता है।
- आप उन रोगियों में साँस लेना कर सकते हैं जो गंभीर स्थिति में हैं।
- श्वसन पथ सॉल्वैंट्स और वाहक गैसों से परेशान नहीं होता है (जैसा कि मीटर-डोज़ एयरोसोल इनहेलर्स का उपयोग करते समय होता है)।
- आप दवाओं की उच्च खुराक को स्पष्ट रूप से खुराक और उपयोग कर सकते हैं।
नेबुलाइज़र थेरेपी निम्नलिखित समस्याओं का समाधान करती है:
- ब्रोंकोस्पज़म के प्रभाव को कम करता है।
- श्वसन पथ के जल निकासी समारोह में सुधार करता है।
- श्लेष्मा झिल्ली की सूजन को कम करता है।
- ब्रोन्कियल ट्री की स्वच्छता का संचालन करता है।
- भड़काऊ प्रक्रिया की गतिविधि को कम करता है।
- एल्वियोली में दवाएं पहुंचाती हैं।
- स्थानीय प्रतिरक्षा प्रतिक्रियाओं को प्रभावित करता है।
- एलर्जी के प्रभाव से श्लेष्मा झिल्ली की रक्षा करता है
- माइक्रोकिरकुलेशन में सुधार करता है।
नेब्युलाइज़र में कौन-सी दवाएं इस्तेमाल की जा सकती हैं?
छिटकानेवाला चिकित्सा के लिए, ampoules में और विशेष प्लास्टिक कंटेनर में समाधान का उपयोग किया जाता है - निहारिका. एक साँस लेने के लिए, दो से पांच मिलीलीटर घोल की आवश्यकता होती है। प्रारंभ में, दो मिलीलीटर खारा प्रशासित किया जाता है, और फिर आवश्यक मात्रा में दवा (रोगी की उम्र के आधार पर)। एक विलायक के रूप में आसुत, उबला हुआ, नल का पानी, हाइपरटोनिक और हाइपोटोनिक समाधान का उपयोग न करें (ब्रोंकोस्पज़म हो सकता है)।
एक छिटकानेवाला के माध्यम से साँस लेना के लिए, आप निम्नलिखित दवाओं का उपयोग कर सकते हैं:
- म्यूकोलाईटिक्स: लाज़ोलवन, एम्ब्रोहेक्सल, फ्लुइमुसिल, एम्ब्रोबीन।
- ब्रोंकोडाईलेटर्स: वेंटोलिन, बेरोडुअल, बेरोटेक, सलामॉल।
- ग्लुकोकोर्तिकोइद: पल्मिकॉर्ट, फ्लिक्सोटाइट।
- Cromons(मस्तूल कोशिका झिल्ली को स्थिर करें): क्रोमोहेक्सल।
- एंटीबायोटिक दवाओं: एंटीबायोटिक के साथ फ्लुमुसिल, जेंटामाइसिन 4%, टोब्रामाइसिन।
- रोगाणुरोधकों: डाइऑक्सिडाइन 0.25% विलयन (0.5% डाइऑक्सिडाइन 0.9%), फुरासिलिन 0.02%, डेकासन।
- नमक और क्षारीय घोल: 0.9% सोडियम क्लोराइड, मिनरल वाटर "बोरजोमी", "लुज़ांस्काया", "नारज़न", "पोलीना क्वासोवा"।
- भी लागु कर सकते हे:मैग्नीशियम सल्फेट 25% (दवा का 1 मिलीलीटर खारा 2 मिलीलीटर के साथ पतला), रोटोकैम (2.5 मिलीलीटर खारा के 100 मिलीलीटर में पतला, दिन में 3 बार 2-4 मिलीलीटर लागू करें), ल्यूकोसाइट इंटरफेरॉन, लैफेरॉन,
लिडोकेन 2%, एंटिफंगल एजेंट एंबिज़ोम।
बच्चों के लिए दवाओं की खुराक.
- लैफेरॉन, लेफेरोबियन- 25-30 हजार आईयू / किग्रा प्रति दिन (तीन खुराक में विभाजित)।
- वेंटोलिन- शरीर के वजन के 0.1 मिलीग्राम / किग्रा की एक खुराक (0.5 मिली प्रति 10 किग्रा।)। ऑब्सट्रक्टिव सिंड्रोम में यह हर 20 मिनट में संभव है। 3 बार, फिर दिन में 3 बार।
- एम्ब्रोबीन(1 मिली 7.5 मिलीग्राम में) - दो साल तक - 1 मिली। 2 बार, दो से पांच साल तक -1 मिली 3 बार, पांच से बारह साल तक, 2 मिली। 2-3 बार।
- फ्लुइमुसिल 10% समाधान - 0.5 -1 ampoule दिन में 2 बार।
- छह साल तक बेरोडुअल 10 बूँदें प्रति साँस लेना दिन में 3 बार, छह साल में 10-20 बूँदें दिन में 3 बार। - बेरोटेक- छह साल तक समाधान की 5 बूंदें दिन में 3 बार, छह से बारह साल 5-10 बूंद दिन में 3 बार, बारह साल में 10 बूंद दिन में 3 बार।
- atrovent- एक वर्ष तक 5-10 बूंद दिन में 3 बार, बड़े बच्चे 10-20 बूंद दिन में 3 बार।
- पल्मिकॉर्ट- प्रारंभिक खुराक 6 महीने से अधिक उम्र के बच्चों में है। 0.25-0.5 मिलीग्राम / दिन। यदि आवश्यक हो, तो खुराक को 1 मिलीग्राम / दिन (1 मिलीलीटर - 0.5 मिलीग्राम दवा में) तक बढ़ाया जा सकता है।
- फ्लूटिकासोन(फ्लिक्सोटाइड) नेबुल्स 0.5 और 2 मिलीग्राम, 2 मिली। 16 वर्ष से अधिक उम्र के वयस्क और किशोर: 0.5-2 मिलीग्राम प्रतिदिन दो बार 4-16 वर्ष: 0.05-1.0 मिलीग्राम दिन में दो बार।दवा की प्रारंभिक खुराक रोग की गंभीरता के अनुरूप होनी चाहिए।दवा को वेंटोलिन और बेरोडुअल के साथ मिलाया जा सकता है।
नेबुलाइज़र के माध्यम से इनहेलेशन के लिए कौन से फंड का उपयोग नहीं किया जा सकता है।
- कोई तेल;
- तेल युक्त समाधान;
- निलंबित कणों वाले समाधान और निलंबन;
- जड़ी बूटियों के आसव और काढ़े।
- पापवेरिन
- प्लेटिफिलिन
- थियोफिलाइन
- यूफिलिन
- डीफेनहाइड्रामाइन (उपरोक्त दवाओं में श्लेष्म झिल्ली पर कार्रवाई का एक सब्सट्रेट नहीं होता है)।
- प्रणालीगत ग्लुकोकोर्टिकोस्टेरॉइड्स - प्रेडनिसोलोन, डेक्साज़ोन, हाइड्रोकार्टिसोन (उनकी प्रणालीगत कार्रवाई हासिल की जाती है, और स्थानीय नहीं)।
नेबुलाइज़र थेरेपी के उपयोग के लिए मतभेद:
- न्यूमोथोरैक्स;
- फुफ्फुसीय रक्तस्राव;
- दिल की धड़कन रुकना;
- कार्डिएक एरिद्मिया;
- साँस लेना के लिए उपयोग की जाने वाली दवाओं के प्रति असहिष्णुता।
साँस लेना के लिए आपको पता होना चाहिए:
- एक नेबुलाइज़र के माध्यम से साँस लेना के साथ उपचार का अनुशंसित कोर्स 7 से 15 प्रक्रियाओं तक है।
- साँस लेना की अवधि 8-10 मिनट से अधिक नहीं होनी चाहिए।
- प्रक्रिया से पहले, एंटीसेप्टिक समाधान के साथ अपना मुंह कुल्ला करने की अनुशंसा नहीं की जाती है, उम्मीदवार लें।
- हार्मोनल दवाओं के साथ साँस लेने के बाद, उबले हुए पानी से मुंह को कुल्ला करना आवश्यक है (बच्चे को भोजन या पेय दिया जा सकता है)।
- समय-समय पर थोड़े समय के लिए इनहेलेशन को बाधित करना आवश्यक है, क्योंकि बार-बार सांस लेने से चक्कर आ सकते हैं।
आखिरकारमैं कहना चाहूंगा कि नेब्युलाइज़र थेरेपी श्वसन अंगों के उपचार का सबसे आशाजनक तरीका है।
पहले, यह चिकित्सा केवल एक अस्पताल में संभव थी, अब एक नेबुलाइज़र किसी भी फार्मेसी में आउट पेशेंट उपचार के लिए खरीदा जा सकता है। उन परिवारों के लिए एक छिटकानेवाला खरीदा जाना चाहिए जहां ब्रोन्कियल अस्थमा के साथ एक बीमार बच्चा है या प्रतिरोधी ब्रोंकाइटिस वाले अक्सर बीमार बच्चे हैं। इस मामले में, आपको यह विचार करने की आवश्यकता है कि कौन सा इनहेलर चुनना है। कंप्रेसर नेब्युलाइज़र को "स्वर्ण मानक" माना जाता है। लेकिन अगर आपको हार्मोनल ड्रग्स (पल्मिकॉर्ट, फ्लिक्सोटाइड) या एंटीबायोटिक्स (एंटीबायोटिक के साथ फ्लूमुसिल) का उपयोग करने की आवश्यकता नहीं है, तो आप एक अल्ट्रासोनिक नेबुलाइज़र भी खरीद सकते हैं।