माइट्रल वाल्व प्रोलैप्स (इसका फलाव या अधूरा बंद होना) एक पैथोलॉजिकल स्थिति है जिसमें वेंट्रिकल और एट्रियम के बीच स्थित वाल्व के कार्यों का उल्लंघन होता है। माइट्रल वाल्व प्रोलैप्स, जिसके लक्षण लगभग 20-40% मामलों में किसी भी रूप में अनुपस्थित हो सकते हैं, इस विकृति का मुख्य रूप से आकस्मिक पता लगाने के साथ, इसके बहुमत में बहुत अनुकूल रोग का निदान होता है, हालांकि, संभावना को बाहर नहीं करता है कुछ रोगियों में बहुत गंभीर जटिलताएं विकसित होने के कारण .
सामान्य विवरण
जैसा कि पहले ही उल्लेख किया गया है, अक्सर माइट्रल वाल्व प्रोलैप्स एक गलती से पता चला विकृति बन जाता है, और ज्यादातर मामलों में यह रोगियों के जीवन के लिए कोई खतरा पैदा नहीं करता है। फिर भी, उसके पास विशिष्ट विशेषताएं हैं, और हम उन्हें इस लेख में रेखांकित करने का प्रयास करेंगे।
तो, शुरुआत करने के लिए, आइए देखें कि हृदय वाल्व क्या है। जैसा कि आप शायद जानते हैं, हृदय द्वारा किए जाने वाले कार्यों के लिए सबसे उपयुक्त सादृश्य पंप है - यह इसके साथ समानता है जो हृदय के काम में नोट की जाती है, और यह हृदय का काम है जो सुनिश्चित करता है कि रक्त के माध्यम से प्रसारित होता है शरीर ठीक से। इसके लिए अवसर हृदय के कक्षों में उचित दबाव के रखरखाव को निर्धारित करते हैं। इसमें ऐसे चार कक्ष होते हैं, ये दो अटरिया और दो निलय होते हैं। हमारे लिए रुचि के वाल्व एक विशेष प्रकार के स्पंज हैं, जो कक्षों के बीच केंद्रित होते हैं। इन वाल्वों के कारण, निर्दिष्ट दबाव नियंत्रित होता है, और आवश्यक दिशा में रक्त प्रवाह की गति में सहायता प्रदान की जाती है।
ऐसे चार वाल्व हैं, और उनमें से प्रत्येक की अपनी विशेषताएं और संचालन का सिद्धांत है:
- हृदय कपाट। यह वाल्व बाएं वेंट्रिकल और बाएं आलिंद के बीच स्थित होता है, इसमें दो पत्रक (पूर्वकाल और पश्च) होते हैं। माइट्रल वाल्व (अर्थात, इसके फलाव) के पूर्वकाल पत्रक के प्रोलैप्स का निदान क्रमशः पश्च लीफलेट के प्रोलैप्स की तुलना में बहुत अधिक बार किया जाता है। वाल्व लीफलेट में से प्रत्येक में पतले धागे जुड़े होते हैं - ये जीवा होते हैं, उनका लगाव, बदले में, पैपिलरी और पैपिलरी मांसपेशियों से बना होता है। इन क्यूप्स, फिलामेंट्स और मांसपेशियों के संयुक्त कार्य के साथ माइट्रल वाल्व की सामान्य कार्यक्षमता सुनिश्चित करने पर विचार किया जाता है। हृदय के संकुचन से इसमें दबाव में उल्लेखनीय वृद्धि होती है, जो बदले में, पैपिलरी मांसपेशियों और जीवाओं द्वारा रखे गए वाल्वों को खोलना सुनिश्चित करता है।
- ट्राइकसपिड वाल्व (ट्राइकसपिड)। यह वाल्व दाएं वेंट्रिकल और दाएं अलिंद के बीच स्थित होता है, इसमें तीन वाल्व होते हैं।
- फेफड़े के वाल्व। यह वाल्व दाएं वेंट्रिकल और फुफ्फुसीय धमनी के बीच स्थित है, इसके कार्य कम हो जाते हैं, विशेष रूप से, दाएं वेंट्रिकल में रक्त की वापसी को रोकने के लिए।
- महाधमनी वॉल्व। यह वाल्व महाधमनी और बाएं वेंट्रिकल के बीच स्थित है और यह सुनिश्चित करता है कि रक्त बाएं वेंट्रिकल में वापस न आए।
हृदय के वाल्वों का सामान्य संचालन इस प्रकार है। बाएं वेंट्रिकल में दो उद्घाटन होते हैं। उनमें से एक बाएं आलिंद को संदर्भित करता है (जहां, जैसा कि हमने पहले ही नोट किया है, माइट्रल वाल्व स्थित है), दूसरा महाधमनी को (यहां, जैसा कि हमने यह भी नोट किया है, महाधमनी वाल्व स्थित है)। इस प्रकार, रक्त की गति इस प्रकार होती है: पहले - एट्रियम से ओपनिंग माइट्रल वाल्व से वेंट्रिकल तक, फिर - वेंट्रिकल से पहले से ही ओपनिंग एओर्टिक वॉल्व से महाधमनी की ओर। इस प्रक्रिया में माइट्रल वाल्व के बाद के बंद होने से यह सुनिश्चित होता है कि बाएं वेंट्रिकल के सिकुड़ने पर रक्त एट्रियम में वापस नहीं आता है, जिससे केवल महाधमनी की ओर गति सुनिश्चित होती है। जब महाधमनी वाल्व बंद हो जाता है, जो वेंट्रिकल के विश्राम के समय उत्पन्न होता है, तो हृदय में रक्त की वापसी को रोकने के लिए एक उपयुक्त बाधा प्रदान की जाती है।
एक समान सिद्धांत फुफ्फुसीय वाल्व और ट्राइकसपिड वाल्व के कामकाज के लिए प्रासंगिक है। इस चित्र के विचार के आधार पर, यह समझा जा सकता है कि वाल्वों की सामान्य कार्यप्रणाली हृदय विभागों के माध्यम से रक्त की आवाजाही के लिए उचित योजना प्रदान करती है, और पूरे शरीर में इसके सामान्य परिसंचरण की संभावना को भी निर्धारित करती है।
हमारे लिए रुचि की विकृति के लिए, वास्तविक प्रोलैप्स, जैसा कि पहले से ही शुरू में पहचाना गया था, एक फलाव है। यह इसके बंद होने के समय बनता है, जिसके परिणामस्वरूप वाल्व आवश्यक रूप से कसकर बंद नहीं होते हैं, जिसका अर्थ है कि रक्त की एक निश्चित मात्रा को विपरीत दिशा में लौटने का अवसर मिलता है, अर्थात निलय में वेंट्रिकल से बड़े जहाजों या आलिंद में माना जाता है।
तदनुसार, माइट्रल वाल्व प्रोलैप्स जिस समय बाएं वेंट्रिकल सिकुड़ता है, इस तथ्य की ओर जाता है कि रक्त प्रवाह न केवल महाधमनी में होता है, बल्कि बाएं आलिंद में भी होता है, जहां यह वापस लौटता है, इस तरह के रक्त वापसी की अपनी परिभाषा है - पुनरुत्थान। एट्रियम में वापस लौटे रक्त की मात्रा के आधार पर, इस तरह की वापसी की संबंधित डिग्री, यानी रेगुर्गिटेशन की डिग्री निर्धारित की जाती है। एक नियम के रूप में, हम जिस पैथोलॉजी में रुचि रखते हैं, वास्तविक माइट्रल वाल्व प्रोलैप्स, इस वापसी की एक नगण्य डिग्री के साथ है, जो बदले में, व्यावहारिक रूप से हृदय के काम में गंभीर विकारों के विकास की संभावना को बाहर करता है और इसके द्वारा निर्धारित किया जाता है सामान्य सीमा के भीतर राज्य। इस बीच, वैरिएंट को बाहर नहीं किया जाता है, जिसमें रिवर्स रक्त प्रवाह मात्रा में काफी बड़ा होता है, जो इसके सुधार की आवश्यकता को निर्धारित करता है, जिसमें इस उद्देश्य के लिए एक संभावित सर्जिकल हस्तक्षेप भी शामिल हो सकता है।
माइट्रल वाल्व प्रोलैप्स (एमवीपी) जैसी विकृति के विकास की आवृत्ति के लिए, निम्नलिखित डेटा यहां उपलब्ध हैं। इस प्रकार, उम्र के साथ आवृत्ति बढ़ जाती है। मुख्य रूप से, एमवीपी का पता 7 से 15 वर्ष की आयु के रोगियों में होता है। 10 वर्ष से कम उम्र के बच्चों में माइट्रल वाल्व प्रोलैप्स लिंग के संदर्भ में लगभग समान आवृत्ति के साथ मनाया जाता है, जबकि 10 वर्ष की आयु के बाद के बच्चों में, लड़कियों में एमवीपी का अधिक बार निदान किया जाता है - इस मामले में, अनुपात 2: 1 है निर्धारित।
नवजात शिशुओं में माइट्रल वाल्व प्रोलैप्स अत्यंत दुर्लभ है। संयोजी ऊतक को प्रभावित करने वाली एक वास्तविक वंशानुगत बीमारी वाले बच्चों में हृदय प्रकार के एक या दूसरे विकृति के साथ एमवीपी की घटनाओं के उच्च मूल्य - इस मामले में, यह लगभग 10-23% रोगियों में पाया जाता है।
वयस्क आबादी के लिए, यहां एमवीपी की घटना औसतन 5-10% निर्धारित की जाती है। महिलाएं मुख्य रूप से इस विकृति (75% तक) से प्रभावित होती हैं, चरम घटना 35 से 40 वर्ष की आयु के बीच होती है।
माइट्रल वाल्व प्रोलैप्स प्राथमिक रूप में या द्वितीयक रूप में प्रकट हो सकता है। प्राथमिक माइट्रल वाल्व प्रोलैप्स पैथोलॉजी की अभिव्यक्ति का मुख्य रूप है, हम इसे अपने लेख के मुख्य भाग में मानेंगे। दूसरे रूप के लिए, जो है माध्यमिक माइट्रल वाल्व प्रोलैप्स, फिर इस मामले में, रोगी के लिए एक और बीमारी प्रासंगिक होने पर उत्पन्न होने वाली विकृति, जो इस प्रकार इसकी उपस्थिति का आधार बन गई, पर विचार किया जाता है। तो, कार्डियोमायोपैथी, कोरोनरी धमनी की बीमारी, पैपिलरी मांसपेशियों की शिथिलता, मायोकार्डियल रोधगलन या माइट्रल रिंग के कैल्सीफिकेशन के साथ-साथ सिस्टमिक ल्यूपस एरिथेमेटोसस और कंजेस्टिव हार्ट फेल्योर की पृष्ठभूमि के खिलाफ सेकेंडरी प्रोलैप्स विकसित होता है।
प्रोलैप्स के प्राथमिक रूप को न केवल हृदय से संबंधित स्थूल विकृति के रूप में माना जाता है, बल्कि अक्सर इसे विकृति विज्ञान के रूप में नहीं माना जाता है। फिर भी, माइट्रल वाल्व प्रोलैप्स द्वारा उकसाए गए मायकोस्मेटस परिवर्तन, कुछ मामलों में हृदय संबंधी विकारों के बहुत स्पष्ट रूपों के साथ, चिकित्सीय पहलुओं के संदर्भ में और रोगनिरोधी पहलुओं के संदर्भ में, एमवीपी को पर्याप्त ध्यान के बिना नहीं छोड़ सकते।
माइट्रल वाल्व प्रोलैप्स: कारण
अधिकतर, एमवीपी जन्मजात और गैर-खतरनाक (प्राथमिक) है, जिसे हम पहले ही पता लगा चुके हैं, साथ ही रोगी में अन्य विकृति की प्रासंगिकता का परिणाम है। मूल रूप से, एमवीपी के कारण इस तथ्य से संबंधित हैं कि संरचना का उल्लंघन जिसमें यह विकृति प्रासंगिक है, जन्मजात है, और यह भी कि संयोजी ऊतक, जो हृदय वाल्व का आधार बनाता है, कमजोर होने के अधीन है।
पहला उल्लंघन मुख्यतः वंशानुगत प्रकृति का होता है, जो बच्चे में उसके जन्म के समय से ही विद्यमान होता है। संयोजी ऊतक की कमजोरी के लिए, यह मुख्य रूप से घटना की एक समान (जन्मजात) प्रकृति भी होती है। इस मामले में पीएमसी की ख़ासियत यह है कि, संयोजी ऊतक की कमजोरी के कारण, वाल्व पत्रक अधिक आसानी से खिंच जाते हैं, जबकि जीवाएं बढ़ाव के अधीन होती हैं। प्रक्रियाओं की ऐसी तस्वीर के परिणामस्वरूप, जब रक्तचाप लागू होता है तो वाल्व का बंद होना वाल्वों के फलाव और उनके ढीले बंद होने के साथ होता है।
जन्मजात एमवीपी के अधिकांश मामलों में, इसका पाठ्यक्रम काफी अनुकूल है, विशेष लक्षणों के साथ नहीं है और गंभीर उपचार की आवश्यकता नहीं है। तदनुसार, इस प्रकार में, प्रोलैप्स को एक सिंड्रोम या शरीर की विशेषता विशेषता के रूप में परिभाषित करना अधिक समीचीन है, न कि पैथोलॉजी या बीमारी के रूप में।
जहां तक सेकेंडरी प्रोलैप्स का सवाल है, यह अक्सर विकसित होता है और कुछ बीमारियां इसके विकास के लिए "सहायता" के रूप में काम करती हैं, यह हमें इसे एक अधिग्रहित प्रोलैप्स के रूप में परिभाषित करने की अनुमति देता है। इस मामले में प्रासंगिक रोग जीवा, वाल्व या पैपिलरी मांसपेशियों की संरचना का उल्लंघन करते हैं, हम उन पर थोड़ा और विस्तृत संस्करण में ध्यान देंगे:
- आईएचडी, मायोकार्डियल इंफार्क्शन।मायोकार्डियल रोधगलन या कोरोनरी रोग में एमवीपी का विकास वृद्ध लोगों में होता है, इसका कारण वास्तविक संचार संबंधी विकार हैं, विशेष रूप से पैपिलरी मांसपेशियों के संबंध में, या यह जीवा के टूटने के कारण होता है, जिसके कारण वाल्व का नियमन होता है सुनिश्चित किया। इस मामले में प्रोलैप्स का पता लगाना, एक नियम के रूप में, उच्चारण की उपस्थिति के आधार पर होता है दर्ददिल के क्षेत्र में, जो कमजोरी के साथ और सांस की तकलीफ की उपस्थिति के साथ भी जोड़ा जाता है।
- गठिया।आमवाती हृदय रोग (रूमेटिक हृदय रोग) पर आधारित प्रोलैप्स की उपस्थिति बच्चों के लिए प्रासंगिक है, विशेष रूप से, यह इसके कारण विकसित होता है भड़काऊ प्रक्रियाजो संयोजी ऊतक को प्रभावित करता है, यह ऊतक, बदले में, कॉर्ड और वाल्व क्यूप्स का आधार है। मुख्य रूप से, जब तक एक बच्चे को एमवीपी का निदान नहीं किया जाता है, तब तक वह स्कार्लेट ज्वर या टॉन्सिलिटिस विकसित करता है, फिर (लगभग दो सप्ताह के बाद) गठिया का एक हमला स्वयं प्रकट होता है (जिसमें जोड़ों की जकड़न, उनमें दर्द, सूजन, आदि के रूप में रोग की स्थिति दिखाई देती है। ।)
- सीने में चोट।इस तरह के प्रभाव की पृष्ठभूमि के खिलाफ पीएमके को इस तथ्य से समझाया जाता है कि यह तारों के टूटने के साथ होता है। यह, बदले में, उस विकृति के प्रतिकूल पाठ्यक्रम को निर्धारित करता है जिस पर हम विचार कर रहे हैं, जो विशेष रूप से प्रासंगिक है जब उपचार को एक आवश्यकता के रूप में अनदेखा किया जाता है।

प्राथमिक माइट्रल वाल्व प्रोलैप्स: लक्षण
रोगियों में प्रोलैप्स का यह प्रकार जन्म से होता है। इसकी ख़ासियत इस तथ्य में निहित है कि इसे अक्सर ऐसे विकार के साथ जोड़ा जा सकता है जिसे कई पाठकों को वनस्पति-संवहनी डाइस्टोनिया (या संक्षिप्त वीवीडी) के रूप में जाना जाता है। माइट्रल वाल्व पतन के वे सभी लक्षण जो एक रोगी अनुभव कर सकते हैं, इसकी अभिव्यक्तियों द्वारा सटीक रूप से समझाया गया है, लेकिन उन्हें मुख्य रूप से प्रोलैप्स के रूप में जाना जाता है।
सबसे पहले, रोगियों के पास है दिल और सीने में दर्द . एमवीपी के साथ उरोस्थि में दर्द क्रमशः कार्यात्मक है, यह इंगित करता है कि यह हृदय के काम में किसी भी गड़बड़ी का संकेत नहीं है, और इसलिए यह केंद्रीय के काम के उल्लंघन के कारण होता है तंत्रिका प्रणाली. अक्सर, दिल के क्षेत्र में दर्द भावनात्मक ओवरस्ट्रेन या तनाव की पृष्ठभूमि के खिलाफ होता है, कुछ मामलों में, दर्द आराम से प्रकट हो सकता है।
दर्द की अभिव्यक्ति की प्रकृति दर्द या झुनझुनी है, अभिव्यक्ति की अवधि कई सेकंड / मिनट से लेकर कई दिनों तक होती है। दर्द को भड़काने वाले कारक को निर्धारित करने का प्रयास करते समय, यह ध्यान रखना महत्वपूर्ण है कि विचाराधीन क्षेत्र में माइट्रल वाल्व प्रोलैप्स के दौरान दर्द चक्कर आना, सांस की तकलीफ और शारीरिक परिश्रम के दौरान दर्द में वृद्धि के साथ नहीं है। साथ ही, इस मामले में पूर्व बेहोशी की स्थिति नहीं होती है। अन्यथा, सूचीबद्ध लक्षणों की प्रासंगिकता के साथ जो एमवीपी के अनुरूप नहीं हैं, बिना देरी के डॉक्टर से परामर्श करना आवश्यक है - केवल वह रोग की स्थिति की प्रकृति को मज़बूती से निर्धारित कर सकता है, यह निर्धारित करते हुए कि यह "झूठा अलार्म" है या गंभीर संकेत देता है दिल और उपस्थिति के काम में गड़बड़ी गंभीर रोग, सीधे इस दर्द से संबंधित है।
निम्नलिखित लक्षण, वीवीडी के लिए प्रासंगिक हैं और वास्तव में, माइट्रल वाल्व प्रोलैप्स के लिए हैं: दिल का "लुप्त होना" , अपने काम में "रुकावट" और हृदय गति में वृद्धि में। सूचीबद्ध संवेदनाएं, ऊपर सूचीबद्ध लक्षणों के समान, हृदय के काम में किसी भी विकृति की अभिव्यक्ति नहीं हैं, बल्कि केवल केंद्रीय तंत्रिका तंत्र की बढ़ी हुई गतिविधि का संकेत देती हैं। यह भी ध्यान दें कि इस मामले में विभिन्न विकल्पदिल की लय में गड़बड़ी, साथ ही चालन, विशेष रूप से, यह वेंट्रिकुलर और एट्रियल एक्सट्रैसिस्टोल, सुप्रावेंट्रिकुलर पैरॉक्सिस्मल टैचीकार्डिया और वेंट्रिकुलर टैचीकार्डिया, एट्रियोवेंट्रिकुलर नाकाबंदी और इंट्रा-एट्रियल Ypres की नाकाबंदी हो सकती है।
फिर भी, पिछले मामले की तरह, इन राज्यों में भी अपने विचलन हैं। विशेष रूप से, वे इस तथ्य से संबंधित हैं कि माइट्रल वाल्व प्रोलैप्स के साथ धड़कन और ये अभिव्यक्तियाँ, जो हृदय के स्थिर कार्य से भिन्न होती हैं, किसी भी खतरनाक स्थिति की अभिव्यक्ति नहीं होती हैं यदि वे अचानक प्रकट होती हैं और उसी तरह गायब हो जाती हैं, बिना साथ जोड़े चक्कर आना या चेतना के नुकसान की स्थिति।
इस बात पे ध्यान दिया जाना चाहिए कि बेहोशी - माइट्रल वाल्व प्रोलैप्स के लिए एक अत्यंत दुर्लभ लक्षण। इसका मुख्य कारण इस मामले में उन स्थितियों के साथ है जिनमें कोई व्यक्ति स्थित है या भावनाओं के साथ वह अनुभव करता है। इस प्रकृति का बेहोशी काफी जल्दी गुजरता है, यह उन स्थितियों को बदलने के लिए पर्याप्त है जो उन्हें उत्तेजित करती हैं (किसी व्यक्ति को होश में लाएं, उसे ताजी हवा तक पहुंच प्रदान करें, आदि)।
अन्य लक्षण भी वीवीडी की विशेषता हैं, और यह तापमान में वृद्धि (सबफ़ेब्राइल संख्या तक, यानी 37-37.5 डिग्री के भीतर), पेट में दर्द, सिरदर्द, सांस की तकलीफ, प्रेरणा से असंतोष की भावना, थकान में वृद्धि और सामान्य कमजोरी है। इसके अलावा, रोगी शारीरिक गतिविधि को अच्छी तरह बर्दाश्त नहीं करते हैं। वीवीडी के रूप में उनके लिए वास्तविक निदान वाले रोगियों की भारी संख्या के समान, उनके पास एमवीपी के साथ मौसमियोपैथी भी है, क्रमशः, मौसम (अधिक सटीक, इसमें परिवर्तन) अक्सर उनकी भलाई का निर्धारण कारक बन जाता है।
माइट्रल वाल्व प्रोलैप्स की तस्वीर में विशेष अभिव्यक्तियों के रूप में, मनोविकृति संबंधी परिवर्तनों पर विचार किया जाता है, जिसमें व्यक्तित्व और विकारों के भावात्मक रूपों का एक संयोजन नोट किया जाता है। सबसे अधिक बार, भावात्मक विकार खुद को अवसादग्रस्तता की स्थिति के रूप में प्रकट करते हैं, जिसमें हाइपोकॉन्ड्रिया की प्रबलता होती है (अपने स्वयं के स्वास्थ्य के बारे में चिंता का एक जुनूनी रूप, जिसके खिलाफ रोगी सामान्य रूप से काम नहीं कर सकता है, तो गंभीर तनाव विकसित हो सकता है) और अस्टेनिया (बढ़ी हुई) थकान, हानि या मानसिक और शारीरिक तनाव की क्षमता का कमजोर होना)। व्यक्तित्व विकारों के लिए, वे हिस्टेरॉइड या संवेदनशील लक्षणों की अभिव्यक्ति में शामिल हो सकते हैं, जो कुछ मामलों में मनोरोगी के विकास की ओर जाता है (चरित्र विकृति, अस्थिर और भावनात्मक लक्षणों के अपर्याप्त विकास के रूप में प्रकट होता है, जिसके खिलाफ अनुकूलन की प्रक्रिया एक व्यक्ति अपने आस-पास की स्थितियों के लिए और अधिक कठिन हो जाता है ) या व्यक्तित्व उच्चारण (किसी व्यक्ति के चरित्र के कुछ लक्षणों की अभिव्यक्ति का अत्यधिक स्पष्ट रूप)।
इन विशेषताओं के अलावा, रोगी त्वचा से जुड़े कुछ परिवर्तन, आंतरिक अंगों के कार्यों और मस्कुलोस्केलेटल सिस्टम को भी दिखा सकते हैं।
अक्सर एमवीपी वाले मरीज भी काया के मामले में कुछ समानताएं दिखाते हैं। तो, इस मामले में विशिष्ट विशेषताएं पतले और लंबे अंग, एक लम्बा चेहरा, उच्च वृद्धि, संयुक्त गतिविधि का एक स्पष्ट रूप से बढ़ा हुआ रूप आदि हैं।
इस विशेषता को देखते हुए कि संयोजी ऊतक tendons, मांसपेशियों और त्वचा में स्थित है, इसमें वास्तविक दोष रोगी में दृश्य तीक्ष्णता में कमी का कारण बन सकता है, जिससे स्ट्रैबिस्मस का विकास हो सकता है, और अन्य प्रकार के परिवर्तन भी हो सकते हैं जो हम जिस पैथोलॉजी पर विचार कर रहे हैं, उसके साथ जोड़ा जाए।
माध्यमिक माइट्रल वाल्व प्रोलैप्स: लक्षण
माध्यमिक आगे को बढ़ाव, जैसा कि हमने पहले ही चर्चा की है, का अधिग्रहण किया जाता है, यह रोगी द्वारा कुछ बीमारियों के हस्तांतरण की पृष्ठभूमि के साथ-साथ छाती की चोट के परिणामस्वरूप होता है।
जब रोगी को स्कार्लेट ज्वर, टॉन्सिलिटिस या आमवाती बुखार (साथ में सूजन, दर्द और बड़े जोड़ों की लालिमा के साथ) से पीड़ित होने के बाद एमवीपी का पता चलता है, तो एक आमवाती जटिलता विकसित होने की संभावना पर विचार किया जाता है, जो तदनुसार, आमवाती हृदय को निर्धारित करता है बीमारी। यह थकान, चक्कर आना, हृदय गति में वृद्धि, सांस की तकलीफ (यह एक मानक प्रकार की शारीरिक गतिविधि के बाद प्रकट होता है) के रूप में लक्षणों के साथ है। इस मामले में, रोगियों का इलाज एक अस्पताल में किया जाता है। यह देखते हुए कि स्ट्रेप्टोकोकस के संपर्क की पृष्ठभूमि के खिलाफ हृदय वाल्व की सूजन होती है, उपचार पेनिसिलिन और अन्य समूहों के एंटीबायोटिक दवाओं के उपयोग पर आधारित है। इसके अलावा, रोगी की स्थिति के लिए उपयुक्त उपचार आहार निर्धारित किया जाता है।
वाल्व अपर्याप्तता के एक स्पष्ट रूप के विकास के साथ, जिसमें औषधीय उपचारमदद नहीं करता है, वाल्व (प्रोस्थेटिक्स) को बदलने के लिए एक ऑपरेशन किया जाता है।
कोरोनरी धमनी की बीमारी की पृष्ठभूमि के खिलाफ एमवीपी की उपस्थिति में, जो बुजुर्गों के लिए विशेष रूप से प्रासंगिक है, उल्लंघन को पैपिलरी मांसपेशियों को रक्त की आपूर्ति के निम्न स्तर के रूप में माना जाता है, जो रोग के संपर्क में आने पर होता है, जो है इस मामले में मुख्य. इस स्थिति में रोगसूचकता दर्द के स्पष्ट हमलों की उपस्थिति है, जो हृदय के क्षेत्र में केंद्रित है (उन्हें नाइट्रोग्लिसरीन लेने से समाप्त किया जा सकता है), सांस की तकलीफ भी प्रकट होती है (यह मामूली भार से पहले होती है) और पहले सूचीबद्ध रूपों दिल के काम में गड़बड़ी ("लुप्त होती", "रुकावट" आदि)।
यदि छाती क्षेत्र में चोट से पीड़ित रोगी से पहले प्रोलैप्स की उपस्थिति होती है, तो यह, जैसा कि हमने पहले भी पहचाना है, यह पैपिलरी मांसपेशियों या जीवा के टूटने का परिणाम हो सकता है। यहां, फिर से, विभिन्न प्रकार के हृदय के काम में "रुकावट" के रूप में लक्षण, सांस की तकलीफ और कमजोरी प्रासंगिक हैं। खांसी की संभावना से इंकार नहीं किया जाता है, जिसमें रोगी के पास गुलाबी रंग का झागदार थूक होता है, जिसके लिए रोगी को तत्काल चिकित्सा ध्यान देने की आवश्यकता होती है, अन्यथा ऐसी स्थिति का परिणाम घातक हो सकता है।
माइट्रल वाल्व प्रोलैप्स: जटिलताएं
हमने शुरू में ध्यान दिया कि, सामान्य तौर पर, माइट्रल वाल्व प्रोलैप्स को इसके अनुकूल पाठ्यक्रम की विशेषता होती है, जिसमें गंभीर जटिलताएं अत्यंत दुर्लभ होती हैं। फिर भी, उन्हें बाहर नहीं किया जा सकता है, और विशेष रूप से, निम्नलिखित विकृति उनमें से हैं: माइट्रल अपर्याप्तता (तीव्र या जीर्ण रूप), थ्रोम्बोम्बोलिज़्म, बैक्टीरियल एंडोकार्टिटिस, अतालता (जीवन के लिए खतरा), अचानक मृत्यु।
माइट्रल अपर्याप्ततावाल्व पत्रक से कण्डरा फिलामेंट्स की टुकड़ी की पृष्ठभूमि के खिलाफ विकसित होता है, जो इस मामले में तथाकथित "लटकने" वाल्व के सिंड्रोम को निर्धारित करता है। बच्चों में, यह विकृति बहुत कम विकसित होती है, इसकी घटना का मुख्य कारण कॉर्डेट डिजनरेशन के साथ छाती की चोट है। इस मामले में फुफ्फुसीय एडिमा के अचानक विकास के लिए अभिव्यक्तियों का क्लिनिक कम हो जाता है। रोगी ऑर्थोपनिया विकसित करते हैं (जो इस तरह के एक प्रकार में सांस की तकलीफ को निर्धारित करता है, जिसमें रोगी को क्षैतिज स्थिति में मजबूत होने के परिणामस्वरूप बैठने की स्थिति लेनी पड़ती है), फेफड़ों में कंजेस्टिव घरघराहट दिखाई देती है, श्वास बुदबुदाती है। इस विकृति के प्रकट होने के जीर्ण रूप के लिए, यह एक आयु-निर्भर घटना के रूप में कार्य करता है और रोगियों द्वारा 40 वर्ष की आयु के निशान को पार करने के बाद विकसित होता है। वयस्कों में 60% मामलों में माइट्रल अपर्याप्तता प्रोलैप्स के कारण विकसित होती है, मुख्य रूप से पश्च लीफलेट की। अभिव्यक्तियों की प्रकृति बहुत स्पष्ट है, परिश्रम के दौरान सांस की तकलीफ की उपस्थिति के बारे में शिकायतें हैं, सामान्य रूप से शारीरिक प्रदर्शन में कमी, कमजोरी और आंशिक रूप से अंतराल भी प्रासंगिक हैं। शारीरिक विकास. अल्ट्रासाउंड का उपयोग इस तरह की अपर्याप्तता की डिग्री को मज़बूती से निर्धारित करना संभव बनाता है, और इसके उन्मूलन की एक विधि के रूप में, वे मुख्य रूप से निर्देशित होते हैं शल्य चिकित्सा संबंधी व्यवधानदिल पर (माइट्रल वाल्व रिप्लेसमेंट)।
विषय में अतालताएमवीपी की जटिलताओं के संदर्भ में, इस मामले में उनके पास एक बहुत ही स्पष्ट अभिव्यक्ति हो सकती है, सहवर्ती लक्षण दिल के काम में रुकावट, कमजोरी, चक्कर आना और कभी-कभी अल्पकालिक बेहोशी हैं।
एमवीपी की जटिलता का एक अत्यंत गंभीर रूप है संक्रामक अन्तर्हृद्शोथ, रोगियों में इसके विकास की आवृत्ति उम्र के साथ बढ़ती जाती है। बैक्टरेरिया की उपस्थिति रोगज़नक़ को बदले हुए वाल्वों पर बसने का कारण बनती है, जिसके परिणामस्वरूप भड़काऊ प्रक्रिया का क्लासिक संस्करण बाद में विकसित होता है जब इसमें जीवाणु वनस्पति बनते हैं। संक्रामक एंडोकार्टिटिस की पृष्ठभूमि के खिलाफ, माइट्रल अपर्याप्तता का एक गंभीर रूप विकसित होता है, इसके अलावा, सेरेब्रल वाहिकाओं में थ्रोम्बोम्बोलिज़्म विकसित होने का जोखिम बढ़ जाता है, अक्सर मायोकार्डियम प्रक्रिया में शामिल होता है, जो बाएं वेंट्रिकुलर शिथिलता के विकास के साथ भी होता है। रोगी। संक्रामक अन्तर्हृद्शोथ से जुड़े मुख्य लक्षणों में कमजोरी, बुखार, हृदय गति में वृद्धि, त्वचा का पीलापन और दबाव में कमी का स्पष्ट रूप है। अक्सर, एमवीपी की यह जटिलता पिछली दंत प्रक्रियाओं (भरने, प्रोस्थेटिक्स, दांत निकालने, आदि) या किसी अन्य प्रकार के सर्जिकल हस्तक्षेप की पृष्ठभूमि के खिलाफ विकसित होती है। अस्पताल की सेटिंग में उपचार अनिवार्य है।
विषय में अचानक मौत, तो एमवीपी में इसकी घटना की आवृत्ति कई कारकों के प्रभाव से निर्धारित होती है, जिनमें से मुख्य हैं सहवर्ती माइट्रल अपर्याप्तता, वेंट्रिकुलर अतालता, मायोकार्डियम से संबंधित विद्युत अस्थिरता, आदि। सामान्य तौर पर, अचानक मृत्यु निर्धारित नहीं करती है भारी जोखिमइस घटना में कि रोगियों में माइट्रल रेगुर्गिटेशन के रूप में विकृति नहीं होती है (इस मामले में, अनुपात वर्ष 2 से 10,000 के परिणामों के विचार के ढांचे में संकेतक द्वारा निर्धारित किया जाता है), जबकि इसकी प्रासंगिकता इस जोखिम को बढ़ाती है 50-100 बार।
निदान
एमवीपी का पता लगाना अक्सर संयोग से होता है, और किसी भी उम्र में, जैसा कि पहले ही हाइलाइट किया जा चुका है, दिल के अल्ट्रासाउंड के साथ होता है। यह विधिमाइट्रल वाल्व प्रोलैप्स के निदान में सबसे प्रभावी है, क्योंकि इसके उपयोग के कारण, पैथोलॉजी से जुड़े पुनरुत्थान की मात्रा के साथ संयोजन में प्रोलैप्स की एक विशिष्ट डिग्री को अलग करने की संभावना निर्धारित की जाती है।
- माइट्रल वाल्व प्रोलैप्स ग्रेड 1 रोगी के लिए इसकी अभिव्यक्ति के प्रकार के लिए प्रासंगिकता को ऐसे संस्करण में निर्धारित करता है जिसमें वाल्वों का उभार महत्वहीन (5 मिलीमीटर तक) होता है।
- माइट्रल वाल्व प्रोलैप्स ग्रेड 2 9 मिलीमीटर से अधिक नहीं के भीतर वाल्वों के उभार की प्रासंगिकता निर्धारित करता है।
- माइट्रल वाल्व प्रोलैप्स ग्रेड 3 10 मिलीमीटर या उससे अधिक के वाल्वों के उभार को इंगित करता है।
यह ध्यान दिया जाना चाहिए कि पैथोलॉजी के विभाजन के इस संस्करण में, regurgitation की डिग्री को ध्यान में नहीं रखा जाता है, जिसके कारण अब ये डिग्री रोगी के लिए रोग का निदान के बाद के निर्धारण के लिए आधार नहीं हैं और तदनुसार, उपचार की नियुक्ति के लिए। इस प्रकार, माइट्रल वाल्व अपर्याप्तता की डिग्री regurgitation के आधार पर निर्धारित की जाती है, जो अल्ट्रासाउंड के दौरान सबसे बड़ी सीमा तक प्रदर्शित होती है।
दिल की विशेषताओं को निर्धारित करने के लिए अतिरिक्त नैदानिक उपायों के रूप में, एक ईसीजी प्रक्रिया, साथ ही एक होल्टर ईसीजी, निर्धारित किया जा सकता है। ईसीजी के साथ, माइट्रल वाल्व प्रोलैप्स द्वारा किए गए प्रभाव के आधार पर हृदय के काम से संबंधित परिवर्तनों का अध्ययन करना संभव है, जबकि होल्टर ईसीजी आपको 24 घंटों की अवधि के भीतर हृदय के काम से संबंधित डेटा रिकॉर्ड करने की अनुमति देता है। मुख्य रूप से, प्रोलैप्स का जन्मजात रूप क्रमशः हृदय के काम को बाधित नहीं करता है, उनमें कुछ असामान्यताओं का पता लगाने की व्यावहारिक अनुपस्थिति के कारण अतिरिक्त नैदानिक उपायों की कोई विशेष आवश्यकता नहीं है।
इलाज
अक्सर, रोगियों के लिए माइट्रल वाल्व प्रोलैप्स का उपचार आवश्यक नहीं होता है। इसका महत्व उन स्थितियों में माना जाता है जिनमें हृदय की लय काफी गड़बड़ हो जाती है, और हृदय दर्द भी प्रकट होता है। एमवीपी के साथ संयोजन में विक्षिप्त विकारों के गंभीर रूपों की प्रासंगिकता के लिए ट्रैंक्विलाइज़र के उपयोग की आवश्यकता हो सकती है, मांसपेशियों को आराम देने और ऑटो-ट्रेनिंग के तरीकों पर अलग से विचार किया जाता है।
जीवन शैली (काम / आराम के समय का समायोजन, अधिक काम और अधिभार (भावनात्मक, शारीरिक) के साथ-साथ उत्पादन और रहने की स्थिति के ढांचे के भीतर नशा) को बदलने की आवश्यकता पर भी जोर दिया जाता है। बालनोलॉजिकल और जलवायु रिसॉर्ट्स, मालिश, एक्यूपंक्चर और जल प्रक्रियाओं की सिफारिश की जाती है। अस्थमा संबंधी विकार मल्टीविटामिन को निर्धारित करने की आवश्यकता को निर्धारित करते हैं। विशेष श्वास अभ्यास के माध्यम से हाइपरवेंटिलेशन सिंड्रोम को समाप्त किया जा सकता है। उम्र के साथ एमवीपी की संभावित प्रगति और इसकी पृष्ठभूमि के खिलाफ विकास के कारण डॉक्टर के पास एक व्यवस्थित यात्रा भी आवश्यक है। गंभीर रूपजटिलताएं
ड्रग थेरेपी के उपायों को निर्धारित करने के हिस्से के रूप में, वे वीवीडी, मनोचिकित्सा, एक रोगी में मायोकार्डियल न्यूरोडिस्ट्रॉफी के विकास की रोकथाम, और एक जीवाणुरोधी पैमाने की रोकथाम के रूप में जटिलताओं के विकास को रोकने के लिए निर्देशित होते हैं। संक्रामक अन्तर्हृद्शोथ। दिल के काम में बदलाव के साथ-साथ वाल्वों का स्पष्ट विक्षेपण सर्जिकल हस्तक्षेप की आवश्यकता को निर्धारित करता है।
1948 से आयोजित, लगभग तीन दशकों तक, प्रसिद्ध अमेरिकी अध्ययन फ्रामिंघम हार्ट स्टडी में पाया गया कि 2.5% लोगों में माइट्रल वाल्व प्रोलैप्स (एमवीपी) पाया जाता है।
लगभग आधे मामलों में, पैथोलॉजी अगोचर रूप से आगे बढ़ती है। हालांकि, कभी-कभी रोग को विशेष ध्यान और उचित चिकित्सा की आवश्यकता होती है।
यह क्या है?
वाल्व बाईं ओर हृदय के कक्षों के बीच स्थित संयोजी ऊतक का एक दोहरा प्रालंब है। इसका मुख्य कार्य हृदय संकुचन के दौरान आलिंद में रक्त के बैकफ्लो को रोकना है।
यह समझने के लिए कि माइट्रल वाल्व प्रोलैप्स क्या है, सामान्य प्रक्रिया पर विचार करना और इसकी तुलना पैथोलॉजिकल से करना आवश्यक है।
सिस्टोल के दौरान, वाल्व खुलते हैं और रक्त वेंट्रिकल में प्रवेश करता है। फिर वाल्व बंद हो जाते हैं, वेंट्रिकल सिकुड़ जाता है और रक्त को महाधमनी में बाहर निकाल देता है। पैथोलॉजी के विकास के साथ, संयोजी ऊतक की संरचना का उल्लंघन पाया जाता है, जो वाल्व के "सैगिंग" की ओर जाता है।
वाल्वुलर विकृति की गंभीरता
मिलीमीटर में वाल्वों की शिथिलता की मात्रा के आधार पर, रोग के तीन डिग्री होते हैं।
ज्यादातर रोगी की भलाई को प्रभावित नहीं करता है और शायद ही कभी रोगसूचक अभिव्यक्तियाँ होती हैं। आगे को बढ़ाव सौम्य डिग्री(1) संयोजी ऊतक का विक्षेपण है, 3-5 मिमी से अधिक नहीं। स्थिति में अनुकूल पूर्वानुमान है और आमतौर पर प्रगति नहीं होती है।
बाएं वेंट्रिकल की ओर संयोजी ऊतक का अधिक स्पष्ट फलाव। इसका मान 6 से 9 मिमी तक होता है। दूसरी डिग्री का पीएमके आमतौर पर व्यक्ति की स्थिति को प्रभावित करता है और अवलोकन की आवश्यकता होती है।
3 डिग्री
वाल्वों की गहन शिथिलता, 9 मिमी या उससे अधिक की राशि। यह ध्यान दिया जाना चाहिए कि ग्रेड 3 माइट्रल वाल्व प्रोलैप्स हमेशा रोग की गंभीरता को नहीं दर्शाता है। स्थिति का आकलन करने के लिए मुख्य मानदंड रक्त परिसंचरण के उल्लंघन की डिग्री है।

माइट्रल वाल्व प्रोलैप्स
प्रोलैप्स के स्थानीयकरण द्वारा वर्गीकरण
एमवीपी के साथ, दो वाल्वों में से एक या दोनों में से एक के घाव का एक साथ पता लगाया जा सकता है।
सामने साशी
वाल्व का यह हिस्सा सबसे विकसित होता है। एनलस के साथ लीफलेट के कनेक्शन का स्तर पीछे के हिस्से के लगाव से लगभग 5-6 मिमी नीचे है।
माइट्रल वाल्व के पूर्वकाल पत्रक का आगे बढ़ना विकृति विज्ञान का सबसे सामान्य प्रकार है। एक महत्वपूर्ण क्षेत्र की हार के कारण, यह अन्य रूपों की तुलना में अधिक बार प्रकट होता है।
रियर सैश
पैथोलॉजी पश्च पत्रक के विक्षेपण में व्यक्त की जाती है। वाल्व का पिछला भाग छोटा होता है, लेकिन सामने की तुलना में बहुत चौड़ा होता है। 90% मामलों में, इस प्रकार का पीएमके जीवन और स्वास्थ्य के लिए खतरनाक नहीं होता है।
ऊर्ध्वनिक्षेप
इस घटना का नाम दो लैटिन शब्दों से आया है जिसका अर्थ है " रिवर्स एक्शन' और 'भरें'। यह सिस्टोल के दौरान वेंट्रिकल से एट्रियम में रक्त की वापसी है, जो वाल्व की दीवारों की शिथिलता के कारण होता है। यह पुनरुत्थान की डिग्री का आकलन है जो एमवीपी की गंभीरता के निर्धारण को रेखांकित करता है।
हेमोडायनामिक रूप से महत्वहीन
यदि सैगिंग 3 मिमी से कम है, तो रोगी को बिना रेगुर्गिटेशन के प्रोलैप्स का निदान किया जाता है। यह रोग का सबसे हानिरहित रूप है, जिसे समय-समय पर निगरानी की आवश्यकता होती है। 3 मिमी तक के विक्षेपण के साथ, एक निदान किया जा सकता है: "माइट्रल वाल्व प्रोलैप्स हेमोडायनामिक रूप से महत्वहीन है।" इसका मतलब यह है कि संयोजी ऊतक की संरचना का उल्लंघन हृदय की मांसपेशियों और पूरे शरीर के कामकाज को प्रभावित नहीं करता है। आमतौर पर एक वंशानुगत विकृति माना जाता है।
रक्त परिसंचरण पर एक महत्वपूर्ण नकारात्मक प्रभाव के साथ
 तीसरी डिग्री और दूसरी डिग्री के माइट्रल वाल्व प्रोलैप्स हृदय की मांसपेशियों के काम पर प्रतिकूल प्रभाव डालते हैं।
तीसरी डिग्री और दूसरी डिग्री के माइट्रल वाल्व प्रोलैप्स हृदय की मांसपेशियों के काम पर प्रतिकूल प्रभाव डालते हैं।
रक्त प्रवाह आलिंद कक्ष के बीच में पहुंचता है, और गंभीर मामलों में यह बाएं आलिंद की दीवारों को छूता है। इससे हृदय कक्ष में खिंचाव होता है और परिणामस्वरूप, हृदय की विफलता का विकास होता है। राज्य निष्क्रियता बर्दाश्त नहीं करता है, लेकिन इसे जल्द से जल्द उठाए जाने की जरूरत है। रोगी को कार्डियक सर्जन से परामर्श की आवश्यकता होती है।
क्या यह हृदय दोष है या नहीं?
परंपरागत रूप से, "हृदय रोग" का अर्थ किसी अंग या बड़े जहाजों में दोष है। इस परिभाषा के अनुसार माइट्रल वॉल्व प्रोलैप्स, हृदय रोग क्या है या नहीं, इस प्रश्न का उत्तर सकारात्मक होना चाहिए। हालांकि, ज्यादातर मामलों में, यह घटना रोगी की भलाई के लिए इतनी महत्वहीन है कि इसे हृदय संबंधी विसंगतियों के रूप में जाना जाता है।
कुछ हृदय रोग विशेषज्ञों का कहना है कि "वाल्व एक दोष का हकदार है," एक एमवीपी के साथ दिल की तुलना एक नाक से की जाती है जिसमें थोड़ा कूबड़ होता है। देखने में दोष मौजूद है, लेकिन जीवन की गुणवत्ता परिलक्षित नहीं होती है। हालांकि, हेमोडायनामिक रूप से महत्वपूर्ण प्रोलैप्स वाले रोगियों के लिए, परिणाम काफी भिन्न हो सकते हैं।
एमवीपी के उच्चारण रूप, जिनका हृदय के काम पर गंभीर प्रभाव पड़ता है, वे हैं वाल्व रोग (माइट्रल अपर्याप्तता)।
आईसीडी कोड 10
1997 में, 10वें संशोधन के रोगों का अंतर्राष्ट्रीय वर्गीकरण पूरे देश में पेश किया गया था। माइट्रल वाल्व प्रोलैप्स ने भी वर्गीकरण में अपना स्थान प्राप्त किया। ICD-10 में कक्षा I में संख्या 34.1 (I34.1) के तहत पैथोलॉजी शामिल है।
लक्षण
पैथोलॉजी के पाठ्यक्रम की नैदानिक तस्वीर पुनरुत्थान की डिग्री, स्वास्थ्य की स्थिति, रोगी की आयु और जीवन शैली पर निर्भर करती है।
तालिका 1. माइट्रल वाल्व प्रोलैप्स के लक्षण और अभिव्यक्तियाँ
| सीने में दर्द | वे भेदी, काटने, खींचने वाले हो सकते हैं। ज्यादातर व्यायाम या तनाव के बाद पाया जाता है |
|---|---|
| साइनस ताल विकार | टैचीकार्डिया और एक्सट्रैसिस्टोल को एक कप कॉफी, भावनात्मक विस्फोट और शारीरिक गतिविधि से उकसाया जा सकता है। अंग के "लुप्त होने", तेज झटके, "रुकावट" की भावना से आगे को बढ़ाव प्रकट किया जा सकता है |
| स्वायत्त शिथिलता | शायद मिचली आ रही है विदेशी शरीरगले में, काम करने की क्षमता का तेजी से नुकसान, नींद की गड़बड़ी। कभी-कभी रोगी पैनिक अटैक की शिकायत करता है |
| शरीर के तापमान में बदलाव | एक छोटे से सबफ़ेब्राइल तापमान की उपस्थिति |
| श्वसन संबंधी विकार | अचानक ऑक्सीजन की आवश्यकता, तेजी से सांस लेना, सांस की तकलीफ का प्रकट होना |
| बेहोशी | घबराहट, तेज बुखार, तनाव या बिना किसी स्पष्ट कारण के हो सकता है |
इतिहास के दौरान पहले से ही एक सक्षम विशेषज्ञ को माइट्रल वाल्व प्रोलैप्स पर संदेह होगा। पुरुषों की तुलना में महिलाओं और बच्चों में लक्षण अधिक सामान्य होते हैं।
अधिकांश मामलों में, पैथोलॉजी लक्षणों के बिना आगे बढ़ती है।
क्या दिल दुखता है?
 कुछ रोगियों का मानना है कि कोई भी हृदय रोग असुविधा की उपस्थिति के साथ होता है।
कुछ रोगियों का मानना है कि कोई भी हृदय रोग असुविधा की उपस्थिति के साथ होता है।
क्या प्रोलैप्स चोट करता है? एक नियम के रूप में, रोगी को छाती में किसी भी सनसनी की शिकायत नहीं होती है। एकल झुनझुनी संभव है, लेकिन शांत अवस्था में उनका व्यावहारिक रूप से पता नहीं चलता है। अपवाद गंभीर माइट्रल वाल्व प्रोलैप्स है जिसमें ग्रेड 2-3 रेगुर्गिटेशन होता है, जिसमें दर्द अधिक बार होता है।
रोगियों के विभिन्न समूहों में विशेषताएं
रोगियों की श्रेणी के आधार पर पैथोलॉजी अलग-अलग तरीकों से आगे बढ़ सकती है। इसके अलावा, कुछ श्रेणियों के रोगियों के लिए, पीएमके अधिक खतरनाक है।
बच्चों में
पैथोलॉजी किसी भी उम्र के बच्चों में पाई जाती है। माइट्रल वॉल्व प्रोलैप्स का कम से कम अक्सर उन बच्चों में निदान किया जाता है जो अभी-अभी पैदा हुए हैं। एक नियम के रूप में, रोग को अन्य संयोजी ऊतक विकृति के साथ जोड़ा जाता है, जिससे एमवीपी के लक्षण दिखाई देते हैं।
तालिका 2. एक बच्चे में आगे को बढ़ाव के माध्यमिक लक्षण
| उपस्थिति विशेषताएं | Arachnodactyly, उच्च कद, अस्थि शरीर, लम्बी धड़ और छोटे अंग, आदि। |
|---|---|
| सिर | लंबे सिर वाला, ऊंचा "गॉथिक" आकाश, कान सामान्य से कम सेट, आदि। |
| आँखें | मायोपिया, नीला सफेद |
| स्तन | अवतलता, बढ़ाव, स्कोलियोसिस |
| त्वचा | पीली, पतली, कमजोर त्वचा, चोट लगने और खरोंचने की संभावना |
| जहाजों | संभवतः वैरिकाज़ नसों |
| जोड़ | बेहद मोबाइल और लचीला |
उपलब्ध आंकड़ों के अनुसार, निदान 89% मामलों में अन्य विकारों के समानांतर होता है। आधे बच्चों में, पैथोलॉजी असंगत विकास का कारण बनती है।
किशोरों
 एमवीपी के प्रकट होने के बारे में सबसे अधिक शिकायतें 12 वर्ष से अधिक उम्र के किशोरों में होती हैं, जबकि अधिकांश रोगी लड़कियां होती हैं।
एमवीपी के प्रकट होने के बारे में सबसे अधिक शिकायतें 12 वर्ष से अधिक उम्र के किशोरों में होती हैं, जबकि अधिकांश रोगी लड़कियां होती हैं।
लक्षणों की उपस्थिति किशोरावस्था की शुरुआत के कारण उत्पन्न होने वाले हार्मोनल पृष्ठभूमि में परिवर्तन से जुड़ी होती है। अक्सर, युवा लोगों में मनो-भावनात्मक विकार और अवसादग्रस्तता की स्थिति होती है। अक्सर, किशोरों में प्रोलैप्स के लिए न केवल एक हृदय रोग विशेषज्ञ, बल्कि एक न्यूरोलॉजिस्ट और एक मनोचिकित्सक की देखरेख की आवश्यकता होती है।
महिलाओं के बीच
एक अन्य जोखिम समूह युवा लड़कियां हैं। हालांकि अक्सर निदान मध्यम आयु में पाया जाता है। निष्पक्ष सेक्स में, पीएमके कुछ मामलों में एस्थेनिक सिंड्रोम, ऑटोनोमिक डिसफंक्शन से जुड़ा होता है।
गर्भवती महिलाओं में
विकृति विज्ञान आरंभिक चरणयदा-कदा पाया जाता है। हालांकि, ज्यादातर मामलों में यह गर्भावस्था के कारण नहीं होता है, बल्कि परीक्षा के दौरान इस वाल्वुलर विशेषता की पहचान के कारण होता है। माइट्रल वाल्व प्रोलैप्स और गर्भावस्था के लिए एक हृदय रोग विशेषज्ञ के साथ एक प्रसूति-स्त्री रोग विशेषज्ञ द्वारा गर्भवती मां के स्वास्थ्य की निगरानी की आवश्यकता होती है। चरण 2-3 के एमवीपी के साथ, regurgitation द्वारा जटिल, एक महिला को व्यक्तिगत सिफारिशें दी जाती हैं। आमतौर पर ऐसे रोगियों को विशेष संस्थानों में देखा जाता है।
यह ईसीजी को कैसे प्रभावित करता है?
इलेक्ट्रोकार्डियोग्राफी हमेशा पैथोलॉजी का पता लगाने की अनुमति नहीं देती है, निदान के लिए मुख्य रूप से इकोकार्डियोग्राफी और हृदय के अल्ट्रासाउंड की सिफारिश की जाती है। ईसीजी पर प्रोलैप्स स्वयं को निम्नानुसार प्रकट कर सकता है:
- एसटी खंड के विस्थापन के बिना बिखरी हुई नकारात्मक टी-तरंगें;
- एसटी खंड के मामूली विस्थापन की पृष्ठभूमि के खिलाफ हाथ, पैर और छाती के बाईं ओर से नकारात्मक टी-तरंगें;
- नकारात्मक टी-तरंगें और एसटी-सेगमेंट उन्नयन;
- लंबे समय तक क्यूटी अंतराल।
कारण
लोग बाद में पैदा होते हैं या "कमाना" आगे को बढ़ा देते हैं। संयोजी ऊतक में myxomatous परिवर्तन के कारण अभी भी निश्चित रूप से ज्ञात नहीं हैं। इस तथ्य को देखते हुए कि एमवीपी को आमतौर पर अन्य विकृति के साथ जोड़ा जाता है, यह संभावना है कि रोग आनुवंशिक रूप से निर्धारित होता है।
यह दोष खतरनाक क्यों है?
एमवीपी व्यावहारिक रूप से जीवन की गुणवत्ता को प्रभावित नहीं करता है, हालांकि, इस निदान के साथ रोगी में अचानक हृदय की मृत्यु का जोखिम 3-5 गुना तक बढ़ जाता है।
तालिका 3. माइट्रल वाल्व प्रोलैप्स: क्या खतरनाक है, परिणाम
| कण्डरा जीवाओं का टूटना | एक स्पष्ट एमवीपी के साथ, वाल्व रखने वाले उपकरण को फाड़ा जा सकता है, जिससे सैश अलग हो जाता है |
|---|---|
| माइट्रल वाल्व अपर्याप्तता | एक्वायर्ड हार्ट डिजीज |
| वाल्व पर फाइब्रिन का जमाव | थ्रोम्बोम्बोलिज़्म का बढ़ा जोखिम |
| अतालता | साइनस (टैचीकार्डिया, ब्रैडीसिस्टोल, आदि) के अलावा कोई भी हृदय ताल |
| सेरेब्रोवास्कुलर पैथोलॉजी | इस्केमिक / रक्तस्रावी स्ट्रोक, क्षणिक इस्केमिक हमलाआदि। |
| अकस्मात ह्रदयघात से म्रत्यु | केवल प्रोलैप्स की पृष्ठभूमि के खिलाफ दिल की विफलता के गंभीर रूपों में |
क्या यह अपने आप गायब हो सकता है?
 कुछ रोगियों को बिना प्रयास के एमवीपी से छुटकारा मिल जाता है। इस सवाल का जवाब देते समय कि क्या माइट्रल वाल्व प्रोलैप्स गायब हो सकता है, एक सकारात्मक उत्तर दिया जाना चाहिए।
कुछ रोगियों को बिना प्रयास के एमवीपी से छुटकारा मिल जाता है। इस सवाल का जवाब देते समय कि क्या माइट्रल वाल्व प्रोलैप्स गायब हो सकता है, एक सकारात्मक उत्तर दिया जाना चाहिए।
बच्चों में इसी तरह के मामले दर्ज किए जाते हैं। पत्रक उम्र के साथ मजबूत होते जाते हैं, और वाल्व सामान्य स्थिति में आ जाता है। हालांकि, ऐसे मामले वयस्कों में भी दर्ज किए जाते हैं।
कैसे प्रबंधित करें?
एमवीपी केवल दुर्लभ मामलों में विशेष चिकित्सा की आवश्यकता होती है। मूल रूप से, किसी उपचार की आवश्यकता नहीं है।
तैयारी
तालिका 4. माइट्रल वाल्व प्रोलैप्स - उपचार, डॉक्टरों द्वारा अनुशंसित दवाएं
लोक उपचार
हर्बल थेरेपी उन दवाओं के सेवन पर आधारित होती है जिनका शामक प्रभाव होता है। इस प्रकार, एक स्पष्ट प्रोलैप्स को रोकना सख्त मना है। इलाज लोक उपचारडॉक्टर से सहमत होना चाहिए। ज्यादातर इस्तेमाल किया: 
- मदरवॉर्ट;
- पुदीना;
- कैमोमाइल;
- peony टिंचर;
- वेलेरियन की मिलावट, आदि।
रोग और उसके उपचार के बारे में समीक्षाओं का अवलोकन
एक स्थापित एमवीपी वाले लोग आमतौर पर बिना किसी प्रतिबंध के रहते हैं और काम करते हैं। अधिकांश प्रोलैप्स को महसूस नहीं करते हैं। समीक्षा रिपोर्ट करती है कि केवल कुछ रोगियों को अप्रिय अभिव्यक्तियों (थकान, सिरदर्द) का अनुभव होता है। इकाइयों को सर्जिकल देखभाल की तलाश करने के लिए मजबूर किया गया था।
प्रभाव
एमवीपी से पीड़ित मरीजों को किस तरह के प्रतिबंधों का सामना करना पड़ता है, हम इस पैराग्राफ में विचार करेंगे।
शारीरिक गतिविधि की सीमा
पीएमके 1 और 2 डिग्री के साथ एक अनपेक्षित रिवर्स करंट के साथ, कोई गतिविधि प्रतिबंध की आवश्यकता नहीं है। कठिन मामलों में, बढ़ी हुई तीव्रता के साथ व्यायाम करने से बचने की सिफारिश की जाती है।
क्या इस बीमारी से बच्चे का जन्म संभव है?
गर्भावस्था के दौरान, कई बार अल्ट्रासाउंड करना सार्थक होता है। यदि अध्ययन के दौरान पिछले डेटा की तुलना में कोई गिरावट नहीं पाई गई, और एमवीपी डिग्री 2 से अधिक नहीं है, तो प्रोलैप्स और प्रसव को जोड़ना खतरनाक नहीं है।
क्या खेल खेलना संभव है?
खेलों के लिए उपयुक्तता निर्धारित करने के लिए, अखिल रूसी सोसायटी ऑफ कार्डियोलॉजी की सिफारिशों का उल्लेख करना आवश्यक है। यह समझने के लिए कि क्या प्रोलैप्स के साथ खेल खेलना संभव है अनुपस्थिति में मदद मिलेगी निम्नलिखित लक्षणऔर विकृति:
- बेहोशी;
- अतालता (होल्टर और ईसीजी निगरानी की आवश्यकता है);
- थ्रोम्बोम्बोलिज़्म;
- आगे को बढ़ाव के कारण परिजनों के बीच घातक परिणाम।
यदि कारकों में से एक पाया जाता है, तो कम तीव्रता वाले खेलों में संलग्न होने की अनुमति है।
एक मामूली रिवर्स करंट के साथ, लेकिन बनाए रखना सामान्य संकेतकहृदय की मांसपेशियों की लय, आकार और आकार, किसी भी प्रतिस्पर्धी विषयों की अनुमति है। इसलिए, आगे को बढ़ाव और खेल काफी संगत हैं।
क्या वे सेना में शामिल होते हैं?
सैन्य उम्र के युवा जिनके पास वाल्वुलर विसंगति है, वे यह सवाल पूछते हैं कि क्या वे माइट्रल वाल्व प्रोलैप्स के साथ सेना में जाते हैं। यदि पैथोलॉजी कार्डियोवैस्कुलर गतिविधि को प्रभावित नहीं करती है नाड़ी तंत्रसेवा के लिए कोई मतभेद नहीं हैं।
उपयोगी वीडियो
आप इस वीडियो से माइट्रल वाल्व प्रोलैप्स के बारे में अधिक जान सकते हैं:
निष्कर्ष
निदान देखकर, एक व्यक्ति सोचता है कि यह क्या है - प्रोलैप्स। 40 वर्षों के बाद, यह विकृति वास्तव में बढ़ सकती है। हालांकि, यह अलग-अलग मामलों में एक वास्तविक खतरा बन गया है।
अक्सर गंभीर लक्षण अपने स्वास्थ्य की स्थिति के बारे में रोगी की भावनाओं का परिणाम होते हैं। माइट्रल वाल्व प्रोलैप्स का इलाज कैसे करें और इसे कैसे रोकें संभावित जटिलताएंहृदय रोग विशेषज्ञ द्वारा निर्धारित।
माइट्रल वाल्व प्रोलैप्स हृदय की संरचना की जन्मजात विशेषताओं में से एक है। यह समझना आसान बनाने के लिए कि इस विशेषता में वास्तव में क्या शामिल है, आइए संक्षेप में हृदय की शारीरिक रचना और शरीर विज्ञान की कुछ बारीकियों पर विचार करें।
तो, हृदय एक पेशीय अंग है, जिसका कार्य शरीर के चारों ओर रक्त पंप करना है। हृदय में दो अटरिया और दो निलय होते हैं। अटरिया और निलय के बीच हृदय के वाल्व, दाईं ओर ट्राइकसपिड (ट्राइकसपिड) और बाईं ओर माइट्रल (बाइसपिड) होते हैं। वाल्व संयोजी ऊतक से बने होते हैं और एक प्रकार के दरवाजे की तरह दिखते हैं जो अटरिया और निलय के बीच के छिद्रों को बंद कर देते हैं ताकि रक्त सही दिशा में चले - सामान्य रूप से, रक्त अटरिया से निलय में चला जाता है, पीछे नहीं होना चाहिए अटरिया में फेंक दो। एट्रियम से वेंट्रिकल (एट्रियल सिस्टोल) में रक्त के निष्कासन के समय, वाल्व खुला होता है, लेकिन जैसे ही सभी रक्त वेंट्रिकल में प्रवेश करते हैं, वाल्व लीफलेट बंद हो जाते हैं, और फिर रक्त को वेंट्रिकल से बाहर निकाल दिया जाता है। फुफ्फुसीय धमनी और महाधमनी (वेंट्रिकुलर सिस्टोल)।
बाएं से दाएं: 1. हृदय का सामान्य डायस्टोल - अटरिया और निलय शिथिल होते हैं; 2. आलिंद सिस्टोल - अटरिया सिकुड़ जाता है, निलय शिथिल हो जाते हैं; 3. वेंट्रिकुलर सिस्टोल - अटरिया शिथिल हो जाता है, निलय सिकुड़ जाता है।
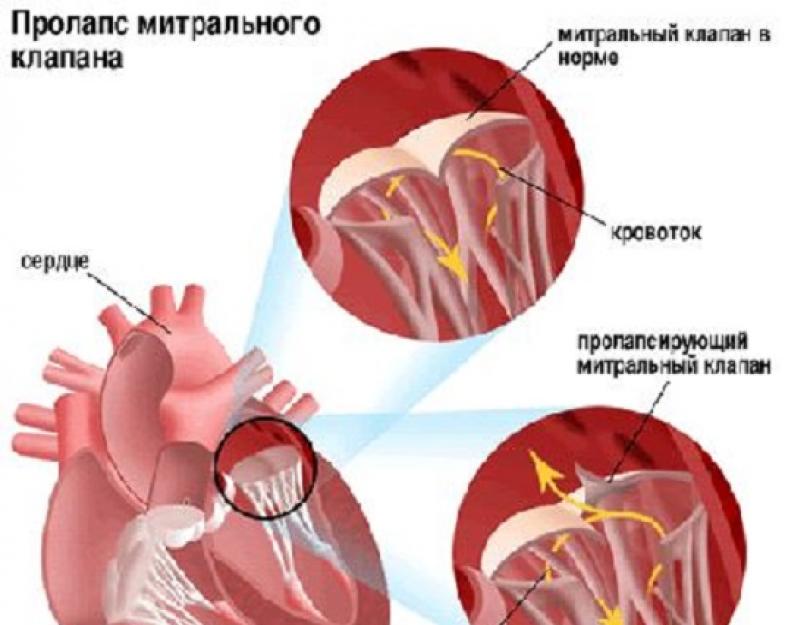
यदि वेंट्रिकल से महाधमनी तक रक्त के निष्कासन की अवधि के दौरान माइट्रल वाल्व के पत्रक पूरी तरह से बंद नहीं होते हैं, तो वे सिस्टोल (संकुचन) के समय बाएं आलिंद की गुहा में इसके आगे को बढ़ाव (sagging) की बात करते हैं। दिल का बायां निचला भाग)।
माइट्रल वाल्व प्रोलैप्स- यह इसकी संयोजी ऊतक संरचना का उल्लंघन है, जिससे वाल्वों का अधूरा बंद हो जाता है, जिसके परिणामस्वरूप रक्त वापस आलिंद (regurgitation) में फेंका जा सकता है। जन्मजात (प्राथमिक) के बीच भेद करें और एंडोकार्डिटिस, मायोकार्डिटिस, कॉर्ड टूटने के साथ छाती का आघात, हृदय दोष, मायोकार्डियल इंफार्क्शन (माध्यमिक) प्रोलैप्स की पृष्ठभूमि के खिलाफ विकसित हुआ। लगभग 20-40% स्वस्थ लोगों में प्राथमिक प्रोलैप्स होता है और ज्यादातर मामलों में हृदय प्रणाली के कार्य को महत्वपूर्ण रूप से प्रभावित नहीं करता है।
आधुनिक चिकित्सा में, प्राथमिक माइट्रल वाल्व प्रोलैप्स को एक गंभीर विकृति की तुलना में हृदय की संरचना की जन्मजात विशेषता के रूप में अधिक माना जाता है, बशर्ते कि यह सकल विकृतियों के साथ संयुक्त न हो और महत्वपूर्ण हेमोडायनामिक गड़बड़ी (हृदय प्रणाली के कार्य) का कारण न हो। )
माइट्रल वाल्व प्रोलैप्स के कारण
नीचे हम प्राथमिक माइट्रल वाल्व प्रोलैप्स के बारे में बात करेंगे, जो हृदय के विकास में छोटी विसंगतियों को संदर्भित करता है। इस विसंगति का कारण क्या हो सकता है? रोग के विकास का मुख्य कारण 111 प्रकार के कोलेजन के संश्लेषण का आनुवंशिक रूप से निर्धारित उल्लंघन है। यह एक प्रोटीन है जो हृदय सहित सभी अंगों में संयोजी ऊतक के निर्माण में भाग लेता है। यदि इसके गठन में गड़बड़ी होती है, तो वाल्व का संयोजी ऊतक "कंकाल" अपनी ताकत खो देता है, वाल्व शिथिल, नरम हो जाता है, और इसलिए बाएं वेंट्रिकल की गुहा में रक्तचाप के लिए पर्याप्त प्रतिरोध प्रदान नहीं कर सकता है, जिससे इसके वाल्व शिथिल हो जाते हैं। बाएं आलिंद में।
गर्भावस्था के दौरान भ्रूण और संयोजी ऊतक के विकास को प्रभावित करने वाले हानिकारक कारकों को भी ध्यान में रखना आवश्यक है - धूम्रपान, शराब, मादक और विषाक्त पदार्थ, व्यावसायिक खतरे, खराब पोषण, तनाव।
माइट्रल वाल्व प्रोलैप्स के लक्षण और संकेत
एक नियम के रूप में, निदान नवजात शिशुओं की नियमित परीक्षा के दौरान स्थापित किया जाता है, जिसमें इकोकार्डियोग्राफी (दिल का अल्ट्रासाउंड) की विधि शामिल है।
 माइट्रल वाल्व प्रोलैप्स को हृदय के डॉपलर अल्ट्रासाउंड द्वारा निर्धारित रेगुर्गिटेशन (रक्त का उल्टा रिफ्लक्स) की डिग्री के अनुसार वर्गीकृत किया जाता है। निम्नलिखित डिग्री प्रतिष्ठित हैं:
माइट्रल वाल्व प्रोलैप्स को हृदय के डॉपलर अल्ट्रासाउंड द्वारा निर्धारित रेगुर्गिटेशन (रक्त का उल्टा रिफ्लक्स) की डिग्री के अनुसार वर्गीकृत किया जाता है। निम्नलिखित डिग्री प्रतिष्ठित हैं:
- 1 डिग्री- बाएं आलिंद में रक्त का उल्टा प्रवाह वाल्व क्यूप्स के स्तर पर रहता है;
- 2 डिग्री- रक्त प्रवाह आलिंद के आधे हिस्से में लौट आता है;
- 3 डिग्री- रक्त का उल्टा भाटा पूरे आलिंद को भर देता है।
यदि रोगी को जन्मजात आगे को बढ़ाव है, तो एक नियम के रूप में, regurgitation महत्वहीन (ग्रेड 1) है, या यह बिल्कुल भी नहीं है। यदि वाल्व प्रोलैप्स माध्यमिक है, तो हेमोडायनामिक रूप से महत्वपूर्ण पुनरुत्थान विकसित हो सकता है, क्योंकि एट्रियम में रक्त की वापसी से हृदय और फेफड़ों के कार्यों पर नकारात्मक प्रभाव पड़ता है।
regurgitation के बिना आगे को बढ़ाव के लिए नैदानिक लक्षणगुम। दिल के विकास में अन्य छोटी विसंगतियों (अतिरिक्त कॉर्ड, ओपन ओवल विंडो) की तरह, इस बीमारी का संदेह केवल बच्चे की नियमित जांच और एक ईसीएचओ-केजी के आधार पर ही किया जा सकता है, जिसके दौरान हाल के वर्ष 1 माह की आयु के सभी बच्चों की परीक्षा की एक अनिवार्य विधि है।
यदि रोग regurgitation के साथ है, तो मनो-भावनात्मक या शारीरिक तनाव के साथ, हृदय के क्षेत्र में फैलने वाले दर्द की शिकायत, हृदय के काम में रुकावट की अनुभूति, हृदय की "लुप्त होती" की भावना, की कमी सांस, हवा की कमी की भावना प्रकट हो सकती है। चूंकि हृदय की गतिविधि और स्वायत्त तंत्रिका तंत्र (आंतरिक अंगों के कार्यों के लिए जिम्मेदार तंत्रिका तंत्र का हिस्सा) का अटूट संबंध है, रोगी चक्कर आना, बेहोशी, मतली, "गले में गांठ" से परेशान हो सकता है। थकान, प्रेरणाहीन कमजोरी, अत्यधिक पसीना आना, क्षिप्रहृदयता (धड़कन), तापमान में मामूली वृद्धि। ये सभी वानस्पतिक संकट के लक्षण हैं, जो विशेष रूप से किशोरावस्था में प्रोलैप्स वाले बच्चे में उच्चारित होते हैं, जब तेजी से विकासऔर शरीर में हार्मोनल परिवर्तन।
दुर्लभ मामलों में, जब ग्रेड 3 का पुनरुत्थान देखा जाता है, तो उपरोक्त शिकायतें हृदय और फेफड़ों के कामकाज में हेमोडायनामिक विकारों की अभिव्यक्तियों के साथ होती हैं - सामान्य घरेलू गतिविधि के दौरान दिल में दर्द और सांस की तकलीफ, चलना, सीढ़ियाँ चढ़ना, कारण इन अंगों में रक्त का ठहराव। इसके अलावा शायद ही कभी, कार्डियक अतालता शामिल हो सकती है - साइनस टैचीकार्डिया, अलिंद फिब्रिलेशन और स्पंदन, अलिंद और वेंट्रिकुलर एक्सट्रैसिस्टोल, शॉर्ट पीक्यू सिंड्रोम। यह याद रखना चाहिए कि कभी-कभी regurgitation प्रगति कर सकता है, अर्थात, आगे को बढ़ाव की डिग्री बढ़ जाती है।
माइट्रल वाल्व प्रोलैप्स का निदान
निदान किस पर आधारित है? बच्चे की नैदानिक जांच के दौरान भी माइट्रल वॉल्व प्रोलैप्स का संदेह हो सकता है। छोटे बच्चों में, आगे को बढ़ाव के साथ गर्भनाल और वंक्षण हर्नियाडिसप्लेसिया कूल्हे के जोड़(जन्मजात उदात्तता और कूल्हे की अव्यवस्था)। बच्चों और किशोरों की जांच करते समय, रोगी की उपस्थिति ध्यान आकर्षित करती है - लंबी, लंबी उंगलियां, लंबे अंग, रोग संबंधी संयुक्त गतिशीलता, रीढ़ की वक्रता, छाती की विकृति।
ऑस्केल्टेशन (सुनने) के दौरान, या तो अलग-अलग सिस्टोलिक बड़बड़ाहट और क्लिक सुनाई देते हैं (कण्डरा जीवा के तनाव के कारण जब वाल्व बंद होने के समय आगे बढ़ता है), या उनमें से एक संयोजन।
डॉपलर अध्ययन के साथ मुख्य निदान पद्धति इकोकार्डियोग्राफी (दिल का अल्ट्रासाउंड) है (यह आपको एक प्रतिध्वनि प्रदर्शित करने की अनुमति देता है - चलती रक्त संरचनाओं से एक संकेत)। प्रत्यक्ष अल्ट्रासाउंड आपको वाल्व प्रोलैप्स की उपस्थिति और इसकी शिथिलता की डिग्री का आकलन करने की अनुमति देता है, और डॉपलर पुनरुत्थान की उपस्थिति और डिग्री का पता लगाता है।
इसके अलावा, ताल और चालन गड़बड़ी (कार्डियक अतालता) को निर्धारित करने के लिए एक ईसीजी और दैनिक ईसीजी निगरानी की आवश्यकता होती है।
यह निर्धारित करने के लिए छाती गुहा का एक्स-रे करने के लिए भी दिखाया गया है कि क्या हृदय की छाया व्यास में फैली हुई है और क्या फेफड़ों के जहाजों में रक्त का ठहराव है, जो हृदय की विफलता के विकास का संकेत दे सकता है।
यदि आवश्यक हो, तो लोड के साथ परीक्षण निर्धारित किए जाते हैं (ट्रेडमिल परीक्षण - ट्रेडमिल पर चलना, साइकिल एर्गोमेट्री)।
माइट्रल वाल्व प्रोलैप्स उपचार
इस घटना में कि माइट्रल वाल्व प्रोलैप्स नैदानिक लक्षणों की उपस्थिति के साथ नहीं है, रोगी को निर्धारित नहीं किया जाता है दवाई से उपचार. अस्पताल में भर्ती होने की भी आवश्यकता नहीं है। एक वार्षिक ईसीएचओ-केजी के साथ हृदय रोग विशेषज्ञ द्वारा कई पुनर्स्थापनात्मक उपायों और अवलोकन के कार्यान्वयन को दिखाया गया है।
सामान्य सुदृढ़ीकरण उपायों में शामिल हैं: अच्छा पोषण, काम का एक तर्कसंगत शासन और पर्याप्त नींद के साथ आराम, ताजी हवा में चलना, शरीर का सामान्य सख्त होना, मध्यम व्यायाम (डॉक्टर द्वारा अनुमत)।
वनस्पति की अभिव्यक्तियों के साथ - संवहनी डाइस्टोनिया ( वनस्पति संकट) रीढ़ की हड्डी की मालिश, फिजियोथेरेपी अभ्यास, मैग्नीशियम की तैयारी के साथ वैद्युतकणसंचलन कॉलर क्षेत्र. हर्बल शामक तैयारी (मदरवॉर्ट, वेलेरियन, ऋषि, नागफनी, मेंहदी), साथ ही साथ दवाएं जो हृदय की मांसपेशियों (मैग्नेरोट, कार्निटाइन, राइबोक्सिन, पैनांगिन) और विटामिन के पोषण में सुधार करती हैं।
दिल में रुकावट की स्पष्ट संवेदनाओं के साथ, और इससे भी अधिक ईसीजी द्वारा पुष्टि की गई ताल गड़बड़ी के साथ, एड्रेनोब्लॉकर्स निर्धारित हैं (कार्वेडिलोल, बिसोप्रोलोल, एटेनोलोल, एनाप्रिलिन, आदि)
दुर्लभ मामलों में (दिल की विफलता, अतालता, प्रगतिशील माइट्रल वाल्व अपर्याप्तता के विकास के साथ), प्रोलैप्स का सर्जिकल सुधार किया जा सकता है। प्रति शल्य चिकित्सा के तरीकेउपचारों में वाल्व पर रिस्टोरेटिव ऑपरेशन (इसकी लटकती हुई लीफलेट को सिलाई करना, स्ट्रेच्ड कॉर्ड को छोटा करना) या कृत्रिम वाल्व के साथ कृत्रिम वाल्व को बदलना शामिल है। शल्य चिकित्साइस विकृति के अनुकूल पाठ्यक्रम के कारण पृथक जन्मजात प्रोलैप्स का उपयोग शायद ही कभी किया जाता है।
माइट्रल वाल्व प्रोलैप्स की जटिलताओं
क्या जटिलताएं संभव हैं? इस तथ्य के बावजूद कि ज्यादातर मामलों में माइट्रल वाल्व प्रोलैप्स मामूली पुनरुत्थान के साथ होता है, जिसे विशेष चिकित्सा की आवश्यकता नहीं होती है, फिर भी जटिलताओं का खतरा होता है। जटिलताएं काफी दुर्लभ हैं (केवल 2-4%) और इसमें निम्नलिखित जीवन-धमकाने वाली स्थितियां शामिल हैं जिनके लिए एक विशेष अस्पताल में उपचार की आवश्यकता होती है:
- तीव्र माइट्रल अपर्याप्तता- एक ऐसी स्थिति जो आमतौर पर छाती में चोट लगने की स्थिति में टेंडन कॉर्ड के अलग होने के परिणामस्वरूप होती है। यह एक "लटकने" वाल्व के गठन की विशेषता है, अर्थात, वाल्व को जीवा द्वारा नहीं रखा जाता है, और इसके वाल्व अपने कार्यों को किए बिना मुक्त गति में होते हैं। चिकित्सकीय रूप से, फुफ्फुसीय एडिमा की एक तस्वीर दिखाई देती है - आराम से सांस की गंभीर कमी, खासकर जब झूठ बोलना; मजबूर बैठने की स्थिति (ऑर्थोपनिया), बुदबुदाती सांस लेना; फेफड़ों में कंजेस्टिव रेज़।
- जीवाणु अन्तर्हृद्शोथ- एक रोग जिसमें सूक्ष्मजीव हृदय की भीतरी दीवार पर बस जाते हैं, मानव शरीर में संक्रमण के स्रोत से रक्त में टूट जाते हैं। सबसे अधिक बार, बच्चों में गले में खराश के बाद हृदय वाल्व को नुकसान के साथ एंडोकार्टिटिस विकसित होता है, और प्रारंभिक रूप से परिवर्तित वाल्व की उपस्थिति इस बीमारी के विकास में एक अतिरिक्त कारक के रूप में काम कर सकती है। संक्रमण के दो से तीन सप्ताह बाद, रोगी को बार-बार बुखार आता है, ठंड लगती है, दाने हो सकते हैं, तिल्ली बढ़ सकती है, सायनोसिस (त्वचा का नीला रंग) हो सकता है। यह गंभीर रोग, जो हृदय दोष के विकास की ओर जाता है, हृदय प्रणाली के बिगड़ा कार्यों के साथ हृदय के वाल्वों का स्थूल विरूपण। बैक्टीरियल एंडोकार्टिटिस की रोकथाम संक्रमण के तीव्र और जीर्ण foci की समय पर स्वच्छता है (दांतेदार दांत, ऊपरी श्वसन पथ के रोग - अंग - एडेनोइड, टॉन्सिल की पुरानी सूजन), साथ ही दांत निकालने, टॉन्सिल जैसी प्रक्रियाओं के लिए रोगनिरोधी एंटीबायोटिक्स। निष्कासन।
- अकस्मात ह्रदयघात से म्रत्यु- एक दुर्जेय जटिलता, जाहिरा तौर पर, अज्ञातहेतुक (अचानक, कारणहीन) वेंट्रिकुलर फाइब्रिलेशन की घटना से, जो घातक अतालता को संदर्भित करता है।
माइट्रल वाल्व प्रोलैप्स के लिए पूर्वानुमान
जीवन के लिए पूर्वानुमान अनुकूल है। जटिलताएं शायद ही कभी विकसित होती हैं, और रोगी के जीवन की गुणवत्ता प्रभावित नहीं होती है। हालांकि, रोगी को कुछ खेलों (कूदना, कराटे) के साथ-साथ उन व्यवसायों में भी contraindicated है जो अधिभार का कारण बनते हैं कार्डियो-वैस्कुलर सिस्टम के(गोताखोर, पायलट)।
सैन्य सेवा के संबंध में, यह कहा जा सकता है कि, आदेशों के अनुसार, सैन्य चिकित्सा आयोग में प्रत्येक रोगी के लिए सैन्य सेवा के लिए फिटनेस व्यक्तिगत रूप से तय की जाती है। इसलिए, यदि किसी युवक को माइट्रल वाल्व प्रोलैप्स बिना रेगर्जेटेशन के या पहली डिग्री के रिगर्जेटेशन के साथ है, तो रोगी सेवा के लिए फिट है। यदि दूसरी डिग्री का पुनरुत्थान होता है, तो रोगी सशर्त रूप से फिट होता है (उसे मयूर काल में नहीं बुलाया जाएगा)। तीसरी डिग्री के पुनरुत्थान की उपस्थिति में, ताल की गड़बड़ी या 11 और उससे अधिक के कार्यात्मक वर्ग के दिल की विफलता, सैन्य सेवा को contraindicated है। इस प्रकार, सबसे अधिक बार एक अनुकूल पाठ्यक्रम के साथ माइट्रल वाल्व प्रोलैप्स वाला रोगी और जटिलताओं की अनुपस्थिति में सेना में सेवा कर सकता है।
चिकित्सक सज़ीकिना ओ.यू.
माइट्रल वाल्व प्रोलैप्स एक विकृति है जिसमें हृदय के बाएं वेंट्रिकल और बाएं आलिंद के बीच स्थित वाल्व का कार्य बिगड़ा हुआ है। बाएं वेंट्रिकल के संकुचन के दौरान प्रोलैप्स की उपस्थिति में, एक या दोनों वाल्व लीफलेट फैल जाते हैं और एक रिवर्स रक्त प्रवाह होता है (विकृति की गंभीरता इस रिवर्स प्रवाह के परिमाण पर निर्भर करती है)।
| आईसीडी -10 | आई34.1 |
|---|---|
| आईसीडी-9 | 394.0, 424.0 |
| OMIM | 157700 |
| रोग | 8303 |
| मेडलाइन प्लस | 000180 |
| ई-मेडिसिन | उभरना/316 |
| जाल | D008945 |
सामान्य जानकारी
माइट्रल वाल्व दो संयोजी ऊतक प्लेट होते हैं जो हृदय के बाईं ओर एट्रियम और वेंट्रिकल के बीच स्थित होते हैं। यह वाल्व:
- वेंट्रिकुलर संकुचन के दौरान होने वाले बाएं आलिंद में रक्त के रिवर्स प्रवाह (regurgitation) को रोकता है;
- अंडाकार आकार में भिन्न होता है, व्यास में आकार 17 से 33 मिमी तक होता है, और अनुदैर्ध्य 23 - 37 मिमी होता है;
- एक पूर्वकाल और पीछे के क्यूप्स होते हैं, जबकि पूर्वकाल एक बेहतर विकसित होता है (जब वेंट्रिकल सिकुड़ता है, यह बाएं शिरापरक वलय की ओर झुकता है और, पीछे के पुच्छ के साथ, इस रिंग को बंद कर देता है, और जब वेंट्रिकल आराम करता है, तो यह महाधमनी के उद्घाटन को बंद कर देता है। , इंटरवेंट्रिकुलर सेप्टम से सटे)।
माइट्रल वाल्व का पश्च पत्रक पूर्वकाल पत्रक की तुलना में चौड़ा होता है। पश्च वाल्व के हिस्सों की संख्या और चौड़ाई में भिन्नताएं आम हैं - इसे पार्श्व, मध्य और औसत दर्जे का कोट्टल्स (सबसे लंबा मध्य भाग) में विभाजित किया जा सकता है।
स्थान और जीवाओं की संख्या में बदलाव संभव है।
आलिंद संकुचन के दौरान, वाल्व खुला होता है और इस समय रक्त निलय में प्रवेश करता है। जब वेंट्रिकल रक्त से भर जाता है, तो वाल्व बंद हो जाता है, वेंट्रिकल सिकुड़ जाता है और रक्त को महाधमनी में धकेल देता है।
हृदय की मांसपेशियों में परिवर्तन के साथ या संयोजी ऊतक के कुछ विकृति के साथ, माइट्रल वाल्व की संरचना में गड़बड़ी होती है, जिसके परिणामस्वरूप, जब वेंट्रिकल सिकुड़ता है, तो वाल्व लीफलेट बाएं आलिंद की गुहा में झुकते हैं, गुजरते हुए भाग रक्त जो वेंट्रिकल में वापस प्रवेश कर गया है।
पैथोलॉजी को पहली बार 1887 में कफर और बोरबिलन द्वारा एक सहायक घटना के रूप में वर्णित किया गया था (दिल को सुनते समय प्रकट), मध्य-सिस्टोलिक क्लिक (क्लिक) के रूप में प्रकट होता है, जो रक्त के निष्कासन से जुड़ा नहीं होता है।
1892 में, ग्रिफ़िथ ने एपिकल लेट सिस्टोलिक बड़बड़ाहट और माइट्रल रिगर्जेटेशन के बीच एक संबंध की पहचान की।
केवल संकेतित ध्वनि लक्षणों वाले रोगियों की एंजियोग्राफिक परीक्षा के दौरान देर से शोर और सिस्टोलिक क्लिक के कारण की पहचान करना संभव था (1963-1968 में जे। बार्लो एट अल द्वारा किया गया)। परीक्षा आयोजित करने वाले विशेषज्ञों ने पाया कि इस रोगसूचकता के साथ, बाएं वेंट्रिकल के सिस्टोल के दौरान, बाएं आलिंद की गुहा में माइट्रल वाल्व क्यूप्स की एक तरह की शिथिलता होती है। सिस्टोलिक बड़बड़ाहट और क्लिक के साथ माइट्रल वाल्व लीफलेट्स के गुब्बारे के आकार के विरूपण का पहचाना गया संयोजन, जो कि विशेषता इलेक्ट्रोकार्डियोग्राफिक अभिव्यक्तियों के साथ है, को लेखकों द्वारा ऑस्कुलेटरी-इलेक्ट्रोकार्डियोग्राफिक सिंड्रोम के रूप में नामित किया गया था। आगे के शोध की प्रक्रिया में, इस सिंड्रोम को क्लिक सिंड्रोम, फ्लैपिंग वाल्व सिंड्रोम, क्लिक एंड नॉइज़ सिंड्रोम, बार्लो सिंड्रोम, एंगल सिंड्रोम आदि कहा जाने लगा।
सबसे आम शब्द "माइट्रल वाल्व प्रोलैप्स" का इस्तेमाल सबसे पहले जे क्रिली ने किया था।
यद्यपि यह आम तौर पर स्वीकार किया जाता है कि युवा लोगों में माइट्रल वाल्व प्रोलैप्स सबसे अधिक बार होता है, फ्रामिंघम स्टडी (चिकित्सा के इतिहास में सबसे लंबा महामारी विज्ञान अध्ययन, जो 65 वर्षों तक रहता है) के डेटा से पता चलता है कि इस विकार की घटनाओं में कोई महत्वपूर्ण अंतर नहीं है। विभिन्न आयु वर्ग और लिंग के लोगों में .. इस अध्ययन के अनुसार, यह विकृति 2.4% लोगों में होती है।
बच्चों में पता चला आगे को बढ़ाव की आवृत्ति 2-16% है (इसकी पहचान की विधि के आधार पर)। नवजात शिशुओं में, यह शायद ही कभी मनाया जाता है, अधिक बार यह 7-15 वर्षों में पाया जाता है। 10 साल तक, पैथोलॉजी दोनों लिंगों के बच्चों में समान रूप से देखी जाती है, लेकिन 10 साल बाद लड़कियों में यह अधिक बार पाया जाता है (2: 1)।
बच्चों में कार्डियक पैथोलॉजी की उपस्थिति में, 10-23% मामलों में प्रोलैप्स का पता लगाया जाता है (संयोजी ऊतक के वंशानुगत रोगों में उच्च मूल्य देखे जाते हैं)।
यह स्थापित किया गया है कि रक्त की एक छोटी वापसी (regurgitation) के साथ, हृदय की यह सबसे आम वाल्वुलर विकृति किसी भी तरह से प्रकट नहीं होती है, एक अच्छा रोग का निदान है और उपचार की आवश्यकता नहीं है। रक्त के एक महत्वपूर्ण बैकफ्लो के साथ, आगे को बढ़ाव खतरनाक हो सकता है और इसकी आवश्यकता होती है शल्य चिकित्सा संबंधी व्यवधान, जैसा कि कुछ रोगियों में जटिलताएं विकसित होती हैं (दिल की विफलता, जीवाओं का टूटना, संक्रामक अन्तर्हृद्शोथ, माइट्रल क्यूप्स में myxomatous परिवर्तन के साथ थ्रोम्बोइम्बोलिज्म)।
फार्म
माइट्रल वाल्व प्रोलैप्स हो सकता है:
- मुख्य। संयोजी ऊतक की कमजोरी के साथ जुड़ा हुआ है जो जन्मजात संयोजी ऊतक रोगों के साथ होता है और अक्सर आनुवंशिक रूप से संचरित होता है। पैथोलॉजी के इस रूप के साथ, माइट्रल वाल्व लीफलेट्स को बढ़ाया जाता है, और लीफलेट को धारण करने वाले जीवा को लंबा किया जाता है। इन उल्लंघनों के परिणामस्वरूप, जब वाल्व बंद हो जाता है, तो पत्रक बाहर निकल जाते हैं और कसकर बंद नहीं हो सकते। ज्यादातर मामलों में जन्मजात आगे को बढ़ाव दिल के कामकाज को प्रभावित नहीं करता है, लेकिन अक्सर वनस्पति-संवहनी डाइस्टोनिया के साथ जोड़ा जाता है - लक्षणों का कारण जो रोगी हृदय रोगविज्ञान (उरोस्थि के पीछे आवधिक कार्यात्मक दर्द, हृदय ताल गड़बड़ी) से जोड़ते हैं।
- माध्यमिक (अधिग्रहित)। यह विभिन्न हृदय रोगों के साथ विकसित होता है जो वाल्व क्यूप्स या कॉर्ड की संरचना के उल्लंघन का कारण बनते हैं। कई मामलों में, आमवाती हृदय रोग द्वारा प्रोलैप्स को उकसाया जाता है ( सूजन की बीमारीएक संक्रामक-एलर्जी प्रकृति के संयोजी ऊतक), अविभाजित संयोजी ऊतक डिसप्लेसिया, एहलर्स-डानलोस और मार्फन रोग ( आनुवंशिक रोगमाइट्रल वॉल्व प्रोलैप्स के द्वितीयक रूप में नाइट्रोग्लिसरीन लेने के बाद गुजरने वाला दर्द, हृदय के काम में रुकावट, व्यायाम के बाद सांस लेने में तकलीफ और अन्य लक्षण देखे जाते हैं। छाती की चोट के परिणामस्वरूप कार्डियक कॉर्ड के टूटने के मामले में, आपातकालीन चिकित्सा देखभाल की आवश्यकता होती है (टूटना एक खांसी के साथ होता है, जिसके दौरान झागदार गुलाबी थूक अलग हो जाता है)।
ऑस्केल्टेशन के दौरान शोर की उपस्थिति / अनुपस्थिति के आधार पर प्राथमिक प्रोलैप्स को इसमें विभाजित किया गया है:
- "म्यूट" रूप, जिसमें लक्षण अनुपस्थित या कम होते हैं, शोर और प्रोलैप्स के लिए विशिष्ट "क्लिक" सुनाई नहीं देते हैं। केवल इकोकार्डियोग्राफी द्वारा पता लगाया गया।
- ऑस्कुलेटरी फॉर्म, जो, जब गुदाभ्रंश होता है, विशेषता ऑस्कुलेटरी और फोनोकार्डियोग्राफिक "क्लिक्स" और शोर द्वारा प्रकट होता है।
वाल्वों के विक्षेपण की गंभीरता के आधार पर, माइट्रल वाल्व प्रोलैप्स को अलग किया जाता है:
- मैं डिग्री - सैश 3-6 मिमी झुकता है;
- II डिग्री - 9 मिमी तक का विक्षेपण होता है;
- III डिग्री - सैश 9 मिमी से अधिक झुकते हैं।
पुनरुत्थान की उपस्थिति और इसकी गंभीरता की डिग्री को अलग से ध्यान में रखा जाता है:
- मैं डिग्री - regurgitation थोड़ा व्यक्त किया जाता है;
- II डिग्री - मध्यम रूप से उच्चारित regurgitation मनाया जाता है;
- III डिग्री - एक स्पष्ट पुनरुत्थान है;
- IV डिग्री - regurgitation गंभीर रूप में व्यक्त किया जाता है।
विकास के कारण
माइट्रल वाल्व क्यूप्स के फलाव (प्रोलैप्स) का कारण वाल्वुलर संरचनाओं और इंट्राकार्डियक तंत्रिका तंतुओं का myxomatous अध: पतन है।
वाल्व पत्रक में मायक्सोमैटस परिवर्तनों का सटीक कारण आमतौर पर अपरिचित रहता है, लेकिन चूंकि इस विकृति को अक्सर वंशानुगत संयोजी ऊतक डिसप्लेसिया (मारफान, एहलर्स-डानलोस सिंड्रोम, छाती की विकृतियों, आदि में मनाया जाता है) के साथ जोड़ा जाता है, इसकी आनुवंशिक स्थिति मान ली जाती है। .
रेशेदार परत के फैलाना घावों, कोलेजन और लोचदार फाइबर के विनाश और विखंडन, बाह्य मैट्रिक्स में ग्लाइकोसामिनोग्लाइकेन्स (पॉलीसेकेराइड) के संचय में वृद्धि से मायक्सोमेटस परिवर्तन प्रकट होते हैं। इसके अलावा, प्रोलैप्स वाले वॉल्व लीफलेट्स में टाइप III कोलेजन अधिक मात्रा में पाया जाता है। इन कारकों की उपस्थिति में, संयोजी ऊतक का घनत्व कम हो जाता है और वेंट्रिकल के संकुचित होने पर वाल्व फैल जाते हैं।
उम्र के साथ, myxomatous अध: पतन बढ़ जाता है, इसलिए 40 वर्ष की आयु के बाद लोगों में माइट्रल वाल्व लीफलेट्स के वेध और जीवा के टूटने का खतरा बढ़ जाता है।
कार्यात्मक घटनाओं के साथ माइट्रल वाल्व लीफलेट्स का आगे बढ़ना हो सकता है:
- बाएं वेंट्रिकल के मायोकार्डियम की सिकुड़न और छूट का क्षेत्रीय उल्लंघन (निचला बेसल हाइपोकिनेसिया, जो गति की सीमा में एक मजबूर कमी है);
- असामान्य संकुचन (बाएं वेंट्रिकल की लंबी धुरी का अपर्याप्त संकुचन);
- बाएं वेंट्रिकल की पूर्वकाल की दीवार का समय से पहले छूटना, आदि।
कार्यात्मक विकार भड़काऊ और अपक्षयी परिवर्तनों (मायोकार्डिटिस के साथ विकसित होने, उत्तेजना के अतुल्यकालिकता और आवेगों के प्रवाहकत्त्व, हृदय ताल गड़बड़ी, आदि) के परिणाम हैं, सबवेल्वुलर संरचनाओं और मनो-भावनात्मक विचलन के स्वायत्त संक्रमण के विकार हैं।
किशोरों में, बाएं निलय की शिथिलता का कारण बिगड़ा हुआ रक्त प्रवाह हो सकता है, जो छोटी कोरोनरी धमनियों के फाइब्रोमस्कुलर डिसप्लेसिया और बाईं परिधि की धमनी की स्थलाकृतिक विसंगतियों के कारण होता है।
प्रोलैप्स इलेक्ट्रोलाइट विकारों की पृष्ठभूमि के खिलाफ हो सकता है, जो अंतरालीय मैग्नीशियम की कमी के साथ होता है (वाल्व पत्रक में दोषपूर्ण कोलेजन फाइब्रोब्लास्ट के उत्पादन को प्रभावित करता है और गंभीर नैदानिक अभिव्यक्तियों की विशेषता है)।
ज्यादातर मामलों में, वाल्वों के आगे बढ़ने का कारण माना जाता है:
- माइट्रल वाल्व संरचनाओं की जन्मजात संयोजी ऊतक अपर्याप्तता;
- वाल्वुलर तंत्र की मामूली शारीरिक विसंगतियाँ;
- माइट्रल वाल्व फ़ंक्शन के न्यूरोवैगेटिव विनियमन के विकार।
प्राथमिक आगे को बढ़ाव स्वतंत्र है वंशानुगत सिंड्रोम, जो फाइब्रिलोजेनेसिस (कोलेजन फाइबर के उत्पादन की प्रक्रिया) के जन्मजात विकार के परिणामस्वरूप विकसित हुआ। संयोजी ऊतक के जन्मजात विकारों की पृष्ठभूमि के खिलाफ विकसित होने वाली पृथक विसंगतियों के एक समूह को संदर्भित करता है।
माध्यमिक माइट्रल वाल्व प्रोलैप्स दुर्लभ है, तब होता है जब:
- आमवाती माइट्रल वाल्व रोग जो एक परिणाम के रूप में विकसित होता है जीवाण्विक संक्रमण(खसरा, स्कार्लेट ज्वर, विभिन्न प्रकार के टॉन्सिलाइटिस आदि के साथ)।
- एबस्टीन की विसंगति, जो एक दुर्लभ जन्मजात हृदय रोग है (सभी मामलों का 1%)।
- पैपिलरी मांसपेशियों को रक्त की आपूर्ति का उल्लंघन (सदमे के साथ होता है, कोरोनरी धमनियों का एथेरोस्क्लेरोसिस, गंभीर एनीमिया, बाईं कोरोनरी धमनी की विसंगतियाँ, कोरोनराइटिस)।
- लोचदार स्यूडोक्सैन्थोमा, जो लोचदार ऊतक को नुकसान से जुड़ी एक दुर्लभ प्रणालीगत बीमारी है।
- मार्फन सिंड्रोम एक ऑटोसोमल प्रमुख बीमारी है जो संयोजी ऊतक के वंशानुगत विकृति के समूह से संबंधित है। यह जीन के उत्परिवर्तन के कारण होता है जो फाइब्रिलिन -1 ग्लाइकोप्रोटीन के संश्लेषण के लिए कोड करता है। यह लक्षणों की गंभीरता की अलग-अलग डिग्री में भिन्न होता है।
- एहलर्स-डनलो सिंड्रोम संयोजी ऊतक का एक वंशानुगत प्रणालीगत रोग है, जो टाइप III कोलेजन के संश्लेषण में एक दोष से जुड़ा है। विशिष्ट उत्परिवर्तन के आधार पर, सिंड्रोम की गंभीरता हल्के से जीवन-धमकी तक भिन्न होती है।
- अंतर्गर्भाशयी विकास के अंतिम तिमाही में भ्रूण पर विषाक्त पदार्थों का प्रभाव।
- इस्केमिक हृदय रोग, जो कोरोनरी धमनियों को नुकसान के परिणामस्वरूप मायोकार्डियम को रक्त की आपूर्ति के पूर्ण या सापेक्ष उल्लंघन की विशेषता है।
- हाइपरट्रॉफिक ऑब्सट्रक्टिव कार्डियोमायोपैथी एक ऑटोसोमल प्रमुख बीमारी है जिसकी विशेषता बाएं और कभी-कभी दाएं वेंट्रिकल की दीवार का मोटा होना है। सबसे अधिक बार, असममित अतिवृद्धि देखी जाती है, साथ में इंटरवेंट्रिकुलर सेप्टम का घाव होता है। बानगीरोग एक अराजक (गलत) व्यवस्था है मांसपेशी फाइबरमायोकार्डियम आधे मामलों में, परिवर्तन का पता चला है सिस्टोलिक दबावबाएं वेंट्रिकल के बहिर्वाह पथ में (कुछ मामलों में, दाएं वेंट्रिकल)।
- आट्रीयल सेप्टल दोष। यह दूसरी सबसे आम जन्मजात हृदय रोग है। पट में एक छेद की उपस्थिति से प्रकट होता है जो दाएं और बाएं आलिंद को अलग करता है, जिससे बाएं से दाएं रक्त का निर्वहन होता है (एक असामान्य घटना जिसमें रक्त का सामान्य परिसंचरण परेशान होता है)।
- वनस्पति संवहनी डाइस्टोनिया (सोमाटोफॉर्म ऑटोनोमिक डिसफंक्शन या न्यूरोकिरकुलर डिस्टोनिया)। लक्षणों का यह परिसर हृदय प्रणाली के स्वायत्त शिथिलता का परिणाम है, जो रोगों में होता है अंतःस्त्रावी प्रणालीया केंद्रीय तंत्रिका तंत्र, संचार विकारों के साथ, हृदय की क्षति, तनाव और मानसिक विकार. पहली अभिव्यक्ति आमतौर पर किशोरावस्था में शरीर में हार्मोनल परिवर्तनों के कारण देखी जाती है। यह हर समय मौजूद हो सकता है या केवल तनावपूर्ण स्थितियों में ही प्रकट हो सकता है।
- सीने में चोट आदि।
रोगजनन
माइट्रल वाल्व के पत्रक तीन-परत संयोजी ऊतक संरचनाएं हैं जो फाइब्रोमस्कुलर रिंग से जुड़ी होती हैं और इसमें शामिल होते हैं:
- रेशेदार परत (घने कोलेजन से मिलकर बनता है और लगातार कण्डरा जीवा में जारी रहता है);
- स्पंजी परत (कोलेजन फाइबर की एक छोटी मात्रा और प्रोटीयोग्लाइकेन्स, इलास्टिन और संयोजी ऊतक कोशिकाओं की एक बड़ी मात्रा से मिलकर बनता है (वाल्व के सामने के किनारों का निर्माण करता है));
- फाइब्रोइलास्टिक परत।
आम तौर पर, माइट्रल वाल्व लीफलेट पतली, लचीली संरचनाएं होती हैं जो डायस्टोल के दौरान माइट्रल वाल्व के उद्घाटन के माध्यम से बहने वाले रक्त के प्रभाव में या सिस्टोल के दौरान माइट्रल वाल्व एनलस और पैपिलरी मांसपेशियों के संकुचन के प्रभाव में स्वतंत्र रूप से चलती हैं।
डायस्टोल के दौरान, बाएं एट्रियोवेंट्रिकुलर वाल्व खुलता है और महाधमनी शंकु बंद हो जाता है (महाधमनी में रक्त की निकासी को रोका जाता है), और सिस्टोल के दौरान, माइट्रल वाल्व लीफलेट एट्रियोवेंट्रिकुलर वाल्व लीफलेट्स के गाढ़े हिस्से के साथ बंद हो जाते हैं।
माइट्रल वाल्व की संरचना की व्यक्तिगत विशेषताएं हैं, जो पूरे हृदय की विभिन्न संरचनाओं से जुड़ी हैं और आदर्श के रूप हैं (संकीर्ण और लंबे दिलों के लिए, माइट्रल वाल्व का एक सरल डिजाइन विशेषता है, और संक्षेप में और चौड़े वाले यह जटिल है)।
एक साधारण डिजाइन के साथ, रेशेदार अंगूठी पतली होती है, एक छोटी परिधि (6-9 सेमी) के साथ, 2-3 छोटे वाल्व और 2-3 पैपिलरी मांसपेशियां होती हैं, जिनमें से 10 टेंडन कॉर्ड तक वाल्व तक फैल जाते हैं। जीवाएं लगभग बाहर शाखा नहीं करती हैं और मुख्य रूप से वाल्वों के हाशिये से जुड़ी होती हैं।
एक जटिल संरचना को एनलस फाइब्रोसस (लगभग 15 सेमी), 4-5 क्यूप्स, और 4-6 बहु-सिर वाली पैपिलरी मांसपेशियों की एक बड़ी परिधि की विशेषता है। टेंडन कॉर्ड (20 से 30 तक) कई धागों में शाखा करते हैं जो वाल्व के किनारे और शरीर के साथ-साथ रेशेदार रिंग से जुड़े होते हैं।
माइट्रल वाल्व प्रोलैप्स में रूपात्मक परिवर्तन वाल्व लीफलेट की म्यूकोसल परत की वृद्धि से प्रकट होते हैं। म्यूकोसल परत के तंतु रेशेदार परत में प्रवेश करते हैं और इसकी अखंडता का उल्लंघन करते हैं (इस मामले में, जीवाओं के बीच स्थित वाल्व खंड प्रभावित होते हैं)। नतीजतन, वाल्व पत्रक शिथिल हो जाते हैं और बाएं वेंट्रिकल के सिस्टोल के दौरान बाएं आलिंद की ओर गुंबद के आकार का फ्लेक्स होता है।
बहुत कम बार, वाल्वों के गुंबद के आकार का मेहराब जीवाओं को लंबा करने या कमजोर कॉर्डल तंत्र के साथ होता है।
सेकेंडरी प्रोलैप्स में, धनुषाकार पत्रक की निचली सतह का स्थानीय फाइब्रोइलास्टिक मोटा होना और इसकी आंतरिक परतों का ऊतकीय संरक्षण सबसे अधिक विशेषता है।
पैथोलॉजी के प्राथमिक और माध्यमिक दोनों रूपों में माइट्रल वाल्व के पूर्वकाल पत्रक का आगे बढ़ना पश्च पत्रक को नुकसान की तुलना में कम आम है।
प्राथमिक प्रोलैप्स में रूपात्मक परिवर्तन माइट्रल लीफलेट्स के myxomatous अध: पतन की प्रक्रिया है। Myxomatous अध: पतन में सूजन का कोई संकेत नहीं है और यह फाइब्रिलर कोलेजन और संयोजी ऊतक के लोचदार संरचनाओं के सामान्य आर्किटेक्चर के विनाश और नुकसान की आनुवंशिक रूप से निर्धारित प्रक्रिया है, जो एसिड म्यूकोपॉलीसेकेराइड के संचय के साथ है। इस अध: पतन के विकास का आधार टाइप III कोलेजन के संश्लेषण में एक वंशानुगत जैव रासायनिक दोष है, जो कोलेजन फाइबर के आणविक संगठन के स्तर में कमी की ओर जाता है।
रेशेदार परत मुख्य रूप से प्रभावित होती है - इसकी पतली और असंततता देखी जाती है, एक साथ ढीली स्पंजी परत का मोटा होना और वाल्वों की यांत्रिक शक्ति में कमी।
कुछ मामलों में, myxomatous अध: पतन के साथ कण्डरा जीवाओं का टूटना और टूटना, माइट्रल एनलस और महाधमनी जड़ का विस्तार, और महाधमनी और ट्राइकसपिड वाल्वों को नुकसान होता है।
माइट्रल अपर्याप्तता की अनुपस्थिति में बाएं वेंट्रिकल का सिकुड़ा कार्य नहीं बदलता है, लेकिन वनस्पति विकारों के कारण, एक हाइपरकिनेटिक कार्डियक सिंड्रोम हो सकता है (दिल की आवाज़ बढ़ जाती है, सिस्टोलिक इजेक्शन शोर मनाया जाता है, कैरोटिड धमनियों का एक अलग स्पंदन, मध्यम सिस्टोलिक उच्च रक्तचाप)।
माइट्रल अपर्याप्तता की उपस्थिति में, मायोकार्डियल सिकुड़न कम हो जाती है।
70% में प्राथमिक माइट्रल वाल्व प्रोलैप्स बॉर्डरलाइन पल्मोनरी हाइपरटेंशन के साथ होता है, जो लंबे समय तक दौड़ने और खेल खेलने के दौरान सही हाइपोकॉन्ड्रिअम में दर्द की उपस्थिति में संदिग्ध है। के कारण होता है:
- छोटे वृत्त की उच्च संवहनी प्रतिक्रियाशीलता;
- हाइपरकिनेटिक कार्डियक सिंड्रोम (छोटे सर्कल के सापेक्ष हाइपरवोल्मिया और फुफ्फुसीय वाहिकाओं से खराब शिरापरक बहिर्वाह का कारण बनता है)।
शारीरिक धमनी हाइपोटेंशन की प्रवृत्ति भी है।
सीमा रेखा फुफ्फुसीय उच्च रक्तचाप के पाठ्यक्रम का पूर्वानुमान अनुकूल है, लेकिन माइट्रल अपर्याप्तता की उपस्थिति में, सीमा रेखा फुफ्फुसीय उच्च रक्तचाप उच्च फुफ्फुसीय उच्च रक्तचाप में बदल सकता है।
लक्षण
माइट्रल वाल्व प्रोलैप्स के लक्षण न्यूनतम (20-40% मामलों में, बिल्कुल नहीं) से लेकर महत्वपूर्ण तक भिन्न होते हैं। लक्षणों की गंभीरता हृदय के संयोजी ऊतक डिसप्लेसिया की डिग्री, स्वायत्त और न्यूरोसाइकिएट्रिक असामान्यताओं की उपस्थिति पर निर्भर करती है।
संयोजी ऊतक डिस्प्लेसिया मार्करों में शामिल हैं:
- निकट दृष्टि दोष;
- सपाट पैर;
- दैहिक शरीर का प्रकार;
- उच्च विकास;
- कम पोषण;
- खराब मांसपेशियों का विकास;
- छोटे जोड़ों का बढ़ा हुआ विस्तार;
- आसन विकार।
चिकित्सकीय रूप से, बच्चों में माइट्रल वाल्व प्रोलैप्स स्वयं प्रकट हो सकता है:
- में पहचाना गया प्रारंभिक अवस्थालिगामेंटस और मस्कुलोस्केलेटल सिस्टम के संयोजी ऊतक संरचनाओं के डिसप्लास्टिक विकास के संकेत (हिप डिसप्लेसिया, गर्भनाल और वंक्षण हर्निया शामिल हैं)।
- करने की प्रवृत्ति जुकाम(अक्सर गले में खराश, क्रोनिक टॉन्सिलिटिस)।
20-60% रोगियों में किसी भी व्यक्तिपरक लक्षण की अनुपस्थिति में, 82-100% मामलों में, न्यूरोकिर्युलेटरी डिस्टोनिया के गैर-विशिष्ट लक्षणों का पता लगाया जाता है।
माइट्रल वाल्व प्रोलैप्स की मुख्य नैदानिक अभिव्यक्तियाँ हैं:
- कार्डियक सिंड्रोम, वनस्पति अभिव्यक्तियों के साथ (हृदय के क्षेत्र में दर्द की अवधि जो हृदय के काम में परिवर्तन से जुड़ी नहीं है, जो भावनात्मक तनाव के दौरान होती है, शारीरिक गतिविधि, हाइपोथर्मिया और चरित्र में एनजाइना पेक्टोरिस जैसा दिखता है)।
- दिल के काम में धड़कन और रुकावट (16-79% मामलों में देखा गया)। तचीकार्डिया (तेजी से दिल की धड़कन), "रुकावट", "लुप्त होती" को विषयगत रूप से महसूस किया जाता है। एक्सट्रैसिस्टोल और टैचीकार्डिया को लैबिलिटी की विशेषता है और यह उत्तेजना, शारीरिक गतिविधि, चाय, कॉफी पीने के कारण होता है। सबसे अधिक बार, साइनस टैचीकार्डिया, पैरॉक्सिस्मल और गैर-पैरॉक्सिस्मल सुप्रावेंट्रिकुलर टैचीकार्डिया, सुप्रावेंट्रिकुलर और वेंट्रिकुलर एक्सट्रैसिस्टोल का पता लगाया जाता है, शायद ही कभी साइनस, पैरासिस्टोल, अलिंद फिब्रिलेशन और स्पंदन का पता लगाया जाता है, डब्ल्यूपीडब्ल्यू सिंड्रोम. ज्यादातर मामलों में वेंट्रिकुलर अतालता जीवन के लिए खतरा पैदा नहीं करती है।
- हाइपरवेंटिलेशन सिंड्रोम (श्वसन विनियमन प्रणाली में उल्लंघन)।
- स्वायत्त संकट (आतंक के हमले), जो एक गैर-मिरगी प्रकृति की पैरॉक्सिस्मल स्थितियां हैं और बहुरूपी स्वायत्त विकारों की विशेषता है। अनायास या स्थितिजन्य रूप से होता है, जीवन के लिए खतरे या मजबूत शारीरिक तनाव से जुड़ा नहीं होता है।
- बेहोशी (अचानक अल्पकालिक चेतना का नुकसान, मांसपेशियों की टोन के नुकसान के साथ)।
- थर्मोरेग्यूलेशन विकार।
32-98% रोगियों में, छाती के बाईं ओर दर्द (कार्डियाल्जिया) हृदय की धमनियों को नुकसान से जुड़ा नहीं है। अनायास होता है, अधिक काम और तनाव से जुड़ा हो सकता है, वैलोकॉर्डिन, कोरवालोल, वैलिडोल लेने से बंद हो जाता है, या अपने आप दूर हो जाता है। संभवतः स्वायत्त तंत्रिका तंत्र की शिथिलता से उकसाया गया।
महिलाओं में माइट्रल वाल्व प्रोलैप्स (मतली, "गले में गांठ", अत्यधिक पसीना, बेहोशी और संकट) के नैदानिक लक्षण अधिक आम हैं।
51-76% रोगियों में, समय-समय पर सिरदर्द के आवर्ती हमलों का पता लगाया जाता है, जो प्रकृति में तनाव सिरदर्द जैसा होता है। सिर के दोनों हिस्से प्रभावित होते हैं, मौसम में बदलाव और मनोवैज्ञानिक कारकों से दर्द होता है। 11-51% को माइग्रेन का दर्द होता है।
ज्यादातर मामलों में, सांस की तकलीफ, थकान और कमजोरी और हेमोडायनामिक गड़बड़ी की गंभीरता और व्यायाम सहिष्णुता के बीच कोई संबंध नहीं है। ये लक्षण कंकाल विकृति से जुड़े नहीं हैं (एक मनोविश्लेषक मूल है)।
सांस की तकलीफ आईट्रोजेनिक हो सकती है या हाइपरवेंटिलेशन सिंड्रोम से जुड़ी हो सकती है (फेफड़ों में परिवर्तन अनुपस्थित हैं)।
20 - 28% में, क्यूटी अंतराल का विस्तार होता है। यह आमतौर पर स्पर्शोन्मुख होता है, लेकिन अगर बच्चों में माइट्रल वाल्व प्रोलैप्स लंबे क्यूटी सिंड्रोम और सिंकोप के साथ होता है, तो जीवन के लिए खतरा अतालता विकसित होने की संभावना निर्धारित की जानी चाहिए।
माइट्रल वाल्व प्रोलैप्स के सहायक लक्षण हैं:
- पृथक क्लिक (क्लिक) जो बाएं वेंट्रिकल द्वारा रक्त के निष्कासन से जुड़े नहीं हैं और मेसोसिस्टोल या लेट सिस्टोल के दौरान पाए जाते हैं;
- देर से सिस्टोलिक बड़बड़ाहट के साथ क्लिकों का संयोजन;
- पृथक देर से सिस्टोलिक बड़बड़ाहट;
- होलोसिस्टोलिक बड़बड़ाहट।
पृथक सिस्टोलिक क्लिकों की उत्पत्ति जीवाओं के अत्यधिक तनाव से जुड़ी होती है, जिसमें माइट्रल वाल्व लीफलेट्स के बाएं आलिंद की गुहा में अधिकतम विक्षेपण और एट्रियोवेंट्रिकुलर लीफलेट्स का अचानक उभार होता है।
क्लिक कर सकते हैं:
- एकल और एकाधिक हो;
- लगातार या क्षणिक रूप से सुना जा सकता है;
- शरीर की स्थिति में परिवर्तन के साथ इसकी तीव्रता को बदलें (में वृद्धि) ऊर्ध्वाधर स्थितिऔर लेटने पर कमजोर या गायब हो जाते हैं)।
क्लिक आमतौर पर दिल के शीर्ष पर या वी बिंदु पर सुनाई देते हैं, ज्यादातर मामलों में उन्हें दिल की सीमाओं से परे नहीं किया जाता है, वे मात्रा में दूसरी हृदय ध्वनि से अधिक नहीं होते हैं।
माइट्रल वाल्व प्रोलैप्स वाले रोगियों में, कैटेकोलामाइन (एड्रेनालाईन और नॉरपेनेफ्रिन अंश) का उत्सर्जन बढ़ जाता है, दिन के दौरान चरम वृद्धि के साथ, और रात में कैटेकोलामाइन का उत्पादन कम हो जाता है।
अवसादग्रस्तता की स्थिति, सेनेस्टोपैथी, हाइपोकॉन्ड्रिअकल अनुभव, एस्थेनिक लक्षण जटिल (उज्ज्वल प्रकाश के प्रति असहिष्णुता, तेज आवाज, बढ़ी हुई व्याकुलता) अक्सर देखे जाते हैं।
गर्भावस्था में माइट्रल वाल्व प्रोलैप्स
माइट्रल वाल्व प्रोलैप्स हृदय की एक सामान्य विकृति है, जिसका पता गर्भवती महिलाओं की अनिवार्य परीक्षा के दौरान लगाया जाता है।
गर्भावस्था के दौरान 1 डिग्री के माइट्रल वाल्व प्रोलैप्स अनुकूल रूप से आगे बढ़ते हैं और घट सकते हैं, क्योंकि इस अवधि के दौरान कार्डियक आउटपुट बढ़ता है और परिधीय संवहनी प्रतिरोध कम हो जाता है। इसी समय, गर्भवती महिलाओं में, कार्डियक अतालता (पैरॉक्सिस्मल टैचीकार्डिया, वेंट्रिकुलर एक्सट्रैसिस्टोल) का अधिक बार पता लगाया जाता है। ग्रेड 1 प्रोलैप्स के साथ, प्रसव स्वाभाविक रूप से होता है।
माइट्रल वाल्व प्रोलैप्स के साथ रेगुर्गिटेशन और दूसरी डिग्री के प्रोलैप्स के साथ, गर्भवती मां को गर्भावस्था की पूरी अवधि के लिए मनाया जाना चाहिए।
दवा उपचार केवल असाधारण मामलों में किया जाता है (अतालता और हेमोडायनामिक गड़बड़ी की उच्च संभावना के साथ मध्यम या गंभीर डिग्री)।
गर्भावस्था के दौरान माइट्रल वाल्व प्रोलैप्स वाली महिला की सिफारिश की जाती है:
- बचना चिरकालिक संपर्कगर्मी या सर्दी, लंबे समय तक भरे हुए कमरे में न रहना;
- एक गतिहीन जीवन शैली का नेतृत्व न करें (लंबे समय तक बैठने की स्थिति से श्रोणि में रक्त का ठहराव होता है);
- एक झुकी हुई स्थिति में आराम करें।
निदान
माइट्रल वाल्व प्रोलैप्स के निदान में शामिल हैं:
- चिकित्सा इतिहास और पारिवारिक इतिहास की जांच।
- दिल का ऑस्कल्टेशन (सुनना), जो आपको सिस्टोलिक क्लिक (क्लिक) और लेट सिस्टोलिक बड़बड़ाहट का पता लगाने की अनुमति देता है। यदि आपको सिस्टोलिक क्लिकों की उपस्थिति पर संदेह है, तो थोड़ा सा शारीरिक परिश्रम (स्क्वाट्स) के बाद खड़े होने की स्थिति में सुनना होता है। वयस्क रोगियों में, एक एमाइल नाइट्राइट इनहेलेशन परीक्षण किया जा सकता है।
- इकोकार्डियोग्राफी मुख्य नैदानिक विधि है जो लीफलेट प्रोलैप्स का पता लगाने की अनुमति देती है (केवल पैरास्टर्नल अनुदैर्ध्य स्थिति का उपयोग किया जाता है, जिसमें से इकोकार्डियोग्राफिक परीक्षा शुरू होती है), रिगर्जेटेशन की डिग्री, और वाल्व लीफलेट्स में मायक्सोमेटस परिवर्तनों की उपस्थिति। 10% मामलों में, यह उन रोगियों में माइट्रल वाल्व प्रोलैप्स का पता लगाने की अनुमति देता है जिनके पास व्यक्तिपरक शिकायतें और प्रोलैप्स के गुदाभ्रंश लक्षण नहीं हैं। एक विशिष्ट इकोकार्डियोग्राफिक संकेत मध्य, अंत में, या पूरे सिस्टोल में बाएं आलिंद की गुहा में पत्रक की शिथिलता है। शिथिलता की गहराई को वर्तमान में विशेष रूप से ध्यान में नहीं रखा गया है (पुनरुत्थान की डिग्री की उपस्थिति या गंभीरता पर इसकी प्रत्यक्ष निर्भरता और हृदय ताल विकार की प्रकृति अनुपस्थित है)। हमारे देश में, कई डॉक्टर 1980 के वर्गीकरण पर ध्यान केंद्रित करना जारी रखते हैं, जो माइट्रल वाल्व प्रोलैप्स को प्रोलैप्स की गहराई के आधार पर डिग्री में विभाजित करता है।
- इलेक्ट्रोकार्डियोग्राफी, जो आपको वेंट्रिकुलर कॉम्प्लेक्स, हृदय ताल और चालन गड़बड़ी के अंतिम भाग में परिवर्तन की पहचान करने की अनुमति देती है।
- एक्स-रे, जो आपको माइट्रल रेगुर्गिटेशन की उपस्थिति निर्धारित करने की अनुमति देता है (इसकी अनुपस्थिति में, हृदय की छाया और उसके व्यक्तिगत कक्षों का कोई विस्तार नहीं होता है)।
- फोनोकार्डियोग्राफी, जो ऑस्केल्टेशन के दौरान माइट्रल वाल्व प्रोलैप्स की श्रव्य ध्वनि घटना का दस्तावेजीकरण करती है (ग्राफिक पंजीकरण विधि कान द्वारा ध्वनि कंपन की संवेदी धारणा को प्रतिस्थापित नहीं करती है, इसलिए ऑस्केल्टेशन को प्राथमिकता दी जाती है)। कुछ मामलों में, सिस्टोल के चरण संकेतकों की संरचना का विश्लेषण करने के लिए फोनोकार्डियोग्राफी का उपयोग किया जाता है।
चूंकि पृथक सिस्टोलिक क्लिक माइट्रल वाल्व प्रोलैप्स (अलिंद या वेंट्रिकुलर सेप्टल एन्यूरिज्म, ट्राइकसपिड वाल्व प्रोलैप्स, और प्लुरोपेरिकार्डियल आसंजनों के साथ मनाया गया) का एक विशिष्ट ऑस्केलेटरी संकेत नहीं है, इसलिए विभेदक निदान आवश्यक है।
देर से सिस्टोलिक क्लिक बाईं ओर लापरवाह स्थिति में बेहतर ढंग से सुनाई देते हैं, वलसाल्वा परीक्षण के दौरान तेज हो जाते हैं। गहरी सांस लेने के दौरान सिस्टोलिक बड़बड़ाहट की प्रकृति बदल सकती है, यह सबसे स्पष्ट रूप से एक ईमानदार स्थिति में शारीरिक परिश्रम के बाद पता चला है।
लगभग 15% मामलों में एक पृथक देर से सिस्टोलिक बड़बड़ाहट होती है, जो हृदय के शीर्ष पर सुनाई देती है और एक्सिलरी क्षेत्र में आयोजित की जाती है। यह द्वितीय स्वर तक जारी है, यह किसी न किसी, "स्क्रैपिंग" चरित्र से अलग है, यह बाईं ओर झूठ बोलने पर बेहतर परिभाषित होता है। यह माइट्रल वाल्व प्रोलैप्स का पैथोग्नोमोनिक संकेत नहीं है (बाएं वेंट्रिकल के प्रतिरोधी घावों के साथ गुदाभ्रंश हो सकता है)।
होलोसिस्टोलिक बड़बड़ाहट, जो कुछ मामलों में प्राथमिक प्रोलैप्स के साथ प्रकट होती है, माइट्रल रिगर्जिटेशन की उपस्थिति का प्रमाण है (यह एक्सिलरी क्षेत्र में किया जाता है, पूरे सिस्टोल पर कब्जा कर लेता है और शरीर की स्थिति में बदलाव के साथ लगभग नहीं बदलता है, साथ बढ़ता है वलसाल्वा युद्धाभ्यास)।
कॉर्ड या लीफलेट के कंपन के कारण वैकल्पिक अभिव्यक्तियाँ "स्क्वीक्स" होती हैं (अधिक बार सुना जाता है जब सिस्टोलिक क्लिक को अलग-अलग क्लिकों की तुलना में शोर के साथ जोड़ा जाता है)।
बचपन और किशोरावस्था में माइट्रल वाल्व प्रोलैप्स को बाएं वेंट्रिकल के तेजी से भरने के चरण में III टोन के रूप में सुना जा सकता है, लेकिन इस स्वर का कोई नैदानिक मूल्य नहीं है (पतले बच्चों में इसे पैथोलॉजी की अनुपस्थिति में सुना जा सकता है)।
इलाज
माइट्रल वाल्व प्रोलैप्स का उपचार पैथोलॉजी की गंभीरता पर निर्भर करता है।
व्यक्तिपरक शिकायतों की अनुपस्थिति में 1 डिग्री के माइट्रल वाल्व प्रोलैप्स को उपचार की आवश्यकता नहीं होती है। शारीरिक शिक्षा पर कोई प्रतिबंध नहीं है, लेकिन पेशेवर खेलों की सिफारिश नहीं की जाती है। चूंकि माइट्रल वाल्व प्रोलैप्स 1 डिग्री के पुनरुत्थान के साथ रक्त परिसंचरण में रोग परिवर्तन का कारण नहीं बनता है, पैथोलॉजी की इस डिग्री की उपस्थिति में, केवल भारोत्तोलन और वजन प्रशिक्षण को contraindicated है।
दूसरी डिग्री के माइट्रल वाल्व प्रोलैप्स नैदानिक अभिव्यक्तियों के साथ हो सकते हैं, इसलिए रोगसूचक का उपयोग करना संभव है दवा से इलाज. शारीरिक शिक्षा और खेल की अनुमति है, लेकिन हृदय रोग विशेषज्ञ परामर्श के दौरान रोगी के लिए इष्टतम भार का चयन करता है।
दूसरी डिग्री के माइट्रल वाल्व प्रोलैप्स को दूसरी डिग्री के पुनरुत्थान के साथ नियमित निगरानी की आवश्यकता होती है, और व्यक्तिगत रूप से चयनित उपचार में संचार विफलता, अतालता और बेहोशी के मामलों की उपस्थिति में।
तीसरी डिग्री के माइट्रल वाल्व प्रोलैप्स हृदय की संरचना में गंभीर परिवर्तन (बाएं आलिंद की गुहा का विस्तार, वेंट्रिकुलर दीवारों का मोटा होना, संचार प्रणाली के कामकाज में असामान्य परिवर्तनों की उपस्थिति) से प्रकट होता है, जो नेतृत्व करते हैं माइट्रल वाल्व अपर्याप्तता और हृदय ताल गड़बड़ी के लिए। यह डिग्रीपैथोलॉजी में सर्जिकल हस्तक्षेप की आवश्यकता होती है - वाल्व लीफलेट्स या उसके प्रोस्थेटिक्स का टांका लगाना। खेल को contraindicated है - शारीरिक शिक्षा के बजाय, रोगियों को फिजियोथेरेपी चिकित्सक द्वारा चुने गए विशेष जिमनास्टिक अभ्यास चुनने की सलाह दी जाती है।
रोगसूचक उपचार के साथ, माइट्रल वाल्व प्रोलैप्स वाले रोगियों को निम्नलिखित दवाएं निर्धारित की जाती हैं:
- समूह बी, पीपी के विटामिन;
- टैचीकार्डिया, बीटा-ब्लॉकर्स (एटेनोलोल, प्रोप्रानोलोल, आदि) के साथ, जो दिल की धड़कन को खत्म करते हैं और कोलेजन संश्लेषण को सकारात्मक रूप से प्रभावित करते हैं;
- वनस्पति-संवहनी डाइस्टोनिया के नैदानिक अभिव्यक्तियों के साथ - अनुकूलन (एलेउथेरोकोकस तैयारी, जीन्सेंग, आदि) और मैग्नीशियम युक्त तैयारी (मैग्ने-बी 6, आदि)।
उपचार में, मनोचिकित्सा विधियों का भी उपयोग किया जाता है जो भावनात्मक तनाव को कम करते हैं और विकृति विज्ञान के लक्षणों की अभिव्यक्ति को समाप्त करते हैं। शामक जलसेक (मदरवॉर्ट, वेलेरियन रूट, नागफनी का जलसेक) लेने की सिफारिश की जाती है।
वनस्पति-डायस्टोनिक विकारों के साथ, एक्यूपंक्चर और जल प्रक्रियाओं का उपयोग किया जाता है।
माइट्रल वाल्व प्रोलैप्स वाले सभी रोगियों की सिफारिश की जाती है:
- शराब और तंबाकू छोड़ दो;
- नियमित रूप से, दिन में कम से कम आधे घंटे, अत्यधिक शारीरिक गतिविधि को सीमित करते हुए, शारीरिक गतिविधि में संलग्न हों;
- नींद का कार्यक्रम रखें।
एक बच्चे में पाया गया माइट्रल वाल्व प्रोलैप्स उम्र के साथ अपने आप गायब हो सकता है।
यदि रोगी के पास नहीं है तो माइट्रल वाल्व प्रोलैप्स और खेल संगत हैं:
- चेतना के नुकसान के एपिसोड;
- अचानक और लगातार कार्डियक अतालता (दैनिक ईसीजी निगरानी का उपयोग करके निर्धारित);
- माइट्रल रेगुर्गिटेशन (डॉप्लरोग्राफी के साथ दिल के अल्ट्रासाउंड के परिणामों से निर्धारित);
- हृदय की सिकुड़न में कमी (हृदय के अल्ट्रासाउंड द्वारा निर्धारित);
- पिछले थ्रोम्बोम्बोलिज़्म;
- माइट्रल वाल्व प्रोलैप्स के निदान वाले रिश्तेदारों में अचानक मृत्यु का पारिवारिक इतिहास।
प्रोलैप्स की उपस्थिति में सैन्य सेवा के लिए उपयुक्तता वाल्व विक्षेपण की डिग्री पर निर्भर नहीं करती है, लेकिन वाल्वुलर तंत्र की कार्यक्षमता पर, यानी रक्त की मात्रा जो वाल्व बाएं आलिंद में वापस जाती है। युवा लोगों को सेना में ग्रेड 1-2 माइट्रल वाल्व प्रोलैप्स के साथ रक्त वापसी के बिना या ग्रेड 1 रेगुर्गिटेशन के साथ ले जाया जाता है। सैन्य सेवा को दूसरी डिग्री के प्रोलैप्स के साथ दूसरी डिग्री के ऊपर regurgitation के साथ, या बिगड़ा हुआ चालन और अतालता की उपस्थिति में contraindicated है।
त्रुटि मिली? इसे चुनें और क्लिक करें Ctrl+Enterप्रिंट संस्करण
हृदय दोष- ये हृदय की संरचना में परिवर्तन हैं जो इसके कार्य में गड़बड़ी पैदा करते हैं। इनमें हृदय की दीवार, निलय और अटरिया, वाल्व या बाहर जाने वाले जहाजों में दोष शामिल हैं। हृदय दोष खतरनाक होते हैं क्योंकि वे हृदय की मांसपेशियों के साथ-साथ फेफड़ों और अन्य अंगों में भी खराब परिसंचरण का कारण बन सकते हैं और जीवन-धमकी देने वाली जटिलताओं का कारण बन सकते हैं।
हृदय दोष को 2 बड़े समूहों में बांटा गया है।
- जन्मजात हृदय दोष
- एक्वायर्ड हार्ट डिफेक्ट
ऐसा माना जाता है कि 1% बच्चे एक दोष के साथ पैदा होते हैं। रूस में, यह सालाना 20,000 लोगों की राशि है। लेकिन इन आँकड़ों में हमें उन मामलों को जोड़ना होगा जब जन्म दोषकई वर्षों के बाद पता चला। सबसे आम समस्या एक वेंट्रिकुलर सेप्टल दोष है, जो सभी मामलों में 14% है। ऐसा होता है कि एक ही समय में नवजात शिशु के हृदय में कई दोष एक साथ पाए जाते हैं, जो आमतौर पर एक साथ होते हैं। उदाहरण के लिए, हृदय दोष वाले सभी नवजात शिशुओं में फैलोट का टेट्रालॉजी लगभग 6.5% है।
एक्वायर्ड वाइसजन्म के बाद दिखाई देते हैं। वे चोटों, भारी भार या बीमारियों का परिणाम हो सकते हैं: गठिया, मायोकार्डिटिस, एथेरोस्क्लेरोसिस। विभिन्न अधिग्रहित दोषों के विकास का सबसे आम कारण गठिया है - सभी मामलों का 89%।
एक्वायर्ड हार्ट डिफेक्ट काफी सामान्य घटना है। ऐसा मत सोचो कि वे केवल बुढ़ापे में दिखाई देते हैं। एक बड़ा अनुपात 10-20 साल की उम्र में आता है। लेकिन फिर भी सबसे खतरनाक दौर 50 के बाद का होता है। बुढ़ापे में 4-5% लोग इस समस्या से पीड़ित होते हैं।
पिछली बीमारियों के बाद, मुख्य रूप से हृदय वाल्व का उल्लंघन होता है, जो रक्त की गति को सही दिशा में सुनिश्चित करता है और इसे वापस लौटने से रोकता है। सबसे अधिक बार, माइट्रल वाल्व के साथ समस्याएं उत्पन्न होती हैं, जो बाएं आलिंद और बाएं वेंट्रिकल के बीच स्थित है - 50-75%। जोखिम समूह में दूसरे स्थान पर महाधमनी वाल्व है, जो बाएं वेंट्रिकल और महाधमनी के बीच स्थित है - 20%। 5% मामलों में फुफ्फुसीय और ट्राइकसपिड वाल्व होते हैं।
आधुनिक चिकित्सा में स्थिति को ठीक करने की क्षमता है, लेकिन पूर्ण इलाज के लिए सर्जरी आवश्यक है। दवा भलाई में सुधार कर सकती है, लेकिन विकार के कारण को समाप्त नहीं करेगी।
दिल का एनाटॉमी
यह समझने के लिए कि कौन से परिवर्तन हृदय रोग का कारण बनते हैं, आपको अंग की संरचना और उसके कार्य की विशेषताओं को जानना होगा।हृदय- एक अथक पंप जो बिना रुके हमारे शरीर के चारों ओर रक्त पंप करता है। यह अंग एक मुट्ठी के आकार का है, एक शंकु के आकार का है और इसका वजन लगभग 300 ग्राम है। हृदय लंबाई में दो हिस्सों में विभाजित है, दाएं और बाएं। प्रत्येक आधे के ऊपरी हिस्से पर अटरिया और निचले हिस्से पर निलय का कब्जा होता है। इस प्रकार, हृदय में चार कक्ष होते हैं।
ऑक्सीजन-गरीब रक्त अंगों से आता है ह्रदय का एक भाग. यह रक्त के एक हिस्से को दाएं वेंट्रिकल में सिकुड़ता और पंप करता है। और वह इसे एक शक्तिशाली धक्का के साथ फेफड़ों में भेजता है। यह तो शुरुआत है पल्मोनरी परिसंचरणकीवर्ड: दायां वेंट्रिकल, फेफड़े, बाएं आलिंद।
फेफड़ों के एल्वियोली में, रक्त ऑक्सीजन से समृद्ध होता है और बाएं आलिंद में वापस आ जाता है। माइट्रल वाल्व के माध्यम से, यह बाएं वेंट्रिकल में प्रवेश करता है, और इससे धमनियों के माध्यम से अंगों तक जाता है। यह तो शुरुआत है प्रणालीगत संचलन:बाएं वेंट्रिकल, अंग, दायां अलिंद।
पहली और मुख्य शर्तहृदय का ठीक से काम करना: अंगों द्वारा उपयोग किए जाने वाले ऑक्सीजन के बिना रक्त और फेफड़ों में ऑक्सीजन युक्त रक्त का मिश्रण नहीं होना चाहिए। इसके लिए, दाएं और बाएं हिस्सों को आम तौर पर कसकर अलग किया जाता है।
दूसरी शर्तए: रक्त केवल एक दिशा में चलना चाहिए। यह वाल्व द्वारा प्रदान किया जाता है जो रक्त को "एक कदम पीछे" लेने की अनुमति नहीं देते हैं।
दिल किस चीज का बना होता है
हृदय का कार्य रक्त को सिकोड़ना और बाहर निकालना है। हृदय की विशेष संरचना इसे प्रति मिनट 5 लीटर रक्त पंप करने में मदद करती है। यह शरीर की संरचना से सुगम होता है।
हृदय की तीन परतें होती हैं।
- पेरीकार्डियम -संयोजी ऊतक के बाहरी दो-परत बैग। बाहरी और भीतरी परत के बीच थोड़ी मात्रा में द्रव होता है जो घर्षण को कम करने में मदद करता है।
- मायोकार्डियम -मध्य पेशी परत, जो हृदय के संकुचन के लिए उत्तरदायी है। इसमें विशेष मांसपेशी कोशिकाएं होती हैं जो चौबीसों घंटे काम करती हैं और धड़कनों के बीच एक सेकंड में आराम करने का समय रखती हैं। विभिन्न भागों में हृदय की मांसपेशियों की मोटाई समान नहीं होती है।
- एंडोकार्डियम -भीतरी परत जो हृदय के कक्षों को रेखाबद्ध करती है और सेप्टा बनाती है। वाल्व छेद के किनारों के साथ एंडोकार्डियम की तह होते हैं। इस परत में मजबूत और लोचदार संयोजी ऊतक होते हैं।
वाल्व एनाटॉमी
दिल के कक्ष एक दूसरे से और धमनियों से रेशेदार छल्ले से अलग होते हैं। ये संयोजी ऊतक की परतें हैं। उनमें वाल्व के साथ छेद होते हैं जो रक्त को सही दिशा में बहने देते हैं, और फिर कसकर बंद कर देते हैं और इसे वापस लौटने से रोकते हैं। वाल्व की तुलना एक दरवाजे से की जा सकती है जो केवल एक ही रास्ता खोलता है।दिल में 4 वाल्व होते हैं:
- हृदय कपाटबाएं आलिंद और बाएं वेंट्रिकल के बीच। इसमें दो वाल्व होते हैं, पैपिलरी या पैपिलरी मांसपेशियां और कण्डरा तंतु - कॉर्ड जो मांसपेशियों और वाल्वों को जोड़ते हैं। जब रक्त निलय में भरता है, तो यह वाल्वों पर दबाव डालता है। रक्तचाप में वाल्व बंद हो जाता है। टेंडन कॉर्ड वाल्वों को एट्रियम की ओर नहीं खुलने देते।
- त्रिकपर्दी, या ट्राइकसपिड वाल्व - दाएं आलिंद और दाएं वेंट्रिकल के बीच। इसमें तीन वाल्व, पैपिलरी मांसपेशियां और टेंडन कॉर्ड होते हैं। इसके संचालन का सिद्धांत समान है।
- महाधमनी वॉल्वमहाधमनी और बाएं वेंट्रिकल के बीच। इसमें तीन पंखुड़ियाँ होती हैं, जिनका आकार अर्धचंद्राकार होता है और जेब के समान होता है। जब रक्त को महाधमनी में धकेल दिया जाता है, तो जेबें भर जाती हैं, बंद हो जाती हैं, और इसे वेंट्रिकल में लौटने से रोकती हैं।
- फेफड़े के वाल्वदाएं वेंट्रिकल और फुफ्फुसीय धमनी के बीच। इसमें तीन पत्रक होते हैं और महाधमनी वाल्व के समान सिद्धांत पर काम करते हैं।
महाधमनी की संरचना
यह मानव शरीर की सबसे बड़ी और सबसे महत्वपूर्ण धमनी है। यह बहुत लचीला है और आसानी से फैला है एक बड़ी संख्या मेंसंयोजी ऊतक के लोचदार फाइबर। चिकनी मांसपेशियों की एक प्रभावशाली परत इसे संकीर्ण होने देती है और अपना आकार नहीं खोती है। बाहर, महाधमनी संयोजी ऊतक की एक पतली और ढीली झिल्ली से ढकी होती है। यह बाएं वेंट्रिकल से ऑक्सीजन युक्त रक्त ले जाता है और कई शाखाओं में विभाजित हो जाता है, ये धमनियां सभी अंगों को धोती हैं।महाधमनी एक लूप की तरह दिखती है। यह उरोस्थि के पीछे ऊपर उठता है, बाएं ब्रोन्कस से फैलता है, और फिर नीचे चला जाता है। इस संरचना के संबंध में, 3 विभाग प्रतिष्ठित हैं:
- असेंडिंग एओर्टा. महाधमनी की शुरुआत में एक छोटा सा विस्तार होता है जिसे महाधमनी बल्ब कहा जाता है। यह सीधे महाधमनी वाल्व के ऊपर स्थित है। इसकी प्रत्येक अर्धचंद्र पंखुड़ी के ऊपर एक साइनस होता है - एक साइनस। महाधमनी के इस भाग में, दाएं और बाएं कोरोनरी धमनियां उत्पन्न होती हैं, जो हृदय को खिलाने के लिए जिम्मेदार होती हैं।
- महाधमनी आर्क।महाधमनी चाप से महत्वपूर्ण धमनियां निकलती हैं: ब्राचियोसेफेलिक ट्रंक, बाईं आम कैरोटिड और बाईं सबक्लेवियन धमनी।
- उतरते महाधमनी।इसे 2 विभागों में बांटा गया है: वक्ष महाधमनीऔर उदर महाधमनी। कई धमनियां उनसे निकलती हैं।
जबकि भ्रूण गर्भाशय के अंदर विकसित होता है, इसमें महाधमनी और फुफ्फुसीय ट्रंक के बीच एक वाहिनी होती है - एक पोत जो उन्हें जोड़ता है। जब तक बच्चे के फेफड़े काम नहीं कर रहे हैं, यह खिड़की महत्वपूर्ण है। यह दाएं वेंट्रिकल को अतिप्रवाह से बचाता है।
आम तौर पर, जन्म के बाद, एक विशेष पदार्थ निकलता है - ब्रैडीकार्डिन। यह धमनी वाहिनी की मांसपेशियों को अनुबंधित करने का कारण बनता है और यह धीरे-धीरे एक बंधन में बदल जाता है, संयोजी ऊतक का एक किनारा। यह आमतौर पर जन्म के बाद पहले दो महीनों के भीतर होता है।
यदि ऐसा नहीं होता है, तो हृदय दोषों में से एक विकसित होता है - एक खुला डक्टस आर्टेरियोसस।
अंडाकार छेद
फोरमैन ओवले बाएँ और दाएँ अलिंद के बीच का द्वार है। यह बच्चे के लिए आवश्यक है जबकि वह गर्भाशय में है। इस अवधि के दौरान, फेफड़े काम नहीं करते हैं, लेकिन उन्हें रक्त की आवश्यकता होती है। इसलिए, बाएं आलिंद, फोरामेन ओवले के माध्यम से, अपने रक्त के हिस्से को दाईं ओर स्थानांतरित करता है, ताकि फुफ्फुसीय परिसंचरण को भरने के लिए कुछ हो।
बच्चे के जन्म के बाद, फेफड़े अपने आप सांस लेना शुरू कर देते हैं और एक छोटे से शरीर को ऑक्सीजन की आपूर्ति करने के लिए तैयार हो जाते हैं। अंडाकार छेद अनावश्यक हो जाता है। आम तौर पर इसे एक विशेष वाल्व के साथ बंद कर दिया जाता है, जैसे दरवाजे, और फिर पूरी तरह से उग आया। यह जीवन के पहले वर्ष के दौरान होता है। यदि ऐसा नहीं होता है, तो अंडाकार खिड़की जीवन भर खुली रह सकती है।
इंटरवेंट्रीकुलर सेप्टम
दाएं और बाएं वेंट्रिकल के बीच एक सेप्टम होता है, जिसमें मांसपेशी ऊतक होते हैं और संयोजी कोशिकाओं की एक पतली परत से ढके होते हैं। आम तौर पर, यह ठोस होता है और निलय को कसकर अलग करता है। यह संरचना हमारे शरीर के अंगों को ऑक्सीजन युक्त रक्त की आपूर्ति सुनिश्चित करती है।
लेकिन कुछ लोगों के इस सेप्टम में छेद हो जाता है। इसके माध्यम से दाएं और बाएं निलय का रक्त मिलाया जाता है। इस तरह के दोष को हृदय दोष माना जाता है।
हृदय कपाट
माइट्रल वाल्व एनाटॉमीमाइट्रल वाल्व बाएं आलिंद और बाएं वेंट्रिकल के बीच स्थित होता है। इसमें निम्नलिखित तत्व होते हैं:- एट्रियोवेंट्रिकुलर रिंगसंयोजी ऊतक से। यह एट्रियम और वेंट्रिकल के बीच स्थित है और महाधमनी के संयोजी ऊतक और वाल्व के आधार की निरंतरता है। रिंग के केंद्र में एक छेद होता है, जिसकी परिधि 6-7 सेमी होती है।
- वाल्व फ्लैप।रिंग में एक छेद को कवर करने वाले दो दरवाजों के समान सैश होते हैं। सामने का फ्लैप अधिक गहरा होता है और जीभ जैसा दिखता है, जबकि पिछला फ्लैप परिधि के चारों ओर जुड़ा होता है और इसे मुख्य माना जाता है। 35% लोगों में, यह विभाजित हो जाता है, और अतिरिक्त वाल्व दिखाई देते हैं।
- टेंडन कॉर्ड।ये धागों के सदृश घने संयोजी ऊतक तंतु होते हैं। कुल मिलाकर, 30-70 जीवा 1-2 सेंटीमीटर लंबे वाल्व फ्लैप से जुड़े हो सकते हैं। वे न केवल फ्लैप के मुक्त किनारे पर, बल्कि उनकी पूरी सतह पर भी तय होते हैं। जीवाओं का दूसरा सिरा दो पैपिलरी पेशियों में से एक से जुड़ा होता है। इन छोटे tendons का कार्य वेंट्रिकल के संकुचन के दौरान वाल्व को पकड़ना और पत्रक को एट्रियम में रक्त को खोलने और छोड़ने से रोकना है।
- पैपिलरी या पैपिलरी मांसपेशियां. यह हृदय की मांसपेशी का विस्तार है। वे वेंट्रिकल की दीवारों पर 2 छोटे पैपिला के आकार के बहिर्गमन की तरह दिखते हैं। इन पैपिला से ही जीवाएँ जुड़ी होती हैं। वयस्कों में इन मांसपेशियों की लंबाई 2-3 सेमी होती है। वे मायोकार्डियम के साथ मिलकर सिकुड़ते हैं और कण्डरा तंतु को खींचते हैं। और वे मजबूती से वाल्व फ्लैप को पकड़ते हैं और इसे खोलने की अनुमति नहीं देते हैं।
माइट्रल वाल्व स्टेनोसिस
 माइट्रल वाल्व स्टेनोसिस एक हृदय रोग है जो बाएं आलिंद और बाएं वेंट्रिकल के बीच वाल्व लुमेन के संकुचन से जुड़ा होता है। इस रोग में वॉल्व लीफलेट्स गाढ़े हो जाते हैं और एक साथ बढ़ते हैं। और यदि छिद्र का सामान्य क्षेत्रफल लगभग 6 सेमी है, तो स्टेनोसिस के साथ यह 2 सेमी से कम हो जाता है।
माइट्रल वाल्व स्टेनोसिस एक हृदय रोग है जो बाएं आलिंद और बाएं वेंट्रिकल के बीच वाल्व लुमेन के संकुचन से जुड़ा होता है। इस रोग में वॉल्व लीफलेट्स गाढ़े हो जाते हैं और एक साथ बढ़ते हैं। और यदि छिद्र का सामान्य क्षेत्रफल लगभग 6 सेमी है, तो स्टेनोसिस के साथ यह 2 सेमी से कम हो जाता है। कारण
माइट्रल वाल्व स्टेनोसिस के कारण हो सकते हैं जन्मजात विसंगतियांदिल और पिछले रोगों का विकास।
जन्म दोष:
- वाल्व पत्रक का संलयन
- सुपरवाल्वुलर झिल्ली
- घटा हुआ वलय
संक्रामक रोग:
- पूति
- ब्रूसीलोसिस
- उपदंश
- एनजाइना
- निमोनिया
आमवाती (ऑटोइम्यून) रोग 80% माइट्रल वाल्व स्टेनोसिस का कारण बनता है

- गठिया
- त्वग्काठिन्य
- प्रणालीगत एक प्रकार का वृक्ष
- डर्माटोपॉलीमायोसिटिस
माइट्रल वाल्व के सिकुड़ने का कारण चाहे जो भी हो, रोग के लक्षण समान होंगे।
लक्षण
जब माइट्रल वाल्व संकरा हो जाता है, तो बाएं आलिंद और फुफ्फुसीय धमनियों में दबाव बढ़ जाता है। यह फेफड़ों के विघटन और सभी अंगों को ऑक्सीजन की आपूर्ति में गिरावट की व्याख्या करता है।आम तौर पर, बाएं आलिंद और वेंट्रिकल के बीच के उद्घाटन का क्षेत्र 4-5 सेमी 2 होता है। वाल्व में छोटे बदलाव के साथ हाल चालसामान्य रहता है। लेकिन हृदय के कक्षों के बीच का अंतर जितना छोटा होता है, व्यक्ति की स्थिति उतनी ही खराब होती है।
दो बार 2 सेमी 2 से लुमेन के संकुचन के साथ, निम्नलिखित लक्षण दिखाई देते हैं:
- कमजोरी जो चलने या दैनिक गतिविधियों को करते समय खराब हो जाती है;
- थकान में वृद्धि;
- सांस की तकलीफ;
- अनियमित दिल की धड़कन - अतालता।
- सक्रिय भार के बाद और रात में खांसी और हेमोप्टीसिस;
- पैरों में सूजन;
- छाती में और दिल के क्षेत्र में दर्द;
- ब्रोंकाइटिस और निमोनिया अक्सर होते हैं।
माइट्रल वाल्व स्टेनोसिस लक्षण:
- त्वचा पीली है, लेकिन गालों पर एक ब्लश दिखाई देता है;
- नीले रंग के क्षेत्र नाक, कान और ठुड्डी (सायनोसिस) की नोक पर दिखाई देते हैं;
- आलिंद फिब्रिलेशन के हमले, लुमेन के एक मजबूत संकुचन के साथ, अतालता स्थायी हो सकती है;
- अंगों की सूजन;
- "हृदय कूबड़" - हृदय के क्षेत्र में छाती का फलाव;
- छाती की दीवार के खिलाफ दाहिने वेंट्रिकल की मजबूत धड़कन सुनाई देती है;
- "बिल्ली की गड़गड़ाहट" स्क्वैट्स के बाद बाईं ओर की स्थिति में होती है। डॉक्टर मरीज की छाती पर अपना हाथ रखता है और महसूस करता है कि वाल्व के संकीर्ण उद्घाटन के माध्यम से रक्त कैसे दोलन करता है।
- सबसे विशिष्ट लक्षण डायस्टोलिक बड़बड़ाहट है। यह डायस्टोल में निलय के विश्राम चरण के दौरान होता है। यह शोर इस तथ्य के कारण प्रकट होता है कि रक्त वाल्व के संकीर्ण उद्घाटन के माध्यम से तेज गति से दौड़ता है, अशांति दिखाई देती है - रक्त तरंगों और भंवरों के साथ बहता है। इसके अलावा, छेद का व्यास जितना छोटा होगा, शोर उतना ही तेज होगा।
- यदि वयस्कों में, सामान्य हृदय संकुचन में दो स्वर होते हैं:
- 1 वेंट्रिकुलर संकुचन ध्वनि
- 2 महाधमनी और फुफ्फुसीय धमनी के वाल्व बंद करने की आवाज।
इलेक्ट्रोकार्डियोग्राम (ईसीजी).
बाएं आलिंद और दाएं वेंट्रिकल में वृद्धि का पता चलता है। यह यह आकलन करना भी संभव बनाता है कि क्या हृदय ताल गड़बड़ी है - अतालता।
फोनोकार्डियोग्राम (पीसीजी). माइट्रल वाल्व स्टेनोसिस के साथ, दिल की आवाज़ की एक ग्राफिक रिकॉर्डिंग दिखाई देती है:
- निलय के संकुचन से पहले सुनाई देने वाली विशेषता शोर। यह एक संकीर्ण उद्घाटन से गुजरने वाले रक्त की ध्वनि द्वारा निर्मित होता है;
- क्लोजिंग माइट्रल वाल्व का "क्लिक"।
- झटकेदार "पॉप" जो वेंट्रिकल बनाता है जब वह रक्त को महाधमनी में धकेलता है।
- बाएं आलिंद का इज़ाफ़ा;
- वाल्व सील;
- एक स्वस्थ व्यक्ति की तुलना में वाल्व पत्रक अधिक धीरे-धीरे बंद होते हैं।
निदान
निदान स्थापित करने की प्रक्रिया रोगी से पूछताछ के साथ शुरू होती है। डॉक्टर रोग की अभिव्यक्तियों के बारे में पूछता है और एक परीक्षा आयोजित करता है।माइट्रल वाल्व स्टेनोसिस के प्रत्यक्ष प्रमाण ऐसे माने जाते हैं उद्देश्य लक्षण:
- निलय को भरते समय रक्त का शोर;
- "क्लिक" जो माइट्रल वाल्व के उद्घाटन के दौरान सुनाई देता है;
- छाती कांपना, जो वाल्व के संकीर्ण उद्घाटन और उसके वाल्वों के कंपन के माध्यम से रक्त के पारित होने के कारण होता है - "बिल्ली की गड़गड़ाहट"।
- एक्स-रे में फैली हुई नसें, धमनियां और दाईं ओर एक विस्थापित अन्नप्रणाली दिखाई देती है।
- एक इलेक्ट्रोकार्डियोग्राम बाएं आलिंद इज़ाफ़ा दिखाता है।
- फोनोकार्डियोग्राम डायस्टोल (हृदय की मांसपेशियों की छूट) के दौरान एक बड़बड़ाहट और वाल्व के बंद होने से एक क्लिक को प्रकट करता है।
- इकोकार्डियोग्राम वाल्व में मंदी और हृदय में वृद्धि को दर्शाता है।
इलाज
का उपयोग करके दवाईहृदय रोग को खत्म करना असंभव है, लेकिन रक्त परिसंचरण और व्यक्ति की सामान्य स्थिति में सुधार करना संभव है। इन उद्देश्यों के लिए, आवेदन करें विभिन्न समूहदवाएं।- कार्डिएक ग्लाइकोसाइड्स: डिगॉक्सिन, सेलेनाइड ये फंड हृदय को अधिक तीव्रता से अनुबंधित करने और धड़कन की आवृत्ति को धीमा करने में मदद करते हैं। वे आपके लिए विशेष रूप से आवश्यक हैं यदि हृदय भार का सामना नहीं कर सकता है और दर्द करना शुरू कर देता है। Digoxin दिन में 4 बार, 1 गोली ली जाती है। सेलेनाइड - एक गोली दिन में 1-2 बार। उपचार का कोर्स 20-40 दिन है।
- मूत्रवर्धक (मूत्रवर्धक): फ़्यूरोसेमाइड, वेरोशपिरोन वे मूत्र उत्पादन की दर को बढ़ाते हैं और शरीर से अतिरिक्त पानी को निकालने में मदद करते हैं, फेफड़ों के जहाजों और हृदय में दबाव कम करते हैं। आमतौर पर सुबह में 1 मूत्रवर्धक गोली दी जाती है, लेकिन जरूरत पड़ने पर डॉक्टर खुराक को कई गुना बढ़ा सकते हैं। कोर्स 20-30 दिन है, फिर वे ब्रेक लेते हैं। पानी के साथ, उपयोगी खनिज और विटामिन शरीर से हटा दिए जाते हैं, इसलिए विटामिन-खनिज परिसर लेने की सलाह दी जाती है, उदाहरण के लिए, मल्टी-टैब।
- बीटा-ब्लॉकर्स: एटेनोलोल, प्रोप्रानोलोल अलिंद फिब्रिलेशन या अन्य लय गड़बड़ी होने पर वे हृदय की लय को सामान्य करने में मदद करते हैं। वे व्यायाम के दौरान बाएं आलिंद में दबाव कम करते हैं। भोजन से पहले 1 गोली बिना चबाए लें। न्यूनतम पाठ्यक्रम 15 दिनों का है, लेकिन आमतौर पर डॉक्टर निर्धारित करते हैं दीर्घकालिक उपचार. दवा को धीरे-धीरे रद्द करना आवश्यक है ताकि गिरावट न हो।
- एंटीकोआगुलंट्स: वारफारिन, नाद्रोपेरिन यदि हृदय दोष के कारण बाएं आलिंद वृद्धि, अलिंद फिब्रिलेशन हो गया है, तो आपको उनकी आवश्यकता है, जिससे आलिंद में रक्त के थक्कों के बनने का खतरा बढ़ जाता है। ये दवाएं रक्त को पतला करती हैं और रक्त के थक्कों को बनने से रोकती हैं। एक ही समय में दिन में एक बार 1 गोली लें। पहले 4-5 दिनों के लिए, 5 मिलीग्राम की दोहरी खुराक निर्धारित की जाती है, और फिर 2.5 मिलीग्राम। उपचार 6-12 महीने तक रहता है।
- विरोधी भड़काऊ और आमवाती दवाएं: डिक्लोफेनाक, इबुप्रोफेन
ये गैर-स्टेरायडल विरोधी भड़काऊ दवाएं दर्द, सूजन, सूजन से राहत देती हैं और तापमान को कम करती हैं। वे विशेष रूप से उन लोगों के लिए आवश्यक हैं जिनके हृदय रोग के कारण गठिया होता है। 25 मिलीग्राम दिन में 2-3 बार लें। 14 दिनों तक का कोर्स।
याद रखें कि प्रत्येक दवा के अपने मतभेद होते हैं और गंभीर हो सकते हैं दुष्प्रभाव. इसलिए, स्व-चिकित्सा न करें और ऐसी दवाएं न लें जिनसे आपके दोस्तों को मदद मिली हो। केवल एक अनुभवी डॉक्टर ही तय कर सकता है कि आपको किन दवाओं की जरूरत है। साथ ही, यह ध्यान में रखता है कि आप जो दवाएं ले रहे हैं उन्हें संयुक्त किया जाएगा या नहीं।
माइट्रल वाल्व स्टेनोसिस के लिए ऑपरेशन के प्रकार
बचपन में सर्जरी जन्मजात माइट्रल वाल्व स्टेनोसिस के लिए सर्जरी की आवश्यकता है या नहीं, डॉक्टर बच्चे की स्थिति के आधार पर निर्णय लेता है। यदि हृदय रोग विशेषज्ञ ने यह निर्धारित किया है कि समस्या के तत्काल उन्मूलन के बिना करना असंभव है, तो जन्म के तुरंत बाद बच्चे का ऑपरेशन किया जा सकता है। यदि जीवन के लिए कोई खतरा नहीं है, और कोई विकासात्मक देरी नहीं है, तो ऑपरेशन तीन साल तक की उम्र में किया जा सकता है या अधिक के लिए स्थगित किया जा सकता है देर से समय सीमा. इस तरह के उपचार से बच्चे का विकास सामान्य रूप से हो सकेगा और वह किसी भी तरह से अपने साथियों से पीछे नहीं रहेगा।
जन्मजात माइट्रल वाल्व स्टेनोसिस के लिए सर्जरी की आवश्यकता है या नहीं, डॉक्टर बच्चे की स्थिति के आधार पर निर्णय लेता है। यदि हृदय रोग विशेषज्ञ ने यह निर्धारित किया है कि समस्या के तत्काल उन्मूलन के बिना करना असंभव है, तो जन्म के तुरंत बाद बच्चे का ऑपरेशन किया जा सकता है। यदि जीवन के लिए कोई खतरा नहीं है, और कोई विकासात्मक देरी नहीं है, तो ऑपरेशन तीन साल तक की उम्र में किया जा सकता है या अधिक के लिए स्थगित किया जा सकता है देर से समय सीमा. इस तरह के उपचार से बच्चे का विकास सामान्य रूप से हो सकेगा और वह किसी भी तरह से अपने साथियों से पीछे नहीं रहेगा।
माइट्रल वाल्व की मरम्मत.
यदि परिवर्तन छोटे हैं, तो सर्जन वाल्व के जुड़े हुए हिस्सों को काट देगा और वाल्व के लुमेन का विस्तार करेगा।
माइट्रल वाल्व रिप्लेसमेंट।यदि वाल्व गंभीर रूप से क्षतिग्रस्त हो गया है या विकास संबंधी विसंगतियां हैं, तो सर्जन उसके स्थान पर एक सिलिकॉन कृत्रिम अंग लगा देगा। लेकिन 6-8 साल बाद वाल्व को बदलना होगा।
बच्चों में जन्मजात माइट्रल वाल्व स्टेनोसिस के लिए सर्जरी के संकेत
- माइट्रल वाल्व में खुलने का क्षेत्रफल 1.2 सेमी 2 से कम है;
- गंभीर विकासात्मक देरी;
- फेफड़ों के जहाजों (फुफ्फुसीय परिसंचरण) में दबाव में तेज वृद्धि;
- दवाओं के निरंतर उपयोग के बावजूद, भलाई में गिरावट।
- गंभीर दिल की विफलता;
- बाएं आलिंद का घनास्त्रता (आपको पहले थक्कारोधी के साथ रक्त के थक्कों को भंग करना होगा);
- कई वाल्वों को गंभीर क्षति;
- संक्रामक अन्तर्हृद्शोथ हृदय की अंदरूनी परत की सूजन;
- गठिया का तेज होना।
बैलून वाल्वुलोप्लास्टी
 यह ऑपरेशन ऊरु शिरा या धमनी में एक छोटे चीरे के माध्यम से किया जाता है। इसके माध्यम से एक गुब्बारा हृदय में डाला जाता है। जब यह माइट्रल वाल्व ओपनिंग में होता है, तो डॉक्टर इसे तेजी से फुलाते हैं। ऑपरेशन एक्स-रे और अल्ट्रासाउंड नियंत्रण के तहत किया जाता है।
यह ऑपरेशन ऊरु शिरा या धमनी में एक छोटे चीरे के माध्यम से किया जाता है। इसके माध्यम से एक गुब्बारा हृदय में डाला जाता है। जब यह माइट्रल वाल्व ओपनिंग में होता है, तो डॉक्टर इसे तेजी से फुलाते हैं। ऑपरेशन एक्स-रे और अल्ट्रासाउंड नियंत्रण के तहत किया जाता है।
- माइट्रल वाल्व खोलने का क्षेत्र 1.5 सेमी 2 से कम है;
- वाल्व पत्रक के मोटे विरूपण;
- सैश अपनी गतिशीलता बनाए रखते हैं;
- वाल्वों का कोई महत्वपूर्ण मोटा होना और कैल्सीफिकेशन नहीं है।
- शायद ही कभी जटिलताएं देता है;
- ऑपरेशन के तुरंत बाद, सांस की तकलीफ और संचार विफलता की अन्य घटनाएं गायब हो जाती हैं;
- इसे कम-दर्दनाक तरीका माना जाता है और सर्जरी के बाद इसे ठीक करना आसान बनाता है;
- वाल्व में मामूली बदलाव वाले सभी रोगियों के लिए अनुशंसित;
- वाल्व ब्लेड विकृत होने पर भी अच्छे परिणाम देता है।
- वाल्व में गंभीर परिवर्तन (कैल्सीफिकेशन, वाल्व की विकृति) को समाप्त नहीं कर सकता;
- कई हृदय वाल्वों और बाएं आलिंद घनास्त्रता को गंभीर क्षति के साथ नहीं किया जाना चाहिए;
- दूसरे ऑपरेशन की आवश्यकता होने का जोखिम 40% तक पहुंच जाता है।
ट्रान्सथोरेसिक कमिसुरोटॉमी।यह एक ऑपरेशन है जो आपको वाल्व लीफलेट पर आसंजनों को काटने की अनुमति देता है, जो बाएं आलिंद और वेंट्रिकल के बीच के लुमेन को संकीर्ण करता है। वाल्व तक पहुंचने वाले विशेष लचीले कैथेटर का उपयोग करके ऊरु वाहिकाओं के माध्यम से ऑपरेशन किया जा सकता है। एक अन्य विकल्प - छाती पर एक छोटा चीरा लगाया जाता है और इंटरट्रियल सल्कस के माध्यम से माइट्रल वाल्व में एक शल्य चिकित्सा उपकरण डाला जाता है, जिसके साथ वाल्व खोलने का विस्तार होता है। यह ऑपरेशन हार्ट-लंग मशीन के बिना किया जाता है।
इस प्रकार के ऑपरेशन के लिए संकेत
- माइट्रल वाल्व डक्ट का आकार 1.2 सेमी 2 से कम है;
- बाएं आलिंद का आकार 4-5 सेमी तक पहुंच गया;
- शिरापरक दबाव में वृद्धि;
- फेफड़ों की वाहिकाओं में रक्त का ठहराव होता है।
- अच्छे परिणाम देता है;
- कृत्रिम परिसंचरण की आवश्यकता नहीं होती है, जब रक्त शरीर के माध्यम से उपकरण को पंप करता है, और हृदय को संचार प्रणाली से बाहर रखा जाता है;
- छाती पर एक छोटा सा चीरा जल्दी ठीक हो जाता है;
- अच्छी तरह सहन किया।
बाएं आलिंद में थ्रोम्बस होने पर ऑपरेशन अप्रभावी होता है,माइट्रल वाल्व कैल्सीफिकेशन या लुमेन बहुत अधिक संकुचित हो गया। इस मामले में, आपको पसलियों के बीच एक चीरा बनाना होगा, कृत्रिम रक्त परिसंचरण लागू करना होगा और बाहर ले जाना होगा ओपन कमिसुरोटॉमी।
ओपन कमिसुरोटॉमी
इस प्रकार के ऑपरेशन के लिए संकेत
- माइट्रल वाल्व के उद्घाटन का व्यास 1.2 सेमी से कम है;
- हल्के से मध्यम माइट्रल अपर्याप्तता;
- कैल्सीफिकेशन और वाल्व की कम गतिशीलता।
- उपचार के अच्छे परिणाम देता है;
- आपको एट्रियम और फुफ्फुसीय नसों में दबाव कम करने की अनुमति देता है;
- डॉक्टर देखता है कि वाल्व की संरचनाओं में क्या परिवर्तन हुए हैं;
- यदि ऑपरेशन के दौरान यह पता चलता है कि वाल्व बुरी तरह क्षतिग्रस्त है, तो आप तुरंत एक कृत्रिम डाल सकते हैं;
- बाएं आलिंद में थ्रोम्बस होने या कई वाल्व प्रभावित होने पर प्रदर्शन किया जा सकता है;
- प्रभावी जब बैलून वाल्वुलोप्लास्टी और ट्रान्सथोरेसिक कमिसुरोटॉमी विफल रहे।
- कृत्रिम परिसंचरण की आवश्यकता;
- छाती पर एक बड़ा चीरा लंबे समय तक ठीक रहता है;
- सर्जरी के बाद 10 साल के भीतर 50% लोगों को फिर से स्टेनोसिस हो जाता है।
 डॉक्टर सिलिकॉन, धातु और ग्रेफाइट से बने यांत्रिक माइट्रल वाल्व की आपूर्ति कर सकते हैं। यह टिकाऊ है और खराब नहीं होता है। लेकिन ऐसे वाल्वों में एक खामी है - वे हृदय में रक्त के थक्कों के जोखिम को बढ़ाते हैं। इसलिए, ऑपरेशन के बाद, आपको रक्त को पतला करने और थक्कों के गठन को रोकने के लिए जीवन भर दवाएं लेनी होंगी।
डॉक्टर सिलिकॉन, धातु और ग्रेफाइट से बने यांत्रिक माइट्रल वाल्व की आपूर्ति कर सकते हैं। यह टिकाऊ है और खराब नहीं होता है। लेकिन ऐसे वाल्वों में एक खामी है - वे हृदय में रक्त के थक्कों के जोखिम को बढ़ाते हैं। इसलिए, ऑपरेशन के बाद, आपको रक्त को पतला करने और थक्कों के गठन को रोकने के लिए जीवन भर दवाएं लेनी होंगी।
जैविक वाल्व कृत्रिम अंग दान किया जा सकता है या जानवरों के दिल से। वे रक्त के थक्कों का कारण नहीं बनते हैं, लेकिन खराब हो जाते हैं। समय के साथ, वाल्व फट सकता है या इसकी दीवारों पर कैल्शियम जमा हो जाता है। इसलिए 10 साल बाद युवाओं को दूसरे ऑपरेशन की जरूरत पड़ेगी।
- प्रसव उम्र की महिलाएं जो बच्चे पैदा करने की योजना बना रही हैं। इस तरह के वाल्व से गर्भवती महिलाओं में सहज गर्भपात नहीं होता है;
- 60 वर्ष से अधिक आयु;
- जो लोग थक्कारोधी दवाओं को बर्दाश्त नहीं कर सकते;
- जब दिल के संक्रामक घाव होते हैं;
- बार-बार दिल की सर्जरी की योजना बनाई जाती है;
- बाएं आलिंद में रक्त के थक्के बनते हैं;
- रक्तस्राव विकार हैं।
- वाल्व का संकुचन (व्यास में 1 सेमी से कम) यदि किसी कारण से इसकी पंखुड़ियों के बीच आसंजनों को काटना असंभव है;
- वाल्व और कण्डरा धागे की झुर्रियाँ;
- वाल्व फ्लैप पर संयोजी ऊतक (फाइब्रोसिस) की एक मोटी परत बन गई है और वे अच्छी तरह से बंद नहीं होते हैं;
- वाल्व लीफलेट्स पर कैल्शियम का बड़ा जमाव होता है।
- नया वाल्व वाल्व में गंभीर परिवर्तन वाले रोगियों में भी समस्या को पूरी तरह से हल करना संभव बनाता है;
- ऑपरेशन कम उम्र में और 60 साल के बाद किया जा सकता है;
- पुन: स्टेनोसिस नहीं होता है;
- ठीक होने के बाद मरीज सामान्य जीवन जी सकेगा।
- हृदय को संचार प्रणाली से बाहर करना और उसे स्थिर करना आवश्यक है।
- पूरी तरह से ठीक होने में लगभग 6 महीने लगते हैं।
माइट्रल वाल्व प्रोलैप्स
 माइट्रल वाल्व प्रोलैप्स(पीएमसी) या बार्लो सिंड्रोम एक हृदय रोग है जिसमें माइट्रल वाल्व के पत्रक बाएं वेंट्रिकल के संकुचन के दौरान बाएं आलिंद में झुक जाते हैं। इस मामले में, रक्त की एक छोटी मात्रा एट्रियम में वापस आ जाती है। वह एक नए हिस्से से जुड़ती है, जो दो फुफ्फुसीय नसों से आता है। इस घटना को "regurgitation" या "रिवर्स रिफ्लक्स" कहा जाता है।
माइट्रल वाल्व प्रोलैप्स(पीएमसी) या बार्लो सिंड्रोम एक हृदय रोग है जिसमें माइट्रल वाल्व के पत्रक बाएं वेंट्रिकल के संकुचन के दौरान बाएं आलिंद में झुक जाते हैं। इस मामले में, रक्त की एक छोटी मात्रा एट्रियम में वापस आ जाती है। वह एक नए हिस्से से जुड़ती है, जो दो फुफ्फुसीय नसों से आता है। इस घटना को "regurgitation" या "रिवर्स रिफ्लक्स" कहा जाता है। यह रोग 2.5-5% लोगों में मौजूद होता है और उनमें से अधिकांश को इसके बारे में पता भी नहीं होता है। यदि वाल्व में परिवर्तन मामूली हैं, तो रोग के कोई लक्षण नहीं होते हैं। इस मामले में, डॉक्टर माइट्रल वाल्व प्रोलैप्स को आदर्श का एक प्रकार मानते हैं - हृदय के विकास की एक विशेषता। ज्यादातर यह 30 साल से कम उम्र के युवाओं में और महिलाओं में कई गुना अधिक बार पाया जाता है।
यह माना जाता है कि उम्र के साथ, वाल्व में परिवर्तन अपने आप गायब हो सकते हैं। लेकिन किसी भी मामले में, यदि आपके पास माइट्रल वाल्व प्रोलैप्स है, तो आपको वर्ष में कम से कम एक बार हृदय रोग विशेषज्ञ से मिलने और दिल का अल्ट्रासाउंड करने की आवश्यकता है। यह हृदय ताल गड़बड़ी और संक्रामक अन्तर्हृद्शोथ से बचने में मदद करेगा।
पीएमके की उपस्थिति के कारण
डॉक्टर प्रोलैप्स के जन्मजात और अधिग्रहित कारणों की पहचान करते हैं।जन्मजात
- माइट्रल वाल्व क्यूप्स की अशांत संरचना;
- संयोजी ऊतक की कमजोरी जो वाल्व बनाती है;
- बहुत लंबे कण्डरा तार;
- पैपिलरी मांसपेशियों की संरचना का उल्लंघन, जिससे जीवा जुड़े होते हैं, वाल्व को ठीक करते हैं।
संक्रामक रोग
- एनजाइना
- लोहित ज्बर
- पूति
ऑटोइम्यून पैथोलॉजी
- गठिया
- त्वग्काठिन्य
- प्रणालीगत एक प्रकार का वृक्ष
अन्य कारणों से
- को जोरदार प्रहार छातीतार टूटने का कारण बन सकता है। इस मामले में, वाल्व फ्लैप भी कसकर बंद नहीं होगा।
- मायोकार्डियल रोधगलन के परिणाम। जब वाल्वों को बंद करने के लिए जिम्मेदार पैपिलरी मांसपेशियों का काम बाधित होता है।
लक्षण
माइट्रल वाल्व प्रोलैप्स के निदान वाले 20-40% लोगों में इस बीमारी के कोई लक्षण नहीं होते हैं। इसका मतलब यह है कि आलिंद में बहुत कम या कोई रक्त नहीं रिसता है।
पीएमके अक्सर लंबे, दुबले-पतले लोगों में होता है, उनकी लंबी उंगलियां, एक उदास छाती और सपाट पैर होते हैं। शरीर की ऐसी संरचनात्मक विशेषताएं अक्सर आगे को बढ़ाव के साथ होती हैं।
कुछ मामलों में हाल चालखराब हो सकता है। यह आमतौर पर मजबूत चाय या कॉफी, तनाव या के बाद होता है सक्रिय क्रिया. इस मामले में, एक व्यक्ति महसूस कर सकता है:
- दिल के क्षेत्र में दर्द;
- मजबूत दिल की धड़कन;
- कमजोरी और बेहोशी;
- चक्कर आना;
- थकान में वृद्धि;
- भय और चिंता के मुकाबलों;
- भारी पसीना;
- सांस की तकलीफ और सांस की कमी महसूस करना;
- बुखार संक्रामक रोगों से जुड़ा नहीं है।
- टैचीकार्डिया - हृदय प्रति मिनट 90 बीट से अधिक तेजी से धड़कता है;
- अतालता - एक सामान्य लय की पृष्ठभूमि के खिलाफ असाधारण "अनियोजित" हृदय संकुचन की उपस्थिति;
- तेजी से साँस लेने;
- सिस्टोलिक कांपना - छाती का कांपना, जिसे डॉक्टर जांच के दौरान हाथ में महसूस करता है। यह वाल्व फ्लैप को कंपन करके बनाया जाता है, जब उनके बीच एक संकीर्ण अंतर के माध्यम से अधिक दबावरक्त की धारा फूट पड़ती है। यह उस समय होता है जब निलय सिकुड़ते हैं और रक्त, वाल्वों में छोटे दोषों के माध्यम से, एट्रियम में वापस आ जाता है;
- टैपिंग (टक्कर) से पता चल सकता है कि हृदय संकुचित है।
स्टेथोस्कोप से दिल को सुनने से डॉक्टर को ऐसे उल्लंघनों की पहचान करने का मौका मिलता है: - सिस्टोलिक बड़बड़ाहट। यह वेंट्रिकुलर संकुचन के दौरान वाल्व के माध्यम से वापस आलिंद में रक्त के रिसने से उत्पन्न होता है;
- हृदय संकुचन के दौरान दो स्वरों के बजाय (I - निलय के संकुचन से ध्वनि, II - महाधमनी और फुफ्फुसीय धमनियों के वाल्वों के बंद होने से ध्वनि), जैसा कि स्वस्थ हृदय वाले लोगों में, आप तीन स्वर सुन सकते हैं - "बटेर ताल"। माधुर्य का तीसरा तत्व बंद होने के समय माइट्रल वाल्व की पंखुड़ियों का क्लिक है;
चाहे जन्मजात हो या अधिग्रहित एमवीपी, यह एक व्यक्ति द्वारा उसी तरह महसूस किया जाता है। रोग के लक्षण हृदय प्रणाली की सामान्य स्थिति और आलिंद में वापस रिसने वाले रक्त की मात्रा पर निर्भर करते हैं।
वाद्य सर्वेक्षण डेटा
इलेक्ट्रोकार्डियोग्राम. एमवीपी के साथ, होल्टर मॉनिटरिंग का अक्सर उपयोग किया जाता है, जब एक छोटा सेंसर लगातार कई दिनों तक हृदय के कार्डियोग्राम को रिकॉर्ड करता है जब आप अपनी सामान्य गतिविधियाँ कर रहे होते हैं। यह हृदय ताल गड़बड़ी (अतालता) और निलय (वेंट्रिकुलर एक्सट्रैसिस्टोल) के असामयिक संकुचन का पता लगा सकता है।द्वि-आयामी इकोकार्डियोग्राफी या हृदय का अल्ट्रासाउंड।पता चलता है कि वाल्व के एक या दोनों पत्रक बाएं आलिंद की ओर झुकते हैं और संकुचन के दौरान वे वापस चले जाते हैं। यह निर्धारित करना भी संभव है कि वेंट्रिकल से एट्रियम में कितना रक्त लौट रहा है (रिगुर्गिटेशन की डिग्री क्या है) और क्या वाल्व लीफलेट में स्वयं परिवर्तन हैं।
छाती का एक्स - रे।यह दिखा सकता है कि हृदय सामान्य है या आकार में छोटा है, कभी-कभी फुफ्फुसीय धमनी के प्रारंभिक खंड का विस्तार होता है।
निदान
डॉक्टर का सही निदान करने के लिए दिल की सुनता है. माइट्रल वाल्व प्रोलैप्स के लक्षण लक्षण:
- दिल के संकुचन के दौरान वाल्व पत्रक पर क्लिक करें;
- एट्रियम की दिशा में वाल्व लीफलेट्स के बीच एक संकीर्ण अंतर से गुजरने वाली रक्त की आवाज।
- माइट्रल वाल्व लीफलेट्स का उभार, वे गोल स्नान की तरह दिखते हैं;
- वेंट्रिकल से एट्रियम में रक्त का बहिर्वाह, जितना अधिक रक्त लौटता है, स्वास्थ्य की स्थिति उतनी ही खराब होती है;
- वाल्व का मोटा होना।
ऐसी कोई दवाएं नहीं हैं जो माइट्रल वाल्व प्रोलैप्स को ठीक कर सकती हैं। यदि रूप गंभीर नहीं है, तो उपचार की बिल्कुल भी आवश्यकता नहीं है। ऐसी स्थितियों से बचने की सलाह दी जाती है जो दिल के दौरे को भड़काती हैं, कम मात्रा में चाय, कॉफी और मादक पेय पीती हैं।
यदि आपका स्वास्थ्य बिगड़ता है तो दवा उपचार निर्धारित है।
- शांत करने वाली दवाएं (शामक) औषधीय जड़ी बूटियों पर आधारित तैयारी: वेलेरियन, नागफनी या peony की टिंचर। वे न केवल तंत्रिका तंत्र को शांत करते हैं, बल्कि रक्त वाहिकाओं के कामकाज में भी सुधार करते हैं। ये दवाएं वनस्पति-संवहनी डिस्टोनिया की अभिव्यक्तियों से छुटकारा पाने में मदद करती हैं, जो उन सभी को प्रभावित करती हैं जिनके पास माइट्रल वाल्व प्रोलैप्स है। टिंचर को लंबे समय तक लिया जा सकता है, दिन में 2-3 बार 25-50 बूँदें।
- ट्रैंक्विलाइज़र: डायजेपाम चिंता, भय और चिड़चिड़ापन को दूर करने में मदद करता है। यह नींद में सुधार करता है और हृदय गति को धीमा कर देता है। आधा गोली या पूरे दिन में 2-4 बार लें। उपचार की अवधि 10-14 दिन है। दवा को अन्य शामक और शराब के साथ नहीं जोड़ा जा सकता है, ताकि तंत्रिका तंत्र को अधिभार न डालें।
- बी-ब्लॉकर्स: एटेनोलोल तंत्रिका रिसेप्टर्स पर एड्रेनालाईन के प्रभाव को कम करता है, जिससे रक्त वाहिकाओं और हृदय पर तनाव का प्रभाव कम होता है। यह सहानुभूति और पैरासिम्पेथेटिक तंत्रिका तंत्र के दिल पर प्रभाव को संतुलित करता है जो संकुचन की आवृत्ति को नियंत्रित करता है, और साथ ही जहाजों में दबाव कम हो जाता है। अतालता, धड़कन, चक्कर आना और माइग्रेन से राहत दिलाता है। भोजन से पहले दिन में एक बार 1 गोली (25 मिलीग्राम) लें। यदि यह पर्याप्त नहीं है, तो डॉक्टर खुराक बढ़ा देंगे। उपचार का कोर्स 2 सप्ताह या उससे अधिक है।
- अतालतारोधी दवाएं: मैग्नीशियम ऑरोटेट इसकी संरचना में मैग्नीशियम कोलेजन के उत्पादन में सुधार करता है और इस तरह वाल्व बनाने वाले संयोजी ऊतक को मजबूत करता है। यह पोटेशियम, कैल्शियम और सोडियम के अनुपात में भी सुधार करता है, और इससे हृदय की लय सामान्य हो जाती है। एक हफ्ते तक रोजाना 1 ग्राम लें। फिर खुराक को 0.5 ग्राम तक आधा कर दिया जाता है और 4-5 सप्ताह तक पीना जारी रखा जाता है। गुर्दे की बीमारी वाले लोगों और 18 वर्ष से कम उम्र के बच्चों द्वारा नहीं लिया जाना चाहिए।
- दबाव कम करने के उपाय: प्रेस्टेरियम, कैप्टोप्रिल
वे एक विशेष एंजाइम की क्रिया को रोकते हैं जो दबाव में वृद्धि का कारण बनता है। बड़े जहाजों की लोच बहाल करें। बढ़े हुए रक्तचाप से अटरिया और निलय को फैलने न दें। हृदय और रक्त वाहिकाओं के संयोजी ऊतक की स्थिति में सुधार। Prestarium 1 गोली (4 mg) दिन में एक बार सुबह लें। एक महीने के बाद, खुराक को 8 मिलीग्राम तक बढ़ाया जा सकता है और मूत्रवर्धक के साथ लिया जा सकता है। उपचार, यदि आवश्यक हो, वर्षों तक जारी रह सकता है।
संयुक्त दवाएं: कोरवालोल, वालोसेर्डिन दिल के संकुचन की आवृत्ति को कम करने और रोग के हमलों को और अधिक दुर्लभ बनाने में मदद करेगा। इन दवाओं को दिन में 2-3 बार रोजाना पिया जाता है। आमतौर पर पाठ्यक्रम 2 सप्ताह का होता है। 7 दिनों के आराम के बाद, उपचार दोहराया जा सकता है। इन दवाओं का दुरुपयोग न करें, व्यसन और तंत्रिका तंत्र के विकार हो सकते हैं। इसलिए, हमेशा खुराक का ठीक से पालन करें।
माइट्रल वाल्व प्रोलैप्स के लिए सर्जरी
एमवीपी के लिए सर्जरी अत्यंत दुर्लभ है। आपके स्वास्थ्य की स्थिति, उम्र और वाल्व क्षति की डिग्री के आधार पर, सर्जन मौजूदा तकनीकों में से एक का सुझाव देगा।बैलून वाल्वुलोप्लास्टी
ऑपरेशन के तहत किया जा सकता है स्थानीय संज्ञाहरण. जांघ के एक बड़े बर्तन के माध्यम से एक लचीली केबल डाली जाती है, जो एक्स-रे नियंत्रण के तहत, हृदय तक उन्नत होती है और माइट्रल वाल्व के लुमेन में रुक जाती है। गुब्बारा फुलाया जाता है, इस प्रकार वाल्व खोलने का विस्तार होता है। उसी समय, इसके सैश संरेखित होते हैं।
इस प्रकार के ऑपरेशन के लिए संकेत
- रक्त की एक बड़ी मात्रा जो बाएं आलिंद में लौटती है;
- भलाई की लगातार गिरावट;
- दवाओंरोग के लक्षणों को दूर करने में मदद न करें;
- बाएं आलिंद में दबाव 40 मिमी एचजी से अधिक बढ़ गया।
- स्थानीय संज्ञाहरण के तहत किया गया;
- सर्जरी से सहन करना आसान खुला दिल;
- ऑपरेशन की अवधि के लिए दिल को रोकने और हृदय-फेफड़े की मशीन को जोड़ने की आवश्यकता नहीं है;
- तेजी से और आसान वसूली अवधि।
- यदि अन्य वाल्व या दाएं वेंट्रिकुलर विफलता के साथ समस्याएं हैं तो प्रदर्शन नहीं किया जाना चाहिए;
- उच्च जोखिम है कि 10 वर्षों के भीतर रोग वापस आ जाएगा, एक विश्राम होगा।
क्षतिग्रस्त हृदय वाल्व को कृत्रिम वाल्व से बदलने के लिए यह ऑपरेशन बहुत कम ही किया जाता है, क्योंकि एमवीपी को अपेक्षाकृत हल्का रोगविज्ञान माना जाता है। लेकिन असाधारण मामलों में, डॉक्टर माइट्रल वाल्व कृत्रिम अंग लगाने की सलाह देंगे। यह जैविक (मानव, सुअर, घोड़ा) या कृत्रिम हो सकता है, जिसे सिलिकॉन और ग्रेफाइट से बनाया गया है।
इस प्रकार के ऑपरेशन के लिए संकेत
- हालत में तेज गिरावट;
- दिल की धड़कन रुकना;
- वाल्व पत्रक धारण करने वाले तार का टूटना।
- रोग की पुनरावृत्ति को समाप्त करता है;
- आपको किसी भी वाल्व दोष (कैल्शियम जमा, संयोजी ऊतक की वृद्धि) से छुटकारा पाने की अनुमति देता है।
- 6-8 वर्षों के बाद वाल्व को बदलना आवश्यक हो सकता है, विशेष रूप से एक जैविक कृत्रिम अंग के साथ;
- हृदय में रक्त के थक्कों का खतरा बढ़ जाता है - रक्त के थक्के;
- ओपन हार्ट सर्जरी (पसलियों के बीच चीरा) को ठीक होने में 1-1.5 महीने तक का समय लगेगा।
माइट्रल वाल्व प्रोलैप्स की डिग्री
"प्रोलैप्स" शब्द का अर्थ है "ढीला होना"। एमवीपी के साथ, माइट्रल वाल्व लीफलेट थोड़ा फैला हुआ होता है और यह उन्हें सही समय पर कसकर बंद होने से रोकता है। कुछ लोगों में, एमवीपी दिल की एक छोटी संरचनात्मक विशेषता है, लगभग सामान्य है, और बीमारी के कोई लक्षण नहीं हैं। और दूसरों को नियमित रूप से दवा लेनी पड़ती है और यहां तक कि हृदय की सर्जरी भी करवानी पड़ती है। नियुक्त करना उचित उपचारमाइट्रल वाल्व प्रोलैप्स की डिग्री निर्धारित करने में मदद करता है।आगे को बढ़ाव की डिग्री
- मैं डिग्री - दोनों वाल्व 2-5 मिमी से अधिक एट्रियम की ओर झुकते हैं;
- II डिग्री - वाल्व 6-8 मिमी उभार;
- III डिग्री - सैश 9 मिमी से अधिक झुकते हैं।
दिल की अल्ट्रासाउंड परीक्षा एमवीपी की डिग्री निर्धारित करने में मदद करती है - इकोकार्डियोग्राफी. मॉनिटर स्क्रीन पर, डॉक्टर देखता है कि एट्रियम के अंदर वाल्व लीफलेट कितना झुकता है, और मिलीमीटर में विचलन की डिग्री को मापता है। यह विशेषता डिग्रियों में विभाजन को रेखांकित करती है।
यह वांछनीय है कि पहले इकोकार्डियोग्राफीआपने 10-20 स्क्वैट्स किए। यह दिल में उल्लंघन को और अधिक ध्यान देने योग्य बना देगा।
मुख्य नैदानिक मानदंड
- इकोकार्डियोग्राफीएट्रियम में माइट्रल वाल्व लीफलेट्स के उभार को प्रकट करता है;
- डॉपलर इकोकार्डियोग्राफीनिर्धारित करता है कि परिणामी अंतराल के माध्यम से कितना रक्त एट्रियम में वापस आ जाता है - regurgitation की मात्रा।
परिणाम दिल की सुनना (ऑस्कल्टेशन)रोग को आलिंद सेप्टल एन्यूरिज्म या मायोकार्डिटिस से अलग करने में मदद करें। पीएमके की विशेषता है:
- माइट्रल वाल्व के बंद होने के दौरान सुनाई देने वाले क्लिक;
- शोर जो रक्त बनाता है, दबाव में, वाल्व पत्रक के बीच एक संकीर्ण अंतर को तोड़ता है।
माइट्रल वाल्व अपर्याप्तता
 माइट्रल अपर्याप्तता वाल्वया माइट्रल अपर्याप्तता - अधिग्रहित हृदय दोषों में से एक। इस बीमारी में माइट्रल वाल्व के लीफलेट पूरी तरह से बंद नहीं होते हैं - उनके बीच एक गैप बना रहता है। हर बार जब बायां वेंट्रिकल सिकुड़ता है, तो कुछ रक्त बाएं आलिंद में वापस आ जाता है।
माइट्रल अपर्याप्तता वाल्वया माइट्रल अपर्याप्तता - अधिग्रहित हृदय दोषों में से एक। इस बीमारी में माइट्रल वाल्व के लीफलेट पूरी तरह से बंद नहीं होते हैं - उनके बीच एक गैप बना रहता है। हर बार जब बायां वेंट्रिकल सिकुड़ता है, तो कुछ रक्त बाएं आलिंद में वापस आ जाता है। फिर दिल में क्या होता है? बाएं आलिंद में रक्त की मात्रा बढ़ जाती है, और यह सूज जाता है और गाढ़ा हो जाता है। रेशेदार वलय - माइट्रल वाल्व का आधार, फैला और कमजोर होता है। नतीजतन, वाल्व की स्थिति धीरे-धीरे बिगड़ती है। बायां निलय भी खिंच जाता है, जिसमें आलिंद संकुचन के बाद बहुत अधिक रक्त प्रवेश करता है। फेफड़ों से हृदय तक जाने वाली वाहिकाओं में दबाव और ठहराव बढ़ जाता है।
माइट्रल वाल्व की कमी सबसे आम दोष है, खासकर पुरुषों में - सभी अधिग्रहित दोषों का 10%। यह शायद ही कभी अपने आप होता है, और अक्सर माइट्रल स्टेनोसिस या महाधमनी वाल्वुलर रोग से जुड़ा होता है।
कारण
गर्भावस्था के दौरान हृदय के निर्माण के दौरान रोग प्रकट हो सकता है या किसी बीमारी का परिणाम हो सकता है।जन्मजात माइट्रल वाल्व अपर्याप्तताबहुत दुर्लभ है। उसे बुलाया गया है:
- दिल के बाएं आधे हिस्से का अविकसित होना;
- माइट्रल वाल्व के बहुत छोटे पत्रक;
- वाल्वों का विभाजन;
- बहुत कम कण्डरा तार जो वाल्व को पूरी तरह से बंद होने से रोकते हैं।
संक्रामक रोग
- अन्न-नलिका का रोग
- ब्रोंकाइटिस
- निमोनिया
- मसूढ़ की बीमारी
ऑटोइम्यून पैथोलॉजी
- गठिया
- प्रणालीगत एक प्रकार का वृक्ष
- मल्टीपल स्क्लेरोसिस
ये प्रणालीगत रोग संयोजी ऊतक की संरचना में परिवर्तन का कारण बनते हैं। कोलेजन फाइबर वाली कोशिकाएं तेजी से गुणा करती हैं। वाल्व के पत्रक छोटे हो जाते हैं और झुर्रीदार दिखते हैं। पंखुड़ियों के संपीड़न और मोटा होना माइट्रल वाल्व की अपर्याप्तता और स्टेनोसिस की ओर जाता है।
अन्य कारणों से
- मायोकार्डियल रोधगलन के बाद केशिका की मांसपेशियों को नुकसान;
- दिल की सूजन के साथ वाल्व पत्रक का टूटना;
- हृदय के क्षेत्र में एक झटके के कारण वाल्व लीफलेट को बंद करने वाली जीवाओं का टूटना।
लक्षण
कुछ लोगों में, माइट्रल वाल्व अपर्याप्तता भलाई को खराब नहीं करती है और संयोग से इसका पता लगाया जाता है। लेकिन जब रोग बढ़ता है, तो हृदय रक्त प्रवाह की गड़बड़ी की भरपाई नहीं कर पाता है। रोग की गंभीरता दो कारकों पर निर्भर करती है:- बंद होने के समय वाल्व लीफलेट्स के बीच कितनी निकासी रहती है;
- जब वेंट्रिकल सिकुड़ता है तो बाएं आलिंद में कितना रक्त लौटता है।
- परिश्रम और आराम पर सांस की तकलीफ;
- कमजोरी, थकान;
- खांसी जो खराब हो जाती है क्षैतिज स्थिति;
- कभी-कभी थूक में खून होता है;
- दिल के क्षेत्र में दर्द और दबाव दर्द;
- पैरों की सूजन;
- बढ़े हुए जिगर के कारण दाहिनी पसली के नीचे पेट में भारीपन;
- उदर में द्रव का संचय - जलोदर।

- उंगलियों, पैर की उंगलियों, नाक की नोक (एक्रोसायनोसिस) पर त्वचा का नीला पड़ना;
- गर्दन की नसों की सूजन;
- उरोस्थि के बाईं ओर "हृदय कूबड़" ऊंचाई;
- टैप करते समय, डॉक्टर दिल के आकार में वृद्धि को नोटिस करता है;
- स्क्वैट्स के बाद जांच (पल्पेशन) के दौरान, डॉक्टर को लगता है कि हृदय के क्षेत्र में छाती कैसे कांप रही है। ये कंपन रक्त द्वारा निर्मित होते हैं जो वाल्व के छेद से होकर गुजरते हैं, जिससे एडी और तरंगें बनती हैं।
- आलिंद फिब्रिलेशन - अटरिया के छोटे गैर-लयबद्ध संकुचन।
- निलय के संकुचन से आवाज कमजोर हो जाती है या बिल्कुल नहीं सुनाई देती है;
- आप माइट्रल वाल्व के बंद होने की आवाज सुन सकते हैं;
- सबसे विशिष्ट संकेत वह शोर है जो सिस्टोल के दौरान सुनाई देता है - निलय का संकुचन। इसे "सिस्टोलिक बड़बड़ाहट" कहा जाता है। यह इस तथ्य से उत्पन्न होता है कि दबाव में रक्त वेंट्रिकुलर संकुचन के दौरान ढीले बंद वाल्व पत्रक के माध्यम से वापस आलिंद में टूट जाता है।
छाती का एक्स - रे. तस्वीर दिखाती है:
- बाएं आलिंद और बाएं वेंट्रिकल का इज़ाफ़ा;
- घेघा 4-6 सेमी दाईं ओर विस्थापित;
- दाएं वेंट्रिकल को बड़ा किया जा सकता है;
- फेफड़ों में धमनियां और नसें फैली हुई हैं, उनकी आकृति धुंधली, धुंधली है।
फोनोकार्डियोग्राम. सबसे जानकारीपूर्ण अध्ययन जो आपको दिल की आवाज़ और बड़बड़ाहट का अध्ययन करने की अनुमति देता है:
- निलय के संकुचन से आने वाली आवाज कम सुनाई देती है। यह इस तथ्य के कारण है कि निलय लगभग बंद नहीं होते हैं;
- बाएं पेट से बाएं आलिंद में खून की बड़बड़ाहट। शोर जितना तेज होगा, माइट्रल अपर्याप्तता उतनी ही गंभीर होगी;
- वाल्व बंद होने पर एक अतिरिक्त क्लिक सुनाई देता है। यह ध्वनि पैपिलरी मांसपेशियों, वाल्व क्यूप्स और उन्हें धारण करने वाले जीवाओं द्वारा निर्मित होती है।
- बाएं आलिंद के आकार में वृद्धि;
- बाएं वेंट्रिकल का खिंचाव;
- वाल्व पत्रक का अधूरा बंद होना।
निदान
निदान करने के लिए, डॉक्टर ध्यान देता है विशेषताएँमाइट्रल वाल्व की कमी।- इकोकार्डियोग्राफी- निलय के संकुचन से ध्वनि के कमजोर होने और रक्त के बैकफ्लो को बनाने वाले शोर को प्रकट करता है। वाल्व पत्रक में परिवर्तन भी दिखाई दे रहे हैं।
- इलेक्ट्रोकार्डियोग्रामबाएं आलिंद, बाएं और दाएं निलय में वृद्धि दर्शाता है।
- एक्स-रे. पर एक्स-रेफैली हुई वाहिकाएं फेफड़ों की पूरी सतह पर एक अस्पष्ट किनारे और बाईं ओर हृदय के विस्तार के साथ दिखाई देती हैं।
इलाज
दवा से माइट्रल वाल्व की कमी को ठीक नहीं किया जा सकता है। ऐसी कोई दवा नहीं है जो वाल्व लीफलेट को बहाल कर सके और उन्हें कसकर बंद करने के लिए मजबूर कर सके। लेकिन दवाओं की मदद से आप दिल की कार्यप्रणाली में सुधार कर सकते हैं और उसे उतार सकते हैं।- मूत्रवर्धक: इंडैपामाइड यह एक मूत्रवर्धक दवा है जो फेफड़ों को रुके हुए रक्त से छुटकारा दिलाने के लिए दी जाती है। यह मूत्र के उत्पादन को तेज करता है और शरीर से अतिरिक्त पानी को निकालने में मदद करता है। नतीजतन, हृदय के कक्षों और फेफड़ों के जहाजों में दबाव कम हो जाता है। 1 गोली सुबह लें। उपचार का कोर्स 2 सप्ताह है। आपका डॉक्टर रोजाना मूत्रवर्धक लेने की सलाह दे सकता है लंबे समय तक. यह याद रखना चाहिए कि हृदय के समुचित कार्य के लिए आवश्यक खनिज पोटेशियम, सोडियम और कैल्शियम मूत्र में उत्सर्जित होते हैं। इसलिए डॉक्टर की अनुमति से मिनरल सप्लीमेंट लेना जरूरी है।
- एसीई अवरोधक: कैप्टोप्रिल हृदय पर भार और फेफड़ों की वाहिकाओं में दबाव को कम करता है, रक्त परिसंचरण में सुधार करता है। इसके अलावा, यह हृदय के आकार को कम करता है और धमनियों में रक्त को अधिक कुशलता से बाहर निकालने की अनुमति देता है। बेहतर भार वहन करने में मदद करता है। भोजन से एक घंटा पहले, 1 गोली दिन में 2 बार लें। यदि आवश्यक हो, तो 2 सप्ताह के बाद खुराक को दोगुना किया जा सकता है।
- बीटा ब्लॉकर्स: एटेनोलोल रिसेप्टर्स की क्रिया को अवरुद्ध करता है जो हृदय गति के त्वरण का कारण बनते हैं। सहानुभूति तंत्रिका तंत्र के प्रभाव को कम करता है, और यह वह है जो हृदय को तेजी से अनुबंधित करता है। एटेनोलोल हृदय की मांसपेशियों की सिकुड़न को कम करता है, हृदय की धड़कन को सुचारू रूप से, सही लय में बनाता है और रक्तचाप को कम करता है। पहले सप्ताह में, दवा को भोजन से आधे घंटे पहले 25 मिलीग्राम / दिन लिया जाता है, दूसरी खुराक के लिए इसे 50 मिलीग्राम / दिन तक बढ़ाया जाता है, तीसरे सप्ताह के लिए इसे 100 मिलीग्राम / दिन तक समायोजित किया जाता है। इस दवा को धीरे-धीरे रद्द करना भी आवश्यक है, अन्यथा स्वास्थ्य की स्थिति तेजी से बिगड़ सकती है और रोधगलन हो सकता है।
- कार्डिएक ग्लाइकोसाइड्स: डिगॉक्सिन हृदय की कोशिकाओं में सोडियम की सांद्रता को बढ़ाता है। हृदय की चालन प्रणाली में सुधार करता है, जो इसके संकुचन की लय के लिए जिम्मेदार है। धड़कन अधिक दुर्लभ हो जाती है, और उनके बीच का विराम लंबा हो जाता है, और हृदय को आराम करने का अवसर मिलता है। फेफड़े और गुर्दे के कार्य में सुधार करता है। आपको डिगॉक्सिन की आवश्यकता है, खासकर यदि माइट्रल वाल्व अपर्याप्तता के साथ है दिल की अनियमित धड़कन. उपचार के पहले दिन 1 मिलीग्राम / दिन पर लिया जाना चाहिए। खुराक को 2 भागों में विभाजित किया जाता है और सुबह और शाम पिया जाता है। कुछ दिनों के बाद, वे रखरखाव की खुराक पर चले जाते हैं, जो कि 0.5 मिलीग्राम / दिन है। लेकिन याद रखें कि प्रत्येक व्यक्ति के लिए दवा की मात्रा व्यक्तिगत रूप से निर्धारित की जाती है।
- एंटीप्लेटलेट एजेंट: एस्पिरिन
यह दवा प्लेटलेट्स और लाल रक्त कोशिकाओं को आपस में चिपक कर थक्के बनने से रोकती है। इसके अलावा, एंटीप्लेटलेट एजेंट लाल रक्त कोशिकाओं को अधिक लचीला बनने में मदद करते हैं और सबसे संकीर्ण केशिकाओं से गुजरते हैं। यह सभी ऊतकों और अंगों के रक्त परिसंचरण और पोषण में सुधार करता है। एस्पिरिन उन लोगों के लिए आवश्यक है जिन्हें रक्त के थक्कों का खतरा बढ़ जाता है। भोजन से पहले प्रति दिन 1 बार, 100 मिलीग्राम / दिन लें। पेट की परत को नुकसान के जोखिम को कम करने के लिए, आप भोजन के साथ एस्पिरिन पी सकते हैं या दूध के साथ गोली ले सकते हैं।
ऑपरेशन के प्रकार
यह आकलन करने के लिए कि क्या हृदय को सर्जरी की आवश्यकता है, माइट्रल वाल्व अपर्याप्तता का चरण निर्धारित किया जाता है।ग्रेड 1 - बाएं आलिंद में रक्त का बैक रिफ्लक्स बाएं वेंट्रिकल में रक्त की मात्रा के 15% से अधिक नहीं है।
ग्रेड 2 - रिवर्स रक्त प्रवाह 15-30%, बाएं आलिंद का विस्तार नहीं होता है।
ग्रेड 3 - बायां आलिंद मध्यम रूप से फैला हुआ है, वेंट्रिकल से रक्त की मात्रा का 50% इसमें वापस आ जाता है।
ग्रेड 4 - रिवर्स रक्त प्रवाह 50% से अधिक है, बाएं आलिंद बढ़े हुए हैं, लेकिन इसकी दीवारें हृदय के अन्य कक्षों की तुलना में अधिक मोटी नहीं हैं।
चरण 1 माइट्रल वाल्व अपर्याप्तता के साथ, ऑपरेशन नहीं किया जाता है। 2 पर, वे क्लिपिंग की पेशकश कर सकते हैं, चरण 2 और 3 में, वे वाल्व प्लास्टिक सर्जरी करने का प्रयास करते हैं। चरण 3-4, जो वाल्व, कॉर्ड और पैपिलरी मांसपेशियों में गंभीर परिवर्तन के साथ होते हैं, वाल्व प्रतिस्थापन की आवश्यकता होती है। चरण जितना अधिक होगा, जटिलताओं और बीमारी की पुनरावृत्ति का जोखिम उतना ही अधिक होगा।
कतरन विधि
जांघ पर धमनी के माध्यम से, एक लचीली केबल की मदद से एक विशेष क्लिप हृदय तक पहुंचाई जाती है। यह डिवाइस माइट्रल वॉल्व के बीच में लगा होता है। अपने विशेष डिजाइन के लिए धन्यवाद, यह एट्रियम से वेंट्रिकल तक रक्त पहुंचाता है और इसे विपरीत दिशा में जाने से रोकता है। ऑपरेशन के दौरान होने वाली हर चीज को नियंत्रित करने के लिए, डॉक्टर अन्नप्रणाली में रखी एक अल्ट्रासाउंड जांच का उपयोग करता है। प्रक्रिया सामान्य संज्ञाहरण के तहत होती है।
इस प्रकार के ऑपरेशन के लिए संकेत
- चरण 2 माइट्रल अपर्याप्तता;
- बाएं आलिंद में रक्त का भाटा 30% तक पहुंच जाता है;
- कण्डरा जीवा और पैपिलरी मांसपेशियों में कोई गंभीर परिवर्तन नहीं होते हैं।
- आपको बाएं वेंट्रिकल में दबाव और इसकी दीवारों पर भार कम करने की अनुमति देता है;
- किसी भी उम्र में अच्छी तरह से सहन;
- कार्डियोपल्मोनरी बाईपास के लिए डिवाइस के कनेक्शन की आवश्यकता नहीं है;
- छाती पर चीरा लगाने की कोई जरूरत नहीं है;
- पुनर्प्राप्ति अवधि में कई दिन लगते हैं।
- गंभीर वाल्व क्षति के लिए उपयुक्त नहीं है।
 आधुनिक डॉक्टर जब भी संभव हो वाल्व को बचाने की कोशिश करते हैं: यदि वाल्वों का कोई गंभीर विरूपण या उन पर महत्वपूर्ण कैल्शियम जमा नहीं होता है। किसी भी उम्र में हल्के रोगियों में पुनर्निर्माण माइट्रल वाल्व की मरम्मत की जाती है। वाल्व दोषों को ठीक करने के लिए, डॉक्टर छाती को काटता है और एक स्केलपेल का उपयोग करके, वाल्वों की क्षति को ठीक करता है और उन्हें संरेखित करता है। कभी-कभी इसे संकीर्ण करने के लिए एक कठोर सपोर्ट रिंग को वाल्व में डाला जाता है, या टेंडन कॉर्ड को छोटा कर दिया जाता है। ऑपरेशन सामान्य संज्ञाहरण के तहत होता है और एक मशीन से कनेक्शन की आवश्यकता होती है जो कृत्रिम हृदय की तरह काम करती है।
आधुनिक डॉक्टर जब भी संभव हो वाल्व को बचाने की कोशिश करते हैं: यदि वाल्वों का कोई गंभीर विरूपण या उन पर महत्वपूर्ण कैल्शियम जमा नहीं होता है। किसी भी उम्र में हल्के रोगियों में पुनर्निर्माण माइट्रल वाल्व की मरम्मत की जाती है। वाल्व दोषों को ठीक करने के लिए, डॉक्टर छाती को काटता है और एक स्केलपेल का उपयोग करके, वाल्वों की क्षति को ठीक करता है और उन्हें संरेखित करता है। कभी-कभी इसे संकीर्ण करने के लिए एक कठोर सपोर्ट रिंग को वाल्व में डाला जाता है, या टेंडन कॉर्ड को छोटा कर दिया जाता है। ऑपरेशन सामान्य संज्ञाहरण के तहत होता है और एक मशीन से कनेक्शन की आवश्यकता होती है जो कृत्रिम हृदय की तरह काम करती है।
इस प्रकार के ऑपरेशन के लिए संकेत
- माइट्रल अपर्याप्तता का दूसरा और तीसरा चरण
- बाएं वेंट्रिकल से बाएं आलिंद में 30% से अधिक रक्त की वापसी;
- किसी भी कारण से वाल्व पत्रक का मध्यम विरूपण।
- "देशी" वाल्व को बरकरार रखता है और इसके संचालन में सुधार करता है;
- दिल की विफलता होने की संभावना कम;
- सर्जरी के बाद कम मृत्यु दर;
- कम जटिलताओं।
- वाल्व पत्रक पर महत्वपूर्ण कैल्शियम जमाव के लिए उपयुक्त नहीं है;
- यदि अन्य हृदय वाल्व प्रभावित होते हैं तो ऐसा नहीं किया जा सकता है;
- एक जोखिम है कि 10 वर्षों के भीतर माइट्रल रेगुर्गिटेशन की पुनरावृत्ति होगी।
माइट्रल वाल्व रिप्लेसमेंट
सर्जन प्रभावित वाल्व लीफलेट्स को हटा देता है और उनके स्थान पर एक कृत्रिम अंग लगा देता है। इस प्रकार के ऑपरेशन के लिए संकेत
इस प्रकार के ऑपरेशन के लिए संकेत
- माइट्रल वाल्व अपर्याप्तता के 3-4 चरण;
- एट्रियम में वापस फेंकने वाले रक्त की मात्रा वेंट्रिकल में रक्त की मात्रा का 30-50% है;
- रोग के कोई ठोस लक्षण न होने पर भी ऑपरेशन किया जाता है, लेकिन बायां वेंट्रिकल बहुत बड़ा हो जाता है और फेफड़ों में ठहराव होता है;
- बाएं वेंट्रिकल की गंभीर शिथिलता;
- वाल्व की पंखुड़ियों पर कैल्शियम या संयोजी ऊतक का महत्वपूर्ण जमाव।
- आपको वाल्व तंत्र में किसी भी उल्लंघन को ठीक करने की अनुमति देता है;
- ऑपरेशन के तुरंत बाद, रक्त परिसंचरण सामान्य हो जाता है और फेफड़ों में रक्त का ठहराव गायब हो जाता है;
- आपको 4 डिग्री माइट्रल अपर्याप्तता वाले रोगियों की मदद करने की अनुमति देता है, जब अन्य विधियां अब प्रभावी नहीं होती हैं।
- एक जोखिम है कि बाएं वेंट्रिकल खराब हो जाएगा;
- मानव या पशु ऊतक से बना वाल्व खराब हो सकता है। इसकी सेवा का जीवन लगभग 8 वर्ष है;
- सिलिकॉन वाल्व रक्त के थक्कों के जोखिम को बढ़ाते हैं।
किसी भी ओपन हार्ट सर्जरी के बाद, पहला दिन गहन देखभाल में और कार्डियोलॉजी विभाग में लगभग 7-10 दिन और बिताने होंगे। उसके बाद, घर पर या एक सेनेटोरियम में पुनर्वास के लिए एक और 1-1.5 महीने की आवश्यकता होगी, और आप सामान्य जीवन में वापस आ सकते हैं। शरीर को पूरी तरह से ठीक होने में छह महीने लगते हैं। उचित पोषणअच्छा आराम और फिजियोथेरेपी अभ्यास आपको अपने स्वास्थ्य को पूरी तरह से बहाल करने और एक लंबा और सुखी जीवन जीने की अनुमति देगा।