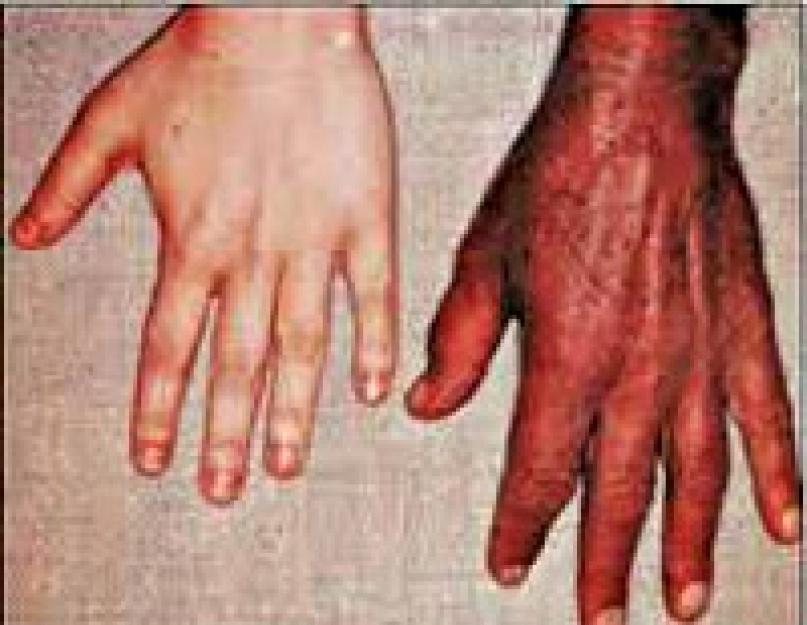
हेमोक्रोमैटोसिस एक ऐसी बीमारी है जो विरासत में मिली है और मानव शरीर में लोहे के चयापचय के उल्लंघन का कारण बनती है। इस बीमारी में, आयरन युक्त पिगमेंट आंतों द्वारा अवशोषित हो जाते हैं और ऊतकों, साथ ही अंगों में जमा हो जाते हैं।
हेमोक्रोमैटोसिस यूरोप के उत्तर में सबसे व्यापक है - वहाँ 5% आबादी को एक समरूप रोग है। अक्सर, पुरुष हेमोक्रोमैटोसिस से पीड़ित होते हैं (आंकड़े बीमार पुरुषों के बीमार महिलाओं के अनुपात को 10:1 के रूप में दर्शाते हैं)। एक नियम के रूप में, रोग के पहले लक्षण मध्यम आयु (40 वर्ष से सेवानिवृत्ति की आयु तक) में दिखाई देते हैं। सबसे अधिक बार, हेमोक्रोमैटोसिस यकृत को प्रभावित करता है, क्योंकि यह लोहे के चयापचय में भाग लेता है।
रोग के लक्षण
हेमोक्रोमैटोसिस के निम्नलिखित लक्षण हैं:
- कमजोरी और निरंतर थकान की उपस्थिति;
- रक्तचाप कम करना;
- अचानक वजन घटाने;
- वृद्धि हुई रंजकता। यह त्वचा के रंग को भूरे-भूरे रंग में बदलने के साथ-साथ श्वेतपटल या श्लेष्मा झिल्ली के रंग में परिवर्तन प्रदान करता है;
- विकास (एक बीमारी जिसमें रक्त शर्करा में वृद्धि शामिल है);
- दिखावट । बीमारियों के इस परिसर में सभी विकृति शामिल हैं जो हृदय की मांसपेशियों को अनुबंधित करने की क्षमता से जुड़ी हैं;
- उपस्थिति (सिकैट्रिकियल की दिशा में यकृत ऊतक में परिवर्तन शामिल है);
- (पाचन की प्रक्रिया में कार्यों का सामना करने में असमर्थता);
- कामेच्छा में कमी;
- एडिमा की उपस्थिति और अंगों की सीमित गतिशीलता।
रोग के रूप और चरण
निम्नलिखित प्रकार के रोग हैं:
- मुख्य।यह जीन के उत्परिवर्तन से संबंधित है जो शरीर में लोहे के आदान-प्रदान के लिए जिम्मेदार हैं;
- नवजात।यह नवजात बच्चों में आयरन की उच्च सामग्री के कारण प्रकट होता है। इस प्रकार की बीमारी के कारणों को अभी तक डॉक्टरों द्वारा स्पष्ट नहीं किया गया है;
- माध्यमिक।माध्यमिक हेमोक्रोमैटोसिस, एक नियम के रूप में, अन्य बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है जो रक्त परिसंचरण, त्वचा की समस्याओं से जुड़े होते हैं। यह उच्च लौह सामग्री वाली दवाओं को लेने के परिणामस्वरूप भी विकसित होता है।
हेमोक्रोमैटोसिस में निम्नलिखित चरण होते हैं:
- चरण 1 में, लोहे के चयापचय में उल्लंघन होते हैं, हालांकि, इसकी मात्रा अनुमेय मानक से नीचे रहती है;
- चरण 2 में, रोगी के पास लौह अधिभार होता है, जिसमें कोई विशेष नहीं होता है चिकत्सीय संकेत, हालांकि, निदान आदर्श से विचलन दिखाता है;
- चरण 3 में, बड़ी मात्रा में लोहे के जमा होने के कारण रोगी में रोग के सभी लक्षण दिखाई देते हैं।
रोग के विकास के कारण
रोग के विकास के मुख्य कारणों में शामिल हैं:
- आनुवंशिकता का कारक। आमतौर पर यह कारक विकृति विज्ञान के प्राथमिक रूप के विकास का कारण होता है और लोहे के चयापचय के लिए जिम्मेदार जीन को नुकसान के कारण प्रकट होता है;
- चयापचयी विकार। पोर्टल शिरा में रक्त के प्रवाह में सुधार करने के लिए इसमें शंटिंग के कारण अक्सर यकृत के सिरोसिस की पृष्ठभूमि के खिलाफ प्रकट होता है;
- वायरल एटियलजि के साथ यकृत रोग। इनमें बी और सी शामिल हैं, जो रोगी में छह महीने से अधिक समय तक देखे जाते हैं;
- स्टीटोहेपेटाइटिस (वसा के साथ यकृत के ऊतकों का दूषित होना);
- अग्न्याशय के उद्घाटन का रोड़ा;
- ट्यूमर संरचनाओं की उपस्थिति, उदाहरण के लिए, ल्यूकेमिया या यकृत ट्यूमर।
रोग का निदान
माध्यमिक हेमोक्रोमैटोसिस जैसी बीमारी का निदान इस पर आधारित है:
- रोगी के चिकित्सा इतिहास और शिकायतों का विश्लेषण। डॉक्टर लक्षणों की शुरुआत के समय को ध्यान में रखते हैं और रोगी उनकी घटना को किससे जोड़ेंगे;
- पारिवारिक इतिहास का विश्लेषण। यह ध्यान में रखा जाता है कि क्या बीमारी बीमार व्यक्ति के परिवार के सदस्यों में देखी गई थी;
- आनुवंशिकी परीक्षण के परिणाम। यह दोषपूर्ण जीन का पता लगाने में मदद करता है;
- रक्त में लौह चयापचय के गुणों का विश्लेषण। इसमें बड़ी मात्रा में लोहे की उपस्थिति का पता लगाने के लिए कई परीक्षण शामिल हैं;
- जानकारी जो एक बायोप्सी से प्राप्त की जाती है (एक विश्लेषण जिसमें ठीक सुई के साथ यकृत ऊतक की एक छोटी मात्रा का संग्रह शामिल होता है)। इस तरह के निदान से पता चलता है कि अंग के ऊतकों को नुकसान हुआ है या नहीं।
कभी-कभी निदान का एक उपाय एंडोक्रिनोलॉजिस्ट के साथ रोगी का परामर्श है।
रोग का उपचार
हेमोक्रोमैटोसिस का उपचार जटिल है और इसमें रोगी को निम्नलिखित उपाय करना शामिल है:
- आहार नुस्खा।इसमें आयरन युक्त उत्पादों के साथ-साथ प्रोटीन की कमी को भी ध्यान में रखा जाना चाहिए। यह विटामिन सी से भरपूर फलों और अन्य खाद्य पदार्थों के सेवन को कम करने के लायक है, क्योंकि इसकी उच्च सामग्री से आयरन का अवशोषण बढ़ जाता है। आहार शराब की अस्वीकृति के लिए प्रदान करता है, क्योंकि यह यकृत के ऊतकों में वर्णक के अवशोषण को भी बढ़ाता है और उन पर प्रतिकूल प्रभाव डालता है। रोगी को बड़ी मात्रा में एक प्रकार का अनाज की रोटी खाने से रोकने की जरूरत है, रेय का आठा, साथ ही अन्य आटा उत्पादों। आपको गुर्दे और यकृत नहीं खाना चाहिए, साथ ही साथ समुद्री भोजन (स्क्विड, झींगा, समुद्री शैवाल) से बाहर करना चाहिए। आप काली चाय, साथ ही कॉफी पी सकते हैं, क्योंकि वे टैनिन की सामग्री के कारण लोहे के चयापचय की दर को कम करते हैं;
- दवा लेनाजो लोहे को बांधता है। वे रोगी के अंगों से अतिरिक्त आयरन को समय पर निकालने में मदद करते हैं;
- शिराच्छदनरक्तपात में शरीर से 400 मिलीलीटर तक रक्त निकालना शामिल है, जिसमें शामिल है एक बड़ी संख्या कीलोहा, साप्ताहिक। यह लक्षणों को कम करता है (रंजकता को समाप्त करता है, यकृत के आकार को कम करता है);
- संबंधित रोगों का उपचार (मधुमेहट्यूमर, दिल की विफलता) और उनका समय पर निदान।
संभावित जटिलताएं
हेमोक्रोमैटोसिस में शरीर के लिए ऐसी जटिलताएं शामिल हो सकती हैं:
- जिगर की विफलता की घटना। उसी समय, शरीर अपने कर्तव्यों का सामना करना बंद कर देता है (भोजन के पाचन में भागीदारी, चयापचय और हानिकारक पदार्थों को बेअसर करना);
- हृदय की मांसपेशियों के काम में अन्य दोषों की उपस्थिति;
- . यह रोग गंभीर संचार विकारों के कारण होता है और इसमें हृदय की मांसपेशी के हिस्से की मृत्यु शामिल होती है। अक्सर उन्नत दिल की विफलता की पृष्ठभूमि के खिलाफ प्रकट होता है;
- घेघा में स्थित नसों से खून बह रहा है;
- कोमा (यकृत या मधुमेह)। यह गंभीर स्थिति जिगर की विफलता के कारण शरीर में जमा होने वाले विषाक्त पदार्थों द्वारा मस्तिष्क को नुकसान पहुंचाने के कारण होती है;
- यकृत ट्यूमर की उपस्थिति।
इन सभी जटिलताओं को विकसित न करने के लिए, समय पर रोग का निदान करना आवश्यक है ताकि चिकित्सक पर्याप्त उपचार लिख सके।
रोगी के अंगों के लिए गंभीर परिणामों को रोकने के लिए हेमोक्रोमैटोसिस का उपचार समय पर होना चाहिए। ऐसा करने के लिए, जब पहले लक्षण दिखाई देते हैं, तो उसे तुरंत डॉक्टर से परामर्श करना चाहिए। रोग के दौरान रोग के निदान के लिए, 10 वर्षों के लिए समय पर उपचार शुरू करने के साथ, 80% से अधिक रोगी जीवित रहते हैं। यदि किसी रोगी में रोग की अभिव्यक्ति लगभग 20 साल पहले शुरू हुई, तो उसके बचने की संभावना 60-70% तक कम हो जाती है। अनुकूल परिणाम के लिए डॉक्टरों का पूर्वानुमान सीधे रोगी के शरीर में आयरन युक्त पिगमेंट की मात्रा पर निर्भर करता है। उनमें से जितना अधिक होगा, ठीक होने की संभावना उतनी ही कम होगी। यदि सिरोसिस की शुरुआत से पहले रोग का निदान किया गया था, तो रोगी के पास सामान्य जीवन प्रत्याशा का अच्छा मौका होता है। यह ध्यान देने योग्य है कि लगभग 30% रोगियों की बीमारी की जटिलताओं से मृत्यु हो जाती है, जिसमें हृदय की विफलता या कुअवशोषण सिंड्रोम शामिल है।
रोग प्रतिरक्षण
हेमोक्रोमैटोसिस एक गंभीर बीमारी है जो कई ऊतकों और अंगों को प्रभावित करती है। एक साथ कई नियमों का पालन करते हुए रोकथाम को ध्यान में रखना चाहिए। सबसे पहले, यह आहार अनुपालन (प्रोटीन में उच्च खाद्य पदार्थों के सेवन को कम करने के साथ-साथ एस्कॉर्बिक एसिड और आयरन युक्त उत्पादों को कम करने) प्रदान करता है। दूसरे, रोकथाम विशेष दवाओं के सेवन को ध्यान में रखता है जो शरीर में लोहे को बांधते हैं और डॉक्टर की सख्त देखरेख में इसे जल्दी से हटा देते हैं। तीसरा, स्पष्ट लक्षणों की अनुपस्थिति में भी, रोकथाम आयरन युक्त दवाओं का सेवन है, जो डॉक्टर रोगी को निर्धारित करते हैं।
क्या चिकित्सकीय दृष्टिकोण से लेख में सब कुछ सही है?
उत्तर तभी दें जब आपने चिकित्सा ज्ञान सिद्ध किया हो
समान लक्षणों वाले रोग:
हृदय दोष हृदय के अलग-अलग कार्यात्मक भागों की विसंगतियाँ और विकृतियाँ हैं: वाल्व, सेप्टा, वाहिकाओं और कक्षों के बीच के उद्घाटन। उनके अनुचित कामकाज के कारण, रक्त परिसंचरण गड़बड़ा जाता है, और हृदय अपने मुख्य कार्य को पूरी तरह से पूरा करना बंद कर देता है - सभी अंगों और ऊतकों को ऑक्सीजन की आपूर्ति करना।
- एक वंशानुगत पॉलीसिस्टम रोग, जठरांत्र संबंधी मार्ग में लोहे के सक्रिय अवशोषण और आंतरिक अंगों (हृदय, अग्न्याशय, यकृत, जोड़ों, पिट्यूटरी ग्रंथि) में इसके बाद के संचय के साथ। हेमोक्रोमैटोसिस के क्लिनिक को त्वचा और श्लेष्म झिल्ली के कांस्य रंजकता, यकृत के सिरोसिस के विकास, मधुमेह मेलेटस, कार्डियोमायोपैथी, गठिया, यौन रोग, आदि की विशेषता है। हेमोक्रोमैटोसिस के निदान की पुष्टि मूत्र में लोहे के उत्सर्जन में वृद्धि, उच्च निर्धारित करके की जाती है। रक्त सीरम और यकृत बायोप्सी नमूनों में लोहे की सामग्री, साथ ही रेडियोग्राफी, अल्ट्रासाउंड, आंतरिक अंगों के एमआरआई की मदद से। हेमोक्रोमैटोसिस वाले रोगियों का उपचार आहार, डिफेरोक्सामाइन के प्रशासन, रक्तपात, प्लास्मफेरेसिस, हेमोसर्शन और रोगसूचक चिकित्सा पर आधारित है। यदि आवश्यक हो, तो यकृत प्रत्यारोपण और आर्थ्रोप्लास्टी का मुद्दा तय किया जाता है।

सामान्य जानकारी
हेमोक्रोमैटोसिस (कांस्य मधुमेह, पिगमेंटरी सिरोसिस) लोहे के चयापचय का आनुवंशिक रूप से निर्धारित उल्लंघन है, जिससे ऊतकों और अंगों में लौह युक्त वर्णक जमा हो जाते हैं और कई अंग विफलता का विकास होता है। रोग, एक विशिष्ट लक्षण परिसर (त्वचा रंजकता, यकृत सिरोसिस और मधुमेह मेलेटस) के साथ 1871 में वर्णित किया गया था, और 1889 में इसे त्वचा और आंतरिक अंगों के विशिष्ट रंग के लिए हेमोक्रोमैटोसिस कहा जाता था। जनसंख्या में वंशानुगत हेमोक्रोमैटोसिस की आवृत्ति प्रति 1000 जनसंख्या पर 1.5-3 मामले हैं। पुरुष महिलाओं की तुलना में 2-3 गुना अधिक बार हेमोक्रोमैटोसिस से पीड़ित होते हैं। औसत उम्रपैथोलॉजी का विकास - 40-60 वर्ष। घाव की पॉलीसिस्टम प्रकृति के कारण, विभिन्न नैदानिक विषय हेमोक्रोमैटोसिस के अध्ययन में लगे हुए हैं: गैस्ट्रोएंटरोलॉजी, कार्डियोलॉजी, एंडोक्रिनोलॉजी, रुमेटोलॉजी, आदि।
एटियलॉजिकल पहलू में, प्राथमिक (वंशानुगत) और माध्यमिक हेमोक्रोमैटोसिस प्रतिष्ठित हैं। प्राथमिक हेमोक्रोमैटोसिस एंजाइम सिस्टम में एक दोष के साथ जुड़ा हुआ है, जिससे आंतरिक अंगों में लोहे का जमाव होता है। जीन दोष के आधार पर और नैदानिक तस्वीरवंशानुगत हेमोक्रोमैटोसिस के 4 रूप हैं:
- I - क्लासिक ऑटोसोमल रिसेसिव, HFE से जुड़े प्रकार (95% से अधिक मामले)
- द्वितीय - किशोर प्रकार
- III - वंशानुगत एचएफई-असंबद्ध प्रकार (टाइप 2 ट्रांसफ़रिन रिसेप्टर में उत्परिवर्तन)
- IV - ऑटोसोमल प्रमुख प्रकार।
माध्यमिक हेमोक्रोमैटोसिस (सामान्यीकृत हेमोसिडरोसिस) लोहे के चयापचय में शामिल एंजाइम प्रणालियों की अधिग्रहीत अपर्याप्तता के परिणामस्वरूप विकसित होता है, और अक्सर अन्य बीमारियों से जुड़ा होता है, और इसलिए निम्नलिखित रूपों को प्रतिष्ठित किया जाता है: पोस्ट-ट्रांसफ्यूजन, एलिमेंटरी, मेटाबॉलिक, मिश्रित और नवजात।
पर नैदानिक पाठ्यक्रमहेमोक्रोमैटोसिस 3 चरणों से गुजरता है: I - बिना लोहे के अधिभार के; II - लोहे के अधिभार के साथ, लेकिन नैदानिक लक्षणों के बिना; III - नैदानिक अभिव्यक्तियों के विकास के साथ।

हेमोक्रोमैटोसिस के कारण
प्राथमिक वंशानुगत हेमोक्रोमैटोसिस एक ऑटोसोमल रिसेसिव बीमारी है। यह छठे गुणसूत्र की छोटी भुजा पर स्थित एचएफई जीन में उत्परिवर्तन पर आधारित है। एचएफई जीन में एक दोष के कारण ग्रहणी कोशिकाओं द्वारा ट्रांसफ़रिन-मध्यस्थता वाले लोहे के उत्थान में व्यवधान होता है, जिसके परिणामस्वरूप शरीर में लोहे की कमी का एक गलत संकेत बनता है। बदले में, यह एंटरोसाइट्स द्वारा आयरन-बाइंडिंग प्रोटीन DCT-1 के बढ़े हुए संश्लेषण और आंत में लोहे के अवशोषण में वृद्धि (भोजन से ट्रेस तत्व के सामान्य सेवन के साथ) में योगदान देता है। भविष्य में, कई आंतरिक अंगों में लौह युक्त वर्णक हेमोसाइडरिन का अत्यधिक जमाव होता है, स्क्लेरोटिक प्रक्रियाओं के विकास के साथ उनके कार्यात्मक रूप से सक्रिय तत्वों की मृत्यु। हेमोक्रोमैटोसिस के साथ, मानव शरीर में सालाना 0.5-1.0 ग्राम लोहा जमा होता है, और रोग की अभिव्यक्तियाँ तब प्रकट होती हैं जब लोहे का कुल स्तर 20 ग्राम (कभी-कभी 40-50 ग्राम या अधिक) तक पहुंच जाता है।
शरीर में लोहे के अत्यधिक बहिर्जात सेवन के परिणामस्वरूप माध्यमिक हेमोक्रोमैटोसिस विकसित होता है। यह स्थिति बार-बार रक्त आधान, लोहे की तैयारी के अनियंत्रित सेवन, थैलेसीमिया, कुछ प्रकार के एनीमिया, त्वचीय पोरफाइरिया, यकृत के शराबी सिरोसिस, क्रोनिक वायरल हेपेटाइटिस और के साथ हो सकती है। प्राणघातक सूजनकम प्रोटीन आहार के बाद।
हेमोक्रोमैटोसिस के लक्षण
वंशानुगत हेमोक्रोमैटोसिस की नैदानिक अभिव्यक्ति वयस्कता में होती है, जब शरीर में कुल लोहे की सामग्री महत्वपूर्ण मूल्यों (20-40 ग्राम) तक पहुंच जाती है। प्रचलित सिंड्रोम के आधार पर, हेपेटोपैथिक (यकृत के हेमोक्रोमैटोसिस), कार्डियोपैथिक (हृदय के हेमोक्रोमैटोसिस), रोग के एंडोक्रिनोलॉजिकल रूपों को प्रतिष्ठित किया जाता है।
रोग धीरे-धीरे विकसित होता है; में आरंभिक चरणथकान, कमजोरी, वजन घटाने, कामेच्छा में कमी की गैर-विशिष्ट शिकायतों का प्रभुत्व। इस स्तर पर, रोगी सही हाइपोकॉन्ड्रिअम में दर्द, शुष्क त्वचा, आर्थ्राल्जिया, बड़े जोड़ों के चोंड्रोक्लासिनोसिस के कारण परेशान हो सकते हैं। हेमोक्रोमैटोसिस के उन्नत चरण में, एक क्लासिक लक्षण परिसर बनता है, जो त्वचा रंजकता (कांस्य त्वचा), यकृत की सिरोसिस, मधुमेह मेलेटस, कार्डियोमायोपैथी, हाइपोगोनाडिज्म द्वारा दर्शाया जाता है।
आमतौर पर सबसे प्रारंभिक संकेतहेमोक्रोमैटोसिस त्वचा और श्लेष्मा झिल्ली के एक विशिष्ट रंग की उपस्थिति है, जो मुख्य रूप से चेहरे, गर्दन, ऊपरी अंग, बगल और बाहरी जननांग में, त्वचा के निशान। रंजकता की तीव्रता रोग की अवधि पर निर्भर करती है और हल्के भूरे (धुएँ के रंग) से कांस्य-भूरे रंग में भिन्न होती है। सिर और धड़ पर बालों के झड़ने की विशेषता, अवतल (चम्मच के आकार का) नाखूनों का विरूपण। मेटाकार्पोफैंगल की आर्थ्रोपैथी होती है, कभी-कभी घुटने, कूल्हे और कोहनी के जोड़ों में उनकी कठोरता के बाद के विकास के साथ।
लगभग सभी रोगियों में बढ़े हुए यकृत, स्प्लेनोमेगाली, यकृत का सिरोसिस होता है। अग्नाशय की शिथिलता इंसुलिन पर निर्भर मधुमेह मेलेटस के विकास में व्यक्त की जाती है। हेमोक्रोमैटोसिस में पिट्यूटरी ग्रंथि को नुकसान के परिणामस्वरूप, यौन क्रिया प्रभावित होती है: पुरुष वृषण शोष, नपुंसकता, गाइनेकोमास्टिया विकसित करते हैं; महिलाओं में - एमेनोरिया और बांझपन। कार्डिएक हेमोक्रोमैटोसिस को कार्डियोमायोपैथी और इसकी जटिलताओं की विशेषता है - अतालता, पुरानी हृदय विफलता, मायोकार्डियल रोधगलन।
हेमोक्रोमैटोसिस के अंतिम चरण में, पोर्टल उच्च रक्तचाप, जलोदर और कैशेक्सिया विकसित होते हैं। रोगियों की मृत्यु, एक नियम के रूप में, अन्नप्रणाली के वैरिकाज़ नसों से रक्तस्राव, यकृत की विफलता, तीव्र हृदय विफलता के कारण होती है। मधुमेह कोमा, सड़न रोकनेवाला पेरिटोनिटिस, पूति। हेमोक्रोमैटोसिस से लीवर कैंसर (हेपेटोसेलुलर कार्सिनोमा) विकसित होने का खतरा काफी बढ़ जाता है।
हेमोक्रोमैटोसिस का निदान
प्रचलित लक्षणों के आधार पर, हेमोक्रोमैटोसिस वाले रोगी विभिन्न विशेषज्ञों की मदद ले सकते हैं: गैस्ट्रोएंटेरोलॉजिस्ट, कार्डियोलॉजिस्ट, एंडोक्रिनोलॉजिस्ट, स्त्री रोग विशेषज्ञ, मूत्र रोग विशेषज्ञ, रुमेटोलॉजिस्ट, त्वचा विशेषज्ञ। इस बीच, हेमोक्रोमैटोसिस के विभिन्न नैदानिक रूपों के लिए रोग का निदान समान है। नैदानिक संकेतों का आकलन करने के बाद, रोगियों को निदान की वैधता को सत्यापित करने के लिए प्रयोगशाला और वाद्य अध्ययन का एक सेट सौंपा जाता है।
हेमोक्रोमैटोसिस के लिए प्रयोगशाला मानदंड रक्त सीरम में लोहे, फेरिटिन और ट्रांसफ़रिन के स्तर में उल्लेखनीय वृद्धि, मूत्र में लोहे के उत्सर्जन में वृद्धि, और रक्त सीरम की कुल लौह-बाध्यकारी क्षमता में कमी है। निदान की पुष्टि जिगर या त्वचा की सुई बायोप्सी द्वारा की जाती है, जो नमूनों में हेमोसाइडरिन जमा दिखाता है। हेमोक्रोमैटोसिस की वंशानुगत प्रकृति आणविक आनुवंशिक निदान के परिणामस्वरूप स्थापित होती है।
आंतरिक अंगों को नुकसान की गंभीरता और रोग के पूर्वानुमान का आकलन करने के लिए, यकृत परीक्षण, रक्त और मूत्र में ग्लूकोज के स्तर, ग्लाइकोसिलेटेड हीमोग्लोबिन आदि की जांच की जाती है। प्रयोगशाला निदानहेमोक्रोमैटोसिस पूरक है वाद्य अनुसंधान: जोड़ों का एक्स-रे, ईसीजी, इकोसीजी, पेट के अंगों का अल्ट्रासाउंड, लीवर का एमआरआई आदि।
हेमोक्रोमैटोसिस का उपचार
चिकित्सा का मुख्य लक्ष्य शरीर से अतिरिक्त लोहे को निकालना और जटिलताओं के विकास को रोकना है। हेमोक्रोमैटोसिस वाले मरीजों को एक आहार निर्धारित किया जाता है जो प्रतिबंधित करता है खाद्य उत्पादलोहे (सेब, मांस, जिगर, एक प्रकार का अनाज, पालक, आदि) की एक उच्च सामग्री के साथ, आसानी से पचने योग्य कार्बोहाइड्रेट। मल्टीविटामिन, एस्कॉर्बिक एसिड, आयरन युक्त आहार पूरक, शराब लेना मना है। शरीर से अतिरिक्त आयरन को निकालने के लिए वे हीमोग्लोबिन, रक्त हेमटोक्रिट और फेरिटिन के नियंत्रण में रक्तपात का सहारा लेते हैं। उसी उद्देश्य के लिए, हेमोकोरेक्शन के एक्स्ट्राकोर्पोरियल तरीकों - हेमोसर्शन, साइटफेरेसिस का उपयोग किया जा सकता है।
विकारी दवाई से उपचारहेमोक्रोमैटोसिस रोगी को डिफेरोक्सामाइन के इंट्रामस्क्युलर या अंतःशिरा प्रशासन पर आधारित है, जो Fe3 + आयनों को बांधता है। इसी समय, यकृत सिरोसिस, हृदय की विफलता, मधुमेह मेलेटस, हाइपोगोनाडिज्म का रोगसूचक उपचार किया जाता है। गंभीर आर्थ्रोपैथी के साथ, आर्थ्रोप्लास्टी (प्रभावित जोड़ों की आर्थ्रोप्लास्टी) के लिए संकेत निर्धारित किए जाते हैं। सिरोसिस के रोगियों में लीवर प्रत्यारोपण के मुद्दे पर विचार किया जा रहा है।
हेमोक्रोमैटोसिस का पूर्वानुमान और रोकथाम
रोग के प्रगतिशील पाठ्यक्रम के बावजूद, समय पर चिकित्सा हेमोक्रोमैटोसिस वाले रोगियों के जीवन को कई दशकों तक बढ़ा सकती है। उपचार के अभाव में, पैथोलॉजी के निदान के बाद रोगियों की औसत जीवन प्रत्याशा 4-5 वर्ष से अधिक नहीं होती है। हेमोक्रोमैटोसिस (मुख्य रूप से यकृत सिरोसिस और कंजेस्टिव दिल की विफलता) की जटिलताओं की उपस्थिति एक खराब रोगसूचक संकेत है।
वंशानुगत हेमोक्रोमैटोसिस में, परिवार की जांच, बीमारी का जल्द पता लगाने और उपचार शुरू करने के लिए रोकथाम कम हो जाती है। माध्यमिक हेमोक्रोमैटोसिस के विकास से बचने के लिए तर्कसंगत पोषण, लोहे की तैयारी की नियुक्ति और सेवन पर नियंत्रण, रक्त आधान, शराब लेने से इनकार, यकृत और रक्त प्रणाली के रोगों वाले रोगियों की निगरानी करना संभव है।
हेमोक्रोमैटोसिस एक ऐसी बीमारी है जो लोहे के चयापचय को प्रभावित करती है, जिससे शरीर में अतिरिक्त लोहा होता है। जानिए इसके क्या कारण होते हैं, लक्षण और इलाज।
इसमें कोई शक नहीं कि लीवर हमारे शरीर के सबसे महत्वपूर्ण अंगों में से एक है। इसके मुख्य कार्यों में, हम रक्त में शर्करा के भंडारण और रिलीज, ग्लाइकोजन के संश्लेषण, मादक पेय पदार्थों और विभिन्न दवाओं के प्रसंस्करण, रक्त से अशुद्धियों को खत्म करने का उल्लेख कर सकते हैं ...
हालांकि, लीवर की कई बीमारियां हैं जो स्पष्ट रूप से लीवर को प्रभावित कर सकती हैं, खासकर सीधे तौर पर। एक अच्छा उदाहरण हेमोक्रोमैटोसिस है, एक ऐसी बीमारी जिसे विरासत में मिला या हासिल किया जा सकता है।
हेमोक्रोमैटोसिस क्या है?
हेमोक्रोमैटोसिस एक परिवर्तन है जो हमारे शरीर में लोहे के खराब चयापचय की विशेषता है। कहने की जरूरत नहीं है, अगर हम चाहते हैं कि हमारे सभी अंग ठीक से काम करें तो यह हमारे शरीर का एक आवश्यक घटक है। ऐसा अनुमान है कि रक्त में आयरन की सही मात्रा कम से कम 4 या 5 ग्राम होनी चाहिए, वह मात्रा जो हीमोग्लोबिन के कारण निकलती है।
हालांकि, इस स्थिति की विशेषता इस तथ्य से है कि शरीर इस तत्व को तोड़ने में सक्षम नहीं है और इसलिए पूरे शरीर में लोहे के स्तर में अत्यधिक वृद्धि का कारण बनता है। पाचन नाल. यह कुछ ऐसा है जो हमारे स्वास्थ्य पर और विशेष रूप से लीवर के कामकाज पर बहुत नकारात्मक प्रभाव डाल सकता है।
हेमोक्रोमैटोसिस एक ऐसी बीमारी है जो सभी उम्र के लोगों में होती है। यह 200 से 300 लोगों में से लगभग एक को प्रभावित कर सकता है और पुरुषों में अधिक आम है क्योंकि महिलाओं के पास गर्भावस्था के माध्यम से आयरन से छुटकारा पाने के अन्य तरीके हैं।
हेमोक्रोमैटोसिस के कारण क्या हैं?
अब जब हम पहले से ही जानते हैं कि हेमोक्रोमैटोसिस क्या होता है, तो हम इसके कारणों की व्याख्या करने जा रहे हैं:
- शराब का अत्यधिक सेवन। यह मादक पेय लोहे की बड़ी खुराक की उपस्थिति की विशेषता है। इसलिए, यदि इसे बहुत अधिक मात्रा में लिया जाता है, तो संभव है कि यह व्यक्ति हेमोक्रोमैटोसिस से पीड़ित हो।
- हेपेटाइटिस सी। यह लीवर वायरस रक्त में आयरन के स्तर में वृद्धि का कारण भी बन सकता है।
- ब्लड ट्रांसफ़्यूजन। जब किसी व्यक्ति को किसी कारण से एक से अधिक रक्ताधान प्राप्त होते हैं, तो इस प्रक्रिया के कारण लोहे का जमाव भी जमा होने लगता है।
- ट्रांसफ़रिन उत्पादन में कमी। ट्रांसफरिन एक प्रोटीन है जो शरीर के माध्यम से सभी लोहे के परिवहन के लिए जिम्मेदार है। हालाँकि, समस्याएँ तब उत्पन्न होती हैं जब कोई व्यक्ति इस प्रोटीन को स्वाभाविक रूप से स्रावित करने में असमर्थ होता है, जिससे हेमोक्रोमैटोसिस का स्पष्ट मामला होता है।
हेमोक्रोमैटोसिस के लक्षण
हेमोक्रोमैटोसिस के लक्षण इस बात पर निर्भर करते हैं कि रोग कितना उन्नत है। इसलिए, इसे जल्द से जल्द निर्धारित करना बहुत महत्वपूर्ण है। सबसे आम लक्षणों में:
- जिगर की क्षति: हेमोक्रोमैटोसिस के सबसे आम लक्षणों में से एक है जिसे हेपेटोमेगाली के रूप में जाना जाता है। इसका मतलब है कि लीवर का बायां हिस्सा सूज गया है, जो बाद में जलोदर, सूजन और यहां तक कि पीलिया का कारण बन सकता है।
- अतिरिक्त आयरन विभिन्न हृदय की मांसपेशियों के माध्यम से भी जमा हो सकता है, जो बाद में मध्यम हृदय विफलता का कारण बन सकता है। इस स्थिति के प्रमुख लक्षण अत्यधिक थकान और पैरों की सूजन हैं।
- त्वचा हाइपरपिग्मेंटेशन: हेमोक्रोमैटोसिस के अधिकांश मामले आमतौर पर बाद में त्वचा के हाइपरपिग्मेंटेशन के मामलों में बहुत गहरे रंग में बदल जाते हैं। गंजापन या बालों के झड़ने की तस्वीरें देखना भी सामान्य है।
हेमोक्रोमैटोसिस के प्रकार
जैसा कि इस नोट की शुरुआत में कहा गया है, दो हैं अलग - अलग प्रकारहेमोक्रोमैटोसिस: एक वंशानुगत (सबसे आम) और एक अधिग्रहित। नीचे हम मुख्य अंतरों का पता लगाएंगे।

वंशानुगत हेमोक्रोमैटोसिस
वंशानुगत हेमोक्रोमैटोसिस है आनुवंशिक रोगऑटोसोमल रिसेसिव टाइप (या रिसेसिव इनहेरिटेंस), जिसका अर्थ है कि इसकी अभिव्यक्ति के लिए इसे पिता और माता से विरासत में मिला होना चाहिए; यानी माता-पिता दोनों को जीन ले जाना चाहिए।
यह अनुमान लगाया गया है कि प्रत्येक 20-25 लोगों में जीन होता है, जिसका अर्थ है कि हमारे पास है वंशानुगत रोगजिगर, जो बहुत आम है।
वंशानुगत हेमोक्रोमैटोसिस के मामले में, HFE प्रोटीन जीन में दो उत्परिवर्तन की पहचान की गई है, जिन्हें C282Y और H63D के रूप में जाना जाता है। अध्ययनों के अनुसार, यह अनुमान लगाया गया है कि यूरोप में 60 से 100% प्रभावित रोगियों को माता-पिता (समयुग्मजी C282Y) से C282Y जीन विरासत में मिला है या एक से H63D जीन और दूसरे से C282Y जीन (डबल हेटेरोजाइट्स) विरासत में मिला है।
एक्वायर्ड हेमोक्रोमैटोसिस
द्वितीयक हेमोक्रोमैटोसिस के रूप में भी जाना जाता है, यह विभिन्न प्रकार के विकारों और स्थितियों के कारण होता है, जिसका कोई एक या विशिष्ट कारण नहीं होता है जिससे शरीर में लोहे के जमाव में वृद्धि होती है।
उन कारणों में से जो अक्सर इस हेमोक्रोमैटोसिस की उपस्थिति का कारण बनते हैं, हम उल्लेख कर सकते हैं:
- लीवर की बीमारी जैसे अल्कोहलिक लीवर डिजीज या हेपेटाइटिस सी।
- लगातार शराब का सेवन लीवर को प्रभावित करता है।
- कई रक्त आधान करना।
- जन्मजात ट्रांसफ़रिन की कमी।
- पोर्फिरीया त्वचा का रंग।
- नवजात हेमोक्रोमैटोसिस।
- एसरुलोप्लास्मिनमिया।
- अत्यधिक आयरन का सेवन

हेमोक्रोमैटोसिस के लिए उपचार क्या है?
चूंकि हेमोक्रोमैटोसिस हमारे शरीर में लोहे की बहुत अधिक खुराक की विशेषता है, इसलिए यह स्पष्ट है कि इस घटक के स्तर को कम करना आवश्यक होगा। इसके लिए, निम्नलिखित संकेतों को ध्यान में रखा जाना चाहिए:
- शराब का सेवन कम करना। रेड या रोज़ वाइन जैसे कुछ पेय पदार्थों के सेवन से हेमोक्रोमैटोसिस हो सकता है। इसलिए, पहले लक्षण प्रकट होने के क्षण से उन्हें लेने से रोकने की दृढ़ता से अनुशंसा की जाती है।
- सफेद मछली और समुद्री भोजन से बचें। मछली भी आयरन का एक अटूट स्रोत है। इसलिए आयरन के स्तर को कम करने के लिए इसे कुछ समय के लिए लेना बंद करना जरूरी होगा। वही शेलफिश के लिए जाता है or विटामिन की खुराकआयरन या विटामिन सी युक्त।
- लोहे के बने बर्तनों से दूर रहें। और तथ्य यह है कि इसका प्रसंस्करण या हेरफेर इस तथ्य को जन्म दे सकता है कि बाद में हम इस तत्व को गलती से उधार लेते हैं।
हेमोक्रोमैटोसिस - वंशानुगत रोगलगभग सभी प्रणालियों और अंगों को प्रभावित करता है। यह एक गंभीर विकृति है, जिसे कांस्य मधुमेह भी कहा जाता है पिगमेंटरी सिरोसिस.
आनुवंशिक असामान्यताओं के बीच, इस बीमारी को सबसे आम में से एक माना जाता है। सबसे ज्यादा मामले उत्तरी यूरोप के देशों में दर्ज किए गए।
सांख्यिकी और चिकित्सा इतिहास
एक उत्परिवर्तित जीन रोग के विकास के लिए जिम्मेदार है, जो कि 5% आबादी में मौजूद है, लेकिन केवल 0.3% ही रोग विकसित करते हैं। पुरुषों में प्रचलन महिलाओं की तुलना में 10 गुना अधिक है। ज्यादातर मामलों में, पहले लक्षण 40-60 साल की उम्र में दिखाई देते हैं।
ICD-10 रोग कोड U83.1 है।
पहली बार इस बीमारी के बारे में जानकारी 1871 में सामने आई थी। मधुमेह, सिरोसिस, और त्वचा रंजकता के लक्षणों के साथ एम। ट्रॉज़ियर द्वारा एक जटिल का वर्णन किया गया था।
1889 में, "हेमोक्रोमैटोसिस" शब्द पेश किया गया था। यह रोग की विशेषताओं में से एक को दर्शाता है: डर्मिस और आंतरिक अंगएक असामान्य रंग प्राप्त करें।
विकास के कारण
प्राथमिक वंशानुगत हेमोक्रोमैटोसिस में एक ऑटोसोमल रिसेसिव प्रकार का संचरण होता है। यह एचएफई म्यूटेशन पर आधारित है। यह जीन गुणसूत्र 6 की छोटी भुजा पर स्थित होता है।
दोष से कोशिकाओं द्वारा लोहे के अवशोषण का उल्लंघन होता है ग्रहणी. इसलिए, शरीर में आयरन की कमी होने के बारे में एक गलत संकेत दिखाई देता है।
इससे आयरन-बाइंडिंग प्रोटीन के निर्माण में वृद्धि होती है और आंत में आयरन के अवशोषण में वृद्धि होती है। इसके बाद, वर्णक कई अंगों पर जमा हो जाता है, इसके बाद सक्रिय तत्वों की मृत्यु हो जाती है और स्क्लेरोटिक प्रक्रियाओं का विकास होता है।
रोग किसी भी उम्र में खुद को प्रकट कर सकता है। कुछ पूर्वापेक्षाएँ हैं:
- चयापचय विकार। अक्सर इस बीमारी का पता लीवर के सिरोसिस की पृष्ठभूमि में या उसमें शंटिंग के दौरान लगाया जाता है।
- जिगर के रोग। खासकर अगर वे वायरल प्रकृति के हैं, उदाहरण के लिए, हेपेटाइटिस बी और सी, जिनका 6 महीने से अधिक समय से इलाज नहीं हुआ है।
- वसा के साथ यकृत ऊतक का अतिवृद्धि।
- उपस्थिति वा.
- विशिष्ट अंतःशिरा दवाओं की शुरूआत जो लोहे की एकाग्रता में वृद्धि को भड़काती है।
- स्थायी हेमोडायलिसिस।
रोग के रूप
रोग तीन प्रकार के होते हैं:
- वंशानुगत (प्राथमिक)।प्राथमिक में हम बात कर रहे हेलोहे के चयापचय के लिए जिम्मेदार जीन में उत्परिवर्तन के बारे में। यह रूप सबसे आम है। वंशानुगत हेमोक्रोमैटोसिस और जन्मजात एंजाइम दोषों के बीच एक कड़ी स्थापित की गई है जो लोहे के संचय की ओर ले जाती है।
वंशानुगत हेमोक्रोमैटोसिस के निदान की तस्वीर
- नवजात शिशुओं में नवजात दिखाई देता है।इस तरह की विकृति के विकास के कारणों को आज तक स्पष्ट नहीं किया गया है।
- माध्यमिक अन्य बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है जो रक्त परिसंचरण और त्वचा की समस्याओं से जुड़े होते हैं।यह बड़ी संख्या में आयरन युक्त दवाएं लेने की पृष्ठभूमि के खिलाफ विकसित होता है।
उत्तरार्द्ध प्रकार आधान के बाद, आहार, चयापचय और मिश्रित मूल हो सकता है।
चरणों
तीन मुख्य चरण हैं:
- प्रथम।लोहे के चयापचय में गड़बड़ी होती है, लेकिन इसकी मात्रा स्वीकार्य स्तर से नीचे रहती है।
- दूसरा।शरीर में आयरन की अधिक मात्रा जमा हो जाती है। कोई विशेष नैदानिक संकेत नहीं हैं, लेकिन धन्यवाद प्रयोगशाला के तरीकेअनुसंधान, आदर्श से विचलन को जल्दी से स्थापित करना संभव हो जाता है।
- तीसरा।रोग के सभी लक्षण बढ़ने लगते हैं। रोग अधिकांश अंगों और प्रणालियों को कवर करता है।
हेमोक्रोमैटोसिस के लक्षण
परिपक्व उम्र के लोगों में यह रोग सबसे स्पष्ट रूप से प्रकट होता है, जब कुल लोहे की सामग्री महत्वपूर्ण मूल्यों तक पहुंच जाती है।
प्रचलित लक्षणों के आधार पर, हेमोक्रोमैटोसिस के कई रूप प्रतिष्ठित हैं:
- यकृत,
- दिल,
- अंतःस्त्रावी प्रणाली।
सबसे पहले, रोगी थकान में वृद्धि, कामेच्छा में कमी की शिकायत करता है। वे बहुत मजबूत नहीं हो सकते हैं। धीरे-धीरे, त्वचा शुष्क हो जाती है, बड़े जोड़ों में विकार होते हैं।
उन्नत चरण में, एक लक्षण परिसर का निर्माण होता है, जो त्वचा के रंग में कांस्य रंग में परिवर्तन, यकृत के सिरोसिस के विकास और मधुमेह मेलेटस द्वारा दर्शाया जाता है। पिग्मेंटेशन मुख्य रूप से चेहरे के भाग, हाथ के ऊपरी क्षेत्र, नाभि और निपल्स के पास के क्षेत्र को प्रभावित करता है। धीरे-धीरे बाल झड़ते हैं।
ऊतकों और अंगों में लोहे के अत्यधिक संचय से पुरुषों में वृषण शोष होता है। अंग सूज जाते हैं, और एक तेज वजन घटाने दिखाई देता है।
जटिलताओं
यकृत अपने कार्यों का सामना करना बंद कर देता है। इसलिए, यह पाचन, परिशोधन और चयापचय में कम भाग लेना शुरू कर देता है। आवृत्ति गड़बड़ी होती है हृदय दर, हृदय की मांसपेशियों की सिकुड़न में कमी।
शरीर अन्य बीमारियों के प्रति संवेदनशील हो जाता है, क्योंकि प्रतिरक्षा प्रणाली तनाव का सामना नहीं कर पाती है।
अक्सर जटिलताएं हैं:
- . संचार विकारों के कारण हृदय क्षेत्र के हिस्से की मृत्यु हो जाती है। दिल की विफलता की पृष्ठभूमि के खिलाफ पैथोलॉजी हो सकती है।
- मधुमेह और। विषाक्त पदार्थों के कारण मस्तिष्क क्षति होती है, जो मधुमेह में जमा हो जाती है।
- जिगर में ट्यूमर की उपस्थिति।
जब बैक्टीरिया रक्तप्रवाह में प्रवेश करते हैं, तो सेप्सिस विकसित हो सकता है। यह पूरे जीव के गंभीर नशा और रोगी की स्थिति में महत्वपूर्ण गिरावट की ओर जाता है। सेप्सिस के परिणामस्वरूप, मृत्यु की संभावना अधिक होती है।
कुछ रोगियों में एक जटिलता के रूप में हाइपोगोनाडिज्म होता है। यह सेक्स हार्मोन के उत्पादन में कमी से जुड़ी एक बीमारी है। यह विकृति यौन विकारों की ओर ले जाती है।
निदान
 कई अंगों के घावों और एक ही परिवार के कई सदस्यों की बीमारी के लिए नैदानिक उपाय निर्धारित हैं। रोग की शुरुआत की उम्र पर ध्यान दिया जाता है।
कई अंगों के घावों और एक ही परिवार के कई सदस्यों की बीमारी के लिए नैदानिक उपाय निर्धारित हैं। रोग की शुरुआत की उम्र पर ध्यान दिया जाता है।
वंशानुगत रूप के साथ, लक्षण 45-50 वर्ष की आयु में दिखाई देते हैं।संकेतों के पहले प्रकट होने के साथ, वे दूसरे प्रकार के हेमोक्रोमैटोसिस की बात करते हैं।
गैर-आक्रामक तरीकों के बीच, इसका अक्सर उपयोग किया जाता है। लीवर सिग्नल की तीव्रता में कमी होती है, जो लोहे से भरा होता है। इसके अलावा, इसकी ताकत माइक्रोएलेटमेंट की मात्रा पर निर्भर करती है।
जब Fe का प्रचुर निक्षेपण होता है, तो देना सकारात्मक प्रतिक्रियापर्ल। एक स्पेक्ट्रोफोटोमेट्रिक अध्ययन के साथ, यह स्थापित किया जा सकता है कि लोहे की सामग्री यकृत के शुष्क द्रव्यमान का 1.5% से अधिक है। धुंधला होने के परिणामों का मूल्यांकन दाग वाली कोशिकाओं के प्रतिशत के आधार पर नेत्रहीन रूप से किया जाता है।
इसके अतिरिक्त, वे कर सकते हैं:
- संयुक्त रेडियोग्राफी,
- इको सीजी।
रक्त विश्लेषण
एक सामान्य रक्त परीक्षण सांकेतिक नहीं है। केवल एनीमिया को बाहर करने के लिए इसकी आवश्यकता है। सबसे अधिक बार दिया जाता है, जो दिखाया गया है:
- 25 μmol प्रति लीटर से ऊपर बिलीरुबिन में वृद्धि।
- ALAT में 50 से ऊपर की वृद्धि।
- डायबिटीज मेलिटस में रक्त में ग्लूकोज की मात्रा 5.8 बढ़ जाती है।
यदि हेमोक्रोमैटोसिस का संदेह है, तो एक विशेष योजना का उपयोग किया जाता है:
- सबसे पहले, एक ट्रांसफ़रिन एकाग्रता परीक्षण किया जाता है। परीक्षण की विशिष्टता 85% है।
- फेरिटिन खुराक परीक्षण। यदि परिणाम सकारात्मक है, तो अगले चरण पर आगे बढ़ें।
- फ्लेबोटॉमी। यह एक निश्चित मात्रा में रक्त निकालने के उद्देश्य से एक निदान और उपचार पद्धति है। इसका लक्ष्य 3 जीआर निकालना है। ग्रंथि। यदि उसके बाद रोगी ठीक हो जाता है, तो निदान की पुष्टि हो जाती है।
इलाज
चिकित्सीय तरीके नैदानिक तस्वीर की विशेषताओं पर निर्भर करते हैं। ऐसे आहार का पालन करना सुनिश्चित करें जिसमें लोहे और अन्य पदार्थों के साथ भोजन न हो जो इस ट्रेस तत्व के अवशोषण में योगदान करते हैं।
इसलिए, सख्त निषेध के तहत:
- गुर्दे और जिगर के व्यंजन,
- शराब,
- आटा उत्पाद,
- समुद्री भोजन।
कम मात्रा में, आप मांस, विटामिन सी युक्त खाद्य पदार्थ खा सकते हैं। आहार में कॉफी और चाय का उपयोग करना संभव है, क्योंकि टैनिन लोहे के अवशोषण और संचय को धीमा कर देता है।
ऊपर वर्णित फेलोबॉमी का भी चिकित्सीय प्रभाव होता है। चिकित्सीय प्रयोजनों के लिए रक्तपात की अवधि 2 वर्ष से कम नहीं है, जब तक कि फेरिन में 50 इकाइयों की कमी न हो जाए। उसी समय, हीमोग्लोबिन की गतिशीलता की निगरानी की जाती है।
कभी-कभी साइटोफोरेसिस का उपयोग किया जाता है। विधि का सार एक बंद चक्र के माध्यम से रक्त पारित करना है। इस मामले में, सीरम शुद्ध किया जाता है। उसके बाद, रक्त वापस आ जाता है। वांछित परिणाम प्राप्त करने के लिए, एक चक्र में 10 प्रक्रियाएं की जाती हैं।
उपचार के लिए, चेलेटर्स का उपयोग किया जाता है, जो शरीर से आयरन को तेजी से खत्म करने में मदद करते हैं। ऐसा प्रभाव केवल एक डॉक्टर के सतर्क मार्गदर्शन में किया जाता है, क्योंकि लंबे समय तक उपयोग या नियंत्रण के बिना उपयोग के साथ, आंख के लेंस का धुंधलापन नोट किया जाता है।
यदि हेमोक्रोमैटोसिस वृद्धि से जटिल है मैलिग्नैंट ट्यूमर, फिर सौंपा शल्य चिकित्सा. प्रगतिशील सिरोसिस के साथ, यकृत प्रत्यारोपण निर्धारित है। प्लास्टिक सर्जरी से गठिया का इलाज किया जाता है।
पूर्वानुमान और रोकथाम
जब कोई बीमारी दिखाई देती है, तो जटिलताओं को रोकने के लिए, आपको यह करना होगा:
- आहार का पालन करें।
- आयरन-बाइंडिंग ड्रग्स लें।
यदि कोई हेमोक्रोमैटोसिस नहीं है, लेकिन वंशानुगत पूर्वापेक्षाएँ हैं, तो लोहे की खुराक लेते समय डॉक्टर की सिफारिशों का सख्ती से पालन करना आवश्यक है। पारिवारिक जांच और बीमारी की शुरुआत का जल्द पता लगाने से भी बचाव होता है।
रोग खतरनाक है, एक प्रगतिशील पाठ्यक्रम की विशेषता है। समय पर चिकित्सा के साथ, जीवन को कई दशकों तक बढ़ाना संभव है।
अनुपस्थिति के साथ चिकित्सा देखभालअस्तित्व शायद ही कभी 5 साल से अधिक हो।जटिलताओं की उपस्थिति में, रोग का निदान प्रतिकूल है।
लीवर हेमोक्रोमैटोसिस के बारे में वीडियो व्याख्यान:
© साइट सामग्री का उपयोग केवल प्रशासन के साथ समझौते में।
एक बीमारी के रूप में हेमोक्रोमैटोसिस का इतिहास (एक लक्षण जटिल, शरीर में लोहे (Fe) के अत्यधिक संचय की विशेषता वाली स्थिति) की उत्पत्ति 19 वीं शताब्दी के अंत से होती है, अर्थात् 1871 से, लेकिन पैथोलॉजी का वर्तमान नाम केवल 18 अटका हुआ है। वर्षों बाद (1889)। हेमाक्रोमैटोसिस (एचसी) को पिगमेंटरी सिरोसिस और कांस्य मधुमेह भी कहा जाता है, जो सिद्धांत रूप में, इसकी नैदानिक अभिव्यक्तियों को दर्शाता है: त्वचा का मलिनकिरण (कांस्य के लिए), मधुमेह मेलेटस के सभी लक्षण और सिरोसिस के विकास के साथ यकृत पैरेन्काइमा का अध: पतन। इसके अलावा, हेमोक्रोमैटोसिस को सामान्यीकृत हेमोसिडरोसिस, वॉन रेकलिंगहौसेन-एपेलबाम रोग और ट्रोइसियर-एनोट-चोफर्ड सिंड्रोम कहा जाता है। इस लक्षण परिसर के गठन से अंततः कई अंगों को नुकसान होता है और कई अंग विफलता का विकास होता है।
यह देखा गया है कि पुरुष इस विकृति से महिलाओं की तुलना में अधिक बार पीड़ित होते हैं (अनुपात 1: 8-10) और यह एक दोषपूर्ण जीन के प्रभाव के कारण नहीं है। महिला शरीर में न केवल अतिरिक्त खोने की क्षमता होती है, बल्कि मासिक धर्म के दौरान या गर्भावस्था के दौरान भी आयरन की सही मात्रा होती है। औसतन, रोग 40 से 60 वर्षों के बीच प्रकट होता है। कई अंगों की हार को देखते हुए, हेमोक्रोमैटोसिस का इलाज किसी के द्वारा नहीं किया जाता है: एक रुमेटोलॉजिस्ट, एक गैस्ट्रोएंटेरोलॉजिस्ट, एक एंडोक्रिनोलॉजिस्ट, एक कार्डियोलॉजिस्ट और अन्य विशेषज्ञ।
अतिरिक्त लोहा कहाँ जाता है?
शायद किसी ने सुना है कि, मधुमेह मेलिटस (आईडीडीएम और एनआईडीडीएम) के प्रसिद्ध रूपों के अलावा, कांस्य नामक एक और प्रकार है (भ्रमित नहीं होना चाहिए) कांस्य रोग- एडिसन रोग), पिगमेंटरी सिरोसिस या हेमोक्रोमैटोसिस, जो शरीर में आयरन के अत्यधिक संचय के कारण।
जिगर हमेशा पहला झटका (यकृत का हेमोक्रोमैटोसिस) लेता है। पर प्राथमिक अवस्थाजब लोहे के "आक्रमण" ने अभी तक अन्य अंगों को नहीं छुआ है, तो पोर्टल ज़ोन पहले से ही इस रासायनिक तत्व से भरे हुए हैं। यकृत के हेमाक्रोमैटोसिस से सिरोसिस के विकास के साथ दोनों पालियों में संयोजी ऊतक (यह फाइब्रोसिस है) के साथ यकृत पैरेन्काइमा का प्रतिस्थापन होता है, जो बदले में बदल सकता है प्राथमिक कैंसरयह महत्वपूर्ण अंग।

हालांकि, पैथोलॉजिकल प्रक्रिया यकृत पर समाप्त नहीं होती है, क्योंकि लोहा जमा होता रहता है और इसकी मात्रा 20-60 ग्राम (4-5 ग्राम की दर से) तक पहुंच सकती है। लेकिन उसे कहीं जाने की जरूरत है और स्वाभाविक रूप से, वह अन्य पैरेन्काइमल अंगों की तलाश कर रहा है। परिणामस्वरूप, लोहा जम जाता है:
- अग्न्याशय में, इसके पैरेन्काइमा के अध: पतन के लिए अग्रणी;
- तिल्ली में;
- मायोकार्डियल फाइबर में, कोरोनरी वाहिकाओं के स्केलेरोसिस के विकास के लिए स्थितियां बनाना;
- एपिडर्मिस में, जो इस तरह के हस्तक्षेप से पतला और शोष शुरू होता है;
- अंतःस्रावी ग्रंथियां (अधिवृक्क, पिट्यूटरी, थाइरोइड, वृषण)।
आयरन, अंगों और ऊतकों में जमा होने के कारण, एक ऐसे तत्व की उपस्थिति के लिए एक ऊतक प्रतिक्रिया को उत्तेजित करता है जो इतनी मात्रा में अनावश्यक है, लिपिड पेरोक्सीडेशन की दर को बढ़ाता है, जिससे सेल ऑर्गेनेल को नुकसान होता है, जिसके परिणामस्वरूप फाइब्रोसिस होता है। इसके अलावा, रास्ते में, संयोजी ऊतक के निर्माण के लिए जिम्मेदार कोशिकाओं द्वारा कोलेजन उत्पादन की उत्तेजना होती है। और इससे कोई फर्क नहीं पड़ता कि किस अंग में लोहा जमा होना शुरू हो गया है, अगर प्रक्रिया को नहीं रोका गया, तो अंत में सभी को नुकसान होगा।
Fe की विषाक्तता इस तथ्य में निहित है कि यह धातु, चर वैलेंस (Fe (II), Fe (III)) के साथ एक तत्व के रूप में, आसानी से मुक्त कट्टरपंथी प्रतिक्रियाओं को शुरू करने में सक्षम है जो सेल ऑर्गेनेल और सेल की आनुवंशिक सामग्री को नुकसान पहुंचाते हैं, कोलेजन उत्पादन में वृद्धि और ट्यूमर प्रक्रियाओं के गठन को भड़काने। ।
कांस्य मधुमेह कैसा दिखता है?
हर दिन एक मूल्यवान, सामान्य रूप से, धातु जमा करते हुए, शरीर प्रति वर्ष लगभग 1 ग्राम लोहा प्राप्त करता है, जो शरीर के लिए अतिश्योक्तिपूर्ण हो जाता है। जन्मजात हेमाक्रोमैटोसिस के साथ, इन संचयों को सालाना भर दिया जाएगा और 20 वर्षों में एक प्रभावशाली आंकड़े में वृद्धि होगी: 20 ग्राम (कभी-कभी 50 ग्राम तक)। संदर्भ के लिए: आम तौर पर, शरीर में लगभग 4 ग्राम Fe होता है, और यह मात्रा हीम युक्त रक्त प्रोटीन (हीमोग्लोबिन), मांसपेशियों (मायोग्लोबिन), श्वसन वर्णक और एंजाइम के बीच वितरित की जाती है। स्टॉक में (मुख्य रूप से यकृत में), केवल मामले में, 0.5 ग्राम तक Fe संग्रहीत किया जाता है। अवशोषित तत्व की मात्रा आरक्षित सामग्री से संबंधित होती है, और शरीर को जितनी अधिक इसकी आवश्यकता होती है, उतना ही अधिक लोहा अवशोषण के माध्यम से आना चाहिए। हेमोक्रोमैटोसिस में, बढ़े हुए अवशोषण से अत्यधिक संचय होता है।

हेमोक्रोमैटोसिस की अभिव्यक्तियाँ
अतिरिक्त लोहे का जमाव 3 चरणों से गुजरते हुए धीरे-धीरे विकसित होता है:
- पहला - अभी तक कोई लोहे का अधिभार नहीं है (परीक्षण - शांत, क्लिनिक - अनुपस्थित);
- दूसरा - अधिभार पहले से ही हो रहा है, जैसा कि प्रयोगशाला संकेतकों द्वारा दर्शाया गया है, लेकिन चिकित्सकीय रूप से यह अभी तक किसी भी तरह से प्रकट नहीं हुआ है;
- तीसरा - इस धातु के साथ शरीर का अधिभार विशिष्ट नैदानिक लक्षण देता है।
इस प्रकार, अंततः, हेमोक्रोमैटोसिस किसी का ध्यान नहीं जाता है। फालतू के लिए जगह बनाने वाले निकाय रासायनिक तत्व, दुख का अनुभव करना शुरू करते हैं, उनकी पूर्ति करने की क्षमता खो देते हैं कार्यात्मक जिम्मेदारियां. हेमोक्रोमैटोसिस के लक्षण विकसित होते हैं:

हेमोक्रोमैटोसिस के लक्षण
- उदासीनता, कमजोरी और सुस्ती;
- जिगर की सीलिंग और इज़ाफ़ा (हेपेटोमेगाली), यकृत से फेरिटिन की रिहाई, जिसका वासोएक्टिव प्रभाव होता है, जो अक्सर पेट में दर्द का कारण बनता है, कभी-कभी पतन और यहां तक कि मृत्यु के साथ एक तीव्र शल्य विकृति का अनुकरण करता है। जिगर के हेमोक्रोमैटोसिस के साथ, प्राथमिक कैंसर (हेपेटोसेलुलर कार्सिनोमा) से 30% रोगियों को खतरा होता है जिन्हें पहले से ही सिरोसिस का निदान किया जा चुका है;
- त्वचा के रंग में परिवर्तन (रंजकता), मुख्य रूप से बगल, योनी, शरीर के उजागर भागों को प्रभावित करता है;
- पतली और शुष्क त्वचा;
- यौन गतिविधि में कमी, नपुंसकता, गाइनेकोमास्टिया, वृषण शोष (पुरुषों में), बांझपन और एमेनोरिया (महिलाओं में), माध्यमिक बाल विकास के क्षेत्रों में बालों का झड़ना (पिट्यूटरी ग्रंथि के अपर्याप्त गोनैडोट्रोपिक कार्य के कारण);
- कार्डिएक हेमोक्रोमैटोसिस हृदय की मांसपेशी (90% तक) का एक घाव है, जो अक्सर कार्डियोमायोपैथी जैसा दिखता है, जो दाहिने आलिंद और वेंट्रिकल, अतालता की प्रगतिशील अपर्याप्तता देता है और मायोकार्डियल रोधगलन द्वारा जटिल हो सकता है। गोलाकार हृदय (आकार) - "लौह हृदय" अन्य मामलों में अचानक बंद हो जाता है, जो रोगी की मृत्यु के साथ समाप्त होता है;
- अक्सर (70 - 75% रोगियों में) मधुमेह मेलेटस विकसित होता है, जिसका कारण अग्नाशय के पैरेन्काइमा को सीधा नुकसान होता है। हेमोक्रोमैटोसिस के साथ मधुमेह अन्य रूपों (नेफ्रोपैथी, रेटिना के घाव और परिधीय वाहिकाओं) में निहित जटिलताएं देता है;
- कई जोड़ों (कूल्हे, घुटने, कंधे, कलाई, आदि) में दर्दनाक परिवर्तन, जिसका कारण कैल्शियम लवण का जमाव है। अभिलक्षणिक विशेषता- हाथ कांपना, दर्द के साथ।
हेमोक्रोमैटोसिस एक ऑटोसोमल रिसेसिव डिसऑर्डर के परिणामस्वरूप प्राथमिक या वंशानुगत (जन्मजात हेमोक्रोमैटोसिस) हो सकता है। चयापचय प्रक्रियाएंऔर आंत्र पथ में Fe के बढ़ते अवशोषण की विशेषता है, और माध्यमिक या अधिग्रहित, जिसका कारण किसी प्रकार की पृष्ठभूमि विकृति है जो जठरांत्र संबंधी मार्ग में Fe के बढ़ते अवशोषण को बढ़ावा देता है।
प्राथमिक हेमोक्रोमैटोसिस (पीएचसी) के साथएक व्यक्ति दोनों माता-पिता से एक जीन के साथ पैदा होता है जो खराब जानकारी (ऑटोसोमल रिसेसिव इनहेरिटेंस) को वहन करता है। सच है, इस रासायनिक तत्व को दिन-प्रतिदिन जमा करते हुए, रोगी को लंबे समय तक इसके बारे में पता नहीं होता है। उदाहरण के लिए, यदि आहार के सेवन से 5 मिलीग्राम आयरन प्रतिदिन शरीर में बना रहता है, तो पहले लक्षण लगभग 28 वर्षों के बाद दिखाई देंगे।
माध्यमिक हेमोक्रोमैटोसिस (एसएचसी)कुछ उल्लंघनों के परिणामस्वरूप, किसी स्तर पर गठित। और फिर इससे कोई फर्क नहीं पड़ता कि खराबी किस कारण से हुई, तथ्य यह है कि महत्वपूर्ण अंगों (हृदय, यकृत, व्यक्तिगत अंतःस्रावी ग्रंथियों, जोड़ों) में बड़ी मात्रा में लोहा जमा होता है और इस प्रकार उनके सामान्य कामकाज में हस्तक्षेप होता है।
वंशानुगत या प्राथमिक हेमोक्रोमैटोसिस
जैसा कि यह निकला, वंशानुगत हेमोक्रोमैटोसिस (एनएच) एक दुर्लभ बीमारी नहीं है। इसलिए उन्होंने पहले सोचा, जनसंख्या-आधारित का संचालन करते समय आनुवंशिक विश्लेषणआधुनिक पैमाने पर उपलब्ध नहीं था।
 पिछली शताब्दी के 70 के दशक में प्राथमिक हेमोक्रोमैटोसिस की आनुवंशिक उत्पत्ति की धारणा की पुष्टि की गई थी, जब प्रमुख हिस्टोकोम्पैटिबिलिटी कॉम्प्लेक्स (एमएचसी) का सक्रिय रूप से अध्ययन किया गया था, और एचएलए ल्यूकोसाइट सिस्टम के एंटीजन की एक-एक करके खोज की गई थी। शरीर में Fe की सांद्रता को नियंत्रित करने वाला जीन HLA कॉम्प्लेक्स के A (A3) ठिकाने के बगल में, गुणसूत्र 6 की छोटी भुजा पर स्थित होता है। नतीजतन, हेमोक्रोमैटोसिस और प्रमुख हिस्टोकोम्पैटिबिलिटी सिस्टम के जीन के बीच संबंध का प्रमाण प्राप्त किया गया था।
पिछली शताब्दी के 70 के दशक में प्राथमिक हेमोक्रोमैटोसिस की आनुवंशिक उत्पत्ति की धारणा की पुष्टि की गई थी, जब प्रमुख हिस्टोकोम्पैटिबिलिटी कॉम्प्लेक्स (एमएचसी) का सक्रिय रूप से अध्ययन किया गया था, और एचएलए ल्यूकोसाइट सिस्टम के एंटीजन की एक-एक करके खोज की गई थी। शरीर में Fe की सांद्रता को नियंत्रित करने वाला जीन HLA कॉम्प्लेक्स के A (A3) ठिकाने के बगल में, गुणसूत्र 6 की छोटी भुजा पर स्थित होता है। नतीजतन, हेमोक्रोमैटोसिस और प्रमुख हिस्टोकोम्पैटिबिलिटी सिस्टम के जीन के बीच संबंध का प्रमाण प्राप्त किया गया था।
प्राथमिक हेमोक्रोमैटोसिस हमेशा वंशानुगत होता है, यह जनसंख्या में एक नए (समयुग्मजी) सदस्य के जन्म के साथ प्रकट होता है, लेकिन यह केवल 2-3 दशकों के बाद ही प्रकट होगा।
अब यह विश्वसनीय रूप से स्थापित हो गया है कि दोषपूर्ण पुनरावर्ती जीन (हेमोक्रोमैटोसिस जीन) का प्रचलन, जो चयापचय के बारे में विकृत जानकारी देता है, लोहे के बढ़ते अवशोषण के साथ, इतना छोटा नहीं है - सभी निवासियों के बीच 10% तक। सामान्य आबादी में समयुग्मजी अप्रभावी 0.3 - 0.45% तक है, इसलिए मोनोज्यगस कैरिज के कारण वंशानुगत संस्करण की आवृत्ति एक ही सीमा (0.3 - 0.45%) के भीतर भिन्न होती है। इसका मतलब यह है कि यूरोप में, तीन सौ में से लगभग एक व्यक्ति को इस तरह के विचलन के साथ पैदा होने का खतरा है, और सभी यूरोपीय लोगों में से 10%, हेमोक्रोमैटोसिस जीन (हेटेरोज़ाइट्स) के वाहक होने के नाते, यह सुनिश्चित नहीं कर सकते कि यह विकृति उन्हें कभी प्रभावित नहीं करेगी। या उनके बच्चे। जन्मजात जीन दोष से जुड़े हेपेटिक पैरेन्काइमा (यकृत के हेमोक्रोमैटोसिस) को नुकसान के नैदानिक रूप से स्पष्ट रूप, जनसंख्या में प्रति 1000 लोगों पर 2 मामलों की आवृत्ति के साथ दिखाई देते हैं।
बहुत अधिक आराम न करें और विषमयुग्मजी। हालांकि Fe सुपरसैचुरेशन विकसित होने की संभावना बेहद कम (4% से कम) है, हेमोक्रोमैटोसिस जीन की उपस्थिति उतनी हानिरहित नहीं है जितनी लगती है। वाहक शरीर में त्वरित अवशोषण और लोहे के ऊंचे स्तर के लक्षण भी दिखा सकते हैं। ऐसा तब होता है जब एक विषमयुग्मजी वाहक ने लोहे के चयापचय के उल्लंघन के साथ, या यकृत पैरेन्काइमा को नुकसान के साथ एक और विकृति प्राप्त कर ली है, उदाहरण के लिए, हेपेटाइटिस सी (क्लिनिक इतना उज्ज्वल नहीं होगा, लेकिन लोहे का अधिभार खुद को महसूस करेगा) और शराब गाली देना।
वंशानुगत हेमोक्रोमैटोसिस, कुछ समय पहले तक, एक साधारण मोनोजेनिक विकृति के रूप में माना जाता था, लेकिन अब सब कुछ बदल गया है और एचएचसी को जीन दोष और लक्षणों के आधार पर विभाजित किया जाने लगा। प्राथमिक हेमोक्रोमैटोसिस की चार किस्में नामित हैं:
- टाइप I - सबसे आम (95% तक) ऑटोसोमल रिसेसिव (क्लासिक), एचएफई-संबद्ध, एचएफई जीन (बिंदु उत्परिवर्तन - C282Y) में एक दोष के कारण होता है;
- द्वितीय प्रकार - (किशोर);
- टाइप III - एचएफई-असंबद्ध (टाइप 2 ट्रांसफरिन रिसेप्टर में उत्परिवर्तन);
- टाइप IV - ऑटोसोमल डोमिनेंट एचसी।
प्राथमिक जन्मजात हेमोक्रोमैटोसिस के विकास का आधार एचएफई जीन में उत्परिवर्तन है, जो ट्रांसफरिन की प्रत्यक्ष भागीदारी के साथ एंटरोसाइट्स (ग्रहणी 12 की कोशिकाओं) द्वारा Fe के कब्जा को बाधित करता है, जिसके परिणामस्वरूप विकृत जानकारी होती है कि शरीर में लोहे की सामग्री है अनुमेय स्तर से नीचे गिर गया। एंटरोसाइट्स आयरन-बाइंडिंग प्रोटीन DCT-1 के सक्रिय उत्पादन द्वारा इस संकेत का जवाब देते हैं, जिससे सेल के अंदर अत्यधिक मात्रा में आयरन की मात्रा और इसके संचय में वृद्धि होती है।
खरीदा गया संस्करण
माध्यमिक हेमोक्रोमैटोसिस या सामान्यीकृत हेमोसिडरोसिस - अधिग्रहित हेमोक्रोमैटोसिस, यह कुछ पहले से मौजूद बीमारी की पृष्ठभूमि के खिलाफ बनता है, उदाहरण के लिए, अप्रभावी एरिथ्रोपोएसिस (मेगालोब्लास्टिक एनीमिया, मायलोइड्सप्लास्टिक सिंड्रोम में दुर्दम्य एनीमिया), हीमोलिटिक अरक्तता, यकृत पैरेन्काइमा के पुराने घाव, संतृप्त फेरोथेरेपी (अत्यधिक खुराक में आयरन युक्त दवाओं का उपयोग) और यहां तक कि भोजन के साथ Fe का अत्यधिक सेवन। ऐसे मामलों में एचएचसी का कारण एंजाइम सिस्टम की अधिग्रहीत कमी है जो Fe के आदान-प्रदान में शामिल हैं।

यकृत हेमोक्रोमैटोसिस
माध्यमिक हेमोक्रोमैटोसिस को लाल रक्त कोशिकाओं के आधान के दौरान पैरेंट्रल आयरन अधिभार और डेक्सट्रान (पोस्ट-ट्रांसफ्यूजन जीसी) के साथ Fe माना जाता है। उदाहरण के लिए, अप्लास्टिक एनीमिया वाले रोगी जो बड़ी मात्रा में एर्मासा प्राप्त करते हैं, वे किसी तरह इस रासायनिक तत्व के साथ अतिभारित होते हैं, अर्थात, पैरेन्टेरल रूप में हमेशा आईट्रोजेनिक जड़ें होती हैं। और डॉक्टरों को पता है कि यदि एक रोगी (रक्त की हानि के बिना) को डोनर एरिथ्रोसाइट्स के बार-बार प्रशासन की आवश्यकता होती है, तो माध्यमिक हेमोक्रोमैटोसिस को रोकने के लिए देखभाल की जानी चाहिए, जिसमें दवाओं को निर्धारित करना शामिल है जो अतिरिक्त लोहे को बांध सकते हैं और उनके साथ केलेट यौगिक बना सकते हैं।
पोस्ट-ट्रांसफ़्यूज़न हेमोक्रोमैटोसिस के अलावा, इस माध्यमिक विकृति के अन्य रूपों की पहचान की गई है:
- एलिमेंटरी एचसी - यह यकृत के सिरोसिस के बाद विकसित होता है, जो मादक पेय पदार्थों के अत्यधिक सेवन के कारण होता है;
- चयापचय - यह विकल्प चयापचय संबंधी विकारों के कारण बनता है जिसमें लोहा शामिल होता है (मध्यवर्ती थैलेसीमिया, कुछ वायरल हेपेटाइटिस, घातक ट्यूमर);
- मिश्रित (प्रमुख बीटा-थैलेसीमिया, बिगड़ा हुआ एरिथ्रोपोएसिस के आधार पर उत्पन्न होने वाले एनीमिक सिंड्रोम);
- नवजात - नवजात काल में बच्चों में आयरन की अधिकता। पैथोलॉजी जीवन के पहले दिनों में ही प्रकट होती है, अंतर्गर्भाशयी विकास मंदता और यकृत की विफलता की विशेषता है, तेजी से प्रगति कर रही है, कुछ दिनों के भीतर बच्चे के जीवन को काट देती है।
क्या होता है जब Fe का सक्रिय अवशोषण शुरू होता है
यूरोपीय लोग 1 - 20 मिलीग्राम Fe का सेवन करते हैं, जो भोजन के साथ (यौगिक के रूप में) आता है। 24 घंटे में 1-2 मिलीग्राम तत्व गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के जरिए शरीर में प्रवेश करता है और उतनी ही मात्रा उसे छोड़ देता है। कम आयरन प्राप्त करने वाले रोगियों में, वंशानुगत हेमोक्रोमैटोसिस होता है, या बिगड़ा हुआ एरिथ्रोपोएसिस के साथ होने वाली विकृति से पीड़ित होता है, अवशोषित Fe की मात्रा ≈ 3 गुना बढ़ जाती है। अवशोषण प्रक्रिया बहुत सक्रिय है और इसमें किया जाता है छोटी आंत(ऊपरी भाग):

हालांकि, ऊपर वर्णित सभी प्रक्रियाएं ठीक इसी तरह चलती हैं यदि शरीर में लोहे के आदान-प्रदान के साथ सब कुछ क्रम में है। लेकिन हेमोक्रोमैटोसिस के साथ, लोहे का अत्यधिक संचय होता है, और यह फेरिटिन के रूप में फिट होना बंद कर देता है। आयरन युक्त प्रोटीन अणु टूटने लगते हैं, जिससे हेमोसाइडरिन बनता है, जिसकी सामग्री जीसी के दौरान स्वाभाविक रूप से बढ़ जाती है, इसलिए हेमोक्रोमैटोसिस को अक्सर हेमोसाइडरोसिस कहा जाता है।
परिवहन प्रोटीन के लिए लोहे के साथ अधिभार करना कठिन है, क्योंकि यह लोहे का 1/3 नहीं, बल्कि पूर्ण संतृप्ति तक पहुंचने के लिए मजबूर है। हालांकि, यह या तो मदद नहीं करता है, क्योंकि लोहा अभी भी बना हुआ है और फिर यह कम आणविक भार वाले चेलेटर्स के साथ विभिन्न यौगिकों के रूप में स्वतंत्र रूप से (ट्रांसफ़रिन के बिना) चलना शुरू कर देता है, यानी Fe के लिए जाल। यह आकार इस रासायनिक तत्व को आसानी से कोशिका में प्रवेश करने की अनुमति देता है, भले ही वहां इसकी आवश्यकता हो या नहीं। लोहे से संतृप्त एक सेल धातु के एक नए हिस्से के प्रवेश के लिए बाधा नहीं पैदा कर सकता है, जो स्वाभाविक रूप से ज़रूरत से ज़्यादा हो जाता है।
निदान
हेमोक्रोमैटोसिस का निदान रोग प्रक्रिया की उत्पत्ति पर निर्भर नहीं करता है, यह रोग के सभी प्रकारों के लिए समान है।
शिकायतों के आधार पर लोहे के अत्यधिक संचय पर संदेह करना संभव है नैदानिक लक्षण. तथ्य यह है कि एक पुरुष वंशानुगत हेमोक्रोमैटोसिस विकसित कर सकता है, इस तरह के संकेतों से पता लगाया जा सकता है जैसे कि यकृत वृद्धि, अस्थि, आर्थ्राल्जिया, स्थानान्तरण की गतिविधि में परिवर्तन (एएलटी, एएसटी), हालांकि, उनके संकेतक बहुत कम ही प्रकट होने पर आदर्श से महत्वपूर्ण विचलन होते हैं। एचसीएच के प्रकार, भले ही लिवर सिरोसिस के सभी लक्षण मौजूद हों। नैदानिक खोज के पहले चरण में, डॉक्टर रोगी को एक अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड) और चुंबकीय अनुनाद इमेजिंग (एमआरआई) के लिए भेजता है, समानांतर में प्रयोगशाला परीक्षणों को निर्धारित करता है:

- आनुवंशिक परीक्षण - हेमोक्रोमैटोसिस जीन में जन्मजात प्रकार (C282U और H63D) की विशेषता बिंदु उत्परिवर्तन का निर्धारण;
- सीरम लोहा;
- सीरम (TIBC) की कुल आयरन-बाइंडिंग क्षमता या आयरन के साथ ट्रांसफ़रिन की संतृप्ति का प्रतिशत - इस विश्लेषण से पता चलता है कि Fe के हस्तांतरण में शामिल परिवहन प्रोटीन रक्त सीरम में कितना शामिल है (सामान्य - लगभग 30%);
- सीरम फेरिटिन (पूरे शरीर में Fe के भंडार का आकलन)।
और चूंकि किए गए सभी परीक्षण एचसी के विकास का संकेत देते हैं, तो एक यकृत बायोप्सी उपयोगी होगी, जो अंततः निदान के बारे में संदेह को दूर कर सकती है। पर आरंभिक चरणयुवा रोगियों में, Fe का अत्यधिक संचय केवल यकृत पैरेन्काइमा (हेपेटोसाइट्स) और परिधीय क्षेत्र की कोशिकाओं में ध्यान देने योग्य होगा। बुजुर्ग लोगों में, जमा हेपेटोसाइट्स और कुफ़्फ़र कोशिकाओं और कोशिकाओं दोनों में ध्यान देने योग्य होते हैं पित्त नलिकाएं. एचसी के साथ यकृत का सिरोसिस छोटा-गांठदार (माइक्रोनोडुलर) होता है।
जिगर में परिवर्तन को आधार के रूप में लेना और संयोजी ऊतक (सिरोसिस) के प्रसार का पता लगाना, यह करना आवश्यक है क्रमानुसार रोग का निदान. फिर से यह मदद करेगा। ऊतकीय परीक्षा(बायोप्सी), क्योंकि हेपेटिक पैरेन्काइमा को संयोजी ऊतक के साथ बदलने से हेपेटाइटिस या शराब के दुरुपयोग के कुछ अलग संकेत होंगे।
हेमोक्रोमैटोसिस की पृष्ठभूमि के खिलाफ हेपेटोसेलुलर कार्सिनोमा पर संदेह किया जा सकता है यदि रोगी की स्थिति हाल ही में खराब हो गई है, यकृत बहुत बढ़ गया है, और ट्यूमर मार्कर, α-भ्रूणप्रोटीन का स्तर बढ़ गया है।
उपचार, रोकथाम, रोग का निदान
उपचार आहार में संशोधन के साथ शुरू होता है। आयरन युक्त सभी खाद्य पदार्थों को आहार से बाहर रखा जाना चाहिए। से दवाओंमुख्य पर विचार करें डिफेरोक्सामाइन, जो Fe के साथ एक कॉम्प्लेक्स बनाता है और इस तत्व को शरीर छोड़ने में मदद करता है। जीसी रक्तपात में प्रभावी, वे यकृत और प्लीहा के आकार को कम करते हैं, रंजकता, यकृत एंजाइमों में सुधार करते हैं, और कुछ मामलों में मधुमेह के उपचार की सुविधा प्रदान करते हैं। अक्सर, एक्स्ट्राकोर्पोरियल उपचार (रक्तस्राव, प्लास्मफेरेसिस) एक साथ किया जाता है, जो शरीर से अतिरिक्त लोहे को हटाने में भी मदद करता है।

बेशक, अंतर्निहित विकृति (हेमोक्रोमैटोसिस) के उपचार में, रोगसूचक चिकित्सा को दरकिनार नहीं किया जाता है, क्योंकि कई रोगियों में यकृत, हृदय और अन्य अंगों में परिवर्तन होने का समय होता है। अन्य मामलों में, रोगसूचक उपचार काफी गंभीर होता है, उदाहरण के लिए, सिरोसिस के लिए यकृत प्रत्यारोपण या पैथोलॉजिकल रूप से परिवर्तित जोड़ों (आर्थ्रोप्लास्टी) के एंडोप्रोस्थेसिस प्रतिस्थापन।
हेमोक्रोमैटोसिस की रोकथाम में रोग का शीघ्र निदान होता है, जिसमें न केवल स्वयं तत्व (Fe), फेरिटिन, ट्रांसफ़रिन के स्तर का निर्धारण करना शामिल है, बल्कि आनुवंशिक विश्लेषण (रोगी के करीबी रिश्तेदारों की परीक्षा) करना भी शामिल है, जो कि है युवा लोगों में स्पर्शोन्मुख मामलों में अत्यधिक महत्व।
एचसी के लिए रोग का निदान, सिद्धांत रूप में, बुरा नहीं है यदि इस प्रक्रिया ने यकृत के सिरोसिस के गठन के बिना नाजुक यकृत पैरेन्काइमा को प्रभावित नहीं किया है। इस मामले में, हेमोक्रोमैटोसिस जीवन प्रत्याशा को प्रभावित नहीं करता है, बाकी में यह सब जिगर की क्षति की डिग्री और समय के साथ लोहे के अधिभार की अवधि पर निर्भर करता है। अक्सर, हेमोक्रोमैटोसिस वाले रोगी मधुमेह और यकृत कोमा, दिल की विफलता, एसोफेजेल या से मर जाते हैं पेट से खून बहना, जिसके कारण वैरिकाज - वेंसशिरापरक वाहिकाओं, प्राथमिक यकृत कैंसर। हालांकि, एचसी का शीघ्र निदान और समय पर उपचार गंभीर परिणामों को रोकने में काफी सक्षम है।
वीडियो: हेमोक्रोमैटोसिस पर व्याख्यान