सुपीरियर ऑर्बिटल फिशर आकार में 20 मिमी से थोड़ा अधिक का स्थान है, जो कि स्फेनोइड हड्डी के पंखों पर कक्षा और सीमाओं में गहराई में स्थित है। यह अंतर कपाल फोसा और कक्षा के बीच एक जोड़ने वाली गुहा की भूमिका निभाता है। कक्षीय गुहा खाली नहीं है - यह एक विशेष फिल्म के साथ कवर किया गया है जिसमें नसों और तंत्रिका फाइबर गुजरते हैं। गुहा पर बाहरी या आंतरिक प्रभाव बेहतर कक्षीय विदर के सिंड्रोम का कारण बन सकता है। इस प्रक्रिया को III से VI तक खोपड़ी की नसों को नुकसान की विशेषता है।
सिंड्रोम नेत्र, पेट, ट्रोक्लियर, और ओकुलोमोटर तंत्रिकाओं को नुकसान के कारण होता है।
रोग का तंत्र स्वयं ऊतकों की संरचना को नुकसान पहुंचाता है, जो नसों और तंत्रिका बंडलों के क्षेत्र में गुजरते हैं। कभी-कभी यह ब्लॉक करने, डायवर्ट करने और ओकुलोमोटर नसें. सिंड्रोम की इस तरह की अभिव्यक्तियों से आंख की कक्षा में लगातार दर्द होता है, और समय के साथ, दृष्टि में गिरावट होती है।
उल्लंघन के कारण
बेहतर कक्षीय विदर का सिंड्रोम निम्नलिखित कारकों के प्रभाव में विकसित हो सकता है:
- मस्तिष्क में सौम्य और घातक ट्यूमर। जब ट्यूमर का स्थान आंख के करीब होता है, तो यह तंत्रिका बंडलों को भी प्रभावित करता है।
- अरचनोइडाइटिस - अरचनोइड झिल्ली में एक भड़काऊ प्रक्रिया भी सिंड्रोम के विकास की ओर ले जाती है।
- मेनिनजाइटिस इस तरह की जटिलता पैदा कर सकता है अगर यह ऊपरी तालु के क्षेत्र में स्थानीयकृत हो।
- किसी विदेशी वस्तु का प्रवेश। गंदे हाथों से आंखों को रगड़ने या गलती से बड़े कणों से टकराने से तंत्रिका बंडल का संपीड़न और सिंड्रोम का विकास हो सकता है।
- आंख की कक्षा में चोट रोग के विकास के लिए परिस्थितियों के निर्माण को प्रभावित करने वाले सबसे आम कारकों में से एक है।
- तंत्रिका संबंधी विकृति।
पैथोलॉजी महिलाओं और पुरुषों दोनों को समान रूप से प्रभावित करती है। यह अक्सर वृद्ध लोगों में होता है जब आंतरिक प्रणाली अधिक नाजुक हो जाती है।
लक्षण
इस रोग की उपस्थिति निम्नलिखित लक्षणों की विशेषता है:
- आंख का पूर्ण या आंशिक ओवरलैप होता है। इस अभिव्यक्ति को पीटोसिस कहा जाता है।
- रोग प्रक्रिया नेत्र तंत्र की मांसपेशियों के पक्षाघात का कारण बन सकती है। इस लक्षण को ऑप्थाल्मोप्लेजिया कहा जाता है। परीक्षा के दौरान, नेत्र रोग विशेषज्ञ सेट पूर्ण अनुपस्थितिनेत्रगोलक की गति।
- कॉर्निया और पलक की त्वचा स्पर्श करने के लिए लगभग असंवेदनशील हो जाती है।
- मामले में जब सिंड्रोम एक गंभीर अवस्था में होता है, तो मायड्रायसिस प्रकट हो सकता है - पुतली का एक मजबूत फैलाव। यह आमतौर पर लेंस तक अपर्याप्त प्रकाश और विषाक्त पदार्थों द्वारा विषाक्तता के कारण होता है।
- एक अन्य लक्षण रेटिना नसों का विस्तार है।
- डॉक्टर कॉर्निया की सूजन की पहचान भी कर सकते हैं, जो घाव की पृष्ठभूमि के खिलाफ होती है। त्रिधारा तंत्रिका. यह न्यूरोपैरलिटिक केराटाइटिस है। एक नियम के रूप में, प्रक्रिया बहुत धीमी है।
- दुर्लभ मामलों में, एक्सोफथाल्मोस या उभरी हुई आंखें दिखाई देती हैं।
प्रभावित नसों की डिग्री और संख्या के आधार पर, लक्षण पूरी तरह से प्रकट नहीं हो सकते हैं। जब कोई व्यक्ति स्वयं कोई खतरनाक लक्षण महसूस करता है, तो उसे तुरंत किसी नेत्र रोग विशेषज्ञ से जांच के लिए संपर्क करना चाहिए।
सिंड्रोम का निदान

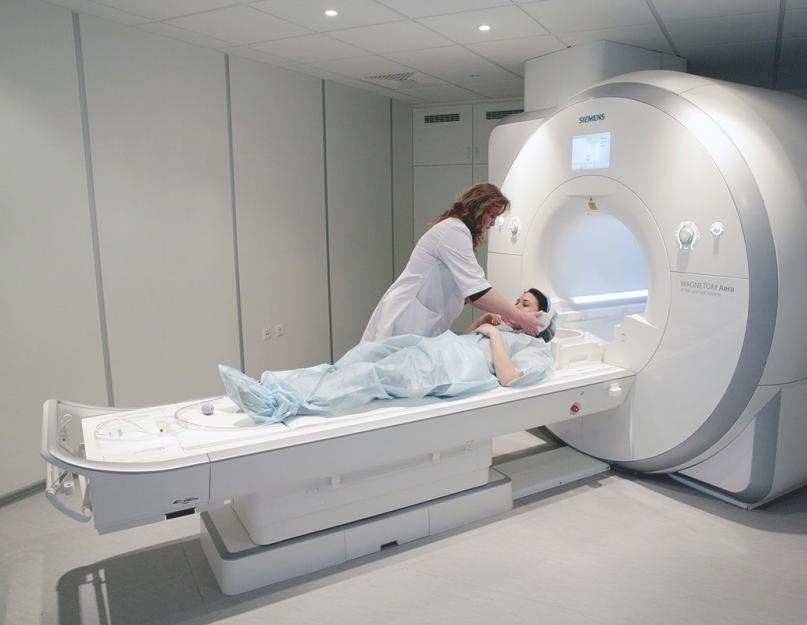
मस्तिष्क के एमआरआई से इस बीमारी का निदान किया जा सकता है।
एक सही निदान करने में एक महत्वपूर्ण कठिनाई है, क्योंकि बेहतर कक्षीय विदर के सिंड्रोम के लक्षण कई अन्य बीमारियों की अभिव्यक्तियों के समान हैं। ये वही लक्षण तब प्रकट हो सकते हैं जब:
- मायस्थेनिक विकार;
- थायराइड की शिथिलता;
- मस्तिष्कावरण शोथ;
- अस्थायी धमनीशोथ;
- आभा के साथ माइग्रेन।
इस तरह के लक्षण मल्टीपल स्केलेरोसिस, पेरीओस्टाइटिस, कैरोटिड आर्टरी एन्यूरिज्म, ऑस्टियोमाइलाइटिस आदि में भी देखे जा सकते हैं। इसलिए, जब एक चिकित्सा संस्थान से संपर्क किया जाता है, तो संभव के रूप में कई संभावित कारकों को बाहर करने के लिए रोगी को एक पूर्ण चिकित्सा परीक्षा के लिए भेजा जाता है।
प्रारंभिक परीक्षा में, नेत्र रोग विशेषज्ञ दृश्य तीक्ष्णता और क्षेत्रों, फंडस की स्थिति को स्थापित करता है। फिर रोगी को न्यूरोलॉजिस्ट के पास भेजा जाता है, जहां विशेषज्ञ एक इतिहास और एक विस्तृत परीक्षा एकत्र करता है।
वाद्य निदान में निम्नलिखित विधियां शामिल हैं:
- तुर्की काठी और मस्तिष्क की गणना टोमोग्राफी;
- एंजियोग्राफी और इकोोग्राफी;
- मस्तिष्क का एमआरआई और सेला टरिका।
यदि एमआरआई के दौरान कैवर्नस साइनस के बाहरी तरफ एक ग्रेन्युलोमा के साथ एक भड़काऊ प्रक्रिया का पता चला था, तो निदान थोलोस-हंट सिंड्रोम है। परिणाम की पुष्टि या खंडन करने के लिए बायोप्सी का आदेश दिया जाता है। यदि ग्रेन्युलोमा अनुपस्थित है, तो निदान "बेहतर कक्षीय विदर का सिंड्रोम" है।
उपचार और रोकथाम

थेरेपी इम्यूनोसप्रेसिव उपचार पर आधारित है। एक लंबी चिकित्सा पद्धति के अनुसार, कॉर्टिकोस्टेरॉइड्स ने सिंड्रोम की अभिव्यक्तियों का मुकाबला करने में उच्चतम प्रभाव दिखाया है।
एक नियम के रूप में, रोगी को प्रेडनिसोलोन या मेड्रोल नामक क्रिया के समान सिद्धांत वाली दवा निर्धारित की जाती है। कुछ मामलों में, दवा के अंतःशिरा प्रशासन का संकेत दिया जाता है। डॉक्टर द्वारा बताई गई खुराक का पालन करना महत्वपूर्ण है (दैनिक खुराक 500 से 1000 मिलीग्राम तक हो सकती है)।
चिकित्सा के परिणाम का मूल्यांकन दवा लेने के चौथे दिन पहले ही किया जा सकता है: यदि निदान सही ढंग से किया गया था, तो लक्षणों की तीव्रता कम हो जाएगी। हालांकि, यह जानना महत्वपूर्ण है कि उल्लिखित दवाएं कॉर्डोमा, एन्यूरिज्म, लिम्फोमा, कार्सिनोमा में भी प्रभावी हैं। इसलिए, सही निदान स्थापित करना बेहद महत्वपूर्ण है।
लक्षणों के उपचार में एनाल्जेसिक और एंटीकॉन्वेलेंट्स का उपयोग भी शामिल है। प्रतिरक्षा और सभी शरीर प्रणालियों को सामान्य रूप से मजबूत करना भी आवश्यक है। इस प्रयोजन के लिए, सामान्य चयापचय दवाएं और विटामिन और खनिज परिसरों. आपको नींद और जागने और आहार को समायोजित करना चाहिए।
अधिकतम की खोज करने वाले चिकित्सक प्रभावी दवाइस बीमारी से, संकेत मिलता है कि यह अपेक्षाकृत दुर्लभ है। इसलिए किसी योग्य और अनुभवी डॉक्टर से सलाह लेना बहुत जरूरी है। यह एक उपचार योजना की तैयारी में तेजी लाएगा और इस संभावना को काफी बढ़ा देगा कि निदान सही ढंग से किया जाएगा।
बेहतर कक्षीय विदर के सिंड्रोम की पुनरावृत्ति की रोकथाम इस बात पर निर्भर करती है कि यह किस कारण से हुआ। उदाहरण के लिए, यदि आघात ऐसा कारक बन गया है, तो आंख पर यांत्रिक प्रभाव से बचा जाना चाहिए, क्योंकि दोहराए गए सिंड्रोम के परिणाम अपरिवर्तनीय हो सकते हैं।
सबसे महत्वपूर्ण नियम तुरंत एक नेत्र रोग विशेषज्ञ और न्यूरोलॉजिस्ट से सलाह लेना है। केवल एक विशेषज्ञ खतरनाक जटिलताओं के विकास का निदान और रोकथाम कर सकता है।
पलकें खुली होने पर पैलेब्रल विदर बनता है, जिसके माध्यम से आंख का अगला भाग दिखाई देता है। ऊपरी पलक कॉर्निया को पुतली के ऊपरी किनारे के स्तर तक कवर करती है, और निचली पलक इस तरह से स्थित होती है कि श्वेतपटल की एक संकीर्ण सफेद पट्टी इसके सिलिअरी किनारे और कॉर्निया के बीच दिखाई देती है। तालुमूल विदर बादाम के आकार का होता है। नवजात शिशुओं में, संयोजी ऊतक कार्टिलाजिनस कंकाल के अपर्याप्त विकास के कारण यह संकीर्ण होता है, इसका औसत दर्जे का कोण गोल होता है। आँखों की अभिव्यंजना, और वास्तव में पूरे चेहरे की, एक निश्चित सीमा तक पैलिब्रल विदर के आकार और आकार से निर्धारित होती है।
स्थिति नेत्र रोग
- फार्म:सही - बादाम के आकार का
- आकार:वयस्कों में लंबाई 30 मिमी है, केंद्र में चौड़ाई 8-15 मिमी है। टकटकी की प्राथमिक स्थिति में जांच करें, जबकि पलकों की सामान्य स्थिति ऐसी है कि कॉर्निया का ऊपरी खंड किनारे से 1 मिमी ढका हुआ है ऊपरी पलक, और निचली पलक 1.5-2 मिमी तक अंग तक नहीं पहुंचती है।
- कोण:बाहरी कोण सामान्य रूप से तीव्र होता है, आंतरिक कोण सामान्य रूप से घोड़े की नाल के मोड़ से धुंधला होता है।
- पलकों के बाहरी और आंतरिक आसंजन (स्नायुबंधन):बाहरी लिगामेंट बाहरी कैन्थस से क्षैतिज रूप से चलता है और कक्षा के किनारे से 2-3 मिमी जाइगोमैटिक हड्डी के बोनी ट्यूबरकल से जुड़ा होता है। औसत दर्जे का लिगामेंट भी आंख के भीतरी कैन्थस से क्षैतिज रूप से चलता है, और पूर्वकाल लैक्रिमल शिखा से जुड़ जाता है। ऊपरी जबड़ा. दोनों स्नायुबंधन नेत्रगोलक को पलकों के करीब फिट होने का कारण बनते हैं और लैक्रिमल ड्रेनेज के तंत्र में शामिल होते हैं।
पल्पेब्रल विदर के प्रकार:

कैन्टोप्लास्टी- एक ऑपरेशन जिसके द्वारा पेलेब्रल विदर की आकृति और चौड़ाई को बदल दिया जाता है। तकनीकी रूप से, हस्तक्षेप आंखों के कोनों (ग्रीक कैंथोस - कोण) को ऊपर उठाकर किया जाता है, इसमें सौंदर्य और चिकित्सा संकेत हो सकते हैं।
नेत्र क्षेत्र की त्वचा की संरचना की कुछ विशेषताएं
आंख के आसपास की त्वचा चेहरे के अन्य क्षेत्रों से कुछ अलग होती है। सबसे पहले, यह बहुत पतला है और संवेदनशीलता में वृद्धि हुई है। इसके अलावा, चेहरे की बड़ी मांसपेशियां और बड़े स्नायुबंधन, जो अन्य क्षेत्रों में एक प्राकृतिक सहायक फ्रेम हैं, इसमें नहीं बुने जाते हैं। ये शारीरिक बारीकियां इस तथ्य की व्याख्या करती हैं कि आंखों की परिधि पर त्वचा सबसे पहले उम्र से संबंधित परिवर्तनों से गुजरती है। इसका कारण बाहरी और आंतरिक कारकों का जटिल प्रभाव है, जिनमें शामिल हैं:
- पराबैंगनी विकिरण, जिससे डर्मिस के कोलेजन फाइबर का विनाश होता है;
- अपक्षय;
- नशा (शराब, यकृत और गुर्दे के रोगों में विषाक्त चयापचय उत्पाद, औद्योगिक खतरे);
- गुरुत्वाकर्षण पीटोसिस (गुरुत्वाकर्षण के प्रभाव में ऊतकों का नीचे की ओर विस्थापन);
- त्वचा और श्लेष्मा झिल्ली की पुरानी स्थानीय विकृति (नेत्रश्लेष्मलाशोथ और ब्लेफेराइटिस);
- संयोजी ऊतक की आनुवंशिक रूप से वातानुकूलित कम लोच।
उम्र के साथ, चेहरे की त्वचा का एक सामान्य "स्लाइडिंग" नीचे की ओर होता है, जो पलक क्षेत्र में आंखों के कोनों के लटकने के रूप में प्रकट होता है, जिससे "उदास" और "थका हुआ" रूप बनता है। कभी-कभी ऐसे अप्रिय परिवर्तन अपेक्षाकृत कम उम्र में होते हैं। उन्हें कैन्थोप्लास्टी से ठीक किया जा सकता है, जो एक स्वतंत्र ऑपरेशन के रूप में या ब्लेफेरोप्लास्टी के संयोजन में किया जाता है।
अक्सर, एक सर्जन से संपर्क किया जाता है ताकि वह पेलेब्रल विदर के आकार को ठीक कर सके, जो रोगी को शोभा नहीं देता। तीन मुख्य प्रकार के नेत्र खंड हैं, जो उनके बाहरी और आंतरिक कोनों को जोड़ने वाली रेखाओं (कुल्हाड़ियों) की स्थिति से निर्धारित होते हैं:
- क्लासिक प्रकार (आंखों के कोने समान स्तर पर होते हैं जब धुरी पुतली के निचले किनारे से गुजरती है) - आमतौर पर युवा लोगों में पाया जाता है;
- मंगोलॉयड (पूर्वी) प्रकार - भीतरी कोने बाहरी से कम है, धुरी छात्र के केंद्र को पार करती है;
- मंगोल-विरोधी (यूरोपीय) प्रकार - बाहरी कोने का स्थान भीतरी से कम है, अक्ष का मार्ग पुतली के नीचे है।
पूर्वी महिलाओं के बीच, एक बहुत लोकप्रिय ऑपरेशन मंगोलॉयड चीरा को "सही" करना है ताकि आंखों को बड़ा आकार और अभिव्यक्ति दी जा सके, और चेहरा - "कोकेशियान"। इसके विपरीत, पश्चिम के निवासियों में थोड़ी तिरछी या बादाम के आकार की आंखें बनाकर प्राच्य रंग के लिए एक फैशन है। कुछ लोग "उदास नज़र" या अत्यधिक गोल ("उल्लू") कट को खत्म करने के लिए स्वाभाविक रूप से अत्यधिक झुके हुए बाहरी कोनों को उठाना चाहते हैं। कैन्टोप्लास्टी करने के चिकित्सीय कारण भी हैं - पलकों और नेत्रगोलक के जन्मजात और अधिग्रहित रोग।
सर्जरी के लिए संकेत
- उम्र से संबंधित आंखों के कोनों का नीचे की ओर खिसकना।
- रोगी की तालुमूल विदर के आकार को बदलने की इच्छा।
- मायोपिया (नज़दीकीपन) के प्रकार, एक्सोफथाल्मोस (उभड़ा हुआ आँखें) के साथ।
- दीर्घकालिक भड़काऊ प्रक्रियाएंनेत्रगोलक पर पलकों के दबाव को कम करने के लिए कक्षा में (पुरानी और लगातार तीव्र नेत्रश्लेष्मलाशोथ)।
- पलकों का आंशिक संलयन (जन्मजात विकृति या चोटों, जलन या बीमारियों के परिणाम)।
- चिपकने वाली प्रक्रिया (ब्लेफेरोफिमोसिस) से पीड़ित होने के बाद पैलेब्रल विदर का संकुचन और विकृति।
मतभेद
ऑपरेशन के लिए सबसे आम मतभेद:
- विघटित रूप मधुमेहऔर अन्य गंभीर अंतःस्रावी समस्याएं।
- गंभीर विकृति आंतरिक अंग(यकृत, गुर्दे, हृदय, फेफड़े)।
- रक्त जमावट विकार।
- ऑन्कोलॉजिकल प्रक्रियाएं।
- गर्भावस्था और दुद्ध निकालना।
- आंख का रोग ( उच्च रक्तचापनेत्रगोलक के अंदर)।
- ड्राई आई सिंड्रोम।
- उच्च मायोपिया।
- स्थानीय संक्रामक प्रक्रियाएं.
प्रीऑपरेटिव तैयारी
मतभेदों की पहचान करने के लिए नेत्र रोग विशेषज्ञ से परामर्श करना अनिवार्य है। उनकी अनुपस्थिति में, प्लास्टिक सर्जन, रोगी के साथ, वांछित परिणाम की एक सामान्य दृष्टि में आता है, भविष्य के हस्तक्षेप के क्षेत्र को चिह्नित किया जाता है। एक मानकीकृत परीक्षा निर्धारित है:
- नैदानिक रक्त परीक्षण।
- जैव रासायनिक अनुसंधान।
- फ्लोरोग्राफी।
- संक्रमण के लिए परीक्षण (आरडब्ल्यू, एचआईवी, हेपेटाइटिस बी और सी)।
- एक चिकित्सक का परामर्श (यदि संकेत दिया गया है)।
- एनेस्थेसियोलॉजिस्ट परीक्षा (यदि योजना बनाई गई है) जेनरल अनेस्थेसिया) .
ऑपरेशन तकनीक
कई प्रकार के ऑपरेशन हैं। आमतौर पर लेटरल कैन्थोप्लास्टी की जाती हैक्लासिक या संशोधित रूप में। आंख के बाहरी कोने का स्थान कैंथल लिगामेंट के कक्षा के पेरीओस्टेम के निर्धारण के स्तर से निर्धारित होता है। पार्श्व (बाहरी) लिगामेंट, जिसे आंख की गोलाकार पेशी में बुना जाता है, हस्तक्षेप के दौरान पार किया जाता है और एक उच्च स्थिति में टांका जाता है। इसे एक्सेस करने के लिए, लगभग 10 मिमी लंबा चीरा बनाया जाता है, जो एक प्राकृतिक त्वचा की तह से होकर गुजरता है। लिगामेंट को हिलाने और ठीक करने के बाद घाव कम हो जाता है कॉस्मेटिक सिवनी. ऑपरेशन की अवधि 1 से 2 घंटे तक हो सकती है, संज्ञाहरण सामान्य या स्थानीय है। दूसरों को समानांतर में किया जा सकता है - उदाहरण के लिए, निचली पलक लिफ्ट (कैंथोपेक्सी), आदि। कक्षीय क्षेत्र में एक बाँझ पट्टी लगाई जाती है। प्राप्त प्रभाव लगातार (लगभग 10 वर्ष या अधिक) है।

वसूली की अवधि
आमतौर पर, रोगी कंजाक्तिवा की जलन और सूखापन, कक्षीय क्षेत्र की सूजन के बारे में चिंतित होते हैं, जो कुछ दिनों के भीतर अपने आप ही गायब हो जाते हैं। असुविधा को कम करने के लिए निर्धारित हैं आँख की दवा, आंखों पर भार सीमित है (टीवी देखना, पढ़ना और कंप्यूटर पर काम करना कम से कम करना आवश्यक है)।
संभावित जटिलताएं
कैन्थोप्लास्टी की सबसे आम जटिलताएँ हैं:
- आंखों के कटने की विषमता।
- अतिसुधार।
- ऑपरेटिंग क्षेत्र का संक्रमण।
- एक दृश्यमान निशान की उपस्थिति।
इन समस्याओं के लिए अतिरिक्त हस्तक्षेप की आवश्यकता हो सकती है।
कैन्टोप्लास्टी- सौंदर्य या चिकित्सा कारणों से आंखों के आकार में सर्जिकल परिवर्तन।
हमारी साइट के प्रिय आगंतुकों, यदि आपने यह या वह ऑपरेशन (प्रक्रिया) किया है या किसी भी माध्यम का उपयोग किया है, तो कृपया अपनी प्रतिक्रिया दें। यह हमारे पाठकों के लिए बहुत उपयोगी हो सकता है!
यह भी ध्यान दिया जाना चाहिए कि डाउन सिंड्रोम में, तालुमूल विदर का सबसे चौड़ा हिस्सा इसके बीच में पड़ता है, जबकि सामान्य आबादी में, पैलेब्रल विदर आमतौर पर आंतरिक और मध्य तिहाई की सीमा पर सबसे चौड़ा होता है।
विदेशों में डाउन की बीमारी में तालु के विदर और एपिकैंथस की तिरछी दिशा के कारण, इस बीमारी को अभी भी कभी-कभी गलती से "मंगोलवाद", "मंगोलॉयड मूर्खता" कहा जाता है। रोग के सार को प्रकट किए बिना, यह शब्द मंगोलियाई जाति के प्रतिनिधियों के साथ ऐसे रोगियों की केवल स्पष्ट समानता को दर्शाता है।
वास्तव में, मंगोलियाई जाति के प्रतिनिधियों और डाउन रोग वाले लोगों की पलकों की संरचना के बीच कोई समानता नहीं है।
रोगियों में एपिकांत नहीं जाता है ऊपरी पलक, जबकि पूर्वी लोगों में यह हमेशा ऊपरी पलक की तह की निरंतरता होती है। यह, जैसा कि साहित्य में जोर दिया गया है (बेंडा एट अल।), एक बार फिर से मंगोलियन जाति के लिए डाउन रोग की निकटता के सिद्धांत की आधारहीनता की पुष्टि करता है।
यूरोपीय लोगों, मंगोलियाई जाति के प्रतिनिधियों और डाउन रोग के रोगियों के बीच तालु संबंधी विदर की संरचना में अंतर को अधिक स्पष्ट रूप से दिखाने के लिए, हम तालु के आकार और स्थिति का एक योजनाबद्ध प्रतिनिधित्व प्रस्तुत करते हैं।
ए - यूरोपीय लोगों के बीच;
बी - मंगोलियाई जाति के लोगों के बीच;
सी - डाउन रोग के साथ।
डाउन की बीमारी में एपिकैंथस का वर्णन करने वाले लगभग सभी लेखक इसे पिछड़ने का संकेत मानते हैं। सामान्य विकासऔर विशेष रूप से चेहरे की खोपड़ी का विकास। यह ज्ञात है कि एपिकैंथस यूरोपीय जाति के स्वस्थ व्यक्तियों में भी देखा जा सकता है। अक्सर यह बच्चों में जीवन के पहले तीन महीनों में पाया जाता है।
डाउन की बीमारी में देखे गए अन्य पलक परिवर्तनों में, ब्लेफेरोकोनजक्टिवाइटिस अक्सर पाया जा सकता है। ऐसे रोगियों की पलकें आमतौर पर कुछ सूजी हुई होती हैं, उनके किनारे हाइपरमिक, चिकने और तराजू से ढके होते हैं। पलकें विरल होती हैं और अक्सर म्यूकोप्यूरुलेंट डिस्चार्ज के साथ एक साथ चिपकी रहती हैं।
यदि ये घटनाएं व्यक्त की जाती हैं और बनी रहती हैं लंबे समय तक, वे आम तौर पर पलकों और लैक्रिमेशन के आंशिक विचलन का कारण बनते हैं। कुछ शोधकर्ता इन रोगियों में शरीर के कम प्रतिरोध में ब्लेफेरोकोनजिक्टिवाइटिस का कारण देखते हैं, अन्य इसे मानसिक रूप से मंद बच्चों में हाथों से आंखों के महत्वपूर्ण संदूषण के लिए जिम्मेदार ठहराते हैं, और अभी भी अन्य ऐसे रोगियों की विशेषता वाले ट्रॉफिक विकारों के लिए।
हमारे द्वारा जांचे गए 120 रोगियों में से 43.4% में ब्लेफेरोकोनजक्टिवाइटिस पाया गया। हमें लैक्रिमल कैरुनकल के छोटा होने की ओर भी इशारा करना चाहिए, जो सामान्य आबादी की तुलना में डाउन की बीमारी में अधिक आम है।
डाउन की बीमारी वाले व्यक्तियों की आंखें व्यापक रूप से फैली हुई प्रतीत होती हैं, लेकिन माप से पता चलता है कि कोई वास्तविक हाइपरटेलोरिज्म (आंखों के बीच अत्यधिक दूरी) नहीं है, और स्पष्ट वृद्धि सिर के आकार में कमी के कारण होती है।
"डाउन्स डिजीज", ई.एफ.डेविडेंकोवा
ब्लेफेरोफिमोसिस पैल्पेब्रल विदर का संकुचन और छोटा होना है, अर्थात इसके क्षैतिज और ऊर्ध्वाधर आयामों में कमी। यह आसंजनों के गठन के कारण होता है, पलकों के किनारों का संलयन, अधिक बार बाहरी किनारे से।
रोग सहवर्ती विकृति के गठन में योगदान देता है, बाहरी दोष के कारण मनोवैज्ञानिक समस्याएं प्रकट हो सकती हैं।
कारण
रोग जन्मजात या अधिग्रहित हो सकता है।
 जन्मजात रूप के मुख्य कारण।
जन्मजात रूप के मुख्य कारण।
- दुर्लभ आनुवंशिक रोगऑटोसोमल प्रमुख विरासत के साथ। दूर के रिश्तेदार बीमार हो सकते हैं, माता-पिता आमतौर पर बाहरी रूप से स्वस्थ होते हैं। नर अधिक सामान्यतः प्रभावित होते हैं। यह आंखों की अन्य विसंगतियों और हृदय, कंकाल और प्रजनन प्रणाली के विकारों के साथ संयुक्त है।
- भ्रूण के विकास के दौरान नकारात्मक कारकों के संपर्क में आना जो पलकों और पलकों के निर्माण को बाधित करते हैं। गर्भावस्था का दूसरा महीना विशेष रूप से महत्वपूर्ण है - पलकें बिछाने का समय, और सातवां, जब वे ऊपरी और निचली पलकों में विभाजित होते हैं।
अधिग्रहित रूप जन्मजात रूप की तुलना में अधिक सामान्य है, यह पुरानी की पृष्ठभूमि के खिलाफ विकसित होता है सूजन संबंधी बीमारियांदृष्टि के अंग। लंबे समय तक ब्लेफेराइटिस, नेत्रश्लेष्मलाशोथ, ट्रेकोमा के साथ, बाहरी कैन्थस के क्षेत्र में आसंजनों का गठन हो सकता है। अंतःस्रावी, तंत्रिका और पेशी तंत्र के कई रोग विकृति विज्ञान के उद्भव में योगदान कर सकते हैं।
जन्मजात रूप की विशेषताएं
इस विकृति में जन्मजात दोष:
- मायोजेनिक - पलक डिसप्लेसिया, जिसमें आंख की गोलाकार मांसपेशी का डिस्ट्रोफी शामिल है जो ऊपरी पलक को उठाती है;
- न्यूरोजेनिक - ओकुलोमोटर तंत्रिका का गठन परेशान है।
 एक अलग बाहरी दोष के रूप में या एक प्रणालीगत घाव के हिस्से के रूप में प्रकट हो सकता है जब अन्य विकासात्मक कलंक मौजूद होते हैं:
एक अलग बाहरी दोष के रूप में या एक प्रणालीगत घाव के हिस्से के रूप में प्रकट हो सकता है जब अन्य विकासात्मक कलंक मौजूद होते हैं:
- माइक्रोफथाल्मोस;
- व्यापक रूप से फैली हुई आँखें;
- माइक्रोसेफली;
- सिंडैक्टली (उंगलियों का संलयन, उनके बीच एक त्वचा झिल्ली की उपस्थिति);
- मानसिक विकास विकार।
रोग के जन्मजात रूप का वर्गीकरण:
- ब्लेफेरोफिमोसिस और द्विपक्षीय पीटोसिस;
- टेलीकेन्थस (चौड़ी-चौड़ी आंखें), ;
- टेलीकेन्थस, पीटोसिस, एपिकैंथस।
लक्षण
ऊपरी पलक के लटकने के कारण पैलेब्रल विदर का संकुचन होता है। आंख के भीतरी कोने के किनारे से तालुमूल विदर का छोटा होना एपिकैंथस (छोटे अर्धचंद्र त्वचा की तह) के कारण बनता है; आंख के बाहरी कोने की तरफ से - पलकों के संलयन के कारण, जो एक अधिग्रहित दोष हो सकता है।
ऊपरी पलक की कम गतिशीलता, तनाव और पल्पेब्रल विदर के कोनों में आसंजनों के कारण पलकों के अधूरे बंद होने, निचली पलकों के फैलाव की विशेषता है।
निदान
निम्नलिखित चिकित्सा गतिविधियाँ की जाती हैं:
- वंशावली इतिहास (विशेषकर पुरुष वंश में माता-पिता और रिश्तेदारों का सर्वेक्षण और परीक्षा);
- परीक्षा (पलकों की गतिशीलता, तालुमूल विदर का आकार, पलकों में निशान या आसंजन की उपस्थिति)।
पीटोसिस के साथ बेहतर देखने के लिए, एक व्यक्ति अपने माथे की मांसपेशियों को कसता है, अपनी भौंहों को ऊपर उठाने की कोशिश करता है, वापस फेंकता है या अपना सिर झुकाता है।
सीधी नज़र से, पलक नीचे की ओर होती है, नीचे देखने पर, यह स्वस्थ आँख की पलक से ऊपर स्थित होती है।
इलाज
 केवल सर्जिकल सुधार ही समस्या का समाधान करेगा। आंख और पलकों की मांसपेशियों का निर्माण तीन साल की उम्र में खत्म हो जाता है। उसके बाद, रोगी पर ऑपरेशन करना इष्टतम है। सर्जरी से पहले, माता-पिता को सलाह दी जाती है कि वे दृश्य हानि से बचने के लिए बच्चे की ऊपरी पलक को बैंड-सहायता से ऊपर उठाएं।
केवल सर्जिकल सुधार ही समस्या का समाधान करेगा। आंख और पलकों की मांसपेशियों का निर्माण तीन साल की उम्र में खत्म हो जाता है। उसके बाद, रोगी पर ऑपरेशन करना इष्टतम है। सर्जरी से पहले, माता-पिता को सलाह दी जाती है कि वे दृश्य हानि से बचने के लिए बच्चे की ऊपरी पलक को बैंड-सहायता से ऊपर उठाएं।
ऑपरेशन दो चरणों में किया जाता है:
- पैलेब्रल विदर सुधार - कैंथोप्लास्टी;
- ptosis सुधार - ऊपरी पलक को ललाट की मांसपेशियों में सुखाया जाता है या ऊपरी पलक को उठाने वाली मांसपेशी को छोटा किया जाता है।
समय पर ब्लेफेरोफिमोसिस की उपस्थिति पर ध्यान देना और नेत्र रोग विशेषज्ञ से परामर्श करना महत्वपूर्ण है, खासकर अगर रिश्तेदारों के बीच समान मामले हैं। आखिरकार, समय पर सर्जिकल सुधार करना आवश्यक है। तो आप किशोरावस्था में मनोवैज्ञानिक समस्याओं के विकास से बच सकते हैं और गंभीर जटिलताएंदृष्टि के अंगों से।