Müosiit on põletikuline patoloogia, mis mõjutab teatud lihaste rühma. peal varajased staadiumid haiguse areng on kliiniliselt väljendunud üla- või alajäsemete nõrkuses. Pole harvad juhud, kui inimene peab neid sümptomeid pärast rasket tööpäeva väsimuseks või eelseisva külmetuse ilminguteks. Kuid patoloogia areneb kiiresti, provotseerides lihaste täielikku liikumatust. Müosiidi ravi sõltub selle tüübist, see võib olla nii konservatiivne kui ka kirurgiline.
Põhjused
Terapeutilise taktika määrab arst, eelkõige sõltuvalt patoloogia arengu põhjusest. Patoloogiat esile kutsunud negatiivsed tegurid mõjutavad täieliku taastumise prognoosi, ravi kestust ja taastusravi. Müosiidi põhjuse tuvastamine patsiendi esmasel uurimisel võimaldab teil kohe ravi alustada, vältides tüsistusi.
Autoimmuunhaigused
Müosiiti provotseerivad süsteemsed autoimmuunpatoloogiad, mis arenevad immuunsüsteemi ebapiisava vastuse tulemusena võõrvalkude (viirused, patogeensed bakterid, allergilised ained) organismi sattumisele. Olulist rolli patogeneesis mängib teatud tüüpi viiruste ja lihaskudede antigeenne sarnasus. Autoimmuunpatoloogiad põhjustavad harva skeletilihaste põletikku, kuid määravad alati selle raske käigu. Müosiidi põhjused võivad olla järgmised haigused:
- polümüosiit;
- dermatomüosiit;
- Münheimeri tõbi (müosiit ossificans).
Ravi puudumisel progresseerub patoloogia. On esinenud tõsiseid lihaste atroofiat, kui inimene ei suutnud peaaegu oma pead püsti hoida.
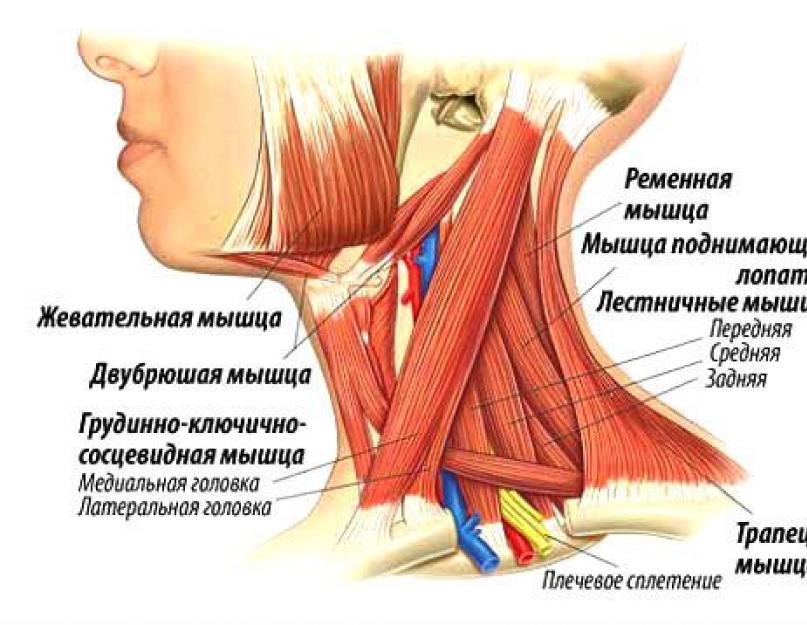
Kaela müosiit
See lihaspõletiku lokaliseerimine on kõige levinum. Patoloogia arengu peamised põhjused on pikaajaline tõmbetuules viibimine ja nakatumine. Tavaliselt mõjutab see kõigepealt pikka lihast ja seejärel levib põletikuline protsess teistesse rühmadesse. Kohaliku hüpotermia korral tekib tugev spasm. See piirab lülisamba kaelaosa liikuvust, provotseerib või kallutab pead. Selle müosiidi vormi haruldasemad põhjused on järgmised:
- vigastused - selgroolülide subluksatsioonid, sideme-lihase aparatuuri kahjustused kukkumise või otsese tugeva löögi tagajärjel;
- viiruslikud patoloogiad - gripp, SARS.

Emakakaela müosiit on kaela lihaste põletik, kõige sagedamini trapets.
Põletiku võivad vallandada ka näiteks luu- ja lihaskonna haigused. Intervertebraalsete ketaste hävitamine toob kaasa selgroolülide kehade hävimise. Nad kaotavad stabiilsuse, nihkuvad, kahjustades lihaskoe. Sellistel juhtudel kaasnevad müosiidiga emakakaela kondropaatiale iseloomulikud neuroloogilised häired -,.
Dermatomüosiit
Dermatomüosiidi sümptomid ilmnevad järk-järgult mitme aasta jooksul. Esiteks nõrgenevad käte ja jalgade lihased, seejärel tekivad nahale lööbed. Sageli kaasneb dermatomüosiit - valu suurtes ja väikestes liigestes. Patoloogia juhtiv kliiniline ilming on alati vöötlihaste lüüasaamine. Nõrkus tekib kaela lihastes, selle intensiivsus suureneb üla- ja alajäsemetes, mis toob kaasa raskusi igapäevaste tegevuste sooritamisel.
Müosiit ossificans
See on harva diagnoositud lihaspõletiku tüüp, mis tekib pärast vigastust. Müosiit luupõletik tekib nii ägeda kahjustuse kui ka püsiva koe mikrotrauma tagajärjel. Harva leitakse kaasasündinud patoloogiaid. Müosiidile eelneb alati fibromüosiit, mis väljendub lihaskiudude asendumises jämedate mitteelastsete sidekudedega. Selle tulemusena hakkavad kaltsiumisoolad ladestuma lihastesse. Nad ärritavad kudesid, provotseerides arengut põletikuline protsess. Mõne lihase osa luustumisel toimub nende sulandumine luu struktuurid, mis kahjustab luu- ja lihaskonna talitlust. Müosiidi luupõletikku iseloomustavad järgmised sümptomid:
- liikuvuse piiramine;
- naha turse ja punetus luustumise piirkonnas;
- madala või mõõduka intensiivsusega valu sündroom.
Palpatsioonil tuvastab arst skeletilihaste märkimisväärse tihenemise, mis on oma struktuurilt sarnane luukoedega. Patoloogia arengu viimases etapis tuvastatakse jäsemete deformatsioon, mis piirab osaliselt või täielikult liikumist, painutust, käe või jala sirutamist.
Haiguse diagnoosimine
Müosiit maskeerub liigese- ja neurogeensete haiguste kliinilisteks ilminguteks, seega ei piisa diagnoosi panemiseks ühest patsiendi läbivaatusest. Patoloogiat saab tuvastada instrumentaalsete ja. Näidatakse, et diferentsiaaldiagnostika välistab neuralgia, osteokondroosi ja. Kindlasti viige läbi uuringud müosiidi tekke põhjuse väljaselgitamiseks koos selle järgneva kõrvaldamisega konservatiivsete või kirurgiliste meetoditega.
Arst võib patsiendi kaebuste põhjal kahtlustada müosiiti. Arst palub patsiendil kirjeldada sümptomite ilmnemise sagedust, nende intensiivsuse muutumist päeva jooksul. paljastada esmane diagnoos aitab luua seost kliiniliste ilmingute esinemise ja varasemate vigastuste, hingamisteede, soolestiku, urogenitaalsete infektsioonide tekke vahel.

Arst küsib pärilike patoloogiate esinemise kohta perekonnas, näiteks süsteemne erütematoosluupus, sklerodermia, polümüosiit, reumatoidartriit. Teda huvitab lihaspõletiku kulgemise iseloom, kaasnevad keha üldise mürgistuse sümptomid.
Ülevaatus
Patsiendi välise läbivaatuse käigus viitab dermatomüosiidi tekkele punaste, ketendavate sõlmede ja (või) naastude esinemine nahal. Selgub ka üks seda tüüpi müosiidi spetsiifilisi tunnuseid - küünealuse deformatsioon, mis väljendub dermise punetuses ja kasvus. Põletikku ja sellele järgnenud lihaste atroofiat annab tunnistust nende piirkondade naha värvus. Teatud osa kahjustuse tõttu muutub see kahvatuks, sinakaks veresooned.
Palpatsiooniga hindab arst lihaste toonust ja tuvastab tugeva valulikkusega punktid. Hüpertoonilisust leitakse tavaliselt äge kulg patoloogia, kuna see on keha kaitsereaktsioon nakkusetekitajate sissetoomisele või seljaaju juurte rikkumisele. Valulikud aistingud võivad olla nii kohalikud kui ka üldised, see tähendab, et neid märgitakse korraga mitmes kehaosas. Viimasel juhul kahtlustab arst fokaalse, mädase, nakkusliku müosiidi, polümüosiidi või dermatomüosiidi teket.

Lihaskoe põletik polümüosiidi korral.
Reumaatilised testid
Reumaatilised testid on biokeemilised testid, mis on ette nähtud mitmete autoimmuunhaiguste korral. Analüüside tulemused on väga informatiivsed, need võimaldavad suure täpsusega määrata patsiendi süsteemsete patoloogiate olemasolu, mis on tekkinud immuunsüsteemi häirete, tema enda keharakkude rünnakute tõttu:
- reumatoidartriit;
- süsteemne erütematoosluupus;
- polüfibromüosiit;
- dermatomüosiit;
- sklerodermia.
Lihase põletiku laboratoorne diagnoos on määrata C-reaktiivne valk, tuumavastased antikehad, antistreptolüsiin, aga ka spetsiifilised autoantikehad, mida immuunsüsteem toodab ainult müosiidi korral.
Lihaskoe biopsia ja morfoloogiline uuring
Biopsia on meetod bioloogiliste proovide võtmiseks uurimiseesmärkidel. Selle mis tahes etioloogiaga müosiidi diagnostilise meetme põhiülesanne on degeneratiivsete muutuste tuvastamine lihaskudedes, ümbritsevates sidekoe struktuurides ja väikestes veresoontes. Biopsia on näidustatud patsientidele, kellel kahtlustatakse järgmiste lihaspõletike vormide tekkimist:
- nakkuslik bakteriaalne või viiruslik müosiit;
- polümüosiit ja dermatomüosiit;
- polüfibromüosiit.
Bioloogiliste proovide uurimisel avastatakse kudedes kogunemine rakulised elemendid vere ja lümfi segunemisega, erineva raskusastmega nekroos. Polüfibromüosiiti näitab osa lihaskiudude asendamine sidekoega.

Millise arsti poole pöörduda
Põletikulise protsessi tekkeks lihastes on palju põhjuseid, seetõttu tegelevad müosiidi raviga kitsa eriala arstid. Kui kahtlustate patoloogia nakkuslikku päritolu, peate võtma ühendust nakkushaiguste spetsialistiga, traumaatilise - traumatoloogiga. Perearsti – perearsti – vastuvõtule panemine ei ole viga. Ta määrab kõik vajalikud diagnostilised meetmed. Pärast nende tulemuste uurimist kirjutab terapeut saatekirja eriarsti juurde, kes tegeleb patsiendi edasise patogeneetilise ja sümptomaatilise raviga.
Müosiidi ravi
Ravi taktika sõltub müosiidi tekke põhjusest, põletikulise protsessi staadiumist, koekahjustuse astmest, tekkinud tüsistuste arvust ja sümptomite tõsidusest. Enamikul juhtudel allub patoloogia hästi konservatiivsele ravile. Müosiidi ägeda käigu või kroonilise patoloogia ägenemise korral on näidustatud säästev režiim. Vältida tuleks pikki jalutuskäike ja raskete raskuste tõstmist. Patsientidel soovitatakse kanda ortopeedilisi vahendeid, et vältida kahjustatud skeletilihaste stressi. Need on keskmise fikseerimisega elastsed korsetid, pehmed soojendava efektiga sidemed.

Shants krae.
Meditsiiniline teraapia
Müosiidi ravis ravimite kasutamine erinevates annustamisvormid. Ägedate kliiniliste ilmingute peatamiseks kasutatakse aineid süstelahuste kujul ja seejärel määratakse patsientidele tulemuse konsolideerimiseks kapslite, tablettide, dražeede kuur. Pärast põhiteraapiat või remissiooni staadiumis tekkivat kerget ebamugavustunnet saate kõrvaldada kohalikuks kasutamiseks mõeldud preparaatide, kreemide, palsamide abil.
Mittesteroidne põletikuvastane
- Kapsikam;
- Finalgon;
- Apizatron;
- Viprosal;
- Nyatoks.
Preparaadid sisaldavad mao- või mesilasmürki, punase kuuma pipra ekstrakti, eeterlikke õlisid, kummitärpentini või kasulikke sünteetilisi lisandeid. Selliste salvide kasutamine parandab vereringet ärritavate nahaaluskoe retseptorite ja soojendava toime tõttu.

Füsioteraapia
Pärast ägeda põletiku leevendamist tehakse 5-10 füsioteraapia protseduuride seanssi. Müosiidi korral kasutatakse sageli parafiini ja osokeriidiga rakendusi. Neil on väljendunud soojendav toime, nad parandavad vereringet ja mikrotsirkulatsiooni, stimuleerivad kaltsiumisoolade ja kudede lagunemisproduktide eemaldamist kahjustatud lihastest.

Osokeriidist ja parafiinist kaelarakendused.
AT konservatiivne ravi kasutatakse müosiiti, UHF-ravi, galvaanilisi voolusid. Subakuutsel perioodil tehakse elektroforees või ultrafonoforees anesteetikumidega, preparaatidega B-vitamiinidega.

Dieet
Patsiendi säästva dieedi järgimine suurendab efektiivsust konservatiivne ravi. Rasvase kala kasutamine 2-3 korda nädalas parandab veresoonte seisundit, puhastades nende seinu kolesteroolinaastudest. Veeslahustuvate vitamiinide varude täiendamine võimaldab lisada dieeti värsked puuviljad, köögiviljad, teraviljad. Arstid soovitavad loobuda toiduainete praadimisest, aurutada või lasta väikeses koguses vett sisse. Päeva jooksul juua vähemalt 2 liitrit vedelikku - puhast vett, marja-puuviljajooke, köögiviljamahlu, puuviljakompotte.

Manuaal ja refleksoloogia
Lihaste valulikkuse tõttu kasutatakse seda tavaliselt alles pärast ägeda põletiku kõrvaldamist. Raviprotseduure viib läbi meditsiinilise haridusega spetsialist, kes uurib eelnevalt diagnoosi tulemusi. Kiropraktik toimib kahjustatud lihastele kätega, kasutades sõtkumist, hõõrumist, vibreerivat liigutust, kõrvaldades lihasspasmid.
Pärast peamist ravi määratakse patsiendile nõelravi seansid. See on omamoodi refleksoloogia, mis aitab vabaneda ebamugavatest aistingutest, normaliseerida innervatsiooni ja parandada lihaskudede verevarustust.

Nõelravi seanss.
Kirurgiline sekkumine
Kirurgiline sekkumine on näidustatud patsientidele, kellel on rasked luu- ja lihaskonna haigused, mis provotseerisid põletikku, näiteks osteokondroos. Teatud tüüpi lihaskahjustusi ei saa parandada isegi pikaajalise konservatiivse raviga. Seetõttu kasutatakse luustuva müosiidi korral sageli kaltsineeritud piirkondade väljalõikamist. Minimaalselt invasiivne sekkumine on vajalik ka mädapõletiku korral patoloogilise eksudaadi kõrvaldamiseks.
Müosiidi ravi rahvapäraste ravimitega
Koos puudumisega arstiabi igat liiki müosiit areneb kiiresti, nii et nende raviga peaks tegelema ainult arst. See kehtib eriti dermatomüosiidi, polüfibromüosiidi, nakkuslike ja põletikuliste patoloogiate puhul. Seetõttu kasutatakse rahvapäraseid abinõusid alles pärast põhiteraapiat ennetuslikel eesmärkidel ja nõrkade kliiniliste jääknähtude kõrvaldamist.

Ürdikogu.
Kompressid
Kompressid aitavad vabaneda nõrkadest ebamugavatest aistingutest lihastes. Kapsa, takja ja jahubanaani värskeid suuri lehti leotatakse tund aega külm vesi, kuivatage ja sõtke, kuni ilmub mahl. Määrige neid rohkelt meega ja kandke valutavale kohale. Kinnitage kompress kile, paksu lapiga, marli või elastne side, jäta 1-2 tunniks seisma.

Kompressiks kapsas ja mesi.
Õlid
Müosiidi kordumise vältimiseks kasutatakse kodus valmistatud raviõli. Tumedast klaasist anum täidetakse kuni poole mahuni oliivi-, päevalille-, linaseemne- või maisiõliga. Kevade algusest kuni suve lõpuni kogutakse võilille, naistepuna, saialille, elecampane, karjase rahakoti, kummeli noori lehti või õisi ja pannakse need purki. Pärast selle täitmist infundeeritakse ravimtooraine 2-3 kuud soojas kohas. Hõõruge õli nahka, kui lihastes tekib ebamugavustunne.
Tinktuurid
Alkoholitinktuuri valmistamiseks kasutatakse värskeid taimseid tooraineid. Need on mädarõika purustatud lehed ja juured, muru, India sibula õhuosa ja mugul. Neid kasutatakse nii koos kui ka eraldi. Purustatud taimeosad asetatakse 1-liitrisesse anumasse, lisatakse paar kauna punast kuuma pipart, valatakse viina või sama koguse veega lahjendatud etüülalkoholiga. Jätke tinktuur paariks kuuks pimedasse kohta, valutavate kergete valude ilmnemisel hõõruge nahka.
Salvid
Kodustes tingimustes valmistatakse soojendava ja lokaalselt ärritava toimega salve. Jahvatage uhmris teelusikatäis sinepipulbrit sama koguse kosmeetilise virsikuõliga, lisage igaüks 2 tilka. eeterlikud õlid küpress, pune, meliss, rosmariin. Sisestage osade kaupa 100 g meditsiinilist vaseliini. Terapeutilise toime tugevdamiseks võite salvile lisada teelusikatäie kummitärpentini või punase pipra tinktuuri.
Keetmised
Immuunsuse tugevdamiseks, põletikulise protsessi peatamiseks soovitavad traditsioonilised ravitsejad valmistada keetmist kibuvitsamarjadest, viburnumist, pohladest, pihlakast, viirpuust. Suurim terapeutiline toime on kombineeritud koostisega soojal joogil. Selle valmistamiseks pange kastrulisse 3 ülalnimetatud taimede kuiva marja ja valage liiter kuuma vett. Hauta kaane all madalal kuumusel 20 minutit, jahuta, filtreeri, võta 0,5 tassi 2 korda päevas pärast sööki.
Füsioteraapia
Pärast valu ja põletiku kõrvaldamist saadetakse patsient koos tulemustega harjutusravi arsti juurde. diagnostilised uuringud. Ta uurib nende tulemusi, hindab inimese füüsilist vormi ja korvab taastusravi. Igapäevane füsioteraapia ja võimlemine aitavad tugevdada skeletilihaseid, parandada vereringet ja sellest tulenevalt kahjustatud lihaskoe kiiret taastumist.
Võimalikud tüsistused
Meditsiinilise sekkumise puudumisel tekivad lihaskiududes degeneratiivsed muutused. Need asendatakse sidekoega, millel puudub tugevus ja elastsus. Selle tulemusena hakkavad lihased ebatäieliku jõu korral kokku tõmbuma, põhjustades jäikust. Skeletilihaste tõsist kahjustust iseloomustab peaaegu täielik liikumise piiramine. Patsiendid ei tõuse peaaegu püsti, kaotavad võime esemeid käes hoida ja vabalt liikuda. Tulevikus sümptomid süvenevad:
- kõne on häiritud;
- häiritud neelamine;
- kahjustatud on diafragma ja roietevahelised lihased.
See seisund on ohtlik mitte ainult tervisele, vaid ka inimelule - kopsude ventilatsiooni rikkumise tõttu suureneb kongestiivse kopsupõletiku tekkimise tõenäosus.
Prognoos
Õigeaegse arstiabi otsimise korral on täieliku taastumise prognoos soodne. Arsti visiidi edasilükkamine muutub pöördumatute tüsistuste tekke põhjuseks.

Ärahoidmine
Parim müosiidi ennetamine on arstlik läbivaatus 1-2 korda aastas. Samuti soovitavad arstid mitte ise ravida bakterite ja viirusnakkused põhjustab lihaste põletikku. Vältige liigset füüsilist pingutust ja hüpotermiat, pikaajalist viibimist ühes kehaasendis.
Skeletilihaste põletikku nimetatakse müosiidiks. Seda haigust iseloomustab lokaalne valu, mida süvendab füüsiline pingutus, ja aja jooksul suureneb ebamugavustunde intensiivsus. Liikumised on järsult piiratud, ilmneb lihasnõrkus. Lihaspõletik areneb nakkuslike, viiruslike patoloogiate või mehaaniliste vigastuste tagajärjel.
Haigus võib olla põhjustatud sisemised põhjused, kui ka välised. Endogeensete tegurite hulka kuuluvad:
Nakkushaiguste korral satub patogeen koos lümfi- ja verevooluga lihaskudedesse, põhjustades ägeda põletikulise protsessi. Nakkusliku etioloogiaga müosiidil on mädane ja mittemädane. Esimest täheldatakse inimestel gripi, tuberkuloosi, süüfilise ajal, kui nad on nakatunud Coxsackie viirusega (Bronholmi tõbi).
Mädane lihaspõletik areneb koos ulatusliku infektsiooniga organismis: streptokokk või stafülokokk, sepsis, luude osteomüeliit. Kudedes moodustuvad nekrootilised kolded, abstsessid, flegmoonid.
Põletiku eksogeensed põhjused on järgmised:
- lihaskrambid ujumise ajal;
- trauma;
- raske hüpotermia;
- krooniline lihaspinge;
- pikaajaline viibimine ebamugavas asendis.
Vigastuse ajal tekib kiudude rebend, mis põhjustab äge põletik, turse ja verejooks. Pärast paranemist tekivad armid, lihas lüheneb, deformeerub, võivad tekkida luustumise piirkonnad.
Õues töötavatel inimestel on selja-, kaela- ja nimme. Müosiit kimbutab ka mehi ja naisi, kes on sunnitud pikka aega olema ebamugavas asendis, näiteks muusikud, massöörid, autojuhid. Selle tulemusena on häiritud vereringe ja kudede toitumine, tekivad tihendid, järk-järgult arenevad düstroofsed protsessid.
Müosiidi klassifikatsioon
Vastavalt kahjustuse levimusele on müosiit lokaliseeritud ja generaliseerunud. Kohaliku tüübi korral muutub ainult üks lihasrühm põletikuliseks; polümüosiiti iseloomustab skeletilihaste mitme osa kahjustus korraga. Haigus võib areneda kaelas, alaseljas, puusades, säärelihastes, ribides, näol.
Sõltuvalt patogeneesist jaguneb polümüosiit järgmisteks tüüpideks:
- dermatomüosiit;
- neuromüosiit;
- luustuv müosiit;
- polüfibromüosiit.
Sõltuvalt kursuse kestusest on patoloogia äge ja krooniline, mis väljendub perioodiliste ägenemistena. Remissiooni staadiumis sümptomid taanduvad või kaovad täielikult.
Müosiidi lokaalse vormi sümptomid
Haiguse peamised sümptomid on äge valu lihastes palpatsiooni ja liikumise ajal. Ebamugavustunne suureneb ka öösel, kehaasendi muutumisel, kliimatingimuste muutumisel. Kuded on pidevalt pingeseisundis, mille tagajärjel on liigeste ja jäsemete liikuvus piiratud, inimene on sundasendis. Mõjutatud piirkonna nahk muutub kergelt punetavaks, puudutades soojaks.
Edaspidi areneb lihasnõrkus kuni osalise või täieliku atroofiani. Inimesel on raske tavalisi ülesandeid täita, ta kaotab eneseteenindusvõime. Progresseeruva kulgemise korral levivad sümptomid uutesse piirkondadesse. Näiteks rindkere, emakakaela piirkonna roietevaheliste lihaste põletik võib põhjustada kõri-, diafragma kahjustusi, köha, õhupuudust, peavalu, inimesel on raske neelata ja rääkida.
peal esialgsed etapid on märgatav lokaalne turse, punetus, nahaalused hemorraagiad, kehatemperatuur tõuseb. Kui müosiidi põhjuseks on viirushaigused, ilmnevad lisaks üldise mürgistuse tunnused, külmavärinad, riniit, köha. 
Käe või jala lihaste põletikku diagnoositakse harva ja enamasti avaldub see üldistatult. Patsiendil on raske jäsemeid liigutada, sellega kaasneb tugev valu, lihasnõrkus. Inimene hoiab kätt või jalga kindlas mugavas asendis.
Kõige tavalisem haigustüüp on emakakaela müosiit. Samal ajal tekivad ebamugavad aistingud kuklas, kõrvades, abaluu all, migreenimured.
Mõnel juhul ei saa patsient oma kaela liigutada, õlalihased valutavad, närimisel tekib valu. Nimmepiirkonna müosiit mõjutab kudesid mööda selgroog lumbosakraalne piirkond. Seda haigusvormi täheldatakse peamiselt eakatel inimestel.
Sõltuvalt haiguse staadiumist muutub lihaskoe konsistents. Esiteks muutuvad need tihedamaks, suurendavad mahtu, suurendatakse toonust. Järk-järgult lihased pehmenevad, moodustuvad sõlmed, luustumise piirkonnad. Deformatsioon põhjustab jäsemete erinevaid kontraktuure, kaela, selgroo kumerust.
Kuidas polümüosiit avaldub?
Polümüosiidi sümptomid ilmnevad kehas toimuvate autoimmuunprotsesside käigus. Kaitsesüsteem ebaõnnestub ja hakkab tootma tervetele rakkudele antikehi. Selle tulemusena toimub lihaskiudude hävitamine, mis viib põletikulise protsessini, mis levib naaberkudedesse ja organitesse. Seetõttu on polümüosiit sageli keeruline dermatiidi ja liigesekahjustuste tõttu.
Patoloogia üldistatud vormi diagnoositakse peamiselt keskealistel ja 5–15-aastastel lastel. Naised kannatavad lihaspõletike all palju sagedamini kui mehed. Polümüosiidi esimesteks sümptomiteks on nõrkus puusa-, õla- ja emakakaela piirkond. Tekivad raskused neelamisel, hingamisel, kõne aeglustub. Dermatomüosiidi korral ilmub naha pinnale lööve, lihased muutuvad järk-järgult õhemaks ja atroofeeruvad.
Polüfibromüosiiti iseloomustab lihaskoe asendamine sidekoega. Kahjustatud rakkude asemel moodustuvad armid, sõlmed, adhesioonid. See toob kaasa kiudude lühenemise ja liikumisraskused, kuded on pidevas toonuses. Tihendid on palpatsioonil valusad, võivad perioodiliselt suureneda.
Neuromüosiidi korral on seda piirkonda innerveerivad närvilõpmed seotud patoloogilise protsessiga. Patoloogia viib tundlikkuse vähenemiseni või suurenemiseni, tuimus, kipitus, tugev valu, toonuse langus, lihaspinged, liigeste liikuvuse piiratus.
On iseloomulik, et äge valu piki närvitüvesid ei peata valuvaigistid, on vaja täiendavat rahustite võtmist.
Müosiidi ossificansi sümptomid arenevad polüfibromüosiidi taustal või pärast lihaskiudude rebenemist. Vigastuse kohas moodustunud sidekoe rakud immutatakse järk-järgult kaaliumi-, kaltsiumi- ja fosforhappesooladega. See viib teatud piirkonna luustumiseni. Järk-järgult kasvavad need kolded koos luudega, mis aitab kaasa jäsemete deformatsioonile.
Müosiidi luupõletiku kliinilised tunnused: lihaste kõvenemine, liikuvuse piiramine, teatud kehaosade deformatsioon, tugev valu treeningu ajal ja puhkeolekus. Kui käe või jala lihased ühinevad luudega, tekib jäseme täielik liikumatus.
Müosiidi diagnoosimise meetodid
Diagnoosi kindlakstegemiseks viib arst läbi patsiendi uuringu ja uuringu. Ravi ja uuringu määrab terapeut, neuroloog, reumatoloog või dermatoloog. Antikehade, T-lümfotsüütide kontsentratsiooni määramiseks on ette nähtud reumaatilised testid. Biokeemiline vereanalüüs näitab leukotsüütide, valgu sisaldust veres.
Vähkkasvajate välistamiseks hinnatakse kiudude kahjustusi biopsiaga. Selleks pigistage koetükk ära ja viige läbi tsütoloogiline, morfoloogiline uuring. Analüüs on ette nähtud müosiidi, polümüosiidi ja polüfibromüosiidi nakkusliku vormi jaoks. 
Erinevat tüüpi müosiidi ravi
Lihasvalu sündroomi leevendamiseks on ette nähtud kortikosteroidide, mittesteroidsete põletikuvastaste ravimitega salv. Kui müosiit ilmnes pärast kannatusi külmetushaigused või hüpotermia, kulutada kohalik ravi geelid: Dolobene, Apizartron, Indamethacin, Traumeel S.
Salvi hõõrutakse kahjustatud piirkonda 2-4 korda päevas. Ravimitel on valuvaigistav, ödeemi- ja põletikuvastane toime, need parandavad verevoolu, vähendavad lihastoonust.
Polümüosiidi ravi viiakse läbi mittesteroidsete põletikuvastaste ravimite (Diklofenak, Indometatsiin), lihasrelaksantide (Mydocalm, Mefedol) süstidega. Peamine ravim autoimmuunse iseloomuga lihaste generaliseerunud põletiku ravis on prednisoloon. Sellel on põletikuvastane, immunosupressiivne ja allergiavastane toime. Prednisolooni manustatakse süstimise või suukaudse tabletina. Ambene kapslid vähendavad põletikku, omavad reumavastast toimet.
Kuidas ravida mädast müosiiti, millega kaasneb palavik ja mädakollete teke? Määrake antibiootikumid lai valik toimed, palavikuvastased ja valuvaigistid (Reopirin). Naha hõõrumine salvidega on vastunäidustatud, see võib suurendada põletikku.
Osteeruva müosiidi ravi toimub enamikul juhtudel kirurgiliselt. Ravim Hüdrokortisoon aeglustab patoloogilisi protsesse, takistab kaltsifikatsioonide ladestumist. Polüfibromüosiidi korral on kontraktuuride ja armide resorptsiooni vältimiseks ette nähtud mittesteroidsed põletikuvastased ravimid (Ibuprofeen), füsioteraapia, Lidaza süstid. Salv Gevkamen omab kohalikku ärritavat toimet, leevendab põletikku.
Võib tekkida lihaspõletik nakkushaigused, vigastused ja autoimmuunprotsessid organismis. Patsient on mures kahjustuse ägeda valu, jäsemete ja liigeste piiratud liikuvuse pärast. Ilma õigeaegse ravita on lihaste nõrkus, nende kiudude atroofia, kontraktuurid, sõlmed. Ravi määratakse, võttes arvesse haiguse staadiumi ja vormi.
Müosiit võib esineda erinevalt. Sellest sõltub haiguse kulg ja eduka ravi meetmed. Seda haigust klassifitseeritakse näiteks põletiku lokaliseerimise ja leviku astme järgi. Müosiidi tõhusaks raviks on vaja läbi viia üksikasjalik diagnoos ja läbida ravi. ravimid. Kodus saate kasutada meetodeid alates traditsiooniline meditsiin, kuid ainult põhiravi lisandina.
Mis on müosiit?
müosiit - põletikuline haigus erineva lokaliseerimisega skeletilihased. Seda patoloogiat iseloomustavad valusündroomid, lihastoonuse vähenemine ja lihaskudede atroofia. Kui kahjustatud on ainult üks luustiku piirkond, diagnoositakse lokaalne müosiit. Kui lihasrühm on mõjutatud me räägime polümüosiidi kohta.
Sõltuvalt etioloogiast eristatakse mitut tüüpi haigust:
Müosiit ossificans - kaltsiumi ladestumine lihasstruktuuris ja sidekoes, mis tekivad peamiselt verevalumite, luumurdude tagajärjel. Seda tüüpi haigus võib olla kaasasündinud. Lisaks on luustuva vormi ravi kõige raskem.
Põletikuline haigus võib tekkida äge staadium. Sel perioodil on valusündroomid ja muud müosiidi sümptomid kõige enam väljendunud. Adekvaatse ravi puudumisel võib tekkida patoloogilise protsessi kroonilisus ja selle tulemusena müosiidi kulg koos perioodiliste ägenemistega erinevate provotseerivate tegurite mõjul.
Müosiidi diagnoosimisel eristatakse järgmisi põletikuliste lihaste lokalisatsioone:
- 1. Kaela piirkond. Tavaliselt läbib põletikuline protsess hüpotermia ajal, pikaajaline viibimine ebamugavas staatilises asendis. Haigus avaldub valu, mis kiirgub kuni kuklaluu osa pea või õlg. Sageli on püsivad valutav valu kaela piirkonnas võib esineda pea liikuvuspiiranguid (pööramine, edasi-tagasi kallutamine, külgedele). Seda patoloogia vormi on lihtne ravida, kuid seda ei tohiks alustada, et mitte provotseerida tüsistusi.
- 2. Tagasi. Reeglina on seljaaju müosiit põletikuliste protsesside, vigastuste tagajärg. Sondimisel võib leida valusaid tihendeid, mis on haiguse koldeks. Õigeaegse ravi puudumisel on oht haiguse üleminekuks krooniline staadium koos lihaste atroofiaga.
- 3. Jäsemed. Kui jalad on kahjustatud, on patsiendil tõsiseid liikumisraskusi, kuna ilmneb tugev tugev valu.
- 4. Rind. Tavaliselt diagnoositakse seda noortel emadel, kuna nad on lapse kätel kandmise tõttu sageli ülekoormatud. See haigusvorm mõjutab inimesi, kes on pikka aega tegelenud sama tüüpi tööga, kaasates protsessi rinnalihaseid.

Sümptomid
Esimesed põletikuliste lihaste nähud ilmnevad järgmisel päeval pärast kokkupuudet negatiivse teguriga. Tavaliselt tekivad valulikkus ja ebamugavustunne hommikuti, kuna öösel on lihaskoed lõdvestunud, mille tagajärjel paisuvad, tekib valusündroom.
Müosiidiga (lokaalne) on valu valutav ja paikneb kahjustuse kohas. See on võimeline suurenema koos liikumisega, mis hõlmab põletikulist lihast. Haiguse järkjärguline areng suurendab valu intensiivsust.
Nakkusliku kahjustusega tekivad patsiendil mürgistusnähud. Nende hulka kuuluvad ebamugavustunne kõrgendatud temperatuur keha ja nõrkus. Infektsioonidest põhjustatud müosiidi korral ei ole valu nii intensiivne kui vigastuste korral. Sageli aetakse haigus segi nohuga, mida iseloomustab ka lihasnõrkus.
Ainult arst saab diagnoosida müosiidi. Samal ajal peaks ta patsiendilt üksikasjalikult küsima, kuulama tema kaebusi. Müosiidist võib viidata naha punetus lihaskahjustuse kohas, lokaalne temperatuuri tõus ja induratsioon, mis viitab põletikulisele protsessile.
Täpne diagnoos pannakse paika reumaatilise analüüsi põhjal. Vajadusel tehakse lihaskoe biopsia, ultraheli, MRI, CT, elektromüograafia ja radiograafia. Standardprotseduurid hõlmavad vere- ja uriinianalüüse.

Ravi
Müosiidi ravis on äärmiselt oluline välja selgitada haiguse etioloogia. Kui seda põhjustavad infektsioonid, määratakse patsiendile kuur antibakteriaalsed ravimid ja anesteetikumid. Antibiootikumravi ravimid valitakse sõltuvalt patogeeni tüübist, milleks võivad olla streptokokid, stafülokokid, E. coli jt. Antibiootikume tuleb kombineerida bakteritsiidsete ja sulfa ravimitega.
Vajalik võib olla füsioteraapia. Kui põletikuline protsess kulgeb mädaga, siis kirurgia: avatakse abstsess, lõigatakse välja nekrootilised koed, viiakse läbi ensüümravi ja paigaldatakse drenaažitoru.
Osteeruva müosiidi korral ei tohiks ise ravida. Patsiendi seisundi leevendamiseks on sel juhul vaja vahelduvaid kursusi. intravenoossed süstid etüleendiamiintetraäädikhape ja kaltsiumdinaatriumsool.
Kodune eneseravi võib olla hüpotermia põhjustatud müosiit. Sel juhul peaksite kasutama teatud ravimite rühmi ja rahvapäraseid abinõusid.

Ravimid
Haigussümptomite mahasurumiseks kasutatakse erinevate farmaatsiarühmade ravimeid: mittesteroidsed põletikuvastased ravimid, valuvaigistid ning homöopaatilised salvid ja geelid. Neid toodetakse erinevates farmakoloogilistes vormides. Kõige tavalisem:
| Narkootikumide rühm | Ravimite loetelu, kasutusskeem, vastunäidustused |
|---|---|
Suukaudseks manustamiseks:
MSPVA-d süstimiseks:
|
|
| Valuvaigistid |
|
Suukaudsetel ravimitel on kõrvaltoimed. Pikaajalisel kasutamisel kutsuvad nad esile mao limaskesta haavandilisi kahjustusi, düspepsiat. Seetõttu ei tohiks suukaudne ravi kesta kauem kui 7-10 päeva. Lisaks on näidatud annused ja režiimid ainult informatiivsel eesmärgil. Neid tuleks selgitada raviarstiga, kuna need võivad sõltuvalt müosiidi vormist ja staadiumist oluliselt erineda.
Palju parem kui ravimid kohalik tegevus. Nad ei suuda mõjutada seedeorganeid, avaldada süsteemset toimet. Kuid igal üksikjuhul võivad geelid ja salvid tungida läbi naha ja lihaste erineva intensiivsusega, seega võivad annustamine ja kasutusskeem erineda. Kõige tavalisemad ravimid:
| Salvi/geelide nimi | Kirjeldus | Foto |
|---|---|---|
| Traumeel S | Sellel on põletikuvastane, immunostimuleeriv ja analgeetiline toime. Salvi tuleks määrida 3-5 korda päevas. Ravikuur peaks olema 2-4 nädalat. Ravimit on lubatud kasutada koos elektroforeesi ja fonoforeesiga |  |
| Espol | Peamine toimeaine on kapsaitsiini ekstrakt ( paprika). Salvil on valuvaigistav, põletikuvastane ja soojendav toime, see on mõeldud pikaajaliseks kasutamiseks (vähemalt 3 korda). Terapeutiline toime pärast manustamist ilmneb 4-6 minuti pärast ja kestab 2 tundi |  |
| Tärpentini salv | Toode on mõeldud hõõrumiseks, on põletikuvastase toimega |  |
| diklofenak (1%) | Valuvaigistava ja põletikuvastase toimega geel. Seda saab kasutada laste raviks alates 6. eluaastast. Kursust tuleks jätkata 5 päeva |  |
| Apizartron | Mesilasmürgil põhinev salv. Seda ravimit saab kasutada kaua aega, kuid ainult tingimusel, et patsiendil ei ole mesilasmürgile allergilist reaktsiooni. Tööriist on ette nähtud kahjustatud lihasesse hõõrumiseks, kuni valu sündroom on täielikult kõrvaldatud. Salvi toime tugevneb töödeldud nahapiirkonna mähkimisel |  |
| Gevkamen | Salvil on valuvaigistav ja lokaalne ärritav toime, looduslik alus. Seda saab kasutada kuni täieliku taastumiseni. |  |
| Fastum geel | Ravim põhineb ketoprofeenil. Geeli tuleb kanda kahjustatud alale õhukese kihina ja õrnalt hõõruda. Seda saab kombineerida füsioteraapiaga |  |
| Viprosal B | Salv on valmistatud madu seeria alusel. See on ette nähtud kahjustatud piirkonna hõõrumiseks 2 korda päevas. Ravi võib läbi viia kuni 4 nädalat |  |
Rahvapärased abinõud
Kui valu tekib lihasepõletiku tõttu, on soovitatav kasutada kuiva kuumust. Lihtsaim viis on teha kompressi keedetud kartulist või soolast. Kartulid on vaja keeta, purustada, riidesse mähkida ja valutavale kohale kinnitada. Samamoodi kasutatakse soola. Pärast soojendava kompressi eemaldamist hõõrutakse keha alkoholitinktuuriga.
Valusündroomi peatamiseks ja põletikulise protsessi leevendamiseks on vaja parandada vereringet ja pakkuda kahjustatud lihastele puhkust. Massaaži kasutatakse vere mikrotsirkulatsiooni stimuleerimiseks. Selleks piisab, kui kasutada kergeid hõõruvaid liigutusi. Efekti suurendamiseks on soovitatav kasutada roosat, kaneeli või lavendliõli, misjärel tuleb valus koht sooja salliga mähkida.
Kompressid ja hõõrumised:
- 1. Põletiku leevendamiseks on soovitatav kasutada kompressi okaspuu keetmisega. Selleks on vaja kuuse- või männiokkaid. Keetmine valmistatakse purustatud puuokstest, pärast okaste ja noorte käbide eemaldamist. Pool klaasi toorainet valatakse liitri veega, pannakse madalale tulele ja hautatakse tund aega. Pärast seda jäetakse ravim üleöö infundeerima ja seejärel filtreeritakse. Järgmisel päeval kuumutatakse puljong uuesti, lisatakse sellele teraviljad või kliid (1 supilusikatäis koostisosa 1 tassi keetmise kohta) ja nõuda uuesti 15 minutit. Valutavale kohale kantakse soe kompress, mis kaetakse tsellofaaniga ja mähitakse tihedalt kinni.
- 2. Põletikulises lihases tekkiva piimhappe neutraliseerimiseks on soovitatav kasutada pesuseepi. Selleks peate vahutama kapsa leht, piserdage seda soodaga ja kandke kahjustatud piirkonda. Kompress tuleks isoleerida villase salliga.
- 3. Kui emakakaela piirkond on kahjustatud, on loorberiõli efektiivne. Sellest tuleks teha kompress. Selleks tuleb soojas vees segada 12 tilka õli, leotada selles rätik, panna see kuklasse ja lisaks mähkida sooja salliga. Protseduur tuleks läbi viia poole tunni jooksul.
- 4. Soojendav salv supilusikatäiest õunaäädikast, kanakollasest ja teelusikatäiest tärpentinist. Koostisained tuleb enne magamaminekut põhjalikult segada ja hõõruda lihaste põletikulisse piirkonda ning seejärel soojendada töödeldud piirkonda villase salliga.
- 5. Salv võist ja bodyagast. Komponendid tuleb segada võrdsetes kogustes ja seejärel kasutada enne magamaminekut.
- 6. Pajukoore keetmine. Peate võtma 4 supilusikatäit toorainet, täitma klaasi keeva veega ja leotama veevannis 15 minutit. Vedelikus on vaja marli leotada ja kasutada kompressina.
- 1. Adonise infusioon. Peate võtma 2 tl rohtu, valama klaasi keeva veega ja nõudma tund aega. Pingutatud vahendit tuleks tarbida 1 supilusikatäis 3 korda päevas.
- 2. Füüsalide keetmine. Peaksite võtma 20 taime värsket või kuivatatud puuvilja. Tooraine tuleb täita 0,5 liitri keeva veega ja keeta 15 minutit ning seejärel filtreerida. Saadud jooki tuleks juua 50 ml enne sööki 3 korda päevas. Ravi tuleb läbi viia kuu aega, seejärel teha 10-päevane paus, seejärel korrata.
Müosiidi raviks võib kasutada joodi. Selleks niisutage vatitups antiseptilises lahuses ja tehke sellest kahjustatud alale joodvõrk. Kaelapõletiku korral ei tohi joodi kanda kilpnäärme piirkonda.
Traditsioonilist meditsiini soovitatakse kasutada koos ravimteraapia spetsialisti poolt määratud. Tuleb meeles pidada, et ebaefektiivne või vale ravi võib provotseerida haiguse üleminekut kroonilisele staadiumile, mille tagajärjel ilmneb perioodiliselt lihaspõletik.
Määratlus, mis ühendab haiguste rühma, mida iseloomustab skeletilihaste põletikulise protsessi areng.
Müosiidi korral võib kahjustatud olla nii üks kui ka mitu skeletilihast. Kõige tavalisem müosiit, mille välimus on põhjustatud hüpotermiast, mitmesugustest vigastustest, intensiivne kehaline aktiivsus. Samuti seisavad vaadeldava probleemiga sageli silmitsi teatud elukutsete inimesed, kelle töö on seotud pika viibimisega ebamugavas asendis, mis toob kaasa teatud lihasrühmade tugeva koormuse. Need elukutsed hõlmavad järgmist:
- sõidukijuhid;
- programmeerijad;
- raamatupidajad;
- muusikud (pianistid, viiuldajad) jt.
Selline müosiit on oma prognoosi poolest soodne ja allub hästi ravile. Lisaks võib müosiidi põhjus olla:
- viiruslikud nakkushaigused või bakteriaalne etioloogia(enamasti areneb müosiit ülekantud viirushaigus nt gripp)
- autoimmuunhaigused (reumatoidartriit, süsteemne erütematoosluupus, sklerodermia, dermatomüosiit, polümüosiit);
- toksilised mõjud, näiteks alkoholismi või uimastisõltuvusega. Nendel juhtudel areneb müosiit pikaajalise või isegi lühiajalise kokkupuute tõttu mürgiste ainetega;
- teatud ravimite (hüdroksüklorokviin, kolhitsiin, atorvastatiin, alfa-interferoon) pikaajaline kasutamine.
Sõltuvalt põletikulise protsessi lokaliseerimisest on olemas järgmised vormid müosiit:
- kaelalihaste müosiit, mille tagajärjel on olemasoleva valusündroomi tõttu pea pöörded ja kalded piiratud;
- nimmepiirkonna lihaste müosiiti iseloomustab valu ilmnemine alaseljas, mis suureneb seisvas asendis ja torso painutamisel;
- lihaste müosiit ülemise või alajäsemed. Kõige sagedamini on vasika lihaste kahjustus;
- õlavöötme lihaste müosiit. Piiratud liikuvus valu tõttu ülemised jäsemedõlaliigeses;
- mälumislihaste müosiit. Seda tüüpi müosiit võib mõnel juhul põhjustada toidutarbimise piiramist, kuna valu ei ilmne mitte ainult närimise ajal, vaid mõnikord ka suu avamisel.
Müosiidi prognoos sõltub selle esinemise põhjusest. Haiguse edukaks tulemuseks on soovitatav koheselt pöörduda arsti poole, kui ilmnevad esimesed sümptomid, mis viitavad müosiidile. Samuti väärib märkimist, et müosiidi kliinilise pildi all võivad peituda raskemad haigused, mis nõuavad erinevat ravi. Seetõttu on äärmiselt oluline mitte edasi lükata arsti juurde minekut, kuna ta mitte ainult ei pane õiget diagnoosi, vaid määrab ka sobiva ravi.
Sümptomid
Müosiit väljendub valu ilmnemises mõjutatud lihastes, mis suureneb liikumise ja palpatsiooniga. Enamikul juhtudel on valu valutav või tuim. Lisaks väheneb lihasjõud, mis väljendub lihasnõrkuse ilmnemises. Harvadel juhtudel esineb kahjustatud piirkonnas kohalik nahapunetus ja kerge turse. Järgmist müosiiti peetakse praegu kõige levinumaks:
- emakakael, mis areneb pikaajalise ebamugavas asendis viibimise, varajase külmetuse ja ka kaelalihaste ülepinge tagajärjel. Emakakaela müosiit avaldub tuima või valutava valuna, mis on sageli lokaliseeritud ühel kaelapoolel. Harvadel juhtudel esineb valu kiiritamist pea tagaosas, templis, õlas, abaluudevahelises piirkonnas. Pideva valu tõttu on liigutused lülisamba kaelaosas mõnevõrra piiratud, kuna need aitavad kaasa valu suurenemisele, mille tulemusena säästab inimene haigestunud kaelalihaseid;
- nimmepiirkond, mis võib tekkida ka pikaajalise ebamugavas asendis viibimise, alajahtumise või külmetuse tagajärjel. Valu nimmepiirkonna müosiidi korral on valdavalt valutav, puudub äge valu, mis on eriti oluline diferentsiaaldiagnostika, näiteks lülisamba nimmepiirkonna osteokondroosiga. Valu süvendab liikumine ja ka surve all alaseljale.
Mõjutatud lihase palpeerimisel (palpatsioonil) võib täheldada valulikke tihendeid. Lisaks tuvastatakse müosiidi nakkusliku etioloogiaga kehatemperatuuri kerge tõus, peavalu ja üldine nõrkus. Väärib märkimist, et äge vorm haigusel on heledam kliiniline pilt, samas kui krooniline müosiit kulgeb lainetena, mille ägenemine toimub provotseerivate tegurite mõjul (näiteks üldine hüpotermia, ülekoormus, pikaajalised staatilised koormused, ägedad nakkushaigused).
Diagnostika
Müosiidi diagnoosimine algab patsiendi küsitlemisega. Vestluse käigus selgitatakse välja kaebused, nimelt valu olemus, intensiivsuse aste, aga ka intensiivistumist soodustavad tegurid. Müosiidi korral täheldatakse valu valutavat, tuima või tõmbavat valu, valu intensiivistub kahjustatud lihase liikumise ja palpeerimise ajal. Pärast vestlust jätkab arst patsienti häirivate lihaste palpeerimist (palpatsiooni). Palpeerimisel suureneb valu, mõnel juhul võib avastada valulikke tihendeid.
Edasi määratud kindraliks laboratoorsed uuringud(üldine vereanalüüs, üldine uriinianalüüs, biokeemiline vereanalüüs), mis aitavad tuvastada muutusi haiguse nakkavale iseloomule iseloomulikes näitajates ning hinnata ka inimorganismi üldist seisundit. Lisaks on näidustatud lihaste põletik kõrgendatud tase kreatiinkinaas, mis tuvastatakse biokeemilise vereanalüüsiga.
EMG (elektromüogramm) on uuring, mis võimaldab teil hinnata lihaste reaktsiooni närviimpulssile. Kasutades see uuring on võimalik määrata lihaskahjustuse fookus, selle lokaliseerimine, protsessi tõsidus ja kahjustuse olemus. Sõltuvalt elektroodide tüübist jaguneb EMG kahte tüüpi:
- pindmine, mis on mitteinvasiivne, võimaldab teil hinnata lihaste tööd suurel alal;
- sügav (invasiivne) - viiakse läbi õhukese nõela kujul oleva elektroodi sisestamisega lihase paksusesse. Seda tüüpi EMG võimaldab teil hinnata lihase konkreetse piirkonna tööd, mis pakub spetsialistile huvi. Seda kasutatakse palju harvemini kui pinna-EMG-d, kuna protseduuri invasiivsus võib põhjustada ebameeldivate kõrvaltoimete teket.
Magnetresonantstomograafia (MRI) on praegu üks ohutumaid ja enim tõhusad meetodid diagnostika. Tänu MRI-le on võimalik tuvastada kahjustatud piirkondi ja muutusi lihastes, mis hõlbustab oluliselt kõnealuse diagnoosi seadmist.
Kõige informatiivsem diagnostiline meetod on kahjustatud lihase biopsia, mis võimaldab teil kõige täpsemini kinnitada või vastupidi ümber lükata müosiidi esinemist inimesel. Kõige sagedamini tehakse peennõelaga biopsia, mõnevõrra harvem - avatud biopsia (väike uuritava lihase piirkond lõigatakse läbi väikese nahalõike). Uuring ei nõua patsiendilt eelnevat ettevalmistust, see viiakse läbi aseptilistes tingimustes kohaliku tuimestuse all. Saadud materjal saadetakse spetsiaalsesse laborisse histoloogiline uuring. Kuna see protseduur on invasiivne, võivad tekkida sellised tüsistused nagu verejooks, infektsioon, hematoom punktsioonikohas jne.
Oluline on osata eristada müosiiti teistest haigustest. Nii võib näiteks valutava iseloomuga valu alaseljas viidata sellele, et inimesel on neeruhaigus. Selle väljaselgitamiseks kontrollib arst täiendavalt koputamise sümptomit (Pasternatsky), mida peetakse positiivseks, kui nimmepiirkonna koputamise ajal ilmneb neerude projektsioonis valu. Lisaks uurime hoolikalt tulemust üldine analüüs uriin ja biokeemiline analüüs veri. Lisaks võib arst määrata neerude ultraheliuuringu, mis aitab visualiseerida olemasolevat neeruprobleemi. Lülisamba songa või osteokondroosi ägenemise kahtluse korral täpsustatakse valu olemust, mis on tugevam ja püsivam, samuti täpsustatakse valukiirituse olemasolu või puudumist. Järgmisena tehakse huvipakkuva lülisamba röntgenuuring, CT või MRI. Vasikalihaste valu korral on ette nähtud alajäsemete veresoonte ultraheliuuring, et välistada jalgade veenide või arterite kahjustus.
Ravi
Esialgu tuleks müosiidi ravis pöörata tähelepanu elustiilile. Soovitatav on loobuda halbadest harjumustest, eelkõige alkohoolsete jookide kasutamisest ja ravimid, mis on toksiliste mõjude tõttu eriti oluline müosiidi tekkes. Lisaks on vaja vältida hüpotermiat, teha doseeritult füsioteraapia harjutusi, samuti mitte viibida pikka aega ebamugavas asendis.
Ravimite kasutamine on peamiselt suunatud müosiidi aluseks oleva põletikulise protsessi kõrvaldamisele. Selleks on ette nähtud mittesteroidsed põletikuvastased ravimid (MSPVA-d), millel on mitte ainult põletikuvastane toime, vaid ka valuvaigistav ja palavikuvastane toime. Nende toimemehhanism on inhibeerida ensüümi tsüklooksügenaasi, mis on vajalik prostaglandiinide sünteesiks arahhidoonhappest. Prostaglandiinid on omakorda põletikulise vastuse vahendajad, osalevad valutundlikkuse läve langetamises ja suurendavad ka hüpotalamuse termoregulatsioonikeskuste tundlikkust endogeensete pürogeenide (kehatemperatuuri tõusu põhjustavad ained) toimele. Müosiidi korral võib kasutada paikselt manustatavaid mittesteroidseid põletikuvastaseid ravimeid, näiteks salve või süsteemseid ravimeid tablettidena või süstimise vormid. Ühe või teise ravimivormi kasutamine sõltub kahjustuse astmest, levimusest ja haiguse sümptomite tõsidusest.
Kui tuvastatakse autoimmuunprotsess, kasutatakse ravimeid, mis võivad immuunsüsteemi pärssida. Sel eesmärgil on ette nähtud glükokortikosteroidid või tsütostaatikumid, millel on tugevam immunosupressiivne toime kui steroididel.
Keha kaitsvate omaduste tugevdamiseks on ette nähtud vitamiinide või vitamiinide-mineraalide kompleksid. Müosiidi puhul mängivad erilist rolli B-vitamiinid, mis aitavad parandada närviimpulsi juhtivust mööda lihaskiude.
Mitteravimitest ravimeetoditest kasutatakse järgmisi meetodeid:
- füsioteraapia;
- massaaž (mädane müosiit on vastunäidustus);
- füsioteraapia protseduurid:
- elektroforees on ravimeetod, mis seisneb läbitungimises ravimtoode läbi naha või limaskestade alalisvoolu abil, mille tõttu valusündroom väheneb, samuti põletikulise protsessi kõrvaldamine;
- magnetoteraapia on füsioterapeutilise ravi meetod, mis põhineb magnetvälja mõjul inimkeha teatud piirkonnale;
- amplipulssteraapia on sinusoidsete moduleeritud voolude kasutamisel põhinev ravimeetod. Tänu sellele füsioteraapia meetodile paraneb vere arteriaalne sissevool ja venoosne väljavool, suureneb toitainete kohaletoimetamine keha kudedesse, väheneb turse ja paranevad taastumisprotsessid.
Ravimid
Mittesteroidsed põletikuvastased ravimid (MSPVA-d) on peamine müosiidi raviks kasutatavate ravimite rühm. Nende toime on suunatud müosiidi korral esineva põletiku ja valu kõrvaldamisele. Ibuprofeenil ja diklofenakil on kõige rohkem väljendunud põletikuvastased omadused. Ibuprofeenil on rohkem põletiku- ja palavikuvastast toimet, valuvaigistav toime on vähem väljendunud. Ravim on vastunäidustatud isikutele, kellel on ülitundlikkus aktiivsete või abiained rahalised vahendid. Kasutage meditsiiniliste haigustega inimestel ettevaatusega seedetrakti, eriti korduva peptilise haavandi ja seedetrakti verejooks. Diklofenakil on omakorda võrdselt põletikuvastane, palavikuvastane ja valuvaigistav toime. Sellel on samad vastuvõtufunktsioonid kui ibuprofeenil. Sest kohalik rakendus Kasutatakse järgmisi geele ja salve:
- Dolaren-geel;
- salv Mefenat;
- Diclak-geel;
- geel Indovazin;
- Fastum geel.
Ravimi kohaliku vormi kasutamisel on oma eelis, nimelt toime selektiivsus konkreetses kohas. Lisaks väldib salvide ja geelide kasutamine kõrvalmõjud seedeorganitele, mida täheldatakse suukaudsel manustamisel.
Autoimmuunhaiguste korral, mille vastu võib tekkida müosiit, kasutatakse immuunsüsteemi pärssivaid ravimeid, nimelt glükokortikosteroide, näiteks prednisolooni. Kuna autoimmuunhaigused nõuavad pikaajalist kasutamist hormonaalsed ravimid, on vaja jälgida kõrvaltoimete ilmnemist, mis sageli ilmnevad nende kasutamise taustal. kõige sagedasematele kõrvalmõjud seotud:
- edendamine vererõhk;
- kaalutõus;
- süsivesikute ainevahetuse rikkumine;
- suurenenud risk maohaavandite tekkeks ja kaksteistsõrmiksool;
- osteoporoos, mis põhjustab luude patoloogilist haprust.
Keha kaitsvate omaduste tugevdamiseks on ette nähtud vitamiinide ja vitamiinide-mineraalide kompleksid. Sel eesmärgil saate kasutada absoluutselt kõiki apteegis pakutavaid ravimeid. Väärib märkimist, et B-vitamiinid aitavad parandada närviimpulsi, sealhulgas skeletilihaste juhtivust, mis on eriti oluline müosiidi korral.
Rahvapärased abinõud
Müosiit nõuab kvalifitseeritud arstiabi, kuid on olemas rahvapärased abinõud, mille kasutamine on suunatud haiguse peamiste sümptomite avaldumise intensiivsuse vähendamisele, samuti inimese üldise seisundi leevendamisele. Näiteks retseptid, mis põhinevad ravimtaimed põletikuvastase ja analgeetilise toimega.
Pakume järgmisi retsepte:
- suruge kuuse- või männiokkade keetmise abil kokku. Keetmise valmistamiseks tuleb võtta noored käbid ja valada neile 0,5 liitrit vett, seejärel panna aeglasele tulele ja keeta 45 minutit. Sellele järgneb 10 tundi infusiooni infundeerimiseks, seejärel kurna. Saadud infusioonile lisatakse kaerahelbed. Saadud segu abil valmistatakse kompress, mis kantakse häirivale kohale ja jäetakse 3–4 tunniks seisma. Parima efekti saavutamiseks on soovitatav mähkida kahjustatud piirkond kuumaga kompressi peale (selleks sobib hästi villane sall);
- füüsali keetmine. Selle valmistamiseks on vaja eelnevalt valmistada 20 värsket puuvilja või 20 g kuiva toorainet. Järgmisena valatakse taim kahe klaasi destilleeritud veega, mille järel keedetakse madalal kuumusel 30 minutit. Seejärel tuleb puljong filtreerida ja jätta mõneks ajaks jahedasse seisma. Keetmist soovitatakse võtta jahutatult ¼ tassi 3 korda päevas enne sööki. Ravikuur on 10 päeva. Vajadusel pärast pausi korratakse kursust;
- pajupungadel põhinev salv. Selle valmistamiseks jahvatage pajupungad ja või homogeenseks massiks. Pärast seda võib salvi kergete massaažiliigutustega põletikulisse lihasesse hõõruda. Oluline on märkida, et mädase müosiidi korral on see vahend rangelt keelatud, kuna igasugune surve kahjustatud piirkonnale põhjustab protsessi halvenemist;
- suruge kapsalehe abil kokku. Selle valmistamiseks võtke kapsaleht, soojendage seda soojas vees, seejärel vahutage pesu seep ja puista peale sooda. Kompress asetatakse häirivale lihasele ja seotakse tugevalt mõne materjaliga, näiteks sidemega. Soovitatav on toota seda protseduuri enne magamaminekut, et põletikulisele lihasele veelgi puhata.
Teave on ainult viitamiseks ega ole tegevusjuhis. Ärge ise ravige. Haiguse esimeste sümptomite korral pöörduge arsti poole.
Lihased võimaldavad teil olla mitte ainult tugev, vaid ka liikuv. Luude liigutamise protsessis osalevad lihased ja kõõlused, mida inimene liigutab, kandes üle oma keha. Liikumine muutub palju raskemaks, kui lihased valutavad. Igaüks võib meenutada lihasvalu pärast füüsilist treeningut või ebatavalist istumist. Ükskõik kui tugevad on lihased, on neid raske liigutada, pingutada, mis ..
Mis on müosiit?
Mis on müosiit? See on lihase struktuuri põletik, mis on seotud luu- ja lihaskonna süsteemiga. See mõjutab paljusid suurlinnade elanikke. Miks? Sest just nemad juhivad sageli istuvat pilti. Müosiit on kontorihaigus, nagu ka need inimesed, kes pingutavad pikka aega sama lihasgruppi. Nad on kõrini muusikutest, kontoritöötajatest, masinaoperaatoritest jne.
Müosiidi tüübid
Haigusel on mitmekesine klassifikatsioon, kuna lihased paiknevad kogu kehas ja võivad neid mõjutada erinevatel põhjustel. Mõelge müosiidi tüüpidele:
Müosiidi põhjused jagunevad tinglikult järgmisteks osadeks:
Autoimmuunhaigus tekib siis, kui keha on iseenesest kahjustatud. Immuunsüsteem toodab antikehi kudede (sidekude, mis moodustavad lihaskiud), millel paikneb antigeen (viirus, bakter, seen). Mõnes süsteemis on mõnede kahjulike mikroorganismide olemasolu täiesti normaalne. Sel juhul inimene haigeks ei jää. Kui keha reageerib nende olemasolule ebanormaalselt, nimetatakse neid haigusi autoimmuunseks. See põhjus muutub sageli geneetilise eelsoodumusega inimestel polümüosiidi tekke teguriks.
Keha mürgistus, mis mõjutab lihaskiude, tekib sageli alkoholi kuritarvitamise taustal, ravimid ja putukahammustused.
Vigastuste korral rebenevad esmalt lihased, siis tekib turse, järkjärguline armide moodustumine ja selle tulemusena lihase lühenemine. Mõnikord moodustuvad rebenemise kohas luustumise piirkonnad.
Lihase müosiidi sümptomid ja tunnused
Lihase müosiidi märke peetakse sagedamini tüübi järgi. Polümüosiit avaldub järgmiste sümptomitega:
- Väsimus ja lihasnõrkus;
- Sümptomid arenevad nädalate ja isegi kuude jooksul;
- Nõrkus tugevneb ja muutub mõõdukaks valuks;
- Motoorne aktiivsus on aeglane ja passiivne. Voodist tõusmine, käte, jalgade tõstmine, nende pingutamine muutub raskeks;
- Esinevad sümptomid, nagu larüngotrakeiidi või tonsilliidi puhul: valu neelamisel, õhupuudus ja kähe kõne.
Dermatomüosiidi korral ilmnevad koos kõigi nähtudega nahalööbed, vähesed ulatuvad naha kohal ja millel on lilla varjund.
Neuromüosiidi sümptomiteks on:
- Vähenenud või suurenenud tundlikkus;
- Tugev valu, mida süvendab lihaste liikumine. Varsti tuleb valu puhkeolekus;
- Lihaspinge;
- Valu liigestes;
- Vähenenud lihasjõud ja toonus.
Polüfibromüosiiti iseloomustavad järgmised sümptomid:
- Mõjutatud lihaste paksenemine;
- Sõlme moodustumine;
- Valu tekkimine palpatsioonil ja liikumisel;
- Lihaste patoloogilised kokkutõmbed;
- Liikuvuse ja liikumisulatuse vähenemine;
- Lihaste turse ja suurenemine.
Ossifitseerivat müosiiti iseloomustavad järgmised tunnused:
- Lihaspinge;
- Piiratud liikumine;
- Jäsemete deformatsioon;
- Valu liikumisel.
Lihaspõletiku tavalised sümptomid ja tunnused on:
- Verevalumid, haavad, verevalumid ja muud vigastuse märgid;
- Valu;
- Muutused naha värvis ja kujus;
- lihaste nõrkus ja väsimus;
- Tundlikkuse muutus;
- Vähenenud (piiratud) liikuvus;
- Jäsemete ebanormaalne paigutus. Emakakaela vormiga - kaela kõverus - tortikollis; rindkere vormis - skolioos;
- Muutused lihaskoes.
Ägeda müosiidi korral pärast vigastusi täheldatakse järgmisi sümptomeid:
- naha punetus;
- valulikkus;
- hematoom;
- turse;
- Subkutaansed hemorraagiad;
- Kohaliku temperatuuri tõus.
Nimmepiirkonna müosiidiga tekkivat valu aetakse sageli segi ishiasega. Ishiase korral on valu aga intensiivsem ja nimmepiirkonna müosiidi korral mõõdukas.
Müosiit lastel
Laste polümüosiit ei ole tavaline. Kõige sagedamini avaldub see 5-15-aastastel lastel nahalööbena, mida nimetatakse dermatomüosiidiks. Seda täheldatakse pärast vigastusi ja haavu - luustuvat müosiiti, mis mõnikord on kaasasündinud ja areneb aastate jooksul.
Müosiit täiskasvanutel
Polümüosiit esineb naistel sagedamini kui meestel. Seda täheldatakse sagedamini küpses eas täiskasvanutel (30-60 aastat). Müosiit ossificans tekib meestel (30-40 aastased) sagedaste lihasvigastuste tagajärjel.
Diagnostika
Lihaste müosiidi diagnoosimine algab patsiendi pöördumisega selle piirkonna arsti poole, kus tal valu on: terapeudile - kaela- ja rinnakusisese valu korral, neuropatoloogi või dermatoloogi poole - dermatomüosiidi jne korral. Kaebuste kogumine ja Ülduuringul viib arst läbi täiendavad protseduurid ja saadab patsiendi läbivaatusele nendele arstidele, kes on seotud põletikupiirkonnaga:
- Reumaatilised testid;
- vereanalüüs;
- Lihaskoe biopsia ja analüüs;
- elektromüograafia lihaste liikuvuse hindamiseks;
- Lihaste ultraheli.
Ravi
Lihasepõletiku üldine ravi on järgmine:
Müosiidi ravi sõltub haiguse käigu tüübist ja vormist. See viiakse läbi haiglas. Peamine ravimite kompleks koosneb mittesteroidsetest põletikuvastastest ja valuvaigistitest.
Kuidas ravida müosiidi mittemädast nakkuslikku vormi?
- Salvid: fastum geel, apizartroon, dolobeen;
- Süstid: diklofenak, meloksikaam, midokalm;
- Ravimid: aponil, traumeel C.
Kuidas ravida polümüosiiti ja dermatomüosiiti?
- Prednisolooni süstid;
- Tabletid: prednisoloon, metotreksaat, asatiopriin.
Kuidas ravida luumüosiiti?
- hüdrokortisoon;
- Massaažid ja hõõrumissalvid on keelatud.
Polüfibromüosiiti ravitakse järgmiste protseduuridega:
- Hõõrduvad salvid: gevkamen, traumel geel;
- Lidaasi süstide tegemine;
- põletikuvastased ravimid;
- Tabletid: butadioon, ibuprofeen.
Müosiidi mädase nakkusliku vormi ravi hõlmab antibiootikume, palavikuvastaseid ja valuvaigisteid. Mõnikord juhtub kirurgiline sekkumine. Salvidega hõõrumine on vastunäidustatud, kuna need võivad kaasa aidata mäda levikule lähedalasuvatesse kudedesse. Mis on ravi?
- Penitsilliini, tsefasoliini, tetratsükliini süstid;
- Ravimid: amidopüriin, reopüriin.
Müosiidi autoimmuunse vormi ravi viiakse läbi järgmiselt:
- Põletikuvastaste ja valuvaigistite ravimite määramine;
- Voodipuhkus;
- Salvid: nise geel, voltaren, lõppgeel;
- Süstid: ambene, baralgin M;
- Ravimid: ketoprofeen, nurofeen, flugaliin.
Võimalik ravi kodus rahvapärased abinõud Need protseduurid ei ole aga asendavad, vaid täiendavad peamist ravi haiglas.
- Kompressid kummelist, magusast ristikust, pärnast, Korte, kapsast, keedetud kartulist;
- Taimsed salvid: ženšenn või Korte ja seapekk;
- Sibulatinktuurid ja kamperõli, sireliõitest;
- Paprikaõli, ürtide kollektsioon;
- Keedused pajukoorest või füüsali viljadest.
Ennetava meetmena sobib spetsiaalse tasakaalustatud toitumise järgimine:
- Rasvaste polüküllastumata hapete kasutamine: lõhekala, tuunikala, hiidlest, heeringas;
- Salitsipaate sisaldavad tooted: kartul, peet, porgand;
- Kergesti seeditavate valkude kasutamine: kana, soja, mandlid;
- Suurendada kaltsiumi taset fermenteeritud piimatoodete, selleri, sõstra, peterselli, karusmarjade kaudu;
- Oad ja teravili;
- Joo vähemalt 2 liitrit vedelikku päevas.
Põhimõtteliselt viiakse ravi läbi järgmistes valdkondades:
- Stagnatsiooni kõrvaldamine lihastes;
- Suurenenud kohalik immuunsus;
- Põletiku ja valu kõrvaldamine;
- Kõrvaldada spasmid ja vähendada lihaste toonust;
- Närvifunktsiooni taastamine;
- Toksiinide ja toksiinide eemaldamine lihastest;
- Lümfi- ja vereringluse parandamine;
- Ainevahetusprotsesside parandamine;
- Verevarustuse ja kudede toitumise normaliseerimine;
- Suurendage üldist immuunsust.
Füsioteraapia kompleks sisaldab protseduure:
- Nõelravi (nõelravi);
- elektroforees;
- Punkt-, lõdvestus-, lümfidrenaažimassaaž;
- Magnetoteraapia;
- Laserteraapia;
- farmakopunktuur;
- muda aplikatsioonid;
- Rinnaravi;
- Elektromassaaž;
- vaakumteraapia;
- Elektropunktsioon;
- Vibratsioonimassaaž.
Mädase vormi korral tehakse suppatsiooni eemaldamiseks kirurgiline sekkumine.
eluprognoos
Kui paljud elavad müosiidiga? See haigus ei mõjuta eluea prognoosi. Inimesed saavad kannatada ainult sellise haiguse tagajärgede all, mida ei ravita. Võib esineda piiratud liikumine ja luude vale asetus, lihaste atroofia või nakkuse levik naaberkudedesse. Selle vältimiseks peaksite elama aktiivset elu, eriti kui teil on istuv töö, vältige alajahtumist, ärge istuge tuuletõmbuses, vältige ühe lihasrühma pikaajalist koormust.