Bakterid on väga iidsed, enamasti üherakulised, mittetuumalised mikroorganismid, mis elavad pinnases, vees, inimestes ja loomades. Inimese kehas elavad "head" bifido- ja laktobatsillid, need bakterid moodustavad inimese mikrofloora.
Koos nendega on ka teisi mikroorganisme, neid nimetatakse tinglikult patogeenseteks. Haiguste ja stressiga lööb immuunsüsteem üles ja need bakterid muutuvad täiesti ebasõbralikuks. Ja loomulikult satuvad organismi erinevad mikroobid, mis haigusi põhjustavad.
Teadlased jagasid bakterid kahte rühma, grampositiivseteks (Gram+) ja gramnegatiivseteks (Gram-). Korünebakterid, stafülokokid, listeria, streptokokid, enterokokid, klostriidid kuuluvad grampositiivsete bakterite rühma. Selle rühma patogeenid on reeglina kõrva, silmade, bronhide, kopsude, ninaneelu jne haiguste põhjustajad.
Gramnegatiivsed bakterid mõjutab negatiivselt soolestikku ja Urogenitaalsüsteem. Selliste patogeenide hulka kuuluvad E. coli, Moraxella, Salmonella, Klebsiella, Shigella jne.
Selle bakterite eraldamise põhjal on teatud patogeenide põhjustatud haiguste raviks ette nähtud antibiootikumravi. Kui haigus on "standardne" või on bakterikultuuri tagajärg, määrab arst antibiootikumi, mis saab hakkama mõnda rühma kuuluvate patogeenidega. Kui analüüsi tegemiseks pole aega ja arst kahtleb patogeeni kuuluvuses, määratakse raviks laiema toimespektriga antibiootikumid. Need antibiootikumid on bakteritsiidsed paljude patogeenide vastu.
Sellised antibiootikumid on jagatud rühmadesse. Üks neist on fluorokinoloonide rühm.
Kinoloonid ja fluorokinoloonid
Arstipraktikas hakati kasutama kinoloonide klassi ravimeid alates eelmise sajandi 60ndate algusest. Kinoloonid jagunevad fluorimata kinoloonideks ja fluorokinoloonideks.
- Fluorimata kinoloonidel on antibakteriaalne toime peamiselt gramnegatiivsete bakterite rühmale.
- Fluorokinoloonidel on palju laiem toimespekter. Lisaks mitmete gram-bakterite mõjutamisele võitlevad fluorokinoloonid edukalt ka grampositiivsete bakteritega. Fluorokinoloonantibiootikumidel on kõrge bakteritsiidne toime, tänu sellele on välja töötatud ka paikselt manustatavad ravimid (tilgad, salvid), mida kasutatakse kõrva- ja silmahaiguste ravis.
Neli põlvkonda ravimeid
- 1. põlvkonna kinoloonideks nimetatakse fluoreerimata kinoloonid. See koosneb oksoliin-, nalidiksiin- ja pipemiidhapetest. Näiteks nalidiksiinhappe baasil toodetakse uroantiseptilisi preparaate Negram ja Nevigramon. Need antibiootikumid on bakteritsiidsed Salmonella, Klebsiella, Shigella vastu, kuid tulevad halvasti toime anaeroobsete bakterite ja Gram + bakteritega.
- Fluorokinoloonravimite 2. põlvkond koosneb järgmistest antibiootikumidest : norfloksatsiin, lomefloksatsiin, ofloksatsiin, pefloksatsiin ja tsiprofloksatsiin. Fluori aatomite viimisega kinoloonimolekulidesse hakati viimaseid nimetama fluorokinoloonideks. 2. põlvkonna fluorokinoloonid võitlevad hästi suure hulga Gram-cocci ja varrastega (Shigella, Salmonella, gonokokid jne). Gram-positiivsete pulkadega (listeria, korünebakterid jne), legionella, stafülokokk jne. Tsiprofloksatsiin, lomefloksatsiin ja ofloksatsiin pärsivad tuberkuloosi põhjustavate mükobakterite arvukuse kasvu, kuid näitavad samal ajal vähest aktiivsust võitluses pneumokokkide, klamüüdia vastu, mükoplasmad ja anaeroobsed bakterid.
2. põlvkonna fluorokinoloone sisaldavate ravimite nimetused
- Tsiprofloksatsiin(Tsiprolet, Floximet) on ette nähtud kõrvapõletiku, sinusiidi raviks. Urogenitaalsüsteemi haiguste korral - tsüstiit, eesnääre, püelonefriit. Seedetrakti haiguste, näiteks bakteriaalse kõhulahtisuse raviks. Günekoloogias - adnexiit, endometriit, salpingiit, vaagna abstsess. Mädase artriidi, koletsüstiidi, peritoniidi, gonorröa jne korral. Tilkade kujul kasutatakse silmahaiguste, nagu kerakonjunktiviit ja keratiit, blefariit jne.
- Pefloksatsiin(Perty, Abaktal, Yunikpef) on ette nähtud kuseteede infektsioonide raviks. See on oluline seedetrakti haiguste raskete vormide, näiteks salmonelloosi raviks. Efektiivne bakteriaalse prostatiidi ja gonorröa korral. Seda kasutatakse nõrgenenud immuunsüsteemiga patsientide raviks. Seda kasutatakse ninaneelu, kõri, alumiste hingamisteede jne haiguste raviks. Teistest fluorokinoloonidest paremini läbib see vereringe- ja kesknärvisüsteemi vahelise füsioloogilise barjääri.
- Ofloksatsiin(Uniflox, Floksal, Zanotsin) ravib sinusiiti ja keskkõrvapõletikku. Käitub aktiivselt haigusi põhjustavate bakterite vastu kuseteede. Kasutatakse gonorröa, klamüüdia, meningiidi ravis. Kohaliku raviga antibiootikumi või salvi tilkvormiga ravitakse silmahaigusi, nagu oder, sarvkesta haavand, konjunktiviit jne. Teise põlvkonna antibiootikumidest saab Ofloksatsiin kõige tõhusamalt toime pneumokokkide ja klamüüdiaga.
- Lomefloksatsiin(Lomfloks, Lomatsin). Mõned streptokokkide ja anaeroobsete bakterite rühmad on ravimi suhtes resistentsed, kuid see antibiootikum on väga aktiivne paljude mikroorganismide vastu isegi kõige väiksemates kontsentratsioonides. Seda kasutatakse tuberkuloosihaigete raviks kompleksravi osana. See on ette nähtud urogenitaalsüsteemi haiguste raviks, kohalikuks kasutamiseks oftalmoloogias jne. Sellel on vähe aktiivsust võitluses pneumokokkide, mükoplasmade ja klamüüdia vastu.
- Norfloksatsiin(Norbactin, Normax, Norflohexal) kasutatakse haiguste ravis oftalmoloogias, uroloogias, günekoloogias jne.
3. põlvkonna fluorokinoloonid
3. põlvkonna fluorokinoloone nimetatakse ka hingamisteede fluorokinoloonid. Nendel antibiootikumidel on sama lai toimespekter kui eelmise põlvkonna fluorokinoloonidel ning nad ületavad neid ka võitluses pneumokokkide, klamüüdia, mükoplasmade ja muude hingamisteede infektsioonide patogeenidega. Seetõttu kasutatakse 3. põlvkonna fluorokinoloonravimeid sageli hingamisteede haiguste raviks.
Kolmanda põlvkonna fluorokinoloone sisaldavate ravimite nimetused
- Levofloksatsiin(Floracid, Levostar, Levolet R) on bakterite vastu 2 korda tugevam kui tema 2. põlvkonna eelkäija ofloksatsiin. Seda kasutatakse alumiste hingamisteede ja ENT-organite infektsioonide (keskkõrvapõletik, sinusiit) raviks. See on ette nähtud urogenitaaltrakti haiguste, kroonilise prostatiidi, sugulisel teel levivate haiguste, ägeda püelonefriidi raviks. Tilkade kujul kasutatakse seda antibiootikumi oftalmoloogias silmainfektsioonide korral. Parem talutav kui 2. põlvkonna antibiootikum ofloksatsiin.
- Sparfloksatsiin(Sparflo, Sparbakt) toimespektri laiuse poolest on see antibiootikum Levofloxacinile kõige lähemal. Sellel on mükobakterite vastases võitluses kõrge efektiivsus. Toime kestus on pikem kui teistel fluorokinoloonidel. Kasutatakse bakterite vastu võitlemiseks ninakõrvalkoobastes, keskkõrvas. Neerude, reproduktiivsüsteemi haiguste, naha ja pehmete kudede bakteriaalsete kahjustuste, seedetrakti, luude, liigeste jne infektsioonide ravis.
4. põlvkond
4. põlvkonna fluorokinoloonravimid on järgmised Kõige kuulsamad ravimid: moksifloksatsiin, gemifloksatsiin, gatifloksatsiin.
4. põlvkonna fluorokinoloone sisaldavad ravimid
- Gemifloksatsiini (Faktiv) kasutatakse kopsupõletiku raviks, krooniline bronhiit, sinusiit jne.
- Gatifloksatsiin (Zimar, Gatispan, Zarquin). Selle antibiootikumi biosaadavus on suukaudsel manustamisel väga kõrge, umbes 96%. Üsna suured kontsentratsioonid registreeritakse kopsukoes, keskkõrvas, bronhide limaskestas, spermas, ninakõrvalurgete limaskestas ja munasarjades. See on ette nähtud ENT-organite haiguste, sugulisel teel levivate haiguste, naha ja liigeste haiguste raviks. Ravimit kasutatakse bronhiidi, kopsupõletiku, tsüstilise fibroosi, bakteriaalse konjunktiviidi ja teiste antibiootikumitundlike bakterite põhjustatud haiguste raviks.
- Moksifloksatsiin (Avelox, Vigamox). In vitro uuringud on näidanud, et see antibiootikum on teistest fluorokinoloonidest parem pneumokokkide, klamüüdia, mükoplasmade, anaeroobide põhjustatud infektsioonide ravis. Arstid määravad selle bronhiidi, kopsupõletiku, sinusiidi, naha, pehmete kudede nakkuslike kahjustuste korral. Ravib vaagnaelundite põletikku. Vedeliku kujul kasutatakse seda oftalmoloogias odra, konjunktiviidi, blefariidi ja sarvkesta haavandite lokaalseks raviks. Selle viimase põlvkonna fluorokinolooni paremuse eelmiste põlvkondade ees määravad ka selle farmakokineetilised omadused:
- Kõrge bakteritsiidse kontsentratsiooni erinevates organites ja kudedes tagab selle hea läbilaskvus.
- Antibiootikumi võib selle pika vereringe tõttu organismis kasutada kuni üks kord päevas.
- Toidu tarbimine ei mõjuta selle fluorokinolooni imendumist.
- Ravimi absoluutne biosaadavus pärast suukaudset manustamist on vahemikus 85% kuni 93%.
Loetellu lisati mitmed fluorokinoloonravimid, nimelt moksifloksatsiin, gatifloksatsiin, tsiprofloksatsiin, lomefloksatsiin, levofloksatsiin, ofloksatsiin, sparfloksatsiin elupäästvad ja hädavajalikud ravimid, mille on heaks kiitnud Vene Föderatsiooni valitsus.
Fluorokinolooni antibiootikumid on keemilise sünteesi teel saadud antibakteriaalsed ained, mis on võimelised pärssima grampositiivsete ja gramnegatiivsete mikroorganismide aktiivsust. Need avastati eelmise sajandi keskel ja sellest ajast saadik on nad edukalt toime tulnud arvukate ohtlike vaevustega.
Kaasaegne inimene puutub pidevalt kokku stressiga, arvukate ebasoodsate keskkonnateguritega, mille tõttu tema immuunsüsteem ebaõnnestub või nõrgeneb. Patogeensed bakterid omakorda arenevad pidevalt, muteeruvad, omandavad immuunsuse penitsilliini antibiootikumide suhtes, mida juba mitukümmend aastat tagasi kasutati edukalt põletikuliste haiguste raviks. Seetõttu tabavad nõrgenenud immuunsüsteemiga inimest kiiresti ohtlikud haigused ja ravi vana põlvkonna antibiootikumidega ei anna korralikke tulemusi.
Bakterid on üherakulised mikroorganismid, millel puudub tuum. Seal on kasulikud bakterid, mis on vajalikud inimese mikrofloora tekkeks. Nende hulka kuuluvad bifidobakterid, laktobatsillid. Samal ajal on tinglikult patogeenseid mikroorganisme, mis kaasnevatel tingimustel muutuvad keha suhtes agressiivseks.
Teadlased jagavad bakterid kahte põhirühma:
- Gram-positiivne.
Nende hulka kuuluvad stafülokokid, streptokokid, klostriidid, korünebakterid, listeria. Need põhjustavad nina-neelu, silmade, kõrvade, kopsude, bronhide haiguste arengut.
- Gramnegatiivne.
Need on Escherichia coli, Salmonella, Shigella, Moraxella, Klebsiella. Neil on negatiivne mõju urogenitaalsüsteemile ja sooltele.
Selle bakterite seeria diferentseerumise põhjal valib arst ravi. Kui bakterikultuuri tulemusena tuvastatakse haiguse põhjustaja, määratakse antibiootikum, mis saab selle rühma bakteriga hakkama. Kui haigusetekitajat ei ole võimalik kindlaks teha või külvikatset ei ole võimalik teha, määratakse laia toimespektriga antibiootikumid, millel on kahjulik mõju enamikule patogeensetele bakteritele.
Laia toimespektriga antibiootikumid hõlmavad kinoloonide rühma, kuhu kuuluvad fluorokinoloonid, mis hävitavad grampositiivseid ja gramnegatiivseid baktereid, ja fluorimata kinoloonid, mis hävitavad peamiselt gramnegatiivseid baktereid.

Fluorokinoloonide süstematiseerimine põhineb keemilise struktuuri ja antibakteriaalse toime spektri erinevustel. Antibiootikumid fluorokinoloonid jagunevad nende väljatöötamise aja järgi 4 põlvkonda.
Sisaldab nalidiksiin-, oksoliin- ja pipemiidhappeid. Nalidiksiinhappe baasil toodetakse uroantiseptikuid, mis avaldavad kahjulikku mõju Klebsiellale, Salmonellale, Shigellale, kuid ei suuda toime tulla grampositiivsete bakterite ja anaeroobidega.
Esimesse põlvkonda kuuluvad ravimid Gramurin, Negram, Nevigramon, Palin, mille peamine toimeaine on nalidiksiinhape. See, nagu pipemiid- ja oksoliinhape, tuleb hästi toime urogenitaalsüsteemi ja soolte tüsistusteta haigustega (enterokoliit, düsenteeria). Tõhus enterobakterite vastu, kuid tungib halvasti kudedesse, on vähendanud bioläbilaskvust, omab palju kõrvaltoimeid, mistõttu on võimatu kasutada fluoreerimata kinoloone kompleksravina.
Teine põlvkond.
Kuigi esimese põlvkonna antibiootikumidel oli palju puudusi, tunnistati see paljulubavaks ja areng selles valdkonnas jätkus. 20 aasta pärast on välja töötatud järgmise põlvkonna ravimid. Need sünteesiti fluori aatomite sisestamisega kinoliini molekuli. Nende ravimite efektiivsus sõltub otseselt sisestatud fluori aatomite arvust ja nende paiknemisest kinoliini aatomite erinevates positsioonides.
See fluorokinoloonide põlvkond koosneb pefloksatsiinist, lomefloksatsiinist, tsiprofloksatsiinist, norfloksatsiinist. Nad hävitavad suurema hulga gramnegatiivseid kokke ja vardaid, võitlevad grampositiivsete varraste, stafülokokkide vastu, pärsivad tuberkuloosi arengut soodustavate seenbakterite aktiivsust, kuid ei võitle tõhusalt anaeroobide, mükoplasmade, klamüüdia, pneumokokkide vastu.
Kolmas põlvkond.
Peamine arenduseesmärk, mida teadlased antibiootikumide loomisel taotlesid, saavutati teise põlvkonna fluorokinoloonidega. Nende abiga saate võidelda eriti ohtlike bakteritega, ravides patsiente eluohtlikest patoloogiatest. Kuid areng jätkus ja peagi olid olemas 3. ja 4. põlvkonna ravimid.
3. põlvkond hõlmab hingamisteede fluorokinoloone, mis on osutunud tõhusaks hingamisteede haiguste ravis. Nad võitlevad palju tõhusamalt klamüüdia, mükoplasmade ja teiste hingamisteede haiguste patogeenidega kui nende eelkäijad ning neil on lai valik toimet. Aktiivne penitsilliini suhtes resistentsete pneumokokkide vastu, mis tagab edu bronhiidi, sinusiidi, kopsupõletiku ravis. Kõige sagedamini kasutatav Levofloxacin, samuti Temafloxacin, Sparfloxacin. Nende ravimite biosaadavus on 100%, nii et nad suudavad ravida kõige raskemaid haigusi.
Neljanda põlvkonna ehk anaeroobsed respiratoorsed fluorokinoloonid.
Ravimid on oma toimelt sarnased fluorokinoloonidega - eelmise rühma antibiootikumidega. Nad toimivad anaeroobide, atüüpiliste bakterite, makroliidide, penitsilliini suhtes resistentsete pneumokokkide vastu. Hea abi ülemiste ja alumiste hingamisteede, naha ja pehmete kudede põletike ravis. Viimase põlvkonna ravimite hulka kuulub Moxifloxacin ehk Avelox, mis on kõige tõhusam pneumokokkide, ebatüüpiliste patogeenide, kuid mitte eriti efektiivne gramnegatiivsete soolestiku mikroorganismide ja Pseudomonas aeruginosa vastu.
Ravimite hulka kuuluvad Grepofloksatsiin, Klinofloksatsiin, Trovafloksatsiin. Kuid need on väga mürgised, neil on palju kõrvaltoimeid. Praegu viimast 3 tüüpi ravimeid meditsiinis ei kasutata.

Fluorokinoloone sisaldavad ravimid leiavad oma koha erinevates meditsiinivaldkondades. Fluorokinoolantibiootikumidega ravitavate haiguste loetelu on väga lai. Neid kasutatakse günekoloogias, venereoloogias, uroloogias, gastroenteroloogias, oftalmoloogias, dermatoloogias, otolarüngoloogias, teraapias, nefroloogias, pulmonoloogias. Samuti on need ravimid parim valik makroliidide ja penitsilliinide ebaefektiivsuse või haiguse raskete vormide korral.
Neid iseloomustavad järgmised omadused:
- kõrged tulemused võitluses igasuguse raskusastmega süsteemsete infektsioonide vastu;
- keha kergesti talutav;
- minimaalsed kõrvaltoimed;
- efektiivne grampositiivsete, gramnegatiivsete bakterite, anaeroobide, mükoplasmade, klamüüdia vastu;
- poolväärtusaeg on pikk;
- kõrge biosaadavus (imbub hästi kõikidesse kudedesse ja organitesse, tagades võimsa ravitoime).
Vaatamata fluorokinoloonantibiootikumide efektiivsusele tuleb ravi valimisel arvestada, et neil on vastunäidustused kasutamiseks. Need on keelatud raseduse ja imetamise ajal, kuna põhjustavad lootel emakasiseseid väärarenguid, imikutel vesipead. Imikutel aeglustavad fluorokinoloonid luude kasvu, mistõttu neid määratakse ainult siis, kui antibiootikumravist saadav kasu kaalub üles lapse kehale tekitatava kahju. Oksoliin- ja nalidiksiinhapetel on neerudele toksiline toime, mistõttu on nendega ravimid neeruprobleemide korral keelatud.
Fluorokinoloonide rühma antibiootikumid on õigustatult juhtival kohal patogeensete bakterite põhjustatud patoloogiate ravis. Neil on kõrge bioaktiivsus, inimesed taluvad neid hästi, tungivad suurepäraselt läbi bakterimembraani ja loovad rakus kaitseaineid, mille kontsentratsioon on seerumilähedane.
Allpool käsitletakse ravimite loetelu ja fluorokinoloone sisaldavate ravimite nimetusi, nende efektiivsust.

Tsiprofloksatsiin. See on ette nähtud ENT-haiguste, urogenitaalsüsteemi organite, seedetrakti raviks. Efektiivne günekoloogiliste probleemide korral. Seda kasutatakse põletikuliste silmahaiguste korral tilkade kujul.
Pefloksatsiin. Tõhus kuseteede nakkushaiguste ravis. Hea gonorröa, bakteriaalse prostatiidi korral. See ravib seedetrakti, kõri, alumiste hingamisteede, ninaneelu haiguste raskeid vorme.
Ofloksatsiin. Tõhus patogeensete mikroorganismide vastu, mis põhjustavad põletikku kuseteedes, kõrvapõletikku, sinusiiti. Ofloksatsiini abil ravitakse meningiiti, klamüüdiat, gonorröa. Tilga kujul kasutatakse antibiootikumi silmahaiguste, nagu sarvkesta haavandid, konjunktiviit, oder, raviks. Ravim on saadaval ka salvi kujul, mis võimaldab seda paikselt manustada.
Norfloksatsiin. Seda kasutatakse gonorröa, prostatiidi, urogenitaalsüsteemi haiguste raviks.
Ofloksatsiin. Tõhus klamüüdia, pneumokoki ja resistentsete tuberkuloosivormide vastu.
Moksifloksatsiin. Antibiootikum on parim mükoplasmade, klamüüdia, pneumokokkide, anaeroobide põhjustatud infektsioonide kõrvaldamiseks. Seda kasutatakse kopsupõletiku, põskkoopapõletiku, vaagnaelundite põletiku korral. Vedelal kujul (tilgad) kasutavad seda silmaarstid blefariidi, sarvkesta haavandi, odra ravis.
Gatifloksatsiin. Seda kasutatakse tsüstilise fibroosi, bronhiidi, kopsupõletiku, bakteriaalsest infektsioonist põhjustatud konjunktiviidi, kõrva-nina-kurguhaiguste, liigese- ja nahahaiguste raviks.
Gemifloksatsiin. Neid ravitakse sinusiidi, kroonilise bronhiidi, kopsupõletikuga.
Sparfloksatsiin. Väga aktiivselt ja tõhusalt võitleb mükobakteritega, samas kui selle toime kestab palju kauem kui teistel fluorokinoloonidel. Seda kasutatakse keskkõrvapõletiku, põskkoopapõletike, neerude, naha ja pehmete kudede, suguelundite ja kuseteede, seedetrakti, liigeste ja luude nakkuslike kahjustuste raviks.
Levofloksatsiin. Kasutatakse nakkuslike ENT-haiguste, alumiste hingamisteede, urogenitaalorganite, suguhaiguste, ägeda püelonefriidi, kroonilise prostatiidi raviks. Silmapõletike korral kasutatakse levofloksatsiini tilkade kujul. Antibiootikum on kaks korda tugevam ja võimsam, kui ta võitleb patogeensete bakteritega, samas kui organism talub seda paremini kui tema eelkäijat Ofloksatsiini.
Norfloksatsiin. Seda kasutatakse peamise ravimina günekoloogias, oftalmoloogias, uroloogias.
Lomefloksatsiin. Antibiootikum, isegi väikestes kontsentratsioonides, tuleb toime suure protsendi bakteriaalsete mikroorganismidega 5 võrra. See on ette nähtud urogenitaalsüsteemi haiguste, tuberkuloosi esinemisel kohaliku silmahaiguste ravimina. Ebaefektiivne klamüüdia, pneumokokkide, mükoplasmade vastu.
TÄHTIS! Mõned fluorokinoloonid (sparfloksatsiin, gatifloksatsiin, ofloksatsiin, moksifloksatsiin, levofloksatsiin, tsiprofloksatsiin, lomefloksatsiin) on kantud Venemaa Föderatsiooni valitsuse kinnitatud elutähtsate ravimite nimekirja.
Fluorokinoloonide spetsiifiline keemiline struktuur ei võimaldanud pikka aega nende kasutamisega vedelaid ravimeid saada, mistõttu toodeti neid ainult tablettidena. Kaasaegses farmaatsiatööstuses on tohutu valik salve, tilku ja muid fluorokinoloone sisaldavaid antimikroobseid ravimeid. See võimaldab teil tõhusalt toime tulla bakteriaalse iseloomuga surmavate haigustega.
Patogeensed mikroobid ja bakterid põhjustavad raskeid hingamisteede, urogenitaalsüsteemi ja teiste kehaosade haigusi. Viimase põlvkonna fluorokinoloonid peavad neile tõhusalt vastu. Need antimikroobsed ained suudavad võita isegi mitu aastat tagasi kasutatud kinoloonide ja fluorokinoloonide suhtes resistentseid infektsioone.
Fluorokinoloone on mikroobide vastu võitlemiseks kasutatud alates 60ndatest aastatest, mille jooksul on bakteritel tekkinud immuunsus paljude nende ravimite suhtes. Seetõttu ei piirdu teadlased sellega ja toodavad uusi ja uusi ravimeid, suurendades nende tõhusust. Siin on uusima põlvkonna fluorokinoloonide ja nende eelkäijate nimed:
- Esimese põlvkonna ravimid (nalidiksiinhape, oksoliinhape).
- Teise põlvkonna ravimid (lomefloksatsiin, norfloksatsiin, ofloksatsiin, pefloksatsiin, iprofloksatsiin).
- Kolmanda põlvkonna ravimid (levofloksatsiin, parfloksatsiin).
- Neljanda põlvkonna ravimid (moksifloksatsiin, gemifloksatsiin, gatifloksatsiin, sitafloksatsiin, trovafloksatsiin).
Uue põlvkonna fluorokinoloonide toime põhineb nende sisestamisel bakterite DNA-sse, mille abil mikroorganismid kaotavad võime paljuneda ja kiiresti surra. Iga põlvkonnaga suureneb batsillide arv, mille vastu ravimid on tõhusad. Täna on see:
Pole üllatav, et paljud fluorokinoloonid on kantud kõige olulisemate ja elutähtsate ravimite loetellu – ilma nendeta on võimatu ravida kopsupõletikku, koolerat, tuberkuloosi ja muid ohtlikumaid haigusi. Ainsad mikroorganismid, mida seda tüüpi ravim ei saa mõjutada, on kõik anaeroobsed bakterid.
Siiani toodetakse hingamisteede fluorokinoloone tablettidena, et võidelda ülemiste ja alumiste hingamisteede infektsioonidega, ravimid urogenitaalsüsteemi infektsioonide ja kopsupõletiku raviks. Siin on lühike nimekiri tablettide kujul saadaolevatest ravimitest:
- levofloksatsiin;
- moksifloksatsiin;
- sparfloksatsiin;
- Norfloksatsiin ja teised.
Enne ravi alustamist uurige hoolikalt vastunäidustusi - paljusid selle rühma ravimeid ei soovitata kasutada eritusfunktsiooni, neeru- ja maksahaiguste rikkumise korral. Lastele ja rasedatele on fluorokinoloonid elude päästmiseks näidustatud rangelt retsepti alusel.
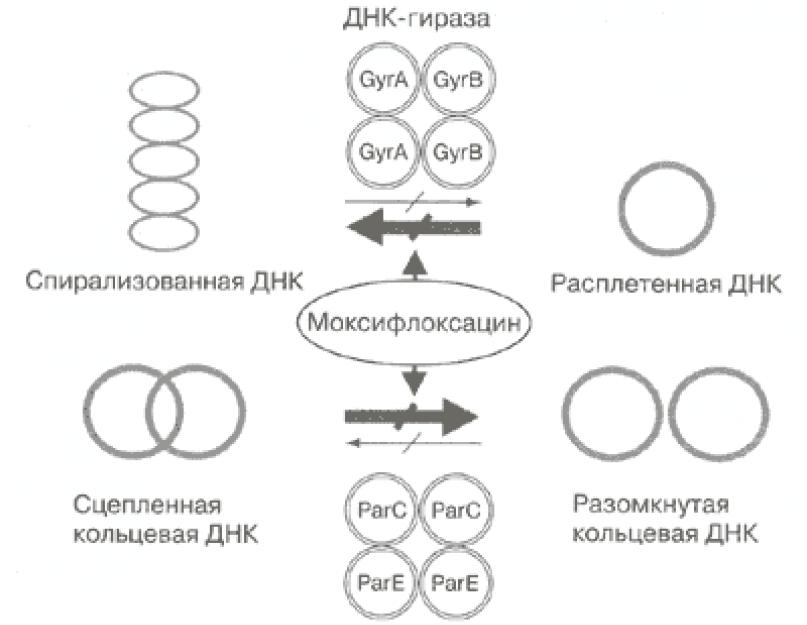
Kinoloonide üldine struktuur. Fluorokinoloonide struktuuris on alati fluoriaatom (tähistatud punane) ja piperasiini tsükkel (märgistatud sinine).
Fluorokinoloonid(inglise #160; fluorokinoloonid) # 160; - väljendunud antimikroobse toimega ravimite rühm, mida kasutatakse laialdaselt meditsiinis laia toimespektriga antibiootikumidena. Antimikroobse toime spektri, aktiivsuse ja näidustuste poolest on need tõesti lähedased antibiootikumidele, kuid erinevad neist keemilise struktuuri ja päritolu poolest. (Antibiootikumid on loodusliku päritoluga tooted või nende lähedased sünteetilised analoogid, samas kui fluorokinoloonidel pole looduslikku analoogi).
1960. aastatel avastati nalidiksiinhappe kõrge antimikroobne toime. Seejärel sünteesiti oksoliinhape. sama toimespektriga, kuid aktiivsem (2-4 korda in vitro). Nende tööde jätkuna sünteesiti mitmeid 4-kinolooni derivaate, mille hulgas osutusid positsioonis fluoriaatomit (joonisel punasega tähistatud) ja piperasiinitsüklit (märgitud sinisega) sisaldavad ühendid. eriti aktiivne, koos täiendavate asendustega või ilma. Neid ühendeid on nimetatud fluorokinoloonid; neid võib ka nimetada teise põlvkonna kinoloonid .
Fluorokinoloonide üldtunnustatud süstematiseerimine puudub. Klassifikatsioone on mitu: fluorokinoloonid jagunevad põlvkondade kaupa; fluori aatomite arvu järgi molekulis (monofluorokinoloonid, difluorokinoloonid ja trifluorokinoloonid); samuti fluoritud ja pneumokokivastased (või respiratoorsed). Fluorokinoloonid jagunevad põlvkondade kaupa esimese (pefloksatsiin. ofloksatsiin. tsiprofloksatsiin. lomefloksatsiin. norfloksatsiin), teise põlvkonna (levofloksatsiin. sparfloksatsiin) ravimiteks. kolmas ja neljas põlvkond (moksifloksatsiin, gemifloksatsiin, gatifloksatsiin, sitafloksatsiin, trovafloksatsiin).
Toimemehhanism
Inhibeerides kahte elutähtsat mikroobirakkude ensüümi, DNA güraasi ja topoisomeraasi-4, häirivad fluorokinoloonid DNA sünteesi. mis viib bakterite surmani (bakteritsiidne toime). Lisaks on antibakteriaalne toime tingitud mõjust bakterite RNA-le, nende membraanide stabiilsusele ja mõjule teistele bakterirakkude elutähtsatele protsessidele.
Tsiprofloksatsiin #160; - esimese põlvkonna fluorokinoloon
Paljud fluorokinoloonid (ofloksatsiin, tsiprofloksatsiin ja hilisemad) on tõhusad Mycobacterium tuberculosis'e vastu.
Fluorokinoloonide kõrge bakteritsiidne toime on võimaldanud paljudele neist välja töötada ravimvormid paikseks kasutamiseks silma- ja kõrvatilkade kujul.
Fluorokinoloonid imenduvad seedetraktist kiiresti ja hästi. Maksimaalne kontsentratsioon veres saavutatakse keskmiselt 1-3 tundi pärast allaneelamist. Nad puutuvad vähe kokku vereplasma valkudega ja tungivad suhteliselt kergesti kõikidesse organitesse ja kudedesse, tekitades neis kõrge kontsentratsiooni; tungida keharakkudesse, mõjutades rakusiseseid baktereid (klamüüdia, mükobakterid jne)
Toit võib aeglustada kinoloonide imendumist, kuid ei mõjuta oluliselt biosaadavust. Fluorokinoloonid läbivad hematoplatsentaarse barjääri. ja eritub väikestes kogustes rinnapiima. seetõttu ei ole neid ette nähtud rasedatele ja imetavatele naistele. Need erituvad organismist neerude kaudu, peamiselt muutumatul kujul, ja tekitavad uriinis kõrge kontsentratsiooni.
Neerufunktsiooni kahjustuse korral aeglustub kinoloonide eritumine oluliselt.
Vastunäidustused
Raske aju ateroskleroos, glükoos-6-fosfaatdehüdrogenaasi puudulikkus, allergiline reaktsioon fluorokinoloonide rühma ravimitele. Rasedus, imetamine, lapsepõlv.
Kirjandus
- Mashkovsky M.D. Ravimid. # 160; - 15. väljaanne # 160; - M. Novaja Volna, 2005. # 160; - S. # 160; 842-850. # 160; ISBN 5-7864-0203-7.
- Padeiskaja E. N. Jakovlev S. V. Fluorokinoloonide rühma antimikroobsed ained kliinilises praktikas. # 160; - M. 1998.
Lingid
- Kinoloonid ja kliiniline labor // CDC, Tervishoiuga seotud infektsioonid #160; (Inglise)
FLUOROKINOLOONID
Fluorokinoloonid loodi ülalkirjeldatud kinolooni derivaatide uurimise käigus. Selgus, et fluori aatomi lisamine kinolooni struktuuri tugevdab oluliselt ravimi antibakteriaalset toimet. Praeguseks on fluorokinoloonid ühed kõige aktiivsemad kemoterapeutilised ained, mis ei jää oma tugevuselt alla kõige võimsamatele antibiootikumidele.
Fluorokinoloonid on sünteetilised antimikroobsed ained, mis sisaldavad asendamata või asendatud piperasiinitsüklit kinolooni tuuma positsioonis 7 ja fluori aatomit positsioonis 6 (joonis 3).
Fluorokinoloonid jagunevad kolme põlvkonda.
I põlvkonna fluorokinoloonid (sisaldavad 1 fluoriaatomit):
- tsiprofloksatsiin (tsiprobay, tsiprolet);
- pefloksatsiin (abaktap, pelox);
- ofloksatsiin (tarivid, zanotsiid);
- norfloksatsiin (nomütsiin, politsei);
- Lomefloksatsiin (Maxaquin, Xenaquin).
II põlvkonna fluorokinoloonid (sisaldavad 2 fluori aatomit):
- levofloksatsiin (tavanic);
- sparfloksatsiin (sparflo).
Kolmanda põlvkonna fluorokinoloonid (sisaldavad 3 fluori aatomit):
- moksifloksatsiin (Avelox);
- gatifloksatsiin;
- gemifloksatsiin;
- Nadifloksatsiin.
Tuntud sünteetiliste antimikroobsete ainete hulgas on fluorokinoloonidel kõige laiem toimespekter ja märkimisväärne antibakteriaalne toime. Need on aktiivsed grampositiivsete ja gramnegatiivsete kokkide, Escherichia coli, Salmonella, Shigella, Proteuse, Klebsiella, Helicobacter pylori, Pseudomonas aeruginosa vastu. Mõned ravimid (tsiprofloksatsiin, ofloksatsiin, lomefloksatsiin) mõjutavad mycobacterium tuberculosis't (saab kasutada kombineeritud ravis ravimresistentse tuberkuloosi korral). Spiroheedid, listeria ja enamik anaeroobe ei ole fluorokinoloonide suhtes tundlikud. Fluorokinoloonid toimivad rakuvälistele ja intratsellulaarselt lokaliseeritud mikroorganismidele. Mikrofloora resistentsus fluorokinoloonide suhtes areneb suhteliselt aeglaselt.
Fluorokinoloonide antimikroobne toime põhineb kahe bakteriraku elutähtsa ensüümi blokaadil: DNA güraasi (H-tüüpi topoisomeraas) ja topoisomeraasi / Y-tüüpi. Nende ensüümide bioloogilise rolli mõistmiseks on vaja meeles pidada, et prokarüootne DNA on kaheahelaline ümmargune suletud struktuur, mis paikneb vabalt raku tsütoplasmas (joonis 4-1). DNA molekuli kaks ahelat on omavahel kovalentselt seotud vesiniksidemetega ja on tihedalt spiraalse struktuuri kujul kokku pakitud (joonis 4 - 2). Teatud tingimustel võivad DNA ahelad lahti kerida ja eralduda (joonis 4–3). Selle nähtuse põhjused võivad olla nii füsioloogilised kui patoloogilised: RNA molekuli süntees DNA matriitsil, kahjustavad eksogeensed tegurid, kiirgus, mutatsioonid jne. DNA struktuuri säilitamine ja taastamine toimub topoisomeraaside abil. Samal ajal taastab IV tüüpi topoisomeraas DNA ahelate kovalentse sulgumise ja kõrvaldab molekuli defektid (joonis 4–4). DNA güraas on ensüüm, mis kuulub samuti topoisomeraaside klassi ja tagab ülikerimise, säilitades tihedalt pakitud spiraalse DNA struktuuri (joonis 4-5). Näiteks: Escherichia coli raku läbimõõt on 1 nm, samas kui selle voltimata DNA pikkus on 1000 nm. Loomulikult on see puuris väga tihedalt volditud.
Seega tagavad DNA güraas ja IV tüüpi topoisomeraas protsessid, mis on vajalikud bakteriraku normaalseks funktsioneerimiseks ja selle rakustruktuuride stabiilsuse säilitamiseks. Nende ensüümsüsteemide funktsioneerimise rikkumine viib DNA molekuli lahtikeeramiseni, mis omandab
-451 - "kalgendatud" välimus. Rakk ei saa sellistes tingimustes eksisteerida, apoptoos aktiveerub ja see sureb.
Üldiselt võib fluorokinoloonide toimemehhanismi kujutada järgmiselt (joonis 5).
DNA ahelate lahtihaakimine Superspiratsiooni rikkumine ja
niitide kovalentne sulgemine
RNA DNA sünteesi rikkumine
X
Rakusurma bakteritsiidne toime).
Riis. 5. Fluorokinoloonide toimemehhanism
Fluorokinoloonide antimikroobse toime selektiivsus tuleneb asjaolust, et II tüüpi topoisomeraas puudub makroorganismi rakkudes. Arvestades aga prokarüootsete ja eukarüootsete rakkude ensüümsüsteemide tihedat struktuurset ja funktsionaalset afiinsust, kaotavad fluorokinoloonid sageli oma toime selektiivsuse ja kahjustavad makroorganismide rakke, põhjustades arvukalt kõrvaltoimeid. Fluorokinoloonide olulisemad kõrvaltoimed ja nende tekkemehhanismid on toodud tabelis 1.
Tabel 1
Fluorokinoloonide kõrvaltoimed
kõrvaltoime nimetus
kõrvaltoimete mehhanism
Ultraviolettkiired (UV) - hävitavad fluorokinoloone vabade radikaalide moodustumisega, mis kahjustavad naha struktuuri
Argrotoksilisus (kõhre areng, lonkamine)
Kondrotsüütide (kõhrekoe rakkude) DNA toimimiseks vajalike Mg2+ ioonide sidumine
Koostoime teofülliiniga
Teofülliini metabolismi pärssimine ja selle kontsentratsiooni suurenemine veres
Allikad: Kommentaare pole veel!
Kaasaegne elutempo nõrgestab inimese immuunsust ning nakkushaiguste patogeenid muteeruvad ja muutuvad resistentseks penitsilliinide klassi peamiste kemikaalide suhtes.
See juhtub elanikkonna irratsionaalse kontrollimatu kasutamise ja kirjaoskamatuse tõttu meditsiinilistes küsimustes.
Eelmise sajandi keskpaiga avastus - fluorokinoloonid - suudavad edukalt toime tulla paljude ohtlike vaevustega, millel on kehale minimaalsed negatiivsed tagajärjed. Kuus kaasaegset ravimit on lausa elutähtsate nimekirjas.
Allolev tabel aitab teil saada täielikku ülevaadet antibakteriaalsete ainete efektiivsusest. Veergudes on loetletud kõik kinoloonide alternatiivsed kaubanimed.
| Nimi | Antibakteriaalne tegevus ja omadused |
Analoogid |
| happed | ||
| Nalidix | Ilmub ainult seoses gramnegatiivsete bakteritega. | Nevigramon, neegri |
| pipemidia | Laiem antimikroobse toime spekter ja pikem poolväärtusaeg. | Palin |
| Oksoliinhape | Biosaadavus on kõrgem kui kahel eelmisel, kuid toksilisus on rohkem väljendunud. | Gramurin |
| Fluorokinoloonid | ||
| Norfloksatsiin | See tungib hästi kõigisse keha kudedesse, on eriti aktiivne urogenitaalsüsteemi gram- ja gram-+ patogeenide, šigelloosi, prostatiidi ja gonorröa vastu. | Nolitsiin, Norbaktiin, Chibroxin, Yutibid, Sofazin, Renor, Noroxin, Norilet, Norfacin |
| Ofloksatsiin | Loodud pneumokokkide ja klamüüdia põhjustatud haiguste vastu võitlemiseks ning seda kasutatakse ka keerulises keemiaravis eriti resistentsete tuberkuloosivormide korral. | Zanocin, Ofloxin, Oflo, Oflocid, Glaufos, Zoflox, Dancil |
| Pefloksatsiin | Antimikroobse efektiivsuse poolest jääb see veidi alla teistele oma klassi ühenditele, kuid tungib paremini läbi hematoentsefaalbarjääri. Seda kasutatakse kuseteede patoloogiate kemoteraapias. | Unikpef, Peflacin, Perth, Pelox-400, Pefloxabol |
| Tsiprofloksatsiin | Seda iseloomustab maksimaalne bakteritsiidne toime enamikule gramnegatiivsetele patogeensetele batsillidele erinevates meditsiinivaldkondades. | Sifloks, Liprhin, Ceprova, Tsiprinol, Tsiprobay, Tsiprodoks, Tsiprobid, Tsifran, Tsiprolet, Microfloks, Procipro, Recipro, Quintor, Afinoxin |
| Levofloksatsiin | Ofloksatsiini vasakule pöörava isomeerina on see 2 korda tugevam kui selle antimikroobne toime ja on palju paremini talutav. See on efektiivne erineva raskusastmega kopsupõletiku, sinusiidi ja bronhiidi (kroonilise vormi ägenemise staadiumis) korral. | Tavanik, Levolet, Levotek, Levoflox, Haileflox, Levofloxabol, Leflobact, Lefoktsin, Glevo, Maklevo, Eleflox, Tanflomed, Flexid, Floracid, Remedia |
| Lomefloksatsiin | Mükoplasmade, kokkide ja klamüüdia bakteritsiidne toime on madal. See on ette nähtud tuberkuloosi ja silmainfektsioonide kompleksse antibiootikumiravi osana. | Lomacin, Lomfloks, Maxaquin, Xenaquin |
| Sparfloksatsiin | Spekter: mükoplasmad, klamüüdia ja grampositiivsed mikroorganismid, eriti aktiivsed mükobakterite vastu. Kõigi hulgas paistab see silma pikima antibiootikumijärgse toime poolest, kuid provotseerib kõige sagedamini ka fotodermatiidi teket. | Sparflo |
| Moksifloksatsiin | Seni kõige tõhusam ravim pneumokokkide, mükoplasmade ja klamüüdia, samuti eoseid mittemoodustavate anaeroobide vastu. | Avelox, Plevilox, Moxin, Moximac, Vigamox |
| Gemifloksatsiin | Aktiivne isegi fluorokinoloonresistentsete kokkide ja batsillide vastu | Faktiline |
Toimeaine keemilise struktuuri omadused ei võimaldanud pikka aega saada fluorokinoloonide seeria vedelaid ravimvorme ja neid toodeti ainult tablettidena. Kaasaegne farmaatsiatööstus pakub kindlat valikut tilkasid, salve ja muid antimikroobsete ainete sorte.
Need kemikaalid on süstematiseeritud keemilise struktuuri ja antimikroobse toime spektri erinevuste alusel.
Seda tüüpi keemiliste preparaatide ühtset ranget süstematiseerimist ei ole. Need jagunevad vastavalt fluori aatomite asukohale ja arvule molekulis mono-, di- ja trifluorokinoloonideks, samuti respiratoorseteks ja fluoritud.
Esimeste kinoloonantibiootikumide uurimise ja täiustamise käigus saadi 4 põlvkonda leki. rahalised vahendid.
Nende hulka kuuluvad Negram, Nevigramon, Gramurin ja Palin, mis on saadud nalidiksiin-, pipemiid- ja oksoliinhapetest. Kinoloonantibiootikumid on valikravimid kuseteede bakteriaalse põletiku ravis, kus nad saavutavad maksimaalse kontsentratsiooni, kuna erituvad muutumatul kujul.
Need on tõhusad Salmonella, Shigella, Klebsiella ja teiste enterobakterite vastu, kuid nad ei tungi hästi kudedesse, mis ei võimalda kinoloonide kasutamist süsteemseks antibiootikumraviks, piirdudes mõne soolepatoloogiaga.
Resistentsed on grampositiivsed kokid, Pseudomonas aeruginosa ja kõik anaeroobid. Lisaks on mitmeid väljendunud kõrvaltoimeid aneemia, düspepsia, tsütopeenia ja maksa ja neerude kahjulike mõjude näol (kinoloonid on vastunäidustatud patsientidel, kellel on nende elundite diagnoositud patoloogiad).
Ligi kaks aastakümmet kestnud uurimis- ja parenduskatsed on viinud teise põlvkonna fluorokinoloonide väljatöötamiseni.
Esimene oli norfloksatsiin, mis saadi fluori aatomi lisamisel molekulile (positsioonil 6). Võime tungida kehasse, saavutades kudedes kõrgendatud kontsentratsiooni, on võimaldanud seda kasutada Staphylococcus aureuse, paljude grammikroorganismide ja mõne gram + coli põhjustatud süsteemsete infektsioonide raviks.
Kullastandardiks on saanud tsiprofloksatsiin, mida kasutatakse laialdaselt urogenitaalsfääri haiguste, kopsupõletiku, bronhiidi, prostatiidi, siberi katku ja gonorröa keemiaravis.
Kõrvaltoimeid on vähe, mis aitab kaasa patsientide heale taluvusele.
See klass sai selle nime selle kõrge efektiivsuse tõttu alumiste ja ülemiste hingamisteede haiguste vastu. Bakteritsiidne toime resistentsete (penitsilliini ja selle derivaatide suhtes) pneumokokkide vastu on sinusiidi, kopsupõletiku ja bronhiidi eduka ravi tagatis ägedas staadiumis. Meditsiinipraktikas kasutatakse levofloksatsiini (ofloksatsiini vasakukäeline isomeer), sparfloksatsiini ja temafloksatsiini.
Nende biosaadavus on 100%, mis võimaldab edukalt ravida igasuguse raskusastmega nakkushaigusi.
Moksifloksatsiini (Avelox) ja gemifloksatsiini iseloomustab sama bakteritsiidne toime kui eelmise rühma fluorokinoloonkemikaalidele.
Need pärsivad penitsilliini ja makroliidide suhtes resistentsete pneumokokkide, anaeroobsete ja atüüpiliste bakterite (klamüüdia ja mükoplasma) elutähtsat aktiivsust. Tõhus alumiste ja ülemiste hingamisteede infektsioonide, pehmete kudede ja naha põletike korral.
See hõlmab ka grepofloksatsiini, klinofloksatsiini, trovafloksatsiini ja mõnda muud. Kuid kliiniliste uuringute käigus ilmnes nende toksilisus ja sellest tulenevalt suur hulk kõrvaltoimeid. Seetõttu eemaldati need nimetused turult ja neid praegu meditsiinipraktikas ei kasutata.
Tee fluorokinoloonide klassi kaasaegsete ülitõhusate ravimite saamiseni oli üsna pikk.
Kõik sai alguse 1962. aastal, kui nalidiksiinhapet saadi juhuslikult klorokviinist (malaariavastane aine).
See ühend näitas testimise tulemusena mõõdukat bioaktiivsust gramnegatiivsete bakterite suhtes.
Imendumine seedetraktist oli samuti madal, mis ei võimaldanud nalidiksiinhapet kasutada süsteemsete infektsioonide raviks. Kuid ravim saavutas kõrge kontsentratsiooni organismist eritumise staadiumis, mistõttu seda hakati kasutama urogenitaalpiirkonna ja mõnede soolestiku nakkushaiguste raviks. Hapet ei ole kliinikus laialdaselt kasutatud, kuna patogeensetel mikroorganismidel tekkis selle suhtes kiiresti resistentsus.
Nalidiksiin-, pipemiid- ja oksoliinhapped, mis on saadud veidi hiljem, samuti nendel põhinevad ravimid (Rozoxacin, Cinoxacin jt) on kinolooni antibiootikumid. Nende madal efektiivsus ajendas teadlasi jätkama uurimistööd ja looma tõhusamaid võimalusi. Arvukate katsete tulemusena sünteesiti 1978. aastal norfloksatsiin, lisades kinolooni molekulile fluoriaatomi. Selle kõrge bakteritsiidne aktiivsus ja biosaadavus on pakkunud laiemat kasutusala ning teadlased on tõsiselt huvitatud fluorokinoloonide väljavaadetest ja nende paranemisest.
Alates 1980. aastate algusest on välja töötatud palju ravimeid, millest 30 on läbinud kliinilised katsed ja 12 kasutatakse laialdaselt meditsiinipraktikas.
Esimese põlvkonna ravimite madal antimikroobne toime ja liiga kitsas toimespekter piirasid pikka aega fluorokinoloonide kasutamist eranditult uroloogiliste ja soolestiku bakteriaalsete infektsioonidega.
Hilisemad arengud võimaldasid aga saada väga tõhusaid ravimeid, mis tänapäeval konkureerivad penitsilliini seeria antibakteriaalsete preparaatidega ja makroliididega. Kaasaegsed fluoritud hingamisteede valemid on leidnud oma koha erinevates meditsiini valdkondades:
Enterobakteritest põhjustatud alumiste soolte põletikku ravis Nevigramone üsna edukalt.
Selle rühma täiustatud ravimite loomisega, mis on aktiivsed enamiku batsillide vastu, on ulatus laienenud.
Fluorokinolooni antimikroobsete tablettide aktiivsus võitluses paljude patogeenidega (eriti ebatüüpiliste) määrab sugulisel teel levivate infektsioonide (nagu mükoplasmoos, klamüüdia), aga ka gonorröa eduka keemiaravi.
Penitsilliinidele resistentsete tüvede põhjustatud bakteriaalne vaginoos naistel allub hästi ka süsteemsele ja kohalikule ravile.
Stafülokokkide ja mükobakterite põhjustatud põletikke ja epidermise terviklikkuse rikkumisi ravitakse vastava klassi ravimitega (sparfloksatsiin).
Neid kasutatakse nii süsteemselt (tabletid, süstid) kui ka paikseks manustamiseks.
ENT-organite ravis kasutatakse laialdaselt kolmanda põlvkonna kemikaale, mis on väga tõhusad enamiku patogeensete batsillide vastu. Levofloksatsiin ja selle analoogid peatavad kiiresti ninakõrvalurgete põletiku (sinusiit).
Kui haigust põhjustavad enamiku fluorokinoloonide suhtes resistentsed mikroorganismide tüved, on soovitatav kasutada Moxi- või Gemifloxacini.
Üsna pikka aega ei õnnestunud teadlastel saada vedelate ravimvormide loomiseks sobivaid stabiilseid keemilisi ühendeid. See on takistanud fluorokinoloonide kasutamist paiksete ravimitena. Valemeid veelgi täiustades saadi aga salvid ja silmatilgad.
Lomefloksatsiin, levofloksatsiin ja moksifloksatsiin on näidustatud konjunktiviidi, keratiidi, operatsioonijärgsete põletikuliste protsesside raviks ja viimaste ennetamiseks.
Fluorokinolooni tabletid ja muud ravimvormid, mida nimetatakse hingamisteedeks, on suurepärased pneumokokkide põhjustatud alumiste ja ülemiste hingamisteede põletiku peatamiseks. Makroliidide ja penitsilliini derivaatide suhtes resistentsete tüvedega nakatumisel määratakse tavaliselt gemifloksatsiin ja moksifloksatsiin. Neid iseloomustab madal toksilisus ja nad on hästi talutavad. Tuberkuloosi kompleksses kemoteraapias kasutatakse edukalt lomefloksatsiini ja sparfloksatsiini. Viimane põhjustab aga sagedamini kui teised negatiivseid tagajärgi (fotodermatiit).
Fluorokinoloonid on valitud ravimid võitluses kuseteede nakkushaigustega. Nad tulevad tõhusalt toime nii grampositiivsete kui ka gramnegatiivsete patogeenidega, sealhulgas nendega, mis on resistentsed teiste antibakteriaalsete ainete rühmade suhtes.
Erinevalt kinoloonide seeria antibiootikumidest on 2. ja järgnevate põlvkondade ravimid neerudele mittetoksilised. Kuna kõrvaltoimed on kerged, taluvad patsiendid hästi tsiprofloksatsiini, norfloksatsiini, lomefloksatsiini, ofloksatsiini ja levofloksatsiini. Need on ette nähtud tablettide ja süstelahuste kujul.
Nagu kõik antibakteriaalsed ravimid, vajavad selle rühma kemikaalid hoolikat kasutamist arsti järelevalve all. Neid saab määrata ainult spetsialist, kes suudab õigesti arvutada annuse ja manustamiskuuri kestuse. Iseseisvus valikul ja tühistamisel pole siin lubatud.
Antibiootikumravi positiivne tulemus sõltub suuresti patogeeni õigest tuvastamisest. Fluorokinoloonid on väga aktiivsed järgmise patogeense mikrofloora vastu:
- Gramnegatiivsed - Staphylococcus aureus, Escherichia, Shigella, Chlamydia, siberi katk, Pseudomonas aeruginosa jt.
- Grampositiivsed - streptokokid, klostriidid, legionella jt.
- Mükobakterid, sealhulgas tuberkuloosibatsill.
Selline mitmekesine antibakteriaalne toime aitab kaasa laialdasele kasutamisele erinevates meditsiinivaldkondades. Fluorokinoloonravimid ravivad edukalt kuseteede infektsioone, sugulisel teel levivaid haigusi, kopsupõletikku (sealhulgas atüüpilisi), kroonilise bronhiidi ägenemisi, ninakõrvalkoobaste põletikku, bakteriaalset päritolu oftalmoloogilisi haigusi, osteomüeliiti, enterokoliiti, sügavaid nahakahjustusi, millega kaasneb mädanemine.
Fluorokinoloonidega ravitavate haiguste loetelu on väga ulatuslik. Lisaks on need ravimid optimaalsed penitsilliini ja makroliidide ebaefektiivsuse korral, samuti raskete lekkevormide korral.
Kaasaegsetes ravimites kuuluvad fluorokinoloonantibiootikumid sõltumatusse ravimite rühma, mis on saadud keemilise sünteesi tulemusena ja millel on lai toimespekter. Neid iseloomustavad kõrged farmakokineetilised omadused ja suurepärane tungimine rakkudesse ja kudedesse, sealhulgas bakterite ja makroorganismide membraanidesse.
Praegu on kõik fluorokinoloonid jagatud 4 põhirühma, mis määravad nende omadused ja omadused.
Uute ravimite väljatöötamise järjekord on nende rühmadesse jagamise aluseks. Seega on teada 1., 2., 3. ja 4. põlvkonna fluorokinoloonid.
Esimesed ravimid töötati välja eelmise sajandi 60ndatel. Antibiootikumide ja selle komponentide (oksoliin- ja pipemiidhape) nalidiksiinhape (toimeaine) näitas häid tulemusi võitluses bakteritega, mis põhjustavad urogenitaaltrakti ja soolte tüsistusteta patoloogiaid (düsenteeria, enterokoliit).
Järgmised ravimid kuuluvad esimesse põlvkonda: Negram, Nevigramon - nalidiksiinhappel põhinevad ravimid. Neil on negatiivne mõju järgmistele bakteritüüpidele: Proteus, Salmonella, Shigella, Klebsiella.
Vaatamata kõrgele efektiivsusele iseloomustab neid aineid vähenenud bioläbilaskvus ja suur hulk kõrvaltoimeid. Seega on arvukad uuringud näidanud sajaprotsendilist resistentsust selliste bakterite nagu grampositiivsete kokkide, anaeroobide ja Pseudomonas aeruginosa antibiootikumide suhtes.
Ravimite võtmisel kaebasid patsiendid düspeptilisi häireid, hemolüütilist aneemiat, närvisüsteemi üleerutust ja tsütopeeniat. Lisaks keelavad ravimite toime iseärasused nende võtmise ägeda püelonefriidi ja neerupuudulikkuse korral.
Kuid kuna selle rühma antibiootikume tunnistati väga paljulubavaks valdkonnaks, ei peatunud uute ravimite uurimine ja arendamine. 20 aastat pärast nalidiksiinhappe tulekut sünteesiti fluorokinolooni antimikroobsed ained, DNA güraasi inhibiitorid.
Teise põlvkonna ravimid
Põhimõtteliselt uusi aineid saadi fluori aatomite sisestamisel kinoliini molekulidesse. Selle ühendi tõttu said nad oma nime - fluorokinoloonid. Preparaatide bakteritsiidne toime ja omadused sõltuvad täielikult fluori aatomite arvust (üks või mitu) ja nende paiknemisest kinoliini aatomite erinevates positsioonides.
 Teise põlvkonna fluorokinoloonidel on puhaste kinoloonide ees mitmeid eeliseid.
Teise põlvkonna fluorokinoloonidel on puhaste kinoloonide ees mitmeid eeliseid.
Läbimurre farmaatsiatoodetes oli ravimite võime avaldada kompleksset toimet järgmist tüüpi bakteritele:
- gramnegatiivsed kokid ja pulgad (salmonella, proteus, shigella, enterobakter, hammastik, tsitrobakter, meningokokk, gonokokk jne);
- grampositiivsed pulgad (korünebakterid, listeria, siberi katku patogeenid);
- stafülokokid;
- legionella;
- mõnel juhul tuberkuloosibatsill.
Teise põlvkonna fluorokinoloonide hulka kuuluvad:

- Tsiprofloksatsiin (Ciprinol ja Ciprobay), mida nimetatakse selle ravimirühma kullastandardiks. Ravimit kasutatakse laialdaselt alumiste hingamisteede (hospitaalkopsupõletik ja krooniline bronhiit), kuseteede ja soolte (salmonelloos, šigelloos) infektsioonide ravis. Selle ravimiga ravitavate patoloogiate loend sisaldab ka selliseid nakkushaigusi nagu prostatiit, sepsis, tuberkuloos, gonorröa, siberi katk.
- Norfloksatsiin (Nolicin), mis loob toimeainete maksimaalse kontsentratsiooni kuseteedes ja seedetraktis. Näidustused on urogenitaalsüsteemi ja soolte infektsioonid, prostatiit, gonorröa.
- Ofloksatsiin (Tarivid, Ofloxin) on teise põlvkonna fluorokinoloonide seas kõige tõhusam aine klamüüdia ja pneumokokkide vastu. Veidi hullem on selle mõju anaeroobsetele bakteritele. See on ette nähtud alumiste hingamisteede ja kuseteede, eesnäärme, soolepatoloogiate, gonorröa, tuberkuloosi, vaagnaelundite, naha, liigeste, luude ja pehmete kudede raskete nakkuslike kahjustuste raviks.
- Pefloksatsiini (Abaktal) efektiivsus on mõnevõrra madalam kui ülalkirjeldatud ravimitel, kuid see tungib paremini kui teised läbi bakterite bioloogiliste membraanide. Seda kasutatakse samade patoloogiate korral nagu teisi fluorokinoloonantibiootikume, sealhulgas sekundaarse bakteriaalse meningiidi korral.
- Lomefloksatsiin (Maksakvin) ei mõjuta anaeroobset infektsiooni ja näitab pneumokokkidega suhtlemisel madalaid tulemusi, kuid erineb biosaadavuse tasemest, ulatudes 100% -ni. Venemaal kasutatakse seda kroonilise bronhiidi, kuseteede infektsioonide ja tuberkuloosi raviks (kompleksravis).
 Fluorokinoloonide rühma kuuluvad preparaadid on võtnud juhtiva positsiooni bakteriaalse infektsiooni põhjustatud patoloogiate ravis. Nende peamised eelised tänaseni on järgmised:
Fluorokinoloonide rühma kuuluvad preparaadid on võtnud juhtiva positsiooni bakteriaalse infektsiooni põhjustatud patoloogiate ravis. Nende peamised eelised tänaseni on järgmised:
- kõrge bioaktiivsuse tase;
- ainulaadne toimemehhanism, mida ükski teine ravim sel eesmärgil ei kasuta;
- suurepärane tungimine läbi bakterite membraanide ja võime luua rakus kaitseaineid seerumilähedases kontsentratsioonis;
- patsientide hea talutavus.
Kolmanda ja neljanda põlvkonna ravimid
 Hoolimata asjaolust, et arenduse põhieesmärk, mille eesmärk oli laiendada selle rühma antibiootikumide toimespektrit ja suurendada eriti ohtlikele makroorganismidele (sh anaeroobidele) mõjutavate ühendite lahustuvust, saavutati teise põlvkonna kinoloonide loomise tulemusena. , uuringud pole peatunud. Varsti olid kolmanda ja neljanda põlvkonna ettevalmistused.
Hoolimata asjaolust, et arenduse põhieesmärk, mille eesmärk oli laiendada selle rühma antibiootikumide toimespektrit ja suurendada eriti ohtlikele makroorganismidele (sh anaeroobidele) mõjutavate ühendite lahustuvust, saavutati teise põlvkonna kinoloonide loomise tulemusena. , uuringud pole peatunud. Varsti olid kolmanda ja neljanda põlvkonna ettevalmistused.
Kolmanda põlvkonna fluorokinoloonide hulka kuulub ravim levofloksatsiin (Tavanic), mis on ofloksatsiini vasakule pöörav isomeer. Farmakoloogias määratletakse seda kui respiratoorset kinolooni, mis erineb oma eelkäijatest oma suurema aktiivsuse poolest pneumokokkide (sealhulgas penitsilliiniravimitele resistentsete tüvede) vastu. Ravimi biosaadavus on 100%.
Levofloksatsiini soovitatakse kasutada ülemiste (äge sinusiit) ja alumiste hingamisteede (kopsupõletik, krooniline bronhiit) nakkuslike kahjustuste, kuseteede, naha ja pehmete kudede põletike korral. Tõhus siberi katku ravis.
 Neljanda põlvkonna ravim on moksifloksatsiin (Avelox), millel on tõhusam toime pneumokokkidele (sh makroliidide ja penitsilliinide suhtes resistentsetele) ja atüüpilistele patogeensetele mikroorganismidele (mükoplasma, klamüüdia jt).
Neljanda põlvkonna ravim on moksifloksatsiin (Avelox), millel on tõhusam toime pneumokokkidele (sh makroliidide ja penitsilliinide suhtes resistentsetele) ja atüüpilistele patogeensetele mikroorganismidele (mükoplasma, klamüüdia jt).
Erinevalt peaaegu kõigist selle rühma ravimitest võitleb see edukalt mitteeoseid moodustavate anaeroobsete bakteritega. Kuid samal ajal on selle efektiivsus madalam Pseudomonas aeruginosa ja gramnegatiivsete soolebakterite vastu. Ravimi kasutamise näidustused on äge sinusiit, kopsupõletik, krooniline bronhiit, pehmete kudede ja naha nakkuslikud kahjustused.
Nii esimese kui ka järgneva põlvkonna ravimitel on spetsiifiline keemiline struktuur ja füüsikalised omadused, mis raskendab tõsiselt süstitavate ravimite tootmist. Siiani ei ole olnud võimalik saada piisavalt stabiilseid lahuseid intravenoosseks manustamiseks. See on põhjus, miks peaaegu kõik fluorokinoloonide nimetused on saadaval ainult suukaudseks kasutamiseks mõeldud tablettidena.
Selle rühma antibiootikumidel on mitu nimetust, mis on toodetud lahuste kujul (sh enrofloksatsiin), mida teadlased hindavad kõrgelt.
Need võimaldavad välja töötada uusi ravimeid. Niisiis toodetakse tänapäeval paikseks kasutamiseks mõeldud ravimvorme, milles fluorokinoloone on kõrva- või silmatilkade ja salvide kujul.
Kõigi riikide teadlaste sõnul on fluorokinoloonid kõigi antibakteriaalsete ravimite tulevik.
Fluorokinoloonid - ravimid kuuluvad kinoloonide rühma ja neil on antibakteriaalsed omadused. Kasutatakse pulmonoloogia, otolaringoloogia, uroloogia, nefroloogia, dermatoloogia, oftalmoloogia kliinilises praktikas. Rakenduse laius on tingitud nende ravimite toimespektrist ja tõhususest. Siiski on neil mitmeid negatiivseid mõjusid. Antibiootikumide õigeaegne määramine rangelt vastavalt näidustustele, õigetes annustes, võttes arvesse vastunäidustusi, tagab ravi efektiivsuse ja ohutuse.
Süstematiseerimise käsitlused
Erinevate fluorokinoloonide ja kinoloonide ravimite loetelus on umbes 4 tosinat ravimit. Need jagunevad fluori aatomi olemasolu või puudumise, selle koguse molekulis (monoftokinoloonid, diftokinoloonid), domineeriva toimespektri (gramnegatiivne, anaeroobne) ja rakenduse (hingamisteede) järgi.
Kõige täielikuma pildi sisaldab kinoloonide klassifitseerimine eraldi põlvkondadesse. See lähenemisviis on praktikas tavaline.
Kinoloonide üldine klassifikatsioon:
- 1. põlvkond (fluoreerimata): nalidiksiinhape, oksoliinhape;
- 2. põlvkond (gramnegatiivsed): tsiprofloksatsiin, norfloksatsiin, ofloksatsiin, lomefloksatsiin;
- 3. põlvkond (hingamisteede): levofloksatsiin, sparfloksatsiin, gatifloksatsiin;
- 4. põlvkond (hingamisteede ja anti-anaeroobsed): moksifloksatsiin, gemifloksatsiin.
Keemiliste omaduste erinevused, patogeenide spekter, koostoimes patsiendi kehaga määravad iga ravimi koha ravis.
Farmakoloogilised omadused
Ravimite toimemehhanism on tingitud toimest bakteriaalsetele ensüümidele, mis osalevad DNA ja RNA moodustamises. Tulemuseks on pöördumatu häire mikroobiraku valgumolekulide sünteesis. Selle elujõulisus väheneb, toksiliste ja ensümaatiliste struktuuride aktiivsus väheneb, suureneb tõenäosus, et fagotsüüt (inimese kaitsesüsteemi element) haarab bakteriraku.
 Fluorokinoloonid takistavad bakterirakkude jagunemist
Fluorokinoloonid takistavad bakterirakkude jagunemist Kõigi fluorokinoloonide rühmade esindajad mõjutavad aktiivset bakterirakku ja on samuti võimelised häirima selle elutsükli mis tahes etappi. Nad toimivad kasvavatele mikroorganismidele, puhkeolekus rakkudele, kui enamik ravimeid on ebaefektiivsed.
Fluorokinoloonide terapeutiline toime tuleneb:
- bakteritsiidne toime;
- tungimine bakterirakku;
- antimikroobse toime jätkumine pärast ravimimolekuliga kokkupuute lõppemist;
- kõrgete kontsentratsioonide tekitamine patsiendi kudedes, elundites;
- ravimi pikaajaline eemaldamine organismist.
Nalidiksiinhape on kinoloonide esimene esindaja. Teine ravim oli oksoliinhape, mis oli 3 korda aktiivsem kui tema eelkäija. Kuid pärast 2. põlvkonna fluorokinoloonide (tsiprofloksatsiin, norfloksatsiin) loomist seda ainet praktiliselt ei kasutata.

Kinoloonidest kasutatakse praegu ainult nalidiksiinhapet (nevigramooni). See on näidustatud kuseteede infektsioonide (püeliit, tsüstiit, prostatiit, uretriit) korral, et vältida operatsioonisiseseid tüsistusi neerudes, kusejuhas, põies. Võetakse kuni 4 korda päevas (tabletid).
Fluorokinoloonide puhul, nagu ka järgmise põlvkonna kinoloonide puhul, esineb muutusi vastuvõtlike mikroobide spektris, samuti farmakokineetilistes omadustes (imendumine, jaotumine ja organismist väljutamine).
Fluorokinoloonide üldised eelised kinoloonide ees:
- laiaulatuslik antimikroobne toime;
- efektiivsed kontsentratsioonid siseorganites tabletivormide kasutamisel, mis ei sõltu toidutarbimisest;
- hea tungimine hingamisteedesse, neerudesse, kuseteede süsteemi, ENT-organitesse;
- terapeutilise kontsentratsiooni säilitamiseks mõjutatud kudedes piisab, kui määrata 1-2 korda päevas;
- kõrvaltoimed seedeorganite aktiivsuse rikkumise kujul, närvisüsteem esinevad harvemini;
- kasutatakse neerufunktsiooni kahjustuse korral, kuigi nende eritumine selle patoloogia korral aeglustub.
Praeguseks on selle rühma esindajaid neli põlvkonda.
Kasutamine kliinilises praktikas
Ravimitel on väga lai spekter, need toimivad enamikule mikroorganismidest. Teise põlvkonna preparaadid mõjutavad peamiselt aeroobseid gramnegatiivseid baktereid (salmonella, shigella, kampülobakter, gonorröa tekitaja), grampositiivseid (tuberkuloosi tekitaja).
Samal ajal on pneumokokk, tinglikult patogeensed mikroorganismid (klamüüdia, legionella, mükoplasma), aga ka anaeroobid nende suhtes tundlikud. Kuna pneumokokk on kopsupõletiku peamine põhjustaja ja mõjutab sageli ENT-organeid, on nende ravimite kasutamisel otolarüngoloogias ja pulmonoloogias piirangud.
Norfloksatsiinil (2. põlvkond) on lai valik toimeid, kuid see loob kõrge terapeutilise kontsentratsiooni ainult kuseteede süsteemis. Seetõttu on selle ulatus piiratud nefroloogilise, uroloogilise patoloogiaga.
Hingamisteede fluorokinoloonidel (3. põlvkond) on sama toimespekter kui eelmise rühma ravimitel ning neil on ka toime pneumokokkidele, sealhulgas resistentsetele vormidele, ebatüüpilistel mikroobidel (klamüüdia, mükoplasmad). See võimaldas seda rühma laialdaselt kasutada hingamisteede (hingamisteede) raviks, aga ka üldises ravipraktikas.
 Kolmanda põlvkonna fluorokinoloone kasutatakse infektsioonide raviks:
Kolmanda põlvkonna fluorokinoloone kasutatakse infektsioonide raviks:
- hingamissüsteem;
- neerukude;
- kuseteede süsteem;
- silm;
- paranasaalsed siinused;
- nahk ja rasvkude.
4. põlvkonna fluorokinoloonid, mis on tänapäeval uusim põlvkond, avaldavad mõju grampositiivsele, gramnegatiivsele taimestikule ning on tõhusad ka anaeroobide vastu, mis ei ole võimelised sporuleerima. See laiendab nende rakendusala, võimaldab neid kasutada sügavate nahakahjustuste korral koos anaeroobsete infektsioonide, aspiratsioonipneumoonia, kõhuõõne ja vaagnapõletike tekkega.
Kaasaegsete fluorokinoloonide eeliseks on võimalus kasutada ainult seda ravimit (monoteraapia).
Need on näidustatud samade haiguste korral nagu hingamisteede fluorokinoloonid. Samal ajal mõjutab mostsifloksatsiin resistentseid stafülokokkide tüvesid, mistõttu saab seda kasutada kõige raskema haiglas omandatud kopsupõletiku ravis.
Paljude nende ravimite (levofloksatsiin, pefloksatsiin) suur eelis on nende kasutamise võimalus mitte ainult suukaudseks, vaid ka intravenoosseks manustamiseks. See tagab ravimi kiire kohaletoimetamise kahjustatud kudedesse, mis võib raskete patsientide puhul olla määrav. Samuti on võimalik kasutada nn astmelist teraapiat. Kui pärast ravimi infusioonimeetodi positiivse tulemuse saamist lülituvad nad tabletivormidele. Fluorokinoloonide kõrge kättesaadavus selle manustamisviisi korral tagab efektiivsuse ja väldib suurte ravimite intravenoosse manustamise negatiivseid tagajärgi.
Kasutamise kõrvaltoimed ja vastunäidustused
Nagu igal ravimil, on fluorokinoloonidel mitmeid kõrvaltoimeid. Neid tuleb eristada patsiendi seisundi muutustest, mis on tingitud põhihaigusest (näiteks ajutine kehatemperatuuri tõus) ja näitavad ravimite ravitoimet.
Kõrvaltoimete loetelu:

Samuti on see äärmiselt haruldane, raske düsbakterioosi, klostriidiumi soolekahjustuse ja pseudomembranoosse koliidi korral. See on tõsine ja ohtlik soolehaigus. Seetõttu, kui väljaheites on muutusi, väljaheites on verine või muud lisandid, temperatuurilaine, mida ei saa seletada põhihaigusega, tuleb kiiresti pöörduda arsti poole.
Vastunäidustused:
- rasedus igal ajal;
- rinnaga toitmise periood;
- vanus alla 18 aasta;
- allergia või reaktsioon kinoloonide ja fluorokinoloonide suhtes minevikus.
Fluorokinoloone ei kasutata laste raviks, kuna neil on tugev negatiivne mõju kasvava organismi kõhrekoele.
Vajadusel asendatakse need ravimid ravimitega, millel on sarnane toimespekter patogeenidele.
Ventrikulaarsete arütmiate tekke ohuga südamehaiguste korral koos maksa ja neerude patoloogiaga on vaja hoolikalt jälgida nende elundite seisundit.
Erinevatel ravimitel on erinev võimalike negatiivsete mõjude spekter. Seetõttu peaks nende ravimite kasutamine toimuma arsti range järelevalve all.
Fluorokinoloonide kasutamine ENT-organite haiguste korral
Ninakanalite, orofarünksi, mandlite, ninakõrvalurgete, nakkusliku kõrva põletikuliste haiguste korral kasutatakse penitsilliinipreparaate, makroliide, tsefalosporiine ja fluorokinoloone.  Kasutatakse 3. ja 4. põlvkonna ravimeid: levofloksatsiini, moksifloksatsiini, sparfloksatsiini. Nende põlvkondade domineeriv vahend on see, et nad mõjutavad pneumokokke. Just need streptokokid on enamikul juhtudel kas üksi või koos teiste ENT-organite ja hingamisteede põletikuliste haiguste mikroobidega.
Kasutatakse 3. ja 4. põlvkonna ravimeid: levofloksatsiini, moksifloksatsiini, sparfloksatsiini. Nende põlvkondade domineeriv vahend on see, et nad mõjutavad pneumokokke. Just need streptokokid on enamikul juhtudel kas üksi või koos teiste ENT-organite ja hingamisteede põletikuliste haiguste mikroobidega.
Seda kasutatakse fluorokinoloonide suhtes tundlike antibiootikumide põhjustatud ägedate ja krooniliste põletikuliste protsesside korral.
Kõige sagedamini kasutatakse teraapias:
- paranasaalsete siinuste haigused;
- riniit;
- rinosinusiit.
Fluorokinoloone kasutatakse beetalaktaamide (penitsilliinide ja tsefalosporiinide) ja makroliididega ravimise mõju puudumisel.
Seega on fluorokinoloonide rühma ravimid ühed kõige laialdasemalt kasutatavad kaasaegses täiskasvanute antibakteriaalses ravis. Patsiendi hoolikas uurimine, negatiivse mõju riskide tuvastamine, ravimi kõige täpsem valik konkreetse haiguse patogeenide mikroobide spektri jaoks, manustamisviisi ja -viisi kindlaksmääramine tagab ravi positiivse mõju, aga ka selle ohutus.
Alates 1960. aastate algusest kliinilises praktikas kasutatud kinoloonide klassi ravimid erinevad põhimõtteliselt teistest AMP-dest oma toimemehhanismi poolest, mis tagab nende aktiivsuse resistentsete, sh multiresistentsete mikroorganismitüvede vastu. Kinoloonide klass sisaldab kahte peamist ravimite rühma, mis on oma struktuuri, toime, farmakokineetika ja näidustuste ulatuse poolest põhimõtteliselt erinevad: fluorimata kinoloonid ja fluorokinoloonid. Kinoloonid klassifitseeritakse selle järgi, millal uued, täiustatud antimikroobsete omadustega ravimid kasutusele võeti. R. Quintiliani (1999) pakutud tööklassifikatsiooni järgi jagunevad kinoloonid nelja põlvkonda:
Kinoloonide klassifikatsioon
1. põlvkond:
Nalidiksiinhape
Oksoliinhape
Pipemiidhape (pipemiidhape).
II põlvkond:
Lomefloksatsiin
Norfloksatsiin
Ofloksatsiin
Pefloksatsiin
Tsiprofloksatsiin
III põlvkond:
Levofloksatsiin
Sparfloksatsiin
IV põlvkond:
Moksifloksatsiin
Loetletud ravimid on registreeritud Venemaal. Välismaal kasutatakse ka mõningaid teisi kinoloonide rühma kuuluvaid ravimeid, peamiselt fluorokinoloone.
Esimese põlvkonna kinoloonid on valdavalt aktiivsed gramnegatiivse taimestiku vastu ega tekita veres ega kudedes kõrgeid kontsentratsioone.
Alates 1980. aastate algusest (II põlvkond) kliiniliseks kasutamiseks heaks kiidetud fluorokinoloonidel on lai antimikroobse toime spekter, sealhulgas stafülokokid, kõrge bakteritsiidne toime ja hea farmakokineetika, mis võimaldab neid kasutada erineva lokaliseerimisega infektsioonide raviks. Alates 90ndate keskpaigast (III-IV põlvkond) praktikas kasutusele võetud fluorokinoloone iseloomustab suurem aktiivsus grampositiivsete bakterite (peamiselt pneumokokkide), rakusiseste patogeenide, anaeroobide (IV põlvkond) vastu, aga ka veelgi optimeeritum farmakokineetika. Paljude intravenoosseks ja suukaudseks manustamiseks mõeldud ravimite ravimvormide olemasolu koos kõrge biosaadavusega võimaldab astmelist ravi, mis on võrreldava kliinilise efektiivsusega oluliselt odavam kui parenteraalne ravi.
Fluorokinoloonide kõrge bakteritsiidne toime võimaldas välja töötada ravimvormid paikseks kasutamiseks silma- ja kõrvatilkade kujul mitmete ravimite (tsiprofloksatsiin, ofloksatsiin, lomefloksatsiin, norfloksatsiin) jaoks.
Toimemehhanism
Kinoloonidel on bakteritsiidne toime. Inhibeerides kahte mikroobiraku elutähtsat ensüümi – DNA güraasi ja topoisomeraasi IV, häirivad nad DNA sünteesi.
Tegevuse spekter
Fluorimata kinoloonid toimivad peamiselt perekonna gramnegatiivsetele bakteritele Enterobakterid
(E. coli, Enterobakter spp., Proteus spp., Klebsiella spp., Shigella spp., Salmonella spp.), samuti Haemophillus spp. ja Neisseria spp. Selle vastu on aktiivsed ka oksoliin- ja pipemiidhapped S. aureus ja mõned tüved P.aeruginosa, kuid sellel ei ole kliinilist tähtsust.
Fluorokinoloonidel on palju laiem spekter. Need on aktiivsed mitmete grampositiivsete aeroobsete bakterite vastu ( Stafülokokk spp.), enamik gramnegatiivseid tüvesid, sealhulgas E. coli(sealhulgas enterotoksigeensed tüved), Shigella spp., Salmonella spp., Enterobakter spp., Klebsiella spp., Proteus spp., Serratia spp., Providencia spp., Citrobakter spp., M.morganii, Vibrio spp., Hemofiilus spp., Neisseria spp., Pasteurella spp., Pseudomonas spp., Legionella spp., Brucella spp., Listeria spp.
Lisaks on fluorokinoloonid üldiselt aktiivsed 1. põlvkonna kinoloonide suhtes resistentsete bakterite vastu. III ja eriti IV põlvkonna fluorokinoloonid on väga aktiivsed pneumokokkide vastu, aktiivsemad kui II põlvkonna ravimid rakusiseste patogeenide vastu. Klamüüdia spp., Mükoplasma spp., M.tuberculosis, kiiresti kasvavad atüüpilised mükobakterid ( M.avium jne), anaeroobsed bakterid (moksifloksatsiin). See ei vähenda aktiivsust gramnegatiivsete bakterite vastu. Nende ravimite oluline omadus on nende toime mitmete teise põlvkonna fluorokinoloonide suhtes resistentsete bakterite vastu. Nende kõrge aktiivsuse tõttu URT ja URT bakteriaalsete infektsioonide patogeenide vastu nimetatakse neid mõnikord "hingamisteede" fluorokinoloonideks.
Enterokokid on fluorokinoloonide suhtes erineval määral tundlikud. Corynebacterium spp., Kampülobakterid spp., H.pylori, U.urealyticum.
Farmakokineetika
Kõik kinoloonid imenduvad seedetraktist hästi. Toit võib aeglustada kinoloonide imendumist, kuid ei mõjuta oluliselt biosaadavust. Maksimaalne kontsentratsioon veres saavutatakse keskmiselt 1-3 tundi pärast allaneelamist. Ravimid läbivad platsentaarbarjääri ja väikestes kogustes tungivad rinnapiima. Eritub organismist peamiselt neerude kaudu ja tekitab kõrge kontsentratsiooni uriiniga. Osaliselt eritub sapiga.
Kinoloonid I põlvkond ei tekita terapeutilisi kontsentratsioone veres, elundites ja kudedes. Nalidiksiin- ja oksoliinhapped läbivad intensiivse biotransformatsiooni ja erituvad peamiselt aktiivsete ja inaktiivsete metaboliitide kujul. Pipemiidhape metaboliseerub vähe ja eritub muutumatul kujul. Nalidiksiinhappe poolväärtusaeg on 1-2,5 tundi, pipemiidhappel - 3-4 tundi, oksoliinhappel - 6-7 tundi Maksimaalne kontsentratsioon uriinis tekib keskmiselt 3-4 tunni pärast.
Neerufunktsiooni kahjustuse korral aeglustub kinoloonide eritumine oluliselt.
Fluorokinoloonid Erinevalt fluorimata kinoloonidest on neil suur jaotusruumala, need loovad kõrge kontsentratsiooni elundites ja kudedes ning tungivad rakkudesse. Erandiks on norfloksatsiin, mille kõrgeimat kontsentratsiooni täheldatakse soolestikus, kuseteedes ja eesnäärmes. Suurima kontsentratsiooni kudedes saavutavad ofloksatsiin, levofloksatsiin, lomefloksatsiin, sparfloksatsiin, moksifloksatsiin. Tsiprofloksatsiin, ofloksatsiin, levofloksatsiin ja pefloksatsiin läbivad BBB-d, saavutades terapeutilise kontsentratsiooni.
Ainevahetuse aste sõltub ravimi füüsikalis-keemilistest omadustest: pefloksatsiin biotransformeerub kõige aktiivsemalt, kõige vähem aktiivne on lomefloksatsiin, ofloksatsiin, levofloksatsiin. Väljaheitega eritub 3-4% kuni 15-28% võetud annusest.
Bakteriaalsed infektsioonid tsüstilise fibroosiga patsientidel.
Tuberkuloos (tsiprofloksatsiin, ofloksatsiin ja lomefloksatsiin kombineeritud ravis ravimresistentse tuberkuloosi korral).
Norfloksatsiin, võttes arvesse farmakokineetika iseärasusi, kasutatakse ainult sooleinfektsioonide, kuseteede infektsioonide ja prostatiidi korral.
Vastunäidustused
Kõigi kinoloonide jaoks
Allergiline reaktsioon kinoloonide rühma ravimitele.
Glükoos-6-fosfaatdehüdrogenaasi puudulikkus.
Rasedus.
Lisaks I põlvkonna kinoloonidele
Maksa ja neerude rasked häired.
Raske aju ateroskleroos.
Valikuline kõikide fluorokinoloonide jaoks
Lapsepõlv.
Imetamine.
Hoiatused
Allergia. Rist kõigi kinoloonide rühma ravimitega.
Rasedus. Kinoloonide toksilise toime kohta lootele usaldusväärsed kliinilised andmed puuduvad. On üksikuid teateid vesipea, suurenenud koljusisese rõhu ja punnis fontanellide kohta vastsündinutel, kelle emad võtsid raseduse ajal nalidiksiinhapet. Seoses artropaatiate tekkega ebaküpsetel loomadel tehtud katses ei ole kõigi kinoloonide kasutamine raseduse ajal soovitatav.
Imetamine. Kinoloonid erituvad väikestes kogustes rinnapiima. On teateid hemolüütilisest aneemiast vastsündinutel, kelle emad võtsid rinnaga toitmise ajal nalidiksiinhapet. Katses põhjustasid kinoloonid ebaküpsetel loomadel artropaatiat, seetõttu on imetavatele emadele nende väljakirjutamisel soovitatav viia laps kunstlikule toitmisele.
Pediaatria. Katseandmete põhjal ei ole kinoloonide kasutamine osteoartikulaarse süsteemi moodustumise ajal soovitatav. Oksoliinhape on vastunäidustatud alla 2-aastastele lastele, pipemiidhape - kuni 1 aasta, nalidiksiinhape - kuni 3 kuud.
Fluorokinoloone ei soovitata kasutada lastel ja noorukitel. Olemasolev kliiniline kogemus ja spetsiaalsed uuringud fluorokinoloonide kasutamise kohta pediaatrias ei ole aga kinnitanud luu- ja lihaskonna kahjustuse ohtu ning seetõttu on lubatud fluorokinoloone lastele tervislikel põhjustel välja kirjutada (infektsiooni ägenemine tsüstilise fibroosi korral; raske). mitmesuguse lokaliseerimisega infektsioonid, mis on põhjustatud multiresistentsetest bakteritüvedest; infektsioonid neutropeenia korral).
Geriaatria. Eakatel suureneb kõõluste rebenemise oht fluorokinoloonide kasutamisel, eriti kombinatsioonis glükokortikoididega.
KNS haigused. Kinoloonidel on põnev mõju kesknärvisüsteemile, seetõttu ei soovitata neid kasutada patsientidel, kellel on anamneesis krambid. Krambihoogude risk on suurenenud tserebrovaskulaarsete häirete, epilepsia ja parkinsonismiga patsientidel. Nalidiksiinhappe kasutamisel on võimalik intrakraniaalse rõhu tõus.
Neeru- ja maksafunktsiooni kahjustus. Esimese põlvkonna kinoloone ei saa kasutada neeru- ja maksapuudulikkuse korral, kuna toksiliste toimete oht suureneb ravimite ja nende metaboliitide kuhjumise tõttu. Raske neerupuudulikkuse korral tuleb fluorokinoloonide annuseid kohandada.
Äge porfüüria. Kinoloone ei tohi kasutada ägeda porfüüriaga patsientidel, kuna neil on loomkatsetes porfürinogeenne toime.
Ravimite koostoimed
Samaaegsel kasutamisel antatsiidide ja teiste magneesiumi, tsinki, rauda, vismutiioone sisaldavate ravimitega võib kinoloonide biosaadavus väheneda imendumatute kelaatkomplekside moodustumise tõttu.
Pipemiidhape, tsiprofloksatsiin, norfloksatsiin ja pefloksatsiin võivad aeglustada metüülksantiinide (teofülliin, kofeiin) eliminatsiooni ja suurendada nende toksiliste mõjude riski.
Kinoloonide neurotoksilise toime risk suureneb, kui neid kombineerida MSPVA-de, nitroimidasooli derivaatide ja metüülksantiinidega.
Kinoloonidel on antagonism nitrofuraani derivaatidega, seetõttu tuleks nende ravimite kombinatsioone vältida.
Esimese põlvkonna kinoloonid, tsiprofloksatsiin ja norfloksatsiin, võivad häirida kaudsete antikoagulantide metabolismi maksas, mis põhjustab protrombiiniaja pikenemist ja verejooksu riski. Samaaegsel kasutamisel võib osutuda vajalikuks antikoagulandi annuse kohandamine.
Fluorokinoloone tuleb ettevaatusega manustada samaaegselt ravimitega, mis pikendavad QT-intervalli, kuna suureneb risk südame rütmihäirete tekkeks.
Samaaegsel kasutamisel glükokortikoididega suureneb kõõluste rebenemise oht, eriti eakatel.
Tsiprofloksatsiini, norfloksatsiini ja pefloksatsiini kasutamisel koos uriini leelistavate ravimitega (süsinikanhüdraasi inhibiitorid, tsitraadid, naatriumvesinikkarbonaat) suureneb kristalluuria ja nefrotoksilise toime oht.
Samaaegsel kasutamisel aslotsilliini ja tsimetidiiniga aeglustub tubulaarsekretsiooni vähenemise tõttu fluorokinoloonide eliminatsioon ja nende kontsentratsioon veres suureneb.
Teave patsientidele
Suukaudselt manustatavad kinoloonipreparaadid tuleb sisse võtta koos klaasitäie veega. Võtke vähemalt 2 tundi enne või 6 tundi pärast antatsiidide ja raua-, tsingi-, vismutipreparaatide võtmist.
Järgige rangelt režiimi ja ravirežiime kogu ravikuuri jooksul, ärge jätke annust vahele ja võtke seda korrapäraste ajavahemike järel. Kui te unustate annuse võtmata, võtke see niipea kui võimalik; ärge võtke, kui on peaaegu aeg võtta järgmine annus; ärge kahekordistage annust. Säilitage ravi kestus.
Ärge kasutage aegunud ravimeid.
Raviperioodil järgige piisavat veerežiimi (1,2-1,5 l / päevas).
Ärge jätke end otsese päikesevalguse ja ultraviolettkiirguse kätte ravimite kasutamise ajal ja vähemalt 3 päeva pärast ravi lõppu.
Konsulteerige oma arstiga, kui mõne päeva jooksul paranemist ei toimu või kui ilmnevad uued sümptomid. Kui kõõlustes tekib valu, puhake kahjustatud liiges ja konsulteerige arstiga.
Tabel. Kinoloonide/fluorokinoloonide rühma preparaadid.
Peamised omadused ja rakenduse omadused
| KÕRTS | Lekform LS | F (sees), % |
T ½, h* | Annustamisrežiim | Narkootikumide omadused |
|---|---|---|---|---|---|
| I põlvkonna kinoloonid (fluoreerimata) | |||||
| Nalidiksiinhape | Caps. 0,5 g Tab. 0,5 g |
96 | 1-2,5 | sees Täiskasvanud: 0,5-1,0 g iga 6 tunni järel Üle 3 kuu vanused lapsed: 55 mg/kg päevas, jagatuna 4 annuseks |
Aktiivne ainult gramnegatiivsete bakterite vastu. Seda ei kasutata ägeda püelonefriidi korral madala kontsentratsiooni tõttu neerukoes. Kui ravimit määratakse kauemaks kui 2 nädalat, tuleb neerude, maksa ja verepildi kontrollimiseks annust 2 korda vähendada. |
| Oksoliinhape (oksoliinhape). | Tab. 0,25 g | ND | 6-7 | sees Täiskasvanud: 0,5-0,75 g iga 12 tunni järel Üle 2-aastased lapsed: 0,25 g iga 12 tunni järel |
- muutuv imendumine seedetraktis; - pikem T ½; - halvemini talutav |
| Pipemiidhape (pipemiidhape). | Caps. 0,2 g; 0,4 g Tab. 0,4 g |
80-90 | 3-4 | sees Täiskasvanud: 0,4 g iga 12 tunni järel Üle 1-aastased lapsed: 15 mg/kg/päevas, jagatuna kaheks annuseks |
Erinevused nalidiksiinhappest: - laiem valik; - pikem T ½ |
| Kinoloonid II–IV põlvkond (fluorokinoloonid) | |||||
| Tsiprofloksatsiin | Tab. 0,25 g; 0,5 g; 0,75 g; 0,1 g Lahendus inf. 0,1 ja 0,2 g viaali kohta. 50 ml ja 100 ml konts. d/inf. 0,1 g amp. 10 ml Silm/kõrv kork. 0,3% silma. salv 0,3% |
70-80 | 4-6 | sees Täiskasvanud: 0,25-0,75 g iga 12 tunni järel; 3 päeva jooksul; ägeda gonorröaga - 0,5 g üks kord I/V Täiskasvanud: 0,4-0,6 g iga 12 tunni järel kohapeal Silm. kork. tilgutada 1-2 tilka. kahjustatud silma iga 4 tunni järel, rasketel juhtudel - iga tund kuni paranemiseni |
Kõige aktiivsem fluorokinoloon enamiku gramnegatiivsete bakterite vastu Ületab aktiivsuse poolest teisi fluorokinoloone P.aeruginosa Seda kasutatakse ravimresistentsete tuberkuloosivormide kombineeritud ravis. |
| Ofloksatsiin | Tab. 0,1 g; 0,2 g Lahendus inf. 2 mg/ml viaalis. Silm/kõrv kork. 0,3% Silm. salvi 0,3 % |
95-100 | 4,5-7 | sees ägeda põiepõletikuga naistel - 0,1 g iga 12 tunni järel 3 päeva jooksul; ägeda gonorröaga - 0,4 g üks kord I/V Täiskasvanud: 0,2-0,4 g päevas 1-2 süstina Manustatakse aeglase infusioonina 1 tunni jooksul kohapeal Kõrv. kork. tilgutada 2-3 tilka. kahjustatud kõrva 4-6 korda päevas, rasketel juhtudel - iga 2-3 tunni järel, vähendades järk-järgult, kui see paraneb Silm. salvi kantakse kahjustatud silma alumisele silmalaule 3-5 korda päevas |
Kõige aktiivsem teise põlvkonna fluorokinoloon klamüüdia ja pneumokokkide vastu. Sellel on väike mõju metüülksantiinide ja kaudsete antikoagulantide metabolismile. Kasutatakse kombineeritud ravi osana ravimiresistentsed tuberkuloosi vormid |
| Pefloksatsiin | Tab. 0,2 g; 0,4 g Lahendus d / sisse. 0,4 g amp. 5 ml Lahendus d / sisse. in / in 4 mg / ml viaalis. 100 ml |
95-100 | 8-13 | sees Täiskasvanud: 0,8 g esimesel annusel, seejärel 0,4 g iga 12 tunni järel; ägeda tsüstiidiga naistel ja ägeda gonorröaga - 0,8 g üks kord I/V Täiskasvanud: 0,8 g esimene süst, seejärel 0,4 g iga 12 tunni järel Manustatakse aeglase infusioonina 1 tunni jooksul |
Veidi vähem aktiivne in vitro tsiprofloksatsiin, ofloksatsiin, levofloksatsiin. Paremini kui teised fluorokinoloonid tungivad läbi BBB. Moodustab aktiivse metaboliidi - norfloksatsiini |
| Norfloksatsiin | Tab. 0,2 g; 0,4 g; 0,8 g Silm/kõrv kork. 0,3% viaalis. 5 ml |
30-70 | 3-4 | sees Täiskasvanud: 0,2-0,4 g iga 12 tunni järel; ägeda põiepõletikuga naistel - 0,4 g iga 12 tunni järel 3 päeva jooksul; ägeda gonorröaga - 0,8 g üks kord kohapeal Silm. kork. tilgutada 1-2 tilka. kahjustatud silma iga 4 tunni järel, rasketel juhtudel - iga tund kuni paranemiseni. Kõrv. kork. tilgutada 2-3 tilka. kahjustatud kõrva 4-6 korda päevas, rasketel juhtudel - iga 2-3 tunni järel, vähendades järk-järgult, kui see paraneb |
Süsteemselt kasutatakse ainult kuseteede infektsioonide, prostatiidi, gonorröa ja sooleinfektsioonide (shigelloosi) raviks. Lokaalselt - silmade ja väliskõrva infektsioonide korral |
| Lomefloksatsiin | Tab. 0,4 g Silm. kork. 0,3% viaalis. 5 ml |
95-100 | 7-8 | sees Täiskasvanud: 0,4-0,8 g päevas 1-2 annusena kohapeal Silm. kork. tilgutada 1-2 tilka. kahjustatud silma iga 4 tunni järel, rasketel juhtudel - iga tund kuni paranemiseni |
Mitteaktiivne pneumokoki, klamüüdia, mükoplasmade vastu. Seda kasutatakse ravimiresistentsete tuberkuloosivormide kombineeritud ravi osana. See põhjustab sagedamini kui teised fluorokinoloonid fotodermatiiti. Ei interakteeru metüülksantiinide ja kaudsete antikoagulantidega |
| Sparfloksatsiin | Tab. 0,2 g | 60 | 18-20 | sees Täiskasvanud: esimesel päeval 0,4-0,2 g ühe annusena, järgmistel päevadel 0,1-0,2 g 1 kord päevas |
Toimespekter on sarnane levofloksatsiiniga. Väga aktiivne mükobakterite vastu. Ületab toime kestuse poolest teisi fluorokinoloone. See põhjustab sagedamini kui teised fluorokinoloonid fotodermatiiti. Ei interakteeru metüülksantiinidega. |
| Levofloksatsiin | Tab. 0,25 g; 0,5 g Lahendus inf. 5 mg/ml viaalis. peal 100 ml |
99 | 6-8 | sees Täiskasvanud: 0,25-0,5 g iga 12-24 tunni järel; ägeda sinusiidi korral - 0,5 g 1 kord päevas; kopsupõletiku ja raskete infektsioonidega - 0,5 g iga 12 tunni järel I/V Täiskasvanud: 0,25-0,5 g iga 12-24 tunni järel, raskete vormide korral 0,5 g iga 12 tunni järel Manustatakse aeglase infusioonina 1 tunni jooksul |
Ofloksatsiini vasakukäeline isomeer. Kaks korda aktiivsem in vitro kui ofloksatsiin, sealhulgas grampositiivsete bakterite, klamüüdia, mükoplasmade ja mükobakterite vastu. Parem talutav kui ofloksatsiin |
| Moksifloksatsiin | Tab. 0,4 g | 90 | 12 | sees Täiskasvanud: 0,4 g üks kord päeva kohta |
Ületab pneumokokkide, sealhulgas multiresistentsete aktiivsuse poolest teisi fluorokinoloone; klamüüdia, mükoplasmad, anaeroobid. Ei interakteeru metüülksantiinidega |
* Normaalse neerufunktsiooniga