रोजमर्रा की जिंदगी में "गले के रोग" शब्द का अर्थ अक्सर ग्रसनी के ईएनटी रोग (पाचन और श्वसन प्रणालीरिपोर्टिंग नाक का छेद, मौखिक गुहा और स्वरयंत्र)।
जैसा कि अन्य अंगों के मामले में, गले के रोग एक संक्रमण (वायरल, बैक्टीरियल या फंगल) का परिणाम हो सकते हैं - दोनों तीव्र और पुरानी, विभिन्न चोटें, हानिकारक बाहरी प्रभाव (कास्टिक और विषाक्त पदार्थ, धूल, तंबाकू का धुआं)।
वर्गीकरण
गले के ईएनटी रोगों को तीव्र सूजन, पुरानी सूजन और उनकी जटिलताओं में विभाजित किया जा सकता है।स्वरयंत्र और गले के रोगों में तालु और ग्रसनी टॉन्सिल की अतिवृद्धि, विदेशी शरीर, घाव और ग्रसनी की जलन भी शामिल है। आइए उन पर अलग से और अधिक विस्तार से विचार करें।
लक्षण
ग्रसनी की तीव्र सूजन संबंधी बीमारियां
इस समूह में तीव्र ग्रसनीशोथ और विभिन्न टॉन्सिलिटिस शामिल हैं, लगभग सबसे अधिक बार-बार होने वाली बीमारियाँबच्चों में गला

तीव्र फ़ैरिंज़ाइटिस - अति सूजनग्रसनी की श्लेष्मा झिल्ली, जो सूक्ष्मजीवों या हानिकारक पर्यावरणीय कारकों जैसे धूम्रपान, शराब आदि के संपर्क में आने के कारण विकसित होती है।
इस बीमारी के साथ, रोगी को अक्सर जलन, सूखापन, गले में खराश, घुटन, संवेदनाओं की शिकायत होती है, जिसे "गले में गांठ" के रूप में वर्णित किया जाता है। तापमान आमतौर पर या तो दर्द होता है।
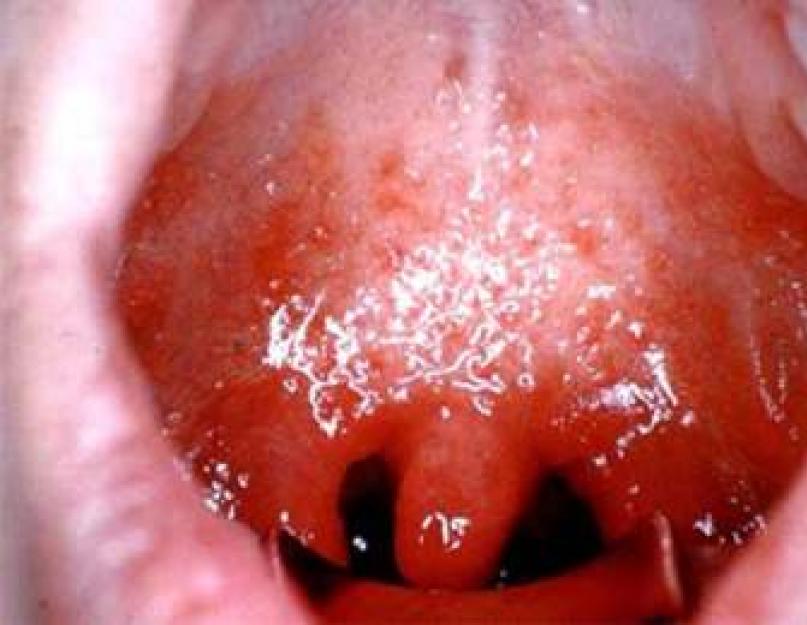
एनजाइना एक सामान्य तीव्र संक्रामक-एलर्जी रोग है जो तब विकसित होता है जब ग्रसनी वलय का लिम्फोइड ऊतक प्रभावित होता है। सबसे आम कारण समूह ए बीटा-हेमोलिटिक स्ट्रेप्टोकोकस है।
एनजाइना के सामान्य रूप हैं (कैटरल, कूपिक और लैकुनार), असामान्य रूप, साथ ही कुछ संक्रामक रोगों और रक्त रोगों में विशिष्ट टॉन्सिलिटिस।

- अधिकांश सौम्य रूप, दर्द और गले में खराश, "कोमा" की भावना, निगलने पर मामूली दर्द और तापमान में मामूली वृद्धि की विशेषता है।
कूपिक एनजाइना- कान तक पहुंचने वाले गंभीर दर्द, सिरदर्द, कमजोरी, कभी-कभी उल्टी, घुटन के साथ यह अधिक गंभीर होता है। तापमान 39 डिग्री सेल्सियस तक बढ़ सकता है।
लैकुनर - केले के रूपों में सबसे भारी। सभी टॉन्सिल लेपित होते हैं, अंतराल एक पीले-सफेद कोटिंग से भरे होते हैं, और "गले में कोमा" की भावना सहित निगलने, बुखार और नशा के लक्षणों में दर्द भी होता है।
विभिन्न संक्रामक रोगों के साथ, एनजाइना भी मुख्य प्रक्रिया के घटकों में से एक के रूप में विकसित हो सकती है।
एनजाइना की घटना के साथ होता है:
- डिप्थीरिया (तब टॉन्सिल घने सफेद-ग्रे कोटिंग के साथ कवर होते हैं, क्रुप का विकास - घुटन संभव है);
- लोहित ज्बर;
- खसरा;
- एग्रानुलोसाइटोसिस;
- ल्यूकेमिया;
- हर्पेटिक गले में खराश (टॉन्सिल और एकतरफा नेत्रश्लेष्मलाशोथ पर छोटे पुटिकाओं के साथ)।
शायद एक फंगल संक्रमण का परिग्रहण।
एनजाइना का एक अलग रूप है सिमानोव्स्की-प्लॉट-विन्सेंट का एनजाइना. यह एक धुरी के आकार के जीवाणु और मौखिक स्पाइरोचेट के सहजीवन के कारण होता है, जिससे एक हरे रंग की कोटिंग का विकास होता है, गले में "कोमा" की भावना, सड़ा हुआ सांस और तेज बुखार होता है।

एनजाइना पेराटोन्सिलिटिस, पैरा- और रेट्रोफेरीन्जियल फोड़े जैसी जटिलताओं के साथ हो सकता है।
Paratonsillitis पेरी-बादाम ऊतक की सूजन है, जो 39-40 डिग्री सेल्सियस तक तापमान में तेज वृद्धि में प्रकट होता है, बहुत अधिक होने के कारण लार खाने और निगलने में असमर्थता गंभीर दर्द, "गले में कोमा", घुटन; ट्रिस्मस भी विशेषता है - एक लक्षण जिसमें एक व्यक्ति चबाने वाली मांसपेशियों की टॉनिक ऐंठन के कारण अपना मुंह पूरी तरह से नहीं खोल सकता है। टॉन्सिल के प्रक्षेपण में मौखिक गुहा में एक बड़ा उभार प्रकट होता है।
एक पैराफेरीन्जियल फोड़ा पैराफेरीन्जियल ऊतक का दमन है, और एक रेफरीन्जियल फोड़ा एक ग्रसनी फोड़ा है। उनके लक्षण कई मायनों में पैराटॉन्सिलिटिस (विशेषता उभार को छोड़कर) के समान हैं, एक ईएनटी डॉक्टर द्वारा विभेदक निदान किया जाना चाहिए।
टॉन्सिल की अतिवृद्धि
यह शब्द लिम्फैडेनोइड ऊतक के विकास को संदर्भित करता है। सबसे अधिक बार, हाइपरट्रॉफिक प्रक्रियाएं तालु और ग्रसनी टॉन्सिल में होती हैं।
बढ़े हुए ऊतक सांस लेना मुश्किल बना सकते हैं, घुटन पैदा कर सकते हैं, डिक्शन को बाधित कर सकते हैं, भोजन का सेवन कर सकते हैं, गले में "कोमा" की भावना पैदा कर सकते हैं।
इस रोग से ग्रस्त बच्चों को अच्छी नींद नहीं आती, रात में खांसी आती है, कुछ को इसके कारण न्यूरोसाइकिएट्रिक विकार हो सकते हैं।
ग्रसनी की पुरानी सूजन संबंधी बीमारियां
वे सम्मिलित करते हैं जीर्ण रूपग्रसनीशोथ और टॉन्सिलिटिस।
जीर्ण ग्रसनीशोथ- ग्रसनी श्लेष्म की सूजन - अपर्याप्त होने के कारण होती है प्रभावी उपचार तीव्र रूप. कैटरल, हाइपरट्रॉफिक (पार्श्व और दानेदार) और एट्रोफिक रूप हैं।

मरीजों को गले में खराश, खुजली, गुदगुदी, "गांठ", घुटन, महसूस होने की शिकायत होती है विदेशी शरीर, कान बिछाना।
तापमान नहीं बढ़ सकता है। अक्सर उन्हें कुछ निगलने के लिए एक घूंट पानी की जरूरत होती है।
क्रोनिक टॉन्सिलिटिस- टॉन्सिल की सूजन के रूप में स्थानीय अभिव्यक्तियों के साथ लगातार संक्रामक-एलर्जी रोग। ज्यादातर अक्सर दूसरे की जटिलता के रूप में होता है संक्रामक प्रक्रियाएं(जैसे एनजाइना और क्षरण)।
सरल रूप को लगातार (1-2 बार एक वर्ष) टॉन्सिलिटिस की इसी शिकायतों के साथ विशेषता है: दर्द, "गले में गांठ", खांसी, बुखार।
विषाक्त-एलर्जी रूप में, टॉन्सिलिटिस में नशा और एलर्जी के लक्षण जोड़े जाते हैं, संबंधित रोग अक्सर पाए जाते हैं, जैसे कि गठिया, ग्लोमेरुलोनेफ्राइटिस, पॉलीआर्थराइटिस, एंडोकार्डिटिस और अन्य।
विदेशी शरीर, घाव और गले की जलन
खाने के दौरान बात करने या हंसने के साथ-साथ खेल के दौरान बच्चों में विदेशी शरीर अक्सर गले में प्रवेश करते हैं। कभी-कभी बुजुर्गों में विदेशी शरीर डेन्चर होते हैं। मरीजों को गले में गांठ, दर्द और सांस लेने और निगलने में कठिनाई की शिकायत होती है।

गले के घाव बाहरी और आंतरिक, मर्मज्ञ और गैर-मर्मज्ञ, पृथक और संयुक्त, अंधे और के माध्यम से होते हैं।
लक्षण अक्सर रक्तस्राव, श्वसन विकार, भाषण, "कोमा" के कारण निगलने में कठिनाई, घुटन, गंभीर दर्द सिंड्रोम होते हैं।
जलन गले की दीवार के थर्मल और रासायनिक घावों के साथ विकसित हो सकती है। थर्मल जलता हैअधिक बार तापमान के संपर्क में आने का कारण बनता है - गर्म भोजन और पेय का प्रवेश, कम अक्सर - गर्म हवा या भाप।
हाइड्रोक्लोरिक, एसिटिक, नाइट्रिक एसिड, कास्टिक सोडा या पोटेशियम के संपर्क में आने पर रासायनिक जलन होती है।
जलन तीन डिग्री की हो सकती है - पहले से, सबसे आसान, श्लेष्म झिल्ली के लाल होने के साथ, तीसरे तक - गहरी ऊतक परतों के परिगलन के साथ।
जलन अक्सर दर्द, लार, सामान्य नशा के साथ होती है। कई जटिलताओं के कारण, गले में जलन एक जानलेवा स्थिति है।
इलाज
तीव्र ग्रसनीशोथ का उपचार आमतौर पर एक आउट पेशेंट के आधार पर किया जाता है, यह एक सामान्य चिकित्सक या ईएनटी डॉक्टर द्वारा निर्धारित किया जाता है। इसमें एंटीसेप्टिक्स (क्लोरोफिलिप्ट, कैमोमाइल इन्फ्यूजन), एरोसोल (पॉलीडेक्स), डिसेन्सिटाइजिंग और इम्यूनोस्टिम्युलेटिंग ड्रग्स के साथ रिंसिंग शामिल है। एंटीबायोटिक्स शायद ही कभी निर्धारित किए जाते हैं।

बनल टॉन्सिलिटिस का इलाज आमतौर पर एक ईएनटी डॉक्टर द्वारा, गंभीर मामलों में - एक अस्पताल में एक आउट पेशेंट के आधार पर किया जाता है।
पेनिसिलिन समूह से एंटीबायोटिक्स, एंटीहिस्टामाइन (tavegit, telfast), बायोपार्क्स इनहेलेशन, रिन्स और गैर-स्टेरायडल विरोधी भड़काऊ दवाएं निर्धारित हैं।
इलाज संक्रामक रोगऔर एनजाइना के लक्षणों के साथ रक्त रोग ईएनटी द्वारा नहीं किया जाना चाहिए, लेकिन उचित अस्पतालों में एक संक्रामक रोग विशेषज्ञ या हेमेटोलॉजिस्ट द्वारा किया जाना चाहिए।
याद रखना महत्वपूर्ण है! डिप्थीरिया का कोई भी संदेह परीक्षा और संभवतः अस्पताल में भर्ती होने का एक निर्विवाद संकेत है, क्योंकि डिप्थीरिया एक बहुत ही खतरनाक बीमारी है।
सिमानोव्स्की-प्लॉट-विन्सेंट के एनजाइना के साथ, पेनिसिलिन की तैयारी के साथ एंटीबायोटिक थेरेपी, रिस्टोरेटिव और विटामिन थेरेपी की जाती है; मौखिक गुहा को साफ करें और टॉन्सिल को नेक्रोटिक फॉसी से साफ करें।

पैराटॉन्सिलिटिस और अन्य फोड़े के प्रबंधन में एंटीबायोटिक थेरेपी और अनिवार्य शामिल हैं शल्य चिकित्सा संबंधी व्यवधान purulent foci के पुनर्वास के लिए।
हानिकारक कारकों (शराब, धूम्रपान), साँस लेना, कॉलरगोल के साथ गले की चिकनाई (ईएनटी डॉक्टर द्वारा प्रदर्शन), एंटीसेप्टिक्स (हेक्सालिसिस, ग्रसनीशोथ) के साथ कारमेल के पुनरुत्थान के बहिष्करण के साथ क्रोनिक ग्रसनीशोथ का इलाज एक आउट पेशेंट के आधार पर किया जाता है। पुरानी ग्रसनीशोथ के उपचार में, रूढ़िवादी और शल्य चिकित्सा दोनों तरीकों का उपयोग किया जाता है।पहले लोगों में टॉन्सिल की कमी (10-15 प्रक्रियाएं) को धोना, आयोडिनॉल या कॉलरगोल के साथ उनकी सतह को चिकनाई करना, कुल्ला करना और फिजियोथेरेपी प्रक्रियाएं (यूएचएफ या माइक्रोवेव थेरेपी) शामिल हैं।
प्रति सर्जिकल तरीकेतोंसिल्लेक्टोमी कहा जाता है। एक समान, लेकिन कम कट्टरपंथी विधि - टॉन्सिलो - या एडेनोटॉमी, क्रमशः तालु और भाषाई टॉन्सिल की अतिवृद्धि का इलाज करती है।

ईएनटी डॉक्टर द्वारा विशेष संदंश या लूप का उपयोग करके विदेशी निकायों को हटा दिया जाता है। चिमटी से बाहरी वस्तु को स्वयं न निकालें, क्योंकि आप इस प्रक्रिया को बढ़ा सकते हैं और दम घुटने का कारण बन सकते हैं।
यदि उपलब्ध हो तो ईएनटी विशेषज्ञ द्वारा घावों का सर्जिकल उपचार भी किया जाता है। आवश्यक उपकरणऔर उपकरण, अक्सर एक अस्पताल सेटिंग में।
गले की जलन का उपचार एक कठिन और बहु-चरणीय प्रक्रिया है, जिसमें ईएनटी और अन्य विशेषज्ञ दोनों शामिल होते हैं। प्रारंभ में, सभी गतिविधियाँ आमतौर पर रोगी के जीवन को बचाने के उद्देश्य से होती हैं, फिर - आसंजनों के गठन को रोकने के लिए।
तीव्र अवधि में, एंटी-शॉक और डिटॉक्सिफिकेशन उपाय किए जाते हैं, श्वसन संबंधी विकार, हेमोस्टेसिस और एंटीबायोटिक थेरेपी के खिलाफ लड़ाई की जाती है।
दूरस्थ काल में, सबसे बार-बार प्रक्रियाबोगीनेज है - इसकी प्रत्यक्षता को बहाल करने के लिए गले के लुमेन का विस्तार।
निवारण
गले के रोग विविध हैं, इसलिए उनकी रोकथाम भी अलग-अलग है। आपको दर्दनाक स्थितियों से बचना चाहिए, खाने-पीने की चीज़ों पर नज़र रखनी चाहिए और खाते समय बात नहीं करनी चाहिए।
समय पर होने वाली सभी तीव्र बीमारियों का इलाज करना भी आवश्यक है, किसी भी स्थिति में प्रक्रिया को अनुपचारित न छोड़ें।
उदाहरण के लिए, प्रतिरक्षा की मदद से प्राकृतिक प्रतिरक्षा की सक्रियता का भी सकारात्मक प्रभाव पड़ेगा।
यह वायरस से लड़ने में मदद करता है और जीवाण्विक संक्रमणकेवल दो दिनों में, यह प्रतिरक्षा प्रणाली को सक्रिय करने में मदद करता है और शरीर से विषाक्त पदार्थों को निकालता है, पुनर्वास के समय को कम करता है।
तीव्र सूजन संबंधी बीमारियांग्रसनी और स्वरयंत्र
ग्रसनी की तीव्र सूजन नासॉफिरिन्क्स की तीव्र सूजनप्रति रेखा।मरीजों की मुख्य शिकायतें हैं असहजतानासॉफिरिन्क्स में - जलन, झुनझुनी, सूखापन, अक्सर श्लेष्म स्राव का संचय; सिरदर्द पश्चकपाल क्षेत्र में स्थानीयकृत। बच्चों को अक्सर सांस लेने में तकलीफ और नाक से आवाज आने की समस्या होती है। श्रवण नलियों के मुंह के क्षेत्र में प्रक्रिया के प्रमुख स्थानीयकरण के साथ, कानों में दर्द होता है, ध्वनि चालन के प्रकार के अनुसार सुनवाई हानि होती है। वयस्कों में, यह रोग सामान्य स्थिति में तेज गिरावट के बिना होता है, और बच्चों में तापमान की प्रतिक्रिया महत्वपूर्ण होती है, विशेष रूप से, ऐसे मामलों में जहां सूजन स्वरयंत्र और श्वासनली में फैलती है। बढ़े हुए और दर्दनाक ग्रीवा और पश्चकपाल लिम्फ नोड्स। क्रमानुसार रोग का निदानडिप्थीरिया नासॉफिरिन्जाइटिस के साथ किया जाना चाहिए (डिप्थीरिया के साथ, गंदे ग्रे छापे आमतौर पर देखे जाते हैं; नासॉफरीनक्स से एक स्मीयर की परीक्षा आमतौर पर आपको डिप्थीरिया घाव की प्रकृति को स्पष्ट रूप से स्थापित करने की अनुमति देती है); एक जन्मजात सिफिलिटिक और गोनोकोकल प्रक्रिया के साथ (यहाँ अन्य लक्षण सामने आते हैं - गोनोरियाल नेत्रश्लेष्मलाशोथ, लूज़ के साथ - हेपेटोसप्लेनोमेगाली, विशेषता त्वचा परिवर्तन); स्पैनॉइड साइनस और एथमॉइड भूलभुलैया की कोशिकाओं के रोगों के साथ (यहां, एक्स-रे परीक्षा सही निदान स्थापित करने में मदद करती है)। इलाज।नाक के प्रत्येक आधे हिस्से में 2% (बच्चों के लिए) और 5% (वयस्कों के लिए) दिन में 3 बार प्रोटारगोल या कॉलरगोल का घोल डाला जाता है; गंभीर सूजन के साथ, सिल्वर नाइट्रेट का 0.25% घोल नाक गुहा में डाला जाता है, और फिर वैसोकॉन्स्ट्रिक्टर ड्रॉप्स। सामान्य विरोधी भड़काऊ और जीवाणुरोधी उपचार करना केवल एक स्पष्ट तापमान प्रतिक्रिया और जटिलताओं के विकास के साथ उचित है। मल्टीविटामिन, फिजियोथेरेपी की नियुक्ति - पैरों के तलवों पर क्वार्ट्ज, नाक क्षेत्र पर यूएचएफ दिखाया गया है।
ऑरोफरीनक्स (ग्रसनीशोथ) की तीव्र सूजन क्लिनिक. तीव्र ग्रसनीशोथ में, ज्यादातर रोगी गले में सूखापन, खराश और खराश की शिकायत करते हैं। निगलते समय दर्द कान तक विकीर्ण हो सकता है। ग्रसनीशोथ, हाइपरमिया और ऑरोफरीनक्स के श्लेष्म झिल्ली की सूजन के साथ, ग्रसनी के पीछे स्थित लिम्फोइड ग्रैन्यूल की वृद्धि और उज्ज्वल हाइपरमिया निर्धारित किया जाता है। तीव्र ग्रसनीशोथ के गंभीर रूप क्षेत्रीय लिम्फ नोड्स में वृद्धि के साथ होते हैं, बच्चों में, कुछ मामलों में, तापमान प्रतिक्रिया। प्रक्रिया दोनों ऊपर की ओर फैल सकती है (नासॉफिरिन्क्स, श्रवण नलियों के मुंह को शामिल करते हुए) और नीचे की ओर (स्वरयंत्र और श्वासनली के श्लेष्म झिल्ली पर)। जीर्ण रूपों में संक्रमण आमतौर पर एक रोगजनक कारक (व्यावसायिक खतरे, पुरानी दैहिक विकृति) के लिए चल रहे जोखिम के कारण होता है। क्रमानुसार रोग का निदानबच्चों में, यह सूजाक ग्रसनीशोथ, सिफिलिटिक घावों के साथ किया जाता है। वयस्कों में, ग्रसनीशोथ (इसकी गैर-संक्रामक उत्पत्ति के मामले में) को पुरानी दैहिक विकृति के प्रकटीकरण के रूप में माना जाना चाहिए, मुख्य रूप से जठरांत्र संबंधी मार्ग की एक बीमारी (चूंकि ग्रसनी एक प्रकार का "दर्पण" है जो समस्याओं को दर्शाता है नीचे स्थित अंगों में)। इलाजपरेशान करने वाले भोजन के बहिष्करण में, गर्म क्षारीय और जीवाणुरोधी समाधानों के इनहेलेशन और स्प्रे का उपयोग, शरीर की सामान्य प्रतिक्रिया के साथ, पेरासिटामोल की नियुक्ति का संकेत दिया जाता है, साथ ही साथ विटामिन सी से भरपूर तरल पदार्थों का सेवन भी किया जाता है। एडिमा, एंटीहिस्टामाइन की नियुक्ति का संकेत दिया गया है।
एनजाइना
चिकित्सकों के बीच, एनजाइना के सभी उपलब्ध रूपों को वल्गर (बैनल) और एटिपिकल में उप-विभाजित करने की प्रथा है।
वल्गर (बैनल) टॉन्सिलिटिस वल्गर (बैनल) टॉन्सिलिटिस को मुख्य रूप से ग्रसनीशोथ के संकेतों द्वारा पहचाना जाता है। एनजाइना वल्गरिस के लिए, चार सामान्य लक्षण हैं: 1) शरीर के सामान्य नशा के गंभीर लक्षण; 2) पैलेटिन टॉन्सिल में पैथोलॉजिकल परिवर्तन; 3) प्रक्रिया की अवधि 7 दिनों से अधिक नहीं है; 4) एटियलजि में प्राथमिक कारक के रूप में जीवाणु या वायरल संक्रमण। कई रूप हैं: प्रतिश्यायी एनजाइनातीव्रता से शुरू होता है, निगलने पर जलन, पसीना, हल्का दर्द होता है। जांच करने पर, टॉन्सिल के ऊतक के फैलाना हाइपरमिया, तालु के मेहराब के किनारों का पता चलता है, टॉन्सिल आकार में बढ़े हुए होते हैं, कभी-कभी म्यूकोप्यूरुलेंट एक्सयूडेट की एक फिल्म के साथ कवर होते हैं। जीभ सूखी, परतदार । क्षेत्रीय लिम्फ नोड्स मध्यम रूप से बढ़े हुए हैं। कूपिक एनजाइनाआमतौर पर तीव्र रूप से शुरू होता है - शरीर के तापमान में 38-39 0 सी की वृद्धि के साथ, गले में तेज दर्द, निगलने से बढ़ जाता है, नशा के सामान्य लक्षण अधिक स्पष्ट होते हैं - सिरदर्द, कभी-कभी पीठ दर्द, बुखार, ठंड लगना, सामान्य कमजोरी। रक्त में, भड़काऊ परिवर्तन - 12-15 हजार तक न्युट्रोफिलिया, बाईं ओर मध्यम स्टैब शिफ्ट, ईोसिनोफिलिया, ईएसआर 30-40 मिमी / एच तक पहुंचता है। क्षेत्रीय लिम्फ नोड्स बढ़े हुए और दर्दनाक हैं। ग्रसनीशोथ के साथ - फैलाना हाइपरमिया और नरम तालू और मेहराब की घुसपैठ, पैलेटिन टॉन्सिल का इज़ाफ़ा और हाइपरमिया, उनकी सतह पर कई उत्सव के रोम निर्धारित होते हैं, आमतौर पर रोग की शुरुआत से 2-3 दिन खुलते हैं। लैकुनर एनजाइनाअधिक कठिन चलता है। जब पैलेटिन टॉन्सिल की हाइपरेमिक सतह पर देखा जाता है, तो पीले-सफेद सजीले टुकड़े देखे जाते हैं, आसानी से एक स्पैटुला, द्विपक्षीय स्थानीयकरण के साथ हटा दिए जाते हैं। नशे की घटनाएं अधिक स्पष्ट हैं। फाइब्रिनस (फाइब्रिनस-झिल्लीदार) एनजाइनापिछले दो गले में खराश का एक रूप है और तब विकसित होता है जब फटने वाले रोमकूप या तंतुमय जमाव एक फिल्म बनाते हैं। यहां एक डिप्थीरिटिक घाव (एक स्मीयर के बैक्टीरियोलॉजिकल परीक्षा के आंकड़ों के आधार पर) के साथ एक विभेदक निदान करना आवश्यक है। इलाज।एनजाइना के तर्कसंगत उपचार के आधार में एक बख्शते आहार, स्थानीय और का अनुपालन होता है सामान्य चिकित्सा. पहले दिनों में, बिस्तर पर आराम की आवश्यकता होती है, अलग-अलग व्यंजन, देखभाल की वस्तुओं का आवंटन; संक्रामक रोग विभाग में अस्पताल में भर्ती केवल रोग के गंभीर और नैदानिक रूप से अस्पष्ट मामलों में आवश्यक है। भोजन नरम, जलन रहित, पौष्टिक होना चाहिए, खूब पानी पीने से विषहरण में मदद मिलेगी। दवाओं को निर्धारित करते समय, एक व्यापक दृष्टिकोण की आवश्यकता होती है। उपचार का आधार एंटीबायोटिक थेरेपी है (एंटीबायोटिक दवाओं को वरीयता दी जाती है एक विस्तृत श्रृंखलाक्रियाएँ - अर्ध-सिंथेटिक पेनिसिलिन, मैक्रोलाइड्स, सेफलोस्पोरिन), 5 दिनों का कोर्स। एंटीथिस्टेमाइंस की नियुक्ति एडिमा को रोकने में मदद करेगी, जो मूल रूप से दर्द को भड़काती है। गंभीर नशा के साथ, हृदय और श्वसन तंत्र की स्थिति की निगरानी करना आवश्यक है। स्थानीय उपचार के संदर्भ में, उन दवाओं का उपयोग करने की सलाह दी जाती है जिनमें स्थानीय विरोधी भड़काऊ, एनाल्जेसिक और एंटीसेप्टिक प्रभाव होता है (सेप्टोलेट, स्ट्रेप्सिल्स, नियो-एंजिन)। जटिल प्रभाव वाली दवाओं (ओकेआई, टेक्सेटिडाइन) से कुल्ला करना भी अत्यधिक प्रभावी होता है। कफनाशक एनजाइना (इंट्राटोनसिलर फोड़ा) अपेक्षाकृत दुर्लभ है, आमतौर पर टॉन्सिल क्षेत्र के शुद्ध संलयन के परिणामस्वरूप; यह घाव आमतौर पर एकतरफा होता है। इस मामले में, टॉन्सिल हाइपरेमिक है, बढ़े हुए हैं, इसकी सतह तनावपूर्ण है, पैल्पेशन दर्दनाक है। छोटे इंट्राटॉन्सिलर फोड़े आमतौर पर अनायास खुलते हैं और स्पर्शोन्मुख हो सकते हैं, लेकिन यह मुख्य रूप से तब होता है जब एक फोड़ा मौखिक गुहा में टूट जाता है, जब इसे पैराटॉन्सिलर ऊतक में खाली कर दिया जाता है, तो एक पेरिटोनसिलर फोड़ा क्लिनिक विकसित होता है। उपचार में फोड़ा का एक विस्तृत उद्घाटन होता है, पुनरावृत्ति के लिए संकेतित टॉन्सिल्लेक्टोमी के साथ। हर्पंगिना मुख्य रूप से बच्चों में विकसित होता है कम उम्र, अत्यधिक संक्रामक, और आमतौर पर हवाई बूंदों से फैलता है, कम अक्सर मल-मौखिक मार्ग से। एडेनोवायरस, इन्फ्लूएंजा वायरस, कॉक्ससेकी वायरस के कारण होता है। रोग तीव्र रूप से शुरू होता है, 38-40 0 सी तक बुखार के साथ, निगलने पर गले में खराश, सिरदर्द और मांसपेशियों में दर्द विकसित होता है, उल्टी और दस्त भी सामान्य नशा के लक्षण के रूप में असामान्य नहीं हैं। जब ग्रसनीशोथ - नरम तालू में हाइपरमिया फैलाना, ऑरोफरीन्जियल म्यूकोसा की पूरी सतह पर छोटे लाल रंग के पुटिका होते हैं जो 3-4 दिनों के बाद हल हो जाते हैं। एटिपिकल एनजाइना के लिए प्राथमिक रूप से लागू होता है सिमानोव्स्की-विन्सेंट का एनजाइना(प्रेरक एजेंट एक फ्यूसीफॉर्म बैसिलस और मौखिक गुहा का एक स्पाइरोचेट का सहजीवन है), यहां सही निदान करने का आधार स्मीयर की एक सूक्ष्मजीवविज्ञानी परीक्षा है। क्रमानुसार रोग का निदानइस तरह के टॉन्सिलिटिस को ग्रसनी के डिप्थीरिया, सभी चरणों के उपदंश, टॉन्सिल के तपेदिक घावों, हेमटोपोइएटिक अंगों के प्रणालीगत रोगों के साथ किया जाना चाहिए, जो टॉन्सिल के ट्यूमर के साथ टॉन्सिल में नेक्रोटिक द्रव्यमान के गठन के साथ होते हैं। नासॉफिरिन्जियल टॉन्सिल का एनजाइना(एक्यूट एडेनोओडाइटिस) मुख्य रूप से बच्चों में पाया जाता है, जो बचपन में इस टॉन्सिल के बढ़ने से जुड़ा होता है। कारक एजेंट या तो वायरस या सूक्ष्मजीव हो सकता है। तीव्र एडेनोओडाइटिस वाले बड़े बच्चों में, सामान्य स्थिति का थोड़ा उल्लंघन होता है, सबफ़ब्राइल स्थिति, पहला लक्षण नासोफरीनक्स में जलन है, और फिर रोग आगे बढ़ता है तीव्र राइनाइटिस, अर्थात। नाक से सांस लेने में कठिनाई, पानीदार, श्लेष्मा और बाद में नाक से शुद्ध स्राव होता है। कानों में दर्द होता है, अनुनासिकता होती है, कुछ मामलों में, तीव्र ओटिटिस मीडिया का जोड़ संभव है। ग्रसनीशोथ और पश्च राइनोस्कोपी के साथ, पीछे की ग्रसनी दीवार के श्लेष्म झिल्ली का एक उज्ज्वल हाइपरमिया होता है, जिसके साथ नासोफरीनक्स से म्यूकोप्यूरुलेंट डिस्चार्ज बहता है। नासॉफिरिन्जियल टॉन्सिल आकार में बढ़ जाता है, यह हाइपरेमिक है, इसकी सतह पर बिंदु या निरंतर छापे होते हैं। छोटे बच्चों में, तीव्र एडेनोओडाइटिस अचानक शरीर के तापमान में 40 0 सी तक की वृद्धि के साथ शुरू होता है, अक्सर नशा के गंभीर लक्षणों के साथ - उल्टी, ढीली मल, मेनिन्जेस की जलन के लक्षण। 1-2 दिनों के बाद, नाक से सांस लेने में कठिनाई होती है, नाक से स्राव होता है, क्षेत्रीय वृद्धि होती है लसीकापर्व. एडेनोओडाइटिस की जटिलताओं - प्रतिश्यायी या purulent मध्यकर्णशोथ, रेट्रोफरीन्जियल फोड़ा, क्षेत्रीय लिम्फ नोड्स का दमन। बच्चों में विभेदक निदान बचपन के संक्रामक रोगों के साथ किया जाता है, जिसमें नासॉफिरिन्जियल टॉन्सिल में सूजन का विकास संभव है। इलाज, सामान्य और स्थानीय, एनजाइना, तीव्र राइनाइटिस के समान सिद्धांतों के अनुसार किए जाते हैं। शैशवावस्था में, प्रत्येक भोजन से पहले वैसोकॉन्स्ट्रिक्टर नाक की बूंदों को निर्धारित करना आवश्यक है। निम्न लगातार एनजाइना हैं। साइड रिज को नुकसान- आमतौर पर तीव्र एडेनोओडाइटिस से जुड़ा होता है या टॉन्सिल्लेक्टोमी के बाद होता है। इस प्रकार के एनजाइना को कानों में जलन के साथ गले में दर्द की प्रक्रिया के विकास की शुरुआत में प्रकट होने की विशेषता है। पर ट्यूबल टॉन्सिल का एनजाइना(जो मुख्य रूप से ग्रसनी की तीव्र सूजन संबंधी बीमारियों में भी उल्लेख किया गया है) एक विशिष्ट लक्षण, गले में खराश के साथ-साथ कानों तक फैलना, भरे हुए कान हैं। पश्च राइनोस्कोपी के साथ सही निदान स्थापित करना आसान है। लिंगुअल टॉन्सिल का एनजाइनामुख्य रूप से मध्य और वृद्धावस्था में होता है, और यहाँ की विशेषता जीभ और उसके तालु को फैलाते समय दर्द होता है। लैरींगोस्कोपी द्वारा निदान किया जाता है। यहां यह याद रखना महत्वपूर्ण है कि गले में खराश की ऐसी दुर्जेय जटिलताओं को कभी-कभी देखा जाता है जैसे कि स्वरयंत्र की एडिमा और स्टेनोसिस, ग्लोसिटिस और मुंह के तल का कफ। एक सामान्य चिकित्सक के लिए, टॉन्सिलिटिस की स्थानीय जटिलताओं को सही ढंग से और समय पर पहचानना महत्वपूर्ण है, इसके लिए एक otorhinolaryngologist द्वारा परामर्श और उपचार की आवश्यकता होती है। यह सबसे पहले है paratonsillitis, जो क्रोनिक टॉन्सिलिटिस या टॉन्सिलिटिस के समाप्त होने के कुछ दिनों बाद विकसित होता है। प्रक्रिया अक्सर पूर्वकाल या पूर्वकाल में स्थानीयकृत होती है ऊपरी खंडपैलेटिन टॉन्सिल के कैप्सूल और पूर्वकाल पैलेटिन आर्क के ऊपरी भाग के बीच। इसका पश्च स्थानीयकरण टॉन्सिल और पश्च चाप के बीच होता है, निचला एक निचले ध्रुव और ग्रसनी की पार्श्व दीवार के बीच होता है, पार्श्व एक टॉन्सिल के मध्य भाग और ग्रसनी की पार्श्व दीवार के बीच होता है। क्लिनिक में विशिष्ट निगलने पर एकतरफा दर्द की उपस्थिति है, जो प्रक्रिया के विकास के साथ स्थायी हो जाती है और निगलने पर तेजी से बढ़ जाती है। ट्रिस्मस होता है - चबाने वाली मांसपेशियों का एक टॉनिक ऐंठन, भाषण अनुनासिक और अस्पष्ट हो जाता है। क्षेत्रीय ग्रीवा लिम्फैडेनाइटिस के परिणामस्वरूप, सिर को मोड़ने पर दर्द की प्रतिक्रिया होती है। एडेमेटस, घुसपैठ चरण से फोड़ा चरण तक पैराटोनिलिटिस का संक्रमण आमतौर पर तीसरे-चौथे दिन होता है। 4-5 वें दिन, फोड़ा का एक स्वतंत्र उद्घाटन हो सकता है - या तो मौखिक गुहा में या पैराफेरीन्जियल स्पेस में, जो एक गंभीर जटिलता के विकास की ओर जाता है - पैराफेरीन्जाइटिस। रोग की शुरुआत में, फोड़े की सफलता से पहले, ग्रसनीदर्शन फलाव के कारण ग्रसनी की विषमता को प्रकट करता है, सबसे अधिक बार सुप्रा-बादाम क्षेत्र, हाइपरमिया और इन ऊतकों की घुसपैठ। सबसे बड़े फलाव के क्षेत्र में, आप अक्सर पतले और पीले रंग की सूजन देख सकते हैं - मवाद की उभरती हुई सफलता का स्थान। अस्पष्ट मामलों में, डायग्नोस्टिक पंचर किया जाता है। विभेदक निदान डिप्थीरिया के साथ किया जाता है (हालांकि, ट्रिज्मस इस संक्रमण के लिए अनैच्छिक है और अक्सर छापे होते हैं) और स्कार्लेट ज्वर, जिसमें एक विशिष्ट दाने विकसित होता है, और एक विशिष्ट महामारी विज्ञान के इतिहास के संकेत भी होते हैं। ग्रसनी के ट्यूमर के घाव आमतौर पर बिना बुखार और गले में तेज दर्द के होते हैं। विसर्प के साथ, जो बिना बुखार और गंभीर गले में खराश के भी होता है। एरिसिपेलस के साथ, जो ट्रिस्मस के बिना भी आगे बढ़ता है, श्लेष्म झिल्ली की चमकदार पृष्ठभूमि के साथ श्लेष्म झिल्ली पर फैलाना हाइपरमिया और सूजन होती है, और एक बुलस रूप के साथ, नरम तालू पर बुलबुले निकलते हैं। पैराटोन्सिलिटिस का उपचारघुसपैठ और फोड़े के चरण में, सर्जिकल - फोड़े का खुलना, संकेतों के अनुसार इसका नियमित खाली होना - फोड़ा-टॉन्सिल्लेक्टोमी। प्युलुलेंट पैथोलॉजी के जटिल उपचार की योजना पहले दी गई है।
रेट्रोफरीन्जियल फोड़ायह आमतौर पर छोटे बच्चों में इस तथ्य के कारण होता है कि रेट्रोफरीन्जियल (रेट्रोफरीन्जियल) स्थान लिम्फ नोड्स के साथ ढीले संयोजी ऊतक से भरा होता है जो बचपन में सबसे अधिक स्पष्ट होता है। 4-5 वर्षों के बाद, ये लिम्फ नोड्स कम हो जाते हैं। लक्षण- निगलते समय दर्द, हालांकि, पैराटॉन्सिलर फोड़ा के समान डिग्री तक नहीं पहुंचता है। छोटे बच्चों में, ये दर्द गंभीर चिंता, आंसूपन, चीखना, नींद में खलल आदि का कारण बनते हैं। छोटे रोगी स्तनपान करने से मना करते हैं, खांसी करते हैं, नाक से दूध उगलते हैं, जो बहुत जल्द कुपोषण की ओर ले जाता है। आगे के लक्षण जीव की प्रतिक्रियाशीलता और फोड़े के स्थान पर निर्भर करते हैं। जब यह नासॉफरीनक्स में स्थित होता है, तो श्वसन संबंधी विकार सामने आते हैं, सायनोसिस प्रकट होता है, श्वसन प्रत्यावर्तन होता है छाती, आवाज नाक के स्वर पर ले जाती है। रेट्रोपेरिन्जियल फोड़ा की कम स्थिति के साथ, स्वरयंत्र के प्रवेश द्वार की संकीर्णता बढ़ती श्वसन विफलता के साथ विकसित होती है, जिसमें खर्राटों का चरित्र होता है, जिससे भविष्य में घुटन हो सकती है। फोड़े के और भी निचले स्थान के साथ, अन्नप्रणाली और श्वासनली के संपीड़न के लक्षण दिखाई देते हैं। ग्रसनी की जांच करते समय, एक (पार्श्व) तरफ स्थित और उतार-चढ़ाव देने वाली पीछे की ग्रसनी दीवार की एक गोल या अंडाकार तकिया के आकार की सूजन देख सकते हैं। यदि फोड़ा नासॉफिरिन्क्स में स्थित है या स्वरयंत्र के प्रवेश द्वार के करीब है, तो यह प्रत्यक्ष देखने के लिए उपलब्ध नहीं है, इसका पता केवल पोस्टीरियर राइनोस्कोपी या लेरिंजोस्कोपी से या पैल्पेशन द्वारा लगाया जा सकता है। माध्यमिक ग्रसनी फोड़े के साथ, ये लक्षण रीढ़ में परिवर्तन के साथ होते हैं, सिर को पक्षों की ओर मोड़ने में असमर्थता, गर्दन में अकड़न। डायग्नोस्टिकमूल्यवान पैल्पेशन परीक्षा। विभेदक निदान रेट्रोफरीन्जियल स्पेस (उदाहरण के लिए, लिपोमा) के एक ट्यूमर के साथ किया जाता है, यहां पंचर सही निदान में मदद करेगा। इलाजसर्जिकल।
पैराफेरीन्जियल फोड़ाइस प्रकार का फोड़ा टॉन्सिल या निकट-टॉन्सिल ऊतक में सूजन प्रक्रिया की अपेक्षाकृत दुर्लभ जटिलता है। सबसे आम पैराफरीन्जियल फोड़ा पैराटॉन्सिलर फोड़ा की जटिलता के रूप में होता है। एक लंबी अवधि के गैर-समाधान पैराटॉन्सिलर फोड़ा की एक तस्वीर है, जब या तो फोड़ा का सहज उद्घाटन नहीं हुआ, या चीरा नहीं लगाया गया, या यह वांछित परिणाम नहीं ले पाया। रोगी की सामान्य स्थिति बिगड़ती रहती है। तापमान अधिक है, रक्त में ल्यूकोसाइटोसिस बढ़ जाता है, ईएसआर बढ़ जाता है। ग्रसनीशोथ के साथ, कुछ मामलों में, नरम तालू की सूजन और फलाव में कमी देखी जाती है, हालांकि, टॉन्सिल क्षेत्र में ग्रसनी की पार्श्व दीवार का एक फलाव दिखाई देता है। Parapharyngeal क्षेत्र में उभार गर्दन में परिवर्तन के साथ होते हैं। टटोलने का कार्य पर बढ़े हुए और दर्दनाक लिम्फ नोड्स के साथ, कोण के क्षेत्र में एक अधिक फैलाना और दर्दनाक सूजन दिखाई देती है जबड़ा(दोनों निचले जबड़े के कोण पर और मैक्सिलरी फोसा के क्षेत्र में)। यदि संवहनी बंडल के साथ दर्द रोगी की सामान्य स्थिति में गिरावट की पृष्ठभूमि के खिलाफ संकेतित सूजन में शामिल हो जाता है, तो किसी को सेप्टिक प्रक्रिया के विकास की शुरुआत के बारे में सोचना चाहिए। पेरिफेरिन्जियल फोड़ा, जो समय पर नहीं खोला जाता है, आगे की जटिलताओं पर जोर देता है: प्रक्रिया में आंतरिक जुगुलर नस की भागीदारी के कारण सेप्सिस सबसे आम है। Parapharyngeal अंतरिक्ष में एक फोड़ा के साथ, प्रक्रिया खोपड़ी के आधार तक बढ़ सकती है। प्रक्रिया के नीचे की ओर फैलने से मीडियास्टिनिटिस हो जाता है। पैरोटिड ग्रंथि के तल में दरार आने के कारण भी पुरुलेंट पैरोटाइटिस हो सकता है। इलाज Parapharyngeal फोड़ा केवल शल्य चिकित्सा।
एनजाइना- स्वरयंत्र के लिम्फैडेनोइड ऊतक की तीव्र सूजन (स्कूप-एपिग्लॉटिक सिलवटों के क्षेत्र में, मॉर्गनियन वेंट्रिकल्स, पिरिफॉर्म साइनस और व्यक्तिगत रोम में इंटरएरीटेनॉइड स्पेस)। रोग आघात (विशेष रूप से, एक विदेशी शरीर) के साथ-साथ एसएआरएस की जटिलता के परिणामस्वरूप विकसित हो सकता है। रोगी को निगलते समय दर्द, सिर की स्थिति बदलने पर दर्द, गले में सूखापन की शिकायत होती है। सामान्य नशा की घटनाएं मध्यम रूप से व्यक्त की जाती हैं। क्षेत्रीय लिम्फैडेनाइटिस निर्धारित होता है, आमतौर पर एकतरफा। लैरींगोस्कोपी एक तरफ या एक सीमित क्षेत्र में स्वरयंत्र के श्लेष्म झिल्ली के हाइपरमिया और घुसपैठ को प्रकट करता है। प्रक्रिया के एक लंबे पाठ्यक्रम के साथ, लिम्फोइड ऊतक के स्थानीयकरण के स्थानों में फोड़े का गठन संभव है। उपचार तीव्र प्रतिश्यायी स्वरयंत्रशोथ के समान है, हालांकि, गंभीर मामलों में, बड़े पैमाने पर एंटीबायोटिक चिकित्सा आवश्यक है। महत्वपूर्ण स्टेनोसिस के साथ, एक ट्रेकियोस्टोमी का संकेत दिया जाता है। रोगी को एक आहार का पालन करना चाहिए जो आहार को कम कर रहा है, क्षारीय साँस लेना उपयोगी है। विरोधी भड़काऊ चिकित्सा में शरीर में सल्फोनामाइड्स, एंटीबायोटिक दवाओं की शुरूआत शामिल है; एंटीहिस्टामाइन का उपयोग अनिवार्य है।
लैरींगाइटिस एक्यूट कैटरल लैरींगाइटिसस्वरयंत्र के श्लेष्म झिल्ली की तीव्र सूजन को एक स्वतंत्र रोग (ठंडा, बहुत गर्म या ठंडा भोजन), रासायनिक या यांत्रिक अड़चन (निकोटीन, शराब, धूल भरी और धुएँ वाली हवा), व्यावसायिक खतरों के रूप में भी देखा जा सकता है, उदाहरण के लिए, अत्यधिक आवाज तनाव (मजबूत रोना, जोर से आदेश), और खसरा, काली खांसी, इन्फ्लूएंजा, टाइफस, गठिया, आदि जैसी सामान्य बीमारियों के साथ, नैदानिक तीव्र लैरींगाइटिस गले में खराश, पसीना, खराश की घटना से प्रकट होता है, रोगी चिंतित होता है सूखी खांसी के बारे में आवाज का उल्लंघन डिस्फ़ोनिया की अलग-अलग डिग्री में व्यक्त किया जाता है, एफ़ोनिया तक। स्वरयंत्र के श्लेष्म झिल्ली के इतिहास, लक्षण और विशिष्ट हाइपरमिया के आधार पर तीव्र स्वरयंत्रशोथ का निदान करना मुश्किल नहीं है। डिप्थीरिया, तपेदिक, उपदंश में झूठे समूह (बच्चों में) और स्वरयंत्र को नुकसान के साथ विभेदक निदान किया जाना चाहिए। उपचार में मुख्य रूप से एक सख्त आवाज मोड, मसालेदार, गर्म, ठंडे भोजन, शराब, धूम्रपान के प्रतिबंध वाला आहार शामिल होना चाहिए। एंटीबायोटिक दवाओं के एक समाधान के साथ अत्यधिक प्रभावी साँस लेना (फ्यूसाफुंगिन 2 दिन में 4 बार साँस लेता है), भड़काऊ घटक पर एडिमाटस घटक की प्रबलता के साथ, हाइड्रोकार्टिसोन के साथ साँस लेना या एक बीक्लोमेथासोन डिप्रोपियोनेट इनहेलर 2 साँस का उपयोग दिन में 3 बार करने की सलाह दी जाती है। , एंटीहिस्टामाइन का भी उपयोग किया जाता है स्थानीय उपचार- वनस्पति तेल (आड़ू, जैतून) के स्वरयंत्र में संक्रमण, हाइड्रोकार्टिसोन के निलंबन।
कफजन्य (घुसपैठ-प्यूरुलेंट) लैरींगाइटिसकफयुक्त (घुसपैठ-प्यूरुलेंट) लैरींगाइटिस अपेक्षाकृत दुर्लभ है - या तो आघात के कारण या एक संक्रामक बीमारी के बाद (बच्चों में - खसरा और स्कार्लेट ज्वर)। सबम्यूकोसल परत पैथोलॉजिकल प्रक्रिया में शामिल होती है, कम बार स्वरयंत्र की पेशी और लिगामेंटस तंत्र। मरीजों को निगलते समय तेज दर्द की शिकायत होती है, खासकर जब घुसपैठ एपिग्लॉटिस और आर्यटेनॉयड उपास्थि में स्थित होती है। क्षेत्रीय लिम्फैडेनाइटिस स्पर्शोन्मुख है। लेरिंजोस्कोपी से हाइपरमिया और स्वरयंत्र के श्लेष्म झिल्ली में घुसपैठ का पता चलता है, प्रभावित क्षेत्र की मात्रा में वृद्धि, कभी-कभी परिगलन के क्षेत्रों के साथ। स्वरयंत्र के तत्वों की गतिशीलता पर प्रतिबंध है। सामान्य भड़काऊ प्रतिक्रिया व्यक्त की जाती है। तस्वीर की गंभीरता को ध्यान में रखते हुए अस्पताल में उपचार किया जाता है। स्टेनोसिस के बढ़ते लक्षणों के साथ, ट्रेकियोस्टोमी की जाती है। संकेत के अनुसार एंटीबायोटिक्स, एंटीहिस्टामाइन को शामिल करने के साथ जटिल चिकित्सा - म्यूकोलाईटिक्स आवश्यक है। एक फोड़े की उपस्थिति में, इसका उपचार केवल एक विशेष अस्पताल में शल्य चिकित्सा है।
स्वरयंत्र के उपास्थि का चोंड्रोपरिचोन्ड्राइटिसइस विकृति की घटना इसकी चोट (सर्जरी के बाद सहित) के परिणामस्वरूप स्वरयंत्र के कंकाल के उपास्थि और पेरिचन्ड्रियम के संक्रमण से जुड़ी है। हस्तांतरित सूजन के परिणामस्वरूप, उपास्थि ऊतक के परिगलन, निशान पड़ सकते हैं, जिससे अंग का विरूपण होता है और इसके लुमेन का संकुचन होता है। नैदानिक तस्वीर भड़काऊ प्रक्रिया के स्थानीयकरण और इसके विकास की डिग्री द्वारा निर्धारित की जाती है; लैरींगोस्कोपी अंतर्निहित ऊतकों के मोटा होने के साथ एक हाइपरेमिक क्षेत्र का पता चलता है, उनकी घुसपैठ, अक्सर एक फिस्टुला के गठन के साथ। उपचार में, बड़े पैमाने पर एंटीबायोटिक थेरेपी और हाइपोसेंसिटाइजेशन के अलावा, फिजियोथेरेपी एक महत्वपूर्ण भूमिका निभाती है - कैल्शियम क्लोराइड, पोटेशियम आयोडाइड के साथ स्वरयंत्र पर यूवी, यूएचएफ, माइक्रोवेव, आयनोगैल्वनाइजेशन। स्वरयंत्र के चोंड्रोपेरिचोंड्राइटिस का उपचार एक विशेष अस्पताल में किया जाना चाहिए।
सबग्लोटिक लैरींगाइटिससबग्लोटिक लैरींगाइटिस (फाल्स क्रुप) एक प्रकार का एक्यूट कैटरल लैरींगाइटिस है जो सबग्लोटिक स्पेस में विकसित होता है। यह 2-5 वर्ष की आयु के बच्चों में नाक या ग्रसनी के श्लेष्म झिल्ली की तीव्र सूजन की पृष्ठभूमि के खिलाफ मनाया जाता है। क्लिनिकझूठा क्रुप काफी विशेषता है - भौंकने वाली खांसी के हमले के साथ, रात के मध्य में रोग अचानक विकसित होता है। श्वास घरघराहट बन जाती है, तीव्र कठिन, श्वसन श्वास कष्ट स्पष्ट होता है। नाखून और दिखाई देने वाली श्लेष्मा झिल्ली सियानोटिक हो जाती है। जांच करने पर, जुगुलर फोसा, सुप्राक्लेविक्युलर और सबक्लेवियन रिक्त स्थान के नरम ऊतकों का पीछे हटना नोट किया जाता है। हमला कई मिनटों से लेकर आधे घंटे तक रहता है, जिसके बाद बहुत पसीना आता है और स्थिति में सुधार होता है, बच्चा सो जाता है। निदान पर आधारित है नैदानिक तस्वीरलैरींगोस्कोपी के रोग और डेटा उन मामलों में जहां इसे करना संभव है। डिफरेंशियल डायग्नोसिस ट्रू (डिप्थीरिया) क्रुप के साथ किया जाता है। बाद के मामले में, घुटन धीरे-धीरे विकसित होती है और तीव्र नासॉफिरिन्जाइटिस के रूप में शुरू नहीं होती है। उच्चारण क्षेत्रीय लिम्फैडेनाइटिस। विशिष्ट अभिव्यक्तियाँ ग्रसनी और स्वरयंत्र में गंदे ग्रे सजीले टुकड़े हैं। समान परिस्थितियों वाले बच्चों के माता-पिता को व्यवहार की कुछ रणनीति सिखाना आवश्यक है। आमतौर पर ये लैरींगोस्पास्म से ग्रस्त बच्चे होते हैं, जो डायथेसिस से पीड़ित होते हैं। सामान्य स्वच्छ उपाय - उस कमरे में हवा का आर्द्रीकरण और वेंटिलेशन जहां बच्चा स्थित है; गर्म दूध "बोरजोमी" देने की सिफारिश की जाती है। विक्षेपण का उपयोग किया जाता है: गर्दन पर सरसों का मलहम, गर्म पैर स्नान (3-5 मिनट से अधिक नहीं)। अक्षमता के मामले में, ट्रेकियोस्टोमी लगाने का संकेत दिया जाता है। स्वरयंत्र शोफनहीं है स्वतंत्र रोग, लेकिन कई रोग प्रक्रियाओं की अभिव्यक्तियों में से केवल एक। स्वरयंत्र शोफ प्रकृति में भड़काऊ और गैर-भड़काऊ हो सकता है। स्वरयंत्र की सूजन संबंधी सूजन निम्नलिखित रोग प्रक्रियाओं के साथ हो सकती है: क्षेत्र में स्वरयंत्र टॉन्सिलिटिस, कफयुक्त लैरींगाइटिस, एपिग्लॉटिस फोड़ा, ग्रसनी में दमनकारी प्रक्रियाएं, पार्श्व पैराफेरीन्जियल और ग्रसनी स्थान। ग्रीवारीढ़, जीभ की जड़ और मुंह के तल के कोमल ऊतक। लारेंजियल एडिमा के सामान्य कारणों में से एक चोटें हैं - बंदूक की गोली, कुंद, छुरा घोंपना, काटना, थर्मल, रासायनिक, विदेशी शरीर। गर्दन के रोगों के लिए विकिरण चिकित्सा के बाद, स्वरयंत्र के लंबे समय तक और दर्दनाक इंटुबैषेण के कारण, लंबे समय तक ऊपरी ट्रेकोब्रोन्कोस्कोपी के परिणामस्वरूप स्वरयंत्र और गर्दन पर सर्जिकल हस्तक्षेप के जवाब में दर्दनाक स्वरयंत्र शोफ विकसित हो सकता है। गैर-भड़काऊ स्वरयंत्र शोफ एलर्जी की अभिव्यक्ति के रूप में कुछ खाद्य पदार्थों, दवाओं और सौंदर्य प्रसाधनों के प्रति उदासीनता के साथ होता है। इसमें एंजियोएडेमा एंजियोएडेमा भी शामिल है, जिसमें स्वरयंत्र की सूजन को चेहरे और गर्दन की सूजन के साथ जोड़ दिया जाता है। Laryngeal edema हृदय प्रणाली के रोगों में विकसित हो सकता है, साथ में II-III डिग्री का संचलन विफलता; गुर्दे की बीमारी, लीवर सिरोसिस, कैचेक्सिया। लारेंजियल एडीमा के लिए उपचार का उद्देश्य अंतर्निहित बीमारी का इलाज करना है जो एडीमा का कारण बनता है, और इसमें निर्जलीकरण, हाइपोसेंसिटाइजिंग और शामक शामिल हैं। सबसे पहले, स्वरयंत्र शोफ की भड़काऊ प्रकृति के साथ, निम्नलिखित नियुक्तियां उपयुक्त हैं: 1) एंटीबायोटिक चिकित्सापैतृक रूप से (दवाओं की सहनशीलता का पहले से पता लगाने के बाद; 2) प्रोमेथाज़िन का एक घोल 0.25%, 2 मिली दिन में 2 बार पेशी में; एडीमा की गंभीरता के आधार पर कैल्शियम ग्लूकोनेट समाधान 10% इंट्रामस्क्यूलरली; 40% ग्लूकोज समाधान के 20 मिलीलीटर, एस्कॉर्बिक एसिड समाधान के 5 मिलीलीटर प्रति दिन 1 बार अंतःशिरा; रुटिन 0.02 ग्राम मौखिक रूप से दिन में 3 बार; 3) 5 मिनट के लिए गर्म (42-45 0C) पैर स्नान; 4) गर्दन या सरसों के मलहम पर 10-15 मिनट के लिए दिन में 1-2 बार गर्म सेक; 5) खांसी होने पर, पपड़ी और गाढ़े थूक का दिखना - कफ निस्सारक और थूक को पतला करने वाला (कार्बोसिस्टीन, एसिटाइलसिस्टीन)। साँस लेना: काइमोट्रिप्सिन की 1 बोतल + एफेड्रिन की 1 शीशी + 0.9% सोडियम क्लोराइड घोल की 15 मिली, 10 मिनट के लिए दिन में 2 बार साँस लें। उपचार हमेशा एक अस्पताल में किया जाना चाहिए, क्योंकि स्वरयंत्र के माध्यम से सांस लेने में कठिनाई बढ़ने पर ट्रेकियोस्टोमी की आवश्यकता हो सकती है।
तीव्र ट्रेकाइटिस
. आमतौर पर रोग तीव्र प्रतिश्यायी rhinitis और nasopharyngitis के साथ शुरू होता है और श्वासनली को कवर करते हुए जल्दी से नीचे की ओर फैलता है, अक्सर बड़ी ब्रोंची। अन्य मामलों में, श्वासनली के साथ, बड़ी ब्रांकाई भी रोग में शामिल होती है। इस मामले में, नैदानिक तस्वीर बन जाती है तीव्र ट्रेकोब्रोनकाइटिस. तीव्र बैनल ट्रेकाइटिस का सबसे विशिष्ट नैदानिक संकेत खांसी है, विशेष रूप से रात और सुबह में रोगी को परेशान करना। एक स्पष्ट भड़काऊ प्रक्रिया के साथ, उदाहरण के लिए, के साथ इन्फ्लुएंजा रक्तस्रावी ट्रेकाइटिसखांसी कष्टदायी प्रकृति की होती है और इसके साथ ग्रसनी में और उरोस्थि के पीछे हल्का दर्द होता है। गहरी अंतःश्वसन के दौरान दर्द के कारण, रोगी श्वसन गति की गहराई को सीमित करने का प्रयास करते हैं, यही कारण है कि ऑक्सीजन की कमी की भरपाई के लिए श्वास तेज हो जाती है। एक ही समय में वयस्कों की सामान्य स्थिति बहुत कम होती है, कभी-कभी सबफीब्राइल स्थिति, सिरदर्द, कमजोरी की भावना, पूरे शरीर में दर्द होता है। बच्चों में, शरीर के तापमान में 39 डिग्री सेल्सियस तक की वृद्धि के साथ नैदानिक तस्वीर तीव्र होती है। सांस की तकलीफ आमतौर पर ऊपरी श्वसन पथ के तीव्र गंभीर सामान्यीकृत वायरल घावों के अपवाद के साथ नहीं होती है, जिसमें स्पष्ट सामान्य नशा, बिगड़ा हुआ हृदय गतिविधि और श्वसन केंद्र का अवसाद होता है।
रोग की शुरुआत में थूक कम होता है, इसे अलग करना मुश्किल होता है, जिसे "शुष्क" प्रतिश्यायी के चरण द्वारा समझाया गया है। धीरे-धीरे, यह एक म्यूकोप्यूरुलेंट चरित्र प्राप्त कर लेता है, अधिक प्रचुर मात्रा में हो जाता है और अधिक आसानी से अलग हो जाता है। खांसी अप्रिय स्क्रैपिंग दर्द का कारण बनती है, सामान्य स्थिति में सुधार होता है।
सामान्य से कम नैदानिक पाठ्यक्रमऔर समय पर उपचार शुरू करने पर 1-2 सप्ताह में रोग समाप्त हो जाता है। प्रतिकूल परिस्थितियों में, निर्धारित आहार का पालन न करना, असामयिक उपचार और अन्य नकारात्मक कारक, वसूली में देरी होती है और प्रक्रिया पुरानी अवस्था में जा सकती है।
निदान तीव्र बैनल ट्रेकाइटिस विशेष रूप से मौसमी सर्दी या फ्लू महामारी के मामलों में कठिनाइयों का कारण नहीं बनता है। निदान एक विशिष्ट नैदानिक तस्वीर और श्वासनली म्यूकोसा के प्रतिश्याय के लक्षण लक्षणों के आधार पर स्थापित किया गया है। इन्फ्लूएंजा के विषाक्त रूपों के साथ कठिनाइयाँ उत्पन्न होती हैं, जब सूजन होती है श्वसन तंत्रनिमोनिया से अलग होना चाहिए।
इलाज तीव्र स्वरयंत्रशोथ के लगभग समान। Tracheobronchitis के गंभीर रूपों में जटिलताओं की रोकथाम से बहुत महत्व जुड़ा हुआ है, जिसके लिए रोगी को गहन विटामिन (ए, ई, सी) और विषहरण चिकित्सा के साथ जीवाणुरोधी, इम्यूनोमॉड्यूलेटरी, पुनर्स्थापनात्मक उपचार निर्धारित किया जाता है। निवारक उपाय विशेष रूप से धूल भरे उद्योगों और इन्फ्लूएंजा महामारी की अवधि के दौरान प्रासंगिक हैं।
क्रॉनिक बैनल ट्रेकाइटिस
क्रॉनिक ट्रेकाइटिस एक प्रणालीगत बीमारी है जो एक डिग्री या किसी अन्य श्वसन पथ को पकड़ लेती है - बड़े औद्योगिक शहरों की मुख्य रूप से वयस्क आबादी, खतरनाक उद्योगों के लोग और बुरी आदतों का दुरुपयोग करने वाली बीमारी। जीर्ण tracheobronchitis बचपन के संक्रमण (खसरा, डिप्थीरिया, काली खांसी, आदि) की जटिलताओं के रूप में कार्य कर सकता है, जिसका नैदानिक पाठ्यक्रम तीव्र ट्रेकाइटिस और ब्रोंकाइटिस के साथ था।
लक्षण और नैदानिक पाठ्यक्रम. क्रोनिक ट्रेकाइटिस का मुख्य लक्षण खांसी है, जो रात और सुबह में अधिक गंभीर होती है। यह खांसी विशेष रूप से दर्दनाक होती है जब कैरिना क्षेत्र में थूक जमा हो जाता है, जो घने पपड़ी में सूख जाता है। एट्रोफिक प्रक्रिया के विकास के साथ, जिसमें श्लेष्म झिल्ली की केवल सतही परत प्रभावित होती है, कफ रिफ्लेक्स बनी रहती है, हालांकि, गहरी एट्रोफिक घटनाओं के साथ जिसमें तंत्रिका अंत भी शामिल होता है, खांसी की गंभीरता कम हो जाती है। बीमारी का कोर्स लंबा है, बारी-बारी से छूटने और तेज होने की अवधि है।
निदान फाइब्रोस्कोपी द्वारा स्थापित। हालाँकि, इस बीमारी का कारण अक्सर अज्ञात रहता है, सिवाय उन मामलों में जब यह हानिकारक व्यवसायों के व्यक्तियों में होता है।
इलाज सूजन के प्रकार से निर्धारित होता है। हाइपरट्रॉफिक ट्रेकाइटिस के साथ, म्यूकोप्यूरुलेंट थूक की रिहाई के साथ, एंटीबायोटिक इनहेलेशन का उपयोग किया जाता है, जिसका चयन एक एंटीबायोग्राम के आधार पर किया जाता है, इनहेलेशन के समय कसैले पाउडर का साँस लेना। एट्रोफिक प्रक्रियाओं में, विटामिन तेल श्वासनली (कैरोटोलिन, गुलाब और समुद्री हिरन का सींग का तेल) में डाले जाते हैं। प्रोटियोलिटिक एंजाइमों के समाधान के श्वासनली में जलसेक द्वारा क्रस्ट को हटा दिया जाता है। मूल रूप से, उपचार केले के लैरींगाइटिस से मेल खाता है।
अन्नप्रणाली की सूजन संबंधी बीमारियों में शामिल हैं:
तीव्र ग्रासनलीशोथ।
क्रोनिक एसोफैगिटिस।
रिफ़्लक्स इसोफ़ेगाइटिस।
अन्नप्रणाली के पेप्टिक अल्सर।
अंतिम दो रोग पेट की अम्लीय सामग्री द्वारा अन्नप्रणाली म्यूकोसा की व्यवस्थित जलन का परिणाम हैं, जिससे सूजन और ऊतक अध: पतन होता है।
तीव्र ग्रासनलीशोथ।
तीव्र तीव्र ग्रासनलीशोथ एक तीव्र जीवाणु या वायरल संक्रमण के परिणामस्वरूप होता है। रोग के दौरान उनका कोई व्यावहारिक महत्व नहीं है और रोग के अन्य लक्षणों के साथ गायब हो जाते हैं, यदि वे एक स्वतंत्र क्रोनिक कोर्स प्राप्त नहीं करते हैं।
तीव्र ग्रासनलीशोथ हो सकता है:
प्रतिश्यायी ग्रासनलीशोथ।
रक्तस्रावी ग्रासनलीशोथ।
पुरुलेंट एसोफैगिटिस (घेघा का फोड़ा और कफ)।
तीव्र ग्रासनलीशोथ के कारण रासायनिक जलन (एक्सफ़ोलीएटिव एसोफैगिटिस) या आघात (हड्डी की किरच, नुकीली वस्तुओं, हड्डियों को निगलने पर चोट) हैं।
नैदानिक तस्वीर तीव्र ग्रासनलीशोथ. मरीजों को उरोस्थि के पीछे दर्द पर तीव्र ग्रासनलीशोथ की शिकायत होती है, निगलने से बढ़ जाता है, कभी-कभी डिस्पैगिया होता है। रोग तीव्र होता है। यह मुख्य प्रक्रिया की अन्य विशेषताओं के साथ भी है। इन्फ्लूएंजा के साथ, यह एक बुखार, सिरदर्द, गले में खराश आदि है। रासायनिक जलन के साथ, क्षार या अम्ल के अंतर्ग्रहण के संकेत मिलते हैं, निशान पाए जाते हैं रासायनिक जलनमौखिक श्लेष्म पर, ग्रसनी में। अन्नप्रणाली का एक फोड़ा या कफ निगलने पर उरोस्थि के पीछे गंभीर दर्द की विशेषता है, घने भोजन को निगलने में कठिनाई होती है, जबकि गर्म और तरल भोजन इसमें नहीं रहता है। संक्रमण और नशा के लक्षण हैं - बुखार, रक्त में ल्यूकोसाइटोसिस, ईएसआर में वृद्धि, प्रोटीनमेह होता है।
एक्स-रे परीक्षाआपको एक घुसपैठ का पता लगाने की अनुमति देता है जो भोजन के बोलस में कुछ देरी का कारण बनता है, इसके स्थानीयकरण और अन्नप्रणाली की दीवार को नुकसान की डिग्री स्थापित करने के लिए।
एसोफैगोस्कोपी: घुसपैठ क्षेत्र में म्यूकोसा hyperemic, edematous है। सावधानीपूर्वक जांच के साथ, आप एक छींटे पा सकते हैं - एक मछली की हड्डी या अन्नप्रणाली के ऊतक में फंसी एक तेज हड्डी। संदंश का उपयोग करके विदेशी शरीर को हटा दिया जाता है। तंत्र के किनारे से घुसपैठ के घनत्व को महसूस करना संभव है। यदि फोड़ा परिपक्व हो गया है, तो केंद्र में नरम स्थिरता का एक ऊतक प्रकट होता है।
डिफ्यूज एसोफैगिटिसहाइपरमिया और म्यूकोसल एडिमा के साथ। यह एक सफेद-ग्रे कोटिंग के साथ कवर किया गया है, आसानी से खून बह रहा है। कटाव का एक अनियमित आकार होता है, अक्सर अनुदैर्ध्य, एक ग्रे कोटिंग के साथ कवर किया जाता है। पेरिस्टलसिस संरक्षित है।
तीव्र ग्रासनलीशोथ परिणाम के बिना हो सकता है। रासायनिक जलन के बाद, शक्तिशाली निशान विकसित होते हैं, जिससे अन्नप्रणाली का संकुचन होता है।
सैन्य-चिकित्सा अकादमी
ओटोलर्यनोलोजी विभागभूतपूर्व। नहीं।_____
"मंजूर"
Otorhinolaryngology विभाग के VrID प्रमुख
चिकित्सा सेवा के कर्नल
एम गोवोरुन
"____" ______________ 2003
लेक्चरर, ओटोलर्यनोलोजी विभाग
चिकित्सा विज्ञान के उम्मीदवार
चिकित्सा सेवा के प्रमुख डी। पिशनी
व्याख्यान #18
ओटोलर्यनोलोजी में
विषय पर: “ग्रसनी के रोग। ग्रसनी के फोड़े »
अग्रणी चिकित्सा कर्मचारियों के संकाय के छात्रों के लिए
विभाग की बैठक में चर्चा कर स्वीकृत किया गया
प्रोटोकॉल संख्या ______
"___" __________ 2003
अपडेट किया गया (अपडेट):
«___» ______________ _____________
ग्रसनी की सूजन संबंधी बीमारियां।
ग्रसनी के फोड़े।
साहित्य
ओटोलर्यनोलोजी / एड। आई. बी. सोलातोव और वी. आर. हॉफमैन। - सेंट पीटर्सबर्ग, 2000. - 472 पी।: बीमार।
Elantsev बी.वी. ऑपरेटिव otorhinolaryngology। - अल्मा-अता, 1959, 520 पृष्ठ।
सोल्तोव आई.बी. Otorhinolaryngology पर व्याख्यान। - एम।, 1990, 287 पी।
तारासोव डी.आई., मिंकोवस्की ए.के., नाज़रोवा जी.एफ. otorhinolaryngology में एम्बुलेंस और आपातकालीन देखभाल। - एम।, 1977, 248s।
शस्टर एम.ए. Otorhinolaryngology में आपातकालीन देखभाल। - एम.. 1989, 304 पृ.
गले के रोग
ग्रसनी की सूजन संबंधी बीमारियां
एनजाइना
एनजाइना- ग्रसनी (टॉन्सिल) के लिम्फैडेनोइड ऊतक की तीव्र सूजन, जिसे एक सामान्य संक्रामक रोग माना जाता है। एनजाइना गंभीर हो सकती है और कई तरह की जटिलताएं दे सकती है। अधिक आम पैलेटिन टॉन्सिल के टॉन्सिलिटिस हैं। उनकी क्लिनिकल तस्वीर जगजाहिर है। इन टॉन्सिलिटिस को डिप्थीरिया, स्कार्लेट ज्वर, विशिष्ट टॉन्सिलिटिस और सामान्य संक्रामक, प्रणालीगत और ऑन्कोलॉजिकल रोगों में टॉन्सिल के घावों से अलग करें, जो पर्याप्त आपातकालीन चिकित्सा की नियुक्ति के लिए बहुत महत्वपूर्ण है।
ग्रसनी टॉन्सिल का एनजाइना(तीव्र एडेनोओडाइटिस)। यह रोग विशिष्ट है बचपन. यह अधिक बार एक साथ तीव्र श्वसन वायरल रोग (एआरवीआई) या टॉन्सिलिटिस के साथ होता है, और इन मामलों में आमतौर पर अपरिचित रहता है। एडेनोओडाइटिस सामान्य स्थिति में एनजाइना के समान परिवर्तन के साथ है। इसके मुख्य नैदानिक संकेत नि: शुल्क नाक से सांस लेने या इसके बिगड़ने का अचानक उल्लंघन है, अगर यह पहले सामान्य नहीं था, बहती नाक, भरे हुए कानों की भावना। खांसी और गले में खराश हो सकती है। जांच करने पर, पीछे की ग्रसनी दीवार के हाइपरमिया का पता चलता है, म्यूकोप्यूरुलेंट डिस्चार्ज नीचे बहता है। ग्रसनी टॉन्सिल बढ़ता है, सूज जाता है, इसकी सतह का हाइपरमिया प्रकट होता है, कभी-कभी छापे पड़ते हैं। रोग के अधिकतम विकास के समय तक, जो 5 दिनों तक रहता है, आमतौर पर क्षेत्रीय लिम्फ नोड्स में परिवर्तन नोट किए जाते हैं।
एडेनोओडाइटिस को मुख्य रूप से ग्रसनी फोड़ा और डिप्थीरिया से अलग किया जाना चाहिए। यह याद रखना चाहिए कि तीव्र एडेनोओडाइटिस के लक्षणों की शुरुआत के साथ, खसरा, रूबेला, स्कार्लेट ज्वर और काली खांसी शुरू हो सकती है, और यदि सिरदर्द शामिल होता है, तो मेनिन्जाइटिस या पोलियोमाइलाइटिस।
लिंगुअल टॉन्सिल का एनजाइना. इस प्रकार का एनजाइना इसके अन्य रूपों की तुलना में बहुत कम आम है। मरीजों को जीभ की जड़ के क्षेत्र में या गले में दर्द की शिकायत होती है, साथ ही निगलने पर, जीभ बाहर निकलने पर दर्द होता है। भाषाई टॉन्सिल लाल हो जाता है और सूज जाता है, और इसकी सतह पर छापे दिखाई दे सकते हैं। ग्रसनीदर्शन के समय, जीभ के पिछले हिस्से पर स्पैचुला से दबाव के साथ दर्द महसूस होता है। सामान्य उल्लंघन अन्य एनजाइना के समान हैं।
यदि भाषिक टॉन्सिल की सूजन एक कफयुक्त चरित्र पर ले जाती है, तो रोग उच्च शरीर के तापमान के साथ अधिक गंभीर होता है और मुख्य रूप से एपिग्लॉटिस के लिए स्वरयंत्र के बाहरी हिस्सों में एडेमेटस-भड़काऊ परिवर्तन फैलता है। गर्दन के लिम्फ नोड्स बढ़ जाते हैं और दर्दनाक हो जाते हैं। इस मामले में, रोग को जीभ की जड़ में पुटी और एक्टोपिक थायरॉयड ऊतक की सूजन से अलग किया जाना चाहिए।
इलाज। किसी भी गले में खराश के विकास के साथ, जो एक तीव्र संक्रामक रोग है जो गंभीर जटिलताएं पैदा कर सकता है, उपचार तुरंत शुरू किया जाना चाहिए। मौखिक एंटीबायोटिक्स लिखिए पेनिसिलिन श्रृंखला(असहिष्णुता के साथ - मैक्रोलाइड्स), भोजन बख्शना चाहिए, आपको बहुत सारा पानी, विटामिन पीने की जरूरत है। गंभीर एनजाइना में, सख्त बेड रेस्ट और गहन पैरेंटेरल एंटीबायोटिक थेरेपी निर्धारित की जाती है, मुख्य रूप से पेनिसिलिन के साथ डिसेन्सिटाइजिंग दवाओं के संयोजन में। यदि आवश्यक हो, तो ब्रॉड-स्पेक्ट्रम एंटीबायोटिक्स (सेफलोस्पोरिन, एमिनोग्लाइकोसाइड्स, फ्लोरोक्विनोलोन, मेट्रोगिल) का उपयोग किया जाता है।
स्थानीय उपचार के लिए, यह सूजन के स्थानीयकरण पर निर्भर करता है। एडेनोओडाइटिस के साथ, वैसोकॉन्स्ट्रिक्टर नाक की बूंदें (नेफथिज़िनम, गैलाज़ोलिन), प्रोटोर्गोल आवश्यक रूप से निर्धारित हैं। पैलेटिन और लिंगुअल टॉन्सिल के टॉन्सिलिटिस के साथ, गर्म पट्टियाँ या गर्दन पर एक सेक, एसिड या सोडियम बाइकार्बोनेट के 2% घोल से कुल्ला, फुरसिलिन (1: 4000) का घोल, आदि।
एनजाइना अल्सरेटिव मेम्ब्रेनस (सिमानोव्स्की)। अल्सरेटिव-झिल्लीदार एनजाइना के प्रेरक एजेंट फ्यूसीफॉर्म बेसिलस और सहजीवन में मौखिक गुहा के स्पाइरोचेट हैं। कटारल टॉन्सिलिटिस के एक छोटे चरण के बाद, टॉन्सिल पर सतही, आसानी से हटाने योग्य सफेद-पीले रंग की सजीले टुकड़े बनते हैं। कम सामान्यतः, ऐसे छापे मौखिक गुहा और ग्रसनी में भी दिखाई देते हैं। अल्सर, आमतौर पर सतही, लेकिन कभी-कभी गहरे, फटे हुए फोड़े के स्थान पर बने रहते हैं। घाव के किनारे पर क्षेत्रीय लिम्फ नोड्स बढ़ जाते हैं। दर्द प्रबल नहीं है। शरीर का तापमान सामान्य या सबफीब्राइल है। अल्सर के तल में नेक्रोटिक परिवर्तन से जुड़े मुंह से बदबू आ सकती है। नैदानिक तस्वीर का मूल्यांकन करते समय, यह ध्यान में रखा जाना चाहिए कि कभी-कभी गले में खराश के साथ-साथ द्विपक्षीय टॉन्सिल क्षति के समान रोग का एक लक्सर रूप होता है।
टॉन्सिल की सतह से स्मीयरों में फ्यूसोस्पिरिलरी सहजीवन का पता लगाने के आधार पर निदान की स्थापना की जाती है (हटाई गई फिल्में, अल्सर के नीचे से प्रिंट)। अल्सरेटिव मेम्ब्रेनस एनजाइना को डिप्थीरिया, हेमेटोपोएटिक अंगों के रोगों में टॉन्सिल के घावों, घातक ट्यूमर से अलग किया जाना चाहिए।
उपचार के लिए, हाइड्रोजन पेरोक्साइड (1-2 बड़े चम्मच प्रति गिलास पानी), रिवानोल (1: 1000), फुरसिलिन (1: 3000), पोटेशियम परमैंगनेट (1: 2000) के घोल और 5% अल्कोहल के घोल के साथ चिकनाई आयोडीन का 50% घोल चीनी, सैलिसिलिक एसिड का 10% घोल, ग्लिसरॉल और अल्कोहल के बराबर भागों में पतला, 5% फॉर्मेलिन घोल। यदि एक द्वितीयक संक्रमण के नैदानिक लक्षण दिखाई देते हैं, तो एंटीबायोटिक्स निर्धारित हैं।
संक्रामक मोनोन्यूक्लिओसिस में एनजाइना। यह सामान्य रोगवायरल एटियलजि, उच्च शरीर के तापमान (40 डिग्री सेल्सियस तक) के साथ तीव्रता से शुरू होता है और आमतौर पर गले में खराश होती है। अधिकांश रोगियों में टॉन्सिल का घाव होता है, जो आकार में काफी बढ़ जाता है। अक्सर, तीसरा और चौथा टॉन्सिल भी बढ़ जाता है, जिससे सांस लेने में कठिनाई हो सकती है। टॉन्सिल की सतह पर, एक अलग प्रकृति और रंग की सजीले टुकड़े बनते हैं, कभी-कभी एक ढेलेदार-दहीदार उपस्थिति, आमतौर पर आसानी से हटा दी जाती है। मुंह से दुर्गंध आती है। दर्द सिंड्रोम स्पष्ट रूप से व्यक्त किया गया है। सभी समूहों के सर्वाइकल लिम्फ नोड्स बढ़े हुए हैं, साथ ही प्लीहा और कभी-कभी शरीर के अन्य क्षेत्रों में लिम्फ नोड्स, जो दर्दनाक हो जाते हैं।
रक्त परीक्षण के परिणामों के आधार पर निदान की स्थापना की जाती है, हालांकि, पहले 3-5 दिनों में, रक्त में कोई विशिष्ट परिवर्तन नहीं हो सकता है। भविष्य में, एक नियम के रूप में, मध्यम ल्यूकोसाइटोसिस का पता चला है, कभी-कभी 20-30 l0 9 /l तक, न्यूट्रोपेनिया बाईं ओर एक परमाणु बदलाव और गंभीर मोनोन्यूक्लिओसिस के साथ। इसी समय, अजीबोगरीब मोनोन्यूक्लियर कोशिकाओं की उपस्थिति के साथ, लिम्फोसाइटों और मोनोसाइट्स की संख्या में मामूली वृद्धि, प्लाज्मा कोशिकाओं की उपस्थिति, आकार और संरचना में विविध है। रोग की ऊंचाई पर विशिष्ट मोनोन्यूक्लियर कोशिकाओं के साथ उच्च सापेक्ष (90% तक) और पूर्ण मोनोन्यूक्लिओसिस इस रोग के निदान को निर्धारित करता है। यह सामान्य टॉन्सिलिटिस, डिप्थीरिया, तीव्र ल्यूकेमिया से अलग है।
उपचार मुख्य रूप से रोगसूचक है, दिन में 4-6 बार फुरसिलिन (1: 4000) के घोल से गरारे करना निर्धारित है। यदि एक द्वितीयक संक्रमण के लक्षण दिखाई देते हैं, तो एंटीबायोटिक्स निर्धारित हैं।
एग्रानुलोसाइटोसिस के साथ एनजाइना। वर्तमान में, एग्रानुलोसाइटोसिस सबसे अधिक बार साइटोस्टैटिक्स, सैलिसिलेट्स और कुछ अन्य दवाओं को लेने के परिणामस्वरूप विकसित होता है।
रोग आमतौर पर तीव्र रूप से शुरू होता है, और शरीर का तापमान तेजी से 40 डिग्री सेल्सियस तक बढ़ जाता है, ठंड लगना और गले में खराश होती है। तालु टॉन्सिल और आसपास के क्षेत्रों पर, नेक्रोटिक गैंग्रीनस क्षय के साथ गंदे ग्रे सजीले टुकड़े बनते हैं, जो अक्सर ऑरोफरीनक्स की पिछली दीवार, गालों की आंतरिक सतह तक फैलते हैं, और अधिक गंभीर मामलों में स्वरयंत्र या प्रारंभिक भाग में होते हैं। घेघा। कभी-कभी मुंह से तेज गंध आती है। कभी-कभी, टॉन्सिल पूरी तरह से नेक्रोटिक हो जाते हैं। एक रक्त परीक्षण से 1 10 9 / एल और नीचे तक ल्यूकोपेनिया का पता चलता है, लिम्फोसाइटों और मोनोसाइट्स के प्रतिशत में एक साथ वृद्धि के साथ न्युट्रोफिल, ईोसिनोफिल और बेसोफिल की संख्या में तेज कमी होती है।
इसे रक्त रोगों में डिप्थीरिया, सिमानोव्स्की के टॉन्सिलिटिस, टॉन्सिल के घावों से अलग किया जाना चाहिए।
उपचार में गहन एंटीबायोटिक थेरेपी (अर्ध-सिंथेटिक पेनिसिलिन), कॉर्टिकोस्टेरॉइड ड्रग्स, पेंटोक्सिल, बी विटामिन की नियुक्ति शामिल है। निकोटिनिक एसिड. गंभीर मामलों में, ल्यूकोसाइट मास ट्रांसफ्यूजन किया जाता है।
डिप्थीरिया
डिप्थीरिया के रोगियों को आपातकालीन देखभाल की आवश्यकता होती है क्योंकि घाव के लेरिंजल स्थानीयकरण के मामले में गंभीर सामान्य जटिलताओं या स्टेनोसिस के विकास की संभावना होती है। डिप्थीरिया का संदेह होने पर भी रोगी को तुरंत संक्रामक रोग विभाग में अस्पताल में भर्ती कराया जाना चाहिए। हाल के वर्षों में, वयस्क डिप्थीरिया से बच्चों की तुलना में कम बार-बार और अधिक गंभीर रूप से बीमार हुए हैं।
सबसे आम ग्रसनी का डिप्थीरिया है। यह याद रखना चाहिए कि ग्रसनी डिप्थीरिया के हल्के रूप कम या सामान्य (वयस्कों में) शरीर के तापमान पर लैकुनर या यहां तक कि प्रतिश्यायी टॉन्सिलिटिस की आड़ में हो सकते हैं। हाइपरेमिक टॉन्सिल की सतह पर छापे पहले कोमल, झिल्लीदार, सफेद, आसानी से हटाए जाते हैं, लेकिन जल्द ही वे एक विशिष्ट रूप प्राप्त कर लेते हैं:
टॉन्सिल से परे जाएं, घने, मोटे, भूरे या पीले रंग के हो जाएं। छापे को हटाना मुश्किल होता है, जिसके बाद एक घिसी हुई सतह बनी रहती है।
डिप्थीरिया के प्रसार के साथ, रोगी की सामान्य स्थिति का उल्लंघन अधिक स्पष्ट होता है, झिल्लीदार ओवरले भी ग्रसनी, नासोफरीनक्स में, कभी-कभी नाक में पाए जाते हैं, जबकि नाक से सांस लेने और नाक से खूनी निर्वहन का उल्लंघन होता है। हालाँकि, अधिक बार यह प्रक्रिया सच्चे समूह के विकास के साथ फैलती है। गर्दन के चमड़े के नीचे के वसायुक्त ऊतक की चिपचिपाहट भी पाई जाती है।
डिप्थीरिया का विषाक्त रूप एक सामान्य तीव्र संक्रामक रोग के रूप में शुरू होता है जो शरीर के तापमान में तेज वृद्धि, सिरदर्द और कभी-कभी उल्टी के साथ होता है। एक विशिष्ट विशेषता ग्रसनी और गर्दन के कोमल ऊतकों में एडिमा की शुरुआती उपस्थिति है। सरवाइकल लिम्फ नोड्स भी बढ़े हुए और दर्दनाक होते हैं। चेहरा पीला है, चिपचिपा है, नाक से खून बह रहा है, सांसों की बदबू, फटे होंठ, नासिकाशोथ। पैरेसिस रोग के देर के चरणों में विकसित होता है। रक्तस्रावी रूप दुर्लभ है और बहुत कठिन है।
विशिष्ट मामलों में निदान नैदानिक तस्वीर द्वारा स्थापित किया जा सकता है, बाकी में, जो बहुमत बनाते हैं, बैक्टीरियोलॉजिकल पुष्टि आवश्यक है। हटाए गए सजीले टुकड़े और फिल्मों का अध्ययन करना सबसे अच्छा है, उनकी अनुपस्थिति में, टॉन्सिल की सतह से और नाक से (या स्वरयंत्र स्थानीयकरण के साथ स्वरयंत्र से) स्मीयर बनाए जाते हैं। ग्रसनी से सामग्री खाली पेट ली जाती है, और इससे पहले आपको गरारे नहीं करने चाहिए। कभी-कभी अकेले स्मीयर माइक्रोस्कोपी के आधार पर डिप्थीरिया बैसिलस का तुरंत पता लगाया जाता है।
ग्रसनी और ग्रसनी के डिप्थीरिया को केले के टॉन्सिलिटिस, कफ के टॉन्सिलिटिस, थ्रश, सिमानोव्स्की के टॉन्सिलिटिस, नेक्रोटिक टॉन्सिलिटिस से अलग किया जाना चाहिए, जिसमें स्कार्लेट ज्वर भी शामिल है; रक्तस्रावी रूप को हेमटोपोइएटिक अंगों के रोगों से जुड़े गले के क्षेत्र के घावों से अलग किया जाना चाहिए।
स्वरयंत्र का डिप्थीरिया (सच्चा समूह) मुख्य रूप से टॉडलर्स में एक अलग घाव के रूप में होता है और दुर्लभ होता है। अधिक बार स्वरयंत्र डिप्थीरिया (अवरोही समूह) के एक सामान्य रूप से प्रभावित होता है। प्रारंभ में, प्रतिश्यायी लैरींगाइटिस एक आवाज विकार और भौंकने वाली खांसी के साथ विकसित होता है। शरीर का तापमान सबफीब्राइल हो जाता है। भविष्य में, रोगी की सामान्य स्थिति बिगड़ती है, एफ़ोनिया विकसित होता है, खाँसी शांत हो जाती है और साँस लेने में कठिनाई के लक्षण दिखाई देते हैं - छाती के "आज्ञाकारी" स्थानों के पीछे हटने के साथ साँस लेने में कठिनाई। बढ़े हुए स्टेनोसिस के साथ, रोगी बेचैन होता है, त्वचा ठंडे पसीने से ढकी होती है, पीला या सियानोटिक होता है, नाड़ी तेज या अतालता होती है। फिर धीरे-धीरे दम घुटने की अवस्था आती है।
छापे पहले स्वरयंत्र के वेस्टिबुल में दिखाई देते हैं, फिर ग्लोटिस के क्षेत्र में, जो स्टेनोसिस का मुख्य कारण है। फिल्मी सफेदी-पीले या भूरे रंग की सजीले टुकड़े बनते हैं, लेकिन स्वरयंत्र डिप्थीरिया के हल्के रूपों के साथ, वे बिल्कुल भी प्रकट नहीं हो सकते हैं।
निदान की बैक्टीरियोलॉजिकल रूप से पुष्टि की जानी चाहिए, जो हमेशा संभव नहीं होता है। स्वरयंत्र के डिप्थीरिया को झूठे क्रुप, स्वरयंत्रशोथ और वायरल एटियलजि के स्वरयंत्र-श्वासनलिकाशोथ, विदेशी निकायों, मुखर सिलवटों के स्तर पर स्थानीयकृत ट्यूमर और नीचे, रेट्रोफेरीन्जियल फोड़ा से अलग किया जाना चाहिए।
एक स्वतंत्र रूप के रूप में नाक डिप्थीरिया बहुत दुर्लभ है, मुख्य रूप से छोटे बच्चों में। कुछ रोगियों में, प्रतिश्यायी rhinitis की केवल नैदानिक तस्वीर का पता चला है। विशेषता फिल्में, अस्वीकृति या हटाने के बाद जो क्षरण बनी रहती हैं, हमेशा नहीं बनती हैं। अधिकांश रोगियों में, नाक का घाव एकतरफा होता है, जो निदान की सुविधा देता है, जिसकी पुष्टि एक सूक्ष्मजीवविज्ञानी अध्ययन के परिणामों से की जानी चाहिए। नाक के डिप्थीरिया को विदेशी निकायों, प्यूरुलेंट राइनोसिनिटिस, ट्यूमर, सिफलिस और तपेदिक से अलग किया जाना चाहिए।
वयस्कों में श्वसन पथ डिप्थीरिया की विशेषताएं। श्वासनली और ब्रोन्ची में अवरोही क्रुप के विकास के साथ रोग अक्सर एक गंभीर विषैले रूप में आगे बढ़ता है। साथ ही, प्रारंभिक अवधि में, इसे डिप्थीरिया, इसकी जटिलताओं, या आंतरिक अंगों में रोग प्रक्रियाओं के अन्य अभिव्यक्तियों से मिटाया जा सकता है, जिससे समय पर निदान करना मुश्किल हो जाता है। डिप्थीरिया के जहरीले रूप वाले रोगियों में क्रुप के साथ, विशेष रूप से श्वासनली (और ब्रांकाई) से जुड़े अवरोही क्रुप के साथ, ट्रेकियोस्टोमी पहले से ही प्रारंभिक अवस्था में इंगित किया जाता है, और इंटुबैषेण अव्यावहारिक है।
इलाज। यदि डिप्थीरिया के किसी भी रूप का पता चला है, और भले ही इस बीमारी की उपस्थिति का संदेह हो, तो तुरंत उपचार शुरू करना आवश्यक है - एंटीडिप्थीरिया सीरम की शुरूआत। गंभीर रूपों में, छापे वापस आने तक कई इंजेक्शन लगाए जाते हैं। Bezredki विधि के अनुसार सीरम प्रशासित किया जाता है: पहले, 0.1 मिलीलीटर सीरम को सूक्ष्म रूप से इंजेक्ट किया जाता है, 30 मिनट के बाद - 0.2 मिलीलीटर, और 1-1.5 घंटे के बाद - शेष खुराक। स्थानीय हल्के रूप के साथ, 10,000-30,000 IU का एक एकल इंजेक्शन पर्याप्त है, एक सामान्य के साथ - 40,000 IU, एक विषैले रूप के साथ - 80,000 IU तक, बच्चों में डिप्थीरिया अवरोही समूह के साथ - 20,000-30,000 IU सीरम। 2 वर्ष से कम उम्र के बच्चों के लिए, खुराक 1.5-2 गुना कम हो जाती है।
क्रुप रोगियों को ऑक्सीजन थेरेपी और एसिड-बेस स्टेट के सुधार की आवश्यकता होती है। कॉर्टिकोस्टेरॉइड हार्मोन का पैतृक प्रशासन (रोगी की उम्र को ध्यान में रखते हुए) और शामक की नियुक्ति, और निमोनिया की लगातार जटिलताओं के कारण, एंटीबायोटिक लेने की सलाह दी जाती है। यदि स्वरयंत्र का स्टेनोसिस है और एंटीडिप्थीरिया सीरम के साथ उपचार शुरू होने के अगले कुछ घंटों के भीतर कोई सकारात्मक प्रभाव नहीं है, तो इंटुबैषेण या ट्रेकियोस्टोमी आवश्यक है।
तपेदिक (ग्रसनी, जीभ की जड़)
व्यापक, मुख्य रूप से एक्सयूडेटिव-अल्सरेटिव, ऊपरी श्वसन पथ के तपेदिक वाले मरीजों की आवश्यकता हो सकती है आपातकालीन देखभालगले में तेज दर्द, डिस्पैगिया और कभी-कभी स्वरयंत्र के स्टेनोसिस के कारण। ऊपरी श्वसन पथ की हार हमेशा फेफड़ों में तपेदिक प्रक्रिया के लिए माध्यमिक होती है, लेकिन बाद वाले का हमेशा समय पर निदान नहीं किया जाता है।
श्लेष्म झिल्ली के ताजा, हाल ही में विकसित तपेदिक को हाइपरमिया, घुसपैठ और अक्सर प्रभावित हिस्सों की सूजन की विशेषता होती है, जिसके परिणामस्वरूप संवहनी पैटर्न गायब हो जाता है। परिणामी अल्सर दांतेदार किनारों के साथ सतही होते हैं; उनका तल प्यूरुलेंट व्हाइटिश-ग्रेश डिस्चार्ज की एक पतली परत से ढका होता है। छाले शुरू में छोटे होते हैं, लेकिन जल्द ही उनका क्षेत्र बढ़ जाता है; विलय, वे बड़े क्षेत्रों पर कब्जा कर लेते हैं। अन्य मामलों में, टॉन्सिल, यूवुला या एपिग्लॉटिस में दोषों के गठन के साथ प्रभावित क्षेत्रों का विनाश होता है। जब स्वरयंत्र प्रभावित होता है, तो आवाज बिगड़कर एफोनिया तक हो जाती है। रोगियों की स्थिति मध्यम या गंभीर है, शरीर का तापमान अधिक है, ईएसआर में वृद्धि हुई है, स्टैब न्यूट्रोफिल की संख्या में वृद्धि के साथ ल्यूकोसाइटोसिस है; रोगी वजन घटाने को नोटिस करता है।
निदान नैदानिक तस्वीर और फेफड़ों (एक्स-रे) में एक ट्यूबरकुलस प्रक्रिया का पता लगाने के आधार पर स्थापित किया गया है। अल्सरेटिव रूपों में, तेजी से निदान के लिए एक अच्छा गैर-दर्दनाक तरीका अल्सर की सतह से एक स्क्रैपिंग या छाप की साइटोलॉजिकल परीक्षा है। एक नकारात्मक परिणाम और एक अस्पष्ट नैदानिक तस्वीर के मामले में, एक बायोप्सी की जाती है।
ग्रसनी और ग्रसनी के तपेदिक (मुख्य रूप से एक्सयूडेटिव अल्सरेटिव) को तीव्र बैनल टॉन्सिलिटिस और सिमानोव्स्की के टॉन्सिलिटिस, एरिसिपेलस, एग्रानुलोसाइटिक टॉन्सिलिटिस से अलग किया जाना चाहिए। स्वरयंत्र का तपेदिक, जो एक ही रूप में होता है, को इन्फ्लूएंजा जैसे सबम्यूकोसल सेप्टिक स्वरयंत्रशोथ और स्वरयंत्र के फोड़े, दाद, चोट, विसर्प, तीव्र पृथक पेम्फिगस, हेमटोपोइएटिक अंगों के रोगों में घावों से अलग होना चाहिए।
आपातकालीन देखभाल का लक्ष्य दर्द को खत्म करना या कम से कम कम करना है। इसके लिए, नोवोकेन के 0.25% समाधान के साथ इंट्राडर्मल नाकाबंदी की जाती है। स्थानीय संवेदनाहारी उपायों में एड्रेनालाईन के साथ 2% डाइकेन समाधान (10% कोकीन समाधान) के साथ स्प्रे या स्नेहन की मदद से श्लेष्म झिल्ली के संज्ञाहरण शामिल हैं। उसके बाद, अल्सरेटिव सतह को ज़ोबिन (0.1 ग्राम मेन्थॉल, 3 ग्राम एनेस्थेसिन, 10 ग्राम टैनिन और रेक्टिफाइड एथिल अल्कोहल प्रत्येक) या वोज़्नेसेंस्की (0.5 ग्राम मेन्थॉल, 1 ग्राम फॉर्मेलिन, 5 ग्राम) के एक संवेदनाहारी मिश्रण के साथ चिकनाई की जाती है। एनेस्थेसिन की, आसुत जल की 30 मिली)। खाने से पहले, आप नोवोकेन के 5% घोल से गरारे कर सकते हैं।
उसी समय, सामान्य एंटी-ट्यूबरकुलोसिस उपचार शुरू किया जाता है: स्ट्रेप्टोमाइसिन (1 ग्राम / दिन), वायोमाइसिन (1 ग्राम / दिन), रिफैम्पिसिन (0.5 ग्राम / दिन) इंट्रामस्क्युलरली; मौखिक रूप से आइसोनियाज़िड (दिन में 0.3 ग्राम 2 बार) या प्रोटोनामाइड (दिन में 0.5 ग्राम 2 बार), आदि दें। विभिन्न समूहों की कम से कम दो दवाओं को निर्धारित करना आवश्यक है।
ग्रसनी के फोड़े।
पेरिटोनिलिटिस, पैराटॉन्सिलर फोड़ा
पैलेटिन टॉन्सिल के पैराटोन्सिलिटिस। Paratonsillitis टॉन्सिल के आसपास के ऊतकों की सूजन है, जो ज्यादातर मामलों में इसके कैप्सूल से परे घुसने वाले संक्रमण और टॉन्सिलिटिस की जटिलता के परिणामस्वरूप होता है। अक्सर यह सूजन फोड़े के गठन के साथ समाप्त होती है। कभी-कभी, पैराटॉन्सिलिटिस एक अक्षुण्ण टॉन्सिल के साथ दर्दनाक, ओडोन्टोजेनिक (पीछे के दांत) या ओटोजेनिक मूल का हो सकता है, या संक्रामक रोगों में रोगजनकों के हेमटोजेनस परिचय का परिणाम हो सकता है।
इसके विकास में, प्रक्रिया एक्सयूडेटिव-इनफिल्ट्रेटिव, फोड़ा गठन और इनवोल्यूशन के चरणों से गुजरती है। इस पर निर्भर करता है कि सबसे तीव्र सूजन का क्षेत्र कहाँ स्थित है, पूर्वकाल श्रेष्ठ, पूर्वकाल अवर, पश्च (रेट्रोटोनसिलर) और बाहरी (पार्श्व) पैराटोन्सिलिटिस (फोड़े) हैं। सबसे आम एटरोपोस्टीरियर (सुप्राटोनसिलर) फोड़े हैं। कभी-कभी वे दोनों तरफ विकसित हो सकते हैं। पेरी-बादाम ऊतक में एक टॉन्सिलर कल्मोनस प्रक्रिया गले में खराश के दौरान या इसके तुरंत बाद विकसित हो सकती है।
Paratonsillitis (फोड़ा) आमतौर पर बुखार, ठंड लगना, सामान्य नशा, गंभीर गले में खराश के साथ होता है, जो आमतौर पर कान या दांतों तक फैलता है। कुछ रोगी दर्द के कारण खाते नहीं हैं और मुंह से निकलने वाली लार को निगलते नहीं हैं, सोते नहीं हैं। इसके अलावा, वे नासॉफिरिन्क्स और नाक गुहा में भोजन या तरल फेंकने के साथ डिस्पैगिया विकसित कर सकते हैं। एक विशिष्ट लक्षण लॉकजॉ है, जिससे मौखिक गुहा और ग्रसनी की जांच करना बहुत मुश्किल हो जाता है; अक्सर मुंह से आने वाली गंध, आगे की ओर और प्रभावित पक्ष की ओर झुकाव के साथ सिर की मजबूर स्थिति पर भी ध्यान दें। सबमांडिबुलर लिम्फ नोड्स बढ़ जाते हैं और पैल्पेशन पर दर्दनाक हो जाते हैं। ईएसआर और ल्यूकोसाइटोसिस आमतौर पर बढ़ जाते हैं।
पैराटॉन्सिलिटिस वाले रोगी में ग्रसनीशोथ के साथ, यह आमतौर पर पता चला है कि सबसे स्पष्ट भड़काऊ परिवर्तन टॉन्सिल के पास स्थानीयकृत हैं। उत्तरार्द्ध बढ़े हुए और विस्थापित होते हैं, सूजन को पीछे धकेलते हैं, कभी-कभी सूजी हुई जीभ। नरम तालु भी इस प्रक्रिया में शामिल है, जिसकी गतिशीलता फलस्वरूप परेशान होती है। पूर्वकाल के बेहतर पैराटॉन्सिलिटिस के साथ, टॉन्सिल को नीचे की ओर विस्थापित किया जाता है और पीछे की ओर पूर्वकाल चाप द्वारा कवर किया जा सकता है।
पश्च पैराटॉन्सिलर फोड़ा पश्च तालु चाप के पास या सीधे इसमें विकसित होता है। यह सूज जाता है, गाढ़ा हो जाता है, कभी-कभी सूज जाता है, लगभग कांच का हो जाता है। ये परिवर्तन, एक डिग्री या दूसरे तक, नरम तालू और जीभ के निकटवर्ती भाग तक फैलते हैं। क्षेत्रीय लिम्फ नोड्स सूज जाते हैं और दर्दनाक हो जाते हैं, संबंधित आर्यटेनॉइड उपास्थि अक्सर सूज जाती है, डिस्पैगिया होता है, ट्रिस्मस कम स्पष्ट हो सकता है।
निचला पैराटोन्सिलिटिस दुर्लभ है। इस स्थानीयकरण का एक फोड़ा गंभीर दर्द के साथ होता है जब निगलने और जीभ बाहर निकालने, कान तक विकीर्ण होता है। सबसे स्पष्ट भड़काऊ परिवर्तन पैलेटोग्लोसल आर्क के आधार पर और तालु टॉन्सिल को जीभ और लिंगीय टॉन्सिल की जड़ से अलग करने वाले खांचे में नोट किए जाते हैं। स्पैचुला से दबाने पर जीभ के आस-पास का क्षेत्र तेज दर्द होता है और हाइपरेमिक होता है। सूजन के साथ या बिना सूजन सूजन एपिग्लॉटिस की पूर्वकाल सतह तक फैली हुई है।
सबसे खतरनाक बाहरी पैराटॉन्सिलर फोड़ा, जिसमें टॉन्सिल के पार्श्व में दमन होता है, फोड़ा गुहा गहरी और पहुंच में मुश्किल होती है, अन्य रूपों की तुलना में अधिक बार, श्वसन अपघटन होता है। हालांकि, निचले पैराटॉन्सिलिटिस की तरह, यह दुर्लभ है। टॉन्सिल और उसके आसपास मुलायम ऊतकअपेक्षाकृत थोड़ा बदल गया है, लेकिन टॉन्सिल अंदर की ओर फैला हुआ है। दर्द गर्दन के संबंधित पक्ष पर ध्यान देने योग्य है, सिर और ट्रिस्मस की मजबूर स्थिति, क्षेत्रीय ग्रीवा लिम्फैडेनाइटिस विकसित होता है।
Paratonsillitis रक्त रोगों, डिप्थीरिया, स्कार्लेट ज्वर, ग्रसनी के विसर्प, जीभ के टॉन्सिल के फोड़े, जीभ के कफ और मुंह के तल, ट्यूमर के साथ होने वाली कफ प्रक्रियाओं से अलग होना चाहिए। परिपक्वता और एक अनुकूल पाठ्यक्रम के साथ, 3-5 वें दिन पैराटॉन्सिलर फोड़ा अपने आप खुल सकता है, हालांकि रोग अक्सर जारी रहता है।
V. D. Dragomiretsky (1982) के अनुसार, 2% रोगियों में paratonsillitis की जटिलताएँ देखी गई हैं। ये प्युलुलेंट लिम्फैडेनाइटिस, पेरीफेरींजाइटिस, मीडियास्टिनिटिस, सेप्सिस, पैरोटाइटिस, मुंह के तल का कफ, थ्रोम्बोफ्लिबिटिस, नेफ्रैटिस, पाइलिटिस, हृदय रोग आदि हैं। एंटीबायोटिक थेरेपी सभी पैराटोन्सिलिटिस के लिए संकेतित है। सेमी-सिंथेटिक पेनिसिलिन, साथ ही ब्रॉड-स्पेक्ट्रम एंटीबायोटिक्स, मेट्रोगिल के विभिन्न संयोजनों को लिखने की सलाह दी जाती है।
कुछ विशेषताएं उन बच्चों में पैराटोन्सिलिटिस की विशेषता होती हैं जो उनसे पीड़ित हैं, हालांकि शायद ही कभी, शैशवावस्था से शुरू होती है। कैसे कम बच्चा, अधिक गंभीर बीमारी आगे बढ़ सकती है: उच्च शरीर के तापमान, ल्यूकोसाइटोसिस और -ईएसआर में वृद्धि, विषाक्तता, दस्त और सांस लेने में कठिनाई के साथ। जटिलताएं शायद ही कभी विकसित होती हैं और आमतौर पर अनुकूल रूप से आगे बढ़ती हैं।
जब पैराटॉन्सिलिटिस वाले रोगी को अस्पताल में भर्ती कराया जाता है, तो उपचार की रणनीति तुरंत निर्धारित की जानी चाहिए। फोड़े के लक्षण के बिना प्राथमिक पैराटॉन्सिलिटिस के साथ-साथ छोटे बच्चों में रोग के विकास के साथ, दवा उपचार का संकेत दिया जाता है। ऐसे रोगियों को अधिकतम उम्र की खुराक में एंटीबायोटिक्स निर्धारित की जाती हैं।
रोग के प्रारंभिक चरण में ही रूढ़िवादी उपचार की सलाह दी जाती है। एंटीबायोटिक्स के अलावा, एनलगिन, विटामिन सी और ग्रुप बी, कैल्शियम क्लोराइड, एंटीहिस्टामाइन (डिफेनहाइड्रामाइन, तवेगिल, सुप्रास्टिन) निर्धारित हैं।
Paratonsillitis और अनिवार्य - paratonsillar फोड़े का इलाज करने का मुख्य तरीका उनका उद्घाटन है। पैराटोन्सिलिटिस के सबसे आम रूप में, फोड़ा पैलेटोग्लोसल (पूर्वकाल) चाप के ऊपरी भाग के माध्यम से खोला जाता है।
चीरा पर्याप्त रूप से लंबा (चौड़ा) होना चाहिए, लेकिन 5 मिमी से अधिक गहरा नहीं होना चाहिए। अधिक गहराई तक, टॉन्सिल कैप्सूल की ओर एक संदंश की मदद से केवल कुंद तरीके से आगे बढ़ने की अनुमति है। पीछे के फोड़े के साथ, चीरा को पैलेटोफरीन्जियल आर्क के साथ लंबवत रूप से बनाया जाना चाहिए, और पूर्वकाल के फोड़े के साथ, पैलेटोग्लोसल आर्क के निचले हिस्से के माध्यम से, जिसके बाद कुंद रूप से बाहर की ओर और नीचे की ओर 1 सेमी तक घुसना या निचले ध्रुव से गुजरना आवश्यक है। टॉन्सिल।
यह या तो मवाद के पारभासी के बिंदु पर, या जीभ के आधार के किनारे और ऊपरी जबड़े के पीछे के दांत के बीच की दूरी के बीच की दूरी पर पूर्वकाल के बेहतर फोड़े का एक विशिष्ट उद्घाटन करने के लिए प्रथागत है। घाव, या इस रेखा के चौराहे पर पैलेटोग्लोसल आर्क के साथ लंबवत खींचा गया। जहाजों को चोट से बचाने के लिए, टिप से 1 सेमी की दूरी पर स्केलपेल ब्लेड को चिपकने वाले प्लास्टर की कई परतों या फराटसिलिन समाधान (नाक गुहा के टैम्पोनैड के लिए प्रयुक्त) में भिगोने वाली धुंध पट्टी के साथ लपेटने की सिफारिश की जाती है। केवल श्लेष्मा झिल्ली को काटा जाना चाहिए, और कुंद तरीके से गहराई तक जाना चाहिए। इसके उद्घाटन के दौरान फोड़े में प्रवेश संदंश की उन्नति के लिए ऊतक प्रतिरोध की अचानक समाप्ति से निर्धारित होता है।
पीछे के फोड़े को खोलते समय, टॉन्सिल के पीछे सबसे बड़े फलाव के स्थान पर एक ऊर्ध्वाधर चीरा लगाया जाता है, लेकिन पहले आपको यह सुनिश्चित करने की आवश्यकता है कि इस क्षेत्र में कोई धमनी स्पंदन न हो। स्केलपेल की नोक को पश्चपार्श्विक पक्ष की ओर निर्देशित नहीं किया जाना चाहिए।
चीरा आमतौर पर सतह संज्ञाहरण के तहत किया जाता है, डाइकेन के 3% समाधान के साथ चिकनाई करके किया जाता है, जो, हालांकि, अप्रभावी है, इसलिए प्रोमेडोल के साथ प्रीमेडिकेट करने की सलाह दी जाती है। नोवोकेन या लिडोकाइन समाधान के सबम्यूकोसल फोड़े को खोलने पर दर्द कम हो जाता है। फोड़ा खोलने के बाद, इसमें मार्ग का विस्तार किया जाना चाहिए, पेश किए गए संदंश की शाखाओं को पक्षों तक धकेलना चाहिए। उसी तरह, किए गए छेद को उन मामलों में विस्तारित किया जाता है जहां चीरे के परिणामस्वरूप कोई मवाद नहीं निकला है।
पैराटोन्सिलिटिस और पैराटॉन्सिलर फोड़े के इलाज की एक कट्टरपंथी विधि एब्सेसटोन्सिलेक्टोमी है, जो इतिहास में बार-बार होने वाले टॉन्सिलिटिस या पैराटोन्सिलिटिस की पुनरावृत्ति के साथ किया जाता है, एक खुले फोड़े की खराब जल निकासी, जब इसके पाठ्यक्रम में देरी होती है, अगर चीरा या सहज रूप से रक्तस्राव होता है। पोत का क्षरण, साथ ही अन्य टॉन्सिलोजेनिक जटिलताएं [नाज़रोवा जी.एफ., 1977, आदि]। टॉन्सिल्लेक्टोमी को सभी पार्श्व (बाहरी) फोड़े के लिए संकेत दिया जाता है। एक चीरा पहले ही किए जाने के बाद, एक टॉन्सिल्लेक्टोमी आवश्यक है यदि उसके बाद दिन के दौरान कोई सकारात्मक गतिशीलता नहीं होती है, अगर चीरे से मवाद का प्रचुर मात्रा में निर्वहन जारी रहता है, या यदि फोड़े से फिस्टुला को समाप्त नहीं किया जाता है। एब्सेसटोन्सिल्लेक्टोमी के लिए एक contraindication रोगी की एक टर्मिनल या बहुत गंभीर स्थिति है जिसमें पैरेन्काइमल अंगों, सेरेब्रल वैस्कुलर थ्रॉम्बोसिस, डिफ्यूज़ मेनिन्जाइटिस में अचानक परिवर्तन होते हैं।
ज्ञानकोष में अपना अच्छा काम भेजें सरल है। नीचे दिए गए फॉर्म का प्रयोग करें
छात्र, स्नातक छात्र, युवा वैज्ञानिक जो अपने अध्ययन और कार्य में ज्ञान आधार का उपयोग करते हैं, वे आपके बहुत आभारी होंगे।
http://www.allbest.ru/ पर होस्ट किया गया
ग्रसनी के तीव्र और पुराने रोग
एडेनोइड्स।
यह नासॉफिरिन्जियल टॉन्सिल का अतिवृद्धि है। यह 2 से 15 वर्ष की आयु में होता है, 20 वर्ष की आयु तक वे क्षीण होने लगते हैं। एडेनोइड ऊतक की सूजन को एडेनोओडाइटिस कहा जाता है।
एडेनोइड इज़ाफ़ा की तीन डिग्री हैं:
ग्रेड 1 - वोमर और चोएने 1/3 बंद हैं;
ग्रेड 2 - वोमर और चोएने 1/2 बंद हैं;
ग्रेड 3 - वोमर और चोएने 2/3 से बंद हैं।
लक्षण:
1. नाक से सांस लेने में लगातार कठिनाई, मुंह खुला रहना;
2. बच्चे मुंह खोलकर सोते हैं, खर्राटे लेते हैं, बेचैन नींद आती है;
3. श्रवण ट्यूब की शिथिलता के कारण होने वाली हानि;
4. बार-बार जुकामलंबे समय तक राइनाइटिस, लगातार ओटिटिस मीडिया;
5. नाक;
6. सामान्य स्थिति ग्रस्त है: सुस्ती, उदासीनता, थकान, सिरदर्द और, परिणामस्वरूप, मानसिक और शारीरिक विकास में कमी;
7. एक विशिष्ट "एडेनोइड" चेहरे के रूप में चेहरे के कंकाल की विकृति, कुरूपता।
निदान:
पश्च राइनोस्कोपी;
नासॉफरीनक्स की उंगली परीक्षा;
कंट्रास्ट एजेंट के साथ एक्स-रे (नियोप्लाज्म को बाहर करने के लिए)।
विधि 1 - रूढ़िवादी उपचार।
यह एडेनोइड्स के इज़ाफ़ा के 1 और 2 डिग्री पर और नाक गुहा में भड़काऊ प्रक्रियाओं की अवधि के दौरान किया जाता है।
2 रास्ते - शल्य चिकित्सा- एडेनोटॉमी। यह एक अस्पताल में किया जाता है, उपकरण एक एडेनोइड है। सर्जरी के लिए संकेत: लगातार सर्दी और मध्यकर्णशोथ के साथ ग्रेड 3, ग्रेड 2 और इससे कोई प्रभाव नहीं रूढ़िवादी उपचारसुनवाई हानि के लिए 1 डिग्री।
देखभाल में पश्चात की अवधि:
बिस्तर पर आराम, पक्ष में बच्चे की स्थिति;
रक्तस्राव की निगरानी के लिए समय-समय पर डायपर में थूकने की व्याख्या करें;
तरल ठंडा खाना खिलाएं, आइसक्रीम कम मात्रा में दे सकते हैं;
शारीरिक गतिविधि की सीमा।
विधि 3 - क्लाइमेटोथेरेपी, शरीर की सुरक्षा बढ़ाने के लिए।
एडेनोइड्स और एडेनोओडाइटिस की मुख्य जटिलताओं: श्रवण हानि, विकास क्रोनिक राइनाइटिस, चेहरे के कंकाल की विकृति और कुरूपता।
1. तालु टॉन्सिल की अतिवृद्धि। वृद्धि तीन डिग्री हो सकती है, लेकिन टॉन्सिल में सूजन नहीं होती है। टॉन्सिल सांस लेने, भोजन धारण करने, भाषण निर्माण में हस्तक्षेप कर सकते हैं। वृद्धि की तीसरी डिग्री पर, एक ऑपरेशन किया जाता है - टॉन्सिलोटॉमी - पैलेटिन टॉन्सिल का आंशिक काटना।
टॉन्सिल का एक हिस्सा तालु के मेहराब से परे फैला हुआ है, जिसे टॉन्सिलोटॉमी से काट दिया जाता है।
2. तीव्र ग्रसनीशोथ। यह पश्च ग्रसनी दीवार के श्लेष्म झिल्ली की तीव्र सूजन है।
1) हाइपोथर्मिया;
2) नाक और परानासल साइनस के रोग;
3) तीव्र संक्रामक रोग;
4) परेशान करने वाले कारक: धूम्रपान, धूल, गैसें।
नैदानिक अभिव्यक्तियाँ:
सूखापन, पसीना, गले में खराश, खाँसी;
निगलने पर मध्यम दर्द;
नासॉफरीनक्स में अप्रिय संवेदनाएं, भरे हुए कान;
शायद ही कभी सबफीब्राइल तापमान, सामान्य स्वास्थ्य में गिरावट।
ग्रसनीशोथ के साथ: ग्रसनी के पीछे हाइपरमिया, सूजन, म्यूकोप्यूरुलेंट डिस्चार्ज। संक्रमण नासॉफिरिन्क्स को कवर कर सकता है और निचले श्वसन पथ में उतर सकता है।
उपचार: चिड़चिड़े पदार्थों का उन्मूलन, कम आहार, गर्म पेय, गरारे करना, समाधान के साथ सिंचाई ("केमेटन", "इनगलिप्ट"), साँस लेना, ऑरोसेप्टिक्स ("फैरिंगोसेप्ट", "सेप्टोलेट"), ल्यूगोल के समाधान के साथ पीछे की ग्रसनी दीवार का स्नेहन और तेल समाधान, वार्मिंग कंप्रेस, FTL।
3. जीर्ण ग्रसनीशोथ। यह पश्च ग्रसनी दीवार के श्लेष्म झिल्ली की पुरानी सूजन है। इसे 3 प्रकारों में विभाजित किया गया है: प्रतिश्यायी या सरल, हाइपरट्रॉफिक और एट्रोफिक।
बार-बार तीव्र ग्रसनीशोथ;
नाक, परानासल साइनस, मौखिक गुहा में संक्रमण के पुराने foci की उपस्थिति ( हिंसक दांत), तालु का टॉन्सिल;
चिड़चिड़े पदार्थों के लंबे समय तक संपर्क (विशेषकर जब धूम्रपान)।
नैदानिक अभिव्यक्तियाँ:
सूखापन, पसीना, जलन, गुदगुदी;
गले में एक विदेशी शरीर की भावना;
लगातार खांसी;
चिपचिपा श्लेष्म निर्वहन का संचय, विशेष रूप से सुबह में।
ग्रसनीशोथ के लिए:
1. प्रतिश्यायी रूप - हाइपरिमिया और पश्च ग्रसनी दीवार के श्लेष्म झिल्ली का मोटा होना;
2. हाइपरट्रॉफिक रूप - हाइपरमिया, म्यूकोसा का मोटा होना, म्यूकोसा पर ग्रैन्युलैरिटी और दाने;
3. एट्रोफिक रूप - श्लेष्मा, चिपचिपे बलगम से ढका हुआ।
कारण हटाओ;
आहार (परेशान करने वाले खाद्य पदार्थों को हटा दें);
ग्रसनी की पिछली दीवार की धुलाई, सिंचाई;
साँस लेना, एंटीसेप्टिक्स के साथ स्नेहन।
4. पैराटॉन्सिलिटिस पेरी-बादाम ऊतक की सूजन है, जिसमें प्रक्रिया टॉन्सिल कैप्सूल से आगे जाती है और यह इसकी सुरक्षात्मक कार्रवाई की समाप्ति का संकेत देती है। प्रक्रिया एकतरफा है, अक्सर पूर्वकाल और ऊपरी भाग में स्थित होती है। पैराटॉन्सिलिटिस टॉन्सिलिटिस की सबसे आम जटिलता है।
प्रतिरक्षा में कमी;
एनजाइना का गलत या जल्दी बंद किया गया इलाज।
नैदानिक अभिव्यक्तियाँ:
गंभीर, लगातार दर्द, निगलने और सिर घुमाने से बढ़ जाना;
कान, दांत में दर्द का विकिरण;
लार;
ट्रिस्मस (चबाने वाली मांसपेशियों की ऐंठन);
धुंधला, अनुनासिक भाषण;
गर्दन, ग्रसनी की मांसपेशियों की सूजन के कारण सिर की मजबूर स्थिति (एक तरफ);
ग्रीवा लसीकापर्वशोथ;
नशा के लक्षण: तेज बुखार, सिरदर्द, आदि;
रक्त परीक्षण में परिवर्तन।
ग्रसनीशोथ के साथ: एक टॉन्सिल का एक तेज उभड़ा हुआ, नरम तालु का विस्थापन और उवुला (ग्रसनी की विषमता) स्वस्थ पक्ष में, म्यूकोसा का हाइपरमिया, मुंह से बदबूदार गंध। पाठ्यक्रम के दौरान दो चरणों को प्रतिष्ठित किया जाता है: घुसपैठ और फोड़ा गठन।
उपचार: - ब्रॉड-स्पेक्ट्रम एंटीबायोटिक्स:
गरारे करना;
एंटीथिस्टेमाइंस;
विटामिन, ज्वरनाशक;
गर्म सेक।
जब फोड़ा परिपक्व हो जाता है, तो एक स्केलपेल के साथ सबसे बड़े फलाव के स्थान पर एक शव परीक्षा (स्थानीय संज्ञाहरण - लिडोकेन समाधान के साथ सिंचाई) की जाती है और एंटीसेप्टिक्स के साथ गुहा को धोता है। अगले दिनों में, घाव के किनारों को अलग करके धोया जाता है। पैराटॉन्सिलिटिस वाले मरीजों को क्रोनिक टॉन्सिलिटिस के निदान के साथ एक डिस्पेंसरी में पंजीकृत किया जाता है और उन्हें प्राप्त करना चाहिए निवारक उपचार. बार-बार पैराटॉन्सिलिटिस के साथ, टॉन्सिल हटा दिए जाते हैं (टॉन्सिल्लेक्टोमी ऑपरेशन)।
क्रोनिक टॉन्सिलिटिस।
यह पैलेटिन टॉन्सिल की पुरानी सूजन है। यह अधिक बार मध्यम आयु वर्ग के बच्चों और 40 वर्ष से कम आयु के वयस्कों में होता है। क्रोनिक टॉन्सिलिटिस का कारण है: स्टैफिलोकोसी, स्ट्रेप्टोकोकी, एडेनोवायरस, हर्पीस वायरस, क्लैमाइडिया, टॉक्सोप्लाज्मा के कारण होने वाली एक संक्रामक-एलर्जी प्रक्रिया।
पहले से प्रवृत होने के घटक:
प्रतिरक्षा में कमी;
संक्रमण का पुराना फॉसी: एडेनोओडाइटिस, साइनसाइटिस, राइनाइटिस, हिंसक दांत;
बार-बार गले में खराश, सार्स, जुकाम, बचपन में संक्रमण;
टॉन्सिल की संरचना, गहरी शाखाओं वाली खामियां ( अच्छी स्थितिमाइक्रोफ्लोरा के विकास के लिए);
वंशानुगत कारक।
वर्गीकरण:
1. आई.बी. सोल्तोव: मुआवजा और विघटित;
2. बी.एस. Preobrazhensky: सरल रूप, विषाक्त-एलर्जी रूप (ग्रेड 1 और 2)।
नैदानिक अभिव्यक्तियाँ स्थानीय अभिव्यक्तियों और सामान्य में विभाजित हैं।
शिकायतें: सुबह गले में खराश, सूखापन, झुनझुनी, गले में एक विदेशी शरीर की अनुभूति, बुरा गंधमुंह से, बार-बार गले में खराश के इतिहास के साथ।
ग्रसनीशोथ के दौरान स्थानीय अभिव्यक्तियाँ:
1. हाइपरिमिया, रोलर जैसा मोटा होना और पूर्वकाल और पीछे के मेहराब के किनारों की सूजन;
2. टॉन्सिल के साथ पैलेटिन मेहराब का आसंजन;
3. टॉन्सिल का असमान रंग, उनका ढीलापन या संघनन;
4. पूर्वकाल तालु चाप पर एक स्पैटुला के साथ दबाए जाने पर अंतराल या तरल मलाईदार मवाद में प्यूरुलेंट-केसियस प्लग की उपस्थिति;
5. क्षेत्रीय लिम्फ नोड्स (सबमांडिबुलर) का इज़ाफ़ा और दर्द।
सामान्य अभिव्यक्तियाँ:
1. शाम को सबफीब्राइल तापमान;
2. बढ़ी हुई थकान, प्रदर्शन में कमी;
3. जोड़ों में आवधिक दर्द, हृदय में;
4. कार्यात्मक विकार तंत्रिका प्रणाली, मूत्र, आदि;
5. धड़कन, अतालता।
मुआवजा या सरल रूप - शिकायतों और स्थानीय अभिव्यक्तियों की उपस्थिति। विघटित या विषाक्त-एलर्जी रूप - स्थानीय संकेतों और सामान्य अभिव्यक्तियों की उपस्थिति।
क्रोनिक टॉन्सिलिटिस से संबंधित रोग (एक सामान्य एटियलॉजिकल कारक) हो सकते हैं - गठिया, गठिया, हृदय रोग, मूत्र प्रणाली, आदि।
इलाज। क्रोनिक टॉन्सिलिटिस वाले सभी रोगियों को डिस्पेंसरी में पंजीकृत होना चाहिए।
उपचार रूढ़िवादी और शल्य चिकित्सा में विभाजित है।
रूढ़िवादी उपचार में स्थानीय और सामान्य शामिल हैं।
स्थानीय उपचार:
1. टॉन्सिल की खामियों को धोना और एंटीसेप्टिक्स से धोना: फराटसिलिन, आयोडिनोल, डाइऑक्साइडिन, क्लोरहेक्सिडिन);
2. लुगोल के समाधान, प्रोपोलिस टिंचर के साथ लैकुने और टॉन्सिल की सतह की शमन (चिकनाई);
3. एंटीसेप्टिक मलहम और पेस्ट, एंटीबायोटिक्स और एंटीसेप्टिक तैयारी की कमी का परिचय;
4. ओरोसेप्टिक्स - "फेरिंगोसेप्ट", "सेप्टोलेट", "एंटी-एनजाइना";
5. FTL - UHF, UVI, दवाओं के साथ फेनोफोरेसिस।
सामान्य उपचार।
1. रिस्टोरेटिव थेरेपी, इम्युनोस्टिममुलंट्स;
2. एंटीथिस्टेमाइंस;
3. विटामिन।
ऐसा उपचार वर्ष में 2-3 बार किया जाता है। रूढ़िवादी उपचार के प्रभाव की अनुपस्थिति में और रोग के लगातार बढ़ने की उपस्थिति में, शल्य चिकित्सा- टॉन्सिल्लेक्टोमी पैलेटिन टॉन्सिल का पूर्ण निष्कासन है, जो क्रोनिक विघटित टॉन्सिलिटिस वाले रोगियों में किया जाता है।
तोंसिल्लेक्टोमी के लिए मतभेद हैं:
1. गंभीर सीवी रोग;
2. क्रोनिक रीनल फेल्योर;
3. रक्त रोग;
4. मधुमेह मेलिटस;
5. उच्च रक्तचाप;
6. ऑन्कोलॉजिकल रोग।
इस मामले में, अर्ध-सर्जिकल उपचार किया जाता है - क्रायोथेरेपी या गैल्वेनोकॉस्टिक्स। टॉन्सिल्लेक्टोमी सर्जरी के लिए रोगियों की तैयारी में शामिल हैं: थक्के और प्लेटलेट काउंट के लिए रक्त परीक्षण, परीक्षा आंतरिक अंग, संक्रमण के foci की स्वच्छता। ऑपरेशन से पहले देखभाल करनारक्तचाप, नाड़ी को मापता है, यह सुनिश्चित करता है कि रोगी भोजन नहीं करता है।
ऑपरेशन स्थानीय संज्ञाहरण के तहत उपकरणों के एक विशेष सेट का उपयोग करके किया जाता है।
पोस्टऑपरेटिव देखभाल में शामिल हैं:
बिस्तर पर आराम, एक कम तकिया पर रोगी की स्थिति;
बात करना, उठना, सक्रिय रूप से बिस्तर पर जाना मना है;
डायपर को गाल के नीचे रखा जाता है और लार को निगला नहीं जाता, बल्कि डायपर में थूक दिया जाता है;
रोगी की स्थिति और लार के रंग का 2 घंटे तक अवलोकन;
दोपहर में, आप रोगी को ठंडे तरल के कुछ घूंट दे सकते हैं;
रक्तस्राव के मामले में तुरंत डॉक्टर को सूचित करें;
सर्जरी के बाद 5 दिनों तक मरीज को तरल, ठंडा खाना खिलाएं; एडेनोइड टॉन्सिल्लेक्टोमी पोस्टऑपरेटिव
सड़न रोकनेवाला घोल से दिन में कई बार गले की सिंचाई करें।
निवारक कार्य का बहुत महत्व है: क्रोनिक टॉन्सिलिटिस वाले व्यक्तियों की पहचान, उनके डिस्पेंसरी अवलोकन और उपचार, अच्छी स्वच्छ कामकाजी परिस्थितियां और अन्य कारक।
एनजाइना एक तीव्र संक्रामक रोग है जिसमें पैलेटिन टॉन्सिल के लिम्फोइड ऊतक का स्थानीय घाव होता है। ग्रसनी के अन्य टॉन्सिल में भी सूजन हो सकती है।
रोगजनक सूक्ष्मजीव, अधिक बार बीटा-हेमोलिटिक स्ट्रेप्टोकोकस, स्टेफिलोकोसी, एडेनोवायरस।
कम सामान्यतः, प्रेरक एजेंट कवक, स्पाइरोकेट्स आदि हैं।
संक्रमण के संचरण के तरीके:
एयरबोर्न;
आहार;
रोगी के सीधे संपर्क से;
स्वसंक्रमण।
पूर्वगामी कारक: हाइपोथर्मिया, टॉन्सिल को आघात, टॉन्सिल की संरचना, वंशानुगत प्रवृत्ति, भड़काऊ प्रक्रियाएंनासोफरीनक्स और नाक गुहा में।
वर्गीकरण: अधिक सामान्य - प्रतिश्यायी, कूपिक, लकुनार, तंतुमय।
कम आम - हर्पेटिक, कफयुक्त, कवक।
ग्रन्थसूची
1. ओविचिनिकोव यू.एम., ओटोरहिनोलारिंजोलॉजी की पुस्तिका। - एम .: मेडिसिन, 1999।
2. ओविचिनिकोव, यू.एम., ओटोरहिनोलारिंजोलॉजी की पुस्तिका। - एम .: मेडिसिन, 1999।
3. शेव्रीगिन, बी.वी., ओटोरहिनोलारिंजोलॉजी की पुस्तिका। - एम .: "ट्रायडा-एक्स", 1998।
4. वी.एफ. एंटोनिव एट अल।, एड। आई.बी. सोल्तोवा, एड। एन.एस. ख्रपको, रेव: डी.आई. तारासोव, ई.एस. ओगोल्ट्सोवा, यू.के. रेवस्की। - otorhinolaryngology के लिए गाइड। - एम .: मेडिसिन, 1997।
Allbest.ru पर होस्ट किया गया
...समान दस्तावेज
बच्चों में मुख्य प्रकार के तीव्र पाचन विकार। सरल, विषाक्त और आंत्रेतर अपच के कारण, उनके उपचार की विशेषताएं। स्टामाटाइटिस के रूप, उनका रोगजनन। लगातार खाने और पाचन संबंधी विकार, उनके लक्षण और उपचार।
प्रस्तुति, 12/10/2015 जोड़ा गया
बेडसोर्स की अवधारणा, रोगियों में उनके होने के कारण और स्थान; जोखिम कारक, नैदानिक अभिव्यक्तियाँ। बेडोरस के चरणों के लक्षण; जटिलताओं, परीक्षा, निदान और उपचार। चिकित्सा भाई के कार्य में मरीजों में बेडसोर की देखभाल और रोकथाम।
टर्म पेपर, 04/27/2014 जोड़ा गया
तीव्र रोगशव पेट की गुहाआपातकालीन अस्पताल में भर्ती होने के मुख्य कारणों में से एक के रूप में। प्रीऑपरेटिव अवधि में चिकित्सीय पोषण की विशेषताएं। एपेन्डेक्टॉमी और टॉन्सिल्लेक्टोमी का सार। जिन रोगों में गैस्ट्रिक रक्तस्राव होता है।
प्रस्तुति, 02/28/2013 जोड़ा गया
ईएनटी अंगों के विकृति विज्ञान की संरचना में ग्रसनी के लिम्फोइड रिंग की सूजन संबंधी बीमारियों का स्थान। कई रोगों की अभिव्यक्ति, लक्षण और निदान: विभिन्न प्रकारटॉन्सिलिटिस, ग्रसनीशोथ, ग्रसनी के डिप्थीरिया, एडेनोइड्स। इन रोगों के उपचार की विशिष्टता।
सार, जोड़ा गया 02/17/2012
पल्पिटिस का वर्गीकरण, इसकी एटियलजि और रोगजनन। पल्पिटिस की नैदानिक अभिव्यक्तियाँ, इसके तीव्र और जीर्ण रूप। आंशिक लुगदी निकालना। पल्पिटिस के उपचार की विधि पूर्ण संरक्षणगूदा। के सिद्धांत पेशेवर सफाईदांत।
टर्म पेपर, 11/14/2009 को जोड़ा गया
अस्थानिक गर्भावस्था का सार और नैदानिक अभिव्यक्तियाँ। शल्य चिकित्सा और चिकित्सा का अवलोकन आधुनिक तरीकेइलाज। अस्थानिक गर्भावस्था के बाद रोगी के पुनर्वास और पुनर्जीवन के चरण, पश्चात की अवधि का प्रबंधन।
प्रस्तुति, 09/27/2012 जोड़ा गया
तीव्र सांस की बीमारियों- सामान्य नैदानिक अभिव्यक्तियों के साथ पॉलीटियोलॉजिकल संक्रामक रोगों का एक समूह। ब्रोंकोपुलमोनरी पैथोलॉजी वाले बच्चों में रुग्णता दर की गतिशीलता। ट्रांस-बाइकाल क्षेत्र में शिशु मृत्यु दर के कारणों की संरचना।
प्रस्तुति, 10/31/2013 जोड़ा गया
जटिलताओं का वर्गीकरण, उनकी रोकथाम और उपचार। नए बहुक्रियाशील समाधान। कॉन्टेक्ट लेंस पहनने और देखभाल करने के नियमों का उल्लंघन होने पर होने वाली सबसे आम जटिलताओं की पहचान करने के लिए रोगियों के आउट पेशेंट रिकॉर्ड का विश्लेषण।
थीसिस, जोड़ा गया 11/13/2012
पीरियोडोंटाइटिस की अवधारणा, इसके विकास के कारण। रोग के गंभीर पाठ्यक्रम के लिए जिम्मेदार सूक्ष्मजीव। लक्षण शुरुआती अवस्थाअल्प। रोग के तेज होने के दौरान नैदानिक \u200b\u200bअभिव्यक्तियाँ। पीरियोडोंटोग्राम का मान। दाँतों का फटना।
प्रस्तुति, 03/31/2017 जोड़ा गया
कोएनिग की बीमारी के कारण - ओस्टियोचोन्ड्रोसिस को विदारक करना। इसके रूप, प्रकट होने के लक्षण विभिन्न चरणविकास, निदान के तरीके। अपरिवर्तनवादी, सर्जिकल प्रकारउपचार, रोगी की उम्र, बीमारी के चरणों के आधार पर उनकी पसंद।
घर्षण, म्यूकोसा के सतही घाव तेज विदेशी निकायों के साथ, हड्डी के टुकड़े जो भोजन के साथ प्रवेश करते हैं; खुले मुंह से गिरने पर कोमल तालू का टूटना।
नैदानिक लक्षण . तेज दर्द, दर्दनाक निगलने, रक्तस्राव, जीवन के लिए खतरा अगर बाहरी कैरोटिड धमनी प्रणाली के जहाजों को क्षतिग्रस्त कर दिया जाता है।
निदान. रोगी की स्थिति, शिकायतों, इतिहास का आकलन करें; चोट की परिस्थितियाँ वस्तुनिष्ठ परीक्षा: निरीक्षण मुंह, ग्रसनी (श्लेष्म ऊतकों की अखंडता, रक्तस्राव); ग्रसनी कार्य (निगलने, प्रतिक्रियाशील शोफ के कारण सांस की तकलीफ); प्रयोगशाला परीक्षा(नैदानिक रक्त परीक्षण, टीएपीएस)।
ग्रसनी के घावों की जटिलता: घाव का संक्रमण, भड़काऊ प्रक्रियाएं, आकांक्षा निमोनिया, गर्दन के बड़े जहाजों से माध्यमिक रक्तस्राव।
जलन पैदा करने वाले तरल पदार्थों के साथ ग्रसनी, मौखिक गुहा की जलन
निष्पक्ष: क्षति की डिग्री के आधार पर - हाइपरमिया फैलाना, पट्टिका के गठन के साथ उपकला की अभिव्यक्ति, सबम्यूकोसल के ऊतकों के परिगलन और मांसपेशियों की परतें. ग्रसनी की जलन को अन्नप्रणाली और स्वरयंत्र की जलन के साथ जोड़ा जाता है।
ग्रसनी के विदेशी निकाय
कारण. अक्सर भोजन (मछली और चिकन की हड्डियों, बीज की भूसी), यादृच्छिक विदेशी वस्तुओं, खाने की संस्कृति की कमी, जल्दबाजी में भोजन के साथ निगला जाता है; डेन्चर हो सकता है।
चिकत्सीय संकेत. गले में किसी विदेशी वस्तु की अनुभूति, उल्टी करने की इच्छा, निगलते समय तेज दर्द; बड़े विदेशी निकायों के साथ - श्वसन विफलता, हेमोप्टाइसिस, खाँसी, साँस लेने में कठिनाई तब हो सकती है जब एक जोंक तालाब में तैरते समय प्रवेश करती है।
ग्रसनी की तीव्र सूजन संबंधी बीमारियां
एडेनोओडाइटिस
पूर्वस्कूली उम्र के बच्चे बीमार हैं।
कारण. संक्रमण; नाक और परानासल साइनस में सूजन की जटिलता के रूप में रोग; रोगजनकों: स्टेफिलोकोसी; इंट्रासेल्युलर सूक्ष्मजीव: माइकोप्लाज़्मा, क्लैमाइडिया, राइनोवायरस; इन्फ्लूएंजा वायरस, ठंड के प्रभाव में केले के वनस्पतियों की सक्रियता; कृत्रिम भोजन।
नैदानिक लक्षण. तीव्र शुरुआत, सूखापन, जलन, प्रारंभिक अवस्थाचूसने की क्रिया में कठिनाई, सिरदर्द।
क्षेत्रीय लिम्फ नोड्स अवअधोहनुज, ग्रीवा बढ़े हुए, दर्दनाक।
जटिलताओं: ओटिटिस मीडिया, साइनसाइटिस, बीमारी के पुनरावर्तन से ग्रसनी टॉन्सिल की अतिवृद्धि होती है।
तीव्र फ़ैरिंज़ाइटिस
कारण. संक्रमण; शरीर प्रतिरोध में कमी; नासॉफिरिन्जाइटिस से पहले; मौसम।
उद्देश्य संकेत:तापमान सामान्य है, ग्रसनी के पीछे और पार्श्व की दीवारों की श्लेष्म झिल्ली तेजी से हाइपरेमिक है।
एनजाइना - तीव्र टॉन्सिलिटिस
ग्रसनी के सबसे आम रोग।
कारण. रोगज़नक़: हेमोलिटिक स्ट्रेप्टोकोकस, स्टैफिलोकोकस ऑरियस, एडेनोवायरस।
पूर्वगामी कारक: कम प्रतिरक्षा, हाइपोथर्मिया, स्थानीय, सामान्य।
एनजाइना का वर्गीकरण:
- प्राथमिक - स्वतंत्र रूप से विकसित होता है;
- द्वितीयक - संक्रामक रोगों (खसरा स्कार्लेट ज्वर, डिप्थीरिया, सिफलिस) की पृष्ठभूमि के खिलाफ विकसित होता है।
रक्त रोगों के साथ (ल्यूकेमिया, मोनोसाइटोसिस, एग्रानुलोसाइटोसिस)।
प्राथमिक एनजाइना
प्रतिश्यायी एनजाइना
नैदानिक लक्षण. सबसे हल्का रूप, स्थानीय अभिव्यक्तियाँ विशेषता हैं, बच्चों में तापमान बढ़ जाता है, सामान्य स्थिति पीड़ित होती है, गले में खराश, सूखापन।
वस्तुनिष्ठ: म्यूकोसा का हाइपरिमिया, पैलेटिन टॉन्सिल की सूजन, बढ़े हुए, श्लेष्म निर्वहन के साथ कवर; अवअधोहनुज लिम्फ नोड्स बढ़े हुए हैं, थोड़ा दर्दनाक।
रोग का कोर्स 5 दिनों तक है।
कूपिक एनजाइना
पैलेटिन टॉन्सिल बढ़े हुए होते हैं, सतह पर बढ़े हुए मवाद वाले रोम होते हैं, जब पके होते हैं, तो वे खुलते हैं, टॉन्सिल की सतह पर सफेद सजीले टुकड़े बनते हैं।
लैकुनर एनजाइना
गले में खराश 3 दिनों तक रहती है, सूजन के उपचार के साथ, 7 वें दिन बंद हो जाता है।
विभेदक निदान - एनजाइना से स्कार्लेट ज्वर, डिप्थीरिया, रक्त रोगों से अलग होना चाहिए।
महामारी की स्थिति को ध्यान में रखें।
ग्रसनी के फोड़े
टॉन्सिल के आस-पास मवाद
कारण. जटिल एनजाइना के साथ अंतराल की गहराई से पेरी-बादाम स्थान में संक्रमण का प्रवेश; योगदान करने वाले कारक: शरीर के प्रतिरोध को कम करना, क्षयकारी दांत, स्थानीय हाइपोथर्मिया।
वस्तुतः ग्रसनीशोथ के दौरान: घाव के किनारे ग्रसनी श्लेष्मा का हाइपरिमिया, एक तरफ तालु टॉन्सिल का तनाव, नरम तालू की विषमता, टॉन्सिल के आसपास या पीछे दर्दनाक घुसपैठ, एक छोटा उवुला सूज जाता है। बढ़े हुए और दर्दनाक अवअधोहनुज लिम्फ नोड्स। परिपक्व होने पर, एक अप्रिय गंध के साथ प्यूरुलेंट एक्सयूडेट की एक महत्वपूर्ण मात्रा की रिहाई के साथ सहज उद्घाटन संभव है।
रेट्रोफरीन्जियल फोड़ा
कारण. नाक, नासोफरीनक्स, ग्रसनी की चोटों से संक्रमण का फैलाव।
नैदानिक लक्षण. गंभीर स्थिति। घबराहट, खाने से मना करना। सांस लेने में कठिनाई, नाक बहना। नैदानिक लक्षण निचले हिस्सों में फोड़े के स्थान पर निर्भर करते हैं, संभवतः घुटन, साइनोसिस।
वस्तुनिष्ठ: ग्रसनीशोथ के दौरान, एक गोलाकार घुसपैठ, हाइपरमिया पश्च ग्रसनी दीवार के साथ निर्धारित किया जाता है, तालु टॉन्सिल और पीछे के मेहराब को पूर्वकाल में धकेलता है। छोटे बच्चों में, पैल्पेशन जानकारीपूर्ण होता है।
क्रमानुसार रोग का निदान. एक रेट्रोफेरीन्जियल फोड़ा को सबग्लोटिक लैरींगाइटिस से अलग किया जाना चाहिए, स्वरयंत्र में एक विदेशी शरीर।
जटिलताओं. फोड़े के स्व-खोलने के दौरान प्यूरुलेंट सामग्री के साथ श्वसन पथ की आकांक्षा के कारण एक ग्रसनी फोड़ा खतरनाक है, दम घुटने से मृत्यु संभव है, एक बड़ी घुसपैठ स्वरयंत्र के मार्ग को बंद कर सकती है, जिससे श्वासावरोध तक श्वसन विफलता हो जाएगी, पूति।
परिधीय फोड़ा
कारण. एनजाइना, पैराटॉन्सिलिटिस, हिंसक दांत, ग्रसनी की चोटें।
नैदानिक लक्षण. सामान्य स्थिति गंभीर है, मुंह खोलने में कठिनाई हो रही है, संभवतः सांस लेने में कठिनाई हो रही है।
ग्रसनीशोथ के साथ - हाइपरमिया, ग्रसनी की पार्श्व सतह पर घुसपैठ।
जटिलताओं: प्यूरुलेंट मीडियास्टिनिटिस।