Laste kehas on ainulaadne ja veel täielikult teadmata organ - harknääre ehk struuma. See sai oma nime, kuna see meenutab tõesti kuju ja asub piirkonnas, kus esineb struuma. Selle meditsiiniline nimi on tüümus kreekakeelsest sõnast tüümus – hing, elujõud. Ilmselt oli juba iidsetel ravitsejatel aimu selle rollist kehas.
Mis on harknääre lastel? See on segaorgan, mis on seotud nii immuun- kui endokriinsüsteem. Selle lümfikoe aitab kaasa keha peamiste kaitserakkude - T-lümfotsüütide - küpsemisele. Näärmete epiteelirakud toodavad verre enam kui 20 hormooni (tümiin, tümosiin, tümopoetiin, T-aktiviin jt).
Need hormoonid stimuleerivad keha erinevaid funktsioone: immuunsüsteemi, motoorseid, neuropsüühilisi süsteeme, keha kasvu, üldist heaolu jne. Seetõttu nimetatakse harknääret "õnnepunktiks" ja arvatakse, et just tänu selle näärme sellistele funktsioonidele on lapsed liikuvamad, rõõmsameelsemad ja rõõmsameelsemad kui täiskasvanud. Samuti arvatakse, et just harknääre kadumisega algab keha vananemisprotsess.
Tähtis! Kui laps on loid, väsinud, passiivne, sageli haige - see võib viidata harknääre funktsiooni puudumisele.
Milline on nääre normaalne suurus ja asukoht lastel?
Harknääre moodustub lootel 7. rasedusnädalal, see toimib aktiivselt esimesed 5 eluaastat, misjärel algab selle järkjärguline atroofia. 25. eluaastaks lakkab see täielikult toimimast ja 40. eluaastaks on enamikul inimestel selle kude vähenenud, kaob.
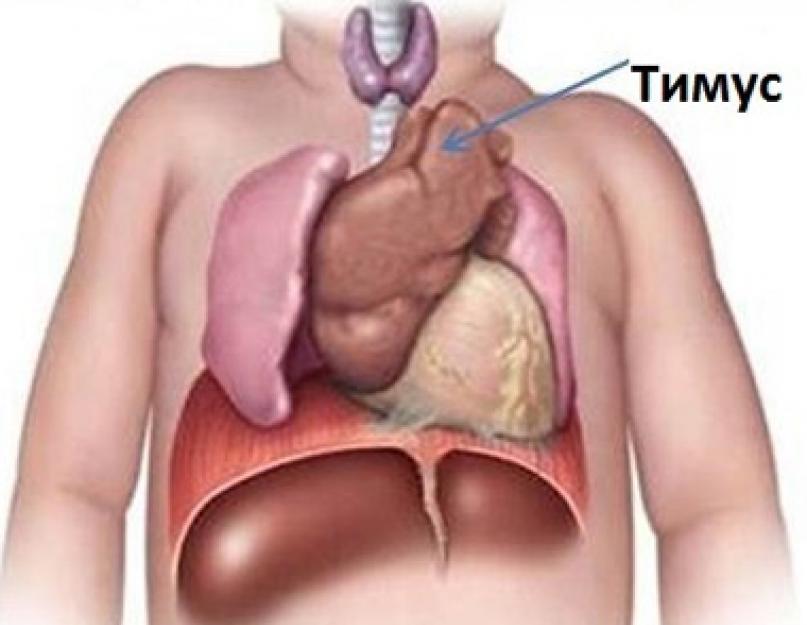
Harknääre asub rinnaku taga hingetoru bifurkatsiooni tasemel (selle jagunemine parempoolseks ja vasakpoolseks bronhiks), koosneb 2 labast, mis paiknevad hingetorust paremal ja vasakul. Selle suurus vastsündinutel on 4 × 5 cm, paksus - 5-6 mm, kaal 15-20 g, harknäärel on sellised parameetrid alla üheaastastel lastel.
Harknääre kasvab lastel tavaliselt keha kasvuga paralleelselt kuni puberteediea alguseni (11-14 aastat), saavutades selleks ajaks suuruseks 8 × 16 cm ja kaaluks kuni 30-35 g, misjärel elundi kasv peatub ja algab selle vastupidine areng. Üldiselt sõltub harknääre suurus lastel nende pikkusest ja selle mass on 1/250 kehamassist.
Millal suureneb harknääre lastel ja kuidas see avaldub?
Vanemad peavad sageli tegelema lapse harknääre suurenemisega (hüperplaasiaga). Kõige sagedamini täheldatakse seda esimesel 3 eluaastal, laste tüümuse hüperplaasia põhjused võivad olla:
- Aminohapete (valkude) puudumine lapse toidus.
- Vitamiinide puudus.
- Lümfoidkoe diatees (lümfisõlmede proliferatsioon).
- Sagedased infektsioonid.
- Allergia.
- pärilik tegur.
Imikutel võib harknääre suureneda isegi sünnieelsest perioodist ebasoodsate mõjude tagajärjel: ema nakkushaigused, raseduse patoloogiline kulg.
Tümomegaalia (näärme suurenemine) imikutel väljendub lapse kehakaalu suurenemises, naha kahvatuses, liigses higistamises, köhahoogudes ja palavikus. Lamamisasendis lapse seisund halveneb - köha intensiivistub, ilmneb nina tsüanoos (tsüanoos), neelamine on raskendatud, ilmneb toidu tagasivool. Iseloomulik on lapse nutmise ajal naha sinakasvioletne toon.

Tähtis! Imiku harknääre suurenemine võib meenutada külmetushaigust, mida sel perioodil esineb harva. Seetõttu on sellistel juhtudel tüümuse uurimine kohustuslik.
Miks näärmete hüpoplaasia areneb, millised on selle sümptomid?
Palju vähem levinud on harknääre hüpoplaasia lastel, see tähendab selle vähenemine. Reeglina on see kaasasündinud patoloogia, mis on kombineeritud teistega kaasasündinud anomaaliad:
- rindkere alaareng;
- mediastiinumi organite väärarengud - süda, hingamisteed;
- DiGeorge'i sündroomiga - arengu anomaalia kõrvalkilpnäärmed ja harknääre;
- Downi sündroomiga, kromosomaalse häirega.
See on väga raske patoloogia, mis väljendub lapse pikkuses ja kaalus mahajäämises, kõigi eluprotsesside vähenemises, konvulsiivse sündroomi tekkes, soole düsbakterioosis, lisandumises. mitmesugused infektsioonid. Nende laste suremus on väga kõrge, kui intensiivset ravi ei alustata õigeaegselt.

Milliseid diagnostilisi meetodeid kasutatakse?
Kaasaegne meetod harknääre uurimiseks lastel on ultraheliuuring. Seda ei seostata kiirgusega ja seda saab ohutult teha suvalise arvu kordi, näiteks ravi jälgimiseks. Uued laste harknääre Doppleri ultrahelitehnoloogiad võimaldavad saada kõige täpsemaid andmeid näärme suuruse, asukoha ja struktuuri kohta.
Laboratoorsed uuringud on kohustuslikud: kliiniline vereanalüüs, immunoloogilised testid, valgu ja mikroelementide (elektrolüütide) koguse määramine. Kaasasündinud patoloogia korral viiakse läbi geneetilised uuringud.

Kuidas ravitakse vähki lastel?
Harknääre ravi lastel sõltub selle suuruse muutumise astmest, immuunsuse seisundist, lapse üldisest seisundist ja vanusest, kaasuvate haiguste esinemisest. Üldiselt on ravi algoritm järgmine:
- Dieedi normaliseerimine (piisav kogus valku ja vitamiine).
- Igapäevane rutiin piisava kogusega kehaline aktiivsus ja täielik puhkus.
- Karastus, sport, kehaline kasvatus.
- Looduslike immunostimulantide võtmine.
- Antihistamiinikumide kohustuslik tarbimine külmetuse ajal koos allergiliste reaktsioonide tekkega.
Tähtis! Aspiriin on vastunäidustatud harknääre hüperplaasiaga lastele, see aitab kaasa näärme kasvu kiirenemisele ja aspiriini astma tekkele.
Laste tüümuse hüperplaasia rasketel juhtudel on ette nähtud hormoonravi (prednisoloon, hüdrokortisoon, Cortef).
Kui lapsel on harknääre liigselt suurenenud, tehakse vastavalt näidustustele operatsioon - näärme resektsioon (tümektoomia). Pärast harknääre eemaldamist on laps mitu aastat ambulatoorse jälgimise all.
Harknääre hüperplaasiaga last tuleb hoolikalt kaitsta külmetushaiguste ja infektsioonide eest, vältida rühmades viibimist, rahvarohketes kohtades. Rutiinne vaktsineerimine toimub tavapäraselt, võttes samal ajal arvesse lapse seisundit, et tal ei oleks sel hetkel nohu, allergiat, diateesi ega muid haigusi.

Harknäärel on oluline roll laste tervise hoidmisel varajane iga. Seetõttu vajavad sageli haiged lapsed läbivaatust ja vajadusel ravi.

Kirjeldus:
Harknääre aplaasia on geneetilistest defektidest põhjustatud haiguste rühm. immuunsussüsteem.
Sümptomid:
1. Di-George'i sündroom. Koos näärme aplaasiaga on võimalik kõrvalkilpnäärme aplaasia koos manifestatsioonidega. Patogeneesis esineb tsirkuleerivate T-lümfotsüütide defitsiit, rakulise immuunsuse reaktsiooni järsk pärssimine, B-lümfotsüütide arvu suhteline suurenemine ja humoraalse immuunsuse vastuse säilimine ( normaalne tase immunoglobuliinid veres).
Haiguse iseloomulikud tunnused on alates vastsündinu perioodist korduvad hingamisteede ja seedesüsteemi infektsioonid. Tavaliselt seostatakse aordikaare väärarengutega, alalõualuu, kõrvapulgad, hüpoplaasiaga lümfisõlmed ja harknäärest sõltuvate tsoonide väheareng.
2. Nezelofi sündroom - tüümuse autosoomne retsessiivne aplaasia koos lümfopeeniaga, ilma kõrvalkilpnäärme aplaasiata, kuid harknäärest sõltuvate tsoonide vähearenguga lümfisõlmedes ja põrnas.
Samuti T-lümfotsüütide reaktiivsuse järsk langus (puudus rakusüsteem immuunsus).
Neonataalsest perioodist alates korduv bronhiit, viirusliku või seente etioloogiaga enterokoliit, herpeedilised lööbed,. T-lümfotsüütide puudulikkus ja rakulise immuunsuse reaktsiooni pärssimine on rohkem väljendunud kui DiGeorge'i sündroomi korral. Patsiendid surevad varases eas.
3. Louis-Bari sündroom - telangiektaasiaga immunoloogiline defitsiit, mida iseloomustab näärme aplaasia autosomaalne retsessiivne pärilikkus, ilmneb lümfotsüütide arvu vähenemisega lümfisõlmede ja põrna harknäärest sõltuvates tsoonides, demüelinisatsiooniga väikeajus.
Multisüsteemsed komplekssed häired:
1) neuroloogiline (ataksia, koordinatsioonihäired jne);
2) vaskulaarne (naha ja sidekesta telaniektaasia);
3) vaimne (vaimne alaareng);
4) endokriinsed (neerupealiste, sugunäärmete funktsioonide häired). Korduvad sino-kopsuinfektsioonid ilmnevad varases lapsepõlves.
Rakulise immuunsuse rikkumisega kaasneb immuunsuse T- ja B-süsteemi kahjustus, IgA defitsiit Vere seerumis leitakse emorionaalseid kuuske (α- ja β-fetoproteiinid). Nendel patsientidel on suurem tõenäosus areneda pahaloomulised kasvajad(sageli lümfogranulomatoos).
4. "Šveitsi sündroom" - autosoom-retsessiivne raske kombineeritud immunoloogiline puudulikkus. Lümfopeeniline agammaglobulineemia, harknääre aplaasia või hüpoplaasia kombineeritakse kogu lümfoidkoe hüpoplaasiaga. Harknääre terav hüpoplaasia, lümfisõlmede hüpoplaasia ja põrna, soolte lümfoidsed moodustised.
Neonataalsest perioodist saadik korduvad seen-, viirus- ja bakteriaalsed kahjustused nahal ning ninaneelu, hingamisteede ja soolte limaskestadel. Nendel lastel on harknääret raske tuvastada.
Koos rakulise immuunsuse reaktsioonide järsu pärssimisega ilmneb humoraalse immuunsuse puudulikkus (T- ja B-lümfotsüütide puudulikkus). Lapsed surevad tavaliselt esimese kuue elukuu jooksul.
Esinemise põhjused:
Seda haiguste rühma põhjustavad immuunsüsteemi geneetilised defektid.
Harknääre kaasasündinud ehk primaarne aplaasia (või hüpoplaasia) iseloomustab täielik puudumine tüümuse parenhüüm või selle äärmiselt nõrk areng, mis määrab raske kombineeritud immunoloogilise puudulikkuse olemasolu T- ja B-lümfotsüütide sisalduse järsu vähenemise ja tüümuse kehade puudumise tõttu.
Kõigi nende haigustega kaasnevad korduvad põletikulised haigused, sagedamini kopsu- või soolestiku lokalisatsioon, mis on sageli patsientide otseseks surma põhjuseks. Seetõttu tuleb lastel, eriti väikelastel, kes põevad korduvaid põletikulisi haigusi, hoolikalt uurida tüümuse funktsionaalset seisundit.
Sarnaseid muutusi leitakse lastel, kellel on mitmeid immuunpuudulikkuse rühma kuuluvaid haigusi. Harknääre arengus ilmnesid kõige rohkem defektid järgmiste sündroomide puhul.
Ravi:
Seda haiguste rühma põhjustavad immuunsüsteemi geneetilised defektid.
Harknääre kaasasündinud või primaarset aplaasiat (või hüpoplaasiat) iseloomustab tüümuse parenhüümi täielik puudumine või selle äärmiselt nõrk areng, mis määrab T-sisalduse järsu vähenemise tõttu raske kombineeritud immunoloogilise puudulikkuse olemasolu. ja B-lümfotsüüdid ning harknääre kehade puudumine.
Kõigi nende haigustega kaasnevad korduvad põletikulised haigused, sageli kopsu- või soolestiku lokaliseerimisega, mis on sageli patsientide otseseks surmapõhjuseks. Seetõttu tuleb lastel, eriti väikelastel, kes põevad korduvaid põletikulisi haigusi, hoolikalt uurida tüümuse funktsionaalset seisundit.
Sarnaseid muutusi leitakse lastel, kellel on mitmeid immuunpuudulikkuse rühma kuuluvaid haigusi. Harknääre arengus ilmnesid kõige rohkem defektid järgmiste sündroomide puhul.
1.
DiGeorge'i sündroom. Koos näärme aplaasiaga on võimalik kõrvalkilpnäärme aplaasia koos hüpoparatüreoidismi ilmingutega. Patogeneesis esineb ringlevate T-lümfotsüütide defitsiit, rakulise immuunsuse reaktsiooni järsk pärssimine, B-lümfotsüütide arvu suhteline suurenemine ja humoraalse immuunsuse reaktsiooni säilimine (immunoglobuliinide normaalne tase veres). , hüpokaltseemia).
Haiguse iseloomulikud tunnused on krambid, alates vastsündinu perioodist, korduvad hingamisteede ja seedesüsteemi infektsioonid. Tavaliselt kombineeritakse seda aordikaare, alalõua, kõrvapulgade arengu kõrvalekalletega, lümfisõlmede hüpoplaasia ja harknäärest sõltuvate tsoonide vähearenenud arenguga.
2. Nezelofi sündroom- tüümuse autosoomne retsessiivne aplaasia koos lümfopeeniaga, ilma kõrvalkilpnäärme aplaasiata, kuid lümfisõlmede ja põrna harknäärest sõltuvate tsoonide vähearenguga.
Samuti ilmneb T-lümfotsüütide reaktiivsuse järsk langus (rakulise immuunsüsteemi puudulikkus).
Alates vastsündinu perioodist on täheldatud korduvat bronhiiti, kopsupõletikku, viirusliku või seente etioloogiaga enterokoliiti, herpeedilisi lööbeid ja sepsist.
T-lümfotsüütide puudulikkus ja rakulise immuunsuse reaktsiooni pärssimine on rohkem väljendunud kui DiGeorge'i sündroomi korral. Patsiendid surevad varases eas.
3. Louis Bari sündroom- ataksia-telangiektaasia immunoloogiline defitsiit, mida iseloomustab näärme aplaasia autosoomne retsessiivne pärand, ilmneb lümfotsüütide vähenemisega lümfisõlmede ja põrna harknäärest sõltuvates tsoonides, demüelinisatsiooniga väikeajus.
Multisüsteemsed komplekssed häired:
1) neuroloogiline (ataksia, koordinatsioonihäired jne);
2) vaskulaarne (naha ja sidekesta telaniektaasia);
3) vaimne (vaimne alaareng);
4) endokriinsed (neerupealiste, sugunäärmete funktsioonide häired). Korduvad sino-kopsuinfektsioonid ilmnevad varases lapsepõlves.
Rakulise immuunsuse rikkumisega kaasneb immuunsuse T- ja B-süsteemi kahjustus, IgA defitsiit Vere seerumis leitakse emorionaalseid kuuske (α- ja β-fetoproteiinid). Sellistel patsientidel tekivad sageli pahaloomulised kasvajad (sagedamini lümfosarkoomid, lümfogranulomatoos).
4.
"Šveitsi sündroom"- autosoom-retsessiivne raske kombineeritud immunoloogiline puudulikkus. Lümfopeeniline agammaglobulineemia, harknääre aplaasia või hüpoplaasia kombineeritakse kogu lümfoidkoe hüpoplaasiaga. Harknääre terav hüpoplaasia, lümfisõlmede hüpoplaasia ja põrna, soolte lümfoidsed moodustised.
Neonataalsest perioodist saadik korduvad seen-, viirus- ja bakteriaalsed kahjustused nahal ning ninaneelu, hingamisteede ja soolte limaskestadel. Nendel lastel on harknääret raske tuvastada.
Koos rakulise immuunsuse reaktsioonide järsu pärssimisega ilmneb humoraalse immuunsuse puudulikkus (T- ja B-lümfotsüütide puudulikkus). Lapsed surevad tavaliselt esimese kuue elukuu jooksul.
Diagnostika. Harknääre kaasasündinud aplaasia ja hüpoplaasia tehakse kindlaks korduvate infektsioonide kliiniku alusel. Selle kinnitamiseks kasutatakse immunoloogilisi uuringuid: T- ja B-lümfotsüütide arvu ja nende määramine. funktsionaalne aktiivsus, immunoglobuliinide kontsentratsioon ja näärmehormooni tase veres.
Harknääre aplaasiast põhjustatud immuunpuudulikkuse seisundite varajaseks diagnoosimiseks kasutatakse perifeerse vere lümfotsüütide arvu, seerumi immunoglobuliinide, isohemaglutiniini tiitri määramist.
Ravi. Taastav ja asendusimmunoteraapia. Sel eesmärgil viiakse läbi harknääre või luuüdi siirdamine, immunoglobuliinide, harknääre hormoonide sisseviimine. Immunosupressiivse toimega kortikosteroidide kasutamine on vastunäidustatud.
Tüümuse hüpoplaasia (Digeorge'i sündroom)
Harknääre hüpoplaasia või aplaasia, kõrvalkilpnäärmete ja muude struktuuride anomaaliad tekivad samaaegselt (näiteks südamerikked, neerupatoloogiad, näokolju, sh suulaelõhe jm anomaaliad) ja on põhjustatud deletsioonist. kromosoomis 22 q11.
Diagnostilised kriteeriumidOsalus protsessis > 2 järgmisest süsteemiorganist:
- harknääre;
- kõrvalkilpnääre;
- südame-veresoonkonna süsteemi.
Võib tekkida mööduv hüpokaltseemia, mis põhjustab vastsündinutel krampe.
Seerumi immunoglobuliinid on tavaliselt normi piires, kuid võivad olla madalamad, eriti IgA; IgE tase võib olla normist kõrgem.
T-rakkude arv väheneb ja B-rakkude protsent on suhteliselt suurenenud. Abistajate ja summutajate suhe on normaalne.
Sündroomi täieliku avaldumise korral on patsiendid tavaliselt vastuvõtlikud oportunistlikele infektsioonidele (.Pneumocystisjiroveci, seened, viirused) ja surm on võimalik vereülekande tõttu siiriku versus peremeesorganismi haigusest. Osalise sündroomi korral (muutuva hüpoplaasiaga) võib areng ja reaktsioon infektsioonile olla piisav.
Harknääre sageli puudub; emakavälise tüümuse korral on histoloogia normaalne.
Lümfisõlmede folliikulid on normaalsed, kuid parakortikaalsetes ja harknäärest sõltuvates tsoonides on täheldatud rakkude ammendumise piirkondi. Risk haigestuda vähki ja autoimmuunhaigused mitte kõrgendatud.
Harknääre kasvajad
Enam kui 40% harknääre kasvajatest kaasnevad hiljem arenevad paratüümsed sündroomid ja kolmandikul juhtudest on need mitmekordsed.
Seotud
Myasthenia gravis umbes 35% juhtudest ja 5% juhtudest võib see ilmneda 6. aastal pärast tümoomi ekstsisiooni. Tümoom areneb 15% myasthenia gravis'ega patsientidest.
Omandatud hüpogammaglobulineemia. 7-13% täiskasvanud patsientidest on seotud tümoom; pärast tümektoomiat seisund ei parane.
Tõelist punaliblede aplaasiat (RCC) leitakse ligikaudu 5% tümoomiga patsientidest.
50% ICCA juhtudest on seotud tümoomiga, 25% paraneb pärast tümektoomiat. Tümoom võib tekkida samaaegselt või areneda hiljem, kuid mitte eelneda granulotsütopeeniale või trombotsütopeeniale või mõlemale 3 juhul; tümektoomia on sel juhul kasutu. ICCA esineb 1/3 hüpogammaglobulineemia ja tümoomiga patsientidest.
Lapsel on pidevad külmetushaigused iseloomulikud sümptomid(köha, nohu, külmavärinad, kurguvalu) ja arstid panid sama diagnoosi - SARS?
Tegelikult on kõik õige, kuid vaatame probleemi sügavale. Külmetushaigused väga sageli esinevad keha allasurutud immuunsüsteemi taustal.
harknääre sisse lapsepõlves niisama ja on üks immuunsüsteemi nõrgenemise peamisi põhjuseid. Ja sellega tuleb õigeaegselt tegeleda, et vältida olukorra halvenemist.
Selles artiklis räägime sellest, mis on harknääre, mille eest see vastutab, kuidas vanemad peaksid reageerima, kui ilmnevad esimesed tüümusega seotud probleemid ja kas seda haigust saab peatada.
Natuke teooriat
Arstide sõnul on harknääre üks tähtsamaid organeid kehas. See kaitseb inimesi paljude haiguste eest ja võitleb võõraste mikroorganismide vastu.
Kuid vaatame lähemalt harknääre toimemehhanismi ja kaalume selle ülesehituse põhimõtet lapse kehas.
Mis see on ja mille eest ta vastutab
Harknääre (tüümus, struuma) on inimese rindkereõõnes asuv V-kujuline organ, mis vastutab autoimmuunhaiguste ennetamise eest.
Sõna "tüümus" tähendab kreeka keeles "elujõudu". Kõige sagedamini täheldatakse tüümuse probleeme just lapsepõlves.
Sellel on palju põhjuseid ja arstid ei tea siiani täpset vastust küsimusele: miks on lapsel harknääre suurenenud.
Teatud andmed viitavad sellele, et harknääre talitlushäirete põhjused on: negatiivsed välismõjud (kiirgusfoon, halb ökoloogia jne), geneetilised eelsoodumused, mitmesugused häired ema kehas ajal, nefropaatia, ema ägedad nakkushaigused kandmise ajal. laps.
Kas sa teadsid? Ameerika teadlased on jõudnud järeldusele, et AIDSist saab jagu. Selleks peate õppima, kuidas stimuleerida T-hellerite tootmist tüümuses.
Harknääre hakkab aktiivselt kasvama alates esimesest sünnipäevast. Praegu on selle kaal vaid 15 grammi. Kasv jätkub kuni täieliku puberteedieani ja 15-16-aastaselt jõuab see elund 30-40 g-ni.
Sellest hetkest alates muutub kasv vastupidiseks ja harknääre väheneb järk-järgult. Inimese 70-aastaseks eluaastaks ei kaalu see rohkem kui 7 g.
Harknääre on lobuleeritud struktuuriga. Selle sees on talletatud B-lümfotsüüdid ja T-lümfotsüüdid, mis vastutavad keha kaitsmise eest võõrrakkude eest.
Harknääre on keha immuunsüsteemi keskne ja kõige olulisem organ. Selle rõhuv tegevus viib suurenenud risk onkoloogiliste haiguste areng.
Mõnikord viib tüümuse vale toimemehhanism selleni, et selle T-lümfotsüüdid hakkavad võitlema oma keha normaalsete rakkudega. 
Igal juhul on harknääre iga lapse keha oluline komponent ja seda tuleb patoloogiliste häirete korral õigeaegselt ravida.
Harknääre roll inimkehas avastati üsna hiljuti, nimelt 1961. aastal Austraalias. Seejärel viis teadlane nimega D. Miller läbi katseid vastsündinud rottidega.
Katsete käigus eemaldas ta harknääre ja jälgis looma organismi reaktsiooni (eriti elundisiirdamise reaktsiooni).
Tulemuseks on antikehade (T-lümfotsüütide) tootmise allasurumine ja siirdatud elundite täielik äratõukereaktsioon.
Järeldus sellest on järgmine: harknääre aitab kaasa kaitsvate lümfotsüütide arengule ja edasisele treenimisele. Lisaks ei lase see lümfotsüütidel oma keha rünnata (muidugi juhul, kui selles kehas kasvaja ei arene).
Kus on
Sageli tekitavad küsimused harknääre asukoha kohta isegi täiskasvanud hämmingut. Harknääre asub rinnaõõnes.  Kui see organ areneb normaalses tempos ja selle arengu käigus ei täheldata beebi kehas patoloogilisi muutusi, siis projitseeritakse see 10-15 mm rinnaku käepidemest kõrgemale.
Kui see organ areneb normaalses tempos ja selle arengu käigus ei täheldata beebi kehas patoloogilisi muutusi, siis projitseeritakse see 10-15 mm rinnaku käepidemest kõrgemale.
Selle alumine ots võib ulatuda 3 või 4 ribini. Juhtudel, kui lapsel on harknääre suurenenud, võib selle alumine ots ulatuda 5. ribini.
Kuidas diagnoos on
Siiani on kõige populaarsem ja täpsem harknääre diagnoosimise meetod röntgenuuring. Seda tehakse ainult juhtudel, kui ultraheli ei anna piisavalt selget arusaama harknääre seisundist.
Immuunsüsteemi põhiorgani suurenemisega ilmub piltidele iseloomulik kolmnurkne või ovaalne linditaoline vari. Arstid saavad J. Gewolbi meetodil määrata tüümuse suurenemise astme (kokku on neid 3).
Tähtis! Harknääre stimuleerimiseks on vaja regulaarselt läbi viia termilisi protseduure (külastada vanne, saunasid jne).
 Laste harknääre suurenemise taseme määramiseks on olemas morfomeetriline meetod. Selle olemus seisneb harknääre varju laienemisteguri arvutamises.
Laste harknääre suurenemise taseme määramiseks on olemas morfomeetriline meetod. Selle olemus seisneb harknääre varju laienemisteguri arvutamises. See tähendab, et teadlane arvutab harknääre suuruse ja rindkere kogumahu suhte. Keerulisemates olukordades on soovitav kasutada impulss- või multiaksiaalset radiograafiat, tomograafiat või pneumomediastinograafiat.
Vaatamata tänapäevase diagnostika nii laiadele võimalustele ei ole radiograafilised meetodid alati tõhusad, kuna väljundiks on sageli ebapiisavalt täpsed tulemused.
Enamikus Venemaa, Ukraina, Valgevene, Moldova meditsiiniasutustes on harknääre uurimise peamine diagnostiline meetod ultraheliuuring.
Kui viite oma lapse kohalikku kliinikusse, saadavad arstid ta kõigepealt (võib-olla pärast palpatsiooni) ultraheliuuringule.  Harknääre diagnoosimine ultraheli abil erinevate vanusekategooriate lastel on järgmine:
Harknääre diagnoosimine ultraheli abil erinevate vanusekategooriate lastel on järgmine:
- vastsündinuid ja alla 9 kuu vanuseid lapsi lamatakse sageli diivanile, pea tahapoole. Seejärel tehakse ultraheli protseduur;
- 9 kuni 18-20 kuu vanuseid lapsi uuritakse "istuvas" asendis;
- alates kaheaastasest eluaastast saab ultraheliprotseduuri läbi viia „seisvas“ asendis.
Paljud vanemad ei tea, mis on laste harknääre ultraheliuuring, kuidas protseduur kulgeb ja miks seda üldse vaja on.
Tegelikult aitab ultraheli (ultraheli) sel konkreetsel juhul kindlaks teha lapse harknääre seisundit (kas on vaja edasist ravi või on muutus väike ega vaja terapeutilisi sekkumisi).
Kas sa teadsid? Teadlased on loonud« nooruse süstimine» , mis paneb täiskasvanud inimese kehas tundma uut ja võimsat jõulööki. See protseduur hõlmab tüvirakkude viimist harknääre. Ekspertide sõnul noorendab selline süst harknääret ja vastavalt ka vananevat keha.
 Uuring viiakse läbi spetsiaalse lineaarse anduriga aparaadi abil. Sellise anduri abil tehakse põiki skaneerimine ülemine osakond lapse rind.
Uuring viiakse läbi spetsiaalse lineaarse anduriga aparaadi abil. Sellise anduri abil tehakse põiki skaneerimine ülemine osakond lapse rind. Andur paigaldatakse paralleelselt rinnaku ja käepidemega. Varem kantakse rinnakule spetsiaalne geelitaoline konsistents.
Pärast ultraheliprotseduuri määravad arstid vastavalt saadud andmetele (pikkus, laius ja kõrgus) harknääre mahu, seejärel arvutavad eelnevalt arvutatud mahu ja spetsiaalsete koefitsientide alusel, mis on meditsiinikirjanduses standarditud, elundi massi.
Kui harknääre mass on teada, saavad arstid panna lapsele sobiva diagnoosi.
Normid ja kõrvalekalded
Pärast harknääre uuringuid teevad arstid saadud andmete põhjal diagnoosi.
Sageli ei täheldata selle pisikese organi tõsiseid häireid ja isegi harknääre kõige sagedasem suurenemine (tümomegaalia) ei ole ohtlik haigus. Eriti ägedad juhtumid (hüperplaasia või hüpoplaasia) on õnneks äärmiselt haruldased. 
Tavaline jõudlus
Pole tähtis, millist diagnostilist meetodit harknääre uurimiseks kasutati (ultraheli, radiograafia jne), kõik taandub selle organi kogumahu ja massi arvutamisele.
Nende andmete põhjal tehakse konkreetne diagnoos. Tavalised näitajad vastsündinud lapse harknääre suurusi võetakse arvesse: pikkus - 41 mm, laius - 33 mm, paksus - 21 mm, kogumaht - 13900 mm³.
Tuleb selgitada, et antud andmed on võrdlusandmed ja lubatud on väikesed kõrvalekalded ühes või teises suunas. Kogenud spetsialistide sõnul peaks normaalses olekus harknääre kaal moodustama 0,3% lapse kogu kehakaalust.
Harknääre lubatud kaalu puhul vahemikus 15 kuni 45 g, noorukitel - 25 kuni 30 g Muudel juhtudel diagnoosivad arstid: tümomegaalia.
Laienemine (tümomegaalia)
Enamikul juhtudel on tümomegaalia pärilik haigus ja seda on täheldatud alla 6-aastastel lastel. Tümomegaalia esinemissagedus alla 3-aastastel lastel on 13-34%, 3-6-aastastel lastel - 3-12%.  6 aasta pärast on see haigus haruldane. Kuid muidu kuuluvad sellised lapsed autoimmuun- ja onkoloogiliste haiguste tekke riskirühma.
6 aasta pärast on see haigus haruldane. Kuid muidu kuuluvad sellised lapsed autoimmuun- ja onkoloogiliste haiguste tekke riskirühma.
Tähtis!Harknääre kasv aeglustub alles pärast 12. eluaastat.
Bioloogia ja meditsiini valdkonna teadlased eristavad tümomegaalia kahte vormi: omandatud ja kaasasündinud.
Esimene neist võib areneda välismõjude või varasemate patoloogiliste muutuste ja haiguste taustal (Addisoni tõbi, neerupealiste onkoloogia, kopsupõletik, SARS, vaskuliit).
Kaasasündinud tümomegaalia tähendab korralikult moodustunud tüümust, mis on lubatud suurusest suurem. Selline defekt peaaegu kõigil juhtudel ei kujuta ohtu lapse elule ja tervisele.
Tümomegaalia võib olla kolme raskusastmega. Need erinevad vastavalt CTTI (kardiotüümiline-rindkere indeks) näitajatele.
CTTI indikaator kuni 0,33 näitab, et laps on täiesti terve, indikaator vahemikus 0,33 kuni 0,37 näitab, et lapsel on tekkinud tümomegaalia esimene aste.  Teise astme tümomegaalia diagnoosimise indikaatorid peaksid jääma vahemikku 0,37–0,42, kolmanda astme puhul üle 0,42.
Teise astme tümomegaalia diagnoosimise indikaatorid peaksid jääma vahemikku 0,37–0,42, kolmanda astme puhul üle 0,42.
Harknääre hüperplaasia ja hüpoplaasia
Hüperplaasia - äge haigus harknääre. Selle taustal hakkavad aju ja ajukoore rakud aktiivselt kasvama koos uute moodustiste moodustumisega tüümuses.
Selle haiguse korral võib erinevalt tümomegaaliast harknääre suurus jääda normaalseks, kuid struktuursed ja funktsionaalsed komponendid on häiritud.
Täpse diagnoosi tegemiseks ultraheliuuring ei sobi. Sel juhul tehakse röntgenuuring, millele järgneb harknääre varju iseloomu määramine.
Hüperplaasia peamisteks põhjusteks peetakse:
- onkoloogia;
- aneemia ja südame-veresoonkonna haigused;
- autoimmuun- ja endokriinsed haigused.
Harknääre hüpoplaasia või DiGeorge'i sündroom esineb enamikul juhtudel loote emakasisese infektsiooni korral. Selle tulemusena on vastsündinud lapse harknääre vähearenenud või puudub üldse.  Hüpoplaasia korral on lapsel näokoe kahjustused ja üldised häired näoorganite struktuuris.
Hüpoplaasia korral on lapsel näokoe kahjustused ja üldised häired näoorganite struktuuris.
Lisaks on lapsel häired südame ja neerude struktuuris. Mõned teadlased kipuvad viitama ka sellele, et DiGeorge'i sündroomile on geneetiline eelsoodumus.
Kas sa teadsid?Kui harknääre eemaldatakse täielikult pärast lapse viieaastaseks saamist, ei mõjuta see kuidagi tema elukvaliteeti. Fakt on see, et esimese viie aasta jooksul suudab harknääre toota nii palju T-lümfotsüüte, mis kaitsevad inimkeha kõrge eani.
Igal juhul võivad alaarenenud harknääre korral hüpoplaasia sümptomid pärast kuuendat eluaastat iseenesest kaduda.
Selle aja jooksul võib laps aga kokku puutuda nakkushaigused, ei talu vereülekande ja elundisiirdamise protsesse.
Kas tasub muretseda
Ühemõttelise vastuse küsimusele, kas harknääret tasub ravida, saab anda vaid kogenud spetsialist pärast selle tillukese organi põhjalikku diagnoosi. 
Sümptomid, mis ei vaja täiendavat abi
Tuleb märkida, et mis tahes sümptomite korral on parem konsulteerida arstiga. Laske tal öelda, et teie laps on terve, ja nõustuge, et sellest piisab, et teil oleks meelerahu.
Maailma eksperdid immunoloogia valdkonnas ütlevad, et vastsündinutel on harknääre veidi laienenud norm. Vanusega suurenemine normaliseerub ja kõik sümptomid kaovad.
Imikueas võivad aga ilmneda järgmised sümptomid, millel ei ole tõsiseid tagajärgi:
- veidi suurenenud lümfisõlmed;
- mandlite kerge suurenemine ja;
- lapse kaal on veidi suurenenud.
Millal pöörduda arsti poole
On mitmeid sümptomeid, mis viitavad funktsioonihäiretele või harknääre suuruse muutustele.  Sellistel juhtudel on vaja lühikese aja jooksul külastada lastearsti ja seejärel immunoloogi:
Sellistel juhtudel on vaja lühikese aja jooksul külastada lastearsti ja seejärel immunoloogi:
- beebi kehakaalu järsud hüpped;
- rinnale moodustub venoosne võrgustik (marmorist muster);
- sagedane regurgitatsioon pärast toitmist;
- köha esinemine horisontaalses asendis;
- lümfisõlmede ja mandlite suuruse tugev suurenemine;
- ARVI haiguste sagedus suureneb mitu korda;
- lapse nutmise ajal omandab tema nahk lilla tooni;
- depressiivne lihastoonus;
- rikkumine südamerütm;
- liighigistamine;
- laps külmutab pidevalt käte ja jalgade otsad;
- anomaaliad liigeste arengus;
- hüpotensioon;
- krüptorhidism, fimoos, hüpoplaasia;
- kahvatus (aneemia tõttu, mis väljendub raua makrotoitainete puudumise tagajärjel organismis);
- higistamine ja pikaajaline subfebriili temperatuur.
Ägedamatel juhtudel võib harknääre tugeva suurenemisega (CTTI väärtustega üle 0,42) lapsel emakakaela veenid paisuda, tekkida õhupuudus, tsüanoos. See on tingitud elutähtsate elundite kokkusurumisest harknääre poolt. 
Kuidas on ravi
Tümomegaalia 1 ja 2 kraadi korral lubavad arstid vaktsineerida, kuid ainult range järelevalve all. Lisaks hinnatakse perioodiliselt väikese patsiendi tervislikku seisundit.
3. astme tümomegaalia vastu vaktsineerimine on keelatud, kuna beebi keha immuunsüsteem ei tööta korralikult ega suuda normaalselt tõrjuda isegi väikseid võõrorganisme.
Mõnel konkreetsel juhul konsulteerib lastearst endokrinoloogi ja immunoloogiga, misjärel annab ta loa vaktsineerimiseks (näiteks poliomüeliidi vaktsiin).
Tähtis!Hea uni ja pikaajaline viibimine värske õhu käes aitavad tümomegaaliast kiiresti taastuda.
Lapse ravi toimub ainult ägedatel juhtudel, kui harknääre probleemid võivad mõjutada teisi kehaorganeid ja süsteeme.
Ravi on erineva iseloomuga ja seda määravad ainult meditsiiniasutuste spetsialistid pärast asjakohast diagnoosimist.  Allpool on toodud harknääre probleemide ravi peamised punktid.
Allpool on toodud harknääre probleemide ravi peamised punktid.

Kas sa teadsid?Kerge sõrmeotstega tüümuse kohas koputamine annab energiat kogu päevaks.
Reeglina kaovad harknääre probleemide sümptomid, kui laps saab 3-6-aastaseks.
Mõnikord võib tümomegaalia üle minna ka teistesse haigustesse ja selle vältimiseks tuleb haiguse esimeste sümptomite ilmnemisel koheselt arstiga nõu pidada.
Ärahoidmine
Praeguseks ei ole selle sündroomi tekkemehhanismid teada, seega ei saa ennetusmeetmed anda kõrget tulemust.
On teada, et tümomegaalia lastel võib areneda raseda ema ebaõige elustiili taustal. Seetõttu võib kaaluda ennetusmeetmeid tervislik eluviis naise elu.  Ennetavad meetmed Suurenenud harknääre imikutel ja vanemas vanusekategoorias lastel on suunatud stressiolukordade vältimisele, regulaarsele spordile (vanematele lastele).
Ennetavad meetmed Suurenenud harknääre imikutel ja vanemas vanusekategoorias lastel on suunatud stressiolukordade vältimisele, regulaarsele spordile (vanematele lastele).
Lõpetuseks tahaksin märkida, et vanemad ei peaks kartma alla 3-aastaste laste tümomegaaliat. Varem andsime veidi statistikat ja nende järgi on meie riigis umbes igal neljandal lapsel probleeme harknäärega.
Peamine selles küsimuses: õigeaegne visiit arsti juurde ja sihipärane ravi (kui selline vajadus on olemas).
Seda haiguste rühma põhjustavad immuunsüsteemi geneetilised defektid.
Harknääre kaasasündinud või primaarset aplaasiat (või hüpoplaasiat) iseloomustab tüümuse parenhüümi täielik puudumine või selle äärmiselt nõrk areng, mis määrab T-sisalduse järsu vähenemise tõttu raske kombineeritud immunoloogilise puudulikkuse olemasolu. ja B-lümfotsüüdid ning harknääre kehade puudumine.
Kõigi nende haigustega kaasnevad korduvad põletikulised haigused, sageli kopsu- või soolestiku lokaliseerimisega, mis on sageli patsientide otseseks surmapõhjuseks. Seetõttu tuleb lastel, eriti väikelastel, kes põevad korduvaid põletikulisi haigusi, hoolikalt uurida tüümuse funktsionaalset seisundit.
Sarnaseid muutusi leitakse lastel, kellel on mitmeid immuunpuudulikkuse rühma kuuluvaid haigusi. Harknääre arengus ilmnesid kõige rohkem defektid järgmiste sündroomide puhul.
1.
DiGeorge'i sündroom. Koos näärme aplaasiaga on võimalik kõrvalkilpnäärme aplaasia koos hüpoparatüreoidismi ilmingutega. Patogeneesis esineb ringlevate T-lümfotsüütide defitsiit, rakulise immuunsuse reaktsiooni järsk pärssimine, B-lümfotsüütide arvu suhteline suurenemine ja humoraalse immuunsuse reaktsiooni säilimine (immunoglobuliinide normaalne tase veres). , hüpokaltseemia).
Haiguse iseloomulikud tunnused on krambid, alates vastsündinu perioodist, korduvad hingamisteede ja seedesüsteemi infektsioonid. Tavaliselt kombineeritakse seda aordikaare, alalõua, kõrvapulgade arengu kõrvalekalletega, lümfisõlmede hüpoplaasia ja harknäärest sõltuvate tsoonide vähearenenud arenguga.
2. Nezelofi sündroom- tüümuse autosoomne retsessiivne aplaasia koos lümfopeeniaga, ilma kõrvalkilpnäärme aplaasiata, kuid lümfisõlmede ja põrna harknäärest sõltuvate tsoonide vähearenguga.
Samuti ilmneb T-lümfotsüütide reaktiivsuse järsk langus (rakulise immuunsüsteemi puudulikkus).
Alates vastsündinu perioodist on täheldatud korduvat bronhiiti, kopsupõletikku, viirusliku või seente etioloogiaga enterokoliiti, herpeedilisi lööbeid ja sepsist.
T-lümfotsüütide puudulikkus ja rakulise immuunsuse reaktsiooni pärssimine on rohkem väljendunud kui DiGeorge'i sündroomi korral. Patsiendid surevad varases eas.
3. Louis Bari sündroom- ataksia-telangiektaasia immunoloogiline defitsiit, mida iseloomustab näärme aplaasia autosoomne retsessiivne pärand, ilmneb lümfotsüütide vähenemisega lümfisõlmede ja põrna harknäärest sõltuvates tsoonides, demüelinisatsiooniga väikeajus.
Multisüsteemsed komplekssed häired:
1) neuroloogiline (ataksia, koordinatsioonihäired jne);
2) vaskulaarne (naha ja sidekesta telaniektaasia);
3) vaimne (vaimne alaareng);
4) endokriinsed (neerupealiste, sugunäärmete funktsioonide häired). Korduvad sino-kopsuinfektsioonid ilmnevad varases lapsepõlves.
Rakulise immuunsuse rikkumisega kaasneb immuunsuse T- ja B-süsteemi kahjustus, IgA defitsiit Vere seerumis leitakse emorionaalseid kuuske (α- ja β-fetoproteiinid). Sellistel patsientidel tekivad sageli pahaloomulised kasvajad (sagedamini lümfosarkoomid, lümfogranulomatoos).
4.
"Šveitsi sündroom"- autosoom-retsessiivne raske kombineeritud immunoloogiline puudulikkus. Lümfopeeniline agammaglobulineemia, harknääre aplaasia või hüpoplaasia kombineeritakse kogu lümfoidkoe hüpoplaasiaga. Harknääre terav hüpoplaasia, lümfisõlmede hüpoplaasia ja põrna, soolte lümfoidsed moodustised.
Neonataalsest perioodist saadik korduvad seen-, viirus- ja bakteriaalsed kahjustused nahal ning ninaneelu, hingamisteede ja soolte limaskestadel. Nendel lastel on harknääret raske tuvastada.
Koos rakulise immuunsuse reaktsioonide järsu pärssimisega ilmneb humoraalse immuunsuse puudulikkus (T- ja B-lümfotsüütide puudulikkus). Lapsed surevad tavaliselt esimese kuue elukuu jooksul.
Diagnostika. Harknääre kaasasündinud aplaasia ja hüpoplaasia tehakse kindlaks korduvate infektsioonide kliiniku alusel. Selle kinnitamiseks kasutatakse immunoloogilisi uuringuid: T- ja B-lümfotsüütide arvu ja nende funktsionaalse aktiivsuse määramine, immunoglobuliinide kontsentratsioon ja näärmehormooni tase veres.
Harknääre aplaasiast põhjustatud immuunpuudulikkuse seisundite varajaseks diagnoosimiseks kasutatakse perifeerse vere lümfotsüütide arvu, seerumi immunoglobuliinide, isohemaglutiniini tiitri määramist.
Ravi. Taastav ja asendusimmunoteraapia. Sel eesmärgil viiakse läbi harknääre või luuüdi siirdamine, immunoglobuliinide, harknääre hormoonide sisseviimine. Immunosupressiivse toimega kortikosteroidide kasutamine on vastunäidustatud.
Lapse sagedastel hingamisteede ja viirushaigustel on tavaline seletus - allasurutud immuunsus, mis võimaldab patogeenidel siseneda kasvavasse organismi. Miks kaitsevõime nõrgeneb, on vanemad hämmingus ja püüavad olukorda parandada, lisades laste toidulauale vitamiine. Kuid sagedase esinemissageduse põhjus on olemas, see kuulub endokrinoloogia valdkonda ja seda nimetatakse tüümuse hüperplaasiaks.
Harknääre roll organismis
Harknääre, tuntud ka kui harknääre, on osa immuunsüsteemist. Lapsel asub elund rinnaku ülaosas ja ulatub keelejuureni. See moodustub loote arengu ajal. Pärast sündi kasvab harknääre lastel kuni puberteedieani. Elund on nagu kahvel, selle struktuur on pehme ja labane. Esialgselt 15 g-lt kasvab see puberteedieas 37 g-ni Harknääre pikkus imikueas on umbes 5 cm, nooruses - 16 cm. Vanaduseks raua hulk väheneb ja muutub 6 g kaaluvaks rasvkoeks. -roosa värvus muutub kollakaks.
Harknäärel on keha elus oluline roll. See reguleerib T-lümfotsüütide – immuunrakkude, mille ülesandeks on võidelda võõrantigeenidega, arengut. Looduslikud kaitsjad kaitsevad last infektsiooni ja viirus-bakterite kahjustuste eest.
Harknääre suurenemise korral teeb see oma tööd halvemini, mistõttu immuunsüsteem nõrgeneb. Selle tulemusena muutub beebi vastuvõtlikumaks erinevate patoloogiate patogeenidele ja tema visiidid lastearsti juurde muutuvad sagedasemaks.
Hüperplaasia arengu põhjused
Tümomegaalia – ülekasvanud harknääre teine määratlus, edastatakse geneetiliselt. Imikutel areneb see mitmel põhjusel:
- hiline rasedus;
- probleemid loote kandmisega;
- naise nakkushaigused lapse ootel.
Harknääre patoloogiline kasv vanematel lastel aitab kaasa valgu puudumisele toidus. Organismi pikaajaline valgunälg mõjutab harknääre funktsioone, alandab leukotsüütide taset ja pärsib immuunsüsteemi.

Teine tümomegaalia süüdlane võib olla lümfisüsteemi diatees. Kui lümfikoes on kalduvus ebanormaalsele kasvule, halvendab see lapse seisundit ja mõjutab siseorganid. Harknääre kannatab ja selle muutused avastatakse juhuslikult, uurides rinnaku organite röntgenülesvõtete vastuseid.
Tümomegaalia välised tunnused
Et mõista, et lapse harknääre on laienenud, on abi omadused. Vastsündinutel tunneb probleemi ära ülekaalu ja kehakaalu kõikumine üles-alla.
Need juhtuvad üsna kiiresti. Emad võivad märgata puru suurenenud higistamist, sagedast regurgitatsiooni ja köhimist, mis põhjustab lapse põhjendamatult lamavasse asendisse sattumist.
Naha küljelt ilmneb hüperplaasia kahvatuse või tsüanoosina. Naha sinaka varjundi omandab nutt või pingutus. Samuti tekib kudedele spetsiifiline marmormuster ja rinnale tekib venoosne võrgustik. Lihastoonus nõrgeneb. Harknääre kasvuga kaasneb lümfisõlmede, mandlite, adenoidide suurenemine. Südame normaalne rütm läheb valesti.

Suguelundite piirkond reageerib harknääre hüperplaasiale omal moel. Tüdrukutel on suguelundite hüpoplaasia. Poisid kannatavad fimoosi ja krüptorhidismi all.
Kuidas tuvastatakse harknääre anomaalia?
Harknääre seisundi hindamise informatiivne meetod on ultraheli. Seda tüüpi uurimine ei vaja eelnevat ettevalmistust. Spetsialist töötleb lapse rinnaku juhtiva geeliga ja juhib seadme anduri üle selle piirkonna. Alla kaheaastaseid imikuid uuritakse istuvas või lamavas asendis. Suurematele lastele tehakse sonograafia seistes.
Ema peab diagnoosijale teatama lapse täpse kaalu. Tavaliselt on uuritava organi mass, mis võrdub 0,3% kehamassist. Selle parameetri ületamine näitab tümomegaaliat. Hüperplaasia kulgeb kolmes kraadis. Need on paigaldatud vastavalt CTTI-le - kardiotüümiline rindkere indeks. Lapsel tehakse diagnoos vastavalt järgmistele CTTI piiridele:
- 0,33 - 0,37 - I aste;
- 0,37 - 0,42 - II aste;
- üle 0,42 - III aste.
Vaatamata anomaaliale harknääre suurust tavaliselt ei korrigeerita - orel taastub normaalsete parameetrite juurde 6 aasta pärast. Kuid immuunsüsteemi tugevdamiseks määravad arstid spetsiaalseid ravimeid ja annavad vanematele soovitusi lapse igapäevase rutiini ja toitumise kohta. Elundi taastumine toimub kiiremini piisava hulga unetundide ja pikkade jalutuskäikude korraldamisega värskes õhus.

Konservatiivsed ja kiireloomulised meetmed
Noh konservatiivne ravi tümomegaalia põhineb kortikosteroididel ja spetsiaalsel dieedil. Toodete koostises peaks ülekaalus olema C-vitamiin Ainet leidub apelsinides ja sidrunites, paprikas, lillkapsas ja spargelkapsas. Lapse organism saab kasulikku askorbiinhapet mustasõstramarjadest, kibuvitsamarjadest ja astelpajust.
Kui harknääre on liigselt suurenenud ja arst peab vajalikuks sellest vabaneda, suunab ta lapse operatsioonile. Pärast tümektoomiat viiakse patsient pidevale jälgimisele. Kui hüperplaasia ilmneb ilma selgete kliiniliste sümptomiteta, ei toimu meditsiinilist ega kirurgilist ravi. Laps vajab ainult dünaamilist jälgimist.
Laste elukvaliteet
Kuidas kulgeb beebi elu koos harknääre kasvuga, räägib dr Komarovsky. Kui lapsel diagnoositakse I staadiumi tümomegaalia, siis tõsist ohtu veel ei ole. See on vaid vihje, et laps vajab regulaarset tervise parandamist.
Kuni II astme kõrvalekallete tekkega saab laps käia lasterühmades ja seltskonnaüritustel. Te ei saa endiselt mõelda hüperplaasia ravile, kuid õigeaegne vaktsineerimine erinevate vaevuste vastu on kohustuslik protseduur.
Kõige raskem on kolmas aste, mille puhul haigus võib tekitada tüsistusi. Olukord muutub kriitiliseks vanemate kui 6-aastaste laste puhul. Raputatud immuunsus ei suuda keha kaitsmisega toime tulla, neerupealiste töös on talitlushäireid. Kui spetsialist tuvastab lapsel harknääre-neerupealise puudulikkuse, tuleb laps kiiresti haiglasse saata. Positiivse dünaamika puudumisel alates meditsiiniline korrektsioon harknääre seisundist on arstil õigus nõuda operatsiooni.
Ära arvesta kerge aste tümomegaalia ei ole tõsine probleem. Kontrollige kindlasti alla aastase lapse harknääret ja tehke diagnoosi selgitamiseks immunogramm. 6 aasta pärast vajab laps immuuntausta pädevat korrigeerimist. Niipea kui võimalik saavutage lapse seisundi paranemine, sest tähelepanuta jäetud juhtumid on surmavad.
Selle sündroomiga mõjutavad embrüo rakud emakas, millest arenevad kõrvalkilpnäärmed ja harknääre. Selle tulemusena on kõrvalkilpnäärmed ja harknääre lapsel kas vähearenenud või puuduvad täielikult. Mõjutatud on ka kuded, millest nägu moodustub. Seda väljendab alalõua alaareng, lühike ülahuul, iseloomulikud palpebraalsed lõhed, madal asukoht ja deformatsioon kõrvad. Lisaks on lastel kaasasündinud südame- ja suurte veresoonte häired. Haigus esineb sporaadiliselt, kuid on oletusi, et see on geneetiliselt määratud ja pärilik autosoomselt retsessiivselt.
Kliiniliselt avaldub DiGeorge'i sündroom juba sündides. Iseloomulikud on näo ebaproportsioonid, südamedefektid. Vastsündinu perioodi kõige iseloomulikum sümptom on hüpokaltseemilised krambid (kõrvalkilpnäärme alaarengu tõttu). Immuunpuudulikkuse sündroom areneb sagedamini elu teisel poolel beebi ja see avaldub kliiniliselt sageli korduvate viiruste, seente ja oportunistlike bakterite põhjustatud infektsioonidena kuni raskete septiliste protsessideni. Sõltuvalt harknääre alaarengu astmest võivad immuunpuudulikkuse sümptomid olla väga erinevad (raskest kuni kergeni) ja seetõttu räägitakse kergematel juhtudel osalisest DiGeorge'i sündroomist. Kaltsiumisisalduse langus veres ja kõrgendatud tase fosfor ja paratüreoidhormooni vähenemine või täielik puudumine, mis kinnitab kõrvalkilpnäärmete vähearenenud või puudumist.
Tüümuse hüpoplaasia (Digeorge'i sündroom)
Harknääre hüpoplaasia või aplaasia, kõrvalkilpnäärmete ja muude struktuuride anomaaliad tekivad samaaegselt (näiteks südamerikked, neerupatoloogiad, näokolju, sh suulaelõhe jm anomaaliad) ja on põhjustatud deletsioonist. kromosoomis 22 q11.
Diagnostilised kriteeriumidOsalus protsessis > 2 järgmisest süsteemiorganist:
- harknääre;
- kõrvalkilpnääre;
- südame-veresoonkonna süsteemi.
Võib tekkida mööduv hüpokaltseemia, mis põhjustab vastsündinutel krampe.
Seerumi immunoglobuliinid on tavaliselt normi piires, kuid võivad olla madalamad, eriti IgA; IgE tase võib olla normist kõrgem.
T-rakkude arv väheneb ja B-rakkude protsent on suhteliselt suurenenud. Abistajate ja summutajate suhe on normaalne.
Sündroomi täieliku avaldumise korral on patsiendid tavaliselt vastuvõtlikud oportunistlikele infektsioonidele (.Pneumocystisjiroveci, seened, viirused) ja surm on võimalik vereülekande tõttu siiriku versus peremeesorganismi haigusest. Osalise sündroomi korral (muutuva hüpoplaasiaga) võib areng ja reaktsioon infektsioonile olla piisav.
Harknääre sageli puudub; emakavälise tüümuse korral on histoloogia normaalne.
Lümfisõlmede folliikulid on normaalsed, kuid parakortikaalsetes ja harknäärest sõltuvates tsoonides on täheldatud rakkude ammendumise piirkondi. Vähktõve ja autoimmuunhaiguste tekkerisk ei suurene.
Harknääre kasvajad
Enam kui 40% harknääre kasvajatest kaasnevad hiljem arenevad paratüümsed sündroomid ja kolmandikul juhtudest on need mitmekordsed.
Seotud
Myasthenia gravis umbes 35% juhtudest ja 5% juhtudest võib see ilmneda 6. aastal pärast tümoomi ekstsisiooni. Tümoom areneb 15% myasthenia gravis'ega patsientidest.
Omandatud hüpogammaglobulineemia. 7-13% täiskasvanud patsientidest on seotud tümoom; pärast tümektoomiat seisund ei parane.
Tõelist punaliblede aplaasiat (RCC) leitakse ligikaudu 5% tümoomiga patsientidest.
50% ICCA juhtudest on seotud tümoomiga, 25% paraneb pärast tümektoomiat. Tümoom võib tekkida samaaegselt või areneda hiljem, kuid mitte eelneda granulotsütopeeniale või trombotsütopeeniale või mõlemale 3 juhul; tümektoomia on sel juhul kasutu. ICCA esineb 1/3 hüpogammaglobulineemia ja tümoomiga patsientidest.
ESMANE IMMUNODEFIFITSUS (PIDS).
PIDS põhineb sageli immuunsüsteemi geneetilistel defektidel aferentse või eferentse lüli tasemel. SestPIDS-i, millel on domineeriv rakulise (T-) immuunsuse defekt, seostatakse T-rakkude eelkäija tüvirakkude diferentseerumise rikkumisega, T-lümfotsüütide moodustumise rikkumisega harknääre, düsplaasia või tüümuse ageneesi tõttu. selle hüpoplaasia. Humoraalse (B-) immuunsuse defektiga PIDS-i korral võib see olla tingitud B-rakkude prekursori tüvirakkude diferentseerumise rikkumisest koos T-supressorite, tsütotoksiliste T-lümfotsüütide aktiveerimisega.
Kombineeritud PIDS-i korral võib esineda üks või mitu loetletud kombineeritud kahjustuse tegurit T-V süsteemid immuunsus või ensüümide defekt, mis tagavad immuunsüsteemi normaalse toimimise.
PIDS-i kliinilised ilmingud on: resistentsuse vähenemine infektsioonidele, nakkushaiguste esinemissageduse suurenemine, nende kulgemise raskusaste ja kestus, raskete ja ebatavaliste tüsistuste teke, madala patogeensusega mikroorganismide põhjustatud nakkushaiguste esinemissagedus. Humoraalse immuunsuse defektiga on eelsoodumus nakkushaigused põhjustatud grampositiivsetest bakteritest, rakulise immuunsuse defektiga - seened, viirused, mükobakterid ja gramnegatiivsed mikroobid. PIDS-i korral suureneb kasvajahaiguste, peamiselt lümfoidkoe, ja autoimmuunhaiguste esinemissagedus.
PIDS-i immunogeneesi organite patoanatoomiliste muutuste mõistmiseks on vaja teada, et harknääre nii inimese fülogeneesis kui ka ontogeneesis moodustub varem kui teised immuunsusorganid (2 kuud emakasisene areng), koloniseeritakse lümfotsüüdid varem kui teised elundid ja lapse sünni ajaks on see täielikult moodustunud. Selle funktsioon immunogeneesi organina mängib juhtivat rolli perinataalsel perioodil ja lapse esimestel eluaastatel. Seetõttu on muutused tüümuses esmatähtsad laste immuunsüsteemi hindamisel ja sellest tulenevalt ka PIDS-i esinemise probleemi lahendamisel.
^
VANUSEMUUTUSED TÜÜMUSES
Enneaegsetel vastsündinutel ja 28–30 nädala vanustel loodetel on harknääre ebaküps - sagarad retikuloepiteeli kihtidena, lümfotsüütidega asustatud või mõõdukalt asustatud, küpsed sagarad on olemas, kortikaalne ja medulla kihid on neis selgelt nähtavad. Kui täisealisel vastsündinul või esimeste eluaastate lapsel avastatakse ebaküps harknääre, on see näitaja selle lapse immuunsüsteemi funktsionaalsest alaväärtuslikkusest, mis võib vanusega kaduda. on ebasoodne taustseisund, mille korral esinevad nakkushaigused raske kulu ja isegi surmaga.
Postnataalses ontogeneesis toimub harknääre vanusega seotud involutsioon, mis algab 5–7-aastaselt ja lõpeb puberteedieas.
^
TÜÜMUSE VANUS
Areneb rasvkude, mis on kinnitunud harknääre sagaratesse. Lobulite suurus väheneb, lümfotsüütide arv neis väheneb, jagunemine kortikaaliks ja medullaks kaob, Hassalli kehad muutuvad homogeenseks, osaliselt lupjuvad, nende kasvaja peatub. Samal ajal paiknevad väikesaarte kujul olevad harknääre sagarad rasvkoe hulgas ja säilivad igas vanuses. Eriti areneb rasvkude puberteedieas ja vanuses 18-20 aastat. Sel juhul on harknääre välimuselt suur rasvane keha. Vanemas eas harknääre rasvkude atrofeerub järk-järgult ja tekib skleroos.
^
TÜMUSE JUHUSLIK MUUNDUMINE (või involutsioon).
Harknääre massi järsku vähenemist, mis toimub erinevate haiguste, traumade, nälgimise, jahtumise mõjul, nimetati harknääre juhuslikuks involutsiooniks (ladina sõna accedentis tähendab otsetõlkes õnnetust).
AT etioloogia on mitmekesine, mis viitab selle nähtuse stereotüübile ja spetsiifilisuse puudumisele selle tüümuse reaktsiooni põhjustanud aine suhtes. AT-d täheldatakse kell mitmesugused haigused lastel - nakkusliku ja mittenakkusliku iseloomuga, leukeemia ja pahaloomuliste kasvajatega, ainevahetushäiretega, valgu nälgimisega (kwashiorkor), tsüstilise fibroosiga, ravimitega, näiteks glükokortikoididega, tsütostaatikumidega, kiiritusravi. Harknääre AT-l on 5 faasi.
I faas - algab T-eelsete lümfotsüütide proliferatsiooniga tüümuse ajukoore subkapsulaarses tsoonis, intensiivistub nende diferentseerumine küpseteks T-lümfotsüütideks. II faasi tuleks pidada involutiivsete protsesside alguseks.
II faas - nn "tähistaeva" pilt, sest. harknääre kortikaalses kihis toimub makrofaagide arvu suurenemine, samal ajal kui paralleelselt toimub T-lümfotsüütide surm apoptoosi tõttu.
III faas - lümfotsüütide surm kortikaalses kihis koos säilinud lümfotsüütidega medullas. See põhjustab tüümuse sagarate kihtide ümberpööramist ja kortikaalse kihi järkjärgulist kokkuvarisemist. Interlobulaarsetes vaheseintes on palju nuumrakke, eosinofiile, makrofaage, fibroblaste. Hassalli kehade arv suureneb, need ilmuvad medullas ja isegi ajukoores, kuid need on väikesed. Tüümuse kehade sees võivad lümfotsüüdid, neutrofiilid, eosinofiilid akumuleeruda koos karüopüknoosi ja reksise nähtustega.
IV faas - medullaarse tsooni laastamine, lümfotsüütide surma tõttu tüümuse sagarad varisevad kokku, tüümuse kehad ühinevad, moodustades tsüstiliselt laienenud õõnsused, mis on täidetud homogeensete eosinofiilsete massidega, mõned on lupjunud. Harknääre sidekoe kapsel ja interlobulaarne sidekude on suurenenud, selles on rasvkoe saarekesed, infiltratsioon lümfotsüütide, eosinofiilide, makrofaagide, nuumrakkudega.
V faas - strooma jämestumine suureneb, tüümuse sagaratest jäävad kitsad rakukogumite kiud, millesse on kaasatud tüümuse kehad, mis on täielikult lupjunud. Suured veresooned ja kapsel on järsult skleroositud, strooma hulgas on rasvkude.
Seega erinevad AT IV-V faasid ainult strooma ja selle vaskulaarse kihi skleroosi astme poolest.
^
PRIVAATSED PIDS-VORMID
M Ortoloogiliselt võib PIDS-i tüümuse muutusi iseloomustada kui organi düsplaasiat ja hüpoplaasiat.
DÜSPLAASIA
- TÜÜMUSE KOMPONENTSETE KOEELEMENTIDE TEKKE HÄIRED EMAKASISESEL PERIOODIL (EMBRIONAALNE JA VARJANE LOOTE PERIOOD) ning seda iseloomustab retikuloepiteeli puudumine või väheareng, tüümuse lümfisõlmede puudumine (osaline või täielik) samuti moodustumise rikkumine postnataalsel perioodil koos harknääre enneaegse rasvumise tunnuste ilmnemisega. Selle määratluse kohaselt on tüümuse düsplaasia mitu varianti. Edasine klassifikatsioon on antud WHO (1978) järgi.
^
Harknääre düsplaasia
- esimene variant - WHO andmetel Šveitsi tüüpi Glanzmann-Rinicker. Retikuloepiteeli puudumine või tõsine alaareng ja lobulite halb kolonisatsioon lümfotsüütide poolt. Raske kombineeritud immuunpuudulikkus (SCID), nii rakuline kui humoraalne immuunsus on kahjustatud. Pärandi tüüp on autosoomne retsessiivne. Patogeneesis on lümfoidse tüviraku defekt peamine. Kliiniliselt iseloomustab mittepüsiv lümf - ja leukopeenia. Nakkushaigused arenevad esimestel elukuudel ja põhjustavad surma 6-8 kuu vanuselt. Patoloogiline uuring tuvastas nahas hulginekroosi ja põletikulised infiltraadid, mis on sepsise allikaks. Kirjeldatud on Leiner-tüüpi dermatiiti, Ritter-tüüpi eksfoliatiivset erütrodermiat või histiotsütoosi X. Bakteriaalsed infektsioonid on kombineeritud viirusnakkustega - generaliseerunud tuulerõuged, leetrite hiidrakuline kopsupõletik, generaliseerunud tsütomegaalia, herpes simplex, adenoviiruse infektsioon, seente ja pneumotsüstiidi kahjustused. See sündroom võib olla lümfoomide, hemolüütilis-ureemilise sündroomi, hemolüütilise sündroomiga autoimmuunne aneemia, tsüstiline fibroos ja hüpotüreoidism.
Harknääre mass väheneb 5-10 korda, retikuloepiteel on vähearenenud, tüümuse kehad puuduvad või on väga väikesed, üksikud. Lümfotsüüte on väga vähe, puudub jagunemine kortikaalseteks ja medullakihtideks. Perifeersete organite lümfoidkoe on hüpoplaasia seisundis: lümfoidsed folliikulid ei ole välja arenenud, tsoonid lümfisõlmedes ei ole eristatavad, sõlmede kude koosneb retikulaarsest stroomast, müeloidsetest elementidest ja vähesest arvust lümfotsüütidest. .
- teine võimalus vastavalt WHO Nezelofi sündroomile (alümfotsütoos). Tüümuse düsplaasiat iseloomustab retikuloepiteeli olemasolu, mis moodustab mitme näärmestruktuuriga harknääre sagaraid, Hassalli kehad puuduvad, lümfotsüüdid on üksikud. Rakuline immuunsus kannatab. See on päritud retsessiivselt, seotud X-kromosoomiga. Patogeneetiline olemus taandub tüümuse düsplaasia tõttu T-lümfotsüütide prekursorite küpseteks T-lümfotsüütideks diferentseerumise rikkumiseni. Mõnikord on patsientidel B-lümfotsüütide diferentseerumise halvenemise tõttu seerumi Ig puudus. Nakkushaigused - kopsupõletik, kandidoos, leetrite kopsupõletik, generaliseerunud BCG-iit, herpes simplex, gramnegatiivse taimestiku põhjustatud sepsis. Oodatav eluiga 1-2 aastat. Harknääre mass väheneb. Lümfisõlmedes, põrnas, harknäärest sõltuvates tsoonides on vähe lümfotsüüte, on plasmablastid. Luuüdis kuni 3% plasmarakkudest.
- kolmas võimalus WHO andmetel on see adenosiindeaminaasi puudulikkusega SCID. Iseloomulik on B- ja T-rakkude sideme katkemine. Iseloomulikult korduvad Candida, pneumotsüstiidi, Pseudomonas aeruginosa, tsütomegaloviiruse, herpesviiruste, tuulerõugete põhjustatud infektsioonid. Sageli kombineeritakse seda kõhrekoe moodustumise rikkumisega. Ilma luuüdi siirdamiseta saabub surm esimesel eluaastal.
Sellel on 2 tüüpi pärilikkus autosomaalset retsessiivset (40%) - sellisel kujul puudub ensüüm adenosiindeaminaas: sel juhul akumuleerub desoksüaminasiin, mis on mürgine ebaküpsetele lümfotsüütidele (eriti T-l). Retsessiivne, seotud X-kromosoomiga (50%) – mutatsioon, mis mõjutab valku, mis on IL-2,4,7 retseptor. Morfoloogilised muutused sõltuvad geneetilise defekti tüübist. 1. tüüpi pärilikkusega - harknääre on väike, ilma lümfotsüütideta. Muudel juhtudel on lümfoidkoe hüpoplastiline koos T-rakkude tsoonide ning T- ja B-tsoonide vähenemisega.
- neljas variant WHO andmetel Di George'i sündroom
(tüümuse hüpoplaasia või agenees). Selle põhjuseks on 3. ja 4. neelutasku arengu rikkumine, millest areneb harknääre, kõrvalkilpnäärmed. Nendel patsientidel puudub rakuline immuunsus, tk. esineb tüümuse hüpoplaasia ehk aplaasia, tekib teetania, sest kõrvalkilpnäärmeid pole sünnidefektid süda ja suured veresooned. Näo välimus võib muutuda: hüpertelorism, mongoloidivastane silmade sisselõige, madala asetusega kõrvad, aga ka söögitoru atresia, hüpotüreoidism, tetrado Fallot, neerude ja kusejuhade hüpoplaasia. Häiritud rakulise immuunsuse tõttu puudub kaitse seen- ja viirusnakkuste vastu. T-sõltuvad tsoonid tüümuses ja põrnas puuduvad. Plasmarakke see ei mõjuta ja immunoglobuliinide tase ei muutu. See sündroom on põhjustatud embrüogeneesi häiretest 6-8 rasedusnädalal.
- viies variant vastavalt WHO Louis-Bari sündroomile ( ataksia-telangiektaasia Louis-Bar). Seda iseloomustab rakulise ja osaliselt humoraalse immuunsuse puudulikkus koos progresseeruva väikeaju ataksia ja peribulbaarse telangiektaasiaga. Morfoloogiliselt - harknääre düsplaasia, sagarad koosnevad retikuloepiteelist, puuduvad Hassalli kehad, T-lümfotsüütide arvu vähenemine, sagarad ei jagune ajukoore ja aju tsooniks. Retikuloepiteelis moodustuvad hüperkroomsete tuumadega hiidrakud. Immunogeneesi perifeersetes organites T-sõltuvate tsoonide hüpoplaasia. Väikeajus - ajukoore atroofia koos IV vatsakese laienemisega. Mikroskoopias - pirnikujuliste neurotsüüdide (Purkinje rakud) ja granuleeritud kihi düstroofia või täielik kadumine. Selliseid muutusi täheldatakse eesmistes sarvedes selgroog, hüpotalamuse ja tagumiste sammaste demüliniseerumine. Põikilihastes - sekundaarne atroofia, maks - fokaalne nekroos, rasvade degeneratsioon, portaalteede lümfotsüplasmotsüütiline infiltratsioon. Neerudes - krooniline püelonefriit. Kopsudes - bronhoektaasia, abstsessid, pneumoskleroos. Iseloomulik on ATE kombinatsioon pahaloomuliste kasvajatega: lümfoomid, lümfogranulomatoos, leukeemiad, meduloblastoomid, adenokartsinoomid, düsgerminoomid.
See defekt on tingitud defektist T-lümfotsüütide lõplikus diferentseerumises, samuti lümfotsüütide plasmamembraanide anomaaliast. See on päritud autosoomselt retsessiivsel viisil. Sageli esineb Ig A, Ig E, IgG 2, IgG 4 defitsiit. Ataksia areneb alates 4. eluaastast (kõnnihäired) ja progresseerub järk-järgult. Telangiektaasiad leitakse 1. eluaastaks bulbar konjunktiivil, seejärel muudes piirkondades. Esineb juuste hallinemist, higistamist, atroofilist dermatiiti, ekseemi, naha kasvajaid ja tõsist mahajäämust füüsiline areng. Sekundaarsed seksuaalomadused ei arene. Menstruatsioon on ebaregulaarne. Patsiendid elavad kuni 39-41 aastat.
- kuues võimalus vastavalt WHO andmetele a Brutoni gammaglobulineemia, X-seotud
. Seda iseloomustab harknääre enneaegne rasvumine. Üks levinumaid esmaseid ID-sid. Tal puudub seerum immunoglobuliin IgG või ei piisa. Poistel sagedamini 8-9 kuu alguses: kui emalt pärinevate immunoglobuliinide arv väheneb. Esineb korduvaid konjunktiviite, keskkõrvapõletikku, farüngiiti, bronhiiti, kopsupõletikku, nahainfektsioone (püodermat) põhjustavad sagedamini stafülokokk või Haemophilus influenzae. Rakuline immuunsus ei ole kahjustatud. Autoimmuunhaigused arenevad sageli Brutoni tõve korral ( reumatoidartriit, SLE, dermatomüosiit). B-lümfotsüüdid on järsult vähenenud või puuduvad. L\u-l ja põrnal puuduvad idukeskused ning l\u, põrn, luuüdi ja sidekude, plasmatsüüdid puuduvad, palatiinsed mandlid rudimentide kujul, T-lümfotsüüdid jäävad normaalseks.
- seitsmes variant Kroonilist granulomatoosset haigust (CGD, laste surmav granulomatoosne haigus) iseloomustab fagotsüütide bakteritsiidse funktsiooni rikkumine koos korduvate mädaste-granulomatoossete protsessidega nahas, kopsudes, lümfisõlmedes, maksas koos hüpergammaglobulineemia, aneemia, leukotsütoosiga.
HGB-l on 2 vormi
^
1.
Kõige tavalisem, pärilik retsessiivse tüübi kaudu, mis on seotud X-kromosoomiga. Poisid (kuni 4-aastased) haigestuvad, see on raske.
2.
See on haruldane, pärilik autosoomselt retsessiivselt, mõlemast soost lapsed haigestuvad, see kulgeb kergemini. Esiteks kliinilised sümptomid on nahakahjustused esimesel elukuul ekseemsete muutuste näol, millega kaasneb mädanemine kõrvade piirkonnas ja nina ümbruses, millele lisandub piirkondlik lümfadeniit, siis on maksa, kopsude, lümfisõlmede, luude osaline. protsess, mille käigus moodustuvad abstsessid. Patoloogilisel uurimisel tuvastatakse harknääre enneaegne rasvumine, siseorganite granuloomid, mis koosnevad monotsüütidest, neutrofiilsetest leukotsüütidest, millele järgneb mädane sulandumine ja armistumine. Samal ajal on makrofaagid ja neutrofiilid koormatud GAG-de ja lipiididega; neid rakke leidub kopsudes, harknääres, põrnas, lümfisõlmedes ja maksas. Märgitakse hepato-splenomegaaliat.
Tavaline muutuv immuunpuudulikkus.
See heterogeenne rühm võib olla kaasasündinud või omandatud, juhuslik või perekondlik (muutuva pärimisviisiga). Iseloomulik - hüpogammaglobulineemia, kõigi antikehade klasside defekt, kuid mõnikord ainult IgG. Nendel patsientidel ei ole B-lümfotsüütide sisaldus veres ja lümfoidkoes häiritud, kuid B-lümfotsüüdid ei muundu plasmarakkudeks, antikehade sekretsioon puudub. Kliiniliselt - korduvad bakteriaalsed infektsioonid, entero viirusnakkused, herpes, giardiaas Histoloogiliselt - l \ folliikulite, l \ y, põrna B-raku tsoonide hüperplaasia. Neil on kõrge reumatoidartriidi esinemissagedus: kahjulik ja hemolüütiline aneemia.
^ Isoleeritud IgA puudulikkus. Iseloomustab madal seerumi ja sekretoorse IgA tase. See puudus võib olla nii perekondlik kui ka omandatud pärast toksoplasmoosi, leetreid ja muid viirusnakkusi. IgA defitsiidi korral on limaskestade kaitse nõrgenenud ning tekivad hingamisteede infektsioonid, seedetrakti infektsioonid, MPS, hingamisteede allergiad ja autoimmuunhaigused (SLE, reumatoidartriit). Alumine rida on IgA-d tootvate B-lümfotsüütide diferentseerumise defekt. Neil tekivad sageli anafülaktilised reaktsioonid.
hubasus. Plasmarakke see ei mõjuta ja immunoglobuliinide tase ei muutu. See sündroom on põhjustatud embrüogeneesi häiretest 8. rasedusnädalal.
^
TÜÜMUSE HÜPOPLAASIA
Hüpoplaasia - mida iseloomustab kõigi struktuurielementide olemasolu tüümuses (retikuloepiteel, lümfotsüüdid), kuid nende edasist arengut ei toimu, millega kaasneb harknääre massi vähenemine.
^ Harknääre hüpoplaasia on iseloomulik ja immuunpuudulikkus koos trombotsütopeenia ja ekseemiga (Wiskotti-Aldrichi sündroom) on retsessiivse pärilikkuse teega ja on seotud X-kromosoomiga. Iseloomustab trombotsütopeenia, ekseem, korduvad infektsioonid, varajane surm. Morfoloogiliselt on harknääre normaalse ehitusega, kuid perifeerses veres ja lümfotsüütide parakortikaalsetes (harknäärest sõltuvates) tsoonides toimub progresseeruv sekundaarne T-lümfotsüütide ammendumine koos rakulise immuunsuse vähenemisega. Seerumi IgM tase on madal, IgG normaalne. IgA ja E tase tõuseb Tihti tekivad pahaloomulised lümfoomid.
Komplemendi süsteemi geneetiline puudulikkus
- kaasasündinud C1, C2, C4 puudulikkus suurendab riski haigestuda immuunkomplekshaigustesse (SLE).
TÜMOMEGAALIA
TM - elundi massi suurenemine 3-4 korda võrreldes normiga, stereotüüpsete faasimuutuste puudumine (sealhulgas AT III-IV faasid) stressi või antigeense kokkupuute tingimustes. Kliinilisest seisukohast lähtudes diagnoositakse TM radiograafiliselt kardiotüümi-rindkere indeksi suurenemise alusel > 0,38. TM-i täheldatakse lastel, kellel on sage ARVI (4-6 korda aastas), nakkuslik-allergiline müokardiit, reuma, kardiomüopaatia, meningokokeemia, bronhiaalastma. Nendel lastel on tõenäolisem rahhiit, kaasasündinud südamerikked ja kesknärvisüsteem. TM-iga laste nakkushaiguste korral toimub surm aastal varajased kuupäevad haigus. Mikroskoopiliselt eristatakse järgmisi HM-sid:
Kortikaalses tsoonis määratakse makrofaagide ja lümfoblastide vohamine (AT esimene faas) - pilt "tähistaevast", tüümuse kehasid on vähe, väikesed, enamasti rakuline struktuur(koosnevad 3-5 rõngakujulisest retikuloepiteliaalsest rakust), paiknevad medullas. See variant esineb lastel, kes surid ägedate hingamisteede viirusnakkuste ja meningokokeemia tõttu varases staadiumis alates haigestumise hetkest.
Harknääre kortikaalses tsoonis on suured lümfotsüütidest koosnevad klastrid, mis meenutavad lümfoidseid folliikuleid, Hassalli kehad on väikesed, kas rakulise struktuuriga või homogeensed-eosinofiilsed säilinud retikuloepiteelirakkudega, paiknevad perifeerias. Neid täheldatakse reuma, nakkus-allergilise müokardiidi, bronhiaalastma, kardiomüopaatia, alaägeda ja kroonilise allergilise reaktsiooni korral.
Harknääre sagarates on jaotus tsoonideks säilinud, kuid ajukoore tsoon valitseb aju kohal. Tüümuse kehad on väikesed, vähesed, rakulise struktuuriga. Seda täheldatakse nakkus-allergilise müokardiidi, ägedate hingamisteede viirusnakkuste korral, mida komplitseerib kopsupõletik, koos südame- ja kesknärvisüsteemi defektidega.
KAASAsündinud (ESMANE) IMMUNODEFIFITSUS Immuunvastuse primaarse puudulikkuse morfoloogilised ilmingud on reeglina seotud harknääre kaasasündinud anomaaliatega või nende anomaaliate kombinatsiooniga põrna ja lümfisõlmede vähearenenud arenguga. Aplaasia, tüümuse hüpoplaasiaga kaasneb immuunsuse rakulise sideme puudulikkus või kombineeritud immuunpuudulikkus. Aplaasia (ageneesi) korral puudub harknääre täielikult, hüpoplaasia korral on selle suurus vähenenud, ajukooreks ja medullaks jagunemine on häiritud ning lümfotsüütide arv on järsult vähenenud. Põrnas on folliikulite suurus oluliselt vähenenud, valguskeskused ja plasmarakud puuduvad. Lümfisõlmedes puuduvad folliikuleid ja kortikaalset kihti (B-sõltuvad tsoonid), säilib ainult perikortikaalne kiht (T-sõltuv tsoon). Morfoloogilised muutused põrnas ja lümfisõlmedes on iseloomulikud pärilikule immuunpuudulikkuse sündroomile, mis on seotud nii humoraalse kui ka rakulise immuunsuse defektiga. Kõik kaasasündinud immuunpuudulikkuse tüübid on haruldased. Praegu on enim uuritud:
raske kombineeritud immuunpuudulikkus (TCI);
harknääre hüpoplaasia (Dai Jodge'i sündroom);
Nezelofi sündroom;
kaasasündinud agammaglobulineemia (Brutoni tõbi);
tavaline muutuv (muutuv) immuunpuudulikkus;
isoleeritud IgA puudulikkus;
pärilike haigustega seotud immuunpuudulikkused (Wiskott-Aldrichi sündroom, ataksia-telangiektaasia sündroom, Bloomi sündroom)
komplemendi puudus
Raske kombineeritud immuunpuudulikkus (SCI) on kaasasündinud immuunpuudulikkuse üks raskemaid vorme. Seda iseloomustab defekt lümfoidsetes tüvirakkudes (1 joonisel 5), mis põhjustab nii T- kui ka B-lümfotsüütide tootmist. Harknääre langetamise protsess kaelast mediastiinumi on häiritud. Sellel on järsult vähenenud lümfotsüütide arv. Neid on vähe ka lümfisõlmedes (joonis 6B), põrnas, soole lümfoidkoes ja perifeerses veres. Seerumis ei ole immunoglobuliine (tabel 7). Nii rakulise kui ka humoraalse immuunsuse puudulikkus on erinevate raskete nakkushaiguste (viirus-, seen-, bakteriaalne) põhjus (tabel 8), mis tekivad vahetult pärast sündi, mis viib varajase surmani (tavaliselt esimesel eluaastal). Raske kombineeritud immuunpuudulikkus on mitmeid erinevaid kaasasündinud haigusi. Neid kõiki iseloomustab tüvirakkude diferentseerumise häire. Enamikul patsientidest on autosoomne retsessiivne vorm (Šveitsi tüüp); mõnel on X-kromosoomiga seotud retsessiivne vorm. Enam kui pooltel autosomaalse retsessiivse vormiga patsientidest puudub rakkudes ensüüm adenosiindeaminaas (ADA). Sel juhul adenosiin ei muutu inosiiniks, millega kaasneb adenosiini ja selle lümfotoksiliste metaboliitide kuhjumine. Mõnedel raske kombineeritud immuunpuudulikkusega patsientidel on nukleotiidfosfolipaasi ja inosiinfosfolipaasi puudulikkus, mis põhjustab ka lümfotoksiliste metaboliitide kuhjumist. ADA puudumine amnionirakkudes võimaldab diagnoosida sünnieelsel perioodil. Nende patsientide raviks kasutatakse luuüdi siirdamist. Harknääre hüpoplaasia(Dye Jodge'i sündroomi) iseloomustab T-lümfotsüütide (2 joonisel 5) puudumine veres, lümfisõlmede ja põrna harknäärest sõltuvates tsoonides (joonis 6B). Lümfotsüütide koguarv perifeerses veres väheneb. Patsientidel ilmnevad rakulise immuunsuse puudulikkuse nähud, mis avalduvad lapsepõlves raskete viirus- ja seennakkushaigustena (tabel 8). B-lümfotsüütide areng tavaliselt ei ole häiritud. T-abistajate aktiivsus praktiliselt puudub, kuid immunoglobuliinide kontsentratsioon seerumis on tavaliselt normaalne (tabel 7). Harknääre hüpoplaasia korral ei ole tuvastatud geneetilisi defekte. Seda seisundit iseloomustab ka kõrvalkilpnäärmete puudumine, aordikaare ja näokolju ebanormaalne areng. Kõrvalkilpnäärmete puudumisel täheldatakse tõsist hüpokaltseemiat, mis põhjustab surma varases eas. T-lümfopeenia koos Nezelofi sündroom seotud düsfunktsiooniga. Oletatakse, et see on tingitud tüümuse T-rakkude küpsemise halvenemisest. Nezelofi sündroom erineb Dai Joja sündroomist iseloomuliku seose poolest, mis on seotud teiste struktuuride kahjustustega, mis arenevad kolmandast ja neljandast neelukotist. Selle sündroomiga kõrvalkilpnäärmed ei ole kahjustatud. Tüümuse hüpoplaasiat ravitakse edukalt inimese embrüonaalse tüümuse siirdamisega, mis taastab T-rakulise immuunsuse. Kaasasündinud agammaglobulineemia(Brutoni tõbi) on geneetiliselt määratud retsessiivne haigus, mis on seotud X-kromosoomiga, haigus, mis esineb peamiselt poistel ja mida iseloomustab B-lümfotsüütide moodustumise rikkumine (3 joonisel 5). Leitakse B-eelseid rakke (CD10 positiivsed), kuid küpsed B-lümfotsüüdid puuduvad perifeerses veres ning lümfisõlmede, mandlite ja põrna B-tsoonides. Lümfisõlmedes ei ole reaktiivseid folliikuleid ja plasmarakke (joonis 6D). Humoraalse immuunsuse puudulikkus väljendub immunoglobuliinide märkimisväärses vähenemises või puudumises seerumis. Harknääre ja T-lümfotsüüdid arenevad normaalselt ning rakuline immuunsus ei ole häiritud (tabel 7). Lümfotsüütide üldarv perifeerses veres jääb normi piiridesse, sest T-rakkude arv, mis tavaliselt moodustavad 80-90% vere lümfotsüütidest, jääb normi piiridesse. Lapse nakkushaigused arenevad tavaliselt esimese eluaasta teisel poolel pärast passiivselt ülekantud ema antikehade taseme langust (tabel 8). Selliste patsientide ravi viiakse läbi immunoglobuliinide sisseviimisega. tavaline muutuv immuunpuudulikkus hõlmab mitmeid erinevaid haigusi, mida iseloomustab mõne või kõigi immunoglobuliinide klasside taseme langus. Lümfotsüütide arv perifeerses veres, sealhulgas B-rakkude arv, on tavaliselt normaalne. Plasmarakkude arv on tavaliselt vähenenud, võib-olla B-lümfotsüütide transformatsiooni defekti tõttu (4 joonisel 5). Mõnel juhul esineb T-supressorite ülemäärast suurenemist (5 joonisel 5), eriti haiguse omandatud vormis, mis areneb täiskasvanutel. Mõnel juhul on kirjeldatud erinevat tüüpi pärilikkusega haiguse pärilikku edasikandumist. Humoraalse immuunvastuse puudumine põhjustab korduvaid bakteriaalseid infektsioone ja giardiaasi (tabel 8). Gammaglobuliinide profülaktiline manustamine on vähem efektiivne kui Brutoni agammaglobulineemia korral. Isoleeritud IgA puudulikkus- kõige levinum immuunpuudulikkus, mis esineb ühel inimesel 1000-st. See tuleneb defektist IgA-d sekreteerivate plasmarakkude terminaalses diferentseerumises (4 joonisel 5). Mõnel patsiendil on see defekt seotud T-supressori ebanormaalse funktsiooniga (5 joonisel 5). Enamik IgA puudulikkusega patsiente on asümptomaatilised. Ainult vähesel arvul patsientidel on eelsoodumus kopsu- ja sooleinfektsioonide tekkeks, kuna neil puudub sekretoorse IgA limaskestadel. Raske IgA puudulikkusega patsientidel määratakse IgA-vastased antikehad veres. Need antikehad võivad reageerida ülekantud veres sisalduva IgA-ga, mis viib I tüüpi ülitundlikkuse tekkeni.
Pärilike haigustega seotud immuunpuudulikkus Wiskott-Aldrichi sündroom- X-kromosoomiga seotud pärilik retsessiivne haigus, mida iseloomustavad ekseem, trombotsütopeenia ja immuunpuudulikkus. Haiguse käigus võib tekkida T-lümfotsüütide puudulikkus koos seerumi IgM taseme langusega. Patsientidel tekivad korduvad viirus-, seen- ja bakteriaalsed infektsioonid, sageli koos lümfoomidega. Ataksia-telangiektaasia on autosoom-retsessiivsel teel leviv pärilik haigus, mida iseloomustavad väikeaju ataksia, naha telangiektaasia ning T-lümfotsüütide, IgA ja IgE puudulikkus. Võimalik, et seda patoloogiat seostatakse DNA parandamise mehhanismide defektiga, mis põhjustab mitme DNA ahela katkemise ilmnemist, eriti kromosoomides 7 ja 11 (T-raku retseptori geenid). Mõnikord tekivad neil patsientidel lümfoomid. Bloomi sündroom edastatakse autosoomselt retsessiivsel viisil, mis väljendub muude defektidena DNA parandamisel. Kliinikus esineb immunoglobuliini defitsiit ja sageli tekivad lümfoomid.
Komplemendi defitsiit Erinevate komplemendifaktorite vaegus on haruldane. Kõige tavalisem puudus on tegur C2. Faktori C3 puudulikkuse ilmingud on kliiniliselt sarnased kaasasündinud agammaglobulineemiaga ja neid iseloomustavad korduvad bakteriaalsed infektsioonid lapsepõlves. Varajase komplemendi faktorite (C1, C4 ja C2) defitsiit on seotud autoimmuunhaiguste, eriti süsteemse erütematoosluupuse esinemisega. Komplemendi lõppfaktorite (C6, C7 ja C8) defitsiit soodustab korduvaid nakkushaigusi, mida põhjustavad Neisseria.
SEKUNDAARNE (OMAANDETUD) IMMUNODEFIFITSUS Erineva raskusastmega immuunpuudulikkus on üsna tavaline. See esineb sekundaarse nähtusena erinevate haiguste korral või medikamentoosse ravi tulemusena (tabel 9) ja on väga harva esmane haigus.
|
mehhanism |
|
|
esmane haigus |
Väga harv; Tavaliselt avaldub see eakatel hüpogammaglobulineemiana. Tavaliselt T-supressorite arvu suurenemise tagajärjel. |
|
Sekundaarne muude haiguste korral |
|
|
Valgu-kalori nälg |
Hüpogammaglobulineemia |
|
rauapuudus | |
|
Postinfektsioosne (pidalitõbi, leetrid) |
Sageli - lümfopeenia, tavaliselt mööduv |
|
Hodgkini tõbi |
T-lümfotsüütide düsfunktsioon |
|
Hulgimüeloom (sagedane). |
Immunoglobuliinide sünteesi rikkumine |
|
Lümfoom või lümfoidne leukeemia |
Normaalsete lümfotsüütide arvu vähenemine |
|
Hilised etapid pahaloomulised kasvajad |
T-lümfotsüütide funktsiooni langus, muud tundmatud mehhanismid |
|
Harknääre kasvajad |
Hüpogammaglobulineemia |
|
Krooniline neerupuudulikkus |
teadmata |
|
Diabeet |
teadmata |
|
Ravimitest põhjustatud immuunpuudulikkus |
Esineb sageli; põhjustatud kortikosteroididest, vähivastastest ravimitest, kiiritusravist või immuunsupressioonist pärast elundisiirdamist |
|
HIV-nakkus (AIDS) |
T-lümfotsüütide, eriti T-abistajate arvu vähenemine |
Omandatud immuunpuudulikkuse sündroomi (AIDS) morfoloogia ei oma konkreetset pilti ja erineb selle arengu eri etappides. Muutusi täheldatakse nii immunogeneesi kesk- kui ka perifeersetes organites (kõige märgatavamad muutused lümfisõlmedes). Harknääres võib tuvastada juhuslikku involutsiooni, atroofiat. Harknääre juhuslik involutsioon on selle massi ja mahu kiire vähenemine, millega kaasneb T-lümfotsüütide arvu vähenemine ja tüümuse hormoonide tootmise vähenemine. Juhusliku involutsiooni kõige levinumad põhjused on viirusinfektsioonid, mürgistused ja stress. Kui põhjus on kõrvaldatud, on see protsess pöörduv. Ebasoodsa tulemuse korral tekib harknääre atroofia. Harknääre atroofiaga kaasneb epiteelirakkude võrgustiku kollaps, parenhüümi lobulite mahu vähenemine, tüümuse kehade kivistumine ning kiulise side- ja rasvkoe vohamine. T-lümfotsüütide arv on järsult vähenenud. Lümfisõlmed on esialgsel perioodil suurenenud ja seejärel läbivad atroofia ja skleroosi. Sekundaarse immuunpuudulikkuse muutustel on kolm morfoloogilist etappi:
follikulaarne hüperplaasia;
pseudoangioimmunoblastiline hüperplaasia;
lümfoidkoe ammendumine.
Follikulaarset hüperplaasiat iseloomustab lümfisõlmede süsteemne suurenemine kuni 2-3 cm Paljud järsult suurenenud folliikulid täidavad peaaegu kogu lümfisõlme koe. Folliikulid on väga mahukad, suurte idukeskustega. Need sisaldavad immunoblaste. Mitoose on palju. Morfomeetriliselt on võimalik väita T-rakkude alampopulatsioonide suhte rikkumist, kuid need on varieeruvad ja neil puudub diagnostiline väärtus. Pseudoangioimmunoblastilist hüperplaasiat iseloomustab veenide (postkapillaaride) tõsine hüperplaasia, folliikulite struktuur on killustatud või määratlemata. Lümfisõlm on difuusselt infiltreerunud plasmotsüütide, lümfotsüütide, immunoblastide, histiotsüütidega. T-lümfotsüütide arv väheneb oluliselt kuni 30%. Lümfotsüütide alampopulatsioonide suhte ebaproportsionaalne rikkumine, mis sõltub teatud määral immuunpuudulikkuse põhjustanud põhjusest. Näiteks HIV-nakkusega inimestele ei ole iseloomulik mitte ainult T-abistajate arvu vähenemine, vaid ka CD4 / CD8 suhte (abistaja-supressori suhe) vähenemine, mis on alati alla 1,0. See märk on AIDS-i immunoloogilise defekti peamine tunnus, koolitatud HIV-nakkus. Seda immuunpuudulikkuse etappi iseloomustab oportunistlike infektsioonide areng. Lümfoidkoe ammendumine asendab lümfoidse hüperplaasia immuunpuudulikkuse viimases staadiumis. Selles etapis on lümfisõlmed väikesed. Lümfisõlme struktuur ei ole läbivalt kindlaks määratud, säilib ainult kapsel ja selle kuju. Kollageenikiudude kimpude skleroos ja hüalinoos on väljendunud. T-lümfotsüütide populatsiooni praktiliselt ei tuvastata, üksikud immunoblastid, plasmablastid ja makrofaagid säilivad. Seda immuunpuudulikkuse etappi iseloomustab pahaloomuliste kasvajate areng. Sekundaarse (omandatud) immuunpuudulikkuse väärtus. Immuunpuudulikkusega kaasneb alati oportunistlike infektsioonide teke ja viimases etapis pahaloomuliste kasvajate, kõige sagedamini Kaposi sarkoomi ja pahaloomuliste B-rakuliste lümfoomide areng. Nakkushaiguste esinemine sõltub immuunpuudulikkuse tüübist:
T-rakkude defitsiit soodustab viiruste, mükobakterite, seente ja teiste rakusiseste mikroorganismide põhjustatud nakkushaigusi, nt. Pneumocystis carinii ja Toxoplasma gondii.
B-rakkude defitsiit soodustab mädaste bakteriaalsete infektsioonide teket.
Need nakkushaigused peegeldavad rakuliste ja humoraalsete reaktsioonide suhtelist tähtsust kaitses erinevate mikroobsete mõjurite eest. Kaposi sarkoom ja pahaloomulised B-rakulised lümfoomid on kõige levinumad pahaloomulised kasvajad, mis arenevad immuunpuudulikkusega patsientidel. Need võivad tekkida HIV-nakkuse, Wiskott-Aldrichi sündroomi ja ataksia-telangiektaasiaga patsientidel, samuti patsientidel, kes saavad pärast elundisiirdamist (enamasti neerusiirdamist) pikaajalist immunosupressiivset ravi. Pahaloomuliste kasvajate esinemine võib olla tingitud immuunvastuse rikkumisest, mille eesmärk on eemaldada organismis tekkivad arenevad pahaloomulised rakud (immuunseire ebaõnnestumine) või kahjustatud immuunsüsteemi immuunstimulatsioonist, mille puhul toimib normaalne kontrollimehhanism. rakkude proliferatsioon on häiritud (see viib B-rakuliste lümfoomide tekkeni). Mõnel juhul, eriti ataksia-telangiektaasia korral, seostatakse immuunpuudulikkust kromosoomide haprusega, mis arvatakse olevat eelsoodumus kasvajate tekkeks. Pange tähele, et epitelioidne tümoom, primaarne tüümuse epiteelirakkude kasvaja, põhjustab sekundaarse immuunpuudulikkuse.
Meditsiiniline ja sotsiaalne ekspertiis ning puue harknääre hüpoplaasia korralTÜMNÄÄRE APLASIA (hüpoplaasia) (Dee George'i sündroom) - harknääre kaasasündinud alaareng harknääre normaalse embrüogeneesi rikkumise tagajärjel, millega kaasneb naaberorganite - kõrvalkilpnäärme, aordi ja muude - moodustumise rikkumine. arenguanomaaliaid, mis kliiniliselt väljenduvad primaarse immuunpuudulikkuse ja hüpoparatüreoidismina.
Epidemioloogia: esinemissagedus lastel ei ole kindlaks tehtud, kuid kõigi T-rakulise immuunsuse defektide esinemissagedus on primaarsete immuunpuudulikkuste struktuuris 5-10% ja immuunpuudulikkuse esmaste vormide kogusagedus on 2:1000.
Etioloogia ja patogenees. Haigus on seotud loote emakasisese arengu kahjustusega umbes 8 nädala jooksul; teratogeense faktori mõjul on häiritud 3.-4. neelulõhedest sel perioodil arenevate elundite munemine: harknääre, kõrvalkilpnäärmed, aort, aga ka näokolju, kesknärvisüsteem. 80-90% selle sündroomiga lastest tuvastatakse 22. kromosoomi deletsioon (22. kromosoomi osaline monosoomia – geneetilise materjali puudulikkus), mis on kombineeritud sümptomite kompleksiga: kaasasündinud südamerikked, "suulae lõhenemine" ja muud näo skeleti defektid, tüümuse hüpoplaasia ja kõrvalkilpnäärme hüpolaasiast tingitud hüpokaltseemia.
kliiniline pilt.
Alates sünnist on lapsel hüpokaltseemia sündroom (tüüpilised hüpokaltseemilised krambid), korduv suuõõne kandidoos koos naha ja limaskestade kroonilise kandidoosiga, aordi anomaalia (selle kaar on pööratud paremale), sepsis. Võib esineda kaasasündinud südamehaigus koos vastava kliiniline pilt, näo kolju anomaalia; tulevikus - vaimsete võimete langus, seksuaalse arengu hilinemine.
Tüsistused: südamepuudulikkus, erineva raskusastmega vaimse arengu häired, siseorganite kahjustused Candida seente poolt (kandidoosne bronhiit, ösofagiit, millele järgneb söögitoru ahenemine).
Laboratoorsed ja instrumentaalsed meetodid diagnoosi kinnitamine:
1) vere paratüreoidhormooni sisalduse uurimine;
2) biokeemiline vereanalüüs (vere kaltsiumisisalduse vähenemine);
3) EKG, ehhokardiograafia;
4) psühholoogi, neuroloogi, psühhiaatri konsultatsioon;
5) mükoloogiline uuring;
6) immunogramm (T-lümfotsüütide arvu ja funktsiooni vähenemine).
Ravi: kilpnäärme puudulikkuse kompenseerimine D-vitamiini preparaatidega, loote harknääre siirdamine, harknääre hormoonide kasutamine asenduseks, luuüdi siirdamine, kaasasündinud südamehaiguse korrigeerimine, seenevastaste ainete kasutamine kandidoosi raviks .
Prognoos on suhteliselt soodne - lapsed on elujõulised, ei põe viirus- ja bakteriaalseid infektsioone, kuid neil on krooniline naha ja limaskestade kandidoos koos siseorganite kahjustusega ning vajavad pidevat ravi antimükootiliste ravimitega; hüpoparatüreoidism nõuab ka pidevat asendusravi D-vitamiini preparaatidega; lisaks on lapsed vaimses arengus maha jäänud.
Puude kriteeriumid: vaimne alaareng, lapse erikoolis õppimise nõue, NK 1.-2. ja kõrgem kaasasündinud südamehaiguse, bronhide, söögitoru ja teiste siseorganite korduva kandidoosiga koos nende funktsioonide rikkumisega.
Taastusravi: meditsiiniline taastusraviägenemiste perioodidel; sotsiaalne, psühholoogiline, pedagoogiline ja erialane habilitatsioon haiguse remissiooni ajal.
– geneetiline haigus, mis kuulub primaarsete immuunpuudulikkuste rühma ja koos nõrgenenud immuunsusega, mida iseloomustavad arvukad väärarengud. Selle seisundi sümptomiteks on sagedased bakteriaalsed infektsioonid, millel on kalduvus raskele kulgemisele, kaasasündinud südamerikked, näo anomaaliad ja muud häired. DiGeorge'i sündroomi diagnoosimine põhineb südame-, kilpnäärme- ja kõrvalkilpnäärmete uuringul, immunoloogilise seisundi uurimisel ja molekulaargeneetiliste analüüside andmetel. Ravi on ainult sümptomaatiline, sealhulgas südamedefektide ja näo anomaaliate kirurgiline korrigeerimine, immunoloogiline asendusravi ning võitlus bakteriaalsete ja seennakkuste vastu.
Üldine informatsioon
DiGeorge'i sündroom (harknääre ja kõrvalkilpnäärme hüpoplaasia, velokardiofatsiaalne sündroom) on geneetiline haigus, mis on põhjustatud kolmanda ja neljanda neelukoti embrüonaalse arengu rikkumisest. Seda seisundit kirjeldas esmakordselt 1965. aastal Ameerika lastearst Angelo Di Giorgi, kes liigitas selle tüümuse ja kõrvalkilpnäärme kaasasündinud aplaasiaks. Edasised uuringud geneetika valdkonnas aitasid kindlaks teha, et selle haiguse häired ulatuvad palju kaugemale kui esmane immuunpuudulikkus. See tõi kaasa DiGeorge'i sündroomi teise nime. Arvestades kõige sagedamini kahjustatud elundeid (suulae, süda, nägu), nimetavad mõned eksperdid seda patoloogiat velokardiofatsiaalseks sündroomiks. Paljud kaasaegsed teadlased eristavad neid kahte haigusseisundit ja usuvad, et "tõelise" velokardiofatsiaalse sündroomiga ei kaasne tõsiseid immunoloogilisi häireid. DiGeorge'i sündroomi esinemissagedus on 1:3 000-20 000 – selline oluline lahknevus andmetes on tingitud asjaolust, et usaldusväärset ja selget piiri selle haiguse ja velokardiofatsiaalse sündroomi vahel ei ole veel kindlaks tehtud. Seetõttu võib erinevate spetsialistide hinnangul ühel patsiendil olla kumbki primaarne immuunpuudulikkus, millega kaasnevad kaasnevad häired või arvukad väärarengud immuunsuse vähenemise taustal.
DiGeorge'i sündroomi põhjused
DiGeorge'i sündroomi geneetiline olemus seisneb 22. kromosoomi pika õla keskosa kahjustuses, kus arvatavasti paiknevad geenid, mis kodeerivad mitmeid olulisi transkriptsioonifaktoreid. Üks neist geenidest, TBX1, on tuvastatud; selle ekspressiooniprodukt on valk, mida nimetatakse T-boxiks. See kuulub embrüogeneesi protsesse kontrollivate valkude perekonda. DiGeorge'i sündroomi ja TBX1 vahelise seose tõestuseks on asjaolu, et väikesel protsendil patsientidest ei ole 22. kromosoomi kahjustusi, esinevad ainult selle geeni mutatsioonid. Samuti on soovitusi teiste kromosoomide deletsioonide rolli kohta selle haiguse arengus. Niisiis tuvastati 10., 17. ja 18. kromosoomi kahjustuse korral DiGeorge'i sündroomiga sarnased ilmingud.
Enamikul DiGeorge'i sündroomi juhtudest haarab 22. kromosoomi deletsioon umbes 2-3 miljonit aluspaari. Enamasti ilmneb see geneetiline defekt spontaanselt isas- või naissugurakkude moodustumise ajal - see tähendab, et see on oma olemuselt iduline. Ainult kümnendik kõigist haigusjuhtudest on perekondlik vorm, millel on autosoomne domineeriv pärilikkus. DiGeorge'i sündroomi patogenees taandub spetsiaalsete embrüonaalsete moodustiste - neelukottide (peamiselt 3. ja 4.) - moodustumise rikkumisele, mis on paljude kudede ja elundite eelkäijad. Nad vastutavad peamiselt suulae, kõrvalkilpnäärme, harknääre, mediastiinumi veresoonte ja südame moodustumise eest, seetõttu tekivad DiGeorge'i sündroomi korral nende organite väärarengud.
DiGeorge'i sündroomi sümptomid
Paljud DiGeorge'i sündroomi ilmingud määratakse kohe pärast lapse sündi, üksikuid väärarenguid (näiteks südames) saab tuvastada isegi varem - ennetavatel ultraheliuuringutel. Kõige sagedamini avastatakse esimesena näo arengu anomaaliad - suulae lõhenemine, mõnikord koos huulelõhega, alalõua prognoos. Sageli on DiGeorge'i sündroomiga imikutel väike suu, väike nina koos suurenenud ninasillaga ja kõrvade kõhred on deformeerunud või vähearenenud. Suhteliselt kerge haiguse kulgemise korral võivad kõik ülaltoodud sümptomid väljenduda üsna nõrgalt, isegi kõvasuulae lõhenemine võib toimuda ainult selle tagumises osas ja seda saab tuvastada ainult kõrva-nina-kurguarsti põhjalikul läbivaatusel.
DiGeorge'i sündroomiga patsiendi esimestel elukuudel tõusevad esile kaasasündinud südamerikke ilmingud - see võib olla nii Fallot' tetraad kui ka individuaalsed häired: vatsakeste vaheseina defekt, arterioosjuha ja mitmed teised. Nendega kaasneb tsüanoos, südame-veresoonkonna puudulikkus ja kvalifitseeritud arstiabi (sh kirurgilise) puudumisel võib põhjustada patsientide varajase surma. Kõrvalkilpnäärme hüpoplaasiast ja sellele järgnenud hüpokaltseemiast tingitud krampe ja teetaniat peetakse DiGeorge'i sündroomiga laste teiseks levinud häireks.
DiGeorge'i sündroomi järgmine kõige olulisem ilming, mis eristab seda teistest velokardiofatsiaalse sündroomi vormidest, on väljendunud primaarne immuunpuudulikkus. See areneb aplaasia või harknääre alaarengu tõttu ja mõjutab seetõttu rakulist immuunsust suuremal määral. Immuunsüsteemi humoraalse ja rakulise osa vahelise tiheda seose tõttu viib see aga organismi kaitsevõime üldise nõrgenemiseni. DiGeorge'i sündroomiga patsiendid on äärmiselt tundlikud viiruste, seente ja bakteriaalsed infektsioonid, mille kulg on sageli pikk ja raske. Mõned teadlased märgivad erineva raskusastmega vaimse alaarengu olemasolu, mõnikord võivad esineda neuroloogilise päritoluga krambid.
DiGeorge'i sündroomi diagnoosimine
DiGeorge'i sündroomi kindlakstegemiseks kasutatakse üldise füüsilise läbivaatuse meetodit, kardioloogilisi uuringuid (EchoCG, elektrokardiogramm), ultraheli. kilpnääre ja harknääre, immunoloogilised testid. Toetavat rolli mängivad kindral ja biokeemilised analüüsid veri, patsiendi ajaloo uurimine, geneetilised uuringud. DiGeorge'i sündroomiga patsientide uurimisel saab määrata haigusele iseloomulikke häireid - kõvasuulae lõhenemist, näo struktuuri kõrvalekaldeid, ENT-organite patoloogiat. Anamneesis tuvastatakse reeglina sagedased raskekujulised viirus- ja seeninfektsioonide episoodid, hüpokaltseemiast põhjustatud krambid ja ulatuslikud hammaste kaariesed kahjustused.
Harknääre ultraheliuuringutel on märgatav massi vähenemine või isegi elundi täielik puudumine (agenees). Ehhokardiograafia ja teised südamediagnostika meetodid paljastavad arvukalt südamedefekte (näiteks vatsakeste vaheseina defekt) ja mediastiinumi veresooni. Immunoloogilised uuringud kinnitavad T-lümfotsüütide taseme olulist langust. Sama nähtust täheldatakse perifeerses veres ja see on sageli kombineeritud immunoglobuliini valkude kontsentratsiooni vähenemisega. Vere biokeemiline uuring näitab kaltsiumi ja paratüreoidhormoonide taseme langust. Geneetik saab otsida kromosoomi 22 deletsioone, kasutades fluorestsents-DNA hübridisatsiooni või multiplekspolümeraasi ahelreaktsioon.
DiGeorge'i sündroomi ravi
Praegu puudub DiGeorge'i sündroomi spetsiifiline ravi, kasutatakse ainult palliatiivseid ja sümptomaatilisi meetodeid. Väga oluline on võimalikult varakult tuvastada kaasasündinud südamerikked ja vajadusel teostada nende kirurgiline korrigeerimine, sest just südame-veresoonkonna häired on enim. ühine põhjus vastsündinute surm selle haiguse korral. Märkimisväärne oht on hüpokaltseemiast põhjustatud krambihood, mis nõuab vereplasma elektrolüütide tasakaalu õigeaegset korrigeerimist. Näo ja suulae väärarengute kõrvaldamiseks võib vaja minna ka DiGeorge'i sündroomiga kirurgide abi.
Raske immuunpuudulikkuse tõttu on kõik bakteri-, viirus- või seeninfektsiooni nähud põhjuseks sobivate ravimite (antibiootikumid, viirusevastased ja fungitsiidsed ained) kiireks kasutamiseks. Parandamiseks immuunseisund DiGeorge'i sündroomiga patsiendile võib manustada doonoriplasmast saadud immunoglobuliinide asendusinfusiooni. Mõnel juhul tehti harknääre siirdamine, mis stimuleeris omaenda T-lümfotsüütide moodustumist - see aitas kaasa patsientide elukvaliteedi paranemisele.
DiGeorge'i sündroomi prognoos ja ennetamine
Enamik teadlasi hindab DiGeorge'i sündroomi prognoosi ebakindlaks, kuna seda haigust iseloomustab sümptomite märkimisväärne varieeruvus. Rasketel juhtudel on kõrge riskiga varajane vastsündinu surm kardiovaskulaarsete ja immunoloogiliste häirete kombinatsiooni tõttu. DiGeorge'i sündroomi healoomulisemad vormid nõuavad küllaltki intensiivset palliatiivset ravi, eriti oluline on pöörata tähelepanu viirus- ja seeninfektsioonide ravile ja ennetamisele. Patsientide intellektuaalne areng on mõnevõrra aeglustunud, kuid õige pedagoogilise ja psühholoogilise korrektsiooniga saab arengupeetuse ilminguid tasandada. Mutatsioonide sagedase spontaanse olemuse tõttu ei ole DiGeorge'i sündroomi ennetamist välja töötatud.
Laste kehas on ainulaadne ja veel täielikult teadmata organ - harknääre ehk struuma. See sai oma nime, kuna see meenutab tõesti kuju ja asub piirkonnas, kus esineb struuma. Selle meditsiiniline nimi on tüümus kreekakeelsest sõnast tüümus – hing, elujõud. Ilmselt oli juba iidsetel ravitsejatel aimu selle rollist kehas.
Mis on harknääre lastel? See on segaorgan, mis kuulub nii immuun- kui ka endokriinsüsteemi. Selle lümfikoe aitab kaasa keha peamiste kaitserakkude - T-lümfotsüütide - küpsemisele. Näärmete epiteelirakud toodavad verre enam kui 20 hormooni (tümiin, tümosiin, tümopoetiin, T-aktiviin jt).
Need hormoonid stimuleerivad keha erinevaid funktsioone: immuunsüsteemi, motoorseid, neuropsüühilisi süsteeme, keha kasvu, üldist heaolu jne. Seetõttu nimetatakse harknääret "õnnepunktiks" ja arvatakse, et just tänu selle näärme sellistele funktsioonidele on lapsed liikuvamad, rõõmsameelsemad ja rõõmsameelsemad kui täiskasvanud. Samuti arvatakse, et just harknääre kadumisega algab keha vananemisprotsess.
Tähtis! Kui laps on loid, väsinud, passiivne, sageli haige - see võib viidata harknääre funktsiooni puudumisele.
Milline on nääre normaalne suurus ja asukoht lastel?
Harknääre moodustub lootel 7. rasedusnädalal, see toimib aktiivselt esimesed 5 eluaastat, misjärel algab selle järkjärguline atroofia. 25. eluaastaks lakkab see täielikult toimimast ja 40. eluaastaks on enamikul inimestel selle kude vähenenud, kaob.
Harknääre asub rinnaku taga hingetoru bifurkatsiooni tasemel (selle jagunemine parempoolseks ja vasakpoolseks bronhiks), koosneb 2 labast, mis paiknevad hingetorust paremal ja vasakul. Selle suurus vastsündinutel on 4 × 5 cm, paksus - 5-6 mm, kaal 15-20 g, harknäärel on sellised parameetrid alla üheaastastel lastel.
Harknääre kasvab lastel tavaliselt keha kasvuga paralleelselt kuni puberteediea alguseni (11-14 aastat), saavutades selleks ajaks suuruseks 8 × 16 cm ja kaaluks kuni 30-35 g, misjärel elundi kasv peatub ja algab selle vastupidine areng. Üldiselt sõltub harknääre suurus lastel nende pikkusest ja selle mass on 1/250 kehamassist.

Millal suureneb harknääre lastel ja kuidas see avaldub?
Vanemad peavad sageli tegelema lapse harknääre suurenemisega (hüperplaasiaga). Kõige sagedamini täheldatakse seda esimesel 3 eluaastal, laste tüümuse hüperplaasia põhjused võivad olla:
- Aminohapete (valkude) puudumine lapse toidus.
- Vitamiinide puudus.
- Lümfoidkoe diatees (lümfisõlmede proliferatsioon).
- Sagedased infektsioonid.
- Allergia.
- pärilik tegur.
Imikutel võib harknääre suureneda isegi sünnieelsest perioodist ebasoodsate mõjude tagajärjel: ema nakkushaigused, raseduse patoloogiline kulg.
Tümomegaalia (näärme suurenemine) imikutel väljendub lapse kehakaalu suurenemises, naha kahvatuses, liigses higistamises, köhahoogudes ja palavikus. Lamamisasendis lapse seisund halveneb - köha intensiivistub, ilmneb nina tsüanoos (tsüanoos), neelamine on raskendatud, ilmneb toidu tagasivool. Iseloomulik on lapse nutmise ajal naha sinakasvioletne toon.

Tähtis! Imiku harknääre suurenemine võib meenutada külmetushaigust, mida sel perioodil esineb harva. Seetõttu on sellistel juhtudel tüümuse uurimine kohustuslik.
Miks näärmete hüpoplaasia areneb, millised on selle sümptomid?
Palju vähem levinud on harknääre hüpoplaasia lastel, see tähendab selle vähenemine. Reeglina on see kaasasündinud patoloogia, mis on kombineeritud teiste kaasasündinud kõrvalekalletega:
- rindkere alaareng;
- mediastiinumi organite defektid - süda, hingamisteed;
- DiGeorge'i sündroomiga - kõrvalkilpnäärme ja harknääre arengu anomaalia;
- Downi sündroomiga, kromosomaalse häirega.
See on väga raske patoloogia, mis väljendub lapse pikkuses ja kaalus mahajäämises, kõigi eluprotsesside vähenemises, konvulsiivse sündroomi tekkes, soole düsbakterioosis ja erinevate infektsioonide lisandumises. Nende laste suremus on väga kõrge, kui intensiivset ravi ei alustata õigeaegselt.

Milliseid diagnostilisi meetodeid kasutatakse?
Kaasaegne meetod harknääre uurimiseks lastel on ultraheliuuring. Seda ei seostata kiirgusega ja seda saab ohutult teha suvalise arvu kordi, näiteks ravi jälgimiseks. Uued laste harknääre Doppleri ultrahelitehnoloogiad võimaldavad saada kõige täpsemaid andmeid näärme suuruse, asukoha ja struktuuri kohta.
Laboratoorsed uuringud on kohustuslikud: kliiniline vereanalüüs, immunoloogilised testid, valgu ja mikroelementide (elektrolüütide) koguse määramine. Kaasasündinud patoloogia korral viiakse läbi geneetilised uuringud.

Kuidas ravitakse vähki lastel?
Harknääre ravi lastel sõltub selle suuruse muutumise astmest, immuunsuse seisundist, lapse üldisest seisundist ja vanusest, kaasuvate haiguste esinemisest. Üldiselt on ravi algoritm järgmine:
- Dieedi normaliseerimine (piisav kogus valku ja vitamiine).
- Igapäevane rutiin piisava füüsilise aktiivsuse ja hea puhkusega.
- Karastus, sport, kehaline kasvatus.
- Looduslike immunostimulantide võtmine.
- Antihistamiinikumide kohustuslik tarbimine külmetuse ajal koos allergiliste reaktsioonide tekkega.
Tähtis! Aspiriin on vastunäidustatud harknääre hüperplaasiaga lastele, see aitab kaasa näärme kasvu kiirenemisele ja aspiriini astma tekkele.
Laste tüümuse hüperplaasia rasketel juhtudel on ette nähtud hormoonravi (prednisoloon, hüdrokortisoon, Cortef).
Kui lapsel on harknääre liigselt suurenenud, tehakse vastavalt näidustustele operatsioon - näärme resektsioon (tümektoomia). Pärast harknääre eemaldamist on laps mitu aastat ambulatoorse jälgimise all.
Harknääre hüperplaasiaga last tuleb hoolikalt kaitsta külmetushaiguste ja infektsioonide eest, vältida rühmades viibimist, rahvarohketes kohtades. Rutiinne vaktsineerimine toimub tavapäraselt, võttes samal ajal arvesse lapse seisundit, et tal ei oleks sel hetkel nohu, allergiat, diateesi ega muid haigusi.

Harknääre mängib olulist rolli väikelaste tervisliku seisundi säilitamisel. Seetõttu vajavad sageli haiged lapsed läbivaatust ja vajadusel ravi.
Kell T-lümfotsüütide düsfunktsioon nakkus- ja muud haigused on reeglina raskemad kui ebapiisavate antikehade korral. Sellistel juhtudel surevad patsiendid tavaliselt imikueas või varases lapsepõlves. Kahjustatud geeniproduktid on tuvastatud ainult mõnede T-lümfotsüütide funktsiooni esmaste häirete korral. Valikmeetodiks nende patsientide ravis on praegu tüümuse või luuüdi siirdamine HLA-ga ühilduvatest õdedest või haploidentilistest (poolühilduvatest) vanematest.
Harknääre hüpoplaasia või aplaasia(selle järjehoidja rikkumise tõttu varajased staadiumid embrüogenees) kaasneb sageli kõrvalkilpnäärmete ja teiste samaaegselt moodustuvate struktuuride düsmorfia. Patsientidel on söögitoru atreesia, palatine uvula lõhenemine, südame ja suurte veresoonte kaasasündinud väärarengud (interatriaalse ja interventrikulaarse vaheseina defektid, parempoolne aordikaare jne).
Hüpoplaasiaga patsientide tüüpilised näojooned: philtrumi lühenemine, hüpertelorism, antimongoloidne silmade sisselõige, mikrognatia, madalad kõrvad. Sageli on selle sündroomi esmaseks tunnuseks vastsündinute hüpokaltseemilised krambid. Sarnaseid näojooni ja südamest ulatuvate suurte veresoonte anomaaliaid täheldatakse loote alkoholisündroomi korral.
Harknääre hüpoplaasia geneetika ja patogenees
DiGeorge'i sündroom esineb nii poistel kui tüdrukutel. Perekondlikud juhtumid on haruldased ja seetõttu ei klassifitseerita seda pärilikuks haiguseks. Enam kui 95% patsientidest leiti aga 22. kromosoomi qll.2 segmendi (DiGeorge'i sündroomile spetsiifiline DNA segment) segmentide mikrodeletsioone. Tundub, et need jagunemised kanduvad sagedamini edasi emaliini kaudu.
Neid saab kiiresti tuvastada genotüpiseerimine kasutades PCR mikrosatelliidi DNA markereid, mis asuvad vastavas piirkonnas. Suurte veresoonte anomaaliad ja 22. kromosoomi pika käe osade jagunemine ühendavad DiGeorge'i sündroomi velokardiofatsiaalse ja konotrunkaalse näo sündroomiga. Seetõttu räägitakse praegu CATCH22 sündroomist (südame, ebanormaalne faatsia, tüümuse hüpoplaasia, suulaelõhe, hüpokaltseemia – südamedefektid, näo anomaaliad, harknääre hüpoplaasia, suulaelõhe, hüpokaltseemia), sealhulgas paljudest 22q deletsioonidega seotud seisunditest. DiGeorge'i sündroomi ja velokardiofatsiaalse sündroomi korral leiti ka 10. kromosoomi p13 segmendi piirkondade deletsioonid.
Keskendumine immunoglobuliinid tüümuse hüpoplaasia on tavaliselt normaalne, kuid IgA tase väheneb ja IgE on tõusnud. Lümfotsüütide absoluutarv on vaid veidi alla vanusenormi. CD T-lümfotsüütide arv väheneb vastavalt tüümuse hüpoplaasia astmele ja seetõttu suureneb B-lümfotsüütide osakaal. Lümfotsüütide reaktsioon mitogeenidele sõltub tüümuse puudulikkuse astmest.
Harknääres, kui see on olemas, leitakse surnukehi Hassala, tümotsüütide normaalne tihedus ning selge piir ajukoore ja medulla vahel. Lümfoidsed folliikulid on tavaliselt säilinud, kuid paraaordi lümfisõlmed ja põrna harknäärest sõltuv piirkond on tavaliselt ammendatud.
Harknääre hüpoplaasia kliinilised ilmingud
Sagedamini ei esine täielikku aplaasiat, vaid ainult kõrvalkilpnäärmeid, mida nimetatakse mittetäielikuks DiGeorge'i sündroomiks. Sellised lapsed kasvavad normaalselt ega põe liiga palju nakkushaigusi. Täieliku DiGeorge'i sündroomi korral, nagu ka raske kombineeritud immuunpuudulikkusega patsientidel, suureneb vastuvõtlikkus oportunistlikule ja oportunistlikule taimestikule, sealhulgas seentele, viirustele ja P. carinii'le, ning kiiritamata vereülekande ajal areneb sageli siiriku-peremehe vastu haigus.
;See on väga raske patoloogia, mis väljendub lapse pikkuses ja kaalus mahajäämises, kõigi eluprotsesside vähenemises, konvulsiivse sündroomi tekkes, soole düsbakterioosis ja erinevate infektsioonide lisandumises. Nende laste suremus on väga kõrge, kui intensiivset ravi ei alustata õigeaegselt.
Milliseid diagnostilisi meetodeid kasutatakse?
Kaasaegne meetod harknääre uurimiseks lastel on ultraheliuuring. Seda ei seostata kiirgusega ja seda saab ohutult teha suvalise arvu kordi, näiteks ravi jälgimiseks. Uued laste harknääre Doppleri ultrahelitehnoloogiad võimaldavad saada kõige täpsemaid andmeid näärme suuruse, asukoha ja struktuuri kohta.
Laboratoorsed uuringud on kohustuslikud: kliiniline vereanalüüs, immunoloogilised testid, valgu ja mikroelementide (elektrolüütide) koguse määramine. Kaasasündinud patoloogia korral viiakse läbi geneetilised uuringud.

Kuidas ravitakse vähki lastel?
Harknääre ravi lastel sõltub selle suuruse muutumise astmest, immuunsuse seisundist, lapse üldisest seisundist ja vanusest, kaasuvate haiguste esinemisest. Üldiselt on ravi algoritm järgmine:
- Dieedi normaliseerimine (piisav kogus valku ja vitamiine).
- Igapäevane rutiin piisava füüsilise aktiivsuse ja hea puhkusega.
- Karastus, sport, kehaline kasvatus.
- Looduslike immunostimulantide võtmine.
- Antihistamiinikumide kohustuslik tarbimine külmetuse ajal koos allergiliste reaktsioonide tekkega.
Tähtis! Aspiriin on vastunäidustatud harknääre hüperplaasiaga lastele, see aitab kaasa näärme kasvu kiirenemisele ja aspiriini astma tekkele.
Laste tüümuse hüperplaasia rasketel juhtudel on ette nähtud hormoonravi (prednisoloon, hüdrokortisoon, Cortef).
Kui lapsel on harknääre liigselt suurenenud, tehakse vastavalt näidustustele operatsioon - näärme resektsioon (tümektoomia). Pärast harknääre eemaldamist on laps mitu aastat ambulatoorse jälgimise all.
Harknääre hüperplaasiaga last tuleb hoolikalt kaitsta külmetushaiguste ja infektsioonide eest, vältida rühmades viibimist, rahvarohketes kohtades. Rutiinne vaktsineerimine toimub tavapäraselt, võttes samal ajal arvesse lapse seisundit, et tal ei oleks sel hetkel nohu, allergiat, diateesi ega muid haigusi.

Harknääre mängib olulist rolli väikelaste tervisliku seisundi säilitamisel. Seetõttu vajavad sageli haiged lapsed läbivaatust ja vajadusel ravi.
Seda haiguste rühma põhjustavad immuunsüsteemi geneetilised defektid.Harknääre kaasasündinud või primaarset aplaasiat (või hüpoplaasiat) iseloomustab tüümuse parenhüümi täielik puudumine või selle äärmiselt nõrk areng, mis määrab T-sisalduse järsu vähenemise tõttu raske kombineeritud immunoloogilise puudulikkuse olemasolu. ja B-lümfotsüüdid ning harknääre kehade puudumine.
Kõigi nende haigustega kaasnevad korduvad põletikulised haigused, sageli kopsu- või soolestiku lokaliseerimisega, mis on sageli patsientide otseseks surmapõhjuseks. Seetõttu tuleb lastel, eriti väikelastel, kes põevad korduvaid põletikulisi haigusi, hoolikalt uurida tüümuse funktsionaalset seisundit.
Sarnaseid muutusi leitakse lastel, kellel on mitmeid immuunpuudulikkuse rühma kuuluvaid haigusi. Harknääre arengus ilmnesid kõige rohkem defektid järgmiste sündroomide puhul.
1.
DiGeorge'i sündroom. Koos näärme aplaasiaga on võimalik kõrvalkilpnäärme aplaasia koos hüpoparatüreoidismi ilmingutega. Patogeneesis esineb ringlevate T-lümfotsüütide defitsiit, rakulise immuunsuse reaktsiooni järsk pärssimine, B-lümfotsüütide arvu suhteline suurenemine ja humoraalse immuunsuse reaktsiooni säilimine (immunoglobuliinide normaalne tase veres). , hüpokaltseemia).
Haiguse iseloomulikud tunnused on krambid, alates vastsündinu perioodist, korduvad hingamisteede ja seedesüsteemi infektsioonid. Tavaliselt kombineeritakse seda aordikaare, alalõua, kõrvapulgade arengu kõrvalekalletega, lümfisõlmede hüpoplaasia ja harknäärest sõltuvate tsoonide vähearenenud arenguga.
2. Nezelofi sündroom- tüümuse autosoomne retsessiivne aplaasia koos lümfopeeniaga, ilma kõrvalkilpnäärme aplaasiata, kuid lümfisõlmede ja põrna harknäärest sõltuvate tsoonide vähearenguga.
Samuti ilmneb T-lümfotsüütide reaktiivsuse järsk langus (rakulise immuunsüsteemi puudulikkus).
Alates vastsündinu perioodist on täheldatud korduvat bronhiiti, kopsupõletikku, viirusliku või seente etioloogiaga enterokoliiti, herpeedilisi lööbeid ja sepsist.
T-lümfotsüütide puudulikkus ja rakulise immuunsuse reaktsiooni pärssimine on rohkem väljendunud kui DiGeorge'i sündroomi korral. Patsiendid surevad varases eas.
3. Louis Bari sündroom- ataksia-telangiektaasia immunoloogiline defitsiit, mida iseloomustab näärme aplaasia autosoomne retsessiivne pärand, ilmneb lümfotsüütide vähenemisega lümfisõlmede ja põrna harknäärest sõltuvates tsoonides, demüelinisatsiooniga väikeajus.
Multisüsteemsed komplekssed häired:
1) neuroloogiline (ataksia, koordinatsioonihäired jne);
2) vaskulaarne (naha ja sidekesta telaniektaasia);
3) vaimne (vaimne alaareng);
4) endokriinsed (neerupealiste, sugunäärmete funktsioonide häired). Korduvad sino-kopsuinfektsioonid ilmnevad varases lapsepõlves.
Rakulise immuunsuse rikkumisega kaasneb immuunsuse T- ja B-süsteemi kahjustus, IgA defitsiit Vere seerumis leitakse emorionaalseid kuuske (α- ja β-fetoproteiinid). Sellistel patsientidel tekivad sageli pahaloomulised kasvajad (sagedamini lümfosarkoomid, lümfogranulomatoos).
4.
"Šveitsi sündroom"- autosoom-retsessiivne raske kombineeritud immunoloogiline puudulikkus. Lümfopeeniline agammaglobulineemia, harknääre aplaasia või hüpoplaasia kombineeritakse kogu lümfoidkoe hüpoplaasiaga. Harknääre terav hüpoplaasia, lümfisõlmede hüpoplaasia ja põrna, soolte lümfoidsed moodustised.
Neonataalsest perioodist saadik korduvad seen-, viirus- ja bakteriaalsed kahjustused nahal ning ninaneelu, hingamisteede ja soolte limaskestadel. Nendel lastel on harknääret raske tuvastada.
Koos rakulise immuunsuse reaktsioonide järsu pärssimisega ilmneb humoraalse immuunsuse puudulikkus (T- ja B-lümfotsüütide puudulikkus). Lapsed surevad tavaliselt esimese kuue elukuu jooksul.
Diagnostika. Harknääre kaasasündinud aplaasia ja hüpoplaasia tehakse kindlaks korduvate infektsioonide kliiniku alusel. Selle kinnitamiseks kasutatakse immunoloogilisi uuringuid: T- ja B-lümfotsüütide arvu ja nende funktsionaalse aktiivsuse määramine, immunoglobuliinide kontsentratsioon ja näärmehormooni tase veres.
Harknääre aplaasiast põhjustatud immuunpuudulikkuse seisundite varajaseks diagnoosimiseks kasutatakse perifeerse vere lümfotsüütide arvu, seerumi immunoglobuliinide, isohemaglutiniini tiitri määramist.
Ravi. Taastav ja asendusimmunoteraapia. Sel eesmärgil viiakse läbi harknääre või luuüdi siirdamine, immunoglobuliinide, harknääre hormoonide sisseviimine. Immunosupressiivse toimega kortikosteroidide kasutamine on vastunäidustatud.
Tüümuse hüpoplaasia (Digeorge'i sündroom)
Harknääre hüpoplaasia või aplaasia, kõrvalkilpnäärmete ja muude struktuuride anomaaliad tekivad samaaegselt (näiteks südamerikked, neerupatoloogiad, näokolju, sh suulaelõhe jm anomaaliad) ja on põhjustatud deletsioonist. kromosoomis 22 q11.
Diagnostilised kriteeriumidOsalus protsessis > 2 järgmisest süsteemiorganist:
- harknääre;
- kõrvalkilpnääre;
- südame-veresoonkonna süsteemi.
Võib tekkida mööduv hüpokaltseemia, mis põhjustab vastsündinutel krampe.
Seerumi immunoglobuliinid on tavaliselt normi piires, kuid võivad olla madalamad, eriti IgA; IgE tase võib olla normist kõrgem.
T-rakkude arv väheneb ja B-rakkude protsent on suhteliselt suurenenud. Abistajate ja summutajate suhe on normaalne.
Sündroomi täieliku avaldumise korral on patsiendid tavaliselt vastuvõtlikud oportunistlikele infektsioonidele (.Pneumocystisjiroveci, seened, viirused) ja surm on võimalik vereülekande tõttu siiriku versus peremeesorganismi haigusest. Osalise sündroomi korral (muutuva hüpoplaasiaga) võib areng ja reaktsioon infektsioonile olla piisav.
Harknääre sageli puudub; emakavälise tüümuse korral on histoloogia normaalne.
Lümfisõlmede folliikulid on normaalsed, kuid parakortikaalsetes ja harknäärest sõltuvates tsoonides on täheldatud rakkude ammendumise piirkondi. Vähktõve ja autoimmuunhaiguste tekkerisk ei suurene.
Harknääre kasvajad
Enam kui 40% harknääre kasvajatest kaasnevad hiljem arenevad paratüümsed sündroomid ja kolmandikul juhtudest on need mitmekordsed.
Seotud
Myasthenia gravis umbes 35% juhtudest ja 5% juhtudest võib see ilmneda 6. aastal pärast tümoomi ekstsisiooni. Tümoom areneb 15% myasthenia gravis'ega patsientidest.
Omandatud hüpogammaglobulineemia. 7-13% täiskasvanud patsientidest on seotud tümoom; pärast tümektoomiat seisund ei parane.
Tõelist punaliblede aplaasiat (RCC) leitakse ligikaudu 5% tümoomiga patsientidest.
50% ICCA juhtudest on seotud tümoomiga, 25% paraneb pärast tümektoomiat. Tümoom võib tekkida samaaegselt või areneda hiljem, kuid mitte eelneda granulotsütopeeniale või trombotsütopeeniale või mõlemale 3 juhul; tümektoomia on sel juhul kasutu. ICCA esineb 1/3 hüpogammaglobulineemia ja tümoomiga patsientidest.
Lapsel on pidevad külmetushaigused iseloomulike sümptomitega (köha, nohu, külmavärinad, kurguvalu) ja arstid panevad sama diagnoosi - SARS?
Tegelikult on kõik õige, kuid vaatame probleemi sügavale. Väga sageli tekivad külmetushaigused organismi allasurutud immuunsüsteemi taustal.
Harknääre on lapsepõlves täpselt samasugune ja on üks peamisi immuunsüsteemi nõrgenemise põhjuseid. Ja sellega tuleb õigeaegselt tegeleda, et vältida olukorra halvenemist.
Selles artiklis räägime sellest, mis on harknääre, mille eest see vastutab, kuidas vanemad peaksid reageerima, kui ilmnevad esimesed tüümusega seotud probleemid ja kas seda haigust saab peatada.
Natuke teooriat
Arstide sõnul on harknääre üks tähtsamaid organeid kehas. See kaitseb inimesi paljude haiguste eest ja võitleb võõraste mikroorganismide vastu.
Kuid vaatame lähemalt harknääre toimemehhanismi ja kaalume selle ülesehituse põhimõtet lapse kehas.
Mis see on ja mille eest ta vastutab
Harknääre (tüümus, struuma) on inimese rindkereõõnes asuv V-kujuline organ, mis vastutab autoimmuunhaiguste ennetamise eest.
Sõna "tüümus" tähendab kreeka keeles "elujõudu". Kõige sagedamini täheldatakse tüümuse probleeme just lapsepõlves.
Sellel on palju põhjuseid ja arstid ei tea siiani täpset vastust küsimusele: miks on lapsel harknääre suurenenud.
Teatud andmed viitavad sellele, et harknääre talitlushäirete põhjused on: negatiivsed välismõjud (kiirgusfoon, halb ökoloogia jne), geneetilised eelsoodumused, mitmesugused häired ema kehas ajal, nefropaatia, ema ägedad nakkushaigused kandmise ajal. laps.
Kas sa teadsid? Ameerika teadlased on jõudnud järeldusele, et AIDSist saab jagu. Selleks peate õppima, kuidas stimuleerida T-hellerite tootmist tüümuses.
Harknääre hakkab aktiivselt kasvama alates esimesest sünnipäevast. Praegu on selle kaal vaid 15 grammi. Kasv jätkub kuni täieliku puberteedieani ja 15-16-aastaselt jõuab see elund 30-40 g-ni.
Sellest hetkest alates muutub kasv vastupidiseks ja harknääre väheneb järk-järgult. Inimese 70-aastaseks eluaastaks ei kaalu see rohkem kui 7 g.
Harknääre on lobuleeritud struktuuriga. Selle sees on talletatud B-lümfotsüüdid ja T-lümfotsüüdid, mis vastutavad keha kaitsmise eest võõrrakkude eest.
Harknääre on keha immuunsüsteemi keskne ja kõige olulisem organ. Selle inhibeeriv aktiivsus suurendab vähiriski.
Mõnikord viib tüümuse vale toimemehhanism selleni, et selle T-lümfotsüüdid hakkavad võitlema oma keha normaalsete rakkudega. 
Igal juhul on harknääre iga lapse keha oluline komponent ja seda tuleb patoloogiliste häirete korral õigeaegselt ravida.
Harknääre roll inimkehas avastati üsna hiljuti, nimelt 1961. aastal Austraalias. Seejärel viis teadlane nimega D. Miller läbi katseid vastsündinud rottidega.
Katsete käigus eemaldas ta harknääre ja jälgis looma organismi reaktsiooni (eriti elundisiirdamise reaktsiooni).
Tulemuseks on antikehade (T-lümfotsüütide) tootmise allasurumine ja siirdatud elundite täielik äratõukereaktsioon.
Järeldus sellest on järgmine: harknääre aitab kaasa kaitsvate lümfotsüütide arengule ja edasisele treenimisele. Lisaks ei lase see lümfotsüütidel oma keha rünnata (muidugi juhul, kui selles kehas kasvaja ei arene).
Kus on
Sageli tekitavad küsimused harknääre asukoha kohta isegi täiskasvanud hämmingut. Harknääre asub rinnaõõnes.  Kui see organ areneb normaalses tempos ja selle arengu käigus ei täheldata beebi kehas patoloogilisi muutusi, siis projitseeritakse see 10-15 mm rinnaku käepidemest kõrgemale.
Kui see organ areneb normaalses tempos ja selle arengu käigus ei täheldata beebi kehas patoloogilisi muutusi, siis projitseeritakse see 10-15 mm rinnaku käepidemest kõrgemale.
Selle alumine ots võib ulatuda 3 või 4 ribini. Juhtudel, kui lapsel on harknääre suurenenud, võib selle alumine ots ulatuda 5. ribini.
Kuidas diagnoos on
Siiani on kõige populaarsem ja täpsem harknääre diagnoosimise meetod röntgenuuring. Seda tehakse ainult juhtudel, kui ultraheli ei anna piisavalt selget arusaama harknääre seisundist.
Immuunsüsteemi põhiorgani suurenemisega ilmub piltidele iseloomulik kolmnurkne või ovaalne linditaoline vari. Arstid saavad J. Gewolbi meetodil määrata tüümuse suurenemise astme (kokku on neid 3).
Tähtis! Harknääre stimuleerimiseks on vaja regulaarselt läbi viia termilisi protseduure (külastada vanne, saunasid jne).
 Laste harknääre suurenemise taseme määramiseks on olemas morfomeetriline meetod. Selle olemus seisneb harknääre varju laienemisteguri arvutamises.
Laste harknääre suurenemise taseme määramiseks on olemas morfomeetriline meetod. Selle olemus seisneb harknääre varju laienemisteguri arvutamises. See tähendab, et teadlane arvutab harknääre suuruse ja rindkere kogumahu suhte. Keerulisemates olukordades on soovitav kasutada impulss- või multiaksiaalset radiograafiat, tomograafiat või pneumomediastinograafiat.
Vaatamata tänapäevase diagnostika nii laiadele võimalustele ei ole radiograafilised meetodid alati tõhusad, kuna väljundiks on sageli ebapiisavalt täpsed tulemused.
Enamikus Venemaa, Ukraina, Valgevene, Moldova meditsiiniasutustes on harknääre uurimise peamine diagnostiline meetod ultraheliuuring.
Kui viite oma lapse kohalikku kliinikusse, saadavad arstid ta kõigepealt (võib-olla pärast palpatsiooni) ultraheliuuringule.  Harknääre diagnoosimine ultraheli abil erinevate vanusekategooriate lastel on järgmine:
Harknääre diagnoosimine ultraheli abil erinevate vanusekategooriate lastel on järgmine:
- vastsündinuid ja alla 9 kuu vanuseid lapsi lamatakse sageli diivanile, pea tahapoole. Seejärel tehakse ultraheli protseduur;
- 9 kuni 18-20 kuu vanuseid lapsi uuritakse "istuvas" asendis;
- alates kaheaastasest eluaastast saab ultraheliprotseduuri läbi viia „seisvas“ asendis.
Paljud vanemad ei tea, mis on laste harknääre ultraheliuuring, kuidas protseduur kulgeb ja miks seda üldse vaja on.
Tegelikult aitab ultraheli (ultraheli) sel konkreetsel juhul kindlaks teha lapse harknääre seisundit (kas on vaja edasist ravi või on muutus väike ega vaja terapeutilisi sekkumisi).
Kas sa teadsid? Teadlased on loonud« nooruse süstimine» , mis paneb täiskasvanud inimese kehas tundma uut ja võimsat jõulööki. See protseduur hõlmab tüvirakkude sisestamist harknääre. Ekspertide sõnul noorendab selline süst harknääret ja vastavalt ka vananevat keha.
 Uuring viiakse läbi spetsiaalse lineaarse anduriga aparaadi abil. Sellise anduri abil tehakse lapse rindkere ülaosa ristsuunaline skaneerimine.
Uuring viiakse läbi spetsiaalse lineaarse anduriga aparaadi abil. Sellise anduri abil tehakse lapse rindkere ülaosa ristsuunaline skaneerimine. Andur paigaldatakse paralleelselt rinnaku ja käepidemega. Varem kantakse rinnakule spetsiaalne geelitaoline konsistents.
Pärast ultraheliprotseduuri määravad arstid vastavalt saadud andmetele (pikkus, laius ja kõrgus) harknääre mahu, seejärel arvutavad eelnevalt arvutatud mahu ja spetsiaalsete koefitsientide alusel, mis on meditsiinikirjanduses standarditud, elundi massi.
Kui harknääre mass on teada, saavad arstid panna lapsele sobiva diagnoosi.
Normid ja kõrvalekalded
Pärast harknääre uuringuid teevad arstid saadud andmete põhjal diagnoosi.
Sageli ei täheldata selle pisikese organi tõsiseid häireid ja isegi harknääre kõige sagedasem suurenemine (tümomegaalia) ei ole ohtlik haigus. Eriti ägedad juhtumid (hüperplaasia või hüpoplaasia) on õnneks äärmiselt haruldased. 
Tavaline jõudlus
Pole tähtis, millist diagnostilist meetodit harknääre uurimiseks kasutati (ultraheli, radiograafia jne), kõik taandub selle organi kogumahu ja massi arvutamisele.
Nende andmete põhjal tehakse konkreetne diagnoos. Vastsündinu harknääre suuruse normaalsed näitajad on järgmised: pikkus - 41 mm, laius - 33 mm, paksus - 21 mm, kogumaht - 13900 mm³.
Tuleb selgitada, et antud andmed on võrdlusandmed ja lubatud on väikesed kõrvalekalded ühes või teises suunas. Kogenud spetsialistide sõnul peaks normaalses olekus harknääre kaal moodustama 0,3% lapse kogu kehakaalust.
Harknääre lubatud kaalu puhul vahemikus 15 kuni 45 g, noorukitel - 25 kuni 30 g Muudel juhtudel diagnoosivad arstid: tümomegaalia.
Laienemine (tümomegaalia)
Tümomegaalia on enamikul juhtudel pärilik haigus ja seda täheldatakse alla 6-aastastel lastel. Tümomegaalia esinemissagedus alla 3-aastastel lastel on 13-34%, 3-6-aastastel lastel - 3-12%.  6 aasta pärast on see haigus haruldane. Kuid muidu kuuluvad sellised lapsed autoimmuun- ja onkoloogiliste haiguste tekke riskirühma.
6 aasta pärast on see haigus haruldane. Kuid muidu kuuluvad sellised lapsed autoimmuun- ja onkoloogiliste haiguste tekke riskirühma.
Tähtis!Harknääre kasv aeglustub alles pärast 12. eluaastat.
Bioloogia ja meditsiini valdkonna teadlased eristavad tümomegaalia kahte vormi: omandatud ja kaasasündinud.
Esimene neist võib areneda välismõjude või varasemate patoloogiliste muutuste ja haiguste taustal (Addisoni tõbi, neerupealiste onkoloogia, kopsupõletik, SARS, vaskuliit).
Kaasasündinud tümomegaalia tähendab korralikult moodustunud tüümust, mis on lubatud suurusest suurem. Selline defekt peaaegu kõigil juhtudel ei kujuta ohtu lapse elule ja tervisele.
Tümomegaalia võib olla kolme raskusastmega. Need erinevad vastavalt CTTI (kardiotüümiline-rindkere indeks) näitajatele.
CTTI indikaator kuni 0,33 näitab, et laps on täiesti terve, indikaator vahemikus 0,33 kuni 0,37 näitab, et lapsel on tekkinud tümomegaalia esimene aste.  Teise astme tümomegaalia diagnoosimise indikaatorid peaksid jääma vahemikku 0,37–0,42, kolmanda astme puhul üle 0,42.
Teise astme tümomegaalia diagnoosimise indikaatorid peaksid jääma vahemikku 0,37–0,42, kolmanda astme puhul üle 0,42.
Harknääre hüperplaasia ja hüpoplaasia
Hüperplaasia on harknääre äge haigus. Selle taustal hakkavad aju ja ajukoore rakud aktiivselt kasvama koos uute moodustiste moodustumisega tüümuses.
Selle haiguse korral võib erinevalt tümomegaaliast harknääre suurus jääda normaalseks, kuid struktuursed ja funktsionaalsed komponendid on häiritud.
Täpse diagnoosi tegemiseks ultraheliuuring ei sobi. Sel juhul tehakse röntgenuuring, millele järgneb harknääre varju iseloomu määramine.
Hüperplaasia peamisteks põhjusteks peetakse:
- onkoloogia;
- aneemia ja südame-veresoonkonna haigused;
- autoimmuun- ja endokriinsed haigused.
Harknääre hüpoplaasia või DiGeorge'i sündroom esineb enamikul juhtudel loote emakasisese infektsiooni korral. Selle tulemusena on vastsündinud lapse harknääre vähearenenud või puudub üldse.  Hüpoplaasia korral on lapsel näokoe kahjustused ja üldised häired näoorganite struktuuris.
Hüpoplaasia korral on lapsel näokoe kahjustused ja üldised häired näoorganite struktuuris.
Lisaks on lapsel häired südame ja neerude struktuuris. Mõned teadlased kipuvad viitama ka sellele, et DiGeorge'i sündroomile on geneetiline eelsoodumus.
Kas sa teadsid?Kui harknääre eemaldatakse täielikult pärast lapse viieaastaseks saamist, ei mõjuta see kuidagi tema elukvaliteeti. Fakt on see, et esimese viie aasta jooksul suudab harknääre toota nii palju T-lümfotsüüte, mis kaitsevad inimkeha kõrge eani.
Igal juhul võivad alaarenenud harknääre korral hüpoplaasia sümptomid pärast kuuendat eluaastat iseenesest kaduda.
Kuid kogu selle aja võib laps olla vastuvõtlik nakkushaigustele, mitte taluda vereülekande ja elundisiirdamise protsesse.
Kas tasub muretseda
Ühemõttelise vastuse küsimusele, kas harknääret tasub ravida, saab anda vaid kogenud spetsialist pärast selle tillukese organi põhjalikku diagnoosi. 
Sümptomid, mis ei vaja täiendavat abi
Tuleb märkida, et mis tahes sümptomite korral on parem konsulteerida arstiga. Laske tal öelda, et teie laps on terve, ja nõustuge, et sellest piisab, et teil oleks meelerahu.
Maailma eksperdid immunoloogia valdkonnas ütlevad, et vastsündinutel on harknääre veidi laienenud norm. Vanusega suurenemine normaliseerub ja kõik sümptomid kaovad.
Imikueas võivad aga ilmneda järgmised sümptomid, millel ei ole tõsiseid tagajärgi:
- veidi suurenenud lümfisõlmed;
- mandlite kerge suurenemine ja;
- lapse kaal on veidi suurenenud.
Millal pöörduda arsti poole
On mitmeid sümptomeid, mis viitavad funktsioonihäiretele või harknääre suuruse muutustele.  Sellistel juhtudel on vaja lühikese aja jooksul külastada lastearsti ja seejärel immunoloogi:
Sellistel juhtudel on vaja lühikese aja jooksul külastada lastearsti ja seejärel immunoloogi:
- beebi kehakaalu järsud hüpped;
- rinnale moodustub venoosne võrgustik (marmorist muster);
- sagedane regurgitatsioon pärast toitmist;
- köha esinemine horisontaalses asendis;
- lümfisõlmede ja mandlite suuruse tugev suurenemine;
- ARVI haiguste sagedus suureneb mitu korda;
- lapse nutmise ajal omandab tema nahk lilla tooni;
- depressiivne lihastoonus;
- südame rütmi rikkumine;
- liighigistamine;
- laps külmutab pidevalt käte ja jalgade otsad;
- anomaaliad liigeste arengus;
- hüpotensioon;
- krüptorhidism, fimoos, hüpoplaasia;
- kahvatus (aneemia tõttu, mis väljendub raua makrotoitainete puudumise tagajärjel organismis);
- higistamine ja pikaajaline subfebriili temperatuur.
Ägedamatel juhtudel võib harknääre tugeva suurenemisega (CTTI väärtustega üle 0,42) lapsel emakakaela veenid paisuda, tekkida õhupuudus, tsüanoos. See on tingitud elutähtsate elundite kokkusurumisest harknääre poolt. 
Kuidas on ravi
Tümomegaalia 1 ja 2 kraadi korral lubavad arstid vaktsineerida, kuid ainult range järelevalve all. Lisaks hinnatakse perioodiliselt väikese patsiendi tervislikku seisundit.
3. astme tümomegaalia vastu vaktsineerimine on keelatud, kuna beebi keha immuunsüsteem ei tööta korralikult ega suuda normaalselt tõrjuda isegi väikseid võõrorganisme.
Mõnel konkreetsel juhul konsulteerib lastearst endokrinoloogi ja immunoloogiga, misjärel annab ta loa vaktsineerimiseks (näiteks poliomüeliidi vaktsiin).
Tähtis!Hea uni ja pikaajaline viibimine värske õhu käes aitavad tümomegaaliast kiiresti taastuda.
Lapse ravi toimub ainult ägedatel juhtudel, kui harknääre probleemid võivad mõjutada teisi kehaorganeid ja süsteeme.
Ravi on erineva iseloomuga ja seda määravad ainult meditsiiniasutuste spetsialistid pärast asjakohast diagnoosimist.  Allpool on toodud harknääre probleemide ravi peamised punktid.
Allpool on toodud harknääre probleemide ravi peamised punktid.

Kas sa teadsid?Kerge sõrmeotstega tüümuse kohas koputamine annab energiat kogu päevaks.
Reeglina kaovad harknääre probleemide sümptomid, kui laps saab 3-6-aastaseks.
Mõnikord võib tümomegaalia üle minna ka teistesse haigustesse ja selle vältimiseks tuleb haiguse esimeste sümptomite ilmnemisel koheselt arstiga nõu pidada.
Ärahoidmine
Praeguseks ei ole selle sündroomi tekkemehhanismid teada, seega ei saa ennetusmeetmed anda kõrget tulemust.
On teada, et tümomegaalia lastel võib areneda raseda ema ebaõige elustiili taustal. Seetõttu võib ennetusmeetmeid pidada naiste tervislikuks elustiiliks.  Imikutel ja vanematel lastel laienenud harknääre ennetavad meetmed on suunatud stressirohkete olukordade vältimisele, regulaarsele liikumisele (vanematele lastele).
Imikutel ja vanematel lastel laienenud harknääre ennetavad meetmed on suunatud stressirohkete olukordade vältimisele, regulaarsele liikumisele (vanematele lastele).
Lõpetuseks tahaksin märkida, et vanemad ei peaks kartma alla 3-aastaste laste tümomegaaliat. Varem andsime veidi statistikat ja nende järgi on meie riigis umbes igal neljandal lapsel probleeme harknäärega.
Peamine selles küsimuses: õigeaegne visiit arsti juurde ja sihipärane ravi (kui selline vajadus on olemas).
Kodu " Planeerimine » Harknääre hüpoplaasia. Harknääre: harknääre lastel
Harknääre lastel on keskne organ, mis asub rindkere keskel.
Just temal on suur tähtsus lapse immuunsüsteemi õigel kujunemisel ja järgneval toimimisel ning kõik tema töö rikkumised võivad põhjustada mitmesuguseid tüsistusi ja patoloogiate arengut.
Mis on harknääre?
Harknääre, tuntud ka kui harknääre, on immuunsüsteemi peamine organ, kuna see toodab, arendab ja kasvatab spetsiaalseid T-rakke.
See sai oma nime kuju tõttu, mis sarnaneb kahe hambaga kahvliga.
Huvitav!
Harknääre näeb tervel inimesel välja nagu kahvel ja selle piirkonna patoloogiate korral muutub nääre liblikaks, võttes kilpnäärme kuju. Viimase läheduse tõttu nimetati seda varem ka harknääreks.
Vastsündinutel on harknääre mass 12 g ja see kasvab kuni 10-aastaseks saamiseni. Pärast 18-aastaseks saamist hakkab see vähenema.
Harknääre on hästi palpeeritav, kui seda kahe sõrmega vajutada rinnaku ülaosa piirkonnas, rangluu süvendist veidi allpool.
Harknääre lastel ja täiskasvanutel on sama asukohaga, kuid sellel on vanusest tulenevalt järgmised omadused:
1. Aja jooksul sünnist kuni puberteedieani suureneb harknääre umbes 3 korda: kui vastsündinutel kaalub see umbes 12 g, siis noorukitel kuni 40 g.
2. 16. eluaastaks hakkab raud atrofeeruma.
3. Ligikaudu 24-25 eluaastaks on selle suurus umbes 25 g.
4. 60-aastastel inimestel kaalub harknääre alla 15 g.
5. 80 aasta pärast ei ületa selle mass 6 g.
Vanemas eas täheldatakse harknääre all ja külgedel asuvates piirkondades atroofiat ja nende asemele moodustub rasvkude ning nääre ise pikeneb. Sellised muutused on praegu teadusele seletamatud.
Paljud eksperdid usuvad, et selle mõistatuse lahendamine võib aidata kaasa vananemisprotsessi juhtimisele.
Harknääre funktsioonid
Laste harknääre moodustab kõik kehasüsteemid. Selle peamised funktsioonid võib loetleda järgmiselt:
endokriinsed;
lümfopoeetiline;
immuunsuse reguleerimine.
Raud hävitab agressiivsed rakud, kuna see tagab T-rakkude tootmise, mis on immuunsüsteemi peamised regulaatorid.
Lisaks kontrollib harknääre vere väljavoolu ja filtreerib seda.
Nääre moodustumine lapsel algab 6. rasedusnädalal.
Kuni üheaastaseks saamiseni mõjutab see organ luuüdi kaudu T-lümfotsüütide sünteesi. Nad kaitsevad beebi keha järgmiste mõjude eest:
infektsioonid;
bakterid;
viirused.
Harknääre poolt toodetud hormoonid osalevad peaaegu kõigi kehas toimuvate protsesside reguleerimises, täites järgmisi olulisi funktsioone:
südame löögisageduse vähenemine;
suurenenud valkude süntees;
rakkude kasvu ja skeleti suurenemine;
keskse aeglustumine närvisüsteem;
kilpnäärme ja hüpofüüsi töö parandamine;
suhkru lagunemise kiirendamine;
energiavarude täiendamine.
Harknäärehormoonid viivad läbi järgmiste ainete metabolismi:
süsivesikud;
vitamiinid;
mineraalid;
rasvad;
valgud.
Harknääre vähenemine või suurenemine viib nende protsesside rikkumiseni ja kutsub esile mitmesuguseid patoloogiaid.
Tähtis!
Enamikul juhtudel põhjustavad tüümuse talitlushäired kasvajaprotsesse ja autoimmuunhaigused. Õigeaegne diagnoosimine ja ravi aitavad vältida tüsistusi.
Harknääre hüperfunktsioon
See seisund näitab harknääre suurenemist, millega kaasneb selle hüperfunktsioon. Reeglina edastatakse patoloogia geneetiliselt.
Vastsündinutel võib see olla tingitud ühest järgmistest teguritest:
rase naise vanus;
rikkumised lapse kandmisel;
nakkusliku iseloomuga haigused rasedatel.
Kui vanematel lastel täheldatakse harknääre hüperfunktsiooni, võib põhjuseks olla valkude puudumine toidus, kuna nende pikaajalise defitsiidi korral kahjustatakse elundi funktsioone immuunsüsteemi pärssimise ja aktiivsuse vähenemise näol. leukotsüütide sisaldus.
Lisaks võib lapse harknääre hüperplaasia põhjuseks olla nn lümfi diatees.
Selle seisundi korral mõjutab lümfikoe kalduvus ebanormaalselt kasvada siseorganeid, sealhulgas harknääret.
Sümptomid vastsündinutel
Imiku harknääre difuusse laienemisega kaasnevad järgmised ilmingud:
1. Kehakaal sünnihetkel on oluliselt üle keskmise.
2. Laps võtab kiiresti juurde ja kaotab kaalu.
3. Nahk on kahvatu ja limaskestadel on sinakas toon.
4. Rinnal on selgelt näha veenide võrk.
5. Pärast toitmist esineb sageli regurgitatsiooni.
6. Esineb südamerütmi häireid.
7. Subfebriili temperatuur püsib, hoolimata põletikulise iseloomuga tunnuste puudumisest.
Sageli kaasneb tüümuse hüperplaasiaga imikutel köha ilma täiendavate külmetussümptomite ja liigse higistamiseta.
Sümptomid vanematel lastel
Sel juhul lisanduvad tüümuse hüperfunktsiooniga vastsündinute sümptomid järgmised ilmingud:
paistes lümfisõlmed;
vererõhu alandamine;
rasvumine tervisliku toitumisega;
külmad jäsemed;
tagumise neelu kudede hüpertroofia.
Samal ajal ilmnevad südame rütmihäired ja suurenenud higistamine.
Immuunsuse vähenemine kutsub esile muid patoloogiaid beebi arengus.
Viide!
Naistel põhjustab harknääre püsiv suurenemine mõnel juhul reproduktiivsüsteemi organite hüpoplaasiat ja isaslastel fimoosi.
Hüpotüreoidism
Harknääre alatalitlus on tavaliselt organi elementide kaasasündinud või esmane alaareng. See seisund võib areneda järgmiste tegurite tõttu:
viirusliku iseloomuga haigused;
diabeet;
alkohoolsete jookide kasutamine raseduse ajal.
Lapsepõlves põhjustab selline patoloogia järgmisi tingimusi:
sugunäärmete kiirenenud areng;
lümfoidorganite vähenemine;
lümfopeenia;
kaalu vähendamine;
hüpotroofia;
luude kasvu häired;
Harknääre alatalitlus lastel põhjustab immunoloogilise reaktiivsuse häireid.
Diagnostika
Laste harknääre haigused ja patoloogiad tuvastatakse röntgenikiirte või kõrge eraldusvõimega ultraheli abil.
Diagnostika vajadus võib lapsel ilmneda järgmiste tunnustega:
1. Ta põeb sageli külmetushaigust, mis muutub raskel kujul patoloogiaks.
2. Esineb lümfisõlmede suurenemist.
3. On suur eelsoodumus allergiateks.
Elundi suurenemise / vähenemise kahtluse korral võib spetsialist määrata endokriinse uuringu ja CT-skanni. Viimane meetod võimaldab tuvastada järgmisi tüümuse haigusi:
DiGeorge'i sündroom;
tümoom;
myasthenia gravis;
T-rakuline lümfoom.
Selle piirkonna kasvajate diagnoosimisel on tavaliselt vajalik operatsioon.
Tähtis!
Kuna ultraheli pole oma teabesisu poolest madalam röntgen, soovitavad paljud eksperdid lapsi veel kord kiirgusega mitte kokku puutuda ja valida ultraheli diagnostikameetodi.
Ravi
Harknääre patoloogiad tekivad tavaliselt enne kuuendat eluaastat, misjärel need kaovad iseenesest ilma erilise ravita.
Samal ajal kasutatakse vahendeid immuunsuse tugevdamiseks ning järgitakse erilist päevarežiimi ja dieeti.
Kuid mõnel juhul on täiendavate tüsistuste vältimiseks vaja meetmeid ja ravi.
Kiireloomuline tervishoid lapse harknäärehaiguste korral on see vajalik, kui esinevad järgmised sümptomid:
keha nõrkus;
bradükardia;
apaatia.
Harknääre patoloogiate ravi lastel võib hõlmata järgmisi elemente:
füsioteraapia protseduurid;
ravi biostimulantidega;
immunomodulaatorite kasutamine;
kõrge C-vitamiini sisaldusega dieet;
ravimite kasutamine hingamiskeskuse stimuleerimiseks;
hingamisteede haiguste ennetamine.
Harknääre hüperplaasia korral on see mõnel juhul ette nähtud kirurgiline sekkumine
enne mida on vaja vererõhku kontrollida. Soovitav on operatsioon läbi viia kohaliku tuimestuse all.
Ilma eelneva ettevalmistuseta enne sekkumist suureneb lapse neerupealiste puudulikkuse tõenäosus.
Laste vanemad, kellel on diagnoositud harknääre düsfunktsioon, peaksid meeles pidama, et aspiriin on neile vastunäidustatud.