See on südame isheemiatõve ägenemise periood, millega kaasneb kõrge riskiga nekrootiliste muutuste tekkimine müokardis ja südame äkksurm. Patsiendid teatavad tugevast rinnakutagusest valust, rütmihäiretest, õhupuudusest ja üldisest tursest. Diagnostiliste meetmete kava sisaldab kardiograafiat, Echo-KG, laboratoorsed meetodid ja angiograafia. Ravi põhineb komplekssel ravimteraapial. Konservatiivsete meetmete ebaefektiivsuse või südamelihase kahjustuse ulatusliku iseloomu tõttu kasutatakse invasiivseid meetodeid (revaskularisatsioon).
RHK-10
I20.0

Üldine informatsioon
Ebastabiilne stenokardia on tänapäevase kardioloogia tegelik probleem halvasti kontrollitud kliiniliste ilmingute esinemise tõttu. Viimaste soovituste kohaselt on see patoloogia koos väikese ja suure fookusega müokardiinfarktiga kaasatud vastavalt ägeda koronaarsündroomi mõistesse, mis kujutab tõsist ohtu patsiendi elule ja tervisele. 25% juhtudest lõpeb haigus müokardi nekrootilise protsessiga, 80% neist - esimese seitsme päeva jooksul alates ägenemise algusest. Suremus on umbes 15%, kõrgeimat suremust täheldatakse inimestel, kellel on ulatuslik kardiomüotsüütide surm, mis mõjutab kõiki südame seinu.

Põhjused
Praeguseks on kindlaks tehtud, et koronaarhaiguse progresseeruva kulgemise ja eriti ebastabiilse stenokardia peamiseks etioloogiliseks teguriks on koronaararterite valendiku järkjärguline ahenemine. See loob eeldused kardiomüotsüütide nekroosiks, halvendab patsiendi prognoosi. Ateroskleroosi peetakse patoloogilise protsessi peamiseks põhjuseks. Lipiidide ladestumine koronaarveresoonte endoteelile põhjustab naastude moodustumist, mis võib oluliselt vähendada verevoolu mahtu läbi arteri.
Moodustise suurus on teisejärguline, esiplaanile tuleb suure lipiidsüdamiku ja õhukese katte olemasolu, mille purunemisel hakkavad tekkima trombid. Samal ajal muutuvad kahjustatud veresooned liiga vastuvõtlikuks trombotsüütide poolt sekreteeritavate vasokonstriktorite suhtes, mis toob kaasa arterite valendiku täiendava ahenemise.
Patogenees
Stenokardia destabiliseerimise peamised patogeneetilised mehhanismid on seotud trombotsüütide agregaadi moodustumisega. Koronaararterite tromboosi tekkele eelneb veresoonte seina kahjustus aterosklerootiliste naastudega koos nende järgneva rebendiga. Sagedamini puutuvad sellega kokku lipiidide moodustised, millel on ulatuslik liikuv kasvav südamik, mis võtab enda alla üle poole nende mahust, ja õhuke sidekoe membraan. Selline naast sisaldab tavaliselt märkimisväärsel hulgal lümfotsüüte ja makrofaage, mis võivad kiiresti algatada põletikulise reaktsiooni.
Rebenemine aitab kaasa naastu kriitilisele massile, selle sisu oksüdatsioonile, kõrgele arteriaalne rõhk ja füüsiline aktiivsus. Seejärel algab tromboosiprotsess vere hüübimisfaktorite aktiveerimisega. Moodustunud agregaat koosneb fibriinist, erütrotsüütidest ja leukotsüütidest, pikkusega tavaliselt umbes 1 cm. Ebastabiilne stenokardia võib areneda ka koronaarspasmi taustal, mis on põhjustatud endoteeli talitlushäiretest ja selle tundlikkuse suurenemisest vasokonstriktiivsete ainete suhtes.
Klassifikatsioon
Praktilises meditsiinis kasutatakse sageli klassifikatsiooni, mille kohaselt jaguneb patoloogia sõltuvalt valusündroomi kujunemise kiirusest kolme klassi: debüüt (1. aste), kujuneb välja kuu jooksul (2. aste) ja viimase 48. tundi (3. klass). See nomenklatuur ei võta aga arvesse etioloogilisi ja kliinilised tunnused haigused. Seetõttu on praktiseerivate kardioloogide seas üldiselt aktsepteeritud eristada järgmised vormid ebastabiilne stenokardia:
- Esimest korda ilmus. Retrosternaalse valu rünnakud ilmnesid esimest korda või pärast pikka (kuni mitu aastat) asümptomaatilise perioodi möödumist. Tavaliselt tunnevad patsiendid valu aktiivse kehalise aktiivsuse taustal, ilmneb kalduvus suurendada paroksüsmide sagedust ja intensiivsust.
- progressiivne. Viimase 30 päeva jooksul on patsient täheldanud rünnakute sageduse (sealhulgas valu puhkemise ajal), nende kestuse ja nitraatide vajaduse märkimisväärset suurenemist. Tavaliselt saab ta näidata negatiivsete muutuste alguse täpset kuupäeva. Patoloogiat kombineeritakse sageli arütmiate ja vasaku vatsakese funktsiooni vähenemisega.
- Spontaanne. Stenokardia ühekordsete rünnakutega, mis ei sõltu füüsilisest aktiivsusest ja kestab üle 15 minuti. Nitroglütseriin ei ole piisavalt efektiivne, EKG-l on isheemia tunnused, kuid nekroos ei arene.
- Variant(Prinzmetalli stenokardia). Valusündroom tekib puhkeolekus, on kõrge intensiivsusega, kestab üle 10 minuti. Selle vormi eripära on kardialgia ilmnemine samal kellaajal, ST-segmendi märgatav tõus kardiogrammil. Interiktaalsel perioodil ei avaldu haigus kuidagi, patsient saab teha igasugust füüsilist tööd ilma tagajärgedeta.
- Postiinfarkt. Krambihoogude ilmnemine, sagedus ja intensiivistumine 1-10 päeva pärast müokardiinfarkti. See haiguse variant on ohtlik nekroositsooni võimaliku laienemise, vasaku vatsakese töö olulise halvenemise tõttu.
Ebastabiilse stenokardia sümptomid
Kliiniline pilt sisaldab mitmeid kohustuslikke märke. Peamine sümptom on 10-15 minutit kestev keskmise või suure intensiivsusega surve- või survevalu, mis paikneb rinnaku taga, piki selle vasakut serva, kiirgab vasak käsi, õlg, abaluu, kaela vasak pool või alalõug. Nitroglütseriin peatab kardialgia halvasti, nõuab sageli korduvat manustamist, kipub progresseeruma - rünnakute sagedus suureneb.
Eristatakse valu tekitavaid tegureid: füüsiline aktiivsus, emotsionaalne murrang, ebasoodne ilm, rikkalik vastuvõtt toit. Patoloogia ebastabiilse vormi tunnuseks on võimatu luua selget mustrit kokkupuute intensiivsuse ja sümptomi tekkimise vahel. Cardialgiat täheldatakse sageli puhkeolekus või minimaalse pingutusega (keha kallutamine, maja ümber kõndimine). Teiste tunnuste hulka kuuluvad rütmi- ja juhtivushäired – südame kontraktsioonide sageduse tõus, südametöö katkemise tunne. Selle taustal on võimalik õhupuuduse tekkimine, õhupuuduse tunne.
Tüsistused
Progresseeruva kulgemise tõttu põhjustab ebastabiilne stenokardia sageli tüsistusi. Peamised kõrvaltoimed on müokardiinfarkt ja suurenenud südame äkksurma tõenäosus. Võimalikud on südame rütmihäired: patoloogiline tahhükardia, bradükardia, ekstrasüstolid, impulsside juhtivuse blokaad. Protsessi pidev olemus mõjutab otseselt müokardit, mis viib kroonilise südamepuudulikkuse tekkeni mõlemas vereringeringis. Rasketel juhtudel on CHF-i tagajärjeks kopsuturse ja patsiendi surm.
Diagnostika
Ebastabiilsel stenokardial on üsna mittespetsiifilised nähud, mistõttu füüsiline läbivaatus annab äärmiselt nappe andmeid. Lisaks valule võivad esineda südamepuudulikkuse ja hemodünaamiliste häirete sümptomid: üldine turse, õhupuudus, väsimus. Täpsustatud on eelsoodumuslikud riskitegurid, perekonna ajalugu. Diagnoosimise esimeses etapis on peamine ülesanne välistada südameatakk, seejärel kardialgia mittekardiaalsed põhjused ja mitte-isheemilised südamepatoloogiad. AT kliiniline praktika kasutatakse järgmisi meetodeid:
- Elektrokardiograafia. Tüüpilised märgid EKG-l on isheemilised muutused – ST-segmendi elevatsioon ja T-laine inversioon kahes järjestikuses juhtmes. Oluline on jälgida märke dünaamikas, võrreldes praegust pilti varasemate rekorditega. Täiesti normaalne EKG sümptomite esinemisel ei välista ACS-i ja stenokardiat, kuid sunnib meid laiendama diagnostilist otsingut.
- Laboratoorsed meetodid. Üldises vereanalüüsis leitakse põletikunähud - leukotsütoos, ESR-i suurenemine. Biokeemilises analüüsis määratakse kolesterooli, lipiidide fraktsioonide, glükoosi kogus. See on vajalik pärgarterite aterosklerootiliste kahjustuste riski hindamiseks. Kõige olulisem on troponiinide tase, mis võimaldab täpselt määrata südameinfarkti olemasolu, kardiomüotsüütide sügavat isheemilist kahjustust.
- ehhokardiograafia. Südame ultraheli tehakse kambrite suuruse, müokardi struktuuri, intrakardiaalse hemodünaamika ja klapisüsteemi seisundi selgitamiseks. Võimalik on tuvastada kontraktiilsuse rikkumisi. Protseduuri saab läbi viia stressirežiimis koos füüsilise aktiivsusega, et määrata kindlaks patoloogia funktsionaalne klass. Tavaline ehhokardiogramm ei välista ebastabiilse stenokardia esinemist.
- Koronaarangiograafia. See pärgarterite invasiivne röntgenuuring võimaldab määrata arterite ahenemise astme ja selle nähtuse põhjuse - spasm, aterosklerootiliste naastude olemasolu koos nende seisundi hindamisega, verehüübed luumenis. Saadud teabe põhjal saab otsustada kirurgilise ravi vajaduse küsimuse.
Diferentsiaaldiagnostika viiakse läbi mittekoronaarsete põhjustega valu südame piirkonnas, mis on võimeline simuleerima müokardiinfarkti. Kõige sagedamini eristatakse haigus hüpertroofilisest kardiomüopaatiast, väärarengutest, müokardiidist, perikardiidist ja südame aneurüsmist. On vaja välistada vaskulaarsed patoloogiad: kopsuemboolia, aordi seina dissektsioon. Viimasena käsitletakse kardialgia mittesüdamelisi põhjuseid: roietevaheline neuralgia, pleuriit ja kopsupõletik.
Ebastabiilse stenokardia ravi
Diagnoositud patoloogia nõuab kiiret haiglaravi jälgimiseks ja raviks. On ette nähtud range voodirežiim, soolavaba dieet, kõik vajalikud kliinilised uuringud. EKG registreerimine dünaamikas on kohustuslik. Peamisteks eesmärkideks on südameataki tekke vältimine, sümptomite vähendamine, elukvaliteedi ja patsiendi prognoosi parandamine. Adekvaatse ravi ja haiguse soodsa kulgemise korral toimub stabiliseerumine ühe kuni kahe nädala jooksul. Peamiseks meetodiks jääb ravimite kokkupuude, mis hõlmab mitme peamise farmakoloogilise rühma vahendite kasutamist:
- Antianginaalsed ravimid. Vajalik otseselt stenokardia leevendamiseks. Nitraadid on ette nähtud veresoonte valendiku laiendamiseks ja südamelihase verevarustuse parandamiseks, vähendades eelkoormust. Kasutatakse ka kardioselektiivseid beetablokaatoreid, kaltsiumikanali antagoniste, mis vähendavad südame löögisagedust ja müokardi hapnikuvajadust. Erakorralistel juhtudel võib neuroleptanalgeesiat kasutada tugevate valuvaigistite intravenoosse manustamisega.
- Trombolüütilised ravimid. Raviprogrammi kohustuslikud komponendid on tromboosi ennetavad ained (aspiriin, klopidogreel, tiklopidiin) ja otsesed antikoagulandid (hepariin). Ilmsete vastunäidustuste puudumisel on vajalik nende rühmade ravimite pikaajaline kasutamine.
- lipiidide taset alandavad ravimid. Pikemas perspektiivis kasutatakse statiine, mis aitavad normaliseerida kolesterooli taset ja neid määratakse sõltumata sellest baasjoon. Pidev kasutamine vähendab oluliselt üldist suremust, korduvate rünnakute ja tüsistuste tõenäosust. Tavaliselt kasutatakse atorvastatiini või simvastatiini. Võimalik on kombineerimine nikotiinhappega.
Kardialgia säilimine, hoolimata käimasolevast ravist, ulatusliku isheemiatsooni olemasolu koos protsessi progresseeruva olemusega ja suurte koronaararterite kahjustus on näidustused invasiivsete kokkupuutemeetodite määramiseks. Revaskularisatsiooni meetodi valik sõltub koronaarangiograafia andmetest. Tehakse transluminaalne koronaarangioplastika , koronaar bypass operatsioon . Need kirurgilised sekkumised ainult veidi parandada patsiendi pikaajalist prognoosi, kuid oluliselt parandada tema elukvaliteeti ja peaaegu täielikult kõrvaldada sümptomid.
Prognoos ja ennetamine
Õigeaegse haiglaravi, piisava ravi ja meditsiiniliste soovituste järgimise korral on prognoos suhteliselt soodne. Tõhus ennetamine on ülekaalulisuse ennetamine, halbadest harjumustest (peamiselt suitsetamisest) loobumine, stressi tekitavate mõjude minimeerimine. Olulist rolli mängib regulaarne füüsiline aktiivsus, mille määr sõltub patsiendi võimalustest. See võib olla kõndimine, jooksmine, jalgrattasõit või suusatamine, ujumine. On vaja kontrollida vererõhku, süüa ratsionaalselt ja tasakaalustatult.
Versioon: haiguste kataloog MedElement
Ebastabiilne stenokardia (I20.0)
Üldine informatsioon
Lühike kirjeldus
I20.0 Ebastabiilne stenokardia
Stenokardia:
. kasvav
. pinge, mis esmakordselt ilmnes
. pinge progresseeruv
Keskmine koronaarsündroom
Ebastabiilne stenokardia- koronaararterite haiguse (ägeda koronaarsündroomi variant) väljendunud ägenemise periood, mida iseloomustab stenokardiahoogude progresseerumine ja kvalitatiivne muutus ning märkimisväärselt suurenenud (võrreldes stabiilse stenokardiaga) tõenäosus suure fokaalse müokardiinfarkti tekkeks.
Ebastabiilne stenokardia tähendab üleminekut kroonilisest pärgarteritõve perioodist ägedasse perioodi ja stabiilsest seisundist ebastabiilsesse seisundisse aterosklerootilise naastu "aktiveerumise" tõttu, mis käivitab lokaalse trombotsüütide agregatsiooni ja trombide moodustumise. Kui need protsessid edenevad ja viivad täieliku ja pikaajalise trombootilise pärgarteri oklusioonini, muutub ebastabiilne stenokardia müokardiinfarktiks.
Klassifikatsioon
Ebastabiilne stenokardia hõlmab järgmisi stenokardia kliinilisi vorme:
- progresseeruv, progresseeruv stenokardia (crescendo stenokardia) pinge, mida iseloomustab rinnakutaguse või muu stenokardiaga samaväärse valu hoogude sageduse, intensiivsuse ja kestuse suurenemine, harjumuspärase, tavalise füüsilise või emotsionaalse stressi taluvuse vähenemine, valu leevendamiseks tarbitavate nitroglütseriini tablettide arvu suurenemine.
- esmakordne pingutuse ja puhkuse stenokardia (stenocardia de novo) haiguse anamneesiga mitte rohkem kui 1 kuu, kalduvusega progresseerumisele; suurenevate ilmingutega;
- varajane infarktijärgne stenokardia avastatud ajavahemikus 24 tundi kuni 1 kuu pärast müokardiinfarkti; mõned kardioloogid viitavad varasele infarktijärgsele stenokardiale, mis tekib 10-14 päeva jooksul pärast müokardiinfarkti, eriti kui tegemist on puhkestenokardiaga;
- stenokardia pärast angioplastiat, areneb 2 nädala jooksul - 6 kuud pärast sekkumist;
- stenokardia, mis tekib hilisel perioodil pärast koronaararterite šunteerimist(sageli šundi enda kahjustuse tõttu);
- Prinzmetali stenokardia (stenokardia variant), mida iseloomustavad, nagu on näidatud vastavas jaotises, tugevad spontaansed valuhood südame piirkonnas, mis erinevad tsüklilisuse ja perioodilisuse poolest (teatud kellaajal 2–6 valuhoogu intervalliga alates 3. kuni 10 minutini) ja tõsine ST-intervalli tõus EKG-s ja (sageli) südame rütmihäired.
Braunwaldi ebastabiilse stenokardia klassifikatsioon
| Klass | Kirjeldus |
|---|---|
| I | stenokardia |
| Uus algus, raske või progresseeruv pingutusstenokardia viimase 2 kuu jooksul | |
| Stenokardiahoogude sagenemine | |
| Stenokardia tekkimise stressitaseme vähendamine | |
| Puhke stenokardia puudumine viimase 2 kuu jooksul | |
| II | Stenokardia puhkeolekus, alaäge |
| Puhke stenokardia viimase kuu jooksul, kuid mitte viimase 48 tunni jooksul | |
| III | Stenokardia puhkeolekus, äge |
| Stenokardia puhkeolekus viimase 48 tunni jooksul | |
| Toimumise asjaolud | |
| AGA | Sekundaarne |
| Põhjustab mittekoronaarne haigus, nt aneemia, infektsioon, türeotoksikoos, hüpoksia | |
| AT | Esmane |
| FROM | Postiinfarkt |
| 2 nädala jooksul pärast müokardiinfarkti | |
*Seda klassifikatsiooni kasutatakse riskide hindamiseks. See võtab arvesse stenokardia raskust ja selle esinemise asjaolusid.
See klassifikatsioon põhineb valu rinnus ja selle põhjustel.Mida kõrgem on ebastabiilse stenokardia raskusaste Braunwaldi järgi, seda suurem on re-isheemia ja surma oht 6 kuu jooksul. See klassifikatsioon ei võta aga arvesse selliseid olulisi tunnuseid nagu vanus, kaasuvad haigused (nt. diabeet, CRF), EKG muutused ja müokardi nekroosi markerite suurenemine.
I klass hõlmab patsiente, kellel on progresseeruv pingutusstenokardia (ilma puhke stenokardia) ja see progresseerumine (st sisuliselt raske stenokardia) on toimunud esimest korda. Prognoostiliselt on I klass kõige soodsam, kuna 1. aasta jooksul on surma või müokardiinfarkti risk 7,3%.
II klassi kuuluvad patsiendid, kellel on puhkeaja stenokardia, mis ei arenenud järgmise 48 tunni jooksul; puhkeaja stenokardia rünnakud häirisid patsienti eelmisel kuul (subakuutne puhke stenokardia). Surma või müokardiinfarkti risk on umbes 10,3%.
III klassi ebastabiilne stenokardia on prognoosi seisukohalt kõige raskem. III klassi kuuluvad patsiendid, kellel on puhkeaja stenokardia, mis tekkis 48 tunni jooksul (äge puhkestenokardia). Südamesurma või müokardiinfarkti risk 1. aasta jooksul on 10,8%.
Seega suureneb ebastabiilse stenokardia raskusastme kasvades kardiaalse surma ja müokardiinfarkti risk.
Sõltuvalt ebastabiilse stenokardia tekkele eelnenud asjaoludest eristatakse vorme A, B, C.
Vorm A - sekundaarne ebastabiilne stenokardia; areneb ekstrakardiaalsete tegurite mõjul, mis põhjustavad müokardi hapnikuvajaduse suurenemist ja sellest tulenevalt isheemia astet. Sellised ekstrakardiaalsed tegurid võivad olla aneemia, nakkuslikud põletikulised protsessid, arteriaalne hüper- või hüpotensioon, emotsionaalne stressiolukord, türotoksikoos, hingamispuudulikkus.
Sekundaarne ebastabiilne stenokardia, olenevalt raskusastmest, on tähistatud I A, II A, III A.
Vorm B - primaarne ebastabiilne stenokardia, mis areneb ilma ekstrakardiaalsete tegurite mõjuta. Primaarne ebastabiilne stenokardia on olenevalt raskusastmest tähistatud I B, II B, III B.
Ebastabiilse stenokardia vorm C on infarktijärgne stenokardia, see tekib 2 nädala jooksul pärast müokardiinfarkti. Infarktijärgne ebastabiilne stenokardia on olenevalt raskusastmest tähistatud I C, II C, III C.
Riziki klassifikatsioon
Riziki klassifikatsioon võtab arvesse valu rinnus ja EKG muutuste tunnuseid.
Etioloogia ja patogenees
Kui patsiendil tekivad ootamatult muutused tavapärases stenokardia sümptomite kompleksis: hoogude intensiivsuse ja/või kestuse suurenemine, nende esinemine oluliselt väiksemal koormusel või puhkeolekus, õhupuudus jne. - stenokardia muutub ebastabiilseks.
Stenokardia olemuse muutumise põhjuseks võib olla müokardi hapnikuvajaduse märkimisväärne suurenemine: vererõhu tõus, tahhüarütmiate teke jne.
Olulist rolli NS patogeneesis mängivad pärgarterite parietaalne tromboos ja vasospasm.
Seega on ebastabiilse stenokardia tekke patofüsioloogiline alus:
1) hambakatu rebend, mis on põhjustatud sümpaatilise aktiivsuse järsust tõusust närvisüsteem(järsult tõusnud vererõhk, südame löögisagedus, südamelihase inotropism, suurenenud koronaarne verevool);
2) tromboos purunenud või isegi terve naastu kohas, mis on tingitud vere hüübivuse suurenemisest (trombotsüütide agregatsiooni suurenemise, hüübimissüsteemi aktiveerumise ja/või fibrinolüüsi pärssimise tõttu);
3) lokaalne (pärgarteri lõigud, kus naast asub) või üldine vasokonstriktsioon.
4) müokardi hapnikuvajaduse märkimisväärne suurenemine (kõrge vererõhk, tahhükardia).
Tegurid ja riskirühmad
Ebastabiilse stenokardia riskianalüüs*
| kõrge riskiga | Keskmine risk | madal risk |
|---|---|---|
| Vähemalt üks järgmistest märkidest | Ei vasta kõrge riskiga kriteeriumidele ja vähemalt ühele järgmistest | Kõrge ja keskmise riskiga kriteeriumidele mittevastavus |
| Pikaajaline stenokardiahoog (> 20 min), mis jätkub praeguseni | Püsiv (> 20 min), kuid hetkel lahenenud stenokardiahoog | Stenokardia suurenemine või süvenemine |
| Kopsuturse tõenäoliselt tingitud müokardi isheemiast | Stenokardia puhkeolekus (> 20 min või taandub rahuolekus või pärast keelealust nitroglütseriini manustamist) | Stenokardiat põhjustava stressitaseme vähendamine |
| Stenokardia puhkeolekus ST-segmendi elevatsiooni või depressiooniga > 1 mm | Öised stenokardiahood | Uus stenokardia (2 nädalat kuni 2 kuud) |
| Stenokardia koos niiskete räigude ilmnemise või intensiivistumise, III tooni või mitraalregurgitatsiooni kaminaga | Stenokardia koos mööduvate muutustega T-lainetes | Ei mingeid uusi EKG muutusi ega normaalset EKG-d |
| Stenokardia koos arteriaalse hüpotensiooniga | Raske stenokardia esimest korda viimase 2 nädala jooksul | |
| Müokardi nekroosi markerite taseme tõus | Ebanormaalsed Q-lained või ST-segmendi depressioon mitmes puhkeolekus | |
| Vanus üle 65 aasta |
*See klassifikatsioon võtab arvesse kliinilist pilti ja EKG muutusi.
Vastuvõtul olev EKG aitab hinnata ebastabiilse stenokardia riski. ST-segmendi hälve (depressioon või mööduv tõus) vähemalt 0,5 mm või eelmine vasakpoolse kimbu blokaad suurenenud risk surm aasta jooksul. Negatiivsetel T-lainetel puudub sõltumatu prognostiline väärtus.
TIMI riskiskaala
TIMI skaala põhineb TIMI IIB ja ESSENCE uuringutel. See võtab arvesse vanust, kliinilist esitust, EKG muutusi ja müokardi nekroosi markerite suurenenud taset.
| Punkte (iga riskitegur lisab ühe punkti, maksimaalselt 7 punkti) | |
|---|---|
| Vanus > 65 aastat vana | |
| Kolm või enam ateroskleroosi riskifaktorit | |
| Varem tuvastatud koronaararteri stenoos, mis on suurem kui 50% diameetrist | |
| ST-segmendi tõus või depressioon EKG-l vastuvõtul | |
| Kaks või enam stenokardiahoogu viimase 24 tunni jooksul | |
| Aspiriini võtmine viimase 7 päeva jooksul | |
| Müokardi nekroosi markerite suurenemine | |
| Punktide arv | Surma või müokardiinfarkti risk järgmise 2 nädala jooksul, % |
| 0-1 | 4,7 |
| 2 | 8,3 |
| 3 | 13,2 |
| 4 | 19,9 |
| 5 | 26,2 |
| 6-7 | 40,9 |
Kõrge TIMI skoor näitab suurt surma, müokardiinfarkti ja korduva isheemia riski, mis nõuab revaskulariseerimist.
GUSTO riskiskaala
|
|
Punktid |
|---|---|
| Vanus | |
| 50-59 | 2 |
| 60-69 | 4 |
| 70-79 | 6 |
| 80 ja vanemad | 8 |
| Anamnees | |
| Südamepuudulikkus | 2 |
| Insuldid, mööduv ajuisheemia | 2 |
| Müokardiinfarkt, revaskularisatsioon, stabiilne stenokardia | 1 |
| Sümptomid ja laboratoorsed parameetrid | |
| Pulss üle 90 min-1 | 3 |
| Kõrgenenud troponiini või CPK MB fraktsioon | 3 |
| Kreatiniin > 1,4 mg% | 2 |
| C-reaktiivne valk> 20 mg/l | 2 |
| C-reaktiivne valk 10-20 mg/l | 1 |
| Aneemia | 1 |
| Punktide summa | 30 päevane suremus |
| 0-5 | 0,4 |
| 6-10 | 2,8 |
| 11-15 | 8,7 |
| 16-19 | 25,0 |
| 20-22 | 41,7 |
Kliiniline pilt
Diagnoosimise kliinilised kriteeriumid
NS-i diagnostilised kriteeriumid: muutused stenokardia valu harjumuspärases stereotüübis: stenokardiahoogude sageduse, intensiivsuse ja kestuse suurenemine pingutuse ja puhkuse korral ilma eelneva ilmse füüsilise ja vaimse ülekoormuse või vererõhu tõusuta. Äkilised (eriti öösel) tugeva nõrkuse, lämbumise, rütmihäirete rünnakud. Stenokardia liitumine stenokardiahoogudega. Tolerantsuse kiire langus kehaline aktiivsus. Vähendada või täielik puudumine keelealuse nitroglütseriini valuvaigistav toime. Stenokardia ilmnemine puhkeolekus müokardiinfarkti varases perioodis (10-14 päeva pärast). Esmakordne stenokardia, mis ei kesta kauem kui 1 kuu, eriti kui see on rahuoleku stenokardia olemus. EKG muutuste ilmnemine rünnakute ajal või pärast seda: müokardi isheemia tunnused ST-segmendi nihke kujul isoliinist alla või üles ja muutused T-laines (negatiivne sümmeetriline, positiivne kõrge, tipp- või kahefaasiline ST-ga segmendi tõus), mööduvad arütmiad (supraventrikulaarne või ventrikulaarne ekstrasüstool), juhtivuse häired (atrioventrikulaarne ja intraventrikulaarne blokaad), paroksüsmaalne tahhükardia või kodade virvendus. EKG ja müokardiinfarkti ensümaatiliste nähtude puudumine järgmise 24 tunni jooksul pärast jälgimist. Mõnel juhul CPK ja AsAT taseme kerge tõus (mitte rohkem kui 50% normi ülemisest piirist).
Sümptomid, muidugi
Ebastabiilse stenokardia kliinilised variandid.
Uus algav stenokardia mida iseloomustab stenokardiahoogude ilmnemine esimest korda elus (stenokardiahoogude anamneesi kestus 1 kuu), eriti kui nende sagedus, kestus, intensiivsus suureneb ja samal ajal nitroglütseriini toime väheneb. Koronaararterite haiguse debüüdil võib olla mitu võimalust: esimesed koronaarvaluhood võivad tekkida füüsilise pingutuse ajal ja jääda suhteliselt stereotüüpseks; muudel juhtudel suureneb stenokardiahoogude sagedus ja intensiivsus kiiresti koos valuga puhkeolekus; kolmandat võimalust iseloomustab koronaarvalu spontaansete rünnakute ilmnemine, mis kestab 5-15 minutit; ei ole välistatud pikaajalised stenokardiahood.
Esimesel korral on võimalikud järgmised stenokardia tagajärjed (Gasilin V.S., Sidorenko B.A., 1987):
müokardiinfarkt;
Äkiline koronaarsurm;
progresseeruv stenokardia;
spontaanne stenokardia;
Stabiilne pingutus stenokardia;
Sümptomite taandareng.
Esmakordselt nõuab stenokardia diferentsiaaldiagnostikat järgmiste haiguste korral: müokardiinfarkt, nakkusliku müokardiidi valuvariant, äge fibrinoosne perikardiit, kopsuemboolia, südame tüüpi neurotsirkulatsiooniline düstoonia, fibrinoosne pleuriit.
progresseeruv pingutusstenokardia- stenokardiahoogude arvu ja raskuse suurenemine pikaajalisel pingutusel ja puhkusel. Tavaliselt märgivad patsiendid stenokardiahoogude sageduse, kestuse ja intensiivsuse suurenemise kuupäeva (päeva); Pange tähele nitroglütseriini toime vähenemist ja selle vajaduse suurenemist. Teatud raskused on selle ajavahemiku hindamisel, millal on vaja eristada ebastabiilset progresseeruvat stenokardiat stabiilsest pingutusstenokardiast, mis tekib funktsionaalklassi suurenemisega. Kliinilises praktikas on progresseeruva pingutusstenokardia diagnoosimisel soovitatav keskenduda ajavahemikule, mis ei ületa ühte kuud alates CHD sümptomite ägenemise algusest.
Variant stenokardia (Prinzmetali stenokardia) link I20.1-le
Varajane infarktijärgne ebastabiilne stenokardia- stenokardiahoogude esinemine 24 tunni ja kuni 2 nädala pärast (vastavalt New York Heart Associationi (NYHA) kriteeriumidele) alates müokardiinfarkti algusest. Traditsiooniliste kodumaiste ideede kohaselt öeldakse varajane postinfarkti NS juhtudel, kui stenokardia sündroomi taastumine vastab ajavahemikule 3 päevast kuni 4. nädala lõpuni alates müokardiinfarkti algusest. Varajane infarktijärgne NS tuleb eristada Dressleri sündroomist, kuid eriti oluline on eristada seda müokardiinfarkti kordumisest, mille tunnistuseks on korduv kardiospetsiifiliste ensüümide taseme tõus veres; värske müokardi nekroosi EKG tunnuste ilmnemine varasemate kahjustuste põhjustatud muutuste taustal; EKG valepositiivne dünaamika.
Diagnostika
Ebastabiilse stenokardia diagnoos põhineb eelkõige kliiniline pilt. Täiendavad uurimismeetodid aitavad esialgset diagnoosi kinnitada või ümber lükata: EKG, müokardi nekroosi markerid, ehhokardiograafia, koronaarangiograafia. Madala tüsistuste riskiga patsiendid piirduvad tavaliselt mitteinvasiivsete uuringutega. Mõned soovitavad varajast koronaarangiograafiat kõigile patsientidele, sõltumata riskist, ja selle lähenemisviisi eeliseid käsitletakse allpool. Igal juhul, kui on suur tüsistuste oht, on see näidustatud.
Ebastabiilse stenokardia ja ST elevatsioonita müokardiinfarkti korral näitab EKG sageli depressiooni või mööduvat ST elevatsiooni ja T-laine inversiooni.Kuid umbes 20% kõrgenenud müokardi nekroosi markeritega patsientidest ei esine EKG muutusi. Normaalne EKG ei välista NS-i valu rinnus patsientidel.
Kui ST-segmendi kõrgus on suurem kui 1 mm kahes või enamas kõrvuti asetsevas juhtmes või kui vasakpoolse kimbu haru blokeering tuvastatakse esimest korda, on vajalik erakorraline reperfusioon. Negatiivsed T-lained on NS ja ACS kõige vähem spetsiifilised EKG tunnused.
EKG treeninguga.
Koormustest on kõige populaarsem mitteinvasiivne meetod stenokardia dokumenteerimiseks. Puhkeseisundis puuduv isheemia tuvastatakse tüüpilise stenokardiavalu või ST-segmendi depressiooni (või harva ST elevatsiooni) esilekutsumisega.
Koormustest tehakse motoriseeritud jooksulindil või veloergomeetria abil. Kuigi erinevad lähenemised on vastuvõetavad, on kõige populaarsem Bruce'i protokoll, mille kohaselt suurendatakse jooksulindi kiirust ja "järsust" iga 3 minuti järel kuni sümptomite ilmnemiseni. Nõutav on vähemalt kahe juhtme pidev salvestamine.
Koormustestide läbiviimine nõuab teatud ettevaatusabinõusid, kuna (välismaistel andmetel) on tuhande stressitesti kohta üks müokardiinfarkt või äkksurm.
Testi vastunäidustused on stenokardiavalu püsimine vähese füüsilise koormuse korral (millega kaasneb suur tüsistuste risk), samuti aordi stenoos. Hiljutist müokardiinfarkti või kongestiivset südamepuudulikkust ei peeta praegu stabiilsete patsientide koormustestide vastunäidustuseks.
Kliiniliste sümptomite puudumisel on koormustestid näidustatud peamiselt kõrge riskiga isikutele (tavaliselt on perekonnas esinenud primaarset hüperlipoproteineemiat või koronaararterite haigust) või neile, kelle elukutse (piloodid jne) seab nad eriti ohtu. Nende testide informatiivne tähtsus populatsiooni minimeerimise ajal ("vaikse" isheemia tuvastamine) on endiselt vastuoluline.
Positiivse koormustesti standardkriteerium oleks üle 1 mm (0,1 mV) horisontaalse või allapoole suunatud ST-segmendi depressioon 0,08 sekundi jooksul pärast J-punkti pärgarteri kahjustuste test on positiivne; 10-20% inimestest ei toeta seda sümptomit EKG-l vastavad muutused koronaarvoodis. Üle 2 mm sügavuse depressiooni korral on pseudopositiivne vastus ebatõenäoline.
Täiendavat teavet annavad EKG muutuste kestus, südame löögisagedus ja vererõhk testi ajal, treeningu kestus ja muud kaasnevad sümptomid.
Müokardi perfusioonistsintigraafia (informatiivne 75-90% juhtudest).
Meetod võimaldab hinnata radionukliidi absorptsiooni adekvaatsust võrdeliselt verevoolu taseme/mahuga ravimi manustamise ajal. Vähendatud imendumispiirkond peegeldab müokardi selle piirkonna perfusiooni rikkumist (võrreldes selle teiste piirkondadega). Kui radionukliidi manustatakse füüsilise koormuse või dipüridamooli või adenosiini poolt põhjustatud koronaararterite dilatatsiooni ajal, näitab kontrastsus stsintigrammil isheemia ja hüpoperfusiooni piirkonda. Teatud aja möödudes võib verevool selles piirkonnas normaliseeruda ja selline “mööduv” defekt kipub “täituma”, mis viitab isheemia pöörduvale olemusele.
Perfusioonimüokardi stsintigraafia näidustused on järgmised:
EKG puhkeolekus raskendab "stressi" EKG tõlgendamist: ST-segmendi muutuste korral, madalpinge EKG jne;
Vajalik kinnitus positiivseid tulemusi"stressi" EKG patsientidel, kellel puuduvad kliinilised sümptomid (valutu isheemia);
On vaja lokaliseerida isheemia piirkond;
See on vajalik isheemia ja müokardiinfarkti eristamiseks;
On vaja hinnata revaskularisatsioonimeetmete tulemusi - operatsioon või agnoplastika;
Kinnitatud CAD-ga isikute prognoosi on raske hinnata.
Radionukliidide angiograafia.
Meetod võimaldab visualiseerida südame vasakut vatsakest, hinnata selle väljutusfraktsiooni ja seina liikumist. Häirete esinemine pärast treeningut kinnitab stressist põhjustatud isheemia olemasolu; ebanormaalsed puhkeangiograafia leiud viitavad tavaliselt müokardiinfarktile. Tervetel inimestel suureneb treeningu ajal väljutusfraktsioon või jääb muutumatuks; koronaararterite haigusega sellistes tingimustes indikaator väheneb.
"Harjutus" radionukliidangiograafia on ligikaudu sama tundlikkusega kui stsintigraafia; selle rakendamise põhinäitajad on samad.
EKG jälgimine ambulatoorselt.
Meetod on mõeldud peamiselt valutu isheemia dokumenteerimiseks CAD-ga inimestel.
koronaarangiograafia.
Selektiivne koronaarangiograafia on südame isheemiatõve diagnoosimisel kriitilise tähtsusega. Tänapäeval kaasneb koronaarangiograafia tegemisega madal (kuni 0,1%) suremus.
Koronaarangiograafia on vajalik järgmiste kategooriate patsientidel:
Plaanitud revaskularisatsioon stabiilse stenokardia korral, ei allu standardsele farmakoloogilisele ravile;
Ebastabiilse stenokardia, infarktijärgse stenokardia või teiste mitteinvasiivsete meetodite tulemuste põhjal kõrge riskiga patsientidel ja seetõttu revaskularisatsiooni vajavatel patsientidel;
aordi stenoos või puudulikkus, millega kaasneb stenokardia, et määrata stenokardia valu olemust (südamehaigus või koronaararterite haigus);
Need, kes läbisid revaskularisatsiooni ja märgivad sümptomite taastumist - täpselt välja selgitada, kus šundi või natiivse koronaararteri läbilaskvus on kahjustatud;
Südame paispuudulikkuse olemasolu ja selle põhjuse kirurgilise korrigeerimise planeerimine: vasaku vatsakese aneurüsm, mitraalpuudulikkus jne;
Äkksurm või eluohtlike arütmiate sümptomid, mille puhul koronaararteri haigus võib olla korrigeeritav aspekt;
Kui valu rinnus pole mitteinvasiivsete meetodite tulemuste või kardiomüopaatia olemasolu tõttu teada.
Koronaarangiograafia võimaldab visualiseerida koronaararteri haru stenoosi astet ja lokaliseerimist. Arteriaalse läbimõõdu ahenemist üle 50% peetakse kliiniliselt oluliseks, kuigi enamik isheemia kliiniliste episoodidega seotud stenoosidest hõlmab rohkem kui 70% veresoone läbimõõdust. Meetodit kasutatakse ka kirurgilise ravi või perkutaanse transluminaalse koronaarangioplastika all oleva obstruktsiooni olemuse ja lokaliseerimise selgitamiseks.
Vasaku vatsakese angiograafia.
Vasaku vatsakese angiograafia tehakse tavaliselt paralleelselt koronaarangiograafiaga. Visualiseeritakse vasaku vatsakese lokaalne funktsioon ja selle aktiivsus tervikuna; dokumenteeritud mitraalregurgitatsioon. Vasaku vatsakese funktsioon on rekonstruktiivkirurgia määrav prognostiline kriteerium.
Laboratoorsed diagnostikad
Ebastabiilse stenokardia korral on leukotsütoos võimalik (mitte kõrgem kui 10,109 / l). Kardiospetsiifiliste ensüümide (CPK, MB-CPK, LDH, ACT) aktiivsuse tase ei muutu või ületab füsioloogilise vahemiku ülemist piiri mitte rohkem kui 50%. Ebastabiilse stenokardiaga patsientide müokardi kahjustuse laboratoorseks markeriks on troponiin T, mille kontsentratsiooni tõus registreeritakse tavaliselt järgmise 48 tunni jooksul pärast viimast rünnakut või muutuste esinemisel vatsakeste EKG kompleksi viimases osas. eriti ST segmendi dünaamika.
Troponiin T taseme tõus ebastabiilse stenokardiaga patsientidel on prognoosi seisukohalt samaväärne muutuste tuvastamisega vatsakeste kompleksi terminaalses osas EKG-s. EKG dünaamika puudumisel peetakse troponiini T taseme tõusu ebasoodsa tulemuse sõltumatuks ennustajaks.
Diferentsiaaldiagnoos
Diferentsiaaldiagnostika viiakse läbi järgmiste haiguste korral:
- NCD südame- või segatüüpi
Südame (või segatüüpi) neurotsirkulatoorse düstooniaga patsientidel paikneb valu rinnakust paremal, valutab või torkiv, ei kiirga, ei ole seotud füüsilise aktiivsusega, seda ei peata nitroglütseriin, südamepiirid on normaalne, toonid on selged, kõlavad, vererõhk normaalne (mitte kõrgem kui 140 \90), EKG - muutusi pole.
-Nakkuslik müokardiit
Nakkusliku müokardiidiga patsientidel paiknevad tuimad, valutavad, mõnikord suruvad püsiva iseloomuga valud ilma kiirituseta rinnaku vasakul; haiguse ja infektsiooni vahel on seos (tavaliselt ägedad hingamisteede infektsioonid, gripp, farüngiit, tonsilliit). Võib esineda rütmi- ja juhtivushäireid; südame piirid on sageli mõõdukalt laienenud, toonid on summutatud, sageli - süstoolne müra südame tipus. EKG-l on sagedamini esinevad difuussed (harva fokaalsed) muutused müokardis (muutused T-laines, ST-segmendis, QT-aja tõus jne).
- Äge perikardiit
Ägeda kuiva (fibrinoosse) perikardiidi korral paikneb valu rinnaku taga, mis on seotud hingamistegevusega, võib kiirguda epigastimaalsesse piirkonda (harvemini muudesse piirkondadesse); on seos infektsiooniga (sagedamini - hingamisteede, viirusega). Kehatemperatuur on tõusnud. Südame piire reeglina ei muudeta, toonid on piisava kõlaga (kui see pole müoperikardiit), kuuldakse perikardi hõõrdumist (tavaliselt üsna kõlav ja püsiv). EKG-l registreeritakse tüüpilistel juhtudel haiguse ägedas faasis ST-segmendi samaaegne tõus, millele järgneb selle nihkumine isoelektrilisele tasemele ja negatiivse T-laine moodustumine (EKG normaliseerumine toimub 3-4 nädala pärast või enama).
- TELA
Kopsuembooliaga (PE) kaasneb ka valu. Valu on lokaliseeritud rinnaku ülaosas, on seotud hingamistegevusega, ei kiirga, kaasneb õhupuudus, kahvatu tsüanoos, hemoptüüs (mitte tingimata), paljudel patsientidel - minestamine. Uuringu käigus on sageli võimalik tuvastada tromboflebiidi või flebotromboosi tunnuseid, 2. tooni rõhku kopsuarteril, pleura hõõrdumise müra, EKG-lt - parema südame ülekoormust (ST segmendi nihe 3, V1- 2 ilma patoloogilise Q-laineta jne).
- Müokardi infarkt
Müokardiinfarkti valusündroomi iseloomustab väljendunud intensiivsus ja kestus (üle 30 minuti), valu on suruv, suruv, põletav, retrosternaalne lokaliseerimine, üsna lai (tavaliselt vasakpoolne) kiiritamine, nitroglütseriin ei peata. BP esialgu tõuseb korraks (mitte alati), seejärel väheneb; 1 toon on nõrgenenud, võib esineda galopi rütm, tipus tekib süstoolne mürin (papillaarsete lihaste talitlushäirete tõttu). Temperatuur tõuseb 2. haiguspäeval. Esimesel haigustunnil registreeritud EKG-l märgitakse T-laine muutusi või monofaasilist kõverat; Q-laine (usaldusväärne nekroosi märk) ei ilmu kohe (3 või enama tunni pärast).
Diferentsiaaldiagnostikat vajavate haiguste hulgas tuleks meeles pidada roietevaheline neuralgia ja osteokondroos. Kuid valu lokaliseerub mitte rinnaku taga, vaid vasakus pooles. rind, sõltub keha asendist (tõuseb pööretega, kehalise aktiivsusega, lamavas asendis), peatavad valuvaigistid (kuid mitte nitroglütseriin): objektiivne uurimine hellus palpatsioonil sisse emakakaela rindkere piirkond selg, mööda roietevahelisi närve. EKG muutused on ebatüüpilised.
Stenokardia progresseeruvat vormi tuleks eristada stabiilsest raskest kulgemisest 4. funktsionaalse klassi stenokardia. Siin aitab selle patsiendi koronaartõve arengut kajastavate anamneesiandmete põhjalik analüüs.
Infarktijärgset stenokardiat tuleks eristada müokardiinfarkti kordumine. Seda ülesannet pole alati lihtne lahendada. Müokardiinfarkti kordumise korral võivad EKG muutused olla järgmised:
1) värske nekroosi tunnuste ilmnemine varasemast müokardiinfarktist põhjustatud muutuste taustal;
2) värskete muutuste ilmnemine koos varem esinenud müokardiinfarkti tunnuste kadumisega;
3) EKG valepositiivne dünaamika;
4) rütmi- ja juhtivushäired ilma värske müokardi nekroosi tunnusteta.
Õige diagnoos on sageli võimalik ainult korduvate EKG-de hoolika analüüsi abil.
Teisel nädalal ja hiljem esinevast infarktijärgsest stenokardiast tuleks eristada Dressleri sündroom. Tüüpilistel juhtudel avaldub see sündroom triaadina: perikardiit, pleuriit, kopsupõletik. Praktikas seda triaadi alati ei järgita. Kõige tavalisem on perikardiit (tavaliselt kuiv, harva eksudatiivne). See väljendub hingamisvaludes südame piirkonnas ja rinnaku taga, millega kaasneb perikardi hõõrdumise müra ja elektrokardiograafilised muutused (ST segmendi samaaegne tõus koos järgneva negatiivse T moodustumisega), samuti keha suurenemine. temperatuur, leukotsütoos ja ESR-i kiirenemine. Eksudaadi kuhjumisega perikardiidiga laienevad südame tuhmuse piirid, südameimpulss nihkub keskjoonele ja ülespoole, toonid muutuvad vähem kõlavaks, täheldatakse emakakaela veenide turset. Vähenenud pinge EKG lained. Dressleri sündroomi korral on pleuriit sageli kuiv (harvem - eksudatiivne). Samal ajal on rinnus valu, mis on seotud hingamistegevusega, pleura hõõrdumise müra. Koos efusiooniga pleura õõnsus tuimus leitakse löökpillide ajal, hingamise nõrgenemine või puudumine auskultatsiooni ajal selle kohal. Pneumoniit on vähem levinud kui perikardiit ja pleuriit. See väljendub löökpillide heli tuhmumises, märgade räikude ilmnemises, köha koos rögaga.
Ravi välismaal
Saate ravi Koreas, Iisraelis, Saksamaal ja USA-s
Hankige nõu meditsiiniturismi kohta
Ravi
Teraapia peamine eesmärk on ennetada suure fokaalse müokardiinfarkti arengut.
Kõik ebastabiilse stenokardiaga patsiendid vajavad hospitaliseerimist intensiivravi osakondades (plokkides). Vajadusel viiakse läbi hapnikravi. Soovitav on hoida süstoolset vererõhku 100-120 mm Hg tasemel. (välja arvatud need, kellel on olemasolev hüpertensioon) ja südame löögisagedus alla 60 löögi minutis.
Mis tahes NS-i variandiga patsiendi ravi taktika kindlaksmääramiseks on ST-segmendi elevatsiooni/depressiooni olemasolu või puudumine esmase läbivaatuse ajal ülioluline.
ST-segmendi tõus (või vasaku kimbu blokaadi ägeda (värske) blokaadi tekkimine) peegeldab koronaartromboosi arengu lõppstaadiume - fibriini trombi moodustumist koos transmuraalse müokardi kahjustusega -, mida peetakse näidustuseks. trombolüütikumide või erakorralise koronaarangioplastika koheseks manustamiseks. Isikud, kellel on ebastabiilne stenokardia / äge koronaarsündroom ilma ST-segmendi elevatsioonita (ilma ST-elevatsioonita) ei vaja trombolüüsi selle madala efektiivsuse tõttu.
NS-i ravis kasutatakse järgmisi ravimirühmi:
Nitraadid
Ebastabiilse stenokardia korral on nitraadid esmavaliku stenokardiavastased ravimid. Nitroglütseriini preparaatide sublingvaalne või transdermaalne manustamine on soovitatav.
Paralleelselt toimub nitraatide intravenoosne infusioon (0,01% nitroglütseriini - perlinganiidi lahus, 0,01% isosorbiitdinitraadi lahus - isoket jne; algannus vastab 5-10-15 mcg minutis; edaspidi iga 5 -10 minuti pärast suurendatakse annust 10-15 mikrogrammi minutis kuni maksimaalse talutava tasemeni, mis ei võimalda süstoolsel vererõhul langeda alla 90 mm Hg pulsisagedusega kuni 100 lööki minutis) ja hepariini.
Antikoagulandid, antiagregandid.
Aspiriin määratakse ja kui sümptomid püsivad kauem kui 24 tundi või kipuvad taastuma, kasutatakse hepariini vähemalt kaks päeva.
Aspiriini esialgne ühekordne annus on 325 mg suspensioonina, et trombotsüütidevastase toime võimalikult varaseks realiseerimiseks, mis areneb välja 10-15 minuti pärast; alates järgmisest päevast võetakse aspiriini annuses 75-100 mg üks kord pärast sööki. Ravimi varajane kasutamine vähendab müokardiinfarkti riski. Aspiriini kasutamisega ebastabiilse stenokardia korral kaasneb peaaegu kahekordne suremuse (äkksurma) ja müokardiinfarkti esinemissageduse vähenemine.
Aspiriini trombotsüütidevastast toimet suurendab tienopüridiinide rühm (klopidogreel, tiklopidiin). Aspiriin ja klopidogreel sisalduvad kahekordses trombotsüütide agregatsioonivastases ravis ägeda koronaarsündroomi korral ja parandavad oluliselt prognoosi.
Kui aspiriini ei ole võimalik välja kirjutada (peptilise haavandi olemasolu), kasutatakse klopidogreeli (Plavix, Zylt) 75 mg 1 kord päevas või tiklopidiini (Ticlid) 500 mg päevas.
Klopidogreel (Plavix, Zylt) - alguses määratakse küllastusannus - 300 mg (4 tabletti) ja seejärel - 75 mg 1 kord päevas.
Tiklopidiin (tiklid) - annus - 0,25 g 1-2 korda päevas, mis on trombotsüütidevastase toime osas võrreldav aspiriini standardannuste aktiivsusega. Tuleb meeles pidada, et tiklopidiini toime avaldub palju hiljem (1-2 päeva pärast, mis nõuab hepariini kohustuslikku kasutamist varajased kuupäevad ebastabiilse stenokardia ravi) ja hind on ebaproportsionaalselt kõrgem kui aspiriinil.
Hepariin on näidustatud kõrge ja keskmise riskiga inimestele; teraapia debüüt - alates ravimi manustamisest (arvutus - 80 RÜ (IU) 1 kg kehakaalu kohta - umbes 5000 RÜ (1 ml) 70 kg kehakaalu kohta), seejärel - 1000-1300 RÜ / tund aktiveeritud osalise tromboplastiini aja kontrolli all ( iga 6 tunni järel), saavutades kahe järjestikuse analüüsiga indikaatori tõusu esialgsest 1,5-2,5 korda (siis jälgitakse indikaatorit üks kord päevas). Hepariini pidev infusioon kestab 48-72 tundi; infusiooni kogukestus - 3-6 päeva; tühistamine - järk-järgult.
Kui hepariini pidev infusioon ei ole võimalik, kasutatakse selle manustamist kõhunaha alla 4 korda päevas, mis on mõnevõrra vähem efektiivne.
Riski vähendamiseks võimalikud tüsistused hepariinravi tuleb läbi viia labori kontrolli all. Määratud: aktiveeritud osaline tromboplastiini aeg (iga 6 tunni järel), trombotsüütide tase, antitrombiin III tase, hepariini tase (anti-Xa aktiivsuse järgi), hemoglobiini/hematokriti tase. Klassikaline hüübimisaja (või verejooksu) hindamine ei ole piisavalt informatiivne ja sageli "jääb" tüsistuste ilmnemise suhtes maha.
Paljutõotavaks klassiks ebastabiilse stenokardia ravis peetakse madala molekulmassiga hepariine - tavalise hepariini ensümaatilise või keemilise depolümerisatsiooni saadusi:
Nadropariin (fraksipariin) - 1 ml süstelahust sisaldab 25 000 ühikut kaltsiumnadropariini; iga süstal sisaldab ühekordset ravimi annust - 0,3 ml; rakendatakse 1-2 korda päevas; üleannustamise korral, mis väljendub suurenenud verejooksuna, on soovitatav kasutada protamiinsulfaati või vesinikkloriidi, millest 0,6 ml neutraliseerib 0,1 ml fraksipariini; soovitatav ravi fraksipariiniga ägeda koronaarsündroomiga patsientidel on 6 päeva; annuse arvutamine - 0,1 ml 10 kg kehakaalu kohta; hemostasioloogiliste parameetrite kontroll ei ole vajalik, kardioloogiakoolid soovitavad ravi trombotsüütide kontrolli all);
Enoksapariin (Clexane) - 1 ml süstelahust sisaldab 0,1 mg naatriumenoksaparinaati; pakendis - 2 süstalt 0,2, 0,4 või 0,8 ml lahusega; üleannustamise korral neutraliseerib 1 mg protamiini 1 mg kleksaani);
Daltepariin (fragmiin), adripariin (normiflo), revipariin (klivariin), tinsapariin (logipariin).
Täiendava meetodina ebastabiilse stenokardiaga patsientidele kasutatakse uue trombotsüütide agregatsioonivastaste ainete klassi määramist - monoklonaalsed antikehad trombotsüütide glükoproteiini retseptorite IIbeta/IIIα vastu:
Intravenoosseks manustamiseks: Reo-Pro, lamifibaan, tirofibaan, integreliin. Need ravimid hoiavad ära trombotsüütide agregatsiooni lõppfaasi, olenemata põhjusest, mis selle esile kutsus. Trombotsüütide glükoproteiin IIbeta/IIIalfa retseptorite blokaatoreid manustatakse intravenoosselt, tagades kohese trombotsüütide agregatsioonivastase toime, mis pärast infusiooni lõppu kaob kiiresti, kuid nende kasutamise otstarbekus ei ole veel kajastunud rahvusvahelistes patsientide ravimise protokollides.
Suukaudseks manustamiseks: ksemilofibaan, lefradafibaan, orbofibaan.
Beetablokaatorid.
Ebastabiilse stenokardia beetablokaatorid on samuti klassifitseeritud oluliste ravimite hulka (vastunäidustused!).
Beeta-blokaatoritega kiirabi eesmärk on vähendada südamelöökide arvu 60-70-ni minutis. Enamiku patsientide puhul on suukaudsed ravimvormid efektiivsed, kuigi ebastabiilse seisundiga patsientidel on metoprolooli (kolm annust 5 mg) või esmolooli (500 mg/kg, millele järgneb säilitusannus 50–200 mg/kg/minutis) kasutamine vastuvõetav. hemodünaamilised parameetrid. Beetablokaatorite suukaudseid annuseid vererõhu kontrolli all tuleb järk-järgult suurendada.
Vastunäidustused küllastumisele beetablokaatoritega: PQ intervalli kestus> 0,24 sekundit; bradükardia koos südame löögisagedusega< 60 в минуту; уровень süstoolne rõhk alla 90 mm Hg; vasaku vatsakese või südame paispuudulikkus; bronhide obstruktsiooni olemasolu.
Kaltsiumikanali antagonistid.
Kaltsiumikanali antagoniste võib määrata ebastabiilse stenokardia korral patsientidele, kes püsivad pärast piisavate nitraatide ja beetablokaatorite annuste määramist, sümptomid või neile, keda ei saa nende kahe ravimirühma jaoks soovitada (vastunäidustuste tõttu). Beetablokaatorite puudumisel raviprogrammis ja nitraatide olemasolul eelistatakse diltiaseemi või verapamiili, kuna nifedipiin ja teised dihüdropüridiinid võivad esile kutsuda reflektoorset tahhükardiat või hüpotensiooni.
Esialgu määratakse kaltsiumikanali antagonistide minimaalsed annused, seejärel suurendatakse annust.
Kirurgia
Enam kui 90% patsientidest õnnestub ülaltoodud kohtumiste abil stenokardiavalu peatada. Isheemiliste episoodide püsimine piisava ravimteraapia taustal on varajase koronaarangiograafia ja revaskularisatsiooni näidustus. Nende protseduuride rakendamine ei too kaasa suremuse vähenemist ega müokardiinfarkti väljakujunemist võrreldes ainult ravimeid saavate patsientidega, kuid enamik neist vajab stenokardia sümptomite taastumise tõttu siiski täiendavat revaskulariseerimist.
koronaarangiograafia
Ebastabiilse stenokardia korral on 10–20% patsientidest koronaararterid normaalsed või ebaolulised stenoosid.< 50% диаметра), у 30—35% — поражение одного сосуда, у 25—30% — двух сосудов, у 20—25% — трех сосудов, у 5—10% — поражение ствола левой коронарной артерии.
Kui koronaarangiograafiat ei ole tehtud, on koormustesti tegemine kohustuslik. Koronaarangiograafia on näidustatud, kui stressitesti ajal ilmnevad pöörduvad akumulatsioonidefektid või lokaalse kontraktiilsuse kahjustus.
Koronaarangiograafia läbiviimine kõigil ebastabiilse stenokardiaga patsientidel on õigustatud, kuid ilmselgelt on see vajalik ainult kõrge riskiga patsientidel.
Ebastabiilse stenokardia korral koronaarangiograafia näidustused
Nende näidustuste olemasolul soovitatakse teha varajane koronaarangiograafia sõltumata meditsiinilise ravi efektiivsusest.
Ülejäänud patsiente saab ravida ainult ravimitega.
Müokardi revaskularisatsioon
Näidustused CABG operatsiooniks
1. Vasaku peamise CA valendiku ahenemine üle 50% või oluline (> 70%) kahjustus kolmele vähenenud vasaku vatsakese funktsiooniga CA-le (väljaviskefraktsioon alla 0,50);
2. Kahe koronaararteri kahjustus koos eesmise interventrikulaarse arteri proksimaalsete osade vahesumma (>90%) stenoosiga ja vasaku vatsakese funktsiooni vähenemisega.
- uimastiravi ebapiisav stabiliseerimine;
- stenokardia / isheemia kordumine puhkeolekus või madala aktiivsusega;
-isheemia, millega kaasnevad kongestiivse südamepuudulikkuse sümptomid, galopi rütmi ilmnemine või suurenenud mitraalregurgitatsioon.
Aordisisese ballooni vastupulsatsioon (IABP)
Ebastabiilse stenokardia korral, mis ei allu meditsiinilisele ravile, võib kasutada aordisisest ballooni vastupulsatsiooni. See vähendab müokardi hapnikuvajadust ja suurendab pärgarterite perfusioonirõhku ning peatab seetõttu mõnikord koheselt stenokardia ja kõrvaldab isheemilised muutused EKG-s. Kuid aordisisest ballooni vastupulsatsiooni tuleks nendel patsientidel kasutada ainult üleminekuetapina revaskularisatsiooni suunas.
Prognoos
Ebastabiilse stenokardia võimalikud tagajärjed on:
1) stenokardiahoogude kadumine;
2) üleminek stabiilsele stenokardiale, sageli kõrgemale funktsionaalsele klassile, kuigi mitte tingimata;
3) müokardiinfarkt;
4) südame rütmi ja juhtivuse häired;
5) äge vasaku vatsakese puudulikkus (kopsuturse, südameastma);
6) koronaarne äkksurm.
Ebastabiilse stenokardia prognoos ja.
1. Koronaararterite aterosklerootiliste kahjustuste puudumisel (vasospastiline vorm) kulgeb haigus soodsalt – patsientide seisund stabiliseerub kiiresti medikamentoosse raviga, müokardiinfarkti esinemissagedus ja juhud. äkksurm lähi- ja kaugematel perioodidel on minimaalne.
2. Prognoos on halvem koronaararterite laialt levinud kriitilise kahjustuse korral (kahe-kolme veresoone ahenemine korraga) - müokardiinfarkti esinemissagedus nii lähi- kui ka pikemas perspektiivis on suurem, medikamentoosne ravi vähem. tõhus.
3. Vasaku vatsakese düsfunktsiooni - väljutusfraktsiooni olulise vähenemise ja vasaku vatsakese lõppdiastoolse rõhu suurenemise - esinemisel hinnatakse ka prognoos halvaks. Nendel juhtudel tuvastatakse reeglina eelmise müokardiinfarktiga seotud armid müokardis.
4. Kui vasaku koronaararteri põhitüvi on kahjustatud, isoleeritud või kombinatsioonis teiste kahjustustega, on ebastabiilse stenokardia prognoos kõige ebasoodsam ja uimastiravi kõige vähem paljutõotav.
Hospitaliseerimine
Kõik patsiendid on haiglaravil
Ärahoidmine
Südame isheemiatõve riskitegurite mõju nõrgenemine on stenokardia sekundaarse ennetamise vajalik tingimus.
Stenokardia sekundaarne ennetamine hõlmab aktiivset sekkumist ateroskleroosi ja südame isheemiatõve ning kompleksne ravi mille eesmärk on parandada müokardi hapnikuga varustatust, vähendada südame koormust ja suurendada müokardi tolerantsust hüpoksia suhtes. Patsiendid peavad järgima tervislik eluviis elu, vältige stressirohket keskkonda, lõpetage suitsetamine, sööge dieeti, mis piirab loomseid rasvu ja kolesteroolirikkaid toite. Soovitatav on regulaarne füüsiline treening, mille intensiivsus ja kestus on individuaalselt valitud. Kui madala tihedusega lipoproteiinide kolesterooli tase ületab 3,4 mM / l, on soovitatav võtta lipiidide taset alandavaid ravimeid. Arteriaalne hüpertensioon korrigeeritakse sobiva antihüpertensiivse raviga, mille vererõhk ei ole kõrgem kui 130/85 mm Hg. Art. Kehakaal on vajalik normaliseerida ja kehamassiindeks ei tohiks ületada 24,9 kg/m2. Suhkurtõve korral peaks glükosüülitud hemoglobiin olema alla 7%.
Teave
Teave
1. B. Griffin, E. Topol "Kardioloogia" Moskva, 2008. a
2. V.N. Kovalenko "Kardioloogia juhend", Kiiev, 2008
Tähelepanu!
- Ise ravides võite oma tervisele korvamatut kahju tekitada.
- MedElementi veebisaidile ja mobiilirakendustesse "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Haigused: terapeudi juhend" postitatud teave ei saa ega tohiks asendada arstiga konsulteerimist. Võtke kindlasti ühendust meditsiiniasutustega, kui teil on mõni haigus või sümptomid, mis teid häirivad.
- Valik ravimid ja nende annust tuleks arutada spetsialistiga. Ainult arst võib välja kirjutada õige ravim ja selle annus, võttes arvesse haigust ja patsiendi keha seisundit.
- MedElementi veebisait ja mobiilirakendused "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Haigused: terapeudi käsiraamat" on eranditult teabe- ja teatmeallikad. Sellel saidil avaldatud teavet ei tohiks kasutada arsti ettekirjutuste meelevaldseks muutmiseks.
- MedElementi toimetajad ei vastuta selle saidi kasutamisest tuleneva tervise- ega materiaalse kahju eest.
Vastavalt oma kliinilistele ilmingutele ja prognostilisele väärtusele on ebastabiilne stenokardia vahepealne faas müokardiinfarkti ja müokardiinfarkti vahel. Selle ohtliku südame isheemiatõve ägenemise staadiumiga kaasneb suurem südamelihase isheemia, mis selle seisundi progresseerumisel võib põhjustada müokardi piirkonna surma ja surma.
Kardioloogias ühendab mõiste "ebastabiilne stenokardia" selliseid kliinilisi seisundeid, millega kaasneb koronaarvereringe ja kardialgia (südamevalu) rikkumine:
- esmakordselt ilmnes stenokardia;
- stenokardia progresseeruvad rünnakud, millega kaasneb hoogude sagenemine ning nende tugevuse ja kestuse suurenemine;
- esmakordselt ilmnes puhke stenokardia.
Ebastabiilse stenokardia avastamine peaks alati olema patsiendi hospitaliseerimise põhjuseks, kuna selle patoloogia edasine kulg on ettearvamatu ja võib kujutada tõsist ohtu patsiendi tervisele ja elule. Seetõttu peaksid kõik patsiendid, keda kardioloog jälgib, olema teadlikud selle ohtliku südame isheemiatõve staadiumi tunnustest ja sümptomitest.

Stenokardia ebastabiilne kulg areneb koronaararteri kiulise naastu purunemise ja selles trombi moodustumise taustal, mis häirib müokardi normaalset verevarustust ja põhjustab selle hüpoksiat. Rasvade kogunemine selles, põletikulised protsessid, kollageeni puudumine ja mitmesugused hemodünaamilised häired võivad põhjustada kiulise naastu terviklikkuse kahjustamist. Samuti võivad ebastabiilse stenokardia arengut provotseerida:
- trombotsüütide kokkukleepumise võime suurenemine;
- naastu hemorraagia põhjustatud rebend võrgustik väike veresooned;
- südame veresoonte lokaalne ahenemine, mis on põhjustatud vasoaktiivsete ainete (serotoniini või tromboksaan A2) vabanemisest;
- endoteeli antitrombootiliste omaduste vähenemine.
Sümptomid
Ebastabiilne stenokardia ilmneb tüüpiliste müokardiisheemia tunnustena, mille suurenemine viitab stenokardia progresseerumisele.
- Patsiendil on kardialgia rünnakud kuu aega ja varem neid ei täheldatud.
- Patsient märgib, et 1-2 kuu jooksul on stenokardia arv suurenenud ning need on muutunud pikemaks ja intensiivsemaks.
- Müokardi isheemiast põhjustatud kardialgia rünnakud hakkasid ilmnema puhkeolekus või öösel une ajal.
- Kardialgia rünnakud hakkasid halvemini kõrvaldama orgaaniliste nitraatide rühma kuuluvate ravimite võtmisega (nitroglütseriin, Isoket, Nitrolingval jne).
Nagu tavalise stenokardia korral, on müokardi isheemia peamine kliiniline ilming valu rindkere piirkonnas. Cardialgia muutub intensiivsemaks ja pikemaks (rohkem kui 10 minutit). Patsiendid märgivad valu kiirituse laienemist ja selle kasvavat iseloomu. Mõnel juhul võib kardialgia pikeneda (kuni 2 tundi) ja muutuda laineliseks (st stenokardiahoo ajal esineb valu lühikeste nõrgenemis- ja tugevnemisperioodidega).
Üks ebastabiilse stenokardia eristavaid tunnuseid on ravimite madal efektiivsus kardialgia kõrvaldamiseks. Näiteks pärast Nitroglycerin tableti võtmist kaob valu pikema aja möödudes või peab patsient selle peatamiseks annust suurendama.
Mõned patsiendid märgivad, et müokardi isheemiahood süvenesid pärast vaimse või füüsilise aktiivsuse äkilist märkimisväärset suurenemist. Tulevikus võib ebastabiilse stenokardia rünnaku provotseerida vähem oluline füüsiline ja psühho-emotsionaalne stress või erinevate kaasuvate haiguste (gripp, tonsilliit, SARS jne) ägenemine.
Diagnostika
 Stenokardia diferentsiaaldiagnostikaks teiste haigustega, mis tekivad valu rinnus, tehakse EKG koos koormustestidega.
Stenokardia diferentsiaaldiagnostikaks teiste haigustega, mis tekivad valu rinnus, tehakse EKG koos koormustestidega. - patsiendi kaebuste analüüs, haiguslugu, perekonna ajalugu;
- arstlik läbivaatus (südame helide kuulamine, südamepiirkonna tunnetamine ja löökpillid);
- kliiniline vereanalüüs: ette nähtud põletikulise protsessi tuvastamiseks;
- uriini kliiniline analüüs: ette nähtud kaasuvate patoloogiate välistamiseks;
- vereanalüüsid spetsiifiliste vereensüümide määramiseks ja biokeemiline analüüs veri: on ette nähtud stenokardia eristamiseks müokardiinfarktiga ning laktodehüdrogenaasi, kreatiinfosfokinaasi ja nende isoensüümide aktiivsuse suurenemise tuvastamiseks;
- EKG: on ette nähtud müokardi isheemia nähtude süvenemise tuvastamiseks;
- ja farmakoloogilised testid: see on ette nähtud stenokardia ja teiste südamepatoloogiate eristamiseks;
- Holter või igapäevane EKG: on ette nähtud müokardi isheemia arengu tingimuste, selle kestuse, arütmiate esinemise tuvastamiseks;
- Kaja-EKG: kasutatakse löögi südame suuruse ja struktuuri hindamiseks, südameklappide seisundi, südamesisese verevoolu ja müokardi kontraktiilsuse häirete uurimiseks;
- : selline uuring viiakse läbi 7-10. päeval pärast ebastabiilse stenokardia ägenemist ja see võimaldab teil füüsilise koormuse ajal tuvastada müokardi hüpoksia piirkondi;
- müokardi stsintigraafia: kasutatakse südameõõnsuste ja -seinte visualiseerimiseks;
- koronaarangiograafia: kasutatakse koronaarverevoolu seisundi uurimiseks ja vajaduse korral kirurgiline ravi ebastabiilne stenokardia.
Ravi
Ebastabiilse stenokardiaga patsiendid tuleb erakorraliselt hospitaliseerida. Neile määratakse range voodirežiim (kuni koronaarse verevoolu stabiilsuse perioodini) ja ravimteraapia  .
.
Narkootikumide ravi hõlmab:
- ravimid valu leevendamiseks: Nitroglütseriin, neuroleptanalgeesia;
- ravimid müokardi hapnikuvajaduse vähendamiseks: beetablokaatorid, kaltsiumi antagonistid;
- ravimid verevoolu parandamiseks: otsesed antikoagulandid ja trombotsüütide vastased ained.
70–80% juhtudest võimaldab ravimteraapia saavutada koronaarse verevoolu seisundi suhtelist stabiliseerumist. Mõju puudumisel määratakse patsiendile koronaarangiograafia, et otsustada edasise kirurgilise ravi otstarbekuse üle.
Ebastabiilse stenokardia kirurgiliseks raviks võib kasutada järgmisi meetodeid:
- koronaarsoone angioplastika stentimisega: ahenenud veresoone luumenisse sisestatakse spetsiaalne metalltoru (stent), mis hoiab selle seinu ja tagab normaalseks verevooluks piisava veresoone valendiku;
- koronaararterite šunteerimine: tehakse peamise koronaararteri või kõigi koronaarsoonte kahjustuse korral, operatsiooni käigus luuakse täiendav veresoonte voodi, mis toimetab verd vähenenud verevarustuse piirkonda.
Ebastabiilse stenokardia võimalikud tüsistused
Piisava ravi puudumisel võivad ebastabiilset stenokardiat komplitseerida sellised rasked seisundid:
- bradüarütmia;
- südamepuudulikkus;
- äkksurm.
Ebastabiilse stenokardiaga patsiente peab kardioloog pidevalt jälgima ja järgima kõiki tema soovitusi. Selle südame isheemiatõve vormi korral suurendab arsti soovituste pidev järgimine ja kõigi stenokardiahoogude ärahoidmise meetmete rakendamine märkimisväärselt raskete tüsistuste tekke vältimise võimalusi.
Et mõista, mis on ebastabiilne stenokardia, mis seda põhjustab ja milleni see võib viia, on vaja lühidalt peatuda südame verevarustuse omadustel.
Südamelihase hea töö tagamiseks vajab see piisavas koguses glükoosi ja hapnikku. Neid aineid tarnitakse arteriaalne veri piki koronaar- (koronaar-) artereid, mis pärinevad aordist. Eristatakse paremat ja vasakut arterit, viimane jaguneb eesmise laskuva ja tsirkumfleksi harudeks. Füüsilise või emotsionaalse stressi ajal südame löögisageduse kiirenemisel suureneb müokardi hapnikuvajadus, millega peaks kaasnema pärgarteri verevoolu piisav suurenemine.
Kui koronaararterid on spasmilised (kokkusurutud) või seestpoolt ummistunud trombi ja/või aterosklerootilise naastu tõttu, tekib lahknevus müokardi verevarustuse ja selle hapnikuvajaduse vahel. Tekib müokardi isheemia - südamelihase patoloogiliste protsesside ahel, mida iseloomustab lihasrakkude hüpoksia (hapnikupuudus), millele järgneb nende nekroos (surm) ja armi moodustumine selles kohas. Isheemia avaldub kliiniliselt stenokardia sümptomitena ja nekroos - müokardiinfarktiga.
Stenokardia on südame isheemiatõvega tekkiv kliiniline sümptomite kompleks, mida iseloomustab müokardi isheemia tekkimine füüsilise pingutuse või puhkeoleku ajal ja mis väljendub pressimise, põletava valuna südame piirkonnas, mis kaob nitroglütseriini võtmisel.
Stenokardia liigitatakse stabiilne ja ebastabiilne. Stenokardia stabiilsuse määrab rünnakute käik (kestvus, intensiivsus, valu sagedus), samuti nitroglütseriini efektiivsus valu leevendamisel. Selline jaotus on prognostiliselt oluline, kuna ebastabiilse stenokardia vormi korral on müokardiinfarkti ja selle tüsistuste tõenäosus mitu korda suurem. Sellest sõltub ka patsiendi juhtimise taktika, sest ebastabiilse stenokardiaga patsienti haiglasse paigutavad arstid on juba valmis selleks, et infarkti tekkerisk on suur. vastavalt intensiivne teraapia on suunatud pärgarterite edasise täieliku ummistumise ärahoidmisele, samas kui stabiilse vormi korral piisab ambulatoorsest jälgimisest ja ettenähtud ravimite õigeaegsest manustamisest.
Stabiilne stenokardia jaguneb nelja funktsionaalsesse klassi, mis määratakse sõltuvalt füüsilisest aktiivsusest, mida patsient suudab taluda ilma valuta südames.
Ebastabiilne stenokardia on omamoodi koronaarhaiguse "ägenemine", kui teatud põhjuste mõjul suureneb südamevaluhoogude sagedus, kestus ja intensiivsus madalama koormustaluvusega kui varem. Ebastabiilne vorm hõlmab järgmisi stenokardia tüüpe:
Esmakordne stenokardia
- Prinzmetali stenokardia,
-infarktijärgne stenokardia,
- progresseeruv stenokardia.
Ebastabiilne stenokardia võib viia kas müokardiinfarkti tekkeni või minna stabiilse stenokardia kategooriasse, võib-olla kõrgema funktsionaalse klassiga kui patsiendil varem, st koormustaluvuse vähenemisega. Sageli kasutavad arstid patsiendiga vesteldes väljendit "infarktieelne seisund", mis iseloomustab ebastabiilse stenokardia diagnoosi, mis ei ole täiesti õigustatud, kuna mitte kõigil juhtudel ei ole müokardiinfarkti areng lõplik.
Ebastabiilse stenokardia põhjused
Stenokardia peamine põhjus on aterosklerootiliste naastude ladestumine koronaararterite luumenisse, mille tulemusena väheneb vere hulk, mis toob hapnikku südamelihasesse. Kliiniliselt hakkab see protsess avalduma siis, kui arteri valendik kitseneb rohkem kui 50%. Ateroskleroosi riskifaktoriteks on ülekaalulisus, lipiidide (rasvade) ja kolesterooli metabolismi häired, arteriaalne hüpertensioon, suhkurtõbi, nikotiinisõltuvus, vanus üle 45 aasta.
Aterosklerootilise naastu edasisel kasvul see destabiliseerub, st naastu kapsel rebeneb, selle pinnale sadestuvad vereliistakud ja moodustub tromb, mis veelgi blokeerib veresoone valendikku. Naastu destabiliseerumise tagajärjel, mida süvendab kahjustatud veresoone spasm, väheneb verevool müokardisse, mis kliiniliselt väljendub valuhoogude suurenemises südames ja võib põhjustada müokardiinfarkti. See on koronaarhaiguse progresseerumise ja ebastabiilse stenokardia esinemise põhjus.
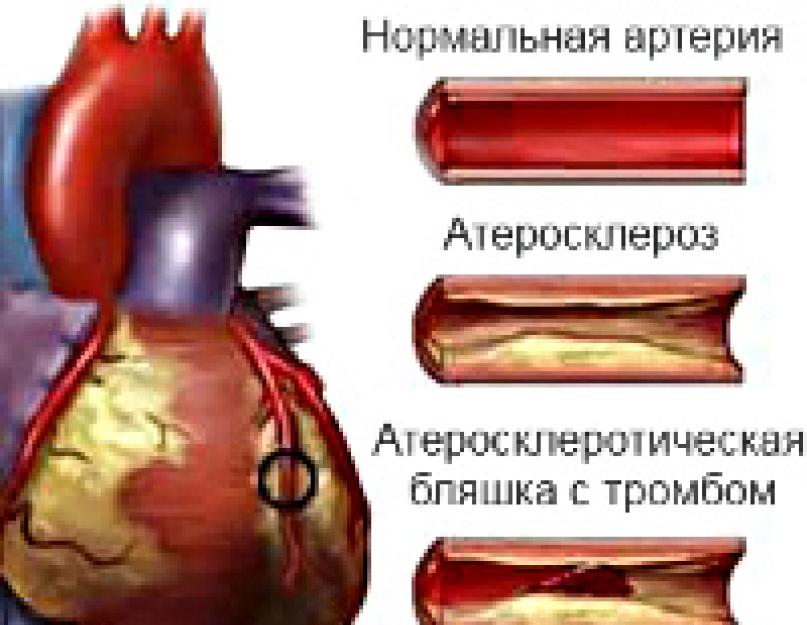
Joonisel on näha, et trombi moodustumine naastu pinnal viib pärgarteri täieliku ummistumiseni (ummistumiseni).
Ebastabiilse stenokardia teket provotseerivad tegurid võivad olla liigne füüsiline pingutus, tõsine emotsionaalne ülekoormus, käigu halvenemine arteriaalne hüpertensioon, alkoholi kuritarvitamine, südame dekompensatsioon (krooniline südamepuudulikkus, hüpertroofiline kardiomüopaatia, südamerikked) ja mõned mitte-südamehaigused (türotoksikoos, aneemia, suhkurtõbi).
Ebastabiilse stenokardia sümptomid
Ebastabiilse stenokardia väljakujunemisel kaebab patsient valu südame piirkonnas - suruv, põletav, ahendav valu rinnaku taga või vasakus rindkere pooles, mis võib kiirguda vasakusse kätte, abaluu, lõualuu, vasak pool kaela. Mõnikord võib valu olla lokaalsem, ilma kiirituseta, näiteks ainult abaluude vahel või omandada vöövalu iseloomu. Mõnel juhul võib ebastabiilse stenokardia tagajärjel tekkida müokardiinfarkti abdominaalne vorm, mis väljendub valuna ainult kõhupiirkonnas. Valuhoogude ajal võib patsienti häirida surmahirm, õhupuudustunne, pearinglus, higistamine.
Ebastabiilse stenokardia peamised kriteeriumid on järgmised sümptomid:
Valu esineb sagedamini
- rünnakud muutuvad tugevamaks,
- krambid kestavad kauem, suurusjärgus 10-15 minutit või kauem,
Krambid võivad tekkida nii varasemast väiksema füüsilise koormuse sooritamisel kui ka puhkeolekus,
- nitroglütseriini võtmine keele alla jääb ebaefektiivseks või toob lühiajalist leevendust, nitroglütseriini võtmise vajadus suureneb.
Äsja tekkinud ja progresseeruva stenokardia tekkega häirivad need kaebused patsienti viimase kuu jooksul ja infarktijärgse stenokardia korral kahe päeva kuni kaheksa nädala jooksul pärast infarkti.
Prinzmetal stenokardia(variant, vasospastiline stenokardia) viitab ebastabiilsele stenokardiale, mis tuleneb asjaolust, et selle esinemine on prognostiliselt ebasoodne ja on tulvil suure fokaalse müokardiinfarkti suure riskiga esimese kahe kuni kolme kuu jooksul alates esimese rünnaku algusest. Seda iseloomustab südamevalu kaebuste esinemine puhkeolekus noortel meestel sagedamini, sagedamini varajastel hommikutundidel (see on tõenäoliselt tingitud muutusest autonoomse närvisüsteemi mõjus südamele kl. öösel, eriti koos vagusnärvi mõju suurenemisega). Valuhoogude vahel saavad patsiendid teha märkimisväärset füüsilist tegevust. Südamelihase verevarustuse halvenemine seda tüüpi ebastabiilse stenokardia korral on seotud koronaarsete veresoonte spasmiga ja patsiendil ei pruugi olla koronaararterite ateroskleroosi.
Ebastabiilse stenokardia diagnoosimine
Lisaks patsiendi küsitlemisele ja läbivaatusele, mille käigus hinnatakse kaebusi, üldseisundit, hemodünaamilist stabiilsust (rütm, pulsi sagedus ja tugevus, vererõhk – madal või kõrge), on kohustuslik tavapärane EKG registreerimine. EKG - ebastabiilse stenokardia kriteeriumid on ST segmendi depressioon (langus) või tõus (tõus), kõrged koronaarsed T-lained, negatiivsed T-lained, samuti nende märkide kombinatsioon erinevates juhtmetes. Need isheemia tunnused võivad ilmneda ainult treeningu ajal või puhkeolekus või võivad need üldse puududa.

Müokardi isheemia tunnusteks EKG-l on ST-segmendi depressioon (vasakul) ja negatiivsed T-lained rindkere juhtmetes (paremal).
Patsiendi erakorralise hospitaliseerimise otsuse tegemiseks piisab ühe EKG läbiviimisest haigla vastuvõtuosakonna tasemel.
Kardioloogilises haiglas täiendavad uuringut järgmised diagnostilised meetodid:
- täielik vereanalüüs - leukotsüütide arvu suurenemine (leukotsütoos) on võimalik.
- biokeemiline vereanalüüs - kolesteroolitaseme tõus ja muutused selle fraktsioonide koostises, muutused LDH, AST, kreatiinfosfokinaasi (CPK), troponiin T (südamelihase kahjustuse marker) aktiivsuses. Müokardiinfarkti korral on troponiini tase kõrgenenud.
- 24-tunnine Holteri EKG monitooring tuvastab müokardi isheemia episoodid, sh valutuid, tuvastab valuhoogude ja kehalise aktiivsuse seose tänu patsiendi poolt uuringupäeval peetud päevikule.
- ehhokardiograafia (südame ultraheli) - paljastab hüpo- ja akineesia tsoonid (müokardi piirkondade kontraktiilsuse vähenemine või puudumine), võib esineda vasaku vatsakese süstoolse funktsiooni häireid, insuldi mahu ja väljutusfraktsiooni vähenemist.
- radionukliiddiagnostika meetodid (müokardi perfusioonistsintigraafia) on informatiivsed laboratoorsete ja kliiniliste EKG andmete mittevastavuse korral kriteeriumidega, see võimaldab eristada nekroosi tsoone müokardi isheemiast (südameinfarkt stenokardiast).
- koronaarangiograafiat (CAG) tehakse selleks, et näha ja hinnata koronaarsete veresoonte avatust "seestpoolt", samuti otsustada, kas koronaararterite stentimine on asjakohane.
Hoolimata asjaolust, et mõnikord juhtub, et patsiendil tekivad ülaltoodud sümptomid ja EKG-l ei ilmne isheemia või müokardi nekroosi tunnuseid, tuleb patsient siiski hospitaliseerida kardioloogiahaiglasse (kui arst tõlgendab valu stenokardiana, südame, mitte valuna näiteks roietevahelise neuralgia, gastriidi, pankreatiidi ajal). Haiglaravi vajadust seletatakse asjaoluga, et mõnikord võivad EKG-l müokardi kahjustuse nähud mõneks ajaks, kuni kaks päeva edasi lükata, isegi kui patsiendil on juba müokardiinfarkt tekkimas.
Seetõttu tuleb ebastabiilse stenokardia sümptomitega patsiendi haiglaravi otsustamisel ja intensiivse ravi määramisel tugineda mitte ainult kliiniliste ja EKG kriteeriumide kombinatsioonile, vaid ka igaühele neist eraldi.
Ebastabiilse stenokardia ravi
Patsient peab meeles pidama, et kui tal on esimest korda elus valu südamepiirkonnas või valu süveneb ja intensiivistub olemasoleva stenokardia korral, peaks ta konsulteerima arstiga, sest ainult arst saab läbi viia täieliku läbivaatuse. otsustada haiglaravi vajaduse üle.
Äkilise intensiivse valu südames, mida nitroglütseriini võtmisega ei saa peatada, peab patsient viivitamatult kutsuma kiirabi.
 Ebastabiilse stenokardia ravi toimub tingimata kardioloogilises või terapeutilises haiglas ja patsiendi üldise raske seisundi korral intensiivravi osakonnas.
Ebastabiilse stenokardia ravi toimub tingimata kardioloogilises või terapeutilises haiglas ja patsiendi üldise raske seisundi korral intensiivravi osakonnas.
peal haiglaeelne etappüksi või kiirabiarsti juhiste järgi arstiabi, peab patsient võtma 1-2 tabletti nitroglütseriini või 1-2 annust nitrosprei keele alla, seejärel lahustama suuõõnes 300 mg aspiriini (kolm tabletti), et vältida edasist verehüübimist ja trombide teket. koronaarsooned.
Üldised meetmed ebastabiilse stenokardia raviks:
Režiim on määratud piiratud füüsilise aktiivsusega voodile või poolvoodile,
- toitumine peaks olema säästlik, söömine sageli ja väikeste portsjonitena (5-6 korda päevas).
Meditsiiniline teraapia vähendatakse järgmiste ravimirühmade määramiseni:
Nitraadid intravenoosselt aeglaselt - nitroglütseriini või isosorbiiddinitraati tilgutatakse pidevalt esimese kahe päeva jooksul, seejärel tühistatakse järk-järgult,
- hepariini intravenoosne boolus annuses 5000 RÜ, seejärel subkutaanselt 5000 RÜ neli korda päevas vere hüübimissüsteemi näitajate kontrolli all (APTT iga kahe kuni kolme päeva järel);
- aspiriin tavalises annuses (100-200 mg päevas). Mao limaskestale avalduva toime välistamiseks kasutatakse enterokatte või kapsliga preparaate - aspiriin Cardio, Cardiomagnyl, thromboAss, aspicor jne.
- beetablokaatorid - karvedilool, propranolool jne. Vastunäidustatud, kui bronhiaalastma, krooniline obstruktiivne kopsuhaigus, samuti Prinzmetali stenokardia angiograafiliselt tervete koronaarsoontega (ilma ateroskleroosi poolt põhjustatud kahjustusteta). Seda tüüpi stenokardiaga on ette nähtud kaltsiumikanali antagonistid - verapamiil, nifedipiin, korinfar, kordafeen. Kolm viimast ravimit "puhta" vasospastilise stenokardia korral võivad valuhooge paremini leevendada kui nitroglütseriinil. Koronaararterite ateroskleroosi korral ei ole nifedipiin näidustatud, kuna see põhjustab südame löögisageduse tõusu.
- AKE inhibiitorid- perindopriil, kaptopriil, prestaarium, nolipreel,
- diureetikumid on ette nähtud südame paispuudulikkuse sümptomite, südame astma ja kopsuturse korral - furosemiid või lasix intravenoosselt, esialgsete stagnatsiooninähtudega - indapamiid iga päev,
- valusündroomi säilitamisel võib määrata neuroleptanalgeesia, mida kasutatakse müokardiinfarkti ravis - neuroleptikumide (droperidool) ja narkootiliste analgeetikumide (promedool või fentanüül) kasutamine.
Tüsistuste tekkega (müokardiinfarkt, kopsuturse, südame rütmihäired, trombemboolilised tüsistused) viiakse kardioreanimatsiooni osakonnas läbi sündroomravi.
Diagnostilisel eesmärgil määratud koronaarangiograafiat saab laiendada terapeutilisele operatsioonile koos erakorralise balloonangioplastika või koronaararterite stentimisega. Samuti alates kirurgilised meetodid ravi võib olla näidustatud aorto-koronaarse šunteerimisega. Operatsioonide näidustused ja vastunäidustused määratakse igal üksikjuhul rangelt individuaalselt.
Ebastabiilse stenokardia elustiil
Patsientide puhul, kellel on olnud ebastabiilne stenokardia, pärast haiglast või sanatooriumist väljakirjutamist (kuhu arst saab patsiendi otse haiglast suunata), tuleks elustiili järgida haiglas ettenähtud üldisi soovitusi - piiravat režiimi. ja säästlik toitumine koos ettenähtud ravimite regulaarse tarbimisega. Režiimi piiramise mõiste hõlmab olulise füüsilise ja psühho-emotsionaalse stressi välistamist, töö- ja puhkerežiimist kinnipidamist (kui töövõime säilib ja puuet ei esine), oma päevaretke korraldamist, arvestades piisavat. aega magamiseks ja puhkamiseks ning kauaks värskes õhus viibimiseks.
Toidust on välja jäetud soolased, vürtsikad, rasvased, praetud, suitsutatud toidud, alkohol, rasvased kala- ja lihasordid, piiratud on loomsed rasvad, köögiviljade, puuviljade, mahlade, tarretise, kompottide, hapupiima, teraviljatoodete tarbimine. julgustada. Saate valmistada toitu aurus, keedetud, küpsetatud kujul. Dieet peaks vastama õige toitumise põhimõtetele ja olema suunatud ülekaalulisuse vastu võitlemisele.
Korduvate tugevate südamevaluhoogude ning südameinfarkti ja muude tüsistuste tekke vältimiseks on vajalik pidev eluaegne arsti poolt määratud ravimite tarbimine, vajadusel korrigeerides raviskeeme.
Töövõime taastumine ebastabiilse stenokardia tüsistusteta kulgemise korral on võimalik juba 10-14 päeva möödumisel haiglaravist ja ravi algusest, sanatooriumis järelravi korral pikeneb ajutine töövõimetus 24 päeva võrra, keerulise kulgemise korral tekib küsimus. saab tõsta püsiva puude (puude) ekspertiisi polikliiniku arstlikus komisjonis (ITU) - meditsiiniline ja sotsiaalne ekspertiis).
Haiguse tüsistused
Ebastabiilse stenokardia tüsistuste hulka kuuluvad müokardiinfarkt, äge südamepuudulikkus, sealhulgas kopsuturse, arütmiad, ventrikulaarne fibrillatsioon ja südame äkksurm. Tüsistuste ennetamine on varajane visiit arsti juurde tugevast südamevalust tingitud tervise halvenemise korral, samuti õigeaegne intensiivravi haiglas ja sellele järgnev regulaarne ettenähtud ravimite võtmine. Patsiendil on oluline meeles pidada, et kui arst peab haiglasse hospitaliseerimist vajalikuks, ei ole vaja sellest keelduda, kuna enesega ravimine on sellises olukorras vastuvõetamatu.
Ebastabiilse stenokardia ennustamine
Õigeaegse haiglaravi ja õigeaegse ravi prognoos on suhteliselt soodne. Suhteliselt sellepärast, et ükski arst ei saa garanteerida, et konkreetsel patsiendil haigus kulgeb sujuvalt ega lõppe surmaga. Hoolimata ravist tekib 20% patsientidest ulatuslik müokardiinfarkt esimese kahe kuni kolme kuu jooksul ja 11% patsientidest esimese aasta jooksul pärast ebastabiilset stenokardiat.
Tüsistuste tekkega muutub prognoos raskemaks ja selle määrab patoloogia olemus, näiteks kopsuturse tekke ja selle eduka ravi korral jääb patsient ellu ning kopsuemboolia või vatsakeste virvendusarütmia korral võib surm tekkida. tekivad välgukiirusel.
Terapeut Sazykina O.Yu.
Kliiniku ja prognoosi kohaselt on ebastabiilne stenokardia vahepealne seisund stabiilse stenokardia ja müokardiinfarkti alguse vahel. Just tema on IHD (südame isheemiatõve) kõige ohtlikum periood, kuna sel juhul on müokardi isheemia progresseeruv. Haiguse sümptomid on üsna spetsiifilised.
Kardioloogias ühendab "ebastabiilse stenokardia" mõiste haigusseisundid, mida iseloomustavad südame pärgarterite häired ja kardialgia (südamevalu) rünnakud:
- esmakordselt diagnoositud pingutusstenokardia;
- stenokardia progresseerumine;
- esmakordne stenokardia puhkeolekus.
Haiguse põhjused
Ebastabiilse stenokardia põhjuseks IHD-s on varem pärgarteri luumenis tekkinud kiulise naastu rebend. See viib trombi moodustumiseni, mis takistab südame müokardi täielikku verevarustust. Tulemuseks on südamelihase hüpoksia. Naastu terviklikkuse kahjustused võivad olla põhjustatud:
- liigne keharasv otse naastu enda sees;
- põletik;
- kollageeni puudumine;
- hemodünaamilised kõrvalekalded.
Ebastabiilset stenokardiat võivad põhjustada:

Ebastabiilset stenokardiat võivad esile kutsuda järgmised kehahaigused ja seisundid:
- diabeet;
- geneetiline eelsoodumus, kui sugulastel on diagnoositud koronaartõbi;
- stabiilne vererõhu tõus;
- muutused vere kvaliteedis ja selle paksenemine;
- ülekaalu olemasolu;
- kõrge/madal vere kolesteroolitase;
- istuv eluviis;
- meessoo tunnuste olemasolu naistel;
- nikotiinisõltuvus;
- vanas eas.
Nõuanne! Selle südamepatoloogia ravi toimub alati püsivalt.
Ebastabiilse stenokardia vormid
Arstid viivad läbi selle südamepatoloogia sisemise gradatsiooni:
- Stenokardia, mis tekkis esmakordselt. Seda iseloomustavad perioodiliselt ilmnevad retrosternaalsed surumisvalud. Nad võivad anda vasakule käele, kaelapiirkonnale ja alalõualuu. Mõnikord epigastimaalses piirkonnas.
- Progresseeruv stenokardia. Seda patoloogilist seisundit iseloomustab rünnaku kestuse pikenemine õigeaegselt, samuti selle valu suurenemine. Cardialgia moodustub mitte ainult suurenenud füüsilise koormuse, vaid ka väiksemate koormuste korral. Vahel ka puhkusel. Kaasneb õhupuudus ja õhupuudus.
- Infarktijärgne ja operatsioonijärgne stenokardia.

Kasutada võib ka Braunwaldi klassifikatsiooni. Sellisel juhul määratakse ebastabiilsele stenokardiale klass. Ja mida kõrgem see on, seda tõenäolisem on tüsistuste teke:
- 1. aste - esmakordselt diagnoositud stenokardia või olemasoleva südamepatoloogia suurenemine;
- 2. aste - stenokardia puhkeolekus, mis ilmnes viimasel kuul;
- 3. aste - stenokardia puhkeolekus, mis ilmnes viimase kahe päeva jooksul.
Ebastabiilse stenokardia sümptomid
Tüüpiline ebastabiilne stenokardia avaldub koronaararterite haigusele iseloomulike sümptomitega. Ja sümptomite suurenemine näitab haiguse progresseerumist. Peamised sümptomid:

Nõuanne! Inimest pikka aega häirivad IHD sümptomid võivad põhjustada südameinfarkti.
Ebastabiilse stenokardia kulgemise tunnused
Ilmub ebastabiilne stenokardia kliiniline sümptom IHD - valu südame piirkonnas. Cardialgia alguse kestus ja intensiivsus suureneb iga kord.
Peaaegu alati laieneb valu jaotusala ja kardialgia ise hakkab omandama lainetaolist iseloomu: perioodiliselt vaibudes ja uuesti intensiivistudes. Ebastabiilne stenokardia erineb stabiilsest stenokardiast selle poolest, et rünnaku peatamiseks on vaja võtta suuremas annuses ettenähtud ravimeid.
Üsna sageli tekib ebastabiilne stenokardia suurenenud füüsilise või vaimse stressi tagajärjel. Südamepatoloogia edenedes võivad IHD-hood tekkida ka minimaalse psühho-emotsionaalse ja füüsilise stressi taustal. IHD cardialgia ei ole välistatud erinevate haiguste, näiteks gripi, SARSi jne korral. 
Patoloogia diagnoosimine
Stenokardia diagnoosimine, lähtudes ebastabiilsest tüübist, viiakse läbi kahes suunas:
- suuline küsitlus ja arstlik läbivaatus;
- laboratoorsed ja instrumentaalsed uuringud.
Kõigepealt viiakse läbi suuline küsitlus, mille käigus saab arst järgmise teabe:

Kindlasti viiakse läbi rindkere arstlik läbivaatus, sealhulgas:
- kuulamine;
- koputamine;
- südamepiirkonna palpatsioon (see protseduur aitab mõnel juhul tuvastada elundi vasaku vatsakese suuruse suurenemist).
Laboratoorsed ja instrumentaalsed uuringud
Lisaks suulisele küsitlusele ja uuringule määrab arst järgmised testid:
- Üldine vereanalüüs. Analüüs annab aimu kehas toimuvast põletikust. Sel juhul registreeritakse leukotsüütide arvu suurenemine ja ESR-i suurenemine.
- Uriini uuring. Kaashaiguste tuvastamiseks.
- Vere biokeemia. Siin on põhirõhk kolesteroolitasemel, fraktsioonidel, veresuhkrul. See võimaldab hinnata veresoonte ateroskleroosi tekke riski.
- Vereensüümide uuringu läbiviimine.
Samuti on vaja läbi viia teatud instrumentaalne uurimine. See:
- EKG protseduur. Võimaldab jälgida südame tööd. Ebastabiilse stenokardiaga registreeritakse muutused ST-segmendis ja T-laines.
- Ehhokardiograafia (EchoEKG). Südame ultraheliuuring. Võimaldab jälgida kõiki võimalikke muudatusi selle töös, samuti määrata müokardi isheemia olemasolu. Aga mõnikord isegi täismäär Südame ultraheliuuring ei välista ebastabiilse stenokardia esinemist.
- 24-tunnine Holteri uuring. Siin tehakse elektrokardiogrammi eemaldamine päeva jooksul. Südame tööd salvestab spetsiaalne seade (Holteri monitor). Selline uuring võimaldab tuvastada olemasolevat isheemiat, selle esinemise põhjuseid, kõrvalekaldeid südamerütmis jne.
- Stressi ehhokardiograafia. Tehnika põhineb füüsilise aktiivsuse ja samaaegse EchoEKG kombinatsioonil. Südameindikaatorid võetakse kolmes asendis: puhkeasendis, koormuse tipus, puhkuse ajal. Uuring paljastab müokardi kahjustatud piirkonnad.
- Müokardi stsintigraafia. Radioaktiivsed preparaadid viiakse inimkehasse, mis võimaldab saada pildi südame seintest ja õõnsustest.
- koronaarangiograafia. Koronaarvoodi seisundi röntgenuuring. Protseduuri võib ette kirjutada, kui arutatakse kirurgilist ravi. See võimaldab tuvastada olemasolevaid verehüübeid ja vasokonstriktsiooni piirkondi.
Ebastabiilse stenokardia ravi
Patsiente, kellel on diagnoositud ebastabiilne stenokardia, tuleb ravida haiglas. Sel juhul on ette nähtud erakorraline haiglaravi.
Mitteravimite ravi
Patsiendile määratakse liikumisvabaduse terav piirang - kõige rangem voodirežiim. Selle järgimine on vajalik kuni stabiilse vereringe taastamiseni südame pärgarterites. 
Narkootikumide ravi
Ebastabiilse stenokardia ravi on suunatud peamiselt kardialgiahoogude kõrvaldamisele, samuti sellise tõsise seisundi nagu müokardiinfarkt arengu ennetamisele. Ebastabiilse stenokardia ravimteraapiat esindavad järgmised ravimikategooriad:
- Valu rinnus leevendamiseks. Siin on sissepääsuks ette nähtud nitraatide rühma ravimid. Nad saavad suurepäraselt hakkama südamevaluga, kuid ei mõjuta südame löögisagedust ega vererõhku.
- Ravimid, mis võivad vähendada müokardi hapnikuvajadust. Need on beetablokaatorid - vahendid aitavad kaasa veresoonte valendiku laienemisele, aeglustavad südame löögisagedust ja kõrvaldavad valu südame piirkonnas. Kõige sagedamini kasutatavad kaltsiumi antagonistid.
- Verd vedeldavad ravimid. Siin võib välja kirjutada trombotsüütide vastaseid aineid (ravimid, mis vähendavad trombotsüütide kleepumist) või otseseid antikoagulante (vere hüübimist pärssivad ravimid, mis takistavad trombide teket).
Nõuanne! Üsna sageli kasutatakse ravi käigus neuroleptanalgeesia tehnikat. Sellisel juhul manustatakse patsiendile intravenoosselt valuvaigisteid. Samal ajal jääb inimene täielikult teadvusele, kuid kaotab ajutiselt võime kogeda mingeid emotsioone.
Umbes 80% juhtudest võimaldab patoloogia medikamentoosne ravi saada vajalikku terapeutilist toimet - stabiliseerida koronaararterite verevoolu seisundit. Positiivse dünaamika puudumisel määratakse patsiendile kirurgiline ravi. 
Kirurgia
Sel juhul ravitakse ebastabiilset stenokardiat järgmiste meetoditega:
- Kahjustatud pärgarteri angioplastika läbiviimine koos järgneva stentimisega. Meetodi olemus seisneb metalltoru - stendi - sisestamises kahjustatud veresoone ahenenud luumenisse. See on see, kes hoiab veresoonte seinu, taastades anuma läbilaskvuse nõutavale normile.
- Koronaararterite šunteerimise teostamine. Seda tehnikat kasutatakse kahel juhul: kui peamine koronaararter on kahjustatud või kui kahjustus on mõjutanud kõiki koronaarsooni. Siin luuakse kunstlikult uus veresoonte voodi. Ja veri toimetatakse selle kaudu juba müokardisse.
Tõenäolised tagajärjed ja tüsistused
Kui te ei alusta ravi õigeaegselt, võib see seisund põhjustada järgmisi tüsistusi:

Ebastabiilse stenokardia ennetamine
Ebastabiilse stenokardia ennetavad meetmed on järgmised:
- Täielik suitsetamisest ja alkoholi tarvitamisest loobumine.
- Kõrge psühho-emotsionaalse pinge välistamine.
- Säilitades oma kehakaalu normi piires.
- Igapäevane füüsiline aktiivsus.
- Vererõhu hoolikas jälgimine.
- Toitumine peab olema tasakaalus.
- On vaja kontrollida kolesterooli taset veres.
Ebastabiilne stenokardia on tõsine seisund, mis nõuab viivitamatut arstiabi. Ja ilmus iseloomulikud sümptomid- selge põhjus eriarsti poole pöördumiseks. Kuna ainult piisav ja õigeaegne ravi võib päästa inimese elu.