ऑनलाइन टेस्ट
- क्या आप स्तन कैंसर के प्रति संवेदनशील हैं? (प्रश्न: 8)
स्वतंत्र रूप से यह तय करने के लिए कि क्या बीआरसीए 1 और बीआरसीए 2 जीन में उत्परिवर्तन निर्धारित करने के लिए आनुवंशिक परीक्षण करना आपके लिए महत्वपूर्ण है, कृपया इस परीक्षण के प्रश्नों का उत्तर दें...
रक्तवर्णकता
हेमोक्रोमैटोसिस क्या है -
प्राथमिक हेमोक्रोमैटोसिस (पीएचसी) एक ऑटोसोमल रिसेसिव, एचएलए से जुड़ी बीमारी है जो एक आनुवंशिक दोष के कारण होती है जो एक चयापचय विकार की विशेषता होती है जिसमें जठरांत्र संबंधी मार्ग में लोहे का अवशोषण बढ़ जाता है।
हेमोक्रोमैटोसिस के क्या कारण/उत्तेजक होते हैं:
इस रोग का वर्णन पहली बार 1871 में एम. ट्रोइज़ियर द्वारा मधुमेह मेलिटस, त्वचा रंजकता, शरीर में लोहे के संचय से जुड़े यकृत के सिरोसिस द्वारा विशेषता एक लक्षण परिसर के रूप में किया गया था। 1889 में, रेक्लिंगहौसेन ने "हेमोक्रोमैटोसिस" शब्द पेश किया, जो रोग की विशेषताओं में से एक को दर्शाता है: असामान्य त्वचा का रंग और आंतरिक अंग. यह पाया गया कि आयरन पहले लीवर की पैरेन्काइमल कोशिकाओं में जमा होता है, और फिर अन्य अंगों (अग्न्याशय, हृदय, जोड़ों, पिट्यूटरी ग्रंथि) में जमा किया जा सकता है।
प्रचलन।जनसंख्या आनुवंशिक अध्ययन ने पीएचसी को एक दुर्लभ बीमारी के रूप में बदल दिया है। पीएचसी जीन की व्यापकता 0.03-0.07% है - इसलिए, हाल ही में, प्रति 100 हजार जनसंख्या पर 3-8 मामले देखे गए थे। श्वेत आबादी में, समयुग्मकता की आवृत्ति 0.3% है, विषमयुग्मजी गाड़ी की आवृत्ति 8-10% है। निदान में सुधार के संबंध में, घटनाओं में वृद्धि नोट की जाती है। यूरोपीय समुदाय के निवासियों के बीच घटना दर औसतन 1: 300 है। डब्ल्यूएचओ के अनुसार, 10% आबादी में हेमोक्रोमैटोसिस की संभावना है। पुरुष महिलाओं की तुलना में लगभग 10 गुना अधिक बार बीमार पड़ते हैं।
हेमोक्रोमैटोसिस के दौरान रोगजनन (क्या होता है?):
आम तौर पर, शरीर में लगभग 4 ग्राम लोहा होता है, जिसमें से जी हीमोग्लोबिन, मायोग्लोबिन, कैटेलेज और अन्य श्वसन वर्णक या एंजाइम की संरचना में होता है। लोहे का भंडार 0.5 ग्राम है, जिसका हिस्सा यकृत में है, लेकिन साथ ऊतकीय परीक्षावे पारंपरिक तरीकों से लोहे पर दिखाई नहीं दे रहे हैं। आम तौर पर, एक व्यक्ति के दैनिक आहार में लगभग 10-20 मिलीग्राम आयरन (90% मुक्त खड़े, 10% हीम के साथ संयोजन में) होता है, जिसमें से 1-1.5 मिलीग्राम अवशोषित होता है।
अवशोषित लोहे की मात्रा शरीर में इसके भंडार पर निर्भर करती है: जितनी अधिक आवश्यकता होती है, उतना ही अधिक लोहा अवशोषित होता है। अवशोषण मुख्य रूप से ऊपरी क्षेत्रों में होता है छोटी आंतऔर एक सक्रिय प्रक्रिया है जिसमें लोहे को सांद्रण प्रवणता के विरुद्ध आगे ले जाया जा सकता है। हालांकि, स्थानांतरण के तंत्र अज्ञात हैं।
आंतों के म्यूकोसा की कोशिकाओं में, साइटोसोल में लोहा स्थित होता है। इसमें से कुछ बांधता है और फेरिटिन के रूप में संग्रहीत किया जाता है, जो बाद में या तो उपयोग किया जाता है या उपकला कोशिकाओं के विलुप्त होने के परिणामस्वरूप खो जाता है। अन्य ऊतकों में चयापचय के लिए नियत लोहे का हिस्सा कोशिका के आधारभूत झिल्ली में ले जाया जाता है और रक्त में मुख्य लौह परिवहन प्रोटीन ट्रांसफ़रिन से बांधता है। कोशिकाओं में, लोहे को फेरिटिन के रूप में जमा किया जाता है, लोहे के साथ प्रोटीन एपोफेरिटिन का एक परिसर। सड़े हुए फेरिटिन अणुओं के संचय हीमोसाइडरिन हैं। शरीर का लगभग एक तिहाई लौह भंडार हीमोसाइडरिन के रूप में होता है, जो आयरन से संबंधित रोगों में वृद्धि करता है।
हेमोक्रोमैटोसिस के साथ, पाचन तंत्र में लोहे का अवशोषण 3.0-4.0 मिलीग्राम तक बढ़ जाता है। इस प्रकार, 1 वर्ष के भीतर, इसकी अतिरिक्त मात्रा, जो यकृत, अग्न्याशय, हृदय और अन्य अंगों और ऊतकों की कोशिकाओं में जमा होती है, लगभग 1 ग्राम होती है। अंततः, शरीर के इंट्रा- और बाह्य कोशिकीय पूल लोहे से सुपरसैचुरेटेड हो जाते हैं, जो मुक्त लोहे को विषाक्त इंट्रासेल्युलर प्रतिक्रियाओं में प्रवेश करने की अनुमति देता है। एक मजबूत रेडॉक्स पदार्थ होने के नाते, लोहा मुक्त हाइड्रॉक्सिल रेडिकल बनाता है, जो बदले में, लिपिड, प्रोटीन और डीएनए के मैक्रोमोलेक्यूल्स को नष्ट कर देता है।
जिगर में लोहे के बढ़ते संचय की विशेषता है:
- पैरेन्काइमल कोशिकाओं में लोहे के प्रारंभिक प्रमुख संचय के साथ यकृत के फाइब्रोसिस और सिरोसिस, कुछ हद तक - स्टेलेट रेटिकुलोएन्डोथेलियोसाइट्स में।
- अग्न्याशय, हृदय, पिट्यूटरी ग्रंथि सहित अन्य अंगों में लोहे का जमाव।
- लोहे के अवशोषण में वृद्धि, जिससे इसका सोखना और संचय होता है।
यह रोग तथाकथित मिसेज़ म्यूटेशन से जुड़ा है, यानी म्यूटेशन जो कोडन के अर्थ में बदलाव का कारण बनते हैं और प्रोटीन बायोसिंथेसिस को रोकते हैं।
पीएचसी की आनुवंशिक प्रकृति की पुष्टि एम. साइमन एट अल ने की थी। 1976 में, जिन्होंने यूरोपीय आबादी के प्रतिनिधियों में प्रमुख हिस्टोकोम्पैटिबिलिटी कॉम्प्लेक्स के कुछ एंटीजन के साथ रोग के घनिष्ठ संबंध का खुलासा किया। नैदानिक अभिव्यक्ति के लिए, रोगी के पास दो PHC एलील (होमोज़ायगोसिटी) होने चाहिए। रोगी के साथ एक सामान्य एचएलए हैप्लोटाइप की उपस्थिति पीएचसी एलील की विषमयुग्मजी गाड़ी को इंगित करती है। ऐसे व्यक्तियों के शरीर में लोहे की मात्रा में वृद्धि और नैदानिक रूप से महत्वपूर्ण लक्षणों की अनुपस्थिति का संकेत देने वाले अप्रत्यक्ष संकेत हो सकते हैं। विषमयुग्मजी जीन कैरिज समयुग्मजी पर प्रबल होता है। यदि माता-पिता दोनों विषमयुग्मजी हैं, तो एक छद्म-प्रमुख प्रकार की विरासत संभव है। हेटेरोजाइट्स में, लोहे का अवशोषण आमतौर पर थोड़ा बढ़ जाता है, सीरम आयरन में मामूली वृद्धि का पता लगाया जाता है, लेकिन जीवन के लिए खतरा ट्रेस तत्व अधिभार नहीं देखा जाता है। उसी समय, यदि हेटेरोजाइट्स लोहे के चयापचय विकारों के साथ अन्य बीमारियों से पीड़ित हैं, तो रोग प्रक्रिया के नैदानिक और रूपात्मक लक्षण दिखाई दे सकते हैं।
एचएलए एंटीजन के साथ रोग के घनिष्ठ संबंध ने पीएचसी के लिए जिम्मेदार जीन को स्थानीय बनाना संभव बना दिया, जो क्रोमोसोम 6 की छोटी भुजा पर स्थित है, एचएलए सिस्टम के ए लोकस के पास और ए 3 एलील और ए 3 बी 7 या ए 3 बी 14 से जुड़ा हुआ है। हैप्लोटाइप। इस तथ्य ने इसकी पहचान के उद्देश्य से अनुसंधान के आधार के रूप में कार्य किया।
वंशानुगत हेमोक्रोमैटोसिस को मूल रूप से एक साधारण मोनोजेनिक बीमारी माना जाता था। वर्तमान में, जीन दोष से और नैदानिक तस्वीरपीएचसी के 4 रूप हैं:
- क्लासिक ऑटोसोमल रिसेसिव HFE-1;
- किशोर एचएफई -2;
- HFE-3 टाइप 2 ट्रांसफ़रिन रिसेप्टर में उत्परिवर्तन के साथ जुड़ा हुआ है;
- ऑटोसोमल प्रमुख हेमोक्रोमैटोसिस HFE-4।
एचएफई जीन की पहचान (हेमोक्रोमैटोसिस के विकास से जुड़ी) थी महत्वपूर्ण बिंदुरोग के सार को समझने में। एचएफई जीन 343 एमिनो एसिड से युक्त प्रोटीन की संरचना को एन्कोड करता है, जिसकी संरचना एमएचसी वर्ग I प्रणाली के अणु के समान होती है। हेमोक्रोमैटोसिस से पीड़ित व्यक्तियों में इस जीन में उत्परिवर्तन की पहचान की गई है। जातीय रूसियों के बीच समरूप राज्य में C282Y एलील के वाहक कम से कम 1 प्रति 1000 लोग हैं। लोहे के चयापचय में एचएफई की भूमिका ट्रांसफरिन रिसेप्टर (टीएफआर) के साथ एचएफई की बातचीत से प्रमाणित होती है। TfR के साथ HFE का जुड़ाव आयरन-बाउंड ट्रांसफ़रिन के लिए इस रिसेप्टर की आत्मीयता को कम करता है। C282Y म्यूटेशन के साथ, HFE TfR से बिल्कुल भी नहीं जुड़ पाता है, और H63D म्यूटेशन के साथ, TfR के लिए आत्मीयता कुछ हद तक कम हो जाती है। एचएफई की त्रि-आयामी संरचना का अध्ययन एक्स-रे क्रिस्टलोग्राफी का उपयोग करके किया गया था, जिससे एचएफई और 2 मीटर प्रकाश श्रृंखला के बीच बातचीत की प्रकृति को स्थापित करना संभव हो गया, साथ ही हेमोक्रोमैटोसिस की उत्परिवर्तन विशेषता के स्थानीयकरण का निर्धारण करना संभव हो गया।
C282Y उत्परिवर्तन एक डोमेन में डाइसल्फ़ाइड बंधन में एक विराम की ओर जाता है जो प्रोटीन की सही स्थानिक संरचना के निर्माण और 2m के लिए इसके बंधन में महत्वपूर्ण है। सबसे बड़ी संख्याएचएफई प्रोटीन डीप क्रिप्ट्स में उत्पन्न होता है ग्रहणी. आम तौर पर, क्रिप्टन कोशिकाओं में एचएफई प्रोटीन की भूमिका ट्रांसफ़रिन-बाउंड आयरन अपटेक को संशोधित करना है। एक स्वस्थ व्यक्ति में, स्तर में वृद्धि सीरम लोहागहरी क्रिप्ट कोशिकाओं द्वारा इसके उत्थान में वृद्धि की ओर जाता है (प्रक्रिया TfR द्वारा मध्यस्थता की जाती है और HFE द्वारा संशोधित होती है)। C282Y उत्परिवर्तन गुप्त कोशिकाओं द्वारा TfR-मध्यस्थता वाले लोहे के तेज को बाधित कर सकता है और इस प्रकार शरीर में कम लोहे की उपस्थिति का गलत संकेत उत्पन्न करता है।
इंट्रासेल्युलर लोहे की सामग्री में कमी के कारण, विली के शीर्ष पर प्रवास करने वाले एंटरोसाइट्स में अंतर करने से डीएमटी -1 की बढ़ी हुई मात्रा का उत्पादन शुरू हो जाता है, जिसके परिणामस्वरूप लोहे का उठाव बढ़ जाता है। रोगजनन में मुख्य कड़ी एंजाइम सिस्टम में एक आनुवंशिक दोष है जो भोजन के साथ सामान्य सेवन के दौरान आंत में लोहे के अवशोषण को नियंत्रित करता है। एचएलए-ए प्रणाली के साथ एक आनुवंशिक लिंक सिद्ध हो चुका है। इन मार्करों का उपयोग करते हुए लिंकेज डिसिपिलिब्रियम के अध्ययन ने एज़, बी 7, बीटी 4, डी 6 सिओश डी 6 एस 126 ओ के साथ हेमोक्रोमैटोसिस के संबंध को दिखाया।
इस दिशा में आगे के अध्ययन और हैप्लोटाइप विश्लेषण से पता चलता है कि जीन D6 S2238 और D6 S2241 के बीच स्थित है। हेमोक्रोमैटोसिस के लिए पुटीय जीन एचएलए के लिए समरूप है, और उत्परिवर्तन एक कार्यात्मक रूप से महत्वपूर्ण क्षेत्र को प्रभावित करता प्रतीत होता है। शरीर में लौह तत्व को नियंत्रित करने वाला जीन छठे गुणसूत्र पर A3HLA स्थान पर स्थित होता है। यह जीन एक प्रोटीन की संरचना को एन्कोड करता है जो ट्रांसफ़रिन रिसेप्टर के साथ इंटरैक्ट करता है और ट्रांसफ़रिन आयरन कॉम्प्लेक्स के लिए रिसेप्टर की आत्मीयता को कम करता है। इस प्रकार, एचएफई जीन का उत्परिवर्तन ग्रहणी एंटरोसाइट्स द्वारा लोहे के ट्रांसफ़रिन-मध्यस्थ तेज को बाधित करता है, जिसके परिणामस्वरूप शरीर में कम लोहे की उपस्थिति के बारे में एक गलत संकेत मिलता है, जो बदले में, लौह-बाध्यकारी प्रोटीन के उत्पादन में वृद्धि की ओर जाता है। DCT-1 एंटरोसाइट्स के विली में और परिणाम कैसे लोहे का बढ़ा हुआ उठाव है।
संभावित विषाक्तता को इसकी क्षमता द्वारा समझाया गया है, परिवर्तनीय वैलेंस वाली धातु के रूप में, मूल्यवान मुक्त कट्टरपंथी प्रतिक्रियाओं को ट्रिगर करने के लिए जो सेल के ऑर्गेनेल और अनुवांशिक संरचनाओं को जहरीले नुकसान पहुंचाते हैं, कोलेजन संश्लेषण और ट्यूमर के विकास में वृद्धि करते हैं। Heterozygotes सीरम आयरन में थोड़ी वृद्धि दिखाते हैं लेकिन कोई अतिरिक्त आयरन संचय या ऊतक क्षति नहीं होती है।
हालांकि, यह तब हो सकता है जब हेटेरोजाइट्स लोहे के चयापचय विकारों के साथ अन्य बीमारियों से भी पीड़ित हों।
माध्यमिक हेमोक्रोमैटोसिस अक्सर रक्त रोगों की पृष्ठभूमि के खिलाफ विकसित होता है, टारडिव त्वचीय पोरफाइरिया, बार-बार रक्त संक्रमण, और लौह युक्त दवाएं लेना।
हेमोक्रोमैटोसिस के लक्षण:
नैदानिक अभिव्यक्तियों की विशेषताएं:
रोग की नैदानिक अभिव्यक्तियाँ वयस्कता की शुरुआत के बाद विकसित होती हैं, जब शरीर में लोहे के भंडार 20-40 ग्राम या उससे अधिक तक पहुंच जाते हैं।
रोग के विकास में तीन चरण होते हैं:
- एक आनुवंशिक प्रवृत्ति के साथ लोहे के अधिभार की उपस्थिति के बिना;
- नैदानिक अभिव्यक्तियों के बिना लोहे का अधिभार;
- नैदानिक चरण।
रोग की शुरुआत धीरे-धीरे होती है। पर आरंभिक चरणकई वर्षों से, पुरुषों में गंभीर कमजोरी, थकान, वजन घटाने और यौन क्रिया में कमी की शिकायतें प्रचलित हैं। अक्सर सही हाइपोकॉन्ड्रिअम में दर्द होता है, बड़े जोड़ों के चोंड्रोकाल्सीनोसिस के कारण जोड़ों में, त्वचा में सूखापन और एट्रोफिक परिवर्तन, अंडकोष।
रोग के उन्नत चरण को क्लासिक त्रय की विशेषता है। त्वचा की रंजकता, श्लेष्मा झिल्ली, यकृत का सिरोसिस और मधुमेह।
पिग्मेंटेशन सबसे आम में से एक है प्रारंभिक लक्षणहीमोक्रोमैटोसिस। इसकी गंभीरता प्रक्रिया की अवधि पर निर्भर करती है। शरीर के उजागर हिस्सों (चेहरे, गर्दन, हाथ) पर, पहले से वर्णित क्षेत्रों पर, बगल में, जननांगों पर एक कांस्य, धुंधली त्वचा टोन अधिक दिखाई देती है।
ज्यादातर मरीजों में आयरन मुख्य रूप से लीवर में जमा होता है। लगभग सभी रोगियों में यकृत वृद्धि देखी जाती है। जिगर की स्थिरता घनी होती है, सतह चिकनी होती है, कुछ मामलों में इसका दर्द तालु को दिया जाता है। 25-50% रोगियों में स्प्लेनोमेगाली का पता चला है। एक्स्ट्राहेपेटिक लक्षण दुर्लभ हैं। 80% रोगियों में जोड़ी मधुमेह होता है। वह अक्सर इंसुलिन पर निर्भर रहता है।
अंतःस्रावी विकार पिट्यूटरी, एपिफेसिस, अधिवृक्क ग्रंथियों के हाइपोफंक्शन के रूप में देखे जाते हैं, थाइरॉयड ग्रंथि(रोगियों का 1/3) गोनाड। विभिन्न प्रकारएंडोक्रिनोपैथी 80% से अधिक रोगियों में होती है। पैथोलॉजी का सबसे आम रूप है मधुमेह.
पीसीएच के साथ हृदय में लोहे का जमाव 90-100% मामलों में देखा जाता है, हालांकि, हृदय क्षति की नैदानिक अभिव्यक्तियाँ केवल 25-35% रोगियों में पाई जाती हैं। कार्डियोमायोपैथी हृदय के आकार में वृद्धि, लय गड़बड़ी, और दुर्दम्य हृदय विफलता के क्रमिक विकास के साथ है।
शायद हेमोक्रोमैटोसिस का संयोजन आर्थ्रोपैथी, चोंड्रोकाल्सीनोसिस, ऑस्टियोपोरोसिस के साथ कैल्सीरिया के साथ, तंत्रिका-मनोरोग विकार, तपेदिक, त्वचीय पोरफाइरिया देर से।
गंभीर नैदानिक अभिव्यक्तियों और टर्मिनल हेमोक्रोमैटोसिस के साथ गुप्त (आनुवांशिक पूर्वाग्रह और न्यूनतम लौह अधिभार वाले रोगियों सहित) आवंटित करें। हेपेटोपैथिक, कार्डियोपैथिक, एंडोक्रिनोलॉजिकल रूप अधिक सामान्य हैं: क्रमशः, धीरे-धीरे प्रगतिशील, तेजी से प्रगतिशील, और एक फुलमिनेंट कोर्स वाला एक रूप।
पीएचसी की अव्यक्त अवस्था 30-40% रोगियों में देखी जाती है, जिसका पता रोगियों के रिश्तेदारों की पारिवारिक आनुवंशिक परीक्षा के दौरान या जनसंख्या जांच के दौरान लगाया जाता है। वृद्ध आयु वर्ग के इन व्यक्तियों में से कुछ में मामूली कमजोरी, थकान में वृद्धि, दाहिने हाइपोकॉन्ड्रिअम में भारीपन की भावना, शरीर के खुले क्षेत्रों में त्वचा की रंजकता, कामेच्छा में कमी और मामूली हेपेटोमेगाली के रूप में न्यूनतम लक्षण होते हैं।
उन्नत नैदानिक अभिव्यक्तियों के चरण में एस्थेनोवेगेटिव सिंड्रोम, पेट में दर्द, कभी-कभी काफी तीव्र, आर्थ्राल्जिया, 50% पुरुषों में कामेच्छा और शक्ति में कमी और 40% महिलाओं में एमेनोरिया की उपस्थिति की विशेषता है। इसके अलावा, वजन कम होना, कार्डियाल्जिया और धड़कनें देखी जा सकती हैं। पर वस्तुनिष्ठ परीक्षाहेपटोमेगाली, मेलास्मा, अग्न्याशय की शिथिलता (इंसुलिन पर निर्भर मधुमेह मेलिटस) का पता चला।
एचसीएच के टर्मिनल चरण में, पोर्टल उच्च रक्तचाप के गठन, हेपेटोसेलुलर के विकास के साथ-साथ दाएं और बाएं वेंट्रिकुलर दिल की विफलता के रूप में अंगों और प्रणालियों के विघटन के संकेत हैं, मधुमेह कोमा, थकावट। ऐसे रोगियों की मृत्यु के कारण, एक नियम के रूप में, अन्नप्रणाली के वैरिकाज़ नसों से खून बह रहा है, हेपेटोसेलुलर और दिल की विफलता, सड़न रोकनेवाला पेरिटोनिटिस, मधुमेह कोमा।
ऐसे रोगियों में, एक ट्यूमर प्रक्रिया के विकास की संभावना होती है (55 वर्ष से अधिक आयु के लोगों में इसके विकास का जोखिम सामान्य आबादी की तुलना में 13 गुना अधिक है)।
किशोर हेमोक्रोमैटोसिस बीमारी का एक दुर्लभ रूप है जो कम उम्र (15-30 वर्ष) में होता है और यह गंभीर लोहे के अधिभार की विशेषता है, साथ में यकृत और हृदय क्षति के लक्षण भी होते हैं।
हेमोक्रोमैटोसिस का निदान:
नैदानिक विशेषताएं:
निदान कई अंग घावों पर आधारित है, एक ही परिवार के कई सदस्यों में रोग के मामले, उन्नत सामग्रीलोहा, मूत्र में लोहे का उत्सर्जन, रक्त सीरम में ट्रांसफ़रिन की उच्च सांद्रता, फेरिटिन। निदान मधुमेह मेलिटस, कार्डियोमायोपैथी, हाइपोगोनाडिज्म, और ठेठ त्वचा पिग्मेंटेशन के साथ होने की संभावना है। प्रयोगशाला मानदंड हाइपरफेरेमिया हैं, ट्रांसफ़रिन संतृप्ति सूचकांक में वृद्धि (45% से अधिक)। रक्त सीरम में फेरिटिन के स्तर में तेजी से वृद्धि, मूत्र में लोहे का उत्सर्जन (desferal परीक्षण)। बाद में इंट्रामस्क्युलर इंजेक्शन 0.5 ग्राम डेस्फेरल आयरन का उत्सर्जन 10 मिलीग्राम / दिन (1.5 मिलीग्राम / दिन की दर से) तक बढ़ जाता है, एनटीजे (लौह / एफबीसी) का गुणांक बढ़ जाता है। व्यवहार में आनुवंशिक परीक्षण की शुरूआत के साथ, बिना हेमोक्रोमैटोसिस वाले लोगों की संख्या चिकत्सीय संकेतलोहे का अधिभार। लोहे के अधिभार के विकास के लिए जोखिम समूह में उत्परिवर्तन C282Y/H63D की उपस्थिति के लिए एक अध्ययन का संचालन करें। यदि रोगी एक समयुग्मजी C282Y/H63D वाहक है, तो वंशानुगत हेमोक्रोमैटोसिस के निदान को स्थापित माना जा सकता है।
गैर-आक्रामक अनुसंधान विधियों में, जिगर में एक ट्रेस तत्व का जमाव एमआरआई का उपयोग करके निर्धारित किया जा सकता है। विधि लोहे के साथ अतिभारित यकृत के संकेत की तीव्रता में कमी पर आधारित है। इस मामले में, सिग्नल की तीव्रता में कमी की डिग्री लोहे के भंडार के समानुपाती होती है। विधि आपको अग्न्याशय, हृदय और अन्य अंगों में लोहे के अतिरिक्त जमाव को निर्धारित करने की अनुमति देती है।
लिवर बायोप्सी में प्रचुर मात्रा में आयरन का जमाव दिखाई देता है। सकारात्मक प्रतिक्रियापर्ल। एक स्पेक्ट्रोफोटोमेट्रिक अध्ययन में, लौह सामग्री यकृत के शुष्क द्रव्यमान का 1.5% से अधिक है। महत्व परमाणु अवशोषण स्पेक्ट्रोमेट्री द्वारा यकृत बायोप्सी नमूनों में लोहे के स्तर के मात्रात्मक माप से जुड़ा हुआ है, इसके बाद यकृत लौह सूचकांक की गणना की जाती है। सूचकांक रोगी की उम्र (वर्षों में) के लिए जिगर में लोहे की एकाग्रता (μmol/g शुष्क वजन में) के अनुपात का प्रतिनिधित्व करता है। पीएचसी के साथ पहले से ही प्रारंभिक अवस्था में, यह संकेतक 1.9-2.0 के बराबर या उससे अधिक है और यकृत के हेमोसिडरोसिस द्वारा विशेषता अन्य स्थितियों में संकेतित मूल्य तक नहीं पहुंचता है।
रोग के अव्यक्त चरण में, कार्यात्मक यकृत परीक्षण व्यावहारिक रूप से नहीं बदलते हैं, और हिस्टोलॉजिकल परीक्षा के अनुसार, 4 डिग्री के हेमोसिडरोसिस, पोर्टल पथ के फाइब्रोसिस भड़काऊ घुसपैठ के स्पष्ट संकेतों के बिना देखे जाते हैं।
उन्नत नैदानिक अभिव्यक्तियों के चरण में, यकृत में ऊतकीय परिवर्तन आमतौर पर हेपेटोसाइट्स में हेमोसाइडरिन के बड़े पैमाने पर जमा और मैक्रोफेज, उपकला में कम महत्वपूर्ण के साथ वर्णक सेप्टल या छोटे गांठदार सिरोसिस के अनुरूप होते हैं। पित्त नलिकाएं.
रोग के अंतिम चरण में हिस्टोलॉजिकल परीक्षा से लीवर (मोनो- और मल्टीलोबुलर सिरोसिस के प्रकार), हृदय, अग्न्याशय, थायरॉयड, लार और पसीने की ग्रंथियों, अधिवृक्क ग्रंथियों, पिट्यूटरी ग्रंथि और अन्य को नुकसान के साथ सामान्यीकृत हेमोसिडरोसिस की एक तस्वीर का पता चलता है। अंग।
आयरन अधिभार कई जन्मजात या अधिग्रहित स्थितियों में देखा गया है जिनसे एचएचसी को विभेदित किया जाना चाहिए।
लोहे के अधिभार की स्थिति के विकास का वर्गीकरण और कारण:
- हेमोक्रोमैटोसिस के पारिवारिक या जन्मजात रूप:
- जन्मजात एचएफई-संबंधित हेमोक्रोमैटोसिस:
- C282Y के लिए समयुग्मक;
- C282Y/H63D के लिए मिश्रित विषमयुग्मजीता।
- जन्मजात एचएफई-गैर-संबंधित हेमोक्रोमैटोसिस।
- किशोर हेमोक्रोमैटोसिस।
- नवजात शिशुओं में आयरन का अधिभार।
- ऑटोसोमल प्रमुख हेमोक्रोमैटोसिस।
- जन्मजात एचएफई-संबंधित हेमोक्रोमैटोसिस:
- अधिग्रहित लौह अधिभार:
- हेमटोलॉजिकल रोग:
- लोहे के अधिभार के कारण एनीमिया;
- थैलेसीमिया मेजर;
- साइडरोबलास्टिक एनीमिया;
- क्रोनिक हेमोलिटिक एनीमिया।
- हेमटोलॉजिकल रोग:
- जीर्ण यकृत रोग:
- हेपेटाइटस सी;
- शराबी जिगर की बीमारी;
- गैर-मादक स्टीटोहेपेटाइटिस।
रोग को रक्त विकृति (थैलेसीमिया, साइडरोबलास्टिक एनीमिया, वंशानुगत एट्रांसफेरिनमिया, माइक्रोसाइटिक एनीमिया, टार्डिव त्वचीय पोर्फिरीया), यकृत रोगों (अल्कोहलिक लीवर डैमेज, क्रोनिक वायरल हेपेटाइटिस, नॉन-अल्कोहलिक स्टीटोहेपेटाइटिस) से भी विभेदित किया जाना चाहिए।
हेमोक्रोमैटोसिस का उपचार:
हेमोक्रोमैटोसिस के उपचार की विशेषताएं:
आयरन युक्त खाद्य पदार्थों के बिना प्रोटीन से भरपूर आहार दिखाया गया है।
रक्तपात शरीर से अतिरिक्त आयरन को निकालने का सबसे सुलभ तरीका है। आमतौर पर सप्ताह में 1-2 बार की आवृत्ति के साथ 300-500 मिलीलीटर रक्त निकाला जाता है। Phlebotomies की संख्या की गणना हीमोग्लोबिन के स्तर, रक्त हेमटोक्रिट, फेरिटिन और अतिरिक्त लोहे की मात्रा के आधार पर की जाती है। यह ध्यान में रखता है कि 500 मिलीलीटर रक्त में 200-250 मिलीग्राम लोहा होता है, मुख्य रूप से एरिथ्रोसाइट्स के हीमोग्लोबिन में। रक्तस्राव तब तक जारी रहता है जब तक रोगी एनीमिया विकसित नहीं कर लेता सौम्य डिग्री. इस एक्स्ट्राकोर्पोरियल तकनीक का एक संशोधन साइटैफेरेसिस (सीए) है (एक बंद सर्किट में ऑटोप्लाज्मा की वापसी के साथ रक्त के सेलुलर हिस्से को हटाना)। रक्त कोशिकाओं के यांत्रिक निष्कासन के अलावा, सीए का एक विषहरण प्रभाव होता है और अपक्षयी-भड़काऊ प्रक्रियाओं की गंभीरता को कम करने में मदद करता है। प्रत्येक रोगी सीए के 8-10 सत्रों से गुजरता है और 3 महीने के लिए 2-3 सत्रों की मात्रा में सीए या हेमोएक्सफ़्यूज़न का उपयोग करके रखरखाव चिकित्सा के लिए एक और संक्रमण होता है।
ड्रग उपचार डिफेरोक्सामाइन (डेस्फेरल, डेस्फेरिन) के उपयोग पर आधारित है, 10% समाधान के 10 मिलीलीटर इंट्रामस्क्युलर या अंतःशिरा द्वारा ड्रिप द्वारा। Fe3+ आयनों के प्रति दवा की एक उच्च विशिष्ट गतिविधि है। वहीं, 500 मिलीग्राम डेस्फेरल शरीर से 42.5 मिलीग्राम आयरन को निकालने में सक्षम है। पाठ्यक्रम की अवधि 20-40 दिन है। वहीं सिरोसिस, डायबिटीज मेलिटस और हार्ट फेल्योर का इलाज किया जाता है। जिगर के ऊतकों में अत्यधिक लौह सामग्री की उपस्थिति में एचसीएच वाले रोगियों में अक्सर देखा जाने वाला एनीमिक सिंड्रोम अपवाही चिकित्सा के उपयोग को सीमित करता है। हमारे क्लिनिक ने सीए की पृष्ठभूमि के खिलाफ पुनः संयोजक एरिथ्रोपोइटिन के उपयोग के लिए एक योजना विकसित की है। दवा शरीर के डिपो से लोहे के बढ़ते उपयोग को बढ़ावा देती है, जिसके कारण माइक्रोएलेमेंट के कुल भंडार में कमी होती है, हीमोग्लोबिन के स्तर में वृद्धि होती है। पुनः संयोजक एरिथ्रोपोइटिन को शरीर के वजन के 25 माइक्रोग्राम / किग्रा की खुराक पर प्रशासित किया जाता है, सीए सत्रों की पृष्ठभूमि के खिलाफ सप्ताह में 2 बार 10-15 सप्ताह के लिए आयोजित किया जाता है।
भविष्यवाणी:
पूर्वानुमान ओवरलोड की डिग्री और अवधि द्वारा निर्धारित किया जाता है।
बीमारी का कोर्स लंबा है, खासकर बुजुर्गों में। समय पर चिकित्सा कई दशकों तक जीवन को लम्बा खींचती है। उपचारित रोगियों में 5 साल तक जीवित रहने की दर अनुपचारित रोगियों की तुलना में 2.5-3 गुना अधिक है। लीवर सिरोसिस की उपस्थिति में एचसीसी वाले रोगियों में एचसीसी विकसित होने का जोखिम 200 गुना बढ़ जाता है। मृत्यु का सबसे आम कारण जिगर की विफलता है।
हेमोक्रोमैटोसिस होने पर आपको किन डॉक्टरों से संपर्क करना चाहिए:
- जठरांत्र चिकित्सक
- पोषण विशेषज्ञ
क्या आप किसी बात को लेकर चिंतित हैं? क्या आप हेमोक्रोमैटोसिस, इसके कारणों, लक्षणों, उपचार और रोकथाम के तरीकों, रोग के पाठ्यक्रम और इसके बाद के आहार के बारे में अधिक विस्तृत जानकारी जानना चाहते हैं? या आपको निरीक्षण की आवश्यकता है? तुम कर सकते हो डॉक्टर के साथ अपॉइंटमेंट बुक करें- क्लिनिक यूरोप्रयोगशालासदैव आपकी सेवा में! सबसे अच्छे डॉक्टर आपकी जांच करेंगे, बाहरी संकेतों का अध्ययन करेंगे और लक्षणों द्वारा रोग की पहचान करने में मदद करेंगे, आपको सलाह देंगे और आवश्यक सहायता प्रदान करेंगे और निदान करेंगे। आप भी कर सकते हैं घर पर डॉक्टर को बुलाओ. क्लिनिक यूरोप्रयोगशालाआपके लिए चौबीसों घंटे खुला।
क्लिनिक से कैसे संपर्क करें:
कीव में हमारे क्लिनिक का फोन: (+38 044) 206-20-00 (मल्टीचैनल)। क्लिनिक के सचिव डॉक्टर से मिलने के लिए आपके लिए सुविधाजनक दिन और घंटे का चयन करेंगे। हमारे निर्देशांक और दिशाएं इंगित की गई हैं। उस पर क्लिनिक की सभी सेवाओं के बारे में अधिक विस्तार से देखें।
(+38 044) 206-20-00
यदि आपने पहले कोई शोध किया है, डॉक्टर के परामर्श से उनके परिणाम लेना सुनिश्चित करें।यदि अध्ययन पूरा नहीं हुआ है, तो हम अपने क्लिनिक में या अन्य क्लीनिकों में अपने सहयोगियों के साथ आवश्यक सब कुछ करेंगे।
आप? आपको अपने संपूर्ण स्वास्थ्य के प्रति बहुत सावधान रहने की आवश्यकता है। लोग पर्याप्त ध्यान नहीं देते रोग के लक्षणऔर यह न समझें कि ये रोग जानलेवा हो सकते हैं। ऐसे कई रोग हैं जो शुरू में हमारे शरीर में प्रकट नहीं होते हैं, लेकिन अंत में पता चलता है कि दुर्भाग्य से उनका इलाज करने में बहुत देर हो चुकी होती है। प्रत्येक रोग के अपने विशिष्ट लक्षण, विशिष्ट बाहरी अभिव्यक्तियाँ होती हैं - तथाकथित रोग के लक्षण. सामान्य रूप से रोगों के निदान में लक्षणों की पहचान करना पहला कदम है। ऐसा करने के लिए, आपको बस साल में कई बार करना होगा डॉक्टर से जांच कराएंन केवल एक भयानक बीमारी को रोकने के लिए, बल्कि पूरे शरीर और पूरे शरीर में स्वस्थ आत्मा को बनाए रखने के लिए।
यदि आप किसी डॉक्टर से कोई प्रश्न पूछना चाहते हैं, तो ऑनलाइन परामर्श अनुभाग का उपयोग करें, शायद आपको अपने प्रश्नों के उत्तर वहाँ मिल जाएँ और पढ़ें सेल्फ केयर टिप्स. यदि आप क्लीनिक और डॉक्टरों के बारे में समीक्षाओं में रुचि रखते हैं, तो अनुभाग में आवश्यक जानकारी खोजने का प्रयास करें। इसके लिए भी रजिस्टर करें चिकित्सा पोर्टल यूरोप्रयोगशालासाइट पर नवीनतम समाचार और सूचना अपडेट के साथ लगातार अप टू डेट रहने के लिए, जो आपको मेल द्वारा स्वचालित रूप से भेजा जाएगा।
समूह से अन्य रोग जठरांत्र संबंधी मार्ग के रोग:
| दांतों को पीसना (घर्षण) करना |
| पेट का आघात |
| पेट का सर्जिकल संक्रमण |
| मौखिक फोड़ा |
| एडेंटिया |
| शराबी जिगर की बीमारी |
| लीवर का अल्कोहलिक सिरोसिस |
| एल्वोलिटिस |
| एनजाइना झेंसुल्या - लुडविग |
| संज्ञाहरण और गहन देखभाल |
| दांतों का एंकिलोसिस |
| दांतों की विसंगतियाँ |
| दांतों की स्थिति में विसंगतियाँ |
| अन्नप्रणाली के विकास में विसंगतियाँ |
| दांत के आकार और आकार में विसंगतियां |
| अविवरता |
| ऑटोइम्यून हेपेटाइटिस |
| अचलसिया कार्डिया |
| अन्नप्रणाली का अचलासिया |
| पेट के बेज़ार |
| रोग और बुद्ध-चियारी सिंड्रोम |
| जिगर की शिरापरक रोड़ा रोग |
| क्रोनिक हेमोडायलिसिस पर क्रोनिक रीनल फेल्योर वाले रोगियों में वायरल हेपेटाइटिस |
| वायरल हेपेटाइटिस जी |
| वायरल हेपेटाइटिस टीटीवी |
| इंट्राओरल सबम्यूकोसल फाइब्रोसिस (मौखिक सबम्यूकोसल फाइब्रोसिस) |
| बालों वाली ल्यूकोप्लाकिया |
| गैस्ट्रोडोडोडेनल रक्तस्राव |
| भौगोलिक भाषा |
| हेपेटोलेंटिकुलर डिजनरेशन (वेस्टफाल-विल्सन-कोनोवालोव रोग) |
| हेपेटोलियनल सिंड्रोम (हेपाटो-स्प्लेनिक सिंड्रोम) |
| हेपेटोरेनल सिंड्रोम (कार्यात्मक गुर्दे की विफलता) |
| हेपेटोसेलुलर कार्सिनोमा (एचसीसी) |
| मसूड़े की सूजन |
| हाइपरस्प्लेनिज्म |
| जिंजिवल हाइपरट्रॉफी (जिंजिवल फाइब्रोमैटोसिस) |
| हाइपरसेमेंटोसिस (पीरियडोंटाइटिस ऑसिफिकन्स) |
| ग्रसनी-इसोफेगल डायवर्टिकुला |
| अंतराल हर्निया (HH) |
| एक्वायर्ड एसोफैगल डायवर्टीकुलम |
| पेट का डायवर्टिकुला |
| अन्नप्रणाली के निचले तीसरे का डायवर्टिकुला |
| इसोफेजियल डायवर्टिकुला |
| इसोफेजियल डायवर्टिकुला |
| अन्नप्रणाली के मध्य तीसरे में डायवर्टिकुला |
| अन्नप्रणाली के डिस्केनेसिया |
| पित्त पथ के डिस्केनेसिया (दुष्क्रिया) |
| लिवर डिस्ट्रोफी |
| ओड्डी डिसफंक्शन का स्फिंक्टर (पोस्टकोलेसिस्टेक्टोमी सिंड्रोम) |
| सौम्य गैर-उपकला ट्यूमर |
| पित्ताशय की थैली के सौम्य रसौली |
| जिगर के सौम्य ट्यूमर |
| अन्नप्रणाली के सौम्य ट्यूमर |
| सौम्य उपकला ट्यूमर |
| पित्ताश्मरता |
| जिगर की फैटी हेपेटोसिस (स्टीटोसिस) |
| पित्ताशय की थैली के घातक नवोप्लाज्म |
| पित्त नलिकाओं के घातक ट्यूमर |
| पेट के विदेशी शरीर |
| कैंडिडिआसिस स्टामाटाइटिस (थ्रश) |
| क्षय |
| कार्सिनॉयड |
| अन्नप्रणाली में अल्सर और असामान्य ऊतक |
| धब्बेदार दांत |
| ऊपरी जठरांत्र संबंधी मार्ग का रक्तस्राव |
| ज़ैंथोग्रानुलोमेटस कोलेसिस्टिटिस |
| मौखिक श्लेष्मा के ल्यूकोप्लाकिया |
| दवा से प्रेरित जिगर की चोट |
| औषधीय अल्सर |
| सिस्टिक फाइब्रोसिस |
| लार ग्रंथि का म्यूकोसेले |
| malocclusion |
| दांत विकास और विस्फोट |
| दांत गठन विकार |
| वंशानुगत कोप्रोपोर्फिरीया |
| तामचीनी और डेंटिन की संरचना का वंशानुगत उल्लंघन (स्टेंटन-कैपडेपोन सिंड्रोम) |
| गैर-मादक स्टीटोहेपेटाइटिस |
| जिगर परिगलन |
| लुगदी परिगलन |
| गैस्ट्रोएंटरोलॉजी में आपातकालीन स्थितियां |
| अन्नप्रणाली की रुकावट |
| दांतों की अस्थिजनन अपूर्णता |
| आपातकालीन सर्जरी में मरीजों की जांच |
| हेपेटाइटिस बी वायरस वाहकों में एक्यूट डेल्टा सुपरिनफेक्शन |
| तीव्र आंत्र रुकावट |
| तीव्र आंतरायिक (आंतरायिक) पोरफाइरिया |
| मेसेंटेरिक परिसंचरण का तीव्र उल्लंघन |
| एक सर्जन के अभ्यास में तीव्र स्त्रीरोग संबंधी रोग |
| पाचन तंत्र से तीव्र रक्तस्राव |
| तीव्र ग्रासनलीशोथ |
| तीव्र शराबी हेपेटाइटिस |
| तीव्र आन्त्रपुच्छ - कोप |
| एक्यूट एपिकल पीरियोडोंटाइटिस |
| एक्यूट अकलकुलस कोलेसिस्टिटिस |
| तीव्र वायरल हेपेटाइटिस ए (एवीएचए) |
| तीव्र वायरल हेपेटाइटिस बी (एवीएचवी) |
| डेल्टा एजेंट के साथ तीव्र वायरल हेपेटाइटिस बी |
आंत में लोहे के सक्रिय अवशोषण के साथ, अन्य अंगों में पदार्थ के संचय के बाद, यकृत हेमोक्रोमैटोसिस विकसित होता है। रोग वंशानुगत पॉलीसिस्टमिक विकृति से संबंधित है, लेकिन अन्य बीमारियों की पृष्ठभूमि के खिलाफ हासिल किया जा सकता है। क्लिनिक स्पष्ट, तीव्र और श्लेष्म झिल्ली और त्वचा के कांस्य रंग से प्रकट होता है। जटिलताएं - सिरोसिस, कार्डियोमायोपैथी, मधुमेह मेलेटस, जोड़ों का दर्द, यौन रोग। निदान करने के लिए, विशिष्ट प्रयोगशाला परीक्षण. उपचार रक्तपात, आहार चिकित्सा और रोगसूचक चिकित्सा के सिद्धांतों पर आधारित है। संकेतों के अनुसार प्रभावित अंग या आर्थ्रोप्लास्टी का प्रत्यारोपण किया जाता है।
रक्त में लोहे के आदान-प्रदान में खराबी से हेमोक्रोमैटोसिस नामक यकृत रोग हो सकता है।
यह क्या है?
हेमोक्रोमैटोसिस क्या है? यह एक गंभीर विकृति है, जिसे त्वचा और आंतरिक अंगों के रंजकता की विशेषता वाली एक विशिष्ट नैदानिक तस्वीर के कारण कांस्य मधुमेह, पिगमेंटरी सिरोसिस भी कहा जाता है। यह रोग एचएफई जीन में उत्परिवर्तन के कारण आनुवंशिक प्रकार की अर्ध-प्रणालीगत बीमारी को संदर्भित करता है। यह रोग अक्सर छठे गुणसूत्र पर एचएफई जीन के संक्रमणीय उत्परिवर्तन से जुड़ा होता है, इसलिए इसे वंशानुगत हेमोक्रोमैटोसिस कहा जाता है।
इडियोपैथिक हेमोक्रोमैटोसिस एक जीन उत्परिवर्तन की पृष्ठभूमि के खिलाफ लोहे के चयापचय की प्रक्रिया के उल्लंघन से प्रकट होता है, जिसके परिणामस्वरूप पदार्थ अन्य अंगों (हृदय, पिट्यूटरी ग्रंथि, यकृत, जोड़ों) में इसके आगे संचय के साथ आंतों में अवशोषित हो जाता है। अग्न्याशय), ऊतकों में। चल रही प्रक्रिया की पृष्ठभूमि के खिलाफ, पॉलीऑर्गेनिक अपर्याप्तता विकसित होती है। रोग हमेशा सिरोसिस, मधुमेह मेलेटस और डर्मिस के रंजकता के साथ होता है।
प्रसार
आनुवंशिक विकृति के बीच, वंशानुगत हेमोक्रोमैटोसिस सबसे आम में से एक है। सबसे ज्यादा मामले उत्तरी यूरोप में दर्ज किए गए। एक विशिष्ट उत्परिवर्तित हेमोक्रोमैटिक जीन रोग की उपस्थिति के लिए जिम्मेदार है, जो पृथ्वी पर 5% लोगों के डीएनए में मौजूद है, लेकिन केवल 0.3% आबादी में ही रोग विकसित होता है। पुरुषों में प्रचलन महिलाओं की तुलना में 10 गुना अधिक है। 70% रोगियों में, पहले लक्षण 40-60 वर्षों में दिखाई देते हैं।
हेमोक्रोमैटोसिस के रूप और चरण
एटियलॉजिकल कारकों के अनुसार, निम्न हैं:
- प्राथमिक हेमोक्रोमैटोसिस, यानी वंशानुगत प्रकार। प्राथमिक रूप एंजाइम सिस्टम की जन्मजात खराबी से जुड़ा है, जो आंतरिक अंगों पर लोहे के संचय को भड़काता है, जो 6 वें डीएनए गुणसूत्र पर जीन उत्परिवर्तन का कारण बनता है। 4 सबफॉर्म हैं वंशानुगत रोग, जो गंभीरता और स्थानीयकरण में भिन्न है:
 हेमोक्रोमैटोसिस जन्मजात हो सकता है या जीवन के दौरान विकसित हो सकता है।
हेमोक्रोमैटोसिस जन्मजात हो सकता है या जीवन के दौरान विकसित हो सकता है। - ऑटोसोमल रिसेसिव, एचएफई-जुड़े (95% रोगियों में विकसित होता है);
- किशोर;
- जन्मजात एचएफई-असंबद्ध;
- ऑटोसोमल डोमिनेंट।
- माध्यमिक बीमारी, अर्थात्, सामान्यीकृत हेमोसिडरोसिस का अधिग्रहण किया। एक बीमारी दूसरे को नुकसान पहुंचाने के कारण होती है गंभीर बीमारी. एक्वायर्ड एंजाइम की कमी, जो आयरन के संचय को तेज करती है, वह है:
- आधान के बाद;
- आहार;
- चयापचय;
- नवजात;
- मिला हुआ।
 हेमोक्रोमैटोसिस की केवल तीसरी डिग्री है विशिष्ट लक्षण.
हेमोक्रोमैटोसिस की केवल तीसरी डिग्री है विशिष्ट लक्षण. प्रक्रिया की प्रकृति के अनुसार, जन्मजात और माध्यमिक रोग के 3 चरण होते हैं:
- मैं - प्रकाश, भार के बिना, अर्थात्, लोहे का चयापचय बिगड़ा हुआ है, लेकिन इसकी एकाग्रता आदर्श से अधिक नहीं है;
- II - मध्यम, अधिभार के साथ, लेकिन स्पर्शोन्मुख;
- III - तीव्र लक्षणों के साथ: रंजकता, हृदय की शिथिलता, गुर्दे, यकृत, अग्न्याशय, आदि।
कारण और रोगजनन
हेमोक्रोमैटोसिस के विकास को भड़काने वाले कई कारण हैं:
- खराब आनुवंशिकता हेमोक्रोमैटोसिस के अज्ञातहेतुक रूप का कारण है। लोहे से जुड़े चयापचय प्रक्रियाओं को ठीक करने वाले जीन के अध: पतन के कारण एक बीमारी विकसित होती है। एचएफई जीन में उत्परिवर्तन जैसी बीमारी विरासत में मिली है।
- अन्य विकृति, जैसे सिरोसिस, हेपेटाइटिस बी और सी जिनका छह महीने से अधिक समय से इलाज नहीं किया गया है, यकृत के ऊतकों या हेमटोपोइएटिक प्रणाली में घातक ट्यूमर।
- पोर्टल शिरा में पोर्टो-कैवल शंटिंग से जुड़े संवहनी ऑपरेशन।
- "फिल्टर" पैरेन्काइमा में वसा का संचय, शराब के नशे से जुड़ा नहीं।
- मुख्य अग्नाशय वाहिनी की रुकावट।
- विशिष्ट अंतःशिरा दवाओं की शुरूआत जो लोहे की एकाग्रता में वृद्धि को भड़काती है।
- आधान। एलियन रेड ब्लड सेल्स खुद की तुलना में तेजी से नष्ट होते हैं। उनकी मृत्यु के परिणामस्वरूप, लोहे का निर्माण होता है।
- स्थायी हेमोडायलिसिस।
- हीमोग्लोबिन में वृद्धि से जुड़े रोग। जब यह नष्ट हो जाता है, तो बड़ी संख्या में मेटाबोलाइट्स और आयरन बनते हैं।
पहले को छोड़कर सभी बिंदु, माध्यमिक विकृति विज्ञान के विकास को भड़काते हैं।
हेमोक्रोमैटिक परिवर्तन के साथ, अंगों के ऊतकों में लोहे का अत्यधिक संचय होता है, जो उन्हें धीरे-धीरे नष्ट करना शुरू कर देता है। चोट की जगह पर शुरू होता है भड़काऊ प्रक्रिया. फोकस को दबाने के लिए स्थानीय प्रतिरक्षा फाइब्रिन के साथ स्कारिंग की प्रक्रिया को सक्रिय करती है। नतीजतन, प्रभावित अंग का फाइब्रोसिस विकसित होता है और इसकी अपर्याप्तता। सबसे पहले पीड़ित यकृत है, जो बाद में सिरोसिस से प्रभावित होता है।
लक्षण और पाठ्यक्रम
प्राथमिक हेमोक्रोमैटोसिस प्रारंभिक अवस्था में ही प्रकट नहीं होता है। शायद सामान्य कमजोरी और अस्वस्थता का विकास। जैसे-जैसे बीमारी बढ़ती है, अन्य अंगों के काम में व्यवधान के लक्षण प्रकट होते हैं, व्यक्त किए जाते हैं:
 हेमोक्रोमैटोसिस रंजकता, पेट में दर्द, जठरांत्र संबंधी मार्ग में विकार, सिरदर्द को भड़काता है।
हेमोक्रोमैटोसिस रंजकता, पेट में दर्द, जठरांत्र संबंधी मार्ग में विकार, सिरदर्द को भड़काता है। - डर्मिस के सामने के भाग में, अग्र भाग के सामने, हाथ के ऊपर, नाभि, निपल्स और जननांगों के पास, जो हेमोसाइडरिन के जमाव और मेलेनिन की एक छोटी मात्रा से जुड़ा होता है;
- सामने और धड़ पर बालों की कमी;
- अलग-अलग ताकत का गैर-स्थानीयकृत पेट दर्द;
- उल्टी, दस्त, भूख की कमी के साथ मतली सहित जठरांत्र संबंधी विकार;
- चक्कर आना;
- उनकी क्षति और विकृति के कारण जोड़ों की मोटर क्षमता की सीमा।
हेमोक्रोमैटिक परिवर्तनों के साथ सबसे आम लक्षण जटिल पैरेन्काइमा के सिरोसिस के लक्षण हैं, डर्मिस के मजबूत रंजकता की पृष्ठभूमि के खिलाफ मधुमेह मेलेटस। लक्षण तब प्रकट होते हैं जब लोहे का स्तर 20 ग्राम से अधिक हो जाता है, जो कि शारीरिक मानदंड से 5 गुना अधिक है।
रोग के पाठ्यक्रम को निरंतर प्रगति की विशेषता है। चिकित्सा की अनुपस्थिति में, अपरिवर्तनीय परिवर्तन और मृत्यु की धमकी देने वाली गंभीर जटिलताओं के लक्षण तुरंत प्रकट होते हैं।
जटिलताओं और परिणाम
जैसे-जैसे बीमारी बढ़ती है, निम्नलिखित जटिलताएँ विकसित होती हैं:
- जिगर की शिथिलता जब आवश्यक कार्य नहीं किया जाता है।
- कोई उल्लंघन हृदय दरऔर कंजेस्टिव हार्ट डिसफंक्शन।
- एक अलग प्रकृति की संक्रामक जटिलताओं।
- रोधगलन।
- वैरिकाज़ नसों से रक्तस्राव, अधिक बार अन्नप्रणाली और जठरांत्र संबंधी मार्ग में।
- मधुमेह और यकृत कोमा क्रमशः मधुमेह और सिरोसिस की प्रगति के साथ।
- ट्यूमर का विकास, अक्सर यकृत के ऊतकों में।
- मधुमेह मेलेटस, जो 75% मामलों में विकसित होता है।
- हेपेटोमेगाली, जब यकृत बड़ा हो जाता है।
- स्प्लेनोमेगाली प्लीहा का इज़ाफ़ा है।
- पैरेन्काइमा का फैलाना प्रगतिशील सिरोसिस।
- आर्थ्राल्जिया, जब जोड़ों में बहुत दर्द होता है। विशेष रूप से प्रभावित दूसरी और तीसरी उंगलियों पर इंटरफैंगल जोड़ हैं।
- यौन विकार जैसे नपुंसकता (पुरुषों में)। महिलाओं में, एमेनोरिया विकसित होता है, जिसके परिणामस्वरूप कामेच्छा में कमी आती है।
- पिट्यूटरी ग्रंथि को नुकसान और, इससे जुड़ा, हार्मोनल कमी।
निदान
क्योंकि हेमोक्रोमैटोसिस का कारण बनता है विभिन्न रोगनैदानिक तस्वीर भिन्न हो सकती है। इसलिए, विभिन्न विशेषज्ञ पैथोलॉजी का निदान करने में सक्षम हैं, जैसे:
 लोहे के चयापचय की विफलता का अंतिम निदान उसके बाद ही किया जा सकता है व्यापक परीक्षाएक त्वचा विशेषज्ञ, मूत्र रोग विशेषज्ञ, हृदय रोग विशेषज्ञ और अन्य विशेषज्ञों से।
लोहे के चयापचय की विफलता का अंतिम निदान उसके बाद ही किया जा सकता है व्यापक परीक्षाएक त्वचा विशेषज्ञ, मूत्र रोग विशेषज्ञ, हृदय रोग विशेषज्ञ और अन्य विशेषज्ञों से। - गैस्ट्रोएंटेरोलॉजिस्ट;
- हृदय रोग विशेषज्ञ;
- एंडोक्रिनोलॉजिस्ट;
- स्त्री रोग विशेषज्ञ;
- मूत्र रोग विशेषज्ञ;
- रुमेटोलॉजिस्ट;
- त्वचा विशेषज्ञ।
लेकिन सभी डॉक्टर रोग संबंधी स्थिति के निदान में एक ही दृष्टिकोण लागू करेंगे, चाहे कारण और नैदानिक तस्वीर कुछ भी हो। बाद में दृश्य निरीक्षणऔर रोगी की शिकायतों का आकलन करते हुए, निदान को स्पष्ट करने और शरीर को नुकसान की गंभीरता को निर्धारित करने के लिए जटिल प्रयोगशाला और वाद्य अध्ययन का एक जटिल निर्धारित किया जाता है।
निदान का उद्देश्य स्वयं रोग की पहचान करना है। विशिष्ट तरीके, चूंकि विश्लेषणों की मानक सूची सूचनात्मक नहीं है। आज तक, एक रोग स्थिति के निदान के लिए एक चरण-दर-चरण योजना प्रस्तावित है, जिसमें निम्नलिखित चरण शामिल हैं:
- ट्रांसफ़रिन के स्तर का निर्धारण - पूरे शरीर में लोहे के हस्तांतरण में शामिल एक विशिष्ट प्रोटीन। मानदंड 44% से अधिक नहीं है।
- फेरिटिन गणना। रजोनिवृत्ति के बाहर और बाद की अवधि के दौरान महिलाओं में एक पदार्थ का मान क्रमशः 200 और 300 यूनिट होता है।
- नैदानिक रक्तस्राव। विधि का सार सीरम में लोहे की गणना के साथ रक्त की एक छोटी मात्रा का निष्कर्षण है। आम तौर पर रोगी तब ठीक हो जाता है जब सामान्य परिसंचरण में लोहे का स्तर 3 ग्राम गिर जाता है।
प्रयोगशाला के तरीके
 हेमोक्रोमैटोसिस का निदान भी रक्त और मूत्र परीक्षण के परिणामों पर आधारित है।
हेमोक्रोमैटोसिस का निदान भी रक्त और मूत्र परीक्षण के परिणामों पर आधारित है। रोग का निदान करने के लिए आवश्यक नैदानिक परीक्षण स्वयं लोहे के स्तर और इसके चयापचय और पूरे शरीर में परिवहन में शामिल पदार्थों को निर्धारित करने पर आधारित होते हैं। निम्नलिखित प्रयोगशाला निदान विधियों का उपयोग किया जाता है:
- लौह, फेरिटिन, ट्रांसफरिन की एकाग्रता के लिए विशिष्ट विश्लेषण;
- सकारात्मक desferal परीक्षण - उत्सर्जित लोहे की गणना के साथ मूत्र परीक्षण;
- रक्त के कुल लौह-बाध्यकारी गुणों में गिरावट का आकलन।
निदान की पुष्टि करने के लिए, एक पंचर या डर्मिस किया जाता है, इसके बाद हेमोसाइडरिन जमा की उपस्थिति / अनुपस्थिति के लिए एक अध्ययन किया जाता है। रोग का वंशानुगत रूप आणविक आनुवंशिक अध्ययन से प्राप्त आंकड़ों के आधार पर निर्धारित किया जाता है।
अन्य अंगों को नुकसान की गंभीरता का आकलन करने और रोग का निदान निर्धारित करने के लिए, निम्नलिखित किए जाते हैं:
- जिगर परीक्षण;
- चीनी और ग्लाइकोसिलेटेड हीमोग्लोबिन के लिए जैविक तरल पदार्थों का विश्लेषण।
वाद्य तकनीक
निम्न के अलावा नैदानिक अनुसंधानरोगी के जैविक तरल पदार्थ, एक वाद्य परीक्षा की जाती है, जो आपको पाठ्यक्रम की अधिक सटीक तस्वीर, रोग प्रक्रिया की व्यापकता और शरीर को नुकसान का निर्धारण करने की अनुमति देता है। इस काम के लिए:
- जोड़ों का एक्स-रे;
- पेरिटोनियम का अल्ट्रासाउंड;
- ईसीजी, इकोकार्डियोग्राफी;
- एमआरआई, .
- हेमोक्रोमैटोसिस क्या है
- हेमोक्रोमैटोसिस का क्या कारण बनता है
- हेमोक्रोमैटोसिस के लक्षण
- हेमोक्रोमैटोसिस का निदान
- हेमोक्रोमैटोसिस का उपचार
- हेमोक्रोमैटोसिस होने पर आपको किन डॉक्टरों से संपर्क करना चाहिए
हेमोक्रोमैटोसिस क्या है
प्राथमिक हेमोक्रोमैटोसिस (पीएचसी) एक ऑटोसोमल रिसेसिव, एचएलए से जुड़ी बीमारी है जो एक आनुवंशिक दोष के कारण होती है जो एक चयापचय विकार की विशेषता होती है जिसमें जठरांत्र संबंधी मार्ग में लोहे का अवशोषण बढ़ जाता है।
हेमोक्रोमैटोसिस का क्या कारण बनता है
इस रोग का वर्णन पहली बार 1871 में एम. ट्रोइज़ियर द्वारा मधुमेह मेलिटस, त्वचा रंजकता, शरीर में लोहे के संचय से जुड़े यकृत के सिरोसिस द्वारा विशेषता एक लक्षण परिसर के रूप में किया गया था। 1889 में, रेक्लिंगहॉसन ने "हेमोक्रोमैटोसिस" शब्द पेश किया, जो रोग की एक विशेषता को दर्शाता है: त्वचा और आंतरिक अंगों का एक असामान्य रंग। यह पाया गया कि आयरन पहले लीवर की पैरेन्काइमल कोशिकाओं में जमा होता है, और फिर अन्य अंगों (अग्न्याशय, हृदय, जोड़ों, पिट्यूटरी ग्रंथि) में जमा किया जा सकता है।
प्रचलन।जनसंख्या आनुवंशिक अध्ययन ने पीएचसी को एक दुर्लभ बीमारी के रूप में बदल दिया है। पीएचसी जीन की व्यापकता 0.03-0.07% है - इसलिए, हाल ही में, प्रति 100 हजार जनसंख्या पर 3-8 मामले देखे गए थे। श्वेत आबादी में, समयुग्मकता की आवृत्ति 0.3% है, विषमयुग्मजी गाड़ी की आवृत्ति 8-10% है। निदान में सुधार के संबंध में, घटनाओं में वृद्धि नोट की जाती है। यूरोपीय समुदाय के निवासियों के बीच घटना दर औसतन 1: 300 है। डब्ल्यूएचओ के अनुसार, 10% आबादी में हेमोक्रोमैटोसिस की संभावना है। पुरुष महिलाओं की तुलना में लगभग 10 गुना अधिक बार बीमार पड़ते हैं।
हेमोक्रोमैटोसिस के दौरान रोगजनन (क्या होता है?)
आम तौर पर, शरीर में लगभग 4 ग्राम लोहा होता है, जिसमें से जी हीमोग्लोबिन, मायोग्लोबिन, कैटेलेज और अन्य श्वसन वर्णक या एंजाइम की संरचना में होता है। लोहे के भंडार 0.5 ग्राम हैं, जिनमें से कुछ यकृत में हैं, लेकिन पारंपरिक तरीकों से लोहे के लिए हिस्टोलॉजिकल परीक्षा के दौरान वे दिखाई नहीं देते हैं। आम तौर पर, एक व्यक्ति के दैनिक आहार में लगभग 10-20 मिलीग्राम आयरन (90% मुक्त खड़े, 10% हीम के साथ संयोजन में) होता है, जिसमें से 1-1.5 मिलीग्राम अवशोषित होता है।
अवशोषित लोहे की मात्रा शरीर में इसके भंडार पर निर्भर करती है: जितनी अधिक आवश्यकता होती है, उतना ही अधिक लोहा अवशोषित होता है। अवशोषण मुख्य रूप से ऊपरी छोटी आंत में होता है और यह एक सक्रिय प्रक्रिया है जिसमें लोहे को एकाग्रता ढाल के खिलाफ आगे ले जाया जा सकता है। हालांकि, स्थानांतरण के तंत्र अज्ञात हैं।
आंतों के म्यूकोसा की कोशिकाओं में, साइटोसोल में लोहा स्थित होता है। इसमें से कुछ बांधता है और फेरिटिन के रूप में संग्रहीत किया जाता है, जो बाद में या तो उपयोग किया जाता है या उपकला कोशिकाओं के विलुप्त होने के परिणामस्वरूप खो जाता है। अन्य ऊतकों में चयापचय के लिए नियत लोहे का हिस्सा कोशिका के आधारभूत झिल्ली में ले जाया जाता है और रक्त में मुख्य लौह परिवहन प्रोटीन ट्रांसफ़रिन से बांधता है। कोशिकाओं में, लोहे को फेरिटिन के रूप में जमा किया जाता है, लोहे के साथ प्रोटीन एपोफेरिटिन का एक परिसर। सड़े हुए फेरिटिन अणुओं के संचय हीमोसाइडरिन हैं। शरीर का लगभग एक तिहाई लौह भंडार हीमोसाइडरिन के रूप में होता है, जो आयरन से संबंधित रोगों में वृद्धि करता है।
हेमोक्रोमैटोसिस के साथ, पाचन तंत्र में लोहे का अवशोषण 3.0-4.0 मिलीग्राम तक बढ़ जाता है। इस प्रकार, 1 वर्ष के भीतर, इसकी अतिरिक्त मात्रा, जो यकृत, अग्न्याशय, हृदय और अन्य अंगों और ऊतकों की कोशिकाओं में जमा होती है, लगभग 1 ग्राम होती है। अंततः, शरीर के इंट्रा- और बाह्य कोशिकीय पूल लोहे से सुपरसैचुरेटेड हो जाते हैं, जो मुक्त लोहे को विषाक्त इंट्रासेल्युलर प्रतिक्रियाओं में प्रवेश करने की अनुमति देता है। एक मजबूत रेडॉक्स पदार्थ होने के नाते, लोहा मुक्त हाइड्रॉक्सिल रेडिकल बनाता है, जो बदले में, लिपिड, प्रोटीन और डीएनए के मैक्रोमोलेक्यूल्स को नष्ट कर देता है।
जिगर में लोहे के बढ़ते संचय की विशेषता है:
- पैरेन्काइमल कोशिकाओं में लोहे के प्रारंभिक प्रमुख संचय के साथ यकृत के फाइब्रोसिस और सिरोसिस, कुछ हद तक - स्टेलेट रेटिकुलोएन्डोथेलियोसाइट्स में।
- अग्न्याशय, हृदय, पिट्यूटरी ग्रंथि सहित अन्य अंगों में लोहे का जमाव।
- लोहे के अवशोषण में वृद्धि, जिससे इसका सोखना और संचय होता है।
यह रोग तथाकथित मिसेज़ म्यूटेशन से जुड़ा है, यानी म्यूटेशन जो कोडन के अर्थ में बदलाव का कारण बनते हैं और प्रोटीन बायोसिंथेसिस को रोकते हैं।
पीएचसी की आनुवंशिक प्रकृति की पुष्टि एम. साइमन एट अल ने की थी। 1976 में, जिन्होंने यूरोपीय आबादी के प्रतिनिधियों में प्रमुख हिस्टोकोम्पैटिबिलिटी कॉम्प्लेक्स के कुछ एंटीजन के साथ रोग के घनिष्ठ संबंध का खुलासा किया। नैदानिक अभिव्यक्ति के लिए, रोगी के पास दो PHC एलील (होमोज़ायगोसिटी) होने चाहिए। रोगी के साथ एक सामान्य एचएलए हैप्लोटाइप की उपस्थिति पीएचसी एलील की विषमयुग्मजी गाड़ी को इंगित करती है। ऐसे व्यक्तियों के शरीर में लोहे की मात्रा में वृद्धि और नैदानिक रूप से महत्वपूर्ण लक्षणों की अनुपस्थिति का संकेत देने वाले अप्रत्यक्ष संकेत हो सकते हैं। विषमयुग्मजी जीन कैरिज समयुग्मजी पर प्रबल होता है। यदि माता-पिता दोनों विषमयुग्मजी हैं, तो एक छद्म-प्रमुख प्रकार की विरासत संभव है। हेटेरोजाइट्स में, लोहे का अवशोषण आमतौर पर थोड़ा बढ़ जाता है, सीरम आयरन में मामूली वृद्धि का पता लगाया जाता है, लेकिन जीवन के लिए खतरा ट्रेस तत्व अधिभार नहीं देखा जाता है। उसी समय, यदि हेटेरोजाइट्स लोहे के चयापचय विकारों के साथ अन्य बीमारियों से पीड़ित हैं, तो रोग प्रक्रिया के नैदानिक और रूपात्मक लक्षण दिखाई दे सकते हैं।
एचएलए एंटीजन के साथ रोग के घनिष्ठ संबंध ने पीएचसी के लिए जिम्मेदार जीन को स्थानीय बनाना संभव बना दिया, जो क्रोमोसोम 6 की छोटी भुजा पर स्थित है, एचएलए सिस्टम के ए लोकस के पास और ए 3 एलील और ए 3 बी 7 या ए 3 बी 14 से जुड़ा हुआ है। हैप्लोटाइप। इस तथ्य ने इसकी पहचान के उद्देश्य से अनुसंधान के आधार के रूप में कार्य किया।
वंशानुगत हेमोक्रोमैटोसिस को मूल रूप से एक साधारण मोनोजेनिक बीमारी माना जाता था। वर्तमान में, जीन दोष और नैदानिक तस्वीर के अनुसार, PHC के 4 रूप प्रतिष्ठित हैं:
- क्लासिक ऑटोसोमल रिसेसिव HFE-1;
- किशोर एचएफई -2;
- HFE-3 टाइप 2 ट्रांसफ़रिन रिसेप्टर में उत्परिवर्तन के साथ जुड़ा हुआ है;
- ऑटोसोमल प्रमुख हेमोक्रोमैटोसिस HFE-4।
रोग के सार को समझने में एचएफई जीन (हेमोक्रोमैटोसिस के विकास से जुड़ा) की पहचान एक महत्वपूर्ण बिंदु था। एचएफई जीन 343 एमिनो एसिड से युक्त प्रोटीन की संरचना को एन्कोड करता है, जिसकी संरचना एमएचसी वर्ग I प्रणाली के अणु के समान होती है। हेमोक्रोमैटोसिस से पीड़ित व्यक्तियों में इस जीन में उत्परिवर्तन की पहचान की गई है। जातीय रूसियों के बीच समरूप राज्य में C282Y एलील के वाहक कम से कम 1 प्रति 1000 लोग हैं। लोहे के चयापचय में एचएफई की भूमिका ट्रांसफरिन रिसेप्टर (टीएफआर) के साथ एचएफई की बातचीत से प्रमाणित होती है। TfR के साथ HFE का जुड़ाव आयरन-बाउंड ट्रांसफ़रिन के लिए इस रिसेप्टर की आत्मीयता को कम करता है। C282Y म्यूटेशन के साथ, HFE TfR से बिल्कुल भी नहीं जुड़ पाता है, और H63D म्यूटेशन के साथ, TfR के लिए आत्मीयता कुछ हद तक कम हो जाती है। एचएफई की त्रि-आयामी संरचना का अध्ययन एक्स-रे क्रिस्टलोग्राफी का उपयोग करके किया गया था, जिससे एचएफई और 2 मीटर प्रकाश श्रृंखला के बीच बातचीत की प्रकृति को स्थापित करना संभव हो गया, साथ ही हेमोक्रोमैटोसिस की उत्परिवर्तन विशेषता के स्थानीयकरण का निर्धारण करना संभव हो गया।
C282Y उत्परिवर्तन एक डोमेन में डाइसल्फ़ाइड बंधन में एक विराम की ओर जाता है जो प्रोटीन की सही स्थानिक संरचना के निर्माण और 2m के लिए इसके बंधन में महत्वपूर्ण है। एचएफई प्रोटीन की सबसे बड़ी मात्रा ग्रहणी के गहरे क्रिप्ट में उत्पन्न होती है। आम तौर पर, क्रिप्टन कोशिकाओं में एचएफई प्रोटीन की भूमिका ट्रांसफ़रिन-बाउंड आयरन अपटेक को संशोधित करना है। एक स्वस्थ व्यक्ति में, सीरम आयरन के स्तर में वृद्धि से डीप क्रिप्ट सेल (TfR द्वारा मध्यस्थता और HFE द्वारा संशोधित एक प्रक्रिया) द्वारा इसके अवशोषण में वृद्धि होती है। C282Y उत्परिवर्तन गुप्त कोशिकाओं द्वारा TfR-मध्यस्थता वाले लोहे के तेज को बाधित कर सकता है और इस प्रकार शरीर में कम लोहे की उपस्थिति का गलत संकेत उत्पन्न करता है।
इंट्रासेल्युलर लोहे की सामग्री में कमी के कारण, विली के शीर्ष पर प्रवास करने वाले एंटरोसाइट्स में अंतर करने से डीएमटी -1 की बढ़ी हुई मात्रा का उत्पादन शुरू हो जाता है, जिसके परिणामस्वरूप लोहे का उठाव बढ़ जाता है। रोगजनन में मुख्य कड़ी एंजाइम सिस्टम में एक आनुवंशिक दोष है जो भोजन के साथ सामान्य सेवन के दौरान आंत में लोहे के अवशोषण को नियंत्रित करता है। एचएलए-ए प्रणाली के साथ एक आनुवंशिक लिंक सिद्ध हो चुका है। इन मार्करों का उपयोग करते हुए लिंकेज डिसिपिलिब्रियम के अध्ययन ने एज़, बी 7, बीटी 4, डी 6 सिओश डी 6 एस 126 ओ के साथ हेमोक्रोमैटोसिस के संबंध को दिखाया।
इस दिशा में आगे के अध्ययन और हैप्लोटाइप विश्लेषण से पता चलता है कि जीन D6 S2238 और D6 S2241 के बीच स्थित है। हेमोक्रोमैटोसिस के लिए पुटीय जीन एचएलए के लिए समरूप है, और उत्परिवर्तन एक कार्यात्मक रूप से महत्वपूर्ण क्षेत्र को प्रभावित करता प्रतीत होता है। शरीर में लौह तत्व को नियंत्रित करने वाला जीन छठे गुणसूत्र पर A3HLA स्थान पर स्थित होता है। यह जीन एक प्रोटीन की संरचना को एन्कोड करता है जो ट्रांसफ़रिन रिसेप्टर के साथ इंटरैक्ट करता है और ट्रांसफ़रिन आयरन कॉम्प्लेक्स के लिए रिसेप्टर की आत्मीयता को कम करता है। इस प्रकार, एचएफई जीन का उत्परिवर्तन ग्रहणी एंटरोसाइट्स द्वारा लोहे के ट्रांसफ़रिन-मध्यस्थ तेज को बाधित करता है, जिसके परिणामस्वरूप शरीर में कम लोहे की उपस्थिति के बारे में एक गलत संकेत मिलता है, जो बदले में, लौह-बाध्यकारी प्रोटीन के उत्पादन में वृद्धि की ओर जाता है। DCT-1 एंटरोसाइट्स के विली में और परिणाम कैसे लोहे का बढ़ा हुआ उठाव है।
संभावित विषाक्तता को इसकी क्षमता द्वारा समझाया गया है, परिवर्तनीय वैलेंस वाली धातु के रूप में, मूल्यवान मुक्त कट्टरपंथी प्रतिक्रियाओं को ट्रिगर करने के लिए जो सेल के ऑर्गेनेल और अनुवांशिक संरचनाओं को जहरीले नुकसान पहुंचाते हैं, कोलेजन संश्लेषण और ट्यूमर के विकास में वृद्धि करते हैं। Heterozygotes सीरम आयरन में थोड़ी वृद्धि दिखाते हैं लेकिन कोई अतिरिक्त आयरन संचय या ऊतक क्षति नहीं होती है।
हालांकि, यह तब हो सकता है जब हेटेरोजाइट्स लोहे के चयापचय विकारों के साथ अन्य बीमारियों से भी पीड़ित हों।
माध्यमिक हेमोक्रोमैटोसिस अक्सर रक्त रोगों की पृष्ठभूमि के खिलाफ विकसित होता है, टारडिव त्वचीय पोरफाइरिया, बार-बार रक्त संक्रमण, और लौह युक्त दवाएं लेना।
हेमोक्रोमैटोसिस के लक्षण
नैदानिक अभिव्यक्तियों की विशेषताएं:
रोग की नैदानिक अभिव्यक्तियाँ वयस्कता की शुरुआत के बाद विकसित होती हैं, जब शरीर में लोहे के भंडार 20-40 ग्राम या उससे अधिक तक पहुंच जाते हैं।
रोग के विकास में तीन चरण होते हैं:
- एक आनुवंशिक प्रवृत्ति के साथ लोहे के अधिभार की उपस्थिति के बिना;
- नैदानिक अभिव्यक्तियों के बिना लोहे का अधिभार;
- नैदानिक चरण।
रोग की शुरुआत धीरे-धीरे होती है। प्रारंभिक अवस्था में, कई वर्षों तक, पुरुषों में गंभीर कमजोरी, थकान, वजन घटाने और यौन क्रिया में कमी की शिकायतें प्रबल होती हैं। अक्सर सही हाइपोकॉन्ड्रिअम में दर्द होता है, बड़े जोड़ों के चोंड्रोकाल्सीनोसिस के कारण जोड़ों में, त्वचा में सूखापन और एट्रोफिक परिवर्तन, अंडकोष।
रोग के उन्नत चरण को क्लासिक त्रय की विशेषता है। त्वचा की रंजकता, श्लेष्मा झिल्ली, यकृत का सिरोसिस और मधुमेह।
रंजकता हेमोक्रोमैटोसिस के लगातार और शुरुआती लक्षणों में से एक है। इसकी गंभीरता प्रक्रिया की अवधि पर निर्भर करती है। शरीर के उजागर हिस्सों (चेहरे, गर्दन, हाथ) पर, पहले से वर्णित क्षेत्रों पर, बगल में, जननांगों पर एक कांस्य, धुंधली त्वचा टोन अधिक दिखाई देती है।
ज्यादातर मरीजों में आयरन मुख्य रूप से लीवर में जमा होता है। लगभग सभी रोगियों में यकृत वृद्धि देखी जाती है। जिगर की स्थिरता घनी होती है, सतह चिकनी होती है, कुछ मामलों में इसका दर्द तालु को दिया जाता है। 25-50% रोगियों में स्प्लेनोमेगाली का पता चला है। एक्स्ट्राहेपेटिक लक्षण दुर्लभ हैं। 80% रोगियों में जोड़ी मधुमेह होता है। वह अक्सर इंसुलिन पर निर्भर रहता है।
अंतःस्रावी विकार पिट्यूटरी ग्रंथि, अधिवृक्क ग्रंथियों, अधिवृक्क ग्रंथियों, थायरॉयड ग्रंथि (रोगियों के 1/3) के हाइपोफंक्शन के रूप में देखे जाते हैं। 80% से अधिक रोगियों में विभिन्न प्रकार के एंडोक्रिनोपैथी होते हैं। पैथोलॉजी का सबसे आम रूप मधुमेह मेलेटस है।
पीसीएच के साथ हृदय में लोहे का जमाव 90-100% मामलों में देखा जाता है, हालांकि, हृदय क्षति की नैदानिक अभिव्यक्तियाँ केवल 25-35% रोगियों में पाई जाती हैं। कार्डियोमायोपैथी हृदय के आकार में वृद्धि, लय गड़बड़ी, और दुर्दम्य हृदय विफलता के क्रमिक विकास के साथ है।
शायद हीमोक्रोमैटोसिस का आर्थ्रोपैथी, चोंड्रोक्लासिनोसिस, कैल्सीयूरिया के साथ ऑस्टियोपोरोसिस, न्यूरोसाइकिएट्रिक विकार, तपेदिक, टारडिव त्वचीय पोर्फिरीया का संयोजन।
गंभीर नैदानिक अभिव्यक्तियों और टर्मिनल हेमोक्रोमैटोसिस के साथ गुप्त (आनुवांशिक पूर्वाग्रह और न्यूनतम लौह अधिभार वाले रोगियों सहित) आवंटित करें। हेपेटोपैथिक, कार्डियोपैथिक, एंडोक्रिनोलॉजिकल रूप अधिक सामान्य हैं: क्रमशः, धीरे-धीरे प्रगतिशील, तेजी से प्रगतिशील, और एक फुलमिनेंट कोर्स वाला एक रूप।
पीएचसी की अव्यक्त अवस्था 30-40% रोगियों में देखी जाती है, जिसका पता रोगियों के रिश्तेदारों की पारिवारिक आनुवंशिक परीक्षा के दौरान या जनसंख्या जांच के दौरान लगाया जाता है। वृद्ध आयु वर्ग के इन व्यक्तियों में से कुछ में मामूली कमजोरी, थकान में वृद्धि, दाहिने हाइपोकॉन्ड्रिअम में भारीपन की भावना, शरीर के खुले क्षेत्रों में त्वचा की रंजकता, कामेच्छा में कमी और मामूली हेपेटोमेगाली के रूप में न्यूनतम लक्षण होते हैं।
उन्नत नैदानिक अभिव्यक्तियों के चरण में एस्थेनोवेगेटिव सिंड्रोम, पेट में दर्द, कभी-कभी काफी तीव्र, आर्थ्राल्जिया, 50% पुरुषों में कामेच्छा और शक्ति में कमी और 40% महिलाओं में एमेनोरिया की उपस्थिति की विशेषता है। इसके अलावा, वजन कम होना, कार्डियाल्जिया और धड़कनें देखी जा सकती हैं। एक वस्तुनिष्ठ परीक्षा से हेपेटोमेगाली, मेलास्मा, अग्नाशय की शिथिलता (इंसुलिन पर निर्भर मधुमेह मेलिटस) का पता चलता है।
एचसीएच के टर्मिनल चरण में, पोर्टल उच्च रक्तचाप के गठन, हेपेटोसेलुलर के विकास के साथ-साथ दाएं और बाएं वेंट्रिकुलर दिल की विफलता, मधुमेह कोमा, थकावट के रूप में अंगों और प्रणालियों के विघटन के संकेत हैं। ऐसे रोगियों की मृत्यु के कारण, एक नियम के रूप में, अन्नप्रणाली के वैरिकाज़ नसों से खून बह रहा है, हेपेटोसेलुलर और दिल की विफलता, सड़न रोकनेवाला पेरिटोनिटिस, मधुमेह कोमा।
ऐसे रोगियों में, एक ट्यूमर प्रक्रिया के विकास की संभावना होती है (55 वर्ष से अधिक आयु के लोगों में इसके विकास का जोखिम सामान्य आबादी की तुलना में 13 गुना अधिक है)।
किशोर हेमोक्रोमैटोसिस बीमारी का एक दुर्लभ रूप है जो कम उम्र (15-30 वर्ष) में होता है और यह गंभीर लोहे के अधिभार की विशेषता है, साथ में यकृत और हृदय क्षति के लक्षण भी होते हैं।
हेमोक्रोमैटोसिस का निदान
नैदानिक विशेषताएं:
निदान कई अंग घावों पर आधारित है, एक ही परिवार के कई सदस्यों में रोग के मामले, ऊंचा लोहे का स्तर, मूत्र में लोहे का उत्सर्जन, रक्त सीरम में ट्रांसफ़रिन की उच्च सांद्रता, फेरिटिन। निदान मधुमेह मेलिटस, कार्डियोमायोपैथी, हाइपोगोनाडिज्म, और ठेठ त्वचा पिग्मेंटेशन के साथ होने की संभावना है। प्रयोगशाला मानदंड हाइपरफेरेमिया हैं, ट्रांसफ़रिन संतृप्ति सूचकांक में वृद्धि (45% से अधिक)। रक्त सीरम में फेरिटिन के स्तर में तेजी से वृद्धि, मूत्र में लोहे का उत्सर्जन (desferal परीक्षण)। डेस्फेरल के 0.5 ग्राम के इंट्रामस्क्युलर इंजेक्शन के बाद, लोहे का उत्सर्जन 10 मिलीग्राम / दिन (1.5 मिलीग्राम / दिन की दर से) तक बढ़ जाता है, एनटीजे (लौह / ओजेएसएस) का गुणांक बढ़ जाता है। व्यवहार में आनुवंशिक परीक्षण की शुरूआत के साथ, लोहे के अधिभार के नैदानिक संकेतों के बिना हेमोक्रोमैटोसिस की उपस्थिति वाले व्यक्तियों की संख्या में वृद्धि हुई है। लोहे के अधिभार के विकास के लिए जोखिम समूह में उत्परिवर्तन C282Y/H63D की उपस्थिति के लिए एक अध्ययन का संचालन करें। यदि रोगी एक समयुग्मजी C282Y/H63D वाहक है, तो वंशानुगत हेमोक्रोमैटोसिस के निदान को स्थापित माना जा सकता है।
गैर-आक्रामक अनुसंधान विधियों में, जिगर में एक ट्रेस तत्व का जमाव एमआरआई का उपयोग करके निर्धारित किया जा सकता है। विधि लोहे के साथ अतिभारित यकृत के संकेत की तीव्रता में कमी पर आधारित है। इस मामले में, सिग्नल की तीव्रता में कमी की डिग्री लोहे के भंडार के समानुपाती होती है। विधि आपको अग्न्याशय, हृदय और अन्य अंगों में लोहे के अतिरिक्त जमाव को निर्धारित करने की अनुमति देती है।
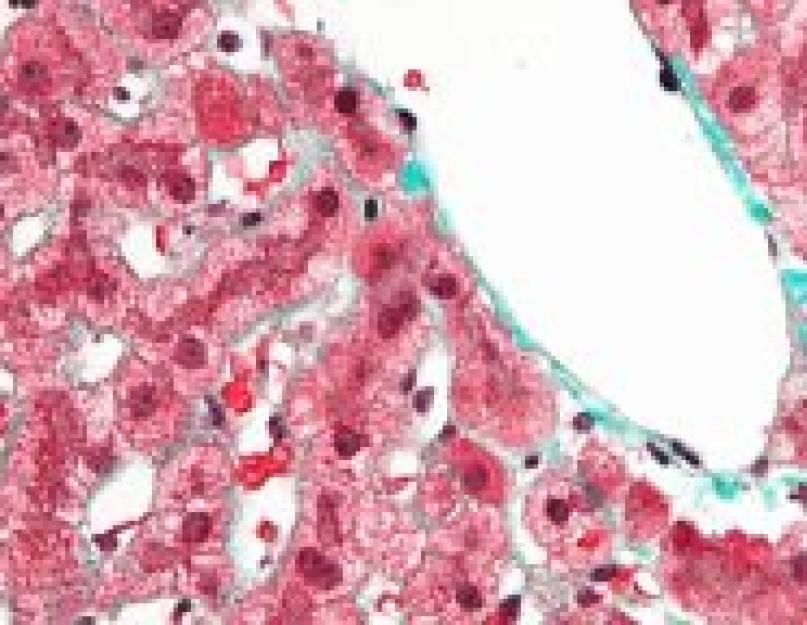
लिवर बायोप्सी में प्रचुर मात्रा में आयरन का जमाव दिखाई देता है, जिससे सकारात्मक पर्ल्स टेस्ट मिलता है। एक स्पेक्ट्रोफोटोमेट्रिक अध्ययन में, लौह सामग्री यकृत के शुष्क द्रव्यमान का 1.5% से अधिक है। महत्व परमाणु अवशोषण स्पेक्ट्रोमेट्री द्वारा यकृत बायोप्सी नमूनों में लोहे के स्तर के मात्रात्मक माप से जुड़ा हुआ है, इसके बाद यकृत लौह सूचकांक की गणना की जाती है। सूचकांक रोगी की उम्र (वर्षों में) के लिए जिगर में लोहे की एकाग्रता (μmol/g शुष्क वजन में) के अनुपात का प्रतिनिधित्व करता है। पीएचसी के साथ पहले से ही प्रारंभिक अवस्था में, यह संकेतक 1.9-2.0 के बराबर या उससे अधिक है और यकृत के हेमोसिडरोसिस द्वारा विशेषता अन्य स्थितियों में संकेतित मूल्य तक नहीं पहुंचता है।
रोग के अव्यक्त चरण में, कार्यात्मक यकृत परीक्षण व्यावहारिक रूप से नहीं बदलते हैं, और हिस्टोलॉजिकल परीक्षा के अनुसार, 4 डिग्री के हेमोसिडरोसिस, पोर्टल पथ के फाइब्रोसिस भड़काऊ घुसपैठ के स्पष्ट संकेतों के बिना देखे जाते हैं।
उन्नत नैदानिक अभिव्यक्तियों के चरण में, यकृत में ऊतकीय परिवर्तन आमतौर पर हेपेटोसाइट्स में हेमोसाइडरिन के बड़े पैमाने पर जमा और मैक्रोफेज, पित्त नली उपकला में कम महत्वपूर्ण के साथ वर्णक सेप्टल या छोटे-गांठदार सिरोसिस के अनुरूप होते हैं।
रोग के अंतिम चरण में हिस्टोलॉजिकल परीक्षा से लीवर (मोनो- और मल्टीलोबुलर सिरोसिस के प्रकार), हृदय, अग्न्याशय, थायरॉयड, लार और पसीने की ग्रंथियों, अधिवृक्क ग्रंथियों, पिट्यूटरी ग्रंथि और अन्य को नुकसान के साथ सामान्यीकृत हेमोसिडरोसिस की एक तस्वीर का पता चलता है। अंग।
आयरन अधिभार कई जन्मजात या अधिग्रहित स्थितियों में देखा गया है जिनसे एचएचसी को विभेदित किया जाना चाहिए।
लोहे के अधिभार की स्थिति के विकास का वर्गीकरण और कारण:
- हेमोक्रोमैटोसिस के पारिवारिक या जन्मजात रूप:
- जन्मजात एचएफई-संबंधित हेमोक्रोमैटोसिस:
- C282Y के लिए समयुग्मक;
- C282Y/H63D के लिए मिश्रित विषमयुग्मजीता।
- जन्मजात एचएफई-गैर-संबंधित हेमोक्रोमैटोसिस।
- किशोर हेमोक्रोमैटोसिस।
- नवजात शिशुओं में आयरन का अधिभार।
- ऑटोसोमल प्रमुख हेमोक्रोमैटोसिस।
- जन्मजात एचएफई-संबंधित हेमोक्रोमैटोसिस:
- अधिग्रहित लौह अधिभार:
- हेमटोलॉजिकल रोग:
- लोहे के अधिभार के कारण एनीमिया;
- थैलेसीमिया मेजर;
- साइडरोबलास्टिक एनीमिया;
- क्रोनिक हेमोलिटिक एनीमिया।
- हेमटोलॉजिकल रोग:
- जीर्ण यकृत रोग:
- हेपेटाइटस सी;
- शराबी जिगर की बीमारी;
- गैर-मादक स्टीटोहेपेटाइटिस।
रोग को रक्त विकृति (थैलेसीमिया, साइडरोबलास्टिक एनीमिया, वंशानुगत एट्रांसफेरिनमिया, माइक्रोसाइटिक एनीमिया, टार्डिव त्वचीय पोर्फिरीया), यकृत रोगों (अल्कोहलिक लीवर डैमेज, क्रोनिक वायरल हेपेटाइटिस, नॉन-अल्कोहलिक स्टीटोहेपेटाइटिस) से भी विभेदित किया जाना चाहिए।
हेमोक्रोमैटोसिस का उपचार
हेमोक्रोमैटोसिस के उपचार की विशेषताएं:
आयरन युक्त खाद्य पदार्थों के बिना प्रोटीन से भरपूर आहार दिखाया गया है।
रक्तपात शरीर से अतिरिक्त आयरन को निकालने का सबसे सुलभ तरीका है। आमतौर पर सप्ताह में 1-2 बार की आवृत्ति के साथ 300-500 मिलीलीटर रक्त निकाला जाता है। Phlebotomies की संख्या की गणना हीमोग्लोबिन के स्तर, रक्त हेमटोक्रिट, फेरिटिन और अतिरिक्त लोहे की मात्रा के आधार पर की जाती है। यह ध्यान में रखता है कि 500 मिलीलीटर रक्त में 200-250 मिलीग्राम लोहा होता है, मुख्य रूप से एरिथ्रोसाइट्स के हीमोग्लोबिन में। रक्तस्राव तब तक जारी रहता है जब तक कि रोगी को हल्का एनीमिया न हो जाए। इस एक्स्ट्राकोर्पोरियल तकनीक का एक संशोधन साइटैफेरेसिस (सीए) है (एक बंद सर्किट में ऑटोप्लाज्मा की वापसी के साथ रक्त के सेलुलर हिस्से को हटाना)। रक्त कोशिकाओं के यांत्रिक निष्कासन के अलावा, सीए का एक विषहरण प्रभाव होता है और अपक्षयी-भड़काऊ प्रक्रियाओं की गंभीरता को कम करने में मदद करता है। प्रत्येक रोगी सीए के 8-10 सत्रों से गुजरता है और 3 महीने के लिए 2-3 सत्रों की मात्रा में सीए या हेमोएक्सफ़्यूज़न का उपयोग करके रखरखाव चिकित्सा के लिए एक और संक्रमण होता है।
ड्रग उपचार डिफेरोक्सामाइन (डेस्फेरल, डेस्फेरिन) के उपयोग पर आधारित है, 10% समाधान के 10 मिलीलीटर इंट्रामस्क्युलर या अंतःशिरा द्वारा ड्रिप द्वारा। Fe3+ आयनों के प्रति दवा की एक उच्च विशिष्ट गतिविधि है। वहीं, 500 मिलीग्राम डेस्फेरल शरीर से 42.5 मिलीग्राम आयरन को निकालने में सक्षम है। पाठ्यक्रम की अवधि 20-40 दिन है। वहीं सिरोसिस, डायबिटीज मेलिटस और हार्ट फेल्योर का इलाज किया जाता है। जिगर के ऊतकों में अत्यधिक लौह सामग्री की उपस्थिति में एचसीएच वाले रोगियों में अक्सर देखा जाने वाला एनीमिक सिंड्रोम अपवाही चिकित्सा के उपयोग को सीमित करता है। हमारे क्लिनिक ने सीए की पृष्ठभूमि के खिलाफ पुनः संयोजक एरिथ्रोपोइटिन के उपयोग के लिए एक योजना विकसित की है। दवा शरीर के डिपो से लोहे के बढ़ते उपयोग को बढ़ावा देती है, जिसके कारण माइक्रोएलेमेंट के कुल भंडार में कमी होती है, हीमोग्लोबिन के स्तर में वृद्धि होती है। पुनः संयोजक एरिथ्रोपोइटिन को शरीर के वजन के 25 माइक्रोग्राम / किग्रा की खुराक पर प्रशासित किया जाता है, सीए सत्रों की पृष्ठभूमि के खिलाफ सप्ताह में 2 बार 10-15 सप्ताह के लिए आयोजित किया जाता है।
भविष्यवाणी:
पूर्वानुमान ओवरलोड की डिग्री और अवधि द्वारा निर्धारित किया जाता है।
बीमारी का कोर्स लंबा है, खासकर बुजुर्गों में। समय पर चिकित्सा कई दशकों तक जीवन को लम्बा खींचती है। उपचारित रोगियों में 5 साल तक जीवित रहने की दर अनुपचारित रोगियों की तुलना में 2.5-3 गुना अधिक है। लीवर सिरोसिस की उपस्थिति में एचसीसी वाले रोगियों में एचसीसी विकसित होने का जोखिम 200 गुना बढ़ जाता है। मृत्यु का सबसे आम कारण जिगर की विफलता है।
रक्तवर्णकता
हेमोक्रोमैटोसिस क्या है -
प्राथमिक हेमोक्रोमैटोसिस (पीएचसी) एक ऑटोसोमल रिसेसिव, एचएलए से जुड़ी बीमारी है जो एक आनुवंशिक दोष के कारण होती है जो एक चयापचय विकार की विशेषता होती है जिसमें जठरांत्र संबंधी मार्ग में लोहे का अवशोषण बढ़ जाता है।
हेमोक्रोमैटोसिस के क्या कारण/उत्तेजक होते हैं:
इस रोग का वर्णन पहली बार 1871 में एम. ट्रोइज़ियर द्वारा मधुमेह मेलिटस, त्वचा रंजकता, शरीर में लोहे के संचय से जुड़े यकृत के सिरोसिस द्वारा विशेषता एक लक्षण परिसर के रूप में किया गया था। 1889 में, रेक्लिंगहॉसन ने "हेमोक्रोमैटोसिस" शब्द पेश किया, जो रोग की एक विशेषता को दर्शाता है: त्वचा और आंतरिक अंगों का एक असामान्य रंग। यह पाया गया कि आयरन पहले लीवर की पैरेन्काइमल कोशिकाओं में जमा होता है, और फिर अन्य अंगों (अग्न्याशय, हृदय, जोड़ों, पिट्यूटरी ग्रंथि) में जमा किया जा सकता है।
प्रचलन।जनसंख्या आनुवंशिक अध्ययन ने पीएचसी को एक दुर्लभ बीमारी के रूप में बदल दिया है। पीएचसी जीन की व्यापकता 0.03-0.07% है - इसलिए, हाल ही में, प्रति 100 हजार जनसंख्या पर 3-8 मामले देखे गए थे। श्वेत आबादी में, समयुग्मकता की आवृत्ति 0.3% है, विषमयुग्मजी गाड़ी की आवृत्ति 8-10% है। निदान में सुधार के संबंध में, घटनाओं में वृद्धि नोट की जाती है। यूरोपीय समुदाय के निवासियों के बीच घटना दर औसतन 1: 300 है। डब्ल्यूएचओ के अनुसार, 10% आबादी में हेमोक्रोमैटोसिस की संभावना है। पुरुष महिलाओं की तुलना में लगभग 10 गुना अधिक बार बीमार पड़ते हैं।
हेमोक्रोमैटोसिस के दौरान रोगजनन (क्या होता है?):
आम तौर पर, शरीर में लगभग 4 ग्राम लोहा होता है, जिसमें से जी हीमोग्लोबिन, मायोग्लोबिन, कैटेलेज और अन्य श्वसन वर्णक या एंजाइम की संरचना में होता है। लोहे के भंडार 0.5 ग्राम हैं, जिनमें से कुछ यकृत में हैं, लेकिन पारंपरिक तरीकों से लोहे के लिए हिस्टोलॉजिकल परीक्षा के दौरान वे दिखाई नहीं देते हैं। आम तौर पर, एक व्यक्ति के दैनिक आहार में लगभग 10-20 मिलीग्राम आयरन (90% मुक्त खड़े, 10% हीम के साथ संयोजन में) होता है, जिसमें से 1-1.5 मिलीग्राम अवशोषित होता है।
अवशोषित लोहे की मात्रा शरीर में इसके भंडार पर निर्भर करती है: जितनी अधिक आवश्यकता होती है, उतना ही अधिक लोहा अवशोषित होता है। अवशोषण मुख्य रूप से ऊपरी छोटी आंत में होता है और यह एक सक्रिय प्रक्रिया है जिसमें लोहे को एकाग्रता ढाल के खिलाफ आगे ले जाया जा सकता है। हालांकि, स्थानांतरण के तंत्र अज्ञात हैं।
आंतों के म्यूकोसा की कोशिकाओं में, साइटोसोल में लोहा स्थित होता है। इसमें से कुछ बांधता है और फेरिटिन के रूप में संग्रहीत किया जाता है, जो बाद में या तो उपयोग किया जाता है या उपकला कोशिकाओं के विलुप्त होने के परिणामस्वरूप खो जाता है। अन्य ऊतकों में चयापचय के लिए नियत लोहे का हिस्सा कोशिका के आधारभूत झिल्ली में ले जाया जाता है और रक्त में मुख्य लौह परिवहन प्रोटीन ट्रांसफ़रिन से बांधता है। कोशिकाओं में, लोहे को फेरिटिन के रूप में जमा किया जाता है, लोहे के साथ प्रोटीन एपोफेरिटिन का एक परिसर। सड़े हुए फेरिटिन अणुओं के संचय हीमोसाइडरिन हैं। शरीर का लगभग एक तिहाई लौह भंडार हीमोसाइडरिन के रूप में होता है, जो आयरन से संबंधित रोगों में वृद्धि करता है।
हेमोक्रोमैटोसिस के साथ, पाचन तंत्र में लोहे का अवशोषण 3.0-4.0 मिलीग्राम तक बढ़ जाता है। इस प्रकार, 1 वर्ष के भीतर, इसकी अतिरिक्त मात्रा, जो यकृत, अग्न्याशय, हृदय और अन्य अंगों और ऊतकों की कोशिकाओं में जमा होती है, लगभग 1 ग्राम होती है। अंततः, शरीर के इंट्रा- और बाह्य कोशिकीय पूल लोहे से सुपरसैचुरेटेड हो जाते हैं, जो मुक्त लोहे को विषाक्त इंट्रासेल्युलर प्रतिक्रियाओं में प्रवेश करने की अनुमति देता है। एक मजबूत रेडॉक्स पदार्थ होने के नाते, लोहा मुक्त हाइड्रॉक्सिल रेडिकल बनाता है, जो बदले में, लिपिड, प्रोटीन और डीएनए के मैक्रोमोलेक्यूल्स को नष्ट कर देता है।
जिगर में लोहे के बढ़ते संचय की विशेषता है:
- पैरेन्काइमल कोशिकाओं में लोहे के प्रारंभिक प्रमुख संचय के साथ यकृत के फाइब्रोसिस और सिरोसिस, कुछ हद तक - स्टेलेट रेटिकुलोएन्डोथेलियोसाइट्स में।
- अग्न्याशय, हृदय, पिट्यूटरी ग्रंथि सहित अन्य अंगों में लोहे का जमाव।
- लोहे के अवशोषण में वृद्धि, जिससे इसका सोखना और संचय होता है।
यह रोग तथाकथित मिसेज़ म्यूटेशन से जुड़ा है, यानी म्यूटेशन जो कोडन के अर्थ में बदलाव का कारण बनते हैं और प्रोटीन बायोसिंथेसिस को रोकते हैं।
पीएचसी की आनुवंशिक प्रकृति की पुष्टि एम. साइमन एट अल ने की थी। 1976 में, जिन्होंने यूरोपीय आबादी के प्रतिनिधियों में प्रमुख हिस्टोकोम्पैटिबिलिटी कॉम्प्लेक्स के कुछ एंटीजन के साथ रोग के घनिष्ठ संबंध का खुलासा किया। नैदानिक अभिव्यक्ति के लिए, रोगी के पास दो PHC एलील (होमोज़ायगोसिटी) होने चाहिए। रोगी के साथ एक सामान्य एचएलए हैप्लोटाइप की उपस्थिति पीएचसी एलील की विषमयुग्मजी गाड़ी को इंगित करती है। ऐसे व्यक्तियों के शरीर में लोहे की मात्रा में वृद्धि और नैदानिक रूप से महत्वपूर्ण लक्षणों की अनुपस्थिति का संकेत देने वाले अप्रत्यक्ष संकेत हो सकते हैं। विषमयुग्मजी जीन कैरिज समयुग्मजी पर प्रबल होता है। यदि माता-पिता दोनों विषमयुग्मजी हैं, तो एक छद्म-प्रमुख प्रकार की विरासत संभव है। हेटेरोजाइट्स में, लोहे का अवशोषण आमतौर पर थोड़ा बढ़ जाता है, सीरम आयरन में मामूली वृद्धि का पता लगाया जाता है, लेकिन जीवन के लिए खतरा ट्रेस तत्व अधिभार नहीं देखा जाता है। उसी समय, यदि हेटेरोजाइट्स लोहे के चयापचय विकारों के साथ अन्य बीमारियों से पीड़ित हैं, तो रोग प्रक्रिया के नैदानिक और रूपात्मक लक्षण दिखाई दे सकते हैं।
एचएलए एंटीजन के साथ रोग के घनिष्ठ संबंध ने पीएचसी के लिए जिम्मेदार जीन को स्थानीय बनाना संभव बना दिया, जो क्रोमोसोम 6 की छोटी भुजा पर स्थित है, एचएलए सिस्टम के ए लोकस के पास और ए 3 एलील और ए 3 बी 7 या ए 3 बी 14 से जुड़ा हुआ है। हैप्लोटाइप। इस तथ्य ने इसकी पहचान के उद्देश्य से अनुसंधान के आधार के रूप में कार्य किया।
वंशानुगत हेमोक्रोमैटोसिस को मूल रूप से एक साधारण मोनोजेनिक बीमारी माना जाता था। वर्तमान में, जीन दोष और नैदानिक तस्वीर के अनुसार, PHC के 4 रूप प्रतिष्ठित हैं:
- क्लासिक ऑटोसोमल रिसेसिव HFE-1;
- किशोर एचएफई -2;
- HFE-3 टाइप 2 ट्रांसफ़रिन रिसेप्टर में उत्परिवर्तन के साथ जुड़ा हुआ है;
- ऑटोसोमल प्रमुख हेमोक्रोमैटोसिस HFE-4।
रोग के सार को समझने में एचएफई जीन (हेमोक्रोमैटोसिस के विकास से जुड़ा) की पहचान एक महत्वपूर्ण बिंदु था। एचएफई जीन 343 एमिनो एसिड से युक्त प्रोटीन की संरचना को एन्कोड करता है, जिसकी संरचना एमएचसी वर्ग I प्रणाली के अणु के समान होती है। हेमोक्रोमैटोसिस से पीड़ित व्यक्तियों में इस जीन में उत्परिवर्तन की पहचान की गई है। जातीय रूसियों के बीच समरूप राज्य में C282Y एलील के वाहक कम से कम 1 प्रति 1000 लोग हैं। लोहे के चयापचय में एचएफई की भूमिका ट्रांसफरिन रिसेप्टर (टीएफआर) के साथ एचएफई की बातचीत से प्रमाणित होती है। TfR के साथ HFE का जुड़ाव आयरन-बाउंड ट्रांसफ़रिन के लिए इस रिसेप्टर की आत्मीयता को कम करता है। C282Y म्यूटेशन के साथ, HFE TfR से बिल्कुल भी नहीं जुड़ पाता है, और H63D म्यूटेशन के साथ, TfR के लिए आत्मीयता कुछ हद तक कम हो जाती है। एचएफई की त्रि-आयामी संरचना का अध्ययन एक्स-रे क्रिस्टलोग्राफी का उपयोग करके किया गया था, जिससे एचएफई और 2 मीटर प्रकाश श्रृंखला के बीच बातचीत की प्रकृति को स्थापित करना संभव हो गया, साथ ही हेमोक्रोमैटोसिस की उत्परिवर्तन विशेषता के स्थानीयकरण का निर्धारण करना संभव हो गया।
C282Y उत्परिवर्तन एक डोमेन में डाइसल्फ़ाइड बंधन में एक विराम की ओर जाता है जो प्रोटीन की सही स्थानिक संरचना के निर्माण और 2m के लिए इसके बंधन में महत्वपूर्ण है। एचएफई प्रोटीन की सबसे बड़ी मात्रा ग्रहणी के गहरे क्रिप्ट में उत्पन्न होती है। आम तौर पर, क्रिप्टन कोशिकाओं में एचएफई प्रोटीन की भूमिका ट्रांसफ़रिन-बाउंड आयरन अपटेक को संशोधित करना है। एक स्वस्थ व्यक्ति में, सीरम आयरन के स्तर में वृद्धि से डीप क्रिप्ट सेल (TfR द्वारा मध्यस्थता और HFE द्वारा संशोधित एक प्रक्रिया) द्वारा इसके अवशोषण में वृद्धि होती है। C282Y उत्परिवर्तन गुप्त कोशिकाओं द्वारा TfR-मध्यस्थता वाले लोहे के तेज को बाधित कर सकता है और इस प्रकार शरीर में कम लोहे की उपस्थिति का गलत संकेत उत्पन्न करता है।
इंट्रासेल्युलर लोहे की सामग्री में कमी के कारण, विली के शीर्ष पर प्रवास करने वाले एंटरोसाइट्स में अंतर करने से डीएमटी -1 की बढ़ी हुई मात्रा का उत्पादन शुरू हो जाता है, जिसके परिणामस्वरूप लोहे का उठाव बढ़ जाता है। रोगजनन में मुख्य कड़ी एंजाइम सिस्टम में एक आनुवंशिक दोष है जो भोजन के साथ सामान्य सेवन के दौरान आंत में लोहे के अवशोषण को नियंत्रित करता है। एचएलए-ए प्रणाली के साथ एक आनुवंशिक लिंक सिद्ध हो चुका है। इन मार्करों का उपयोग करते हुए लिंकेज डिसिपिलिब्रियम के अध्ययन ने एज़, बी 7, बीटी 4, डी 6 सिओश डी 6 एस 126 ओ के साथ हेमोक्रोमैटोसिस के संबंध को दिखाया।
इस दिशा में आगे के अध्ययन और हैप्लोटाइप विश्लेषण से पता चलता है कि जीन D6 S2238 और D6 S2241 के बीच स्थित है। हेमोक्रोमैटोसिस के लिए पुटीय जीन एचएलए के लिए समरूप है, और उत्परिवर्तन एक कार्यात्मक रूप से महत्वपूर्ण क्षेत्र को प्रभावित करता प्रतीत होता है। शरीर में लौह तत्व को नियंत्रित करने वाला जीन छठे गुणसूत्र पर A3HLA स्थान पर स्थित होता है। यह जीन एक प्रोटीन की संरचना को एन्कोड करता है जो ट्रांसफ़रिन रिसेप्टर के साथ इंटरैक्ट करता है और ट्रांसफ़रिन आयरन कॉम्प्लेक्स के लिए रिसेप्टर की आत्मीयता को कम करता है। इस प्रकार, एचएफई जीन का उत्परिवर्तन ग्रहणी एंटरोसाइट्स द्वारा लोहे के ट्रांसफ़रिन-मध्यस्थ तेज को बाधित करता है, जिसके परिणामस्वरूप शरीर में कम लोहे की उपस्थिति के बारे में एक गलत संकेत मिलता है, जो बदले में, लौह-बाध्यकारी प्रोटीन के उत्पादन में वृद्धि की ओर जाता है। DCT-1 एंटरोसाइट्स के विली में और परिणाम कैसे लोहे का बढ़ा हुआ उठाव है।
संभावित विषाक्तता को इसकी क्षमता द्वारा समझाया गया है, परिवर्तनीय वैलेंस वाली धातु के रूप में, मूल्यवान मुक्त कट्टरपंथी प्रतिक्रियाओं को ट्रिगर करने के लिए जो सेल के ऑर्गेनेल और अनुवांशिक संरचनाओं को जहरीले नुकसान पहुंचाते हैं, कोलेजन संश्लेषण और ट्यूमर के विकास में वृद्धि करते हैं। Heterozygotes सीरम आयरन में थोड़ी वृद्धि दिखाते हैं लेकिन कोई अतिरिक्त आयरन संचय या ऊतक क्षति नहीं होती है।
हालांकि, यह तब हो सकता है जब हेटेरोजाइट्स लोहे के चयापचय विकारों के साथ अन्य बीमारियों से भी पीड़ित हों।
माध्यमिक हेमोक्रोमैटोसिस अक्सर रक्त रोगों की पृष्ठभूमि के खिलाफ विकसित होता है, टारडिव त्वचीय पोरफाइरिया, बार-बार रक्त संक्रमण, और लौह युक्त दवाएं लेना।
हेमोक्रोमैटोसिस के लक्षण:
नैदानिक अभिव्यक्तियों की विशेषताएं:
रोग की नैदानिक अभिव्यक्तियाँ वयस्कता की शुरुआत के बाद विकसित होती हैं, जब शरीर में लोहे के भंडार 20-40 ग्राम या उससे अधिक तक पहुंच जाते हैं।
रोग के विकास में तीन चरण होते हैं:
- एक आनुवंशिक प्रवृत्ति के साथ लोहे के अधिभार की उपस्थिति के बिना;
- नैदानिक अभिव्यक्तियों के बिना लोहे का अधिभार;
- नैदानिक चरण।
रोग की शुरुआत धीरे-धीरे होती है। प्रारंभिक अवस्था में, कई वर्षों तक, पुरुषों में गंभीर कमजोरी, थकान, वजन घटाने और यौन क्रिया में कमी की शिकायतें प्रबल होती हैं। अक्सर सही हाइपोकॉन्ड्रिअम में दर्द होता है, बड़े जोड़ों के चोंड्रोकाल्सीनोसिस के कारण जोड़ों में, त्वचा में सूखापन और एट्रोफिक परिवर्तन, अंडकोष।
रोग के उन्नत चरण को क्लासिक त्रय की विशेषता है। त्वचा की रंजकता, श्लेष्मा झिल्ली, यकृत का सिरोसिस और मधुमेह।
रंजकता हेमोक्रोमैटोसिस के लगातार और शुरुआती लक्षणों में से एक है। इसकी गंभीरता प्रक्रिया की अवधि पर निर्भर करती है। शरीर के उजागर हिस्सों (चेहरे, गर्दन, हाथ) पर, पहले से वर्णित क्षेत्रों पर, बगल में, जननांगों पर एक कांस्य, धुंधली त्वचा टोन अधिक दिखाई देती है।
ज्यादातर मरीजों में आयरन मुख्य रूप से लीवर में जमा होता है। लगभग सभी रोगियों में यकृत वृद्धि देखी जाती है। जिगर की स्थिरता घनी होती है, सतह चिकनी होती है, कुछ मामलों में इसका दर्द तालु को दिया जाता है। 25-50% रोगियों में स्प्लेनोमेगाली का पता चला है। एक्स्ट्राहेपेटिक लक्षण दुर्लभ हैं। 80% रोगियों में जोड़ी मधुमेह होता है। वह अक्सर इंसुलिन पर निर्भर रहता है।
अंतःस्रावी विकार पिट्यूटरी ग्रंथि, अधिवृक्क ग्रंथियों, अधिवृक्क ग्रंथियों, थायरॉयड ग्रंथि (रोगियों के 1/3) के हाइपोफंक्शन के रूप में देखे जाते हैं। 80% से अधिक रोगियों में विभिन्न प्रकार के एंडोक्रिनोपैथी होते हैं। पैथोलॉजी का सबसे आम रूप मधुमेह मेलेटस है।
पीसीएच के साथ हृदय में लोहे का जमाव 90-100% मामलों में देखा जाता है, हालांकि, हृदय क्षति की नैदानिक अभिव्यक्तियाँ केवल 25-35% रोगियों में पाई जाती हैं। कार्डियोमायोपैथी हृदय के आकार में वृद्धि, लय गड़बड़ी, और दुर्दम्य हृदय विफलता के क्रमिक विकास के साथ है।
शायद हीमोक्रोमैटोसिस का आर्थ्रोपैथी, चोंड्रोक्लासिनोसिस, कैल्सीयूरिया के साथ ऑस्टियोपोरोसिस, न्यूरोसाइकिएट्रिक विकार, तपेदिक, टारडिव त्वचीय पोर्फिरीया का संयोजन।
गंभीर नैदानिक अभिव्यक्तियों और टर्मिनल हेमोक्रोमैटोसिस के साथ गुप्त (आनुवांशिक पूर्वाग्रह और न्यूनतम लौह अधिभार वाले रोगियों सहित) आवंटित करें। हेपेटोपैथिक, कार्डियोपैथिक, एंडोक्रिनोलॉजिकल रूप अधिक सामान्य हैं: क्रमशः, धीरे-धीरे प्रगतिशील, तेजी से प्रगतिशील, और एक फुलमिनेंट कोर्स वाला एक रूप।
पीएचसी की अव्यक्त अवस्था 30-40% रोगियों में देखी जाती है, जिसका पता रोगियों के रिश्तेदारों की पारिवारिक आनुवंशिक परीक्षा के दौरान या जनसंख्या जांच के दौरान लगाया जाता है। वृद्ध आयु वर्ग के इन व्यक्तियों में से कुछ में मामूली कमजोरी, थकान में वृद्धि, दाहिने हाइपोकॉन्ड्रिअम में भारीपन की भावना, शरीर के खुले क्षेत्रों में त्वचा की रंजकता, कामेच्छा में कमी और मामूली हेपेटोमेगाली के रूप में न्यूनतम लक्षण होते हैं।
उन्नत नैदानिक अभिव्यक्तियों के चरण में एस्थेनोवेगेटिव सिंड्रोम, पेट में दर्द, कभी-कभी काफी तीव्र, आर्थ्राल्जिया, 50% पुरुषों में कामेच्छा और शक्ति में कमी और 40% महिलाओं में एमेनोरिया की उपस्थिति की विशेषता है। इसके अलावा, वजन कम होना, कार्डियाल्जिया और धड़कनें देखी जा सकती हैं। एक वस्तुनिष्ठ परीक्षा से हेपेटोमेगाली, मेलास्मा, अग्नाशय की शिथिलता (इंसुलिन पर निर्भर मधुमेह मेलिटस) का पता चलता है।
एचसीएच के टर्मिनल चरण में, पोर्टल उच्च रक्तचाप के गठन, हेपेटोसेलुलर के विकास के साथ-साथ दाएं और बाएं वेंट्रिकुलर दिल की विफलता, मधुमेह कोमा, थकावट के रूप में अंगों और प्रणालियों के विघटन के संकेत हैं। ऐसे रोगियों की मृत्यु के कारण, एक नियम के रूप में, अन्नप्रणाली के वैरिकाज़ नसों से खून बह रहा है, हेपेटोसेलुलर और दिल की विफलता, सड़न रोकनेवाला पेरिटोनिटिस, मधुमेह कोमा।
ऐसे रोगियों में, एक ट्यूमर प्रक्रिया के विकास की संभावना होती है (55 वर्ष से अधिक आयु के लोगों में इसके विकास का जोखिम सामान्य आबादी की तुलना में 13 गुना अधिक है)।
किशोर हेमोक्रोमैटोसिस बीमारी का एक दुर्लभ रूप है जो कम उम्र (15-30 वर्ष) में होता है और यह गंभीर लोहे के अधिभार की विशेषता है, साथ में यकृत और हृदय क्षति के लक्षण भी होते हैं।
हेमोक्रोमैटोसिस का निदान:
नैदानिक विशेषताएं:
निदान कई अंग घावों पर आधारित है, एक ही परिवार के कई सदस्यों में रोग के मामले, ऊंचा लोहे का स्तर, मूत्र में लोहे का उत्सर्जन, रक्त सीरम में ट्रांसफ़रिन की उच्च सांद्रता, फेरिटिन। निदान मधुमेह मेलिटस, कार्डियोमायोपैथी, हाइपोगोनाडिज्म, और ठेठ त्वचा पिग्मेंटेशन के साथ होने की संभावना है। प्रयोगशाला मानदंड हाइपरफेरेमिया हैं, ट्रांसफ़रिन संतृप्ति सूचकांक में वृद्धि (45% से अधिक)। रक्त सीरम में फेरिटिन के स्तर में तेजी से वृद्धि, मूत्र में लोहे का उत्सर्जन (desferal परीक्षण)। डेस्फेरल के 0.5 ग्राम के इंट्रामस्क्युलर इंजेक्शन के बाद, लोहे का उत्सर्जन 10 मिलीग्राम / दिन (1.5 मिलीग्राम / दिन की दर से) तक बढ़ जाता है, एनटीजे (लौह / ओजेएसएस) का गुणांक बढ़ जाता है। व्यवहार में आनुवंशिक परीक्षण की शुरूआत के साथ, लोहे के अधिभार के नैदानिक संकेतों के बिना हेमोक्रोमैटोसिस की उपस्थिति वाले व्यक्तियों की संख्या में वृद्धि हुई है। लोहे के अधिभार के विकास के लिए जोखिम समूह में उत्परिवर्तन C282Y/H63D की उपस्थिति के लिए एक अध्ययन का संचालन करें। यदि रोगी एक समयुग्मजी C282Y/H63D वाहक है, तो वंशानुगत हेमोक्रोमैटोसिस के निदान को स्थापित माना जा सकता है।
गैर-आक्रामक अनुसंधान विधियों में, जिगर में एक ट्रेस तत्व का जमाव एमआरआई का उपयोग करके निर्धारित किया जा सकता है। विधि लोहे के साथ अतिभारित यकृत के संकेत की तीव्रता में कमी पर आधारित है। इस मामले में, सिग्नल की तीव्रता में कमी की डिग्री लोहे के भंडार के समानुपाती होती है। विधि आपको अग्न्याशय, हृदय और अन्य अंगों में लोहे के अतिरिक्त जमाव को निर्धारित करने की अनुमति देती है।
लिवर बायोप्सी में प्रचुर मात्रा में आयरन का जमाव दिखाई देता है, जिससे सकारात्मक पर्ल्स टेस्ट मिलता है। एक स्पेक्ट्रोफोटोमेट्रिक अध्ययन में, लौह सामग्री यकृत के शुष्क द्रव्यमान का 1.5% से अधिक है। महत्व परमाणु अवशोषण स्पेक्ट्रोमेट्री द्वारा यकृत बायोप्सी नमूनों में लोहे के स्तर के मात्रात्मक माप से जुड़ा हुआ है, इसके बाद यकृत लौह सूचकांक की गणना की जाती है। सूचकांक रोगी की उम्र (वर्षों में) के लिए जिगर में लोहे की एकाग्रता (μmol/g शुष्क वजन में) के अनुपात का प्रतिनिधित्व करता है। पीएचसी के साथ पहले से ही प्रारंभिक अवस्था में, यह संकेतक 1.9-2.0 के बराबर या उससे अधिक है और यकृत के हेमोसिडरोसिस द्वारा विशेषता अन्य स्थितियों में संकेतित मूल्य तक नहीं पहुंचता है।
रोग के अव्यक्त चरण में, कार्यात्मक यकृत परीक्षण व्यावहारिक रूप से नहीं बदलते हैं, और हिस्टोलॉजिकल परीक्षा के अनुसार, 4 डिग्री के हेमोसिडरोसिस, पोर्टल पथ के फाइब्रोसिस भड़काऊ घुसपैठ के स्पष्ट संकेतों के बिना देखे जाते हैं।
उन्नत नैदानिक अभिव्यक्तियों के चरण में, यकृत में ऊतकीय परिवर्तन आमतौर पर हेपेटोसाइट्स में हेमोसाइडरिन के बड़े पैमाने पर जमा और मैक्रोफेज, पित्त नली उपकला में कम महत्वपूर्ण के साथ वर्णक सेप्टल या छोटे-गांठदार सिरोसिस के अनुरूप होते हैं।
रोग के अंतिम चरण में हिस्टोलॉजिकल परीक्षा से लीवर (मोनो- और मल्टीलोबुलर सिरोसिस के प्रकार), हृदय, अग्न्याशय, थायरॉयड, लार और पसीने की ग्रंथियों, अधिवृक्क ग्रंथियों, पिट्यूटरी ग्रंथि और अन्य को नुकसान के साथ सामान्यीकृत हेमोसिडरोसिस की एक तस्वीर का पता चलता है। अंग।
आयरन अधिभार कई जन्मजात या अधिग्रहित स्थितियों में देखा गया है जिनसे एचएचसी को विभेदित किया जाना चाहिए।
लोहे के अधिभार की स्थिति के विकास का वर्गीकरण और कारण:
- हेमोक्रोमैटोसिस के पारिवारिक या जन्मजात रूप:
- जन्मजात एचएफई-संबंधित हेमोक्रोमैटोसिस:
- C282Y के लिए समयुग्मक;
- C282Y/H63D के लिए मिश्रित विषमयुग्मजीता।
- जन्मजात एचएफई-गैर-संबंधित हेमोक्रोमैटोसिस।
- किशोर हेमोक्रोमैटोसिस।
- नवजात शिशुओं में आयरन का अधिभार।
- ऑटोसोमल प्रमुख हेमोक्रोमैटोसिस।
- जन्मजात एचएफई-संबंधित हेमोक्रोमैटोसिस:
- अधिग्रहित लौह अधिभार:
- हेमटोलॉजिकल रोग:
- लोहे के अधिभार के कारण एनीमिया;
- थैलेसीमिया मेजर;
- साइडरोबलास्टिक एनीमिया;
- क्रोनिक हेमोलिटिक एनीमिया।
- हेमटोलॉजिकल रोग:
- जीर्ण यकृत रोग:
- हेपेटाइटस सी;
- शराबी जिगर की बीमारी;
- गैर-मादक स्टीटोहेपेटाइटिस।
रोग को रक्त विकृति (थैलेसीमिया, साइडरोबलास्टिक एनीमिया, वंशानुगत एट्रांसफेरिनमिया, माइक्रोसाइटिक एनीमिया, टार्डिव त्वचीय पोर्फिरीया), यकृत रोगों (अल्कोहलिक लीवर डैमेज, क्रोनिक वायरल हेपेटाइटिस, नॉन-अल्कोहलिक स्टीटोहेपेटाइटिस) से भी विभेदित किया जाना चाहिए।
हेमोक्रोमैटोसिस का उपचार:
हेमोक्रोमैटोसिस के उपचार की विशेषताएं:
आयरन युक्त खाद्य पदार्थों के बिना प्रोटीन से भरपूर आहार दिखाया गया है।
रक्तपात शरीर से अतिरिक्त आयरन को निकालने का सबसे सुलभ तरीका है। आमतौर पर सप्ताह में 1-2 बार की आवृत्ति के साथ 300-500 मिलीलीटर रक्त निकाला जाता है। Phlebotomies की संख्या की गणना हीमोग्लोबिन के स्तर, रक्त हेमटोक्रिट, फेरिटिन और अतिरिक्त लोहे की मात्रा के आधार पर की जाती है। यह ध्यान में रखता है कि 500 मिलीलीटर रक्त में 200-250 मिलीग्राम लोहा होता है, मुख्य रूप से एरिथ्रोसाइट्स के हीमोग्लोबिन में। रक्तस्राव तब तक जारी रहता है जब तक कि रोगी को हल्का एनीमिया न हो जाए। इस एक्स्ट्राकोर्पोरियल तकनीक का एक संशोधन साइटैफेरेसिस (सीए) है (एक बंद सर्किट में ऑटोप्लाज्मा की वापसी के साथ रक्त के सेलुलर हिस्से को हटाना)। रक्त कोशिकाओं के यांत्रिक निष्कासन के अलावा, सीए का एक विषहरण प्रभाव होता है और अपक्षयी-भड़काऊ प्रक्रियाओं की गंभीरता को कम करने में मदद करता है। प्रत्येक रोगी सीए के 8-10 सत्रों से गुजरता है और 3 महीने के लिए 2-3 सत्रों की मात्रा में सीए या हेमोएक्सफ़्यूज़न का उपयोग करके रखरखाव चिकित्सा के लिए एक और संक्रमण होता है।
ड्रग उपचार डिफेरोक्सामाइन (डेस्फेरल, डेस्फेरिन) के उपयोग पर आधारित है, 10% समाधान के 10 मिलीलीटर इंट्रामस्क्युलर या अंतःशिरा द्वारा ड्रिप द्वारा। Fe3+ आयनों के प्रति दवा की एक उच्च विशिष्ट गतिविधि है। वहीं, 500 मिलीग्राम डेस्फेरल शरीर से 42.5 मिलीग्राम आयरन को निकालने में सक्षम है। पाठ्यक्रम की अवधि 20-40 दिन है। वहीं सिरोसिस, डायबिटीज मेलिटस और हार्ट फेल्योर का इलाज किया जाता है। जिगर के ऊतकों में अत्यधिक लौह सामग्री की उपस्थिति में एचसीएच वाले रोगियों में अक्सर देखा जाने वाला एनीमिक सिंड्रोम अपवाही चिकित्सा के उपयोग को सीमित करता है। हमारे क्लिनिक ने सीए की पृष्ठभूमि के खिलाफ पुनः संयोजक एरिथ्रोपोइटिन के उपयोग के लिए एक योजना विकसित की है। दवा शरीर के डिपो से लोहे के बढ़ते उपयोग को बढ़ावा देती है, जिसके कारण माइक्रोएलेमेंट के कुल भंडार में कमी होती है, हीमोग्लोबिन के स्तर में वृद्धि होती है। पुनः संयोजक एरिथ्रोपोइटिन को शरीर के वजन के 25 माइक्रोग्राम / किग्रा की खुराक पर प्रशासित किया जाता है, सीए सत्रों की पृष्ठभूमि के खिलाफ सप्ताह में 2 बार 10-15 सप्ताह के लिए आयोजित किया जाता है।
भविष्यवाणी:
पूर्वानुमान ओवरलोड की डिग्री और अवधि द्वारा निर्धारित किया जाता है।
बीमारी का कोर्स लंबा है, खासकर बुजुर्गों में। समय पर चिकित्सा कई दशकों तक जीवन को लम्बा खींचती है। उपचारित रोगियों में 5 साल तक जीवित रहने की दर अनुपचारित रोगियों की तुलना में 2.5-3 गुना अधिक है। लीवर सिरोसिस की उपस्थिति में एचसीसी वाले रोगियों में एचसीसी विकसित होने का जोखिम 200 गुना बढ़ जाता है। मृत्यु का सबसे आम कारण जिगर की विफलता है।
हेमोक्रोमैटोसिस होने पर आपको किन डॉक्टरों से संपर्क करना चाहिए:
- जठरांत्र चिकित्सक
- पोषण विशेषज्ञ
क्या आप किसी बात को लेकर चिंतित हैं? क्या आप हेमोक्रोमैटोसिस, इसके कारणों, लक्षणों, उपचार और रोकथाम के तरीकों, रोग के पाठ्यक्रम और इसके बाद के आहार के बारे में अधिक विस्तृत जानकारी जानना चाहते हैं? या आपको निरीक्षण की आवश्यकता है? तुम कर सकते हो डॉक्टर के साथ अपॉइंटमेंट बुक करें- क्लिनिक यूरोप्रयोगशालासदैव आपकी सेवा में! सबसे अच्छे डॉक्टर आपकी जांच करेंगे, बाहरी संकेतों का अध्ययन करेंगे और लक्षणों द्वारा रोग की पहचान करने में मदद करेंगे, आपको सलाह देंगे और आवश्यक सहायता प्रदान करेंगे और निदान करेंगे। आप भी कर सकते हैं घर पर डॉक्टर को बुलाओ. क्लिनिक यूरोप्रयोगशालाआपके लिए चौबीसों घंटे खुला।
क्लिनिक से कैसे संपर्क करें:
कीव में हमारे क्लिनिक का फोन: (+38 044) 206-20-00 (मल्टीचैनल)। क्लिनिक के सचिव डॉक्टर से मिलने के लिए आपके लिए सुविधाजनक दिन और घंटे का चयन करेंगे। हमारे निर्देशांक और दिशाएं इंगित की गई हैं। उस पर क्लिनिक की सभी सेवाओं के बारे में अधिक विस्तार से देखें।
(+38 044) 206-20-00
यदि आपने पहले कोई शोध किया है, डॉक्टर के परामर्श से उनके परिणाम लेना सुनिश्चित करें।यदि अध्ययन पूरा नहीं हुआ है, तो हम अपने क्लिनिक में या अन्य क्लीनिकों में अपने सहयोगियों के साथ आवश्यक सब कुछ करेंगे।
आप? आपको अपने संपूर्ण स्वास्थ्य के प्रति बहुत सावधान रहने की आवश्यकता है। लोग पर्याप्त ध्यान नहीं देते रोग के लक्षणऔर यह न समझें कि ये रोग जानलेवा हो सकते हैं। ऐसे कई रोग हैं जो शुरू में हमारे शरीर में प्रकट नहीं होते हैं, लेकिन अंत में पता चलता है कि दुर्भाग्य से उनका इलाज करने में बहुत देर हो चुकी होती है। प्रत्येक रोग के अपने विशिष्ट लक्षण, विशिष्ट बाहरी अभिव्यक्तियाँ होती हैं - तथाकथित रोग के लक्षण. सामान्य रूप से रोगों के निदान में लक्षणों की पहचान करना पहला कदम है। ऐसा करने के लिए, आपको बस साल में कई बार करना होगा डॉक्टर से जांच कराएंन केवल एक भयानक बीमारी को रोकने के लिए, बल्कि पूरे शरीर और पूरे शरीर में स्वस्थ आत्मा को बनाए रखने के लिए।
यदि आप किसी डॉक्टर से कोई प्रश्न पूछना चाहते हैं, तो ऑनलाइन परामर्श अनुभाग का उपयोग करें, शायद आपको अपने प्रश्नों के उत्तर वहाँ मिल जाएँ और पढ़ें सेल्फ केयर टिप्स. यदि आप क्लीनिक और डॉक्टरों के बारे में समीक्षाओं में रुचि रखते हैं, तो अनुभाग में आवश्यक जानकारी खोजने का प्रयास करें। मेडिकल पोर्टल पर भी रजिस्टर करें यूरोप्रयोगशालासाइट पर नवीनतम समाचार और सूचना अपडेट के साथ लगातार अप टू डेट रहने के लिए, जो आपको मेल द्वारा स्वचालित रूप से भेजा जाएगा।
समूह से अन्य रोग जठरांत्र संबंधी मार्ग के रोग:
| दांतों को पीसना (घर्षण) करना |
| पेट का आघात |
| पेट का सर्जिकल संक्रमण |
| मौखिक फोड़ा |
| एडेंटिया |
| शराबी जिगर की बीमारी |
| लीवर का अल्कोहलिक सिरोसिस |
| एल्वोलिटिस |
| एनजाइना झेंसुल्या - लुडविग |
| संज्ञाहरण और गहन देखभाल |
| दांतों का एंकिलोसिस |
| दांतों की विसंगतियाँ |
| दांतों की स्थिति में विसंगतियाँ |
| अन्नप्रणाली के विकास में विसंगतियाँ |
| दांत के आकार और आकार में विसंगतियां |
| अविवरता |
| ऑटोइम्यून हेपेटाइटिस |
| अचलसिया कार्डिया |
| अन्नप्रणाली का अचलासिया |
| पेट के बेज़ार |
| रोग और बुद्ध-चियारी सिंड्रोम |
| जिगर की शिरापरक रोड़ा रोग |
| क्रोनिक हेमोडायलिसिस पर क्रोनिक रीनल फेल्योर वाले रोगियों में वायरल हेपेटाइटिस |
| वायरल हेपेटाइटिस जी |
| वायरल हेपेटाइटिस टीटीवी |
| इंट्राओरल सबम्यूकोसल फाइब्रोसिस (मौखिक सबम्यूकोसल फाइब्रोसिस) |
| बालों वाली ल्यूकोप्लाकिया |
| गैस्ट्रोडोडोडेनल रक्तस्राव |
| भौगोलिक भाषा |
| हेपेटोलेंटिकुलर डिजनरेशन (वेस्टफाल-विल्सन-कोनोवालोव रोग) |
| हेपेटोलियनल सिंड्रोम (हेपाटो-स्प्लेनिक सिंड्रोम) |
| हेपेटोरेनल सिंड्रोम (कार्यात्मक गुर्दे की विफलता) |
| हेपेटोसेलुलर कार्सिनोमा (एचसीसी) |
| मसूड़े की सूजन |
| हाइपरस्प्लेनिज्म |
| जिंजिवल हाइपरट्रॉफी (जिंजिवल फाइब्रोमैटोसिस) |
| हाइपरसेमेंटोसिस (पीरियडोंटाइटिस ऑसिफिकन्स) |
| ग्रसनी-इसोफेगल डायवर्टिकुला |
| अंतराल हर्निया (HH) |
| एक्वायर्ड एसोफैगल डायवर्टीकुलम |
| पेट का डायवर्टिकुला |
| अन्नप्रणाली के निचले तीसरे का डायवर्टिकुला |
| इसोफेजियल डायवर्टिकुला |
| इसोफेजियल डायवर्टिकुला |
| अन्नप्रणाली के मध्य तीसरे में डायवर्टिकुला |
| अन्नप्रणाली के डिस्केनेसिया |
| पित्त पथ के डिस्केनेसिया (दुष्क्रिया) |
| लिवर डिस्ट्रोफी |
| ओड्डी डिसफंक्शन का स्फिंक्टर (पोस्टकोलेसिस्टेक्टोमी सिंड्रोम) |
| सौम्य गैर-उपकला ट्यूमर |
| पित्ताशय की थैली के सौम्य रसौली |
| जिगर के सौम्य ट्यूमर |
| अन्नप्रणाली के सौम्य ट्यूमर |
| सौम्य उपकला ट्यूमर |
| पित्ताश्मरता |
| जिगर की फैटी हेपेटोसिस (स्टीटोसिस) |
| पित्ताशय की थैली के घातक नवोप्लाज्म |
| पित्त नलिकाओं के घातक ट्यूमर |
| पेट के विदेशी शरीर |
| कैंडिडिआसिस स्टामाटाइटिस (थ्रश) |
| क्षय |
| कार्सिनॉयड |
| अन्नप्रणाली में अल्सर और असामान्य ऊतक |
| धब्बेदार दांत |
| ऊपरी जठरांत्र संबंधी मार्ग का रक्तस्राव |
| ज़ैंथोग्रानुलोमेटस कोलेसिस्टिटिस |
| मौखिक श्लेष्मा के ल्यूकोप्लाकिया |
| दवा से प्रेरित जिगर की चोट |
| औषधीय अल्सर |
| सिस्टिक फाइब्रोसिस |
| लार ग्रंथि का म्यूकोसेले |
| malocclusion |
| दांत विकास और विस्फोट |
| दांत गठन विकार |
| वंशानुगत कोप्रोपोर्फिरीया |
| तामचीनी और डेंटिन की संरचना का वंशानुगत उल्लंघन (स्टेंटन-कैपडेपोन सिंड्रोम) |
| गैर-मादक स्टीटोहेपेटाइटिस |
| जिगर परिगलन |
| लुगदी परिगलन |
| गैस्ट्रोएंटरोलॉजी में आपातकालीन स्थितियां |
| अन्नप्रणाली की रुकावट |
| दांतों की अस्थिजनन अपूर्णता |
| आपातकालीन सर्जरी में मरीजों की जांच |
| हेपेटाइटिस बी वायरस वाहकों में एक्यूट डेल्टा सुपरिनफेक्शन |
| तीव्र आंत्र रुकावट |
| तीव्र आंतरायिक (आंतरायिक) पोरफाइरिया |
| मेसेंटेरिक परिसंचरण का तीव्र उल्लंघन |
| एक सर्जन के अभ्यास में तीव्र स्त्रीरोग संबंधी रोग |
| पाचन तंत्र से तीव्र रक्तस्राव |
| तीव्र ग्रासनलीशोथ |
| तीव्र शराबी हेपेटाइटिस |
| तीव्र आन्त्रपुच्छ - कोप |
| एक्यूट एपिकल पीरियोडोंटाइटिस |
| एक्यूट अकलकुलस कोलेसिस्टिटिस |
| तीव्र वायरल हेपेटाइटिस ए (एवीएचए) |
| तीव्र वायरल हेपेटाइटिस बी (एवीएचवी) |
| डेल्टा एजेंट के साथ तीव्र वायरल हेपेटाइटिस बी |
| तीव्र वायरल हेपेटाइटिस ई (एवीएचई) |
प्राथमिक हेमोक्रोमैटोसिस एक ऐसी बीमारी है जिसे वंशानुगत के रूप में तैनात किया जाता है, जो कि गुणसूत्र या जीन प्रकार के उत्परिवर्तन के कारण होता है। इस तरह की बीमारी दूसरों से अलग होती है, भले ही इसकी घटना और विकास की स्थिति में, चिकित्सकों के पास इसे उकसाने वाले सटीक कारण को स्थापित करने का अवसर हो, क्योंकि यह वंशानुगत तंत्र को नुकसान से जुड़ा है।
प्राथमिक हेमोक्रोमैटोसिस - जैसा कि ऊपर उल्लेख किया गया है, एक आनुवंशिक रूप से निर्धारित बीमारी है, जिसके विकास के परिणामस्वरूप चयापचय के तंत्र में गड़बड़ी होती है, अर्थात् लोहा। लोहे का अतिरिक्त द्रव्यमान ऊतकों और अंगों में जमा हो जाता है। भोजन के साथ शरीर में प्रवेश करने वाला लोहा, जठरांत्र संबंधी मार्ग में इसके अवशोषण की प्रक्रिया के अत्यधिक सक्रियण के परिणामस्वरूप, ऊतकों और अंगों में जमा होना शुरू हो जाता है: अग्न्याशय, यकृत, प्लीहा, मायोकार्डियम, त्वचा, ग्रंथियां अंतःस्त्रावी प्रणाली, हृदय, पिट्यूटरी ग्रंथि, जोड़ और अन्य।
प्राथमिक हेमोक्रोमैटोसिस को इसका नाम उन्नीसवीं शताब्दी के अंत में मिला, इसके सबसे स्पष्ट लक्षणों में से एक के प्रतिबिंब के रूप में - त्वचा और अंगों का रंजकता। साथ ही इसके नाम के पर्यायवाची शब्द रोग के इस लक्षण पर आधारित हैं - कांस्य मधुमेह, पिगमेंटरी सिरोसिस। दिलचस्प बात यह है कि प्राथमिक हेमोक्रोमैटोसिस को पहले चिकित्सकों द्वारा लक्षणों के एक जटिल के रूप में वर्णित किया गया था, विशेषणिक विशेषताएंजो मधुमेह मेलेटस, यकृत की सिरोसिस, त्वचा और श्लेष्मा झिल्ली का रंजकता, ऊतकों और अंगों में ट्रेस तत्व लोहे के संचय से उकसाया जाता है।
आजकल, नैदानिक विधियों में सुधार के कारण, हेमोक्रोमैटोसिस की घटनाओं में वृद्धि देखी गई है। जनसंख्या आनुवंशिक अध्ययन के आगमन के साथ, प्रतिष्ठा गायब हो गई प्राथमिक हेमोक्रोमैटोसिसएक दुर्लभ बीमारी के रूप में। इस तरह के अध्ययनों से पता चलता है कि प्राथमिक हेमोक्रोमैटोसिस विकसित होने की संभावना लगभग 0.33 प्रतिशत है। विश्व स्वास्थ्य संगठन की रिपोर्ट है कि दस प्रतिशत आबादी प्राथमिक हेमोक्रोमैटोसिस विकसित करने के लिए पूर्वनिर्धारित है। यह भी ध्यान दिया जाता है कि पुरुष प्राथमिक हेमोक्रोमैटोसिस से महिलाओं की तुलना में लगभग दस गुना अधिक प्रभावित होते हैं।
कारण
अक्सर, प्राथमिक हेमोक्रोमैटोसिस की शुरुआत और विकास एचएफई जीन में एक उत्परिवर्तन द्वारा उकसाया जाता है। प्राथमिक प्रकार के हेमोक्रोमैटोसिस, जो एचएफई जीन उत्परिवर्तन से संबंधित नहीं है, को एक दुर्लभ घटना माना जाता है और यह फेरोपोर्टिव रोग, किशोर और दुर्लभ नवजात हेमोक्रोमैटोसिस, हाइपोट्रांसफेरिनमिया और यूसेरोप्लास्मिनमिया की उपस्थिति से जुड़ा होता है। शोध के आंकड़ों के अनुसार, HFE जीन के कारण होने वाले हेमोक्रोमैटोसिस के अस्सी प्रतिशत मामले समयुग्मजी उत्परिवर्तन C282Y और विषमयुग्मजी उत्परिवर्तन हैं। संयुक्त प्रकार- C282Y/H63D. प्राथमिक हेमोक्रोमैटोसिस एक ऑटोसोमल रिसेसिव डिसऑर्डर है जिसमें माता और पिता दोनों दोषपूर्ण जीन को ले जाते हैं।
प्राथमिक हेमोक्रोमैटोसिस का पैथोफिज़ियोलॉजी
एक स्वस्थ व्यक्ति के शरीर में लगभग चार ग्राम आयरन होता है। आयरन की यह मात्रा हीमोग्लोबिन, कैटेलेज, मायोग्लोबिन और अन्य एंजाइमों और पिगमेंट में पाई जाती है। श्वसन प्रणाली. पैथोलॉजिकल प्रक्रिया की घटना को तब कहा जाना चाहिए जब अत्यधिक लौह सामग्री बीस ग्राम तक पहुंच जाए। समय के साथ, प्राथमिक हेमोक्रोमैटोसिस में अतिरिक्त लोहे का द्रव्यमान साठ ग्राम तक हो सकता है।
प्राथमिक हेमोक्रोमैटोसिस के लक्षण
हेमोक्रोमैटोसिस का लक्षण तब स्पष्ट हो जाता है जब ऊतकों और अंगों में लोहे की एकाग्रता कुल बीस से चालीस ग्राम तक पहुंच जाती है, यानी पहले से ही एक ठोस परिपक्व उम्र में: पुरुषों के लिए चालीस से साठ साल की उम्र में, और बाद में महिलाओं के लिए भी। पैथोलॉजी का विकास चरणों में होता है:
- प्रथम चरण। इस स्तर पर, आनुवंशिक प्रवृत्ति के कारण रोगी का शरीर अभी भी लोहे से भरा हुआ है।
- दूसरे चरण। दूसरे चरण में, लोहे से भरा शरीर अभी भी नैदानिक संकेत नहीं दिखाता है।
- तीसरा चरण। इस अंतिम चरण में, रोगी नैदानिक अभिव्यक्तियाँ विकसित करता है।
हेमोक्रोमैटोसिस का क्रमिक विकास होता है। पर प्राथमिक अवस्थाविकास, वर्षों से रोगी उल्लेखनीय थकान और कमजोरी महसूस कर सकते हैं, वजन घटाने का निरीक्षण कर सकते हैं, और पुरुष - यौन रोग। इसके अलावा, रोग के इस चरण में, जोड़ों और दाहिने हाइपोकॉन्ड्रिअम में कष्टदायी दर्द हो सकता है, त्वचा में एट्रोफिक परिवर्तन और सूखापन होता है, और पुरुषों में, अंडकोष। विकसित हेमोक्रोमैटोसिस में चिकित्सकों के लिए क्लासिक लक्षण हैं, जिसमें तीन घटक शामिल हैं - श्लेष्म झिल्ली और त्वचा का रंजकता, मधुमेह और यकृत का सिरोसिस।
रंजकता। हेमोस्रामाटोसिस के निदान के मामलों में, चिकित्सा आंकड़ों के अनुसार, रंजकता इसका पहला और सबसे आम लक्षण है। रंजकता की गंभीरता इस बात पर निर्भर करती है कि रोग कितने समय से विकसित हो रहा है। उन जगहों पर जो पहले से ही रंजकता का अनुभव कर चुके हैं - हाथ, चेहरा और गर्दन, त्वचा एक अधिक स्पष्ट धुएँ के रंग का-कांस्य रंग प्राप्त करती है, और हेमोक्रोमैटोसिस के साथ रंजकता जननांगों और बगल को प्रभावित करती है।
ज्यादातर मामलों में, चिकित्सक जिगर में लोहे के अतिरिक्त द्रव्यमान के जमाव का निदान करते हैं। इसी समय, इसके आकार में वृद्धि होती है, ऊतक संघनन होता है, सतह चिकनी हो जाती है। पैल्पेशन पर संभावित दर्द।
अक्सर, हेमोक्रोमोटोसिस का विकास अंतःस्रावी तंत्र के विकृति के साथ होता है (अधिवृक्क ग्रंथियों, पिट्यूटरी ग्रंथि, थायरॉयड ग्रंथि, एपिफेसिस और गोनाड का अतिसक्रियता)।
रोग का उपचार
हेमोक्रोमैटोसिस के उपचार का आधार रोगी के शरीर से अतिरिक्त लोहे को हटाना है। इसके अलावा, चिकित्सक रोग से प्रभावित अंगों के सामान्य कामकाज को बहाल करने या बनाए रखने के लिए हर संभव प्रयास करते हैं।

अतिरिक्त आयरन को हटाने के लिए, डॉक्टर रक्तपात का सहारा लेते हैं, जो इस उद्देश्य के लिए सबसे सरल माना जाता है। इस प्रक्रिया को फेलोबॉमी और वेनेसेक्शन भी कहा जाता है। इसमें दो सौ से पांच सौ मिलीलीटर रक्त छोड़ने के लिए शिरा की सतह का एक अस्थायी विच्छेदन होता है। रक्तपात सप्ताह में एक या दो बार कई वर्षों (दो या तीन साल) तक किया जाता है जब तक कि रोगी में रक्त में लोहे का स्तर सामान्य नहीं हो जाता। रक्तपात प्रक्रिया के लिए धन्यवाद, शरीर से अतिरिक्त लोहे को हटा दिया जाता है, त्वचा की रंजकता की डिग्री और यकृत का आकार कम हो जाता है, और रोगी की सामान्य भलाई में सुधार होता है।
वैकल्पिक या अतिरिक्त साधनरक्तपात लौह-बाध्यकारी औषधि बन सकता है - यह एक समूह है औषधीय औषधि, जो रासायनिक स्तर पर लोहे को बांधकर शरीर से निकाल देते हैं।
यकृत हेमोक्रोमैटोसिस के उपचार में आहार दूसरा सबसे महत्वपूर्ण घटक है। रोगी को अपने आहार में भोजन की मात्रा को कम करने की आवश्यकता होती है, जिसमें लोहा और प्रोटीन (मांस, सेब, एक प्रकार का अनाज, अनार) होता है, शरीर में प्रवेश करने वाले एस्कॉर्बिक एसिड की मात्रा को भी कम करता है, क्योंकि यह शरीर में लोहे के अवशोषण की डिग्री को बढ़ाता है। शरीर, और शराब पीना बिल्कुल बंद कर दें जो यकृत के कार्य को बाधित करता है।
हेमोक्रोमैटोसिस की रोकथाम
हेमोक्रोमैटोसिस का निदान करते समय, आगे की जटिलताओं को रोकने के लिए, रोगी को ऐसे आहार का पालन करना चाहिए जो आयरन, एस्कॉर्बिक एसिड, विटामिन सी, साथ ही बड़ी मात्रा में प्रोटीन वाले खाद्य पदार्थों के सेवन को सीमित करता है। हेमोक्रोमैटोसिस की रोकथाम में आयरन-बाइंडिंग दवाएं लेना भी शामिल है, लेकिन केवल एक डॉक्टर की सख्त निगरानी में। हेमोक्रोमैटोसिस की बीमारी को रोकने के लिए, एक डॉक्टर लोहे की दवाओं का एक खुराक सेवन लिख सकता है।
यदि आपके पास अभी भी प्राथमिक हेमोक्रोमैटोसिस के बारे में प्रश्न हैं, तो उन्हें अभी इस साइट पर पूछें!