Haigus on kirurgiline patoloogia, meestel 4 korda sagedamini kui naistel.
Patsientide keskmine vanus on 64 aastat, levimus 2-4 juhtu 100 000 elaniku kohta. 50% patsientidest põhjustab patoloogia kohese surma, kuni 20% sureb haiglasse transportimise ajal.
Aordi dissektsioon (dissektsioon) on selle seina dissektsioon, millega kaasneb sisemise ja keskmise lehe eraldumine. Irdumine viib kahe kanaliga verevoolu tee väljanägemiseni. Osa verest liigub mööda säilinud tervet seina (tõeline tee), osa - aordi keskmise ja välisseina poolt moodustatud patoloogilises kanalis (valerada).
ICD-10 kood: I71.0.
Mis vahe on aordi dissektsioonil ja aordi aneurüsmi lahkamisel? Need määratlused on vilisti terminoloogias sünonüümid. Kuid dissektsioon võib olla aneurüsmi tüsistus või see võib areneda iseseisvalt.
Arengu põhjused ja mehhanism
Haiguse põhjused:
- Sidekoe düsplaasia;
- Geneetilised sündroomid (Ehlers, Marfan);
- süüfilis;
- Hüpertooniline haigus;
- Suitsetamine;
- Sõltuvus.
Defibrillatsioon on krooniliste struktuurimuutuste tagajärg, mis on põhjustatud esmase teguri toimest. Veresooneseinas arenevad pöördumatud protsessid, mis viivad selle venitamiseni – düstroofia, lupjumine, kollageenkiudude hävimine.
Mõjutatud piirkond on kergesti mikrotraumatiseeritav. Tungides läbi väikseimate defektide aordi keskmise kesta alla, surub veri järk-järgult seina kihid lahku ja moodustab pimeda kanali. Suure verevoolu kiiruse tõttu suureneb kanal järk-järgult ja rebeneb.
Dissekteeriva aordi aneurüsmi klassifikatsioon
Vooluaja järgi:
- äge aordi dissektsioon - kuni 2 nädalat;
- alaäge - 2-12 nädalat;
- Krooniline dissekteeriv aordi aneurüsm - rohkem kui 3 kuud.
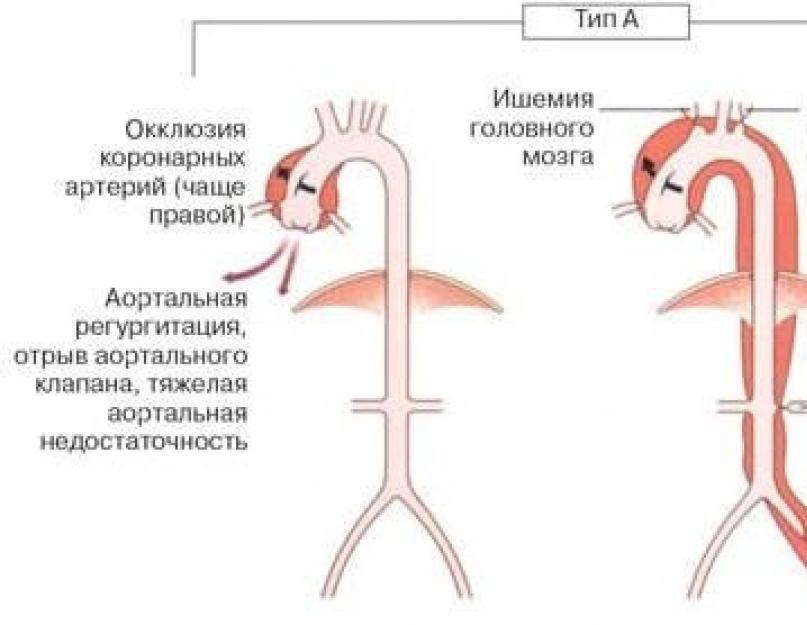
Stanfordi klassifikatsioon:
- Tüüp A - tõusva lõigu ja kaare kahjustus;
- Tüüp B - kahaneva osakonna lüüasaamine.

Aordi dissektsiooniga aneurüsmide klassifikatsioon DeBakey järgi:
- Tüüp 1 - kogu kimp;
- Tüüp 2 - jaotus tõusva sektsiooni ja kaare piires;
- Tüüp 3 - langeva osakonna lüüasaamine.
DeBakey aordi dissektsiooni tüübid võrreldes dissekteerivate aneurüsmide Stanfordi klassifikatsiooniga:

Sümptomid ja märgid
Tüüpilised sümptomid:
- Äge selja- või kõhuvalu;
- Suurenev rõhk;
- Näo ja kaela punetus;
- Katkestuste tundmine südame töös;
- Neuroloogilised sümptomid (halvatus, tundlikkuse häired);
- teadvuse kaotus;
- Uriini kadumine;
- Hääle kähedus.
Täiendavad vähem levinud märgid:
- Oksendamine, iiveldus;
- Pearinglus;
- Minestamine;
- Väljaheidete kadumine;
- soole koolikud;
- Naha külmetus ja kahvatus;
- Äkksurm.
Valu olemus
Valu intensiivsus sarnaneb ägeda südameataki omaga ja muudab patsiendi sageli liikumatuks. Iseloom – väljakannatamatu, rebiv, lõikav. Kõhupiirkonna dissektsiooniga on valu tulistav.
Asümptomaatiline kulg
Asümptomaatiline kulg on tüüpiline kroonilise dissektsiooniga patsientidele (10-15% juhtudest). Valutu kulgemiseni viib ka hetkeline teadvusekaotus.
Kliinik sõltuvalt asukohast
tõusev jaotus
Patoloogia põhjustab koronaararterite ägedat isheemiat. Sümptomid:
- Peavalu, mis kiirgub kaela, lõualuudesse, hammastesse;
- Suurenev rõhk;
- Valu rinnaku taga, mida valuvaigistid ei leevenda;
- Südamepuudulikkus.
Põhjustab mediastiinumi kokkusurumist, mille tagajärjeks on. koronaarsündroom läheb hiljem olevikku. Reeglina on mõjutatud vasaku vatsakese sein.
Siit leiate kogu olulise teabe tõusva aordi aneurüsmi kohta.
Aordi kaar
Kahjustus põhjustab ühiste unearterite ja subklaviaarterite ägedat isheemiat. Sümptomid:

- Suurenev rõhk;
- Peavalu;
- Neuroloogilised ilmingud;
- Nägemispuue, kuulmine, kõne;
- Välistele stiimulitele reageerimise puudumine (stuupor, tuimus);
- Laskuv halvatus.
Insult areneb kiiresti. Enamikul patsientidel piirduvad sümptomid neuroloogiliste ilmingutega, mis viib diagnoosi hilinemiseni.
Saate teada kõik üksikasjad aordikaare aneurüsmi kohta.
Laskuv - rind ja kõht
Sümptomid on põhjustatud rindkere õõnsust varustavate arterite isheemiast:
- Valu rinnus;
- Tahhükardia;
- Suurenev rõhk;
- teadvuse häired;
- Köha;
- häälekähedus;
- Valu inspiratsiooni kõrgusel.
Valul on laskuv iseloom. Parietaalne hematoom surub juured kokku selgroog, simuleerides osteokondroosi või pleuriidi rünnakut ning sunnib patsienti mitte liikuma ja vältima sügavat hingamist.
Sümptomid on põhjustatud kõhuharude isheemiast:
- Tulistav valu seljas, kõhus;
- Alaselja turse;
- Uriini vähenemine;
- väljaheite häired;
- Tundlikkuse kaotus ja jalgade naha pleegitamine.
Esimene sümptom võib olla äkiline jalgade parees või halvatus, millega kaasneb teadvusekaotus. Kroonilise dissektsiooni korral võib tekkida gangreen.
Eraldi artiklitest leiate olulist teavet aneurüsmi ja õõnsuse kohta.
Diagnostiline algoritm
Diagnoos hõlmab anamneesi kogumist, uuringut, objektiivseid ja labori-instrumentaaluuringuid.
| meetod | Tõhusus | tulemused |
| Ülekuulamine ja ülevaatus | 50% | Ateroskleroosi ajalugu hüpertooniline haigus. Uurimisel - naha marmorjas kahvatus, sagedane hingamine, higistamine, emakakaela veenide turse. |
| Objektiivne uurimine | 45-50% | Pulsipuudus, tahhükardia. Löökpillid - pleuraefusioon, südame suurenenud suhteline tuhmus. Palpatsioonil - tihe valulik turse. Auskultatoorne - pidev veresoonte müra. |
| Radiograafia | 80-82% | Muutused aordi kontuuris, südame varju suurenemine, mediastiinumi nihkumine ja laienemine, aordi sisemise kesta eraldumine välisest. |
| EKG | 80-87% | Dissekteeriva aordi aneurüsmi EKG tunnused on R-laine amplituudi suurenemine, ST-segmendi depressioon, negatiivne T-laine. |
| Laboratoorsed andmed | 43-45% | Aneemia, leukotsütoos kuni 12-13 tuh/ml, bilirubiini ja LDH tõus, trombotsütopeenia, fibrinogeeni taseme langus |
| 80% | Aordi vale valendik, parietaalne hematoom, vere regurgitatsioon, hemoperikardium, samaaegne aordi puudulikkus. | |
| Aortograafia | 78-88% | Vale deformeerunud luumen, võnkuv veresoone seina klapp, vere regurgitatsioon, tromboos. |
| CT | 94% | Parietaalne hematoom, verevoolu vale kanal, pehmete kudede turse, perifeersete arterite spasmid, hemorraagia, tromboos, kaltsifikatsioonid. |
| NMR | 98% | Valendiku ovaalne kuju, tromboos, hematoom, hemorraagia, "kahe tipu" sümptom - kahe tipuga rõngakujuline tromb. |
Diferentsiaaldiagnoos
Diferentsiaaldiagnostika viiakse läbi:
- pleuriit;
- pneumotooraks;
- kopsupõletik;
- Äge südameatakk;
- Trombemboolia;
- Söögitoru rebend;
- Neerukoolikud;
- soolesulgus;
- haavandi perforatsioon;
- Osteokondroos;
Kihistumise kliinik sarnaneb suure fokaalse infarkti kliinikuga:
- Valu võib tekkida rinnaku taga;
- Ei peatanud valuvaigistid;
- Ei kao füüsilise tegevuse lõpetamisel;
- Kestab üle 15 minuti.
Ägeda südamevalu tekkimisel ja EKG-l südameinfarkti tunnuste puudumisel on dissektsioon kõige tõenäolisem.
Aordi dissektsiooni ravi
Kiirabi
Näidustused esmaabiks:
- Rõhu järsk tõus või langus;
- terav tugev valu (rinnaku taga, seljas, kõhus);
- Nähtava pulsatsiooni ilmumine kõhule;
- Teadvuse kaotus.
Toimingu algoritm:
- Liigutage ja asetage patsient turvalisse kohta, vabanege välimistest kitsastest riietest;
- kutsuda kiirabi;
- Tagage värske õhu juurdevool;
- Kui patsient on teadvusel, pakkuge valuvaigistit;
- Asetage jalgadele soojenduspadjad.
Erakorralise arstiabi pakkumine
Kiirabi meeskond viib läbi:

- hapnikuravi;
- Valu leevendamine (fentanüül, diasepaam);
- Rõhu ja hingamise kontroll (esmolool, nifedipiin, nitraadid);
- Lahuse infusioon;
- Vastavalt näidustustele - elustamine.
Kihistumise kahtlus on otsene näidustus haiglasse transportimiseks. Esialgne diagnoos tehakse, kui:
- ravimite ebaefektiivsus;
- progressiivne kursus;
- kollaps;
- kliiniline surm.
Kõik patsiendid tuleb kiiresti läbi vaadata veresoontekirurgi poolt. Esitatud:
- veregrupi määramine;
- Kliinilised ja biokeemilised analüüsid veri, uriin;
- Koagulogramm;
- radiograafia;
- Aortograafia;
Mida mitte teha:
- Patsiendi transportimine ravihaiglasse;
- Kasutage nõrku analgeetikume;
- Rakenda vasodilataatoreid;
- Manustage antikoagulante normaalsed tulemused EKG;
- Vereasendajate kontrollimatu kasutuselevõtt.
Järelravi – operatsioon ja prognoos
Näidustused operatsiooniks:
- Protsessi lokaliseerimine tõusvas aordis;
- Aordi väliskesta terviklikkuse rikkumine;
- Isheemia siseorganid;
- Konservatiivse ravi ebaõnnestumine.
Sekkumiste tüübid:
- Tõusva aordi proteesimine koos aordiklapi korrigeerimisega;
- Endovaskulaarne stentimine;
- Transluminaalne stendi paigaldamine.

Tehnika:
- Üldanesteesia.
- Kunstliku tsirkulatsiooni ühendamine.
- Kõhuõõne (rindkere) avamine.
- Aneurüsmi isoleerimine ja avamine.
- Trombootiliste masside eemaldamine.
- Kihistunud ala resektsioon.
- Proteesi paigaldamine ja õmblemine aordi otstesse.
- Õõnsuse õmblemine kihtide kaupa.
Operatsioonid viiakse edukalt lõpule 60-70% juhtudest. Prognoos on suhteliselt soodne. Elu kestus ja kvaliteet sõltuvad kursusest operatsioonijärgne periood ja taastusravi. Pärast väljakirjutamist kantakse patsiendid eluaegsesse ambulatoorsesse registrisse.
- Riskitegurite välistamine;
- Piisav ravimteraapia;
- Koagulatsioonisüsteemi juhtimine;
- Rõhu säilitamine tasemel 120-130 80 mm Hg juures;
- Arstlik läbivaatus.
Kuidas elada aordi dissektsiooniga?
Patsientidel on soovitatav käia veresoontekirurgi konsultatsioonil kaks korda aastas. Uuring hõlmab analüüse, röntgenikiirgust, EKG-d ja ultraheli. Näidustuste olemasolul ei tohiks kirurgilisest sekkumisest keelduda.

- Stressi, vigastuste, professionaalse spordi välistamine;
- Dieet koos vähendatud sisu sool, suhkur, rasv;
- Une normaliseerimine;
- Halbade harjumuste välistamine;
- kaasuvate haiguste ravi;
- Nakkuse ennetamine.
Patoloogia põhjustab tõsiseid tagajärgi, mis ähvardavad elu. Sel põhjusel võidakse patsiendid suunata puude määramiseks. Vastavalt eluoskuste rikkumise astmele kehtestatakse üks või teine rühm. Enamik planeeritud patsientidest pärast ravi jäävad töövõimelisteks ja määratakse 3. rühma.
Aordi dissektsioon on aneurüsmi loomuliku kulgemise eluohtlik komplikatsioon. Kui ilmnevad esimesed patoloogia tunnused, peate viivitamatult konsulteerima arstiga. Haiguse õigeaegne diagnoosimine ja kirurgiline korrigeerimine on patsientide elude päästmise, töövõime ja tervise säilitamise aluseks.
Kasulik video
Vaskulaarne kirurgia. Aordi dissektsioon:
Märge: Kliiniline kahtlus lahkava aordi aneurüsmi suhtes tuleneb anamneesist, füüsilisest läbivaatusest ja röntgenpildist rind ja EKG. Äge aneurüsm on alla 2 nädala vanune dissekteeriv aneurüsm ja üle 2 nädala vanune krooniline aneurüsm. kaua aega. Selle seisundi tüsistuste hulka kuuluvad progresseeruv haigus, mis hõlmab elutähtsaid organeid või jäsemeid, rebend või eelseisev rebend (nt sakkulaarse aneurüsmi moodustumine), aordiklapi regurgitatsioon (väga harv), dissektsiooni retrograadne laienemine tõusva aordini, võimetus kontrollida valu ja vererõhk meditsiiniliselt. , Marfani sündroom. Proksimaalne aneurüsm hõlmab dissekteerivat aneurüsmi, mis hõlmab tõusvat aordi ja aordi kaare, ning distaalne aneurüsm paikneb vasaku subklavia arteri päritolu all.
Haiguse sümptomid:
sõltuvad suuresti kahjustuse asukohast;
. mida iseloomustab äkiline tekkimine koos tugeva "rebiva" valu ilmnemisega;
. valu lokaliseerub kõige sagedamini rinnaku taga, abaluudevahelises piirkonnas, alaseljas (iseloomustab selle lokaliseerimise muutumine dissektsiooni edenedes);
. võimalik teadvusekaotus;
. tuvastatakse nii hüpertensioon kui ka hüpotensioon (esmalt peaksite veenduma, et lahkamisprotsessis osaleval veresoonel ei määrata vererõhku);
. kahjustuse supravalvulaarse lokaliseerimisega võib tekkida aordiklapi regurgitatsioon (rasketel juhtudel, mis põhjustab südamepuudulikkust), südame tamponaad;
. pulsi defitsiit, pulsatsiooni amplituudi vähenemine lõhega seotud veresoontel;
. müokardi, pea- ja seljaaju, jäsemete, elundite isheemia võimalikud sümptomid kõhuõõnde.
Rindkere röntgen:
Leiud on mittespetsiifilised, sageli ei aita diagnoosi panna;
. võimalik on aordi varju laienemine (mõnikord iseloomuliku eendi olemasoluga dissektsioonikohas), harvem mediastiinum, vedeliku ilmumine pleura õõnsus(sagedamini vasakul);
. tavaline röntgenuuring ei välista diagnoosi.
EKG 12 juhtmega:
Koos puudumisega iseloomulikud muutused on võimalik välistada müokardi isheemia kui valu rinnus;
. müokardiinfarktile iseloomulike muutuste olemasolu (tavaliselt madalam lokalisatsioon), aordi aneurüsmi lahkamine ei välista.
Aordi pildistamise meetodid:
Meetodi valik sõltub suuresti võimalustest ja kogemustest;
. transösofageaalne ehhokardiograafia on eriti näidustatud patsiendi ebastabiilse seisundi korral (seda saab kiiresti teha patsiendi voodi kõrval, samuti operatsioonitoas vahetult enne operatsiooni, ei nõua monitooringu ja käimasolevate ravimeetmete lõpetamist);
. kui transösofageaalne ehhokardiograafia pole kättesaadav, võib kasutada kontrastaine süstimisega kompuutertomograafiat;
. magnetresonantsi kasutatakse sagedamini patsientidel, kelle seisund on stabiilne, haiguse kroonilise vormiga;
. aortograafiat kasutatakse juhtudel, kui konkreetset diagnoosi ei ole ülaltoodud uuringute abil kindlaks tehtud.
Meditsiinilise ravi meetodid:
Ravi peamised eesmärgid hõlmavad vererõhu ja müokardi kontraktiilsuse vähendamist;
. Soovitav süstoolse vererõhu tase on 100-120 mm Hg. Art. või madalaim tase, mis ei põhjusta hüpertensiooni all kannatavatel inimestel südame, aju ja neerude isheemiat;
. kõrge vererõhu kiireks alandamiseks kasutavad nad naatriumnitroprussiidi või nitroglütseriini intravenoosset infusiooni koos b-blokaatori kohustusliku samaaegse kasutamisega;
. müokardi kontraktiilsuse kiireks vähendamiseks manustatakse b-blokaatoreid intravenoosselt suurenevas annuses, kuni saavutatakse südame löögisagedus 50-60 minutis (propranolool - 1 mg iga 3-5 minuti järel, kuni toime saavutatakse või kuni koguannus 0,15 mg / kg kordumisega 4–6 tunni pärast, igaüks 2–6 mg; esmolool - boolus 30 mg, seejärel infusioon 3–12 mg / min);
. mõlemat eesmärki on võimalik saavutada labetolooliga (10 mg IV 2 minuti jooksul, seejärel 20–80 mg iga 10–15 minuti järel, kuni maksimaalne annus 300 mg säilitusmeetmena - infusioonid 2-20 mg / min);
. vastunäidustustega b -blokaatorid võivad kasutada südame löögisagedust aeglustavaid kaltsiumi antagoniste (verapamiil, diltiaseem);
. Lühitoimeliste nifedipiini ravimite suukaudne või sublingvaalne võtmine võib põhjustada vererõhu kiiret langust isegi ravile raskesti alluvatel juhtudel, kuid see on seotud refleks-tahhükardia riskiga, ilmselt ei tohiks neid ravimeid välja kirjutada ilma eelneva b- blokeerija;
. kui see on seotud neeruarterite dissektsiooniga vererõhu alandamiseks, võib kõige tõhusam olla angiotensiini konverteeriva ensüümi inhibiitori intravenoosne manustamine (enalapriil 0,625–5 mg iga 4–6 tunni järel);
. kliiniliselt olulise hüpotensiooniga on vajalik vedeliku kiire intravenoosne manustamine; refraktaarsetel juhtudel tehakse surveainete infusioon (eelistatult noradrenaliini; dopamiini kasutatakse ainult väikestes annustes urineerimise stimuleerimiseks).
Kui kahtlustatakse aordirebendit, samuti südame tamponaadi, on vaja patsient võimalikult kiiresti operatsioonituppa toimetada;
. kirurgilise sekkumise kiireloomulisus ja otstarbekus sõltuvad kahjustuse asukohast, dissektsiooni kestusest ja tüsistuste olemasolust
Dissekteeriv aordi aneurüsm on laienenud aordi sisemise voodri vigastus, millega kaasnevad hematoomide ilmumine ja vale avanemine. Seda haigust iseloomustab erineva pikkusega aordi seinte pikisuunaline eraldamine. Meditsiinis nimetatakse seda patoloogiat sageli lühendatud versiooniks - "aordi dissektsioon".
Sageli võib aordi dissekteerida hemodünaamiliselt kõige nõrgemates kohtades, mis hõlmavad tõusva aordi piirkonda, aordikaare ja laskuvat tsooni. Kardioloogias kuulub aneurüsm raskete patoloogiate rühma, mis võib põhjustada olulisi ebamugavusi ja ohustada inimese elu. Kui patsient ei pöördu õigeaegselt arsti poole, võib alata aordirebendist hemorraagia, äge isheemia.
Reeglina areneb haigus vanematel inimestel, kes on juba üle 60 aasta vanad. Arstid diagnoosivad patoloogiat meestel sagedamini kui naistel. Mida suurem on aneurüsm inimesel, seda järk-järgult suureneb see ja suureneb selle rebenemise tõenäosus. Sellest lähtuvalt suureneb rebenemise oht aneurüsmi suurusega, mis võib olla mitu korda suurem aordi valendiku normaalsest läbimõõdust.
Etioloogia
Aneurüsmi dissektsioon aitab kaasa erinevatel põhjustel. Peamine haiguse arengut põhjustav tegur on seinakahjustus. Selle patoloogiaga hakkavad inimese aordis moodustuma spetsiifilised naastud, mis võivad olla provotseerivad tegurid. Need kasvajad koosnevad kolesteroolist, kaltsiumist ja kiudkoest. Ateroskleroosi progresseerumisel suureneb naastude arv, mis viib veresoone valendiku vähenemiseni. Selle tulemusena kaotavad seinad oma elastsuse ja muutuvad nõrgemaks. Arstid tuvastavad ka muud tegurid, mis põhjustavad aordi aneurüsmi lahkamist:
- ülekaal;
- pärilikkus;
- kõrgenenud vererõhk;
- nikotiini tarbimine.
Patoloogia võib areneda mitmesuguste muude haiguste mõjul. Selliste haigustega inimestel võib olla suur aneurüsmi tõenäosus:
Üsna harva diagnoositakse haigust mehaaniliste kahjustuste tõttu.
Klassifikatsioon
Haiguse klassifikatsioon seisneb haiguse tüüpide määramises vastavalt haiguse kulgemise tunnustele ja lokaliseerimisele. Esimese kriteeriumi kohaselt tuvastasid arstid üsna tingimusliku süstematiseerimise, mis jaguneb järgmisteks vormideks:
- krooniline - võib kesta kuid;
- alaäge - protsess kestab umbes 4 nädalat;
- äge - surm saabub paar tundi pärast ägenemist.
Sõltuvalt haiguse asukohast jaguneb haigus kolme tüüpi:
- tüüp 1 - dissektsioon toimub tõusva aordi tsoonis ja läheb sujuvalt rindkere ja kõhu piirkonda;
- tüüp 2 - kahjustus lokaliseerub eranditult tõusvas osas;
- Tüüp 3 - laskuvast tsoonist liigub kahjustus kõhuaordi piirkonda.
Sümptomid
Arenduses kliiniline pilt patoloogia arstid eristavad kahte moodustumise etappi. Dissekteeriva aordi aneurüsmiga, esialgne etapp haigus avaldub kolme ülalnimetatud haigusvormina - äge, alaäge, krooniline.
Patsiendi seinte kihistumise ägeda rünnaku korral kaovad järgmised sümptomid:

Dissekteeriv aordi aneurüsm on haigus, mille korral see taandub kiiresti, kuid võib esile kutsuda vererõhu refleksi languse ja minestamise. Mõne aja pärast hakkab patsient üle saama äge valu põletav iseloom rinnaku piirkonnas, kätel, kaelal, abaluudel. Ägenemise hetkedel on patsiendil ka muid sümptomeid: kuiv köha, õhupuuduse tunne, vererõhu langus, kollaps.
Diagnostika
Aordi vaevuse arengut on võimalik seinte dissektsiooniga kindlaks teha ainult instrumentaalse uuringuga. Patoloogia arengu põhjuse täpseks kindlaksmääramiseks määratakse patsiendile selliste meetoditega uuring;
- radiograafia;
- tomograafia;
- angiograafia.
Tänu EKG-uuringule saab arst välistada müokardi isheemia, mis samuti provotseerib valu rinnus. Radiograafia aitab tuvastada järsud muutused anuma struktuuris - luumenuse ja ülemise mediastiinumi suurenemine, kontuuride muutused, pleuraefusiooni olemasolu, impulsi vähenemine laienenud osas.
Patsiendile on ette nähtud pidev vererõhu jälgimine, diureesi ja EKG muutuste jälgimine. Aneurüsmi progresseerumise dünaamika ja vedeliku olemasolu kindlakstegemiseks perikardis ja pleuraõõnes tehakse patsiendile röntgenikiirgus.
Intramuraalse hematoomi, rindkere aordi aterosklerootiliste haavandite läbitungimise tuvastamiseks on oluline teha tomograafia.
Samuti on haiguse diagnoosimisel oluline läbi viia diferentsiaaluuring ja eristada lahkavat aneurüsmi sellistest vaevustest:
- mesenteriaalsete veresoonte oklusioon;
- vürtsikas ;
- aort;
- ilma seinte delaminatsioonita;
- mediastiinumi kasvaja.
Ravi
Kui patsiendil on diagnoositud kõhu- või rindkere aordi aneurüsm, määratakse ravi sõltuvalt dissektsiooni tüübist ja tagajärgedest.
Ravis kasutatakse meditsiinilist ravi erinevaid vorme aneurüsm. Ravimid on esialgne etapp haiguse sümptomite ja põhjuste kõrvaldamine. Seejärel määratakse patsiendile aortograafia ja operatsioon.
Ravi ravimitega põhineb järgmistel eesmärkidel:
- edasise aordi dissektsiooni arengu ennetamine;
- hemodünaamika ja homöostaasi normaliseerimine;
- vererõhu langus.
Arstid määravad patoloogia ravi selliste rühmade ravimitega - beetablokaatorid, kaltsiumi antagonistid, AKE inhibiitorid, nitroglütseriin.
Kui konservatiivne ravi on ebaefektiivne, määratakse patsiendile operatsioon. See põhineb aordi kahjustatud piirkonna resektsioonil, vale valendiku kõrvaldamisel ja aordi kahjustatud osade taastamisel. Nende eesmärkide saavutamiseks kasutavad arstid proteesi või eemaldavad defektiga ala ja õmmeldakse terve aordi otsad.
Erakorralist kiiret abi on vaja ainult neile patsientidele, kellel on aordirebendi oht - kellel on tugev aordirebend veresoonte puudulikkus, progresseeruv dissektsioon, sakkulaarse aneurüsmiga, konservatiivsete meetoditega ebaefektiivse raviga. Kiireloomulist kirurgilist abi osutatakse ka juhul, kui patsiendil on südamepauna või pleuraõõne hemorraagia.
Sageli tehakse selliseid operatsioone kardiopulmonaalse ümbersõidu abil. Pärast kirurgiline hooldus, patsient siseneb haiglas taastusravi etappi.
Tüsistused
Tüsistused võivad tekkida, kui dissekteeriv aordi aneurüsm areneb liiga kiiresti või kui patsient ilmub ravi saamiseks liiga hilja. arstiabi. Haiguse kõige levinumad tagajärjed hõlmavad selliseid patoloogiaid nagu müokardiinfarkt, insult, sageli - aneurüsmi rebend ja surm.
Prognoos
Selle diagnoosiga inimestel võib tulemus olla halb. Suur osa patsientidest sureb operatsiooni ajal või taastumisperioodil. Arstid leidsid, et ägeda aneurüsmi erakorralise ravi ajal operatsioonilaual sureb 25% juhtudest ja ravi ajal. krooniline vorm haigusi 17%.
Ärahoidmine
Dissekteeriv aordi aneurüsm on haiguse raske vorm, mis on oluline selle arengu varases staadiumis ära tunda. Haigestumise tõenäosuse vähendamiseks soovitavad arstid perioodiliselt kontrollida vererõhu näitajaid. Kui patsiendil on kõrge lipiidide tase veres, määratakse talle ennetuslikel eesmärkidel dieetravi ja lipiidide taset alandavad ravimid.
Samuti soovitavad arstid kõigil inimestel sportida, jälgida toitumist ja järgida tervislikke eluviise.
Kas meditsiinilisest vaatenurgast on artiklis kõik õige?
Vastake ainult siis, kui teil on tõestatud meditsiinilised teadmised
8255 0
Dissekteeriva aordi aneurüsmi diagnoosimine algab kliinilistel andmetel põhinevast esialgsest diagnoosist, mida peetakse ülimalt oluliseks sammuks selle eluohtliku seisundi äratundmisel. Praegu kasutatavad instrumentaalsed diagnostikameetodid hõlmavad aortograafiat, kontrastset CT-d, MRI-d, transtorakaalset või transösofageaalset ehhokardiograafiat (tabel 1).
Esiteks, kõige olulisem omadus instrumentaalne diagnostika- vajadus kinnitada või välistada dissekteeriva aordi aneurüsmi diagnoos, kasutades mõnda loetletud uuringutest. Teiseks peaks diagnostiline uuring selgelt näitama, kas dissektsioon hõlmab tõusvat aordi või piirdub dissektsioon laskuva aordi ja aordikaarega. Kolmandaks on uuringu käigus vaja välja selgitada dissekteeriva aneurüsmi anatoomilised tunnused, nimelt: ulatus, sisenemis- ja tagasisisenemise kohad, trombi olemasolu valevalendikus, aordiharude haaratus. dissektsiooni piirkond, efusiooni olemasolu või puudumine perikardis ja pärgarterite haaratuse määr. Kahjuks ei anna ainult ühe uurimismeetodi rakendamine kogu vajalikku teavet. Diagnoos tuleks teha kiiresti ja usaldusväärselt, eelistatavalt hõlpsasti juurdepääsetavate ja mitteinvasiivsete meetodite abil.
Vastavalt tulemustele laboriuuringud leiti, et kahel kolmandikul patsientidest on kerge või mõõdukas leukotsütoos, verejooksu või vere kogunemise tõttu valevalendikus võib täheldada aneemiat. Võib esineda märgatav vere D-dimeeri tõus, mis on eriti iseloomulik ägedale dissekteerivale aneurüsmile, jõudes PE-le tüüpilise tasemeni. Dissekteeriv aordi aneurüsm põhjustab tugevat kahjustust söötme silelihasrakkudele, mis viib siledate müotsüütide struktuursete valkude, sealhulgas müosiini raskete ahelate vabanemiseni vereringesse. Kõige tavalisem EKG märk on arteriaalse hüpertensiooni tagajärjel tekkinud LV hüpertroofia. Ägedad EKG muutused esinevad 55% patsientidest ja võivad avalduda ST segmendi depressioonis, T-laine muutustes ja mõnel juhul ST segmendi elevatsioonis. MI esineb 1–2%-l patsientidest hematoomi või intima klapi tõttu pärgarterite avade läbilaskvuse halvenemise tõttu.
Tabel 1
Radioloogiliste meetodite võrdlev kasulikkus aordi dissektsiooni diagnoosimisel
| märgid |
Püha rist - vee ehhokardiograafia | CT | MRI |
Aorto- graafik ja mina |
|
Tundlikkus | ||||
|
Spetsiifilisus | ||||
|
Kimbu tüübi määratlus | ||||
|
Intima klapi tuvastamine | ||||
|
Aordiklapi puudulikkus | ||||
|
Perikardi efusioon | ||||
|
Vaskulaarsete harude kaasamine | ||||
|
Koronaararteri kaasamine |
Allikas: Erbel R., Alfonso F., Boileau C. et al. Euroopa kardioloogide seltsi aordi dissektsiooni töörühm. Aordi dissektsiooni diagnoosimine ja ravi // Eur. Heart J. - 2001. - Vol. 22. - Lk 1642-1681.
Rindkere röntgenuuring on üks peamisi meetodeid ägeda valuga rinnus patsiendi uurimisel vastuvõtubüroo. Veelgi enam, aordi kõrvalekaldeid tavalisel rindkere röntgenülesvõtetel leitakse 56% patsientidest, kellel kahtlustatakse lahkavat aordi aneurüsmi.
Klassikaline radiograafiline märk, mis võimaldab kahtlustada aordi dissektsiooni, on mediastiinumi varju laienemine. Esineda võivad ka muud nähud: aordi konfiguratsiooni muutus, piiratud küürukujuline eend aordikaarel, vasaku subklavia arteri alguspunktist distaalse aordibulli laienemine, aordi seina paksenemine (hinnatud aordi varju laius), mis ei vasta tavapärasele intima lupjumisele, samuti kaltsifikatsioonipiirkonna nihkumine aordikolvis.
A-tüüpi aneurüsmi dissekteerimisel on transtorakaalse ehhokardiograafia tundlikkus umbes 60%, spetsiifilisus 83%; meetod võimaldab tuvastada ka AK puudulikkust, pleura ja perikardi efusiooni olemasolu ning südame tamponaadi. EchoCG koos värvilise Doppleri kaardistamisega võimaldab teil eemaldada tavapärasele uurimistehnikale omased piirangud (tundlikkus intima klapi määramisel on 94-100%, sisenemiskoha määramisel - 77-87%). Spetsiifilisus jääb vahemikku 77-97%. Lisaks rindkere aordi suurepärasele pildile annab transösofageaalne ehhokardiograafia suurepäraseid pilte perikardist ja hindab AV funktsiooni.
Selle uurimismeetodi oluliseks eeliseks on selle kättesaadavus, mis võimaldab kiiresti diagnoosida patsiendi voodis. Sel põhjusel on transösofageaalne ehhokardiograafia eriti kasulik vereringehäirete ja aordi aneurüsmi kahtlusega patsientide hindamisel.
MSCT-d kasutatakse paljudes haiglates ja seda kasutatakse tavaliselt hädaolukorras. See uurimismeetod annab täielikku teavet aordi anatoomiliste tunnuste kohta, sealhulgas külgmiste harude dissekteerimispiirkonnas osalemise kohta ning võimaldab kuvada mõlema koronaararteri avasid ja proksimaalseid sektsioone. Dissekteeriva aneurüsmi diagnoosimisel on selle uurimismeetodi tundlikkus 83-100%, spetsiifilisus 90-100%.
Randomiseeritud uuringute tulemuste kohaselt on südame MRT täpsem kui transösofageaalne ehhokardiograafia ja CT (aordi aneurüsmi lahkamise spetsiifilisus on 100%). Sisenemiskoha määramisel on MRI tundlikkus 85% ja spetsiifilisus 100%. Dissekteerivate aneurüsmide diagnoosimiseks aortograafiat enam ei kasutata, kuna selle uurimismeetodi tundlikkus ja spetsiifilisus on madalam kui teistel väheminvasiivsetel meetoditel.
Tõelise ja vale valendiku sama kontrastsuse korral, samuti viimase olulise tromboosi astme korral, takistades kontrastaine voolu, võib saada valenegatiivseid tulemusi. Aortograafia on invasiivne sekkumine, mille tulemused sõltuvad kirurgi kogemusest. See ei võimalda tuvastada aordi intramuraalseid hematoome, nõuab nefrotoksilise kontrastaine kasutamist. Koronaarangiograafia ei anna otsuste tegemiseks lisateavet ega ole üldiselt näidustatud A-tüüpi dissekteerivate aneurüsmide korral.
Rahvusvahelise aordi dissektsiooniregistri ulatuslikus uuringus oli esimene diagnostiline uuring 33% patsientidest tehti transtorakaalne ja transösofageaalne ehhokardiograafia, 61% CT, 2% MRI ja 4% angiograafia. Teine diagnostiline uuring 56% patsientidest oli transtorakaalne ja transösofageaalne ehhokardiograafia, 18% CT, 9% MRI ja 17% angiograafia. Seega kasutati dissekteerivate aneurüsmide diagnoosimiseks keskmiselt 1,8 meetodit.
Christoph A. Nienaber, Ibrahim Akin, Raimund Erbel ja Axel Haverich
Aordi haigused. Südame ja aordi vigastused
PRAKZHIYUKPGSCMUEVYAIU
UDK 616.132-007.64-035.7-071
RASKUSED JA VEAD LEVITATUD AORDI ANEURÜSMI DIAGNOOSIS
IN JA. Vanaisa, PhD, dotsent; I.A. Serafinowicz, meditsiiniteaduste kandidaat, dotsent
EE "Grodno osariik meditsiiniülikool»
Analüüsiti dissekteeriva aordi aneurüsmi diagnoosimise vigade põhjuseid. Aordi aneurüsmi lahkamise kahtluse korral on välja töötatud diagnostiline otsingu algoritm. Märksõnad: aort, aneurüsm, dissektsioon, otsing.
Analüüsiti diagnostiliste vigade põhjuseid aordi dissekteeriva aneurüsmiga patsientidel. Töötati välja diagnostilise otsingu algoritm aordi dissekteeriva aneurüsmi kahtluse korral. Märksõnad: aort, aneurüsm, dissektsioon, otsing.
Praktikas puutub arst sageli kokku ägedad haigused nõuab kohest diferentsiaaldiagnostikat. Nende hulka kuuluvad ennekõike aordi aneurüsm (RAA).
Aordi dissektsioon jaguneb proksimaalseks (kaasatud tõusev aort) ja distaalseks (tõusev aort ei ole kaasatud) - joonis fig. 1.
Selle kohutava haiguse eluaegne diagnoosimine tekitab suuri raskusi. Aneurüsmide lahkamise kliiniline pilt sõltub suuresti protsessi lokaliseerimisest ja ulatusest, aordist ulatuvate arteriaalsete veresoonte protsessis osalemise astmest, naaberorganite kokkusurumisest, vere läbimurdest ümbritsevatesse kudedesse ja õõnsustesse. See määrab haiguse olulise varieeruvuse ja erinevate kliiniliste sündroomide moodustumise.
Riis. 1. Aordi dissektsiooni klassifikatsioon.
Dissekteerivate aordi aneurüsmide varajase diagnoosimise probleem on endiselt aktuaalne mitte ainult kõrge suremuse, vaid ka selle patoloogia levimuse suurenemise tõttu. Ja samal ajal ei ole praktikud selle haigusega piisavalt kursis, mis seletab kliiniliste ja patoloogilis-anatoomiliste diagnooside suurt lahknevust.
Töö eesmärgiks on parendada dissekteeriva aordi aneurüsmi varajast äratundmist.
Uurimistöö materjalid ja meetodid
11 aasta jooksul (1993-2003) täheldati Grodnos TMO-2 terapeutilistes ja kirurgilistes osakondades 28 patsienti vanuses 46 kuni 83 aastat, kellel oli dissekteeriv aordi aneurüsm. Nende hulgas oli 20 meest ja 8 naist. Viidi läbi põhjalik analüüs haiguse kliinilisest pildist, üldtunnustatud labori ja instrumentaalsed meetodid uuringud (elektrokardiograafia (EKG), ultraheli ja röntgen) ja patsientide lahkamise protokollid.
12 patsiendil diagnoositi tõusva aordi dissekteeriv aneurüsm, aordikaare
2-s kahanevas osas - 4-s kõhuosa
7 patsiendil tuvastati 3 patsiendil aordi supravalvulaarne rebend ilma aneurüsmi tekketa.
Surmaga lõppes tulemus 25 patsiendil. Kõigile neile tehti patoloogiline ja anatoomiline uuring. Kolmel patsiendil läks tõusva aordi dissekteeriv aneurüsm kaugemale krooniline kulg. Vahetuks surmapõhjuseks oli meie vaatlustes lahkava aneurüsmi rebend südamesärgi õõnsusse (9 patsienti), vasaku pleura.
DEDUL Vatslav Ivanovitš - meditsiiniteaduste kandidaat, dotsent, juhataja. Teaduskonnateraapia osakond SERAFINOVITŠ Ivan Antonovitš - meditsiiniteaduste kandidaat, teaduskonnateraapia osakonna dotsent
SHUAKTNG KM1U1200M \ 1> VRA CHU
õõnsus (6 patsienti), tagumine mediastiinum (3 patsienti), retroperitoneaalne kude (6 patsienti), kõhuõõne (1 patsient).
In vivo dissekteeriv aneurüsm diagnoositi 16 patsiendil. Ülejäänud patsientidel müokardiinfarkt (5 patsienti), kopsuarteri harude trombemboolia (3 patsienti), äge häire aju vereringe(1 patsient).
Tulemused ja arutlus
I etapi aneurüsmide lahkamise kliinilises pildis domineeris kõigil juhtudel valu. Valu tekkis ootamatult puhkeolekus ja ainult 4 patsiendil pärast kerget füüsilist pingutust. Prodroomi polnud. Tuleb märkida väga laia valutsooni, mis on seotud aordi seina dissektsiooniga. Sageli (78,6% patsientidest) kattis valu mitte ainult rindkere, vaid ka selga, abaluudevahelist ruumi, kõhtu ja nimmepiirkonda. Valu kiirgas kaela, õlgadesse, lõualuudesse, üla- ja alajäsemed, kubemepiirkond. 3 patsiendil valu migreerumine mööda selgroog kuni nimmepiirkonnani, mis on seletatav hematoomi levikuga mööda aordi. Enamikul inimestest (85,7%) oli see rebimine, rebimine, põletamine ja saavutas äärmise intensiivsuse. Need valud on tavaliselt vastupidavad korduvatele ravimisüstidele ja neuroleptanalgeesiale. Samuti on iseloomulik, et valusündroomi maksimaalne aktiivsus täheldati haiguse alguses, s.o. aordi sisemise voodri purunemise ajal.
Esitame oma tähelepaneku. Patsient Sh, 53 aastat vana, paigutati 2. kirurgiaosakonda kliiniline haigla Grodno kiirabiarsti suunas kaebustega intensiivse, "pistoda" valu kohta epigastimaalses piirkonnas, mis kiirgub abaluudevahelisse ruumi, iiveldust, korduvat oksendamist, tugevat üldist nõrkust.
Ta haigestus ootamatult 13. 12. 1993 kell 2200. Patsient oli umbes tund aega poolkõveras (koera pesemine vannis). Keha järsu sirgumisega tekkis äkitselt xiphoid protsessis väljakannatamatu valu, mis omandas peagi vöö iseloomu, vedeliku tunde, mis levis üle rindkere ja kõhuõõne. Ta viis kiirabiarst ägeda pankreatiidi diagnoosiga kirurgiaosakonda.
20 aastat on ta põdenud mitteregulaarselt ravitud III astme arteriaalset hüpertensiooni, diabeet Tüüp 2, tsüstiline-degenereerunud struuma.
Vastuvõtmisel oli üldine seisund raske. Näonahk, nähtavad limaskestad on lillakas-sinaka värvusega. Hingamine 20 1 minutiga. Vesikulaarne hingamine kopsudes mõlemal küljel. Pulss 90 lööki minutis, pingeline, rütmiline. Südame suhtelise igavuse piirid nihkuvad mõlemale poole. Veresoonekimbu laiust valvearst ei määranud. Südame auskultatsioonil ilmnes summutatud th toon, i-nda tooni aktsent üle aordi, hääldatud süstoolne müra südamepõhja kohal, mis viidi läbi kaela paremal poolel. BP 220/100 mmHg Art., kõht ei ole paistes, sümmeetriline, osaleb hingamistoimingus. Epigastriumis määras palpatsiooni kõhuseina terav valulikkus ja jäikus.
Laboratoorsed andmed - olulisi muutusi pole. Röntgenuuringul leiti diafragma söögitoru avause hernia tunnused koos selle "rikkumisega".
14. detsembril 1993 tehti ülemise mediaan laparotoomia, revisjon ja kõhuõõne drenaaž. Diagnoos kägistatud song diafragma söögitoru avamine lükati tagasi. Edaspidi häiris mitteintensiivne valu operatsioonijärgse haava piirkonnas, üldine nõrkus.
Seisundi järsk halvenemine toimus 1000. aastal 18. detsembril 1993, kui teravad valud rinnaku taga kiiritusega vasaku rangluu, vasak pool kaela, lõualuu, vasak pool rindkerest, õhupuudus, häälekähedus. Vasakpoolses pleuraõõnes olid vedeliku märgid. Diagnoositi lahkav aneurüsm rindkere aordi. Diagnoosi kinnitas ehhokardiograafia ja korduv röntgenuuring (aordi varju laienemine, selle kontuur on selge ja ebaühtlane).
Patsient viidi üle Vilniuse Ülikooli kardioloogiakliinikusse, kus proteesiga resekteeriti rindkere aordi dissekteeriv aneurüsm. Surm saabus aga 3. päeval pärast operatsiooni.
Tugev valu rinnus nõuab ennekõike diferentsiaaldiagnostikat ägeda müokardiinfarkti korral. Enamik rindkere aordi dissekteerivate aneurüsmidega patsiente viidi haiglasse ägeda ägeda kahtlusega. koronaarne puudulikkus. Nendel juhtudel tuleb arvestada, et kuigi mõnel juhul võib müokardiinfarkti valu tekkida ka ootamatult, siis haiguse algperioodil ei ole see nii intensiivne. Sellele tüüpilisem
prkvdkUKKMMUSVDOCTOR*
haiguse järkjärguline valu suurenemine. Lisaks on erinevalt stenokardiaga patsientidest aordi dissektsiooni ajal sageli motoorse rahutuse seisundis. Peale esimest valuhoogu tekkis mõnikord lühiajaline leevendumine, misjärel valud taastusid sama jõuga. Valu pingutamine ja nõrgenemine on tingitud aordi seina lainelisest dissektsiooniprotsessist. Iseloomulik on see, et tugeva valuga rinnus koos dissekteeriva aordi aneurüsmiga ei kaasnenud ägeda vasaku vatsakese puudulikkuse teket. Arteriaalne rõhk dissekteeriva aordi aneurüsmi arengu esimesel etapil oli alati kõrge. Hüpotensioon tekkis aordi välise rebendiga. Seda ei täheldatud nendel patsientidel ja ohtlik, nõudes meditsiiniline korrektsioon arütmiad.
Siiski tuleb meeles pidada, et dissekteeriva aordi aneurüsmiga patsientidel on võimalik ka tõeline koronaarvereringe rikkumine, mida täheldati 3 meie patsiendil. Nendel juhtudel ei saa müokardiinfarkti tekkimist seletada südame pärgarterite suu aordi hematoomi kokkusurumisega, kuna see tekkis 2 kõhupiirkonna dissekteeriva aneurüsmiga patsiendil ja 1 dissekteeriva aneurüsmiga patsiendil. laskuvast aordist.
Esitame oma tähelepaneku. 72-aastane patsient K. toimetati 2225. aastal Grodno II kliinilise haigla intensiivravi osakonda 1. veebruaril 1996. aastal kaebustega tugeva, põletava valu kohta südamelihase piirkonnas, mis kiirgas vasak käsi ja abaluudevahelises piirkonnas terav üldine nõrkus, pearinglus.
Ta haigestus ägedalt aastal 2100 1. veebruaril 1996, kui ootamatult tekkis rinnaku ülaosas talumatu valu, õhupuudustunne.
Patsiendi vererõhk tõuseb 20 aasta jooksul kõrgele tasemele, perioodiliselt häirivad teda rinnaku taga suruvad valud, teda ei ravitud regulaarselt.
Vastuvõtmisel oli üldine seisund raske, huulte tsüanoos. Patsient on ärritunud, viskleb voodis. Hingamiste arv on 20 korda 1 minuti jooksul. Kopsudes vesikulaarne hingamine, kuuldamatud peened mullitavad räiged alumistes külgmistes piirkondades. Aordi konfiguratsiooni süda. Veresoonte kimbu laiust ei määratud. Südamehelid on kurdid, arütmilised, kodade virvendusarütmia normosüstoolsed vormid. Pulss 56 lööki minutis, arütmiline, ebaühtlane. Pulsi puudujääk 16 minutiga. BP 100/60 mmHg Art. Kõht on pehme, palpatsioonil valutu. Maks + 3 cm.
Üldine analüüs veri - ilma patoloogiata. EKG - kodade virvendusarütmia, patoloogiline Q-laine III-s, a "UB, II, U1 - U4. Nendes juhtmetes on ST-segment kuplikujuline kõrgendatud isoelektrilise joone kohal. Võttes arvesse anamnestilisi, kliinilisi ja EKG andmeid, on valveresuscitator ja terapeut diagnoosis IHD: vasaku vatsakese makrofokaalne kombineeritud anterior-alumine müokardiinfarkt, mis on komplitseeritud kardiogeense šokiga.
Töödiagnoosi järgi määrati ravi: valuvaigistid, sh narkootikumid, intravenoosne streptokinaas, hepariin, reopolüglütsiin, dopamiin, prednisoloon, "polariseeriv" segu.
Valu vasakus rindkere pooles oli olemuselt laineline: lakkas 2-3 tunniks narkootiline analgeetikum, misjärel nad jätkasid uuesti. Patsiendi seisund halvenes järk-järgult. Suurenes üldine nõrkus ja letargia. Pöörake tähelepanu naha kahvatusele, huulte tsüanoosile, vererõhk oli vahemikus 90/55 - 70/40 mm Hg. Art., Vaatamata dopamiinilahuse intravenoossele tilgutamisele.
Patsient suri 2. haiglas viibimise päeval kell 1100 3.02.96.
Patoloogiline ja anatoomiline diagnoos: ateroskleroos - väljendunud aort koos aterosklerootiliste naastude haavanditega, südamearterid nende valendiku stenoosiga. Parema koronaararteri tromboos. Südame parema vatsakese eesmise-külgseina äge müokardiinfarkt. Põrnaarteri tromboos. Põrna infarkt. Aordiseina dissektsioon koos selle välisseina rebendiga 10. rinnalüli tasemel. Sisemine verejooks. Kahepoolne hemotooraks (paremas pleuraõõnes 1000 ml, vasakus - 1300 ml vedelat verd ja selle trombe). Hemoperitoneum (kõhuõõnes 350 ml vedelat verd).
Lahkavat aordi aneurüsmi sel juhul in vivo ei tuvastatud, kuna raviarstide sõnul vastas kliiniline pilt ägeda müokardiinfarkti diagnoosile.
Aordi seina dissektsiooniga võib kaasneda aordist ulatuvate arterite valendiku ummistus. Nendel juhtudel ühinevad valusündroomiga nende veresoonte kaudu verd saavate organite verevarustuse häire tunnused. Aordikaare dissektsioon võib põhjustada unearterite kaudu verevoolu halvenemist, mis viib ajuinfarktide tekkeni. Sellist tüsistust peeti ühel meie patsiendil ekslikult põhihaiguseks, mis peatas edasise diagnostilise otsingu. Antud juhul ei pööratud sellisele tähelepanu
SHUA&SIDE OMA ARSTI JUURDE
hetk, kui neuroloogiliste sümptomite kompleksi tekkimine tugeva valu rinnus taustal, kui EKG-l pole patoloogilisi muutusi.
Lahkava aordi aneurüsmi 2. staadiumi algusega halvenes patsientide seisund järsult: ilmnes elutähtsate organite kokkusurumise sümptom, tsüanoos keha ülaosas, õhupuudus, mis on selle haiguse põhjuseks. selle haiguse mitmesuguste "maskide", sealhulgas kopsude "maskide" ilmumine. Seega peeti kolmel meie patsiendil surma põhjuseks ekslikult kopsuarteri harude trombembooliat.
Kõhuaordi dissekteerivat aneurüsmi täheldati 7 patsiendil. Kõik nad viidi eksliku diagnoosiga haiglasse. Kliinikus pandi õige intravitaalne diagnoos 5 patsiendil. Ühel patsiendil ei pandud õiget diagnoosi lühiajalise kliinikus viibimise tõttu (alla 1 tunni). Ja samal ajal ei pandud õiget diagnoosi teisel patsiendil, kuigi patsient oli 12 päeva kirurgilises osakonnas ja talle tehti kaks korda kirurgilised sekkumised kõhuõõnes.
Esitame oma tähelepaneku. 66-aastane patsient D. paigutati Grodno 2. kliinilise haigla kirurgiaosakonda 2.10.1993 kaebustega pideva, perioodiliselt suureneva alakõhuvalu, suukuivuse, pearingluse kohta. 2 nädalat haige, kui alakõhus tekkisid sarnased valud, puhas vedel väljaheide Roheline värv. Ta ei pöördunud arstide poole, võttis mõned tabletid ja alkohoolsed joogid (ta on krooniline alkohoolik). 1.10.93 toimetati Grodnosse nakkushaiguste haigla diagnoositud äge sooleinfektsioon". Teisel nakkuskliinikus viibimise päeval muutus pärastlõunal valu kõhus järsku väljakannatamatuks. Patsient tormas mööda palatit ringi, üritas aknast alla hüpata. Kirurg kahtlustas mesenteriaalsete veresoonte tromboosi, millega seoses viidi patsient üle kirurgiaosakonda. Teostasid valves olnud kirurgid ja terapeudid diferentsiaaldiagnostika vahel kõhuisheemia, Crohni tõbi ja äge apenditsiit. Seoses ebaselge diagnoosiga 3.10.93g. aastal 705 tehti laparotoomia, eemaldati katarraalne pimesool. 7. päeval pärast operatsiooni tuvastati kõhu paremal küljel ebaselge päritoluga kasvajataoline moodustis. 11.10.93 teostatud relaparotoomia, kõhuõõne organite revisjon. Diagnoositi retroperitoneaalne hematoom. Tõesta-
retroperitoneaalse koe deno äravool. Patsient viidi üle intensiivravi osakonda. Patsiendi seisund halvenes järk-järgult. Suurenenud õhupuudus, üldine nõrkus, köha, tahhükardia. 13.10.93 vasaku popliteaalarteri tromboos. EKG-l ilmnesid vasaku vatsakese alumises seinas esinevate cicatricial muutuste taustal korduva müokardiinfarkti tunnused. Veres neutrofiilne leukotsütoos koos nihkega vasakule, normokroomne aneemia, ESR suurenemine. Väljaheidete külvamisel alates 1.10.93. isoleeritud Salmonella enteritidis.
Viidi läbi antibakteriaalne, võõrutusravi, värskelt külmutatud plasma transfusioon, proteaasi inhibiitorid, määratud stenokardiavastased ravimid. Patsient suri 14.10.93.
Kliiniline diagnoos - salmonella sepsis. Diagnostiline laparotoomia - apendektoomia (3.10.93). Relaparotoomia koos kõhuõõne organite revisjoniga, retroperitoneaalse koe äravool (14.10.93). Arteriaalne hüpertensioon III staadium, risk 4. Aordi ateroskleroos. Tüsistused: DIC. Kopsuarteri harude trombemboolia, alasagara infarkt-kopsupõletik parem kops. Vasaku subklavia arteri tromboos. Koronaararteri tromboos koos vasaku vatsakese alumiste külgseinte müokardiinfarkti tekkega. Äge maksapuudulikkus.
Patoloogiline ja anatoomiline diagnoos: väljendunud ateroskleroos koos lupjumisega, aordi manifestatsioon, niudearterid; stenoosne - südame- ja ajuarterid. Kõhuaordi aneurüsmi lahkamine. Parempoolne retroperitoneaalne hematoom (verehüüvete mass 900 g). Vasaku vatsakese alumiste külgmiste ja eesmiste seinte suur-fokaalne müokardiinfarkt. Vasaku reieluu veeni tromboos.
Peen- ja jämesoole sisu bakterioloogiline uuring ei tuvastanud patogeenset taimestikku.
Sel juhul on vale diagnoosi peamised põhjused:
1. Arvesse ei võeta taustahaigusi - pikaajaline vererõhu tõus, aordi ateroskleroos, krooniline alkoholism.
2. Valu tõlgendus kõhus.
3. Raviarstide tähelepanelikkuse puudumine kõhuaordi dissekteeriva aneurüsmi suhtes.
4. Andmete ümberhindamine bakterioloogiline uuring väljaheited.
Dissekteerivate aneurüsmide ja aordi rebendite õiget diagnoosimist hõlbustab valusündroomi hoolikas kirjeldamine ja valusündroomi selge esitus.
praegune ülikool
selle tunnuste määramine nendel patsientidel, taustahaiguste tuvastamine (pikaajaline vererõhu tõus, aordi ateroskleroos, krooniline alkoholism), täielik kliiniline läbivaatus (veresoonekimbu laiuse määramine dünaamikas, müra tuvastamine ja õige tõlgendamine aordi kohal, haiguse perifeersete veresoonte "maskide" otsimine ), EKG muutuste õige tõlgendamine, õigeaegne röntgen- ja ultraheliuuring.
Kliinilise pildi tunnuste põhjaliku analüüsi, kliiniliste ja patoloogiliste ja anatoomiliste diagnooside lahknevuse põhjuste uurimise põhjal töötasime välja kahtlustatava aordi aneurüsmi lahkamise diagnostilise otsimise algoritmi.
Kahtlemata vajavad lahkavate aneurüsmide kliinilised ilmingud, diferentsiaaldiagnostika täiendavat uurimist, arendamist ja täiustamist.
1. Aordi aneurüsmi lahkamine on mitmete haiguste (aordi ateroskleroos, arteriaalne hüpertensioon, krooniline alkoholism, Marfani sündroom jne).
2. Enamik ühine põhjus Kliinilise ja patoloogilis-anatoomilise diagnoosi lahknevus seisneb lahkava aordi aneurüsmi kliinilise pildi tunnuste ebaselge esitus praktikute poolt, röntgeni- ja ultraheliuuringumeetodite enneaegne kasutamine.
Kirjandus
1. Burov Yu.A., Mikulskaja E.G. Ultraheli dopplerograafia võimalused aordi ja niudearterite aterosklerootiliste kahjustuste diagnoosimisel Rindkere ja kardiovaskulaarne kirurgia. - 1998. - nr 6. - S. 40-43.
2. Vinogradov A.V. Diferentsiaaldiagnoos sisehaigused. 3. väljaanne lisama. ja ümber töödeldud. - M. : LLC "Meditsiinilise teabe agentuur", 1999. - 590 lk.
3. Gurvits T.V., Svet M.Ya. Aordi aneurüsmi lahkamise kliinilised variandid // Kliiniline meditsiin. - 1976. - T. 54, nr 11. - KOOS. 88-91.
4. Dmitriev V.I. Dissekteerivate aneurüsmide kliinik ja diagnostika
aort noortel ja keskealistel inimestel // Military Medical Journal. - 1980. - nr 4. - S. 48-52.
5. Movsesyan R.A. Tõusva aordi aneurüsmide operatsioon // Annals of Surgery. - 1998. - nr 3. - S. 7-13.
Diagnostiline otsingualgoritm aordi aneurüsmi lahkamise kahtluse korral
Maksimaalne valu sündroom haiguse alguses ^
Valu liikumine mööda selgroogu;
Ägeda vasaku vatsakese puudulikkuse nähud;
Ohtlikud arütmiad, mis nõuavad meditsiinilist korrigeerimist;
Arteriaalne rõhk;
EKG isheemia, kahjustuse, nekroosi tunnused
jah jah ei ei
Suurenenud nr
ÄGE MÜOKARDIINFRAKTS
RAA EELDUS
Riskifaktorite selgitamine (aordi ateroskleroos, arteriaalne hüpertensioon, anamneesis süüfilis, krooniline alkoholism, mittespetsiifiline aortoarteriit, Marfani sündroom.)
Sihtotstarbeline kliiniline läbivaatus (veresoonekimbu laiuse määramine 2. roietevahelises ruumis, patoloogiliste mürade tuvastamine aordi kohal, RAA perifeersete veresoonte "maskide" otsimine - pulsi asümmeetria, üksikute arterite pulsatsiooni kadumine, veresoonte väljanägemine siseorganite kokkusurumise sümptomid);
RAA TÕenäoline
Rindkere röntgen
Mediastiinumi tomograafia koos aordi sihipärase uurimisega
Südame, aordi ultraheliuuring
Aortograafia (näidustuste järgi)
RAA TÕESTATUD
Kirurgia
6. Petrovski B.V. Aneurüsmi lahkamine // BME. - 3. väljaanne -
M., 1974. - T. 1. - S. 502-504.
7. Pokrovsky A.V. Aordi ja selle harude haigused. - M.: meditsiin,
8. Senenko A.N., Dmitrijev V.I. Aneurüsmide ja rebendite lahkamine
sa aort // Kliiniline meditsiin. - 1978 - V. 56, nr 4. - S. 73-79.
9. Smolenski V.S. Aordi haigused. - M.: Meditsiin, 1964. - 420 lk.
10. Sprigins D., Chambers D., Jeffrey E. erakorraline ravi: Praktiline juhend: Per. inglise keelest. - M. : Geotar Medicine, 2000. - 336 lk.
RASKUSED JA VEAD ANEURÜSMI LAIKAMISE AORDI DIAGNOOSIS W.I. Dedul, I.A. Serafinovitš Grodno Riiklik Meditsiiniülikool Kliinilisi, laboratoorseid ja instrumentaalseid uuringumeetodeid analüüsiti 28 patsiendil, kellel oli aordi dissekteeriv aneurüsm. Selgitati välja selle haiguse diagnostiliste vigade sagedasemad põhjused ning töötati välja optimaalne diagnostilise otsingu plaan ägeda talumatu valuga rinnus patsientidel.