अक्सर, चिकित्सा शर्तें बहुत आसानी से रोगी को भ्रमित कर सकती हैं। इसके अलावा, एक रहस्यमय एन्कोडिंग का सामना करते हुए, रोगी की कल्पना तुरंत एक दुखद तस्वीर पेश करती है। ऐसी स्थितियों और जीर्ण जठरशोथ के लिए कोई अपवाद नहीं है। अपने स्वयं के इतिहास में अतुलनीय संख्याओं और अक्षरों की व्याख्या और व्याख्या कैसे करें?
एक साधारण आम आदमी के लिए, ICD 10 और K29.1-9 समझ से बाहर अक्षरों और संख्याओं का एक समूह है, लेकिन एक विशेषज्ञ के लिए, यह संयोजन बहुत कुछ कहता है। ICD के तहत रोगों के अंतरराष्ट्रीय वर्गीकरण को समझा जाना चाहिए। सभी रोगों के आंकड़ों की उसकी प्रणाली को हमारी स्वास्थ्य देखभाल में एक आधार के रूप में स्वीकार किया जाता है।
संख्या 10 उस आवृत्ति को इंगित करता है जिसके साथ सांख्यिकीय जानकारी एकत्र की गई थी, अर्थात ये डेटा 10 वर्षों की अवधि में प्राप्त किए गए थे।
निम्नलिखित संयोजन K29.1-9 के लिए, यह पेट की पुरानी विकृति के प्रकार को इंगित करता है।
ICD 10 के अनुसार मुख्य प्रकार के जीर्ण जठरशोथ
तीव्र रक्तस्रावी (इरोसिव) कोड 29.0

पैथोलॉजी पेट की गुहा की सतह पर एक प्रकार की भड़काऊ प्रक्रिया है। रोग की ख़ासियत यह है कि शुरुआत एक सूजन वाले क्षेत्र का गठन नहीं है, लेकिन सबम्यूकोसल सतह के जहाजों में सूक्ष्मवाहिनी संबंधी विकार हैं। इसके अलावा, वे रक्तस्राव को भड़काते हैं, धीरे-धीरे गुहा की ऊपरी परत को संसेचन देते हैं। पेट की दीवार के जहाजों में गड़बड़ी के परिणामस्वरूप, रक्त के थक्के बन सकते हैं, जो तीव्र जठरशोथ, सूजन और क्षरण का कारण बनता है। साथ ही इस बीमारी को हेमोरेजिक इरोसिव गैस्ट्राइटिस भी कहा जाता है।
अन्य प्रकार के जठरशोथ (तीव्र प्रकार) कोड 29.1
इस प्रकार की विकृति एक आक्रामक वातावरण की एक छोटी क्रिया के परिणामस्वरूप होती है, जो खराब गुणवत्ता वाले भोजन, दवाएं आदि हो सकती हैं।
श्लैष्मिक क्षति के प्रकार, साथ ही सुविधाओं पर निर्भर करता है चिकत्सीय संकेतजठरशोथ होता है:
- प्रतिश्यायी;
- रेशेदार;
- संक्षारक;
- कफयुक्त।
अल्कोहल कोड 29.2

ICD10 के अनुसार, इस तरह के जठरशोथ एक भड़काऊ प्रक्रिया की पृष्ठभूमि के खिलाफ नहीं होते हैं। तीव्र जठरशोथ, जिसमें पेट की आंतरिक परत को नुकसान होता है, लंबे समय तक शराब के सेवन के परिणामस्वरूप बनता है और अक्सर कटाव के साथ होता है।
इथेनॉल के प्रभाव में, हाइड्रोक्लोरिक एसिड के उत्पादन में वृद्धि होती है, जो धीरे-धीरे पेट की दीवारों को संक्षारित करती है, इस प्रकार उनकी संरचना का उल्लंघन करती है और अपने कार्यों को पूरी तरह से करना असंभव बना देती है।
इस मामले में, रक्त परिसंचरण प्रक्रिया पूरी तरह से बाधित होती है, सुरक्षात्मक बलगम का उत्पादन बाधित होता है, जो गैस्ट्रिक म्यूकोसा की कोशिकाओं की बहाली को रोकता है।
सतही चिरकालिक कोड 29.3
पैथोलॉजी को सबसे आसान रूप माना जाता है, जिसे अक्सर रोगियों में निदान किया जाता है। असामयिक या खराब तरीके से किया गया उपचार इस रूप को और अधिक जटिल विकृति में बदलने की धमकी देता है। सतही उपस्थिति गैस्ट्रिक म्यूकोसा के गहरे स्तरों को नष्ट किए बिना केवल बाहरी अस्तर परत में होती है।
क्रोनिक एट्रोफिक कोड 29.4

ICD 10 के अनुसार जीर्ण जठरशोथ है भड़काऊ प्रक्रियापेट की श्लेष्म परत पर, जो इसके पतले होने को भड़काती है। इस तरह के विनाश के परिणामस्वरूप, गैस्ट्रिक स्राव का उत्पादन कम हो जाता है, और म्यूकोसा के पुनर्जनन में शामिल उपकला कोशिकाओं की संख्या भी बहुत कम हो जाती है। इस पृष्ठभूमि के खिलाफ, गैस्ट्रिक गुहा की स्रावी अपर्याप्तता बनती है।
अनिर्दिष्ट क्रोनिक कोड 29.5
ICD 10 वर्गीकरण के अनुसार, इस प्रकार के जठरशोथ के दो रूप हैं:
- कोटरीय;
- मौलिक।
एंट्रल प्रकार को पेट के निचले हिस्से में भड़काऊ प्रक्रिया के स्थानीयकरण की विशेषता होती है, जिसे एंट्रम कहा जाता है। इस भाग में ग्रंथियां होती हैं जो पाचन हार्मोन गैस्ट्रिन का उत्पादन करती हैं। इसके माध्यम से हाइड्रोक्लोरिक एसिड पर एक शक्तिशाली प्रभाव पड़ता है। इसकी कमी के मामले में, बढ़ी हुई अम्लता होती है, जो पेट की दीवारों पर सूजन प्रक्रिया का कारण बनती है। ज्यादातर मामलों में यह बीमारी पुरानी हो जाती है।
एक्यूट एंट्रल गैस्ट्रिटिस अक्सर भोजन के नशे, सकल कुपोषण और भोजन या दवा एलर्जी के परिणामस्वरूप होता है।
मौलिक जठरशोथ गैस्ट्रिक गुहा के ऊपरी और मध्य क्षेत्र में विकसित होता है। यह इस भाग में है कि पाचन ग्रंथियां स्थित हैं, जिसका उद्देश्य हाइड्रोक्लोरिक एसिड का उत्पादन करना है। पाचन ग्रंथियों द्वारा कार्यों के आंशिक नुकसान के मामले में, एंट्रम अपनी संरचना को बरकरार रखता है।
अन्य जीर्ण प्रकार कोड 29.6
उपरोक्त रूपों के अलावा, जीर्ण जठरशोथ हो सकता है:
- अतिपरासारी;
- दानेदार विशाल,
जठरशोथ के उच्च रक्तचाप से ग्रस्त प्रकार को गैस्ट्रिक दीवार के स्वर की बढ़ती उत्तेजना की विशेषता है। इस विकृति का कारण स्वायत्तता की उत्तेजना है तंत्रिका प्रणाली. तीव्र उपस्थिति अधिक न्यूरोसिस, अल्सर, पेट के कैंसर या गैस्ट्रिक गुहा के अन्य रोगों जैसे रोगों का एक साथ लक्षण है।
ग्रैनुलोमैटस गैस्ट्रिटिस की एक विशेषता स्वतंत्र रूप से विकसित होने की क्षमता की कमी है। ज्यादातर, माइकोसिस, तपेदिक, क्रोहन रोग जैसी बीमारियां एक अनुकूल पृष्ठभूमि के रूप में काम करती हैं। के परिणामस्वरूप भी प्रकट हो सकता है विदेशी शरीरपेट की गुहा में।

मेनेट्रिएर रोग पेट की श्लेष्म परत के अध: पतन के रूप में प्रकट होता है। विनाशकारी प्रक्रिया के परिणामस्वरूप, इसकी दीवारों पर सिस्ट और एडेनोमा बनते हैं। इस मामले में, स्रावी अपर्याप्तता होती है, और तीव्र जठरशोथ गैस्ट्रिक रक्तस्राव की विशेषता है।
इसके अलावा, गैस्ट्रिक पैथोलॉजी की इस सूची में कोड 29.7 के तहत अनिर्दिष्ट जठरशोथ शामिल है। यह रोग भड़काऊ साइट के अस्पष्ट स्थानीयकरण की विशेषता है।
के अलावा वस्तुनिष्ठ परीक्षानिदान करने के लिए रोगी को अतिरिक्त तरीकों की आवश्यकता होती है।
अम्लता के स्तर को निर्धारित करना महत्वपूर्ण है, जिसे प्रोब या प्रोबलेस विधि द्वारा निर्धारित किया जा सकता है। अक्सर मैं एक पतली लोचदार जांच का उपयोग करता हूं, जिसका उपयोग पीएच के आगे निर्धारण के साथ हाइड्रोक्लोरिक एसिड लेने के लिए किया जाता है। सबसे पहले, बेसल स्राव के स्तर के कारण यांत्रिक जलनजांच के गैस्ट्रिक म्यूकोसा, साथ ही उत्तेजित स्राव (एक अड़चन द्वारा स्राव की उत्तेजना के बाद)। हिस्टामाइन या इंसुलिन एक अड़चन के रूप में प्रयोग किया जाता है। पीएच-मेट्री के परिणामों के अनुसार, गैस्ट्रिक जूस की कुल मात्रा का अनुमान लगाया गया है, जो अध्ययन के 2 घंटे में सामान्य रूप से 150 से 240 मिलीलीटर तक होता है; कुल अम्लता और डेबिट-घंटे।
पेट के शरीर में, खाली पेट पर अम्लता सामान्य रूप से 1.5-2.0 पीएच होती है। पेट के लुमेन का सामना करने वाली उपकला परत की सतह पर अम्लता 1.5-2.0 पीएच है। पेट की उपकला परत की गहराई में, पीएच लगभग 7.0 है। पेट के एंट्रम में सामान्य अम्लता 1.3-7.4 पीएच है।
तुलना के लिए, 7 का पीएच मान तटस्थ अम्लता मान से मेल खाता है। 7 से नीचे के pH पर, वातावरण अम्लीय होता है; 7 से ऊपर के pH पर, यह क्षारीय होता है।
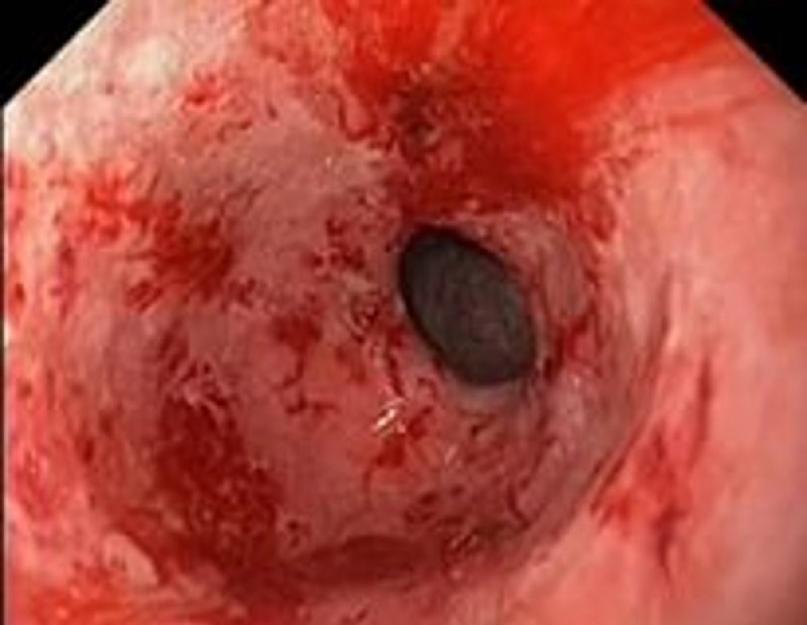
एक और, पेट की जांच करने के लिए कोई कम महत्वपूर्ण तरीका फाइब्रोसोफोगोगैस्ट्रोडोडोडेनोस्कोपी नहीं है, जो एक पतली एंडोस्कोप का उपयोग करके किया जाता है और आपको "अंदर से" गैस्ट्रिक म्यूकोसा की स्थिति का आकलन करने के साथ-साथ बायोप्सी करने की अनुमति देता है। हेलिकोबैक्टर पाइलोरी का पता लगाने के लिए बायोप्सी भी की जाती है।
हिस्टोलॉजिकल, बैक्टीरियोलॉजिकल और रैपिड यूरिया टेस्ट से संक्रमण का पता लगाया जा सकता है।
हिस्टोलॉजिकल विधि।
एच. पाइलोरी संक्रमण के निदान और पता लगाने के लिए मानक बायोप्सी वर्गों के धुंधला होने के बाद जीवाणु का प्रत्यक्ष हिस्टोलॉजिकल विज़ुअलाइज़ेशन है। जैविक सामग्री के रंग का उपयोग वर्टिनु-स्टाररी, हेमेटोक्सिलिन और ईओसिन, गिमेसा, जेंट के तरीकों से किया जाता है। इस पद्धति के लाभों को कम करके आंका नहीं जा सकता है - व्यापक उपलब्धता, भंडारण और परिवहन में आसानी, किसी विशेषज्ञ द्वारा किसी भी समय मूल्यांकन की संभावना, यदि आवश्यक हो, तो पूर्वव्यापी विश्लेषण करेगा। यह विधि श्लेष्म झिल्ली में रूपात्मक परिवर्तनों की डिग्री, इसके संदूषण के स्तर का आकलन करने के लिए उपयुक्त है। हालाँकि, यह विधि कमियों के बिना नहीं है। विधि का मुख्य नुकसान हिस्टोलॉजिकल प्रयोगशाला की आवश्यकता है, लंबे समय तकऔर परिणामों की व्याख्या और प्रस्तुति से जुड़ी कठिनाइयाँ। किस्मों में से एक हिस्टोलॉजिकल विधिइम्यूनोहिस्टोकेमिकल (इम्यूनोपरोक्सीडेज तकनीक) है, हालांकि, एंटीबायोटिक थेरेपी के बाद इसका उपयोग उचित नहीं है, क्योंकि गैर-हेलिकोबैक्टर वनस्पतियों की उपस्थिति में, यह एक गलत सकारात्मक परिणाम दे सकता है।
बैक्टीरियोलॉजिकल विधि. यह विधिकार्यान्वयन की जटिलता, उच्च लागत और अन्य कारकों के कारण, पिछले वाले जितना व्यापक नहीं है। यह इस तथ्य के कारण है कि हेलिकोबैक्टर संक्रमण बहुत सनकी और खेती करना मुश्किल है। Hp एक माइक्रोएरोफाइल है, और उनका ऊष्मायन केवल कड़ाई से परिभाषित मापदंडों (5-6% ऑक्सीजन, 8-10% कार्बन डाइऑक्साइड, 80-85% नाइट्रोजन, सापेक्ष आर्द्रता - 95%) के तहत ही सफल होता है। ऊष्मायन के परिणामों का मूल्यांकन 3 से 7 दिनों में किया जाता है, और पिछले उपचार के मामले में - 2 सप्ताह तक। रक्त पोषक माध्यम पर, एचपी आमतौर पर तीन से पांच दिनों में छोटे, गोल, चिकने, पारदर्शी, ओस से भरी कॉलोनियों का व्यास 1-3 मिमी बनाता है, जिनमें से सकारात्मक जैव रासायनिक विशेषताएं सकारात्मक यूरिया, कैटालेज और ऑक्सीडेज गतिविधियां हैं।
एंटीबायोग्राम करते समय विधि को अपरिहार्य माना जाता है - एंटीबायोटिक दवाओं और अन्य के लिए एचपी की संवेदनशीलता का निर्धारण। जीवाणुरोधी दवाएं, विशेष रूप से चल रही चिकित्सा के प्रतिरोधी मामलों में।
आणविक तरीके।
नैदानिक उद्देश्यों के लिए बायोप्सी नमूनों में या महामारी विज्ञान के उद्देश्यों के लिए अन्य गैर-गैस्ट्रिक नमूनों में एच. पाइलोरी संक्रमण का तेजी से पता लगाने के लिए एक आणविक विधि आवश्यक है। पोलीमरेज़ की मदद से श्रृंखला अभिक्रिया, जिसमें 100% विशिष्टता और संवेदनशीलता है, ureA जीन या Hp DNA का पता लगाया जाता है। संकरण विधि का उपयोग करते हुए, 16 S gRNA अंश Hp का पता लगाया जाता है।
आणविक टाइपिंग के लिए कई संकेत हैं। सबसे पहले, इस पद्धति का उपयोग सफल उन्मूलन के बाद पुन: संक्रमण की प्रकृति को समझने के लिए किया जाता है (चाहे वह एक नया संक्रमण हो या जीवित जीवाणुओं का प्रजनन)। दूसरे, एक ही परिवार या ग्रहणी संबंधी अल्सर वाले पति-पत्नी के भीतर एचपी संक्रमण (एक या अलग-अलग उपभेदों) की प्रकृति का निर्धारण करने के लिए। तीसरा, एक संभावित आईट्रोजेनिक संक्रमण स्थापित करने के लिए। इसके अलावा, आणविक टाइपिंग का उपयोग करके मैक्रोलाइड्स (एरिथ्रोमाइसिन, क्लैरिथ्रोमाइसिन) के लिए शुरू में प्रतिरोध स्थापित करने की संभावना की रिपोर्टें आई हैं।
एचपी संक्रमण के निदान के लिए गैर-आक्रामक तरीके सीरोलॉजिकल विधि और यूरिया के साथ सांस परीक्षण हैं।
सीरोलॉजिकल विधि में एंटी-हेलिकोबैक्टर एंटीबॉडी का निर्धारण शामिल है।
चूंकि Hp उपनिवेशण एक प्रणालीगत प्रतिरक्षा प्रतिक्रिया को प्रेरित करता है, IgG और IgA वर्गों के एंटीबॉडी संक्रमित के सीरम में दिखाई देते हैं, जो विभिन्न जीवाणु प्रतिजनों (संक्रमण के 3-4 सप्ताह बाद) के खिलाफ निर्देशित होते हैं। आमतौर पर एंटीबॉडी (सीरम आईजीजी, आईजीए, आईजीएम, स्रावी आईजीए, लार या गैस्ट्रिक सामग्री में आईजीएम) का पता लगाया जाता है एंजाइम इम्यूनोएसे. सीरम में एंटी-हेलिकोबैक्टर पाइलोरी एंटीबॉडी का सीरोलॉजिकल निर्धारण सबसे सरल, सबसे सस्ती विधि है, जिसका उपयोग अक्सर प्राथमिक जांच के लिए किया जाता है।
यूरिया से सांस की जांच। यूरिया सांस परीक्षण लगभग 100% संवेदनशीलता और विशिष्टता प्रदर्शित करता है और प्रदर्शन करना आसान है। यह विधि यूरिया का घोल लेने पर आधारित है, जिसे हेलिकोबैक्टर पाइलोरी यूरेज़ द्वारा साफ किया जाता है, जिसके परिणामस्वरूप लेबल कार्बन डाइऑक्साइड निकलता है। निकाली गई हवा में जारी गैस का निर्धारण 30 मिनट के बाद किया जाता है।
रोगी को विशेष वाल्व वाले दो छोटे लेबल वाले सीलबंद बैग दिए जाते हैं। एक डिस्पोजेबल माउथपीस के माध्यम से, रोगी पूरी तरह से साँस छोड़ता है और एक रबर डाट के साथ वाल्व को बंद कर देता है। उसके बाद, वह एक गिलास संतरे का रस पीता है, जिसमें 75 मिलीग्राम यूरिया पहले से घुल जाता है (जिसका कोई स्वाद नहीं है और शरीर के लिए पूरी तरह से हानिरहित है)। 30 मिनट के बाद, रोगी दूसरे कंटेनर में एक और पूर्ण साँस छोड़ता है और उन्हें शोधकर्ता को देता है। दोनों बैग इन्फ्रारेड स्पेक्ट्रोस्कोपिक सिस्टम के संबंधित चैनलों से जुड़े हैं और दोनों बैग में सीओ2 एकाग्रता में अंतर मापा जाता है। हेलिकोबैक्टर पाइलोरी की उपस्थिति को 2 नमूनों में कार्बन डाइऑक्साइड सांद्रता के अंतर से आंका जाता है, और यदि यह 3.5 से अधिक है, तो परिणाम को सकारात्मक माना जाता है। यूरोपीय प्रोटोकॉल के अनुसार, सांस परीक्षण के उपयोग के लिए मुख्य संकेत एक संक्रमण की उपस्थिति स्थापित करना और हेलिकोबैक्टर पाइलोरी के उपचार के बाद हेलिकोबैक्टर पाइलोरी के विनाश के तथ्य को नियंत्रित करना है। सकारात्मक परिणामसांस परीक्षण करते समय, इसकी व्याख्या हेलिकोबैक्टर पाइलोरी के साथ एक सक्रिय संक्रमण की उपस्थिति के रूप में की जानी चाहिए, और यदि इसके आचरण के सभी नियमों का पालन किया जाता है, तो यह लगभग 100% परिणाम देता है।
एंटीबायोटिक थेरेपी के दौरान या तुरंत बाद परीक्षण करते समय गलत नकारात्मक परिणाम संभव है।
खोखले अंगों के अध्ययन के लिए पुरानी जठरशोथ का एक्स-रे निदान कोई कम महत्वपूर्ण तरीका नहीं है। अक्सर यह एकमात्र उपलब्ध शोध पद्धति है। रेडियोपैक पदार्थों का उपयोग करके एक विशेष अध्ययन किया जाता है, जो पाचन तंत्र की दीवारों के स्वर का आकलन करने, गैस्ट्रिक म्यूकोसा की राहत, नियोप्लाज्म या पेट के अल्सर के प्रत्यक्ष और अप्रत्यक्ष लक्षणों का पता लगाने की अनुमति देता है या ग्रहणी. पेट की एक्स-रे परीक्षा के मुख्य लाभों में पेट के मोटर-निकासी समारोह को निर्धारित करने की क्षमता शामिल है (अप्रभावित मोटर-निकासी समारोह के साथ, नैदानिक उद्देश्यों के लिए इंजेक्शन के विपरीत 1.5 घंटे के बाद निकाला जाता है), संकुचन के संकेतों की पहचान पाइलोरस लुमेन, ग्रहणी के बल्ब की विकृति, डायवर्टिकुला की उपस्थिति, ट्यूमर और अन्नप्रणाली की सख्ती, गैस्ट्रोओसोफेगल और डुओडेनो-गैस्ट्रिक रिफ्लक्स, डायाफ्रामिक हर्निया, साथ ही एंडोस्कोपिक जोखिम वाले रोगियों में निदान की संभावना।
तीव्र जठरशोथ काफी है बारम्बार बीमारी, यह अस्वास्थ्यकर आहार, धूम्रपान, शराब के दुरुपयोग जैसे कारकों के प्रभाव के कारण होता है, अक्सर तंत्रिका आधार पर होता है। यही कारण है कि महानगरीय क्षेत्रों के लोग इस विकृति से पीड़ित होने की अधिक संभावना रखते हैं। रोग कैसे प्रकट होता है, जठरशोथ के तेज होने का इलाज कैसे करें, तीव्र चरण में जठरशोथ के लिए आहार क्या होना चाहिए - इन सवालों के जवाब इस लेख में मिल सकते हैं।
तीव्र जठरशोथ कोड micb 10
द्वारा अंतरराष्ट्रीय वर्गीकरणरोग, पैथोलॉजी को कोड K29.1 के साथ चिह्नित किया गया है। रोग गैस्ट्रिक म्यूकोसा की सूजन है, जिसका कारण हानिकारक कारकों की कार्रवाई है। कभी-कभी म्यूकोसा (एक रक्तस्रावी रूप के साथ), कार्यशील कोशिकाओं में कमी के क्षेत्र (एक एट्रोफिक रूप के साथ) या नेक्रोसिस के foci (एक संक्षारक रूप के साथ) पर कटाव दिखाई देते हैं। पाइलोरिक स्फिंक्टर का काम अक्सर बाधित होता है - फिर भाटा जठरशोथ होता है।
लक्षण
पेट में भारीपन, जी मिचलाना, जीभ पर सफेद परत चढ़ना, लार का बढ़ना या मुंह सूखने का अहसास रोग के लक्षण हैं। यह स्थिति बहुत लंबे समय तक रह सकती है और किसी पुरानी बीमारी का संकेत हो सकती है, लेकिन कई बार लोग इस पर ध्यान नहीं देते हैं।
अतिरंजना के दौरान लक्षण
बिगड़ना आमतौर पर वसायुक्त भोजन खाने या शराब पीने के बाद होता है, और बिगड़ा हुआ जठरशोथ सबसे अधिक बार शरद ऋतु या वसंत में दर्ज किया जाता है। हमला अचानक शुरू होता है और इसकी विशेषता है:
- ऊपरी पेट में अचानक दर्द;
- उल्टी;
- कमजोरी और चक्कर आना;
- तापमान में वृद्धि;
- खट्टी डकार आना (विशेषकर बढ़ी हुई अम्लता के साथ)।
यदि यह स्थिति होती है, तो प्राथमिक उपचार के लिए अस्पताल जाएं और क्रमानुसार रोग का निदानअग्नाशयशोथ, कोलेसिस्टिटिस, पेट के अल्सर के साथ। वीडियो में रोग के लक्षणों और प्राथमिक चिकित्सा के बारे में अधिक जानकारी:
तीव्र चरण में जठरशोथ का उपचार
जब जठरशोथ का प्रकोप होता है, तो लक्षण और दवा उपचार घर या अस्पताल में किया जा सकता है। मुख्य बात यह है कि समय पर रोग का निदान करना और उसकी चिकित्सा शुरू करना है। पैथोलॉजी के इलाज का एक सामान्य तरीका एक संयोजन है दवाई से उपचारतथा लोक तरीके. जठरशोथ के प्रकार और रूपों के बारे में पढ़ें।
दवाई
आज तक, निम्नलिखित दवाओं का उपयोग जठरशोथ के तेज होने के लिए किया जाता है:
- एंटासिड्स;
- एंटरोसॉर्बेंट्स;
- एंटीस्पास्मोडिक्स;
- एंटीकोलिनर्जिक्स;
- एंटीबायोटिक्स।
अंतर्राष्ट्रीय मानक के अनुसार, दवाओं को कुछ योजनाओं के रूप में निर्धारित किया जाता है। प्रभावी एंटीबायोटिक्स, एंटीस्पास्मोडिक्स और एंटासिड्स का एक संयोजन है, साथ ही साथ एंटीबायोटिक्स, एंटीकोलिनर्जिक्स और एंटरोसॉर्बेंट्स का संयोजन भी है।
घर पर
बीमारी का इलाज घर पर संभव है - इसके लिए वे साधनों का उपयोग करते हैं पारंपरिक औषधि. वे दर्द को दूर करने और सामान्य स्थिति को कम करने में मदद करेंगे।
3 सबसे प्रभावी नुस्खेनीचे प्रस्तुत हैं:
- दूध के साथ शहद. इस पेय को तैयार करने के लिए आपको एक गिलास दूध गर्म करने की जरूरत है और इसमें 2 बड़े चम्मच डालें। शहद। पूरे दिन छोटे घूंट में पिएं;
- जतुन तेल. आपको 1 चम्मच पीने की ज़रूरत है। 2-4 सप्ताह के लिए हर 3-4 घंटे;
- गोभी का रस। भोजन से पहले ताजा निचोड़ा हुआ रस पीना चाहिए, 100-150 मिली, इसे दिन में 2 बार करना चाहिए।
बच्चों और गर्भावस्था के दौरान बीमारी के इलाज में सावधानी के साथ इन व्यंजनों का प्रयोग करें।
तीव्रता के दौरान जठरशोथ के लिए पोषण
आहार उपचार के सबसे महत्वपूर्ण घटकों में से एक है। रोग के तेज होने के साथ, आपको छोटे हिस्से में खाने की जरूरत है, लेकिन अक्सर। मेनू बनाते समय दिन में 5-6 बार खाना बेहतर होता है ताकि व्यंजन में केवल अनुमत खाद्य पदार्थ शामिल हों।
तीव्र जठरशोथ अप्रिय लक्षणों के साथ एक खतरनाक स्थिति है। इस बीमारी को सफलतापूर्वक दूर करने के लिए, आपको समय पर किसी विशेषज्ञ से संपर्क करने की आवश्यकता है, जो निर्धारित करेगा जटिल उपचार: उपचार के लोक और पारंपरिक तरीकों का संयोजन।
आहार का पालन करना और जीवनशैली में बदलाव करना भी महत्वपूर्ण है: तनाव और बुरी आदतों को खत्म करना, नींद के पैटर्न में सुधार करना, दैनिक दिनचर्या में नियमित शारीरिक गतिविधि को शामिल करना।
म्यूकोसल एट्रोफी
जीर्ण जठरशोथ:
- कोटरीय
- मौलिक
विशाल हाइपरट्रॉफिक जठरशोथ
छोड़ा गया:
- गैस्ट्रोओसोफेगल (गैस्ट्रोओसोफेगल) रिफ्लक्स (K21.-) के साथ
- हेलिकोबैक्टर पाइलोरी (K29.5) के कारण जीर्ण जठरशोथ
रूस में, 10वें संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय वर्गीकरण को एकीकृत रूप में स्वीकार किया जाता है नियामक दस्तावेजरुग्णता के कारण, सभी विभागों के चिकित्सा संस्थानों के लिए जनसंख्या की अपील के कारण और मृत्यु के कारण।
27 मई, 1997 को रूसी स्वास्थ्य मंत्रालय के आदेश से 1999 में पूरे रूसी संघ में ICD-10 को स्वास्थ्य सेवा अभ्यास में पेश किया गया था। №170
2017 2018 में WHO द्वारा एक नए संशोधन (ICD-11) के प्रकाशन की योजना बनाई गई है।
डब्ल्यूएचओ द्वारा संशोधन और परिवर्धन के साथ।
परिवर्तनों का प्रसंस्करण और अनुवाद © mkb-10.com
Gastroduodenitis ICD कोड 10 - रोग कोड 29.9
अपनाए गए तीन-खंडों वाले इंटरनेशनल यूनिफ़ॉर्म क्लासिफिकेशन ऑफ़ डिज़ीज़ - ICD 10 में सभी बीमारियाँ शामिल हैं। संख्याओं और अक्षरों द्वारा प्रत्येक खंड में वर्गीकरण आपको दुनिया भर के डॉक्टरों के लिए समझ में आने वाली भाषा में पैथोलॉजी के कारणों और लक्षणों को कोड करने की अनुमति देता है। ICD 10 के लिए Gastroduodenitis कोड - K29.9, ग्रहणीशोथ - K29.8, 0 से 7 तक मुख्य प्रकार के जठरशोथ। धारा ICD 10 का अर्थ है जठरांत्र संबंधी मार्ग से जुड़े रोग।
Gastroduodenitis - जठरशोथ + ग्रहणीशोथ
Gastroduodenitis दो अंगों का एक पारस्परिक रोग है: ग्रहणी का पेट और ऊपरी बल्बनुमा गोल भाग। आमतौर पर क्रॉनिक गैस्ट्रोडोडोडेनाइटिस ICD 10 पेट के एंट्रल - लोअर और पाइलोरिक कम्पार्टमेंट में सूजन की उपस्थिति में विकसित होता है, आमतौर पर यह रिसाव के जीर्ण रूप में गैस्ट्रेटिस होता है:
- सतह;
- प्रतिश्यायी;
- एट्रोफिक;
- फैलाना।
रोग का स्थानीयकरण पेट की केवल एक शाखा तक सीमित हो सकता है या सूजन सभी श्लेष्मा झिल्लियों में फैल सकती है। इसी समय, प्रसंस्कृत खाद्य पदार्थों के साथ, बड़ी मात्रा में एसिड और बैक्टीरिया ग्रहणी के बल्ब में प्रवेश करते हैं। यह दीवारों को परेशान करता है, जिससे म्यूकोसा की सूजन हो जाती है।
साथ ही, एक कमजोर वाल्व और पेट के संकुचन में उल्लंघन और डुओडेनम भी बल्बस क्षेत्र से पेट में क्षार की रिवर्स रिलीज को उत्तेजित करता है - भाटा।
घर पर डॉक्टरों की मदद के बिना बवासीर से कैसे छुटकारा पाएं ?!
- मल सामान्य हो गया
- दर्द, जलन और बेचैनी बंद हो गई
- गांठें मिट गईं और नसें टोन हो गईं
- जीवन नए रंगों से जगमगा उठा और इस समस्या ने आपको फिर कभी परेशान नहीं किया
ऐलेना मालिशेवा हमें इस बारे में बताएंगी। यह समस्या शुरू नहीं की जा सकती है, अन्यथा यह ऑन्कोलॉजी में विकसित हो सकती है, लेकिन इसका इलाज किया जा सकता है और किया जाना चाहिए! उपचार के समय पर पाठ्यक्रम और केवल सिद्ध साधनों की सहायता से।
निचला स्फिंक्टर - एक वाल्व, न केवल 2 अंगों को अलग करता है: पेट और आंतों, बल्कि रस - एंजाइम जो संरचना में पूरी तरह से अलग हैं। पेट में हाइड्रोक्लोरिक एसिड और पेक्टिन की प्रधानता होती है, आंतों में क्षारीय एंजाइम पेट से घोल को तोड़ते हैं और आंतों के बैक्टीरिया की मदद से पोषक और हानिकारक तत्वों को छांटते हैं। ये मुख्य रूप से प्रसिद्ध बिफीडो और लैक्टोबैसिली हैं।
Gastroduodenitis ICD 10 - कारण और लक्षण
प्रारंभ में, डॉक्टरों ने केवल जठरशोथ का निदान किया और ग्रहणीशोथ को अतिरिक्त लक्षणों के लिए जिम्मेदार ठहराया। नए वर्गीकरण में, Gastroduodenitis ICD 10 - K29.9 रोगों के तीन-खंड वर्गीकरण में आम तौर पर स्वीकृत शब्द - "gastroduodenitis अनिर्दिष्ट" द्वारा नामित किया गया है। निदान को जठरशोथ और ग्रहणीशोथ के खंड में रखा गया था ICD 10 - 29.8 को एक अलग आइटम के रूप में चुना गया था। यह अनिर्दिष्ट है, क्योंकि यह जठरशोथ के विभिन्न प्रकारों और रूपों के साथ हो सकता है। दो सूजन को एक निदान में संयोजित करने का कारण दो अंगों के श्लेष्म झिल्ली की सूजन के विकास और एक ही रोगजनक तंत्र पर निर्भरता थी।
- दोनों रोग बैक्टीरिया द्वारा उकसाए जाते हैं, विशेष रूप से एक अम्लीय वातावरण में जीवित रहते हैं और यहां तक कि एंजाइम का उत्पादन करते हैं जो हाइड्रोक्लोरिक एसिड की रिहाई को सक्रिय करते हैं और अम्लता के स्तर को बढ़ाते हैं - हेलिकोबैक्टर पाइलोरी।
- दोनों अंगों में सूजन की प्रक्रिया शुरू होने का कारण सुरक्षात्मक कार्यों का कमजोर होना, कमजोर होना है प्रतिरक्षा तंत्रजीव।
- रोग के पाठ्यक्रम का रूप गैस्ट्रिक जूस में हाइड्रोक्लोरिक एसिड और हेलिकोबैक्टर पाइलोरी की एकाग्रता पर निर्भर करता है।
- ग्रहणीशोथ अत्यंत दुर्लभ है, लगभग 3%, एक स्वतंत्र रोग के रूप में होता है। ज्यादातर पित्त की वृद्धि के साथ। अन्य मामलों में, जठरशोथ द्वारा ग्रहणी दबानेवाला यंत्र के काम में खराबी को उकसाया जाता है।
प्रतिरक्षा प्रणाली कमजोर होने पर रोग स्वयं प्रकट हो सकता है।
रोग का कारण एक है और जठरशोथ की विविधता और पित्ताशय की थैली की स्थिति को ध्यान में रखते हुए उपचार का कोर्स निर्धारित किया गया है। उत्तेजना दोनों अंगों में एक साथ होती है।
ICD 10 - K29 के अनुसार क्रोनिक गैस्ट्रोडोडोडेनाइटिस कोड
क्रोनिक गैस्ट्रोडोडेनाइटिस में आमतौर पर स्पष्ट लक्षण और दर्द नहीं होता है। इसलिए, पेट और आंतों के विघटन के प्रतीत होने वाले नगण्य संकेतों की निगरानी करना आवश्यक है।
पेट के अधिकांश रोगों के लिए गैस्ट्रोडुओडेनाइटिस के लक्षण समान हैं:
- नाभि में आवधिक और भूख दर्द;
- जी मिचलाना;
- डकार आना;
- पेट में जलन;
- खाने के बाद भारीपन की भावना;
- अस्थिर मल;
- आंत का पेट फूलना;
- मुंह में कड़वा स्वाद;
- कमज़ोरी;
- पीलापन।
एक्सपी गैस्ट्रोडुओडेनाइटिस आईसीडी कोड 10 - 29.9 कमजोरी, थकान, उनींदापन और अवसाद के साथ है। भोजन पूरी तरह से संसाधित नहीं होता है, अधिकांश पोषक तत्व जीवों द्वारा महारत हासिल किए बिना निकल जाते हैं। नतीजतन, एनीमिया होता है - हीमोग्लोबिन का निम्न स्तर। शक्ति में कमी होती है, बिना परिश्रम के अधिक पसीना आता है।
पेट में भारीपन और सीने में जलन
पेट में दर्द स्थान और जठरशोथ के प्रकार के आधार पर प्रकट होता है। मूल रूप से, बीमारी के पुराने पाठ्यक्रम में, वे दर्द कर रहे हैं, कमजोर हैं। नाभि के आसपास के क्षेत्र में होता है, अधिजठर क्षेत्र के साथ और पसलियों के नीचे बाईं ओर फैल सकता है। कभी-कभी ऐंठन, रात में भूख और लंबे समय तक उपवास के दौरान होते हैं। वे पेट के अल्सर के दर्द सिंड्रोम के समान हैं।
न लेने से भूख मिट जाती है एक बड़ी संख्या मेंभोजन। बड़े खाद्य पदार्थ खाने से दर्द और भारीपन तुरंत या एक घंटे के भीतर हो जाता है। पेट में पत्थर जैसा महसूस होना। यह आंतों और पेट की परत में हेलिकोबैक्टर पाइलोरी के कारण होने वाली सूजन, भोजन को संसाधित करने की कम क्षमता के कारण होता है। यह अक्सर कम अम्लता की पृष्ठभूमि के खिलाफ और विकासशील ऑटोइम्यून और एट्रोफिक प्रकार के गैस्ट्रेटिस के साथ होता है।
भोजन स्थिर हो जाता है, एंजाइमों द्वारा गीला नहीं होता है, पेट में गांठदार हो जाता है और आंतों में पूरी तरह से विभाजित नहीं होता है। यह किण्वन और गैस उत्पादन में वृद्धि का कारण बनता है। नतीजतन, पेट फूलना, सूजन। आंतों के काम में गड़बड़ी आंतों के बैक्टीरिया के अस्थिर काम के साथ होती है। कब्ज हो सकता है, लेकिन अधिक बार गैस्ट्रोडोडोडेनाइटिस के साथ, दस्त मनाया जाता है।
सूजन और पेट फूलना
जब पित्ताशय की थैली खराब हो जाती है, तो पित्त को ग्रहणी में छोड़ दिया जाता है। भाटा के परिणामस्वरूप, यह पेट में प्रवेश करता है, और मुंह में कड़वा स्वाद दिखाई देता है।
केवल विश्लेषण और परीक्षा परिणामों से वयस्कों में ICD 10 के अनुसार क्रोनिक गैस्ट्रोडोडोडेनाइटिस कोड निर्धारित करना संभव है। अलग - अलग प्रकारजठरशोथ उनकी आवश्यकता है दवाईऔर उपचार के तरीके। सबसे पहले, गैस्ट्रिक जूस की अम्लता, हेलिकोबैक्टर पाइलोरी की एकाग्रता और पित्त की उपस्थिति निर्धारित की जाती है।
तीव्र गैस्ट्रोडुओडेनाइटिस ICD 10 - K29.1
रोग के जीर्ण रूप में, समय-समय पर अतिरंजना होती है। छिपे हुए कारणों से अन्य अंगों के विकृति विज्ञान की पृष्ठभूमि के खिलाफ मौसमी रिलैप्स और समय-समय पर होने वाली गड़बड़ी, हार्मोनल स्तर में परिवर्तन होता है। इस मामले में, एक परीक्षा की जाती है, कारण निर्धारित किया जाता है और दवाओं का एक कोर्स निर्धारित किया जाता है। गैस्ट्रोएंटेरोलॉजिस्ट के आवधिक दौरे के साथ उपचार एक आउट पेशेंट के आधार पर किया जाता है।
Gastroduodenitis की उत्तेजना अक्सर व्यक्ति की गलती के माध्यम से होती है और इसके कारण उसे ज्ञात होते हैं। ये हैं, सबसे पहले, इस प्रकार के तीव्र जठरशोथ:
रोग के तेज होने को भड़काने वाले कारण बाहरी हैं:
- शराब की खपत;
- तनाव;
- ठूस ठूस कर खाना;
- मसालेदार व्यंजन;
- वसायुक्त और मसालेदार भोजन;
- भुखमरी;
- वजन घटाने के लिए कठोर आहार;
- अल्प तपावस्था;
- आसीन जीवन शैली;
- अत्यधिक शारीरिक गतिविधि।
अतिरंजना के कारण - लगातार अधिक भोजन और वसायुक्त भोजन
यदि आप आहार, तापमान शासन, मध्यम शारीरिक परिश्रम का पालन करते हैं, तो कुछ दिनों के बाद गैस्ट्रोडुओडेनाइटिस के तेज होने से जुड़े दर्दनाक लक्षण बिना दवा लिए गायब हो जाते हैं।
अल्कलॉइड श्लेष्म झिल्ली को परेशान करते हैं, ऊतक मृत्यु को बढ़ावा देते हैं और उनके पुनर्जनन को रोकते हैं। नतीजतन, ऊतक की सूजन बढ़ जाती है, चिकनी मांसपेशियां खराब हो जाती हैं और भोजन चलना बंद हो जाता है, और एंजाइमों को बल्बनुमा क्षेत्र और पूरे ग्रहणी से पेट में, पेट से घुटकी में निकाल दिया जाता है। मादक जठरशोथ के लक्षण:
- अधिजठर में गंभीर स्पस्मोडिक दर्द;
- जी मिचलाना;
- पेट में जलन;
- कमज़ोरी;
- उल्टी करना;
- चक्कर आना;
- जीभ पर सफेद कोटिंग;
- मुंह में कड़वाहट;
- उच्च रक्तचाप;
- पीली त्वचा;
- पेट में भारीपन।
अक्सर, उल्टी के हमले के बाद, अस्थायी राहत मिलती है, पेट में भारीपन गायब हो जाता है, और दर्द कम हो जाता है। अधिक खाने से समान लक्षण होते हैं, लेकिन पेट में भारीपन, मतली और बाद में कब्ज सबसे स्पष्ट रूप से सामने आते हैं। हाइपोथर्मिया और तनाव चिकनी मांसपेशियों के स्पस्मोडिक संकुचन का कारण बनता है, पेट और आंतों के माध्यम से भोजन की गति को बाधित करता है। नतीजतन, पेट फूलना, दस्त, बुखार, उल्टी और नाराज़गी।
पेट में दर्द, मुंह में भारीपन और उल्टी एल्कोहलिक गैस्ट्राइटिस के लक्षण हैं
वसायुक्त भोजन और भरपूर दावत पेट को अपचनीय खाद्य पदार्थों, प्रोटीन और पशु मूल के फाइबर से भर देती है। नतीजतन, पेट में भोजन का ठहराव, भारीपन, हल्का दर्द हैअधिजठर में, कब्ज और दस्त वैकल्पिक।
उपचार के तरीके और आहार जब तीव्र गैस्ट्रोडोडेनाइटिस का निदान किया जाता है ICD 10 - K29-1
मादक जठरशोथ की पृष्ठभूमि के खिलाफ तीव्र गैस्ट्रोडोडोडेनाइटिस के उपचार के तरीकों में कई प्रकार की दवाएं शामिल हैं:
- एंटासिड्स;
- मारक;
- अवशोषक;
- कीटाणुनाशक;
- एंटीसेप्टिक्स;
- एंटीथिस्टेमाइंस;
- टेट्रासाइक्लिन।
सबसे पहले आपको अपना पेट साफ करना होगा। ऐसा करने के लिए, मैंगनीज से रंगे 2 लीटर पानी को कमजोर, थोड़ा ध्यान देने योग्य पिएं गुलाबी रंगऔर उल्टी को प्रेरित करें। फिर विषाक्त पदार्थों को खत्म करने के उपाय करें।
अपने दम पर, डॉक्टर के पास जाने से पहले, आपको सक्रिय चारकोल या अन्य शोषक दवा की 5-6 गोलियां पीनी चाहिए। यह पेट में बंध जाएगा और विषाक्त पदार्थों और अल्कलॉइड्स को बाहर निकाल देगा। यदि तापमान बढ़ गया है तो आप टेट्रासाइक्लिन ले सकते हैं टकसाल या मठरी चाय के साथ कैमोमाइल काढ़ा। जड़ी-बूटियाँ दर्द और सूजन से राहत देंगी, स्थिति में सुधार करेंगी। आप नमकीन और अन्य अम्लीय पेय तभी पी सकते हैं जब आप सुनिश्चित हों कि अम्लता कम या तटस्थ है।
सक्रिय लकड़ी का कोयला - प्राथमिक चिकित्सा
अधिक खाने, मसालेदार भोजन, वसायुक्त तला हुआ मांस और केक खाने पर भी ऐसा ही किया जाना चाहिए।
खराब भोजन और सख्त आहार भी गैस्ट्रोडुओडेनाइटिस को बढ़ा सकते हैं। प्रोटीन और कार्बोहाइड्रेट की कमी, अपूरणीय अमीनो एसिड की अनुपस्थिति, भुखमरी से रस और एंजाइम के साथ पेट और आंतों की दीवारों में जलन होती है।
क्रोनिक गैस्ट्रोडुओडेनाइटिस ICD 10 - 29.9 - उपचार और आहार
क्रोनिक गैस्ट्रोडोडेनाइटिस लगातार दर्द और अप्रिय लक्षणों से परेशान नहीं होता है। लेकिन उसका इलाज जरूरी है। एट्रोफिक गैस्ट्रिटिस ऑन्कोलॉजिकल संरचनाओं के लिए एक संक्रमणकालीन रूप है। कोई भी उन्नत गैस्ट्रोडोडेनाइटिस है बढ़ा हुआ खतराछिद्रित अल्सर और कैंसर के ट्यूमर का गठन।
यदि जठरशोथ सतही है, तो इसे ठीक किया जा सकता है लोक उपचारअगर आप सही खाते हैं। उपचार को स्पष्ट करने के लिए, अंगों की स्थिति को नियंत्रित करें, एक परीक्षा आयोजित करना और गैस्ट्रोएंटेरोलॉजिस्ट से लगातार परामर्श करना आवश्यक है। आरंभ करने के लिए, आपको कम करने की आवश्यकता है, लेकिन शराब को पूरी तरह से समाप्त करना बेहतर है, वसायुक्त खाना, तला हुआ। दिन में कई बार छोटे हिस्से होते हैं। पुदीने के साथ मजबूत कॉफी से हरी और मठरी चाय, कैमोमाइल काढ़े पर स्विच करें।
स्थिति मध्यम शारीरिक गतिविधि, चलने में सुधार करेगी। मौसम के अनुसार कपड़े पहनना जरूरी है, जमने नहीं और नर्वस न होने की कोशिश करें।
और कुछ रहस्य।
क्या आपको कभी बवासीर की समस्या हुई है? इस तथ्य को देखते हुए कि आप इस लेख को पढ़ रहे हैं, जीत आपके पक्ष में नहीं थी। और निश्चित रूप से, आप पहले से जानते हैं कि यह क्या है:
- गुदा में जलन और जलन
- बैठने के दौरान असहज महसूस होना
- कुर्सी की समस्या और भी बहुत कुछ।
अब प्रश्न का उत्तर दें: क्या यह आपके अनुरूप है? क्या मुश्किलें बर्दाश्त की जा सकती हैं? और अप्रभावी उपचार के लिए आपने कितने पैसे पहले ही "लीक" कर लिए हैं? यह सही है - इसे समाप्त करने का समय आ गया है! क्या आप सहमत हैं? यही कारण है कि हमने देश के मुख्य प्रोक्टोलॉजिस्ट द्वारा एक टिप्पणी के साथ एक लिंक प्रकाशित करने का निर्णय लिया, जिसमें वह बवासीर के लिए एक बहुत ही प्रभावी उपाय पर ध्यान देने की सलाह देते हैं। लेख पढ़ें...
- लोकप्रिय
- नवीनतम
- वीडियो
- लोकप्रिय
- नवीनतम
सर्वाधिकार सुरक्षित
साइट पर सभी जानकारी केवल सूचनात्मक उद्देश्यों के लिए प्रदान की जाती है। किसी भी सिफारिश का उपयोग करने से पहले, अपने डॉक्टर से परामर्श करना सुनिश्चित करें। सक्रिय लिंक के बिना साइट से जानकारी की पूर्ण या आंशिक प्रतिलिपि प्रतिबंधित है।
Gastroduodenitis, अनिर्दिष्ट - ICD कोड 10
ग्रहणी के अंदरूनी अस्तर और पेट के पाइलोरिक भाग में भड़काऊ प्रक्रियाओं की उपस्थिति में गैस्ट्रोडोडोडेनाइटिस का निदान किया जाता है। पहले, इस रोग और इसके प्रकारों का अंतर्राष्ट्रीय स्तर (ICD) के रोगों के वर्गीकरण में अपना समूह नहीं था, जिससे दो अलग-अलग बीमारियाँ होती हैं - गैस्ट्रेटिस (K29.3) और ग्रहणीशोथ (K29)।
आज, दो पैथोलॉजी के एक सामान्य संयोजन का ICD 10 - 29.9 में अपना कोड है और इसे "गैस्ट्रोडोडोडेनाइटिस, अनिर्दिष्ट" कहा जाता है। आइए आईसीडी संशोधन संख्या 10 के अनुसार गैस्ट्रोडुओडेनाइटिस कोड की अवधारणा को समझें।
एक संयोजन में दो पैथोलॉजी का संयोजन
दो का मेल स्वतंत्र रोगसामान्य रोगजनक तंत्र की उपस्थिति के कारण उचित रूप से एकल विकृति विज्ञान में संयुक्त:
- दोनों रोग अम्लता के स्तर में परिवर्तन की पृष्ठभूमि के खिलाफ विकसित होते हैं।
- भड़काऊ प्रक्रियाओं की उपस्थिति के लिए मुख्य प्रेरणा मानव शरीर की सुरक्षात्मक प्रणालियों की समग्रता में कमी है।
- दोनों रोगों में सूजन के अन्य समान कारण होते हैं।
ग्रहणीशोथ शायद ही कभी एक स्वतंत्र रोगसूचक रोग के रूप में होता है। अक्सर, दोनों रोग एक-दूसरे से निकटता से संबंधित होते हैं - ग्रहणीशोथ एक रोगी में पुरानी जठरशोथ का परिणाम है, या इसके विपरीत।
इसलिए, ICD के 10 वें संशोधन के दौरान, समूह K20 - K31 (ग्रासनली, पेट और ग्रहणी के रोग) का जिक्र करते हुए एक अलग कोड - K29.9 बनाने का निर्णय लिया गया।
गैस्ट्रोडुओडेनाइटिस का वर्गीकरण
पेट में होने वाली पैथोलॉजिकल प्रक्रियाएं ग्रहणी की प्रक्रियाओं से जुड़ी होती हैं, जिसके कारण इन अंगों के विकृति को अक्सर एक ही बीमारी माना जाता है।
Gastroduodenitis को विभिन्न कारकों के अनुसार वर्गीकृत किया जाता है और होता है:
- रोग की उत्पत्ति के कारणों और स्थितियों को ध्यान में रखते हुए प्राथमिक और माध्यमिक विकृति।
- व्यापक और स्थानीयकृत।
- पेट द्वारा उत्पादित स्राव के स्तर के आधार पर, सामान्य सीमा के भीतर या अम्लता में वृद्धि के साथ।
- रोग में हल्के, मध्यम और गंभीर भड़काऊ प्रक्रियाएं हो सकती हैं, साथ ही पेट के शोष और मेटाप्लासिया के साथ प्रभावित अंग की सूजन और लालिमा भी हो सकती है।
- रोग का लक्षण विज्ञान इसे 3 चरणों में विभाजित करता है - तीव्रता, आंशिक या पूर्ण छूट।
- एंडोस्कोप के साथ रोगी की जांच करते समय, मुख्य प्रकार की बीमारी की पहचान करना संभव है, जिस पर बाद की उपचार योजना निर्भर करेगी। कुल 4 प्रकार हैं - सतही गैस्ट्रोडोडोडेनाइटिस, इरोसिव, अंगों के शोष और हाइपरप्लासिया के साथ।
गैस्ट्रोडुओडेनाइटिस के रूप
पेट की बीमारियों और 12 डुओडनल अल्सर के कई कारण हैं। यह अनुचित और कुपोषण हो सकता है, तनावपूर्ण स्थितियों का अनुभव किया जा सकता है, नर्वस उत्तेजना में लगातार रहना जो थकावट का कारण बनता है, साथ ही साथ पिछले अंग रोग भी हो सकते हैं। जठरांत्र पथशरीर के सुरक्षात्मक कार्यों को प्रभावित करना। घर पर सटीक रूप से निदान करना असंभव है, इसके लिए एक योग्य गैस्ट्रोएंटरोलॉजिस्ट और परीक्षाओं की एक श्रृंखला द्वारा परीक्षा की आवश्यकता होती है।
Gastroduodenitis को 2 रूपों में विभाजित किया गया है:
तीव्र जठराग्निशोथ
ICD 10 के अनुसार तीव्र गैस्ट्रोडोडेनाइटिस कई कारणों से हो सकता है: असंतुलित, कुपोषण, तंत्रिका तनाव, स्थानांतरित संक्रामक रोग, यकृत, पित्ताशय की थैली और अग्न्याशय के विकृति सहित, वंशानुगत प्रवृत्ति।
लक्षण तीव्र रूपगैस्ट्रोडुओडेनाइटिस:
- पेट और ऊपरी पेट के क्षेत्र में तीव्र अराजक दर्द की उपस्थिति।
- अस्वस्थता, उदासीनता, थकान महसूस करना। चक्कर आना।
- मतली, उल्टी और अन्य अपच संबंधी विकारों की उपस्थिति (नाराज़गी, मुंह में खराब स्वाद, सांसों की बदबू, पेट फूलना आदि)।
पेट में होने वाली भड़काऊ प्रक्रियाएं और 12 ग्रहणी, अंततः बिगड़ा हुआ मोटर फ़ंक्शन और अंगों की सामान्य कार्यक्षमता का कारण बनता है, इसलिए समय पर बीमारी की पहचान करना महत्वपूर्ण है। तीव्र गैस्ट्रोडोडोडेनाइटिस का रोगसूचकता पाचन तंत्र के कई अन्य रोगों के लिए उपयुक्त है, इसलिए आपको स्व-निदान नहीं करना चाहिए। समय पर डॉक्टर से परामर्श करना और उपचार शुरू करना आवश्यक है ताकि तीव्र रूप जीर्ण रूप में विकसित न हो।
जीर्ण जठराग्निशोथ
ICD 10 के अनुसार क्रोनिक गैस्ट्रोडोडेनाइटिस - उत्तेजित और अधिक गंभीर बीमारी, रोगी के शरीर में प्रवेश करने वाले विभिन्न प्रकार के रोगजनकों और संक्रमणों से उत्पन्न और उत्तेजित।
जीर्ण रूप को दो चरणों में विभाजित किया गया है - मौसमी एक्ससेर्बेशन, जो वसंत और शरद ऋतु की अवधि में देखे जाते हैं और जलवायु परिवर्तन, आहार और आहार के उल्लंघन, वायरस की उपस्थिति के कारण शरीर के सुरक्षात्मक कार्यों में कमी के कारण होते हैं। और हवा में संक्रमण। और लक्षणों के ध्यान देने योग्य कमजोर या पूर्ण रूप से गायब होने के साथ रोग के पाठ्यक्रम की अवधि।
Gastroduodenitis के जीर्ण रूप में लक्षण:
- आम तौर पर उत्तेजना के दौरान, रोगी तीव्र क्रैम्पिंग का अनुभव करता है दर्दपेट के क्षेत्र में पेट में। सहज और अराजक दर्द 10 दिनों के बाद अपने आप गायब हो जाते हैं, और रोगी के शारीरिक स्पर्श के साथ दर्द 21 दिनों (लगभग 3 सप्ताह) के बाद गायब हो जाता है।
- सामान्य कमजोरी, सुस्ती, चक्कर आना और सिरदर्द, उनींदापन या नींद की गड़बड़ी, शायद ही कभी बेहोशी।
- त्वचा का पीलापन, रक्त में विटामिन के एक जटिल की कमी के कारण होता है।
- मतली, गैग रिफ्लेक्स और अन्य डिस्पेप्टिक विकार महसूस करना।
- पेट भरे होने का संवेदन । कब्ज या दस्त हो सकता है।
जैसा कि तीव्र गैस्ट्रोडोडेनाइटिस के मामले में, जीर्ण रूप को अस्पताल में परीक्षा के बिना निर्धारित नहीं किया जा सकता है। रोगी के स्वास्थ्य की स्थिति के बारे में बाहरी परीक्षा और शिकायतों को सुनने के अलावा, डॉक्टर को पहचानने के लिए परीक्षाओं की एक श्रृंखला लिखनी चाहिए नैदानिक तस्वीर.
गैस्ट्रोडोडोडेनाइटिस की परीक्षाओं में, एक्स-रे, डायग्नोस्टिक्स के लिए अंग के ऊतक के एक टुकड़े का छांटना (एक बायोप्सी शोष की उपस्थिति या अनुपस्थिति की पहचान करने में मदद करेगा), गैस्ट्रिक जूस की जांच और अन्य एंडोस्कोपिक परीक्षाएं, अल्ट्रासाउंड, पीएच-मेट्री . सर्वेक्षण के संकेत गैस्ट्रोएंटेरोलॉजिस्ट को रोग की पहचान करने, पैथोलॉजी के रूप और चरण का निर्धारण करने में मदद करेंगे। रोग के प्रकार और अवस्था को सही ढंग से स्थापित करने के बाद ही, डॉक्टर एक योग्य उपचार लिख पाएंगे, मुख्य बात यह है कि पहले लक्षणों का पता चलने पर मदद लेनी चाहिए।
जीर्ण जठरशोथ और गैस्ट्रोडुओडेनाइटिस
K29.3 जीर्ण सतही जठरशोथ।
K29.9 Gastroduodenitis, अनिर्दिष्ट।
क्रोनिक गैस्ट्रिटिस (सीजी) और क्रोनिक गैस्ट्रोडोडोडेनाइटिस (सीजीडी) - मुख्य रूप से भड़काऊ परिवर्तन और प्रगतिशील शोष के साथ पेट और / या ग्रहणी के श्लेष्म झिल्ली को नुकसान।
निम्नलिखित कारक हैं जो सीजी या सीजीडी के गठन की संभावना रखते हैं।
एक घुमावदार, 8-आकार या सर्पिल आकार के ग्राम-नकारात्मक गैर-बीजाणु-गठन जीवाणु की उपस्थिति)।
पोषण में त्रुटियां - रूखा, असामान्य, मसालेदार, गर्म भोजन, भोजन विषाक्तता, खराब गुणवत्ता वाला भोजन करना, अनियमित भोजन करना, उत्तेजित, चिड़चिड़ी अवस्था में भोजन करना।
शराब का सेवन, जिससे बिगड़ा हुआ बलगम, रक्त परिसंचरण और गैस्ट्रिक म्यूकोसा का उत्थान होता है, जिससे इसका शोष होता है।
लंबे समय तक धूम्रपान, जो हाइड्रोक्लोरिक एसिड के स्राव को उत्तेजित करता है, निचले एसोफेजियल स्फिंक्टर के स्वर को बाधित करता है, जिससे गैस्ट्रिक म्यूकोसा में पुरानी सूजन हो जाती है।
स्वागत समारोह दवाई(सल्फानिलैमाइड की तैयारी, सैलिसिलेट्स, आयोडीन की तैयारी, एनएसएआईडी, आदि)।
तनावपूर्ण स्थितियां जो ऊपरी गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की गतिशीलता को बाधित करती हैं, ऐंठन को उत्तेजित करती हैं, जिसके खिलाफ गैस्ट्रिक म्यूकोसा में रक्त परिसंचरण ग्रस्त होता है, और डुओडेनोगैस्ट्रिक रिफ्लक्स होता है। पित्त भाटा आक्रामक के साथ गैस्ट्रिक म्यूकोसा की जलन का कारण बनता है पित्त अम्लऔर जीर्ण जठरशोथ के विकास को भड़काता है।
ईोसिनोफिलिक गैस्ट्रेटिस के गठन से जुड़ी खाद्य एलर्जी।
विभिन्न रोग आंतरिक अंग(गंभीर उन्मूलन जठरशोथ गैस्ट्रिक म्यूकोसा के माध्यम से विषाक्त पदार्थों की रिहाई के साथ जुड़ा हुआ है, उदाहरण के लिए, यूरेमिया के साथ)।
संचार विफलता और कार्य बाहरी श्वसनहाइपोक्सिक जठरशोथ को भड़का सकता है, जिसमें श्लेष्म झिल्ली में डिस्ट्रोफिक परिवर्तन माइक्रोकिरकुलेशन विकारों से जुड़े होते हैं।
सीजी का रोगजनन गैस्ट्रिक सामग्री के एसिड-पेप्टिक आक्रामकता के कारकों और पेट और ग्रहणी के श्लेष्म झिल्ली की रक्षा करने वाले कारकों के बीच असंतुलन को कम करता है।
बच्चों में जठरशोथ और गैस्ट्रोडुओडेनाइटिस का वर्गीकरण
ऑटोइम्यून (टाइप ए);
Hentobaculergru1on (टाइप बी) से संबद्ध;
भाटा जठरशोथ (टाइप सी);
जठरशोथ के विशेष रूप (लिम्फोसाइटिक, ईोसिनोफिलिक, ग्रैनुलोमेटस, आदि);
इडियोपैथिक (एटिऑलॉजिकल कारक अज्ञात)।
गैस्ट्रिक म्यूकोसा के घाव की आकृति विज्ञान के अनुसार (एंडोस्कोपिक और हिस्टोलॉजिकल अध्ययन के दौरान निर्धारित):
प्रक्रिया के चरण (चरण) द्वारा:
अपूर्ण नैदानिक छूट;
पूर्ण नैदानिक छूट;
नैदानिक-एंडोस्कोपिक-रूपात्मक छूट (वसूली)।
गैस्ट्रिक स्राव की प्रकृति के अनुसार:
सीजी और सीजीडी की नैदानिक तस्वीर पेट के मुख्य कार्यों की स्थिति पर निर्भर करती है। पेट में दर्द तीव्र होता है, अक्सर पैरॉक्सिस्मल, मुख्य रूप से अधिजठर क्षेत्र में स्थानीय होता है, खाली पेट होता है और खाने के बाद कम हो जाता है। खाने के 20-30 मिनट बाद शुरुआती दर्द शुरू हो जाता है; बच्चों में इस लक्षण के समतुल्य तेजी से तृप्ति की भावना हो सकती है। देर से दर्द कम आम है, खाने के 40-60 मिनट बाद होता है।
बड़े बच्चों में पेट में एसिड के बढ़ते उत्पादन के साथ, क्लासिक मोइनिगन के दर्द की लय "भूख-दर्द-खाने-राहत-भूख-दर्द" का उल्लेख किया गया है। ”, वसायुक्त भोजन के उपयोग से उत्पन्न, अधिक भोजन करना, शारीरिक गतिविधि(तेजी से दौड़ना, कूदना)।
अपच संबंधी विकारों में, भूख में कमी, मतली, उल्टी, नाराज़गी, वसायुक्त और तले हुए खाद्य पदार्थों के प्रति असहिष्णुता, पेट में जलन हो सकती है; कब्ज के साथ अक्सर मल का उल्लंघन होता है।
Fibroesophagogastroduodenoscopy (FEGDS) आपको श्लेष्म झिल्ली (एडिमा, हाइपरमिया, भेद्यता, कटाव, पॉलीप्स, रक्तस्राव, शोष के foci, हाइपरप्लासिया) की उपस्थिति, प्रक्रिया की व्यापकता, पाइलोरिक के स्वर में परिवर्तन की प्रकृति को स्थापित करने की अनुमति देता है। और कार्डियक स्फिंक्टर्स, भाटा की उपस्थिति। FEGDS के साथ, आप रूपात्मक अध्ययन के लिए सामग्री ले सकते हैं, जो निदान को सत्यापित करने के लिए आधार के रूप में कार्य करता है। रोगियों की सही परीक्षा के लिए एक अनिवार्य स्थिति हेनकोबैक (एर तोरण) की उपस्थिति का निर्धारण है।
रोगी के रक्त या मल में कक्षा ए और ओ के विशिष्ट एंटी-हेलिकोबैक्टर एंटीबॉडी के टिटर का अध्ययन एलिसा, वर्षा या इम्यूनोसाइटोकेमिकल रैपिड टेस्ट द्वारा किया जाता है। हेन्कोबैक हेग्रुपोन (कार्बन डाइऑक्साइड, अमोनिया) अपशिष्ट उत्पादों की एकाग्रता के पंजीकरण के साथ श्वास परीक्षण। मल, लार, प्लाक के सैंपल के साथ पीसीआर लगाएं।
हेन्कोबा और एर्पी के साथ संक्रमण के निदान के लिए रूपात्मक विधि "स्वर्ण मानक" है, इस उद्देश्य के लिए, Giemsa, Wartin-Starry और Gent के अनुसार गैस्ट्रिक म्यूकोसा की हिस्टोलॉजिकल तैयारी में बैक्टीरिया के धुंधला होने का उपयोग किया जाता है। साइटोलॉजिकल विधि का भी उपयोग किया जाता है (Giemsa और Gam के अनुसार गैस्ट्रिक म्यूकोसा की बायोप्सी की स्मीयर-छाप में बैक्टीरिया का धुंधला होना)।
यूरिया परीक्षण - एक सब्सट्रेट, एक बफर और एक संकेतक युक्त तरल या जेली जैसे माध्यम में दवा डालकर गैस्ट्रिक म्यूकोसा की बायोप्सी में यूरिया गतिविधि का निर्धारण।
पीएच-मेट्री - गैस्ट्रिक जूस की अम्लता का निर्धारण; अनुसंधान विकल्प: आधा घंटा, दैनिक।
एक्स-रे विधि (बेरियम के साथ फ्लोरोस्कोपी) आपको पेट के मोटर-निकासी समारोह का पता लगाने के लिए पेट और डुओडेनम के श्लेष्म झिल्ली की स्थिति निर्धारित करने की अनुमति देती है।
स्वायत्त विकारों को ठीक करने के लिए, मनोचिकित्सा का व्यापक रूप से उपयोग किया जाता है, जो रोग के लिए पर्याप्त प्रतिक्रिया विकसित करने के लिए बहुत महत्वपूर्ण है। बातचीत के दौरान, डॉक्टर रोगी के चरित्र की विशेषताओं, परिवार में स्थिति का पता लगाता है और यदि संभव हो तो एक दर्दनाक कारक स्थापित करता है। मनोचिकित्सा बच्चे के व्यक्तित्व को अनुकूलित करने, सामाजिक परिवेश के साथ उसके संबंधों को बदलने और सामंजस्य बनाने का प्रयास करता है।
खाने के बाद एक बीमार बच्चे को ताजी हवा में कम से कम 30-40 मिनट तक टहलना चाहिए; खाने के 2-3 घंटे बाद तक लेटें नहीं; रात की नींद की अवधि कम से कम 8-10 घंटे होनी चाहिए; बिस्तर पर जाने से बाद में नियुक्त नहीं किया जाना चाहिए, पीठ के बल और बाईं ओर सोने से बचना बेहतर है (इस स्थिति में पेट में ग्रहणी संबंधी सामग्री के पैथोलॉजिकल रिफ्लक्स में वृद्धि होती है); बिस्तर का सिर पैर से थोड़ा ऊंचा होना चाहिए; भारी शारीरिक श्रम को contraindicated है, वजन उठाना और तेज कूदना, तीव्र दौड़ना सीमित है।
वानस्पतिक विकारों का चिकित्सा सुधार
पोषण दिन में 5-6 बार वांछनीय है, गैस्ट्रिक म्यूकोसा के यांत्रिक, थर्मल, रासायनिक बख्शते आवश्यक हैं। भोजन को पीसने, भाप देने, मोटे और तले हुए खाद्य पदार्थों को छोड़कर और दैनिक राशन की मात्रा को कम करके यांत्रिक बख्शा प्रदान किया जाता है। थर्मल बख्शा गर्म के सेवन के साथ-साथ गर्म और ठंडे व्यंजनों के बहिष्करण के लिए प्रदान करता है। रासायनिक बख्शा उन खाद्य पदार्थों को प्रतिबंधित करके प्रदान किया जाता है जो हाइड्रोक्लोरिक एसिड के स्राव को उत्तेजित करते हैं और पेट में जलन पैदा करते हैं (मजबूत शोरबा, तला हुआ, स्मोक्ड, नमकीन, मसाले, मसाला, समुद्री भोजन, मजबूत चाय, कॉफी, कार्बोनेटेड और मादक पेय), साथ ही युक्त कार्बनिक अम्ल. सरल कार्बोहाइड्रेट (चीनी, मिठाई, चॉकलेट) जो गैस्ट्रिक स्राव को उत्तेजित करते हैं, की सिफारिश नहीं की जाती है।
एंटीहेलिकोबैक्टर उपचार की अनुशंसित योजनाएं। बिस्मथ ट्रिपोटेशियम डाइसिट्रेट (डी-नोल *) को शामिल करने के साथ एक सप्ताह का तीन-घटक आहार निफ़ुरेटेल (मैकमिरर *) के साथ 10-15 मिलीग्राम / किग्रा प्रति दिन, फ़राज़ोलिडोन या मेट्रोनिडाज़ोल 40 मिलीग्राम / किग्रा प्रति दिन . योजना स्वागत के लिए प्रदान करती है:
एक एंटीसेकेरेटरी दवा (प्रोटॉन पंप इनहिबिटर या हिस्टामाइन एच2 रिसेप्टर ब्लॉकर) और एक एंटीबायोटिक।
बिस्मथ तैयारी के उपयोग के बिना एक सप्ताह का तीन-घटक उपचार आहार:
निफ्यूराटेल, फ़राज़ोलिडोन या मेट्रानिडाज़ोल के साथ-साथ एमोक्सिसिलिन के संयोजन में एंटीसेकेरेटरी दवाएं;
निफ्यूराटेल और मैक्रोलाइड्स (क्लेरिथ्रोमाइसिन (क्लैसिड*), एज़िथ्रोमाइसिन (सुम्मेड*) के साथ संयोजन में एंटीसेकेरेटरी दवाएं। सुमेड* के साथ उपचार की अवधि 3 दिन है;
एंटीसेकेरेटरी ड्रग्स: एमोक्सिसिलिन और मैक्रोलाइड्स या हिस्टामाइन एच 2 रिसेप्टर ब्लॉकर्स (रैनिटिडाइन, फैमोटिडाइन) के संयोजन में एच + / के + - एटीपीस ब्लॉकर्स (ओमेप्राज़ोल, एसोमेप्राज़ोल)।
पेप्टिक अल्सर के उन्मूलन या पुनरावृत्ति की विफलता के लिए एक सप्ताह की चौगुनी चिकित्सा का संकेत दिया जाता है। क्वाड्रोथेरेपी में बिस्मथ ट्राइपोटेशियम डाइसिट्रेट (डी-नोल*) के संयोजन में सभी तीन-घटक उपचार शामिल हैं।
डी-नोल* - 120 मिलीग्राम दिन में 2 बार;
मैकमिरर * - 10-15 मिलीग्राम / किग्रा या फ़राज़ोलिडोन - 5 मिलीग्राम / किग्रा दिन में 4 बार 5-7 साल की उम्र में, 100 मिलीग्राम 4 बार 8 साल से अधिक उम्र के बच्चों के लिए;
मेट्रोनिडाजोल (ट्राइकोपोल*) - 5-7 साल की उम्र में दिन में 2 बार 30 मिलीग्राम/किग्रा, 8 साल से अधिक उम्र के बच्चों के लिए 40 मिलीग्राम/किग्रा;
टिनिडाज़ोल * - 11 वर्ष की आयु में दिन में 30 मिलीग्राम / किग्रा 2 बार;
एमोक्सिसिलिन (फ्लेमॉक्सिन सॉल्टैब *, हिकोन्सिल *) - 375 मिलीग्राम दिन में 2 बार;
क्लेरिथ्रोमाइसिन (क्लैसिड *) - प्रति दिन 7.5 मिलीग्राम / किग्रा;
एज़िथ्रोमाइसिन (सुमेद *) - प्रति दिन 10 मिलीग्राम / किग्रा;
ओमेप्राज़ोल (लोसेक *) - 20 मिलीग्राम दिन में 2 बार;
एसोमेप्राज़ोल (नेक्सियम *) - 8 वर्ष से अधिक उम्र के बच्चों के लिए दिन में 40 मिलीग्राम 2 बार;
रैनिटिडाइन (ज़ांटोक) - 8 वर्ष से अधिक उम्र के बच्चों के लिए दिन में 150 मिलीग्राम 2 बार;
famotidine (quamatel *) - 11 वर्ष से अधिक उम्र के बच्चों के लिए दिन में 40 मिलीग्राम 2 बार।
उन्मूलन की पृष्ठभूमि के खिलाफ डिस्बैक्टीरियोसिस को रोकने के लिए
उपचार, सुधारात्मक दवाएं निर्धारित की जाती हैं: प्रीबायोटिक्स (न्यूट्रिकॉन, मेटोविट, आदि), प्रोबायोटिक्स (बैक्टिसुबटिल*, एंटरोल*, लाइनेक्स*) और यूबायोटिक्स (हिलक फोर्ट*)।
एंटासिड्स (मालोक्स *, अल्मागेल *, फॉस्फालुगेल *) को 1-2 खुराक चम्मच (पाउच) दिन में 3 बार भोजन के 1.5-2 घंटे बाद और रात में निर्धारित किया जाता है; कोर्स 3-4 सप्ताह है।
एंटीसेकेरेटरी प्रभाव सुनिश्चित करने के लिए, हिस्टामिन रेनिटिडाइन * और फैमोटिडाइन * के H0-रिसेप्टर्स के ब्लॉकर्स का उपयोग ऊपर बताई गई खुराक में किया जाता है। उपचार का कोर्स 4 सप्ताह है।
पेट में डुओडनल सामग्री के पैथोलॉजिकल रिफ्लक्स को सही करने के लिए, निम्नलिखित का उपयोग किया जाता है:
अधिशोषक (एंटरोसगेल4, स्मेका*, सक्रिय कार्बनआदि) भोजन से 30-40 मिनट पहले और रात में दिन में 3 बार, दिन का कोर्स;
प्रोकाइनेटिक्स (मोटिलियम*) 0.25 मिलीग्राम/किग्रा दिन में 3-4 बार भोजन से 15-20 मिनट पहले और सोते समय। एंटासिड के साथ नहीं जोड़ा जाना चाहिए, क्योंकि। दवा के अवशोषण के लिए एक अम्लीय वातावरण की आवश्यकता होती है।
जी दिन में 3 बार भोजन से 15 मिनट पहले और रात में, कोर्स 3-4 सप्ताह का होता है; डी-नॉल * 1 गोली दिन में 3 बार भोजन से 40 मिनट पहले और रात में, गोली को अच्छी तरह चबाकर पानी से धोना चाहिए। उपचार का कोर्स 3-4 सप्ताह है।
अन्य साधन - सोलकोसेरिल, एक्टोवैजिन*, विटामिन ए, ई, ग्रुप बी (बीपी बी2, बी6, बी15), फोलिक एसिडऔर अन्य दवाएं 4-6 सप्ताह के लिए निर्धारित की जाती हैं।
मिनरल वाटर से उपचार
पेट के बढ़े हुए एसिड-बनाने वाले कार्य के साथ, कम खनिज के पानी को भोजन से 1-1.5 घंटे पहले दिन में 3-4 बार संकेत दिया जाता है, 38-45 डिग्री सेल्सियस तक गरम किया जाता है;
कम गैस्ट्रिक स्राव के साथ, गैस के साथ दिन में 3-4 बार भोजन से पहले पानी पिएं, 18-25 डिग्री सेल्सियस पर प्रीहीट करें। Essentuki नंबर 4 या नंबर 17 लागू करें;
सामान्य गैस्ट्रिक स्राव के साथ, पानी को भोजन से 45-60 मिनट पहले दिन में 3-4 बार निर्धारित किया जाता है, 28-55 डिग्री सेल्सियस तक गर्म किया जाता है, कम खनिजकरण (बोरजॉमी, नारज़न, एस्सेंतुकी नंबर 4, स्मिरनोवस्काया) के साथ,
खुराक की गणना शुद्ध पानीबच्चे के शरीर के वजन के 1 किलो प्रति 3 मिली के फार्मूले के अनुसार प्रदर्शन करें। वर्षों में बच्चे की उम्र, जब 10 से गुणा किया जाता है, तो आप मिलीलीटर में पानी की मात्रा निर्दिष्ट कर सकते हैं।
उपचार के पाठ्यक्रम 1-1.5 महीने तक जारी रहते हैं, वर्ष में 2-3 बार दोहराए जाते हैं।
जीर्ण जठराग्निशोथ में जठर रस, केले के पत्ते, सेंटौरी जड़ी बूटी, एलकम्पेन की जड़, अजवायन की पत्ती और वर्मवुड के कम स्राव के साथ, हजार-
स्रोत। बढ़ी हुई अम्लता के साथ, सेंट जॉन पौधा घास दिखाया गया है, गैस्ट्रिक फीस का उपयोग किया जाता है। उपचार संख्या 2-3 प्रति वर्ष के पाठ्यक्रम प्रति माह 10-14 दिन जारी रहते हैं।
बीमारी का पहला वर्ष: एक गैस्ट्रोएन्टेरोलॉजिस्ट द्वारा वर्ष में 2 बार परीक्षा; बाल रोग विशेषज्ञ - प्रति तिमाही 1 बार; otorhinolaryngologist और दंत चिकित्सक - 1 बार और एक वर्ष, संकेतों के अनुसार अन्य विशेषज्ञों का परामर्श। एफईजीडीएस और पीएच-मेट्रिक्स" अवलोकन के वर्ष के अंत में एक बार निर्धारित किए जाते हैं, हेइसोबैक्टर पाइ \ ओपेक्सप्रेस विधि के साथ संक्रमण का निदान संकेतों के अनुसार किया जाता है।
बीमारी का पहला वर्ष: वर्ष में एक बार गैस्ट्रोएंटेरोलॉजिस्ट द्वारा परीक्षा; बाल रोग विशेषज्ञ - वर्ष में 2 बार, otorhinolaryngologist और दंत चिकित्सक प्रति वर्ष 1 बार, संकेत के अनुसार अन्य विशेषज्ञों का परामर्श। अवलोकन के वर्ष के अंत में एक बार एफईजीडीएस और पीएच-मेट्री निर्धारित की जाती है, हेलिसोग्राएरपी के साथ संक्रमण का निदान एक्सप्रेस विधि द्वारा संकेतों के अनुसार किया जाता है।
वर्ष और उसके बाद: वर्ष में एक बार बाल रोग विशेषज्ञ द्वारा परीक्षा; otorhinolaryngologist और दंत चिकित्सक वर्ष में एक बार, और FEGDS और pH-मेट्री - संकेतों के अनुसार।
क्रोनिक गैस्ट्रोडोडेनाइटिस: तीव्र चरण में लक्षण और उपचार
क्रोनिक गैस्ट्रोडोडेनाइटिस एक खतरनाक बीमारी है जो जीवन की गुणवत्ता को काफी कम कर सकती है। वे जीर्ण रूप के बारे में कहते हैं जब अभिव्यक्तियाँ 6 महीने और कभी-कभी लंबे समय तक बनी रहती हैं।
रोग की अवधारणा
पुरानी गैस्ट्रोडुओडेनाइटिस में, पेट और आंतों के क्षेत्र की श्लेष्म सतहों की संचयी सूजन होती है। रोग वयस्कों और बच्चों दोनों में होता है।
विशेषता जीर्ण रूपयह है कि म्यूकोसा का घाव अग्न्याशय, वनस्पति विकारों की गतिविधि में विकार की ओर जाता है। चिकित्सीय रणनीतितात्पर्य बी विटामिन के साथ उपचार के अनिवार्य जोड़ से है।
ICD-10 के अनुसार, रोग ग्यारहवीं कक्षा के रोगों से संबंधित है। ब्लॉक संख्या K20-K31, कोड K29.9।
किस्मों
सभी पुरानी गैस्ट्रोडुओडेनाइटिस को कई प्रकारों में बांटा गया है:
- एटियलजि: प्राथमिक या सहवर्ती प्रजातियां।
- म्यूकोसल परिवर्तन: सतही, क्षोभक, एट्रोफिक, हाइपरप्लास्टिक।
- ऊतक विज्ञान: सूजन की अलग-अलग डिग्री के साथ, शोष, ऊतक परिवर्तन के साथ।
- क्लिनिकल तस्वीर एक्ससेर्बेशन, रिमिशन के चरण में है।
अक्सर हम बात कर रहे हेनिम्नलिखित रूपों के बारे में:
- atrophic। यह कम अम्लता की पृष्ठभूमि के खिलाफ विकसित होता है। आनुवंशिक प्रवृत्ति वाले लोगों में पाया जाता है।
- हेलिकोबैक्टर। यह उच्च अम्लता वाले लोगों के लिए विशिष्ट है। यह हेलिकोबैक्टर पाइलोरी के पेट में प्रवेश करने के कारण विकसित होता है।
- सतह। सूजन केवल श्लेष्म झिल्ली को प्रभावित करती है।
- कटाव। यह म्यूकोसा पर बड़ी संख्या में छोटे अल्सर के गठन की विशेषता है।
- हाइपरट्रॉफिक। यह एक खतरनाक किस्म की बीमारी है। यह सौम्य ट्यूमर है।
कारण
विभिन्न एजेंट पैथोलॉजी की ओर ले जाते हैं। अंतर्जात में प्रतिरक्षा प्रणाली की खराबी शामिल है। इस मामले में, एंटीबॉडी का उत्पादन सक्रिय रूप से शुरू होता है, जो अपने स्वयं के ऊतकों को प्रभावित करता है। हार्मोनल विकार एक जीर्ण रूप को जन्म दे सकते हैं।
उनके कारण, श्लेष्म झिल्ली का सुरक्षात्मक कार्य कम हो जाता है। अंतर्जात कारकों में तनाव, तंत्रिका तंत्र में विकार शामिल हैं। इनसे पेट में ऐंठन होती है। परिणाम सूजन के विकास के लिए अनुकूल परिस्थितियों का निर्माण है।
बहिर्जात कारक भी हैं:
- संक्रामक रोगजनकों। वे अम्लीय वातावरण सहित किसी भी में पुन: उत्पन्न कर सकते हैं। इससे भड़काऊ प्रक्रिया का विकास होता है।
- ठूस ठूस कर खाना। इसी कारण से अधिक खाना, भोजन को खराब तरीके से चबाना भी शामिल है।
- गैस्ट्रिक रस के उत्पादन को उत्तेजित करने वाले खाद्य पदार्थों का उपयोग। यह वसायुक्त, तला हुआ, मसालेदार और स्मोक्ड खाद्य पदार्थ हो सकता है।
- शराब का दुरुपयोग। वाइन और बीयर की सस्ती किस्में विशेष नुकसान पहुंचाती हैं।
पैथोलॉजी के लक्षण
क्रोनिक गैस्ट्रोडुओडेनाइटिस की ओर जाता है:
- पेट में भारीपन और बेचैनी महसूस होना।
- तेज दर्द, जो भोजन के सेवन से बढ़ जाता है।
- लगातार मिचली आना।
- उल्टी के आवधिक मुकाबलों।
ये लक्षण भूख की कमी, डकार और कब्ज के साथ-साथ नींद की गड़बड़ी के साथ संयुक्त होते हैं। म्यूकोसा पर एक सफेद कोटिंग दिखाई दे सकती है। रोग के इस रूप वाले व्यक्ति को हमेशा बुरा नहीं लगता। भयानक स्वास्थ्य को छूट की अवधि से बदल दिया जाता है।
बच्चों में क्रोनिक गैस्ट्रोडोडेनाइटिस
पर पिछले साल का Gastroduodenitis में एक स्थिर ऊपर की ओर प्रवृत्ति है।
जीर्ण रूप में गैस्ट्रोडोडोडेनाइटिस अक्सर उन बच्चों में होता है जिनके पास आनुवंशिक प्रवृत्ति होती है या गंभीर दैहिक रोग होते हैं।
बच्चों में लक्षण वयस्कों में दिखने वाले लक्षणों के समान हैं। कमजोरी, नींद में खलल, सिर दर्द होता है।
वनस्पति संवहनी डाइस्टोनिया अक्सर नोट किया जाता है। दर्द सिंड्रोम पेट में परिपूर्णता और भारीपन की भावना के साथ है। कभी-कभी वनस्पति संकटडंपिंग सिंड्रोम के प्रकार के अनुसार आगे बढ़ें। फिर उनींदापन है, कमजोरी है। हृदय ताल गड़बड़ी हो सकती है।
निदान
प्रयोगशाला और वाद्य परीक्षा की जाती है। बायोप्सी के साथ गैस्ट्रोडोडेनोस्कोपी अनिवार्य है।
एक विशेष ट्यूब की मदद से डॉक्टर म्यूकोसा की स्थिति की जांच करते हैं। फिर कुछ क्षेत्रों से कपड़े के टुकड़े लिए जाते हैं। यदि आवश्यक हो, अध्ययन कई बार दोहराया जाता है। अंगों की सूजन और क्षीण दीवारें दिखाई देने लगती हैं।
हेलिकोबैक्टर पाइलोरी की उपस्थिति निर्धारित करने के लिए हेलिक सांस परीक्षण का उपयोग किया जाता है। सबसे पहले रोगी को पीने के लिए एक विशेष घोल दिया जाता है। फिर, 30 मिनट के बाद, आपको ट्यूब में सांस लेने की ज़रूरत होती है, जो एक विशेष उपकरण से जुड़ी होती है। यह बैक्टीरिया का पता लगाने के लिए सबसे इष्टतम तरीकों में से एक है, लेकिन उपकरणों की उच्च लागत के कारण, कुछ ही अस्पतालों में यह है।
पर प्रयोगशाला के तरीकेजांच की जा रही है सामान्य विश्लेषणल्युकोसैट सूत्र के साथ रक्त। पर ऊंचा ल्यूकोसाइट्सएक भड़काऊ प्रक्रिया की उपस्थिति का संकेत दें। यदि ईोसिनोफिल प्रबल होते हैं, तो सबसे अधिक संभावना है कि कीड़े हों। विभेदक निदान में यह एक महत्वपूर्ण संकेतक है।
रोग का उपचार
जीर्ण रूप का उपचार कई महीनों से 2 साल तक रह सकता है। इस समय स्वस्थ आहार के नियमों का पालन करना जरूरी है। तीव्र अवधि में, 7-8 दिनों के लिए बेड रेस्ट की आवश्यकता होती है। यदि आप इन नियमों का पालन नहीं करते हैं, तो दर्द सिंड्रोम की आवृत्ति और गंभीरता को कम करने की संभावना नहीं है।
तैयारी
उपचार एक साथ कई दिशाओं में किया जाता है:
- विरोधी भड़काऊ और इम्यूनोमॉड्यूलेटरी थेरेपी।
- पाचन अंगों के स्रावी कार्यों का सामान्यीकरण।
- पित्त उत्पादन का अनुकूलन।
- जठरांत्र संबंधी मार्ग के तंत्रिका तंत्र के संतुलन को बहाल करना।
करने के लिए धन्यवाद आधुनिक तरीकेउपचार न केवल लक्षणों को समाप्त कर सकता है, बल्कि जठरांत्र संबंधी मार्ग के स्वास्थ्य को भी बहाल कर सकता है, पाचन को सामान्य कर सकता है और भोजन को आत्मसात कर सकता है। सहवर्ती रोगों के उन्मूलन की पृष्ठभूमि के खिलाफ अक्सर उपचार किया जाता है।
यदि क्रोनिक गैस्ट्रोडोडोडेनाइटिस एक जीवाणु के कारण होता है, तो जीवाणुरोधी दवाओं को उपचार आहार में शामिल किया जाना चाहिए।
बढ़ी हुई या सामान्य अम्लता वाली बीमारी में, प्रोटॉन पंप अवरोधकों का उपयोग किया जाता है। इनमें ओमेप्राज़ोल, रबेप्राज़ोल, नेक्सिमम शामिल हैं। ऐसी अन्य दवाएं हैं जो हाइड्रोक्लोरिक एसिड के उत्पादन को कम करती हैं, गैस्ट्रिक जूस की अम्लता को कम करती हैं। आमतौर पर, उपचार के लिए एक दवा का चयन किया जाता है।
यदि कम अम्लता है, तो एंटीसेकेरेटरी दवाओं के बजाय जो हाइड्रोक्लोरिक एसिड के उत्पादन के उद्देश्य से हैं। रूप के बावजूद, एंटासिड निर्धारित हैं: फॉस्फालुगेल, अल्मागेल, मैलोक्स। उल्टी और पेट फूलने के साथ, प्रोकेनेटिक्स निर्धारित हैं (सेरुकल, मोटीलियम)। वे दर्दनाक लक्षणों को समाप्त करते हुए, खाद्य बोलस के प्रचार को बहाल करते हैं।
लोक उपचार
पुरानी बीमारी से छुटकारा पाने के लोक तरीकों में वाइबर्नम, चागा, मुसब्बर और शहद का संग्रह इस्तेमाल किया जा सकता है।
प्रोपोलिस भी प्रभावी है। इसका एक स्पष्ट विरोधी भड़काऊ प्रभाव है। जल्दी ठीक होने के लिए जूस पिएं। समुद्री हिरन का सींग, गोभी सहित। लेकिन सबसे ज्यादा भी प्रभावी साधनपारंपरिक चिकित्सा स्थायी प्रभाव नहीं डालती है। इसलिए, उनका उपयोग एक अतिरिक्त उपचार के रूप में किया जाता है।
खुराक
बहुत गर्म, ठंडे, नमकीन, मसालेदार व्यंजन पर प्रतिबंध लगा दिया गया है। भोजन आंशिक होना चाहिए, अच्छी तरह चबाया जाना चाहिए। कम वसा वाले शोरबा पर शुद्ध सूप के साथ मेनू में विविधता लाने की सिफारिश की जाती है। मछली, दुबला मांस, अंडे के व्यंजन पाचन तंत्र पर सकारात्मक प्रभाव डालते हैं। क्रीम, पनीर, केफिर का उपयोग करना संभव है।
श्लेष्मा झिल्ली पर हानिकारक प्रभाव को कम करने के लिए पहले व्यंजन को अच्छी तरह से पीसा जाना चाहिए। यदि आप अपने आप को रस के साथ लाड़ प्यार करना चाहते हैं, तो उन्हें 1: 1 के अनुपात में पानी से पतला करना बेहतर होता है। भूख या अधिक खाने की तीव्र भावनाओं से बचें।
तीव्र चरण में रोग: लक्षण और उपचार
जीर्ण गैस्ट्रोडोडोडेनाइटिस के तेज होने के दौरान, तीव्र रूप में निहित लक्षण दिखाई दे सकते हैं। इसमे शामिल है:
- चक्कर आना,
- उल्टी करना,
- सामान्य बीमारी,
- पेट में तेज दर्द।
नाराज़गी और डकार, साथ ही मल अशांति, अक्सर इस चरण के साथी होते हैं। यदि ये लक्षण प्रकट होते हैं, तो आपको तुरंत डॉक्टर से परामर्श लेना चाहिए। तीव्र चरण में बच्चे लक्षण विकसित करते हैं अंतर्जात नशा. इनमें भावनात्मक अक्षमता, सिरदर्द और थकान शामिल हैं।
उपचार में आवश्यक रूप से आहार शामिल होता है। मेनू में विटामिन बी 1, बी 2, पीपी, सी होना चाहिए। भोजन दिन में 5-6 बार होना चाहिए। De-nol, Metronidazole 1-2 सप्ताह के लिए निर्धारित हैं। ओमेपासोल, क्लेरिथ्रोमाइसिन 7 दिनों तक पिया जाता है। उपचार को ठीक करने के लिए, गैस्ट्रोएंटेरोलॉजिस्ट के साथ दूसरे परामर्श की आवश्यकता हो सकती है।
रिलैप्स को रोकने के लिए, सेनेटोरियम-रिसॉर्ट या बालनोलॉजिकल उपचार, विभिन्न फिजियोथेरेप्यूटिक उपायों को अक्सर निर्धारित किया जाता है।
क्या वे क्रॉनिक गैस्ट्रोडोडोडेनाइटिस के साथ सेना में जाते हैं?
नैदानिक उपाय किए जाने के बाद समस्या का समाधान हो जाता है। भरती के नियमों की श्रेणी "बी" के अनुसार, एक युवा व्यक्ति की दुर्लभ उत्तेजना वाली बीमारी सेवा के लिए आंशिक रूप से फिट हो सकती है।
सभी नोसोलॉजिकल इकाइयों के सांख्यिकीय लेखांकन की प्रणाली में, आईसीडी 10 के अनुसार जीर्ण जठरशोथ कोड का बहुत महत्व है।
यह वर्गीकरण, जिसकी प्रत्येक 10 वर्षों में कुछ परिवर्धन की शुरूआत के साथ समीक्षा की जाती है, अनुमति देता है निम्नलिखित क्रियाएंवैश्विक और स्थानीय पैमाने:
बीमारियों के अंतरराष्ट्रीय वर्गीकरण के लिए धन्यवाद, दुनिया भर के डॉक्टर एक ही डेटा का उपयोग कर सकते हैं और अपना खुद का डेटा साझा कर सकते हैं।
जीर्ण जठरशोथ क्या है
ICD में तीव्र जठरशोथ एक भड़काऊ प्रक्रिया है जिसमें गैस्ट्रिक म्यूकोसा, अपच और गैस्ट्रिक दीवार की महत्वपूर्ण परतों को नुकसान होता है।
हालांकि, जठरशोथ में अक्सर एक्ससेर्बेशन के साथ एक क्रॉनिक कोर्स होता है। इसके अलावा, रोग के रोगजनन के बारे में सिद्धांतों के अनुसार, सूजन में तुरंत एक दीर्घकालिक चरित्र होता है, जो इसे आईसीडी में भी एक अलग नोसोलॉजी के रूप में एकल करना संभव बनाता है। भड़काऊ प्रक्रिया के तीन मुख्य प्रकार हैं: ए, बी और सी। रूपात्मक रूपों में नैदानिक तस्वीर समान होगी, लेकिन उपचार मौलिक रूप से भिन्न होगा।
जठरशोथ अक्सर एक विकृति के साथ संयोजन में होता है जैसे ग्रहणीशोथ, यानी ग्रहणी की सूजन। ICD में भी, ये विकृति एक दूसरे के बगल में एक ही खंड में होती है। संयुक्त भड़काऊ प्रक्रिया को एक अलग विकृति के रूप में अलग किया जाता है- गैस्ट्रोडुओडेनाइटिस। ICD 10 के अनुसार क्रोनिक गैस्ट्रोडोडोडेनाइटिस के लिए कोड निम्नलिखित प्रतीकों द्वारा दर्शाया गया है: K29.9, जो पेट की सूजन पर व्यापक खंड में से एक बिंदु है।
आईसीडी प्रणाली में रोग की स्थिति
अधिकांश मामलों में रोगों के अंतर्राष्ट्रीय वर्गीकरण में रोगों को एटियलजि के अनुसार उप-मदों में विभाजित किया जाता है।
इस कोडिंग के लिए धन्यवाद, पैथोलॉजी के लिए नवीनतम प्रकार के उपचार का विकास और उपयोग करना संभव है।
 उदाहरण के लिए, विभिन्न प्रकारजठरशोथ मौलिक रूप से आवश्यक है विभिन्न उपचार. यदि रोगी के स्राव में उल्लेखनीय वृद्धि होती है, तो प्रोटॉन पंप अवरोधकों का उपयोग करना पड़ता है। यदि अम्लता कम हो जाती है, तो इन दवाओं का उपयोग अस्वीकार्य है।
उदाहरण के लिए, विभिन्न प्रकारजठरशोथ मौलिक रूप से आवश्यक है विभिन्न उपचार. यदि रोगी के स्राव में उल्लेखनीय वृद्धि होती है, तो प्रोटॉन पंप अवरोधकों का उपयोग करना पड़ता है। यदि अम्लता कम हो जाती है, तो इन दवाओं का उपयोग अस्वीकार्य है।
ICD में पहला डिवीजन हार प्रणाली के अनुसार है। जठरशोथ पाचन तंत्र के रोगों की श्रेणी से संबंधित है। ICD 10 में जठरशोथ कोड इस प्रकार प्रस्तुत किया गया है: K29।हालाँकि, इस खंड में 9 और उप-अनुच्छेद हैं, जिनमें से प्रत्येक एक अलग नोसोलॉजिकल इकाई है।
अर्थात्, K29 इंगित करता है कि रोगी को जठरशोथ या ग्रहणीशोथ है, लेकिन यह एक सही, पूर्ण निदान करने के लिए पर्याप्त नहीं है। डॉक्टर एटियलजि का पता लगाता है और जितना संभव हो रोग के रोगजनन को समझता है, जिसके बाद अंतिम कोडिंग की जाती है।
आईसीडी प्रणाली में पेट की सूजन के स्थान के प्रकार:
- K29.0 - रक्तस्राव की अनिवार्य उपस्थिति के साथ एक तीव्र भड़काऊ प्रक्रिया है (इसकी अनुपस्थिति में, कोड K25 सेट किया गया है, अर्थात सामान्य क्षरण);
- K29.1 - किसी भी जठरशोथ को कोडित किया जाता है तीव्र पाठ्यक्रम, उपरोक्त को छोड़कर;
- K29.2 - शराब के कारण होने वाली पेट की सूजन को अलग से अलग किया जाता है;
- K29.3 - ICD 10 में, इरोसिव गैस्ट्रिटिस या सुपरफिशियल क्रॉनिक कोर्स को निम्नानुसार कोडित किया गया है;
- K29.4 - इस तरह एक एट्रोफिक प्रकृति की पुरानी सूजन दर्ज की जाती है;
- K29.5 - क्रोनिक नोजोलॉजी के एक पूरे समूह का प्रतिनिधित्व करता है, जब एटियलजि या प्रकार को स्पष्ट करना संभव नहीं होता है;
- K29.6 - इसमें एक विशाल हाइपरट्रॉफिक भड़काऊ प्रक्रिया या एक ग्रैनुलोमेटस घाव शामिल है;
- K29.7 - गैस्ट्रिक झिल्लियों की बस अनिर्दिष्ट सूजन;
- K29.8 - ग्रहणी या ग्रहणीशोथ के श्लेष्म झिल्ली की सूजन;
- K29.9 - गैस्ट्रोडोडोडेनाइटिस के रूप में संयुक्त विकृति।
10वें संशोधन के रोगों के अंतर्राष्ट्रीय वर्गीकरण में सूचीबद्ध नोसोलॉजिकल इकाइयों के अलावा, दो अपवाद हैं जो एक ही वर्ग में हैं, लेकिन अन्य वर्गों में हैं।
इनमें शामिल हैं: ईोसिनोफिलिक गैस्ट्रोएंटेराइटिस और ज़ोलिंगर-एलिसन रोग। यह रोग अग्न्याशय के विकृति को संदर्भित करता है और एक ऑन्कोलॉजिकल प्रक्रिया है।
हालांकि, अंग की कोशिकाओं को विशिष्ट क्षति के कारण गैस्ट्रिन का उत्पादन बढ़ जाता है, जो पेट द्वारा हाइड्रोक्लोरिक एसिड के स्राव को बढ़ाता है। इस प्रकार, रोगी के पास जठरशोथ के सभी लक्षण हैं, लेकिन नैदानिक तस्वीर के एटियलजि का पेट से कोई लेना-देना नहीं है।