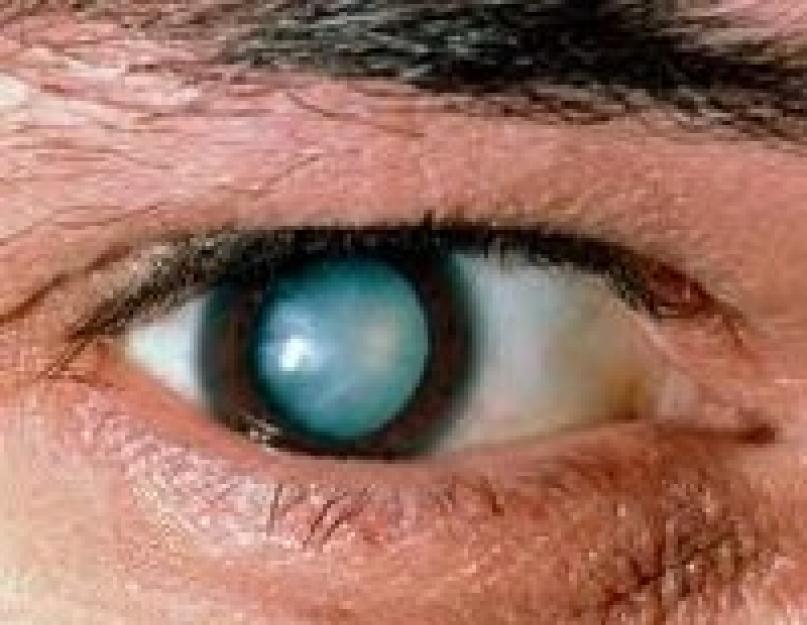
कई कारणों से, लेंस आंशिक रूप से या पूरी तरह से बादल बन सकता है। इस स्थिति को मोतियाबिंद कहते हैं।
मोतियाबिंद क्या है?
हमारी आंख एक कैमरे की तरह है। कैमरे में, प्रकाश लेंस से होकर गुजरता है और फिल्म पर केंद्रित होता है। आँख में, लेंस एक लेंस के रूप में कार्य करता है। यह एक रंगहीन पारदर्शी लेंस है, जिसका व्यास 1 सेमी से थोड़ा कम है।
जब लेंस ठीक से काम कर रहा होता है, तो हम आसपास की वस्तुओं को स्पष्ट रूप से देख सकते हैं। कई कारणों से, लेंस आंशिक रूप से या पूरी तरह से बादल बन सकता है। इस रोग को मोतियाबिंद (यानी लेंस का बादल) कहा जाता है।
मोतियाबिंद क्यों होता है और जोखिम में कौन है?
वर्तमान में, मोतियाबिंद हमारे देश में प्रतिवर्ती अंधेपन के मुख्य कारणों में से एक है, 60 से अधिक लोगों में से आधे से अधिक लोगों को मोतियाबिंद का कोई न कोई रूप है। ज्यादातर, मोतियाबिंद आंख के लेंस (मानव शरीर की शारीरिक उम्र बढ़ने) में उम्र से संबंधित प्राकृतिक परिवर्तनों के कारण होता है।
इसके अलावा, मोतियाबिंद माध्यमिक (किसी भी उम्र में) हो सकता है, जो कि कुछ अन्य बीमारियों के कारण होता है: उदाहरण के लिए, मधुमेह, विषाक्तता (रसायन, रंग, आदि), विकिरण, आंखों की चोट, आदि।
मोतियाबिंद के लक्षण क्या हैं?
मोतियाबिंद के साथ, प्रकाश किरणों का केवल एक हिस्सा आंख में प्रवेश करता है, इसलिए मोतियाबिंद रोगी दृष्टि में गिरावट को नोट करता है: वस्तुओं की रूपरेखा धुंधली और धुंधली मानी जाती है, और चश्मा या संपर्क लेंस दृष्टि में सुधार नहीं करते हैं। रोग का एक प्रगतिशील पाठ्यक्रम है।
यदि आप दृष्टि दोष देखते हैं तो क्या करें?
दृश्य हानि के सभी मामलों में, आपको एक नेत्र रोग विशेषज्ञ से परामर्श लेना चाहिए।
दृश्य हानि कई बीमारियों का लक्षण हो सकता है, और केवल एक विशेषज्ञ ही कारण निर्धारित कर सकता है और आपके विशेष मामले में तर्कसंगत उपचार निर्धारित कर सकता है।
क्या मोतियाबिंद का इलाज जरूरी है?
हाँ चाहिए। मोतियाबिंद एक पुरानी प्रगतिशील बीमारी है। दृष्टि अलग-अलग दरों पर खराब हो सकती है, लेकिन ज्यादातर मामलों में, उपचार के बिना, रोग जल्दी से लेंस के पूर्ण बादल और अंधापन की शुरुआत की ओर जाता है।
मोतियाबिंद का इलाज कैसे किया जाता है?
मोतियाबिंद के इलाज के दो मुख्य तरीके हैं: आवेदन दवाईऔर सर्जरी। इन विधियों में से प्रत्येक के अपने फायदे और सीमाएं हैं।
एक या दूसरी विधि चुनने का निर्णय डॉक्टर द्वारा प्रत्येक रोगी के लिए व्यक्तिगत रूप से किया जाता है।
मोतियाबिंद सर्जरी क्या है?
सर्जिकल ऑपरेशन कई प्रकार के होते हैं, लेकिन उन सभी का सार क्लाउडेड लेंस को हटाना है। ज्यादातर मामलों में, इसे कृत्रिम लेंस से बदल दिया जाता है। यदि ऑपरेशन किया जाता है आधुनिक तकनीक, उच्च गुणवत्ता वाले उपकरणों और सामग्रियों के उपयोग के साथ, इसकी प्रभावशीलता बहुत अधिक हो सकती है: दृष्टि की लगभग पूर्ण बहाली संभव है।
क्या वे मोतियाबिंद में मदद करते हैं? आँख की दवा?
मोतियाबिंद के इलाज के लिए आई ड्रॉप का उपयोग सर्जरी से कम प्रभावी है। वे केवल रोग के विकास को धीमा कर सकते हैं, लेकिन इसे ठीक नहीं कर सकते। हालांकि, कुछ मामलों में, सर्जरी संभव नहीं है। ऐसे में आई ड्रॉप इलाज का मुख्य तरीका बन जाता है। यह ध्यान रखना महत्वपूर्ण है कि पहले उपचार शुरू होता है दवाईबेहतर परिणाम प्राप्त किया जा सकता है।
मोतियाबिंद के लिए मुझे कब तक ड्रॉप्स डालना चाहिए?
क्योंकि मोतियाबिंद है स्थायी बीमारी, आंखों की बूंदों के साथ उपचार लंबे समय तक किया जाना चाहिए, और अधिमानतः लगातार। उपचार में लंबे समय तक विराम से रोग आगे बढ़ता है।
चुनने के लिए क्या बूँदें?
मोतियाबिंद के इलाज के लिए कई प्रकार की आई ड्रॉप्स हैं। वे प्रभावशीलता, साइड इफेक्ट्स, कीमत और अन्य मापदंडों में भिन्न हैं। केवल एक नेत्र रोग विशेषज्ञ ही आपके लिए सही दवा चुन सकता है।
आज तक, सबसे में से एक बार-बार होने वाली बीमारियाँआंख मोतियाबिंद है। बहुत से लोग इस शब्द से डरते हैं, क्योंकि। हर कोई नहीं जानता कि यह क्या है और इससे कैसे छुटकारा पाया जाए।
मोतियाबिंद आंख के लेंस का काला पड़ना है। एक व्यक्ति को बदतर दिखना शुरू हो जाता है, पलक झपकते ही बेचैनी महसूस होती है। सर्जिकल हस्तक्षेप से इससे छुटकारा पाना आवश्यक नहीं है। यदि आप समय पर डॉक्टर के पास गए, तो लोक विधियों और दवाओं से बिना सर्जरी के मोतियाबिंद का इलाज संभव है।
मोतियाबिंद क्यों दिखाई देते हैं? रोग के लक्षण
मोतियाबिंद का मुख्य लक्षण दृश्य तीक्ष्णता में गिरावट है। लेकिन ऐसा होता है कि एक व्यक्ति कई वर्षों तक इस बीमारी के साथ रह सकता है और उसे यह संदेह भी नहीं होता कि उसे यह बीमारी है। हालांकि, अगर जांच के दौरान मोतियाबिंद पाया जाता है, तो इसका जल्द से जल्द इलाज किया जाना चाहिए।
इस मामले में पुतली का रंग पीला या ग्रे हो सकता है। एक व्यक्ति उज्ज्वल प्रकाश को अच्छी तरह से नहीं देखता है, और बादल के मौसम में, वस्तुएं दिखाई देती हैं, जैसे कि कोहरे में। अगर आप इन सभी लक्षणों पर समय रहते ध्यान दें तो बिना सर्जरी के मोतियाबिंद का इलाज काफी तेज और ज्यादा असरदार होगा।
बिना सर्जरी के मोतियाबिंद का इलाज
मोतियाबिंद नेत्र लेंस की एक प्रगतिशील बीमारी है। समय रहते संकेतों पर ध्यान नहीं दिया तो भविष्य में खतरा हो सकता है कुल नुकसानवें दृश्य।
प्रारंभिक अवस्था में, लोक उपचार या दवाओं का उपयोग करके सर्जरी के बिना मोतियाबिंद का इलाज करना संभव है।
डॉक्टर विटामिन का एक अतिरिक्त सेवन निर्धारित करते हैं जो दृष्टि में सुधार करते हैं ("ब्लूबेरी फोर्ट")। मुख्य उपचार आंखों की बूंदों ("सिस्टीन", "वीटा आयोडुरोल") के उपयोग से जुड़ा है, जिसमें शामिल होना चाहिए एक निकोटिनिक एसिडजो एस्कॉर्बिक एसिड के अवशोषण में सहायता करता है।
के साथ खाद्य पदार्थ शामिल करें उच्च सामग्रीविटामिन ई. खुद को बुरी आदतों से बचाने की कोशिश करें, क्योंकि. वे रोग के मुख्य कारणों में से एक हैं।
जन्मजात मोतियाबिंद
ऐसा भी होता है कि शिशुओं में मोतियाबिंद हो जाता है। दवा अभी भी नहीं जानती है कि इसका क्या कारण है। जन्मजात मोतियाबिंद की विशेषता ग्रे या पीले रंग की पुतली होती है। बच्चा लगातार अपनी आंखें मलता है और बार-बार झपकाता है।
जब बच्चा 3 महीने का हो। उम्र और माता-पिता नोटिस करते हैं कि वह अपनी आंखों से प्रतिक्रिया नहीं करता है जब वह अपनी मां को देखता है या खड़खड़ाहट करता है, तो आपको सलाह के लिए एक नेत्र रोग विशेषज्ञ से संपर्क करना चाहिए।
इसलिए, यदि बीमारी का समय पर पता चल जाता है, तो बिना सर्जरी के मोतियाबिंद का इलाज थोड़े समय में दृष्टि की स्पष्टता को बहाल करने में मदद करेगा!
अधिक पढ़ें:
- लोक तरीकों से मोतियाबिंद का इलाज
मोतियाबिंद एक आंख की बीमारी है जो इसके लेंस के बादलों से जुड़ी होती है। वैज्ञानिकों की राय - मोतियाबिंद बुढ़ापा गलने के परिणामस्वरूप प्रकट होता है। कारकों का एक पूरा परिसर आंख के बादल को प्रभावित करता है।
जन्मजात मोतियाबिंद का कारण अभी भी अज्ञात है। कभी-कभी यह वंशानुगत बीमारी पूरी पीढ़ी में फैल जाती है, लेकिन ऐसा होता है कि बच्चों में जन्मजात मोतियाबिंद होना सामान्य है।
मोतियाबिंद को आंख के लेंस के कैप्सूल या स्ट्रोमा के अपरिवर्तनीय और लगातार बादलों की विशेषता है। वृद्धावस्था में दृष्टि में गिरावट का यह मुख्य कारण है। 17 मिलियन से अधिक लोग इससे पीड़ित हैं।
मोतियाबिंद एक बच्चे में भी दिखाई दे सकता है। मोतियाबिंद 30 . पर
इस नेत्र रोग से निपटने में प्रधान चिकित्सक ने हमारी मदद की मेडिकल सेंटर"ऑप्टिम्ड", उच्चतम श्रेणी के नेत्र रोग विशेषज्ञ एंड्री कोस्टेत्स्की।
आंकड़ों के मुताबिक, 60 साल के बाद हर व्यक्ति को किसी न किसी स्टेज का मोतियाबिंद हो सकता है। सबसे दिलचस्प बात यह है कि इस बीमारी का कोई पूर्वाभास नहीं है। इसके अलावा, में पिछले साल कामोतियाबिंद बहुत कायाकल्प हो गया है। अगर बीस साल पहले भी मोतियाबिंद के 50 वर्षीय रोगी को दुर्लभ माना जाता था, तो अब यह 20 वर्ष की आयु में प्रकट हो सकता है।
रोग कैसे प्रकट होता है?
आंख के अंदर एक क्रिस्टलीय लेंस (या लेंस) होता है, जो हमारी सेवा करता है ताकि हम रूपों को अलग कर सकें, दूर और निकट देख सकें। यह लेंस प्रोटीन का बना होता है। आम तौर पर, लेंस पारदर्शी होना चाहिए। जब अघुलनशील प्रोटीन की मात्रा बढ़ जाती है, तो लेंस में बादल छा जाते हैं। इसे मोतियाबिंद कहते हैं। प्रारंभिक चरण में, केवल एक माइक्रोस्कोप के तहत मैलापन का पता लगाया जा सकता है। लेकिन आगे - जितना अधिक व्यक्ति असुविधा को नोटिस करता है। मानो आप किसी फिल्म में देख रहे हों या मानो कोहरे में। दृष्टि खराब हो जाती है।
मोतियाबिंद चार चरणों का हो सकता है: प्रारंभिक, अपरिपक्व, परिपक्व और अधिक परिपक्व। प्रारंभिक चरण में, दृष्टि व्यावहारिक रूप से खराब नहीं होती है, आप पैथोलॉजी को नोटिस नहीं करते हैं। लेकिन ऐसा होता है कि आंखों के सामने एक छोटा सा बादल छा जाता है। अधिक स्पष्ट - अपरिपक्व, जब आप धुंधली दृष्टि जैसी असुविधा का अनुभव कर सकते हैं - जैसे कि आप एक फिल्म के माध्यम से देखते हैं, जैसे कि कोहरे में। एक परिपक्व मोतियाबिंद के साथ, लेंस पूरी तरह से बादल है, और एक व्यक्ति केवल कुछ छाया, सिल्हूट को अलग कर सकता है। एक परिपक्व मोतियाबिंद के साथ, एक व्यक्ति अब व्यावहारिक रूप से कुछ भी नहीं देखता है, अंधापन सेट हो जाता है और लेंस में प्रोटीन घुलने लगते हैं।
मोतियाबिंद के बारे में सब कुछ जानें - इसके विकास को रोकें!
मोतियाबिंद का क्या कारण होता है?
जलन, घाव मोतियाबिंद की उपस्थिति को भड़का सकते हैं। साथ ही, यदि कोई विदेशी पिंड लेंस में प्रवेश कर गया है, तो तुरंत बादल छा जाएंगे। ऐसा अक्सर उन बच्चों के साथ होता है जो नुकीली चीजों से खेलते हैं।
2. माँ से जन्म के समय
यह साबित हो चुका है कि मोतियाबिंद आनुवंशिक रूप से संचरित नहीं होते हैं। हालांकि, अगर गर्भावस्था के दौरान मां को फ्लू, रूबेला या कोई अन्य संक्रामक बीमारी थी, तो बच्चा मोतियाबिंद के साथ पैदा हो सकता है। सच है, हो सकता है कि आप इसे तुरंत नोटिस न करें। और व्यक्ति को निदान 20 या 30 साल में डाल दिया जाएगा। वैसे, आंख की जन्मजात विकृतियों में मोतियाबिंद सबसे आम विकृति है। दुनिया में हर मिनट एक बच्चा मोतियाबिंद के साथ पैदा होता है।
3. उम्र के साथ
पूरे जीव की चयापचय प्रक्रियाएं उम्र के साथ बिगड़ती हैं - आंख सहित। ऐसा माना जाता है कि 60 साल के बाद किसी भी व्यक्ति में किसी न किसी अवस्था का मोतियाबिंद पाया जा सकता है।
4. शरीर के विभिन्न रोग
ऐसी बीमारियां हैं जो मोतियाबिंद के विकास में योगदान करती हैं। उदाहरण के लिए, मधुमेह, विकृति विज्ञान पैराथाइराइड ग्रंथियाँ, रूमेटाइड गठिया, प्रणालीगत एक प्रकार का वृक्ष, अंतःस्रावी रोगआदि। लेकिन इसका मतलब यह नहीं है कि मधुमेह के साथ मोतियाबिंद होना जरूरी है। इसकी उपस्थिति की भविष्यवाणी करना असंभव है।
5. आँखों के रोग
उच्च मायोपिया, ग्लूकोमा, यूवाइटिस (कोरॉइड की सूजन) और अन्य संक्रामक नेत्र रोग मोतियाबिंद के विकास में योगदान करते हैं।
यह सिद्ध हो चुका है कि सूर्य के प्रकाश का नीला स्पेक्ट्रम लेंस (मोतियाबिंद) में बादल पैदा करता है और रेटिना विकृति के विकास में योगदान देता है। उम्र के साथ, लेंस पीले हो जाते हैं। कृत्रिम लेंस जिन्हें सर्जरी के दौरान भी प्रत्यारोपित किया जाता है पीला रंग- हानिकारक नीली रोशनी से बचाने के लिए। और मोतियाबिंद से बचाव के उपायों में से एक है धूप का चश्मा पहनना।
7. नशा, विषाक्तता
यह पता चला है कि मोतियाबिंद गंभीर विषाक्तता के साथ भी हो सकता है - शराब सहित। सच है, डॉक्टरों का कहना है कि एक समय के बाद कुछ होने की संभावना नहीं है। सबसे अधिक बार, मोतियाबिंद शरीर की पुरानी शराब विषाक्तता में होता है।
8. पारिस्थितिकी
यह माना जाता है कि खराब पारिस्थितिकी भी मोतियाबिंद के विकास में योगदान करती है: हम क्या सांस लेते हैं, हम क्या खाते हैं, और विकिरण भी। वैसे, मोतियाबिंद की रोकथाम के लिए कोई विशेष उत्पाद नहीं हैं। ब्लूबेरी और गाजर आंखों के लिए अच्छे माने जाते हैं। लेकिन ये सिर्फ विटामिन हैं जो पूरे शरीर के लिए उपयोगी होते हैं।
और इस समय
पैथोलॉजी का इलाज केवल सर्जरी द्वारा किया जाता है
एक नियम के रूप में, कोई भी प्रारंभिक मोतियाबिंद के साथ ऑपरेशन के लिए नहीं आता है। हालांकि चाहिए।
दुर्भाग्य से, हमारे मोतियाबिंद ज्यादातर उपेक्षित हैं, - एंड्री अनातोलियेविच कहते हैं। - अब तक, कुछ पॉलीक्लिनिक में, रोगियों को बताया जाता है: आपका मोतियाबिंद अभी तक परिपक्व नहीं हुआ है, और जब यह परिपक्व हो जाए, तो ऑपरेशन के लिए आएं। लेकिन तब बहुत देर हो सकती है। जितनी जल्दी किसी व्यक्ति का ऑपरेशन किया जाता है, दृष्टि को संरक्षित करने की संभावना उतनी ही अधिक होती है। एक परिपक्व मोतियाबिंद का ऑपरेशन लंबे समय तक किया जाता है, और अधिक जटिलताएं होंगी। और प्रारंभिक मोतियाबिंद के साथ, प्रक्रिया में 5 से 10 मिनट लगते हैं।
वैसे, पैथोलॉजी के शुरुआती चरण और अंतिम चरण के बीच कितना समय बीत जाएगा, यह कोई नहीं जानता। इसमें एक महीना या शायद 45 साल लग सकते हैं।
मोतियाबिंद का एक ही इलाज है- सर्जरी। आंख के कॉर्निया में एक छोटा चीरा लगाया जाता है - लगभग दो मिलीमीटर। लेंस को अल्ट्रासाउंड द्वारा कुचल दिया जाता है, धोया जाता है और एक इम्प्लांट रखा जाता है - एक नरम लेंस। तब व्यक्ति उठकर चला जाता है। अगले दिन आप पहले से ही अधिकतम दृष्टि प्राप्त कर सकते हैं। पिछली शताब्दी के 71वें वर्ष में भी इसी तरह की पद्धति का उपयोग किया जाने लगा।
दुनिया भर में हर साल लगभग 10 मिलियन ऐसी सर्जरी की जाती हैं। बेलारूस में - लगभग दस हजार, हालांकि आंकड़ों के अनुसार, लगभग 70 हजार रोगियों की आवश्यकता है (इसमें मोतियाबिंद के प्रारंभिक चरण वाले लोग शामिल नहीं हैं। - एड।)।
क्या सर्जरी के बाद रिलैप्स हो सकता है?
केवल एक माध्यमिक झिल्लीदार मोतियाबिंद हो सकता है जब लेंस कैप्सूल बादल बन जाता है। लेकिन लेजर से इसका अच्छी तरह से इलाज किया जाता है। इस तरह की विकृति अक्सर उन बच्चों द्वारा सामना की जाती है जिनमें उपकला कोशिकाएं बहुत अच्छी तरह से विभाजित होती हैं। वैसे वे एक साल के बच्चों की भी आंखों की सर्जरी कराती हैं।
क्या मुझे ऑपरेशन के बाद चश्मा पहनने की ज़रूरत है?
सर्जरी के दौरान प्रत्यारोपित किए जाने वाले लेंस दो प्रकार के होते हैं: मल्टीफोकल और मोनोफोकल। पहला व्यक्ति को दूर और निकट दोनों को समान रूप से देखने की अनुमति देता है। एक मोनोफोकल लेंस या तो थोड़ा सा मायोपिया या दूरदर्शिता छोड़ देता है - यहां प्रत्येक रोगी वह चुनता है जो उसके लिए अधिक परिचित है। माइनस या प्लस काफी छोटा है - सबसे जटिल ऑपरेशन के लिए तीन यूनिट तक।
संपर्क में रहना!
मोतियाबिंद का पता कैसे लगाएं?
प्रारंभिक चरण के मोतियाबिंद सबसे अधिक बार केवल एक माइक्रोस्कोप के नीचे दिखाई देते हैं - एक नेत्र रोग विशेषज्ञ द्वारा एक मानक परीक्षा के साथ। ऐसा होता है कि सबसे पहले आपकी आंखों के सामने कोई जगह आपके साथ हस्तक्षेप करती है। नेत्र चिकित्सक के पास तत्काल जाएं, वैसे, आपको वर्ष में कम से कम एक बार मिलने की जरूरत है। स्पष्ट रूप से धुंधली दृष्टि महसूस होने पर भी डॉक्टर के पास जाएं (सब कुछ ऐसा दिखाई दे रहा है जैसे कोहरे में। - एड।) या दृष्टि में तेज गिरावट। मोतियाबिंद की शुरुआत का एक और लक्षण है। उदाहरण के लिए, आप दूरदर्शी हैं। और अचानक आप देखते हैं कि चश्मा पढ़ना आपके साथ हस्तक्षेप करता है और आप उनके बिना करीब से बेहतर देख सकते हैं। अक्सर मोतियाबिंद के विकास से झूठी मायोपिया की उपस्थिति होती है - इस तथ्य के कारण कि लेंस का केंद्रक सघन हो जाता है।
वैज्ञानिकों ने भौतिक रासायनिक प्रतिक्रियाओं के विश्लेषण में निस्संदेह सफलता हासिल की है जो लेंस के ऑप्टिकल गुणों के उल्लंघन की ओर ले जाती है, क्योंकि सेनील मोतियाबिंद लेंस की रासायनिक संरचना में बदलाव की विशेषता है। तो, इसके विकास की प्रारंभिक अवधि में, पानी का निर्माण बढ़ जाता है, कई आयनों और अमीनो एसिड का संतुलन गड़बड़ा जाता है, और पानी में घुलने वाले एटीपी, प्रोटीन और विटामिन की मात्रा कम हो जाती है। इसके अलावा, कई एंजाइमों की गतिविधि में कमी होती है - लेंस चयापचय की प्रक्रियाओं में भाग लेने वाले, ऑक्सीजन की खपत में तेजी से कमी आती है, पेरोक्सीडेशन प्रक्रियाएं सक्रिय होती हैं, आदि।
आज तक, कई सिद्धांत बनाए गए हैं जो लेंस में अस्पष्टता की घटना की प्रक्रिया की व्याख्या करते हैं, लेकिन उनमें से कोई भी व्याख्या नहीं कर सकता है। जटिल तंत्रमोतियाबिंद का पूरी तरह से विकास। सबसे अधिक संभावना है, लेंस में उम्र से संबंधित बादल आंतरिक (अंतर्जात) और बाहरी (बहिर्जात) दोनों कारकों के जटिल प्रभाव का परिणाम है। आज इसे मुक्त-कट्टरपंथी ऑक्सीकरण की मोतियाबिंद विकास प्रक्रियाओं का मुख्य कारण माना जाता है।
दरअसल, मुक्त कण उच्च प्रतिक्रियाशीलता वाले रासायनिक यौगिक हैं। वे चयापचय के दौरान शरीर में लगातार बनते हैं, लेकिन प्राकृतिक एंटीऑक्सिडेंट और विशिष्ट एंजाइमों द्वारा नष्ट हो जाते हैं। मुक्त कण निस्संदेह खतरे हैं, क्योंकि वे कोशिका झिल्ली को नष्ट कर सकते हैं और कोशिका मृत्यु का कारण बन सकते हैं।
आंख के ऊतकों में, एक अतिरिक्त कारक जो मुक्त कणों के निर्माण को उत्तेजित करता है, वह प्रकाश है, विशेष रूप से, इसका लघु-तरंग दैर्ध्य घटक।
लेंस में मुक्त कणों के निर्माण का परिणाम विषाक्त यौगिकों का अत्यधिक गठन और संचय है जो प्रोटीन की संरचना में अपरिवर्तनीय परिवर्तन का कारण बनते हैं।
इसके अलावा, लेंस में एंटीऑक्सिडेंट रक्षा एंजाइमों की गतिविधि में कमी और प्राकृतिक एंटीऑक्सिडेंट (ग्लूटाथियोन, विटामिन ए, ई, आदि) की एकाग्रता में प्राकृतिक कमी के उम्र से संबंधित तथ्य एक विशेष भूमिका निभाते हैं।
मोतियाबिंद >> मोतियाबिंद के कारण
मोतियाबिंद एक या दोनों आंखों में बन सकता है। अधिकतर - जब तक मोतियाबिंद चोट का परिणाम न हो - मोतियाबिंद दोनों तरफ सममित रूप से विकसित होता है। मोतियाबिंद लेंस के हिस्से या पूरे लेंस को प्रभावित कर सकता है। लेंस परितारिका के पीछे और पुतली के पीछे स्थित होता है। लेंस में उत्तल लेंस का आकार होता है - बीच में मोटा और किनारों पर पतला। लेंस जगह में छोटे स्नायुबंधन द्वारा आयोजित किया जाता है।
आम तौर पर, प्रकाश परितारिका और पुतली से होकर लेंस में प्रवेश करता है। लेंस प्रकाश को केंद्रित करता है, और रेटिना (आंख का प्रकाश-संवेदनशील भाग) एक स्पष्ट छवि प्राप्त करता है। मोतियाबिंद के विकास के साथ, लेंस बादल बन जाता है और प्रकाश बिखेर देता है - रेटिना पर छवि धुंधली और धुंधली हो जाती है।
लेंस में तीन परतें होती हैं। बाहरी परत (कैप्सूल) एक पतली पारदर्शी झिल्ली होती है। कैप्सूल मध्य नरम परत को घेरता है - कोर्टेक्स (कॉर्टेक्स)। लेंस की कठोर भीतरी परत को केंद्रक कहते हैं। यदि हम लेंस को एक फल के रूप में कल्पना करते हैं, तो कैप्सूल छिलका है, बीच की परत गूदा है, और कोर हड्डी है। मोतियाबिंद लेंस की किसी भी परत में बन सकता है।
मोतियाबिंद तीन प्रकार के होते हैं:
- परमाणु मोतियाबिंद। न्यूक्लियर मोतियाबिंद लेंस के केंद्र में होता है। प्रारंभिक अवस्था में, जब प्रकाश का फोकस बदल जाता है, तो रोगी कुछ समय के लिए अदूरदर्शी हो जाता है, या निकट दृष्टि में सुधार भी देख सकता है (उदाहरण के लिए, पढ़ते समय)। दुर्भाग्य से, मोतियाबिंद बढ़ने पर यह अस्थायी सुधार गायब हो जाता है - लेंस अधिक से अधिक घना और पीला हो जाता है। दृष्टि गिरना शुरू हो जाती है, खासकर खराब रोशनी में। यदि मोतियाबिंद अधिक विकसित हो जाता है, तो नीले और लाल रंग में भेद करने में कठिनाई होती है।
- कॉर्टिकल मोतियाबिंद। कॉर्टिकल मोतियाबिंद लेंस खोल के बाहरी किनारे के क्षेत्र में सफेद पच्चर के आकार के समावेशन या धारियों द्वारा प्रकट होता है। जैसे-जैसे धारियाँ धीरे-धीरे आगे बढ़ती हैं, वे लेंस के केंद्र की ओर फैलती हैं और प्रकाश के मार्ग को बाधित करती हैं। निकट और दूर की दृष्टि बाधित हो सकती है, ध्यान अक्सर बदल जाता है और दृष्टि विकृतियां दिखाई देती हैं। चमक और कंट्रास्ट के उल्लंघन की समस्या भी हो सकती है।
- उपकैप्सुलर। एक सबकैप्सुलर मोतियाबिंद लेंस कैप्सूल के नीचे स्थित एक छोटे से अपारदर्शी क्षेत्र के रूप में शुरू होता है। आमतौर पर ऐसी साइट लेंस के पीछे बनती है, सीधे प्रकाश के अक्ष पर रेटिना तक जाती है। ऐसा मोतियाबिंद द्विपक्षीय हो सकता है, लेकिन लक्षण एक तरफ अधिक स्पष्ट होते हैं। सबकैप्सुलर मोतियाबिंद पढ़ने में मुश्किल बनाते हैं, तेज रोशनी में देखना मुश्किल बनाते हैं, और रात में प्रकाश स्रोतों के आसपास फ्लैश या हेलो (प्रकाश का एक मुकुट) दिखाई दे सकता है। उम्र के साथ, लेंस कम लोचदार और पारदर्शी हो जाता है, मोटा हो जाता है। लेंस में मुख्य रूप से पानी और प्रोटीन फाइबर होते हैं, जो इस तरह से व्यवस्थित होते हैं कि प्रकाश किरणें बिना रुके गुजरती हैं। उम्र के साथ, लेंस की संरचना बदल जाती है, प्रोटीन फाइबर नष्ट हो जाते हैं। कुछ तंतु आपस में चिपक जाते हैं और लेंस के कुछ क्षेत्रों को काला कर देते हैं। समय के साथ, ब्लैकआउट के क्षेत्र सघन और बड़े होते जाते हैं। वैज्ञानिक नहीं जानते कि लेंस उम्र के साथ अपनी संरचना क्यों बदलता है। एक सिद्धांत अस्थिर मुक्त मूलक अणुओं की उपस्थिति से इसकी व्याख्या करता है। धूम्रपान और पराबैंगनी प्रकाश मुक्त कणों के स्रोत हैं। समय के साथ लेंस के सामान्य पहनने से प्रोटीन फाइबर में परिवर्तन हो सकता है। उम्र में बदलाव मोतियाबिंद का एकमात्र कारण नहीं है। कुछ लोगों को मोतियाबिंद होता है जो जन्मजात होता है या बचपन में विकसित होता है। एक उदाहरण गर्भावस्था के दौरान मां को रूबेला होने के बाद बच्चे में मोतियाबिंद है। इसके अलावा, चयापचय कारण हैं। जन्मजात मोतियाबिंद आवश्यक रूप से दृष्टि को खराब नहीं करता है, अन्यथा पता लगाने के बाद उन्हें हटा दिया जाता है।
मोतियाबिंद के विकास के लिए जोखिम कारक
हर किसी को मोतियाबिंद होने का खतरा है क्योंकि उम्र है मुख्य कारकजोखिम। 65 वर्ष की आयु के बाद, आधी आबादी में कुछ हद तक लेंस की अस्पष्टता होती है, हालांकि कोई दृश्य हानि नहीं हो सकती है।
मोतियाबिंद के विकास के अन्य जोखिम कारकों में शामिल हैं:
- मधुमेह
- परिवार के सदस्यों में मोतियाबिंद
- चोट या सूजन संबंधी बीमारियांअतीत में आंखें।
- आंखों का ऑपरेशन।
- कॉर्टिकोस्टेरॉइड्स का दीर्घकालिक उपयोग।
- लंबे समय तक सूर्यातप
- आयनकारी विकिरण के लिए लंबे समय तक जोखिम
- धूम्रपान
सहायता कब लेनी है
एक नेत्र रोग विशेषज्ञ नियमित जांच के दौरान मोतियाबिंद के विकास का पता लगा सकता है। 65 साल से कम उम्र के लोगों के लिए हर 2-4 साल में और 65 साल से अधिक उम्र के लोगों के लिए हर 1-2 साल में, साथ ही नई दृष्टि समस्याओं की उपस्थिति के बाद परीक्षा की सिफारिश की जाती है। यदि आपको मोतियाबिंद के लक्षण हैं, तो जांच के लिए नेत्र रोग विशेषज्ञ के पास जाने की सलाह दी जाती है।
मोतियाबिंद के कारण और उपचार
मोतियाबिंद एक ऐसी बीमारी है जिसमें लेंस बादल बन जाता है, जिससे दृष्टि काफी कम हो जाती है। मोतियाबिंद आमतौर पर धीरे-धीरे और वृद्ध लोगों में विकसित होते हैं। मोतियाबिंद का निर्माण या तो दोनों आँखों में या केवल एक में हो सकता है। यदि यह रोग किसी चोट का परिणाम नहीं है, तो यह दोनों तरफ सममित रूप से विकसित होता है। मोतियाबिंद की क्षति पूरे लेंस या उसके केवल एक हिस्से को कवर कर सकती है। नेत्र मोतियाबिंद के कारणों और उसके उपचार पर विचार करें।
कारण
मोतियाबिंद के विकास में उम्र एक प्रमुख कारक है। एक नियम के रूप में, लेंस में सबसे पहले अस्पष्टता लगभग 50 के बाद पाई जाती है, लेकिन पहले के मामले भी हैं। और 65 वर्ष की आयु में, आधी आबादी में पहले से ही एक डिग्री या किसी अन्य के लेंस के बादल छाए हुए हैं, हालांकि यह हमेशा दृश्य हानि के साथ नहीं होता है।
साथ ही आंख में चोट लगने से भी यह रोग हो सकता है, रेडियोथेरेपी, मधुमेह मेलेटस, विभिन्न वंशानुगत रोग, सूरज के लंबे समय तक संपर्क, धूम्रपान, सूजन संबंधी नेत्र रोग, नेत्र शल्य चिकित्सा।
वहीं, पढ़ने, टीवी देखने या अन्य गहन दृश्य कार्यों से मोतियाबिंद नहीं होता है, कुछ की राय के विपरीत।
लक्षण
क्षति की विभिन्न डिग्री के साथ, ऐसे लक्षण हो सकते हैं:
- जब एक आंख बंद होती है, तो दूसरी काँटेदार वस्तुओं को देखती है।
- चश्मा पहनने पर भी छवि धुंधली और बादल छाई रहती है।
- मायोपिया है।
- प्रकाश संवेदनशीलता, विशेष रूप से रात में।
- रंग दृष्टि का बिगड़ना।
- प्रकाश स्रोत को देखने पर एक प्रभामंडल दिखाई देता है।
इलाज
सबसे पहले, निश्चित रूप से, आपको एक नेत्र रोग विशेषज्ञ से संपर्क करने की आवश्यकता है, क्योंकि केवल वह ही सही निदान कर सकता है और उपचार लिख सकता है। दुर्भाग्य से, मोतियाबिंद का इलाज दवाओं के साथ नहीं किया जाता है और अनिवार्य सर्जिकल हस्तक्षेप की आवश्यकता होती है, अन्यथा अंधापन विकसित हो सकता है। ऑपरेशन कैसे किया जाना चाहिए, इसका सवाल आपके और आपके डॉक्टर द्वारा तय किया जाता है।
ऑपरेशन का उद्देश्य क्लाउडेड लेंस को कृत्रिम लेंस से बदलना है। अल्ट्रासोनिक मोतियाबिंद phacoemulsification सबसे आधुनिक और एक ही समय में सामान्य विधि है। ऑपरेशन के दौरान, मोतियाबिंद से प्रभावित लेंस को सिलिकॉन या प्लास्टिक से बदल दिया जाता है। यदि पहले कैप्सूल के साथ लेंस को हटाना आवश्यक था, तो आज लेंस कैप्सूल बचा है और उसमें दूसरा लेंस रखा गया है। यह ऑपरेशन एक अस्पताल में स्थानीय संज्ञाहरण के तहत किया जाता है। 95% मामलों में दृष्टि में सुधार होता है।
काउंटर
मोतियाबिंद के मुख्य कारण
दुर्भाग्य से, अधिक से अधिक आधुनिक लोग विभिन्न प्रकार के नेत्र रोगों के संपर्क में हैं। इस समय सबसे आम बीमारियों में से एक मोतियाबिंद है।
यह रोग लेंस के धुंधलापन में व्यक्त होता है और आमतौर पर एक आंख में आगे बढ़ता है, लेकिन ऐसे मामले भी होते हैं जब दोनों में एक साथ बादल छा जाते हैं।
सामान्य जीवन के दौरान, हमारी पुतली से गुजरने वाला प्रकाश लेंस में प्रवेश करता है, जहां यह अपवर्तित होता है और रेटिना पर ध्यान केंद्रित करता है। उसके बाद, लेंस अपनी वक्रता बदलता है और स्पष्ट और उज्ज्वल छवियां प्राप्त करना संभव बनाता है। जब मोतियाबिंद विकसित हो जाता है, तो लेंस पूरी तरह से बादल बन जाता है और छवि पूरी तरह से धुंधली और धुंधली हो जाती है।
मोतियाबिंद के कारण क्या हैं?
मधुमेह;
वंशानुगत कारक - रक्त संबंधियों में इस रोग की उपस्थिति;
विभिन्न नेत्र रोग;
आंखों की सूजन;
विभिन्न चोटें;
धातु लवण के संपर्क में;
कुछ दवाओं का बहुत लंबा उपयोग;
पराबैंगनी प्रकाश के लंबे समय तक संपर्क;
अवरक्त विकिरण या आयनकारी विकिरण के संपर्क में;
धूम्रपान या शराब।
दुर्भाग्य से, हर किसी को मोतियाबिंद होने का खतरा हो सकता है। हालांकि, मुख्य जोखिम कारक बुजुर्ग हैं। शोध के परिणामों के अनुसार, 65 वर्ष की आयु के बाद दुनिया की आधी आबादी के पास लेंस का हल्का सा बादल है, लेकिन साथ ही दृष्टि में कमी नहीं हो सकती है।
मोतियाबिंद से कैसे बचा जा सकता है?
बेशक, कुछ स्थितियों में इस बीमारी से बचना बहुत मुश्किल या असंभव भी है, उदाहरण के लिए, जब खराब आनुवंशिकता हो। हालांकि, अन्य स्थितियों में यह काफी वास्तविक है। मुख्य नियम यह है कि डॉक्टर के पास समय पर न केवल इसके बारे में, बल्कि इसके बिना भी - एक निवारक उपाय के रूप में।
यदि आप पहले ही इस बीमारी के संपर्क में आ चुके हैं, तो निराश न हों, क्योंकि मोतियाबिंद एक इलाज योग्य बीमारी है। उदाहरण के लिए, आज आप मॉस्को आई क्लिनिक में इलाज के लिए आवेदन कर सकते हैं। इस क्लिनिक में मोतियाबिंद के उपचार के बारे में समीक्षा सीधे इंटरनेट पर आसानी से पढ़ी जा सकती है, वे आपको सही चुनाव करने की अनुमति देंगे।
मोतियाबिंद रोकथाम उपचार लोक उपचार का कारण बनता है। मोतियाबिंद उपचार दवाएं
सबसे आम नेत्र रोगों में, एक विशेष स्थान, जैसा कि बुजुर्गों में सबसे आम है, इस तरह के दोष को दिया जाता है जैसे कि आंख के लेंस का बादल, या मोतियाबिंद। मानव आंख एक ऐसा अंग है जिसे विशेष देखभाल की आवश्यकता होती है, और लेंस, एक प्राकृतिक लेंस होने के नाते जो प्रकाश किरणों को प्रसारित और अपवर्तित करता है, हमारे दृश्य उपकरण के "घटकों" में से एक है। लेंस कांच के शरीर और परितारिका के बीच नेत्रगोलक में स्थित होता है, और युवा लोगों में यह काफी लोचदार और पारदर्शी होता है। यह लेंस के कारण है, जो "फोकस" करता है, कि मानव आंख समान रूप से दूर और निकट दोनों वस्तुओं को स्पष्ट रूप से अलग करती है। मोतियाबिंद के साथ, जब आंख का यह आवश्यक हिस्सा आंशिक रूप से या पूरी तरह से बादल बन जाता है, तो इसकी पारदर्शिता खराब हो जाती है, दृष्टि कम हो जाती है, वस्तुएं अपनी स्पष्टता खो देती हैं, जैसे कि धुंधली हो जाती है, और रोग समय के साथ बढ़ता है और यदि निश्चित हो तो अंधेपन की ओर ले जाने में काफी सक्षम है। इसे ठीक करने के उपाय नहीं किए जाते...
विशेषज्ञ - नेत्र रोग विशेषज्ञ मोतियाबिंद रोकथाम का कारण बनता है लोक उपचार का उपचार एक अलग विषय को संदर्भित करता है, लेकिन हमेशा एक अनिवार्य शर्त के साथ: यदि आप इस बीमारी का इलाज करने जा रहे हैं " दादी की निधि”, आप इसे केवल पारंपरिक उपचार के संयोजन में ही कर सकते हैं। हालांकि, लोक उपचार का उपयोग करते समय कुछ सकारात्मक गतिशीलता से इनकार नहीं किया जाता है, अगर उनका सही तरीके से उपयोग किया जाता है। मोतियाबिंद कई प्रकार के हो सकते हैं और किसी भी उम्र में हो सकते हैं: जन्मजात, विकिरण, दर्दनाक, जटिल, हालांकि, पचास वर्षों के बाद, उम्र से संबंधित या वृद्ध मोतियाबिंद सबसे आम हैं। यह स्पष्ट करने के लिए कि मोतियाबिंद क्या है, हम पहले घटना के कारणों पर विचार करेंगे, फिर रोकथाम और अंत में लोक उपचार के साथ उपचार करेंगे।
1. मोतियाबिंद के कारण।
पहले तो। यह एक आनुवंशिक प्रवृत्ति है, अर्थात, यदि आपके परिवार में, माता-पिता, दादा-दादी को कोई बीमारी थी, तो आप जोखिम में हैं।
दूसरा। ये आंख की चोटें हैं, चाहे कोई भी कारण क्यों न हो, उदाहरण के लिए, रासायनिक जलन, यांत्रिक क्षति, अंतर्विरोध।
तीसरा। मोतियाबिंद अन्य नेत्र रोगों के कारण हो सकता है, जैसे उच्च मायोपिया, ग्लूकोमा, आदि।
चौथा। विकार हो सकता है कारण अंतःस्त्रावी प्रणाली, उदाहरण के लिए, मधुमेह मेलेटस, बिगड़ा हुआ चयापचय, बेरीबेरी।
पांचवां। मोतियाबिंद पराबैंगनी विकिरण, साथ ही उच्च आवृत्ति या विकिरण जोखिम के कारण होते हैं।
छठा, यह काफी संभव है दुष्प्रभावदवाएं, काफी लंबे समय तक उपयोग से बीमारी हो सकती है।
सातवां। नकारात्मक पारिस्थितिक स्थिति, आधुनिक शहरों और महानगरों का संकट, सामान्य रूप से स्वास्थ्य के बिगड़ने और काफी विशिष्ट बीमारियों की घटना में गंभीर भूमिका निभाता है, जिनमें से मोतियाबिंद है।
आठवां। मोतियाबिंद का विकास कई जहरीली दवाओं के साथ विषाक्तता की पृष्ठभूमि के खिलाफ हो सकता है, जैसे कि डाइनिट्रोफेनॉल, नेफ़थलीन, पारा, एर्गोट, और इसी तरह।
अंत में नौवां। धूम्रपान, जैसा कि बिना किसी अपवाद के सभी जानते हैं, एक बहुत ही हानिकारक आदत है और अन्य बीमारियों के अलावा, मोतियाबिंद का खतरा होता है।
मोतियाबिंद, जिसके कारण काफी रोजमर्रा की चीजों में निहित हैं, को रोका जा सकता है यदि समय पर रोकथाम की जाए, तो इस बीमारी के लिए लोक उपचार के साथ उपचार की बिल्कुल भी आवश्यकता नहीं हो सकती है।
2. आँख के लेंस के मेघ की रोकथाम - मोतियाबिंद।
यदि आपके परिवार, पुरानी पीढ़ी को यह बीमारी थी, तो आपको उम्र के साथ बीमार होने का गंभीर खतरा है, या लापरवाही की स्थिति में, इसके साथ बीमार होने का भी गंभीर खतरा है। आपको घबराना नहीं चाहिए, लेकिन आपको ऐसे कई उपाय करने चाहिए जो हस्तक्षेप न करें, भले ही इस संबंध में आपके परिवार में सब कुछ "साफ" हो।
आंखों में जलन, यांत्रिक क्षति, जोखिम आदि से बचने के लिए। जो किसी भी शारीरिक कार्य के दौरान अत्यधिक मामलों में होता है, आपको हमेशा आंखों के लिए व्यक्तिगत सुरक्षा उपकरण का उपयोग करना चाहिए। किसी भी उत्पादन में, इस तरह के फंड मांग पर जारी किए जाने चाहिए, और रोजमर्रा की जिंदगी में ऐसी जरूरी चीजें विशेष दुकानों में खरीदी जानी चाहिए। अपने स्वास्थ्य की उपेक्षा न करें।
किसी भी शक्तिशाली दवाओं के उपयोग की प्रक्रिया में बेहद सावधान रहें। उनकी सामग्री और contraindications का सावधानीपूर्वक अध्ययन करें, गंभीर आवश्यकता के बिना उनके साथ दूर न जाएं।
प्रतिकूल पर्यावरणीय कारक वाले निवास के क्षेत्रों में, आपको अपने स्वास्थ्य के बारे में विशेष रूप से सावधान रहना चाहिए। रिसॉर्ट्स में अधिक बार जाएं, व्यक्तिगत स्वच्छता की उपेक्षा न करें, आपके निवास के विशेष शहर की स्थिति का अध्ययन करना उपयोगी होगा, कौन से हैं रासायनिक तत्वआपके क्षेत्र में स्वास्थ्य संबंधी खतरे आपको घेर लेते हैं और उन्हें शरीर से कैसे दूर किया जाए। दूध पिएं - इससे दर्द नहीं होगा।
धूम्रपान शुरू न करें। और अगर इस आदत के लिए कोई जगह है, तो तुरंत छोड़ दें। हम कोई टिप्पणी नहीं करेंगे, क्योंकि यह उपाय अपने आप में स्पष्ट है।
हालाँकि, आपके प्रयासों के बाद भी, मोतियाबिंद, बिना किसी स्पष्ट कारण के, यदि रोकथाम की जाती है, तब भी प्रकट हो सकता है, लोक उपचार के साथ उपचार बचाव में आएगा।
3. लोक उपचारमोतियाबिंद के इलाज के लिए।
आइए इस तथ्य से शुरू करें कि आप उचित रुचि के साथ बहुत सारे इलाज के व्यंजन पा सकते हैं। हम उनमें से कुछ को ही प्रस्तुत करते हैं।
मोतियाबिंद वर्गीकरण
- आंख की प्रकाश-अपवर्तन संरचना की विकृति - लेंस, जो इसके बादल और प्राकृतिक पारदर्शिता के नुकसान की विशेषता है। मोतियाबिंद "धुंधली" दृष्टि, रात की दृष्टि का बिगड़ना, रंग धारणा का कमजोर होना, तेज रोशनी के प्रति संवेदनशीलता, डिप्लोपिया द्वारा प्रकट होता है। मोतियाबिंद के लिए नेत्र संबंधी परीक्षा में विसोमेट्री, पेरीमेट्री, ऑप्थाल्मोस्कोपी, बायोमाइक्रोस्कोपी, टोनोमेट्री, रेफ्रेक्टोमेट्री, ऑप्थल्मोमेट्री, आंख की अल्ट्रासाउंड स्कैनिंग, इलेक्ट्रोफिजियोलॉजिकल अध्ययन शामिल हैं। मोतियाबिंद की प्रगति को धीमा करने के लिए, रूढ़िवादी चिकित्सा; मोतियाबिंद हटाने को माइक्रोसर्जिकल हस्तक्षेप द्वारा लेंस के प्रतिस्थापन के साथ इंट्राओकुलर लेंस के साथ किया जाता है।

सामान्य जानकारी
मोतियाबिंद (ग्रीक से। कटारहक्तेस - जलप्रपात) - लेंस के भाग या सभी का धुंधलापन या मलिनकिरण, जिससे इसके प्रकाश संचरण में कमी और दृश्य तीक्ष्णता कम हो जाती है। डब्ल्यूएचओ के अनुसार, दुनिया भर में अंधेपन के आधे मामले मोतियाबिंद के कारण होते हैं। 50-60 वर्ष के आयु वर्ग में, 15% आबादी में, 70-80 वर्ष में - 26% -46% में, 80 वर्ष से अधिक में - लगभग सभी में मोतियाबिंद पाया जाता है। जन्मजात नेत्र रोगों में मोतियाबिंद भी अग्रणी स्थान रखता है। रोग के उच्च प्रसार और सामाजिक परिणाम मोतियाबिंद को आधुनिक नेत्र विज्ञान की सबसे जरूरी समस्याओं में से एक बनाते हैं।
लेंस आंख के डायोपट्रिक (प्रकाश-संचारण और प्रकाश-अपवर्तन) तंत्र का हिस्सा है, जो पुतली के विपरीत, परितारिका के पीछे स्थित होता है। संरचनात्मक रूप से, लेंस एक कैप्सूल (बैग), कैप्सुलर एपिथेलियम और लेंस पदार्थ द्वारा बनता है। लेंस की सतहें (पूर्वकाल और पश्च) वक्रता के विभिन्न त्रिज्याओं के साथ गोलाकार होती हैं। लेंस का व्यास 9-10 मिमी है। लेंस एक संवहनी उपकला गठन है; पोषक तत्व आसपास के अंतःस्रावी द्रव से विसरण द्वारा इसमें प्रवेश करते हैं।
अपने ऑप्टिकल गुणों के अनुसार, लेंस एक जैविक उभयलिंगी पारदर्शी लेंस है, जिसका कार्य इसमें प्रवेश करने वाली किरणों को अपवर्तित करना और उन्हें रेटिना पर केंद्रित करना है। लेंस की अपवर्तक शक्ति मोटाई में एक समान नहीं होती है और यह आवास की स्थिति पर निर्भर करती है (आराम पर - 19.11 डायोप्टर; तनाव की स्थिति में - 33.06 डायोप्टर)।
लेंस के आकार, आकार, स्थिति में कोई भी परिवर्तन इसके कार्यों के महत्वपूर्ण उल्लंघन की ओर ले जाता है। लेंस की विसंगतियों और विकृति के बीच, वाचाघात (लेंस की अनुपस्थिति), माइक्रोफैकिया (आकार में कमी), कोलोबोमा (लेंस के हिस्से की अनुपस्थिति और इसकी विकृति), लेंटिकोनस (एक के रूप में सतह का फलाव) है। शंकु), मोतियाबिंद। मोतियाबिंद का निर्माण लेंस की किसी भी परत में हो सकता है।

मोतियाबिंद के कारण
मोतियाबिंद के एटियलजि और तंत्र - मोतियाबिंद के विकास को कई सिद्धांतों के दृष्टिकोण से समझाया गया है, लेकिन उनमें से कोई भी रोग के कारणों के प्रश्न का संपूर्ण उत्तर नहीं देता है।
नेत्र विज्ञान में, मुक्त कण ऑक्सीकरण के सिद्धांत का सबसे व्यापक रूप से उपयोग किया जाता है, जो शरीर में मुक्त कणों के गठन के संदर्भ में मोतियाबिंद के गठन के तंत्र की व्याख्या करता है - एक अप्रकाशित इलेक्ट्रॉन के साथ अस्थिर कार्बनिक अणु जो आसानी से रासायनिक प्रतिक्रियाओं में प्रवेश करते हैं और गंभीर ऑक्सीडेटिव का कारण बनते हैं। तनाव। यह माना जाता है कि लिपिड पेरोक्सीडेशन लिपिड के साथ मुक्त कणों की बातचीत है, विशेष रूप से असंतृप्त। वसायुक्त अम्ल, कोशिका झिल्लियों के विनाश की ओर जाता है, जो वृद्धावस्था और मधुमेह मोतियाबिंद, ग्लूकोमा, मस्तिष्क के ऊतकों में माइक्रोकिरकुलेशन विकारों और हेपेटाइटिस के विकास का कारण बनता है। सबसे पहले, शरीर में मुक्त कणों के निर्माण को धूम्रपान और पराबैंगनी विकिरण द्वारा बढ़ावा दिया जाता है।
मोतियाबिंद के विकास के तंत्र में एक महत्वपूर्ण भूमिका एंटीऑक्सिडेंट संरक्षण में उम्र से संबंधित कमी और प्राकृतिक एंटीऑक्सिडेंट (विटामिन ए, ई, ग्लूटाथियोन, आदि) की कमी से होती है। इसके अलावा, उम्र के साथ, लेंस के प्रोटीन फाइबर के भौतिक-रासायनिक गुण बदल जाते हैं, जो इसकी संरचना में 50% से अधिक बनाते हैं। बिगड़ा हुआ लेंस चयापचय और अस्पष्टता का विकास आंख की आवर्तक सूजन संबंधी बीमारियों (इरिडोसाइक्लाइटिस, कोरियोरेटिनाइटिस) में अंतःस्रावी द्रव की संरचना में परिवर्तन के साथ-साथ सिलिअरी बॉडी और आईरिस (फुच सिंड्रोम), टर्मिनल ग्लूकोमा की शिथिलता से जुड़ा हो सकता है। , वर्णक अध: पतन और रेटिना टुकड़ी।
उम्र से संबंधित समावेश के अलावा, गंभीर के बाद गहरी सामान्य थकावट संक्रामक रोग(टाइफाइड, मलेरिया, चेचक, आदि), भुखमरी, रक्ताल्पता, अत्यधिक सूर्यातप, विकिरण के संपर्क में आना, विषाक्त विषाक्तता(पारा, थैलियम, नेफ़थलीन, एर्गोट)। मोतियाबिंद के विकास के लिए जोखिम कारक एंडोक्रिनोपैथिस (मधुमेह मेलेटस, टेटनी, मस्कुलर डिस्ट्रॉफी, एडिपोसोजेनिटल सिंड्रोम), डाउन रोग, त्वचा रोग (स्क्लेरोडर्मा, एक्जिमा, न्यूरोडर्माेटाइटिस, जैकोबी पोइकिलोडर्मा) हैं। जटिल मोतियाबिंद यांत्रिक और चोट लगने, आंखों में जलन, आंखों की सर्जरी, परिवार में मोतियाबिंद के लिए प्रतिकूल आनुवंशिकता, उच्च मायोपिया, यूवाइटिस के साथ हो सकता है।
ज्यादातर मामलों में जन्मजात मोतियाबिंद लेंस के निर्माण की अवधि के दौरान भ्रूण पर विषाक्त प्रभाव के कारण होता है। जन्मजात मोतियाबिंद के कारणों में, स्थानांतरित गर्भवती संक्रमण (फ्लू, रूबेला, दाद, खसरा, टोक्सोप्लाज्मोसिस), हाइपोपैराथायरायडिज्म, कॉर्टिकोस्टेरॉइड लेना आदि हैं। जन्मजात मोतियाबिंद के साथ हो सकता है वंशानुगत सिंड्रोमऔर अन्य अंगों की विकृतियों के साथ संयुक्त।
मोतियाबिंद वर्गीकरण
नेत्र विज्ञान में, मोतियाबिंद को दो बड़े समूहों में विभाजित किया जाता है: जन्मजात और अधिग्रहित। जन्मजात मोतियाबिंद आमतौर पर क्षेत्र और स्थिर में सीमित होते हैं (प्रगति न करें); अधिग्रहित मोतियाबिंद के साथ, लेंस की प्रगति में परिवर्तन।
अधिग्रहित मोतियाबिंदों में, एटियलजि के आधार पर, सेनील (सीनाइल, उम्र से संबंधित - लगभग 70%), जटिल (नेत्र रोगों के साथ - लगभग 20%), दर्दनाक (आंख की चोटों के साथ), विकिरण (लेंस को नुकसान के साथ) हैं एक्स-रे, विकिरण, अवरक्त विकिरण द्वारा), विषाक्त (रासायनिक और औषधीय नशा के साथ), सामान्य रोगों से जुड़े मोतियाबिंद।
लेंस में अपारदर्शिता के स्थानीयकरण के अनुसार, निम्न हैं:
- पूर्वकाल ध्रुवीय मोतियाबिंद - लेंस के पूर्वकाल ध्रुव के क्षेत्र में कैप्सूल के नीचे स्थित; मैलापन में सफेद और भूरे रंग के एक गोल धब्बे का आभास होता है;
- पश्च ध्रुवीय मोतियाबिंद - लेंस के पीछे के ध्रुव के कैप्सूल के नीचे स्थित; पूर्वकाल ध्रुवीय मोतियाबिंद के रंग और आकार में समान;
- धुरी के आकार का मोतियाबिंद - लेंस के अपरोपोस्टीरियर अक्ष के साथ स्थित; एक धुरी का आकार है, एक पतली ग्रे रिबन जैसा दिखता है;
- परमाणु मोतियाबिंद - लेंस के केंद्र में स्थित;
- स्तरित (ज़ोनुलर) मोतियाबिंद - लेंस के केंद्रक के आसपास स्थित होता है, जबकि बादल और पारदर्शी परतें वैकल्पिक होती हैं;
- कॉर्टिकल (कॉर्टिकल) मोतियाबिंद - लेंस खोल के बाहरी किनारे पर स्थित; सफेद पच्चर के आकार का समावेशन जैसा दिखता है;
- पश्च उपकैपुलर - लेंस के पीछे कैप्सूल के नीचे स्थित;
- पूर्ण (कुल) मोतियाबिंद - हमेशा द्विपक्षीय, पूरे पदार्थ और लेंस कैप्सूल के बादल द्वारा विशेषता।
ओवरमेच्योर मोतियाबिंद फेकोजेनस (फैकोलिटिक) ग्लूकोमा द्वारा जटिल हो सकता है, जो मैक्रोफेज और प्रोटीन अणुओं द्वारा अंतर्गर्भाशयी तरल पदार्थ के प्राकृतिक बहिर्वाह मार्गों के बंद होने से जुड़ा होता है। कुछ मामलों में, लेंस कैप्सूल का टूटना और आंख की गुहा में प्रोटीन डिटरिटस की रिहाई हो सकती है, जिसमें फैकोलिटिक इरिडोसाइक्लाइटिस का विकास होता है।
मोतियाबिंद की परिपक्वता तेजी से प्रगतिशील, धीरे-धीरे प्रगतिशील, या मध्यम रूप से प्रगतिशील हो सकती है। पहले संस्करण में, प्रारंभिक चरण से लेंस के व्यापक क्लाउडिंग तक 4-6 वर्ष गुजरते हैं। लगभग 12% मामलों में तेजी से प्रगतिशील मोतियाबिंद विकसित होता है। मोतियाबिंद की धीमी परिपक्वता 10-15 वर्षों के भीतर होती है और 15% रोगियों में होती है। 70% मामलों में मोतियाबिंद की मध्यम प्रगति 6-10 वर्षों की अवधि में होती है।
मोतियाबिंद के लक्षण
नैदानिक अभिव्यक्तियों की गंभीरता मोतियाबिंद के चरण पर निर्भर करती है। प्रारंभिक मोतियाबिंद के साथ दृश्य तीक्ष्णता प्रभावित नहीं हो सकती है। प्रारंभिक संकेतरोग वस्तुओं की दोहरी दृष्टि (डिप्लोपिया), आंखों के सामने "मक्खियों" की झिलमिलाहट, धुंधली दृष्टि ("कोहरे में"), पीले रंग की टिंट में दिखाई देने वाली वस्तुओं का धुंधलापन हो सकता है। मोतियाबिंद के मरीजों को छोटे विवरणों के साथ लिखने, पढ़ने और काम करने में कठिनाई होती है।
मोतियाबिंद क्लिनिक में प्रकाश के प्रति आंखों की संवेदनशीलता में वृद्धि, रात की दृष्टि में गिरावट, रंग धारणा का कमजोर होना, पढ़ते समय उज्ज्वल प्रकाश का उपयोग करने की आवश्यकता, किसी भी प्रकाश स्रोत को देखते समय "प्रभामंडल" की उपस्थिति की विशेषता है। मोतियाबिंद के साथ दृष्टि मायोपिया की ओर बदल जाती है, इसलिए गंभीर दूरदर्शिता वाले रोगियों को कभी-कभी अचानक पता चलता है कि वे बिना चश्मे के पूरी तरह से अच्छी तरह से देखते हैं। दृश्य छवि आंखों के सामने धुंधली हो जाती है, लेकिन डायोप्टर स्तर में परिवर्तन के बावजूद, इसे चश्मे या कॉन्टैक्ट लेंस से ठीक करना संभव नहीं है।
अपरिपक्व और विशेष रूप से परिपक्व मोतियाबिंद के चरण में, दृश्य तीक्ष्णता तेजी से कम हो जाती है, वस्तु दृष्टि खो जाती है, केवल प्रकाश धारणा संरक्षित होती है। मोतियाबिंद के परिपक्व होने पर पुतली का रंग काले की बजाय दूधिया सफेद हो जाता है।
मोतियाबिंद निदान
मोतियाबिंद का पता लगाने के लिए एक नेत्र रोग विशेषज्ञ द्वारा कई मानक और अतिरिक्त परीक्षाओं के आधार पर किया जाता है।
रूटीन नेत्र परीक्षायदि मोतियाबिंद का संदेह है, तो इसमें विज़ोमेट्री (दृश्य तीक्ष्णता की जाँच), परिधि (दृश्य क्षेत्रों का निर्धारण), रंग परीक्षण, टोनोमेट्री (इंट्राओकुलर दबाव का माप), बायोमाइक्रोस्कोपी (स्लिट लैंप के साथ नेत्रगोलक की जांच), ऑप्थाल्मोस्कोपी (की जांच) शामिल हैं। आँख का कोष)। एक साथ लिया गया, एक मानक नेत्र विज्ञान परीक्षा मोतियाबिंद के ऐसे लक्षणों को कम दृश्य तीक्ष्णता, बिगड़ा हुआ रंग धारणा के रूप में प्रकट करती है; लेंस की संरचना की जांच करने के लिए, अस्पष्टीकरण के स्थानीयकरण और परिमाण का आकलन करने के लिए, लेंस के विस्थापन का पता लगाने के लिए, आदि। यदि फंडस की जांच करना असंभव है, तो लेंस के गंभीर अस्पष्टीकरण के साथ, वे एन्टोपिक के अध्ययन का सहारा लेते हैं। घटना (मेकोनोफॉस्फीन और ऑटोफथालमोस्कोपी की घटना), जो रेटिना के न्यूरोरेसेप्टर तंत्र की स्थिति का न्याय करना संभव बनाती है।
मोतियाबिंद के लिए विशेष परीक्षा विधियों में रेफ्रेक्टोमेट्री, ऑप्थल्मोमेट्री, ए- और बी-मोड में आंख की अल्ट्रासाउंड स्कैनिंग, अल्ट्रासाउंड बायोमाइक्रोस्कोपी आदि शामिल हैं। अतिरिक्त तरीके नेत्र रोग विशेषज्ञ को इंट्राओकुलर लेंस (कृत्रिम लेंस) की ताकत की गणना करने की अनुमति देते हैं, इष्टतम संचालन निर्धारित करते हैं तकनीक।
रेटिना, ऑप्टिक तंत्रिका और की कार्यात्मक स्थिति का आकलन करने के लिए केंद्रीय विभागमोतियाबिंद में दृश्य विश्लेषक, इलेक्ट्रोफिजियोलॉजिकल अध्ययन किए जाते हैं: इलेक्ट्रोकुलोग्राफी (ईओजी), इलेक्ट्रोरेटिनोग्राफी (ईआरजी), दृश्य विकसित क्षमता (वीईपी) का पंजीकरण।
मोतियाबिंद का इलाज
सेनील मोतियाबिंद के प्रारंभिक चरणों में, रूढ़िवादी चिकित्सा का उपयोग किया जाता है, जिसमें आंखों की बूंदों (एजेपेंटासीन, पाइरेनोक्सिन, संयुक्त तैयारीसाइटोक्रोम सी, टॉरिन, आदि के साथ)। इस तरह के उपायों से लेंस की अपारदर्शिता का पुनर्जीवन नहीं होता है, लेकिन केवल मोतियाबिंद की प्रगति धीमी हो जाती है।
तथाकथित प्रतिस्थापन चिकित्सा का अर्थ पदार्थों की शुरूआत है, जिसकी कमी से मोतियाबिंद का विकास होता है। इसलिए, आई ड्रॉप की संरचना में अमीनो एसिड, विटामिन (राइबोफ्लेविन, निकोटिनिक एसिड, एस्कॉर्बिक एसिड), एंटीऑक्सिडेंट, पोटेशियम आयोडाइड, एटीपी और अन्य पदार्थ शामिल हैं। एज़ेपेंटासीन दवा की क्रिया का एक अलग तंत्र है - सक्रियण के कारण प्रोटियोलिटिक एंजाइम्स, यह कुछ हद तक लेंस की अपारदर्शी प्रोटीन संरचनाओं के पुनर्जीवन में योगदान देता है।
मोतियाबिंद का रूढ़िवादी उपचार अप्रभावी है, इसलिए पैथोलॉजी को खत्म करने और दृष्टि को बहाल करने का एकमात्र तरीका एक माइक्रोसर्जिकल ऑपरेशन है - परिवर्तित लेंस को हटाने और एक इंट्राओकुलर लेंस के साथ इसका प्रतिस्थापन। आधुनिक नेत्र माइक्रोसर्जरी की संभावनाएं मोतियाबिंद को हटाने के लिए पूर्ण परिपक्वता की प्रतीक्षा करने की आवश्यकता को समाप्त करती हैं।
के लिए चिकित्सा संकेत शल्य चिकित्साइसमें शामिल हैं: सूजन मोतियाबिंद, ओवरमैच्योर मोतियाबिंद, लेंस का उदात्तीकरण या अव्यवस्था, द्वितीयक ग्लूकोमा की पहचान, उपचार की आवश्यकता वाले फंडस की सहवर्ती विकृति (मधुमेह रेटिनोपैथी, रेटिना टुकड़ी, आदि)। मोतियाबिंद के सर्जिकल उपचार के लिए अतिरिक्त संकेत दृष्टि की गुणवत्ता में सुधार के लिए पेशेवर और घरेलू जरूरतों द्वारा निर्धारित किए जाते हैं। द्विपक्षीय मोतियाबिंद के साथ, कम दृश्य तीक्ष्णता वाली आंख का पहले ऑपरेशन किया जाता है।
पर आधुनिक सर्जरीमोतियाबिंद, क्लाउडेड लेंस को हटाने के लिए कई तरीकों का उपयोग किया जाता है: एक्स्ट्राकैप्सुलर और इंट्राकैप्सुलर मोतियाबिंद निष्कर्षण, अल्ट्रासोनिक और लेजर फेकमूल्सीफिकेशन।
अधिकांश गंभीर रोग का निदानदृश्य समारोह के संबंध में, यह जन्मजात मोतियाबिंद से जुड़ा हुआ है, क्योंकि इस मामले में, एक नियम के रूप में, आंख के न्यूरो-रिसेप्टर तंत्र में परिवर्तन होते हैं। शल्य चिकित्साअधिग्रहित मोतियाबिंद, ज्यादातर मामलों में स्वीकार्य दृश्य तीक्ष्णता की उपलब्धि की ओर जाता है, और अक्सर - और रोगी की काम करने की क्षमता की बहाली।
जन्मजात मोतियाबिंद की रोकथाम के लिए रोकथाम की आवश्यकता है वायरल रोगगर्भावस्था के दौरान, विकिरण जोखिम का बहिष्करण। अधिग्रहित मोतियाबिंद के विकास को रोकने के लिए, विशेष रूप से कम उम्र में, शरीर की एंटीऑक्सीडेंट सुरक्षा, सहवर्ती सामान्य और नेत्र रोगविज्ञान का प्रारंभिक उपचार, आंखों की चोटों की रोकथाम, और एक नेत्र रोग विशेषज्ञ द्वारा वार्षिक चिकित्सा परीक्षा आवश्यक है।
मोतियाबिंद आंख की एक पैथोलॉजिकल बदली हुई स्थिति है, जो बादल छाने, लेंस की लोच के नुकसान के परिणामस्वरूप होती है। यह सबसे आम नेत्र रोगों में से एक है, जो अक्सर बुजुर्गों को प्रभावित करता है। हालाँकि आज यह बीमारी लगातार कम होती जा रही है, लेकिन युवा लोगों में इसका निदान तेजी से हो रहा है।
एक युवा व्यक्ति की आंख का लेंस अपनी पारदर्शिता के कारण प्रकाश को अच्छी तरह से प्रसारित करता है। यह लोचदार है, विभिन्न दूरी पर स्थित वस्तुओं पर पूरी तरह से ध्यान केंद्रित कर सकता है। उम्र के साथ, यह धीरे-धीरे बादल बन जाता है, जिससे प्रकाश की मात्रा में कमी आती है, छवि पर ध्यान केंद्रित करने की क्षमता।
रोग का विकास लेंस के क्रमिक बादलों के कारण होता है, जो कुछ वस्तुओं की छवि पर आंख को केंद्रित करने के लिए जिम्मेदार होता है। मोतियाबिंद के विकास के साथ, दृष्टि में एक महत्वपूर्ण गिरावट होती है। रोग के उन्नत मामलों में दृष्टि का पूर्ण नुकसान हो सकता है।
यह रोग दुनिया भर में सबसे आम कारणों में से एक है, जिसके कारण व्यक्ति की दृष्टि पूरी तरह से समाप्त हो जाती है। उम्र के साथ विकार विकसित होने का खतरा बढ़ जाता है। पैथोलॉजी के शुरुआती चरणों का इलाज लोक तरीकों से किया जा सकता है। अधिक लेट डेट्स- सर्जिकल हस्तक्षेप की आवश्यकता है।
मोतियाबिंद के कारण, लक्षण, उपचार और रोकथाम आज कई लोगों के लिए रुचिकर हैं। यह आधुनिक मानव जाति की तत्काल समस्याओं में से एक है, इसलिए हम इस मुद्दे से विस्तार से निपटने का प्रयास करेंगे।
मोतियाबिंद के प्रकार और डिग्री
आज कई हैं चिकित्सा वर्गीकरणविकार। सबसे पहले, अधिग्रहित और जन्मजात रूपों को प्रतिष्ठित किया जाता है। सबसे अधिक अधिग्रहीत रूप होता है। लेकिन नवजात शिशुओं में जन्मजात रूप का निदान अत्यंत दुर्लभ है।
सबसे अधिक बार, इस रूप को उपचार की आवश्यकता नहीं होती है, इससे बच्चों की दृश्य प्रणाली की विशेष समस्याएं नहीं होती हैं। एक जटिल रूप का शायद ही कभी निदान किया जाता है - जन्मजात, तत्काल चिकित्सा उपचार की आवश्यकता होती है, क्योंकि रोग बच्चे को पूर्ण अंधापन की ओर ले जा सकता है।
साथ ही, लेंस के बादल के स्थान के आधार पर रोग को प्रकारों में विभाजित किया जाता है। तदनुसार, निम्नलिखित प्रकार हैं:
- ध्रुवीय - पश्च, पूर्वकाल ध्रुवों के ऊतक की परिधीय परतों को नुकसान;
- परमाणु - नाभिक में से एक का बादल;
- ज़ोनुलर या स्तरित - स्वस्थ और प्रभावित ऊतक के प्रत्यावर्तन का पता लगाया जाता है;
- कैप्सुलर - मैलापन केवल पूर्वकाल कैप्सूल पर स्थित होता है;
- झिल्लीदार - पश्च और पूर्वकाल कैप्सूल के संलयन के परिणामस्वरूप एक बादल झिल्ली का निर्माण, जो सतह के किसी भी भाग पर होने वाले लेंस ऊतक के पुनर्जीवन के कारण होता है;
- पूर्ण मोतियाबिंद - पूरा ऊतक पूरी तरह से प्रभावित होता है।
लगभग सभी प्रकार के अधिग्रहीत रूप क्रमिक विकास से गुजरते हैं। लेकिन साथ ही, प्रगति के आधार पर रोग का कोई भी रूप अपने विकास के मुख्य चार चरणों से गुजरता है:
- पहला या प्रारंभिक चरण - अभी भी पारदर्शी लेंस में पैथोलॉजिकल प्रक्रियाएं ऑप्टिकल क्षेत्र के बाहर परिधि के साथ शुरू होती हैं; दृष्टि, एक नियम के रूप में, इस चरण की सामान्य है;
- दूसरा या अपरिपक्व चरण - लेंस धीरे-धीरे बादल बन जाता है, क्योंकि बादल धीरे-धीरे केंद्रीय ऑप्टिकल क्षेत्र पर कब्जा कर लेते हैं, जिससे दृष्टि में गिरावट आती है;
- तीसरा या परिपक्व चरण - अस्पष्टता लगभग पूरी सतह पर कब्जा कर लेती है, दृश्य तीक्ष्णता काफी कम हो जाती है, धीरे-धीरे प्रकाश धारणा के स्तर तक पहुंच जाती है;
- चौथा या अधिक पका हुआ चरण लेंस तंतुओं के विघटन की प्रक्रिया की विशेषता है, पदार्थ द्रवीभूत होता है, लेंस स्वयं सजातीय दूधिया सफेद हो जाता है, और कैप्सूल की संरचना धीरे-धीरे एक मुड़ा हुआ आकार प्राप्त कर लेती है।
लेंस को नुकसान के प्रकार
आधुनिक चिकित्सा कई प्रकार के घावों को अलग करती है। यह ध्यान दिया जाना चाहिए कि लक्षणों की विशिष्टता, रोग का उपचार रूपात्मक विशेषताओं, अस्पष्टता के स्थानीयकरण पर निर्भर करता है, जो कि महान विविधता की विशेषता है। दृश्य तीक्ष्णता सबसे अधिक घट जाती है जब अस्पष्टता पुतली के विपरीत स्थित होती है, जो एक ही समय में दूधिया, धूसर या धूसर-सफेद रंग प्राप्त कर लेती है।
परिधि पर स्थित अपारदर्शिता कुछ हद तक दृश्य तीक्ष्णता को प्रभावित करती है। विशेष शोध विधियों की बदौलत ही रोग के प्रारंभिक चरण के लेंस के बादलों का पता लगाना संभव है। और गैर-विकासशील बिंदु दोष जीवन भर मौजूद रह सकते हैं, बिना रोग परिवर्तन के।
उदाहरण के लिए, पैथोलॉजी पूर्वकाल ध्रुव के क्षेत्र में कैप्सूल के नीचे स्थित हो सकती है, एक शंक्वाकार ऊंचाई का रूप होता है, जो पूर्वकाल कक्ष की ओर निर्देशित होता है। इसे पिरामिडल कहा जाता है - मैलापन केंद्र में होता है, दृश्य तीक्ष्णता को कम करता है।
लेकिन पश्च ध्रुव को पीछे के ध्रुव पर कैप्सूल के नीचे स्थानीयकृत किया जाता है, इसे इसके साथ जोड़ा जा सकता है। इसमें धूसर-सफ़ेद गोल बादल का आभास होता है। परमाणु या केंद्रीय - गोलाकार अस्पष्टता, एक केंद्रीय स्थान, स्पष्ट सीमाएँ हैं। फ्यूसीफॉर्म - लेंस के दोनों ध्रुवों को जोड़ता है, दुर्लभ है।
स्तरित या ज़ोनुलर प्रकार का घाव - पारदर्शी, बादल परतों का विकल्प जो नाभिक के चारों ओर स्थित होते हैं। इस प्रकार की विशेषता नाभिक के भूमध्यरेखीय क्षेत्र या इसके बाहर के टर्बिड फाइबर बंडलों द्वारा होती है। सभी जन्मजात मोतियाबिंदों में से 40% से अधिक में इस प्रकार का घाव होता है।
झिल्लीदार रूप को पूर्ण अस्पष्टता की विशेषता होती है, जिसे अक्सर अन्य आंखों की समस्याओं के साथ जोड़ा जाता है: स्ट्रैबिस्मस, निस्टागमस, कम मात्रा। लेंस का द्रव्यमान कुछ समय के लिए द्रवीभूत हो जाता है, घुल जाता है, जिससे चूना जमा या कोलेस्ट्रॉल क्रिस्टल के साथ केवल एक घनी फिल्म रह जाती है।
रोग सबसे अधिक बार वयस्कता में ही प्रकट होता है। लेकिन आज यह बीमारी बहुत छोटी है। आधुनिक चिकित्सा निम्नलिखित प्रकार की बीमारी को अलग करती है: दर्दनाक, विकिरण, जन्मजात, जटिल।
नेत्र मोतियाबिंद के कारण
मोतियाबिंद के विकास का सबसे आम कारण उम्र बढ़ना है। मानव शरीर- एक प्राकृतिक प्रक्रिया जिसे कोई व्यक्ति शायद ही प्रभावित कर सके। लेंस समय के साथ खराब हो जाता है, बादल बन जाता है, इसलिए 60 वर्ष से अधिक उम्र के लोगों में इस या उस डिग्री का आसानी से निदान किया जाता है।
घटना का सटीक कारण, विकृति विज्ञान का विकास आज स्थापित नहीं किया गया है। ऐसे कई कारक हैं जो रोग के विकास को प्रभावित करते हैं। कुछ से बचा जा सकता है, जबकि अन्य, इसके विपरीत, किसी व्यक्ति से स्वतंत्र परिस्थितियों का परिणाम हैं। रोग की उत्पत्ति की व्याख्या करने वाले कई सिद्धांत हैं।
एक विशेष स्थान पर मुक्त-कट्टरपंथी ऊतक क्षति के सिद्धांत का कब्जा है। परिणाम अपारदर्शी अणुओं का निर्माण होता है जो ऊतक को बादल बनाते हैं। किसी व्यक्ति के जीवन के दौरान, ये मुक्त कण शरीर में जमा होते हैं, इसे नकारात्मक रूप से प्रभावित करते हैं, जिसमें दृश्य अंग भी शामिल है।
रोग के विकास के मुख्य कारण सुरक्षात्मक कार्यों को कम करना है प्रतिरक्षा तंत्रशरीर, विकार चयापचय प्रक्रियाएं, सूर्य के प्रकाश के लिए आंखों का अत्यधिक संपर्क। इसकी संरचना में लेंस में तंत्रिका ऊतक, रक्त वाहिकाएं नहीं होती हैं। इसमें प्रोटीन ऊतक, पानी होता है, इसलिए भड़काऊ प्रक्रियाएं इसकी विशेषता नहीं हैं।
लेकिन प्रकाश के संपर्क में आने से लेंस में कुछ रासायनिक प्रतिक्रियाएं हो सकती हैं, जिससे कई जहरीले पदार्थ निकल जाते हैं। ये विषाक्त पदार्थ, प्रोटीन ऊतक के साथ प्रतिक्रिया करके, बादल पैदा करते हैं। कम उम्र में, शरीर के सुरक्षात्मक प्राकृतिक कार्य स्वतंत्र रूप से इस हानिकारक प्रभाव का सामना करते हैं।
लेकिन उम्र के साथ, ये कार्य कमजोर हो जाते हैं, चयापचय प्रक्रियाएं परेशान होती हैं, जिससे पोषक तत्वों की आपूर्ति में कमी आती है, जो इस समस्या को बढ़ा देती है। और हानिकारक कारकों के नकारात्मक प्रभाव से रोग विकसित होने का खतरा बढ़ जाता है।
मोतियाबिंद के कारण हैं:
- बुरी आदतें - शराब का सेवन, धूम्रपान;
- कॉर्टिकोस्टेरॉइड्स, अन्य दवाओं का दीर्घकालिक उपयोग;
- चश्मे के बिना आंखों पर लंबे समय तक पराबैंगनी विकिरण;
- विषाक्त प्रभाव - खराब पर्यावरणीय स्थिति, अस्वास्थ्यकर उत्पादन में काम करना;
- हिलाना या यांत्रिक, रासायनिक आंख की चोटें;
- लेंस की उम्र से संबंधित कुपोषण;
- एंटीऑक्सिडेंट, एनीमिया, कुपोषण, कुपोषण, लंबे फैशनेबल वजन घटाने वाले आहार में पोषक तत्वों की कमी विटामिन में कम, पशु वसा में उच्च, कार्बोहाइड्रेट;
- भड़काऊ नेत्र रोग - रेटिना टुकड़ी, ग्लूकोमा, कोरॉइड की सूजन संबंधी बीमारियां;
- अंतःस्रावी रोग - विकृति विज्ञान थाइरॉयड ग्रंथि, मधुमेह;
- मस्तिष्क की चोट;
- मायोपिया की उच्च डिग्री;
- आनुवंशिकता, आनुवंशिक प्रवृत्ति;
- भारी और तेज जीर्ण संक्रमण- टाइफस, मलेरिया, चिकन पॉक्स, खसरा रूबेला वायरस, दाद सिंप्लेक्स, टोक्सोप्लाज्मोसिस, खसरा, साइटोमेगालोवायरस;
- जन्मजात समस्याएं।
यह ध्यान दिया जाना चाहिए कि जन्मजात मोतियाबिंद एक दुर्लभ घटना है। लेकिन यह सालाना लाखों नवजात शिशुओं में खुद को प्रकट करता है। इस रूप के विकास के कारणों का आज पूरी तरह से अध्ययन नहीं किया गया है। दुनिया भर के अधिकांश डॉक्टर बच्चे के अंतर्गर्भाशयी संक्रमण, आनुवंशिकता और आंख की रोग संरचना के संस्करण पर सहमत हैं।
रोग के गठन के लिए प्रत्येक बीमार व्यक्ति का अपना व्यक्तिगत कारण होता है। लेकिन, एक नियम के रूप में, मुख्य लक्षण, पहले लक्षण हमेशा समान होते हैं, जो रोग का शीघ्र निदान करने और समय पर चिकित्सा शुरू करने में मदद करता है। पहले लक्षणों के प्रकट होने से लेकर अंतिम चरण तक व्यक्तिगत रूप से औसतन आठ साल तक का समय लगता है।
मोतियाबिंद के सामान्य लक्षण
रोग की समय पर पहचान करने के लिए मोतियाबिंद के कारणों, लक्षणों, उपचार, रोकथाम को जानना महत्वपूर्ण है, क्योंकि यह स्वयं को मूर्त रूप से प्रकट करता है, इसलिए विकास के प्रारंभिक चरण को पहचानना संभव है।
रोग के सबसे आम लक्षणों में शामिल हैं:
- आंखों के सामने मक्खियों, घूंघट की उपस्थिति;
- निकट दृष्टि में सुधार, दूर दृष्टि में गिरावट;
- पुतली का रंग बदलना;
- छवियों की स्पष्टता का उल्लंघन, रूपों की विकृति, आकृति का धुंधलापन, वस्तुओं का द्विभाजन;
- प्रकाश के प्रति संवेदनशीलता में वृद्धि।
एक अनजानी बीमारी धीरे-धीरे बढ़ती है, नए लक्षण दिखाई देते हैं:
- वस्तुओं को मानो फॉग्ड ग्लास के माध्यम से माना जाता है;
- चमकदार वस्तुओं में एक प्रभामंडल होता है;
- वस्तुओं के रंग की रंग चमक काफी कम हो जाती है, रंगों की धारणा विकृत हो जाती है;
- पुतली, जैसे-जैसे रोग विकसित होता है, धीरे-धीरे पूरी तरह से सफेद हो जाता है, समय के साथ पूर्ण अंधापन हो जाता है।
रोग के पहले स्पष्ट लक्षण, जिसके आधार पर नेत्र रोग विशेषज्ञ पहले से ही निदान कर सकते हैं - रोगी की आयु 60 वर्ष से अधिक है। डॉक्टर मरीज को देखता है नैदानिक तस्वीर- नेत्रगोलक की सतह के विभिन्न भागों में स्थित अपारदर्शिता, जिसका रंग ग्रे से सफेद होता है।
रोग के विकास और सांख्यिकी का तंत्र
मोतियाबिंद के विकास का तंत्र इस प्रकार है - पहले रोगी की दृष्टि तीक्ष्णता कम हो जाती है, फिर आंख प्रकाश के प्रति संवेदनशील हो जाती है। धीरे-धीरे, आसपास की वस्तुएं विभाजित हो जाती हैं, उनकी रूपरेखा धुंधली हो जाती है। फिर नेत्रगोलक को सफेद लेप से ढक दिया जाता है। दबाव में तेज गिरावट होती है, तेज दर्द होता है।
दिखावट विभिन्न लक्षणमोतियाबिंद लेंस की संरचना की पारदर्शिता में कमी, प्रकाश किरणों को संचारित करने की क्षमता में गिरावट या हानि का संकेत देता है। सामान्य शारीरिक अवस्था - पारदर्शिता, लोच, समायोजित करने की क्षमता।
लक्षणों की उपस्थिति लेंस संरचनाओं की पारदर्शिता में कमी, गिरावट या प्रकाश किरणों को पर्याप्त रूप से प्रसारित करने की उनकी क्षमता के पूर्ण नुकसान का संकेत देती है। होने वाले उल्लंघन से प्रोटीन संरचना का विनाश होता है, कैप्सूल की पारदर्शिता।
आंकड़े बताते हैं कि मोतियाबिंद वृद्ध लोगों में सबसे आम बीमारी है। हर साल, यह लाखों वृद्ध लोगों की दृष्टि में गिरावट का कारण बनता है। 60 वर्ष से अधिक आयु के आधे से अधिक लोगों में पैथोलॉजी गठन का एक या दूसरा चरण होता है।
80 साल के बाद यह बीमारी लगभग हर व्यक्ति में देखने को मिलती है। हर साल लाखों आयोजित होते हैं सर्जिकल हस्तक्षेपमोतियाबिंद को दूर करने के लिए, लेकिन यह राशि भी बीमारी से प्रभावी ढंग से निपटने के लिए पर्याप्त नहीं है। मोतियाबिंद का इलाज आधुनिक दुनिया के लिए एक जरूरी समस्या है। विभिन्न औषधीय, लोक तरीकेरोग के विकास को काफी धीमा कर देता है, लेकिन इसका इलाज नहीं करता है।
मोतियाबिंद उपचार के तरीके
यह बीमारी आज बहुत से लोगों को चिंतित करती है। दुर्भाग्य से, आधुनिक चिकित्सा में ऐसी कोई दवा नहीं है जो बीमारी को ठीक कर सकती है, भले ही उसके पास हो आरंभिक चरण. नेत्र उपचार में वे हैं जो रोग की स्थिति के गठन की प्रक्रिया को काफी धीमा कर देते हैं।
लेकिन, सबसे अधिक बार, आपको कुछ वर्षों के बाद लेंस को हटाने के लिए सर्जरी की आवश्यकता होगी। एक बीमारी के प्रकट होने के परिणामस्वरूप, एक अन्य बीमारी के परिणामस्वरूप, रोगी की आवश्यकता होती है जटिल चिकित्सा. नेत्र औषधियों के साथ-साथ शरीर के अंतर्निहित रोग का उपचार किया जाता है।
अत्याधुनिक शल्य चिकित्सा पद्धतिलेजर उपचार है। ऑपरेशन स्थानीय संज्ञाहरण के तहत किया जाता है और इसमें ज्यादा समय नहीं लगता है। ऑपरेशन के दौरान, रोगी के प्रभावित लेंस को एक कृत्रिम लेंस से बदल दिया जाता है, जिसके पहले नेत्रगोलक को बादलों के तंतुओं से साफ किया जाता है।
सर्जरी को आज नेत्र चिकित्सा का सबसे प्रभावी तरीका माना जाता है। आधुनिक चिकित्सा में रोगी को जोखिम के बिना ऑपरेशन करने की सभी शर्तें हैं, जो विधि को सबसे स्वीकार्य, सबसे आरामदायक बनाती है।
एक और सर्जिकल आधुनिक तरीकाउपचार अल्ट्रासोनिक phacoemulsification है। विधि का सार अल्ट्रासाउंड के साथ बादल लेंस को कुचलने के लिए है, जिसके बाद टुकड़ों को आकांक्षा द्वारा आंख से बाहर निकाला जाता है।
यह बहुत महत्वपूर्ण है कि मोतियाबिंद के कारणों, लक्षण, उपचार और ऑपरेशन की रोकथाम की तुरंत पहचान की जाए और ठीक किया जाए। थेरेपी सर्जिकल, रूढ़िवादी हो सकती है।
एक जटिल रूढ़िवादी विधि में विशेष आई ड्रॉप शामिल हैं जो लेंस में चयापचय में सुधार करने में मदद करते हैं, अस्पष्टता की प्रगति को धीमा करते हैं, फिजियोथेरेपी विधियां जो हानिकारक विषाक्त पदार्थों को बेअसर करने और विकिरण के नकारात्मक प्रभावों से बचाने में मदद करती हैं।
यह याद रखना चाहिए कि यदि मोतियाबिंद पहले ही हो चुका है, तो विकास प्रक्रिया केवल जारी रहेगी, नहीं रूढ़िवादी तरीकेमौजूदा मैलापन को हल करने में सक्षम नहीं होगा। बीमारी के इलाज का एकमात्र कट्टरपंथी तरीका, दृष्टि को बहाल करना, इसे हटाने के लिए एक सर्जिकल ऑपरेशन है।
मोतियाबिंद - लोक उपचार से उपचार
मोतियाबिंद एक जटिल, तेजी से विकसित होने वाली बीमारी है। यह बहुत कपटी है, क्योंकि समय पर उपचार के अभाव में, यह पूर्ण अंधापन की शुरुआत का खतरा है। प्रयोग लोक तरीकेकेवल प्रारंभिक चरण में प्रभावी। परिपक्व, अप्रचलित मोतियाबिंद के लिए केवल सर्जरी की आवश्यकता होती है।
चिकित्सकों द्वारा एकत्रित व्यंजनों की एक बड़ी संख्या इस कपटी बीमारी को रोकने या इसे ठीक करने में मदद करती है। इस तरह के उपचार में मुख्य सहायक टिंचर, काढ़े का उपचार कर रहे हैं औषधीय पौधे, जड़ी बूटी।
उपचार के उपयोग के लिए: कलानचो, डिल, राल, आंखों की रोशनी, ऋषि, अजमोद, बोझ के युवा पत्ते, कैलेंडुला। इन पौधों के काढ़े, टिंचर नेत्र रोगों से राहत देते हैं, आंशिक रूप से दृष्टि बहाल करते हैं और शरीर को फिर से जीवंत करते हैं।
मोतियाबिंद लक्षणों का कारण बनता है प्रभावी उपचार शहद का उपयोग होता है, जैसा कि मोतियाबिंद से उबरने वाले लोगों की सकारात्मक प्रतिक्रिया से प्रमाणित होता है। शहद एक औषधीय उत्पाद के रूप में प्रयोग किया जाता है अलग - अलग प्रकार: टिंचर, कंप्रेस, शहद का पानी।
प्रारंभिक चरण से छुटकारा पाने का एक शानदार तरीका हर्बल सुगंधित चाय का दैनिक उपयोग है। आप इसे अपने स्वाद के अनुसार चुन सकते हैं। ऐसी चाय बीमार व्यक्ति की रोग प्रतिरोधक क्षमता को बढ़ाने में मदद करती है, कई बीमारियों को ठीक करती है। कॉर्नफ्लावर, फार्मेसी कैमोमाइल, पुदीना चमत्कारी पौधे हैं प्रभावी चिकित्सारोग
इसके अलावा, आहार में गाजर शामिल होना चाहिए बड़ी संख्या- गाजर का जूस पिएं, सलाद, सूप में डालें, कच्चा खाएं. रोजाना कम से कम पांच टुकड़े जरूर खाने चाहिए। गाजर में विटामिन ए से भरपूर बीटा-कैरोटीन होता है, जो आंखों की मांसपेशियों को मजबूत बनाने में मदद करता है।
यह याद रखना महत्वपूर्ण है कि आँख बंद करके देखें लोग दवाएंयह पालन नहीं करता है। इस बारे में किसी नेत्र रोग विशेषज्ञ से सलाह लेना ही समझदारी है। यदि मैलापन लगातार बढ़ता रहे, तो केवल एक सर्जिकल ऑपरेशन ही इसे रोक सकता है।
मोतियाबिंद का इलाज, लक्षण, फोटो



मोतियाबिंद की रोकथाम
प्रारंभिक चरण वाले मोतियाबिंदों के लिए रोग का निदान अक्सर अनुकूल होता है। इसलिए यह महत्वपूर्ण है: शीघ्र निदान, रोकथाम, उपचार। ऐसा करने के लिए, आपको एक नेत्र रोग विशेषज्ञ द्वारा वर्ष में दो बार एक निवारक परीक्षा से गुजरना चाहिए। यह 60 वर्ष से अधिक आयु के लोगों के लिए विशेष रूप से सच है।
मोतियाबिंद की रोकथाम में नियमों की एक सूची शामिल है, जिनका कड़ाई से पालन आंखों को बचाने में मदद करता है हानिकारक प्रभाव. सबसे पहले, धूप के दिन धूप का चश्मा पहनने की सिफारिश की जाती है जो पराबैंगनी विकिरण के हानिकारक प्रभावों को कम करते हैं; एंटीऑक्सीडेंट से भरपूर खाद्य पदार्थों का सेवन करें।
बुरी आदतों को छोड़ना भी आवश्यक है - धूम्रपान, मादक पेय। प्रभावी तरीकामोतियाबिंद के विकास की रोकथाम रोकथाम है समय से पूर्व बुढ़ापाजीव, उचित आराम के आधार पर, स्वस्थ नींद, उचित पोषण।

मोतियाबिंद क्या है, यह क्यों होता है और इसका इलाज कैसे किया जाता है, इसके बारे में हम चिकित्सा विज्ञान के डॉक्टर, नेत्र रोग विशेषज्ञ, डॉक्टर टीवी चैनल के होस्ट हिस्टो पेरिक्लोविच तखचिदी से निपटते हैं।
परिपक्व और वृद्धावस्था के कई लोग ध्यान देते हैं कि उनकी दृष्टि समय के साथ बिगड़ती जा रही है - लगभग 30-40% मामलों में यह मोतियाबिंद, लेंस के बादलों के कारण होता है। आंख के अंदर चयापचय संबंधी विकार, चयापचय के कारण लेंस जल्दी बादल बन जाता है। मोतियाबिंद आमतौर पर 40 साल से पहले नहीं होता है, लेकिन हाल के वर्षों में इस बीमारी का कायाकल्प हुआ है। 60 वर्ष से अधिक आयु के लगभग 60-90% लोगों में मोतियाबिंद का निदान किया जाता है।
यदि मोतियाबिंद का इलाज नहीं किया जाता है, तो दृष्टि धीरे-धीरे कम हो जाती है और ऐसी स्थिति में पहुंच सकती है जहां रोगी वस्तुओं को अलग नहीं कर सकता है, अर्थात। अंधापन इसके अलावा, मोतियाबिंद के विकास से जटिलताएं हो सकती हैं: मायोपिया की उपस्थिति और प्रगति (लेंस पदार्थ की सूजन के कारण); माध्यमिक मोतियाबिंद; इरिडोसाइक्लाइटिस; बादल नाभिक के विस्थापन के साथ लेंस कैप्सूल का विनाश। अब, विश्व स्वास्थ्य संगठन के अनुसार, दुनिया में लगभग 20 मिलियन लोग मोतियाबिंद के कारण अंधे हैं।
अधिकांश रोगी एक सामान्य गलती करते हैं - जब दृष्टि बिगड़ती है, एक धुंधली, धुंधली तस्वीर दिखाई देती है, तो वे डॉक्टर के पास नहीं जाते हैं, लेकिन इंतजार करने और देखने का फैसला करते हैं। रोगियों के बीच हमारी भी यही राय है कि मोतियाबिंद परिपक्व होना चाहिए।
नतीजतन, यह पता चला है कि कई वर्षों से रोगी उनके लिए असुविधाजनक दृष्टि से चल रहे हैं - उनके लिए अपने कार्य कर्तव्यों का पालन करना मुश्किल है, बस रोजमर्रा की जिंदगी में कुछ करना है। जैसे ही मोतियाबिंद में कम दृष्टि की भावना प्रकट होती है, और साथ ही यह सामान्य मापा जीवन को बाधित करती है, सर्जिकल हस्तक्षेप पर निर्णय लेना आवश्यक है।
मोतियाबिंद का तुरंत इलाज किया जाता है। ऑपरेशन की तकनीक पर आज तक काम किया गया है, ऑपरेशन हाई-टेक, बहुत विश्वसनीय और पूरी तरह से दर्द रहित प्रक्रिया है। यह माइक्रोपंक्चर के माध्यम से किया जाता है, लगभग 15 मिनट तक रहता है। सबसे पहले, आपको बादल वाले लेंस को हटाने की जरूरत है, और उसके बाद, एक कृत्रिम लेंस स्थापित करें।
कृत्रिम विशेष ऑप्टिकल सामग्री से बने होते हैं, हाल ही में नरम तह पॉलिमर (ऐक्रेलिक, सिलिकॉन) से। उनका मुख्य उद्देश्य रेटिना पर एक स्पष्ट छवि को केंद्रित करने के लिए प्राकृतिक लेंस को बदलना है। प्रत्येक रोगी को व्यक्तिगत रूप से लेंस की शक्ति की गणना की जाती है, जो विशेष रूप से उसकी आंख के लिए आवश्यक है। क्लीनिकों को कृत्रिम लेंस का उत्पादन और आपूर्ति उनकी शक्ति विशेषता के अनुसार की जाती है, अर्थात डायोप्टर के अनुसार।
ऑपरेशन के बाद मरीजों को टांके लगाने की जरूरत नहीं है, अस्पताल में रहें, कोई परेशानी और परेशानी नहीं है दर्द. पोस्टऑपरेटिव प्रतिबंध न्यूनतम हैं और वे व्यावहारिक रूप से रोगी के जीवन के सामान्य तरीके को नहीं बदलते हैं।
जितनी जल्दी ऑपरेशन किया जाता है, उतना ही आसान होता है। लेंस की प्रारंभिक क्लाउडिंग पूर्ण की तुलना में समाप्त करना आसान है। प्रारंभिक अवस्था में, ऑपरेशन तेज होता है, दक्षता बहुत अधिक होती है, और सबसे महत्वपूर्ण बात यह है कि एक व्यक्ति कई वर्षों तक उच्च-गुणवत्ता वाली दृष्टि की कमी से ग्रस्त नहीं होता है।
सबसे महत्वपूर्ण कृत्रिम लेंस की गणना है। जब सब कुछ सही ढंग से गणना की जाती है, तो ऑपरेशन के एक या दो घंटे बाद, रोगी गुणात्मक रूप से देखना शुरू कर देता है, दृष्टि 100% पर लौट आती है, भले ही ऑपरेशन से पहले यह 30-40% के स्तर पर हो। सर्जरी के बाद, कई रोगियों को अब चश्मे की आवश्यकता नहीं होती है।
ऑपरेशन के बाद कई मरीजों का कहना है कि उनकी दृष्टि इतनी तेज और स्पष्ट हो जाती है कि उन्हें फिर से इस सब की आदत डालनी पड़ती है, लेकिन, इस बीच, ऐसी रंगीन और त्रि-आयामी दृष्टि आदर्श है, ऐसा होना चाहिए। मरीज़ बस यह भूल जाते हैं कि लेंस के बादल बनने से पहले, उन्होंने इसे इस तरह से देखा था।
मरीजों को कुछ और याद रखने की जरूरत है। जैसा कि अभ्यास से पता चलता है, दृष्टि में कमी के लक्षण के साथ अपने जीवन में सामना करने वाले अधिकांश लोगों का मानना \u200b\u200bहै कि यह एक मोतियाबिंद है और, एक नियम के रूप में, एक नेत्र रोग विशेषज्ञ को देखने की कोई जल्दी नहीं है। उन्हें लगता है कि उनके पास खुद को दिखाने के लिए और तदनुसार ऑपरेशन करने के लिए हमेशा समय होगा, क्योंकि उनके कई दोस्तों ने ऐसा किया और उनके साथ सब कुछ ठीक है।
दुर्भाग्य से, ऐसा आत्म-निदान अक्सर दुखद रूप से समाप्त होता है, रोगी "माना जाता है कि मोतियाबिंद के साथ" आता है, और वहां यह पूरी तरह से अलग नेत्र रोग हो जाता है। और देर से अपील करने के कारण इस व्यक्ति की मदद करना असंभव हो जाता है। याद रखें कि लगभग सभी नेत्र रोग दृष्टि में कमी के साथ होते हैं, और इसलिए बीमारी शुरू करने की तुलना में एक बार फिर से डॉक्टर को देखना बेहतर है!