पेट के अल्सर की दुर्दमता - में एक पुनर्जन्म का प्रतिनिधित्व करता है मैलिग्नैंट ट्यूमर. इस तरह की विकृति लगभग हर पंद्रहवें रोगी में समान निदान के साथ होती है। ज्यादातर मामलों में, यह अंतर्निहित विकार के एक पुराने पाठ्यक्रम के साथ विकसित होता है। इससे यह पता चलता है कि अल्सर कैंसर में बदल सकता है या नहीं, इस सवाल का जवाब सकारात्मक होगा।
इस तरह की प्रक्रिया की घटना के कारणों को पूरी तरह से समझा नहीं गया है, लेकिन इस तरह की बीमारी की उपस्थिति के लिए कई पूर्वगामी कारक हैं। उन्हें सशर्त रूप से दो समूहों में विभाजित किया जा सकता है - बाहरी और आंतरिक। इसके अलावा, आनुवंशिक प्रवृत्ति की संभावना से इंकार नहीं किया जा सकता है।
ऐसी प्रक्रिया के गठन के बाहरी संकेत प्रवाह में बदलाव में व्यक्त किए जाते हैं पेप्टिक छाला, साथ ही रोग के पुराने पाठ्यक्रम के आहार चिकित्सा और दवा उपचार की अप्रभावीता।
एक घातक प्रक्रिया के गठन की पुष्टि वाद्य निदान विधियों द्वारा की जा सकती है, जिसमें अल्ट्रासाउंड, एफजीएस और रेडियोग्राफी शामिल हैं। इस तरह की विकृति का उन्मूलन पेट के कैंसर के उपचार के समान है और इसमें सर्जिकल ऑपरेशन का कार्यान्वयन शामिल है।
एटियलजि
इस तरह की एक ऑन्कोलॉजिकल बीमारी अक्सर अल्सर के निशान से विकसित होती है, जो इस अंग के नीचे या दीवारों में से एक पर स्थित होती है।
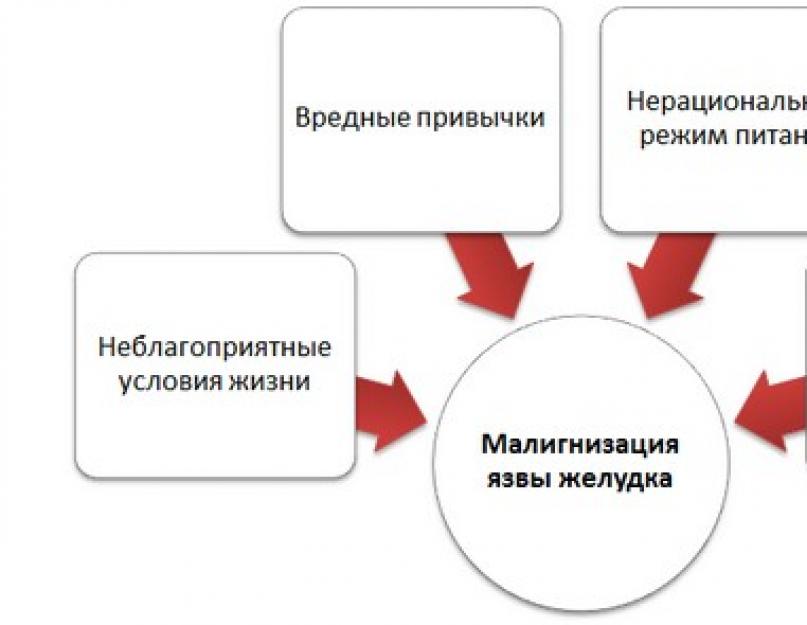
ऑन्कोलॉजी में पेप्टिक अल्सर के अध: पतन के लिए कारकों के कई समूह हैं। बाहरी कारणों में शामिल हैं:
- शरीर पर रासायनिक या विषाक्त पदार्थों के लंबे समय तक संपर्क में रहना;
- एक्स-रे जोखिम के मानदंड से अधिक;
- प्रतिकूल रहने और काम करने की स्थिति;
- बुरी आदतों की लत;
- तर्कहीन आहार, साथ ही का उपयोग एक बड़ी संख्या मेंकार्सिनोजेन्स, रंजक और स्टेबलाइजर्स से समृद्ध उत्पाद।

ऐसी विकृति के गठन के आंतरिक कारण हैं:
- कम स्तर प्रतिरक्षा तंत्रक्यों रोगी एक माध्यमिक संक्रामक या भड़काऊ बीमारी के अतिरिक्त होने की संभावना है;
- व्यक्ति को अन्य विकार हैं जीर्ण रूप;
- बैक्टीरिया, कवक और सूक्ष्मजीवों का रोग संबंधी प्रभाव;
- तनावपूर्ण स्थितियों के लिए लंबे समय तक संपर्क;
- हार्मोनल असंतुलन;
- रोग अंतःस्त्रावी प्रणाली. ज्यादातर मामलों में, यह थायरॉयड ग्रंथि को आंशिक या पूर्ण रूप से हटाने के कारण होता है;
- आनुवंशिक प्रवृतियां। यदि रोगी के निकटतम परिवार का कोई व्यक्ति इसी तरह के विकार से पीड़ित है, तो घातक बीमारी विकसित होने का खतरा बढ़ जाता है।
उम्र और लिंग की परवाह किए बिना बीमारी के अलग-अलग समय पर एक घातक अल्सर बन सकता है। लेकिन गैस्ट्रोएंटरोलॉजी के क्षेत्र के विशेषज्ञों ने उल्लेख किया कि इस विकृति का निदान बुजुर्गों में थोड़ा अधिक बार किया जाता है, जिसमें गैस्ट्रिक जूस की कम अम्लता के साथ पेप्टिक अल्सर का एक लंबा कोर्स होता है।
अल्सरेटिव नियोप्लाज्म, जो डेढ़ सेंटीमीटर की मात्रा से अधिक होते हैं, उनमें कुरूपता का खतरा अधिक होता है।
लक्षण
पाठ्यक्रम के प्रारंभिक चरणों में, बाहरी संकेतों द्वारा दुर्दमता को भेद करना काफी कठिन है। लेकिन जैसे ही ऑन्कोलॉजिकल प्रक्रिया विकसित होती है, जैसे संकेत:
- स्वाद वरीयताओं में परिवर्तन, ज्यादातर मामलों में, रोगियों को इससे घृणा का अनुभव होता है मांस के व्यंजन;
- कमी या पूर्ण अनुपस्थितिभूख, जिसकी पृष्ठभूमि के खिलाफ शरीर के वजन में कमी होती है, थकावट तक;
- पेट में लगातार दर्द। दर्द सिंड्रोम को दवाओं या भोजन के सेवन से समाप्त नहीं किया जा सकता है। तीक्ष्ण अभिव्यक्ति के स्थान पर व्यथा पीड़ादायक हो जाती है;
- मतली, लगभग लगातार मौजूद है और केवल कभी-कभी उल्टी के साथ होती है;
- मल का उल्लंघन, जो कब्ज और दस्त के विकल्प में व्यक्त किया जाता है;
- में उपस्थिति मलरक्त की अशुद्धियाँ;
- एक खट्टी और आक्रामक गंध के साथ कटाव;
- त्वचा का पीलापन;
- पेट में भारीपन और बेचैनी।
इसके अलावा, रोग के जीर्ण रूप के पाठ्यक्रम में परिवर्तन होता है, जो चक्रीयता, मौसमी और आवधिकता के गायब होने में व्यक्त होता है, और छूट की अवधि भी कम हो जाती है। भी बानगीयह है कि यदि पहले रूढ़िवादी तरीकों से रोगी की स्थिति में सुधार होता है, तो यह दुर्भावना के साथ नहीं होता है।

निदान
नैदानिक उपायों का आधार वाद्य परीक्षा है। हालांकि, उनकी नियुक्ति से पहले, गैस्ट्रोएंटेरोलॉजिस्ट द्वारा कुछ जोड़तोड़ करना आवश्यक हो सकता है। उनमें शामिल होना चाहिए:
- रोगी के जीवन इतिहास और चिकित्सा इतिहास का अध्ययन करना - इससे कैंसर प्रक्रिया के विकास के कुछ कारणों की पहचान करना संभव हो जाएगा, विशेष रूप से, एक आनुवंशिक प्रवृत्ति;
- उदर गुहा की पूर्वकाल की दीवार के अनिवार्य तालमेल के साथ एक संपूर्ण सर्वेक्षण और परीक्षा आयोजित करना। इसके लिए धन्यवाद, विशेषज्ञ अभिव्यक्ति की अवधि और तीव्रता का निर्धारण करेगा नैदानिक तस्वीर, ऑन्कोलॉजी गैस्ट्रिक अल्सर में बदल रहा है।
उसके बाद, उन्हें सौंपा जा सकता है प्रयोगशाला अनुसंधानअध्ययन के उद्देश्य से सामान्य विश्लेषणरक्त, मूत्र और मल। लेकिन ऐसी बीमारी के साथ, उनका व्यावहारिक रूप से कोई नैदानिक मूल्य नहीं है।
घुसपैठ-अल्सरेटिव गैस्ट्रिक कैंसर के गठन की पुष्टि करने के लिए, इस तरह की वाद्य परीक्षाएं की जाती हैं:
- ऑन्कोलॉजी का पता लगाने के लिए एफजीएस मुख्य तरीका है। ऐसी प्रक्रिया के दौरान, एक बायोप्सी का संकेत दिया जाता है, अर्थात, बाद के ऊतकीय अध्ययनों के लिए प्रभावित अंग के एक छोटे टुकड़े का संग्रह;
- एक विपरीत एजेंट के उपयोग के साथ रेडियोग्राफी - एक कैंसरग्रस्त ट्यूमर के असमान किनारों का पता लगाने के लिए;
- जब अन्य नैदानिक तरीके अप्रभावी होते हैं तो अल्ट्रासाउंड और सीटी का संकेत दिया जाता है। किसी भी मामले में, वे केवल पेट के एक घातक घाव की उपस्थिति की पुष्टि करेंगे।
इलाज
घुसपैठ गैस्ट्रिक कैंसर की स्थापना के बाद, सभी रोगियों के लिए, बिना किसी अपवाद के, सर्जिकल हस्तक्षेप की मदद से रोग का उन्मूलन दिखाया गया है। ऑपरेशन की मात्रा सीधे रोग प्रक्रिया की व्यापकता पर निर्भर करती है। कई प्रकार के हस्तक्षेप हैं:
- प्रभावित अंग का पूर्ण या आंशिक उच्छेदन;
- गैस्ट्रेक्टोमी;
- कार्डिया या सबकार्डिया का छांटना।
जब दुर्दमता आस-पास के अंगों में फैलती है, विशेष रूप से ग्रहणी में, रोग प्रक्रिया में शामिल क्षेत्र को हटाना आवश्यक है।
समान सामग्री
पेट के अल्सर का छिद्र पेप्टिक अल्सर की एक जटिलता है, जिसमें इस अंग की दीवारों में एक छेद बन जाता है। छिद्रों के निर्माण के कारण, सामग्री को मुक्त स्थान में छोड़ दिया जाता है। पेट की गुहा. केवल ऑपरेटिव हस्तक्षेप प्रभावी है।
मैलिग्नेंसी कुछ आनुवंशिक, सूक्ष्म रासायनिक या जैविक कारकों के प्रभाव के कारण कैंसर कोशिकाओं में स्वस्थ कोशिकाओं के विकास की एक रोग प्रक्रिया है। यह सामान्य कोशिकाओं का उन कोशिकाओं में परिवर्तन का एक प्रकार है जिनसे कैंसर के ट्यूमर फिर बढ़ते हैं। प्रक्रिया विशुद्ध रूप से व्यक्तिगत है और विभिन्न गति से आगे बढ़ती है। किसी व्यक्ति के विभिन्न शारीरिक संकेतकों की एक पूरी श्रृंखला पर निर्भर करता है।
रोग का कारण
परंपरागत रूप से, वैज्ञानिक कोशिका दुर्दमता के कई मुख्य कारणों का नाम देते हैं:
- कार्सिनोजेनिक प्रभाव (रासायनिक प्रकृति);
- कोशिकाओं की विकृति जिसके कारण ऑक्सीजन को एक कट्टरपंथी के साथ आत्मसात किया गया;
- वंशानुगत कारक(आनुवंशिकी);
- कुछ वायरस, संक्रमण, कवक की क्रिया।


लेकिन अक्सर, कैंसर कोशिकाओं के निर्माण का प्राथमिक कारण स्थापित नहीं किया जा सकता है। इस बात पर कोई आधिकारिक आंकड़े नहीं हैं कि आज कौन से कारक कैंसर के ट्यूमर के गठन की ओर ले जाते हैं। 2000 के दशक की शुरुआत तक, ये सेलुलर स्तर पर विकृति थे जो ऑक्सीजन के अणुओं को नुकसान पहुंचाते थे और मुक्त कणों में विभाजित हो जाते थे। उसके बाद शरीर O 2 के स्थान पर O को अवशोषित कर लेता है, जिससे वृद्धि और कोशिका विभाजन की प्रक्रिया बाधित हो जाती है। उदाहरण के लिए, विकिरण के लंबे समय तक संपर्क में रहने से ऐसे परिणाम होते हैं। गामा विकिरण के आयन कई बार कोशिकाओं से बड़ाजीवित जीव, लेकिन साथ ही उनके पास एक विशाल मर्मज्ञ शक्ति है। उनके साथ टकराव में, कोशिकाएं नष्ट हो जाती हैं, कुछ - केवल आंशिक रूप से। जब वे एक ऑक्सीजन अणु में प्रवेश करते हैं, तो आयन इसे 2 परमाणुओं में विभाजित करते हैं। परिवर्तित ऑक्सीजन कैंसर के ट्यूमर के विकास का कारण बन सकती है।
चिकित्सा की दृष्टि से दुर्दमता, कोशिका विकृति के विकास की एक अल्प-अध्ययन प्रक्रिया है। वर्तमान में, स्वस्थ शरीर में कैंसर कोशिकाओं की उपस्थिति को स्पष्ट रूप से और जल्दी से निर्धारित करना असंभव है। इस कारण से, कैंसर का निदान बहुत देरी से किया जाता है, जब केवल सर्जिकल हस्तक्षेप से ही इससे छुटकारा पाना संभव होता है।
आनुवंशिक कारक के प्रभाव को भी कम समझा जाता है। डॉक्टर केवल यह दावा करते हैं कि यदि वे स्वस्थ कोशिकाओं की दुर्दमता के लिए जिम्मेदार कोड की एक श्रृंखला खोजने का प्रबंधन करते हैं, तो वे कैंसर को पूरी तरह से दूर करने में सक्षम होंगे, यानी एक वैक्सीन बनाएं, जिसके आने के बाद कैंसर के ट्यूमर की संभावना हो। घटाकर शून्य कर दिया गया है।

रोग की नैदानिक तस्वीर
चिकित्सा शब्दावली में, दुर्दमता एक ऐसी स्थिति है जिसमें स्वस्थ कोशिकाओं में आनुवंशिक रूप से एम्बेडेड प्रोग्राम का कार्यान्वयन बाधित होता है। जीन में, उदाहरण के लिए, ऑक्सीजन के विभाजन और उसके आधार पर कार्बन यौगिकों के निर्माण के साथ एक जैव रासायनिक प्रक्रिया का संकेत दिया जा सकता है। हालांकि, यह ऑपरेशन बाधित है, और संशोधित ग्लूकोज बनता है, जो सेलुलर स्तर पर अवशोषित होता है। इस मामले में, कोशिका का जीनोम परेशान होता है, यह सक्रिय रूप से बढ़ने लगता है। कैंसरयुक्त ट्यूमर स्वयं एक एकल कोशिका हो सकता है जो रोग प्रक्रिया के कारण आकार में बढ़ गया है। ऐसे मामले हैं जब यह कई बड़े मटर के आकार तक पहुंच गया।
जीनोम इस तथ्य की ओर भी ले जाता है कि कैंसरग्रस्त ट्यूमर सक्रिय रूप से विभाजित होने लगता है। हर किसी के पास यह प्रक्रिया नहीं होती है। डॉक्टर कुरूपता के पाठ्यक्रम की प्रकृति को सटीक रूप से निर्धारित नहीं कर सकते हैं और इसकी भविष्यवाणी नहीं कर सकते हैं। किसी भी मामले में, कोशिका की संरचना पूरी तरह से बदल जाती है, जैसा कि इसके कार्य करते हैं। विशेषज्ञ ध्यान दें कि एक कैंसरयुक्त ट्यूमर पूरे जीव से स्वतंत्र रूप से कार्य करता है। यह एक स्व-नियोजित और संशोधित जीनोम है। अब ऑन्कोलॉजी का इलाज विशेष रूप से कट्टरपंथी तरीकों से किया जा सकता है: सभी कैंसर कोशिकाओं को सर्जिकल हटाने या रसायनों, विकिरण के प्रभाव में उनका विनाश।

एक सौम्य ट्यूमर की दुर्दमता
एक सौम्य ट्यूमर वे कोशिकाएं नहीं हैं जो दुर्दमता से गुज़री हैं। एक नियम के रूप में, पॉलीप्स संरचनाएं हैं जो शरीर पर बैक्टीरियोलॉजिकल प्रभावों की पृष्ठभूमि के खिलाफ होती हैं, कम अक्सर - विषाक्त। इस मामले में, पैथोलॉजी के विकास में एक स्पष्ट स्थापित कारक है। लेकिन इस तरह की संरचनाएं दुर्भावना के अधीन हैं। डॉक्टरों का मानना है कि इसका कारण विषाक्त पदार्थ हैं जो बैक्टीरिया अपने जीवन के दौरान छोड़ते हैं। वे एक स्वस्थ कोशिका के कुछ हिस्सों के साथ अटूट बंधन बना सकते हैं, जिससे पूरे नाभिक की कार्यक्षमता बाधित हो सकती है।
सबसे खतरनाक मामले तब होते हैं जब एक कोशिका जो दुर्दमता से गुज़री है, विषाक्त पदार्थों का उत्पादन करना शुरू कर देती है जो एक स्वस्थ शरीर के सभी अंग प्रणालियों को प्रभावित करते हैं।
ज्यादातर मामलों में, शरीर पर एपिथेलियल नियोप्लाज्म कैंसर कोशिका में अध: पतन के अधीन होते हैं। इनमें मौसा, और पेपिलोमा, और पॉलीप्स, और यहां तक कि साधारण मकई भी शामिल हैं। यदि शरीर का एक निश्चित अंग लगातार यांत्रिक, विषाक्त या रासायनिक प्रकृति से प्रभावित होता है, तो देर-सबेर यह उत्परिवर्तित होगा। इसकी कार्यक्षमता बाधित हो जाएगी, मूल नियोजित जीनोम विकृत हो जाएगा।
एक व्यक्ति को दर्द और अन्य लक्षण तभी महसूस होने लगते हैं जब कैंसरयुक्त ट्यूमर अंकुरित हो जाता है या तंत्रिका अंत पर शारीरिक रूप से दबाव डालना शुरू कर देता है (या संकुचित हो जाता है) रक्त वाहिकाएं, जिसके बाद कोमल ऊतकों को पोषण देने की प्राकृतिक प्रक्रिया बाधित होती है, जो सूजन को भड़काती है)। और यह कैंसर के 2-3 चरणों में होता है, जब दवा से इलाजवांछित परिणाम नहीं लाता है।
एक तिल का पुनर्जन्म
तिल हैं सौम्य रसौलीशरीर पर। तदनुसार, वे दुर्भावना से ग्रस्त हैं। सबसे अधिक बार, यह प्रक्रिया पराबैंगनी विकिरण के अत्यधिक संपर्क के कारण होती है, जो स्वस्थ कोशिकाओं के विकृति की प्रक्रिया को पैथोलॉजिकल में सक्रिय करती है। इस प्रक्रिया की गति कई मापदंडों पर निर्भर करती है, जिनमें शामिल हैं: कैंसर कोशिकाओं के निर्माण के लिए शारीरिक प्रतिरोध, मानव प्रतिरक्षा, कैंसर के लिए आनुवंशिक प्रवृत्ति। विज्ञान ऐसे मामलों को जानता है जब बिना पराबैंगनी विकिरण के भी मोल का पुनर्जन्म हुआ था। ऐसे मामलों में, मानव आनुवंशिकी की समग्र संरचना में अंतर्निहित आनुवंशिक कोड का प्रभाव पड़ता है।
मेलेनोमा की उपस्थिति का निदान केवल एक दृश्य परीक्षा के परिणामों से किया जाता है। लक्षण तब प्रकट होते हैं जब पूर्व तिल के क्षेत्र में एक बड़ी वृद्धि होती है। यह सब इस तथ्य के कारण है कि दुर्दमता बहुत तेज़ी से आगे बढ़ती है, लेकिन प्राथमिक स्पष्ट संकेतों के बिना।

तिल शरीर पर सौम्य वृद्धि हैं। तदनुसार, वे दुर्भावना से ग्रस्त हैं।
चिकित्सीय उपाय
क्या किसी तरह पहले से दुर्भावना को रोकना संभव है? इसके लिए डॉक्टर और वैज्ञानिक क्या तरीके सुझाते हैं?
जीनोम संशोधन का प्रायोगिक परीक्षण किया जा चुका है। उनमें से कुछ सकारात्मक समाप्त हो गए। उदाहरण के लिए, डॉक्टरों ने चूहों में कृत्रिम रूप से कैंसर विकसित किया, और फिर, स्टेम कोशिकाओं के जीनोम को बदलकर, उन्होंने उन पर हमला किया, जिनमें घातक प्रक्रिया सक्रिय थी। लेकिन इस विधि में है खराब असर: यह सबसे मजबूत एलर्जी प्रतिक्रिया है जो इस तरह के हेरफेर का कारण बन सकती है। जीव पर ही एक तरह का हमला होता है। यदि इस प्रक्रिया को अनियंत्रित किया जाता है, तो स्टेम सेल नए कैंसरग्रस्त ट्यूमर के उद्भव को भड़काएंगे।
अन्यथा, डॉक्टर केवल सकारात्मक पर्यावरणीय स्थिति वाले क्षेत्र में रहने की सलाह देते हैं, धूम्रपान छोड़ना, शराब का सेवन, बनाए रखना स्वस्थ जीवन शैलीजिंदगी। ये ऐसी युक्तियां हैं जो आपको विभिन्न प्रकार के संक्रमणों के साथ-साथ विकिरण, विषाक्त पदार्थों के शरीर पर कार्सिनोजेनिक प्रभावों का विरोध करने की अनुमति देती हैं।
यह माना जाता है कि कुरूपता एक प्रक्रिया है जो तकनीकी प्रगति के कारण होती है। आधी सदी पहले, कैंसर एक अत्यंत दुर्लभ बीमारी थी। अब युवा और यहां तक कि बच्चे भी इससे पीड़ित हैं। दुर्भाग्य से, इस समय मानवता व्यावहारिक रूप से इस घटना से निपटने के लिए कोई कदम नहीं उठाती है।
पेट में अल्सरेटिव घावों के विकास के गंभीर परिणाम हो सकते हैं। इस तरह की बीमारी के परिणाम पेट के अल्सर की घातकता हो सकते हैं।
यह प्रक्रिया सामान्य और क्षतिग्रस्त शरीर की कोशिकाओं का एक ऑन्कोलॉजिकल नियोप्लाज्म में परिवर्तन है।
आंकड़े ऐसे मामलों का एक छोटा प्रतिशत (2%) इंगित करते हैं, लेकिन वे काफी वास्तविक हैं।
घाव एक अलग आयु वर्ग को कवर करता है, लेकिन बुजुर्ग जोखिम में हैं।
गैस्ट्रिक और ग्रहणी संबंधी अल्सर की दुर्दमता क्या है, इसके लक्षण और कारण क्या हैं, रोग का निदान और उपचार कैसे करें, यह अधिक विस्तार से विश्लेषण करने योग्य है।
मानव शरीर लगातार चल रहा है आंतरिक परिवर्तन. यह लगातार एक रोग प्रकृति की कोशिकाओं का निर्माण करता है, जिसमें घातक भी शामिल हैं।
प्रतिरक्षा सुरक्षा आपको ऐसे हमलों से निपटने की अनुमति देती है। इसलिए, मानव शरीर की स्वस्थ स्थिति को बनाए रखना, उसकी प्रतिरक्षा प्रणाली को मजबूत करना बहुत महत्वपूर्ण है।
उपयोगी लेख? लिंक शेयर करेंसंपर्क में
सहपाठियों
प्रतिरक्षा प्रणाली के अच्छे कामकाज के लिए धन्यवाद, सभी रोग और घातक कोशिकाओं को दबा दिया जाता है और नष्ट कर दिया जाता है।
कमजोर प्रतिरक्षा ऐसी समस्या का सामना करने में असमर्थ है, एक पुनर्जन्म और ऑन्कोलॉजी का विकास होता है। प्रक्रिया अन्य कारकों से बढ़ जाती है। बुरी आदतें, खराब पोषण, अस्वास्थ्यकर जीवनशैली - एक गंभीर विकृति विकसित होने के जोखिम को बढ़ाती है।
दुर्दमता की प्रक्रिया एक घातक नवोप्लाज्म की उत्पत्ति का प्रारंभिक चरण है।
इस अवधि के दौरान, बाहरी कारकों के प्रभाव में क्षतिग्रस्त (पैथोलॉजिकल) शरीर की स्वस्थ कोशिकाएं, घातक कोशिकाओं में पतित हो जाती हैं।
इसमें संक्रमण भी शामिल है अर्बुदएक घातक में। यह प्रक्रिया आनुवंशिक उत्परिवर्तन के प्रभाव में होती है।
रूपांतरित घातक कोशिकाएं अनियंत्रित और तेजी से बढ़ती हैं। रोग की समस्या यह है कि प्रारंभिक अवस्था में विकृति का निर्धारण करना कठिन होता है।
रोगी को रोग के किसी भी लक्षण का अनुभव नहीं होता है, पैथोलॉजी स्पर्शोन्मुख रूप से विकसित होती है। निदान की प्रक्रिया भी जटिल है, क्योंकि प्रारंभिक अवस्था में रोग खराब रूप से परिभाषित होता है।
अक्सर घातक गठन कटाव ऊतक क्षति से गुजरता है:
- अल्सरेटिव घाव;
- ऊतकों में भड़काऊ प्रक्रिया;
- सौम्य नियोप्लाज्म।
पैथोलॉजी स्वस्थ ऊतक को कवर कर सकती है। प्रक्रिया अनियंत्रित और अपरिवर्तनीय है।
मेटास्टेस बड़े खतरे के हैं, जो तेजी से पूरे शरीर में फैलते हैं, जिससे नए घाव बनते हैं।
रोग की उपस्थिति और विकास कई कारकों के कारण हो सकता है। उनमें से वंशानुगत प्रवृत्ति, बाहरी और आंतरिक कारक हैं।
समस्या की जल्द से जल्द पहचान की जानी चाहिए। पर आरंभिक चरणठीक होने की बेहतर संभावना है।
पैथोलॉजी का देर से पता लगाना शामिल है खतरनाक परिणामजीवन के लिए: एक कैंसरयुक्त ट्यूमर प्रकट होता है और मेटास्टेस के साथ विकसित होता है, जिससे मृत्यु हो जाती है।
कारण
जब पाचन रस अल्सर के गठन के संपर्क में होता है, तो रोग के तेज होने के दौरान और रिलैप्स के दौरान, संयोजी ऊतकों का तेजी से विकास होता है।
अक्सर संवहनी काठिन्य प्रकट होता है, अल्सर की साइट पर पेट की शोष की दीवारें। इस प्रभाव के तहत, कोशिकाएं अपने गुणों को बदल देती हैं, जो कैंसर के ट्यूमर के प्रकट होने के प्रमुख कारणों में से एक बन जाती हैं।
इस तरह की प्रक्रियाओं से पाइलोरिक क्षेत्र के अल्सर, पेट की अधिक वक्रता, पूर्वकाल और पीछे की दीवारों को प्रभावित करने की अधिक संभावना होती है।
यह रोगजनक जीवाणु हेलिकोबैक्टर पाइलोरी द्वारा सुगम है। दुर्दमता अल्सर की अवधि और प्रकृति पर निर्भर नहीं करती है।
लेकिन अधिक संवेदनशील परिपक्व उम्र के रोगी होते हैं जिनके पास क्रोनिक कोर्सअल्सर।
घातक गैस्ट्रिक अल्सर ग्रहणी की तुलना में अधिक आम है। यह श्लेष्म झिल्ली के लिए अधिक आक्रामक स्थितियों के कारण है।
कैंसर कोशिकाओं के परिवर्तन का पूरा तंत्र अभी भी अज्ञात है, पैथोलॉजी का कोई इलाज नहीं है।
लेकिन ऐसे कई कारण हैं जो रोग की शुरुआत की प्रक्रिया को प्रभावित करते हैं। वे आमतौर पर दो श्रेणियों में विभाजित होते हैं:
आंतरिक कारण:
- कमजोर प्रतिरक्षा प्रणाली;
- हार्मोनल परिवर्तन;
- चयापचयी विकार;
- आनुवंशिकता और आनुवंशिकी;
- सौम्य रसौली;
- कवक, वायरल घाव;
- ऊतकों में निशान, अल्सर, पुरानी सूजन प्रक्रियाओं की उपस्थिति;
- तनाव, लंबे समय तक अवसाद।
बाहरी कारण:
- अस्वस्थ और कुपोषण;
- प्रतिकूल पारिस्थितिक वातावरण;
- बुरी आदतें;
- विकिरण जोखिम (सौर या एक्स-रे);
- हानिकारक रसायनों के संपर्क में।
कुरूपता के निर्माण में पोषण की प्रकृति एक महत्वपूर्ण भूमिका निभाती है:
- शरीर को आवश्यक मात्रा में प्राप्त नहीं होता है प्राकृतिक उत्पाद, ताजी सब्जियां, फल, जड़ी-बूटियां।
- हानिकारक, तले हुए, वसायुक्त, नमकीन, स्मोक्ड खाद्य पदार्थों का निरंतर उपयोग। उनकी संरचना में हानिकारक पदार्थों वाले उत्पादों द्वारा विनाशकारी प्रभाव डाला जाता है। पोषक तत्वों की खुराक, रंजक, स्वाद बढ़ाने वाले, संरक्षक और अन्य हानिकारक पदार्थ।
ये सभी कारण पूरे जीव की स्थिति पर प्रतिकूल प्रभाव डालते हैं, एक खतरनाक ऑन्कोलॉजिकल बीमारी का विकास, जिसे प्रारंभिक अवस्था में पहचानना मुश्किल है।
लक्षण
पैथोलॉजी का खतरा लक्षणों द्वारा इसे निर्धारित करने में असमर्थता में निहित है प्राथमिक अवस्था.
गैस्ट्रिक और ग्रहणी संबंधी अल्सर की दुर्दमता स्पर्शोन्मुख है। जब पुनर्जन्म की प्रक्रिया कैंसर ट्यूमर के गठन के चरण में चली जाती है, तो रोगी को पहले अप्रिय लक्षणों का अनुभव होना शुरू हो जाता है।
वे कैसे प्रकट होते हैं:
- मांस व्यंजनों के प्रति तीव्र घृणा, स्वाद वरीयताओं में परिवर्तन।
- भूख में कमी, तेजी से वजन कम होना कमजोरी का कारण बनता है।
- स्थायी दर्दपेट में। दर्द सिंड्रोम की प्रकृति दर्द हो जाती है, दवा या भोजन लेने से मदद नहीं मिलती है। दर्द रात में ज्यादा होता है।
- लगातार मतली, कभी-कभी उल्टी के साथ।
- मल विकार जिसमें कब्ज को दस्त से बदल दिया जाता है।
- मल में रक्त अशुद्धियों की सामग्री।
- खट्टी डकारें आना, एक खट्टी और अप्रिय गंध के साथ।
- त्वचा का पीलापन।
- बेचैनी, पेट में भारीपन महसूस होना।
- सामान्य अस्वस्थता, थकान।
यदि आप अप्रिय लक्षणों का अनुभव करते हैं, तो आपको तुरंत डॉक्टर से परामर्श करना चाहिए। चूंकि रोग के प्रारंभिक चरण की पहचान करना लगभग असंभव है, इसलिए नियमित चिकित्सा जांच करना महत्वपूर्ण है।
निदान के दौरान दुर्दमता के साथ, निम्नलिखित लक्षण प्रकट होंगे:
- पेट की अम्लता में कमी;
- पेट में लैक्टिक एसिड की उपस्थिति;
- प्रगतिशील एनीमिया का विकास;
- मल में रक्त की उपस्थिति;
- अल्सरेटिव घावों में वृद्धि, इसके आकार में बदलाव;
- श्लेष्म झिल्ली के दानेदार बनावट के आसपास धुंधली अल्सरेटिव सीमाएं;
- पेट की दीवारों में परिवर्तन।
दुर्दमता के साथ, अल्सर के खिलाफ उपचार की कोई प्रभावशीलता नहीं हो सकती है। एक सटीक निदान करने के लिए एक संपूर्ण निदान की आवश्यकता होती है।
निदान
अप्रिय लक्षणों के कारणों की पहचान करने में एक महत्वपूर्ण कदम सभी नैदानिक और प्रयोगशाला परीक्षणों का पूरी तरह से पारित होना है।
निदान में पहला कदम है:
- रोग का विस्तृत अध्ययन;
- परीक्षण (रक्त, मूत्र, मल);
- एक्स-रे;
- कंप्यूटेड टोमोग्राफी करना;
- गैस्ट्रोस्कोपी, लक्षित बायोप्सी;
- लेप्रोस्कोपी
कैंसर की उपस्थिति रक्त परीक्षण दिखा सकती है। यह निम्नलिखित संकेतकों द्वारा प्रमाणित किया जाएगा:
- कम हीमोग्लोबिन;
- लाल रक्त कोशिकाओं की संख्या घट जाती है;
- ल्यूकोसाइट्स की संख्या बढ़ जाती है;
- ऊंचा स्तर (ईएसआर), अन्य परिवर्तन।
मल में रक्त आने पर मल के विश्लेषण का अध्ययन अनिवार्य है। यह घटना दुर्दमता के दौरान रक्त की हानि के साथ संभव है।
पैथोलॉजी का पता चलने पर फ्लोरोस्कोपी क्या बता सकती है:
- अल्सर के आकार में वृद्धि;
- अल्सर के आकार में परिवर्तन - यह ढीला, अनियमित हो जाता है;
- अल्सर के आसपास गैस्ट्रिक म्यूकोसा गंभीर परिवर्तन से गुजरता है - सिलवटें गायब हो जाती हैं, ग्रैन्युलैरिटी दिखाई दे सकती है;
- घाव में कोई क्रमाकुंचन नहीं है;
ठीक होने की संभावना बढ़ाने के लिए, आपको सभी परीक्षणों को पास करने, विस्तृत निदान करने के लिए जल्द से जल्द डॉक्टरों की मदद लेनी चाहिए।
इलाज
यदि पेट में अल्सर का पता चला है, तो चिकित्सा के लिए सभी उपाय किए जाने चाहिए। बिताना पूरी परीक्षा, अध्ययन परीक्षण, जटिल उपचार निर्धारित है।
यदि आहार पोषण के साथ ड्रग थेरेपी एक सकारात्मक प्रवृत्ति देती है, तो उपचार जारी रखा जाता है। इसके अतिरिक्त, रोग के पाठ्यक्रम की नियमित रूप से निगरानी की जाती है। इस तरह के उपचार की अप्रभावीता के साथ, सर्जिकल हस्तक्षेप किया जाता है।
जब दुर्दमता का पता चलता है, तो एक सर्जिकल ऑपरेशन निर्धारित किया जाता है। क्रियाविधि शल्य चिकित्सा संबंधी व्यवधानआकार, प्रकृति, स्थानीयकरण, अल्सर क्षति की डिग्री पर निर्भर करता है।
हटाने के तरीके क्या हैं?
- पेट का बाहर का उच्छेदन। अंग का निचला हिस्सा हटा दिया जाता है।
- समीपस्थ उच्छेदन। हृदय खंड के साथ-साथ अंग के ऊपरी भाग को हटा दिया जाता है। निचला हिस्सा सुरक्षित है।
- कुंडलाकार खंडीय लकीर। पेट के बीच के हिस्से को हटा दें। ऊपर और नीचे संरक्षित हैं। यह एक दुर्लभ प्रकार का ऑपरेशन है।
- कुल गैस्ट्रेक्टोमी। एक पूरे अंग को हटाना।
ऑपरेशन के अधीन प्रारंभिक अवस्था में दुर्दमता का पता लगाना, ठीक होने की अधिक संभावना देता है।
नियमित रूप से एक चिकित्सा परीक्षा से गुजरना, अल्सर के पाठ्यक्रम की निगरानी करना और जटिल उपचार करना महत्वपूर्ण है।
पर विशेष ध्यान दिया जाता है आहार खाद्य, जीवन शैली, बुरी आदतों को छोड़ दो।
अनुपस्थिति उचित उपचारमौत का कारण बन सकता है।
उपयोगी वीडियो
मैलिग्नेंसी शरीर में पूरी तरह से स्वस्थ या पहले से बदली हुई कैंसर कोशिकाओं के विकास की प्रक्रिया है, लेकिन घातक नहीं। दुर्दमता - यह क्या है और इसके होने के कारण, संकेत और तंत्र क्या हैं? इन मुद्दों से निपटा जाएगा।

दुर्भावना - यह क्या है? उत्पत्ति तंत्र
यह प्रक्रिया एक विशेष सेल फेनोटाइप के गठन और उनके बढ़े हुए विभाजन के लिए कार्यक्रम की आनुवंशिक विफलता पर आधारित है। इस प्रकार, ऊतक वृद्धि होती है।
उसी समय, परिवर्तित कोशिकाएं सक्रिय रूप से बढ़ने और विभाजित होने लगती हैं। प्रारंभिक अवस्था में, कैंसर कोशिकाएं रोगी को कोई असुविधा नहीं पहुंचाती हैं, इसलिए प्रारंभिक अवस्था में रोग संबंधी परिवर्तनों का पता लगाना मुश्किल होता है। अक्सर एक सौम्य ट्यूमर, पेट के अल्सर या पॉलीप की दुर्दमता होती है। इसलिए ऐसे रोगियों को नियमित जांच करानी चाहिए ताकि डॉक्टर समय रहते अवांछनीय परिवर्तनों को देख सकें और कार्रवाई कर सकें।
दुर्भावना - यह क्या है? इसके घटित होने के बारे में कई परिकल्पनाएं हैं, लेकिन ये केवल धारणाएं हैं। केवल तथ्य यह है कि कुछ प्रतिकूल परिस्थितियों का संयोजन स्वस्थ कोशिकाओं के विकृति की प्रक्रिया को पैथोलॉजिकल में बदलने की प्रक्रिया को सटीक रूप से स्थापित करता है।
कारण
परंपरागत रूप से, इस प्रक्रिया के कारणों को बाहरी और आंतरिक में विभाजित किया जा सकता है।
बाहरी कारण:
- प्रतिकूल पर्यावरणीय परिस्थितियां।
- एक्स-रे एक्सपोजर की महत्वपूर्ण रूप से उच्च खुराक।
- रासायनिक सक्रिय पदार्थशरीर पर दीर्घकालिक प्रभाव।
- पोषण संबंधी विकार, अर्थात् कार्सिनोजेन्स का सेवन, निषिद्ध स्टेबलाइजर्स और डाई, ट्रांसजेनिक उत्पाद आदि।

आंतरिक कारण:
- प्रतिरक्षा में कमी।
- एक पुराने पाठ्यक्रम की सूजन संबंधी बीमारियां।
- अंतःस्रावी विकार।
- फंगल और वायरल रोग।
- लंबे समय तक तनाव।
- मजबूत मनोवैज्ञानिक झटके।
- हार्मोनल व्यवधान।
- बोझिल आनुवंशिकता।
लक्षण
दुर्भावना - यह क्या है? आइए एक नजर डालते हैं इसके फीचर्स पर। पैथोलॉजिकल परिवर्तनों के लक्षण स्थानीयकरण के स्थान पर भी निर्भर करेंगे। लेकिन इसके बावजूद, ऐसे सामान्य संकेत हैं जो कुरूपता की प्रक्रिया को एकजुट करते हैं, चाहे कोई भी अंग पीड़ित हो।
इन संकेतों में शामिल हैं:
- एक निश्चित फेनोटाइप की कोशिकाओं में आनुवंशिक परिवर्तन जो कुछ कार्य करते हैं। नवगठित कोशिकाएं अब उन पर लगाए गए कार्यात्मक भार को पूरा नहीं कर सकती हैं।
- कोशिकाओं की संरचना बदल जाती है।
- मेटास्टेसिस।
- सेल प्रसार, यानी। बढ़ाया विभाजन।
- सेल बहुरूपता, यानी। विभिन्न कार्यों को करने की उनकी क्षमता।

घातक गैस्ट्रिक अल्सर
आंकड़े बताते हैं कि पेट के अल्सर का कैंसर के ट्यूमर में अध: पतन 4-15% मामलों में होता है। इस प्रक्रिया के सटीक कारणों की पहचान नहीं की गई है। लेकिन यह ज्ञात है कि इस तरह के परिवर्तन में कुपोषण महत्वपूर्ण भूमिका निभाता है। सबसे पहले, यह बहुत अधिक मसालेदार, तला हुआ या स्मोक्ड भोजन का सेवन है। पेट के अल्सर के इतिहास वाले बीमार लोगों में, जो शराब और तंबाकू का सेवन करते हैं, घातक बीमारी का खतरा कई गुना बढ़ जाता है।
एक घातक अल्सर के लक्षणों में शामिल हैं:
- स्वाद वरीयताओं में बदलाव, ऐसे रोगी अक्सर मांस व्यंजन से इनकार करते हैं।
- कम हुई भूख।
- दर्द और खाने की घटना के बीच संबंध अब नहीं देखा जाता है।
- पेट में दर्द बना रहता है।
- मदद करने वाली दवाओं से दर्द गायब नहीं होता है।
- मतली जुड़ती है, जो लगभग लगातार मौजूद रहती है।
- एक भ्रूण गंध के साथ एक इरेक्शन होता है।
- उल्टी के दौरे पड़ रहे हैं।
- पेट के क्षेत्र में भारीपन की अनुभूति होती है।
- रोगी क्षीण हो जाते हैं।
- त्वचा का पीलापन है।
- जीवन शक्ति में कमी।
मैलिग्नेंसी का निदान पेट के अल्सर की तरह ही किया जाता है। फाइब्रोगैस्ट्रोस्कोपी (एफजीएस) करने के लिए पर्याप्त है, जिसके दौरान वे बायोप्सी लेंगे और इसे शोध के लिए भेजेंगे।
ट्यूमर की दुर्दमता
एक ट्यूमर एक ऊतक में कोशिकाओं का प्रसार है। यदि यह वृद्धि उस ऊतक के भीतर होती है जिसमें इसे बनाया गया था, तो यह एक सौम्य ट्यूमर है। सौम्य ट्यूमर के उदाहरण हैं:
- मायोमा - मांसपेशियों के ऊतकों में होता है।
- लिपोमा - वसा ऊतक में बनता है।
- फाइब्रोमा संयोजी ऊतक का अतिवृद्धि है।
- ओस्टियोमा - हड्डी के ऊतकों में होता है।
यदि बढ़ती कोशिकाएं उस ऊतक के गुणों को बरकरार रखती हैं जिससे वे बनते हैं, और ट्यूमर की स्पष्ट सीमाएं होती हैं जो अंग से आगे नहीं बढ़ती हैं, तो यह एक सौम्य ट्यूमर है। लेकिन ट्यूमर के घातक होने का खतरा हमेशा बना रहता है।

इस मामले में, ट्यूमर कोशिकाएं पड़ोसी ऊतकों और आस-पास के अंगों में विकसित होती हैं। इसके अलावा, लसीका और रक्त के प्रवाह के साथ, इसकी व्यक्तिगत कोशिकाएं पूरे शरीर में फैल सकती हैं और दूर के अंगों और ऊतकों में प्रवेश कर सकती हैं, स्वस्थ संरचनाओं में मेटास्टेस का निर्माण कर सकती हैं। यह तब संभव है जब ट्यूमर पोत में बढ़ता है। इसलिए डॉक्टर जरा भी संदेह होने पर हमेशा नियोप्लाज्म को हटाने की सलाह देते हैं यदि यह भी शुरू हो जाता है तेजी से विकासकोशिकाएं। इससे पहले, हमेशा बायोप्सी ली जाती है और प्रदर्शन किया जाता है ऊतकीय परीक्षा.
अगर उनके शरीर में अचानक से कोई ट्यूमर मिल जाए तो कई लोग डर जाते हैं। किसी कारण से, अधिकांश रोगी इन संरचनाओं को केवल कैंसर से जोड़ते हैं, जो अनिवार्य रूप से मृत्यु की ओर ले जाता है। हालांकि, वास्तव में, सब कुछ इतना दुखद नहीं है। कई प्रकार के ट्यूमर में, काफी हानिरहित भी होते हैं जो नहीं करते हैं महत्वपूर्ण प्रभावजीवन काल के लिए। ऐसे "अच्छे" ट्यूमर में सिस्टिक-सॉलिड फॉर्मेशन भी शामिल है। यह क्या है यह हर उस व्यक्ति को नहीं पता जो दवा से संबंधित नहीं है। कुछ लोगों के लिए, "ठोस" शब्द "बड़े, विशाल" की अवधारणा से जुड़ा है, जो उनके जीवन के लिए और भी अधिक चिंता और भय का कारण बनता है। इस लेख में, हम एक सुलभ और समझने योग्य तरीके से समझाएंगे कि उपरोक्त विकृति का क्या अर्थ है, यह कैसे और क्यों प्रकट होता है, लक्षण क्या हैं और बहुत सी अन्य उपयोगी जानकारी। 
सिस्टिक-सॉलिड फॉर्मेशन कितना जानलेवा है
आरंभ करने के लिए, हम ध्यान दें कि इस समय ज्ञात सभी विविध प्रकार के ट्यूमर को दो श्रेणियों में विभाजित किया जा सकता है:
- सौम्य (मेटास्टेस का निर्माण नहीं करना और इसलिए कैंसर नहीं)।
- घातक (एकल या एकाधिक मेटास्टेस बनाना, जो लगभग हमेशा पूरे शरीर में फैलता है, जो रोगी की मृत्यु के मुख्य कारणों में से एक है)।
लगभग 90% मामलों में, सिस्टिक-सॉलिड फॉर्मेशन के बारे में कहा जा सकता है कि यह ट्यूमर सौम्य है, यानी जीवन के लिए सुरक्षित है। बेशक, यह भविष्यवाणी तभी सच होती है जब रोगी डॉक्टर द्वारा दिए गए उपचार से इंकार नहीं करता है और सभी सिफारिशों का ईमानदारी से पालन करता है। इन विकृति का केवल एक छोटा प्रतिशत घातक है। इस मामले में, हम एक सौम्य ट्यूमर के एक घातक में अध: पतन के बारे में बात नहीं कर रहे हैं। उन कुछ रोगियों में जो उन घातक 10% में गिरने के लिए "भाग्यशाली" हैं, पैथोलॉजी को शुरू में घातक के रूप में निदान किया जाता है।
ठोस सिस्टिक गठन - यह क्या है
दोनों "अच्छे" और "बुरे" ट्यूमर को उनकी रूपात्मक विशेषताओं के अनुसार वर्गीकृत किया जाता है। नई वृद्धि में से हैं:

मस्तिष्क में नियोप्लाज्म
ब्रेन ट्यूमर को लेकर मरीजों को सबसे ज्यादा चिंता होती है। एक सिस्टिक-सॉलिड फॉर्मेशन (यहां तक कि एक सौम्य भी) हमेशा मस्तिष्क के पड़ोसी क्षेत्रों को संकुचित करता है, जिससे रोगी में असहनीय सिरदर्द होता है। इस तरह की भारी संवेदनाओं का कारण यह है कि मस्तिष्क एक कठोर खोल (खोपड़ी) में घिरा हुआ है, इसलिए किसी भी ट्यूमर को बस कहीं नहीं जाना है। नियोप्लाज्म इन मुलायम ऊतकशरीर के गुहाओं को बाहर निकालने या कब्जा करने की क्षमता है। संपीड़न मस्तिष्क ट्यूमर को पड़ोसी कोशिकाओं पर दबाव डालने के लिए मजबूर करता है, रक्त को उन तक पहुंचने से रोकता है। दर्द के अलावा, यह सभी शरीर प्रणालियों (पाचन, मोटर, यौन, और इसी तरह) के विघटन से भरा होता है।
कारण
विज्ञान अभी तक निश्चित रूप से उन सभी कारणों को नहीं जानता है जो घातक और सौम्य दोनों प्रकार के ट्यूमर की उपस्थिति का कारण बनते हैं। मस्तिष्क के सिस्टिक-ठोस संरचनाओं की घटना के मामले में, निम्नलिखित कारणों को प्रतिष्ठित किया जाता है:
- विकिरण।
- लंबे समय तक सूरज के संपर्क में रहना।
- तनाव।
- संक्रमण (विशेषकर ओंकोवायरस)।
- आनुवंशिक प्रवृतियां। ध्यान दें कि न केवल मस्तिष्क में किसी भी अंग में ट्यूमर का कारण वंशानुगत कारक कहा जा सकता है, बल्कि विशेषज्ञ इसे प्राथमिकता नहीं मानते हैं।
- कार्सिनोजेनिक कारकों का प्रभाव (अभिकर्मकों के साथ काम करना, पारिस्थितिक रूप से प्रतिकूल क्षेत्र में रहना)। इस कारण से, एक अलग प्रकृति के ट्यूमर अक्सर उन लोगों में होते हैं जो अपने पेशे के आधार पर कीटनाशकों, फॉर्मलाडेहाइड और अन्य रसायनों के साथ काम करते हैं।

लक्षण
यह विकृति अपने स्थानीयकरण के आधार पर अलग-अलग तरीकों से प्रकट हो सकती है। तो, मज्जा आयताकार के सिस्टिक-ठोस गठन के लिए (याद रखें, यह विभाग सिर के पश्चकपाल भाग में स्थित है और रीढ़ की हड्डी की निरंतरता है), निम्नलिखित अभिव्यक्तियाँ विशेषता हैं:
- चक्कर आना।
- बहरापन (आमतौर पर एक कान में विकसित होता है)।
- निगलने, सांस लेने में कठिनाई।
- ट्राइजेमिनल तंत्रिका में संवेदना का नुकसान।
- मोटर गतिविधि का उल्लंघन।
मेडुला ऑबोंगटा में ट्यूमर सबसे खतरनाक होते हैं, क्योंकि वे व्यावहारिक रूप से इलाज योग्य नहीं होते हैं। मेडुला ऑबोंगटा की चोट के साथ, मृत्यु होती है।
सामान्य तौर पर, मस्तिष्क के विभिन्न हिस्सों में सिस्टिक-ठोस संरचनाओं के लिए, निम्नलिखित लक्षण विशेषता हैं:
- सिरदर्द, उल्टी तक।
- चक्कर आना।
- अनिद्रा या उनींदापन।
- स्मृति में गिरावट, अंतरिक्ष में अभिविन्यास।
- बिगड़ा हुआ दृष्टि, भाषण, श्रवण।
- बिगड़ा हुआ समन्वय।
- बिना किसी स्पष्ट कारण के बार-बार मिजाज।
- मांसपेशियों में तनाव।
- ध्वनि मतिभ्रम।
- सिर में कुछ अकथनीय दबाव की अनुभूति।
यदि रीढ़ की हड्डी का एक सिस्टिक-ठोस गठन उत्पन्न हुआ है, तो यह दर्द से प्रकट होता है, लापरवाह स्थिति में बढ़ जाता है और रात में, उतरते हुए लूम्बेगो, बिगड़ा हुआ मोटर फ़ंक्शन, पैरेसिस।
यदि उपरोक्त सूची में से कम से कम कुछ लक्षण दिखाई देते हैं, तो आपको तुरंत डॉक्टर के पास जाना चाहिए। 
थायरॉयड ग्रंथि में सिस्टिक-ठोस गठन
एक नियम के रूप में, सिस्टिक-ठोस गठन थाइरॉयड ग्रंथियह एक घने झिल्ली द्वारा सीमित गुहा है, जो थायरॉयड ग्रंथि की कोशिकाओं से ही भरी हुई है। इस तरह के गुहा एकल और एकाधिक देखे जाते हैं। घटना के कारण निम्नलिखित हो सकते हैं:
- वंशानुगत कारक।
- बार-बार तनाव।
- हार्मोनल विकार।
- आयोडीन की कमी।
- संक्रामक रोग।
लक्षण
थायरॉयड ग्रंथि का एक सिस्टिक-ठोस गठन स्वयं प्रकट नहीं हो सकता है और इस दौरान संयोग से पता लगाया जा सकता है अनुसूचित निरीक्षणरोगी। ऐसे मामलों में, डॉक्टर, पैल्पेशन की मदद से थायरॉयड ग्रंथि पर छोटी-छोटी मुहरों को टटोलता है। इस विकृति वाले कई लोगों को शिकायतें हैं:
- कठिनाइयाँ और यहाँ तक कि दर्दनिगलते समय।
- चलते समय सांस की तकलीफ (जो पहले नहीं थी)।
- आवाज की कर्कशता।
- दर्द (अप्रत्याशित)।
बाईं ओर एक सिस्टिक-ठोस गठन की घटना या दायां लोबथायरॉयड ग्रंथियां उसी के बारे में महसूस करती हैं। अधिक बार वे आकार में बहुत छोटे होते हैं (1 सेमी तक)। हालांकि, बहुत अधिक मात्रा में सिस्टिक-सॉलिड फॉर्मेशन (10 सेमी से अधिक) के मामले दर्ज किए गए हैं। 
गुर्दे और छोटे श्रोणि में सिस्टिक-ठोस गठन
पुरुषों और महिलाओं में गुर्दे में ट्यूमर लगभग समान आवृत्ति के साथ होता है। लेकिन महिलाओं में पुरुषों की तुलना में बहुत अधिक बार, छोटे श्रोणि में सिस्टिक-ठोस संरचनाएं दिखाई देती हैं। यह रोगियों के लिए क्या ला सकता है? चूंकि यह विकृति मुख्य रूप से प्रसव उम्र की महिलाओं में देखी जाती है, समय पर उपचार के बिना, यह बांझपन का कारण बन सकता है। रोग का मुख्य कारण है हार्मोनल विकारके कारण:
- गर्भावस्था।
- चरमोत्कर्ष।
- गर्भपात।
- गर्भनिरोधक गोलियां लेना।
ट्यूमर काठ का क्षेत्र और / या निचले पेट में दर्द, सिरदर्द, मासिक धर्म की अनियमितता से प्रकट होता है।
गुर्दे पर, निम्नलिखित कारणों से सिस्टिक-ठोस संरचनाएं दिखाई देती हैं:
- अंग की चोट।
- क्षय रोग (गुर्दे में विकसित होना)।
- संक्रमण।
- संचालन।
- गुर्दे में पथरी, रेत।
- उच्च रक्तचाप।
- अंग की जन्मजात विसंगतियाँ।
मरीजों को काठ का क्षेत्र में दर्द, पेशाब करने में कठिनाई, अस्थिर रक्तचाप की शिकायत होती है। 
निदान
निम्नलिखित विधियों का उपयोग करके किसी भी स्थानीयकरण के सिस्टिक-ठोस संरचनाओं का निदान किया जाता है:
- एक डॉक्टर द्वारा परीक्षा, तालमेल।
- रक्त विश्लेषण।
- बायोप्सी।
जब सिस्टिक-ठोस संरचनाएं दिखाई देती हैं मेरुदण्डइसके अतिरिक्त, स्पाइनल रेडियोग्राफी, इलेक्ट्रोन्यूरोमोग्राफी, और स्पाइनल एंजियोग्राफी की जाती है। 
इलाज
सिस्टिक-सॉलिड ट्यूमर की खोज मौत की तैयारी का कारण नहीं है। अधिकांश मामलों में, इस विकृति का सफलतापूर्वक इलाज किया जाता है। संकेतों के अनुसार, डॉक्टर लिख सकते हैं दवाई से उपचारया सर्जरी। यह मुख्य रूप से ट्यूमर के स्थान पर निर्भर करता है। तो, मेडुला ऑबोंगटा पर एक सिस्टिक-ठोस गठन के साथ, ऑपरेशन नहीं किया जाता है, केवल गोलियों और रेडियोथेरेपी के साथ उपचार का अभ्यास किया जाता है। जब ट्यूमर मस्तिष्क के अन्य हिस्सों में स्थानीयकृत होता है, तो एक नियम के रूप में, लेजर और अल्ट्रासाउंड का उपयोग करके सर्जरी निर्धारित की जाती है। कीमोथेरेपी लिखिए और विकिरण उपचारकेवल अगर नियोप्लाज्म निष्क्रिय है। थायरॉयड ग्रंथि में इस विकृति के साथ, उपचार के तरीके गठन के आकार पर निर्भर करते हैं। छोटे पिंड (1 सेमी तक) का इलाज गोलियों से किया जाता है। जब बड़ी संरचनाएं दिखाई देती हैं, तो एक पंचर निर्धारित किया जा सकता है, इसके बाद थायरॉयड ग्रंथि के प्रभावित हिस्से को हटा दिया जाता है।
पूर्वानुमान
बेशक, किसी भी अंग में ट्यूमर की उपस्थिति को गंभीरता से लिया जाना चाहिए। यदि रोगी समय पर डॉक्टर के पास जाता है और अपने सभी नुस्खे को पूरा करता है, तो गुर्दे में, थायरॉयड ग्रंथि में, एक सिस्टिक-सॉलिड फॉर्मेशन होता है। मूत्र तंत्रऔर कुछ अन्य अंगों को पूरी तरह से और बिना किसी जटिलता के ठीक किया जा सकता है। मस्तिष्क में इस तरह की विकृति के उपचार के परिणाम कम अनुकूल हैं, क्योंकि शल्य चिकित्सा संबंधी व्यवधानलगभग हमेशा, आसन्न ऊतक भी प्रभावित होते हैं, जिससे कई जटिलताएं हो सकती हैं। रीढ़ की हड्डी में या मेडुला ऑब्लांगेटा में ट्यूमर कम से कम अनुकूल परिणाम वाला विकल्प है। लेकिन इन मामलों में भी समय पर इलाज से मरीज की जान बच सकती है।
अल्सर की दुर्दमता एक अल्सर का कैंसर में अध: पतन है। एक नियम के रूप में, गैस्ट्रिक अल्सर ब्लास्टोट्रांसफॉर्मेशन (6…8%) से गुजरते हैं।
अल्सर के कैंसर में अध: पतन के लक्षण लक्षण:
दर्द सिंड्रोम कम स्पष्ट, स्थिर हो जाता है और भोजन के सेवन पर निर्भर नहीं करता है।
भूख में कमी।
मांसाहार से परहेज।
प्रगतिशील वजन घटाने
सामान्य गिरावट ( कार्य क्षमता में कमी, थकान में वृद्धि, बेचैनी, आदि)।
अल्सर का आकार 2.5-3 सेमी से अधिक होता है।
अल्सर का स्थानीयकरण (पेट की अधिक वक्रता के दीर्घकालिक अल्सर 90% रोगियों में घातक होते हैं, पेट का निचला तीसरा - 86% में, पेट का कार्डिया - 48% में)।
एक्स-रे संकेत (अल्सरेटिव दोष में एक अनियमित, ट्रेपोजॉइडल आकार, उच्च कम असमान किनारों, पेट की दीवार की कठोरता, क्रमाकुंचन की कमी, आदि) है।
एंडोस्कोपिक संकेत (2.5-3 सेमी से बड़ा अल्सरेटिव दोष, अल्सर के किनारों की धुंधली रूपरेखा, इसके चारों ओर म्यूकोसा की ग्रैन्युलैरिटी, अल्सर में या उसके किनारों पर ट्यूमर जैसी वृद्धि, आदि)। विशेष रूप से मूल्यवान डेटा गैस्ट्रोबायोप्सी (अल्सर के विभिन्न क्षेत्रों से 6-7 बायोप्सी टुकड़े) द्वारा प्राप्त किया जा सकता है, जिसके बाद रूपात्मक परीक्षा होती है।
इलाज घातक गैस्ट्रिक अल्सर, सर्जिकल, सबटोटल या पेट का कुल निष्कासन (गैस्ट्रेक्टोमी) किया जाता है, जैसा कि इस अंग के प्राथमिक कैंसर के मामले में होता है।
गैस्ट्रिक अल्सर और 12 पीसी के उपचार के लिए सामान्य सिद्धांत
संकेतों के अनुसार, रूढ़िवादी या सर्जिकल उपचार संभव है।
तत्काल कार्य अपरिवर्तनवादी उपचार हैं:
गैस्ट्रिक स्राव में कमी और गैस्ट्रिक जूस की प्रोटियोलिटिक गतिविधि;
दर्द सिंड्रोम का उन्मूलन;
दमन भड़काऊ प्रक्रियाएक अल्सर में;
पेट और ग्रहणी के बुनियादी कार्यों की बहाली 12;
शरीर में पुनर्योजी प्रक्रियाओं को मजबूत करना;
स्वायत्त तंत्रिका तंत्र, उप-संरचनात्मक संरचनाओं और केंद्रीय तंत्रिका तंत्र की गतिविधि का सामान्यीकरण;
शरीर की इम्युनोबायोलॉजिकल क्षमताओं में वृद्धि।
एंटीसेकेरेटरी ड्रग्स
पहली, दूसरी और तीसरी पीढ़ी के एच 2 हिस्टामाइन रिसेप्टर्स के ब्लॉकर्स (सिमेटिडाइन, हिस्टोडिल, रैनिटिडीन, फैमोटिडाइन, इल्फैनिन, क्वामेटल, आदि);
बेंज़िमिडाज़ोल डेरिवेटिव जो हाइड्रोक्लोरिक एसिड (ओमेप्राज़ोल, ओमेज़, मेप्रल, ओगस्ट, लोसेक) के संश्लेषण और उत्सर्जन के अंतिम चरण में शामिल एंजाइम को अवरुद्ध करते हैं;
एंटीकोलिनेस्टरेज़ एजेंट (एट्रोपिन, प्लैटिफ़िलिन, क्लोराज़िल, आदि)।
एंटासिड और adsorbents
घुलनशील (सोडियम बाइकार्बोनेट, बोर्जेट मिश्रण)
अघुलनशील (कैल्शियम कार्बोनेट, एल्यूमीनियम हाइड्रॉक्साइड, अल्मागेल, फॉस्फोलुगेल)
संयुक्त तैयारी (विकलिन, विकार, आदि)
एनाल्जेसिक और एंटीस्पास्मोडिक्स (बरालगिन, ट्रिगन, स्पैजमेलगॉन, नो-शपा, पैपावरिन)
साइटोप्रोटेक्टिव एजेंट
प्रोस्टाग्लैंडिंस (साइटोटेक, मेसोप्रोस्टोल, एनप्रोस्टिल);
स्थानीय सुरक्षात्मक कार्रवाई की तैयारी (डी-नोल, सुक्राफलक, सोफाल्कन, आदि);
बलगम बनाने वाले एजेंट (कार्बेनॉक्सोलोन, लिक्विरिटन - बाइंड) पित्त अम्ल, डीजीआर में दिखाया गया है)।
रिपेरेंट्स
दवाएं जो गैस्ट्रोडोडोडेनल म्यूकोसा (मिथाइलुरैसिल, सोडियम न्यूक्लिनेट, राइबोक्सिन, विटामिन, समुद्री हिरन का सींग का तेल, एलैंटन) के बिगड़ा पुनर्जनन को बहाल करती हैं;
एनाबॉलिक हार्मोन (रेटाबोलिल, नेराबोल, फेनोबोलिन, आदि);
तैयारी जो microcirculation (solcoseryl, actovegin, आदि) में सुधार करती है।
शामक दवाएं (वेलेरियन, एलेनियम, डायजेपाम, एग्लोनिल, आदि)
एंटीहेलियोबैक्टीरिया - दवाएं (एम्पीसिलीन, एमोक्सिसिलिन, ट्राइकोपोलम, फ़राज़ोलिडोन, आदि के साथ संयोजन में डी-नोल)
पेप्टिक अल्सर के लिए सर्जरी के संकेत
शुद्ध : छिद्रित अल्सर, किसी भी गंभीरता का पाइलोरोडोडोडेनल स्टेनोसिस, संदिग्ध दुर्दमता के साथ पुराना अल्सर, विपुल रक्तस्राव जिसे रूढ़िवादी उपायों द्वारा रोका नहीं जा सकता है।
रिश्तेदार : पैठ के साथ पुराना अल्सर, पुराना गैस्ट्रिक अल्सर, अधिक वक्रता और पेट के शरीर के क्षेत्र में स्थानीयकृत, एक छिद्रित अल्सर को टांके लगाने के बाद पुनरावृत्ति; दो साल के लिए ग्रहणी संबंधी अल्सर के रूढ़िवादी उपचार की विफलता; सम्मिलन के पेप्टिक अल्सर; बार-बार रक्तस्राव; कई अल्सर, विशेष रूप से उच्च एसिड उत्पादन वाले।
वर्तमान में, जटिल गैस्ट्रिक अल्सर के सर्जिकल उपचार के संकेतों का विस्तार किया गया है:
कम वक्रता के साथ पेट के शरीर का जटिल पेप्टिक अल्सर (पाइलोरस से 3 सेमी से अधिक नहीं);
कार्डिया का अल्सर (एसोफेजियल-कार्डियक जंक्शन से 2 सेमी तक कम वक्रता के साथ);
सबकार्डिया अल्सर (2 से 3 सेमी की दूरी पर कम वक्रता के नीचे);
पर्याप्त उपचार (3 महीने तक) के बावजूद गैर-चिकित्सा गैस्ट्रिक अल्सर;
अक्सर आवर्तक (वर्ष में 2-3 बार) पेट और ग्रहणी संबंधी अल्सर।
पेट और ग्रहणी के पाइलोरिक भाग के पेप्टिक अल्सर के मामले में, रूढ़िवादी उपचार की प्रभावशीलता, रिलेप्स की आवृत्ति और जटिलताओं के जोखिम के आधार पर, सर्जिकल हस्तक्षेप का समय व्यक्तिगत रूप से चुना जाता है। यदि वर्ष के दौरान अल्सर अक्सर पुनरावृत्ति करता है, धीरे-धीरे ठीक हो जाता है, तो 2 साल के भीतर सर्जन के साथ आगे की रणनीति के बारे में इस मुद्दे को हल करना आवश्यक है।
दुर्लभ एक्ससेर्बेशन के साथ, नैदानिक तस्वीर के आधार पर, रोग की शुरुआत से 4-5 वर्षों के भीतर सर्जिकल हस्तक्षेप का मुद्दा हल हो जाता है।
संचालन की विधि और मात्रा का विकल्प
वर्तमान में, पेप्टिक अल्सर सर्जरी में दो मुख्य प्रकार के सर्जिकल हस्तक्षेप का उपयोग किया जाता है: विभिन्न संशोधनों में वियोटॉमी और गैस्ट्रिक लस के साथ अंग-संरक्षण संचालन। इन दोनों प्रकार के कार्यों को एक दूसरे के विपरीत नहीं होना चाहिए।
मैं. पेप्टिक अल्सर 12PC के साथ, विभिन्न योनि के प्रकार:
तना (StV) - ट्रान्सथोरेसिक, सबडाईफ्राग्मैटिक
सेलेक्टिव वेगोटॉमी (एसवी) - पेट की ओर जाने वाली वेगस तंत्रिका की शाखाओं को पार किया जाता है
संयुक्त गैस्ट्रिक वेगोटॉमी (सीजीवी) - पश्च तना, पूर्वकाल चयनात्मक।
सीरस-पेशी समीपस्थ योनि - पूर्वकाल और पीछे की दीवार के साथ कम वक्रता के साथ सीरो-पेशी परत का विच्छेदन, वक्रता के किनारे से 2 ... 2.5 सेमी तक प्रस्थान।
चयनात्मक समीपस्थ वेगोटॉमी (एसपीवी) - शरीर में जाने वाली वेगस नसों की शाखाओं और पेट के फंडस का प्रतिच्छेदन। इस प्रकार का हस्तक्षेप ग्रहणी संबंधी अल्सर के उपचार में पसंद का ऑपरेशन है।
यदि पेप्टिक अल्सर 12PK पाइलोरोडोडोडेनल स्टेनोसिस द्वारा जटिल है, तो वेगोटॉमी के साथ जोड़ा जाता है जल निकासी पेट के ऑपरेशन:
1. द्वारपाल के संरक्षण के साथ
डुओडेनोप्लास्टी (फिनी, हेनेके-मिकुलिच, आदि के प्रकार से);
बल्बोडुओडेनोस्टॉमी।
2. द्वारपाल के विनाश के साथ:
हाइनेके-मिकुलिच के अनुसार पाइलोरोप्लास्टी;
फिने के अनुसार पाइलोरोप्लास्टी;
Jabulei के अनुसार Gastroduodenostomy;
गैस्ट्रोएंटेरोस्टोमी।
जब पाइलोरिक स्फिंक्टर की अपर्याप्तता (फैलाव) के कारण पेप्टिक अल्सर 12PK को गंभीर डुओडेनोगैस्ट्रिक रिफ्लक्स (जीजीआर) के साथ जोड़ा जाता है, तो एसपीवी को पेट की पूर्वकाल की दीवार के सीरस-मांसपेशी झिल्ली के कारण पाइलोरिक स्फिंक्टर की प्लास्टिक सर्जरी के साथ किया जाता है। स्टेट मेडिकल यूनिवर्सिटी के सामान्य सर्जरी के क्लिनिक में विकसित विधि के लिए) (चित्र। 5.11)।
द्वितीय. पेट का उच्छेदन किसी भी स्थानीयकरण के पुराने अल्सर के लिए संकेत दिया गया है, गैस्ट्रिक दीवार की सिकुड़न के एक महत्वपूर्ण नुकसान के साथ विघटित पाइलोरिक स्टेनोसिस।
गैस्ट्रिक स्राव के प्रकार के आधार पर, अल्सर की प्रकृति और स्थान के आधार पर, उच्छेदन उप-योग (घातक) हो सकता है, पेट के 2/3 की मात्रा में (उच्च गैस्ट्रिक स्राव के साथ), 1/2 - के स्थान के साथ नॉर्मो- या हाइपोसेरेटियन की पृष्ठभूमि के खिलाफ डिस्टल पेट में अल्सर। इन रोगियों में, पीपीवी के साथ पूरक एंट्रमेक्टोमी संभव है।
गैस्ट्रिक लकीर और उनके संशोधनों के सबसे सामान्य तरीके:
बिलरोथ I (गेबेरर-फिनी के अनुसार, ब्लेड आदि को देखा)
बिलरोथ II (ब्राउन के अनुसार एनास्टोमोसिस के साथ बिलरोथ II के अनुसार, चेम्बरलेन-फिनस्टरर, आदि के अनुसार)।
रॉक्स और उसके संशोधनों के अनुसार।
पेट का समीपस्थ उच्छेदन।
जिन रोगियों में जीएचडी, रिफ्लक्स गैस्ट्राइटिस (आरजी), एपिथेलियम के आंतों के मेटाप्लासिया, गैस्ट्रिक पॉलीपोसिस, सर्जरी से पहले डुओडेनोस्टेसिस के साथ जटिल पेप्टिक अल्सर का संयोजन था, उन्हें रॉक्स-एन-वाई एनास्टोमोसिस और गठन के साथ पेट का प्राथमिक पुनर्निर्माण दिखाया गया है। अपवाही बृहदान्त्र पर कृत्रिम कार्यात्मक दबानेवाला यंत्र, पेट के स्टंप से विलंबित भाग निकासी प्रदान करता है और आरजी की चेतावनी देता है। यदि सर्जरी से पहले और विशेष रूप से डीजीआर, आरजी के संयोजन में डंपिंग सिंड्रोम के लिए एक जन्मजात गड़बड़ी निर्धारित की जाती है, तो इस मामले में, वाई-आकार के एनास्टोमोसिस के साथ पेट का प्राथमिक पुनर्निर्माण और एक कृत्रिम कार्यात्मक दबानेवाला यंत्र का गठन भी होता है। इंगित किया गया है, जो भोजन की लयबद्ध-भाग की निकासी प्रदान करता है, साथ ही अपवाही बृहदान्त्र पर एक सर्पिल इनवेजिनेट वाल्व, जो जेजुनम (चित्र। 5.6, 5.7, 5.8) के माध्यम से भोजन के मार्ग को धीमा कर देता है, जिसे लेखकों द्वारा विकसित किया गया है। स्टेट मेडिकल यूनिवर्सिटी के जनरल सर्जरी क्लिनिक।
यदि पाइलोरिक पल्प सिकाट्रिकियल-अल्सरेटिव प्रक्रिया में शामिल नहीं है और डिस्ट्रोफिक परिवर्तनों के अधीन नहीं है, तो पेट के पाइलोरिक-संरक्षित रिजेक्शन का उपयोग किया जाता है (माकी के अनुसार - ए.ए. शालिमोव, ए.आई. गोर्बाशको)।
ग्रहणी की पूर्वकाल की दीवार के एक अल्सर से छिद्र या रक्तस्राव के मामले में, इसे सीवन या एक्साइज किया जाता है, इसके बाद पाइलोरो- या डुओडेनोप्लास्टी के अनुसार जुड या जी.पी. रिचागोव और वेगोटॉमी।
रक्तस्राव के मामले में वेध, सिलाई या छांटने के मामले में एक ग्रहणी संबंधी अल्सर का सिवनी या छांटना (संभावित जल निकासी ऑपरेशन और ट्रंक वेगोटॉमी के साथ) ऑपरेशन के उच्च जोखिम के मामलों में ही किया जाता है। इसी तरह की स्थितियों में, गैस्ट्रिक अल्सर के मामलों में, एक किफायती लकीर (सेक्टोरल, एंट्रेक्टोमी) उचित है।
गैस्ट्रोएंटेरोस्टोमी - ट्रंक वेगोटॉमी के साथ संयोजन में पाइलोरोडोडोडेनल स्टेनोसिस वाले गंभीर रूप से बीमार रोगियों में उचित
पोस्टऑपरेटिव पेट की जटिलताएं
मोटर-निकासी समारोह का उल्लंघन जठरांत्र पथ(जीआईटी)।
एनास्टोमोसेस के टांके का विचलन।
रक्तस्राव: इंट्रा-पेट, गैस्ट्रोइंटेस्टाइनल।
पश्चात अग्नाशयशोथ।
पश्चात पेरिटोनिटिस।
दुर्भावना, यह अवधारणा क्या है? यह मत सोचो कि यह एक बीमारी है। चिकित्सा में, इस अवधारणा का तात्पर्य सौम्य कोशिकाओं के घातक कोशिकाओं में परिवर्तन की प्रक्रिया से है। दुर्दमता को पहचानना इतना मुश्किल नहीं है, मुख्य बात यह है कि एक व्यापक निदान से गुजरना है।
परिवर्तन प्रक्रिया एक आनुवंशिक विफलता है। इस विकार के परिणामस्वरूप, एक विशेष फेनोटाइप बनता है, जिसके बाद कोशिकाएं सक्रिय रूप से बढ़ने लगती हैं और तीव्रता से विभाजित होती हैं। यह वह प्रक्रिया है जो ऊतक वृद्धि की ओर ले जाती है।
कारण
सभी को यह समझना चाहिए कि वर्तमान में वैज्ञानिकों ने अभी तक ऐसा कोई इलाज नहीं खोजा है जो अंततः कैंसर को हरा सके। मुख्य कारणों पर विचार करें।
प्रति आंतरिक कारणजिम्मेदार ठहराया जा सकता:
- पुराने रोगों।
- कम प्रतिरक्षा, वायरल और फंगल रोग।
- अत्यंत थकावट।
- पैथोलॉजिकल संकट।
- वंशानुगत प्रवृत्ति।
इसके अलावा, कारणों में हार्मोन का असंतुलन, साथ ही शरीर में अंतःस्रावी विकार शामिल हैं।
बाहरी उत्तेजक कारकों में प्रदूषित वातावरण, सूर्यातप, कुपोषण शामिल हैं। कुछ वैज्ञानिकों का तर्क है कि घातक विकिरण की एक बड़ी खुराक की पृष्ठभूमि के खिलाफ भी होता है, जैसे कि एक्स-रे, साथ ही साथ लंबी अवधि का एक्सपोजरमानव शरीर पर रासायनिक घटक।
चिकित्सा पद्धति में पॉलीप दुर्दमता आम है। असामयिक उपचार के साथ, यह एडेनोकार्सिनोमा की ओर जाता है। यह ध्यान दिया जाना चाहिए कि एकल वृद्धि कहीं भी हो सकती है, लेकिन ज्यादातर वे बृहदान्त्र में पाए जाते हैं।
घातक गैस्ट्रिक अल्सर अत्यंत दुर्लभ है। अवधारणा एक कैंसर ट्यूमर में अल्सरेटिव पैथोलॉजी के अध: पतन पर आधारित है। मुख्य कारण वंशानुगत प्रवृत्ति है।
एक तिल की दुर्दमता (नेवस) निरंतर घर्षण की पृष्ठभूमि के खिलाफ होती है, सामान्य कारणएक तिल के घातक रूप में अध: पतन की घटना, कई चोटें या कटौती होती है।
पैपिलोमा की दुर्दमता के लिए, लगातार उत्तेजक कारकों के साथ, 90 प्रतिशत से अधिक मामलों में, पैपिलोमा का पूर्व-कैंसर घातक अध: पतन देखा जाता है।
फाइब्रॉएड की घातकता काफी दुर्लभ है। अध: पतन के जोखिम में कोणों के सबम्यूकोसल स्थानीयकरण की प्रवृत्ति शामिल हो सकती है, दुर्लभ मामलों में, सूक्ष्म स्थानीयकरण के साथ दुर्दमता होती है। चूंकि गर्भाशय फाइब्रॉएड की दुर्दमता का एक अप्रत्याशित पाठ्यक्रम होता है, इसलिए एक महिला को स्त्री रोग विशेषज्ञ द्वारा लगातार परीक्षाओं से गुजरना पड़ता है। यदि प्रारंभिक अवस्था में घातक बीमारी का पता चल जाता है, तो जटिलताओं के जोखिम को कम किया जा सकता है।

थायरॉयड ग्रंथि की दुर्दमता थायरॉयड ग्रंथि पर स्थित सौम्य संरचनाओं की पृष्ठभूमि के खिलाफ होती है। यह समझा जाना चाहिए कि यदि कोशिकाएं एक घातक रूप में पतित हो जाती हैं, तो यह आस-पास के अंगों पर दबाव से भरा होता है। इसलिए, रोगी न केवल जठरांत्र संबंधी मार्ग और थायरॉयड ग्रंथि के काम से, बल्कि अन्य प्रणालियों से भी परेशान हो सकता है।
प्रोस्टेट की दुर्दमता बाहरी और आनुवंशिक कारकों की पृष्ठभूमि के खिलाफ होती है। ज्यादातर, प्रोस्टेट कैंसर बुढ़ापे में होता है, क्योंकि शरीर में हार्मोनल संतुलन गड़बड़ा जाता है।
वंशानुगत प्रवृत्ति के संबंध में, कैंसर पौरुष ग्रंथिहो सकता है यदि यह रोग प्रक्रिया परिजनों में देखी गई। प्रोस्टेट कैंसर के अतिरिक्त कारणों में प्रोस्टेट कैंसर के एटियलजि में संक्रमण शामिल हैं।
चरणों
रूपांतरण प्रक्रिया काफी लंबी है, इसमें कुछ चरण होते हैं।
महत्वपूर्ण! दुर्भावना के प्रत्येक चरण की अपनी नैदानिक अभिव्यक्तियाँ होती हैं।
पहला चरण दीक्षा है। परिवर्तन के इस चरण में, कोशिका उत्परिवर्तन होता है, यह प्रक्रिया वायरल एंटीजन के प्रभाव में की जाती है।
दूसरे चरण को पदोन्नति कहा जाता है। इस स्तर पर, दोषपूर्ण कोशिकाओं का प्रजनन होता है।
तीसरा चरण ट्यूमर कोशिकाओं को सीधे भेदभाव से बचाना है।
चौथे चरण को ट्यूमर की प्रगति कहा जाता है। इस मामले में, ट्यूमर कोशिकाएं पड़ोसी स्वस्थ कोशिकाओं को नष्ट करना शुरू कर देती हैं।
नैदानिक तस्वीर
दुर्दमता के लक्षण मुख्य रूप से इस विकृति के स्थान पर निर्भर करते हैं। प्रत्येक अंग की हार के साथ, रोगी के कुछ लक्षण होते हैं।
लेकिन, यह ध्यान दिया जाना चाहिए कि चिकित्सा पद्धति में कुछ मानदंड हैं जो लगभग हर विकृति विज्ञान के समान हैं।

- एक व्यक्ति ने आनुवंशिक रूप से शामिल कार्यक्रम का उल्लंघन किया है। यह कार्यक्रम कोशिकाओं की उपस्थिति के लिए जिम्मेदार है, जिसमें न केवल एक अलग फेनोटाइप है, बल्कि एक निश्चित कार्यात्मक भार के साथ भी संपन्न है।
- इस रोग प्रक्रिया की पृष्ठभूमि के खिलाफ, कोशिकाओं की विभाजन क्षमता सक्रिय होती है।
- दुर्दमता कोशिका की संरचना में परिवर्तन के साथ होती है। ट्यूमर की दुर्दमता के परिणामस्वरूप, प्रभावित अंग के कामकाज में और विफलता होती है।
दुर्दमता के अतिरिक्त लक्षणों में निरंतर विभाजन के लिए कोशिका की स्पष्ट इच्छा शामिल है, रोगी बहुरूपता विकसित करता है, जो मेटास्टेसिस के असामयिक उपचार के साथ मनाया जाता है।
नेवस की दुर्दमता (मोल्स) के मुख्य लक्षण:
- तिल तेजी से बढ़ने लगता है।
- तिल एक अनियमित आकार प्राप्त करता है, एक असमान किनारा, एक दांतेदार सतह का उल्लेख किया जाता है।
- तिल की सतह से बाल झड़ते हैं।
- एक व्यक्ति के पास है अप्रिय भावनाजैसे: खुजली।
इसके अलावा, नेवस की दुर्दमता में बहिर्गमन का निर्माण होता है, तिल की सतह पर रक्तस्राव हो सकता है।
गर्भाशय ग्रीवा के उपकला की दुर्दमता के साथ, स्तरीकृत उपकला या ग्रंथि ऊतक का परिवर्तन होता है। रोग प्रक्रिया सहवर्ती रोगों की पृष्ठभूमि के खिलाफ होती है, उदाहरण के लिए: गर्भाशयग्रीवाशोथ, एंडोमेट्रियोसिस, ल्यूकोप्लाकिया या कटाव के साथ। इसलिए, एक घातक प्रक्रिया के लक्षण रोग पर निर्भर करेंगे।
प्रोस्टेट ट्यूमर की दुर्दमता, लक्षण:
- व्यक्ति ने पेशाब बढ़ा दिया है।
- रात में, लगातार आग्रह किया जाता है, जो रोगी की नींद में खलल डालता है।
- जेट का दबाव कमजोर होता है, इसलिए रोगी को शौचालय जाने के लिए जोर लगाना पड़ता है।
- स्पष्ट संकेतों में अपूर्ण खाली होने की भावना शामिल है।
 जब पेट खराब हो जाता है, तो मानक लक्षण होते हैं। कुरूपता का पहला संकेत दर्द है, खासकर खाने के बाद।
जब पेट खराब हो जाता है, तो मानक लक्षण होते हैं। कुरूपता का पहला संकेत दर्द है, खासकर खाने के बाद।
पेट और थायरॉयड ग्रंथि की दुर्दमता के अतिरिक्त लक्षण:
- जी मिचलाना, उल्टी आना।
- एक इरेक्शन होता है, जिसमें एक भ्रूण की गंध होती है।
- पेट में भारीपन।
- थायरॉयड ग्रंथि आकार में बढ़ जाती है।
- वजन विचलन।
- धमनी उच्च रक्तचाप है।
- ग्रीवा लिम्फ नोड्सबहुत सूजन हो जाना।
- नींद में खलल पड़ता है।
जैसा कि आप देख सकते हैं, दुर्दमता कई प्रकार के लक्षणों के साथ होती है, क्योंकि यह सब प्रभावित अंग पर निर्भर करता है।
नैदानिक उपाय
विभिन्न कारकों के प्रभाव में दुर्दमता का खतरा बढ़ जाता है, इसलिए, प्रभावित अंग में समय पर दुर्दमता को पहचानने के लिए, कई नैदानिक विधियों का उपयोग किया जाता है।
सबसे पहले डॉक्टर दृश्य निरीक्षणरोगी, एक इतिहास एकत्र करता है और इस रोग प्रक्रिया के कारणों का पता लगाता है। 
निदान का दूसरा चरण बायोप्सी है। इसका मतलब है कि डॉक्टर को जैविक सामग्री लेने की जरूरत है, और फिर कैंसर कोशिकाओं के लिए इसकी जांच करनी चाहिए।
बिना असफलता के, रोगी को निर्धारित किया जाता है:
- रक्त विश्लेषण।
- मूत्र का विश्लेषण।
- बैक्टीरियोलॉजिकल विश्लेषण।
प्रति वाद्य तरीकेनिदान में शामिल हैं:
- इलेक्ट्रोकार्डियोग्राम।
- यदि ग्रहणी संबंधी अल्सर और पेट में घातक ट्यूमर का संदेह होता है, तो FEGDS किया जाता है। अध्ययन का मुख्य सार श्लेष्म झिल्ली की जांच करना है, प्रक्रिया एक विशेष गैस्ट्रोस्कोप का उपयोग करके की जाती है।
- स्मीयर की एक साइटोलॉजिकल परीक्षा अक्सर पॉलीप्स के लिए निर्धारित की जाती है।
- यदि त्वचा कैंसर का संदेह है, तो रोगी को एपिल्यूमिनसेंट माइक्रोस्कोपी निर्धारित किया जाता है।
इसके अतिरिक्त, यदि कोई अंग क्षतिग्रस्त हो जाता है, तो डॉक्टर कंप्यूटेड टोमोग्राफी लिखते हैं। यदि आवश्यक हो, तो वे प्रभावित अंग की एक्स-रे परीक्षा या अल्ट्रासाउंड परीक्षा आयोजित कर सकते हैं।
यह ध्यान दिया जाना चाहिए कि विभिन्न अंगों की दुर्दमता के लिए सबसे अधिक जानकारीपूर्ण विधि हिस्टेरोस्कोपी है।
इलाज
इस रोग प्रक्रिया के लिए एक विशिष्ट उपचार का वर्णन करना असंभव है, क्योंकि दुर्दमता की एक विस्तृत आकृति विज्ञान है। इसलिए, उपचार की रणनीति घाव के स्थान और रोगी की सामान्य स्थिति पर निर्भर करेगी।
नियोप्लाज्म से जल्दी से छुटकारा पाने के लिए, डॉक्टर हटाने का प्रदर्शन करते हैं। ऑपरेशन का सार पॉलीप्स, ग्रोथ का छांटना है। महत्वपूर्ण अंगों को नुकसान होने की स्थिति में, डॉक्टर प्रभावित क्षेत्र का एक चीरा लगाते हैं। उदाहरण के लिए, यदि ट्यूमर बृहदान्त्र में स्थित है, तो गैस्ट्रेक्टोमी एक अस्पताल में की जाती है।
महत्वपूर्ण! ऑपरेशन के बाद, बिना असफल हुए, डॉक्टर हटाए गए ऊतक को हिस्टोलॉजिकल परीक्षा के लिए भेजते हैं। यदि, परीक्षा के परिणामों के अनुसार, कैंसर कोशिकाओं का पता लगाया जाता है, तो इसका मतलब है कि रोगी को अतिरिक्त रूप से एंटीकैंसर थेरेपी लिखनी होगी।
अक्सर, घातकता के लिए लेजर थेरेपी का उपयोग किया जाता है। उपचार के इस तरीके से आप कैंसर कोशिकाओं को जल्दी नष्ट कर सकते हैं।
दुर्लभ मामलों में, कीमोथेरेपी का उपयोग किया जाता है। निर्धारित उपचार के रूप में चिकित्सा तैयारी, जो कई साइटोस्टैटिक्स से संबंधित हैं। ये दवाएं घातक कोशिकाओं के विकास को दबाने में मदद करती हैं।
हाल ही में, रेडियोसर्जिकल विधि का सक्रिय रूप से उपयोग किया गया है। विधि का सार शल्य चिकित्सा और विकिरण विधियों द्वारा ट्यूमर पर प्रभाव में निहित है। यह प्रक्रिया घातक ट्यूमर को प्रभावी ढंग से नष्ट करने में मदद करती है।
ध्यान दें कि एचपीवी घातकता के मामले में, रेडियो तरंग को हटाने का सबसे अधिक बार प्रदर्शन किया जाता है, और फिर एंटीवायरल दवाएं निर्धारित की जाती हैं। दवाओं.
निवारण

न केवल दुर्दमता से बचने के लिए, बल्कि इसके विकास के प्रारंभिक चरणों में विकृति विज्ञान की पहचान करने के लिए भी निवारक तरीके आवश्यक हैं।
ज़रूरी:
- एक सक्रिय जीवन शैली जीने के लिए।
- बुरी आदतों से इंकार करने के लिए।
- ठीक से खाएँ।
- समय पर निवारक परीक्षाएं।
- इसके लायक नहीं लंबे समय तकसीधी धूप में हो।
- आक्रामक रासायनिक घटकों के संपर्क को बाहर करना अनिवार्य है।
- आपको अपने आप दवाएं नहीं लेनी चाहिए, क्योंकि आप अनुभव कर सकते हैं गंभीर जटिलताएंस्वास्थ्य के साथ।
- विकिरण की उच्च खुराक के संपर्क को कम करें।
- रोकथाम में मुख्य बात उभरती बीमारियों का समय पर इलाज है।
- तनावपूर्ण स्थितियों से बचने की कोशिश करें।
जैसा कि आप देख सकते हैं, इतने सारे नियम नहीं हैं, मुख्य बात यह है कि उनका पालन करना है।
भविष्यवाणी
यदि रोग प्रक्रिया का समय पर पता चल जाता है और ऑन्कोलॉजिकल रोगों का उपचार शुरू हो जाता है, तो रोग का निदान अधिक अनुकूल होता है।
पेपिलोमा या तिल के पुनर्जन्म के साथ: यदि समय पर पैथोलॉजिकल फोकस हटा दिया जाता है, तो एक व्यक्ति एक लंबा और सुखी जीवन जीने में सक्षम होगा।
घातक गैस्ट्रिक अल्सर के साथ: यहाँ रोग का निदान पहले से ही कम अनुकूल है। समय रहते उपाय करने पर भी जीवन की गुणवत्ता में काफी गिरावट आती है।
महत्वपूर्ण! घातक घावों की अनुपस्थिति में, रोग का निदान अनुकूल है, लेकिन अगर इसका पता लगाया जाता है और समय पर ठीक नहीं किया जाता है, तो यह एक घातक परिणाम से भरा होता है।
तो, हम यह निष्कर्ष निकाल सकते हैं कि दुर्भावना गंभीर है। हालांकि, बहुत से लोग नहीं जानते कि मदद के लिए किसके पास जाना है। इसलिए, यदि रोग महिलाओं में होता है, तो आपको ऑन्कोलॉजिस्ट-स्त्री रोग विशेषज्ञ से संपर्क करने की आवश्यकता है, यदि पुरुषों में, तो ऑन्कोलॉजिस्ट-सर्जन के पास। इस घटना में कि वृद्धावस्था में कुरूपता हुई, एक ऑन्कोलॉजिस्ट से संपर्क करना बेहतर है।