फाइब्रोडेनोमा स्तन का एक सौम्य ट्यूमर है, जो एक विकृति भी है। फाइब्रोएडीनोमा ट्यूमर और कई अन्य के बीच का अंतर यह है कि यह खुद को एक नोड के रूप में प्रकट करता है, जो बदले में, ग्रंथियों और संयोजी ऊतक का एक संयोजन है।
स्तन ग्रंथि का फाइब्रोएडीनोमा आत्म-परीक्षा के दौरान लगभग अगोचर हो सकता है, और एक काफी बड़े गांठदार के रूप में विकसित हो सकता है, जो किसी भी आंदोलन या स्पर्श के लिए दर्दनाक प्रतिक्रिया करता है। इस बीमारी के बारे में मुख्य प्रश्न, जो कई महिलाओं के लिए रुचिकर हैं: क्या ट्यूमर कैंसर में विकसित हो सकता है या खुद को हल कर सकता है। नीचे हम इन सवालों के यथासंभव जवाब देने का प्रयास करेंगे।
फाइब्रोएडीनोमा वर्गीकरण
 परंपरागत रूप से, स्तन फाइब्रोएडीनोमा को दो श्रेणियों में वर्गीकृत किया जा सकता है:
परंपरागत रूप से, स्तन फाइब्रोएडीनोमा को दो श्रेणियों में वर्गीकृत किया जा सकता है:
- परिपक्व;
- अपरिपक्व।
परिपक्व ट्यूमर।इस प्रकार की बीमारी की विशिष्ट विशेषताएं घनी लोचदार स्थिरता और कैप्सुलर डिज़ाइन की उपस्थिति हैं। इस तरह की बीमारी अक्सर बच्चे के जन्म के बाद बनती है, आमतौर पर बड़े आकार तक नहीं बढ़ती है और प्राथमिक तालमेल के दौरान ध्यान देने योग्य नहीं हो सकती है।
अपरिपक्व ट्यूमर।एक परिपक्व ट्यूमर से इसका मुख्य अंतर यह है कि इसका आधार नरम और आसानी से दिखाई देने वाला होता है। यह अपरिपक्व नियोप्लाज्म है जो तेजी से विकास को उत्तेजित करता है। एक अपरिपक्व ट्यूमर बहुत दर्दनाक हो सकता है और अक्सर तीस से अधिक महिलाओं में देखा जाता है।
यदि हम इस बारे में बात करें कि इनमें से कौन सा प्रकार कैंसर में विकसित हो सकता है, और कौन सा स्वयं या उचित उपचार के बाद हल हो जाएगा, तो स्थिति इस तरह दिखाई देगी: गर्भावस्था और प्रसव के बाद बनने वाला एक परिपक्व स्तन ट्यूमर अंततः अपने आप गायब हो सकता है। जहां तक अपरिपक्व सूजन का सवाल है, तो उन्नत अवस्था में इसके कैंसर या ऑन्कोलॉजी में विकसित होने की बहुत संभावना है। इसीलिए किसी भी गांठदार रसौली का प्रारंभिक अवस्था में निदान किया जाना चाहिए। 
उपरोक्त (सशर्त) वर्गीकरण के अलावा, एक और है, जो शारीरिक दृष्टिकोण से अधिक सटीक है, इसमें निम्नलिखित प्रकार शामिल हैं:
- पेरिकैनालिक्युलर फाइब्रोएडीनोमा;
- इंट्राकैनालिक्युलर;
- मिश्रित नियोप्लाज्म।
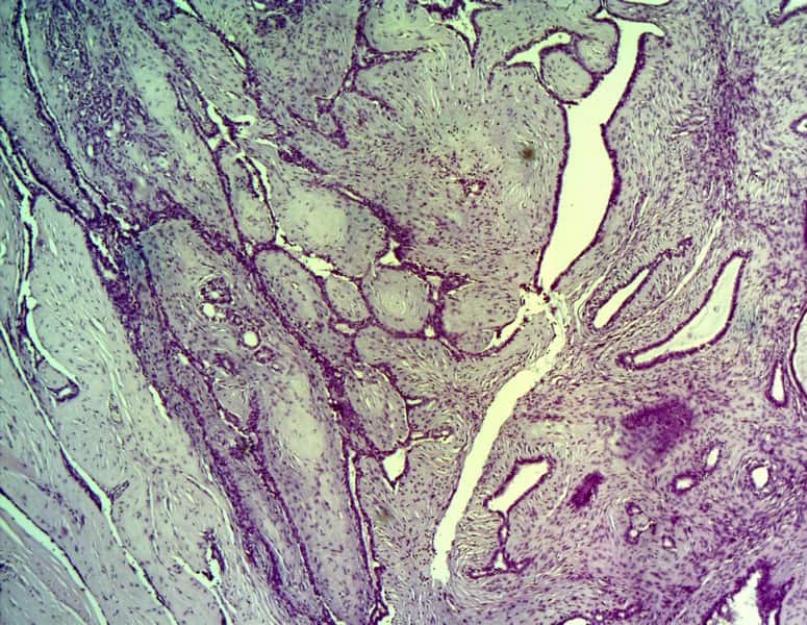
एक विशेष प्रजाति की परिभाषा एक हिस्टोलॉजिकल परीक्षा के बाद स्थापित की जाएगी। यदि आप नहीं जानते कि इस तरह की जांच कौन कर सकता है, तो किसी मैमोलॉजिस्ट और त्वचा विशेषज्ञ से संपर्क करें।

फाइब्रोएडीनोमा का निदान
स्तन कैंसर में संभावित विकास की संभावना के कारण, किसी भी नियोप्लाज्म का पता लगाने के बाद निदान किया जा सकता है और किया जाना चाहिए। हम आपको तुरंत एक विशेषज्ञ से संपर्क करने की सलाह देते हैं जो प्रारंभिक परीक्षा आयोजित करेगा, बीमारी का पूरा इतिहास एकत्र करेगा और निम्न प्रकार के निदानों में से एक को निर्धारित करेगा:

कृपया ध्यान दें कि यदि किसी विशेषज्ञ द्वारा कैंसर का कोई संदेह प्रकट किया गया है, तो वह रोग की स्पष्ट तस्वीर स्थापित करने के लिए उपरोक्त कई नैदानिक विधियों को एक साथ लिख सकता है। इस मामले में नैदानिक विधियों की सूची का विस्तार रोगी की व्यक्तिगत विशेषताओं को ध्यान में रखते हुए किया जा सकता है।
फाइब्रोएडीनोमा का इलाज कैसे करें और सर्जरी के लिए संकेत
 फाइब्रोएडीनोमा, यदि इसका पता लगाया जाता है और स्थापित किया जाता है, जबकि इसका आकार दो से तीन मिलीमीटर से अधिक नहीं होता है, तो निरंतर पर्यवेक्षण में होना चाहिए। इस आकार के ट्यूमर की आमतौर पर सर्जरी नहीं होती है। लेकिन अगर एक गांठदार रसौली स्तन की दर्दनाक सनसनी, उसके विस्तार और अन्य लक्षणों का कारण बनती है, तो यह संभावना नहीं है कि सर्जरी से बचना संभव होगा।
फाइब्रोएडीनोमा, यदि इसका पता लगाया जाता है और स्थापित किया जाता है, जबकि इसका आकार दो से तीन मिलीमीटर से अधिक नहीं होता है, तो निरंतर पर्यवेक्षण में होना चाहिए। इस आकार के ट्यूमर की आमतौर पर सर्जरी नहीं होती है। लेकिन अगर एक गांठदार रसौली स्तन की दर्दनाक सनसनी, उसके विस्तार और अन्य लक्षणों का कारण बनती है, तो यह संभावना नहीं है कि सर्जरी से बचना संभव होगा।
स्तन फाइब्रोएडीनोमा को खत्म करने के लिए सर्जरी के संकेत:
- कैंसर कोशिकाओं या किसी अन्य ऑन्कोलॉजिकल नियोप्लाज्म के गठन का मामूली संदेह;
- संदिग्ध फीलोड्स ट्यूमर;
- स्तन ग्रंथि के गांठदार रसौली में वृद्धि;
- गांठदार रसौली का अत्यधिक बढ़े हुए आकार;
- नियोजित गर्भावस्था।
यदि उपरोक्त में से कम से कम एक संकेत होता है, तो निम्न दो प्रकारों में से एक को सौंपा जा सकता है शल्य चिकित्सा संबंधी व्यवधान:

ट्यूमर का सम्मिलन।अक्सर, इस प्रकार के ऑपरेशन का उपयोग उन मामलों में किया जाता है जहां फाइब्रोएडीनोमा के कैंसर में विकसित होने की संभावना न्यूनतम होती है। ऑपरेशन का सार एक विशेष चीरा के माध्यम से स्तन ग्रंथि के संयोजी ऊतक से ट्यूमर को बाहर निकालना है। हस्तक्षेप ध्यान देने योग्य नहीं हो सकता है।
क्षेत्रीय उच्छेदन।कैंसर कोशिकाओं में स्तन फाइब्रोएडीनोमा के विकास की उच्च संभावना के साथ, एक क्षेत्रीय लकीर निर्धारित की जाती है। ऑपरेशन में ट्यूमर और उसके आसपास के प्रभावित ऊतकों को पूर्ण या आंशिक रूप से हटाना शामिल है। कॉस्मेटिक प्रभाव के लिए, इस तरह के ऑपरेशन को छिपाना लगभग असंभव है।
साइट केवल सूचना के उद्देश्यों के लिए संदर्भ जानकारी प्रदान करती है। किसी विशेषज्ञ की देखरेख में रोगों का निदान और उपचार किया जाना चाहिए। सभी दवाओं में contraindications है। विशेषज्ञ सलाह की आवश्यकता है!
आज, स्तन ग्रंथियों के रोगों का मुख्य हिस्सा सौम्य विकृति है, जिनमें से कई काफी सामान्य हैं। उनकी सूची में शामिल हैं विभिन्न रूपमास्टोपाथी ( स्तन ऊतक परिवर्तन) और अल्सर ( एक दीवार और सामग्री वाली गुहाएं), साथ ही फाइब्रोएडीनोमास. इस लेख में, हम विशेष रूप से फाइब्रोएडीनोमा, उनके कारणों, लक्षणों और उनके उपचार के तरीकों के बारे में बात करेंगे।अवधारणा परिभाषा
फाइब्रोएडीनोमा is अर्बुदग्रंथि मूल की स्तन ग्रंथि, जो गांठदार मास्टोपाथी के रूपों में से एक है। दिखावटयह ट्यूमर एक गोल या अंडाकार आकार की घनी गाँठ जैसा दिखता है। इसका आयाम 0.2 - 0.5 मिमी से 5 - 7 सेमी व्यास तक भिन्न होता है। ऐसे मामले भी हैं जब इसके आयाम 15 सेमी व्यास तक पहुंच जाते हैं। जांच करने पर यह भी पता चलता है कि यह ट्यूमर मोबाइल है, यानी त्वचा से जुड़ा नहीं है। पैल्पेशन के दौरान महिलाओं को दर्द महसूस नहीं होता है। बानगीइस नियोप्लाज्म को संयोजी ऊतक स्ट्रोमा की प्रबलता माना जाता है ( मूल बातें) ग्रंथियों के पैरेन्काइमा के ऊपर ( मुख्य वस्त्र) सबसे अधिक बार यह ट्यूमर 15 से 35 वर्ष की आयु की महिलाओं में निदान किया जा सकता है।मिश्रण
इसमें 2 प्रकार के ऊतक होते हैं, अर्थात् संयोजी और उपकला ऊतक. ये दोनों ऊतक स्तन के सामान्य घटकों में से हैं।विकास के कारण
ट्यूमर के विकास के सटीक कारण अभी भी अज्ञात हैं। विशेषज्ञों की राय है कि इसकी उपस्थिति एस्ट्रोजेन की बढ़ी हुई क्रिया के कारण होती है ( महिला सेक्स हार्मोन), जो फोकल प्रसार के विकास को भड़काती है ( पैची ग्रोथ) ग्रंथि ऊतक। वे इस निष्कर्ष पर पहुंचे क्योंकि ट्यूमर विशेष रूप से अक्सर बढ़े हुए एस्ट्रोजन संश्लेषण की अवधि के दौरान बनता है, अर्थात् गर्भावस्था के दौरान, दुद्ध निकालना और यौवन के दौरान, और रजोनिवृत्ति के दौरान भी ( मासिक धर्म की पूर्ण समाप्ति) और प्रीमेनोपॉज़ल अवधि में।नैदानिक तस्वीर
ज्यादातर मामलों में, ट्यूमर का विकास स्पर्शोन्मुख है। केवल कुछ रोगियों में घाव के स्थान पर हल्का दर्द होता है। एक बड़ा ट्यूमर नेत्रहीन देखा जा सकता है। यह स्तन ग्रंथि का एक चमड़े के नीचे का ट्यूमर जैसा गठन है, जो एक घने, लेकिन एक ही समय में लोचदार स्थिरता की विशेषता है। नियोप्लाज्म, एक नियम के रूप में, एरोलर ज़ोन के बाहर स्थित है ( स्तन निप्पल के आसपास के गोलाकार क्षेत्र के बाहर) यह आमतौर पर ऊपरी बाहरी चतुर्थांश में पाया जाता है ( तिमाहियों) स्तन ग्रंथि।मौजूदा वर्गीकरण
फाइब्रोएडीनोमा या तो परिपक्व या अपरिपक्व हो सकता है। पहले मामले में, वे घनी लोचदार स्थिरता और एक आकार के कैप्सूल के साथ संपन्न होते हैं। इसके अलावा, उनकी वृद्धि बहुत धीमी है, जिससे उनका आकार अपरिवर्तित रहता है। इस ट्यूमर के अपरिपक्व रूपों के लिए, उनकी स्थिरता नरम है। इसके अलावा, वे प्रगतिशील विकास के लिए प्रवण हैं। परिपक्व रूप अक्सर 20 और 40 की उम्र के बीच पाए जाते हैं, लेकिन ज्यादातर मामलों में लड़कियों में युवावस्था के दौरान अपरिपक्व रूप देखे जाते हैं।इस रोग संबंधी स्थिति का एक और वर्गीकरण है, जिसके अनुसार फाइब्रोएडीनोमा एकल या एकाधिक हो सकते हैं। दोनों स्तन ग्रंथियों में एक साथ कई ट्यूमर हो सकते हैं।
हिस्टोलॉजिकल परीक्षा के अनुसार, इस नियोप्लाज्म के निम्नलिखित प्रकार प्रतिष्ठित हैं:
1.
पेरिकैनालिक्युलर संस्करण:
ट्यूमर की एक सजातीय संरचना होती है। आसपास के ऊतकों से इसकी स्पष्ट सीमा देखी जाती है। संगति सघन होती है और अक्सर विभिन्न डिस्ट्रोफिक परिवर्तनों से गुजरती है, जिसके दौरान कैल्सीफिकेशन जमा हो जाते हैं ( सूक्ष्म कैल्सीफिकेशन);
2.
इंट्राकैनालिक्युलर संस्करण:
ट्यूमर को एक लोब वाली संरचना, अस्पष्ट आकृति और एक विषम संरचना द्वारा विशेषता है;
3.
मिश्रित विकल्प:
संरचना लोब है, संरचना विषम है। इसके अलावा, पेरिकैनालिक्युलर ट्यूमर के लक्षण देखे जाते हैं।
ट्यूमर के ये सभी प्रकार कैंसर में विकसित नहीं हो पाते हैं।
पत्ती के आकार का फाइब्रोएडीनोमा - यह क्या है?
पत्ती के आकार का या, जैसा कि इसे फीलोड्स फाइब्रोएडीनोमा भी कहा जाता है, इस ट्यूमर जैसी संरचना का एकमात्र प्रकार है, जो जल्दी या बाद में विकसित हो सकता है कर्कट रोग. इस प्रकार के ट्यूमर को इसकी संरचना के लिए इसका नाम मिला। यह गठन अन्य किस्मों से इसकी पॉलीसाइक्लिक आकृति, बड़े आकार और तेजी से विकास दर में भिन्न होता है।यह शिक्षा कितनी खतरनाक है?
 ऐसे मामले होते हैं जब फाइब्रोएडीनोमा का आकार बहुत बढ़ जाता है, और काफी कम समय में। नतीजतन, गठन न केवल पूरे छाती क्षेत्र पर कब्जा कर लेता है, बल्कि इसे एक बड़ी गेंद में भी बदल देता है, जिसके कारण स्तन ग्रंथियां असममित हो जाती हैं। चिकित्सा साहित्य में, इस घटना को कहा जाता है विशाल ट्यूमरजो आसानी से कैंसर में बदल जाता है।
ऐसे मामले होते हैं जब फाइब्रोएडीनोमा का आकार बहुत बढ़ जाता है, और काफी कम समय में। नतीजतन, गठन न केवल पूरे छाती क्षेत्र पर कब्जा कर लेता है, बल्कि इसे एक बड़ी गेंद में भी बदल देता है, जिसके कारण स्तन ग्रंथियां असममित हो जाती हैं। चिकित्सा साहित्य में, इस घटना को कहा जाता है विशाल ट्यूमरजो आसानी से कैंसर में बदल जाता है।
पुरुषों में फाइब्रोएडीनोमा
यह ट्यूमर एक आदमी में भी प्रकट हो सकता है, लेकिन स्तन ग्रंथियों के क्षेत्र में नहीं, बल्कि अंदर पौरुष ग्रंथि. महिलाओं के विपरीत, मजबूत सेक्स के प्रतिनिधियों में, यह अधिक उम्र में पुरुष सेक्स हार्मोन की मात्रा में कमी के कारण होता है। ऐसे कई पूर्वगामी कारक भी हैं जो इस नियोप्लाज्म के निर्माण में महत्वपूर्ण भूमिका निभाते हैं।उनकी सूची में शामिल हो सकते हैं:
- जननांग अंगों की चोटें;
- जननांग प्रणाली की सूजन संबंधी बीमारियां;
- शरीर के अन्य अंगों और प्रणालियों की विकृति;
- विचित्र या अनियमित यौन जीवन;
- संचार प्रक्रिया के विभिन्न विकार;
- वंशानुगत प्रवृत्ति;
- निष्क्रिय जीवन शैली;
- एक स्वस्थ जीवन शैली के नियमों का पालन न करना।
क्या नियोप्लाज्म गर्भावस्था के दौरान प्रभावित करता है?
इस नियोप्लाज्म का गर्भावस्था के दौरान और अजन्मे बच्चे की सामान्य भलाई पर कोई प्रभाव नहीं पड़ता है।क्या गर्भावस्था ट्यूमर को प्रभावित करती है?
चूंकि गर्भावस्था के दौरान एक महिला के शरीर में कई हार्मोनल परिवर्तन होते हैं, यह गहन ट्यूमर वृद्धि का कारण बन सकता है। ऐसे मामलों में, विशेषज्ञ तत्काल कार्रवाई करते हैं शल्य चिकित्सा संबंधी व्यवधान.निदान और विभेदक निदान
एक सटीक निदान करने के लिए, निम्नलिखित शोध विधियां की जाती हैं:1. पैल्पेशन और स्तन की नैदानिक परीक्षा;
2. ट्यूमर की फाइन नीडल एस्पिरेशन बायोप्सी ( प्रभावित ऊतक के एक छोटे से क्षेत्र का छांटना) आगे साइटोलॉजिकल परीक्षा के साथ ( सेलुलर तत्वों की संरचना की परीक्षा);
3.
कोर बायोप्सी ( बहुत ही कम प्रदर्शन किया);
4.
ऊतकीय परीक्षा ( उनकी संरचना, पैथोलॉजिकल कोशिकाओं की उपस्थिति या अनुपस्थिति या हटाए गए अंग की सामान्य स्थिति का निर्धारण करने के लिए ऊतकों का अध्ययन);
5.
एक्स-रे मैमोग्राफी ( स्तन ग्रंथियों की जांच की एक्स-रे विधि);
6.
अल्ट्रासाउंड ( अल्ट्रासाउंड प्रक्रिया) स्तन ग्रंथि।
विभेदक निदान निम्नलिखित रोग स्थितियों के साथ किया जाता है:
- स्तन पुटी;
- स्तन कैंसर;
- सिस्टैडेनोपैपिलोमा ( स्तन के नलिकाओं से उत्पन्न होने वाला सौम्य ट्यूमर).
इलाज
दुर्भाग्य से, आज एक भी दवा नहीं है जिसके साथ इस ट्यूमर से छुटकारा पाना संभव होगा। सभी मामलों में चिकित्सा के पाठ्यक्रम में सर्जिकल हस्तक्षेप शामिल है, लेकिन सभी मामलों में ट्यूमर का पता लगाने के तुरंत बाद उसे हटा नहीं दिया जाता है।फाइब्रोएडीनोमा को हटाने के लिए 2 प्रकार के सर्जिकल हस्तक्षेप हैं:
1.
क्षेत्रीय उच्छेदन:
ऑपरेशन के दौरान, ट्यूमर और आसपास के ऊतकों दोनों को हटा दिया जाता है। गठन के आसपास के ऊतक को 1 से 2 - 3 सेमी की दूरी पर लिया जाता है। अक्सर, ऐसी सर्जरी तब की जाती है जब कैंसर का संदेह होता है;
2. अभिसरण या भूसी: ऑपरेशन स्थानीय संज्ञाहरण के तहत कई सेंटीमीटर आकार के चीरे के माध्यम से किया जाता है। इस तरह के एक ऑपरेटिव हस्तक्षेप के दौरान ट्यूमर को बढ़ाया जाता है, आसपास के ऊतक प्रभावित नहीं होते हैं। ऑपरेशन कैंसर के किसी भी संदेह के अभाव में किया जाता है।
ट्यूमर हटाने के लिए संकेत
- इसके आकार में गहन वृद्धि;
- शिक्षा के बड़े आकार जो कॉस्मेटिक दोष का कारण बनते हैं;
- कैंसर का संदेह;
- ट्यूमर का एक पत्ती के आकार का रूप होता है;
- महिला गर्भावस्था की योजना बना रही है।
क्या ऑपरेशन के बाद कॉस्मेटिक दोष रह सकते हैं?
 यदि ऑपरेशन सही ढंग से किया गया था और इसके कार्यान्वयन के दौरान इंट्राडर्मल कॉस्मेटिक टांके लगाए गए थे, तो शरीर पर कोई विशेष निशान नहीं होना चाहिए, क्योंकि ऐसे मामलों में सिवनी सामग्री अपने आप हल हो जाती है। यदि रोगी के टांके थे, जिन्हें सर्जरी के बाद 7 वें - 10 वें दिन निकालना होगा, तो, सबसे अधिक संभावना है, उसके पास एक छोटा निशान होगा।
यदि ऑपरेशन सही ढंग से किया गया था और इसके कार्यान्वयन के दौरान इंट्राडर्मल कॉस्मेटिक टांके लगाए गए थे, तो शरीर पर कोई विशेष निशान नहीं होना चाहिए, क्योंकि ऐसे मामलों में सिवनी सामग्री अपने आप हल हो जाती है। यदि रोगी के टांके थे, जिन्हें सर्जरी के बाद 7 वें - 10 वें दिन निकालना होगा, तो, सबसे अधिक संभावना है, उसके पास एक छोटा निशान होगा। सर्जरी के बाद मरीजों को कौन सी दवाएं दी जाती हैं?
- इम्यूनोमॉड्यूलेटिंग एजेंट;
- दवाएं जो यकृत समारोह में सुधार करती हैं;
- विरोधी भड़काऊ दवाएं;
- होम्योपैथिक उपचार;
- प्रोजेस्टेरोन की तैयारी;
- एंटीवायरल दवाएं।
क्या ट्यूमर फिर से प्रकट हो सकता है?
वास्तव में, यह हो सकता है, लेकिन ऐसा बहुत कम ही होता है। इसकी पुनरावृत्ति के साथ, एक ही या किसी अन्य स्तन ग्रंथि का एक पूरी तरह से अलग क्षेत्र प्रभावित होता है। यह मत भूलो कि विशेषज्ञों द्वारा परिणामों को खत्म करने के लिए सर्जरी की जाती है, न कि फाइब्रोएडीनोमा के विकास के कारणों के लिए।रोकथाम के उपाय
- स्तन ग्रंथियों की नियमित स्व-परीक्षा;
- मैमोलॉजिस्ट से समय पर सलाह लें।
स्तन फाइब्रोएडीनोमा एक सौम्य ट्यूमर है जो शरीर में हार्मोनल परिवर्तनों की पृष्ठभूमि के खिलाफ होता है। यह आमतौर पर प्रजनन आयु की महिलाओं में होता है। यह रोग घातक नहीं है। समय पर पाई गई सील को अक्सर शल्य चिकित्सा द्वारा हटा दिया जाता है। फाइब्रोएडीनोमा और कैंसर के लक्षण अलग-अलग होते हैं। स्तन फाइब्रोएडीनोमा की अभिव्यक्ति की विशेषताओं को जानने से एक महिला को स्थिति को शांत करने, एक परीक्षा से गुजरने और आवश्यक उपचार के लिए एक नियुक्ति प्राप्त करने की अनुमति मिल जाएगी।
- पेरिकैनालिक्युलर फाइब्रोएडीनोमा तब बनता है जब संयोजी ऊतक लैक्टिफेरस डक्ट के आसपास बढ़ता है। इसकी एक समान संरचना है। वृद्ध महिलाओं में, जमाव होता है कैल्शियम लवणट्यूमर के ऊतकों में। यह आकार में धीरे-धीरे कम हो सकता है और गायब भी हो सकता है।
- नलिकाओं के बीच संयोजी ऊतक की वृद्धि के कारण इंट्राकैनालिक्युलर फाइब्रोएडीनोमा प्रकट होता है। इस तरह के ट्यूमर को अलग-अलग लोब में विभाजित किया जाता है, इसकी कम स्पष्ट सीमाएं और एक ढीली संरचना होती है।
- कुछ मामलों में, दोनों प्रकार के ट्यूमर का एक साथ गठन देखा जा सकता है। ऐसे फाइब्रोएडीनोमा को मिश्रित कहा जाता है। इस प्रकार के ट्यूमर कैंसर में पतित नहीं होते हैं। वे धीरे-धीरे आकार में बढ़ सकते हैं। यदि फाइब्रोएडीनोमा का आकार छोटा है, तो हार्मोनल दवाओं की मदद से उनकी वृद्धि को रोका जा सकता है।
- फाइब्रोएडीनोमा का सबसे खतरनाक प्रकार फाइलोड्स या पत्ती के आकार का होता है। ऐसा ट्यूमर तेजी से बढ़ता है और विशाल आकार तक पहुंच जाता है। इसका व्यास 20-40 सेमी तक बढ़ सकता है। ऐसा ट्यूमर कभी-कभी घातक हो जाता है। इसकी विशेष संरचना के कारण इसका नाम मिला: सील में फ्लैट सिस्टिक गुहाएं होती हैं, दीवारों पर वृद्धि (पॉलीप्स) होती है, और दरारें जेली जैसे द्रव्यमान से भर जाती हैं। सरकोमा में उनके अध: पतन के जोखिम के कारण, ऐसे फाइब्रोएडीनोमा को जितनी जल्दी हो सके हटा दिया जाना चाहिए।
वीडियो: सौम्य स्तन ट्यूमर
फाइब्रोएडीनोमा के विशिष्ट लक्षण
स्व-परीक्षण करने पर, एक महिला को बाहरी ऊपरी छाती पर एक या एक से अधिक गांठें मिल सकती हैं। इस जगह में, फाइब्रोएडीनोमा सबसे अधिक बार बनता है। विशिष्ट लक्षणऐसा ट्यूमर इसकी संरचना और आकार है। एक एकल फाइब्रोएडीनोमा एक गोलाकार आकार की एक लोचदार सील है, जिसमें एक चिकनी सतह होती है। फाइब्रोएडीनोमा का व्यास आमतौर पर 1 मिमी से 7 सेमी तक होता है। स्तन की बाहरी जांच के साथ, ऐसा ट्यूमर अक्सर दिखाई नहीं देता है। कुछ मामलों में, यह 20 सेमी तक बढ़ सकता है, जो स्तन के आकार को प्रभावित करेगा।
पैल्पेशन पर फाइब्रोएडीनोमा आसानी से अपनी स्थिति बदल लेता है। ट्यूमर अन्य ऊतकों से जुड़ा नहीं है। यह इसे एक कैंसरयुक्त नियोप्लाज्म से अलग करता है, जो एक स्थान पर तय होता है, संयोजी ऊतक और त्वचा के साथ फ़्यूज़ होता है। घातक अवधि मजबूत होती है और इसके किनारे दांतेदार होते हैं।
इंट्राकैनालिक्युलर या पेरिकैनालिक्युलर स्तन फाइब्रोएडीनोमा की उपस्थिति के साथ, लक्षण आमतौर पर अनुपस्थित होते हैं। अप्रत्यक्ष संकेत जिनमें आपको स्तन की स्थिति पर ध्यान देना चाहिए वे हैं:
- सामान्य भूख के साथ अचानक वजन कम होना;
- शरीर के वजन में अकारण वृद्धि, मोटापा;
- धुंधली दृष्टि;
- अनियमित पीरियड्स।
ये सभी लक्षण शरीर में हार्मोनल विकारों का संकेत दे सकते हैं, जो स्तन फाइब्रोएडीनोमा की उपस्थिति का कारण बनते हैं।
पत्ती के आकार के फाइब्रोएडीनोमा में अधिक स्पष्ट लक्षण होते हैं। इसकी उपस्थिति का पता एक या दोनों स्तन ग्रंथियों के आकार में वृद्धि, उनके आकार की विकृति से लगाया जा सकता है। यह रोग विशेष रूप से मासिक धर्म के दौरान स्तन ग्रंथि में दर्द की विशेषता है।
वीडियो: फाइब्रोएडीनोमा के प्रकार, लक्षण, कारण, हटाने के संकेत
स्तन में एक सौम्य ट्यूमर के कारण
स्तन ग्रंथि का विकास और कार्य अंडाशय, पिट्यूटरी ग्रंथि और थायरॉयड ग्रंथि द्वारा उत्पादित शरीर में विभिन्न हार्मोन (एस्ट्रोजन, प्रोलैक्टिन, इंसुलिन और अन्य) के अनुपात पर निर्भर करता है। एक संक्रमणकालीन उम्र में, गर्भावस्था के दौरान, साथ ही साथ बच्चों को सहन करने की क्षमता के विलुप्त होने के साथ, हार्मोन का असंतुलन फाइब्रोएडीनोमा के कारणों में से एक है। एक सौम्य ट्यूमर के गठन का कारण भी हो सकता है:
- गर्भावस्था की कृत्रिम समाप्ति। इस अवस्था में, हार्मोनल पृष्ठभूमि का पुनर्गठन होता है, शरीर भविष्य के बच्चे के जन्म, दूध उत्पादन के लिए समायोजित होता है। गर्भपात हार्मोन के प्राकृतिक संतुलन को बाधित करता है।
- हार्मोनल लेना गर्भनिरोधक गोलियाँ. हार्मोनल दवाएंकेवल डॉक्टर के पर्चे के साथ लिया जाना चाहिए।
- प्रजनन आयु की स्वस्थ महिला में गर्भधारण का अभाव।
- बीमारी थाइरॉयड ग्रंथि, पिट्यूटरी ग्रंथि की शिथिलता, अंडाशय।
14 से 30 वर्ष की आयु की महिलाओं को फाइब्रोएडीनोमा होने का सबसे अधिक खतरा होता है। यौवन, बच्चों का जन्म हार्मोन के अनुपात में सबसे नाटकीय परिवर्तन का कारण बनता है। एक महिला के लिए स्तन ग्रंथियों की स्थिति पर स्वतंत्र नियंत्रण का बहुत महत्व है।
यदि छाती में कोई दर्दनाक लक्षण होते हैं, सील पाए जाते हैं, तो ट्यूमर के बढ़ने या अपूरणीय होने की प्रतीक्षा किए बिना, तुरंत डॉक्टर से परामर्श करना आवश्यक है।
एक मैमोलॉजिस्ट पैल्पेशन द्वारा ट्यूमर की उपस्थिति का निर्धारण करेगा, यदि आवश्यक हो, तो मैमोग्राफी (स्तन का एक्स-रे) और अल्ट्रासाउंड किया जाएगा, जो नियोप्लाज्म की प्रकृति का निर्धारण करेगा और इसकी वृद्धि दर की निगरानी करेगा। चुंबकीय अनुनाद इमेजिंग (एमआरआई), कंप्यूटेड टोमोग्राफी (सीटी) की विधि द्वारा ट्यूमर की स्थिति और आसपास के ऊतकों के बारे में विश्वसनीय जानकारी प्रदान की जा सकती है। बायोप्सी की जाती है: एक पतली सुई से ट्यूमर के ऊतकों का एक नमूना लिया जाता है। इसके अध्ययन के बाद, संघनन की सौम्य या घातक प्रकृति के बारे में निष्कर्ष निकालना उच्च संभावना के साथ संभव है।
यदि यह स्थापित हो जाता है कि एक महिला को स्तन फाइब्रोएडीनोमा है, लेकिन उसके लक्षण उसे परेशान नहीं करते हैं, और संघनन छोटा है, तो कभी-कभी हार्मोन थेरेपी निर्धारित की जाती है। ट्यूमर के तेजी से बढ़ने और छाती में दर्द के साथ, नियोप्लाज्म का सर्जिकल निष्कासन किया जाता है।
फाइब्रोएडीनोमा परिभाषा
फाइब्रोडेनोमा एक सौम्य ट्यूमर है जो स्पष्ट सीमाओं की विशेषता है। यह गठन महिलाओं में स्तन ग्रंथि में विकसित होता है, गर्भाशय में, इसकी सेलुलर संरचना नरम और लोचदार होती है। इसमें संयोजी और ग्रंथियों के ऊतक होते हैं, स्वतंत्र रूप से चलते हैं - "फ्लोट" लक्षण, फाइब्रोएडीनोमा की मुख्य विशिष्ट विशेषता है।
फाइब्रोएडीनोमा का आकार 2 मिलीमीटर से लेकर 5 सेंटीमीटर व्यास तक हो सकता है। विकास डिम्बग्रंथि कूपिक तंत्र द्वारा उत्पादित स्टेरॉयड हार्मोन (एस्ट्रोजेन) से प्रभावित होता है। पुरुषों में, प्रोस्टेट ग्रंथि का फाइब्रोएडीनोमा मनाया जाता है।
फाइब्रोएडीनोमा के कारण
आज तक, इस तरह के ट्यूमर के विकास के कारणों को अभी तक ठीक से स्थापित नहीं किया गया है। विशेषज्ञों का मानना है कि महिलाओं में फाइब्रोएडीनोमा इसका एक परिणाम है हार्मोनल विकार. इसका विकास अंडाशय, यकृत, खराबी के रोगों से प्रभावित होता है अंतःस्त्रावी प्रणालीऔर भी बहुत कुछ।
ट्यूमर का गठन प्रारंभिक अवस्थाउल्लंघन के परिणामस्वरूप होता है मासिक धर्म. इसके अलावा, गर्भावस्था की कृत्रिम समाप्ति और गर्भ निरोधकों के उपयोग के बाद महिलाओं में फाइब्रोएडीनोमा विकसित होता है। और गर्भावस्था के दौरान इनका आकार बढ़ जाता है।
एक आदमी में फाइब्रोएडीनोमा, प्रोस्टेट ग्रंथि में, पर्याप्त मात्रा में पुरुष सेक्स हार्मोन के उत्पादन के उल्लंघन के कारण होता है, एक नियम के रूप में, यह वृद्ध लोगों में विकसित होता है। इस रसौली के गठन का कारण अन्य कारक हैं, उदाहरण के लिए: आघात और भड़काऊ प्रक्रियाएंमूत्र अंग, अनियमित या अनियमित यौन जीवन, खराब रक्त आपूर्ति। साथ ही आनुवंशिकता और शारीरिक निष्क्रियता के कारण भी यह रोग विकसित हो सकता है।
फाइब्रोएडीनोमा लक्षण
फाइब्रोएडीनोमा विकसित होने के साथ, महिलाओं में कोई स्पष्ट लक्षण नहीं होते हैं। एक नियम के रूप में, रोग स्पर्शोन्मुख है, छाती में एक सील द्वारा प्रकट होता है, जो निवारक परीक्षाओं के दौरान या महिलाओं द्वारा खुद को तालमेल के दौरान पाया जाता है। ट्यूमर घना है, आसानी से ऊतकों में विस्थापित हो जाता है, एक चिकनी सतह होती है। लेकिन कई बार सीने में दर्द फिर भी होता है।
इस ट्यूमर के विकास के साथ, पुरुष काठ और प्रोस्टेट ग्रंथि में दर्द के बारे में चिंतित हैं, इस अवधि के दौरान यौन रोग की विशेषता है। सबसे अधिक बार, पुरुषों को असुविधा का अनुभव होता है और अक्सर पेशाब करते समय दर्द होता है, समस्याएं तीव्र देरी, झूठी आग्रह या सुस्त धारा से प्रकट हो सकती हैं।
फाइब्रोएडीनोमा का निदान
फाइब्रोएडीनोमा का निदान करते समय, यदि इसका आकार छोटा है, उदाहरण के लिए, 1 सेमी तक, तो, अल्ट्रासाउंड डेटा का विश्लेषण करते समय, इसे अक्सर पुटी के रूप में माना जाता है। रोग का पता 20 से 30 वर्ष की आयु के साथ-साथ अधिक उम्र के रोगियों में भी लगाया जाता है। अक्सर किशोरावस्था में लड़कियों में फाइब्रोएडीनोमा के निदान के मामले सामने आते हैं। कुछ मामलों में, यौवन के दौरान फाइब्रोएडीनोमा अपने आप गायब हो सकते हैं।
फाइब्रोएडीनोमा को कई प्रकारों में विभाजित किया जाता है।
- सामान्य फाइब्रोएडीनोमा को पेरिकैनालिक्युलर, इंट्राकैनालिक्युलर और मिश्रित में विभाजित किया जाता है। इस प्रजाति को सरकोमा या सरकोमा में बदलने की संभावना नहीं है।
- दुर्लभ रूप से पाए जाने वाले फीलोड्स या पत्तेदार फाइब्रोएडीनोमासारकोमा में बदलना। Phylloid फाइब्रोएडीनोमा बड़े आकार में बढ़ सकता है और तेजी से विकास की विशेषता है।
एक चिकित्सा परीक्षा के बाद, निदान के लिए एक मैमोग्राफी पद्धति का उपयोग किया जाता है, जिसमें स्तन ग्रंथि की एक्स-रे परीक्षा, एक अल्ट्रासाउंड परीक्षा, एक पंचर, यानी एक बायोप्सी शामिल है। मलाशय की एक डिजिटल परीक्षा के साथ पुरुषों में इस गठन की पहचान करना संभव है।
फाइब्रोएडीनोमा उपचार

आज तक, अधिक प्रभावी तरीकासर्जिकल हटाने के अलावा फाइब्रोएडीनोमा का कोई इलाज नहीं है। फाइब्रोएडीनोमा को दूर करने के संकेत हैं: तेजी से विकासजब यह 3-4 महीने में दुगना हो जाता है। इस मामले में, यह सबसे अधिक संभावना है कि एक फीलोड्स ट्यूमर है।
यदि देखा जाए तो ऑपरेशन का संकेत दिया जाता है बड़े आकारट्यूमर, उदाहरण के लिए, 5 सेमी से बड़े होते हैं, जो एक कॉस्मेटिक दोष की ओर जाता है और यदि यह कैंसर के ट्यूमर के चरण में चला जाता है।
परंपरागत रूप से, दो प्रकार के संचालन का उपयोग किया जाता है:
- स्तन कैंसर के लिए किया जाने वाला सेक्टोरल रिसेक्शन, स्तन ऊतक के कुछ हिस्से के साथ ट्यूमर को हटाना है।
- ट्यूमर का एन्यूक्लिएशन या एनक्लूएशन एक ऐसा ऑपरेशन है जो एक कट्टरपंथी हस्तक्षेप प्रक्रिया नहीं है।
संचालन सामान्य या के तहत किया जाता है स्थानीय संज्ञाहरण. उसी समय, रोगविज्ञानी प्रदर्शन करता है ऊतकीय परीक्षा, यह पुष्टि करने के लिए कि स्तन कैंसर या सरकोमा का खंडन करना है या नहीं। हटाने के बाद, कॉस्मेटिक टांके लगाए जाते हैं।
प्रति आधुनिक तरीकेफाइब्रोएडीनोमा को हटाने में शामिल हैं:
- लेज़र एब्लेशन ट्यूमर से छुटकारा पाने का एक गैर-सर्जिकल तरीका है, बिना टांके और स्तन के आकार में बदलाव के, केवल एक छोटा निशान रह जाता है। प्रक्रिया सर्जन के कार्यालय में की जाती है और अस्पताल में भर्ती होने की आवश्यकता नहीं होती है।
- क्रायोब्लेशन - तेज और प्रभावी तरीकाजमना। यह सबसे कम आक्रामक प्रक्रिया है, जिसमें ट्यूमर ऊतकों के अंदर जम जाता है, ट्यूमर कोशिकाएं मर जाती हैं, ट्यूमर धीरे-धीरे सिकुड़ता है और अंततः गायब हो जाता है। अधिकांश रोगी अगले ही दिन अपनी सामान्य जीवन शैली में लौट आते हैं। व्यावहारिक रूप से कोई जटिलता नहीं है, कॉस्मेटिक परिणामों के बिना वसूली तेज है।
- फाइब्रोएडीनोमा का रेडियो तरंग हटाना, जिसमें शामिल हैं स्थानीय संज्ञाहरणऔर अल्ट्रासाउंड नियंत्रण, फाइब्रोएडीनोमा के ऊपर 6-8 मिमी का एक चीरा, रेडियोफ्रीक्वेंसी तरंगों के संपर्क में, पैथोलॉजी वाले ऊतकों से स्वस्थ ऊतकों को अलग करना, विशेष उपकरणों के साथ फाइब्रोएडीनोमा को पकड़ना और निकालना।
- मैमोटॉमी स्तन बायोप्सी की विधि में स्थानीय संज्ञाहरण, फाइब्रोएडीनोमा पर एक चीरा, अल्ट्रासाउंड मार्गदर्शन के तहत एक जांच की शुरूआत और ट्यूमर को हटाने के लिए वैक्यूम का उपयोग शामिल है। इस तरह के हेरफेर के बाद, जल्दी ठीक होनानिशान मुश्किल से दिखाई दे रहा है।
पुरुषों में ट्यूमर को हटाने के लिए भी सर्जरी की आवश्यकता होती है।
फाइब्रोएडीनोमा की रोकथाम
बीमारी को रोकने के लिए, महिलाओं को सूरज की रोशनी के संपर्क में आने से बचने की जरूरत है, गर्म स्नान करते समय शरीर को गर्म करने की संभावना कम होती है, और तनावपूर्ण परिस्थितियों में न आने की कोशिश करें। पुरुषों को सलाह दी जाती है कि वे व्यक्तिगत स्वच्छता के नियमों का पालन करें, शराब का दुरुपयोग न करें। अपने स्वास्थ्य को गंभीरता से लेना और साल में एक बार डॉक्टर के पास जाना, किसी भी उम्र में हर महिला और पुरुष की जिम्मेदारी होनी चाहिए।
विशेषज्ञ संपादक: मोचलोव पावेल अलेक्जेंड्रोविच| मोहम्मद सामान्य चिकित्सक
शिक्षा:मास्को चिकित्सा संस्थान। I. M. Sechenov, विशेषता - 1991 में "चिकित्सा", 1993 में "व्यावसायिक रोग", 1996 में "चिकित्सा"।
स्तन का रेशेदार एडेनोमा एक सौम्य ट्यूमर है जो संयोजी ऊतकों से बनता है।
स्तन ग्रंथि में ट्यूमर के 8% मामलों में यह निदान पाया जाता है।
महिलाओं में विकसित हो सकता है कैंसर अलग अलग उम्र, विशेष रूप से, 12-20 वर्ष की लड़कियों में किशोर संरचनाओं का निदान किया जाता है, स्तन ग्रंथि में परिपक्व ट्यूमर 20-30 वर्ष की आयु के रोगियों में पाए जाते हैं, रजोनिवृत्ति के दौरान, महिलाओं को स्तन फाइब्रोएडीनोमा का निदान किया जाता है।
उपस्थित चिकित्सक महिला को विस्तार से बताएंगे कि स्तन फाइब्रोएडीनोमा क्या है और इससे कैसे बचा जाए। रोग का पता दाएँ/बाएँ छाती में, उसके ऊपरी भाग में सील के रूप में पाया जाता है। जांच के दौरान, ट्यूमर चिकना और लोचदार होगा, यह गतिशीलता में एक घातक ट्यूमर से भिन्न होता है, क्योंकि यह त्वचा से नहीं जुड़ता है। जांच के दौरान, फाइब्रोएडीनोमा चोट नहीं पहुंचाएगा।
एडेनोमा के आकार भिन्न हो सकते हैं, लेकिन 3-8 मिमी के व्यास वाला फाइब्रोमा प्रकाश में आता है। दुर्लभ मामलों में, ट्यूमर आकार में 15 सेमी तक बढ़ता है, ध्यान देने योग्य हो जाता है। स्तन कभी-कभी विकृत हो जाते हैं, स्वस्थ अंग की तुलना में आकार में बढ़ जाते हैं।
स्तन में ट्यूमर के प्रकार
फाइब्रोएडीनोमा स्तन ग्रंथिविविधता और रूप के अनुसार वर्गीकृत। रोग के दो रूप हैं: अपरिपक्व और परिपक्व। पहला एडेनोमा के लिए विशिष्ट है जो युवा लड़कियों में बनता है।
अपरिपक्व एडेनोमा के बीच का अंतर यह है कि इसमें कैप्सूल नहीं होता है। यह सुविधा डॉक्टरों को बिना सर्जरी के बीमारी का इलाज करने की अनुमति देती है। एडेनोमास (परिपक्व) का दूसरा रूप 20 वर्षों के बाद अधिक बार पाया जाता है, इसकी मुख्य विशेषता बाहरी कैप्सूल की उपस्थिति होगी, इसलिए, इस तरह के स्तन फाइब्रोएडीनोमा का इलाज जड़ी-बूटियों, होम्योपैथी और दवाओं से नहीं किया जा सकता है।
स्तन ग्रंथियों के फाइब्रोएडीनोमैटोसिस को गांठदार और पत्ती के आकार में विभाजित किया गया है। गांठदार प्रकार के ट्यूमर में हैं:
- पेरिकैनाक्यूलर (ग्रंथि नलिकाओं के पास संयोजी ऊतक विकृत होते हैं);
- इंट्राकैनाक्यूलर (संयोजी ऊतक ग्रंथियों में विकसित होते हैं);
- मिश्रित ट्यूमर (पिछली किस्मों के फाइब्रोएडीनोमा के लक्षण शामिल हैं)।
स्तन ग्रंथि के पत्ते के आकार का फाइब्रोएडीनोमैटोसिस एक ट्यूमर है जो आकार में तेजी से बढ़ता है, एक सार्कोमा में बदल सकता है। रचना में, स्तन ग्रंथि का ऐसा रेशेदार एडेनोमा पत्तियों के रूप में परतों जैसा दिखता है।
ट्यूमर दुर्लभ है और सर्जिकल हस्तक्षेप की आवश्यकता को इंगित करता है। गांठदार एडेनोमा किसी भी उम्र में होता है, और अधिकांश मामलों में स्तन ग्रंथि के पत्ते के आकार का फाइब्रोएडीनोमैटोसिस 40 वर्ष से अधिक उम्र की महिलाओं में पाया जाता है।
स्तन में एडेनोमा के लक्षण
यह देखते हुए कि आमतौर पर फाइब्रोएडीनोमा व्यावहारिक रूप से लक्षण नहीं दिखाता है, इसे एक कपटी बीमारी माना जाता है। जैसे-जैसे यह बढ़ता है, यह एक महिला को अस्वस्थ महसूस करने का कारण बनता है, तापमान में वृद्धि, ग्रंथि के अंदर, दर्द अधिक बार और मजबूत रूप से प्रकट होगा। पर प्रारंभिक चरण, जबकि स्तन फाइब्रोएडीनोमा के लक्षण अभी तक स्पष्ट नहीं हुए हैं, एक महिला अपनी स्वच्छता प्रक्रियाओं के दौरान एक सील महसूस कर सकती है।
ट्यूमर बड़ा होने पर उसकी पहचान करना आसान होता है - यह नग्न आंखों को दिखाई देता है। स्तन ग्रंथि का फाइब्रोडेनोमा निप्पल के पास स्थित होता है, इसे छूने पर दर्द हो सकता है, रंगहीन तरल निकलता है और निप्पल में दरारें पड़ जाती हैं।
यदि अचानक एडेनोमा एक सारकोमा में बदल गया है, तो ट्यूमर के ऊपर की त्वचा का रंग बदल जाएगा, जांच के बाद नियोप्लाज्म ध्यान देने योग्य होगा।
ट्यूमर के विकास के कारण
डॉक्टर एडेनोमा के सटीक कारणों को नहीं जानते हैं। संभवतः, स्तन ग्रंथि के फाइब्रोएडीनोमैटोसिस को भड़काने वाले कारकों की पहचान की जाती है। प्रति आंतरिक कारणहार्मोनल विफलता (एस्ट्रोजन का स्तर बंद हो जाता है), विकृति की उपस्थिति (अंडाशय, थायरॉयड ग्रंथि, यकृत, जननांग अंगों के रोग) शामिल हैं।
फाइब्रोएडीनोमा जैसी बीमारी निम्नलिखित कारणों से होती है: प्रतिकूल पर्यावरणीय परिस्थितियां, तनाव के लंबे समय तक संपर्क, तंत्रिका थकावट, सनबर्न का दुरुपयोग, बहुत गर्म पानी में बार-बार पानी की प्रक्रिया, सीने में चोट।
अन्य कारण जिनके कारण स्तन फाइब्रोएडीनोमा बन सकते हैं:
- कई गर्भपात;
- हार्मोन थेरेपी;
- गलत तरीके से चयनित मौखिक गर्भ निरोधकों।
कुछ डॉक्टरों के अनुसार आनुवंशिकता को भी एक ऐसा कारक माना जा सकता है जिसके कारण बाएं या दाएं स्तन का सौम्य ट्यूमर हो सकता है।
कोई ठोस सबूत नहीं है, लेकिन वहाँ है रोचक तथ्य- अगर किसी लड़की के परिवार में ऑन्कोलॉजी के मामले हैं, तो फाइब्रोएडीनोमा होने की बहुत संभावनाएं हैं।
नैदानिक उपाय
यदि किसी महिला या लड़की में कोई सील पाई जाती है, उसके सीने में कुछ दर्द होता है या परेशान नहीं होता है, लेकिन महसूस होता है, तो डॉक्टर के पास जाने का यह एक कारण है। विशेषज्ञ आपको बताएंगे कि फाइब्रोएडीनोमा क्या है, एक परीक्षा आयोजित करें और आपको परीक्षण के लिए भेजें।
वाद्य निदान में एक्स-रे और अल्ट्रासाउंड शामिल हैं, फिर आपको हार्मोन के लिए रक्त परीक्षण, साइटोलॉजी के लिए सामग्री लेने की आवश्यकता है। डॉक्टर परिणामों का मूल्यांकन करता है, और यदि स्तन फाइब्रोएडीनोमा का निदान किया जाता है, तो उपचार उम्र, सहरुग्णता और मतभेदों को ध्यान में रखते हुए निर्धारित किया जाता है।
आप निम्नलिखित मामलों में सर्जरी के बिना कर सकते हैं:
- यदि रोगी युवा है, तो अपरिपक्व फाइब्रोएडीनोमा का पता चलने पर नियंत्रण, दवाओं का नुस्खा और हर्बल दवा पर्याप्त हो सकती है;
- यदि रजोनिवृत्ति के दौरान एक स्तन एडेनोमा का पता चला है, तो उपचार की आवश्यकता नहीं है, क्योंकि हार्मोनल परिवर्तन ट्यूमर के विकास को रोकते हैं;
- यदि ट्यूमर छोटा है और प्रगति नहीं करता है, तो नियमित निवारक परीक्षाओं से गुजरना और अनुशंसित दवाएं लेना पर्याप्त है;
- जब कोई जोखिम नहीं है कि ऑन्कोलॉजिकल पैथोलॉजी विकसित होगी।
निम्नलिखित मामलों में ऑपरेशन आवश्यक है:
- यदि ट्यूमर दर्द करता है, तो जल्दी से बढ़ता है और एक सारकोमा में बदलने में सक्षम होता है;
- गंभीर कॉस्मेटिक दोष;
- रोगी के अनुरोध पर;
- गर्भावस्था या गर्भावस्था की योजना।
ट्यूमर को सर्जरी या सशर्त गैर-सर्जिकल उपचार द्वारा हटा दिया जाता है। प्रक्रियाएं स्थानीय या सामान्य संज्ञाहरण के तहत की जाती हैं।
सर्जिकल हस्तक्षेप के लिए दो विकल्प हैं - सेक्टोरल रिसेक्शन (ट्यूमर और स्वस्थ ऊतकों को 2 सेमी तक पकड़ लेता है) और एन्यूक्लिएशन (कैंसर की संभावना न होने पर केवल फाइब्रोएडीनोमा को हटाया जाना है)। प्रस्तुत विकल्पों में से स्तन फाइब्रोएडीनोमा के किसी भी उपचार में प्रयोगशाला में ट्यूमर के ऊतकों का अध्ययन शामिल है।
स्तन फाइब्रोएडीनोमा का गैर-सर्जिकल तरीके से इलाज करने से पहले, डॉक्टर को यह चुनना होगा कि किसी विशेष मामले में कौन सी विधि सबसे प्रभावी है:
- क्रायोडेस्ट्रक्शन (ठंड के संपर्क में);
- पृथक (लेजर और अल्ट्रासाउंड के संपर्क में);
- मैमोटॉमी (एक जांच के साथ संघनन को हटाना);
- उच्च आवृत्ति हटाने।
पुनर्वास अवधि
अन्य ऑपरेशनों के अलावा, एक सरल उपचार विकल्प फाइब्रोएडीनोमा को हटाने के लिए सर्जरी है। प्रक्रिया लगभग एक घंटे तक चलती है, व्यावहारिक रूप से कोई जटिलता नहीं है। रोगी कुछ घंटों के लिए क्लिनिक में रहते हैं, दुर्लभ मामलों में - 2 दिनों तक।
12 दिनों के बाद, टांके हटा दिए जाते हैं, और यदि इसे लगाया जाता है कॉस्मेटिक सीम, यह अपने आप विलीन हो जाता है। डॉक्टर ऑपरेशन को इस तरह से करने की कोशिश करते हैं ताकि दृश्य दोषों को कम किया जा सके। पुनर्वास के दौरान, आमतौर पर दर्दना। समय के साथ, एक पुनरावृत्ति या एक पुटी की उपस्थिति संभव है।
फाइब्रोएडीनोमा लोक उपचार का उपचार
रेशेदार एडेनोमा के लिए एक प्रभावी उपाय वर्मवुड का काढ़ा होगा। इसे बनाने के लिए आपको एक प्याले में 3 छोटी चम्मच डालनी है. जड़ी बूटियों और उन्हें एक गिलास उबलते पानी के साथ डालें। काढ़े को 2 घंटे के लिए डाला जाता है, जिसके बाद इसे फ़िल्टर किया जाता है।
दवा दिन में दो बार लें - सुबह और दोपहर में, 1 बड़ा चम्मच। पाठ्यक्रम 2 चरणों में होता है, प्रत्येक 10 दिनों के लिए, उनके बीच 5 दिनों का ब्रेक होता है। बाह्य रूप से, आप टोडफ्लैक्स और आर्बरविटे के मलम के साथ छाती का इलाज कर सकते हैं। मालिश आंदोलनों के साथ, उत्पाद को दिन में दो बार छाती में रगड़ा जाता है।
स्तन के लिए हीलिंग मरहम घर पर तैयार किया जा सकता है। आपको एक गिलास परिष्कृत वनस्पति तेल, पीले मोम का एक टुकड़ा, एक मुर्गी का अंडा लेने की जरूरत है।
एक कड़ाही में मोम के साथ तेल गरम करें, और जब मिश्रण में उबाल आ जाए, तो उबले हुए अंडे की जर्दी का आधा भाग डालें, उबालें और हिलाएं। फिर उत्पाद को फ़िल्टर्ड किया जाता है और रेफ्रिजरेटर में रखा जाता है। मरहम 3 घंटे के लिए छाती पर एक पतली परत के साथ लगाया जाता है। कोर्स 2 सप्ताह का है।
स्तन कैंसर के लिए आहार
 उपचार के प्रभावी होने के लिए, आपको डॉक्टर की सभी सिफारिशों का पालन करने की आवश्यकता है, जिसमें स्वच्छता नियम, दैनिक दिनचर्या को समायोजित करना, बुरी आदतों से छुटकारा पाने और समय पर संतुलित आहार पर स्विच करना शामिल है।
उपचार के प्रभावी होने के लिए, आपको डॉक्टर की सभी सिफारिशों का पालन करने की आवश्यकता है, जिसमें स्वच्छता नियम, दैनिक दिनचर्या को समायोजित करना, बुरी आदतों से छुटकारा पाने और समय पर संतुलित आहार पर स्विच करना शामिल है।
आहार में कोई विशेष निषेध नहीं है, लेकिन ऐसे नियम हैं जो फाइब्रोएडीनोमा सहित हर महिला के लिए उपयोगी होंगे।
पोषण नियम:
- कॉफी और चाय की खपत कम करें, अधिक हर्बल काढ़े, कॉम्पोट्स और जेली, फलों के पेय और जूस, ग्रीन टी का उपयोग करें और साफ पानी के बारे में न भूलें;
- आहार में विटामिन ई, आयोडीन युक्त खाद्य पदार्थ शामिल करें, मेनू को फलों और सब्जियों से समृद्ध करें;
- वसायुक्त खाद्य पदार्थों से बचा जाना चाहिए, क्योंकि यह स्टेरॉयड के उत्पादन को उत्तेजित करता है, और वे ट्यूमर के विकास को भड़काते हैं;
- यह आटा उत्पादों, सूजी और सूरजमुखी के तेल की मात्रा को कम करने के लायक है;
- मेनू गोभी और मछली, मूली, शलजम जैसे उत्पादों का स्वागत करता है;
- उपचार की अवधि के साथ-साथ पशु वसा के लिए फलियां मना करना बेहतर है;
- सरसों, धनिया, मेवा मसाले के रूप में साधारण व्यंजनों के लिए अच्छा प्रभाव देंगे।
सफल उपचार का मुख्य कारक डॉक्टर के पास समय पर पहुंच है। इसके विकास की शुरुआत में प्रत्येक बीमारी का तेजी से और आसानी से इलाज किया जाता है। अपने स्वास्थ्य का ध्यान रखने वालों से ही ईर्ष्या की जा सकती है।