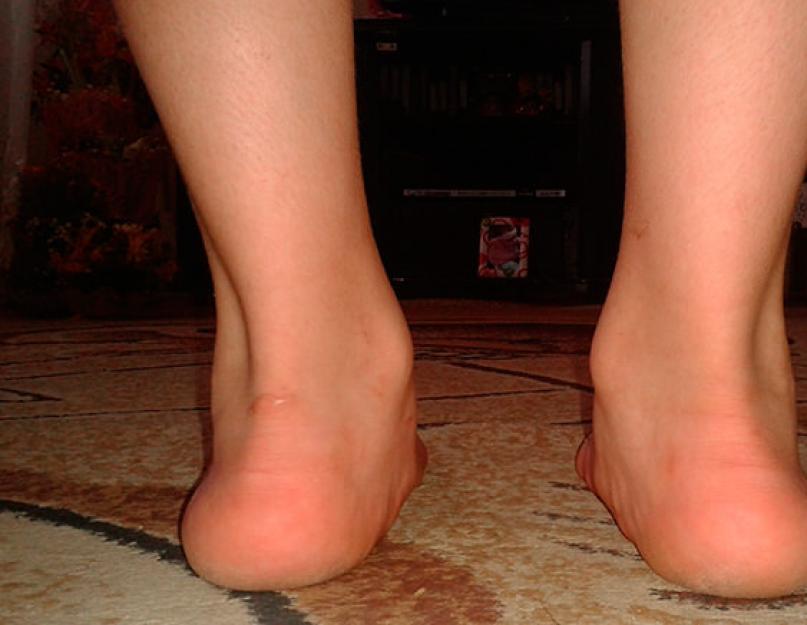
पैरों का सपाट वल्गस रोपण एक आर्थोपेडिक विसंगति है, जो पैर में विकृति परिवर्तन की विशेषता है, जो वयस्कों और बच्चों दोनों में होती है। विकृति पैर की सतह का उल्लंघन है, जब इसका मध्य भाग नीचे की ओर विस्थापित होता है, और पैर की उंगलियां और एड़ी बाहर की ओर निकल जाती हैं। पैर के असामान्य विकास का कारण स्नायुबंधन, मांसपेशियों और टेंडन की कमजोरी है, जब मजबूत मांसपेशियों के प्रभाव में पैर उनकी ओर आकर्षित होता है। इस प्रभाव का परिणाम फ्लैटफुट का निर्माण होता है।
पैरों की प्लैनोवल्गस विकृति अनिवार्य रूप से एक ही फ्लैट पैर है, एक बहुत ही सामान्य दोष है जो ग्रह के हर पंद्रहवें निवासी में होता है। इस बीमारी का इलाज मुश्किल है, और इलाज की प्रक्रिया ही लंबी और समस्याग्रस्त है।
पैथोलॉजी के विकास के कारण
विकास के क्रम में, हमारे पैर को मानव शरीर के भार को उठाने और समान रूप से वितरित करने के लिए आकार दिया गया है। चलने, दौड़ने और कूदने के दौरान पैर की भूमिका सबसे अधिक शॉक अवशोषण प्रदान करना है। इसके अलावा, पैर की अनूठी शारीरिक संरचना के कारण, एक व्यक्ति चलता है ऊर्ध्वाधर स्थिति, दाएं - बाएं, पीछे - आगे गिरने के बिना। पैर के उभरे हुए मेहराब को दो दिशाओं में निर्देशित किया जाता है: अनुप्रस्थ और अनुदैर्ध्य। तो, एक वयस्क के पास समर्थन के रूप में तीन बिंदु होते हैं:
- बड़ी प्रपदिकीय हड्डी का तत्व;
- एड़ी ट्यूबरकल;
- पांचवां प्रपदिकीय।
पैथोलॉजी युवा महिलाओं में अधिक बार होती है क्योंकि वे ऊँची एड़ी के जूते पहनती हैं। नेत्रहीन, इस तरह की विकृति वाले पैर "X" अक्षर से मिलते जुलते हैं। इसी समय, कैल्केनस और पैर की उंगलियां एक ही दिशा (बाहर की ओर) की ओर इशारा करती हैं, और पैर के मध्य भाग को नीचे की ओर स्थानांतरित कर दिया जाता है।

इस प्रकार, विकृति के विकास में योगदान होता है:
- स्नायुबंधन तंत्र की कमजोरी;
- संयोजी ऊतक रोग;
- वजन (मोटापा पैरों पर एक अतिरिक्त भार बनाता है, जिससे उनकी विकृति होती है);
- ऊँची एड़ी के साथ असुविधाजनक जूते पहनना।
पैथोलॉजी का वर्गीकरण
पैर की वक्रता के आकार के आधार पर, पैथोलॉजी तीन प्रकार की होती है:
- अनुप्रस्थ;
- अनुदैर्ध्य;
- संयुक्त।
पैर की अनुदैर्ध्य स्थापना पैर के अनुदैर्ध्य मेहराब का लोप है। यदि एक ही समय में चाल का उल्लंघन होता है; चलने और टटोलने पर दर्द, और विरूपण परिवर्तन नेत्रहीन भी देखे जाते हैं, फिर हम पैर के अनुदैर्ध्य विरूपण के बारे में बात कर सकते हैं।
अनुप्रस्थ विकृति एक विशिष्ट प्रकार के पैर की विशेषता है - यह नेत्रहीन चपटा दिखता है। साथ ही, उंगलियों के टेंडन अस्वाभाविक रूप से फैले हुए हैं, और वक्रता में हथौड़ा जैसी उपस्थिति होती है। चलने और चाल में गड़बड़ी होने पर मरीजों को दर्द की शिकायत होती है।
पैर की संयुक्त स्थापना अनुप्रस्थ और अनुदैर्ध्य विसंगतियों दोनों के संकेतों को जोड़ती है और इसे अनुप्रस्थ-अनुदैर्ध्य फ्लैटफुट कहा जाता है। इसके बावजूद, दर्द और विभिन्न असुविधाएँ अनुपस्थित हैं।
विकृतियों को निम्नानुसार वर्गीकृत किया गया है:
- स्पास्टिक - मांसपेशियों में ऐंठन के बाद होता है;
- रैचिटिक - डी-हाइपोविटामिनोसिस के परिणामस्वरूप विकसित होता है;
- संरचनात्मक - ताल का असामान्य स्थान;
- पक्षाघात - पोलियोमाइलाइटिस का एक परिणाम;
- अतिसुधार - असफल क्लबफुट सुधार के परिणामस्वरूप दिखाई देना;
- सांख्यिकीय - स्कोलियोसिस और आसन विकारों के विकास के साथ;
- प्रतिपूरक - अकिलीज़ कण्डरा के विकास में एक दोष, जिसमें हड्डियाँ अंदर की ओर चलती हैं;
- दर्दनाक - चोटों, चोटों, अव्यवस्थाओं और फ्रैक्चर के परिणामस्वरूप विकसित होता है;

लक्षण
जैसा कि ऊपर उल्लेख किया गया है, फ्लैट-वाल्गस विकृति जन्मजात फ्लैटफुट की पृष्ठभूमि के खिलाफ विकसित होती है। रोग के लक्षण इस बात पर निर्भर करते हैं कि पैर के किस हिस्से में वक्रता आई है।
उदाहरण के लिए, विषुव या विषुव पैर के परिणामस्वरूप विषुव विकृति विकसित होती है। यह पेरोनियल मांसपेशियों की विकृति का परिणाम हो सकता है। रोग की विशेषता दोनों पैरों और निचले पैरों की मांसपेशियों के पक्षाघात से होती है।
"टक्कर" की उपस्थिति में, लक्षण निम्नानुसार प्रकट होंगे:
- हड्डियों में सूजन, सूजन और चोट लग सकती है;
- अंगूठा अंदर की ओर मुड़ा हुआ होता है, जबकि वही भाग्य अन्य अंगुलियों से आगे निकल जाता है, वे हथौड़ों के रूप में भी विकृत और उभरे हुए होते हैं;
- संकीर्ण जूते या ऊँची एड़ी के जूते पहनना असंभव है, और कभी-कभी आरामदायक भी;
- बहुत बार ऐसी विकृति वाले रोगी कई आकार बड़े जूते पहनते हैं;
- वक्रता अँगूठाअन्य उंगलियों की सामान्य स्थिति में हस्तक्षेप करता है, वे विचित्र रूप से झुकते हैं और झुकते भी हैं;
- लंबे समय तक चलने से पैरों में दर्द और भारीपन होता है;
- तलवों पर कॉर्न्स और कॉलस दिखाई देते हैं।

पैथोलॉजी का उपचार
यह तुरंत कहा जाना चाहिए कि फ्लैटफुट वाल्गस के निदान में बहुत लंबा और शामिल है कठिन उपचारजिसमें बहुत समय लगता है। जितनी जल्दी हो सके रोग का निदान करना और पर्याप्त उपचार शुरू करना महत्वपूर्ण है। इस मामले में समय रोगी के खिलाफ काम करता है, क्योंकि समय पर उपचार शुरू होने से रोग के शीघ्र उन्मूलन की आशा होती है।
वल्गस फ्लैटफुट के उपचार में शामिल हैं;
- भौतिक चिकित्सा, जिसका उद्देश्य पैर के आकार को ठीक करना और मांसपेशियों को मजबूत करना है;
- फिजियोथेरेपी प्रक्रियाएं;
- आर्थोपेडिक जूते, इनसोल, इनसोल पहनना;
- आर्थोपेडिक ऑर्थोस, ब्रेस और अन्य सुधारकों का उपयोग;
- नियमित मालिश करें निचला सिराऔर काठ-त्रिक-नितंब क्षेत्र।
बच्चों में सपाट पैर
यह तुरंत ध्यान दिया जाना चाहिए कि उपरोक्त सभी इस विकृति की उपस्थिति के साथ एक वयस्क पर लागू होते हैं, लेकिन छोटे बच्चों में सब कुछ अलग है। लगभग सभी बच्चे फ्लैट पैरों के साथ पैदा होते हैं और यह स्पष्ट है कि क्यों। आखिरकार, उस समय उनके पैरों को तनाव का अनुभव नहीं हुआ और वे केवल पहला कदम तब उठाते हैं जब उन्हें अपने पैरों पर रखा जाता है। स्वाभाविक रूप से, इस अवधि के दौरान वे अपने पैर गलत तरीके से रखते हैं, क्योंकि वे चल नहीं सकते।
इसलिए, यह पैर के आर्च के कार्यात्मक चपटेपन और शारीरिक रचना के बीच अंतर करने के लायक है। फिजियोलॉजिकल चपटेपन निचले छोरों के आर्थोपेडिक विकास का केवल एक चरण है और आदर्श है। पर्याप्त भार (असमान सतहों पर चलने पर) के साथ, बच्चे की विकृति जल्दी ठीक हो जाती है। यह आमतौर पर तीन साल की उम्र तक होता है। इसके अलावा, तीन साल तक बच्चे के तलवे पर एक प्राकृतिक फैटी परत होती है जो पैर के आर्च को बंद कर देती है। आप इसे तभी देख सकते हैं जब आप बच्चे को उसके पैर की उंगलियों पर रखेंगे।
पैर के आर्च को बनाने की प्रक्रिया लंबी है, इसमें कई साल लग जाते हैं। इसलिए, पांच साल से पहले शारीरिक रूप से सही ढंग से गठित पैर के बारे में बात करने लायक है। हालाँकि, सभी बच्चे अलग-अलग होते हैं, इसलिए कुछ के लिए यह प्रक्रिया पहले और दूसरों के लिए बाद में बनती है। यह इस बात पर निर्भर करता है कि बच्चा शारीरिक रूप से कितना विकसित और स्वस्थ है, क्या उसे मस्कुलोस्केलेटल सिस्टम के विकास में विचलन है, अंतःस्रावी में विकार और तंत्रिका तंत्र. लेकिन, दुर्भाग्य से, ऐसे मामले होते हैं जब सपाट पैर एक स्पष्ट विकृति बन जाते हैं।
जोखिम समूह में वे बच्चे शामिल हैं, जिन्हें जीवन के पहले वर्ष में, मस्कुलोस्केलेटल सिस्टम के विकास में विकारों का पता चला था, मांसपेशियों की टोन में कमी, साइकोमोटर विकास में कमी और मोटापा। इस तरह के उल्लंघन का परिणाम पैरों की फ्लैट-वाल्गस विकृति होगी।

बच्चों के आर्थोपेडिस्टों की धुरी रेखा से पैरों के कोण का विचलन डिग्री में मापा जाता है। इस मामले में, बच्चे के शरीर का वजन असमान रूप से पैरों पर वितरित किया जाता है और सबसे बड़ा भार पैर के एक निश्चित क्षेत्र द्वारा अनुभव किया जाता है। इस मामले में, यह पैर का भीतरी किनारा है, जहां अनुदैर्ध्य चाप बनना चाहिए। इसलिए, चिकित्सक इस विकृति को फ्लैट-वाल्गस कहते हैं।
विकास के कारण
रोग के विकास के कारण हैं:
- संयोजी ऊतक डिसप्लेसिया सबसे आम कारण है जो जल, मिट्टी और वायु के पर्यावरण प्रदूषण, खराब गुणवत्ता वाले भोजन के परिणामस्वरूप होता है। यह सब बच्चे के संयोजी ऊतक, हमले और अन्य अंगों के असामान्य विकास की ओर जाता है।
- असुविधाजनक बच्चों के जूते जो पैर को ठीक से ठीक नहीं करते हैं।
- बच्चा शारीरिक गतिविधि (बगीचे, नर्सरी में घर पर) से वंचित है।
- वंशानुगत चयापचय रोग (रोग थाइरॉयड ग्रंथिऔर मधुमेह)
- वंशानुगत ऑस्टियोपोरोसिस।
- डी-हाइपोविटामिनोसिस, जिसके परिणामस्वरूप हड्डी के ऊतक पहले से ही दोषपूर्ण हैं।
- कैल्शियम और फास्फोरस की कमी, साथ ही जठरांत्र संबंधी मार्ग के रोगों के परिणामस्वरूप उनके अवशोषण का उल्लंघन।
- चोट और पैर की चोटें।
इसके अलावा, विशेषज्ञ रोग की उत्पत्ति के कई सिद्धांतों की पहचान करते हैं:
- मस्कुलोस्केलेटल ऊतक की वंशानुगत कमजोरी का सिद्धांत;
- शारीरिक सिद्धांत;
- स्थैतिक-यांत्रिक सिद्धांत;
- वेस्टिमेंटरी सिद्धांत।
और फ्लैट-वाल्गस वक्रता की गंभीरता की तीन डिग्री:
- रोशनी;
- औसत;
- अधिक वज़नदार।
पैथोलॉजी के पहले लक्षण बच्चे के पहले चरणों में देखे जाते हैं। इसलिए, बीमारी का तुरंत निदान करना और इसे खत्म करना शुरू करना बेहद जरूरी है। यदि यह समय पर नहीं किया जाता है, तो बच्चे को न केवल पैरों की विकृति का अनुभव होगा, बल्कि टखनों, घुटनों और कूल्हे के जोड़, आसन का उल्लंघन और रीढ़ की वक्रता। नतीजतन, मांसपेशियां अतिभारित होती हैं, जोड़ों में दर्द होता है और उनके कार्य बाधित होते हैं, दर्द और चाल में गड़बड़ी दिखाई देती है। बहुत में प्रारंभिक अवस्थागठिया, आर्थ्रोसिस, ओस्टियोचोन्ड्रोसिस और विकलांगता दिखाई दे सकती है।
इलाज
रोग का उपचार निम्नलिखित क्षेत्रों में किया जाता है:
- पैर स्नान;
- मालिश;
- ओज़ोकेरिटोथेरेपी (पैराफिन थेरेपी);
- मिट्टी के अनुप्रयोग;
- फिजियोथेरेपी प्रक्रियाएं (वैद्युतकणसंचलन, मैग्नेटोथेरेपी, विद्युत उत्तेजना);
- एक्यूपंक्चर;
- तैरना;
- फिजियोथेरेपी।

मालिश
मालिश उपचार का मुख्य तरीका है जटिल चिकित्सा. यह मस्कुलोस्केलेटल सिस्टम को आराम करने में मदद करता है, रक्त परिसंचरण में सुधार करता है और एकमात्र के पेशी तंत्र के ट्राफिज्म में सुधार करता है। निम्नलिखित क्रम में बच्चे के पैरों की मालिश की जाती है:
- मालिश की शुरुआत से तुरंत पहले, पैरों को स्ट्रोक करें;
- कूल्हों और घुटनों का भी हल्के स्ट्रोक के साथ इलाज किया जाता है;
- सतही दबाव के साथ पीठ की मांसपेशियों को गूंधें;
- मांसपेशियों को रगड़ें;
- अपने हाथ की हथेली से बच्चे के पैरों को थपथपाएं;
- अंतिम स्ट्रोक करें।
सामान्य मालिश भी स्ट्रोक से शुरू होती है जो बच्चे के अंगों में रक्त के प्रवाह को बढ़ाती है। आंदोलनों को एड़ी से पोपलीटल फोसा तक किया जाता है। मालिश के दौरान मांसपेशियों को आराम देने पर जोर दिया जाता है, बच्चे को रगड़ने की जरूरत नहीं है। यदि कुछ क्षेत्रों में कई जोरदार रगड़ना आवश्यक है, तो वे हल्के और जोरदार दोनों होने चाहिए। सानना उंगलियों से किया जाता है। मुख्य जोर पथपाकर और हिलाने पर है।
भौतिक चिकित्सा
सपाट पैरों के उपचार के लिए जिम्नास्टिक अभ्यास एक मेडिकल मैट पर किया जाता है, जिसमें असमान (उभरा हुआ) सतह होना चाहिए। इस तरह के गलीचे पर व्यायाम करने से पैरों की यांत्रिक मालिश होती है। व्यायाम दो से तीन साल की उम्र के बच्चों के लिए उपयुक्त हैं।
मैट एक्सरसाइज:
- एक पैर से दूसरे पैर पर कदम रखना, शरीर के वजन को स्थानांतरित करना;
- एक पैर पर खड़ा होना, दूसरा गलीचा पर फिसलने की हरकत करना;
- अपने हाथों को अपनी बेल्ट पर रखकर, अपने धड़ के साथ एक दिशा में गोलाकार गति करें, फिर दूसरी दिशा में;
- एक पैर को दूसरे के सामने रखें, फिर पंजों पर उठाएं और एड़ी पर नीचे करें;
- एक पैर एड़ी पर और दूसरा पैर के अंगूठे पर, एक ही समय में पैरों को पैर के अंगूठे से एड़ी तक रोल करें;
- पैर के बाहरी किनारे पर सहारे के साथ चटाई पर चलना।
ऑपरेशन
चपटे पैरों को ठीक करने के लिए सर्जिकल उपचार अत्यंत दुर्लभ है। पैर के आर्च का छांटना ग्राइस विधि के अनुसार किया जाता है। किशोरावस्था में दोष का सुधार भी किया जाता है, हालांकि, आर्थ्रोडिसिस की तकनीक का उपयोग किया जाता है, जिसमें चाप को ठीक करने के लिए पैर की हड्डियों का चरणबद्ध पुनर्स्थापन किया जाता है।
10 9 758 0
पैरों पर "धक्कों" की समस्या को वैज्ञानिक रूप से "पैर की वल्गस विकृति" कहा जाता है। यह महिलाओं में, एक नियम के रूप में, अक्सर होता है, हालांकि यह पुरुषों और बच्चों में भी विकसित होता है।
इस लेख में हम हड्डी बनने के कारण, बचाव और इसके उपचार के तरीकों के बारे में बात करेंगे।
कारण
रोग का सबसे आम कारण है:
- सपाट पैर;
- पैर की चोटें;
- अधिक वज़न;
- वंशागति;
- गर्भावस्था, दुद्ध निकालना, रजोनिवृत्ति और यौवन के दौरान हार्मोनल व्यवधान;
- अनुचित रूप से चयनित या खराब गुणवत्ता वाले जूते पहनना;
- पेशे की विशेषताएं (पैरों पर लंबे समय तक रहना);
- ऊँची एड़ी के जूते का लगातार उपयोग (भार असमान रूप से वितरित किया जाता है, और उंगलियों पर बहुत तनाव पड़ता है)।

नतीजतन, पैर की हड्डियाँ बढ़ती हैं। इस समस्या में बहुत सारे अप्रिय परिणाम होते हैं: दर्द, सूजन, चलने में कठिनाई। जूते की पसंद यातना में बदल जाती है, पैर में एक अनैच्छिक रूप होता है, मनोवैज्ञानिक जटिलताएं दिखाई देती हैं।
रोग के चरण
उपचार की सही विधि चुनने से पहले, रोग के चरण को निर्धारित करना आवश्यक है। चार हो सकते हैं:
- अंगूठा 20 डिग्री से अधिक नहीं की ओर झुकता है, एक छोटी सी वृद्धि दिखाई देती है। जूतों के दबाव के कारण उस पर लाली और कॉलस बन जाते हैं। अभी दर्द नहीं है।
- जोड़ को 30 डिग्री तक विस्थापित किया जाता है। टक्कर काफी ध्यान देने योग्य है और जूते को ख़राब कर सकती है। लंबे समय तक खड़े रहने या चलने पर वे दिखाई देते हैं दर्द.
- उंगली 50 डिग्री तक घूमती है। हड्डी की वृद्धि ओस्टियोचोन्ड्रल आउटग्रोथ और घने कॉलस के गठन के साथ होती है। जूते चुनना बहुत मुश्किल है - आपको ऑर्डर करने या बड़ा आकार खरीदने के लिए सिलना होगा। चलना अधिक कठिन और अधिक कष्टदायक हो जाता है।
- एक चालू अवस्था जिसमें ऑफ़सेट कोण 50 डिग्री के निशान से अधिक होता है। उंगली को जोर से घुमाया जाता है और दूसरी उंगलियों पर लगाया जाता है। पैर भद्दा और मुड़ा हुआ दिखता है। पुराने ऑस्टियोआर्थराइटिस और बर्साइटिस विकसित होते हैं। दर्द स्थायी हैं।

हड्डियों के इलाज की प्रक्रिया जटिल और लंबी होती है, लेकिन जितनी जल्दी आप इसे शुरू करेंगे, उतनी ही जल्दी आप सर्जरी से बचकर इस समस्या से निजात पा सकेंगे।
निदान
डॉक्टर से परामर्श किए बिना पहले लक्षणों को नोटिस करना आसान है। यह अंगूठे का विचलन और एक टक्कर की उपस्थिति है।
हालांकि, एक्स-रे की मदद से केवल एक विशेषज्ञ एक सटीक निदान स्थापित करेगा, सहवर्ती रोगों की पहचान करेगा और चिकित्सा पद्धति का निर्धारण करेगा।

चरण के आधार पर, रोगियों को निर्धारित किया जाता है रूढ़िवादी उपचार, आर्थोपेडिक उपकरणों को पहनना, मालिश, फिजियोथेरेपी सहित, चिकित्सा तैयारी; या द्रव्यमान का शल्य चिकित्सा हटाने।
दर्द को कैसे दूर करें
गंभीर दर्द के साथ, सवाल: पैरों पर धक्कों का इलाज कैसे किया जाए, यह पृष्ठभूमि में फीका पड़ जाता है। पहली प्राथमिकता दर्द से छुटकारा पाना है। इसका स्रोत, सबसे अधिक बार, असहज, संकीर्ण जूते और ऊँची एड़ी के जूते हैं।

यदि टक्कर स्पष्ट रूप से व्यक्त की जाती है, तो यह सूजन प्रक्रिया की शुरुआत का संकेत दे सकती है। इस मामले में, दर्द की मदद से समाप्त किया जा सकता है:
- मालिश;
- विशेष जिम्नास्टिक;
- विरोधी भड़काऊ गैर-स्टेरायडल दवाएं;
- विरोधी भड़काऊ दर्द निवारक;
- लोक कोष।
याद रखें: दर्द से राहत से परेशानी दूर हो जाएगी, लेकिन खुद समस्या नहीं। यदि आप लंबे समय तक इलाज में शामिल नहीं होते हैं, तो आप केवल अपनी स्थिति को बढ़ाएंगे।
हॉलक्स वल्गस के लिए सर्जरी
सर्जिकल हस्तक्षेप को उपचार का सबसे प्रमुख तरीका माना जाता है। लेकिन उपेक्षित स्थिति में, आप इसके बिना नहीं कर सकते।
एक व्यक्ति को तेज दर्द तब भी महसूस होता है, जब वह अपने पैर पर खड़ा होना शुरू करता है। हड्डी पहुँचती है बड़े आकार, एक व्यक्ति शारीरिक रूप से जूते नहीं पहन सकता - पैर फिट नहीं होता। इस मामले में, स्थिति को केवल परिचालन माध्यमों से ठीक किया जा सकता है।

इस मामले में, धक्कों को किसी भी स्तर पर हटाया जा सकता है। आज लगभग 150 तरीके हैं शल्य चिकित्सा.
यदि पहले के ऑपरेशन आदिम और खतरनाक भी थे (फलांक्स का हिस्सा काटकर या मेटाटार्सल हड्डी के सिर को हटाकर), तो आधुनिक तरीकेकम आघात और त्वरित पुनर्वास द्वारा विशेषता।
ऑपरेशन के दौरान, मेटाटार्सल हड्डी को जगह दी जाती है, बड़े पैर की अंगुली के फालानक्स में हड्डियों के कोण को बदल दिया जाता है, टेंडन को स्थानांतरित कर दिया जाता है और पैर के पूर्वकाल चाप को सीधा कर दिया जाता है। आप अगले दिन बिना कास्ट या बैसाखी के चल सकते हैं। अस्पताल से छुट्टी तीसरे या चौथे दिन दी जाती है।
कुछ समय के लिए, रोगी को ऑर्थोटिक्स पहनना चाहिए, और शारीरिक परिश्रम से भी बचना चाहिए।
सबसे कठिन मामलों में, हड्डियों को पार किया जाता है। उन्हें ठीक करने के लिए, विशेष पेंच का उपयोग किया जाता है जो शरीर में रहता है। पुनर्वास में लगभग 1.5 महीने लगते हैं।
निवारण
- आरामदायक जूते पहनें। यह वांछनीय है कि वह हो नरम टिशू, औसतन, स्थिर एड़ी। ऊँची एड़ी के जूते का उपयोग केवल चरम मामलों में करें और दिन में 2 घंटे से अधिक न करें।
- पैरों की मालिश स्वयं या किसी विशेषज्ञ से करें।
- घर पर आप चिकित्सीय अभ्यास कर सकते हैं।
- स्नान करें।
- अपना वजन समायोजित करें।

चपटे पैरों की पहचान और उपचार के लिए आर्थोपेडिस्ट से परामर्श लें, चोटों से बचें, पैरों की स्थिति की निगरानी करें।
इस तरह के उपाय थकान और सूजन को खत्म कर देंगे, लेकिन सबसे महत्वपूर्ण बात यह है कि वे आपको हॉलक्स वैल्गस के जोखिम से और शुरुआती दौर में - बीमारी से ही बचाएंगे।
घर पर हड्डी का इलाज
लोग दवाएंकई बीमारियों से निपटने के लिए ज्ञात सरल और किफायती तरीके। बहुत हैं प्रभावी नुस्खेऔर पैरों पर धक्कों से। सबसे लोकप्रिय तरीकों का उपयोग कर रहे हैं:
- आयोडीन;
- समुद्र और टेबल नमक;
- प्रोपोलिस;
- शहद;
- औषधीय जड़ी बूटियाँ।

लेकिन यह मत भूलो कि आपको उन्हें केवल पर ही उपयोग करने की आवश्यकता है शुरुआती अवस्थाया पूर्ण उपचार में सहायक के रूप में। आप अकेले कंप्रेस और स्नान करके हड्डी की विकृति को ठीक नहीं कर पाएंगे और बड़े धक्कों को दूर कर पाएंगे, लेकिन वे रक्त परिसंचरण को सामान्य करेंगे, दर्द और सूजन से राहत देंगे और सूजन को रोकेंगे।
धन्यवाद
साइट केवल सूचनात्मक उद्देश्यों के लिए संदर्भ जानकारी प्रदान करती है। किसी विशेषज्ञ की देखरेख में रोगों का निदान और उपचार किया जाना चाहिए। सभी दवाओं में contraindications है। विशेषज्ञ की सलाह आवश्यक है!
वल्गस और वारस विकृति
पैर की सामान्य स्थिति पैर की उंगलियों, घुटने के मध्य और कूल्हे के जोड़ के बीच पहले अंतर के माध्यम से खींची गई सशर्त रेखा से मेल खाती है। इस रेखा से विचलन को विकृति (सामान्य स्थिति में गड़बड़ी, वक्रता) माना जाता है, जो कि वेरस और वाल्गस हो सकता है।व्रस विकृति (ओ-आकार) के साथ, निचले पैर का मध्य भाग नेत्रहीन रूप से बाहर की ओर विचलित होता है हैलक्स वैल्गस(एक्स-आकार) निचला पैर अंदर की ओर बढ़ता है, पैर एक्स अक्षर से मिलते जुलते हैं।
ऊरु गर्दन
ऊरु गर्दन की वल्गस विकृति को ग्रीवा-डायफिसियल कोण में परिवर्तन, इसकी वृद्धि की विशेषता है। अक्सर यह पैरों की वैल्गस विकृति और पैरों की फ्लैट-वाल्गस विकृति के साथ संयुक्त होता है। ज्यादातर मामलों में, यह रोग हिप डिस्प्लेसिया के कारण जन्मजात विकृति है, लेकिन तंत्रिका तंत्र को आघात या क्षति के परिणामस्वरूप भी विकसित हो सकता है। कॉक्सार्थ्रोसिस (कूल्हे के जोड़ को नुकसान) के विकास को जन्म दे सकता है।पैर
पैर की धुरी का विचलन, जिसमें आंतरिक टखनों के बीच की दूरी नेत्रहीन रूप से लगभग 5 सेमी निर्धारित की जाती है, घुटने कसकर संकुचित होते हैं।पैरों की वल्गस विकृति प्रकट होती है बचपनसमय से पहले बच्चे को खड़े होने की अनुमति देने के परिणामस्वरूप, लंबे समय तक खड़े रहने की स्थिति में (अखाड़े में), रेंगने वाले विकार। यह मांसपेशियों और स्नायुबंधन की अपर्याप्त ताकत और उन पर बढ़े हुए भार के कारण है। इस विकृति के महत्वपूर्ण कारणों में रिकेट्स, हिप डिस्प्लेसिया, घुटने की चोटें शामिल हैं। मुख्य परिवर्तन शुरू में घुटने के जोड़ों को प्रभावित करते हैं, उनमें से कुछ अधिकता है, फ्लैट-वाल्गस फ्लैट पैरों की उपस्थिति। बच्चा पैरों की थकान की शिकायत करता है, हाथ मांगता है, लंबे समय तक चलने पर पैरों में दर्द होता है। पैरों की विषम वक्रता के साथ, स्कोलियोसिस (रीढ़ की वक्रता) विकसित होने का खतरा होता है।
टखने संयुक्त
टखने के जोड़ की वल्गस विकृति को एड़ी के बाहर की ओर विस्थापन और पैर के अंदर की ओर गिरने की विशेषता है। अक्सर फ्लैट-वाल्गस फ्लैटफुट के विकास की ओर जाता है।पैर
 पैर की प्लेनो-वाल्गस विकृति (फ्लैटफुट) पैर की वाल्गस विकृति का सबसे आम प्रकार है। यह पैर की धुरी की दिशा में परिवर्तन और इसके मेहराब में कमी की विशेषता है। ज्यादातर अक्सर बचपन में होता है।
पैर की प्लेनो-वाल्गस विकृति (फ्लैटफुट) पैर की वाल्गस विकृति का सबसे आम प्रकार है। यह पैर की धुरी की दिशा में परिवर्तन और इसके मेहराब में कमी की विशेषता है। ज्यादातर अक्सर बचपन में होता है। मुख्य कारण:
- जन्मजात विकार;
- हड्डी के फ्रैक्चर के साथ दर्दनाक सपाट पैर, टखने के जोड़ को नुकसान, लिगामेंट का टूटना;
- अतिरिक्त वजन, आदि के परिणामस्वरूप जोड़ों पर बढ़ते तनाव के कारण स्थिर सपाट पैर;
- रैचिटिक फ्लैट पैर;
- ऑस्टियोमाइलाइटिस की जटिलता के रूप में लकवाग्रस्त फ्लैट पैर।
पहले पैर की अंगुली की वाल्गस विकृति (हॉलक्स वाल्गस)
बड़े पैर की एक हॉलक्स वल्गस विकृति के साथ, मेटाटार्सोफैन्जियल जोड़ में परिवर्तन होता है, जिसके परिणामस्वरूप बड़े पैर की अंगुली अंदर की ओर जाती है। इस मामले में, शेष अंगुलियों की स्थिति भी बाधित होती है।बड़े पैर की विकृति के संभावित कारण
बड़े पैर की वल्गस विकृति के कारणों में:- एंडोक्राइन परिवर्तन;
- आनुवंशिक प्रवृतियां;
लक्षण
इस बीमारी की अभिव्यक्तियाँ परिवर्तित जोड़ के क्षेत्र में "हड्डी" की उपस्थिति, शेष उंगलियों की स्थिति और आकार में परिवर्तन हैं। इसके साथ जोड़ और पैर में दर्द, पैरों की तेजी से थकान होती है। "टक्कर" के क्षेत्र में लालिमा, थोड़ी सूजन होती है।विकृति की गंभीरता की डिग्री:
1.
अंगूठे का बाहर की ओर 15 o तक विचलन।
2.
15 से 20 ओ तक अंगूठे का विचलन।
3.
20 से 30 o तक अंगूठे का विचलन।
4.
अंगूठे का विचलन 30 ओ से अधिक है।
विकृति के 3 और 4 डिग्री के साथ, जटिलताओं का विकास संभव है, जैसे:
- उंगलियों के हथौड़े के आकार का वक्रता;
- दर्दनाक कॉर्न्स और कॉलस सूजन से ग्रस्त हैं;
- चलने पर दर्द;
इसी तरह के लक्षण कुछ अन्य बीमारियों में भी हो सकते हैं: विकृत ऑस्टियोआर्थराइटिस, गठिया, गाउट। "धक्कों" और दर्द की उपस्थिति का कारण जानने के लिए, आपको एक आर्थोपेडिस्ट से परामर्श करने की आवश्यकता है। जांच के बाद, डॉक्टर आपको एक्स-रे परीक्षा (तीन अनुमानों में पैर की एक तस्वीर) और प्लांटोग्राफी लिखेंगे।
अनुपचारित वल्गस विकृति के साथ पैथोलॉजिकल प्रक्रिया के आगे के विकास के परिणामस्वरूप, कई रोगियों में क्रॉनिक बर्साइटिस (पेरीआर्टिकुलर बर्सा की सूजन) और डेचलैंडर रोग (मेटाटारस की हड्डियों की संरचना में परिवर्तन) विकसित होता है।
इलाज
 सपाट पैर
सपाट पैर
चपटे पैरों का उपचार एक लंबी और श्रमसाध्य प्रक्रिया है। इसी समय, कठोर पीठ, विशेष आर्थोपेडिक insoles (अधिमानतः कस्टम-मेड), नियमित मालिश पाठ्यक्रम और फिजियोथेरेपी अभ्यास के साथ लगातार आर्थोपेडिक जूते पहनना आवश्यक है। बड़े पैर की अंगुली की वल्गस विकृति का उपचार
रूढ़िवादी उपचारहॉलक्स वैल्गस के इलाज के गैर-सर्जिकल तरीकों में आर्थोपेडिक इनसोल और नाइट स्प्लिंट्स, इनसोल, इंटरडिजिटल पैड, फिजियोथेरेपी, पैर की उंगलियों और पैरों के लिए चिकित्सीय अभ्यास शामिल हैं। सूजन को कम करने के लिए, डिपरोस्पैन, हाइड्रोकार्टिसोन (हार्मोनल ड्रग्स) के इंट्राआर्टिकुलर प्रशासन का उपयोग किया जाता है।
रूढ़िवादी उपचार से पूर्ण वसूली नहीं होती है, इसका उपयोग केवल के लिए किया जाता है प्रारम्भिक चरण, और प्रीऑपरेटिव तैयारी के रूप में।
ऑपरेशन
मौजूद एक बड़ी संख्या की(100 से अधिक) हॉलक्स वैल्गस के सर्जिकल उपचार के तरीके। मुख्य नीचे प्रस्तुत किए गए हैं:
- एक्सोस्टेक्टॉमी (मेटाटार्सल हड्डी के सिर के कुछ हिस्से का छांटना)।
- ओस्टियोटॉमी, या उंगली या मेटाटार्सल हड्डी के फलांक्स के हिस्से को हटाना।
- बड़े पैर की अंगुली (आर्थ्रोडिसिस) के जोड़ की गतिहीनता की स्थिति बनाना।
- बड़े पैर की अंगुली के मेटाटार्सोफैंगल जोड़ के आसपास स्नायुबंधन की बहाली, और उनकी तुलना।
- मेटाटार्सल हड्डी के किनारे से मेटाटार्सोफैलेंजियल जोड़ के एक हिस्से का रिसेक्शन आर्थ्रोप्लास्टी, या रिसेक्शन (हटाना)।
- इम्प्लांट के साथ प्रभावित जोड़ का प्रतिस्थापन।
वर्तमान में, हॉलक्स वैल्गस के सर्जिकल उपचार के कम दर्दनाक तरीकों का उपयोग किया जाता है, जिसमें पश्चात पुनर्वास की अवधि काफी कम हो जाती है।
सर्जरी के बाद पुनर्वास
ऑपरेशन के दूसरे दिन, आपको केवल अपनी उंगलियों को स्थानांतरित करने की अनुमति है। आप 10 दिनों के बाद संचालित क्षेत्र पर कदम रखे बिना चल सकते हैं। इलाज के एक महीने बाद ही पूरे पैर पर भार दिया जा सकता है। छह महीने बाद, एक अनुकूल पाठ्यक्रम के साथ पश्चात की अवधिइसे पैरों पर भार के साथ खेल खेलने और ऊँची एड़ी के जूते पहनने की अनुमति है।के बाद पुनर्वास की सुविधा के लिए एक प्रभावी तरीका शल्य चिकित्साहॉलक्स वैल्गस को शॉक वेव थेरेपी माना जाता है, जिसका उद्देश्य ऊतकों में रक्त परिसंचरण में सुधार करना है, साथ ही सर्जरी के स्थल पर सूजन और दर्द को कम करना है।
जूते
पहले पैर के हॉलक्स वाल्गस विकृति के साथ, जूते नरम होने चाहिए, एक विस्तृत पैर की अंगुली और कम ऊँची एड़ी के जूते (4 सेमी तक)।पैर की सपाट-वाल्गस विकृति के साथ, ऊँची और सख्त पीठ के साथ नए जूते पहनना आवश्यक है, एड़ी से 3 सेमी ऊपर, घने और उच्च आर्च समर्थन के साथ।
आर्थोपेडिक insoles
 पैर की विकृति को ठीक करने के लिए उपयोग किया जाता है विभिन्न प्रकारइनसोल और सेमी-इनसोल। इसके लिए कस्टम-मेड इनसोल सबसे उपयुक्त हैं। उनकी मदद से, पैरों के जोड़ों पर भार कम हो जाता है, पैर के रक्त परिसंचरण में सुधार होता है, पैरों में थकान की भावना कम हो जाती है।
पैर की विकृति को ठीक करने के लिए उपयोग किया जाता है विभिन्न प्रकारइनसोल और सेमी-इनसोल। इसके लिए कस्टम-मेड इनसोल सबसे उपयुक्त हैं। उनकी मदद से, पैरों के जोड़ों पर भार कम हो जाता है, पैर के रक्त परिसंचरण में सुधार होता है, पैरों में थकान की भावना कम हो जाती है। कभी-कभी इनसोल को जूतों में फिट करना मुश्किल होता है, खासकर स्टैंडर्ड वाले। इसलिए, पैर में पैथोलॉजिकल विकारों को ठीक करने के लिए, आधे इनसोल का उपयोग किया जा सकता है - सामान्य इनसोल का छोटा संस्करण (पूर्वकाल खंड के बिना)।
कुछ हल्के मामलों में, आर्थोपेडिस्ट आर्थोपेडिक हील पैड पहनने की अनुमति दे सकता है।
हॉलक्स वल्गस विकृति के लिए मालिश
1. मालिश का कोर्स लगभग 1 महीने के अंतराल के साथ 10 से 20 प्रक्रियाओं का होता है। मसाज से सिर्फ टांगों और पैरों पर ही नहीं, बल्कि पीठ और जांघों पर भी असर पड़ता है, क्योंकि। आंदोलन में शामिल संपूर्ण पेशी तंत्र की स्थिति का कोई छोटा महत्व नहीं है।2. आपको काठ क्षेत्र से शुरू करना चाहिए। संचलन - पथपाकर और रगड़ना, केंद्र से बाहर की ओर।
3. अगला, आपको नितंबों के क्षेत्र में जाना चाहिए, जहां परिपत्र पथपाकर, रगड़ और सानना, दोहन और पथपाकर का उपयोग किया जाता है।
4. जांघ के पीछे, घुटने के जोड़ से जांघ तक गहन रगड़, काटकर और पथपाकर किया जाता है।
5. निचले पैर पर, आंतरिक और बाहरी सतहों पर अलग-अलग तरीकों से मालिश की जानी चाहिए। सभी तकनीकों (रगड़ना, सानना) को गहन रूप से अंदर और धीरे-धीरे बाहर किया जाता है। यह आपको आंतरिक मांसपेशियों को उत्तेजित करने और बाहरी लोगों को आराम करने की अनुमति देता है, जिससे पैर की सही स्थापना होती है।
बच्चों में पैर की वल्गस विकृति
बच्चों में पैर की वाल्गस विकृति मुख्य रूप से फ्लैट-वाल्गस फ्लैटफुट द्वारा दर्शायी जाती है। इस मामले में, एड़ी का विचलन बाहर की ओर होता है, लंबे समय तक चलने पर दर्द होता है और थकान बढ़ जाती है। समय पर शुरू और नियमित रूप से उपचार के साथ, पैर की स्थिति की पूरी वसूली प्राप्त करना संभव है। उल्लंघन की डिग्री निर्धारित करने और उपचार के तरीके निर्धारित करने के लिए, एक आर्थोपेडिस्ट से परामर्श करना आवश्यक है।इलाज
 एक बच्चे में हॉलक्स वैल्गस के उपचार के लिए, एक छोटे रोगी की स्थिति पर ध्यान देना चाहिए: खड़े होने की स्थिति में, पैर बंद होना चाहिए - इससे जोड़ों और पैर पर भार कम हो जाता है। चलने का समय सीमित होना चाहिए। पैरों की स्थापना पर अच्छा प्रभाव:
एक बच्चे में हॉलक्स वैल्गस के उपचार के लिए, एक छोटे रोगी की स्थिति पर ध्यान देना चाहिए: खड़े होने की स्थिति में, पैर बंद होना चाहिए - इससे जोड़ों और पैर पर भार कम हो जाता है। चलने का समय सीमित होना चाहिए। पैरों की स्थापना पर अच्छा प्रभाव: - तैरना;
- साइकिल की सवारी;
- नंगे पैर चलना (विशेषकर रेत, घास और कंकड़ पर);
- फुटबॉल खेल;
- स्वीडिश दीवार पर कक्षाएं;
- चढ़ती सीढ़ियां।
उपचार प्रक्रिया को प्रभावित करने के लिए मालिश सबसे अच्छा तरीका है। इसे नियमित रूप से करने की आवश्यकता है। फिजिकल थेरेपी भी बहुत जरूरी है, रोजाना व्यायाम करना चाहिए। इसे एक खेल के रूप में पेश करना बेहतर है, ताकि बच्चा उन्हें खुशी से करे। अभ्यासों में से, छोटी वस्तुओं को उठाने और अपने पैर की उंगलियों से तौलिया को कुचलने, अपने पैर से छड़ी को घुमाने, तुर्की की स्थिति से उठने पर ध्यान देना चाहिए।
उपचार की अप्रभावीता के साथ, वे एक सर्जिकल ऑपरेशन का सहारा लेते हैं। इस प्रयोजन के लिए, एक व्रस ऑस्टियोटमी किया जाता है। ऑपरेशन के दौरान, हड्डी से एक पच्चर काट दिया जाता है (निचले पैर की वाल्गस विकृति के साथ - यह जांघ है)। हड्डी पेंच से जुड़ी हुई है। ऑपरेशन के बाद, इलिज़ारोव विधि के अनुसार हड्डी के बाहरी निर्धारण, ऑस्टियोसिंथेसिस के लिए उपकरणों का उपयोग किया जाता है।
उपयोग करने से पहले, आपको एक विशेषज्ञ से परामर्श करना चाहिए।हॉलक्स वैल्गस एक आर्थोपेडिक बीमारी है जो सामान्य मोटर गतिविधि में हस्तक्षेप करती है, जिससे लगातार असुविधा और दर्द होता है। विकास के जोखिम को खत्म करने के लिए वयस्कों में हॉलक्स वैल्गस का उपचार समय पर किया जाना चाहिए अपरिवर्तनीय परिणाम(बर्साइटिस, डीचलैंडर्स रोग)।
यह रोग क्या है?
इस तथ्य के बावजूद कि दुनिया की 25% से अधिक आबादी इस रोगविज्ञान का सामना कर रही है, कुछ ने हॉलक्स वाल्गस के निदान के बारे में सुना है। पैथोलॉजी खुद को निचले छोरों पर पहली उंगली के मेटाटार्सोफैंगल जोड़ की वक्रता के रूप में प्रकट करती है।
पैर की वल्गस वक्रता पैरों की एक विशिष्ट बीमारी है, जिसमें इसकी कार्यात्मक स्थिति का उल्लंघन होता है। बाह्य रूप से, यह रोग बड़े पैर की उंगलियों के क्षेत्र में विकृत हड्डियों की तरह दिखता है, जो पैर के आकार को पूरी तरह बदल देता है।
वयस्कों में पैर के वल्गस के मुख्य लक्षण हैं - पैर की धुरी का उल्लंघन, इसकी ऊंचाई में कमी, जिसके परिणामस्वरूप निचले अंग के सभी तत्व गलत स्थिति (उंगलियों की एड़ी, फालानक्स) पर कब्जा कर लेते हैं।
वहां कई हैं कई कारणजो इस रोग का कारण बनता है। पैर की विकृति से जुड़े विकृति का इलाज उच्च योग्य आर्थोपेडिक ट्रूमेटोलॉजिस्ट द्वारा किया जाता है।
रोग के कारण
सौंदर्य संबंधी असुविधा के अलावा, वयस्कों में तथाकथित वैल्गस फ्लैटफुट अन्य, कम अप्रिय लक्षणों का कारण नहीं बनता है। तो, इस निदान वाले रोगी लगातार विकृत हड्डी के क्षेत्र में, साथ ही टखने के क्षेत्र में और यहां तक कि कूल्हों में भी दर्द की शिकायत करते हैं। पैथोलॉजी के कारण अक्सर चाल बदल जाती है। बाह्य रूप से, यह एक पैर से दूसरे पैर पर लुढ़कने जैसा दिखता है, जो अन्य आर्थोपेडिक रोगों की विशेषता भी है।
उपचार के सही चयन के लिए, डॉक्टर को क्या करना चाहिए, इसका सटीक निदान करना आवश्यक है। इस मामले में स्व-दवा बिल्कुल अनुचित और खतरनाक भी है।
कई अलग-अलग मूल कारण हैं जो पैथोलॉजी का कारण बनते हैं। सबसे आम:
- गर्भावस्था के विभिन्न चरणों में गर्भ में निचले छोरों के विकास में विकार;
- खराब चयनित जूते, विशेष रूप से बचपन में, खराब गुणवत्ता वाली जूता सामग्री;
- संयोजी ऊतक डिस्प्लेसिया;
- घटना या तीव्रता अंतःस्रावी रोग, हार्मोनल व्यवधान;
- परेशान, चिकित्सा के लिए उत्तरदायी नहीं;
- पक्षाघात, पेरेसिस, ऑस्टियोपोरोसिस और इसी तरह;
- बिगड़ा हुआ आसन, ऊँची एड़ी के जूते नियमित रूप से पहनना;
- गर्भावस्था, बच्चे के जन्म के बाद की अवधि;
- अधिक वजन, मोटापा, जिसके परिणामस्वरूप निचले छोरों की हड्डियों पर अत्यधिक दबाव पड़ता है;
- यांत्रिक क्षति, चोटें - फ्रैक्चर, टेंडन का टूटना, स्नायुबंधन, हड्डियों में दरारें आदि।

ऐसे अन्य कारक हैं जो वयस्कों में हॉलक्स वैल्गस के निदान का कारण बनते हैं। नैदानिक प्रक्रियाओं की एक श्रृंखला से गुजरने के बाद उन्हें पहले से ही डॉक्टर द्वारा निर्धारित किया जाना चाहिए।
ऐसे मामले हैं जब हॉलक्स वैल्गस केले के सपाट पैरों से जुड़ा होता है, विशेष रूप से उन्नत चरणों में। या हम एक अनुवांशिक पूर्वाग्रह के बारे में बात कर सकते हैं, जो इतना दुर्लभ भी नहीं है।
दुर्भाग्य से, पैथोलॉजी हमेशा उपचार योग्य नहीं होती है, विशेष रूप से रूढ़िवादी। ज्यादातर मामलों में, रोगी बहुत देर से डॉक्टर के पास जाते हैं, जिससे सर्जिकल हस्तक्षेप के बिना स्थिति को ठीक करने में असमर्थता होती है।
वीडियो "हॉलक्स वाल्गस के साथ पैर के लिए व्यायाम"
पैरों की विकृति के साथ किए जाने वाले व्यायामों के उदाहरणों के साथ प्रदर्शनकारी वीडियो।
कौन जोखिम में है?
जोखिम समूह मुख्य रूप से वे लोग हैं जो अपना अधिकांश समय अपने पैरों पर बिताते हैं - विक्रेता, नाई, एथलीट, शिक्षक, और इसी तरह।
लंबे समय तक खड़े रहने के साथ, अन्य अप्रिय लक्षण हो सकते हैं: भारीपन और सूजन की भावना, और अन्य।
जोखिम में दूसरे स्थान पर बुजुर्ग हैं। इस तथ्य के कारण कि उम्र के साथ उल्लंघन शुरू हो जाते हैं चयापचय प्रक्रियाएं, सभी अंगों की कार्यक्षमता कम हो जाती है और कई विकृति प्रकट होती है, जिनमें शामिल हैं कार्डियो-वैस्कुलर सिस्टम की, यह आर्थोपेडिक रोग भी हो सकता है।
पैर की विकृति बहुत कम ही बचपन में प्रकट होती है, लेकिन यह बचपन में भी हो सकती है।यह आमतौर पर अनुचित तरीके से चुने गए बच्चों के जूतों का परिणाम होता है।

विकास के प्रकार और चरण
आर्थोपेडिस्ट-ट्रूमेटोलॉजिस्ट पैरों की कई प्रकार की वाल्गस विकृति को अलग करते हैं, जो इसकी घटना के मूल कारण के आधार पर भिन्न होती है। पैथोलॉजी के कई सबसे सामान्य रूप हैं:
- स्थिर;
- पक्षाघात;
- प्रतिपूरक;
- स्पास्टिक;
- रिकेट्स, आदि
रूपों और प्रकारों के अलावा, पैथोलॉजी के चरण भी भिन्न होते हैं, निश्चित होते हैं चिकत्सीय संकेतऔर व्यक्तिगत विशेषताएं:
- मैं मंच। मुख्य विशेषता यह है कि मेटाटार्सल हड्डियों के बीच के कोण में जोड़ के आकार में थोड़ा परिवर्तन होता है। इसके अलावा, तिल के आकार के स्नायुबंधन मोबाइल बने रहते हैं, जिसके परिणामस्वरूप पैर का एक प्रकार का उत्थान होता है। उंगली अपने अक्ष से लगभग 15 डिग्री तक विचलित होने लगती है।
- द्वितीय चरण। पैरों के टेंडन बड़े पैर के जोड़ों के साथ-साथ चलते रहते हैं। इसके परिणामस्वरूप, उंगली के विचलन का कोण पहले से ही 15 से 20 डिग्री है;
- तृतीय चरण। संयोजी और हड्डी के ऊतकों की एक विशेष भेद्यता है, वे कमजोर हो जाते हैं, भार का सामना करना बंद कर देते हैं। पैर की धुरी से पैर की अंगुली का विचलन 20 से 30 डिग्री तक होता है।
- चतुर्थ चरण। यह निचले छोरों में बाहरी परिवर्तनों का अंतिम चरण है, जिसके परिणामस्वरूप गंभीर परिणाम हो सकते हैं। उंगली पैर की धुरी से 30 डिग्री से अधिक विचलित हो जाती है, यह आसन्न उंगलियों को पूरी तरह से कवर कर सकती है।

इन चरणों के बीच दृश्य अंतर के अलावा, लक्षण भी भिन्न होते हैं। यदि पहले चरण में हल्का दर्द और नियमित थकान महसूस होती है, तो चौथे चरण में, गंभीर दर्द, कभी-कभी व्यक्ति अपने पैर पर पूरी तरह से खड़ा भी नहीं हो पाता है।
लक्षण
सौंदर्य संबंधी असुविधा के अलावा भी हो सकता है असहजता, दर्द और ऐसे संकेत:
- दर्द जो बिना जूतों के और उसमें होता है, भले ही उसका आकार पैर के आकार से बड़ा हो;
- पैर के आकार में परिवर्तन, लंबा होना;
- दिन के अंत में भारीपन और दर्द की भावना;
- बड़े पैर की अंगुली में दर्दनाक कॉलस की उपस्थिति;
- निचले छोरों का खराब संचलन;
- आर्थ्रोसिस का विकास।
बाहर की ओर, बड़े पैर की उंगलियां पैरों के बाहरी हिस्से की ओर मुड़ने लगती हैं, इसलिए बड़ी पैर की अंगुली पूरी तरह से आराम पर भी हो सकती है, जिससे जूते चुनने में भी मुश्किलें आएंगी।

निदान
हॉलक्स वैल्गस का उपचार एक अनुभवी चिकित्सक के साथ नियुक्ति और नैदानिक प्रक्रियाओं के पारित होने के साथ शुरू होना चाहिए। आर्थोपेडिक ट्रूमेटोलॉजिस्ट द्वारा निर्धारित मुख्य अध्ययन रेडियोग्राफी है। इस मामले में, चिकित्सा चित्र के सटीक अध्ययन के लिए तीन अलग-अलग अनुमानों में एक्स-रे किए जाते हैं।
का उपयोग करके एक्स-रेडॉक्टर पैथोलॉजी, उसके चरण और संभवतः अन्य बीमारियों के रूप को निर्धारित करता है जो हॉलक्स वाल्गस का कारण बन सकता है, उदाहरण के लिए, फ्लैट पैर।
यदि आवश्यक हो, तो एक आर्थोपेडिक ट्रूमैटोलॉजिस्ट एक कंप्यूटर प्लांटोग्राफी लिख सकता है - यह एक ऐसी निदान पद्धति है जो आपको पैर के विकृत होने पर उपलब्ध कुछ मापदंडों को निर्धारित करने की अनुमति देती है। परीक्षा के दौरान, डॉक्टर को पुटी, सड़न रोकनेवाला परिगलन और पेरिओस्टेम की सूजन, और इसी तरह बाहर करना चाहिए।
चिकित्सा के अभाव में संभावित परिणाम
पैथोलॉजी का पहली बार पता लगाने पर उपचार शुरू होना चाहिए। अन्यथा, जटिलताओं और इस तरह के नकारात्मक परिणाम हो सकते हैं जैसे चलते समय पहली उंगलियों के शोष, अंतर्वर्धित नाखून, स्थायी कॉलस की उपस्थिति जो दर्द, ऑस्टियोमाइलाइटिस, और इसी तरह का कारण बनती है।
विकास बहिष्कृत नहीं है खतरनाक बीमारियाँ. उदाहरण के लिए, ऑस्टियोमाइलाइटिस एक प्युलुलेंट-नेक्रोटिक प्रक्रिया है जो मानव हड्डी के ऊतकों में विकसित होती है। इसकी घटना और उत्तेजना के परिणामस्वरूप, पैर की हड्डियों के कुछ हिस्सों का पूर्ण विनाश संभव है।

रोग चिकित्सा
वर्तमान स्थिति का अध्ययन करने और रोगी के निदान को पारित करने के बाद ही उपचार एक आर्थोपेडिक ट्रूमेटोलॉजिस्ट द्वारा निर्धारित किया जाना चाहिए। पैथोलॉजी के विकास के चरण के आधार पर, इसके उपचार के तरीके भी भिन्न होते हैं।
तो, पहले चरणों का इलाज करना काफी आसान है, विशेष आर्थोपेडिक उपकरणों के उपयोग के लिए धन्यवाद। आमतौर पर, ऐसे मामलों में, विशेषज्ञ हॉलक्स वैल्गस के लिए एक आर्थोपेडिक धूप में सुखाना लिखते हैं, जो इसे शुरू किए बिना स्थिति को बनाए रखने में मदद करेगा। विशेष आर्थोपेडिक जूते या insoles का उपयोग करके, पैर को ठीक किया जाता है, ये उपकरण आपको निचले अंगों को सही स्थिति देने की अनुमति देते हैं।
बड़े पैर की उंगलियों के लिए विशेष सुधारक (कोर्सेट) भी निर्धारित किए जा सकते हैं। एक चिकित्सा के रूप में, डॉक्टर जूते और जीवन की लय को पूरी तरह से बदलने की सलाह देते हैं। कभी-कभी खड़े होने की स्थिति में लगातार उपस्थिति के कारण रोग विकसित होने लगता है। इस मामले में, हॉलक्स वल्गस के साथ पैरों के लिए समय-समय पर ब्रेक, जिम्नास्टिक लेना आवश्यक है।
पैथोलॉजी का तीसरा चरण व्यावहारिक रूप से चिकित्सा के लिए उपयुक्त नहीं है, विशेष रूप से रूढ़िवादी। केवल शल्य चिकित्सा संबंधी व्यवधानऔर व्यापक उपायों से परिणाम प्राप्त होंगे। क्या विचार करें:
- फिजियोथेरेपी के तरीके केवल लक्षणों से राहत देते हैं, लेकिन यह उपचार का तरीका नहीं है;
- मौजूदा भड़काऊ प्रक्रिया और गंभीर दर्द के साथ, स्थानीय और आंतरिक कार्रवाई के दर्द निवारक निर्धारित किए जा सकते हैं;
- अंतिम चरण में केवल विशेष रूप से उपेक्षित स्थितियों में सर्जरी का संकेत दिया जाता है।
ऑपरेशन के दौरान, विकृत हड्डियों को उनके मूल स्थान पर स्थापित किया जाता है, साथ ही उनका निर्धारण भी किया जाता है, जिसे विशेष पिनों की मदद से किया जाता है। ऐसे मामले हैं जब ऑपरेशन के बाद प्रभाव केवल कुछ महीनों तक रहता है, और उसके बाद, जिम्नास्टिक और इनसोल के आर्थोपेडिक कोर्सेट पहनने के बावजूद, स्थिति ने खुद को दोहराया।
होम थेरेपी के लिए, इस तरह के स्व-उपचार में शामिल नहीं होना बेहतर है, क्योंकि यह खतरनाक हो सकता है, लेकिन परिणाम, जैसा कि अभ्यास से पता चलता है, शायद ही कभी उम्मीदों पर खरा उतरता है।

विरूपण की रोकथाम
हॉलक्स वैल्गस या एक जोखिम समूह में आने के लिए एक मौजूदा वंशानुगत प्रवृत्ति के साथ, इस बीमारी की रोकथाम के लिए पहले से ध्यान रखना आवश्यक है। हाँ, जैसा निवारक उपायआर्थोपेडिक ट्रूमेटोलॉजिस्ट स्थिति को नियंत्रित करने और रोग के विकास को रोकने के लिए समय-समय पर एक परीक्षा से गुजरने की सलाह देते हैं।
रोकथाम का दूसरा और शायद मुख्य उपाय विशेष आर्थोपेडिक जूते और आर्थोपेडिक insoles पहनना है। इस प्रकार, आप पैर की विकृति के होने और विकास के जोखिम को काफी कम कर देंगे। यदि आवश्यक हो, यदि डॉक्टर निर्धारित करता है, तो आपको उंगलियों के लिए विशेष कोर्सेट पहनने की आवश्यकता होती है, जो उन्हें सही स्थिति में रखेगी, पैथोलॉजी को विकसित होने से रोकेगी।
अपने कार्य दिवस की ठीक से योजना बनाना महत्वपूर्ण है। यह सलाह विशेष रूप से उन लोगों के लिए प्रासंगिक है जिनके पेशे में लंबे समय तक खड़े रहना शामिल है। आपको समय-समय पर ब्रेक लेने की जरूरत है। बेशक, यह जूते चुनने के मुद्दे पर अधिक जिम्मेदार दृष्टिकोण लेने के लायक है। आपको ऊँची एड़ी के जूते या पूरी तरह से फ्लैट तलवों को छोड़ना होगा।

डॉक्टर के पास जाने में देरी न करें। कभी-कभी, समय पर उपचार के साथ, आप कठोर उपायों और अपने स्वास्थ्य को नुकसान पहुंचाए बिना स्थिति को ठीक कर सकते हैं। हॉलक्स वैल्गस के लिए स्व-दवा सबसे अच्छा विकल्प नहीं है। इसलिए, मामले को किसी विशेषज्ञ को सौंपना बेहतर है।
वीडियो "वल्गस विकृति - अगर पैरों पर गांठें बढ़ती हैं तो क्या करें?"
एक वीडियो प्रसारण जो आपको इस बीमारी के बारे में विस्तार से बताएगा, आपको समय पर बीमारी को पहचानने और डॉक्टर से मदद लेने में मदद करेगा।
पैरों में दर्द और बढ़ती थकान के सबसे आम कारणों में से एक है पैरों की प्लैनो-वाल्गस विकृति। ऐसा माना जाता है कि फ्लैट फुट बचपन की समस्या है, लेकिन लगभग 15% वयस्कों में यह विकृति होती है। और फ्लैटफुट की किस्मों में से एक फ्लैट-वाल्गस पैर है। यह बच्चों और वयस्कों में पैर की विकृति का सबसे आम रूप है। पैथोलॉजी विभिन्न कारणों से होती है, और जैसे-जैसे यह आगे बढ़ती है, यह एक व्यक्ति को बहुत परेशानी का कारण बनती है।
ज्यादातर, 30 साल के बाद बच्चों और महिलाओं में फ्लैट-वाल्गस पैर पाए जाते हैं। आप केवल पैर के अंतिम गठन तक - लगभग 12-14 वर्षों तक पैथोलॉजी से पूरी तरह से छुटकारा पा सकते हैं। बाद में, रोगी की स्थिति को कम करना, विकृति की प्रगति को रोकना और जटिलताओं को रोकना ही संभव है।
सामान्य विशेषताएँ
पैरों की सपाट-वाल्गस विकृति पैरों की एक पैथोलॉजिकल स्थिति है, जिसके परिणामस्वरूप मेहराब की ऊंचाई कम हो जाती है और टखने की धुरी झुक जाती है। चलते समय, व्यक्ति पैर की भीतरी सतह पर झुक जाता है, और उंगलियां और एड़ी बाहर की ओर निकल जाती हैं। नतीजतन, बंद पैर एक्स-आकार की स्थिति प्राप्त करते हैं।
सबसे अधिक बार, हॉलक्स वाल्गस बच्चों में होता है। इस मामले में, विरूपण शायद ही कभी बहुत मजबूत होता है, और समय पर उपचार के साथ इसे बहुत जल्दी ठीक किया जाता है। लेकिन पैथोलॉजी वयस्कों में भी होती है, मुख्यतः महिलाओं में। यह स्नायुबंधन तंत्र की संरचना की ख़ासियत और असुविधाजनक जूते पहनने के कारण है। चूंकि वयस्कों को इस बारे में एक डॉक्टर को देखने की संभावना कम होती है, इसलिए यह विकृति न केवल पैर के अंदर की ओर गिरती है। धीरे-धीरे, अंगूठे की विकृति एक बदसूरत टक्कर के गठन के साथ होती है। इसलिए, लोगों में इस तरह की विकृति को "हड्डी" भी कहा जाता है।
कारण
काफी बार, फ्लैट वाल्गस फुट प्लेसमेंट जन्मजात होता है। एक बच्चा पहले से ही विकृत पैरों के साथ पैदा हो सकता है। या, अंतर्गर्भाशयी विकास की विसंगतियों के कारण, उसे मस्कुलो-लिगामेंटस तंत्र की कमजोरी है। इसलिए, जब बच्चे को पैरों पर रखा जाता है, तो पैर विकृत हो जाता है, क्योंकि कमजोर स्नायुबंधन इसे सही स्थिति में नहीं रख सकते। ज्यादातर यह दुर्बल, समय से पहले के बच्चों में होता है जिन्हें अक्सर सर्दी या जुकाम हो जाता है वायरल रोग.
बच्चों में इस तरह की विकृति के प्रकट होने के कारण रिकेट्स, पोलियोमाइलाइटिस, हिप डिस्प्लाशिया, विभिन्न अंतःस्रावी विकृति या जन्मजात विसंगतियांसंयोजी ऊतक विकास। पैर उन शिशुओं में भी विकृत हो सकते हैं जिन्हें अपने पैरों पर जल्दी रखा जाता है। इस विकृति का एक सामान्य कारण जूते का गलत विकल्प है। बच्चों के लिए बिना एड़ी के, बिना एड़ी के मुलायम जूतों में चलना अस्वीकार्य है।
वयस्कों में, महिलाएं हॉलक्स वैल्गस के लिए अतिसंवेदनशील होती हैं, क्योंकि वे अक्सर असहज जूते, सामने संकीर्ण और ऊँची एड़ी के जूते पहनती हैं। नतीजतन, चलते समय, एक बड़ा भार सबसे आगे पड़ता है, रक्त परिसंचरण गड़बड़ा जाता है और अनुदैर्ध्य मेहराब का समर्थन करने वाले स्नायुबंधन का स्वर कमजोर हो जाता है। एक किशोर के लिए ऐसे जूते पहनना विशेष रूप से अस्वीकार्य है, जिसने अभी तक पैर की संरचना को पूरी तरह से नहीं बनाया है।
इस विकृति के विकास के जोखिम में वे लोग भी हैं जो अपने पैरों पर लंबा समय बिताने के लिए मजबूर हैं। ये विक्रेता, शिक्षक, नाई, नर्तक हैं। भारी शारीरिक श्रम, भारी भारोत्तोलन, लंबी पैदल यात्रा - यह सब पैर पर बढ़ते तनाव का कारण बनता है। लेकिन एक गतिहीन जीवन शैली भी हॉलक्स वाल्गस को भड़का सकती है। आखिरकार, अपर्याप्त होने के कारण मांसपेशियों और स्नायुबंधन के कमजोर होने के साथ शारीरिक गतिविधिवे पैर को सही स्थिति में सहारा नहीं दे सकते।

संकीर्ण जूते और ऊँची एड़ी के बार-बार पहनने से हॉलक्स वैल्गस का विकास होता है
इसके अलावा, प्लेनो-वाल्गस विकृति के अन्य कारण भी हैं:
- निचले छोरों की लगातार दर्दनाक चोटें;
- जोड़ों में अपक्षयी-डिस्ट्रोफिक परिवर्तन;
- अधिक वजन;
- निचले छोरों की नसों के रोग;
- फ्लैट तलवों वाले जूतों में लंबा चलना;
- गठिया, आर्थ्रोसिस, ऑस्टियोपोरोसिस, गाउट;
- अनुदैर्ध्य फ्लैट पैर;
- गर्भावस्था या रजोनिवृत्ति के दौरान शरीर में हार्मोनल असंतुलन;
- मधुमेह, गलग्रंथि की बीमारी;
- न्यूरोलॉजिकल पैथोलॉजी और बीमारियां जो मांसपेशी पक्षाघात का कारण बनती हैं।
किस्मों
पैथोलॉजी के विकास के कारण के आधार पर, लकवाग्रस्त, रचीटिक, दर्दनाक, जन्मजात और स्थिर वैल्गस विकृति प्रतिष्ठित हैं। इसके अलावा, पैथोलॉजी के विकास की तीन डिग्री हैं।
- पहली डिग्री की वल्गस विकृति के साथ, बाहरी लक्षण लगभग ध्यान देने योग्य नहीं हैं। रोगी अच्छा महसूस करता है और शायद ही कभी डॉक्टर को देखता है। लंबे समय तक चलने के बाद दर्द और बेचैनी बीमारी के चेतावनी संकेत हैं। इस स्तर पर पैथोलॉजी को ठीक करना अभी भी आसान है।
- ग्रेड 2 पैर के आकार में दृश्य परिवर्तन की विशेषता है। जूते चुनना पहले से ही मुश्किल है, ऊँची एड़ी के जूते में चलना असंभव है। वयस्कों में, इस स्तर पर, अंगूठे के पास की हड्डी जोर से फैलती है, और बच्चों में, पैर लगभग सपाट हो जाता है और अंदर की ओर धंस जाता है।
- विकृति के 3 डिग्री पर, पैर एक बदसूरत आकार प्राप्त करता है। वयस्कों में, यह उंगलियों की वक्रता में विशेष रूप से ध्यान देने योग्य है, जो झुकता है और विकृत होता है। दर्द लगभग लगातार देखा जाता है, मुलायम जूतों में भी असुविधा का अनुभव होता है। इस स्टेज में सर्जरी की मदद से ही इलाज संभव है।

वयस्कों में पैर को चपटा करने और अंदर की ओर घुमाने के अलावा बानगीपैथोलॉजी अंगूठे के पास धक्कों का गठन है
यह कैसे प्रकट होता है
पैरों की प्लेनोवल्गस विकृति के स्पष्ट संकेत दिखाई देते हैं। इसलिए, एक अनुभवी चिकित्सक रोगी की बाहरी परीक्षा के दौरान पहले से ही निदान कर सकता है। पैथोलॉजी का सबसे महत्वपूर्ण संकेत पैरों की एक्स-आकार की स्थिति है। घुटनों को जोड़ते समय, टखने एक दूसरे से कम से कम 4 सेमी अलग होते हैं।इसके अलावा, खड़े होने की स्थिति में, व्यक्ति पैर की भीतरी सतह पर झुक जाता है।
लेकिन एक फ्लैट-वाल्गस पैर के साथ, ऐसे अन्य लक्षण भी हैं जिनके द्वारा रोगी पैथोलॉजी की उपस्थिति निर्धारित कर सकता है। निम्नलिखित लक्षण दिखाई देने पर डॉक्टर से परामर्श करना आवश्यक है:
- लंबे समय तक खड़े रहने या चलने के बाद पैरों में दर्द;
- सूजन, पैरों में भारीपन;
- चाल में गड़बड़ी;
- पहनने में असमर्थता ऊँची एड़ी;
- जूते चुनने में समस्या;
- जूते के अंदरूनी किनारे को रौंदना;
- पहली उंगली की गलत स्थिति;
- लगातार स्तब्ध हो जाना, त्वचा पर गोज़बम्प्स चलाने की भावना;
- कॉर्न्स, कॉर्न्स, स्कफ्स की उपस्थिति;
- पैरों की तेज थकान;
- आक्षेप।

बाहरी संकेतों के अलावा, पैरों की तेजी से थकान और पैरों में दर्द से प्लेनो-वाल्गस विकृति प्रकट होती है।
बच्चों में पैथोलॉजी की विशेषताएं
जन्म से लेकर लगभग 3 वर्ष की आयु तक सभी बच्चों के पैर चपटे होते हैं। उनमें सदमे अवशोषक की भूमिका एकमात्र पर फैटी पैड द्वारा निभाई जाती है। लेकिन कमजोर, समय से पहले पैदा हुए बच्चे अक्सर बीमारियों से पीड़ित होते हैं श्वसन तंत्रया संयोजी ऊतक विकृति होने पर, स्नायुबंधन तंत्र की कमजोरी विकसित होती है। इसलिए, पैरों पर शुरुआती सेटिंग के साथ या बहुत नरम जूते का उपयोग करते समय, पैर ख़राब होने लगता है। बच्चा वाल्गस फ्लैट पैर विकसित करता है। अधिकतर, यह निदान एक वर्ष के बाद किया जाता है, जब बच्चा चलना शुरू करता है। रूढ़िवादी तरीकों का उपयोग करके इस मामले में विकृति को ठीक करना काफी आसान है।
अधिक दुर्लभ मामलों में, पैथोलॉजी 5 साल बाद या किशोरावस्था में ही प्रकट होने लगती है। यह पहले से ही पैरों, चोटों, जूते की गलत पसंद या अंतःस्रावी रोगों के विकास पर बढ़ते तनाव से जुड़ा हुआ है। 10 वर्षों के बाद हॉलक्स वल्गस को ठीक करना अधिक कठिन है, पैथोलॉजी अक्सर जटिलताओं का कारण बनती है। पैरों के एक्स-आकार की वक्रता और पैर के मूल्यह्रास कार्यों में कमी से रीढ़ की वक्रता के लिए घुटने और कूल्हे के जोड़ों के विकृति का विकास होता है।
इससे भी कम - लगभग 10% मामलों में, पैथोलॉजी का पहले से ही बच्चे में निदान किया जाता है, क्योंकि इसमें जन्मजात चरित्र होता है। इस मामले में, उपचार का मुख्य तरीका प्लास्टर कास्ट की मदद से पैरों को सही स्थिति में स्थिर करना है।

वयस्कों में, पैर और पैर की उंगलियों की विकृति अधिक स्पष्ट होती है, और इसे ठीक करना अधिक कठिन होता है।
वयस्कों में पैथोलॉजी की अभिव्यक्ति
यदि बच्चों में फ्लैट-वाल्गस पैर आसानी से ठीक हो जाते हैं, चूंकि मस्कुलोस्केलेटल सिस्टम अभी भी बन रहा है और ओसिफिकेशन पूरा नहीं हुआ है, तो वयस्कों में पैथोलॉजी को ठीक करना अधिक कठिन होता है। बहुधा रूढ़िवादी तरीकेवे केवल बेचैनी और दर्द को दूर करने में मदद करते हैं, और विकृति को सर्जरी द्वारा ठीक किया जाता है। सच है, विशेष फिक्सेटर या आर्थोपेडिक जूते की मदद से पैर के आकार को ठीक करना अभी भी संभव है, लेकिन इस तरह के तरीके केवल पैथोलॉजी की प्रगति को रोकने में मदद करते हैं।
वयस्कों में हॉलक्स वैल्गस की एक विशेषता यह है कि पैर फैलाने और एक्स-आकार प्राप्त करने के अलावा, उंगलियों का आकार बहुत बदल जाता है। सबसे पहले अंगूठा मुड़ा हुआ होता है। वह अपनी धुरी से भटक जाता है, दूसरों की ओर झुक जाता है। नतीजतन, उसका जोड़ उभारने लगता है, जिससे गांठ बन जाती है। वह जूतों से चिढ़ जाती है और सूजन हो जाती है। धीरे-धीरे, यदि पैथोलॉजी का इलाज नहीं किया जाता है, तो उंगली और भी अधिक झुक जाती है, यह बाकी हिस्सों पर दबाव डालती है, जिससे उनकी विकृति होती है। दूसरी उंगली हथौड़े जैसी आकृति लेती है, साथ ही मुड़ी हुई भी। गंभीर विकृति के साथ, पैर बदसूरत हो जाता है।
निदान
आमतौर पर, डॉक्टर पहली परीक्षा में पहले से ही प्रारंभिक निदान करता है। लेकिन इसकी पुष्टि करने के साथ-साथ अन्य विकृतियों को बाहर करने के लिए एक परीक्षा अनिवार्य है। सबसे पहले, तीन अनुमानों में एक एक्स-रे लिया जाता है। यह आपको पैर की हड्डियों की स्थिति की विस्तार से जांच करने और विरूपण की डिग्री का आकलन करने की अनुमति देता है। एक्स-रे हड्डियों और जोड़ों के सहवर्ती विकृति की उपस्थिति को भी दर्शाता है: आर्थ्रोसिस, पेरीओस्टेम की सूजन, अल्सर, सड़न रोकनेवाला परिगलन।

एक्स-रे स्पष्ट रूप से पैर की विकृति की डिग्री दिखाता है
इसके अलावा, डॉक्टर एक अल्ट्रासाउंड परीक्षा लिख सकते हैं। और विरूपण की डिग्री निर्धारित करने के लिए कंप्यूटर पोडोमेट्री और प्लांटोग्राफी का उपयोग किया जाता है। ये तरीके यह पता लगाने में मदद करते हैं कि पैर कितना चपटा है, उंगलियों की वक्रता की डिग्री क्या है। इससे डॉक्टर को अधिक चुनने में मदद मिलती है प्रभावी तरीकेइलाज।
कैसे प्रबंधित करें
हॉलक्स वैल्गस का उपचार जल्द से जल्द शुरू कर देना चाहिए। हालांकि बचपन में ही पैर को पूरी तरह से उसके आकार और कार्य में वापस लाना संभव है। लेकिन सही चिकित्सा विकृति को रोकने में मदद करेगी, साथ ही दर्द को कम करेगी।
सबसे अधिक इस्तेमाल की जाने वाली विधियाँ हैं:
- मालिश;
- पैरों के लिए विशेष व्यायाम;
- फिजियोथेरेपी;
- आर्थोपेडिक जूते पहने हुए;
- विरोधी भड़काऊ या एनाल्जेसिक मलहम।
इस तरह के विरूपण के साथ, सबसे पहले जूते पर ध्यान देने की सिफारिश की जाती है। यदि यह संकीर्ण, कठोर, निम्न-गुणवत्ता वाली सामग्री से बना है, तो चलने पर असुविधा बढ़ जाएगी। इसलिए, विशेष आर्थोपेडिक insoles का उपयोग करने की सिफारिश की जाती है जो पैर के मेहराब का समर्थन करेंगे और इसे अंदर गिरने से रोकेंगे। लेकिन वयस्कों के लिए, खासकर जब अंगूठे पर हड्डी दिखाई देती है, तो यह पर्याप्त नहीं होता है। विशेष आर्थोपेडिक जूते खरीदना आवश्यक है जो दर्द को कम करेगा। और हाल ही में, insoles के बजाय, कभी-कभी टेपिंग का उपयोग किया जाता है, पैर को विशेष चिपचिपा लोचदार टेप के साथ सही स्थिति में ठीक करना।
चिकित्सीय अभ्यास विकृति को ठीक करने और दर्द को कम करने में मदद करते हैं। विशेष व्यायाम विशेष रूप से प्रभावी होते हैं यदि पैथोलॉजी मांसपेशियों-लिगामेंटस तंत्र की कमजोरी के कारण होती है। किसी विशेषज्ञ के मार्गदर्शन में स्वास्थ्य समूहों में कक्षाएं अधिक प्रभावी होती हैं, लेकिन आप अपने डॉक्टर द्वारा सुझाए गए व्यायाम घर पर ही कर सकते हैं। नियमित रूप से व्यायाम करने की सलाह दी जाती है, यहाँ तक कि दिन में कई बार भी।

मालिश और फिजियोथेरेपी अभ्यास पैथोलॉजी की अभिव्यक्ति को कम करने में मदद करेंगे
निवारण
ऐसे पैथोलॉजी वाले मरीज हमेशा समय पर डॉक्टर के पास नहीं जाते हैं। उन्हें लगता है कि वे जानते हैं कि विकृति को स्वयं कैसे ठीक किया जाए। इसके लिए अक्सर इस्तेमाल किया जाता है लोक तरीकेया आधुनिक अंगूठा ब्रेसिज़। लेकिन इस दृष्टिकोण से विकास संभव है गंभीर जटिलताओं. यह आर्थ्रोसिस, गठिया, स्कोलियोसिस, ओस्टियोचोन्ड्रोसिस, निचले छोरों के संचार संबंधी विकार हो सकते हैं। विकृति धीरे-धीरे बढ़ती है, जिससे पैर की उंगलियों की वक्रता होती है, बड़े पैर की अंगुली के पास पैर के अंदर एक बड़ी टक्कर का गठन होता है।
लेकिन फ्लैट-वाल्गस पैरों के गठन से बचा जा सकता है। ऐसा करने के लिए, बच्चों और वयस्कों को कुछ नियमों का पालन करने की आवश्यकता है:
- पैरों पर भारी भार से बचें;
- सही जूते चुनें;
- एक आर्थोपेडिस्ट के साथ नियमित जांच;
- नमक या कंट्रास्ट फुट बाथ करें;
- सालाना निवारक मालिश का एक कोर्स करें।
इसके अलावा, सक्रिय जीवन शैली का नेतृत्व करने के लिए, पैर के स्नायुबंधन को मजबूत करने के लिए विशेष अभ्यास करना आवश्यक है। यह उन बच्चों के लिए विशेष रूप से महत्वपूर्ण है जिन्हें अधिक बाहर खेलने की आवश्यकता होती है। उपयोगी स्कूटर, बाइक, तैराकी।
पैरों की प्लैनो-वाल्गस विकृति हाल ही में अधिक आम हो गई है। यह पर्यावरण की स्थिति में गिरावट, खराब पोषण, आंदोलन की कमी के कारण मांसपेशियों की कमजोरी के कारण है। लेकिन रखना स्वस्थ जीवन शैलीजीवन पैथोलॉजी से रक्षा कर सकता है। और अगर विकृति पहले ही शुरू हो चुकी है, तो जितनी जल्दी हो सके इलाज शुरू करना जरूरी है।