Kui mao kardia puudulikkuse korral ei võeta õigeaegseid meetmeid, mis vastutavad seeditud toidu söögitorusse tagasivoolu ärahoidmise eest, tekib distaalne ösofagiit. Patoloogia avaldub põletava retrosternaalse valu, düsfaagia, kõrvetiste, suurenenud süljeerituse tõttu. Tüsistusteks on peptiline haavand, söögitoru ahenemine ja perforatsioon, mataplaasia koos pahaloomulise kasvaja riskiga. Diagnoos tehakse ösofagoskoopia, biopsia, söögitoru röntgenpildi abil. Ravi hõlmab dieetravi, ravimeid, füsioteraapiat, kirurgiat (kui on näidustatud).
Isegi vähimgi söögitoru seinte ärritus pideva happega kokkupuute korral põhjustab tõsisemaid haigusi.
Distaalne refluksösofagiit areneb söögitoru pideva ärrituse taustal. Järk-järgult hakkavad maole lähemal asuvad elundi kuded põletikuliseks muutuma, ilmnevad limaskesta tursed ja hüperemia.
Haiguse tunnuseks on kursuse kestus, samas kui algstaadiumid avalduvad harva sümptomitena. Selle tulemusena tekib krooniline distaalne ösofagiit, mida on raske ravida ja mis sageli kordub.
Söögitoru distaalse põletiku peamine põhjus on kardia - ringlihase, mis blokeerib mao sissepääsu, - puudulikkus. Kui sulgurlihas ei sulgu tihedalt, satub happeline maosisu söögitoru alumisse osasse ja ärritab limaskesta, põhjustades tugevat põletikku.
Sageli on distaalse GERD põhjuseks seedetrakti haigused, millega kaasneb mao happesuse suurenemine, näiteks gastriit.
Tüübid, kraadid
Distaalset ösofagiiti võib iseloomustada erineva raskusastmega söögitoru limaskesta morfoloogilise kahjustusega. Selle kriteeriumi järgi eristatakse järgmisi haigustüüpe:
 Esofagiit võib ulatuda söögitoru rakusurma.
Esofagiit võib ulatuda söögitoru rakusurma.
- Katarraalne või pindmine - ilma morfoloogiliste muutusteta elundi kudedes.
- Turse - raske hüpereemia ja limaskesta tursega.
- Erosiivne - punaste fokaalsete haavade ilmnemisega seintel. Arendab patogeensete mikroorganismide nakatumise tõttu, mõned ärritajad. Kui erosioonidele lisandub fibriini moodustumine, tekib fibrinoosne ösofagiit.
- Hemorraagiline - söögitoru membraani ulatusliku kahjustusega koos hemorraagiaga. See tekib siis, kui keha on nakatunud viirustega, näiteks gripi, tüüfusega.
- Pseudomembranoosne ja eksfoliatiivne - difteeria või sarlakid tagajärg.
- Nekrootiline - kudede surmaga. Tekib nakkushaiguste keerulise kulgemisega.
- Flegmonoosne - limaskestade ja submukoossete kihtide mehaaniliste kahjustustega.
- Allergiline GERD, mis esineb astma ja muude hingamishäiretega.
- Kutsealane GERD, mis ilmneb siis, kui töökohal olevad töötajad hingavad välja kahjulike ainete (happed, leelised, orgaanilised) aurud.
Harva esinevad haigused on düsmetaboolne ja granulomatoosne ösofagiit.
Sagedamini areneb distaalne refluksösofagiit korduvate südamepuudulikkuse tsüklitega ja ilmneb söögitoru mao happelise sisuga kokkupuute taustal. Kahjustuste olemuse järgi võib see haigus olla:
- pindmine, mitteerosioonne;
- haavandiline koos nekroosikolletega kogu limaskesta paksuses;
- submukoossete kihtide kahjustusega kuni sügavate defektideni, mis põhjustavad kudede hõrenemist ja söögitoru seina perforatsiooni koos verejooksuga.
Morfoloogiliste muutuste raskusastme järgi areneb distaalne refluksösofagiit järgmiste raskusastmetega:
- 1. aste - limaskesta kerge fokaalne punetus. Limaskesta struktuur maosse ülemineku kohas on lõtv, silutud voltidega.
- 2. - ühe- või mitmekordne pikliku kujuga erosioon koos võimaliku eksudaadi moodustumisega. Haavad tekivad peamiselt limaskesta voltides ja ei mõjuta rohkem kui 10% kogu distaalsest söögitorust.
- 3. - ühinesid arvukad erosioonid, mis on kaetud eksudaadi ja nekrootiliste kudedega. Mõjutatud piirkond on üle 50%.
- 4. - ühinenud erosioonid asetsevad ringis, tekib tugev eksudatiiv-nekrootiline kahjustus. Raske fibrinoosne kahjustus katab kogu ala 5 cm kõrgusel südamest.
Distaalse ösofagiidi põhjused
Distaalse ösofagiidi tekke provotseerivad tegurid:
- Korduv tagasivool maost söögitoru luumenisse.
- Nakkuslikud kahjustused: seenhaigused (candida), herpeedilised (HSV-1 või HSV-2), bakteriaalsed infektsioonid.
- Kemikaalide (leelised, happed, lahustid) tekitatud kahjustused. Tekib erosioonne ösofagiit.
Kuid kõige sagedasem söögitoru distaalse põletiku tekke põhjus on ringlihase puudulikkus (lõdv sulgur söögitoru ja mao vahel). Protsess toimub sisse krooniline vorm ja raskendatud:
- Söögitoru diafragmaatiline song, mis kutsub esile kõhusisese rõhu järsu hüppe, mille tõttu osa mao südameosast tungib rinnaõõnde. Sellisel juhul satuvad kokkupressitud toidumassid söögitorusse.
- Rasvumine, kui inimene paindub pärast söömist või ülesöömist järsult, mis põhjustab rõhu tõusu elundite sees, mis väljub sulgurlihase laienemisest.
- Söögitoru lihaseid lõdvestavate toodete (kohv, piparmünt närimiskummid) või ravimite (lõõgastid) kuritarvitamine.
- Teise sulgurlihase toonuse tõus mao püloorses tsoonis. Spasmi tagajärjel valatakse happeline sisu välja väiksema vastupanu suunas, provotseerides distaalset ösofagiidi.
Sümptomid ja diagnoos
Patoloogia kliiniline pilt avaldub järgmiste sümptomitega:
- Kõrvetised retrosternaalse lokaliseerimisega. Põlemine süveneb pärast söömist või ülesöömist, koos kehaline aktiivsus, lamavas asendis.
- Hapu või mõru maitsega lööbed suus.
- Suurenenud süljeeritus, eriti öösel.
- Valu retrosternaalses piirkonnas, mis sarnaneb aistingutega stenokardia korral.
- Kähedus ja häälekähedus.
- Kiire küllastustunne pärast väikese toidukoguse söömist.
- Köha ilma rögaerituseta.
- Kurguvalu allaneelamisel koos toidu ja vedelike neelamisprotsessi rikkumisega.
- Luksumine.
- Halb hingeõhk.
Mõned sümptomid paranevad või lakkavad pärast antatsiidide võtmist. Erosiivse, nekrootilise või eksfoliatiivse ösofagiidi korral on eriti väljendunud köha, oksendamine koos söögitoru kudede rebenenud aladega. Distaalse ösofagiidi diagnoos põhineb sümptomite ja tulemuste analüüsil täielik läbivaatus Seedetrakt, sealhulgas 6 etappi:
- Söögitoru röntgenuuring - patoloogia põhjuse tuvastamiseks ja refluksi tsüklilisuse määramiseks kontrastaine kasutuselevõtuga.
- Söögitoru limaskesta endoskoopia - haiguse tõsiduse määramiseks.
- pH-meetria söögitoru sees - söötme happesuse arvutamiseks elundi luumenis.
- Söögitoru kliirensi määramine – söögitoru seinas tekkiva spetsiaalse lima kaitseastme arvutamiseks. Meetod võimaldab kindlaks teha võimaluse liigutada valendiku keskkonna pH-d õiges suunas kahjustamata.
- Manomeetria - seedetrakti siserõhu arvutamiseks, mis mõjutab refluksi.
- Radionukliidide skaneerimine - diagnoosi selgitamiseks.
Ravi ja ennetamine
Söögitorupõletiku ravi on keeruline, keeruline ja pikk. Seda kasutatakse haiguse algpõhjuse kõrvaldamiseks, sümptomite vähendamiseks.
- seedetrakti kaasuvate patoloogiate, näiteks gastriidi õigeaegne ravi;
- halbadest harjumustest loobumine: alkoholi joomine, tubakas;
- keeldumine ise ravida mis tahes patoloogiaid, isegi lihtsat peavalu;
- avarate riiete kandmine ilma tihedate vöödeta;
- pärast söömist puhata vertikaalne asend või istudes;
- vältige keha sagedast ettepoole kallutamist, raskete koormate kandmist;
- magada 15 cm tõstetud voodipeatsiga.
Dieetteraapia ja -režiim
Tasakaalustatud toitumine on peamine komponent tõhus ravi seedetrakti mis tahes patoloogia, eriti distaalne katarraalne või fibrinoosne ösofagiit.
Põhiprintsiibid:
- murdosa, sagedased toidud - kuni 7 korda päevas 2-3 tunni pärast;
- väikesed portsjonid - kuni 350 ml;
- põhjalik närimine;
- aeglane kõndimine pärast söömist;
- menüü rikastamine vedelate teraviljade, madala rasvasisaldusega suppide, magusate puuviljadega;
- keeldumine tahkest, ärritavast toidust, keemiliselt ja termiliselt agressiivsetest toodetest;
- tassi temperatuuri hoidmine - mitte kõrgem / madalam kui 22 ° C;
- rikkalik joomise režiim. Vesi - kergelt leeliseline, ilma gaasita;
- viimane söögikord 3 tundi enne magamaminekut.
Ravimid
Katarraalse põletiku või muud tüüpi GERD meditsiiniliseks raviks on vaja ravimeid vastavalt patoloogia peamistele põhjustele:
- juures bakteriaalne infektsioon antibiootikumid on ette nähtud;
- viiruskahjustusega - viirusevastased ja immunostimuleerivad ained;
- happesuse vähenemisega - antatsiidid;
- hapete tootmise stabiliseerimiseks seedetraktis – histamiini blokaatorid ja
- prootoni inhibiitorid;
- kroonilise patoloogia korral - alginaadid limaskesta kaitsmiseks.
- juures äge valu- spasmolüütikumid.
Distaalse tüüpi pindmist ösofagiidi põhjustavate tegurite vähendamiseks tuleks loobuda paljudest antibiootikumidest, hormonaalsetest, põletikuvastastest ravimitest. GERD-i saab ravida selliste tõhusate ravimitega:
- "Omeprasool" - antatsiid;
- Motillium on teise põlvkonna prokineetiline aine.
Rahvapärased abinõud
Nagu katarraalse ösofagiidi adjuvantravi rahvapärased retseptid mille eesmärk on parandada kohalikku immuunsust. Eriti tõhus:
- astelpajuõli;
- kartulimahl;
- biogeenne stimulant - "Solcoseryl".
Erilise koha hõivavad ravimtaimede keetmised:
- Kollektsioon: kummel, linaseemned (igaüks 50 g), emajuur, lagritsa risoom, sidrunmeliss (igaüks 25 g) vala 200 ml keeva veega ja leota 10 minutit veevannis. Pärast 4-tunnist settimist juua 75 ml 4 rubla päevas. Jook leevendab valu ja põletikku, vähendab happesust.
- Kollektsioon: võrdsetes kogustes kalmusejuurt, pune, saialille, aniisi, lambaliha, tulirohi, piparmünti. Valage 50 g purustatud kompositsiooni sooja veega ja pange 2 tunni pärast 20 minutiks veevanni. Joo 1 tunni pärast, 100 ml 6 rubla / päevas. Viimane vastuvõtt- ööseks.
- Kollektsioon: võrdne kogus jahubanaani, kummeli, võilille, mägironija risoomide, karjase rahakotti, pune, raudrohi. Valage 50 g kollektsiooni keeva veega ja jooge kuni 6 rubla päevas.
- Tilli infusioon: 2 tl. jahvatatud seemned valatakse 250 ml keeva veega, lastakse 6 tundi ja juua kuni 4 rubla / päevas. 25 ml enne söögi algust.
- söögitoru sisekihi (limaskesta) põletikuline kahjustus, mille sümptomid püsivad kauem kui kuus kuud. Krooniline ösofagiit väljendub düsfaagia, rinnakutaguse valu, kõrvetiste, regurgitatsiooni ja oksendamisena. Kroonilise ösofagiidi uuringuplaanis on söögitoru röntgen ja ösofagoskoopia koos biopsiaga, söögitoru manomeetria ja söögitoru pH-meetria, happeperfusiooni test Bernsteini järgi, täielik vereanalüüs, fekaalianalüüs varjatud veri. Ravi on valdavalt konservatiivne (ravim ja mitteravim), selle ebaefektiivsuse ja tüsistuste tekkega - operatiivne.
Protsessi levimuse järgi võib krooniline ösofagiit olla proksimaalne (mõjutab söögitoru esialgseid sektsioone), distaalne (muutused haaravad söögitoru alumisi osi, mis asuvad mao ees), totaalne (mõjutatud on kogu limaskest). .
Kroonilise ösofagiidi põhjused
Kroonilist ösofagiiti võivad põhjustada mitmesugused tegurid. Sõltuvalt etioloogiast on olemas järgmised vormidösofagiit:
- GERD põhjustatud ösofagiit(enamik ühine põhjus antud patoloogia).
- toitumine(areneb liiga kuiva, tiheda, kuuma ja ekstraheeriva toidu kuritarvitamisel, mis põhjustab söögitoru limaskesta regulaarseid vigastusi);
- professionaalne(kuuma õhu, hapete ja leeliste aurude, raskmetallide pideva sissehingamise tõttu);
- seisma jäänud(moodustunud toidumasside pikaajalise kuhjumise tõttu koos kardia, divertikulite, kasvajate ja söögitoru stenoosiga);
- allergiline(kaasneb muu allergopatoloogiaga - toiduallergia, bronhiaalastma jne);
- spetsiifiline(areneb tuberkuloosi, sklerodermia, mükoosi, süüfilisega patsientidel);
- düsmetaboolne(see moodustub raske aneemia, mis tahes päritolu hüpoksia, vitamiinide ja raua puudumise, ulatuslike põletuste jne taustal);
- traumaatiline(krooniline põletik tekib pärast vigastust, söögitoru vigastust saastunud võõrkehaga).
Eraldi taluge kroonilise ösofagiidi erivorme: haavandiline idiopaatiline ja piirkondlik stenoos. Kroonilise haavandilise ösofagiidi tekkepõhjused pole täielikult teada, kuid gastroenteroloogid märgivad selle patoloogia sarnasust mittespetsiifilise haavandilise koliidiga. Võimalik, et neil kahel haigusel on ühine päritolu.
Piirkondlikku stenoseerivat mittespetsiifilist ösofagiiti iseloomustab söögitoru seina kõikide kihtide granulomatoosne kahjustus, morfoloogilise pildi järgi sarnanevad muutused kudedes Crohni tõve omadega. Erinevalt soolekahjustusest ei leidu aga stenoseeriva kroonilise ösofagiidi korral söögitorus eosinofiile ja hiidrakuelemente. Piirkondlik stenoseeriv mittespetsiifiline ösofagiit mõjutab võrdselt noori naisi ja tööealisi mehi (haigus algab tavaliselt umbes 30-aastaselt). Gastroenteroloogia valdkonna uuringud, mis on pühendatud selle haiguse põhjuste väljaselgitamisele, kestavad tänaseni. Stenoseerivat piirkondlikku ösofagiiti tuleks eristada muu etioloogia, söögitoruvähi stenoosidest. Haigus areneb pidevalt ja kuue kuu jooksul võib viia söögitoru täieliku obstruktsioonini.
Kroonilise ösofagiidi sümptomid
Patoloogia sümptomite polümorfism on tingitud järgmistest asjaoludest: kliiniline pilt haigused, mille vastu on välja kujunenud krooniline ösofagiit (GERD, krooniline gastriit, mao- ja kaksteistsõrmiksoole peptiline haavand, süüfilis, tuberkuloos, bronhiaalastma ja jne); otsene kliiniline pilt kroonilisest põletikust söögitorus; söögitoru düskineesia põletiku taustal.
Tavaliselt on kroonilise ösofagiidi esimesteks nähtudeks düsfaagia ja rinnaku tagune valu. Sageli kaasneb haigusega hüpermotoorse düskineesia areng, mis väljendub düsfaagia paroksüsmaalses käigus. Neelamisraskust kirjeldab patsient kui tükitunnet kurgus, täiskõhutunnet söögitorus, survet või pigistustunnet kurgus. Kroonilise ösofagiidi tüüpilise kulgemise korral tekivad raskused tavaliselt vedela toidu läbimisel ning stenoseeriva mittespetsiifilise ösofagiidi ja muude söögitoru haiguste korral on see vastupidi tahke, mis aitab neid seisundeid eristada.
Kroonilise ösofagiidi valu on selgelt seotud toidu tarbimisega, millega kaasneb alati düsfaagia. Tavaliselt valu lokaliseerudes rinnaku taha, on siiski võimalik valuhoo tekkimine abaluudevahelisest ruumist, millele järgneb levimine mööda roietevahesid rinnaku taga, kaela ja alalõug. Kui krooniline ösofagiit on tekkinud gastroösofageaalse reflukshaiguse taustal, siis on valu suurim intensiivsus, kui mao happeline sisu visatakse söögitorusse (kere ettepoole suunatud, röhitsemise, lamavas asendis); sellise valuga kaasnevad kõrvetised. Tavaliselt leevendab valu antatsiidide võtmisega.
Kroonilist ösofagiiti iseloomustavad sellised sümptomid nagu regurgitatsioon, röhitsemine ja oksendamine. Kõik need sümptomid on ühe protsessi ilming – toidu tagasiminek söögitorust või maost suuõõne. Regurgitatsioon toimub tavaliselt passiivselt, ilma iivelduseta, värskelt söödud toit satub suuõõnde, võib aspireerida Hingamisteed. GERD-le on iseloomulik röhitsemine, samas kui maost siseneb suuõõnde suur hulk õhku, mõnikord koos maomahla, toidumassidega. Oksendamine on kõige iseloomulikum kroonilise ösofagiidi alkohoolsele geneesile, esineb hommikul, oksendamises on palju lima. Sagedase ja püsiva oksendamise korral areneb Mallory-Weissi sündroom (söögitoru limaskesta pisarad koos verejooksu tekkega).
Kroonilise ösofagiidi diagnoosimine
Kui patsienti häirivad perioodiliselt kõrvetised, düsfaagia, valu rinnus pikka aega, tuleb ta suunata konsultatsioonile, üldine analüüs veri kõigile patsientidele. Stenokardiaga eristamiseks on soovitatav teha EKG.
Spetsiifiline test kroonilise ösofagiidi tuvastamiseks on Bernsteini happe perfusioonitest: 0,1-molaarne vesinikkloriidhappe lahus viiakse aeglaselt läbi õhukese sondi söögitorusse. Kroonilise ösofagiidi kasuks annab tunnistust rinnakutaguse valu ja kõrvetiste ilmnemine 20 minuti pärast infusiooni algusest.
Kroonilise ösofagiidi ravi ja prognoos
Tüsistusteta kroonilise ösofagiidi ravi on konservatiivne, hõlmab põhipatoloogia ravi ning ravimite ja mitteravimite meetodite kasutamist. Patsiendil soovitatakse järgida tervislik eluviis elu ja toitumine; magada poolistuvas asendis; ärge kandke pingul vööd; välistage tooted, mis põhjustavad haiguse ägenemist. Ravimitest kasutatakse antatsiide, sekretsiooni- ja valuvaigisteid, prokineetikume ja rahusteid.
Tüsistuste korral (strike, söögitoru stenoos, tugev või raskesti ravitav krooniline verejooks, korduv aspiratsioonipneumoonia), kirurgiline sekkumine; selle tüüp ja maht määratakse sõltuvalt kliinilisest olukorrast.
Kroonilise ösofagiidi ravi õigeaegse alustamise prognoos on soodne, kuid võivad tekkida rasked tüsistused. Kord kuue kuu jooksul on vajalik gastroenteroloogi läbivaatus koos esophagoskoopiaga. Raske haiguse käiguga tuvastatakse puue. Ennetus seisneb taustapatoloogia õigeaegses ravis ja põhjuslike tegurite (halvad harjumused, alatoitumus, tööalased ohud jne) välistamises.
Olles kuulnud I astme refluksösofagiidi diagnoosi, ei saa paljud patsiendid aru, mis see on. See patoloogiline seisund ei ole eraldiseisev haigus, vaid üks peamisi maohaavandi ja kaksteistsõrmiksool. See on lihtsalt söögitoru kahjustus, mis on põhjustatud mao sisu tagasivoolust vastupidises suunas. Ravige seda esialgsed etapid päris lihtne.
Refluksösofagiidi põhjusedRefluksösofagiidi areng on tingitud asjaolust, et söögitoru alumise sulgurlihase töö on häiritud. See on see, kes kaitseb söögitoru happelise maomahla sissepääsu eest. Alumise sulgurlihase puudulikkuse põhjuseks on mehaaniline surve sellele läbi diafragma kõhukelme küljelt. Kõige sagedamini juhtub see siis, kui:
- (soolte paisumine);
- ülesöömine;
- ülekaalulisus
- diafragma söögitoru osa hernia.
Samuti ei tule alumine sulgurlihase oma funktsiooniga toime, kui patsient sisse suurel hulgal võtab spasmolüütikume (Spasmalgon, Papaverine, Platifillin jne).
1. astme refluksösofagiidi sümptomidRefluksösofagiidi esimesteks sümptomiteks on valu epigastimaalses piirkonnas ja. Samuti võib patsiendil neelamisel tekkida "kooma" tunne. Kõige sagedamini seostavad patsiendid neid patoloogilise seisundi tunnuseid raske või pikaajalise füüsilise töö kasutamisega ettepoole painutamisel või rikkalik vastuvõtt toit.
I astme kroonilise refluksösofagiidi korral esineb mõnikord:
- iiveldus;
- luksumine
- süljeeritus.
Kui sümptomid ilmnevad mitte rohkem kui kord kuus, taastuvad kõik funktsionaalsed häired iseenesest. Sagedaste kaebuste korral on vaja kiiresti läbida uuring, kuna haigus progresseerub.
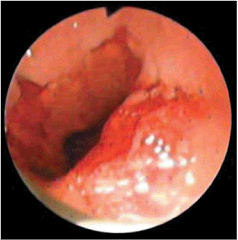
1. astme refluksösofagiidi diagnoosiminePõletiku diagnoosimiseks ja 1. astme refluksösofagiidi progresseerumise kiireks mõistmiseks tuleks teha esophagogastroskoopia. See on uurimismeetod, mis põhineb optilise seadmega väga õhukese toru sisestamisel makku. Tema abiga saate uurida absoluutselt kõiki söögitoru osi. Esofagiidi esimeses staadiumis on limaskestal alati helepunane värv, kriimustused ja praod.
I astme refluksösofagiidi raviOlles märganud esimesi sümptomeid ja diagnoosinud 1. astme refluksösofagiidi, tuleb kohe alustada ravi. Enamikul juhtudel ei ole selle patoloogia kõrvaldamiseks algfaasis vaja ravimid. Piisab mõne reegli järgimisest:
- Ärge jooge alkoholi ja gaseeritud jooke.
- Ära söö üle.
- Ärge sööge öösel.
- Ärge kummarduge kohe pärast söömist ettepoole.
- Ärge kandke pingul vööd.
- Ära suitseta.
- Ärge võtke spasmolüütikume ja rahusteid.
I astme distaalse refluksösofagiidi korral on samuti hea toime rahvapärased abinõud ravi, näiteks võililleõie siirup.
siirupi retsept
Koostis:
- värsked võililleõied - 150 g;
- granuleeritud suhkur - 150 g.
Ettevalmistus ja pealekandmine
Aseta võililleõied ja granuleeritud suhkur kihiti klaaspurki. Vajutage nende peale veidi ja nõudke, kuni moodustub mahl. Võtke seda siirupit kolm korda päevas, lahjendades üks teelusikatäis 100 ml vees.
Erosiivset refluksösofagiidi 1. astme saab ravida taimeteega.
tee retsept
Koostis:

Ettevalmistus ja pealekandmine
Sega ürdid keeva veega. 5 minuti pärast kurna tee.Seda teed tuleb võtta 75 ml kolm korda päevas.
Kui need ravimeetodid ei anna tulemusi, määratakse patsiendile antisekretoorsed ravimid, mis vähendavad maosisu happesust (omeprasool) ja parandavad seedetrakti motoorikat (metoklopramiid).
Avaldatud: 24. juuli 2015 kell 14:35Ülesöömine, rasvumine, kitsa riietuse ja vöö kandmine loovad kõrgsurve maos, mis kutsub esile selle sisu spontaanse vabanemise söögitorusse suure vesinikkloriidhappe sisaldusega. See protsess põhjustab söögitoru limaskesta põletikku ja põhjustab 1. astme refluksösofagiidi. Ravi ei alga kohe.
Looduslikest mittepatoloogilistest põhjustest, mis provotseerivad põletikulise protsessi ilmnemist, on rasedus ja imikutel söögitoru alaosa lihaste ebaküpsus. Mõnikord juhtub, et tugeva ja pikaajalise köha korral tekib patsiendil ka refluksösofagiit. Samuti on selline põhjus üleandmise tagajärg nakkushaigused või seedetrakti motoorika häired. Siinne ravi peaks olema suunatud algpõhjuse kõrvaldamisele. Igal juhul, kui kuulute ühte või mitmesse riskirühma kuuluvate inimeste kategooriasse, peate kindlasti teadma refluksösofagiidi kohta, et vältida selle haiguse arengut. Tõepoolest, ilma korraliku ravita võib see muutuda vähiks ja lõppeda surmaga.
Refluksösofagiidi klassifikatsioon
 Söögitoru haigusel on algstaadiumis nii väljendunud sümptomid (1-2 kraadi), et patsiendid pöörduvad haiguse esimesel kolmel aastal väga harva arsti poole ega teosta ravi. Seetõttu ei saa keegi haiguse alguse tegelikku põhjust ja selle kulgu sisuliselt taastada.
Söögitoru haigusel on algstaadiumis nii väljendunud sümptomid (1-2 kraadi), et patsiendid pöörduvad haiguse esimesel kolmel aastal väga harva arsti poole ega teosta ravi. Seetõttu ei saa keegi haiguse alguse tegelikku põhjust ja selle kulgu sisuliselt taastada.
- 1. aste (art. A) - kahjustatud on söögitoru piirkond, mille pindala on kuni umbes 5 mm ja kahjustus näeb välja nagu voldid;
- 2. aste (B) - üle 5 mm läbimõõduga alal on võimalik tuvastada limaskesta defektseid muutusi ühest kuni mitmeni, ka voltide kujul;
- 3 (C) - kahest või enamast voldist võib kahjustus olla juba kuni 75% söögitoru ümbermõõdust;
- 4 (D) - rohkem kui 75% söögitoru ümbermõõdust on kahjustatud.
Haigus võib esineda ägedas või kroonilises vormis.
Refluksösofagiiti on kõige olulisem märgata 1 spl. Siis on ravi täiesti lihtne, lühike ja võib toimuda ka ilma ravimeid võtmata.
Kuidas ära tunda refluksösofagiiti 1 kraadi?
 Selle haiguse sümptomeid leidub umbes pooltel elanikkonnast. Kõige esimene neist on kõrvetised. Sageli ei võta keegi seda märki tõsiselt ega võta uuringuks mingeid meetmeid. Enamiku patsientide tegevused on suunatud selle sümptomi kõrvaldamisele, nad isegi ei püüa välja selgitada selle põhjust ja alustada kõrvetisi põhjustanud põhihaiguse ravi.
Selle haiguse sümptomeid leidub umbes pooltel elanikkonnast. Kõige esimene neist on kõrvetised. Sageli ei võta keegi seda märki tõsiselt ega võta uuringuks mingeid meetmeid. Enamiku patsientide tegevused on suunatud selle sümptomi kõrvaldamisele, nad isegi ei püüa välja selgitada selle põhjust ja alustada kõrvetisi põhjustanud põhihaiguse ravi.
1-2 kraadise refluksösofagiidi järel võivad ilmneda valud rinnaku piirkonnas, mis kiirguvad selga, iiveldus ja oksendamine. Isegi hilisemas staadiumis on see neelamisraskus, mis põhjustab toidutarbimise vähenemist, kehakaalu langust, naha kuivust ja aneemiat.
Lamavas asendis sümptomid süvenevad, eriti kui heidad kohe pärast söömist pikali. Parem on oodata vähemalt tund.
Refluksösofagiidi ravi Art. AGA
 Toitumine on 1. astme refluksösofagiidi ravi. Esiteks, et vältida ülesöömist ja kõhu ületäitumist, tuleks toitu võtta suurte portsjonitena 5-6 korda päevas põhitoidukordade, mahult veidi suuremate ja vahepaladena. See on alati oluline, kuid 1. eriti vältige toidu seiskumist maos ja sooltes. Söömine vähem kui 3-4 tundi enne magamaminekut ei ole seda väärt.
Toitumine on 1. astme refluksösofagiidi ravi. Esiteks, et vältida ülesöömist ja kõhu ületäitumist, tuleks toitu võtta suurte portsjonitena 5-6 korda päevas põhitoidukordade, mahult veidi suuremate ja vahepaladena. See on alati oluline, kuid 1. eriti vältige toidu seiskumist maos ja sooltes. Söömine vähem kui 3-4 tundi enne magamaminekut ei ole seda väärt.
Kui te ei lähe tunni jooksul pärast söömist magama, on tal aega maost lahkuda ja soolestikku liikuda. Järelikult ei väljutata toidumassi söögitorusse, põletikuline protsess juba 1-2 kraadi juures peatatakse.
Teine aspekt on dieedist kinnipidamine. Kui haigus on endiselt A-astmel, siis limaskesti ärritavate toodete väljajätmine hoiab ära 1. astme refluksösofagiidi edasise arengu raskemaks ja leevendab põletikku.
Olles juba alguses vabanenud nakatamisharjumusest, võite unustada mao ülerahvastatuse ja kõhupuhituse, mis suurendab survet kõhuõõnde, nõrgestab sulgurlihast ja suurendab refluksi tõenäosust. Seetõttu tuleb dieedist välja jätta: oad, hapukapsas, seened, sooda, pruun leib, kuivatatud aprikoosid, vürtsikad toidud, alkohol ja maitseained. Pärast söömist ärge kummarduge ja heitke mõneks ajaks pikali. Kui on üksikuid tooteid, mis põhjustavad 1. staadiumi refluksösofagiidi, mille saab ära tunda kõrvetiste järgi, tuleks need samuti välja jätta.
Järgides kõiki neid lihtsaid reegleid, saate 1. astme refluksösofagiidi ravis nendega piirduda ja vältida keerukamate vormide teket.
Refluksösofagiit on söögitoru alumise osa põletik, mis on põhjustatud selle seinte kahjustusest maost või soolestikust paiskunud sisu poolt. See põletik on sõltuv haigus, enamasti on see haavandilise kahjustuse sümptom. seedetrakt või gastroösofageaalse reflukshaiguse tüsistus.
Refluksösofagiidil puuduvad spetsiifilised sümptomid. Selle esimene sümptom on kõrvetised. See väljendub ka sellistes seedehäiretes nagu düsfaagia, hapu röhitsemine, eriti pärast söömist. Epigastriumis on valu, mis kiirgub abaluude vahelisele alale, kaelale, alalõualuule, rindkere vasakule küljele. Samuti esinevad haiguse ekstrasofageaalsed ilmingud, mille hulka kuuluvad köha, õhupuudus horisontaalne asend, häälekähedus, kurgu kuivus, kurgumandlite või ninakõrvalurgete põletik, valge katt keelel, puhitus, iiveldus, oksendamine, kiire toiduga küllastumine.
Refluksösofagiidi meditsiiniline klassifikatsioon jagab selle kraadideks (A, B, C, D), neid nimetatakse ka etappideks (1, 2, 3, 4). Sõltuvalt teatud muutuste ülekaalust eristatakse ka katarraalset, eksfoliatiivset, ödematoosset, erosiivset, pseudomembranoosset, nekrootilist ja flegmonoosset refluksösofagiiti.
Probleemi põhjused ja diagnoosimine
Patoloogia arengu põhjused võivad olla:
- söögitoru alumise sulgurlihase lihassüsteemi nõrkus;
- gastroösofageaalse sulgurlihase spontaanne lõõgastumine;
- hiatal (diafragmaatiline) song;
- rahustite ja spasmolüütikumide kasutamine;
- keha isepuhastumisvõime vähenemine;
- maost või soolestikust visatud sisu kahjustavate omaduste tugevdamine;
- limaskesta vastupanuvõime vähendamine tagasivisatud toidu kahjustavatele mõjudele;
- mao tühjendamise häire;
- intraabdominaalne hüpertensioon (st. kõrge vererõhk), areneb sageli koos ülekaalulisuse, astsiidiga, ülesöömisega, väljendunud puhitus.
Refluksösofagiidi diagnoosimise meetodid:
- Refluksösofagiidi diagnoosimiseks instrumentaalne uurimine söögitoru läbi endoskoobi. Selle tulemusena näitab see põletikku, erosioonseid muutusi, haavandilisi kahjustusi, lamerakujulise kihistunud epiteeli asendamist silindrilise epiteeliga.
- Teine diagnostika tüüp on söögitoru igapäevane pH-mõõtmine. PH langus (see tähendab pH väärtus) alla 4 või vastupidi, tõus üle 7 näitab tagasijooksu olemasolu. Samal ajal näitab pH-indikaatori langus maosisu tagasivoolu ja suurenemine soolestikku. Normaalne pH on 6,0. Seda tüüpi uuring määrab söögitoru alumises osas esinevate refluksiepisoodide arvu ja kestuse. Just igapäevane pH-meetria võimaldab valida individuaalse ravi ja jälgida määratud ravimite efektiivsust.
- Söögitoru sulgurlihaste manomeetria võimaldab teil määrata klapi tooni muutust.
- pH-meetria kombineerituna impedantsomeetriaga. Uuringut nimetatakse impedantsi-pH-meetriaks. See meetod võimaldab teil hinnata söögitoru ja gastroösofageaalse refluksi peristaltikat.
Haiguse kerge variant
Haigus algab 1. astmega - refluksösofagiit 1 (A) aste. Mis see on, aitab mõista tõsiasja, et 1. etappi iseloomustab ainult söögitoru limaskesta intensiivne punetus ja punkterosioonide moodustumine.
Haiguse esimesel etapil uimastiravi tavaliselt ei nõuta. Piisab teatud tingimuste järgimisest, dieettoidust kinnipidamisest. järgijad traditsiooniline meditsiin saab teraapiana kasutada ravimtaimede keetmisi ja teesid.
Esimese astme refluksösofagiidi kõrvaldamiseks peate:
- ärge kuritarvitage toitu, sööge väikeste portsjonitena ja ainult sooja toitu;
- süüa iga 2-3 tunni järel;
- ärge sööge praetud, marineeritud, vürtsikaid ja hapusid toite ja roogasid;
- lõpetage alkoholi joomine ja suitsetamine;
- sööge vähemalt kaks tundi enne magamaminekut;
- normaliseerida kaalu;
- kandke mugavaid riideid, vältige pingutatud vööd;
- kõrvaldada paindumine pärast söömist;
- lõpetage selliste ravimite võtmine, mis võivad esile kutsuda gastroösofageaalse sulgurlihase lõõgastumise.
Teraapiana rahvapärased meetodid võid võtta võililleõie siirupit. Selle saamiseks peate lõikama võililleõisi ja pannes kihid purki, puista need üle suhkruga. Saadud segu purustatakse hästi ja infundeeritakse, kuni moodustub mahl. Pärast seda lahjendage 1 tl mahla pooles klaasis vees ja võtke seda enne sööki 3 korda päevas. Samuti saate tee kujul pruulida saialille, melissi, pune ja jahubanaani segu. Enne kasutamist lahjendage 1 spl saadud kontsentraati 200 ml vees. Võtke 1/3 tassi enne sööki.
Olukorra halvenemine
2. astme refluksösofagiiti iseloomustab erosioonide ja haavandiliste muutuste tekkimine söögitoru limaskestal, mis kipuvad ühinema ühtseks tervikuks, suurendades seega kahjustuse pindala. Sel juhul on kahjustuse protsent vähemalt 40% kogu elundist.
Uurimisel on nähtavad sarlakid erosioonid koos arvukate verevalumite, turse ja paksenemisega. Limaskesta ülemisel kihil ilmnevad mädased, seroossed ja verised eritised. Oksendamise korral võib koos oksendamisega välja tulla ka kooritud limaskest. Seda etappi tuleb juba ravida ravimitega:
- Prokineetika - ravimite rühm (Dimelium, Motilium, Domstal jne), mis on suunatud seedetrakti motoorse funktsiooni stimuleerimisele. Nende kasutamise tulemusena stimuleeritakse söögitoru alumise sulgurlihase toonust, toidubooluse kiiret läbimist söögitoru kaudu ja mao kiirendatud tühjenemist seeditud toidust.
- Antatsiide (Almagel, Ajiflux, Maalox) kasutatakse maos liigse vesinikkloriidhappe neutraliseerimiseks, maomahla happesuse normaliseerimiseks ja mao seinte kaitsmiseks tänu ümbritsevale toimele.
- Haavandivastased ravimid nagu Ranitidiin, Omeprasool, Lansoprosool jt vähendavad vesinikkloriidhappe moodustumist ja omavad bakteritsiidset toimet Helicobacter pylori vastu.
Haiguse progresseerumisel 3-4. astme refluksösofagiidiks on kahjustatud üks või mitu söögitoruvolti. Limaskest on mõjutatud kuni 75% ulatuses ümbermõõdust. Sümptomid ja elundi toimimise häired süvenevad. Seetõttu rikutakse seedimisega seotud naaberorganite tööd (sooled, magu, sapipõie, maks).
Adekvaatse ravi puudumisel algab elundirakkude muundumine nekrootilisteks kiududeks, täheldatakse lagunemist ja moodustub onkopatoloogia.
Nendel etappidel on see vajalik kompleksne teraapia seisund, mis hõlmab dieeti, soovitatud reeglite järgimist, ülaltoodud ravimite võtmist, samuti gastroprotektorite ja reparantide rühma kuuluvate ravimite kasutamist. Nende hulka kuuluvad: Venter, Solcoseryl, Actovegin ja teised.
Haiguse esimeste sümptomite korral peate konsulteerima spetsialistiga. Kõik ravimid ja annused valib raviarst individuaalselt testide ja uuringute tulemuste põhjal. Jooksuvormi puhul on see võimalik kirurgiline ravi haigus.





