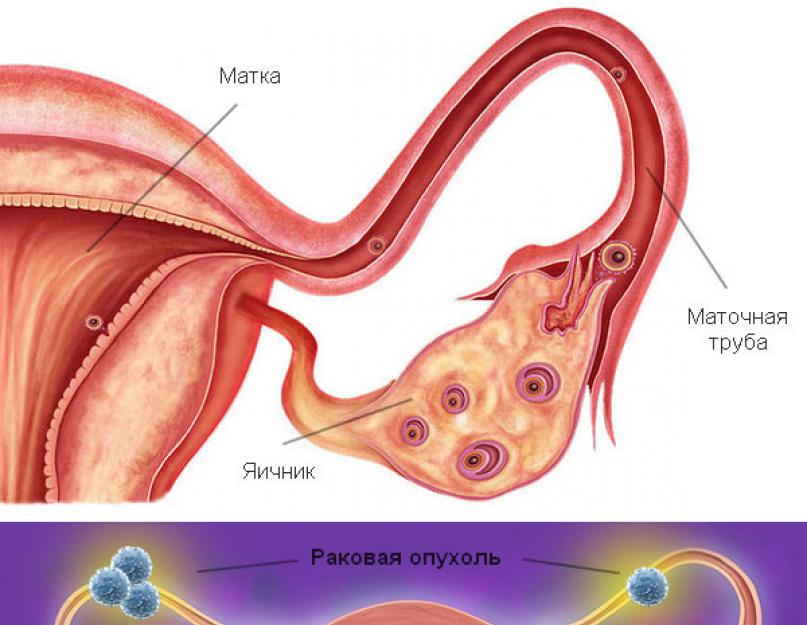
लेख की सामग्री
क्रेफ़िश फलोपियन ट्यूब अपेक्षाकृत दुर्लभ है और जननांगों के सभी घातक ट्यूमर का 0.3-1.4% है। यह मुख्य रूप से 40-60 वर्ष की आयु की महिलाओं में होता है। इस ट्यूमर के जोखिम कारक अज्ञात हैं।प्राथमिक कैंसरमुख्य रूप से उदर खंड के श्लेष्म झिल्ली पर होता है या बीच तीसरेफलोपियन ट्यूब। ट्यूमर आमतौर पर एकतरफा होता है। फैलोपियन ट्यूब के लगभग सभी घातक ट्यूमर उपकला हैं: पैपिलरी, ग्रंथि-पैपिलरी, पैपिलरी-ठोस और ठोस। सारकोमा अत्यंत दुर्लभ हैं।
फैलोपियन ट्यूब के कैंसर की घटना में, गर्भाशय उपांगों की सूजन संबंधी बीमारियां एक महत्वपूर्ण भूमिका निभाती हैं। पर पिछले साल कास्तन कैंसर के रोगियों में फैलोपियन ट्यूब के कैंसर की घटना, लंबे समय तकटैमोक्सीफेन लेना। आनुवंशिक कारकों के प्रभाव को पूरी तरह से बाहर नहीं किया जा सकता है।
फैलोपियन ट्यूब कैंसर उसी तरह फैलता है जैसे डिम्बग्रंथि के कैंसर, पेरिटोनियम के माध्यम से फैलता है। निदान के समय तक, 80% रोगियों में उदर गुहा के भीतर मेटास्टेस होते हैं। क्योंकि फैलोपियन ट्यूब में होता है एक बड़ी संख्या कीलसीका वाहिकाओं जिसके माध्यम से लसीका काठ और श्रोणि में बहती है लिम्फ नोड्स, लिम्फोजेनस मेटास्टेसिस सबसे अधिक बार होता है। मेटास्टेटिक लिम्फ नोड्स फैलोपियन ट्यूब कैंसर का पहला नैदानिक अभिव्यक्ति हो सकता है। काठ के लिम्फ नोड्स के घावों की आवृत्ति 30-35%, इलियाक - 5-8% है, लेकिन वंक्षण और शायद ही कभी सुप्राक्लेविक्युलर प्रभावित हो सकते हैं। फैलोपियन ट्यूब इम्प्लांटेशन का कैंसर पैल्विक अंगों के हिस्से को भी प्रभावित कर सकता है: गर्भाशय, उसके स्नायुबंधन, अंडाशय, योनि। वहीं, 2/3 रोगियों में ट्यूमर छोटे श्रोणि के बाहर नहीं फैलता है। अंडाशय क्षतिग्रस्त होने के क्षण से ट्यूमर प्रक्रिया का तेजी से सामान्यीकरण शुरू होता है। इस मामले में, पार्श्विका और आंत का पेरिटोनियम, ओमेंटम, यकृत और डायाफ्राम प्रभावित होते हैं। फुस्फुस का आवरण के मेटास्टेटिक घावों के साथ, हाइड्रोथोरैक्स हो सकता है। नाभि के मेटास्टेटिक घावों के मामलों का वर्णन किया गया है। मेटास्टेसिस के हेमटोजेनस मार्ग को भी बाहर नहीं किया गया है।
फैलोपियन ट्यूब कैंसर का वर्गीकरण
फैलोपियन ट्यूब कैंसर का टीएनएम वर्गीकरण (2003)
क्षेत्रीय लिम्फ नोड्सक्षेत्रीय लिम्फ नोड्स हाइपोगैस्ट्रिक (प्रसूतिकर्ता), सामान्य और बाहरी इलियाक, पार्श्व क्रॉस . हैं
tsovye, paraaortic और वंक्षण।
फैलोपियन ट्यूब कैंसर क्लिनिक
फैलोपियन ट्यूब कैंसर के लक्षणों के क्लासिक ट्रायड में जननांगों से प्रचुर मात्रा में पानी का स्त्राव, पेट के निचले हिस्से में दर्द और गर्भाशय के किनारे श्रोणि में एक द्रव्यमान शामिल है। हालांकि, यह त्रय केवल 15% रोगियों में देखा जाता है। कई मरीज़ पेट के निचले हिस्से में दर्द या भारीपन महसूस होने की शिकायत करते हैं। जननांग पथ से पानी या खूनी निर्वहन सबसे आम और अपेक्षाकृत है प्रारंभिक लक्षणट्यूमर। यह 50-60% मामलों में होता है। अकारण पानी के लिए or खोलनारजोनिवृत्ति से पहले और बाद में जननांग पथ से, फैलोपियन ट्यूब के कैंसर को बाहर करना आवश्यक है। छोटे श्रोणि का बड़ा गठन 60% रोगियों में निर्धारित किया जाता है। बाद के चरणों में, जलोदर होता है। कभी-कभी फैलोपियन ट्यूब का कैंसर एक अन्य बीमारी के लिए उपांगों के साथ गर्भाशय के विलोपन के दौरान एक आकस्मिक खोज है।फैलोपियन ट्यूब कैंसर निदान
सर्जरी से पहले की बीमारी को शायद ही कभी पहचाना जाता है (1 - 1.5%)। सही निदान स्थापित करने की आवृत्ति काफी हद तक उस संस्थान के प्रकार पर निर्भर करती है जिसमें रोगी ने आवेदन किया था। इस प्रकार, ऑन्कोलॉजिकल संस्थानों में, सर्जरी से पहले निदान की आवृत्ति और ऊतकीय परीक्षाहटाए गए ट्यूमर की संख्या अन्य की तुलना में काफी अधिक है चिकित्सा संस्थान. यह संदेह किया जा सकता है कि अगर श्रोणि में वृद्ध महिलाओं में सॉसेज के आकार का गठन पाया जाता है और सूचीबद्ध लक्षणों की उपस्थिति होती है। फैलोपियन ट्यूब कैंसर का जल्द पता लगाने के लिए अनुशंसित व्यापक परीक्षाअतिरिक्त विधियों का उपयोग करना: अल्ट्रासाउंड और एक्स-रे की गणना या चुंबकीय अनुनाद इमेजिंग, हिस्टेरोसाल्पिंगोग्राफी और, यदि संकेत दिया गया है, तो लैप्रोस्कोपी। एक सहायक निदान पद्धति गर्भाशय गुहा से एस्पिरेट की एक साइटोलॉजिकल परीक्षा हो सकती है। गर्भाशय म्यूकोसा के स्क्रैपिंग की हिस्टोलॉजिकल परीक्षा हमें उसके शरीर के कैंसर को बाहर करने की अनुमति देती है। यदि, अतिरिक्त अध्ययनों की सहायता से, कथित निदान (उपांगों के क्षेत्र में त्रिक संरचनाओं की उपस्थिति में) को बाहर करना संभव नहीं था, तो नैदानिक पेट की सर्जरी का संकेत दिया जाता है। ट्यूमर की हिस्टोलॉजिकल जांच के बाद सर्जरी के बाद अंतिम निदान स्थापित किया जाता है। फैलोपियन ट्यूब के कैंसर के साथ, सीए 125 का स्तर ऊंचा हो सकता है, जो सभी रोगियों में नहीं होता है। उपचार की प्रक्रिया में इसका निर्धारण या उपचार के बाद रोगी की गतिशील निगरानी का सबसे बड़ा महत्व है। फैलोपियन ट्यूब कैंसर से अलग किया जाना चाहिए सूजन संबंधी बीमारियांएडनेक्सा, फाइब्रॉएड और गर्भाशय के शरीर का कैंसर।फैलोपियन ट्यूब कैंसर का इलाज
चरण I में, पहले चरण में, उपांगों के साथ गर्भाशय का विलोपन और अधिक से अधिक ओमेंटम को हटाने, उदर गुहा या जलोदर द्रव, यदि कोई हो, से धोने की साइटोलॉजिकल परीक्षा करने की सलाह दी जाती है। फैलोपियन ट्यूब की दीवार में ट्यूमर के सतही आक्रमण और वाशआउट में कैंसर कोशिकाओं की अनुपस्थिति के साथ, उपचार केवल सर्जरी तक ही सीमित हो सकता है। जलोदर द्रव में गहरे आक्रमण या ट्यूमर कोशिकाओं की उपस्थिति के साथ या सर्जरी के बाद उदर गुहा से धोने में, संयुक्त कीमोथेरेपी या रेडियोधर्मी दवाओं (32P या 198Au) के इंट्रा-पेट प्रशासन का संकेत दिया जाता है।चरण II-IV में, उपांगों के साथ गर्भाशय का विलोपन, अधिक से अधिक ओमेंटम को हटाना, उदर गुहा से धोने की साइटोलॉजिकल परीक्षा, और चयनात्मक श्रोणि या पैरा-महाधमनी लिम्फैडेनेक्टॉमी की सिफारिश की जाती है। यदि पैनहिस्टेरेक्टॉमी करना असंभव है, तो एक साइटेडेक्टिव ऑपरेशन किया जाता है। इसके बाद, संयुक्त कीमोथेरेपी आयोजित करने की सलाह दी जाती है, छोटे श्रोणि के बाहरी विकिरण को 46-48 Gy की कुल खुराक तक निर्धारित करना संभव है।
कीमोथेरेपी के नियम डिम्बग्रंथि के कैंसर के लिए उपयोग किए जाने वाले समान हैं: टैक्सेन, साइक्लोफॉस्फेमाइड, एन्थ्रासाइक्लिन आदि के साथ प्लैटिनम दवाओं का एक संयोजन।
फैलोपियन ट्यूब कैंसर के लिए पूर्वानुमान
रोग का निदान काफी हद तक रोग के चरण, ट्यूमर की रूपात्मक संरचना और सर्जिकल हस्तक्षेप की कट्टरपंथी प्रकृति द्वारा निर्धारित किया जाता है। 5 साल की जीवित रहने की दर लगभग 40% है। पेट की गुहा से धोने में ट्यूमर कोशिकाओं की अनुपस्थिति में - 67%, और उनकी उपस्थिति में - 20%। चरण I में, 5 साल की जीवित रहने की दर 60 से 90% तक, दूसरे चरण में - 20 से 60% तक, III और IV में - 7 से 20% तक होती है।यह फैलोपियन ट्यूब का दुर्लभ कैंसर है। अक्सर, केवल एक ट्यूब प्रभावित होती है, लेकिन गंभीर मामलों में और बाद के चरणों में, दूसरी ट्यूब ऑन्कोलॉजिकल कोशिकाओं के प्रसार में योगदान दे सकती है। महिला प्रजनन प्रणाली के सभी घातक ट्यूमर में, इस प्रकार का कैंसर 1% रोगियों में होता है। रोग का विकास युवा लड़कियों और अधिक उम्र की महिलाओं दोनों में देखा जाता है। ज्यादातर मरीज 50 से 65 साल की उम्र के हैं।
फैलोपियन ट्यूब कैंसर, इंटरनेट पर एक तस्वीर स्पष्ट रूप से बीमारी की बाहरी अभिव्यक्तियों को प्रदर्शित करती है, इसलिए इस समस्या को बेहतर ढंग से समझने के लिए इस तरह के चित्रण का अध्ययन करने के लिए लड़कियों और महिलाओं को इस तरह की बीमारी से कोई दिक्कत नहीं होती है।
फैलोपियन ट्यूब कैंसर के प्रकार
फैलोपियन ट्यूब कैंसर का वर्गीकरण कई निर्धारण कारकों के अनुसार होता है: घटना, ऊतक विज्ञान, एक घातक ट्यूमर के विकास का चरण।
रोग के फोकस की घटना के प्रकार के अनुसार, निम्न हैं:
- प्राथमिक कैंसर: कोशिकाओं का विकास ठीक फैलोपियन ट्यूब की गुहा में शुरू हुआ;
- माध्यमिक कैंसर: गर्भाशय या अंडाशय के कैंसर के फैलने के कारण प्रकट;
- मेटास्टेटिक: स्तन ग्रंथियों, पेट के एक ऑन्कोलॉजिकल नियोप्लाज्म से उत्पन्न।
एडेनोकार्सिनोमा (हिस्टोलॉजी) की संरचनाओं के अध्ययन से निम्नलिखित प्रकार के ट्यूमर को अलग करना संभव हो जाता है:
- सीरस;
- एंडोमेट्रियोइड;
- श्लेष्मा;
- स्पष्ट सेल;
- संक्रमणकालीन सेल;
- अविभेदित।
रोग के चरणों के दो प्रकार के वर्गीकरण विकसित किए गए हैं - टीएनएम और एफआईजीओ, जो फोकस के प्रसार, लिम्फ नोड्स की भागीदारी और मेटास्टेसिस की उपस्थिति के संकेतकों पर आधारित हैं।
- स्टेज 0: फैलोपियन ट्यूब एपिथेलियम के अंदर कैंसर कोशिकाएं स्थापित होती हैं;
- चरण I: कैंसर कोशिकाएं केवल गर्भाशय ट्यूब की गुहा में विकसित होती हैं, लेकिन कुछ विशेषताएं हो सकती हैं, इसलिए चरण में कई विभाजन होते हैं:
- आईए - रोग केवल एक ट्यूब में विकसित होता है, सीरस झिल्ली को प्रभावित नहीं करता है और जलोदर के विकास को उत्तेजित नहीं करता है;
- आईबी - पिछले मामले की तरह ही प्रक्रियाओं की विशेषता, दूसरे पाइप में केवल कैंसर का स्थानीयकरण देखा जा सकता है;
- आईसी - घातक गठन गर्भाशय ट्यूब की गुहा को नहीं छोड़ता है, लेकिन सीरस झिल्ली में रिसता है, जलोदर विकसित होता है।
- स्टेज II: कैंसर, डिंबवाहिनी के अलावा, श्रोणि अंगों पर हमला करता है, प्रभावित अंगों के आधार पर, उपसमूहों को प्रतिष्ठित किया जाता है:
- आईआईए - गर्भाशय, अंडाशय;
- आईआईबी - श्रोणि की लिगामेंट संरचनाएं;
- आईआईसी - अंगों के ऑन्कोलॉजी के अलावा, पेट की बूंदों का निर्माण होता है।
- स्टेज III: कैंसर कोशिकाएं फैलोपियन ट्यूब को भरती हैं, न केवल श्रोणि अंगों में, बल्कि अन्य अंगों में भी विकसित होती हैं, मेटास्टेसिस की प्रक्रिया शुरू होती है:
- IIIA - मेटास्टेस श्रोणि के बाहर पाए जाते हैं;
- IIIB - माध्यमिक foci 2 सेमी से अधिक नहीं है;
- IIIC - मेटास्टेसिस का फॉसी बढ़ता है, क्षेत्रीय लिम्फ नोड्स में मेटास्टेस होते हैं।
फैलोपियन ट्यूब कैंसर के कारण और विकास
विशेषज्ञ स्पष्ट कारणों की पहचान नहीं कर सकते हैं जो डिंबवाहिनी में कैंसर कोशिकाओं की उपस्थिति को भड़का सकते हैं। एक राय है कि उपांगों की पुरानी सूजन, बिगड़ा हुआ प्रजनन कार्य, अनियमित मासिक धर्म. कई रोगियों में एक हर्पीस वायरस या पेपिलोमावायरस होता है, जिसने फैलोपियन ट्यूब कैंसर की वायरल प्रकृति के बारे में बात करने का कारण दिया।
ट्यूमर प्राथमिक हो सकता है (फोकस सीधे ट्यूब में स्थित होता है) और माध्यमिक (कैंसर अंडाशय या गर्भाशय से फैल गया है) घटना हो सकती है। कभी-कभी एक घातक ट्यूमर के विकास का कारण स्तन के घातक ट्यूमर के मेटास्टेस होते हैं, जठरांत्र पथ, फेफड़े।
प्राथमिक फैलोपियन ट्यूब कैंसर प्रसार के मामले में डिम्बग्रंथि के कैंसर के समान है: ऑन्कोलॉजिकल कोशिकाएं पूरे शरीर में विशेष रूप से लिम्फोजेनस, हेमटोजेनस और इम्प्लांटेशन मार्गों के साथ प्रवास करती हैं। रोग के मेटास्टेस वंक्षण और पैरा-महाधमनी लिम्फ नोड्स में देखे जाते हैं। डिम्बग्रंथि के कैंसर से एक महत्वपूर्ण अंतर प्रारंभिक अवस्था में एक घातक ट्यूमर के विकास के लक्षण होंगे। संरचनात्मक जोड़ों के माध्यम से ट्यूमर के रक्त और क्षय उत्पादों को गर्भाशय गुहा में स्थानांतरित किया जाता है, फिर योनि में।
कैंसर का प्रसार और आगे का विकास आमतौर पर लिम्फोजेनस तरीके से होता है, क्योंकि ट्यूब ही पैरा-महाधमनी लिम्फ नोड्स के लसीका वाहिकाओं से घिरी होती है। 5% लिम्फ नोड्स की हार के साथ, मेटास्टेस वंक्षण लिम्फ नोड्स में जा सकते हैं। यदि अनुपचारित छोड़ दिया जाता है, तो कैंसर कोशिकाएं अंडाशय, गर्भाशय और योनि को प्रभावित करती हैं।
फैलोपियन ट्यूब कैंसर के लक्षण
पैथोलॉजिकल योनि स्राव शरीर में एक घातक ट्यूमर की उपस्थिति का संकेत देने वाला मुख्य लक्षण माना जाता है। फैलोपियन ट्यूब के कैंसर के आगे विकास के साथ, गंभीर दर्दउदर क्षेत्र में। ट्यूमर गर्भाशय के बाईं या दाईं ओर विकसित होता है, और समय के साथ यह 3 सेमी से अधिक तक पहुंच सकता है, इसलिए नियोप्लाज्म को ढूंढना मुश्किल नहीं है। यह अच्छा है यदि प्रारंभिक अवस्था में बीमारी का पता चला है, क्योंकि अक्सर लक्षण तब दिखाई देते हैं जब कैंसर कोशिकाएं गर्भाशय ट्यूब के स्वस्थ ऊतकों को काफी नुकसान पहुंचाती हैं।
रजोनिवृत्ति की शुरुआत के बाद एक महिला को शुरू होने वाले संदिग्ध लक्षणों की उपस्थिति के लिए सावधानीपूर्वक निगरानी करें। यह इस अवधि के दौरान है कि महिला शरीर में प्रजनन प्रणाली के कामकाज में परिवर्तन होते हैं, गर्भाशय के उपांगों में अनुचित वृद्धि देखी जाती है। अंततः रोग के संभावित विकास को बाहर करने के लिए, आपको ल्यूकोसाइट्स की संख्या और उनके कनेक्शन के स्तर के लिए परीक्षण किया जाना चाहिए।
फैलोपियन ट्यूब कैंसर निदान
निदान विधियों और प्रक्रियाओं के एक सेट के उपयोग पर आधारित है जो आपको कैंसर के ट्यूमर, इसकी संरचना, रोग के विकास आदि का पूरी तरह से अध्ययन करने की अनुमति देता है, इसलिए, उपचार पहले से ही सरल है।
प्रारंभ में, एक प्रारंभिक स्त्री रोग संबंधी परीक्षा की जाती है, जिसके दौरान डॉक्टर रोगी की शिकायतों का विश्लेषण करता है, यह पता लगाता है कि पहले लक्षण कब दिखाई दिए, शरीर में इस तरह के परिवर्तनों को क्या भड़का सकता है। अगला, उन बीमारियों का सावधानीपूर्वक अध्ययन करना आवश्यक है जो महिला को पहले हुई थीं, क्योंकि कुछ लक्षण अनुभव के बाद एक विश्राम या जटिलता का संकेत दे सकते हैं। शल्य चिकित्सा संबंधी व्यवधान. कैंसर के विकास के लिए वंशानुगत प्रवृत्ति का पता लगाना सुनिश्चित करें, विशेष रूप से महिला रेखा के इतिहास को ध्यान में रखा जाना चाहिए।
आवश्यक जानकारी प्राप्त करने के बाद, डॉक्टर को जननांगों की जांच करनी चाहिए, जो गर्भाशय, उसकी नलियों, गर्भाशय ग्रीवा, अंडाशय के आकार को निर्धारित करने में मदद करेगी, गर्भाशय और उपांगों के बीच संबंध के उल्लंघन की पहचान करेगी, और एक नियोप्लाज्म का पता लगाएगी, यदि कोई हो। आमतौर पर, ऐसी परीक्षा पैल्पेशन द्वारा की जाती है, लेकिन अल्ट्रासाउंड पैल्विक अंगों में एक ट्यूमर का पता लगाने में मदद कर सकता है।
इस मामले में घातक पदार्थों - ट्यूमर मार्कर - की उपस्थिति के लिए एक रक्त परीक्षण भी आवश्यक होगा।
साइटोलॉजिकल परीक्षा फैलोपियन ट्यूब की गुहा से प्राप्त सामग्री के नमूने की सूक्ष्म जांच पर आधारित है। ये अध्ययन ट्यूबों में कैंसर कोशिकाओं की उपस्थिति का संकेत देते हैं और निदान की पुष्टि या खंडन कर सकते हैं।
ट्यूमर के निदान के बाद उपचार को सही ढंग से निर्धारित करने के लिए, गठन का अध्ययन करना और उस दवा का चयन करना आवश्यक है जिसका उस पर सबसे अधिक प्रभाव पड़ता है। ऐसे उद्देश्यों के लिए, कंप्यूटेड टोमोग्राफी निर्धारित है (स्थान निर्धारित करता है, मेटास्टेस का पता लगाता है) या डायग्नोस्टिक लैप्रोस्कोपी (एक घातक ट्यूमर की सीमा निर्धारित करता है, ऑन्कोलॉजिकल प्रक्रिया में भागीदारी)।
फैलोपियन ट्यूब कैंसर का इलाज
उपचार में उन तरीकों का उपयोग होता है जिनका उपयोग व्यक्तिगत और संयोजन दोनों में किया जा सकता है। चिकित्सक, प्रत्येक रोगी के लिए व्यक्तिगत रूप से, उपचार के प्रकार का चयन करता है और इसकी प्रभावशीलता की निगरानी करता है।
सर्जिकल उपचार का उद्देश्य ट्यूमर को हटाना, मेटास्टेस के विकास को रोकना और संभावित पुनरावृत्ति को रोकना है। चिकित्सा का पहला चरण है कट्टरपंथी ऑपरेशनगर्भाशय के विच्छेदन के लिए, उपांग, अधिक से अधिक ओमेंटम। सर्जरी के दौरान, लिम्फ नोड्स, पेल्विक पेरिटोनियम और लेटरल कैनाल की बायोप्सी की जाती है। यदि ऑपरेशन गर्भाशय ट्यूब के कैंसर के देर के चरणों में किया जाता है, तो ट्यूमर का हिस्सा हटा दिया जाता है, और इसका अवशिष्ट दो सेमी से कम होता है।
फैलोपियन ट्यूब के घातक ट्यूमर के औषध उपचार में आधुनिक का उपयोग होता है दवाई, जो कैंसर कोशिकाओं को विकसित होने से रोकते हैं और उनकी गतिविधि को कम करते हैं। सबसे अधिक बार, इस पद्धति का उपयोग विकिरण और रासायनिक चिकित्सा के एक परिसर में किया जाता है। दुर्भाग्य से, इष्टतम सामान्य योजनारोगियों के लिए विकसित नहीं है, इसलिए डॉक्टर कुछ दवाओं के प्रभाव की जांच करता है कर्कट रोगऔर उनके नुस्खा को समायोजित करें।
नहीं दवा से इलाजपर आधारित रेडियोथेरेपी. कई विशेषज्ञों का मानना है कि सभी के संयोजन में पैल्विक अंगों को विकिरणित करना आवश्यक है पेट की गुहा, चूंकि फैलोपियन ट्यूब कैंसर की विशेषता उच्च स्तर की मेटास्टेसिस है। हालांकि, अत्यधिक जोखिम से आंत के कामकाज का गंभीर उल्लंघन होता है।
कैंसर के चरण के बावजूद, रोगियों का इलाज विशेष कीमोथेरेपी दवाओं (प्लैटिनम) से किया जाता है।
फैलोपियन ट्यूब कैंसर की रोकथाम और रोग का निदान
रोग के उपचार का सफल परिणाम उस चरण पर निर्भर करता है जिस पर इसे शुरू किया गया था, और कैंसर चिकित्सा में उपयोग की जाने वाली चिकित्सीय विधियों की मात्रा पर निर्भर करता है। हालांकि, यह मत भूलो कि प्रत्येक जीव अद्वितीय है और कैंसर के उपचार की एक विशेष विधि के लिए एक निश्चित पूर्वानुमान देना असंभव है। कोई भी पहले चरण के फैलोपियन ट्यूब कैंसर के इलाज के लिए अनुकूल पूर्वानुमान की गारंटी नहीं दे सकता है।
फैलोपियन ट्यूब कैंसर, रोग का निदान
रोग के पहले चरण के उपचार के बाद पांच साल की उत्तरजीविता 65% है। अन्य चरणों में जीवित रहने की दर 45% है। जिन रोगियों का कैंसर एक सारकोमा के रूप में प्रकट होता है, उनके लिए एक प्रतिकूल पूर्वानुमान यह है कि बीमारी की शुरुआत के 2 साल बाद ज्यादातर महिलाओं की मृत्यु हो जाती है।
चिकित्सा में, ऐसे कोई कारक नहीं हैं जो फैलोपियन ट्यूब के कैंसर के विकास में योगदान करते हैं। एक महिला को अपने स्वास्थ्य की निगरानी करनी चाहिए, नियमित रूप से स्त्री रोग कार्यालय का दौरा करना चाहिए और प्रतिरोध करने के लिए प्रतिरक्षा में वृद्धि करनी चाहिए वायरल रोग. भड़काऊ प्रक्रियाओं का समय पर उपचार और उनके विकास को जीर्ण रूप में न लाना आपको ऑन्कोलॉजी के विकास से बचा सकता है।
फैलोपियन ट्यूब कैंसर महिला जननांग अंगों के अन्य ऑन्कोलॉजिकल रोगों में सबसे दुर्लभ घातक ट्यूमर है और बाद में 0.11 से 1.18% तक है। यह बीमारी कभी-कभी 17-19 साल की लड़कियों में होती है, कभी-कभी गर्भवती महिलाओं में, लेकिन अक्सर 50-62 साल की उम्र में इसका पता चलता है। फैलोपियन ट्यूब कैंसर की पुनरावृत्ति की संभावना और उपचार की प्रभावशीलता सीधे समय पर निदान और उपचार पर निर्भर करती है। उसी समय, प्रीऑपरेटिव चरणों में, पहले लक्षण दिखाई देने के छह महीने से एक साल बाद तक एक घातक प्रक्रिया का निदान किया जाता है, और 21% से अधिक मामलों में नहीं।
रोग के कारण और चरण
एक नियम के रूप में, एक घातक नवोप्लाज्म केवल एक फैलोपियन ट्यूब (87 - 97% में) में विकसित होता है, इसके अलावा, बाईं ओर अधिक बार। इसी समय, विभिन्न लेखकों के आंकड़ों के अनुसार, द्विपक्षीय प्रक्रिया 30% तक पहुंच सकती है। ट्यूमर के मुख्य हिस्टोलॉजिकल रूप सीरस एडेनोकार्सिनोमा (औसतन 70% मामलों में), एंडोमेट्रियोइड और श्लेष्मा (10%), स्पष्ट कोशिका (4% तक), संक्रमणकालीन कोशिका (1.5% तक) और अविभाजित कैंसर (लगभग) हैं। 1%)।
हाल के वर्षों में, अलग-अलग लेखकों द्वारा कैंसर के विकास की एक वायरल प्रकृति की संभावना के बारे में धारणाएं की गई हैं। BRCA1 और BRCA2 जीन के उत्परिवर्तन से जुड़ी एक निश्चित आनुवंशिक प्रवृत्ति भी है जो सहज डीएनए क्षति से सुरक्षा और इसकी बहाली में शामिल है। हालांकि, अधिकांश विशेषज्ञ अंतःस्रावी विनियमन के पिट्यूटरी-डिम्बग्रंथि प्रणाली में हार्मोनल विकारों को मुख्य कारण मानते हैं।
उत्तेजक कारकों में शामिल हैं:
- 40 वर्ष से अधिक आयु, विशेष रूप से पोस्टमेनोपॉज़ल अवधि की आयु;
- गर्भाशय के उपांगों की तीव्र भड़काऊ प्रक्रियाएं, जो 30% से अधिक रोगियों में होती हैं;
- बांझपन का इतिहास, जो फैलोपियन ट्यूब कैंसर वाली 40-70% महिलाओं में देखा जाता है; बांझपन में इसके विकास का जोखिम जन्म देने वाली महिलाओं की तुलना में 5 गुना अधिक है।
यह माना जाता है कि फैलोपियन ट्यूब का प्राथमिक कैंसर मुख्य रूप से तंतुमय क्षेत्र (प्रत्येक 10 वें मामले) में विकसित होता है, लेकिन माध्यमिक कैंसर बहुत अधिक आम है। मैलिग्नैंट ट्यूमर, जो गर्भाशय या अंडाशय के शरीर से, साथ ही मेटास्टेटिक कैंसर - कैंसर या पाचन अंगों (पेट या आंतों से) से आक्रामक रूप से फैलता है।
फैलोपियन ट्यूब से, ट्यूमर हेमटोजेनस (रक्त के माध्यम से), लिम्फोजेनस (डिम्बग्रंथि ट्यूमर की तुलना में फैलने का सबसे आम तरीका) या पैरा-महाधमनी (33% में) में इम्प्लांटेशन (सतहों से संपर्क करने के लिए), वंक्षण द्वारा फैल सकता है। और रेट्रोपरिटोनियल लिम्फ नोड्स, पार्श्विका लिम्फ नोड्स और पेरिटोनियम की आंत की चादरें, सुप्राक्लेविकुलर लिम्फ नोड्स, अंडाशय, गर्भाशय और गर्भाशय स्नायुबंधन, अधिक से अधिक ओमेंटम, यकृत और डायाफ्राम में। लिम्फ नोड्स में एक ट्यूबल घातक नवोप्लाज्म का मेटास्टेसिस अंडाशय की तुलना में अधिक बार होता है।
प्राथमिक कैंसर के विकास में चार चरण होते हैं:
- स्टेज I केवल फैलोपियन ट्यूब द्वारा रोग प्रक्रिया के प्रसार का प्रतिबंध है।
- चरण II - एक या दोनों फैलोपियन ट्यूबों द्वारा प्रतिबंध, लेकिन श्रोणि ऊतक या अंडाशय में फैलने के साथ, यानी छोटे श्रोणि के भीतर।
- चरण III - एक या दोनों फैलोपियन ट्यूब, पैल्विक अंगों को मेटास्टेसिस के साथ पैरा-महाधमनी, इलियाक और वंक्षण लिम्फ नोड्स को नुकसान।
- चरण IV - एक या दोनों फैलोपियन ट्यूबों में एक ट्यूमर की उपस्थिति जो श्रोणि अंगों में फैलती है और मेटास्टेस की उपस्थिति न केवल पैरा-महाधमनी, इलियाक और वंक्षण में, बल्कि दूर के लिम्फ नोड्स में भी होती है।
नैदानिक तस्वीर
अंडाशय की तुलना में, फैलोपियन ट्यूब कैंसर के लक्षण असामान्य निर्वहन के रूप में अपेक्षाकृत जल्दी प्रकट होते हैं। यह इस तथ्य के कारण है कि फैलोपियन ट्यूब गर्भाशय गुहा के साथ और योनि के साथ ग्रीवा नहर के माध्यम से शारीरिक रूप से संचार करती है। हालांकि, 70% से अधिक मामलों में, नैदानिक अभिव्यक्तियाँ लंबे समय तक अनुपस्थित रहती हैं, और उभरते संकेत निरर्थक और विविध होते हैं। अक्सर, किसी अन्य कारण से अल्ट्रासाउंड या पेल्विक परीक्षा के दौरान संयोग से कैंसर का पता चलता है।
इस विकृति के लिए नैदानिक घटना पैथोग्नोमोनिक तथाकथित "आंतरायिक ड्रॉप्सी" है, जो 3-15% मामलों में होता है और निचले पेट में आवधिक ऐंठन दर्द का प्रतिनिधित्व करता है, अचानक प्रचुर मात्रा में पानी के निर्वहन की उपस्थिति के बाद तीव्रता में गुजरना या काफी कम होना योनि से और पाइप के आकार में कमी के साथ, एक "सैकुलर" गठन के रूप में फैला हुआ है। यह लक्षण उन मामलों में होता है जहां इसे समय-समय पर गर्भाशय गुहा में खाली कर दिया जाता है, जिसमें एम्पुलरी सेक्शन को "सील" किया जाता है।

लक्षणों का क्लासिक त्रय कुछ अधिक सामान्य है, जो एक घातक ट्यूमर की उपस्थिति का सुझाव देता है:
- पैथोलॉजिकल स्राव। उनकी मात्रा अल्प (स्मीयरिंग) से लेकर प्रचुर मात्रा में, रक्तस्राव तक हो सकती है। प्रारंभ में, डिस्चार्ज में एक सीरस-पानी वाला चरित्र होता है, फिर सीरस-खूनी, कम अक्सर सीरस-प्यूरुलेंट या "मांस ढलान" का रंग। निदान से पहले उनकी उपस्थिति 6 से 12 महीने तक हो सकती है।
- पेट के निचले हिस्से में दर्द, खासकर घाव की तरफ। कभी-कभी वे प्रकृति में ऐंठन कर रहे हैं - ऐसे मामलों में जहां तरल द्वारा फैली हुई ट्यूब श्रोणि गुहा में या गर्भाशय गुहा में खाली हो जाती है।
- स्त्री रोग संबंधी परीक्षा के दौरान गर्भाशय के बाईं या दाईं ओर लगभग 3 सेमी या उससे अधिक के व्यास के साथ वॉल्यूमेट्रिक गठन का पैल्पेशन।
अधिक सामान्य क्लासिक त्रय नहीं है, लेकिन पानी के निर्वहन के रूप में व्यक्तिगत लक्षण (50% मामलों में) या खूनी (35%) प्रकृति, निचले पेट में दर्द (47%), एक के साथ गठन की उपस्थिति गर्भाशय उपांग (85%) के क्षेत्र में 3 सेमी या उससे अधिक का व्यास, अलग-अलग गंभीरता (18%) के उदर गुहा (जलोदर) में तरल पदार्थ की उपस्थिति, साथ ही वंक्षण और / या में मेटास्टेस रोग की पहली अभिव्यक्ति के रूप में सुप्राक्लेविकुलर लिम्फ नोड्स (लगभग 11%)।
इसके अलावा, पैथोलॉजी की उपस्थिति के ऐसे गैर-विशिष्ट संकेत संभव हैं, जैसे कि असंतोषजनक स्वास्थ्य, थकान, सामान्य अस्वस्थता और कमजोरी, बाद के चरणों में - बुखार, और एक व्यापक ट्यूमर प्रक्रिया के साथ, तीव्र पेट दर्द, पेट की मात्रा में वृद्धि, मूत्र आंत्र रुकावट के विकार और लक्षण। माध्यमिक कैंसर के मामले में, नैदानिक लक्षण मुख्य अंग (, आदि) को नुकसान से निर्धारित होते हैं।
रोग का निदान
सही प्रीऑपरेटिव डायग्नोसिस के बेहद कम प्रतिशत (10% से अधिक नहीं) और बाद के अत्यधिक सूचनात्मक तरीकों की कमी को ध्यान में रखते हुए, अधिकांश नैदानिक संस्थान नैदानिक लक्षण, प्रयोगशाला, वाद्य और अन्य नैदानिक विधियों सहित एक एकीकृत दृष्टिकोण की विधि का उपयोग करते हैं। .
योनि स्राव या स्मीयर की एक साइटोलॉजिकल परीक्षा ग्रीवा नहर, जो केवल 23% मामलों में रोग की उपस्थिति में सकारात्मक (रोग कोशिकाओं का पता लगाया जाता है)। कई घंटों के लिए योनि में डाली गई एक विशेष टोपी या स्वैब के माध्यम से जननांग पथ से निर्वहन का संग्रह कुछ हद तक साइटोलॉजिकल परीक्षा की सटीकता को बढ़ाता है।
में सबसे आशाजनक शोधों में से एक प्रयोगशाला निदानकई विशेषज्ञ रक्त में परिसंचारी CA-125 ट्यूमर मार्कर की सामग्री के निर्धारण पर विचार करते हैं, जो एक प्राकृतिक प्रोटीन है जो ट्यूमर कोशिकाओं द्वारा रक्तप्रवाह में स्रावित होता है। रक्त में ट्यूमर मार्कर CA-125 की सामग्री 68% महिलाओं में कैंसर के चरण I और II में बढ़ जाती है, चरण III और IV में - 95% में, औसतन - 85% महिलाओं में पैथोलॉजी के साथ विचाराधीन है। मासिक धर्म के दौरान ऑन्कोमार्कर संकेतक (35 यू / एमएल से अधिक नहीं) में मामूली वृद्धि संभव है। घातक ट्यूमर की प्रगति और पुनरावृत्ति में यह विधि सबसे प्रारंभिक और सबसे संवेदनशील है।
फैलोपियन ट्यूब कैंसर के लिए अल्ट्रासाउंड अपेक्षाकृत जानकारीपूर्ण है। इकोग्राफिक चित्र आमतौर पर जैसा दिखता है। अक्सर यह आपको कैंसर और इसकी कुछ विशेषताओं के साथ-साथ उदर गुहा में मुक्त द्रव की उपस्थिति का निर्धारण करने की अनुमति देता है। इकोग्राफिक छवियों का विश्लेषण करते समय, उनमें से तीन मुख्य प्रकार होते हैं:
- एक आयताकार (सॉसेज के आकार का) गठन, मुख्य रूप से एक सिस्टिक प्रकृति का, जिसके अंदर "गियर व्हील" प्रकार या एक छोटे घने आंतरिक घटक के विभाजन होते हैं, जो एक पैपिलरी वृद्धि है;
- एक ही गठन, लेकिन घने घटक बाद के एक महत्वपूर्ण हिस्से पर कब्जा कर लेते हैं;
- एक ठोस घना गठन जिसमें एक अंडाकार या तिरछा आकार होता है।
कभी-कभी अल्ट्रासोनिक संरचना इनमें से किसी भी प्रकार के अनुरूप नहीं होती है और इसे एक बहु-कक्ष घने सिस्टिक द्रव्यमान के रूप में परिभाषित किया जाता है जिसमें थोड़ा कम घनत्व या अन्य ऊतकों के समान घनत्व होता है।
रंग डॉपलर मैपिंग (सीडीसी) के साथ अल्ट्रासाउंड अधिक जानकारीपूर्ण है, जो आपको पैथोलॉजिकल रक्त प्रवाह की पहचान करने की अनुमति देता है, जो ट्यूमर की दुर्दमता का संकेत देता है। यह विधि अधिक वजन वाली महिलाओं में भी विकृति का निदान करना संभव बनाती है। विधि का मूल्य और विश्वसनीयता बहुत अधिक है यदि इसके परिणामों की तुलना ग्रीवा नहर से निर्वहन के एक साइटोलॉजिकल अध्ययन के परिणामों से की जाती है।
सबसे विश्वसनीय निदान पद्धति, जिसकी सूचना सामग्री 90% तक पहुंचती है, कंप्यूटेड टोमोग्राफी (सीटी) है, जो उदर गुहा, छोटे श्रोणि और रेट्रोपरिटोनियल स्पेस का एक स्तरित निदान है। हालांकि, उच्च लागत और महत्वपूर्ण विकिरण जोखिम सीटी के उपयोग को सीमित करते हैं। एक अत्यधिक जानकारीपूर्ण अतिरिक्त विधि के रूप में, यह अन्य विधियों के संदिग्ध परिणामों और कठिन निदान मामलों में उचित है।
यदि एक ट्यूमर, विशेष रूप से एक आवर्तक, का संदेह है, तो मेटास्टेस और बायोप्सी के प्रसार को निर्धारित करने के लिए एक नैदानिक परीक्षण का भी संकेत दिया जाता है।
फैलोपियन ट्यूब कैंसर का इलाज

इस तथ्य के कारण कि यह विकृति दुर्लभ है और रोगियों के देखे गए समूह काफी छोटे हैं, फैलोपियन ट्यूब के कैंसर वाली महिलाओं के उपचार के लिए समान मानक विकसित नहीं किए गए हैं। मुख्य लक्ष्य एक घातक नवोप्लाज्म का उन्मूलन है, साथ ही साथ रिलेप्स और मेटास्टेसिस को रोकने के लिए चिकित्सा भी है।
शल्य चिकित्सा
पहले चरण में, ट्यूमर प्रक्रिया के पूरी तरह से मंचन के साथ एक कट्टरपंथी सर्जिकल ऑपरेशन किया जाता है। ऑपरेशन की इष्टतम मात्रा को उपांगों के साथ माना जाता है, अधिक से अधिक ओमेंटम का उच्छेदन और दोनों तरफ इलियाक लिम्फ नोड्स को हटाने, पैरा-महाधमनी लिम्फ नोड्स की बायोप्सी और हिस्टोलॉजिकल परीक्षा के उद्देश्य के लिए पैल्विक पेरिटोनियम, साथ ही साथ जैसा कि साइटोलॉजिकल परीक्षा के लिए उदर गुहा के डायाफ्राम और पार्श्व चैनलों से स्वैब के संग्रह के साथ होता है। यदि इलियाक लिम्फ नोड्स को निकालना असंभव है, तो उनकी बायोप्सी की जाती है।
रोग के अंतिम चरण में, जब ट्यूमर पड़ोसी ऊतकों और अंगों में बढ़ता है, तथाकथित साइटेडेक्टिव ऑपरेशन किया जाता है - ट्यूमर द्रव्यमान का अधिकतम संभव निष्कासन। यह वांछनीय है कि इसकी अवशिष्ट मात्रा 2 सेमी से कम हो। यह इस तथ्य के कारण है कि शल्य चिकित्सा उपचार के बाद गठन के अवशिष्ट द्रव्यमान का आकार जितना छोटा होगा, रोग का पूर्वानुमान उतना ही बेहतर होगा।
इसके अलावा, महत्वपूर्ण आकार के ट्यूमर में ऐसे क्षेत्र होते हैं जिनमें खराब रक्त आपूर्तिऔर कोशिकाओं का एक महत्वपूर्ण प्रतिशत जिसमें विभाजन अस्थायी रूप से अनुपस्थित है। ट्यूमर के हिस्से को हटाने के बाद, ये कोशिकाएं सक्रिय हो जाती हैं, और इसलिए कीमोथेरेपी दवाओं और विकिरण चिकित्सा के प्रभावों के प्रति अधिक संवेदनशील होती हैं, जो ट्यूमर के आंशिक और कभी-कभी पूर्ण प्रतिगमन में योगदान करती हैं और जीवित रहने की दर को बढ़ाती हैं।
कीमोथेरपी
एक घातक नियोप्लाज्म के अपेक्षाकृत देर से पता लगाने और शुरुआती मेटास्टेसिस के कारण, सर्जिकल उपचार की विफलता दर काफी अधिक है, भले ही इसे प्रारंभिक चरण में किया गया हो। इसलिए, रोग के किसी भी चरण में फैलोपियन ट्यूब कैंसर के सहायक उपचार के रूप में संयोजन कीमोथेरेपी आवश्यक है।
आधुनिक उपचार के नियम प्लैटिनम-आधारित दवाओं के साथ साइक्लोफॉस्फेमाइड का संयोजन हैं - सिस्प्लास्टिन के साथ, डॉक्सोरूबिसिन और सिस्प्लास्टिन के साथ, कार्बोप्लस्टिन के साथ। विभिन्न लेखकों के अनुसार, ऐसी चिकित्सा के साथ आंशिक या पूर्ण ट्यूमर प्रतिगमन 53-92% में होता है, और 5 साल की जीवित रहने की दर 51% है। प्लैटिनम दवाओं के लिए ट्यूमर प्रतिरोध के साथ, टैक्सेन समूह (पक्लिटैक्सेल) की दवाओं का उपयोग किया जाता है। स्टेज III-IV कैंसर के लिए प्लैटिनम एजेंटों के संयोजन में भी इनका उपयोग किया जाता है। बाद के मामले में, 5 साल की जीवित रहने की दर 30% तक पहुंच जाती है।
कीमोथेरेपी के संभावित नकारात्मक प्रभाव अस्थि मज्जा समारोह का दमन, अतिसंवेदनशीलता प्रतिक्रियाएं और परिधीय न्यूरोपैथी हैं जिन्हें दवा को बंद करने की आवश्यकता नहीं होती है, सामान्य प्रतिरक्षा में कमी, वजन घटाने, फैलाना खालित्य, त्वचा के लाल चकत्ते, थकान, जठरांत्र संबंधी मार्ग के विकार, श्लेष्मा झिल्ली की सूजन और छाले मुंह. कीमोथेरेपी दवाओं के प्रशासन की समाप्ति के बाद ये घटनाएं धीरे-धीरे गायब हो जाती हैं।
पैल्विक क्षेत्र और पैरा-महाधमनी लिम्फ नोड्स के प्रक्षेपण क्षेत्र में विकिरण जोखिम वर्तमान में केवल उपचार के अंतिम चरण के रूप में उपयोग किया जाता है।
भविष्यवाणी

फैलोपियन ट्यूब कैंसर का पूर्वानुमान 5 वर्षों में जीवित रहने के अनुमानित प्रतिशत से निर्धारित होता है। संयुक्त उपचार के बिना, यह कुल आंकड़ा 35% है, घातक प्रक्रिया के चरण I के लिए आंकड़ा 70% है, चरण II और III के लिए - लगभग 25 - 30%।
मामलों में कुल मिलाकर 5 साल की जीवित रहने की दर जटिल चिकित्सा (शल्य चिकित्साकेमोथेरेपी और विकिरण चिकित्सा के साथ) चरण I और II में लगभग 100% है, बिना किसी रिलैप्स के - 80-90%, चरण III में - लगभग 28%।
ये संकेतक काफी हद तक कैंसर ट्यूमर, उसके मेटास्टेसिस और सर्जिकल हस्तक्षेप की मात्रा के भेदभाव के प्रकार और डिग्री पर निर्भर करते हैं।
यह फैलोपियन ट्यूब का दुर्लभ कैंसर है। अक्सर, केवल एक ट्यूब प्रभावित होती है, लेकिन गंभीर मामलों में और बाद के चरणों में, दूसरी ट्यूब ऑन्कोलॉजिकल कोशिकाओं के प्रसार में योगदान दे सकती है। महिला प्रजनन प्रणाली के सभी घातक ट्यूमर में, इस प्रकार का कैंसर 1% रोगियों में होता है। रोग का विकास युवा लड़कियों और अधिक उम्र की महिलाओं दोनों में देखा जाता है। ज्यादातर मरीज 50 से 65 साल की उम्र के हैं।
फैलोपियन ट्यूब कैंसर, इंटरनेट पर एक तस्वीर स्पष्ट रूप से बीमारी की बाहरी अभिव्यक्तियों को प्रदर्शित करती है, इसलिए इस समस्या को बेहतर ढंग से समझने के लिए इस तरह के चित्रण का अध्ययन करने के लिए लड़कियों और महिलाओं को इस तरह की बीमारी से कोई दिक्कत नहीं होती है।
फैलोपियन ट्यूब कैंसर के प्रकार
फैलोपियन ट्यूब कैंसर का वर्गीकरण कई निर्धारण कारकों के अनुसार होता है: घटना, ऊतक विज्ञान, एक घातक ट्यूमर के विकास का चरण।
रोग के फोकस की घटना के प्रकार के अनुसार, निम्न हैं:
- प्राथमिक कैंसर: कोशिकाओं का विकास ठीक फैलोपियन ट्यूब की गुहा में शुरू हुआ;
- माध्यमिक कैंसर: गर्भाशय या अंडाशय के कैंसर के फैलने के कारण प्रकट;
- मेटास्टेटिक: स्तन ग्रंथियों, पेट के एक ऑन्कोलॉजिकल नियोप्लाज्म से उत्पन्न।
एडेनोकार्सिनोमा (हिस्टोलॉजी) की संरचनाओं के अध्ययन से निम्नलिखित प्रकार के ट्यूमर को अलग करना संभव हो जाता है:
- सीरस;
- एंडोमेट्रियोइड;
- श्लेष्मा;
- स्पष्ट सेल;
- संक्रमणकालीन सेल;
- अविभेदित।
रोग के चरणों के दो प्रकार के वर्गीकरण विकसित किए गए हैं - टीएनएम और एफआईजीओ, जो फोकस के प्रसार, लिम्फ नोड्स की भागीदारी और मेटास्टेसिस की उपस्थिति के संकेतकों पर आधारित हैं।
- स्टेज 0: फैलोपियन ट्यूब एपिथेलियम के अंदर कैंसर कोशिकाएं स्थापित होती हैं;
- चरण I: कैंसर कोशिकाएं केवल गर्भाशय ट्यूब की गुहा में विकसित होती हैं, लेकिन कुछ विशेषताएं हो सकती हैं, इसलिए चरण में कई विभाजन होते हैं:
- आईए - रोग केवल एक ट्यूब में विकसित होता है, सीरस झिल्ली को प्रभावित नहीं करता है और जलोदर के विकास को उत्तेजित नहीं करता है;
- आईबी - पिछले मामले की तरह ही प्रक्रियाओं की विशेषता, दूसरे पाइप में केवल कैंसर का स्थानीयकरण देखा जा सकता है;
- आईसी - घातक गठन गर्भाशय ट्यूब की गुहा को नहीं छोड़ता है, लेकिन सीरस झिल्ली में रिसता है, जलोदर विकसित होता है।
- स्टेज II: कैंसर, डिंबवाहिनी के अलावा, श्रोणि अंगों पर हमला करता है, प्रभावित अंगों के आधार पर, उपसमूहों को प्रतिष्ठित किया जाता है:
- आईआईए - गर्भाशय, अंडाशय;
- आईआईबी - श्रोणि की लिगामेंट संरचनाएं;
- आईआईसी - अंगों के ऑन्कोलॉजी के अलावा, पेट की बूंदों का निर्माण होता है।
- स्टेज III: कैंसर कोशिकाएं फैलोपियन ट्यूब को भरती हैं, न केवल श्रोणि अंगों में, बल्कि अन्य अंगों में भी विकसित होती हैं, मेटास्टेसिस की प्रक्रिया शुरू होती है:
- IIIA - मेटास्टेस श्रोणि के बाहर पाए जाते हैं;
- IIIB - माध्यमिक foci 2 सेमी से अधिक नहीं है;
- IIIC - मेटास्टेसिस का फॉसी बढ़ता है, क्षेत्रीय लिम्फ नोड्स में मेटास्टेस होते हैं।
फैलोपियन ट्यूब कैंसर के कारण और विकास
विशेषज्ञ स्पष्ट कारणों की पहचान नहीं कर सकते हैं जो डिंबवाहिनी में कैंसर कोशिकाओं की उपस्थिति को भड़का सकते हैं। एक राय है कि उपांगों की पुरानी सूजन, बिगड़ा हुआ प्रजनन कार्य, अनियमित मासिक धर्म रोग के विकास में योगदान करते हैं। कई रोगियों में एक हर्पीस वायरस या पेपिलोमावायरस होता है, जिसने फैलोपियन ट्यूब कैंसर की वायरल प्रकृति के बारे में बात करने का कारण दिया।
ट्यूमर प्राथमिक हो सकता है (फोकस सीधे ट्यूब में स्थित होता है) और माध्यमिक (कैंसर अंडाशय या गर्भाशय से फैल गया है) घटना हो सकती है। कभी-कभी एक घातक गठन के विकास का कारण स्तन, जठरांत्र संबंधी मार्ग और फेफड़ों के घातक ट्यूमर के मेटास्टेस होते हैं।
प्राथमिक फैलोपियन ट्यूब कैंसर प्रसार के मामले में डिम्बग्रंथि के कैंसर के समान है: ऑन्कोलॉजिकल कोशिकाएं पूरे शरीर में विशेष रूप से लिम्फोजेनस, हेमटोजेनस और इम्प्लांटेशन मार्गों के साथ प्रवास करती हैं। रोग के मेटास्टेस वंक्षण और पैरा-महाधमनी लिम्फ नोड्स में देखे जाते हैं। डिम्बग्रंथि के कैंसर से एक महत्वपूर्ण अंतर प्रारंभिक अवस्था में एक घातक ट्यूमर के विकास के लक्षण होंगे। संरचनात्मक जोड़ों के माध्यम से ट्यूमर के रक्त और क्षय उत्पादों को गर्भाशय गुहा में स्थानांतरित किया जाता है, फिर योनि में।
कैंसर का प्रसार और आगे का विकास आमतौर पर लिम्फोजेनस तरीके से होता है, क्योंकि ट्यूब ही पैरा-महाधमनी लिम्फ नोड्स के लसीका वाहिकाओं से घिरी होती है। 5% लिम्फ नोड्स की हार के साथ, मेटास्टेस वंक्षण लिम्फ नोड्स में जा सकते हैं। यदि अनुपचारित छोड़ दिया जाता है, तो कैंसर कोशिकाएं अंडाशय, गर्भाशय और योनि को प्रभावित करती हैं।
फैलोपियन ट्यूब कैंसर के लक्षण
पैथोलॉजिकल योनि स्राव शरीर में एक घातक ट्यूमर की उपस्थिति का संकेत देने वाला मुख्य लक्षण माना जाता है। फैलोपियन ट्यूब के कैंसर के आगे विकास के साथ, उदर क्षेत्र में तेज दर्द शुरू होता है। ट्यूमर गर्भाशय के बाईं या दाईं ओर विकसित होता है, और समय के साथ यह 3 सेमी से अधिक तक पहुंच सकता है, इसलिए नियोप्लाज्म को ढूंढना मुश्किल नहीं है। यह अच्छा है यदि प्रारंभिक अवस्था में बीमारी का पता चला है, क्योंकि अक्सर लक्षण तब दिखाई देते हैं जब कैंसर कोशिकाएं गर्भाशय ट्यूब के स्वस्थ ऊतकों को काफी नुकसान पहुंचाती हैं।
रजोनिवृत्ति की शुरुआत के बाद एक महिला को शुरू होने वाले संदिग्ध लक्षणों की उपस्थिति के लिए सावधानीपूर्वक निगरानी करें। यह इस अवधि के दौरान है कि महिला शरीर में प्रजनन प्रणाली के कामकाज में परिवर्तन होते हैं, गर्भाशय के उपांगों में अनुचित वृद्धि देखी जाती है। अंततः रोग के संभावित विकास को बाहर करने के लिए, आपको ल्यूकोसाइट्स की संख्या और उनके कनेक्शन के स्तर के लिए परीक्षण किया जाना चाहिए।
फैलोपियन ट्यूब कैंसर निदान
निदान विधियों और प्रक्रियाओं के एक सेट के उपयोग पर आधारित है जो आपको कैंसर के ट्यूमर, इसकी संरचना, रोग के विकास आदि का पूरी तरह से अध्ययन करने की अनुमति देता है, इसलिए, उपचार पहले से ही सरल है।
प्रारंभ में, एक प्रारंभिक स्त्री रोग संबंधी परीक्षा की जाती है, जिसके दौरान डॉक्टर रोगी की शिकायतों का विश्लेषण करता है, यह पता लगाता है कि पहले लक्षण कब दिखाई दिए, शरीर में इस तरह के परिवर्तनों को क्या भड़का सकता है। इसके अलावा, उन बीमारियों का सावधानीपूर्वक अध्ययन करना आवश्यक है जो महिला को पहले हुई थीं, क्योंकि कुछ लक्षण सर्जिकल हस्तक्षेप के अनुभव के बाद एक रिलैप्स या जटिलता का संकेत दे सकते हैं। कैंसर के विकास के लिए वंशानुगत प्रवृत्ति का पता लगाना सुनिश्चित करें, विशेष रूप से महिला रेखा के इतिहास को ध्यान में रखा जाना चाहिए।
आवश्यक जानकारी प्राप्त करने के बाद, डॉक्टर को जननांगों की जांच करनी चाहिए, जो गर्भाशय, उसकी नलियों, गर्भाशय ग्रीवा, अंडाशय के आकार को निर्धारित करने में मदद करेगी, गर्भाशय और उपांगों के बीच संबंध के उल्लंघन की पहचान करेगी, और एक नियोप्लाज्म का पता लगाएगी, यदि कोई हो। आमतौर पर, ऐसी परीक्षा पैल्पेशन द्वारा की जाती है, लेकिन अल्ट्रासाउंड पैल्विक अंगों में एक ट्यूमर का पता लगाने में मदद कर सकता है।
इस मामले में घातक पदार्थों - ट्यूमर मार्कर - की उपस्थिति के लिए एक रक्त परीक्षण भी आवश्यक होगा।
साइटोलॉजिकल परीक्षा फैलोपियन ट्यूब की गुहा से प्राप्त सामग्री के नमूने की सूक्ष्म जांच पर आधारित है। ये अध्ययन ट्यूबों में कैंसर कोशिकाओं की उपस्थिति का संकेत देते हैं और निदान की पुष्टि या खंडन कर सकते हैं।
ट्यूमर के निदान के बाद उपचार को सही ढंग से निर्धारित करने के लिए, गठन का अध्ययन करना और उस दवा का चयन करना आवश्यक है जिसका उस पर सबसे अधिक प्रभाव पड़ता है। ऐसे उद्देश्यों के लिए, कंप्यूटेड टोमोग्राफी निर्धारित है (स्थान निर्धारित करता है, मेटास्टेस का पता लगाता है) या डायग्नोस्टिक लैप्रोस्कोपी (एक घातक ट्यूमर की सीमा निर्धारित करता है, ऑन्कोलॉजिकल प्रक्रिया में भागीदारी)।
फैलोपियन ट्यूब कैंसर का इलाज
उपचार में उन तरीकों का उपयोग होता है जिनका उपयोग व्यक्तिगत और संयोजन दोनों में किया जा सकता है। चिकित्सक, प्रत्येक रोगी के लिए व्यक्तिगत रूप से, उपचार के प्रकार का चयन करता है और इसकी प्रभावशीलता की निगरानी करता है।
सर्जिकल उपचार का उद्देश्य ट्यूमर को हटाना, मेटास्टेस के विकास को रोकना और संभावित पुनरावृत्ति को रोकना है। चिकित्सा के पहले चरण में, गर्भाशय, उपांग और अधिक से अधिक ओमेंटम को काटने के लिए एक कट्टरपंथी ऑपरेशन किया जाता है। सर्जरी के दौरान, लिम्फ नोड्स, पेल्विक पेरिटोनियम और लेटरल कैनाल की बायोप्सी की जाती है। यदि ऑपरेशन गर्भाशय ट्यूब के कैंसर के देर के चरणों में किया जाता है, तो ट्यूमर का हिस्सा हटा दिया जाता है, और इसका अवशिष्ट दो सेमी से कम होता है।
फैलोपियन ट्यूब के एक घातक ट्यूमर के दवा उपचार में आधुनिक दवाओं का उपयोग होता है जो कैंसर कोशिकाओं को विकसित होने से रोकते हैं और उनकी गतिविधि को कम करते हैं। सबसे अधिक बार, इस पद्धति का उपयोग विकिरण और रासायनिक चिकित्सा के एक परिसर में किया जाता है। दुर्भाग्य से, रोगियों के लिए इष्टतम सामान्य योजना विकसित नहीं की गई है, इसलिए डॉक्टर एक घातक नियोप्लाज्म पर कुछ दवाओं के प्रभाव की जांच करता है और उनके निर्माण को ठीक करता है।
गैर-दवा उपचार विकिरण चिकित्सा पर आधारित है। कई विशेषज्ञों का मानना है कि पूरे उदर गुहा के संयोजन में श्रोणि अंगों को विकिरणित करना आवश्यक है, क्योंकि फैलोपियन ट्यूब कैंसर उच्च स्तर के मेटास्टेसिस की विशेषता है। हालांकि, अत्यधिक जोखिम से आंत के कामकाज का गंभीर उल्लंघन होता है।
कैंसर के चरण के बावजूद, रोगियों का इलाज विशेष कीमोथेरेपी दवाओं (प्लैटिनम) से किया जाता है।
फैलोपियन ट्यूब कैंसर की रोकथाम और रोग का निदान
रोग के उपचार का सफल परिणाम उस चरण पर निर्भर करता है जिस पर इसे शुरू किया गया था, और कैंसर चिकित्सा में उपयोग की जाने वाली चिकित्सीय विधियों की मात्रा पर निर्भर करता है। हालांकि, यह मत भूलो कि प्रत्येक जीव अद्वितीय है और कैंसर के उपचार की एक विशेष विधि के लिए एक निश्चित पूर्वानुमान देना असंभव है। कोई भी पहले चरण के फैलोपियन ट्यूब कैंसर के इलाज के लिए अनुकूल पूर्वानुमान की गारंटी नहीं दे सकता है।
फैलोपियन ट्यूब कैंसर, रोग का निदान
रोग के पहले चरण के उपचार के बाद पांच साल की उत्तरजीविता 65% है। अन्य चरणों में जीवित रहने की दर 45% है। जिन रोगियों का कैंसर एक सारकोमा के रूप में प्रकट होता है, उनके लिए एक प्रतिकूल पूर्वानुमान यह है कि बीमारी की शुरुआत के 2 साल बाद ज्यादातर महिलाओं की मृत्यु हो जाती है।
चिकित्सा में, ऐसे कोई कारक नहीं हैं जो फैलोपियन ट्यूब के कैंसर के विकास में योगदान करते हैं। एक महिला को अपने स्वास्थ्य की निगरानी करनी चाहिए, नियमित रूप से स्त्री रोग कार्यालय का दौरा करना चाहिए और वायरल रोगों का विरोध करने के लिए प्रतिरक्षा में वृद्धि करनी चाहिए। भड़काऊ प्रक्रियाओं का समय पर उपचार और उनके विकास को जीर्ण रूप में न लाना आपको ऑन्कोलॉजी के विकास से बचा सकता है।
फैलोपियन ट्यूब कैंसर महिला जननांग अंगों का सबसे दुर्लभ घातक ट्यूमर है, जिसकी आवृत्ति 0.11-1.18% है। यह 50-52 वर्ष की आयु में सबसे अधिक बार पता चला है। एक नियम के रूप में, ट्यूमर एक ट्यूब को प्रभावित करता है। रोगियों में इतिहास में अक्सर प्रसव की अनुपस्थिति भी होती है।
फैलोपियन ट्यूब में कैंसर मुख्य रूप से (प्राथमिक कैंसर) हो सकता है, लेकिन अधिक बार यह गर्भाशय, अंडाशय (द्वितीयक कैंसर) के शरीर से एक कैंसरयुक्त ट्यूमर के फैलने के कारण द्वितीयक रूप से विकसित होता है। जठरांत्र संबंधी मार्ग (मेटास्टेटिक कैंसर) के मेटास्टेस और ट्यूमर हैं।
रूपात्मक संरचना के अनुसार, प्राथमिक कैंसर पैपिलरी, पैपिलरी-ग्लैंडुलर, ग्लैंडुलर-सॉलिड हो सकता है। यह फैलता है, साथ ही, लिम्फोजेनस, हेमटोजेनस और इम्प्लांटेशन मार्गों द्वारा, मेटास्टेस के साथ वंक्षण और पैरा-महाधमनी लिम्फ नोड्स में।
चरणों
फैलोपियन ट्यूब के प्राथमिक कैंसर के 4 चरण हैं:
स्टेज I - कैंसर फैलोपियन ट्यूब तक सीमित है;
स्टेज II - कैंसर एक या दो ट्यूबों तक सीमित है और छोटे श्रोणि (गर्भाशय, अंडाशय, फाइबर) के भीतर फैलता है;
स्टेज III - ट्यूमर एक या दो ट्यूबों, श्रोणि अंगों (गर्भाशय, अंडाशय) को प्रभावित करता है, पैरा-महाधमनी और वंक्षण लिम्फ नोड्स में मेटास्टेस होते हैं;
चरण IV - ट्यूमर एक या दो ट्यूबों, श्रोणि अंगों को प्रभावित करता है, पैरा-महाधमनी और वंक्षण लिम्फ नोड्स, दूर के मेटास्टेस में मेटास्टेस होते हैं।
चरण प्रक्रिया में निर्धारित किया जाता है।
लक्षण
डिम्बग्रंथि ट्यूमर के विपरीत, घातक ट्यूमर सहित, फैलोपियन ट्यूब कैंसर की प्रारंभिक अवस्था में नैदानिक अभिव्यक्तियाँ होती हैं। चूंकि ट्यूब, ट्यूब के गर्भाशय के उद्घाटन के माध्यम से गर्भाशय गुहा के साथ शारीरिक रूप से संचार करती है, ट्यूमर के रक्त और क्षय उत्पाद गर्भाशय गुहा में प्रवेश करते हैं और फिर गर्भाशय ग्रीवा नहर के माध्यम से योनि में प्रवेश करते हैं, जो स्वयं को रोग संबंधी स्राव के रूप में प्रकट करते हैं। मुख्य नैदानिक अभिव्यक्ति जननांग पथ से पैथोलॉजिकल डिस्चार्ज है: सीरस, सीरस-प्यूरुलेंट, अधिक बार सीरस-खूनी, कम अक्सर मांस के ढलान का रंग। डिस्चार्ज की मात्रा अलग-अलग हो सकती है, स्पॉटिंग से लेकर विपुल तक। निदान से पहले छुट्टी की अवधि औसतन 6-12 महीने है।
दूसरा सबसे आम लक्षण पेट के निचले हिस्से में दर्द है, खासकर ट्यूमर से प्रभावित हिस्से में।
सबसे अधिक बार, श्रोणि में गर्भाशय के बाईं या दाईं ओर, 3 सेमी या उससे अधिक के व्यास के साथ एक बड़ा गठन होता है। कभी-कभी जलोदर होता है। कुछ मामलों में, रोग स्पर्शोन्मुख है।
फैलोपियन ट्यूब कैंसर निदान
प्राथमिक कैंसर का सही निदान शायद ही कभी स्थापित होता है (1-13% मामलों में)। क्रमानुसार रोग का निदानएक डिम्बग्रंथि ट्यूमर, गर्भाशय शरीर के कैंसर, गर्भाशय मायोमा, छोटे श्रोणि में एक भड़काऊ प्रक्रिया के साथ किया जाता है।
फैलोपियन ट्यूब कैंसर पर विचार किया जाना चाहिए जब 40 से अधिक महिलाओं, विशेष रूप से पोस्टमेनोपॉज़ल, तीव्र लक्षणों के संकेतों के अभाव में गर्भाशय के उपांगों को तेजी से बढ़ाना शुरू कर देते हैं भड़काऊ प्रक्रियाआंतरिक जननांग अंग। निदान की संभावना अधिक हो जाती है यदि गर्भाशय के उपांगों में वृद्धि ल्यूकोसाइट्स की संख्या में कमी के साथ होती है, ईएसआर में वृद्धिसामान्य शरीर के तापमान पर।
निदान के उद्देश्य के लिए, गर्भाशय गुहा, ग्रीवा नहर से एस्पिरेट की एक साइटोलॉजिकल परीक्षा की सिफारिश की जाती है। साइटोलॉजिकल परीक्षा की सटीकता में सुधार करने के लिए, विशेष कैप्स या टैम्पोन का उपयोग करके निर्वहन एकत्र किया जाता है जिसे योनि में कई घंटों तक डाला जाता है।
निदान के लिए TsDK के साथ प्रयोग करें। अल्ट्रासाउंड विधि मोटे रोगियों में भी ट्यूब ट्यूमर का पता लगा सकती है। ट्यूमर के गठन में पैथोलॉजिकल रक्त प्रवाह एक घातक प्रक्रिया को इंगित करता है। गर्भाशय और योनि स्राव से एस्पिरेट्स की साइटोलॉजिकल परीक्षा के परिणामों की तुलना करते समय तकनीक का मूल्य काफी बढ़ जाता है।
सर्जरी के दौरान भी निदान (लैप्रोस्कोपी, लैपरोटॉमी) हर दूसरे रोगी में ही किया जा सकता है।
इलाज
फैलोपियन ट्यूब के कैंसर का इलाज सर्जिकल है। उपांगों के साथ गर्भाशय का विलोपन और रेडियोथेरेपी के बाद बड़े ओमेंटम को हटाने को दिखाया गया है। सभी मामलों में, को छोड़कर प्रारंभिक चरणरोग, ऑपरेशन के बाद प्लैटिनम की तैयारी के साथ कीमोथेरेपी के पाठ्यक्रम आयोजित करना भी आवश्यक है। उपचार परिसर (सर्जरी और कीमोथेरेपी के साथ) में शामिल करने से 5 साल की जीवित रहने की दर में वृद्धि हो सकती है, साथ ही रिलैप्स-मुक्त अवधि की अवधि भी बढ़ सकती है।
फैलोपियन ट्यूब के माध्यमिक कैंसर का उपचार प्राथमिक घाव (गर्भाशय शरीर का कैंसर, डिम्बग्रंथि के कैंसर) की स्थिति से निर्धारित होता है।
भविष्यवाणी
फैलोपियन ट्यूब कैंसर के लिए कुल 5 साल की जीवित रहने की दर लगभग 35% है; चरण I के लिए 5 साल की जीवित रहने की दर लगभग 70% है, चरण II-III के लिए - 25-30%। संयुक्त उपचार से रोगियों की उत्तरजीविता बढ़ती है ( शल्य चिकित्सा संबंधी व्यवधानकीमोथेरेपी, रेडियोथेरेपी)।
लेख तैयार और संपादित किया गया था: सर्जन