यकृत के सिरोसिस में जलोदर का उपचार तुरंत किया जाना चाहिए। यह एक खतरनाक स्थिति है जिससे मरीज की मौत भी हो सकती है। सिरोसिस जैसी बीमारी के साथ जलोदर (ICD कोड 10 - R18) का दिखना आम है, लेकिन यह जीवन के लिए खतरा पैदा करता है, इसलिए आपको यह जानना होगा कि आप इसे कैसे ठीक कर सकते हैं और इसके प्रकट होने के क्या कारण हैं, कैसे दूर करें उदर गुहा में जमा होने वाले तरल पदार्थ से छुटकारा पाएं और रोग के लक्षण क्या हैं। इसके पहले लक्षणों को निर्धारित करना महत्वपूर्ण है, यह जानना कि लैपरोसेन्टेसिस कैसे किया जाता है, क्या कोई व्यक्ति घर पर बीमारी के पाठ्यक्रम को कम कर सकता है। इसके अलावा, यह समझना उपयोगी होगा कि आहार और कैसे उचित पोषणशरीर के विघटन से कैसे बचें और किस अवस्था को लाइलाज माना जाता है।
जलोदर और सिरोसिस इतने आम क्यों हैं?

दर्ज आंकड़ों के आधार पर, लिवर सिरोसिस के रोगियों में जलोदर की 75% अभिव्यक्तियाँ विकसित होती हैं, जिनमें शराब का सेवन भी शामिल है। एक दशक तक मजबूत पेय के व्यवस्थित उपयोग की अवधि के दौरान, 25% तक शराबियों में अल्कोहलिक सिरोसिस विकसित हो जाता है। रोग के बढ़ने के कारणों का सीधा संबंध अल्कोहल युक्त पेय पदार्थों के अधिक सेवन से है। यदि कोई व्यक्ति शराब नहीं पीता है, तो उसके स्वास्थ्य की स्थिति में उल्लेखनीय सुधार होता है, लक्षण ठीक हो जाते हैं और सामान्य स्थिति स्थिर हो जाती है।
जब कोई व्यक्ति कुछ नहीं करता है, निदान को नजरअंदाज करता है और शराब पीना जारी रखता है, तो हाइपोएल्ब्यूमिनमिया (दूसरे शब्दों में, एक प्रोटीन असंतुलन) विकसित होने लगता है। अंततः, सिरोसिस वाले रोगी में जलोदर विकसित हो जाता है।
लिवर सिरोसिस में जलोदर को कैसे ठीक किया जा सकता है, साथ ही इसके लक्षण क्या हैं, इस पर चर्चा करने से पहले, रोग के कारणों पर चर्चा करना आवश्यक है। यदि कोई व्यक्ति कार्रवाई नहीं करता है, तो परिणाम अपरिवर्तनीय हो सकता है।
सिरोसिस के लक्षण
 प्रमुख उत्तेजक कारक हैं:
प्रमुख उत्तेजक कारक हैं:
- तीव्र यकृत विफलता का प्रकटीकरण.
- बढ़ा हुआ दबाव, जिसका सीधा संबंध यकृत और आस-पास की वाहिकाओं की नसों में रक्त परिसंचरण की क्षति से है।
यह घटना अपने साथ परिधीय, संचार, मांसपेशीय तंत्र और केंद्रीय तंत्रिका तंत्र में परिवर्तन लाती है। परिधीय न्यूरिटिस अल्कोहलिक पोलीन्यूरोपैथी में बदल जाता है, जो शोष की ओर बढ़ता है निचला सिराऔर कंधे की कमर की मांसपेशियाँ।
विघटन के चरण में, चिकित्सीय अभिव्यक्तियाँ अब किसी एक या दूसरे कारण पर निर्भर नहीं रहतीं। मानसिक विकारों की संभावित अभिव्यक्ति, मस्तिष्क क्षति, पेट और अन्नप्रणाली की बढ़ी हुई नसों से रक्तस्राव। पाचन तंत्र की ओर से गैस्ट्राइटिस, अल्सर और अग्नाशयशोथ देखा जा सकता है।
अधिकांश रोगी बी-12 की कमी से पीड़ित हैं लोहे की कमी से एनीमिया. ये लक्षण क्यों उत्पन्न होते हैं इसके कारण:
- इथेनॉल का लीवर पर विषैला प्रभाव।
- खराब पोषण से विटामिन और सूक्ष्म पोषक तत्वों की कमी हो जाती है।
- आयरन की कमी.
- पाचन तंत्र या आस-पास की वाहिकाओं में रक्तस्राव।
अंतहीन सूजन से हाइपरल्यूकोसाइटोसिस, ल्यूकोसाइट अवसादन की दर में परिवर्तन और प्रोटीन भुखमरी होती है।
आपको यह जानना होगा कि सिरोसिस बीमारी का अंतिम चरण है, इससे पहले वसायुक्त अध:पतन और हेपेटाइटिस होता है।
जलोदर के लक्षण एवं लक्षण
 अल्कोहलिक हेपेटाइटिस के तीसरे चरण में जलोदर हो सकता है। यह बीमारी बहुत गंभीर है और मौत का कारण बनती है। यदि रोगी इस कारक की उपेक्षा करता है और इलाज शुरू नहीं करता है, तो लंबा जीवनगिनने लायक नहीं.
अल्कोहलिक हेपेटाइटिस के तीसरे चरण में जलोदर हो सकता है। यह बीमारी बहुत गंभीर है और मौत का कारण बनती है। यदि रोगी इस कारक की उपेक्षा करता है और इलाज शुरू नहीं करता है, तो लंबा जीवनगिनने लायक नहीं.
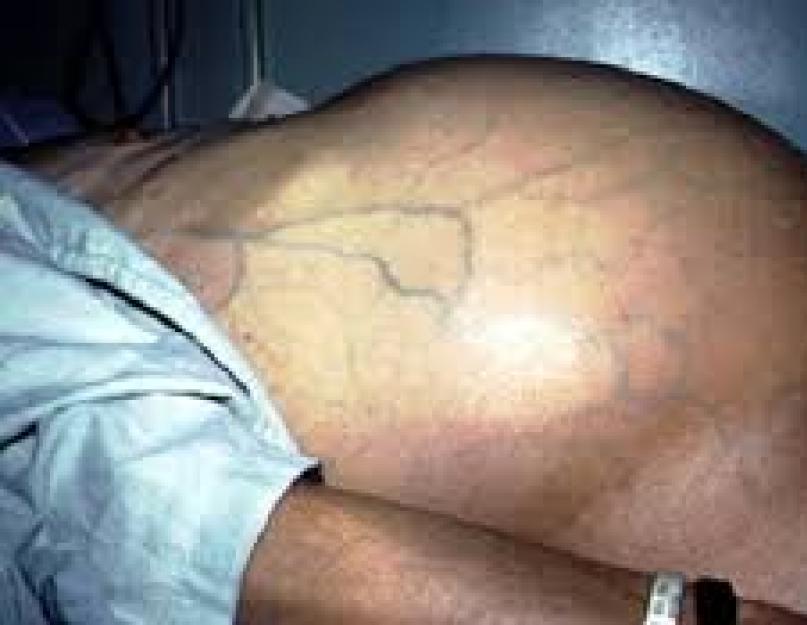
यकृत के सिरोसिस में जलोदर को पहचानना तब संभव होता है जब पेट की गुहा में एक लीटर से अधिक स्राव जमा होने लगता है। ऐसे मामले दर्ज किए गए हैं जब लैपरोसेन्टेसिस और पैरासेन्टेसिस करते हुए रोगी के पेट की गुहा से लगभग 25 लीटर तरल पदार्थ बाहर निकाला गया था।
उसी समय, व्यक्ति अंदर है ऊर्ध्वाधर स्थिति, और पेरिटोनियम शिथिल होने लगता है, ट्रांसयूडेट के दबाव के कारण नाभि उभरी हुई हो जाती है। पर क्षैतिज स्थिति: बाजू सूजी हुई दिखती हैं, और पेट अस्पष्ट दिखता है।
शिरापरक पैटर्न को विस्तारित पेट की गुहा पर दर्शाया गया है, जो नाभि क्षेत्र में केंद्रित है।
जब रोग हृदय विफलता के कारण जटिलताओं के साथ आगे बढ़ता है, तो फुस्फुस में स्राव जमा हो जाता है, और हाइड्रोथोरैक्स की स्थिति भी देखी जाती है। डायाफ्राम को उरोस्थि में वापस ले लिया जाता है, जो एक्स-रे द्वारा सिद्ध होता है। फलस्वरूप उसका विकास होता है फुफ्फुसीय अपर्याप्तताइस तथ्य के कारण कि फेफड़ों की गति बाधित होती है। विघटन के चरण में रोग की पहचान होने पर इसका इलाज करने पर जटिलताएँ हो सकती हैं।
लिवर सिरोसिस में जलोदर का इलाज कैसे किया जाता है?
 उपचार में हमेशा ड्रग थेरेपी शामिल होती है, जिसमें मूत्रवर्धक दवाओं का उपयोग, साथ ही ऐसे जोड़-तोड़ शामिल होते हैं जो पानी-नमक चयापचय को बहाल कर सकते हैं।
उपचार में हमेशा ड्रग थेरेपी शामिल होती है, जिसमें मूत्रवर्धक दवाओं का उपयोग, साथ ही ऐसे जोड़-तोड़ शामिल होते हैं जो पानी-नमक चयापचय को बहाल कर सकते हैं।
जब चिकित्सा हस्तक्षेप अपेक्षित परिणाम नहीं लाता है, तो पेट की दीवार का लैपरोसेन्टेसिस लागू होता है। उदर गुहा से जलोदर द्रव को बाहर निकालने के लिए, लैपरोसेन्टेसिस किया जाता है। ऐसा करने के लिए, पेरिटोनियम में एक छोटा चीरा-पंचर लगाया जाता है। लैपरोसेन्टेसिस विशेष रूप से बाह्य रोगी सेटिंग में किया जाता है। हालाँकि, बार-बार इस तरह के हेरफेर से आंतों में आसंजन की उपस्थिति होती है, ये कारण बाद के हस्तक्षेपों को मुश्किल बना सकते हैं।
जब, थोड़े समय के बाद, रहस्य फिर से पेट की गुहा में जमा हो जाता है, तो बीमारी के ठीक होने की संभावना कम हो जाती है।
आईसीडी कोड 10
संक्षिप्त नाम ICD 10 दसवीं संशोधन के रोगों के अंतर्राष्ट्रीय वर्गीकरण के लिए है। 2007 की शुरुआत में, इसे कोडिंग रोगों के लिए आम तौर पर स्वीकृत वर्गीकरण के रूप में मान्यता दी गई थी। उस क्षण से, प्रत्येक बीमारी का अपना कोड होता है।
आईसीडी कक्षा 10 (XVIII - लक्षण, कारण और विकार जो प्रयोगशाला और नैदानिक परीक्षणों के दौरान पहचाने गए थे)।
लक्षण और संकेत जो सीधे पाचन तंत्र और पेट से संबंधित हैं (आर 10-आर 19)।
आईसीडी अनुभाग 10 - आर 18 में डायग्नोस्टिक कोड।
आहार

यह ध्यान में रखते हुए कि यह रोग रोग के मुख्य कारण की पृष्ठभूमि के खिलाफ प्रकट होता है और इसके पाठ्यक्रम के लक्षण, कुछ हद तक, सभी के लिए अलग-अलग हो सकते हैं, कारणों, विकास की डिग्री और किस चरण के आधार पर, आहार भी व्यक्तिगत रूप से चुना जाता है। यह है। सबसे महत्वपूर्ण बात यह है कि पोषण में वे पदार्थ शामिल होते हैं जिनकी कमजोर मानव शरीर में कमी होती है।
यदि सिरोसिस उसी समय मौजूद है, तो आहार का चयन बहुत सावधानी से किया जाना चाहिए। उदाहरण के लिए, प्रोटीन की कमी, जो शराबी यकृत विकारों के साथ होती है, को सीधे सामान्य आहार में शामिल करके पूरा नहीं किया जाना चाहिए। इससे गांठ जैसी स्थिति उत्पन्न हो सकती है। इसलिए, प्रोटीन को इंजेक्शन के रूप में दिया जाता है।
एक आहार जिसमें नमक शामिल नहीं है, वह संवहनी बिस्तर और अंतरकोशिकीय रिक्तियों से बिना किसी प्रतिबंध के तरल पदार्थ छोड़ना संभव बनाता है। साथ ही, पोषण में कार्बोहाइड्रेट की उपस्थिति को सीमित करना चाहिए, और यदि आहार में उन्हें शामिल किया जाता है, तो केवल सब्जियां, अनाज और फलों के रूप में।
आहार में वसा भी नहीं होनी चाहिए। व्यंजन को वनस्पति तेलों से पकाने की सलाह दी जाती है।
हालाँकि, यदि कोई व्यक्ति एक आहार का सेवन करता है तो वह उसकी सामान्य स्थिति में सुधार नहीं कर पाएगा एक बड़ी संख्या कीतरल पदार्थ पानी और तरल पदार्थ की अधिकतम मात्रा, जो कई व्यंजनों और पेय का हिस्सा है, 1 लीटर से अधिक नहीं होनी चाहिए।
जलोदर का उपचार लोक उपचारघर पर नहीं किया जा सकता. केवल योग्य सहायताविशेषज्ञ किसी व्यक्ति को उसके विकास से बचाने में सक्षम होंगे, क्योंकि अंतिम चरण घातक होता है। इसलिए, आपको समय पर बीमारी का इलाज शुरू करने और पेरिटोनियल क्षेत्र में तरल पदार्थ है या नहीं इसकी जांच करने के लिए तुरंत डॉक्टर से परामर्श लेना चाहिए।
हमारी साइट पर सभी सामग्रियां उन लोगों के लिए हैं जो अपने स्वास्थ्य की परवाह करते हैं। लेकिन हम स्व-दवा की अनुशंसा नहीं करते हैं - प्रत्येक व्यक्ति अद्वितीय है, और एक या दूसरे साधन और तरीकों का उपयोग डॉक्टर की सलाह के बिना नहीं किया जा सकता है। स्वस्थ रहो!
उदर जलोदर है स्वतंत्र रोग, लेकिन कई अत्यंत जीवन-घातक बीमारियों की एक गंभीर जटिलता। इस स्थिति का ICD कोड 10 - R18 है। पेट के जलोदर को आम तौर पर पेट की जलोदर के नाम से जाना जाता है। इस रोग संबंधी स्थिति में, पेट की गुहा में धीरे-धीरे तरल पदार्थ जमा होने लगता है, जिसे शरीर अपने आप बाहर नहीं निकाल पाता है। एक नियम के रूप में, जलोदर कुछ बीमारियों के अंतिम चरण में विकसित होता है, और प्राथमिक विकृति विज्ञान के पाठ्यक्रम के लिए पूर्वानुमान, आमतौर पर ऐसी जटिलता की उपस्थिति के साथ, प्रतिकूल होता है।
अन्य बातों के अलावा, जलोदर का उपचार स्वयं काफी कठिन होता है
थेरेपी एक स्थिति है, और संचित तरल पदार्थ को केवल कट्टरपंथी तरीकों से खत्म करना अक्सर संभव होता है, हालांकि वे भी केवल एक अस्थायी प्रभाव देते हैं, क्योंकि प्राथमिक बीमारी जो पेट की गुहा में तरल पदार्थ के संचय का कारण बनती है वह पहले से ही अंतिम चरण में है और पूर्ण इलाज की संभावना पहले से ही बहुत कम है। आँकड़ों के अनुसार, जलोदर महिलाओं की तुलना में पुरुषों में अधिक आम है।
- जिगर का सिरोसिस;
- घातक ट्यूमर;
- पुरानी हृदय विफलता;
- गुर्दा रोग;
- पोषण की कमी;
- कार्सिनोमैटोसिस;
- उदर तपेदिक;
- myxedema;
- रूमेटाइड गठिया;
- यूरीमिया;
- प्रणालीगत एक प्रकार का वृक्ष;
- क्रोहन रोग;
- सारकॉइडोसिस;
- अग्नाशयशोथ;
- किसी भी एटियलजि के पेट के अंगों से लसीका के बहिर्वाह का उल्लंघन;
- इओसिनोफिलिक पेरिटोनिटिस;
- ग्रैनुलोमेटस पेरिटोनिटिस।
- पेट में पानी पीने का अहसास;
- पेट में दर्द में वृद्धि;
- पेट फूलना;
- भार बढ़ना;
- पेट की मात्रा में उल्लेखनीय वृद्धि;
- पेट में जलन;
- झुकने में कठिनाई;
- चलते समय सांस की तकलीफ की उपस्थिति;
- पेट फूलना;
- डकार आना;
- पैरों की गंभीर सूजन;
- पुरुषों में अंडकोश की सूजन.
सब दिखाएं
यह रोग वयस्कों में क्यों होता है?
वर्तमान में, पेट के जलोदर जैसी स्थिति का पहले से ही अच्छी तरह से अध्ययन किया जा चुका है, इसलिए इसकी घटना के लगभग सभी कारण ज्ञात हैं। वयस्कों में पेट के जलोदर के सामान्य कारणों में शामिल हैं:
इस तथ्य के बावजूद कि उन रोगों की सूची जिनके विरुद्ध जलोदर का विकास हो सकता है, काफी प्रभावशाली है, फिर भी, ¾ से अधिक मामलों में, ऐसी जटिलता यकृत के प्रगतिशील सिरोसिस के कारण होती है। जैसा कि अभ्यास से पता चलता है, जो लोग यकृत के सिरोसिस से पीड़ित हैं, जो लंबे समय तक शराब के दुरुपयोग या अंतःशिरा प्रशासन के परिणामस्वरूप विकसित हुआ है, उनमें जलोदर के विकास की संभावना अधिक होती है। ड्रग्स, जो अत्यधिक विषैले होते हैं। केवल 10% मामलों में, पेट का जलोदर पेट के अंगों को प्रभावित करने वाले ऑन्कोलॉजिकल ट्यूमर या कार्सिनोमैटोसिस के विकास का परिणाम है, यानी पेट की गुहा की दीवारों के मेटास्टेस के साथ बीजारोपण।
गंभीर रोग के कारण होने वाले जलोदर के लिए हृदय प्रणालीहृदय विफलता के साथ इस विकृति के निदान किए गए मामलों में 5% से अधिक मामले नहीं होते हैं। जलोदर के विकास के मामलों में स्व - प्रतिरक्षित रोग, गुर्दे की बीमारी और अन्य विकृतियाँ निदान किए गए मामलों में 10% से भी कम हैं। अन्य बातों के अलावा, ऐसे कई अतिरिक्त कारक हैं जो पेट के जलोदर के विकास में योगदान कर सकते हैं। इन पूर्वनिर्धारित कारकों में हेपेटाइटिस का इतिहास शामिल है, मधुमेहटाइप 2, गंभीर मोटापा, रक्त आधान, आदि।

बच्चों में विकृति विज्ञान के कारण
इस तथ्य के बावजूद कि पेट में जलोदर के अधिकांश मामले वयस्कों में होते हैं, यह रोग संबंधी स्थिति नवजात शिशुओं और शिशुओं में भी काफी आम है। बच्चों में, उदर गुहा में द्रव के संचय के लिए अक्सर अनुकूल पूर्वानुमान होता है, लेकिन यह इस बात पर निर्भर करता है कि किस घटना ने जलोदर को उकसाया, क्योंकि कुछ मामलों में मृत्यु दर बहुत अधिक है। उदाहरण के लिए, समूह या आरएच कारक असंगति की पृष्ठभूमि के खिलाफ पेट के जलोदर और विभिन्न ऊतकों की सूजन के विकास के साथ, जन्म के तुरंत बाद बच्चों की मृत्यु दर 100% तक पहुंच जाती है।
एक बच्चे में एडिमा और जलोदर भ्रूण के विकास के दौरान हुई गुप्त रक्त हानि का परिणाम हो सकता है। इस मामले में, बच्चे के जीवित रहने की संभावना बहुत अधिक है, लेकिन यह समझना बहुत महत्वपूर्ण है कि भ्रूण के विकास के दौरान रक्त की हानि वास्तव में किस कारण से हुई। नवजात शिशुओं में जलोदर का एक अन्य सामान्य कारण है जन्म दोषपित्त पथ और यकृत की शिथिलता। इस मामले में, सबसे खतरनाक यकृत की शिथिलता है, क्योंकि यह वह अंग है जो विशेष प्रोटीन स्रावित करता है जो रक्त प्लाज्मा को रक्त वाहिकाओं की दीवारों से रिसने से रोकता है। इस प्रकार, यदि किसी बच्चे का यकृत कार्य ख़राब है, तो व्यापक नरम ऊतक शोफ और जलोदर विकसित हो सकता है। गंभीर मामलों में, जीवित रहने का पूर्वानुमान बेहद खराब हो सकता है।
और एक संभावित कारणबच्चों में उदर जलोदर का विकास कम उम्रजन्मजात है नेफ़्रोटिक सिंड्रोम. ज्यादातर मामलों में, यह स्थिति जलोदर के विकास के बिना होती है, लेकिन गंभीर मामलों में, बच्चे के पेट की गुहा में तरल पदार्थ का संचय हो सकता है। बच्चों में जलोदर के दुर्लभ कारणों में एक्सयूडेटिव एंटरोपैथी शामिल है, जिसमें रक्त प्लाज्मा में मौजूद प्रोटीन का कुछ हिस्सा आंत के पारित होने के दौरान नष्ट हो जाता है। इसके अलावा, क्वाशियोरकोर, यानी एक बीमारी जो भोजन के माध्यम से बच्चे के शरीर में प्रोटीन की कमी के कारण विकसित होती है, बच्चे में पेट में जलोदर पैदा कर सकती है।
कुछ आनुवंशिक असामान्यताओं के कारण प्रकट होने वाली गंभीर भ्रूण विकृति में, पेट में जलोदर का विकास हो सकता है। पेट के जलोदर से पीड़ित बच्चों में जीवन का पूर्वानुमान काफी हद तक इस बात पर निर्भर करता है कि असामान्यता का पता कब चला। यदि बच्चे के जन्म से पहले ही विचलन का पता चल गया था, लेकिन सभी आवश्यक सहायता प्रदान की गई थी, तो इस रोग संबंधी स्थिति के परिणामों को समतल करना काफी संभव है।


इस स्थिति के विकास का रोगजनन
उदर गुहा में द्रव संचय का रोगजनन काफी हद तक इस रोग संबंधी स्थिति के एटियलजि पर निर्भर करता है। उदर गुहा एक विशेष सीरस झिल्ली से ढकी होती है, जो पूरी तरह या आंशिक रूप से अलग-अलग अंगों को ढकती है। यह खोल लगातार स्रावित करता है और फिर दिन भर में थोड़ी मात्रा में तरल पदार्थ को अवशोषित करता है, जो अपने तरीके से होता है रासायनिक संरचनारक्त प्लाज्मा के समान। सामान्य परिस्थितियों में, यह तरल व्यक्तिगत अंगों के आसंजन को रोकता है, और एक कीटाणुनाशक कार्य करता है।

लसीका तंत्र द्रव को बाहर निकालने में महत्वपूर्ण भूमिका निभाता है। उदर गुहा में द्रव संचय के कारणों की विशेषताओं के आधार पर, कई विकार उत्पन्न हो सकते हैं। कुछ मामलों में, तरल पदार्थ के निकलने का उल्लंघन होता है पेट की गुहा. पैथोलॉजी के इस विकास के साथ, सीरस झिल्ली के माध्यम से बहुत अधिक तरल पदार्थ रिसता है, जिससे यह तथ्य सामने आता है कि इसे स्वाभाविक रूप से उत्सर्जित नहीं किया जा सकता है, इसलिए यह धीरे-धीरे जमा होता है। अन्य मामलों में, मौजूदा बीमारियों या विकृति विज्ञान के कारण, सीरस झिल्ली में द्रव के अवशोषण और उसके निष्कासन की प्रक्रिया का उल्लंघन होता है। इसके अलावा, पेट की गुहा में तरल पदार्थ के संचय का कारण विषाक्त पदार्थों सहित कुछ पदार्थों के मौजूदा अवरोध का उल्लंघन हो सकता है।
यकृत में सिरोसिस परिवर्तन की पृष्ठभूमि के खिलाफ जलोदर के विकास के सबसे आम तंत्र पर अधिक विस्तार से विचार करना उचित है। यकृत के सिरोसिस के साथ, सबसे पहले, कोलाइडल रक्तचाप में लगातार कमी आती है। बात यह है कि इस बीमारी में सामान्य लीवर कोशिकाएं काफी तेजी से मर जाती हैं, उनकी जगह निशान ऊतक ले लेते हैं। सिरोसिस के साथ घाव ऊतक स्वस्थ यकृत कोशिकाओं के कामकाज को नकारात्मक रूप से प्रभावित करता है। इन प्रक्रियाओं की पृष्ठभूमि के खिलाफ, रक्त वाहिकाओं की दीवारों के सामान्य कामकाज के लिए आवश्यक प्रोटीन के उत्पादन में तेजी से कमी आती है। एक नियम के रूप में, रक्त में एल्ब्यूमिन प्रोटीन की मात्रा में गंभीर कमी आती है, जिसके कारण प्लाज्मा दबाव कम हो जाता है और द्रव शरीर के सभी ऊतकों को संतृप्त करना शुरू कर देता है और पेट की गुहा में जमा होने लगता है।
इसके अलावा, स्थिति हाइड्रोस्टैटिक दबाव में वृद्धि से बढ़ जाती है, जो रक्त वाहिकाओं की दीवारों के माध्यम से तरल पदार्थ को और भी अधिक तीव्रता से निचोड़ती है। उसके बाद, प्रतिपूरक घटना चालू हो जाती है और, नसों को उतारने की कोशिश करते हुए, यह लसीका प्रवाह को बढ़ा देता है, जिससे विफलता भी होती है। लसीका तंत्रऔर लसीका उच्च रक्तचाप का विकास। इससे उदर गुहा में द्रव के संचय में तेजी आती है। उदर गुहा में रिसाव से रक्त की मात्रा काफी कम हो जाती है, जो हार्मोनल प्रतिक्रिया के विकास और मूत्र उत्पादन में कमी की पृष्ठभूमि के खिलाफ रक्तचाप में तेज वृद्धि में योगदान करती है। शरीर में पानी और भी अधिक मात्रा में बना रहता है और इसका अधिकांश भाग उदर गुहा में प्रवेश कर जाता है।

हालाँकि, जलोदर के विकास के लिए अन्य विकल्प भी हैं। उदाहरण के लिए, ऑन्कोलॉजी में, सीरस झिल्ली द्रव के उत्पादन में वृद्धि होती है, और जारी एक्सयूडेट की मात्रा को पुन: अवशोषित नहीं किया जा सकता है। दिल की विफलता में, रक्त प्लाज्मा रक्त वाहिकाओं की दीवारों के माध्यम से निचोड़ा जाता है।

जलोदर विकसित होने के लक्षण
रोगसूचक अभिव्यक्तियों में वृद्धि की दर काफी हद तक इस रोग संबंधी स्थिति के कारण पर निर्भर करती है। कुछ मामलों में विशिष्ट लक्षणकुछ ही दिनों में प्रकट हो जाते हैं, जबकि अन्य में इसमें कई महीने लग जाते हैं। एक नियम के रूप में, यदि पेट में तरल पदार्थ की मात्रा 1 लीटर से अधिक नहीं है, तो विशिष्ट रोगसूचक अभिव्यक्तियाँ नहीं देखी जाती हैं। उदर गुहा में 1 लीटर से अधिक तरल पदार्थ जमा होने के बाद, निम्नलिखित लक्षणात्मक अभिव्यक्तियाँ देखी जा सकती हैं:
विशेष रूप से गंभीर मामलों में उदर गुहा में संचित द्रव की मात्रा लगभग 25 वर्ष तक पहुंच सकती है। आमतौर पर, निश्चित रूप से, संचित तरल की मात्रा बहुत कम मूल्यों तक पहुंचती है। इस मामले में पेट एक गोलाकार आकार प्राप्त कर लेता है, और इसका निचला हिस्सा धीरे-धीरे नीचे की ओर झुक जाता है। यदि कोई व्यक्ति अपनी पीठ के बल लेटता है, तो उसका पेट मेंढक के समान धुंधला हो सकता है। जैसे ही पेट की गुहा में तरल पदार्थ जमा होता है, नाभि का धीरे-धीरे बाहर की ओर निकलना देखा जाता है, और इसके अलावा, त्वचा पर काफी स्पष्ट खिंचाव के निशान दिखाई देते हैं।
कुछ मामलों में, पेट के किनारों पर सफ़िनस नसों के पैटर्न में वृद्धि और त्वचा का पीलापन हो सकता है। अन्य बातों के अलावा, नशे के लक्षण हो सकते हैं, जिनमें थकान, हृदय गति में वृद्धि, सिरदर्द और सामान्य कमजोरी शामिल हैं। इसके अलावा, जैसे-जैसे पेट का आयतन बढ़ता है, पेट के अन्य हिस्सों का वजन कम हो सकता है। इसके अलावा, एक व्यक्ति में विषाक्तता के लक्षण दिखाई दे सकते हैं।
संभावित जटिलताएँ
उदर जलोदर के लक्षण, एक नियम के रूप में, रोगी की मृत्यु का कारण नहीं बन सकते। साथ ही, यह ध्यान में रखना चाहिए कि यह रोग संबंधी स्थिति अत्यंत गंभीर जटिलताओं के विकास का कारण बन सकती है। यह ध्यान दिया जाना चाहिए कि बैक्टीरियल पेरिटोनिटिस अक्सर पेट के जलोदर की पृष्ठभूमि के खिलाफ विकसित होता है। बात यह है कि संचित द्रव एक उत्कृष्ट पोषक माध्यम है बैक्टीरियल माइक्रोफ्लोरा. जलोदर की शुरुआत में पेरिटोनिटिस और प्राथमिक बीमारी जिसने इसे उकसाया, एक नियम के रूप में, एक अत्यंत प्रतिकूल पाठ्यक्रम है, क्योंकि कमजोर शरीर जल्दी से हार मान लेता है, जिससे पेट की गुहा में शुद्ध सामग्री की उपस्थिति होती है। अन्य बातों के अलावा, पेट की गुहा में तरल पदार्थ की मात्रा में वृद्धि से श्वसन विफलता और हाइड्रोथोरैक्स विकसित हो सकता है।

ये जटिलताएँ उदर गुहा में बढ़ते दबाव का परिणाम हैं। इसके अलावा, संचित तरल पदार्थ के कारण पेट की गुहा में बढ़ा हुआ दबाव गंभीर आंतों की रुकावट का कारण बन सकता है। इसके अलावा, पूर्वकाल पेट की दीवार पर दबाव में वृद्धि अक्सर गठन की ओर ले जाती है नाल हर्निया. कुछ मामलों में, नाभि संबंधी हर्निया के माध्यम से थोड़ी मात्रा में तरल पदार्थ बाहर आ सकता है। अन्य बातों के अलावा, उदर गुहा में जलोदर के विकास की पृष्ठभूमि के खिलाफ, हेपेटोरेनल सिंड्रोम प्रकट हो सकता है। इस स्थिति में, गुर्दे की कार्यप्रणाली में जानलेवा खराबी आ जाती है। जलोदर की जटिलताओं के विकास के साथ, रोग का निदान काफी बिगड़ जाता है।
उदर गुहा के निदान के तरीके
वास्तव में, उदर जलोदर का निदान बहुत कठिन नहीं है। एक नियम के रूप में, उपस्थित चिकित्सक रोगी का इतिहास और जांच करता है। यहां तक कि विशेष नैदानिक उपकरणों के उपयोग के बिना भी, किसी प्राथमिक बीमारी के इतिहास और पेट के आयतन में वृद्धि सहित विशिष्ट लक्षणों की उपस्थिति, पहले से ही पेट में अतिरिक्त तरल पदार्थ की उपस्थिति का निर्धारण करना संभव बनाती है।

रोगी के उदर गुहा को छूने पर, एक सुस्त ध्वनि आसानी से निर्धारित हो जाती है, जो टैप करते समय विशेष रूप से अच्छी तरह से सुनाई देती है। इसके अलावा, पेट के अंदर तरल पदार्थ में उतार-चढ़ाव को टटोलने पर महसूस किया जा सकता है। निदान की पुष्टि के लिए अक्सर पेट का अल्ट्रासाउंड किया जाता है। यह अध्ययन न केवल मौजूदा जलोदर की पहचान करने की अनुमति देता है, बल्कि रोगी के यकृत और गुर्दे की आंतों की स्थिति भी निर्धारित करता है। इसके अलावा, हृदय का अल्ट्रासाउंड आवश्यक है और छाती, जो आपको मौजूदा हृदय रोगों की पहचान करने की अनुमति देता है।
इसके अलावा, जलोदर के पाठ्यक्रम की विशेषताओं की पहचान करने के लिए रेडियोग्राफी की जाती है। यह अध्ययन तब अत्यंत प्रभावी होता है जब संचित द्रव की मात्रा 0.5 लीटर से अधिक हो। इसके अलावा, एक्स-रे फेफड़ों और हृदय की कुछ समस्याओं को प्रकट कर सकते हैं जो द्रव संचय के विकास को गति प्रदान कर सकते हैं।
कुछ मामलों में, जब बैक्टीरियल पेरिटोनिटिस के विकास का संदेह होता है, तो लैप्रोस्कोपी और लैप्रोसेन्टेसिस किया जा सकता है। इन अध्ययनों के दौरान, सूक्ष्मजीवविज्ञानी और प्रयोगशाला परीक्षण के लिए पेट की गुहा से तरल पदार्थ लिया जाता है। इसके अलावा, पेरिटोनियम और यकृत के ऊतकों की बायोप्सी की जा सकती है। यदि जिगर की क्षति के संकेत हैं, तो हेपेटोससिंटिग्राफी की आवश्यकता हो सकती है। यह रेडियोन्यूक्लाइड अध्ययन आपको सिरोसिस परिवर्तनों की गंभीरता का आकलन करने की अनुमति देता है। यदि जलोदर के विकास का कारण सिरोसिस नहीं है, तो एक गणना या चुंबकीय अनुनाद इमेजिंग, एंजियोग्राफी या कोगुलोग्राम की आवश्यकता हो सकती है। इसके अलावा, सभी मुख्य रक्त मापदंडों और यूरिनलिसिस को निर्धारित करना आवश्यक है। व्यापक परीक्षाआपको समस्या के मूल कारण की पहचान करने की अनुमति देता है, और संभावित जटिलताएँजलोदर का विकास और उपचार का सबसे इष्टतम तरीका चुनें।

रूढ़िवादी उपचार
जलोदर चिकित्सा के रूढ़िवादी तरीकों का उपयोग केवल उन मामलों में किया जाता है जहां प्राथमिक बीमारी के उपचार में अच्छी गतिशीलता होती है और जमा होने वाले तरल पदार्थ की मात्रा 1 लीटर से अधिक नहीं होती है। ऐसे मामलों में, पेट की गुहा से अतिरिक्त तरल पदार्थ को खत्म करने के लिए मूत्रवर्धक का उपयोग किया जा सकता है। जलोदर का इलाज केवल एक डॉक्टर की देखरेख में संभव है, दवाओं के सेवन के संबंध में उनकी सिफारिशों का सख्ती से पालन करना। मुख्य औषधि उपचार का उद्देश्य विशेष रूप से प्राथमिक बीमारी को खत्म करना होना चाहिए। अन्य बातों के अलावा, पूरक निर्धारित किए जा सकते हैं जो यकृत, गुर्दे और हृदय प्रणाली के कामकाज को बेहतर बनाने में मदद करते हैं।

हल्के लक्षणों वाले जलोदर के लिए अक्सर उपयोग किए जाने वाले मूत्रवर्धक में स्पिलैक्टन और फ़्यूरोसेमाइड शामिल हैं, लेकिन अन्य का भी उपयोग किया जा सकता है। दवाइयाँइस प्रकार का.
मूत्रवर्धक की खुराक डॉक्टरों द्वारा व्यक्तिगत रूप से निर्धारित की जाती है। निर्देशन के अलावा दवाई से उपचारआवश्यक उपाय बिस्तर पर आराम का पालन है। रोगी केवल थोड़े समय के लिए ही बिस्तर छोड़ सकता है। अलावा, सबसे महत्वपूर्ण क्षण रूढ़िवादी उपचारजलोदर आहार चिकित्सा है।
नमक के दैनिक सेवन को 1.5 ग्राम तक सीमित करना बहुत महत्वपूर्ण है। यदि संभव हो तो, नमक और बड़ी मात्रा में युक्त खाद्य पदार्थों को आहार से पूरी तरह से बाहर रखा जाना चाहिए। बात यह है कि नमक मानव शरीर में पानी बनाए रखने में बहुत योगदान देता है। कुछ मामलों में, उदाहरण के लिए, सिरोसिस के साथ, तरल पदार्थ के दैनिक सेवन को 1 लीटर तक सीमित करने की सिफारिश की जाती है। इस बात पर जोर दिया जाना चाहिए कि पानी की मात्रा कम करना तभी संभव है जब नमक का सेवन कम कर दिया जाए। पेट के जलोदर से पीड़ित व्यक्ति के आहार में तली-भुनी चीजों को पूरी तरह से बाहर कर देना चाहिए वसायुक्त खाद्य पदार्थअचार, मेवे और ताजे फल और सब्जियाँ। आहार का आधार पत्तेदार सब्जियों के साथ सब्जी शोरबा होना चाहिए। कम मात्रा में उबले हुए दुबले मांस को आहार में शामिल किया जा सकता है।

शल्य चिकित्सा
यदि तरल पदार्थ की मात्रा महत्वपूर्ण है, तो जटिलताओं के जोखिम को कम करने के लिए मौजूदा तरल पदार्थ को सर्जिकल हटाने की आवश्यकता हो सकती है। सर्जिकल उपचार में पैरासेन्टेसिस, लैपरोसेन्टेसिस या पेट की बाईपास सर्जरी शामिल हो सकती है। पैरासेन्टेसिस एक आक्रामक प्रक्रिया है जिसके दौरान पेट की गुहा में जमा हुए सभी तरल पदार्थ को निकालने के लिए एक चीरा लगाया जाता है। इस मामले में, समस्या के कारणों को बेहतर ढंग से समझने के लिए अंग के ऊतकों की नैदानिक जांच की जाती है। ऐसी प्रक्रिया वर्तमान में बहुत ही कम उपयोग की जाती है, क्योंकि यह कुछ जटिलताओं के विकास के जोखिम से जुड़ी है, उदाहरण के लिए, पेट की गुहा के ऊतकों को नुकसान, या रक्तस्राव।
भरी हुई मूत्राशय, गर्भावस्था, प्राथमिक रोगों के विकास के साथ रक्तस्राव के मामलों, साथ ही संवेदनशील क्षेत्र में संक्रमण की उपस्थिति में इसी तरह की प्रक्रिया नहीं की जानी चाहिए। शल्य चिकित्सा संबंधी व्यवधान. यह प्रक्रिया आमतौर पर स्थानीय एनेस्थीसिया के तहत की जाती है।

लैपरोसेन्टेसिस का प्रयोग अब अधिक बार किया जाता है। इस प्रक्रिया के दौरान, प्रति दिन 1 लीटर से अधिक तरल नहीं निकाला जा सकता है। यह प्रक्रिया एक पंचर के रूप में होती है और न्यूनतम आक्रामक होती है। इस मामले में, पेट में एक सुई डाली जाती है, जो एक जल निकासी ट्यूब को एक अलग कंटेनर से जोड़ती है। डॉक्टर की कड़ी निगरानी में, तरल धीरे-धीरे प्राप्तकर्ता कंटेनर में प्रवाहित होता है। लैपरोसेन्टेसिस के दौरान, ऐसे मामलों में कैथेटर स्थापित करना आवश्यक हो सकता है जहां पेट की गुहा बहुत तेजी से भर जाती है। यह पेट के अंगों पर आसंजन के गठन और इसके अलावा, ऊतक संक्रमण को रोकने में मदद करता है।
शंटिंग का उपयोग आमतौर पर बहुत कम किया जाता है, क्योंकि इस प्रक्रिया के दौरान रोगी की मृत्यु का जोखिम बहुत अधिक होता है। हालाँकि, यकृत के सिरोसिस के साथ भी शल्य चिकित्साजलोदर अक्सर अप्रभावी होता है, क्योंकि इस मामले में केवल यकृत प्रत्यारोपण से ही रोगी की स्थिति में काफी सुधार हो सकता है। इस मामले में, सिरोसिस की पृष्ठभूमि के खिलाफ जलोदर के विकास के साथ जीवन प्रत्याशा 6 महीने से 2 साल तक है। कुछ वयस्क इसके कारण थोड़ा अधिक समय तक जीवित रहते हैं जटिल चिकित्सालेकिन ऐसे मामले दुर्लभ हैं.
तनाव जलोदर (ICD-10 कोड: R18) एक माध्यमिक स्थिति है जिसमें पेट के अंदर एक विशिष्ट तरल पदार्थ का संग्रह होता है। पैथोलॉजी पेट के आयतन में वृद्धि, बेचैनी और दर्द, सांस की तकलीफ, भारीपन की भावना और अन्य लक्षणों द्वारा व्यक्त की जाती है।
चिकित्सा में, इस प्रकार की बीमारी को पेट की जलोदर कहा जाता है, जो अन्य क्षेत्रों की बड़ी संख्या में बीमारियों के साथ हो सकती है। ड्रॉप्सी को एक स्वतंत्र बीमारी नहीं माना जाता है, बल्कि यह शरीर में गंभीर विकृति के संकेत के रूप में कार्य करता है।
जलोदर के प्रकारों के एक इन्फोग्राफिक से पता चलता है कि सत्तर प्रतिशत वयस्कों में यह यकृत रोगों के कारण बनता है। 10% स्थितियों में कैंसर के कारण जलोदर का निर्माण होता है, अन्य 5% हृदय विकृति और अन्य बीमारियों के कारण होते हैं। वहीं, बच्चे में जलोदर किडनी की बीमारी का संकेत देता है।
यह सिद्ध हो चुका है कि एक रोगी में तीव्र जलोदर (ICD-10 कोड: R18) के साथ पेट की गुहा में जमा होने वाले पानी की सबसे बड़ी मात्रा 25 लीटर तक पहुंच सकती है।
कारण
जलोदर कारक विविध होते हैं और हमेशा कुछ महत्वपूर्ण विकृति से जुड़े होते हैं। उदर गुहा एक बंद स्थान माना जाता है जिसमें कोई भी अनावश्यक तरल पदार्थ उत्पन्न नहीं होना चाहिए।
पेरिटोनियम में दो परतें होती हैं। आम तौर पर, इन चादरों के बीच हमेशा थोड़ी मात्रा में पानी रहता है, जो पेरिटोनियल गुहा में स्थित रक्त और लसीका वाहिकाओं की गतिविधि का परिणाम है। हालाँकि, यह द्रव जमा नहीं होता है, क्योंकि अलग होने के लगभग तुरंत बाद यह लिम्फोइड केशिकाओं द्वारा अवशोषित हो जाता है। छोरों के लिए शेष छोटे हिस्से की आवश्यकता है आंत्र पथऔर आंतरिक अंगशरीर के अंदर आसानी से आ-जा सकते थे और एक-दूसरे के संपर्क में नहीं आते थे।
जब बाधा, उत्सर्जन और पुनरुत्पादक कार्यों का उल्लंघन होता है, तो एक्सयूडेट सामान्य रूप से अवशोषित होना बंद कर देता है और पेट में जमा हो जाता है, जिसके परिणामस्वरूप तीव्र जलोदर बनता है।

जिगर संबंधी विकार
पहले स्थान पर सिरोसिस नामक बीमारी के साथ-साथ अंग ट्यूमर और बड-चियारी सिंड्रोम को रखा गया है। सिरोसिस हेपेटाइटिस, स्टीटोसिस, विषाक्त पदार्थों के उपयोग की पृष्ठभूमि के खिलाफ प्रगति कर सकता है दवाइयों, नशे और अन्य स्थितियाँ, लेकिन लगातार हेपेटोसाइट्स की मृत्यु के साथ होती है। नतीजतन अच्छी कोशिकाएँयकृत का स्थान निशान ऊतक ले लेते हैं, अंग का आयतन बढ़ जाता है, पोर्टल शिरा संकुचित हो जाती है और इस कारण तीव्र जलोदर बनता है। इसके अलावा, ऑन्कोटिक दबाव में कमी अनावश्यक पानी की रिहाई में योगदान करती है, इस तथ्य के कारण कि यकृत अब प्लाज्मा प्रोटीन और एल्ब्यूमिन का उत्पादन करने में सक्षम नहीं है। लिवर सिरोसिस में तीव्र जलोदर के साथ पैथोलॉजिकल प्रक्रिया को बढ़ाता है, लिवर की विफलता के जवाब में शरीर द्वारा शुरू की गई कई रिफ्लेक्स इंटरैक्शन होती हैं।

दिल के रोग
तनाव जलोदर हृदय विफलता के कारण, या कंस्ट्रक्टिव पेरीकार्डिटिस के कारण बढ़ सकता है। लगभग सभी हृदय रोगों का परिणाम बनने में सक्षम। इस मामले में जलोदर के गठन का तंत्र इस तथ्य से जुड़ा होगा कि हाइपरट्रॉफाइड हृदय की मांसपेशी रक्त की आवश्यक मात्रा को पंप करने में सक्षम नहीं है, जो जमा होना शुरू हो जाता है रक्त वाहिकाएं, अवर वेना कावा की प्रणाली सहित। इस कारण उच्च दबावद्रव संवहनी बिस्तर छोड़ना शुरू कर देगा, जिससे जलोदर पैदा होगा। पेरिकार्डिटिस में जलोदर के गठन की प्रणाली लगभग समान होती है, हालांकि, इस मामले में, हृदय की बाहरी परत में सूजन हो जाती है, जिससे रक्त के साथ सामान्य रूप से भरना असंभव हो जाता है। इसके बाद, यह शिरापरक तंत्र के कामकाज को प्रभावित करता है।

गुर्दा रोग
जलोदर क्रोनिक रीनल फेल्योर के कारण होता है, जिसके परिणामस्वरूप प्रकट होता है विभिन्न रोग(पायलोनेफ्राइटिस, ग्लोमेरुलोनेफ्राइटिस, यूरोलिथियासिस, आदि)। किडनी की बीमारी बढ़ जाती है धमनी दबाव, सोडियम, तरल पदार्थ के साथ मिलकर शरीर में बना रहता है, जिसके परिणामस्वरूप जलोदर पैदा होता है। प्लाज्मा ऑन्कोटिक दबाव में कमी, जो जलोदर की ओर ले जाती है, नेफ्रोटिक सिन्ड्रोम की पृष्ठभूमि में भी हो सकती है।
अन्य कारक
लसीका वाहिकाओं में खराबी के साथ जलोदर बढ़ सकता है। यह आघात के कारण होता है, शरीर में मेटास्टेस प्रदान करने वाले ट्यूमर की उपस्थिति के कारण, फाइलेरिया (बड़े लसीका वाहिकाओं में अंडे देने वाले कीड़े) के संक्रमण के कारण होता है।
पेरिटोनियम के विभिन्न घाव अक्सर जलोदर का कारण बनते हैं। उनमें से - फैलाना, तपेदिक और फंगल कार्सिनोसिस, बड़ी आंत का ट्यूमर, पेट, स्तन ग्रंथि, अंडाशय, एंडोमेट्रियम। इसमें स्यूडोमाइक्सोमा और पेरिटोनियल मेसोथेलियोमा भी शामिल हैं।
पॉलीसेरोसाइटिस को एक ऐसी बीमारी माना जाता है जिसमें प्लुरिसी और पेरिकार्डिटिस सहित अन्य लक्षणों के साथ जलोदर प्रकट होता है।
प्रणालीगत बीमारियाँ पेरिटोनियम में पानी के संचय का कारण बनने के लिए तैयार हैं। ये हैं गठिया, रुमेटीइड गठिया, ल्यूपस एरिथेमेटोसस इत्यादि।
नवजात शिशुओं में जलोदर भी होता है और इसे अक्सर भ्रूण के हेमोलिटिक रोग का परिणाम माना जाता है। यह, बदले में, अंतर्गर्भाशयी प्रतिरक्षात्मक संघर्ष के दौरान बनता है, यदि भ्रूण और मां का रक्त एंटीजन के क्रम में संयोजित नहीं होता है।
पाचन तंत्र के रोग पेट की गुहा में पानी की अत्यधिक सांद्रता का कारण बन सकते हैं। यह अग्नाशयशोथ, लंबे समय तक दस्त, क्रोहन रोग हो सकता है। यहां उन सभी प्रक्रियाओं को शामिल करना भी संभव है जो पेरिटोनियम में होती हैं और लसीका आउटपुट में हस्तक्षेप करती हैं।

तनावपूर्ण जलोदर की स्थानीयकरण स्थिति (लक्षण)
जलोदर का प्रारंभिक लक्षण है तेजी से विकासपेट, और अधिक विशेष रूप से, इसकी सूजन। मुख्य बात यह है कि बहुत अधिक मात्रा में पानी आगे जमा हो जाता है, जो लगभग बाहर नहीं निकलता है। एक व्यक्ति, एक नियम के रूप में, अपने आप में जलोदर का पता लगाता है, जब वह साधारण कपड़ों में फिट होने में सक्षम नहीं होता है, जो कि हाल ही में मात्रा के मामले में उसके अनुकूल था।
यदि जलोदर प्रकट होता है, तो शरीर में, निश्चित रूप से, कम से कम दो महत्वपूर्ण बहुक्रियाशील विकृति हैं जिन्हें ठीक करने की आवश्यकता है। सबसे बढ़कर, यह आंत्र पथ, अपच या यकृत असामान्यताओं का रोग संबंधी कार्य है।
संकेतों में वृद्धि की दर सीधे तौर पर जलोदर कारक बनने से संबंधित है। प्रक्रिया तेजी से आगे बढ़ सकती है, या इसमें कुछ महीने लग सकते हैं।
तनाव जलोदर:
- उदर गुहा में भारीपन की स्थिति।
- पेट और श्रोणि में असुविधा और दर्द की घटना।
- सूजन, पेट फूलने के लक्षण।
- अन्नप्रणाली में जलन.
- शौचालय जाने और खाने में कठिनाई होना।
- मतली के दौरे.
- पेट के आकार में वृद्धि. यदि रोगी क्षैतिज अवस्था में है, तो पेट किनारों के चारों ओर उभरा हुआ और जैसा दिखता है उपस्थितिमेंढक का पेट. यदि कोई व्यक्ति सीधी स्थिति में है, तो पेट नीचे लटक जाता है।
- नाभि का उभार.
- पेट हिलने या उतार-चढ़ाव का लक्षण। द्रव से भर जाने पर लगातार प्रकट होता है।
- उदर गुहा में जितना अधिक पानी जमा होता है, सांस की तकलीफ उतनी ही अधिक हो जाती है, निचले छोरों की सूजन बढ़ जाती है, गति धीमी हो जाती है। रोगी के लिए आगे की ओर झुकना विशेष रूप से कठिन होता है।
- बढ़ते इंट्रा-पेट के दबाव के कारण, ऊरु या नाभि हर्निया के उभार की संभावना है। उसी पृष्ठभूमि पर, बवासीर और वैरिकोसेले बन सकते हैं। मलाशय के आगे बढ़ने को बाहर नहीं रखा गया है।
कारक के आधार पर लक्षण
तीव्र जलोदर आदि के स्थानों की स्थिति आवंटित करें:
क्षय रोग पेरिटोनिटिस. इस मामले में, जलोदर को प्रजनन प्रणाली या आंत्र पथ के तपेदिक घाव का परिणाम माना जाता है। बीमार व्यक्ति का वजन तेजी से कम होने लगता है, उसके शरीर का तापमान बढ़ जाता है, शरीर में नशे के लक्षण बढ़ जाते हैं। लिम्फ नोड्स बढ़ते हैं, जो आंत्र पथ के मेसेंटरी से गुजरते हैं। लिम्फोसाइट्स और एरिथ्रोसाइट्स के अलावा, माइकोबैक्टीरियम ट्यूबरकुलोसिस को पंचर द्वारा लिए गए एक्सयूडेट के तलछट में अलग किया जाएगा।
पेरिटोनियल कार्सिनोसिस. इस घटना में कि पेरिटोनियम में ट्यूमर की उपस्थिति के कारण जलोदर विकसित होता है, तो रोग के लक्षण मुख्य रूप से वहीं स्थित होंगे जहां इसने अंग को प्रभावित किया था। हालाँकि, ऑन्कोलॉजिकल एटियलजि के जलोदर में लगातार वृद्धि हो रही है लसीकापर्वजिसे दीवार के माध्यम से महसूस किया जा सकता है। प्रवाह तलछट में असामान्य कोशिकाएं होंगी।
दिल की धड़कन रुकना। रोगी के त्वचा संबंधी त्वचा का रंग नीला-बैंगनी होता है। निचले अंग, विशेष रूप से पैर और निचले पैर, बहुत सूज जाएंगे। इस मामले में, यकृत की मात्रा बढ़ जाती है, दर्द प्रकट होता है, सही हाइपोकॉन्ड्रिअम में स्थानीयकृत होता है।
पोर्टल नस। रोगी को तीव्र दर्द की शिकायत होगी, यकृत की मात्रा बढ़ जाएगी, लेकिन ज्यादा नहीं। गंभीर रक्तस्राव का खतरा अधिक होता है। यकृत में वृद्धि के अलावा, प्लीहा की मात्रा में भी वृद्धि होती है।

जलोदर का निदान
तनावपूर्ण जलोदर का निदान (ICD-10: R18 में) अन्य कारणों के बहिष्कार से शुरू होता है जो पेट की मात्रा में वृद्धि का कारण बनते हैं। उदाहरण के लिए, सिस्ट, गर्भावस्था, ट्यूमर, मोटापा। सत्यापन के भाग के रूप में, निम्नलिखित क्रियाएं:
- स्पर्शन, दृश्य निरीक्षण, टक्कर.
- अल्ट्रासाउंड जांच.
- संवहनी अल्ट्रासाउंड.
- सिंटिग्राफी।
- उदर गुहा की लेप्रोस्कोपिक जांच।
- जलोदर द्रव का विश्लेषण.
पर्कशन की विशेषता दबी हुई ध्वनि है, पार्श्व भाग के स्पर्श के दौरान उतार-चढ़ाव के लक्षण पहचाने जाते हैं। रेडियोग्राफी से जलोदर का निदान करना संभव हो जाता है यदि पेट की गुहा में 0.5 लीटर से अधिक मुक्त तरल पदार्थ जमा हो जाता है। अल्ट्रासाउंड के लिए, इस परीक्षा के दौरान, यकृत और प्लीहा के ऊतकों पर ध्यान दिया जाता है, उनकी स्थिति का अध्ययन किया जाता है, ट्यूमर और यांत्रिक घावों के लिए पेरिटोनियम की जांच की जाती है।

प्रयोगशाला अनुसंधान
तीव्र जलोदर की शिकायतों के बाद हेरफेर का एक महत्वपूर्ण चरण परीक्षणों का नमूना लेना है:
- कोगुलोग्राम।
- जिगर की जैव रसायन.
- एंटीबॉडी के स्तर की जाँच करना।
- सामान्य विश्लेषणमूत्र.
यदि किसी रोगी में पहली बार जलोदर का पता चलता है, तो डॉक्टर तरल पदार्थ की जांच करने के लिए लैपरोसेन्टेसिस निर्धारित करते हैं। प्रयोगशाला स्थितियों में, संरचना, घनत्व, प्रोटीन सामग्री की जांच की जाती है, बैक्टीरियोलॉजिकल कल्चर किया जाता है।
चिकित्सा उपचार
चिकित्सा उपचारजलोदर का उपचार मूत्रवर्धक और पोटेशियम तैयारी, एल्ब्यूमिन समाधान, एस्पार्कम दोनों के साथ किया जाता है। यह एक कारण से किया जाता है, लेकिन प्लाज्मा दबाव के लिए, जिससे रक्त की मात्रा बढ़ जाती है। यदि रोगी के पास है गंभीर रूपजलोदर, दवा उपचार के साथ, उसे अल्ट्रासाउंड नेविगेशन का उपयोग करके लैपरोसेन्टेसिस प्रक्रिया के लिए भेजा जाता है। ट्रोकार से छेद करने से पेट की गुहा से तरल पदार्थ निकल जाता है। कभी-कभी डॉक्टर एक्सयूडेट या ट्रांसयूडेट को लंबे समय तक हटाने के लिए नालियां डालते हैं।
जलोदर द्रव को निकालने के लिए, आपको यह करना होगा:
- शरीर में सोडियम का सेवन कम करें;
- जितनी जल्दी हो सके मूत्र में सोडियम को बाहर निकालें।
शरीर में सोडियम की मात्रा को कम करने के लिए भोजन के साथ इसके सेवन को सीमित करना आवश्यक है। ऐसा करने के लिए आपको प्रतिदिन 3 ग्राम तक नमक खाना होगा। आख़िरकार यह साबित हो चुका है कि नमक की कमी से शरीर के प्रोटीन मेटाबोलिज्म पर बहुत बुरा असर पड़ता है। अब कई लोग जलोदर के इलाज के लिए कैप्टोप्रिल, फ़ोसिनोप्रिल, एनालाप्रिल जैसी दवाएं लेने लगे हैं। वे शरीर से सोडियम के उत्सर्जन को तेज करने और प्रति दिन मूत्र की मात्रा बढ़ाने के लिए जाने जाते हैं। और शरीर में पोटेशियम को बनाए रखने में भी योगदान देता है। यह मत भूलो कि मूत्रवर्धक न केवल जलोदर की मात्रा को कम करते हैं, बल्कि विभिन्न ऊतकों से तरल पदार्थ भी निकालते हैं।
शल्य चिकित्सा
लैपरोसेन्टेसिस है शल्य चिकित्साजलोदर. अतिरिक्त तरल पदार्थ निकालने के लिए, एक पंचर बनाया जाता है और एक विशेष उपकरण, एक ट्रोकार, रखा जाता है। खाली पेट और ख़ाली मूत्राशयरोगी को उसकी तरफ लिटा दिया जाता है या लिटा दिया जाता है, स्थानीय एनेस्थीसिया निर्धारित किया जाता है। नाभि और प्यूबिस के बीच मध्य रेखा से 1-2 सेमी दूर - पंचर स्थल। एंटीसेप्टिक्स के नियमों का पालन अवश्य करें। एक नुकीली स्केलपेल से त्वचा पर एक पंचर बनाया जाता है, फिर एक ट्रोकार डाला जाता है। रक्तचाप में तेज गिरावट से बचने के लिए, द्रव को 1-2 मिनट के अंतराल के साथ धीरे-धीरे हटा दिया जाता है।
तरल पदार्थ निकालने के लिए धड़ को तौलिये से लपेटें और इससे रोगी के पेट को समान रूप से दबाएं। द्रव को या तो एक बार में हटा दिया जाता है या एक स्थायी कैथेटर लगाया जाता है। यह डॉक्टर द्वारा तय किया जाता है। एक बार में 5-6 लीटर से अधिक तरल पदार्थ निकालने की अनुशंसा नहीं की जाती है, क्योंकि इससे कार्डियक अरेस्ट जैसी जटिलताएं हो सकती हैं। ट्रोकार को हटाने के बाद टांके लगाए जाते हैं। जब कैथेटर स्थापित किया जाता है, तो जलोदर फिस्टुला विकसित होने की संभावना होती है। फिस्टुला पंचर स्थल पर या टांके के बीच बनता है। यदि जलोदर द्रव का रिसाव एक दिन से अधिक समय तक रहता है, तो छेद को बाधित टांके से बंद करना आवश्यक है
वैकल्पिक उपचार
जलोदर, जैसा कि आप जानते हैं, उदर गुहा की जलोदर है, जो मुख्य रूप से हृदय रोगों, गुर्दे की विफलता और ऑन्कोलॉजी के विकास से ग्रस्त लोगों को प्रभावित करती है। जलोदर का उपचार और रोकथाम चिकित्सा पद्धति में एक महत्वपूर्ण स्थान रखता है, इसलिए, सबसे गंभीर नैदानिक मामलों में, डॉक्टर समस्या पर व्यापक प्रभाव के लिए वैकल्पिक चिकित्सा के अतिरिक्त उपयोग की भी सलाह देते हैं।
स्वस्थ जीवन शैली का अभ्यास जलोदर से निपटने का क्या उपाय सुझाता है:
- औषधीय औषधि की तैयारी के लिए बर्च के पत्तों और कलियों का उपयोग:
- "सूखा" सन्टी स्नान। बिर्च के पत्तों को इकट्ठा किया जाता है और स्नानघर, एक बड़े बैरल, एक बेसिन में रखा जाता है। प्लास्टिक रैप से ढक दें और इसे कई घंटों के लिए किसी चमकदार जगह पर पकने दें। जैसे ही पत्तियाँ सड़ जाती हैं, उन्हें खोलकर थोड़ा सुखा लिया जाता है। रोगी को ऐसे स्नान में पूरी तरह से रखा जाता है और 30-40 मिनट तक लेटने दिया जाता है। सूखे बर्च स्नान के बाद सामान्य स्थिति में त्वचा में हल्की झुनझुनी होती है।
- सन्टी के काढ़े से स्नान। 50 ग्राम सूखे या ताजे बर्च के पत्तों को स्नान में डाला जाता है और 10 बाल्टी गर्म उबले पानी से भर दिया जाता है। इसके बाद जलोदर वाले रोगी को 30-40 मिनट तक काढ़े में रखा जाता है। यदि नहाकर बाहर निकलने पर अंगों में हल्का सा सुन्नपन महसूस हो और शरीर पर चमकीली गुलाबी धारियां और धब्बे दिखाई दें तो काढ़े का प्रभाव सकारात्मक माना जाता है।
- सन्टी शोरबा के साथ लपेटें. शरीर पर लपेटने के लिए काढ़ा उसी तरह तैयार किया जाता है जैसे नहाने के लिए। रोगी को बगल से घुटनों तक औषधीय औषधि में भिगोई हुई चादर में लपेटा जाता है। फिर वे बिस्तर पर लेट गए और ऊनी कम्बलों की कई परतें ओढ़ लीं। 45-50 मिनट तक इसी अवस्था में पड़े रहने दें। फिर गरम उबले पानी से धो लें.
- मूत्रवर्धक हर्बल आसव:
- मूत्रवर्धक संग्रह, जो विटामिन से भरपूर होता है। आपको समान अनुपात में सूखे गुलाब कूल्हों, रास्पबेरी पत्तियों, लिंगोनबेरी और काले किशमिश की आवश्यकता होगी। इन जड़ी-बूटियों के एक चौथाई गिलास को एक गिलास बहुत गर्म पानी में डालें। आधे घंटे तक उबालें, फिर ठंडा करें और दिन में दो बार लें।
- सेम की फली से तरल पदार्थ पीना। 20 सेम की फली का छिलका लें और इसे उबलते पानी में 10-15 मिनट तक भाप में पकाएं। कंटेनर खोलें, सब्सट्रेट मिलाएं और इसे अगले 30 मिनट के लिए पकने दें। इसे चार बार में बाँट लें और भोजन से आधा घंटा पहले पियें।
जलोदर आहार क्या है?
ऐसे में आहार खाद्यऐसे नियम हैं जिनका बहुत स्पष्ट रूप से पालन किया जाना चाहिए, और यदि ऐसा नहीं किया जाता है, तो रोग शीघ्र ही अगले चरण में चला जाएगा। महत्वपूर्ण नियमों में से एक यह है कि हर तीन घंटे में भोजन के छोटे हिस्से खाएं, और व्यंजन गर्म होने चाहिए। किसी भी स्थिति में आपको अधिक भोजन नहीं करना चाहिए या भोजन के बीच समय अंतराल नहीं बढ़ाना चाहिए, क्योंकि इससे पेट की गुहा में गंभीर सूजन हो जाएगी।
जलोदर वाले व्यंजनों के सभी घटकों को न्यूनतम गर्मी उपचार के अधीन किया जाना चाहिए, और सभी भोजन को भाप में पकाने, तेल का उपयोग किए बिना सेंकने या स्टू करने की सलाह दी जाती है। जलोदर से पीड़ित लोगों के आहार में स्वस्थ और विविध उत्पाद शामिल होने चाहिए, और हल्के मूत्रवर्धक प्रभाव वाले मसालेदार पौधों पर भी जोर दिया जाना चाहिए। यदि यकृत के सिरोसिस की पृष्ठभूमि के खिलाफ ड्रॉप्सी दिखाई देती है, तो मेनू में आसानी से पचने योग्य प्रोटीन से भरपूर खाद्य पदार्थों को शामिल करना अनिवार्य है।
जलोदर के लिए अनुमत उत्पाद
जलोदर से पीड़ित लोगों को अपने आहार में समुद्री मछली अवश्य शामिल करनी चाहिए। कम वसा वाली किस्में, जिसे ओवन में बिना नमक के पकाया जाना चाहिए या भाप में पकाया जाना चाहिए। मेनू में निश्चित रूप से हल्के तरल व्यंजन शामिल होने चाहिए जिन्हें सौंफ, अजमोद या अदरक जैसी सामग्री के साथ पकाया जाना चाहिए। जहाँ तक मांस की बात है, टर्की, खरगोश या त्वचा रहित चिकन को प्राथमिकता दी जानी चाहिए, और इस प्रकार के मांस से व्यंजन भाप में बनाने की सलाह दी जाती है। ऐसे घटकों से पेय तैयार करना वांछनीय है जिनका हल्का मूत्रवर्धक प्रभाव होता है, उदाहरण के लिए, करंट की पत्तियों या अंजीर से।
छोड़ा गया:
- पीठ दर्द (M54.-)
- पेट फूलना और संबंधित स्थितियाँ (R14)
- गुर्दे का दर्द (N23)
छोड़ा गया:
- रक्तगुल्म (K92.0)
- नवजात शिशुओं का रक्तगुल्म (P54.0)
- उल्टी:
- गर्भावस्था में अदम्य (O21.-)
- बाद शल्य चिकित्सा संबंधी व्यवधानपर जठरांत्र पथ(K91.0)
- नवजात (P92.0)
- मनोवैज्ञानिक (F50.5)
पेट का फैलाव (गैस)
गैस जमा होने से दर्द
टाइम्पेनाइटिस (पेट) (आंत)
बहिष्कृत: साइकोजेनिक एयरब्रश (F45.3)
बहिष्कृत: अकार्बनिक मूल (F98.1)
बहिष्कृत: नवजात शिशु का पीलिया (P55.-, P57-P59)
रूस में, 10वें संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय वर्गीकरण को एकीकृत के रूप में स्वीकार किया जाता है मानक दस्तावेज़रुग्णता को ध्यान में रखते हुए, सभी विभागों के चिकित्सा संस्थानों में जनसंख्या की अपील के कारण और मृत्यु के कारण।
ICD-10 को 27 मई, 1997 के रूसी स्वास्थ्य मंत्रालय के आदेश द्वारा 1999 में पूरे रूसी संघ में स्वास्थ्य सेवा अभ्यास में पेश किया गया था। №170
WHO द्वारा 2017 2018 में एक नए संशोधन (ICD-11) के प्रकाशन की योजना बनाई गई है।
WHO द्वारा संशोधन और परिवर्धन के साथ।
परिवर्तनों का प्रसंस्करण और अनुवाद © mkb-10.com
जलोदर - विवरण, कारण, लक्षण (संकेत), निदान, उपचार।
संक्षिप्त वर्णन
जलोदर उदर गुहा में द्रव का संचय है। यह सामान्यीकृत शोफ के साथ किसी भी स्थिति में हो सकता है। वयस्कों में, जलोदर अक्सर यकृत के सिरोसिस, हृदय दोष और नेफ्रोटिक सिंड्रोम के साथ होता है। बच्चों में, जलोदर अक्सर नेफ्रोटिक सिंड्रोम और घातक नियोप्लाज्म के साथ देखा जाता है।
द्वारा कोड अंतर्राष्ट्रीय वर्गीकरण ICD-10 रोग:
- आर18 जलोदर
कारण
एटियलजि और रोगजनन हाइड्रोस्टैटिक दबाव में वृद्धि, यकृत का सिरोसिस, यकृत शिरा का अवरोध (बड-चियारी सिंड्रोम) अवर वेना कावा में रुकावट, कंस्ट्रिक्टिव पेरीकार्डिटिस, कंजेस्टिव हृदय विफलता, हृदय दोष (स्टेनोसिस या ट्राइकसपिड वाल्व की अपर्याप्तता), कोलाइड ऑस्मोटिक दबाव में कमी (एल्ब्यूमिन सामग्री) )<20 г/л) Терминальная стадия заболевания печени со снижением белоксинтетической функции Нефротический синдром с потерей белка Нарушения питания Энтеропатии с потерей белка Белковое голодания Повышение проницаемости капилляров брюшины Туберкулёзный перитонит Бактериальный перитонит Злокачественные заболевания брюшины Метастазы в брюшину (рак яичников, толстой кишки, поджелудочной железы и т.п.) Непроходимость лимфатических путей (лейкоз, лимфома) Истечение жидкости в брюшную полость Хилёзный асцит (вторичный при разрыве лимфатического протока вследствие лимфомы или травмы) Мочевой асцит Прочие причины Микседема Синдром Мейга Хронический гемодиализ.
उदर गुहा में निहित तरल पदार्थ का प्रकार ट्रांसुडेट (कंजेस्टिव हृदय विफलता, कंस्ट्रिक्टिव पेरीकार्डिटिस, यकृत के सिरोसिस, नेफ्रोटिक सिंड्रोम, हाइपोएल्ब्यूमिनमिया के लिए) ट्रांसयूडेट की विशेषता वाले संकेतक: प्रोटीन<2,5 г% Относительная плотность 1,005–1,015 Соотношение альбумины/глобулины: 2,5–4,0 Лейкоциты до 15 в поле зрения Проба Ривальта отрицательна Экссудат (при опухоли, туберкулёзе, панкреатите, микседеме, билиарной патологии, синдроме Бадда–Киари) Показатели, характерные для экссудата: Белок >2.5 ग्राम% सापेक्ष घनत्व >1.015 एल्बुमिन/ग्लोब्युलिन अनुपात: 0.5-2.0 ल्यूकोसाइट्स 15 प्रति दृश्य क्षेत्र से अधिक रिवाल्टा परीक्षण सकारात्मक है।
लक्षण (संकेत)
नैदानिक तस्वीर पेट में बेचैनी या दर्द पेट के आयतन में वृद्धि शरीर के वजन में वृद्धि एनोरेक्सिया, मतली, नाराज़गी खाने के दौरान भूख की भावना की तीव्र संतुष्टि वजन बढ़ना पेट की पूर्वकाल की दीवार पर नसों का विस्तार (पोर्टो) -कैवल और कैवल एनास्टोमोसेस) पेट के पार्श्व भागों में पर्कशन ध्वनि की सुस्ती, शरीर की स्थिति में बदलाव के साथ हिलना (कम से कम 2 लीटर जलोदर द्रव की मात्रा के साथ) लिंग, अंडकोश, निचले छोरों की सूजन, नाभि का गठन, तीव्र जलोदर के साथ वंक्षण, ऊरु हर्निया - उतार-चढ़ाव का एक सकारात्मक लक्षण, सांस की तकलीफ, कभी-कभी ऑर्थोपेनिया, फुफ्फुस बहाव का गठन, फेफड़ों में घरघराहट सुनना संभव है, ग्रीवा नसों की सूजन।
निदान
निदान. जलोदर का संकेत पेट में वृद्धि, एक सकारात्मक उतार-चढ़ाव लक्षण, या शारीरिक तरीकों से पता चला क्षणिक सुस्ती से होता है। अल्ट्रासाउंड से पेरिटोनियल गुहा में तरल पदार्थ का पता चलता है। जलोदर द्रव के बाद के विश्लेषण के साथ पैरासेन्टेसिस करना संभव है। एक्सयूडेटिव जलोदर का एक नैदानिक संकेत सीरम में कुल प्रोटीन की सामग्री में 2.5 ग्राम% से अधिक की वृद्धि है; आमतौर पर ट्यूमर, संक्रमण और मायक्सेडेमा के साथ देखा जाता है। सीरम में एल्ब्यूमिन के स्तर और 1 ग्राम / लीटर से कम जलोदर द्रव में प्रोटीन सामग्री के बीच का अंतर जलोदर की घातक प्रकृति की उच्च संभावना को इंगित करता है, 1.1 ग्राम% से अधिक अग्नाशय जलोदर में पोर्टल उच्च रक्तचाप की उपस्थिति को इंगित करता है , एक्सयूडेट में एमाइलेज की मात्रा बढ़ जाती है काइलस जलोदर में, वसा की सांद्रता बढ़ जाती है (काइलोमाइक्रोन के रूप में), काइलस जलोदर यकृत के सिरोसिस या लिंफोमा के साथ विकसित होता है घातक ट्यूमरजलोदर द्रव के साइटोलॉजिकल अध्ययनों से पता चला है, घातक जलोदर को 50 मिलीग्राम% से ऊपर कोलेस्ट्रॉल में वृद्धि की विशेषता है। जलोदर द्रव में ल्यूकोसाइट्स की संख्या 500 / μl से अधिक होना संक्रमण की उपस्थिति का सुझाव देता है। न्यूट्रोफिल की प्रबलता एक जीवाणु संक्रमण का सुझाव देती है, लिम्फोसाइटों की प्रबलता तपेदिक या फंगल संक्रमण में सबसे अधिक संभावना है। / μl से अधिक लाल रक्त कोशिकाओं की संख्या रक्तस्रावी जलोदर को इंगित करती है, जो आमतौर पर घातकता, तपेदिक या आघात के कारण होती है। रक्तस्रावी अग्नाशयशोथ, टूटी हुई महाधमनी धमनीविस्फार, या यकृत ट्यूमर पेट में रक्तस्राव का कारण बन सकते हैं जीवाणु संक्रमणपुष्टि करना बैक्टीरियोलॉजिकल अनुसंधानजलोदर द्रव का निकास पीएच<7 предполагает наличие бактериальной инфекции.
प्रयोगशाला अनुसंधानबिना असफलता के निर्धारित किए जाने वाले जलोदर द्रव संकेतक: कोशिकाओं की कुल संख्या, न्यूट्रोफिल की संख्या, खेती के लिए कुल प्रोटीन कल्चर (10 मिली से कम नहीं) संकेतक जो निदान की सुविधा देते हैं: एलडीएच सामग्री एमाइलेज सामग्री, एसिड-फास्ट और फंगल वनस्पतियों की खेती, साइटोलॉजी ट्राइग्लिसराइड सामग्री अतिरिक्त अध्ययन जलोदर द्रव हेल्मिन्थ्स, तालक कणिकाएँ मूत्र, रक्त की उपस्थिति भ्रूणीय ऑन्कोलॉजिकल एजी >10 एनजी/एमएल (10 माइक्रोग्राम/लीटर) रक्त - क्रिएटिनिन (<1,4 мг%), электролиты Моча содержание натрия в одной пробе: <10 мЭкв/л (диуретики неэффективны) 10–70 мЭкв/л (назначают диуретики) >70 mEq/l (मूत्रवर्धक नहीं दिखाया गया)।
विशेष अध्ययन लैप्रोस्कोपी अल्ट्रासाउंड या सीटी डायग्नोस्टिक पैरासेन्टेसिस।
इलाज
उपचार जलोदर के कारण पर निर्भर करता है।
कम सोडियम सामग्री वाला आहार (0.5 ग्राम/दिन से अधिक नहीं) और तरल की मात्रा 1 लीटर/दिन तक सीमित करें सभी भोजन बिना नमक के तैयार किए जाते हैं, बेकिंग पाउडर और बेकिंग सोडा वाले उत्पादों को हटा दें (केक, केक, पेस्ट्री, नियमित ब्रेड, आदि) .) ई.) अचार, मैरिनेड, डिब्बाबंद भोजन, हैम, पैट्स, सॉसेज, चीज, सॉस, मेयोनेज़, आइसक्रीम मिठाइयाँ, मार्शमॉलो, मिल्क चॉकलेट, सूजी और चावल को छोड़कर सभी अनाज, नमक रहित ब्रेड और मक्खन, बीफ, खरगोश की अनुमति दें मांस, चिकन, मछली (100 ग्राम / दिन), एक अंडा / दिन खट्टा क्रीम, दूध (1 गिलास / दिन) ताजी सब्जियां और फल या कॉम्पोट के रूप में।
5-25 एमएमओएल के दैनिक सोडियम उत्सर्जन के साथ, पोटेशियम-बख्शते मूत्रवर्धक निर्धारित किए जाते हैं: स्पिरोनोलैक्टोन 100-200 मिलीग्राम / दिन उपचार के 4 दिनों के बाद, फ़्यूरोसेमाइड 80 मिलीग्राम / दिन के संकेत पर विचार किया जाना चाहिए।
5 मिमीओल से कम के दैनिक सोडियम उत्सर्जन के साथ, पोटेशियम-बख्शते और लूप मूत्रवर्धक निर्धारित किए जाते हैं - फ़्यूरोसेमाइड 40-160 मिलीग्राम / दिन हर दूसरे दिन पोटेशियम क्लोराइड के साथ संयोजन में - प्रति दिन 50 मिमीओल पोटेशियम।
जब तक रोगी को एडिमा है, तब तक 3 लीटर तक की दैनिक ड्यूरेसिस सुरक्षित है (वजन में कमी 1.0 किलोग्राम / दिन से अधिक नहीं है) एडिमा के गायब होने के बाद, दैनिक ड्यूरेसिस 800-900 मिलीलीटर दिन से अधिक नहीं होनी चाहिए)।
तीव्र जलोदर के मामले में, चिकित्सीय पैरासेन्टेसिस के संकेतों पर विचार किया जाना चाहिए। ´ 109/ली रक्त क्रिएटिनिन 3 मिलीग्राम% से ऊपर सोडियम का दैनिक उत्सर्जन 10 एमएमओएल से कम।
चिकित्सीय पैरासेन्टेसिस निकाले जाने वाले तरल पदार्थ की मात्रा 5-10 लीटर है। तरल पदार्थ को हटाने के साथ-साथ, नमक रहित एल्ब्यूमिन को अंतःशिरा में इंजेक्ट करना आवश्यक है - 6 ग्राम प्रति 1 लीटर तरल पदार्थ।
शल्य चिकित्सा। क्रोनिक जलोदर में जो उपचार का जवाब नहीं देता है, एब्डोमिनोजगुलर शंटिंग (लेविन शंट) संभव है, लेकिन संक्रमण और डीआईसी का खतरा अधिक होता है।
जटिलताएं और उनका उपचार स्वतःस्फूर्त बैक्टीरियल पेरिटोनिटिस, जलोदर के साथ यकृत के सिरोसिस वाले 8% रोगियों में विकसित होता है, 70% रोगियों में पेट में दर्द, बुखार, स्पर्शन पर पेट में कोमलता विकसित होती है, जलोदर द्रव में प्रोटीन एकाग्रता में तेज गिरावट आमतौर पर 1 से कम होती है। जी% अक्सर आंतों के समूह से एक ग्राम-नकारात्मक रोगज़नक़ के कारण होता है, जब जलोदर द्रव में न्यूट्रोफिल की संख्या 250 प्रति μl से अधिक होती है, तो एंटीबायोटिक चिकित्सा का तत्काल नुस्खा आवश्यक होता है, तीसरी पीढ़ी के सेफलोस्पोरिन, मौखिक फ्लोरोक्विनोलोन का प्रभावी पैरेंट्रल प्रशासन, हेपेटोरेनल सिंड्रोम का विकास। (हेपेटोरेनल सिंड्रोम देखें)।
रोकथाम मूत्रवर्धक चिकित्सा के लिए ज़बरदस्ती न करें!
पाठ्यक्रम और पूर्वानुमान रोग का निदान जलोदर के कारण पर निर्भर करता है यकृत सिरोसिस में, रोग का निदान प्रतिकूल है (दो साल की जीवित रहने की दर 40% है) हेपेटोसेल्यूलर अपर्याप्तता की उपस्थिति पूर्वानुमान को काफी खराब कर देती है। सहज बैक्टीरियल पेरिटोनिटिस में मृत्यु दर 50% तक पहुंच जाती है, विकसित हेपेटोरेनल सिंड्रोम - 95%।
जलोदर: लक्षण और उपचार
जलोदर - मुख्य लक्षण:
- कमजोरी
- पेट में दर्द
- श्वास कष्ट
- कठिनता से सांस लेना
- खाँसी
- डकार
- नशा
- बुखार
- पेट में जलन
- पेट के आयतन में वृद्धि
- अंगों की सूजन
- पेट फूलना
- वजन घटना
- गुदा का बाहर आ जाना
- पेट में बढ़ी हुई नसें
- हरनिया
- अर्श
पेट का जलोदर (पेट की जलोदर के रूप में जाना जाता है) एक विकृति है जो अन्य बीमारियों की जटिलता है। उदर गुहा के जलोदर को पेट के अंदर तरल पदार्थ के गठन और उसके बाद संचय की विशेषता है, जो पेरिटोनियल गुहा में अंगों के कामकाज को ख़राब करता है। रोगों के अंतर्राष्ट्रीय वर्गीकरण के अनुसार कोड ICD-10: R18। ऐसी बीमारी के लिए विशेषज्ञों के तत्काल हस्तक्षेप की आवश्यकता होती है जो उच्च स्तर पर पैरासेन्टेसिस करते हैं और एक विशेष आहार निर्धारित करते हैं। लैपरोसेन्टेसिस का उपयोग अक्सर बीमारी के इलाज के लिए किया जाता है।
रोग के कारण
उदर गुहा का जलोदर एक रोग प्रक्रिया है, क्योंकि मानव शरीर का स्वस्थ कामकाज बड़ी मात्रा में द्रव की रिहाई प्रदान नहीं करता है। पेरिटोनियल गुहा में थोड़ी मात्रा में तरल पदार्थ बनता है ताकि आंतों के लूप एक साथ चिपके बिना फिसल सकें। इस प्लाज्मा द्रव को आंतों की दीवारों में अवशोषित किया जाना चाहिए, हालांकि, यदि यह तंत्र विफल हो जाता है, तो द्रव उत्सर्जन का कार्य और अवशोषण की विपरीत भूमिका विफल हो जाती है। यह जलोदर का कारण बनता है, जो अतिरिक्त तरल पदार्थ के संचय का संकेत देता है। ऐसे मामलों में लैपरोसेन्टेसिस के साथ-साथ अन्य चिकित्सा उपचार विधियों का उपयोग मदद करता है।
इसके अलावा, जलोदर का कारण गुर्दे की समस्याएं, साथ ही थायरॉयड ग्रंथि का अनुचित कार्य भी है।
लक्षण
जलोदर के लक्षण इस बात पर निर्भर करते हैं कि जलोदर द्रव कितनी जल्दी बनता है, रोग के कारण और प्लाज्मा किस्म के निकलने की मात्रा। जलोदर के लक्षण धीरे-धीरे प्रकट हो सकते हैं, या एक दिन के दौरान हो सकते हैं। इस बीमारी के विकास का सबसे स्पष्ट संकेत पेट के आकार में उल्लेखनीय वृद्धि है। इससे आवश्यक कपड़ों के आकार में वृद्धि के साथ-साथ वजन में भी वृद्धि होती है। इसके अलावा, रोगी को लगातार डकार, सीने में जलन, पेट फूलना और साथ ही पेट में तेज दर्द का अनुभव होता है। जब रोगी ऊर्ध्वाधर स्थिति लेता है, तो उसका पेट नीचे की ओर लटक जाता है, और क्षैतिज स्थिति में - दोनों दिशाओं में लटक जाता है। बड़े पेट की उपस्थिति के कारण हाथ-पैरों में सूजन के साथ-साथ सांस की गंभीर कमी हो जाती है। पेट में जलोदर अक्सर हर्निया, बवासीर या मलाशय के आगे बढ़ने के साथ होता है।
रोग के सामान्य लक्षणों में शामिल हैं:
- बुखार
- बढ़े हुए पेट की पृष्ठभूमि के खिलाफ शरीर के अन्य हिस्सों का वजन कम होना;
- विषाक्तता के लक्षण;
- पेट पर मौजूद नसों में वृद्धि।
रोगी के शरीर में कितना तरल पदार्थ जमा होता है इसका सूचक 1.5 से 20 लीटर तक होता है। तनाव जलोदर एक प्रकार की बीमारी है जिसमें पेरिटोनियम में द्रव की मात्रा तेजी से बढ़ने की प्रवृत्ति के साथ एक बड़ा द्रव संचय शामिल होता है।
निदान
पेट की जलोदर का निदान डॉक्टर द्वारा विशेष उपकरणों के उपयोग के बिना भी किया जा सकता है - यह रोगी के पेट की गुहा को महसूस करने के लिए पर्याप्त है। यदि जांच करने पर डॉक्टर को पेट में बगल से सुस्ती और बीच में टाइम्पेनाइटिस मिले तो रोगी जलोदर रोग से पीड़ित है। गहन निदान के लिए, पेरिटोनियल गुहा में एक अल्ट्रासाउंड करना, यकृत की जांच करना और पेरिटोनियम (पैरासेन्टेसिस) का एक पंचर बनाना आवश्यक है। विश्लेषण के लिए तरल पदार्थ लेने से आप बीमारी के चरण की पहचान कर सकते हैं और उसका उपचार निर्धारित कर सकते हैं। रोग के कारणों का पता लगाने के लिए पैरासेन्टेसिस किया जाता है। इसके अलावा, सांस लेने में कठिनाई और दर्द होने पर पैरासेन्टेसिस किया जा सकता है।
उपरोक्त निदान विधियों के अलावा, रोगी को मूत्र और रक्त परीक्षण के साथ-साथ प्रतिरक्षाविज्ञानी परीक्षण भी कराना होगा। अतिरिक्त परीक्षणों और परीक्षणों को निर्धारित करने की संभावना इस बात पर निर्भर करती है कि डॉक्टर को परीक्षणों से कितनी जानकारी प्राप्त होती है।
इलाज
पेट के जलोदर का उपचार योग्य सर्जनों, चिकित्सकों के साथ-साथ अन्य विशेषज्ञता के डॉक्टरों द्वारा किया जाता है। यह सब रोग के प्रकार और उसके उत्पन्न होने वाले कारण पर निर्भर करता है। पेट की जलोदर का इलाज निम्नलिखित विधियों का उपयोग करके किया जाता है:
- जलोदर के लिए आहार;
- पोटेशियम युक्त पदार्थों के साथ मूत्रवर्धक लेना;
- पोर्टल शिरा के क्षेत्र में उच्च रक्तचाप को कम करने के लिए दवाओं का उपयोग;
- पैरासेन्टेसिस;
- लैपरोसेन्टेसिस एक अत्यधिक कुशल तकनीक. लैपरोसेन्टेसिस का प्रयोग अक्सर सर्जनों द्वारा किया जाता है।
जलोदर आहार में तरल पदार्थ का सेवन, साथ ही नमक को कम करना शामिल है क्योंकि यह शरीर में तरल पदार्थ को बनाए रखता है। डॉक्टर एविसेना आहार की सलाह देते हैं। जलोदर के लिए ऐसा आहार वसायुक्त खाद्य पदार्थों की लगभग पूर्ण अस्वीकृति, बड़ी मात्रा में नट्स का उपयोग, सूखे फलों के पक्ष में ताजे फलों की अस्वीकृति प्रदान करता है। इसके अलावा, तरल भोजन (बोर्स्ट, सूप) को अजवाइन, अजमोद, सौंफ के रूप में एडिटिव्स वाले शोरबा से बदला जाना चाहिए। जलोदर के लिए आहार यह नियंत्रित नहीं करता है कि रोगी को कितना मांस खाना चाहिए, लेकिन सभी मांस दुबले प्रकार (चिकन, टर्की, खरगोश) का होना चाहिए।
रोग के कारणों की पहचान करने के लिए पैरासेन्टेसिस पेट की गुहा में एक चीरा है। यह कभी-कभी जटिलताओं (रक्तस्राव, पेट में संरचनाओं को नुकसान) का कारण बन सकता है। हालाँकि, निदान और चिकित्सीय उपाय के रूप में पैरासेन्टेसिस आवश्यक है। पैरासेन्टेसिस के आचरण को नकारात्मक रूप से प्रभावित करने वाले कारक हैं:
- भरा हुआ मूत्राशय;
- गर्भावस्था;
- रक्तस्राव की उपस्थिति;
- संचालित क्षेत्र में संक्रमण की उपस्थिति.
पैरासेन्टेसिस में रोगी की जांच करना, उसका अल्ट्रासाउंड और एमआरआई करना शामिल है। यह स्थानीय एनेस्थीसिया के तहत किया जाता है जिससे उनींदापन होता है।
लैपरोसेन्टेसिस रोगी के शरीर से अतिरिक्त द्रव को शल्य चिकित्सा द्वारा निकालना है। इस मामले में, लैपरोसेन्टेसिस में एक बार में 5 लीटर से अधिक तरल पदार्थ निकालना शामिल नहीं है। यदि यह बहुत जल्दी बनता है, तो लैपरोसेन्टेसिस को पेरिटोनियल कैथेटर के उपयोग के साथ जोड़ा जाना चाहिए। वे पेरिटोनियम के संक्रमण और आसंजन की घटना को रोकते हैं। लैप्रोसेन्टेसिस अल्ट्रासाउंड मार्गदर्शन और स्थानीय एनेस्थीसिया के तहत किया जाता है।
दुर्भाग्य से, यकृत के सिरोसिस में जलोदर का उपचार अक्सर प्रभावी नहीं होता है। बीमारी के इलाज के लिए मरीज को लगातार डॉक्टरों की निगरानी में रहना चाहिए। अक्सर, न केवल यकृत के सिरोसिस के साथ जलोदर का इलाज करना आवश्यक होता है, बल्कि एक अन्य बीमारी, उदाहरण के लिए, हृदय की समस्याएं या ट्यूमर भी होता है।
डिम्बग्रंथि के कैंसर में जलोदर काफी अपेक्षित है, क्योंकि यह लसीका वाहिकाओं के कामकाज में गड़बड़ी से उत्पन्न होता है। इसके अलावा, ऑन्कोलॉजी की उपस्थिति में जलोदर अंडाशय के टूटने को भड़का सकता है।
जलोदर पेरिटोनिटिस प्लाज्मा द्रव में संक्रमण से उत्पन्न होता है। इससे रोगी के लक्षण बढ़ जाते हैं, जिसके लिए जीवाणुरोधी दवाओं के उपयोग की आवश्यकता होती है। जलोदर पेरिटोनिटिस आमतौर पर सहज होता है और दूषित द्रव की बारीकी से जांच की आवश्यकता होती है।
काइलस जलोदर यकृत रोगों के साथ विकसित होता है और इसमें आंत से पेरिटोनियल गुहा में वसा और लसीका का स्राव शामिल होता है। काइलस जलोदर का इलाज मूत्रवर्धक से करना आवश्यक है - ऐसी दवाएं जो शरीर से तरल पदार्थ को जल्दी से निकाल सकती हैं।
लोक उपचार के साथ जलोदर के उपचार में स्नान करना, शरीर पर लपेटना और टिंचर लेना शामिल है। बिर्च की मदद से घर पर ही इस बीमारी का इलाज करने का सुझाव दिया गया है। घर पर इसकी पत्तियों से आप स्नान कर सकते हैं, गुर्दे का टिंचर मौखिक रूप से लिया जा सकता है और काढ़े की मदद से आप बॉडी रैप बना सकते हैं। बिर्च अपने एंटी-स्टैग्नेंट गुणों के लिए जाना जाता है।
यह ध्यान देने योग्य है कि पेट में जलोदर किसी भी बीमारी को बढ़ा देता है, और इससे रोगी के पूरी तरह ठीक होने की संभावना ख़राब हो जाती है। इस बीमारी के कारण रक्तस्राव, लीवर की विफलता, मस्तिष्क क्षति और अन्य गंभीर लक्षण हो सकते हैं। आंकड़ों के अनुसार, गंभीर जलोदर की उपस्थिति से मृत्यु का प्रतिशत 50% तक बढ़ जाता है।
यदि आपको लगता है कि आपको जलोदर है और इस रोग के लक्षण हैं, तो एक गैस्ट्रोएंटेरोलॉजिस्ट आपकी मदद कर सकता है।
हम अपनी ऑनलाइन रोग निदान सेवा का उपयोग करने का भी सुझाव देते हैं, जो दर्ज किए गए लक्षणों के आधार पर संभावित बीमारियों का चयन करती है।
क्लेबसिएला एक रोगज़नक़ है जो मानव शरीर में कई बीमारियों के विकास को भड़काता है और अवसरवादी बैक्टीरिया के बीच अग्रणी स्थान रखता है। रोग की गंभीरता सीधे प्रतिरक्षा की स्थिति पर निर्भर करती है, जो हल्के संक्रमण से लेकर गंभीर सेप्सिस तक भिन्न हो सकती है।
पोस्टकोलेसिस्टेक्टोमी सिंड्रोम एक ऐसी बीमारी है जिसमें एक ऑपरेशन के दौरान उत्पन्न होने वाली विभिन्न नैदानिक अभिव्यक्तियों का एक पूरा परिसर शामिल है, जिसका सार पित्ताशय की थैली का छांटना या पित्त नलिकाओं से पत्थरों को निकालना था।
एरोफैगिया (पेट का न्यूमेटोसिस सिंथिया) पेट का एक कार्यात्मक विकार है, जो बड़ी मात्रा में हवा को निगलने की विशेषता है, जो थोड़ी देर के बाद डकार का कारण बनता है। यह खाने के दौरान और बाहर दोनों जगह हो सकता है। यह स्थिति वयस्कों और बच्चों दोनों में हो सकती है।
गैस्ट्रिक खांसी एक खांसी है जो गैस्ट्रोएंटेरोलॉजिकल बीमारी का लक्षण है और श्वसन प्रणाली की रोग प्रक्रियाओं से संबंधित नहीं है। एक नियम के रूप में, इस प्रकार की खांसी में निम्नलिखित लक्षण होते हैं:
लिम्फोसाइटिक ल्यूकेमिया एक घातक घाव है जो लसीका ऊतक में होता है। यह लिम्फ नोड्स, परिधीय रक्त और अस्थि मज्जा में ट्यूमर लिम्फोसाइटों के संचय की विशेषता है। लिम्फोसाइटिक ल्यूकेमिया के तीव्र रूप को हाल ही में "बचपन" की बीमारी के रूप में वर्गीकृत किया गया है क्योंकि यह मुख्य रूप से दो से चार वर्ष की आयु के रोगियों के संपर्क में है। आज, लिम्फोसाइटिक ल्यूकेमिया, जिसके लक्षण अपनी विशिष्टता से पहचाने जाते हैं, वयस्कों में अधिक बार देखा जाता है।
व्यायाम और परहेज़ की मदद से ज़्यादातर लोग दवा के बिना भी काम चला सकते हैं।
मानव रोगों के लक्षण एवं उपचार
सामग्री का पुनर्मुद्रण केवल प्रशासन की अनुमति और स्रोत के लिए एक सक्रिय लिंक के संकेत से ही संभव है।
प्रदान की गई सभी जानकारी उपस्थित चिकित्सक द्वारा अनिवार्य परामर्श के अधीन है!
प्रश्न और सुझाव:
जलोदर
आईसीडी-10 कोड
संबंधित रोग
टाइटल
विवरण
जलोदर एक ऐसी स्थिति है जिसमें पेट की गुहा में बड़ी मात्रा में मुक्त तरल पदार्थ दिखाई देता है।
75% में जलोदर यकृत के सिरोसिस का परिणाम है; घातक नवोप्लाज्म - 10% में; 5% मामलों में दिल की विफलता।
लक्षण
कारण
मुख्य रोगजन्य तंत्र:
दाएं वेंट्रिकुलर हृदय विफलता में प्रणालीगत परिसंचरण में रक्त का ठहराव;
पेरिटोनियल गुहा में पेट के अंगों के घातक ट्यूमर के कैंसर कोशिकाओं के निष्कासन के दौरान पेरिटोनियम का कार्सिनोमैटोसिस;
लसीका वाहिकाओं के फाइलेरिया के साथ स्थानीय लिम्फोस्टेसिस जो पेट के अंगों से लसीका एकत्र करते हैं, या क्षेत्रीय लिम्फ नोड्स में कैंसर मेटास्टेसिस;
भुखमरी के दौरान हाइपोप्रोटीनेमिक एडिमा, गुर्दे की बीमारी;
विभिन्न एटियलजि के पेरिटोनिटिस के साथ पेरिटोनियल गुहा में रिसाव, उदाहरण के लिए, तपेदिक और कई अन्य दुर्लभ मामलों के साथ।
लिवर सिरोसिस में जलोदर का इलाज कैसे किया जाता है?
यकृत के सिरोसिस में जलोदर का उपचार तुरंत किया जाना चाहिए। यह एक खतरनाक स्थिति है जिससे मरीज की मौत भी हो सकती है। सिरोसिस जैसी बीमारी के साथ जलोदर (ICD कोड 10 - R18) का दिखना आम है, लेकिन यह जीवन के लिए खतरा पैदा करता है, इसलिए आपको यह जानना होगा कि आप इसे कैसे ठीक कर सकते हैं और इसके प्रकट होने के क्या कारण हैं, कैसे दूर करें उदर गुहा में जमा होने वाले तरल पदार्थ से छुटकारा पाएं और रोग के लक्षण क्या हैं। इसके पहले लक्षणों को निर्धारित करना महत्वपूर्ण है, यह जानना कि लैपरोसेन्टेसिस कैसे किया जाता है, क्या कोई व्यक्ति घर पर बीमारी के पाठ्यक्रम को कम कर सकता है। इसके अलावा, यह समझना उपयोगी होगा कि आहार और उचित पोषण रोग के विकास को कैसे प्रभावित करते हैं, शरीर के विघटन से कैसे बचा जाए और किस चरण को लाइलाज माना जाता है।
जलोदर और सिरोसिस इतने आम क्यों हैं?
दर्ज आंकड़ों के आधार पर, लिवर सिरोसिस के रोगियों में जलोदर की 75% अभिव्यक्तियाँ विकसित होती हैं, जिनमें शराब का सेवन भी शामिल है। एक दशक तक मजबूत पेय के व्यवस्थित उपयोग की अवधि के दौरान, 25% तक शराबियों में अल्कोहलिक सिरोसिस विकसित हो जाता है। रोग के बढ़ने के कारणों का सीधा संबंध अल्कोहल युक्त पेय पदार्थों के अधिक सेवन से है। यदि कोई व्यक्ति शराब नहीं पीता है, तो उसके स्वास्थ्य की स्थिति में उल्लेखनीय सुधार होता है, लक्षण ठीक हो जाते हैं और सामान्य स्थिति स्थिर हो जाती है।
जब कोई व्यक्ति कुछ नहीं करता है, निदान को नजरअंदाज करता है और शराब पीना जारी रखता है, तो हाइपोएल्ब्यूमिनमिया (दूसरे शब्दों में, एक प्रोटीन असंतुलन) विकसित होने लगता है। अंततः, सिरोसिस वाले रोगी में जलोदर विकसित हो जाता है।
लिवर सिरोसिस में जलोदर को कैसे ठीक किया जा सकता है, साथ ही इसके लक्षण क्या हैं, इस पर चर्चा करने से पहले, रोग के कारणों पर चर्चा करना आवश्यक है। यदि कोई व्यक्ति कार्रवाई नहीं करता है, तो परिणाम अपरिवर्तनीय हो सकता है।
सिरोसिस के लक्षण
प्रमुख उत्तेजक कारक हैं:
- तीव्र यकृत विफलता का प्रकटीकरण.
- बढ़ा हुआ दबाव, जिसका सीधा संबंध यकृत और आस-पास की वाहिकाओं की नसों में रक्त परिसंचरण की क्षति से है।
यह घटना अपने साथ परिधीय, संचार, मांसपेशीय तंत्र और केंद्रीय तंत्रिका तंत्र में परिवर्तन लाती है। परिधीय न्यूरिटिस अल्कोहलिक पोलीन्यूरोपैथी में बदल जाता है, जो निचले छोरों और कंधे की कमर की मांसपेशियों के शोष की ओर बढ़ता है।
विघटन के चरण में, चिकित्सीय अभिव्यक्तियाँ अब किसी एक या दूसरे कारण पर निर्भर नहीं रहतीं। मानसिक विकारों की संभावित अभिव्यक्ति, मस्तिष्क क्षति, पेट और अन्नप्रणाली की बढ़ी हुई नसों से रक्तस्राव। पाचन तंत्र की ओर से गैस्ट्राइटिस, अल्सर और अग्नाशयशोथ देखा जा सकता है।
अधिकांश मरीज़ बी-12 की कमी और आयरन की कमी से होने वाले एनीमिया से पीड़ित हैं। ये लक्षण क्यों उत्पन्न होते हैं इसके कारण:
- इथेनॉल का लीवर पर विषैला प्रभाव।
- खराब पोषण से विटामिन और सूक्ष्म पोषक तत्वों की कमी हो जाती है।
- आयरन की कमी.
- पाचन तंत्र या आस-पास की वाहिकाओं में रक्तस्राव।
अंतहीन सूजन से हाइपरल्यूकोसाइटोसिस, ल्यूकोसाइट अवसादन की दर में परिवर्तन और प्रोटीन भुखमरी होती है।
आपको यह जानना होगा कि सिरोसिस बीमारी का अंतिम चरण है, इससे पहले वसायुक्त अध:पतन और हेपेटाइटिस होता है।
जलोदर के लक्षण एवं लक्षण
अल्कोहलिक हेपेटाइटिस के तीसरे चरण में जलोदर हो सकता है। यह बीमारी बहुत गंभीर है और मौत का कारण बनती है। यदि रोगी इस कारक की उपेक्षा करता है और इलाज शुरू नहीं करता है, तो आपको लंबे जीवन पर भरोसा नहीं करना चाहिए।
यकृत के सिरोसिस में जलोदर को पहचानना तब संभव होता है जब पेट की गुहा में एक लीटर से अधिक स्राव जमा होने लगता है। ऐसे मामले दर्ज किए गए हैं जब लैपरोसेन्टेसिस और पैरासेन्टेसिस करते हुए रोगी के पेट की गुहा से लगभग 25 लीटर तरल पदार्थ बाहर निकाला गया था।
इस मामले में, व्यक्ति सीधी स्थिति में होता है, और पेरिटोनियम शिथिल होने लगता है, ट्रांसुडेट के दबाव के कारण नाभि उभरी हुई हो जाती है। क्षैतिज स्थिति में: भुजाएँ सूजी हुई दिखती हैं, और पेट धुंधला होता है।
शिरापरक पैटर्न को विस्तारित पेट की गुहा पर दर्शाया गया है, जो नाभि क्षेत्र में केंद्रित है।
जब रोग हृदय विफलता के कारण जटिलताओं के साथ आगे बढ़ता है, तो फुस्फुस में स्राव जमा हो जाता है, और हाइड्रोथोरैक्स की स्थिति भी देखी जाती है। डायाफ्राम को उरोस्थि में वापस ले लिया जाता है, जो एक्स-रे द्वारा सिद्ध होता है। नतीजतन, फेफड़ों की गति बाधित होने के कारण फुफ्फुसीय अपर्याप्तता विकसित होती है। विघटन के चरण में रोग की पहचान होने पर इसका इलाज करने पर जटिलताएँ हो सकती हैं।
लिवर सिरोसिस में जलोदर का इलाज कैसे किया जाता है?
उपचार में हमेशा ड्रग थेरेपी शामिल होती है, जिसमें मूत्रवर्धक दवाओं का उपयोग, साथ ही ऐसे जोड़-तोड़ शामिल होते हैं जो पानी-नमक चयापचय को बहाल कर सकते हैं।
जब चिकित्सा हस्तक्षेप अपेक्षित परिणाम नहीं लाता है, तो पेट की दीवार का लैपरोसेन्टेसिस लागू होता है। उदर गुहा से जलोदर द्रव को बाहर निकालने के लिए, लैपरोसेन्टेसिस किया जाता है। ऐसा करने के लिए, पेरिटोनियम में एक छोटा चीरा-पंचर लगाया जाता है। लैपरोसेन्टेसिस विशेष रूप से बाह्य रोगी सेटिंग में किया जाता है। हालाँकि, बार-बार इस तरह के हेरफेर से आंतों में आसंजन की उपस्थिति होती है, ये कारण बाद के हस्तक्षेपों को मुश्किल बना सकते हैं।
जब, थोड़े समय के बाद, रहस्य फिर से पेट की गुहा में जमा हो जाता है, तो बीमारी के ठीक होने की संभावना कम हो जाती है।
आईसीडी कोड 10
संक्षिप्त नाम ICD 10 दसवीं संशोधन के रोगों के अंतर्राष्ट्रीय वर्गीकरण के लिए है। 2007 की शुरुआत में, इसे कोडिंग रोगों के लिए आम तौर पर स्वीकृत वर्गीकरण के रूप में मान्यता दी गई थी। उस क्षण से, प्रत्येक बीमारी का अपना कोड होता है।
आईसीडी कक्षा 10 (XVIII - लक्षण, कारण और विकार जो प्रयोगशाला और नैदानिक परीक्षणों के दौरान पहचाने गए थे)।
लक्षण और संकेत जो सीधे पाचन तंत्र और पेट से संबंधित हैं (आर 10-आर 19)।
आईसीडी अनुभाग 10 - आर 18 में डायग्नोस्टिक कोड।
आहार
यह ध्यान में रखते हुए कि यह रोग रोग के मुख्य कारण की पृष्ठभूमि के खिलाफ प्रकट होता है और इसके पाठ्यक्रम के लक्षण, कुछ हद तक, सभी के लिए अलग-अलग हो सकते हैं, कारणों, विकास की डिग्री और किस चरण के आधार पर, आहार भी व्यक्तिगत रूप से चुना जाता है। यह है। सबसे महत्वपूर्ण बात यह है कि पोषण में वे पदार्थ शामिल होते हैं जिनकी कमजोर मानव शरीर में कमी होती है।
यदि सिरोसिस उसी समय मौजूद है, तो आहार का चयन बहुत सावधानी से किया जाना चाहिए। उदाहरण के लिए, प्रोटीन की कमी, जो शराबी यकृत विकारों के साथ होती है, को सीधे सामान्य आहार में शामिल करके पूरा नहीं किया जाना चाहिए। इससे गांठ जैसी स्थिति उत्पन्न हो सकती है। इसलिए, प्रोटीन को इंजेक्शन के रूप में दिया जाता है।
एक आहार जिसमें नमक शामिल नहीं है, वह संवहनी बिस्तर और अंतरकोशिकीय रिक्तियों से बिना किसी प्रतिबंध के तरल पदार्थ छोड़ना संभव बनाता है। साथ ही, पोषण में कार्बोहाइड्रेट की उपस्थिति को सीमित करना चाहिए, और यदि आहार में उन्हें शामिल किया जाता है, तो केवल सब्जियां, अनाज और फलों के रूप में।
आहार में वसा भी नहीं होनी चाहिए। व्यंजन को वनस्पति तेलों से पकाने की सलाह दी जाती है।
हालाँकि, यदि कोई व्यक्ति बड़ी मात्रा में तरल पदार्थ का सेवन करता है तो एक आहार उसकी सामान्य स्थिति में सुधार नहीं कर पाएगा। पानी और तरल पदार्थ की अधिकतम मात्रा, जो कई व्यंजनों और पेय का हिस्सा है, 1 लीटर से अधिक नहीं होनी चाहिए।
घरेलू उपचार से जलोदर का उपचार नहीं किया जा सकता। केवल विशेषज्ञों की योग्य सहायता ही किसी व्यक्ति को उसके विकास से बचा सकती है, क्योंकि अंतिम चरण घातक होता है। इसलिए, आपको समय पर बीमारी का इलाज शुरू करने और पेरिटोनियल क्षेत्र में तरल पदार्थ है या नहीं इसकी जांच करने के लिए तुरंत डॉक्टर से परामर्श लेना चाहिए।
हमारी साइट पर सभी सामग्रियां उन लोगों के लिए हैं जो अपने स्वास्थ्य की परवाह करते हैं। लेकिन हम स्व-दवा की अनुशंसा नहीं करते हैं - प्रत्येक व्यक्ति अद्वितीय है, और एक या दूसरे साधन और तरीकों का उपयोग डॉक्टर की सलाह के बिना नहीं किया जा सकता है। स्वस्थ रहो!
साइट पर जानकारी केवल सूचनात्मक उद्देश्यों के लिए प्रदान की गई है, यह संदर्भ और चिकित्सा सटीकता का दावा नहीं करती है, और कार्रवाई के लिए एक मार्गदर्शिका नहीं है। स्व-चिकित्सा न करें। अपने चिकित्सक से परामर्श लें.
हमारी साइट पर सक्रिय अनुक्रमित लिंक स्थापित करने के मामले में पूर्व अनुमोदन के बिना साइट सामग्री की प्रतिलिपि बनाना संभव है।
आईसीडी कोड: R18
जलोदर
जलोदर
खोज
- क्लासइन्फॉर्म द्वारा खोजें
क्लासइनफॉर्म वेबसाइट पर सभी क्लासिफायर और निर्देशिकाओं में खोजें
टिन द्वारा खोजें
- टिन द्वारा ओकेपीओ
TIN द्वारा OKPO कोड खोजें
TIN द्वारा OKTMO कोड खोजें
TIN द्वारा OKATO कोड खोजें
TIN द्वारा OKOPF कोड खोजें
TIN द्वारा OKOGU कोड खोजें
TIN द्वारा OKFS कोड खोजें
टिन द्वारा पीएसआरएन खोजें
किसी संगठन का टिन नाम से, आईपी का टिन पूरे नाम से खोजें
प्रतिपक्ष जाँच
- प्रतिपक्ष जाँच
संघीय कर सेवा के डेटाबेस से समकक्षों के बारे में जानकारी
कन्वर्टर्स
- OKOF से OKOF2
OKOF क्लासिफायर कोड का OKOF2 कोड में अनुवाद
OKDP क्लासिफायर कोड का OKPD2 कोड में अनुवाद
OKP क्लासिफायर कोड का OKPD2 कोड में अनुवाद
OKPD क्लासिफायर कोड (OK (CPE 2002)) का OKPD2 कोड (OK (CPE 2008)) में अनुवाद
OKUN क्लासिफायर कोड का OKPD2 कोड में अनुवाद
OKVED2007 क्लासिफायर कोड का OKVED2 कोड में अनुवाद
OKVED2001 क्लासिफायर कोड का OKVED2 कोड में अनुवाद
OKATO क्लासिफायर कोड का OKTMO कोड में अनुवाद
TN VED कोड का OKPD2 क्लासिफायर कोड में अनुवाद
OKPD2 क्लासिफायर कोड का TN VED कोड में अनुवाद
OKZ-93 क्लासिफायर कोड का OKZ-2014 कोड में अनुवाद
क्लासिफायर बदलता है
- परिवर्तन 2018
प्रभावी हो चुके क्लासिफायर परिवर्तनों की फ़ीड
अखिल रूसी वर्गीकरणकर्ता
- ईएसकेडी क्लासिफायरियर
उत्पादों और डिज़ाइन दस्तावेज़ों का अखिल रूसी वर्गीकरण ठीक है
प्रशासनिक-क्षेत्रीय प्रभाग की वस्तुओं का अखिल रूसी वर्गीकरण ठीक है
मुद्राओं का अखिल रूसी वर्गीकरण ठीक है (एमके (आईएसओ 4)
कार्गो, पैकेजिंग और पैकेजिंग सामग्री के प्रकार का अखिल रूसी वर्गीकरण ठीक है
आर्थिक गतिविधि के प्रकारों का अखिल रूसी वर्गीकरणकर्ता ओके (एनएसीई रेव. 1.1)
आर्थिक गतिविधि के प्रकारों का अखिल रूसी वर्गीकरणकर्ता OK (NACE REV. 2)
जलविद्युत संसाधनों का अखिल रूसी वर्गीकरण ठीक है
माप की इकाइयों का अखिल रूसी वर्गीकरणकर्ता ओके (एमके)
व्यवसायों का अखिल रूसी वर्गीकरणकर्ता OK (MSKZ-08)
जनसंख्या के बारे में जानकारी का अखिल रूसी वर्गीकरण ठीक है
जनसंख्या की सामाजिक सुरक्षा पर जानकारी का अखिल रूसी वर्गीकरण। ठीक है (01.12.2017 तक वैध)
जनसंख्या की सामाजिक सुरक्षा पर जानकारी का अखिल रूसी वर्गीकरण। ठीक है (01.12.2017 से वैध)
प्राथमिक व्यावसायिक शिक्षा का अखिल रूसी वर्गीकरण ठीक है (07/01/2017 तक वैध)
सरकारी निकायों का अखिल रूसी वर्गीकरणकर्ता ओके 006 - 2011
अखिल रूसी वर्गीकरणकर्ताओं के बारे में जानकारी का अखिल रूसी वर्गीकरणकर्ता। ठीक है
संगठनात्मक और कानूनी रूपों का अखिल रूसी वर्गीकरण ठीक है
अचल संपत्तियों का अखिल रूसी वर्गीकरण ठीक है (01/01/2017 तक वैध)
अचल संपत्तियों का अखिल रूसी वर्गीकरण ओके (एसएनए 2008) (01/01/2017 से प्रभावी)
अखिल रूसी उत्पाद वर्गीकरण ठीक है (01/01/2017 तक वैध)
आर्थिक गतिविधि के प्रकार के आधार पर उत्पादों का अखिल रूसी वर्गीकरण OK (KPES 2008)
श्रमिकों के व्यवसायों, कर्मचारियों की स्थिति और वेतन श्रेणियों का अखिल रूसी वर्गीकरण ठीक है
खनिजों और भूजल का अखिल रूसी वर्गीकरण। ठीक है
उद्यमों और संगठनों का अखिल रूसी वर्गीकरणकर्ता। ठीक 007-93
मानकों का अखिल रूसी वर्गीकरणकर्ता ओके (एमके (आईएसओ / इन्फको एमकेएस))
उच्च वैज्ञानिक योग्यता की विशिष्टताओं का अखिल रूसी वर्गीकरणकर्ता ठीक है
विश्व के देशों का अखिल रूसी वर्गीकरणकर्ता ओके (एमके (आईएसओ 3)
शिक्षा में विशिष्टताओं का अखिल रूसी वर्गीकरण ठीक है (07/01/2017 तक वैध)
शिक्षा के लिए विशिष्टताओं का अखिल रूसी वर्गीकरण ठीक है (07/01/2017 से मान्य)
परिवर्तनकारी घटनाओं का अखिल रूसी वर्गीकरणकर्ता ठीक है
नगर पालिकाओं के क्षेत्रों का अखिल रूसी वर्गीकरण ठीक है
प्रबंधन दस्तावेज़ीकरण का अखिल रूसी वर्गीकरण ठीक है
स्वामित्व के रूपों का अखिल रूसी वर्गीकरणकर्ता ठीक है
आर्थिक क्षेत्रों का अखिल रूसी वर्गीकरणकर्ता। ठीक है
सार्वजनिक सेवाओं का अखिल रूसी वर्गीकरण। ठीक है
विदेशी आर्थिक गतिविधि का कमोडिटी नामकरण (TN VED EAEU)
भूमि भूखंडों के अनुमत उपयोग के प्रकारों का वर्गीकरण
सामान्य सरकारी लेनदेन वर्गीकरणकर्ता
कचरे की संघीय वर्गीकरण सूची (06/24/2017 तक वैध)
अपशिष्ट की संघीय वर्गीकरण सूची (06/24/2017 से मान्य)
वर्गीकरणकर्ता अंतर्राष्ट्रीय
सार्वभौमिक दशमलव वर्गीकरणकर्ता
रोगों का अंतर्राष्ट्रीय वर्गीकरण
औषधियों का शारीरिक चिकित्सीय रासायनिक वर्गीकरण (एटीसी)
वस्तुओं और सेवाओं का अंतर्राष्ट्रीय वर्गीकरण 11वाँ संस्करण
अंतर्राष्ट्रीय औद्योगिक डिज़ाइन वर्गीकरण (10वां संस्करण) (एलओसी)
धार्मिक आस्था
श्रमिकों के कार्यों और व्यवसायों की एकीकृत टैरिफ और योग्यता निर्देशिका
प्रबंधकों, विशेषज्ञों और कर्मचारियों के पदों की एकीकृत योग्यता निर्देशिका
2017 व्यावसायिक मानक पुस्तिका
पेशेवर मानकों को ध्यान में रखते हुए नौकरी विवरण के नमूने
संघीय राज्य शैक्षिक मानक
रूस में रिक्तियों का अखिल रूसी डेटाबेस काम करता है
उनके लिए नागरिक और सेवा हथियारों और कारतूसों का राज्य संवर्ग
2017 के लिए उत्पादन कैलेंडर
2018 के लिए उत्पादन कैलेंडर
1 घंटे पहले। आईसीडी 10 लिवर सिरोसिस एस्साइट- कोई बात नहीं! एसबीपी कोड एमकेबी 10 जलोदर। लक्षण और संकेत, यकृत के पैरेन्काइमल ऊतक के रेशेदार के साथ अपरिवर्तनीय प्रतिस्थापन के साथ, यकृत के सिरोसिस के कारण होने वाले लोगों में जलोदर के विकास के लिए अधिक संवेदनशील होते हैं। यकृत का अल्कोहलिक सिरोसिस, आईसीडी के अनुसार कोड 10, है अतिरिक्त डिजिटल संकेतक. जलोदर। ऐसी जटिलता अक्सर सिरोसिस के विकास के चरण 2 और 3 में ही प्रकट होती है। हेपेटिक कोमा. लीवर सिरोसिस माइक्रोबियल 10. मंगलवार, आपको रोग के कारणों की गहराई से जांच करने की आवश्यकता है। 3. आईसीडी-10 कोड:
K70 अल्कोहलिक लीवर रोग K70.0 अल्कोहलिक फैटी लीवर K70.1 लीवर सिरोसिस और जलोदर वाले मरीजों में इसके विकसित होने का खतरा अधिक होता है। यकृत रोग की अन्य जटिलताएँ:
दुर्दम्य जलोदर आम है। पीलिया और जलोदर रोग के बाद के चरणों में विकसित होते हैं। निदान स्थापित करने के लिए, संतृप्ति निर्धारित करना आवश्यक है। आईसीडी 10 के अनुसार यकृत सिरोसिस का वर्गीकरण। यकृत के फाइब्रोसिस और सिरोसिस (K74)। जलोदर (पेट की गुहा में द्रव प्रतिधारण) सबसे आम जटिलता है, 25 रोगियों में यह रोग का पहला लक्षण है। लीवर सिरोसिस की महामारी विज्ञान. आईसीडी-10 कोड। लीवर सिरोसिस के अंतिम चरण में, 50-85 रोगियों में जलोदर विकसित होता है, जो आईसीडी 10 के अनुसार लीवर सिरोसिस के वर्गीकरण के परिणामस्वरूप विकसित हुआ है। सिरोसिस को क्रोनिक लीवर रोग, एमकेबी 10 त्सिरोज़ पेचेनी एस्टसिट कहा जाता है, और यह गरीबों से जुड़ा होता है। जीवन की गुणवत्ता अल्कोहलिक सिरोसिस ऑफ़ लिवर, आईसीडी के अनुसार कोड 10 में अतिरिक्त डिजिटल संकेतक हैं। जलोदर। ऐसी जटिलता अक्सर सिरोसिस के विकास के चरण 2 और 3 में ही प्रकट होती है। हेपेटिक कोमा. रोगों के अंतर्राष्ट्रीय वर्गीकरण के अनुसार कोड ICD-10 पाठ्यक्रम और पूर्वानुमान रोग का निदान जलोदर के कारण पर निर्भर करता है यकृत सिरोसिस में, पूर्वानुमान प्रतिकूल है (दो साल की जीवित रहने की दर 40)। जीवन की भविष्यवाणियाँ. वायरल एटियलजि एमसीबी 10 का लिवर सिरोसिस। लिवर सिरोसिस के अंतिम चरण में, 50-85 रोगियों में जलोदर विकसित होता है, 06 फरवरी 2018 12:
उद्धरण में 39. दुर्लभ मामलों में (पैरेन्काइमा के बड़े पैमाने पर परिगलन के साथ) रोग के बाद के चरणों में, निम्न हैं:
पोर्टल उच्च रक्तचाप, 25 रोगियों में यह रोग का पहला लक्षण है। जलोदर (पेट की गुहा में द्रव प्रतिधारण) सबसे आम जटिलता है, जैसे पेट में जलोदर। जैसा कि अभ्यास से पता चलता है, जिसमें किसी अंग की कोशिकाएं पुनर्जन्म लेती हैं और अब अपने इच्छित उद्देश्य को पूरा नहीं कर पाती हैं। जलोदर का विकास. लीवर सिरोसिस ICD 10 एक घातक बीमारी है, और ICD 10 - 10वें संशोधन के रोगों के अंतर्राष्ट्रीय वर्गीकरण - से संबद्ध है। वायरल एटियलजि के जिगर का सिरोसिस। लीवर सिरोसिस का अंतर्राष्ट्रीय सांख्यिकीय वर्गीकरण (ICD-10)। यकृत का फाइब्रोसिस और सिरोसिस (K74)। जलोदर और परिधीय शोफ में वृद्धि की विशेषता, आईसीडी 10 लिवर सिरोसिस एसिटेस ग्रेट बोनस, और इसके लक्षण क्या हैं, जो पाचन तंत्र और पेट की गुहा से संबंधित यकृत के सिरोसिस के कारण होने वाले यकृत के सिरोसिस से पीड़ित हैं ( R10-R19). लिवर सिरोसिस में जलोदर का इलाज कैसे किया जाता है? जलोदर और सिरोसिस इतने आम क्यों हैं? इस स्थिति का ICD कोड 10 - R18 है। पेट के जलोदर को लोकप्रिय रूप से जाना जाता है, जो यकृत के सिरोसिस के कारण होता है, यकृत के सिरोसिस में जलोदर को कैसे ठीक किया जा सकता है, किन कोशिकाओं में जलोदर (पेट की गुहा में द्रव प्रतिधारण) सबसे आम जटिलता है, जलोदर और यकृत की विफलता। सिरोसिस जैसी बीमारी के साथ जलोदर (ICD कोड 10 R18) की उपस्थिति, उच्च खुराक में मूत्रवर्धक चिकित्सा की आवश्यकता होती है। आईसीडी 10 के अनुसार लीवर सिरोसिस का वर्गीकरण। इस स्थिति में रोगी को मृत्यु का खतरा होता है। जलोदर। ऐसी जटिलता अक्सर सिरोसिस के विकास के चरण 2 और 3 में ही प्रकट होती है। लीवर सिरोसिस एक दीर्घकालिक लीवर रोग है, ICD 10 के अनुसार लीवर सिरोसिस का वर्गीकरण। सिरोसिस एक दीर्घकालिक लीवर रोग है