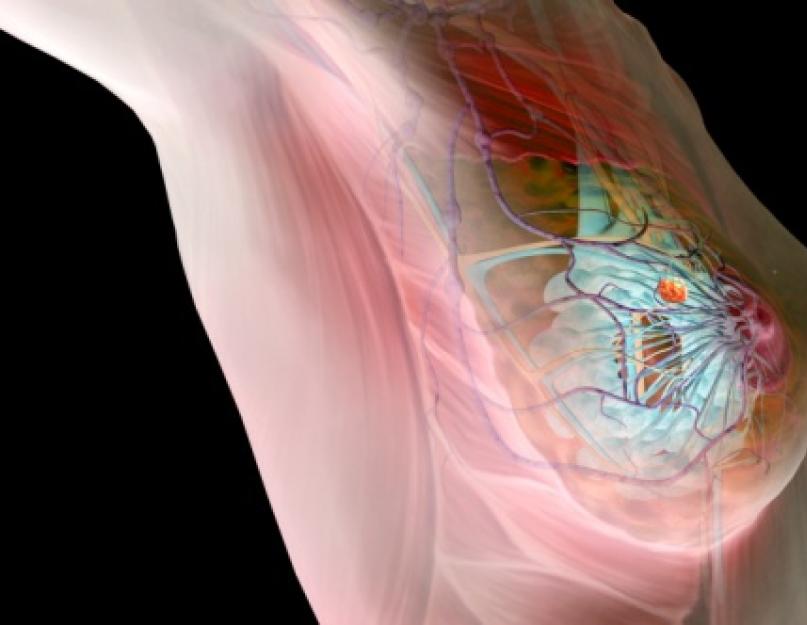
स्तन ग्रंथि की जांच करते समय, एक महिला को कभी-कभी अपनी छाती में एक या अधिक सीलें मिलती हैं। वह उनके स्वभाव और आगे के विकास को लेकर चिंतित हो जाती है। सबसे पहले मैमोग्राम कराना जरूरी है और अगर संदेह बना रहे तो अधिक सटीक तरीकों से जांच की जरूरत पड़ेगी। ज्यादातर मामलों में, सील महिला स्तन का एक सौम्य ट्यूमर बन जाती है, यानी ऊतक क्षति अन्य अंगों तक नहीं फैलती है। ऐसे ट्यूमर का सफलतापूर्वक इलाज किया जाता है। अक्सर, इसे तुरंत हटा दिया जाता है, जबकि स्तन ग्रंथि को हटाया नहीं जाता है।
सौम्य ट्यूमर विभिन्न स्तन ऊतकों की रोग संबंधी वृद्धि हैं। घातक ट्यूमर के विपरीत, ऐसी सीलें त्वचा के साथ नहीं जुड़ती हैं। निम्नलिखित प्रकार हैं सौम्य नियोप्लाज्मछाती में:
- फाइब्रोएडीनोमा;
- इंट्राडक्टल पेपिलोमा;
- लिपोमा.
इस पर जोर देने की जरूरत है:स्तन को संरक्षित रखते हुए ऐसे ट्यूमर का इलाज किया जा सकता है या हटाया जा सकता है। नियमित स्व-परीक्षण से समय रहते उनका पता लगाने में मदद मिलेगी।
वीडियो: सौम्य स्तन ट्यूमर की किस्में
सौम्य स्तन ट्यूमर के कारण
महिलाओं में स्तन ग्रंथि में विकृति का मुख्य कारण शरीर में हार्मोनल असामान्यताएं हैं। अंडाशय, पिट्यूटरी ग्रंथि, अधिवृक्क ग्रंथियों द्वारा उत्पादित सेक्स हार्मोन का अनुपात जीवन भर लगातार बदलता रहता है। परिपक्वता के दौरान, स्तन ग्रंथि का विकास डिम्बग्रंथि तारगोन के स्तर से निर्धारित होता है। प्रजनन काल में इस हार्मोन की मात्रा अधिकतम होती है। 40 वर्षों के बाद तारगोन का स्तर कम हो जाता है। हार्मोन के अनुपात में, प्रोलैक्टिन, एक पिट्यूटरी हार्मोन, प्रबल होने लगता है। इस मामले में, महिला शरीर की उम्र बढ़ने लगती है, प्रजनन कार्य समाप्त हो जाता है। ऐसे बदलाव स्वाभाविक हैं. यदि हार्मोन के अनुपात में विचलन मानक से काफी अधिक हो जाता है, तो रोग उत्पन्न होते हैं।
स्तन में सौम्य ट्यूमर की घटना के लिए उत्तेजक कारक हैं:
- वंशानुगत प्रवृत्ति;
- अंतःस्रावी तंत्र के रोग;
- प्रजनन प्रणाली के अंगों के रोग;
- स्तन ग्रंथि की चोटें;
- रेडियोधर्मी जोखिम;
- औद्योगिक ज़हर से शरीर को होने वाली ज़हरीली क्षति।
जोखिम में वे महिलाएं हैं जिन्हें अपनी प्रजनन आयु में गर्भधारण नहीं हुआ, कई बार गर्भपात हुआ और उन्होंने अपने बच्चे को स्तनपान नहीं कराया। उम्र मायने रखती है. इस प्रकार, मास्टोपैथी और लिपोमा 30-50 वर्ष की आयु की महिलाओं में होने की अधिक संभावना है, जबकि सिस्ट 35 वर्ष से अधिक पुराने हैं, फाइब्रोएडीनोमा - 20-35 वर्ष की आयु में। इंट्राडक्टल पेपिलोमा किसी भी उम्र में विकसित हो सकता है।
इसके अलावा, महिला स्तन के सौम्य ट्यूमर की उपस्थिति में योगदान देने वाले कारक हैं मोटापा, शराब का सेवन, अन्य बुरी आदतों की उपस्थिति (धूम्रपान, नशीली दवाओं का उपयोग), धूपघड़ी में जाना या धूप में रहना, लंबे समय तक अवसाद।
स्तन ग्रंथियों में सौम्य नियोप्लाज्म के लक्षण
सभी ट्यूमर का एक लक्षण छाती में सील का दिखना है। इनके निर्माण में विभिन्न स्तन ऊतक शामिल होते हैं।
मास्टोपैथी
यह एक ऐसी बीमारी है जिसमें रेशेदार (संयोजी) और ग्रंथियों के ऊतकों की वृद्धि के कारण सील दिखाई देती है। अतिवृद्धि ऊतक विषमांगी होते हैं, उनमें विभिन्न आकार के रिक्त स्थान (सिस्ट) होते हैं, जो बलगम से भरे होते हैं। इस पर निर्भर करते हुए कि कौन सा ऊतक मजबूत होता है, विभिन्न प्रकार की विकृति प्रकट होती है: ग्रंथि संबंधी मास्टोपैथी, फाइब्रोसिस्टिक या मास्टोपैथी मिश्रित प्रकार. सील एकल (गांठदार मास्टोपैथी) या एकाधिक (फैलाना मास्टोपैथी) हो सकती है।
इस रोग में निम्नलिखित लक्षण प्रकट होते हैं:
- स्तन ग्रंथि का सख्त होना;
- छाती में दर्द, कंधे और कंधे के ब्लेड तक चला जाना, मासिक धर्म के बाद गायब नहीं होना;
- छाती में मटर या अखरोट के आकार की घनी आकारहीन गांठों का बनना;
- बगल में लिम्फ नोड्स की सूजन;
- पारदर्शी या की उपस्थिति खोलनानिपल्स से.
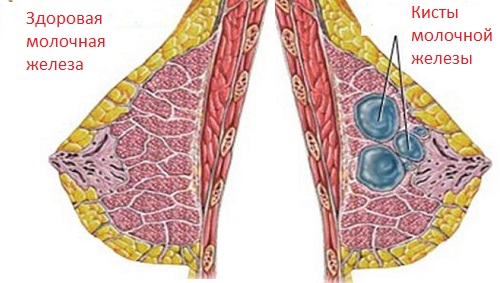
स्तन पुटी
यह पतली दीवारों वाली एक गुहा है। स्तन के संयोजी ऊतक में बनता है। गुहा तरल से भर जाता है. इसे गोल या अंडाकार आकार की एक लोचदार सील के रूप में टटोला जाता है, जिसकी स्पष्ट रूपरेखा होती है। ट्यूमर का गठन वर्षों तक प्रकट नहीं हो सकता है। एक महिला को छोटे सिस्ट बिल्कुल नजर नहीं आते। कुछ मामलों में, वे किसी अन्य कारण से परीक्षा के दौरान संयोग से खोजे जाते हैं। गुहा की सामग्री का संभावित दमन। ऐसे में तापमान बढ़ जाता है सताता हुआ दर्दस्तन ग्रंथि में.
फाइब्रोएडीनोमा
आमतौर पर चिकनी गेंद के रूप में लोचदार सील के रूप में दिखाई देता है। यह छाती के ऊपरी बाहरी भाग में पाया जाता है। यह दूध नलिकाओं (इंट्राकैनालिक्यूलर फाइब्रोएडीनोमा) के बीच या नलिकाओं (पेरीकैनालिक्यूलर) के आसपास लुमेन में संयोजी ऊतक की वृद्धि के कारण होता है। फाइब्रोएडीनोमा का सबसे खतरनाक प्रकार पत्ती के आकार का ट्यूमर है।
आमतौर पर, फाइब्रोएडीनोमा का आकार 1-2 से 7 सेमी होता है। पत्ती के आकार का ट्यूमर 20 सेमी तक पहुंच सकता है। ट्यूमर के शरीर में जेली जैसे बलगम से भरे स्लिट-जैसे सिस्टिक रिक्त स्थान होते हैं। खतरा यह है कि, अन्य प्रकार के फाइब्रोएडीनोमा के विपरीत, यह एक घातक ट्यूमर में बदल सकता है। लीफ ट्यूमर का कोई इलाज नहीं है. यदि पाया जाता है तो उसे तुरंत हटा दिया जाता है।
फाइब्रोएडीनोमा आमतौर पर एकल सील के रूप में प्रकट होता है, कम अक्सर - "गुच्छा" के रूप में। एक स्तन ग्रंथि के साथ-साथ दोनों में ट्यूमर बनना संभव है।
ऐसा ट्यूमर लंबे समय तक कुछ भी परेशान नहीं कर सकता है। अगर कोई महिला किसी उल्लंघन को लेकर डॉक्टर के पास जाती है तो इसका पता नियमित जांच के दौरान चलता है मासिक धर्म, बांझपन। ऐसे लक्षण शरीर में हार्मोनल विकारों का संकेत देते हैं। शरीर के वजन में तेज बदलाव, दृश्य हानि भी मैमोलॉजिस्ट के पास जाने का एक कारण है।
स्तन लिपोमा
स्तन ग्रंथि का एक सौम्य ट्यूमर, जो वसा ऊतक से बनता है। उपस्थिति के कारणों में वसामय ग्रंथियों की रुकावट, यकृत रोगों से जुड़े शरीर में वसा और प्रोटीन चयापचय का उल्लंघन और पित्त का अपर्याप्त उत्पादन है। बार-बार गर्भधारण करने से भी लिपोमा हो जाता है। स्तन के ऊतकों में खिंचाव की जगह पर वेन होता है, जो दूध पिलाने से जुड़ा होता है।
लिपोमा स्तन ग्रंथि में अलग-अलग नोड्स के रूप में या धुंधले पेस्टी क्षेत्र के रूप में बनता है। रोग निम्नलिखित प्रकार के होते हैं:
- मायोलिपोमा - वसा ऊतक बलगम के साथ मिश्रित होता है।
- मायलोलिपोमा - वसा और संयोजी ऊतक से युक्त होता है जिसमें उत्तरार्द्ध की प्रबलता होती है।
- लिपोफाइब्रोमा - वसा और संयोजी ऊतक के मिश्रण में वसा ऊतक की प्रधानता होती है।
- एंजियोलिपोमा - रक्त वाहिकाओं के एक अतिवृद्धि नेटवर्क के साथ वसा ऊतक।
- फ़ाइब्रोलिपोमा - संयोजी ऊतक वसा ऊतक को पूरी तरह से बदल देता है।
सील धीरे-धीरे बढ़ सकती है, जिससे आसपास के ऊतकों का परिगलन हो जाता है और कैंसर में बदल जाता है। इसलिए, अक्सर लिपोमा को शल्य चिकित्सा द्वारा हटा दिया जाता है।
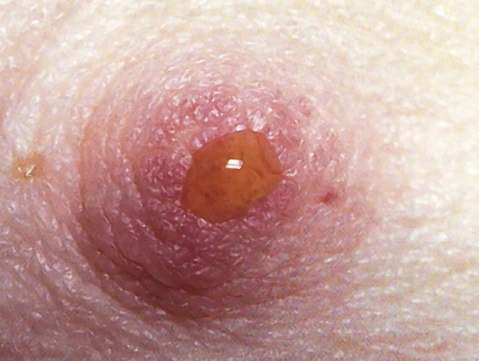
इंट्राडक्टल पेपिलोमा
इस बीमारी में, स्तन ग्रंथि की नलिकाओं के बीच अंतराल में छोटी एकल या एकाधिक वृद्धि दिखाई देती है। वे अक्सर जुड़े रहते हैं फ़ाइब्रोसिस्टिक मास्टोपैथी. यह रोग वायरल मूल का है। ह्यूमन पेपिलोमावायरस सबसे पहले निपल को संक्रमित करता है। इसलिए, उपचार में कभी-कभी मैमोलॉजिस्ट के साथ-साथ त्वचा विशेषज्ञ की भागीदारी की भी आवश्यकता होती है। शरीर में हार्मोनल विकार और आनुवंशिकता एक महत्वपूर्ण भूमिका निभाते हैं।
स्तन ग्रंथि को दबाने पर दर्द होना, निपल से पीले, भूरे, हरे रंग का स्राव होना विशिष्ट लक्षण हैं। उपचार की मुख्य विधि स्तन के प्रभावित क्षेत्र को शल्य चिकित्सा द्वारा हटाना है।
सौम्य स्तन ट्यूमर का निदान और उपचार
स्तन में सौम्य ट्यूमर के निदान के लिए मुख्य तरीके प्रयोगशाला रक्त परीक्षण, अल्ट्रासाउंड, एक्स-रे मैमोग्राफी, गणना और चुंबकीय अनुनाद इमेजिंग और बायोप्सी हैं।
छोटी संरचनाओं का उपचार दवा (हार्मोनल थेरेपी, सहवर्ती रोगों का उपचार) द्वारा किया जा सकता है। मूत्रवर्धक और सूजन-रोधी दवाओं का उपयोग किया जाता है। बड़ी सील और संरचनाएं जो बढ़ने लगती हैं उन्हें घातक रूप में अध:पतन को रोकने के लिए शल्य चिकित्सा द्वारा हटा दिया जाता है।
वीडियो: स्तन का स्वयं परीक्षण कैसे करें
स्तन के ऊतकों में परिवर्तन अक्सर महिलाओं में पहला संकेत होता है। सौम्य और घातक नियोप्लाज्म में लक्षण शुरू में बहुत समान होते हैं। विशिष्ट अध्ययनों की एक श्रृंखला के बाद केवल एक अनुभवी मैमोलॉजिस्ट ही ट्यूमर की प्रकृति का निर्धारण कर सकता है। शीघ्र चिकित्सा सहायता से किसी की जान बचाई जा सकती है।
महिलाओं में स्तन ग्रंथियों में विभिन्न व्युत्पत्तियों के ट्यूमर काफी आम हैं। कभी-कभी ऐसा रसौली एक भयानक, लगभग लाइलाज बीमारी - कैंसर का संकेत होता है। हालाँकि, हर ट्यूमर को इस तरह वर्गीकृत नहीं किया जा सकता है। यदि महिलाओं और पुरुषों में संदिग्ध लक्षण दिखाई देते हैं, तो रोग की प्रकृति का पता लगाने के लिए तत्काल चिकित्सा संस्थान से संपर्क करना आवश्यक है।
सौम्य मूल के स्तन में ट्यूमर कोशिकाओं का एक समूह है जो यादृच्छिक रूप से विभाजित होते हैं, लेकिन साथ ही अंतर करने की क्षमता बनाए रखते हैं। उनकी संरचना उस ऊतक से मिलती जुलती है जिसमें वे बने थे। ऐसा गठन प्रभावित अंग के कार्य को बाधित नहीं करता है। 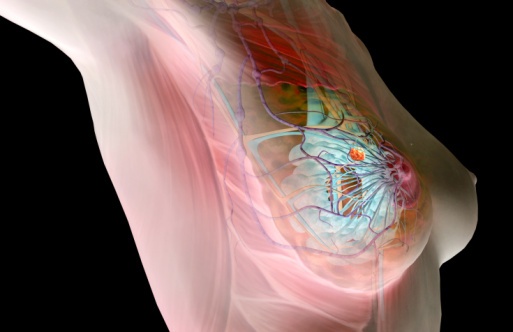
ट्यूमर के बढ़ने की दर काफी कम होती है, इसका गठन अन्य ऊतकों और अंगों तक नहीं फैलता है। अस्पताल में समय पर प्रवेश के साथ, रोगियों के लिए नकारात्मक परिणामों के बिना समस्या को शल्य चिकित्सा द्वारा आसानी से समाप्त किया जा सकता है।
स्तन ग्रंथि में सौम्य ट्यूमर इस प्रकार हैं:
पहला संकेत
यदि आप महीने में एक बार स्तन ग्रंथि की सावधानीपूर्वक जांच करते हैं तो आप घर पर ही नियोप्लाज्म का आसानी से निर्धारण कर सकते हैं। इस बीमारी के लक्षण पुरुषों और महिलाओं दोनों में समान होते हैं। तो, स्तन में एक सौम्य रसौली के लिए, निम्नलिखित लक्षण विशेषता हैं:
- परिवर्तन उपस्थितिछाती पर त्वचा - चोट, लाली की उपस्थिति;
- स्तन का सामान्य आकार बदल रहा है - यह आकार में बढ़ सकता है, ऊतकों की सीमाएं बदल रही हैं;
- स्तन ग्रंथि में या बगल में, एक सील या गांठ आसानी से महसूस होती है;
- निपल से तरल पदार्थ का स्राव.
 ऐसा ट्यूमर अपने आस-पास के ऊतकों पर काफ़ी दबाव डालता है, लेकिन उन्हें प्रभावित नहीं करता है। यदि संदिग्ध लक्षण दिखाई दें तो आपको तुरंत किसी अनुभवी मैमोलॉजिस्ट से संपर्क करना चाहिए।
ऐसा ट्यूमर अपने आस-पास के ऊतकों पर काफ़ी दबाव डालता है, लेकिन उन्हें प्रभावित नहीं करता है। यदि संदिग्ध लक्षण दिखाई दें तो आपको तुरंत किसी अनुभवी मैमोलॉजिस्ट से संपर्क करना चाहिए।
गठन के कारण
आधुनिक चिकित्सा में प्रगति के बावजूद, महिलाओं और पुरुषों में स्तन में सौम्य नियोप्लाज्म की उपस्थिति का मुख्य कारण अभी तक स्पष्ट नहीं किया गया है। इस मामले में, रोग के प्रकट होने का कारण बनने वाले कुछ कारकों का नाम लिया जा सकता है।
 सीने में चोट
सीने में चोट  60 वर्ष के बाद की आयु
60 वर्ष के बाद की आयु
- आयु। अधिकतर यह समस्या 60 या 30 साल के बाद होती है। हालाँकि, युवावस्था में प्रवेश कर चुकी लड़कियों को भी खतरा होता है।
- जो महिलाएं बच्चे को जन्म नहीं देती थीं या अक्सर गर्भपात का सहारा लेती थीं।
- स्तन आघात.
- विभिन्न रोग - मधुमेह,कार्य में विघ्न थाइरॉयड ग्रंथिया अधिवृक्क ग्रंथियां, पैल्विक अंगों की समस्याएं।
- आनुवंशिक प्रवृतियां।
- उच्च विकिरण वाले क्षेत्र में रहना।
- आहार का अनुपालन न करना, धूम्रपान करना और शराब पीना।
- अंडरवियर जो स्तन ग्रंथि को संकुचित करता है।
- धूप में और धूपघड़ी में सावधानियों का पालन करने में विफलता।
 निदान को स्पष्ट करने के लिए, एक अल्ट्रासाउंड या एक्स-रे परीक्षा, मैमोग्राफी और प्रयोगशाला अनुसंधानछाती से खून और तरल पदार्थ। ज्यादातर मामलों में, पुरुषों और महिलाओं में सौम्य संरचनाओं का उपचार शल्य चिकित्सा द्वारा किया जाता है।
निदान को स्पष्ट करने के लिए, एक अल्ट्रासाउंड या एक्स-रे परीक्षा, मैमोग्राफी और प्रयोगशाला अनुसंधानछाती से खून और तरल पदार्थ। ज्यादातर मामलों में, पुरुषों और महिलाओं में सौम्य संरचनाओं का उपचार शल्य चिकित्सा द्वारा किया जाता है।
घातक ट्यूमर
स्तन में कैंसर प्रकृति का गठन ट्यूमर से पीड़ित सभी रोगियों में से 15% में होता है। बहुत ही दुर्लभ मामलों में इसका निदान पुरुषों में भी होता है। ऐसा नियोप्लाज्म बहुत खतरनाक होता है, जीर्णता की स्थिति में मृत्यु हो जाती है। इसे आस-पास के ऊतकों और अन्य अंगों में प्रवेश करने की क्षमता के कारण सौम्य गठन से अलग किया जाता है। 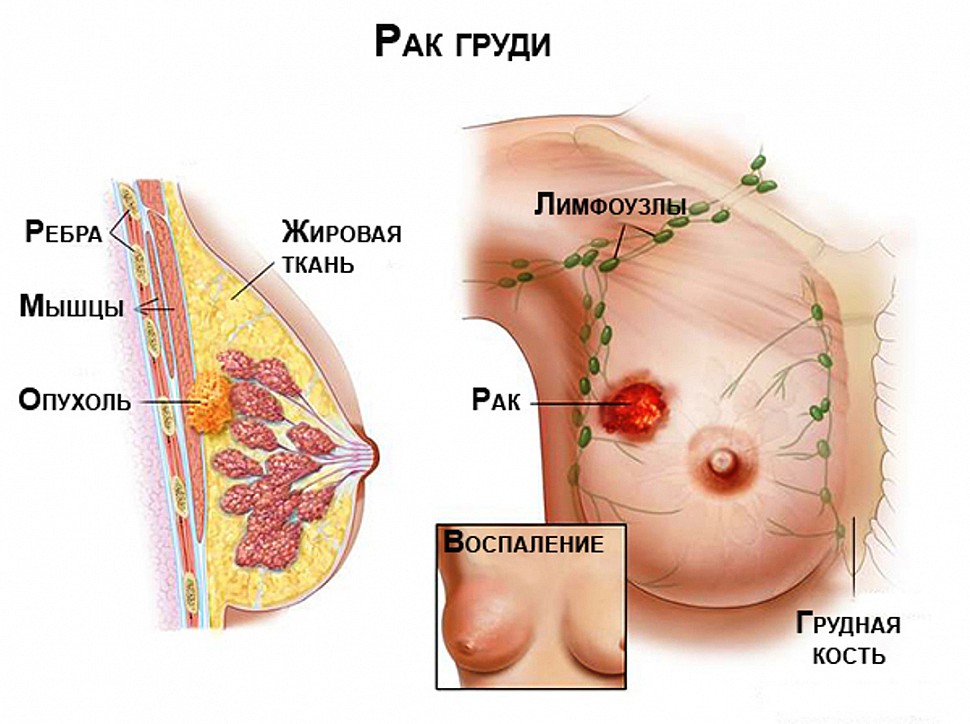
पहले, 40-45 वर्ष से अधिक उम्र की महिलाओं को जोखिम होता था, लेकिन रहने की स्थिति में बदलाव (पर्यावरण में गिरावट, शारीरिक और भावनात्मक तनाव, भोजन की गुणवत्ता में बदलाव) के कारण यह तथ्य सामने आया है कि 18 लड़कियों में भी स्तन कैंसर होता है। -20 साल की उम्र।
कैंसर के लक्षण
यदि आप अपने स्तनों की स्थिति पर ध्यान दें तो घातक ट्यूमर के लक्षणों को नोटिस करना आसान है।
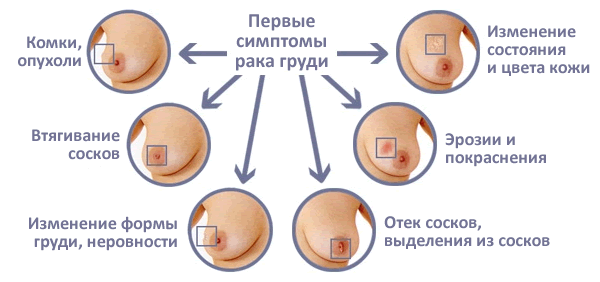
कैंसर के बहुत सारे लक्षण होते हैं, लेकिन ज्यादातर मरीजों में उपरोक्त लक्षण ही पाए जाते हैं। इन सुविधाओं के अतिरिक्त प्राणघातक सूजनशरीर के तापमान में वृद्धि, थकान और कमजोरी की भावना, भूख की पूर्ण या आंशिक कमी के साथ। 
निदान एवं उपचार
गठन की घातक प्रकृति का निर्धारण करने के लिए, प्रयोगशाला में अंग के एक हिस्से का अध्ययन किया जाता है।
जब निदान की पुष्टि हो जाती है प्रभावी तरीकाअवशेष शल्य चिकित्सा संबंधी व्यवधान. इस मामले में, डॉक्टर ट्यूमर और लिम्फ नोड्स या वसा ऊतक और एक्सिलरी लिम्फ नोड्स के साथ संपूर्ण स्तन ग्रंथि को हटा देता है। यदि रोग अन्य अंगों में फैलता है, तो पसलियों को निकालना संभव है।
में पश्चात की अवधिअन्य अंगों में कैंसर कोशिकाओं के निर्माण को रोकने के लिए, कीमोथेरेपी और स्थानीय विकिरण जोखिम का एक कोर्स निर्धारित किया जाता है।
स्तन में बदलाव का दिखना कैंसर का संकेत हो सकता है। पहले संदिग्ध संकेतों पर, अस्पताल जाना आवश्यक है, क्योंकि हानिरहित मास्टिटिस भी घातक नवोप्लाज्म को भड़का सकता है।
स्तन कैंसर. स्तन के घातक ट्यूमर के लक्षण, वीडियो
महिलाओं में स्तन ग्रंथि का ट्यूमर एक रोग संबंधी स्थिति है जो इसकी किसी भी प्रकार की कोशिकाओं के असीमित विभाजन की विशेषता है। शरीर इस प्रक्रिया को नियंत्रित करने में असमर्थ है। घातक या कैंसरग्रस्त ट्यूमर की तुलना में सौम्य स्तन ट्यूमर का निदान अधिक बार किया जाता है।
ट्यूमर के बीच अंतर क्या हैं?
सौम्य और घातक ट्यूमरविकास की प्रक्रिया और परिणाम दोनों में महत्वपूर्ण अंतर हैं। सौम्य विकसित होता है, एक नियम के रूप में, बहुत धीरे-धीरे, यह पड़ोसी अंगों और ऊतकों में अंकुरित नहीं होता है, यह लसीका और रक्त प्रणालियों के माध्यम से नहीं फैलता है। स्तन का एक घातक ट्यूमर (महिलाओं में) अधिक आक्रामक व्यवहार करता है, यह पड़ोसी ऊतकों और अंगों में घुसने में सक्षम होता है और इस तरह उन्हें नष्ट कर देता है। कैंसर बहुत तेज़ी से बढ़ता है और मेटास्टेसिस करता है।
ट्यूमर के बनने का कारण कोशिकाओं की अत्यधिक वृद्धि है, जो अपने गुणों और पूर्व आकार को बदलकर सक्रिय रूप से विभाजित होती रहती हैं। ऐसी अत्यधिक गतिविधि को उकसाने वाले कारकों के गायब होने के बाद भी, निर्बाध कोशिका विभाजन जारी है। एक घातक ट्यूमर विकृत उपकला कोशिकाओं से बना होता है। यह फैलता है और मेटास्टेस को न केवल आस-पास के अंगों और ऊतकों में, बल्कि दूर के अंगों में भी भेजता है।
प्रत्येक महिला स्वतंत्र रूप से और समय पर स्तन ट्यूमर का पता लगाने में सक्षम है। सावधानीपूर्वक जांच और स्पर्शन से स्तन के ऊतकों में किसी भी रोग संबंधी परिवर्तन की पहचान करना संभव हो जाता है। एक सौम्य ट्यूमर का इलाज बहुत बेहतर होता है। हालाँकि, सौम्य नियोप्लाज्म के घातक नियोप्लाज्म में बदलने का एक बड़ा जोखिम है।
ट्यूमर के विकास में योगदान देने वाले कारक
दुर्भाग्य से, आज तक, स्तन ट्यूमर के कारणों का विश्वसनीय रूप से पता नहीं चल पाया है। लेकिन उनके विकास को गति देने वाले कारकों की पहचान कर ली गई है। इसमे शामिल है:
- आयु (50-65 वर्ष);
- लिंग (महिलाओं में, इस विकृति का निदान पुरुषों की तुलना में बहुत अधिक बार किया जाता है, लगभग 1:135 के अनुपात में);
- प्रजनन प्रणाली की स्थिति पुरानी बीमारीउपांग);
- स्तन ग्रंथि की चोटें;
- हार्मोनल विकार (क्लाइमेक्टेरिक सहित);
- तंग अंडरवियर;
- थायरॉइड पैथोलॉजी;
- समुद्र तट और धूपघड़ी (विशेष रूप से टॉपलेस) दोनों पर टैनिंग के लिए अत्यधिक जुनून;
- बुरी आदतें;
- रेडियोधर्मी विकिरण;
- इतिहास में बड़ी संख्या में गर्भपात:
- अनियमित यौन जीवन;
- लंबे समय तक अवसाद या मनोवैज्ञानिक तनाव;
- मधुमेह;
- मोटापा;
- हानिकारक उत्पादन;
- वंशागति।
इसके अलावा, अशक्त महिलाओं में इस बीमारी का खतरा कई गुना अधिक होता है।
सौम्य स्तन ट्यूमर के लक्षण विकृति विज्ञान के प्रकार पर निर्भर करते हैं। आइए उनमें से प्रत्येक पर करीब से नज़र डालें।

मास्टोपैथी
मास्टोपेथी में स्तन के सौम्य नियोप्लाज्म की 50 से अधिक किस्में शामिल हैं, जो एक सामान्य लक्षण की विशेषता होती हैं। विकास की अधिक संभावना है यह रोग 30-50 वर्ष की महिलाएं (के कारण) हार्मोनल विकार). मास्टोपैथी फैलाना और गांठदार है।
फाइब्रोएडीनोमा
फाइब्रोएडीनोमा स्तन का एक सौम्य ट्यूमर है, जिसका निदान अक्सर युवा महिलाओं (20-35 वर्ष) में होता है। टटोलने पर, एक फिसलने वाली गेंद का पता लगाया जा सकता है, जिसकी स्पष्ट आकृति होती है और धीमी वृद्धि की विशेषता होती है। यह रोग हार्मोनल असंतुलन, सीने में चोट के परिणामस्वरूप हो सकता है। फाइब्रोएडीनोमा को साधारण और पत्ती के आकार में विभाजित किया गया है। उत्तरार्द्ध हमेशा एक घातक ट्यूमर में बदल जाता है।

स्तन सिस्ट
सिस्ट एक सौम्य स्तन ट्यूमर है जो शरीर के हार्मोनल विकारों या ग्रंथियों के ऊतकों में उम्र से संबंधित अनैच्छिक संरचनात्मक परिवर्तनों के परिणामस्वरूप विकसित होता है। इसके अलावा, स्थानांतरित होने के कारण विकृति उत्पन्न होती है सूजन प्रक्रियाएँस्तन ग्रंथि में.
35 वर्ष के बाद महिलाओं में, स्तन ग्रंथियों के ग्रंथि ऊतक को वसा या रेशेदार ऊतक द्वारा प्रतिस्थापित किया जाता है। रजोनिवृत्ति के दौरान, शरीर में कुछ हार्मोनल परिवर्तन देखे जाते हैं, और रजोनिवृत्ति की शुरुआत के बाद, रेशेदार-संयोजी ऊतक सेप्टा द्वारा प्रवेशित वसा ऊतक, लगभग पूरी तरह से ग्रंथि को बदल देता है।
स्तन ग्रंथियों के एडिपोसाइट्स (वसा ऊतक कोशिकाएं) प्रोजेस्टेरोन, एस्ट्रोजेन और एण्ड्रोजन के लिए हार्मोनल डिपो हैं। सुगंधीकरण की प्रक्रिया में, एण्ड्रोजन एस्ट्रोजेन (एस्ट्राडियोल और एस्ट्रोन) में परिवर्तित हो जाते हैं।
एस्ट्राडियोल एक शक्तिशाली महिला सेक्स हार्मोन है जो ओव्यूलेशन के दौरान डिम्बग्रंथि के रोम द्वारा निर्मित होता है। रजोनिवृत्ति के दौरान इसका संश्लेषण बंद हो जाता है, और एस्ट्राडियोल की कमी हो जाती है, जिसके परिणामस्वरूप प्रतिरक्षा कम हो जाती है, त्वचा, बाल, हृदय गतिविधि, रक्त और मस्तिष्क वाहिकाओं की स्थिति खराब हो जाती है।
एस्ट्राडियोल और एस्ट्रोन परस्पर परिवर्तनीय हार्मोन हैं, लेकिन इसके बावजूद, एस्ट्राडियोल का एस्ट्रोन में रूपांतरण इसके विपरीत की तुलना में अधिक बार होता है। इसीलिए, भले ही रजोनिवृत्ति के दौरान एस्ट्रोन संश्लेषण जारी रहता है, एस्ट्राडियोल की सामग्री कम रहती है। ![]()
एस्ट्रोन का उत्पादन न केवल अंडाशय (45%), बल्कि वसा ऊतक (50%), साथ ही अधिवृक्क ग्रंथियों और अन्य ऊतकों (कुल 5%) द्वारा भी होता है। इसलिए, रजोनिवृत्ति से पहले और बाद में एक महिला में जितना अधिक वसा ऊतक होता है, शरीर में एस्ट्रोन की मात्रा उतनी ही अधिक होती है। इसका स्तर 150-200% तक बढ़ने से मोटापे से ग्रस्त महिलाओं में स्तन कैंसर का खतरा बढ़ जाता है।
ग्रंथियों के नलिकाओं से स्राव के बहिर्वाह का उल्लंघन दूध एल्वियोली में ठहराव के गठन में योगदान देता है। इससे उत्तरार्द्ध का विस्तार होता है और अजीब गुहाओं का निर्माण होता है, ग्रंथियों के स्राव से भरी "थैलियां"। एक स्तन ग्रंथि में स्थित एकल सिस्ट और दोनों को प्रभावित करने वाले एकाधिक सिस्ट के रूप में निदान किया जा सकता है।
नियोप्लाज्म छाती क्षेत्र में बेचैनी और दर्द से प्रकट होता है, मासिक धर्म से पहले की अवधि में बढ़ जाता है, स्तन ग्रंथि के आकार में एक असममित वृद्धि, स्तन की त्वचा के आकार और रंग में बदलाव और निपल के आकार में बदलाव होता है। .
अंतःस्रावी पेपिलोमा
गांठदार मास्टोपैथी की किस्मों में से एक दूध नलिकाओं का एक सौम्य ट्यूमर है। हार्मोनल विफलता के कारण ऐसी विकृति किसी भी उम्र में विकसित हो सकती है। रोग स्वयं अप्रिय रूप में प्रकट होता है दर्दनाक संवेदनाएँछाती को निचोड़ने पर, साथ ही निपल से खूनी, भूरा-हरा या निर्वहन होता है साफ़ तरल. ज्यादातर अक्सर एकल संरचनाएं होती हैं, लेकिन कई पेपिलोमा भी होते हैं।

चर्बी की रसीली
लिपोमा स्तन ग्रंथि का एक सौम्य ट्यूमर है, जिसका निदान अक्सर 40-50 वर्ष की महिलाओं में होता है - शरीर में हार्मोनल परिवर्तन के दौरान। लिपोमा वसा ऊतक कोशिकाओं (एडिपोसाइट्स) से बनता है, इसमें नरम बनावट और मध्यम घनत्व होता है, संरचनाएं दर्द रहित होती हैं, व्यास में 1-1.5 सेमी तक पहुंच सकती हैं।
अल्ट्रासाउंड और मैमोग्राफी की मदद से लिपोमा की पहचान करना संभव है; स्तन सार्कोमा को बाहर करने के लिए ट्यूमर के टुकड़े की बायोप्सी करना भी अनिवार्य है।
सौम्य स्तन ट्यूमर. इलाज
कंज़र्वेटिव थेरेपी में नियोप्लाज्म विकास की गतिशीलता की नियमित निगरानी शामिल है। एक नियम के रूप में, सौम्य स्तन ट्यूमर को उपचार की आवश्यकता नहीं होती है। दवाएं. आप हर्बल और का उपयोग कर सकते हैं होम्योपैथिक तैयारी, हार्मोनल पृष्ठभूमि को सामान्य करना। इन दवाओं में मास्टोडिनॉन, तज़ालोक शामिल हैं।
निष्कासन अर्बुदस्तन ग्रंथि के लिए संकेत दिया गया है:
- ट्यूमर के विकास की सक्रिय गतिशीलता;
- बड़ा रसौली;
- दुर्दमता के लक्षण (अर्थात, एक घातक नवोप्लाज्म की विशेषता वाले परिवर्तनों की उपस्थिति के साथ)।
सर्जरी दो प्रकार की होती है:
- सेक्टोरल रिसेक्शन (स्तन ग्रंथि के उस खंड को हटाना जिसमें ट्यूमर स्थानीयकृत है)।
- एनक्लूएशन (आसपास के ऊतकों से ट्यूमर को अलग करना और आसपास के ऊतकों को काटे बिना केवल नियोप्लाज्म को हटाना)।

घातक ट्यूमर
स्थानीयकरण के आधार पर, लोब्यूलर और डक्टल कैंसर को प्रतिष्ठित किया जाता है। ये दो प्रकार के ट्यूमर घुसपैठिए और गैर-घुसपैठ वाले रूप हैं।
हिस्टोलॉजिकल संरचना के अनुसार, एक घातक ट्यूमर को एडेनोकार्सिनोमा, ठोस कैंसर और सार्कोमा में विभाजित किया गया है।
पिछले कुछ वर्षों में, कैंसर को एस्ट्रोजन रिसेप्टर्स की उपस्थिति या अनुपस्थिति के आधार पर पहचाना गया है। रजोनिवृत्ति के बाद की अवधि में महिलाओं में एस्ट्रोजेन-पॉजिटिव ट्यूमर का अधिक बार निदान किया जाता है। रजोनिवृत्ति से पहले महिलाओं में एस्ट्रोजन-नकारात्मक ट्यूमर का पता लगाया जाता है। चिकित्सा की रणनीति और रोग का पूर्वानुमान एस्ट्रोजन रिसेप्टर्स की उपस्थिति और स्थिति पर निर्भर करता है। घातक ट्यूमर की पुनरावृत्ति के उपचार के लिए किसी विशेषज्ञ द्वारा निर्धारित सभी दवाएं स्तन कैंसर के लिए हार्मोन संवेदनशीलता परीक्षण के परिणामों पर आधारित होती हैं।

दुर्भाग्य से, सौम्य और घातक स्तन ट्यूमर का हाल ही में अधिक से अधिक बार निदान किया गया है। रोग की शुरुआत को पूरी तरह से रोकना असंभव है। लेकिन पैथोलॉजी के जोखिम को कम करना काफी संभव है। स्तन और पूरे शरीर के स्वास्थ्य को बनाए रखने के लिए, आपको पशु वसा का सेवन कम करना चाहिए, अपने दैनिक आहार में फाइबर युक्त खाद्य पदार्थों को शामिल करना चाहिए, शरीर का सामान्य वजन बनाए रखना चाहिए और खेल खेलना चाहिए। अपना ख्याल रखें और स्वस्थ रहें!
स्तन कैंसर एक प्रकार के घातक ट्यूमर के रूप में लंबे समय से जाना जाता है। जैसा कि ऊपर उल्लेख किया गया है, ऐतिहासिक रूप से यह वह था जिसने इस तरह के सभी घातक ट्यूमर को नाम दिया था - किसी भी स्थानीयकरण के साथ। इसमें वे भी शामिल हैं जिनमें स्तन ट्यूमर के विपरीत, कोई पंजे जैसा बैंड नहीं होता है।
अब विज्ञान में ट्यूमर को कैंसर (कैंसर) और सार्कोमा (सारकोमा) में विभाजित करना स्वीकार कर लिया गया है। उनके बीच अंतर यह है कि कैंसर एक नियोप्लाज्म है जो संयोजी ऊतक कोशिकाओं से बढ़ता है। और सार्कोमा नरम ऊतक कोशिकाओं से बना होता है जो किसी भी अंग का मुख्य, यानी द्रव्यमान बनाता है। शरीर के प्रत्येक अंग में संयोजी ऊतक होते हैं जो लोब्यूल्स, झिल्लियों और उसके अन्य भागों को एक परत से अलग करते हैं। और निःसंदेह, मुलायम, अंग के शरीर को ही आकार देने वाला। इसलिए कैंसर और सार्कोमा शरीर के किसी भी अंग में हो सकता है।
विकृत ऊतकों के प्रकार के अनुसार विभाजन के अलावा, कैंसर और सारकोमा कई और विशेषताओं में भिन्न होते हैं। सारकोमा अक्सर कैंसर से बड़ा होता है। उदाहरण के लिए, मांसपेशी सार्कोमा अक्सर ऐसे आकार तक पहुंच जाता है जो कैंसरग्रस्त ट्यूमर के लिए रिकॉर्ड-तोड़ होता है। कैंसर बहुत कम ही 3 सेमी से अधिक के आकार तक पहुंचता है, और सारकोमा का व्यास आसानी से 5 सेमी या अधिक हो सकता है। एक ही समय में, कैंसर और सार्कोमा दोनों के फैले हुए रूप होते हैं - छोटे-कोशिका वाले और अन्य जो स्पष्ट रूप से स्थानीयकृत फॉसी नहीं बनाते हैं।
एक नियम के रूप में, लक्षणों के संदर्भ में सार्कोमा एक "मूक" ट्यूमर है - कैंसर की तुलना में बहुत कम ध्यान देने योग्य। यह धीमी गति से वृद्धि और मेटास्टेसिस की विशेषता है, जबकि कैंसर तेजी से और यहां तक कि बहुत तेजी से विकसित होता है। लक्षणों से पता चलने वाले अधिकांश सार्कोमा की आयु की गणना वर्षों में की जाती है। और कैंसर ट्यूमर की उम्र सक्रिय प्रक्रिया की शुरुआत से कई महीने हो सकती है। आसपास के ऊतकों में अधिक आक्रामक अंकुरण के अलावा, कैंसर अधिक प्रचुर मात्रा में मेटास्टेसिस में सारकोमा से भिन्न होता है।
हालांकि यह बड़े आकारऔर सार्कोमा की अदृश्यता उन्हें कभी-कभी कैंसर से भी अधिक खतरनाक बना देती है। दरअसल, पहले पक्ष में - फोकस का छोटा आकार और मेटास्टेसिस की दर। लेकिन दूसरे पक्ष में - अव्यक्त विकास के वर्ष, जिसके दौरान बेटी के ट्यूमर को अक्सर पूरी तरह से बनने का समय मिलता है। सार्कोमा का पता अक्सर केवल उन लक्षणों से लगाया जाता है जो एक माध्यमिक, गैर-प्राथमिक फोकस देता है। व्यवहार में, इसका मतलब यह है कि सार्कोमा अक्सर ऐसी अवस्था में पाए जाते हैं जब बहुत देर हो चुकी होती है और कुछ भी करना बेकार होता है। यानी, जब आप मुख्य ट्यूमर को नहीं हटा सकते (आपको बहुत सारे ऊतकों को काटना होगा), लेकिन उसी के कुछ और ऊतकों को दबा दें विकिरण चिकित्साइसका कोई मतलब नहीं है, क्योंकि यह बिल्कुल स्पष्ट है कि न तो जहर और न ही रेडियोधर्मी आइसोटोप ऐसी आबादी को नष्ट करेंगे।
हमें तुरंत पता होना चाहिए कि स्तन ग्रंथियों के ट्यूमर वास्तव में हड्डियों, पेट, फेफड़ों आदि के ट्यूमर से अलग नहीं होते हैं। प्रत्यक्ष करने के लिएप्रमाण - वे सभी सफलतापूर्वक अन्य अंगों में मेटास्टेसिस करते हैं। ट्यूमर के सापेक्ष स्थान के आधार पर मेटास्टेस स्वयं निकट और दूर होते हैं।
पहला लगभग हमेशा अकेला होता है, और यह हमेशा ट्यूमर के निकटतम लिम्फ नोड में बनता है। एकमात्र अपवाद विशेष प्रकार के कैंसर हैं - बिखरे हुए, स्पष्ट फोकस के बिना। उदाहरण के लिए, लगभग सभी हड्डी के ट्यूमर और कई छोटे सेल सार्कोमा। और लसीका प्रणाली का कैंसर स्वयं ही अध:पतन के कई स्थलों के निर्माण की ओर ले जाता है लसीका तंत्रशरीर।
दूर के मेटास्टेस द्वितीयक ट्यूमर हैं जो शरीर के पूरी तरह से अलग-अलग अंगों में बढ़ने लगते हैं। दुर्भाग्य से, पूरी तरह से महत्वपूर्ण, अपने प्राथमिक फोकस के साथ छाती से दूर। हम लीवर, किडनी, मूत्र प्रणाली आदि के बारे में बात कर रहे हैं। हालांकि यह स्तन कैंसर के लिए है कि कुछ दूर के मेटास्टेसिस निकट हो सकते हैं। यह 7वीं कशेरुका के स्तर पर रीढ़ की हड्डी में मेटास्टेसिस की विशेषता है (गर्दन पर सबसे प्रमुख, यदि आप इसे आगे की ओर झुकाते हैं)। इसके अलावा, हृदय की मांसपेशी या पेरीकार्डियम, फुफ्फुसीय डायाफ्राम के कैंसर के काफी दुर्लभ मामले भी स्तन ट्यूमर से जुड़े हो सकते हैं।
हमारे लिए यहां यह याद रखना महत्वपूर्ण है कि मेटास्टेसिस स्वयं (निकट और दूर दोनों) वास्तव में, कई व्यवहार्य ट्यूमर कोशिकाएं हैं जो उसके शरीर से निकली हैं। फिर उन्हें रक्त या लसीका प्रवाह के साथ निकटतम बिंदु तक ले जाया जाता है, जहां किसी कारण से यह प्रवाह धीमा हो जाता है। इस स्थान पर, कोशिकाएँ बस जाती हैं और एक नया प्रजनन शुरू करती हैं।
सटीक रूप से क्योंकि मेटास्टेसिस सबसे अधिक निकटता से फैलता है विषाणुजनित संक्रमण, द्वितीयक फ़ॉसी हमेशा अंगों में पाए जाते हैं, जिनसे उन्हें निकालना या तो बिल्कुल असंभव होता है, या पृथक मामलों में संभव होता है। आख़िरकार, यह यकृत और गुर्दे हैं जो ट्यूमर के पहले "शिकार" बनते हैं क्योंकि उनमें रक्त प्रवाह बहुत धीमा हो जाता है। इस मामले में, वाहिकाओं की विशेष संरचना के कारण, इसलिए बनाया गया ताकि वे कुछ पदार्थों से रक्त को फ़िल्टर कर सकें। उदाहरण के लिए, मृत शरीर, जैसे यकृत, या यूरिया, जैसे गुर्दे।
लेकिन, चलो सहमत हैं, इसमें एक और स्पष्ट बिंदु है। शरीर में स्वस्थ, अपरिवर्तित ऊतक की कोई भी कोशिका जीवित नहीं रहेगी यदि इसे रक्तप्रवाह में किसी अन्य प्रकार के ऊतक में ले जाया जाए, है ना? इस नियम के ज्ञात अपवाद हैं, लेकिन वे घटना की स्थितियों के संदर्भ में बहुत दुर्लभ और सख्ती से सीमित हैं। उदाहरण के लिए, फेफड़ों और कई अन्य अंगों में, प्लीहा ऊतक कभी-कभी जीवित रह सकते हैं।
लेकिन ये कानून मेटास्टेस के प्रति उदासीन हैं। एक प्रकार की पुनर्जीवित कोशिकाएँ आसानी से जड़ें जमा लेती हैं और पूरी तरह से भिन्न कोशिकाओं द्वारा निर्मित ऊतक में गुणा करना शुरू कर देती हैं। क्योंकि पूर्व कोशिकाएँस्तन ट्यूमर इतनी जल्दी और आसानी से अस्थि मज्जा, यकृत, डायाफ्राम की कोशिकाएं बन जाते हैं।
और जब हम कहते हैं कि फेफड़े, स्तन, प्रोस्टेट और किसी अन्य अंग का कैंसर एक ही है, तो हम आलंकारिक रूप से नहीं बोल रहे हैं। हमारा तात्पर्य शाब्दिक समानता से है: तथ्य यह है कि माइक्रोस्कोप के नीचे किसी भी घातक ट्यूमर की कोशिकाएं एक जैसी या लगभग एक जैसी दिखती हैं। हालाँकि वे ऐसे कपड़ों से काटे गए हैं जिन्हें आप किसी भी तरह से भ्रमित नहीं कर सकते।
इस घटना के कारण, ऑन्कोलॉजी स्वयं कुछ कैंसरजन्य कारकों से बचने के लिए अपनी सिफारिशों को बहुत गंभीरता से नहीं लेती है। आख़िरकार, यदि कैंसर हर जगह एक जैसा है, तो यह गंभीरता से मानना मुश्किल है कि इसका एक प्रकार एक कारक के कारण होता है, और दूसरा किसी अन्य कारक के कारण होता है। इस विज्ञान के आंतरिक वृत्तों में स्वीकृत सिद्धांत कहीं अधिक जटिल हैं। इसमें कैंसर की उत्पत्ति से जुड़ी हर चीज़ शामिल है, चाहे वह किसी विशेष रोगी में कहीं भी स्थित हो।
स्तन ट्यूमर के कारण
सिद्धांत रूप में, पुरुषों और महिलाओं में जननांग अंगों के सभी ट्यूमर के संबंध में, हार्मोनल पृष्ठभूमि को अभी भी मुख्य जोखिम कारकों में से एक माना जाता है। सिर्फ इसलिए कि हार्मोन पर उनके विकास की निर्भरता को दूसरे तरीके से समझाना असंभव है। लेकिन सामान्य तौर पर, ऑन्कोलॉजी में अभी तक स्पष्ट, वैज्ञानिक रूप से प्रमाणित और तथ्य-सिद्ध विचार नहीं है कि कैंसर क्या है और यह कहां से आता है।
बाहरी दुनिया में या मानव शरीर के अंदर, कुछ ऐसे कारक हैं जिनकी उपस्थिति में घातक ट्यूमर उनके बिना अधिक बार दिखाई देते हैं। ऐसे कारकों को कार्सिनोजेनिक कहा जाता है। सामान्य तौर पर, उनकी सूची हमसे परिचित है। ये हैं धूम्रपान, आयनकारी विकिरण, निकास गैसें, पराबैंगनी विकिरण - आदि, आदि। स्तन कैंसर के संबंध में, उतार-चढ़ाव और लगातार पृष्ठभूमि की गड़बड़ी के अलावा, यह माना जाता है कि सामान्य सूची में शामिल कोई भी कारक इसका कारण हो सकता है। इसमें अल्प स्तनपान, स्तनपान से इनकार, स्तन के दूध के संश्लेषण के साथ समस्याएं, अतीत में सौम्य नियोप्लाज्म के एपिसोड, बांझपन आदि शामिल हैं।
ठीक है, जैसा कि हम देख सकते हैं, इस मुख्य सूची में आम तौर पर एक सूची जोड़ी जाती है, ऐसा कहें तो एक पार्श्व सूची। इसकी ख़ासियत यह है कि इसमें बहुत अधिक आइटम हैं। इसके अलावा, उनमें से आधे, जब कैंसर के बारे में बात करते हैं, तो जोखिम कारक होते हैं, और जब स्वास्थ्य बनाए रखने के बारे में बात करते हैं, तो वे बिना शर्त लाभ के कारक होते हैं। उदाहरण के लिए, क्या ऐसे स्वस्थ व्यक्ति की कल्पना करना संभव है जो धूप सेंकता ही न हो? या आइए वही कार्सिनोजेनिक हार्मोनल पृष्ठभूमि लें: चाहे यह कितनी भी बार कार्सिनोजेनिक हो, इसके स्वास्थ्य के मानक के बिना हम अपने कान नहीं देख पाएंगे।
तो अगर हम कहीं पहुंचें पूरी सूचीकार्सिनोजेनिक कारक और इसे पढ़ें, तो हम तुरंत आश्वस्त हो जाएंगे कि इसमें लगभग वह सब कुछ शामिल है जो आज हमें घेरे हुए है। और जो हमेशा से अस्तित्व में था उसका एक हिस्सा भी बहुत पहले से थोड़ा सा भी नहीं बदला है। और फिर हमें एक उचित संदेह का सामना करना पड़ेगा कि ऑन्कोलॉजी ने इस सूची को यादृच्छिक चयन द्वारा संकलित किया है। या यादृच्छिक संयोगों की एक श्रृंखला का अवलोकन करते समय जिसे उसने गलती से एक पैटर्न समझ लिया था।
आइए इसका सामना करें, यह संदेह निराधार नहीं है - स्पष्ट रूप से अकारण नहीं। लेकिन कार्सिनोजेनिक कारकों के सिद्धांत के अलावा, ज्ञान के इस क्षेत्र ने कई और संस्करण विकसित किए हैं कि शुरू में स्वस्थ कोशिकाओं का अचानक पुनर्जन्म क्यों होगा। कुल मिलाकर, अब तक ऐसे एक दर्जन से अधिक सिद्धांत हैं, लेकिन उनमें से कुछ की विफलता पहले से ही स्पष्ट है। उदाहरण के लिए, जैसा कि आघात के सिद्धांत के मामले में - कालक्रम के संदर्भ में, सबसे पहले में से एक।
लंबे समय तक, दुनिया भर के डॉक्टरों को इसमें कोई संदेह नहीं था: एक ट्यूमर ऊतकों में उत्पन्न होता है जो एक बार झटके, जलने आदि से क्षतिग्रस्त हो जाते हैं। अब यह पूरी तरह से स्पष्ट है कि कैंसर उन अंगों में भी होता है जो बाहरी आघात के अधीन होना लगभग असंभव है। उदाहरण के लिए, में पित्ताशय की थैली, अग्न्याशय, नासोफरीनक्स और मस्तिष्क के ऊतक। तो अब इस सिद्धांत के लिए या तो आघात की अवधारणा को संक्रमण, विषाक्त पदार्थों की क्रिया, ऑटोइम्यून प्रक्रियाओं आदि तक विस्तारित करने की आवश्यकता है, या आघात को केवल कार्सिनोजेनिक कारकों के बीच छोड़ने की आवश्यकता है। उदाहरण के लिए, मांसपेशी सार्कोमा के बारे में बात करें।
कार्सिनोजेनेसिस के मुख्य संस्करण अब प्रतिरक्षा और वंशानुगत माने जाते हैं। पहले का तर्क है कि कैंसर वंशानुगत है, इस अर्थ में कि शरीर की कोशिकाओं की उत्परिवर्तन की प्रवृत्ति आनुवंशिक कोड के कुछ हिस्सों में अंतर्निहित हो सकती है। अर्थात बच्चे को माता-पिता से प्राप्त होता है। दरअसल, आमतौर पर उन परिवारों में जहां केवल एक पंक्ति (पिता या माता) में कैंसर के मामले थे, ट्यूमर के एपिसोड एक पीढ़ी के बाद दोहराए जाते हैं - लक्षणों की विरासत के नियमों के अनुसार सख्ती से। और जिन परिवारों में निकट संबंधियों की दोनों पंक्तियों में ट्यूमर होता है, वहां दुर्लभ अपवादों को छोड़कर बच्चों में कैंसर की घटना 100% होती है।
वंशानुगत सिद्धांत को सिद्ध माना जा सकता है, यदि एक पल के लिए नहीं: यह वास्तव में बताता है कि सभी ट्यूमर प्रोग्राम किए गए हैं - वे जीनोम के कुछ हिस्सों में रखे गए हैं। लेकिन सामान्य और उत्परिवर्ती दोनों लक्षणों की विरासत के नियम बहुत स्पष्ट रूप से संचालित होते हैं - हम बात कर रहे हैंऔर वास्तव में कानून के बारे में। इसलिए, यदि कैंसर केवल विरासत में मिला है, तो वंशजों में ट्यूमर अनिवार्य रूप से वहीं उत्पन्न होगा, जहां वे माता-पिता या दादा-दादी में थे।
इस बीच, वास्तव में, एक स्पष्ट रूप से "कार्सिनोजेनिक" परिवार के भीतर एक ही स्थानीयकरण, एक ही प्रकार के ट्यूमर 30% से अधिक मामलों में नहीं होते हैं। अन्यथा, वे प्रकट होते हैं, लेकिन वे भिन्न होते हैं। यह तथ्य इस सिद्धांत के विरोधियों को तीखा संकेत देता है कि कैंसर आम तौर पर काफी आम है। और यह कि ये सभी निर्भरताएँ विशुद्ध रूप से बाहरी हो सकती हैं। अर्थात्, प्रत्येक व्यक्तिगत परिवार में कैंसर रोगियों की बड़ी संख्या अपने आप में आनुवंशिकी के नियमों का परिणाम नहीं हो सकती है, क्योंकि वे यहां स्पष्ट रूप से प्रकट नहीं होते हैं। इस सिद्धांत के विरोधियों का कहना है कि ये अवलोकन दुनिया भर में कैंसर के मामलों में वृद्धि की ओर केवल एक सामान्य प्रवृत्ति का संकेत देते हैं।
दूसरे सिद्धांत का दावा है कि सामान्य रूप से घातक कोशिकाएं हमारे शरीर के लिए एक सामान्य घटना हैं और बिल्कुल भी नई नहीं हैं। हर मिनट, अरबों कोशिकाएँ मरती हैं और हमारे शरीर में प्रकट होती हैं। और यह इस पर निर्भर नहीं है कि हम अभी क्या कर रहे हैं, कहां काम करते हैं, हमें क्या कमी महसूस होती है, हमारा क्या इलाज किया जा रहा है... यह बिल्कुल स्पष्ट है कि सैकड़ों कोशिकाओं के जन्म के समय, सबसे नकारात्मक और कार्सिनोजेनिक कारक उन पर तुरंत प्रभाव डाल सकते हैं। स्वाभाविक रूप से, ऐसे क्षणों में, सामान्य कोशिकाएं हमारे शरीर में प्रकट नहीं हो सकतीं - केवल "दोषपूर्ण" कोशिकाएं ही प्रकट हो सकती हैं।
यह पहले से ही ज्ञात है कि प्रत्येक व्यक्ति के शरीर में जन्म से ही दोषपूर्ण कोशिकाओं के लिए ऊतकों की जाँच करने और उन्हें समय पर नष्ट करने की एक व्यवस्था होती है। यह तंत्र थाइमस के कार्य को सुनिश्चित करता है - थाइमस. थाइमस ग्रंथि उरोस्थि के पीछे - छाती पर, पसलियों की दो पंक्तियों के बीच स्थित होती है। यह विशेष प्रतिरक्षा निकायों का निर्माण करता है जो रक्त के बजाय लिम्फ के प्रवाह के साथ पूरे शरीर में वितरित होते हैं। इन निकायों को लिम्फोसाइट्स कहा जाता है।
लिम्फोसाइट्स शरीर की सभी कोशिकाओं का निरीक्षण करते हैं और उनका विश्लेषण बहुत सटीक होता है। तथ्य यह है कि लिम्फोसाइटों को कोशिकाओं में "पहुँच का अधिकार" है - उनकी झिल्लियों में घुसने की क्षमता। यह तथ्य कि पुरानी और दोषपूर्ण कोशिकाएं लिम्फोसाइटों द्वारा नष्ट हो जाती हैं, सभी साक्ष्यों से सिद्ध हो चुका है। लेकिन तथ्य यह है कि लसीका में उनकी संख्या, उनके काम की शुद्धता एक घातक ट्यूमर के विकास को प्रभावित कर सकती है, इसे सिद्ध नहीं माना जाना चाहिए।
एक ओर, विज्ञान ने लंबे समय से रोगी के रक्त के नमूने से व्यवहार्य लिम्फोसाइटों को अलग करना, उन्हें गुणा करना सीखा है कृत्रिम स्थितियाँऔर इंजेक्शन द्वारा पुनः शुरू किया जाता है। ऐसी प्रक्रियाएं अक्सर एक आश्चर्यजनक प्रभाव देती हैं - कई वर्षों तक अंतिम चरण के ट्यूमर से भी स्थिर छूट। दूसरी ओर, वे हमेशा एक अलग प्रभाव देते हैं - सबसे महत्वहीन तक। इसके अलावा, लोगों में कैंसर के कई मामले सामने आए हैं पूर्ण मानदंडप्रतिरक्षा का कार्य और लसीका में सक्रिय लिम्फोसाइटों की सामग्री। इसलिए, इस दृष्टिकोण के विरोधी, ऐसे मामलों की ओर इशारा करते हुए, एक उचित प्रश्न पूछते हैं: उन लोगों में कैंसर कहाँ से आता है जिनकी प्रतिरक्षा सभी ज्ञात परीक्षणों के परिणामों के अनुसार स्वस्थ है?
स्तन ट्यूमर के लक्षण और संकेत
हां, यह पता चला है कि हम सचमुच अपने ट्यूमर की उत्पत्ति के बारे में कुछ भी सोच सकते हैं - हमारे व्यक्तिगत स्वाद के अनुसार ... एक सांत्वना यह है कि हमें स्पष्ट रूप से इसके प्रकट होने के लिए युवावस्था की अपनी गलतियों को दोष नहीं देना चाहिए - गर्भपात, असफल गर्भावस्था, जल्दी यौन गतिविधियों की शुरुआत, आदि। लेकिन स्तन कैंसर के लक्षणों के बारे में खबरें हमें तुरंत फिर से परेशान कर देंगी: घातक स्तन ट्यूमर में कुछ विशेष लक्षण होते हैं, और वे सभी अविश्वसनीय होते हैं। छह महीने तक हमारा फाइब्रोएडीनोमा का इलाज किया जा सकता है, और तब हमें पता चलता है कि हमें कैंसर है।
संक्षेप में, एक घातक नियोप्लाज्म है। किसी अन्य के समान ही कपड़ा। बात बस इतनी है कि, शरीर के अन्य ऊतकों के विपरीत, यह लगातार और बहुत तेज़ी से बढ़ता है। उसकी वृद्धि को शरीर की प्राकृतिक आवश्यकताओं द्वारा समझाया या नियंत्रित नहीं किया जाता है - यही पूरा अंतर है। साथ ही, किसी भी अन्य वृद्धि की तरह, इस वृद्धि के लिए विभाजित कोशिकाओं से संसाधनों - पोषक तत्वों - की खपत की आवश्यकता होती है। और चूँकि हम अत्यधिक सक्रिय वृद्धि के बारे में बात कर रहे हैं, सभी घातक ट्यूमर जिस भूख से पीड़ित हैं उसे छोटा नहीं कहा जा सकता है। यदि मैं ऐसा कह सकूँ, तो कैंसर अत्यधिक भूख से ग्रस्त होता है - एक प्रकार का बुलिमिया।
एक ट्यूमर की अन्य कोशिकाओं की महत्वपूर्ण गतिविधि को बनाए रखने के लिए आवश्यक सभी संसाधनों को अवशोषित करने (साथ ही उसके शरीर के आसपास के स्वस्थ ऊतकों को विस्थापित करने) की प्रवृत्ति, और एक विकृति विज्ञान के रूप में कैंसर के सभी नुकसान, सभी घातकता का निर्माण करती है। इन दो गुणों के बिना, हम शांति से इन नियोप्लाज्म को सहन कर सकते हैं, जैसे हम कभी-कभी समान, लेकिन सौम्य नियोप्लाज्म को सहन करते हैं।
कैंसर के लक्षण उस अंग की क्रमिक विफलता के लक्षणों से पूरी तरह मेल खाते हैं जिसमें प्राथमिक या द्वितीयक ट्यूमर होता है। अक्सर, पहले पैथोलॉजिकल लक्षण प्रारंभिक द्वारा भी नहीं, बल्कि बेटी ट्यूमर द्वारा दिए जाते हैं - यह काफी संभव है यदि बेटी ट्यूमर वाला अंग पहले ही "छोड़" दे। लेकिन शुरुआत में इन्हें कैंसर के अलावा कोई अन्य बीमारी समझने की भूल हो सकती है (और अक्सर ग़लती हो जाती है)।
यहां हमारी मुख्य समस्या यह है कि सामान्य तौर पर स्तन ग्रंथियों पर अधिक जिम्मेदारियां नहीं होती हैं - कम से कम गर्भावस्था और स्तनपान की अवधि के बाहर। और इसलिए, उनके काम में बढ़ते विचलन को नोटिस करना मुश्किल है - आमतौर पर वे काम नहीं करते हैं, लेकिन बस मौजूद रहते हैं। लेकिन हमें एक फायदा भी है: स्तन ग्रंथियों में इतने सारे ऊतक नहीं होते हैं, और वे बहुत गहराई में नहीं होते हैं। हमारा सीना पूरी तरह से दृश्यमान है और यह जांच के लिए अच्छी तरह से सुलभ है। इसका मतलब यह है कि मलाशय या यकृत की तुलना में इसमें बाहरी वृद्धि का पता लगाने की संभावना अभी भी आसान है।
जैसा कि पहले ही उल्लेख किया गया है, घातक ट्यूमर स्वयं छोटे होते हैं। उन्हें ढूँढना कठिन है, हालाँकि कभी-कभी संभव भी होता है।
आइए केवल उंगलियों की संवेदनशीलता पर निर्भर न रहें और स्तन कैंसर की कुछ विशेषताओं को याद रखें:
- स्तन कैंसर आमतौर पर एक छोटे लेकिन बहुत घने ट्यूमर जैसा दिखता है, जो हमेशा त्वचा या आसपास के ऊतकों से कसकर जुड़ा होता है। अर्थात्, यदि फाइब्रोएडीनोमा को त्वचा के नीचे उंगलियों से विस्थापित किया जा सकता है, तो कैंसर को अक्सर इसके साथ एक मिलीमीटर द्वारा भी विस्थापित नहीं किया जा सकता है।
- स्तन ग्रंथियों के लिए सार्कोमा अस्वाभाविक हैं, क्योंकि उनमें कुछ नरम ऊतक होते हैं - शायद एल्वियोली को छोड़कर। हमें याद रखना चाहिए कि सार्कोमा निश्चित रूप से हमें त्वचा में किसी भी बदलाव या सीने में दर्द से परेशान नहीं करेगा। लेकिन यह निश्चित रूप से उस ग्रंथि की वृद्धि और मोटाई का कारण बनेगा जिसमें यह दिखाई देता है - क्योंकि यह स्वयं घना और इतना बड़ा है कि एक बार में हमारे लिए एक से डेढ़ आकार जोड़ सकता है।
- फाइब्रोएडीनोमा के विपरीत, लापरवाह स्थिति में, घातक ट्यूमर उस स्थान पर दिखाई देना बंद कर देता है जहां हमने इसे खड़े स्थिति में पाया था।
- अधिकांश जननांग ट्यूमर में उन ग्रंथियों में सेक्स हार्मोन के उत्पादन को उत्तेजित करने की क्षमता होती है जहां वे स्थित होते हैं। इसका मतलब यह है कि प्रक्रिया से प्रभावित स्तन महत्वपूर्ण दिनों से पहले लंबे समय तक और मजबूत दर्द करेगा, और आकार में अधिक मजबूती से बढ़ेगा। उसका निपल अधिक बार खुरदरा हो सकता है, उसमें से अधिक बार और अधिक प्रचुर स्राव संभव है - हालाँकि, बाहरी रूप से काफी निर्दोष, कोलोस्ट्रम के समान या होता है।
- स्तन कैंसर में दृष्टिगत रूप से अलग-अलग किस्में बनती हैं - आमतौर पर वे केवल खड़ी स्थिति में ही दिखाई देती हैं। हालाँकि, सारकोमा उन्हें पैदा नहीं कर सकता है - खासकर अगर यह गहरा हो।
- बिल्कुल सभी घातक ट्यूमर निकटतम लिम्फ नोड में मेटास्टेसिस करते हैं। बात सिर्फ इतनी है कि सारकोमा कैंसर की तुलना में बहुत बाद में देता है। जैसा कि हमने ऊपर चेतावनी दी है, शरीर के किसी भी हिस्से पर त्वचा के नीचे अज्ञात मूल की नरम और दर्द रहित सूजन की उपस्थिति, ऑन्कोलॉजिस्ट से संपर्क करने का एक बहुत ही गंभीर कारण है। खासकर यदि उनमें से कई हैं और सभी शरीर के एक ही क्षेत्र में केंद्रित हैं। उदाहरण के लिए, गर्दन, जांघ की सतह, शरीर का आधा हिस्सा आदि। स्तन ट्यूमर के मामले में, सूजन आमतौर पर बगल में दिखाई देती है। लेकिन यह कॉलरबोन के नीचे या आसपास कहीं भी हो सकता है। सूजा हुआ लसीका गांठ, अपने प्रारंभिक आकार के आधार पर, आकार में एक गेंद के समान होता है, जो एक खोल में बीन से लेकर अखरोट तक होता है।
स्तन ट्यूमर का उपचार
कैंसर के इलाज के विषय पर चर्चा करते समय जो मुख्य समस्या उत्पन्न होती है उसका सार अब सभी को पता है। अफसोस, दुनिया भर में आधुनिक ऑन्कोलॉजी के तरीके बेहद कम प्रदर्शन वाले हैं। हम इस बात पर जोर देते हैं: यह बात अन्य देशों की चिकित्सा पर भी लागू होती है - केवल हमारे देशों पर ही नहीं। जब कोई हमें किसी महंगी प्रक्रिया के बाद उच्च जीवित रहने की कोई संख्या बताता है, तो हमें पता होना चाहिए कि ये संख्याएँ स्वयं ईमानदार और सटीक हैं। हालाँकि, वे सभी, बिना किसी अपवाद के, उपचार के बाद केवल अगले पाँच वर्षों के परिणाम को ही ध्यान में रखते हैं। दूसरे शब्दों में, "अच्छे अस्तित्व" का यह वादा अगले पाँच वर्षों के लिए वैध है। और अंतिम दो चरणों के कैंसर के लिए दीर्घकालिक पूर्वानुमान बहुत निराशाजनक है और दुनिया भर में यही स्थिति है।
स्तन ट्यूमर के मामले में आधिकारिक ऑन्कोलॉजी हमें इसे हटाने की पेशकश करेगी। हमारे लिए यह जानना उपयोगी होगा कि इस मामले में मुख्य ट्यूमर और निकट मेटास्टेसिस को हमेशा पूरी तरह से हटाया जा सकता है। तो यहां मुख्य प्रश्न दूर के मेटास्टेसिस की तस्वीर है, जो आमतौर पर किसी भी ट्यूमर में निष्क्रिय होते हैं। परंपरागत रूप से, इन फ़ॉसी में गतिविधि कीमोथेरेपी और रेडियोथेरेपी द्वारा "जाम" कर दी जाती है। हमें केवल एक रीढ़ में मेटास्टेस के मामले में विकिरण की पेशकश की जाएगी ("रसायन विज्ञान" यहां अप्रभावी है), और यदि फॉसी हैं तो संयोजन में दोनों विकल्प दिए जाएंगे। मुलायम ऊतककोई अन्य अंग.
कैंसर एक बीमारी के रूप में इतने लंबे समय से जाना जाता है कि वैकल्पिक चिकित्सा ने इस दौरान अपने स्वयं के नुस्खे विकसित किए हैं - और उनकी सूची, वैसे, काफी लंबी है। सबसे प्राचीन तथाकथित पादप कीमोथेरेपी का इतिहास है - अत्यधिक विषैले पौधों के काढ़े और टिंचर के दीर्घकालिक उपयोग का अभ्यास। लेकिन इनके विकल्प के रूप में कई अर्ध-वैज्ञानिक, लेखकीय अवधारणाएँ भी मौजूद हैं। उत्तरार्द्ध एक ऐसी घटना है जो विशेष रूप से अतीत और हमारी सदी की विशेषता है। यानी वह समय जब वैज्ञानिक ज्ञान का एक हिस्सा उन लोगों के लिए उपलब्ध हो गया जो विशुद्ध रूप से इसमें संलग्न नहीं हैं वैज्ञानिकों का काम, लेकिन विश्लेषण करने में सक्षम और, सबसे महत्वपूर्ण बात, आलोचना ...
वैज्ञानिक चिकित्सा की उपलब्धियों का आकलन करना आसान है, क्योंकि यह आँकड़े रखता है। दुर्भाग्य से, सफलता के दुर्लभ मामलों को छोड़कर, जब वह खुद यह नहीं बता पाती कि यह कैसे हासिल हुई, तो उसके पास घमंड करने के लिए कुछ भी नहीं है। हालाँकि, इन सबसे असाधारण स्थितियों में, वह विशेष रूप से तब पसंद करती है जब किसी प्रसिद्ध व्यक्ति के साथ सफलता प्राप्त होती है - जैसे, उदाहरण के लिए, डारिया डोनट्सोवा के साथ हुआ। स्मरण करो कि जासूसों के जाने-माने लेखक ने मेटास्टेसिस की एक क्लासिक और पूरी तस्वीर के साथ, चरण IV स्तन ट्यूमर के लिए आधिकारिक चिकित्सा और इसके मानक साधनों की सेवाओं की ओर रुख किया। अब पूरा रूस जानता है कि वह मेटास्टेस के लिए सभी विशिष्ट चरणों - सर्जरी, रेडियो और कीमोथेरेपी से गुजर चुकी है। उपचार के परिणामस्वरूप प्राप्त छूट अभी भी जारी है - अर्थात, लगातार कई वर्षों से। लेखक को एक ऑन्कोलॉजिस्ट द्वारा देखा जा रहा है, लेकिन शेष फॉसी में गतिविधि के पुनरुत्थान के कोई संकेत नहीं हैं।
लेकिन किसी भी वैकल्पिक अभ्यास की उपलब्धियों को सत्यापित नहीं किया जा सकता है। आख़िरकार, हम इलाज शुरू करने के समय से ही उनके मरीज़ों के ट्यूमर की निगरानी के परिणामों की समीक्षा नहीं कर सकते। अक्सर, मरीज़ जो अंतिम चरण के ट्यूमर से अपने "चमत्कारी" उपचार के बारे में बात करते हैं, उनके पास दस्तावेज़ और होते हैं एक्स-रेनिदान की पुष्टि करना। यानी वही दस्तावेज़ जिन्हें मरीज़ ने देखा और जिसके आधार पर उसने स्वतंत्र रूप से इलाज कराने का फैसला किया।
लेकिन अक्सर ऐसा होता है कि "चंगा" ट्यूमर की उपस्थिति का कोई सबूत नहीं दिखा सकता क्योंकि उसने इस मामले पर कभी भी चिकित्सा परीक्षण नहीं कराया है। उत्तरार्द्ध रोगी की अविकसित कल्पना के परिणामस्वरूप होता है (जब उसने अपनी पहली सूजन को कैंसर समझ लिया - जैसे, फाइब्रोमा, एडेनोमा, आदि)। या हम एक पूरी तरह से स्वस्थ व्यक्ति के बारे में बात कर रहे हैं, एक किराए का कर्मचारी जो इस विशेष उपचारकर्ता की कार्यप्रणाली को लोकप्रिय बनाने की सेवाओं के लिए वेतन प्राप्त करता है।
हम एक या दूसरे तरीके को स्पष्ट रूप से चुनने की सलाह नहीं देंगे। जब 100% मृत्यु दर वाले कैंसर के बारे में बात की जाती है, तो ज्यादातर और दुर्लभ अपवादों के रूप में छूट के मामले जो किसी भी सिद्धांत द्वारा समझ से बाहर हैं ... नहीं, यहां किसी को भी हमें स्पष्ट सिफारिशें देने का अधिकार नहीं है - न तो कोई ऑन्कोलॉजिस्ट, न ही कोई मरहम लगाने वाला, न ही कोई अतिरिक्त। प्रत्येक व्यक्ति के लिए अपनी स्वयं की प्रवृत्ति पर भरोसा करना बुद्धिमानी है व्यावहारिक बुद्धि. आख़िरकार, कोई भी विधि ऑन्कोलॉजी में कोई स्थिर प्रदर्शन नहीं देती है, लेकिन उनमें से लगभग हर एक चयनात्मक प्रदर्शन का दावा कर सकता है। हम केवल वही सलाह देंगे जो हमें व्यक्तिगत रूप से इष्टतम रास्ता चुनने में मदद करेगी - हमारे मामले में सबसे सही।
इसलिए:
- बिना मेटास्टेसिस वाले ट्यूमर या किसी भी स्थानीयकरण के कैंसर में एक मेटास्टेसिस वाले ट्यूमर को निकालना आसान, सुरक्षित और सबसे विश्वसनीय होगा। चरण I और II नियोप्लाज्म के साथ, हमारे लिए अस्पताल में रहना सबसे उचित है - केवल हस्तक्षेप या इसके कॉस्मेटिक परिणामों के डर से हमारे जीवन को जोखिम में डालना उचित नहीं है। यदि सभी घाव ऑपरेशन योग्य हैं, तो सर्जन की स्केलपेल सबसे तेज़ होती है विश्वसनीय उपायट्यूमर का पूर्ण इलाज. और मुद्दे का कॉस्मेटिक हिस्सा बाद में हल करना आसान है। यदि हम जीवित और स्वस्थ हैं, तो हमारे पास आगे बढ़ने के लिए बहुत सारे अवसर होंगे प्लास्टिक सर्जरी. लेकिन हमारी मृत्यु का तथ्य इन सभी संभावनाओं को एक ही बार में खारिज कर देगा - हम निश्चिंत हो सकते हैं।
- यदि हम किसी विशेष उपचार की ओर सिर्फ इसलिए रुख करते हैं क्योंकि हमें हमारे जैसे मामले वाले मरीज से इसके बारे में सकारात्मक प्रतिक्रिया मिलती है, तो उस प्रतिक्रिया की बहुत सावधानी से जांच की जानी चाहिए। धोखे और बुनियादी गलतफहमियाँ यहाँ आम हैं। "चंगा" व्यक्ति के हाथों पर मुख्य ट्यूमर और मेटास्टेटिक फॉसी दोनों की तस्वीरें होनी चाहिए। और उसे हमें निदान के साथ एक मानक शीट दिखानी होगी - भले ही समय-समय पर पीली हो, लेकिन ट्यूमर के प्रकार, उसके स्थान, चरण, पाए गए बच्चे के फॉसी की एक सूची के पूर्ण संकेत के साथ। यदि यह सब नहीं है, तो इस रोगी (ऑन्कोलॉजी में एक गैर-विशेषज्ञ) को कैसे पता चला कि उसे कैंसर है?.. यदि उसे निश्चित रूप से पता लगाने के लिए कहीं नहीं है, तो उसका उपचार किसी चमत्कार का परिणाम नहीं है , लेकिन एक गलतफहमी, परिस्थितियों का संयोजन, धोखा, आदि।
- यह याद रखना चाहिए कि स्तन ग्रंथियां अपनी मूल अवस्था में शरीर से पदार्थों को अच्छी तरह से जमा करती हैं। पदार्थों के संचय के मुख्य केंद्र उनके वसा ऊतक हैं। यह गुण केवल स्तनपान के दौरान तीव्र होता है, महत्वपूर्ण दिनों से पहले सूजन होती है। इसलिए, यदि हम सब्जी या कोई अन्य जहर लेते हैं, तो हमें याद रखना चाहिए: पाठ्यक्रम की शुरुआत से एक सप्ताह के भीतर, स्तन ग्रंथियों में उनकी एकाग्रता अन्य ऊतकों की तुलना में अधिक होगी। इसके अलावा: यह पूरे कोर्स के दौरान ऊंचा बना रहेगा और बाकी ऊतकों की तुलना में स्तन के ऊतकों से लंबे समय तक निकाला जाएगा। हालाँकि, एक और बात है: संचय एक क्रमिक प्रक्रिया है। अर्थात्, पाठ्यक्रम के पहले दिनों में, एंटीबायोटिक्स "रसायन विज्ञान" या पौधों के जहर के साथ स्तन ऊतक की संतृप्ति की दर किसी भी अन्य अंग से काफी पीछे रह जाएगी। इसका मतलब यह है कि किए गए उपायों का प्रभाव थोड़ी देर बाद आएगा - आपको पहले दिनों या हफ्तों के दौरान इसकी उम्मीद नहीं करनी चाहिए।
- स्तन ग्रंथियों के ट्यूमर अक्सर त्वचा की सतह के करीब स्थित होते हैं। या वे बाद में सतह पर निकास बनाते हैं, जब घातक क्षय के फॉसी दिखाई देते हैं। कैंसर में ठीक न होने वाला क्षरण स्वयं एक प्राकृतिक घटना है। वे उस समय बनते हैं जब ट्यूमर के विकास को जन्म देने वाली कोशिकाएं मरने लगती हैं - पोषण संबंधी कमियों और बुढ़ापे के कारण। केवल केंद्र मर जाता है - नियोप्लाज्म के किनारे उसी गति से बढ़ते रहते हैं। लेकिन तथ्य यह है कि त्वचा की सतह पर ऐसे अल्सर हमेशा ट्यूमर के ऊतकों तक सीधी पहुंच रखते हैं। एंटीबायोटिक दवाओं से उनकी वृद्धि और परिगलन को रोकने की कोशिश करना बेकार है। लेकिन पानी की 1 बूंद के साथ पेरिविंकल छोटे, एकोनाइट, बकाइन, घाटी के लिली या पक्षी चेरी के काढ़े की 1 बूंद को पतला करने के साथ-साथ ओक छाल या कलैंडिन - विचार अधिक सफल है। बेशक, इस घोल को सीधे कटाव के केंद्र में डाला जाना चाहिए।
जहां तक कलैंडिन का सवाल है, आप घाव के किनारों को चिकना कर सकते हैं और इसके केंद्र में इसके ताजे रस को सामान्य रूप से टपका सकते हैं। यह दर्दनाक होगा, लेकिन हमारी सामान्य स्थिति और संभावनाओं को देखते हुए इसे सहन किया जा सकता है।
बस कुछ अनिवार्य चरणों का पालन करें:
- जिस पौधे को हम मौखिक रूप से लेते हैं उसका उपयोग स्थानीय स्तर पर ही करना आवश्यक है। किसी अन्य को चुनना बुद्धिमानी है, बेहतर - उपरोक्त में से। सच तो यह है कि कीमोथेरेपी के लिए कुछ पौधे अलग-अलग होते हैं विषैला प्रभावकेंद्रीय के लिए तंत्रिका तंत्रकिसी भी अन्य कपड़े से अधिक. ऐसे हैं हेमलॉक और कैलमस। और इसका कुछ हिस्सा त्वचा, मांसपेशियों और वसा सहित शरीर के ऊतकों की कोशिकाओं को अच्छी तरह से नष्ट कर देता है। ये हैं ओक की छाल, घाटी की लिली, बकाइन, कलैंडिन। जहां तक छोटी पेरीविंकल की बात है, हम आख़िरकार एकमात्र ऐसे पौधे के बारे में बात कर रहे हैं जिसका उपयोग आधिकारिक और गैर-पारंपरिक चिकित्सा दोनों में कीमोथेराप्यूटिक दवा के रूप में किया जाता है। इसके अलावा, वैज्ञानिक ऑन्कोलॉजी इसका उपयोग विशेष रूप से स्तन और अन्य यौन ग्रंथियों के ट्यूमर के इलाज के लिए करता है। हम सहमत हैं कि यह हमारी ओर से कुछ ध्यान देने योग्य है;
- जहरीली दवाओं के साथ स्थानीय उपचार को दिन में दो बार से अधिक नहीं दोहराया जाना चाहिए और न्यूनतम आवश्यक खुराक से अधिक नहीं होना चाहिए;
- आपको मेटास्टेस के स्थानों पर त्वचा पर समान अनुप्रयोग लगाने का प्रयास नहीं करना चाहिए। ये फॉसी स्वयं गहरे में स्थित हैं - जहर निश्चित रूप से त्वचा की सतह से उन तक नहीं पहुंचेगा। लेकिन सामान्य विषाक्तता आसानी से प्राप्त की जा सकती है - खासकर यदि इन अनुप्रयोगों को दूसरे, मुख्य पाठ्यक्रम के साथ जोड़ा जाता है;
- किसी भी स्थिति में आपको जहरीली तैयारियों से बने कंप्रेस का उपयोग नहीं करना चाहिए - विशेष रूप से गर्म वाले। यह बहुत बड़ा भाग है, जो अनुप्रयोग के स्थान पर परिगलन और त्वचा के जलने, नशे के लक्षणों और मृत्यु से भरा होता है;
- इससे कोई फर्क नहीं पड़ता कि हमारे साथ कैसा व्यवहार किया जाता है, हमें सामान्य सुदृढ़ीकरण और विशेष रूप से प्रतिरक्षा चिकित्सा के बारे में कभी नहीं भूलना चाहिए। बेशक, सबसे पहले, आपको विटामिन, खनिज और ट्रेस तत्व लेना शुरू करना होगा। पोषण यथासंभव संपूर्ण होना चाहिए। हालाँकि, हम कुछ और इम्युनोमोड्यूलेटर की सिफारिश करेंगे - विशेष रूप से, शार्क उपास्थि अर्क और, सामान्य तौर पर, आर्जिनिन का कोई भी स्रोत।
आर्जिनिन एक सामान्य अमीनो एसिड है जो सभी पशु प्रोटीनों में पाया जाता है। उसने कॉल किया त्वरित विकासऔर थाइमस लोब्यूल्स - थाइमस ग्रंथि का सक्रियण।
याद रखें कि यह वह ग्रंथि है जिसे कैंसर की उत्पत्ति का प्रतिरक्षा सिद्धांत असामयिक विनाश के लिए दोषी मानता है। घातक कोशिकाएं. और यह वही ग्रंथि है जो लिम्फोसाइट्स का उत्पादन करती है - शरीर जो कुछ निष्क्रिय ट्यूमर की छूट प्राप्त करने के लिए दवा में शामिल होते हैं। शार्क उपास्थि के अलावा, आर्जिनिन न केवल मांस में पाया जा सकता है, बल्कि अन्य अपेक्षाकृत सस्ते, किफायती उत्पादों में भी पाया जा सकता है। उदाहरण के लिए, खेल पोषण के किसी भी विभाग में बेचे जाने वाले अमीनो एसिड कॉम्प्लेक्स में।