Laialt levinud laste ja täiskasvanute seas viirushaigus pealkirjaga " molluscum contagiosum ". Igaüks võib sellega nakatuda. Seetõttu on oluline õppida tundma patoloogia arengu peamisi põhjuseid ja selle kõrvaldamise meetodeid.
Mis see haigus on
See haigus on üks viirusliku dermatoosi tüüpidest, mis on lihavärvi lööve, mille keskel on väljendunud depressioon.
Need esinevad inimkeha erinevates kohtades. Võib mõjutada:
- käed;
- kontsad;
- peenis;
- munandikott;
- tagasi;
- tuharad;
- limaskestad.
Kui see puutub kokku nahaga, ei pruugi viirus kohe ilmuda. Mõnikord annavad esimesed sümptomid tunda paar kuud pärast nakatumist.

Kui saladus eritub ja nahk paraneb, kogeb patsient sügelustunnet.
Viirused on selle suhtes vähem tundlikud lapsed ja teismelised. Molluscum contagiosum'i lemmikpaik on lapse nägu. Suur hulk papuleid väikesel lapsel võib esile kutsuda temperatuuri tõusu.
ICD-10 kood
Rahvusvahelise haiguste klassifikatsiooni kohaselt on molluscum contagiosum järgmine ICD-10 kood:
Q08.1.
Põhjused
Perekonna ortopoksiviirus Mollustsipoksviirus areneb sagedamini nõrgenenud immuunsüsteemiga inimestel, sõltumata soost ja vanusest.


Seetõttu ei põhjusta selle kokkupuude nahaga alati haigusi. Nakkuse eest saate end kaitsta, kui saate teada haiguse põhjused.
Meestel
Mees võib viirusesse nakatuda majapidamistarvete, isiklike esemete, kätlemise, puudutamise kaudu. Sageli juhtub see pärast haigust, madala kvaliteediga toodete kasutamist.

Haigust provotseerivad tegurid on järgmised:
- halb ökoloogia;
- HIV-nakkuse epideemia;
- tihedalt asustatud piirkond.
Formatsioonid intiimsetes kohtades on seksuaalse kontakti tulemus nakatunud partneriga. Viiruseosakesed võivad kanduda vee kaudu näiteks sauna, basseini, veeparki külastades.
Naiste seas
Põhjustavad tegurid ja haiguse kulg naistel ei erine meeste patoloogia ilmingust.

See viirus ei mõjuta lapseootel ema raseduse kulgu. Sel juhul ei ohusta miski lapse tervist.
Lastel
Lapsed on eriti vastuvõtlikud molluscum contagiosumile. Nakkuse leviku peamine põhjus nende seas on kodune kokkupuude nakatunud lapsega.

Foto manifestatsioon jätkust. karbid lastel
See võib juhtuda avalikes kohtades, sealhulgas:
- lasteaed;
- kool;
- spordisektsioonid;
- bassein.
Riskirühma kuuluvad lapsed, kelle immuunsus on nõrgenenud näiteks pärast haigust.
Ravi
Molluscum contagiosum'i ravi ei teostata kõigil juhtudel. Tavaliselt kaovad lööbed ise kuue kuu jooksul. Kui see periood pikeneb, eemaldatakse neoplasm mitmel viisil.

Jooksuetapp
Täiskasvanuid ravitakse farmatseutilised preparaadid, rahvapärased abinõud Ja kirurgiline sekkumine.
Meditsiiniline teraapia
Tavaliselt on haiguse raviks ette nähtud järgmised ravimid:
- Homöopaatiline.
- Antibiootikumid.
- Viirusevastane.
- Immunomoduleeriv.
- Vitamiinide kompleksid.
 Kodus saate kasutada spetsiaalseid kreeme ja salve:
Kodus saate kasutada spetsiaalseid kreeme ja salve:
- "Cycloferon";
- "Imiquad";
- "Viferon";
- "Allomediin".
Välispidiseks kasutamiseks kasutatakse alkoholilahuseid, näiteks Chlorophyllipt.
Kaasaegsed viisid võitlus nakkuse vastu hõlmab kogunemise eemaldamist, kasutades:
- laser. Meetod tagab kiire taastumise, valutuse ja minimaalse nahakahjustuse.
- vedel lämmastik. Krüoteraapial pole vastunäidustusi kasutamiseks, soodustab kiire taastumine kangad. Ei sobi väikelastele.
- Elektrokoagulaator. See on kiire ja tõhus protseduur, mille järel ei teki mingeid tinglikke muutusi.
- Pintsetid või nõelad. Mehaanilise sekkumise edukus sõltub spetsialisti kogemusest. See meetod ei sobi laste raviks. On oht saada mõni muu infektsioon.

Ravimeetodi valib dermatoloog sõltuvalt haiguse astmest ja patsiendi tervislikust seisundist.
Rahvapärased abinõud
Alternatiivne ravi taskukohane ja ohutu, mistõttu eelistavad paljud kasutada retsepte traditsiooniline meditsiin.

Populaarsed abinõud hõlmavad järgmisi ürte ja toite:
- Küüslauk . See hõõrutakse pudruks ja kantakse lööbe kohale 3-4 korda päevas. Küüslauku ei tohi limaskestale määrida.
- järglus . 1,5 supilusikatäit taime valatakse klaasi keeva veega ja nõutakse kogu öö. Paapulid pühitakse keetmisega 4-5 korda päevas.
- Vereurmarohi . Eelmise retsepti järgi valmistatakse infusioon ja kahjustatud piirkondi pühitakse kolm korda päevas.
Enne rahvapäraste ravimite kasutamist peate veenduma, et pole allergiat.
lapsed
Infektsiooni ravi lastel hõlmab kasutamist ravimid, rahvapärased retseptid Ja farmakoloogilised preparaadid. Mõnel juhul tuleb papulid eemaldada. Kõige sagedamini on ette nähtud laserteraapia, mis on lapsele täiesti kahjutu. Pärast seda protseduuri ei saa te last 3 päeva vannitada. Taastumisperiood nõuab immuunsuse kohandamist.
Kui lastel leitakse molluscum contagiosum, ravi Komarovski pakkumisi ära hakka mõne kuu jooksul. Tuntud arst usub, et haigus möödub iseenesest, kui lapsel on terve immuunsüsteem. Kosmeetilise defekti või ulatuslike nahakahjustuste korral soovitab arst kasutada laserit. See on vajalik ka siis, kui lööve puutub kokku riietega ja põhjustab nahavigastusi. Formatsioone saab määrida tavalise joodiga. Selle tööriista regulaarne kasutamine annab tõhusa tulemuse.
Eriti oluline ravi ajal keha hügieen. Kuna patogeen paljuneb vees aktiivselt, peate lapse väga kiiresti pesema.
Oluline on sellest aru saada eneseravi võib olukorda süvendada. Seetõttu peaks ravimeetodi valima raviv lastearst.
Ennetusmeetmed
Ei piisa teadmisest, kuidas haigust ravida, oluline on vältida hilisemat nakatumist.
tuleks kinni pidada ennetavad meetmed mis sisaldavad:
- Hügieenireeglite järgimine.
- Immuunsuse säilitamine.
- Vältige kokkupuudet nakatunud inimestega.
- Esemete ja riiete desinfitseerimine.
- Juhusliku seksi puudumine täiskasvanutel.
Kui üks pereliikmetest on haige, tuleks nakatumisohu välistamiseks üle vaadata ka ülejäänud.
Oluline on jälgida lapse naha seisukorda ja kontrollida seda kahtlaste löövete suhtes. Esimeste haigusnähtude korral tuleb beebit arstile näidata, et edaspidi tüsistusi vältida.
Video:
molluscum contagiosum- healoomuline viiruslik nahahaigus, mida iseloomustab poolkerakujuliste sõlmede ilmumine nahale, harvemini limaskestadele, mille suurus ulatub nööpnõelapeast kuni nabanööri keskse süvendiga hernesteni.
Molluscum contagiosum'i etioloogia ja epidemioloogia
Haigust põhjustab ortopoksviirus, mis kuulub Poxviridae perekonda Chordopoxviridae perekonda Molluscipoxvirus. Molluscum contagiosum viiruseid on 4 tüüpi: MCV-1, MCV-2, MCV-3, MCV-4. Kõige tavalisem tüüp on MCV-1; tüüpi MCV-2 avastatakse tavaliselt täiskasvanutel ja see levib sugulisel teel. Ortopoksviirus kuulub DNA-d sisaldavate viiruste hulka, seda ei kasvatata kana embrüo kudedes ega ole patogeenne laboriloomadele. Haigus on levinud ja mõjutab igas vanuses inimesi.
Nakatumine toimub otsesel kokkupuutel haige või viirusekandjaga või kaudselt isiklike ja majapidamistarvete kaudu. Inkubatsiooniperiood haigus varieerub 1 nädalast mitme kuuni, keskmiselt 2 kuni 7 nädalat.
Seda haigust avastatakse sagedamini 1–4-aastastel lastel. Vanematel lastel tekib infektsioon tavaliselt basseini külastamisel või kontaktspordiga tegelemisel. Ekseemiga lapsed haigestuvad tõenäolisemalt atoopiline dermatiit saavad ravi glükokortikosteroididega.
Noortel inimestel esineb molluscum contagiosum'i nakatumine sageli sugulisel teel.
Keskealistel ja eakatel inimestel võib haiguse arengut provotseerivaks teguriks olla glükokortikosteroidravimite ja tsütostaatikumide pikaajaline kasutamine.
HIV-nakkusega patsientidel on organismi immuunpuudulikkuse seisundi tõttu suurenenud kalduvus molluscum contagiosum'i tekkeks, mida iseloomustab korduv kulg.
Haiguse levimus erinevates riikides jääb vahemikku 1,2% kuni 22% elanikkonnast.
Molluscum contagiosum klassifikatsioon
Puudub.
Molluscum contagiosum sümptomid
Molluscum contagiosum'i elemendid võivad paikneda mis tahes nahaosas.
Lastel paiknevad moodustised sagedamini näonahal (sagedamini silmalaugudel ja otsmikul), kaelal, rindkere ülaosas (eriti kaenlaalustes), ülemised jäsemed(harjade tagaosa); täiskasvanutel - alakõhu nahal, pubis, reite siseküljel, välissuguelundite nahal, päraku ümbruses. Silmalaugude haaratusega võib kaasneda konjunktiviit. HIV-nakkusega inimestel paiknevad kolded kõige sagedamini näo-, kaela- ja kehatüve nahal.

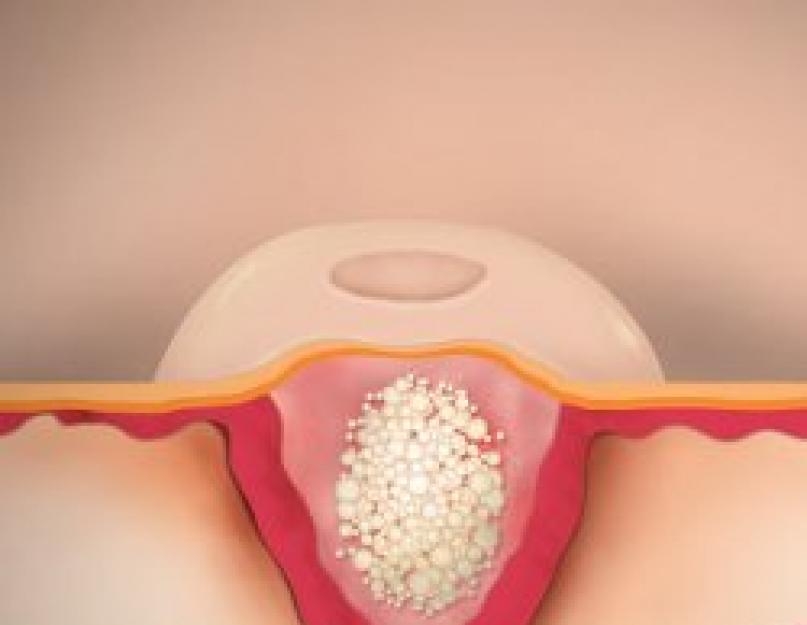
Molluscum contagiosum'i elemendid on 0,1–0,2 cm suurused sõlmekesed, poolkerakujulised või veidi lapikud, tihedad, valutud, normaalse nahavärviga või kahvatud. Roosa värv, sageli vahaja läikega, mille keskel on naba lohk. Sõlmed suurenevad kiiresti kuni 0,5–0,7 cm, isoleeritakse tervel nahal, harvemini ümbritseb neid kergelt väljendunud põletikuline serv. Kui sõlmed külgedelt kokku suruda, eraldub keskavast valge murenev (pudrune) mass, mis koosneb suurte protoplasmaatiliste lisanditega degeneratiivsetest epiteelirakkudest. Lööbe elementide arv on erinev: 5–10 kuni mitukümmend või enam.
Enamikul juhtudel ei kaasne löövetega subjektiivseid tundeid ja need on ainult esindatud kosmeetiline probleem. Tavaliselt taandub haigus ise ja morfoloogilised elemendid võivad isegi ilma ravita mõne kuu pärast spontaanselt kaduda. Lastel on aga molluscum contagiosum pikaajaline kulg (6 kuud kuni 5 aastat), mis on tingitud haiguse põhjustaja autoinokulatsioonist.
TO ebatüüpilised vormid Molluscum contagiosum sisaldab:
- hiidkarbid (läbimõõt 3 cm või rohkem);


- tsüstilised molluskid;



Molluscum contagiosum'i diagnoosimine
Molluscum contagiosum'i diagnoos põhineb kliinilise pildi andmetel, kuid mõnel juhul (ebatüüpiline kliiniline pilt) on vajalik nahabiopsiate mikroskoopiline ja/või patomorfoloogiline uuring.
Romanovsky-Giemsa, Grami, Wrighti või Papanicolaou järgi värvitud sõlmede sisu mikroskoopiline uurimine paljastab viiruskehade suured tellisekujulised rakusisesed kandmised.
Patoloogilisel uurimisel tuvastatakse proliferatiivsed ja degeneratiivsed muutused ogakihi rakkudes. Epidermise kasvu tõttu tekkinud sõlm jaguneb radiaalsete sidekoe vaheseinte abil mitmeks pirnikujuliseks lobuliks. IN ülemised divisjonid epidermise rakkude lobules sisaldavad suuri eosinofiilseid kandjaid - molluskite kehasid. Ogakihi rakkude tsütoplasma vakuoliseerub ja homogeniseerub. Basaalkihi rakud ei ole mõjutatud. Põletikulised muutused pärisnahas on ebaolulised või puuduvad. Pikaajaliste elementide korral pärisnahas võib esineda krooniline granulomatoosne infiltraat.
Molluscum contagiosum'i diferentsiaaldiagnostika
Haigus eristub lamedast tüükadest, mida täheldatakse noorukitel ja noortel. Lamedaid tüükaid on tavaliselt mitu, need paiknevad näol ja käte tagaküljel. Nad näevad välja väikesed ümarad papulid, millel on sile pind ja mis on normaalse naha värvusega.

Vulgaarsed tüükad paiknevad sagedamini käte tagaküljel, need on ebaühtlase, kareda või papillaarse pinnaga tihe papule, mis on kaetud hüperkeratootiliste massidega. Puuduvad tsentraalne sissetõmbamine ja pärlmuttervärv.

Keratoakantoomi täheldatakse sagedamini üle 50-aastastel inimestel avatud nahapiirkondades normaalse või kahvatupunase värvusega poolkerakujulise ühe moodustumise kujul. Moodustiste keskosas on väikesed kraatrikujulised lohud, mis on täidetud sarvjas massiga, mis on kergesti eemaldatavad ja millega ei kaasne veritsust.

Miliumi leidub vastsündinutel, imikutel ja varajane iga; võib spontaanselt kaduda. Lööbed paiknevad sageli põskedel, silmade all. Seal on üksikud või mitmed miliaarsed sõlmed, tihe konsistents, valkjas või valkjaskollane värv.

Akne tekib seborröa taustal, paikneb näol, seljal ja rinnal. Lööbeid esindavad koonilise või poolkera kujuga, pehme konsistentsiga, roosa või sinakaspunase värvusega põletikulised papulid.

Molluscum contagiosum'i ravi
Ravi eesmärgid:
- lööbe taandareng;
- retsidiivid puuduvad.
Üldised märkused teraapia kohta
Teraapia peamine suund on molluscum contagiosum'i elementide hävitamine. Arvestades autoinokulatsiooni võimalust, on vaja eemaldada kõik molluscum contagiosum'i elemendid, mille jaoks tuleks enne ravi läbi viia kogu patsiendi nahapinna uuring, pöörates tähelepanu nahavoltidele. Patsiente tuleb soovitada mitte raseerida lööbeid, kuna see võib põhjustada autoinokulatsiooni.
Näidustused haiglaraviks
Puudub
Molluscum contagiosum eemaldamise meetodid:
- Kuretaaž on kahjustuste mehaaniline eemaldamine kuretiga. Protseduur on valus. Pärast kuretaaži võivad tekkida väikesed, kergelt sissevajunud armid. Kuretaažiravi ebaõnnestumise põhjuseks võib olla suur hulk lööbeid ja samaaegne dermatoloogilised patoloogiad (atoopiline dermatiit).
- Krüoteraapia: mõjutatud on iga molluscum contagiosum'i element vedel lämmastik 6-20 sekundi jooksul. Kui lööve püsib, korratakse protseduuri nädala pärast. Krüoteraapia protseduuriga kaasneb valu ja villide teke, misjärel võib esineda naha pigmentatsiooni rikkumine, kergete armide teke.
- Siseelundite eemaldamine (koorimine) toimub peenete pintsettidega ja seda soovitatakse värskete lööbe eemaldamiseks. See meetod võimaldab hankida materjali diagnoosi järgnevaks patohistoloogiliseks kontrollimiseks.
- Laserteraapia: molluscum contagiosum CO 2 laseri või impulssvärvi laseri elemendid, mille omadused: lainepikkus 585 nm, sagedus 0,5-1 herts, täpi suurus - 3-7 mm, energiatihedus 2-8 J / cm 2, impulsi kestus - 250- 450 ms (D) . Kui lööbed püsivad pärast laserravi protseduuri, tehakse korduv hävitamine 2-3 nädala pärast.
- Molluscum contagiosum'i elementide elektrokoagulatsioon.

Kohalikku anesteesiat kasutatakse valu ja ebamugavustunde vähendamiseks molluscum contagiosum'i elementide hävitamise ajal.
Pärast molluscum contagiosum'i elementide hävitamist töödeldakse nahapiirkondi, millel need asusid, antiseptikumidega: jood + [kaaliumjodiid + etanool], 5% alkoholilahus.
Eriolukorrad
Atoopilise dermatiidiga patsientidel on suur oht paljude lööbega armistumiseks ja seetõttu pole kuretaaž ebasoovitav. Enne molluscum contagiosum'i ravi alustamist on soovitatav ravida atoopilise dermatiidi ägenemist.
Juhtudel, kui nõrgenenud immuunsusega patsientidel tuvastatakse molluscum contagiosum'i lööve, tuleks vältida naha terviklikkuse rikkumisega seotud ravimeetodeid, kuna neil patsientidel on suur risk nakkuslike tüsistuste tekkeks. On teada molluscum contagiosum'i lööbe taandumise juhtumeid pärast retroviirusevastase ravi alustamist.
Raseduse ajal on lubatud kasutada kõiki hävitamismeetodeid.
Nõuded ravitulemustele
- lööbe lahendamine;
- täielik kliiniline remissioon.
Molluscum contagiosum'i ennetamine
Ennetavad meetmed hõlmavad järgmist: haigete laste isoleerimine meeskonnast kuni täieliku taastumiseni ning isikliku ja avaliku hügieeni reeglite järgimine. Ravi ajal on keelatud külastada basseine, jõusaale, avalikke vanne.
Molluscum tagiosum'i ennetamise meetmed hõlmavad ka laste ennetavaid läbivaatusi koolieelsetes lasteasutustes ja koolides, molluski nakkusjuhtude varajast tuvastamist, patsientide ja nende seksuaalpartnerite õigeaegset ravi.
Molluscum contagiosum'iga patsient peaks kuni ravi lõpuni kasutama ainult oma isiklikke asju ja riistu, vältima seksuaalset ja lähedast füüsilist kontakti ning mitte külastama basseini ega sauna.
Noortel inimestel levib molluscum contagiosum peamiselt seksuaalse kontakti kaudu ja seetõttu on soovitatav uurida seksuaalpartnereid.
KUI TEIL ON SELLE HAIGUSE KOHTA KÜSIMUSI, VÕTKE ÜHENDUST DERMATOVENEROLOG ADAEV KH.M.
WHATSAPP 8 989 933 87 34
E-post: [e-postiga kaitstud]
INSTAGRAM @DERMATOLOG_95
Molluscum contagiosum on nakkusliku etioloogiaga naha dermatoloogiline kahjustus, mida iseloomustab iseloomuliku depressiooniga ja valge või roosaka värvusega keskmise suurusega sõlmede moodustumine.
Haiguse otsene põhjustaja on patogeensed mikroorganismid, mis on klassifitseeritud rõugeviirusteks. Nende hulka kuuluvad naha ja limaskestade dermatoloogilised kahjustused healoomulised kasvajad, ja neil ei ole kalduvust põletikuliste protsesside tekkeks.
Kuid haiguse pikk kulg piisava ravi puudumisel võib põhjustada sekundaarse infektsiooni lisandumist. Invasiooniteede tohutu arvu ja kõrge nakkavuse tõttu on haigus laialt levinud ja seda diagnoositakse nii täiskasvanutel kui ka lastel.
Haiguse klassifikatsioon ICD 10 järgi
Meditsiinivaldkonnas eriline rahvusvaheline klassifikatsioon, mille kaudu registreeritakse nii elanikkonna haigestumuse kui ka suremuse tase. Vastavalt selle põhisätetele on igale patoloogiale määratud konkreetne kood, mis koosneb tähestikulistest ja numbrilistest väärtustest. Molluscum contagiosum'ile on omistatud ICD kood 10 B08.1. 
Nakkuse edasikandumise viisid
Nagu eespool mainitud, on nakkushaiguse otsene põhjustaja üks Poxviuse perekonna esindajatest. Haiguse iseloomulikku tunnust nimetatakse kõrgeks nakkavuseks. Invasiooni põhjuseks võivad olla mitmed tegurid, sealhulgas järgmised:
- parenteraalne nakkustee. Tekib kokkupuutel nakatunud inimesega, samuti tema kehavedelikega. Nakatumine võib tekkida isegi käepigistusega. Täiskasvanud elanikkonna esindajatel on intiimne nakkustee iseloomulik ja tavaline, näiteks mehe seksuaalpartnerist naisele.
- Kodune. Molluscum contagiosum'iga võite nakatuda avalikes kohtades külastades, teiste inimeste isiklikke hügieenitarbeid, majapidamistarbeid ja majapidamistarbeid kasutades. Lapsed võivad nakatuda teiste inimeste mänguasjadega mängides või näiteks liivakastis mängides.
- Vertikaalne. Võimalik on ka lapse ema nakatumine loomuliku sünnituse ajal, kuid tuleb märkida, et praktikas esineb seda sagedamini naha ja limaskestade kahjustuste korral suguelundite piirkonnas.
Seega võite molluscum contagiosum'iga nakatuda peaaegu kõikjal. kaua aega viirus võib olla veres uinunud, st varjatud olekus, ilma ennast kuidagi näitamata. Sellised tegurid nagu immuunjõudude vähenemine, HIV-nakkuse esinemine, kergemad kroonilised vaevused, hormonaalne tasakaalutus ja liiga rangest dieedist kinnipidamine võivad viia viirusfloora aktiivsuse stimuleerimiseni.
Olulist rolli mängib ka molluscum contagiosum'i psühhosomaatika. Sellised tegurid nagu depressioon, stress, närvipinge võivad põhjustada viirusfloora aktiivsuse tõusu. Piisava une puudumine võib samuti oluliselt vähendada organismi vastupanuvõimet, muuta ta vastuvõtlikumaks patogeense floora toimele. 
Vormid ja liigid
Molluscum contagiosum'ile, millele on omistatud ICD kood 10 B0.1, on iseloomulik alajaotus teatud liikideks, millel võib olla olulisi erinevusi. Peamised vormid on:
- hiiglaslik. Nende kasvude suurus on alates 2 sentimeetrist. Selliste suurte sõlmede moodustumine on tingitud mitme väikese ühinemisest.
- sõjaväelane. Iseloomustab välimus suur hulk väikesed kasvud, mis asuvad üksteise vahetus läheduses.
- Tsüstiline. Haridus võib olla erineva kujuga kuid määravaks teguriks on sel juhul iseloomuliku süvendi puudumine molluscum contagiosum'i sõlme keskosas.
- Keratiniseeriv. Seda täheldatakse ainult siis, kui patsiendil on liiga kuiv või tundlik nahk. Sellistel juhtudel on sõlmede pind kaetud valkja kattega või õhukese kuiva kilega.
- Haavandiline. Selle vormi puhul on iseloomulik sekundaarse infektsiooni lisamine ja põletikuliste protsesside areng. Seda vormi iseloomustab suurte armide moodustumine.
Kõige sobivama ravi määramiseks on vaja määrata molluscum contagiosum'i vorm.
Video
molluscum contagiosum
Sümptomid
Haiguse õigeaegseks tuvastamiseks on oluline teada, millised on molluscum contagiosum'i kliinilised ilmingud. Dermatovenereoloogia valdkonnas on mitmeid iseloomulikud sümptomid sellele omane nakkushaigus. Peamised neist on järgmised:
- sõlmede teket võib täheldada ülakõhus, näol, silmalaugudel, kaelal, intiimpiirkonnas, reitel. Infektsioonikolde välimuse spetsiifilisus sõltub viiruse kehasse sisenemise piirkonnast.
- Invasiooni algstaadiumis on papulid tihedad ovaalsed kasvajad, mis aja jooksul muutuvad pehmemaks. Kasvu keskel on iseloomulik lohk või lohk.
- Molluscum contagiosum'i kasvud ei põhjusta valu, kuid need võivad sügelema ja sügelema. Väga oluline on järgida isikliku hügieeni reegleid, kuna papulide kammimisel on suur tõenäosus sekundaarse infektsiooni tekkeks, põletikulise protsessi tekkeks.
- Paapulile vajutades eraldub valge üsna tihe mass, mis võib olla kalgenda konsistentsiga ja üsna ebameeldiva lõhnaga.
Invasiooni varases staadiumis võivad molluscum contagiosum'i papulid või sõlmed olla väikesed, praktiliselt ei ulatu naha pinnast kõrgemale. Just sel perioodil on haigus kasutatud ravile eriti vastuvõtlik. 
Diagnostika
Molluscum contagiosum'i diagnoosimiseks on vajalik paapulide või sõlmede üksikasjalik uurimine mikroskoobi all. Reeglina ei ole täiendavate uurimisvõimaluste kasutamine vajalik. Mõnel juhul, näiteks kui kahtlustatakse muid haigusi, võib see osutuda vajalikuks diferentsiaaldiagnostika, mis võimaldab välistada muud nakkusliku etioloogiaga patoloogiad.
Kas patoloogia on nakkav?
Molluscum contagiosum viirus ehk MCV on väga nakkav. Nakatumine võib tekkida kokkupuutel nakatunud inimesega, majapidamistarvete, majapidamistarvetega, avalikes kohtades külastades. Molluscum contagiosum'i inkubatsiooniperiood võib kesta mitu nädalat kuni mitu kuud, see aspekt sõltub patsiendi keha resistentsuse tasemest. Seega saab küsimusele, kas molluscum contagiosum on nakkav või mitte, vastata eranditult jaatavalt. 
Ravi meetodid
Molluscum contagiosum'iga nakatumisel on soovitatav alustada ravi võimalikult kiiresti, see aitab vältida võimalikud tüsistused, samuti valida kõige sobivam ja õrn meetod, mis aitab infektsiooni kõrvaldada. Traditsioonilised viisid Molluscum contagiosum'i ravimeetodid on järgmised:
- suukaudseks manustamiseks mõeldud viirusevastaste ainete kasutamine.
- Ravimite kasutamine välispidiseks kasutamiseks.
- Invasiivsete ravimeetodite kasutamine, mida kasutatakse eriti sageli suurte kasvude taustal.
Naha ja limaskestade sõlmede eemaldamiseks võib kasutada meditsiinilised preparaadid viirusevastaste ja antiseptiliste omadustega. Kõige sagedamini hõlmavad need: atsükloviiri salvi, oksoliinset salvi, viferooni.
Molluscum contagiosum'i ilmingute täielikuks eemaldamiseks on vaja valitud ainet kasutada vähemalt neli korda päevas. 
Samuti on soovitatav kasutada antiseptilist ja desinfektsioonivahendit ravimid, millest peamised on järgmised: fukortsin, joodi alkoholilahus, boorhappe alkoholilahus. Loetletud preparaatide kasutamine on lubatud ainult naha raviks. Limaskesti nendega ei soovitata kindlasti ravida, kuna see võib põhjustada põletusi.
Pärast molluscum contagiosum'i sõlmede eemaldamist võivad nahale jääda nähtavad armid. Selle vältimiseks soovitavad eksperdid kasutada invasiivseid ravimeetodeid, mis aitavad kasvu täielikult eemaldada ja vältida armide teket:
- ultraheliravi. Seda tüüpi ravi on üks uuenduslikumaid ja õrnemaid. Selle kasutamine võimaldab teil täielikult kõrvaldada armide välimus ja kõrvaldada patogeensed kasvud. Meetod on praktiliselt valutu, kuid vajadusel on võimalik kasutada anesteetikume.
- laserteraapia. Laserteraapia võimaldab eemaldada ka kasvajaid, vältides armide tekkimist. Isegi suurte sõlmede eemaldamiseks piisab ühest seansist. Kasvude ümberkasvatamine on välistatud.
- Elektrokoagulatsioon.
- Krüodestruktsioon. Kokkupuude nahaga vedela lämmastikuga. Suurte kasvu eemaldamiseks võib olla vajalik mitu seanssi. Meetod on eriti valus ja seetõttu on vajalik anesteetikumide kasutamine.
Lisaks ülaltoodud ravimitele ja meetoditele on soovitatav võtta ka meetmeid, mille eesmärk on suurendada immuunjõude, organismi vastupanuvõimet, see aitab haigusega kordades kiiremini toime tulla. 
Molluscum contagiosum avaldub nakkusliku dermatoosina ja seda iseloomustavad nahakahjustused. Haigus avaldub väikeste valgete või roosade sõlmede kujul, mille keskel on depressioon. See haigus on levinud ja sellega võib nakatuda igas vanuses. Viirus edastatakse kokkupuutel nakatunud inimesega.
Molluscum contagiosum viitab healoomulistele moodustistele. See moodustub viiruse mõjul, mis nakatab väikest nahapiirkonda. Põletikuline protsess ei ole tüüpiline sõlmedele.
Arstid on haigestumuse ja suremuse taseme registreerimiseks välja töötanud ICD 10. Igale haigusele on määratud spetsiaalne kood, mis koosneb tähtedest ja numbritest.
Rahvusvaheline haiguste klassifikatsioon on andnud molluscum contagiosumile koodi B08.1. Selline arvestus on vajalik vajaliku meditsiinilise teabe mugavaks säilitamiseks.
Klassifikaatori koodi tõlge näeb välja selline:
Haigustekitajaks on inimese DNA-d sisaldav ja rõugeviiruse perekonda kuuluv viirus.
Nakatumise oht suureneb järgmistel juhtudel:
- Pääs avalikusse basseini, sauna.
- Tihe kontakt nakatunud inimesega.
- HIV-nakkus.

Inkubatsiooniperiood kestab kaks nädalat kuni mitu kuud. Inimene ei tea isegi alati, et ta on molluski nakkusliku viiruse kandja. Pärast inkubatsiooniperioodi hakkab haigus progresseeruma.
Sümptomid ja ravi
Viirus siseneb inimkehasse mikropragude ja vigastuste kaudu. Alla 5-aastastel lastel on suurem tõenäosus nakatuda. Neil on moodustised näol, silmalaugudel, kaelal, torsos. Täiskasvanutel on nakkus lokaliseeritud kubemes, sagedamini suguelunditel, päraku ümbruses. Täiskasvanud nakatuvad intiimsuse kaudu. Haigus avastatakse 18% HIV-nakatunud inimestest.
Haigusele on iseloomulik, et sõlmele vajutades eraldub süvendist kohupiimamass. Molluskid asuvad rühmadena või üksikult. Mõnikord tunneb inimene lööbe kohas sügelust.
Kasvud on erineva kuju ja suurusega. Molluscum contagiosum võib olla:
- hiiglaslikud suurused;
- keratiniseeritud;
- tsüstiline;
- väljendas;
- meenutab aknet, miiliat.

Haridus ei kao iseenesest. Kui meetmeid ei võeta, levib protsess teistesse kehaosadesse. Sekundaarse infektsiooni tõenäosus sellistes olukordades suureneb.
Ravi põhineb sõlmede kirurgilisel eemaldamisel või trikloroäädikhappe, hõbenitraadi, joodi, vereurmarohi kohalikul manustamisel. Ravimitest ja ravimitest kasutatakse edasise nakatumise vältimiseks "Fukortsin", "Molyustin", mis suurendab epidermise kaitsereaktsiooni. Lisaks määrama viirusevastased ained suposiitide, tablettide, salvide kujul.
Kui haigust ei ravita, võib see läbida tsüklilise taastumise tee. Hea immuunsusega inimesel kaob osa lööbest aja jooksul, kuid täielik taastumine toimub alles aasta pärast. Ägenemist täheldatakse sagedamini vähenenud immuunsusega inimestel. See haigus on eriti levinud HIV-patsientide seas.
Ärahoidmine
- Kui tuvastatakse nakatunud patsiendid, isoleerige nad kuni täieliku paranemiseni.
- Järgige isikliku hügieeni reegleid.
- Karastage keha, järgige õiget eluviisi.
- Kasutage immuunsüsteemi tugevdavaid ravimeid.
Hiljutiste uuringute kohaselt on inimesi, kellel nakatumisel haiguse tunnuseid ei ilmne. See sõltub immuunsüsteemi toimimisest, mis hävitab viiruse, takistades selle paljunemist.
Molluscum contagiosum on nahahaigus (ICD-10 kood - B08.1, Molluscum contagiosum), mille põhjustab poksiviiruste rühma kuuluv DNA-d sisaldav viirus.
Sellesse rühma kuulub rõugeviirus. Haigus mõjutab ainult inimesi.
See väljendub selles, et naha pindmistele kihtidele (harvemini limaskestadele), mõnikord varrele tekivad poolkerakujulised sõlmekesed, mille suurus ulatub nööpnõelapeast kuni herneseni. Need ulatuvad veidi üle naha taseme.
Kõige sagedamini on sõlmede suurus 0,3-0,5 cm.Väliselt näevad need välja nagu papilloomid.
Healoomulise moodustumise keskmes on naba lohk.
Sellel viirusel on 4 tüüpi, millest kaks on kõige levinumad:
- I-MCV, leitud 75% patsientidest;
- II-MCV, sugulisel teel leviv täiskasvanutel.
Haigus esineb sagedamini 1-4-aastastel lastel kui täiskasvanutel. Epideemia puhanguid täheldatakse lasterühmades. Lööbe iseloomulikud tunnused on järgmised sümptomid:
- nahaaluse moodustise avamisel tuleb pinnale murenev kohupiimamass (molluski keha), mis sisaldab keratiniseeritud rakke ja viiruslikke molluskilaadseid osakesi;
- paapulide värvus on sama, mis nahal, või veidi rohkem roosa;
- valu puudumine;
- peal esialgne etapp- väike arv papuleid;
- kerge sügelus küpsemise etapis;
- depressiooni olemasolu naha moodustumise keskosas.
Lööve võib muutuda põletikuliseks, kui tekib bakteriaalne infektsioon. Seejärel tekivad nahale valulikud mäda sisaldavad haavandid. Seda haigusvormi leidub sageli HIV-nakkusega inimestel, kelle paapulid võivad katta suuri nahapiirkondi.
Molluscum contagiosum'i nakatunud inimesel tekib keskmiselt 2-3 kuu pärast omandatud immuunsus viiruse vastu, kuid see on ebastabiilne ja eriti nõrk eakatel.
Kõige sagedamini ilmnevad lööbed järgmistel kehapindadel:
- Käed;
- õlgade ja käsivarte sisepinnad;
- jalad ja tuharad;
- nägu;
- kõhu eesmine pind;
- kael ja rind;
- päraku piirkond.
Täiskasvanutel tekib viiruse sugulisel teel edasikandumisel lööve suguelunditele (meestel peenisevarrele, naistel häbememokale), alakõhule, häbemele ja reie siseküljele.
Haigus ise ei ole ohtlik, kuid võib põhjustada kolme tüsistust:
- dermatiit (koos bakteriaalse infektsiooni lisamisega);
- nahakahjustuste suurte fookuste teke sõlmede ühinemisel. Seda tüsistust täheldatakse patsientidel, kellel on keha kaitsevõime märgatav vähenemine;
- silmalaugude kahjustuse tagajärjel tekkinud konjunktiviit.
Haiguse diagnoos tehakse enamasti visuaalselt. Mõnel juhul teostada mikroskoopiline uurimine papule sisu.
Molluscum contagiosum on laialt levinud healoomuline nahakahjustus. Iseloomustab väikeste paapulite moodustumine, mille keskel on mulje, pärlvalge, roosa või normaalne nahavärv, mis paiknevad lastel näol, kehatüvel, jäsemetel, täiskasvanutel - kubemes ja suguelundites.
Välimuse põhjused ja arengumehhanism
Haigust põhjustab ortopoksviirus, mis kuulub Poxviridae perekonda Chordopoxviridae perekonda Molluscipoxvirus. Molluscum contagiosum viiruseid on 4 tüüpi: MCV-1, MCV-2, MCV-3, MCV-4.
Kõige tavalisem tüüp on MCV-1; tüüpi MCV-2 avastatakse tavaliselt täiskasvanutel ja see levib sugulisel teel. Ortopoksviirus kuulub DNA-d sisaldavate viiruste hulka, seda ei kasvatata kana embrüo kudedes ega ole patogeenne laboriloomadele.
Sagedamini ründab viirus lapsi vanuses 1 aasta kuni 12-15 aastat. Riskirühma kuuluvad noored patsiendid, kellel on halvad sanitaartingimused ja probleemid immuunsussüsteem. On tähelepanuväärne, et alla üheaastased lapsed haigestuvad harva. Nende kehas on endiselt emaantikehi, mis patogeenile edukalt vastu peavad.
3 Haiguse põhjused
Lööbe ilmnemist provotseerivad tegurid on järgmised:
- vähenenud immuunsus ebasoodsate keskkonnategurite ja haiguste mõjul;
- ravi kortikosteroidravimite ja tsütostaatikumidega;
- mehaaniline mõju ja nahakahjustused (kammimine, kriimustamine, raseerimine, pigistamine).
Lööbe täielikuks kõrvaldamiseks on vaja tegeleda selle peamise põhjusega - keha kaitsefunktsioonide nõrgenemisega.
Etioloogia
Haigustekitajaks on Poxviridae perekonna Chordopoxvirus alamperekonna klassifitseerimata viirus.
Epidemioloogia
1.3 Epidemioloogia
Haiguse levimus erinevates riikides jääb vahemikku 1,2% kuni 22% elanikkonnast. Haigus on levinud ja mõjutab igas vanuses inimesi.
Nakatumine toimub otsesel kokkupuutel haige või viirusekandjaga või kaudselt isiklike ja majapidamistarvete kaudu. Haiguse peiteaeg varieerub 1 nädalast mitme kuuni, keskmiselt 2 kuni 7 nädalat.
Seda haigust avastatakse sagedamini 1–4-aastastel lastel. Vanematel lastel tekib infektsioon tavaliselt basseini külastamisel või kontaktspordiga tegelemisel.
Sagedamini haiged lapsed, kellel on ekseem või atoopiline dermatiit, kes saavad ravi glükokortikosteroidravimitega. Noortel inimestel esineb molluscum contagiosum'i nakatumine sageli sugulisel teel.
Keskealistel ja eakatel inimestel võib haiguse arengut provotseerivaks teguriks olla glükokortikosteroidravimite ja tsütostaatikumide pikaajaline kasutamine. HIV-nakkusega patsientidel on organismi immuunpuudulikkuse seisundi tõttu suurenenud kalduvus molluscum contagiosum'i tekkeks, mida iseloomustab korduv kulg.
1.6 Kliiniline pilt
Molluscum contagiosum'i elemendid võivad paikneda mis tahes nahaosas.
Lastel paiknevad moodustised sagedamini näonahal (sagedamini silmalaugudel ja otsmikul), kaelal, rinnal (eriti kaenlaalustes), ülajäsemetel (käte tagaosas); täiskasvanutel - alakõhu nahal, pubis, reite siseküljel, välissuguelundite nahal, päraku ümbruses.
Silmalaugude haaratusega võib kaasneda konjunktiviit. HIV-nakkusega inimestel paiknevad kolded kõige sagedamini näo-, kaela- ja kehatüve nahal.
Molluscum contagiosum'i elemendid on 0,1–0,2 cm suurused sõlmekesed, poolkerakujulised või veidi lapikud, tihedad, valutud, normaalse nahavärviga või kahvaturoosad, sageli vahaja läikega, mille keskel on naba lohk.
Sõlmed suurenevad kiiresti 0,5-0,7 cm-ni, isoleeritakse tervel nahal, harva ümbritsetud kerge põletikulise servaga. Kui sõlmed külgedelt kokku suruda, eraldub keskavast valge murenev (pudrune) mass, mis koosneb suurte protoplasmaatiliste lisanditega degeneratiivsetest epiteelirakkudest.