श्वसन अंग शरीर में एक महत्वपूर्ण कार्य करते हैं, लेकिन अन्य प्रणालियों की तुलना में अक्सर वे सभी प्रकार की विकृति के अधीन होते हैं। ऊपरी भाग के रोग श्वसन तंत्रलगभग हर व्यक्ति में साल में कम से कम एक बार पाया जाता है. समान लक्षणों के बावजूद, रोग पाठ्यक्रम की गंभीरता और उपचार के दृष्टिकोण में भिन्न होते हैं।
कौन-कौन सी बीमारियाँ हैं
ऊपरी श्वसन तंत्र में शामिल हैं: नाक गुहा, स्वरयंत्र और ग्रसनी। शरीर के इन भागों में प्रवेश करने वाले रोगजनक सूक्ष्मजीव निम्नलिखित विकृति को भड़काते हैं:
- नासिकाशोथ;
- एडेनोइड्स की सूजन;
- साइनसाइटिस और इसके प्रकार - साइनसाइटिस, फ्रंटल साइनसाइटिस, आदि;
- एनजाइना (टॉन्सिलिटिस);
- स्वरयंत्रशोथ;
- ग्रसनीशोथ
संक्रमण के प्रेरक एजेंट बैक्टीरिया, वायरस और कवक हैं: स्ट्रेप्टोकोकी, स्टेफिलोकोकी, न्यूमोकोकी, क्लैमाइडिया, हेमोफिलस इन्फ्लुएंजा, पैरेन्फ्लुएंजा, एडेनोवायरस, कैंडिडा और अन्य।
संक्रमण का सबसे आम मार्ग हवाई है। इसके अलावा, रोगजनक संपर्क के माध्यम से शरीर में प्रवेश कर सकते हैं।
ऊपरी श्वसन अंगों के सभी रोग तीव्र और तीव्र हो सकते हैं पुरानी अवस्था. जीर्ण रूपरोग की विशेषता व्यवस्थित पुनरावृत्ति और पुनरावृत्ति है, जबकि तीव्रता के दौरान वही लक्षण देखे जाते हैं जो तीव्र रूप में होते हैं।
यदि श्वसन रोगों का समय पर इलाज नहीं किया जाता है, तो रोगजनक निचले श्वसन अंगों में फैल सकते हैं और गंभीर संक्रमणों (उदाहरण के लिए, निमोनिया) सहित अन्य संक्रमणों को शामिल कर सकते हैं।
rhinitis
सबसे आम विकृति में से एक, नाक की श्लेष्म सतहों की सूजन की विशेषता। राइनाइटिस तीव्र या दीर्घकालिक हो सकता है। सूजन का कारण वायरस और बैक्टीरिया हैं, कम अक्सर - एलर्जी।
पर आरंभिक चरणरोगी में निम्नलिखित लक्षण होते हैं:
- म्यूकोसा की सूजन, सूखापन और खुजली;
- नाक से सांस लेने का उल्लंघन;
- गंध की भावना में कमी;
- छींक आना
- साष्टांग प्रणाम;
- कभी-कभी - तापमान में वृद्धि.
अक्सर, राइनाइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि इन्फ्लूएंजा, खसरा, डिप्थीरिया जैसे अन्य संक्रमणों का परिणाम है।
साइनसाइटिस
एक या अधिक साइनस में सूजन संबंधी घटनाएं आमतौर पर सामान्य सर्दी, फ्लू और अन्य बीमारियों की जटिलता के रूप में विकसित होती हैं। साइनसाइटिस के मुख्य लक्षणों में शामिल हैं:
- नासिका मार्ग से गाढ़ा स्राव;
- आँखों के ऊपर, नाक में कसाव महसूस होना;
- सामान्य स्थिति में गिरावट;
- सिर में दर्द;
- नाक से सांस लेने में कठिनाई, जबकि बलगम की रुकावट अक्सर एक तरफ देखी जाती है।
चूल्हे पर निर्भर करता है सूजन प्रक्रियासाइनसाइटिस के निम्नलिखित प्रकार प्रतिष्ठित हैं: एथमॉइडाइटिस, स्फेनोइडाइटिस, फ्रंटल साइनसाइटिस, साइनसाइटिस।
एडेनोओडाइटिस
नासॉफिरिन्जियल टॉन्सिल की वृद्धि की विशेषता वाली इस बीमारी का निदान 3 से 10 साल के बच्चों में किया जाता है। अधिकतर यह किसी संक्रामक रोग का परिणाम होता है।
एडेनोओडाइटिस की नैदानिक अभिव्यक्तियाँ इस प्रकार हैं:
- नाक के माध्यम से श्वसन क्रिया का उल्लंघन;
- चिपचिपे बलगम की उपस्थिति;
- आवाज परिवर्तन;
- सिर में दर्द;
- बढ़ी हुई थकान;
- सांस की तकलीफ, खांसी;
- कुछ मामलों में, श्रवण हानि।
उन्नत चरण में, चेहरे पर "एडेनोइड" मास्क, लैरींगोस्पास्म, उरोस्थि और सिर की वक्रता होती है।
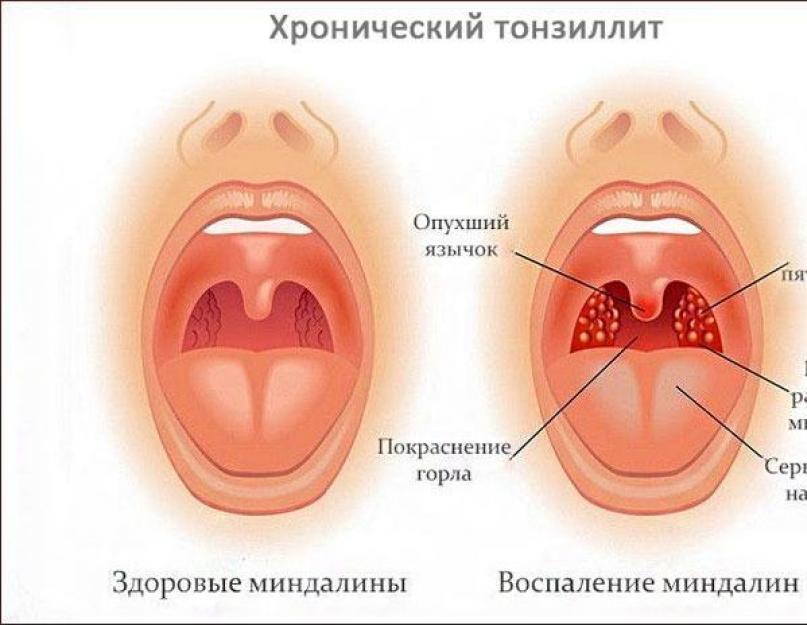
क्रोनिक टॉन्सिलिटिस
पैथोलॉजी के उत्तेजक आमतौर पर कवक और बैक्टीरिया होते हैं, साथ ही साथ अन्य श्वसन संक्रमण भी होते हैं - साइनसाइटिस, राइनोरिया, एडेनोओडाइटिस, क्षय।

पैलेटिन टॉन्सिल पर सूजन संबंधी घटनाएं निम्नलिखित लक्षणों के साथ होती हैं:
- सुस्ती, ताकत की हानि;
- मांसपेशियों और सिरदर्द;
- ठंड लगना;
- टॉन्सिल की सूजन और प्रसार;
- तापमान संकेतकों में वृद्धि;
- निगलने पर गले में खराश;
- नशा सिंड्रोम.
यह बीमारी अक्सर बच्चों में और दुर्लभ मामलों में बुजुर्ग मरीजों में पाई जाती है।
एनजाइना
तीव्र टॉन्सिलिटिस एक ऐसी बीमारी है जिसमें सूजन प्रक्रिया टॉन्सिल और स्वरयंत्र पर कब्जा कर लेती है। संक्रमण के प्रेरक एजेंट स्ट्रेप्टोकोकी, स्टेफिलोकोसी और कवक हैं।
अस्तित्व निम्नलिखित प्रपत्रतीव्र तोंसिल्लितिस:
- प्रतिश्यायी;
- कूपिक;
- लैकुनर;
- कफयुक्त.
किसी भी प्रकार के तीव्र टॉन्सिलिटिस में पाठ्यक्रम की निम्नलिखित विशेषताएं होती हैं:
- उच्च तापमान संकेतक;
- सामान्य कमज़ोरी;
- ठंड लगना;
- बढ़े हुए लिम्फ नोड्स;
- निगलते समय दर्द;
- शुष्क मुँह, गले में खराश;
- टॉन्सिल की सूजन.
कूपिक और लैकुनर टॉन्सिलिटिस के साथ, टॉन्सिल के श्लेष्म झिल्ली पर एक सफेद या पीले रंग की कोटिंग देखी जाती है।
अन्न-नलिका का रोग
ग्रसनी की सूजन एक अलग विकृति के रूप में विकसित हो सकती है या सार्स की जटिलता बन सकती है। इसके अलावा, रोग का विकास चिड़चिड़े भोजन के उपयोग के साथ-साथ प्रदूषित हवा से भी होता है।
रोग का जीर्ण अवस्था में संक्रमण ऊपरी श्वसन पथ की एक और सूजन को भड़का सकता है, उदाहरण के लिए, साइनसाइटिस। ग्रसनीशोथ के लक्षण कैटरल टॉन्सिलिटिस के समान होते हैं, लेकिन रोगी का सामान्य स्वास्थ्य संतोषजनक होता है, कोई तापमान नहीं होता है।
लक्षणों में शामिल हैं:
- तालु की पिछली दीवार की सूजन;
- गले में पसीना और सूखापन महसूस होना;
- भोजन निगलते समय दर्द होना।
लैरींगाइटिस
एक बीमारी जिसमें सूजन स्वरयंत्र को प्रभावित करती है उसे लैरींगाइटिस कहा जाता है। गंभीर हाइपोथर्मिया, तीव्र ओवरस्ट्रेन सूजन का कारण बन सकता है। स्वर रज्जुऔर फ्लू जैसी अन्य बीमारियाँ।

प्रभावित क्षेत्रों में, म्यूकोसा सूज जाता है और चमकीले लाल रंग का हो जाता है। इसके अलावा, ये हैं:
- कुक्कुर खांसी;
- आवाज की कर्कशता;
- श्वसन संबंधी शिथिलता.
श्वासनली में सूजन के संक्रमण के साथ, रोगी को लैरींगोट्रैसाइटिस का निदान किया जाता है।
श्वसन अंग एक एकल प्रणाली हैं, और इसके ऊपरी और निचले वर्गों के बीच कोई स्पष्ट सीमा नहीं है। इसलिए, बहुत बार निचले श्वसन पथ के रोग ऊपरी उपचार के परिणामस्वरूप उत्पन्न होते हैं, लेकिन वे स्वतंत्र विकृति के रूप में भी विकसित हो सकते हैं।
निदान
निदान से शुरू होता है दृश्य निरीक्षणरोगी, जबकि विशेषज्ञ श्लेष्मा झिल्ली की सूजन और हाइपरमिया, बिगड़ा हुआ श्वसन कार्य, फटने का पता लगा सकता है।
एक अनिवार्य प्रक्रिया लिम्फ नोड्स का स्पर्शन है, साथ ही फेफड़ों को सुनना भी है, जो आपको घरघराहट सुनने और फेफड़ों के काम का मूल्यांकन करने की अनुमति देगा।
ग्रसनी और नाक से बाकपोसेव की मदद से रोगज़नक़ के प्रकार को स्थापित करना संभव है। सूजन की तीव्रता की डिग्री निर्धारित करने के लिए, डॉक्टर रक्त और मूत्र दान करने की सलाह दे सकते हैं।
निचले श्वसन अंगों की बीमारियों का संदेह होने पर, एक्स-रे और अन्य निदान विधियों, जैसे ब्रोंकोस्कोपी, का प्रदर्शन किया जाता है।
इलाज
बीमारी के प्रकार के बावजूद, ऊपरी श्वसन पथ का उपचार जटिल तरीके से किया जाता है। थेरेपी के लक्ष्य हैं:
- संक्रमण का उन्मूलन;
- तीव्र लक्षणों को दूर करना;
- बिगड़े कार्यों की बहाली.
इसके लिए, उपस्थित चिकित्सक दवाएं लिखते हैं।
ऊपरी ईएनटी पथ के रोगों के सबसे आम उत्तेजक बैक्टीरिया हैं, इसलिए उपचार का मुख्य सिद्धांत एंटीबायोटिक चिकित्सा है। :
- इस मामले में पहली पसंद की दवाएं पेनिसिलिन समूह की दवाएं हैं - एम्पीसिलीन, एमोक्सिक्लेव, एमोक्सिसिलिन, ऑगमेंटिन। वांछित प्रभाव के अभाव में, विशेषज्ञ उन्हें दूसरे के फंड से बदल सकता है औषधीय समूह, उदाहरण के लिए, फ़्लोरोक्विनोलोन - लेवोफ़्लॉक्सासिन, मोक्सीफ़्लोक्सासिन। श्वसन विकृति के उपचार के लिए, सेफलोस्पोरिन का उपयोग किया जाता है - सेफुरोक्सिम, सेफिक्सिम, सुप्राक्स, ज़ीनत।
- वायरल विकृति का उपचार एंटीवायरल दवाओं - रेमांटाडिन, टैमीफ्लू, कागोसेल, आर्बिडोल की मदद से किया जाता है। दवाएं एमिकसिन, साइक्लोफेरॉन, वीफरॉन भी रिकवरी में तेजी लाने में मदद करेंगी।
- फंगल रोगों के लिए, वह रोगाणुरोधी दवाओं (निस्टैटिन, फ्लुकोनाज़ोल) का उपयोग करता है।
- उत्तेजना के लिए प्रतिरक्षा तंत्रइम्युनोमोड्यूलेटर (इमुडॉन, आईआरएस-19, ब्रोंकोमुनल) निर्धारित किए जा सकते हैं।

रोगी की सामान्य स्थिति में सुधार के लिए रोगसूचक उपचार का उपयोग किया जाता है, इसलिए दवा का चुनाव विकृति विज्ञान के प्रकार पर निर्भर करता है:
- राइनाइटिस में वैसोकॉन्स्ट्रिक्टर ड्रॉप्स (नाज़ोल, रिनोस्टॉप, पिनोसोल) दिखाई देते हैं;
- यदि विकृति खांसी के साथ है, तो एक्सपेक्टोरेंट सिरप सिनकोड, फालिमिंट, एसीसी, ब्रोमहेक्सिन मदद करेंगे। थर्मोप्सिस, लिकोरिस, थाइम पर आधारित म्यूकोलाईटिक गुणों वाली दवाओं ने अच्छा प्रभाव दिखाया। सबसे लोकप्रिय में ब्रोंहिकम, स्टॉपटसिन, ब्रोंचिप्रेट, पर्टुसिन, गेडेलिक्स, टॉन्सिलगॉन, प्रोस्पैन, एरेस्पल हैं;
- गले में स्थानीय खराश को कम करने के लिए, एनाल्जेसिक और सूजन-रोधी प्रभाव वाली अवशोषण योग्य गोलियों अजीसेप्ट, स्ट्रेप्सिल्स, लिज़ोबैक्ट, फरिंगोसेप्ट, ग्रैमिडिन का उपयोग किया जाता है। गेक्सोरल, योक्स, इंगलिप्ट, टैंटम वर्डे स्प्रे श्लेष्म झिल्ली कीटाणुरहित करने में मदद करेंगे;
- बुखार की उपस्थिति में, ज्वरनाशक दवाओं का उपयोग किया जाता है (नूरोफेन, पेरासिटामोल);
- साइनसाइटिस, साइनसाइटिस और राइनाइटिस के लिए, नाक गुहा को मिरामिस्टिन और फुरासिलिन कीटाणुनाशक समाधानों के साथ-साथ समुद्री नमक पर आधारित उत्पादों से धोना निर्धारित है;
- टॉन्सिल से सूजन को दूर करने के लिए एंटीहिस्टामाइन दवाओं ज़िरटेक, क्लेरिटिन, आदि का सेवन मदद करेगा;
- दर्द से राहत के लिए इबुप्रोफेन, एस्पिरिन का उपयोग किया जाता है।
फिजियोथेरेपी को सहायक तरीकों के रूप में दिखाया गया है, जिसमें साँस लेना सत्र, साँस लेने के व्यायाम और आहार शामिल हैं। तीव्रता के दौरान, सख्त बिस्तर आराम, सीमा का पालन करने की सिफारिश की जाती है शारीरिक व्यायाम, जितना हो सके उतना पानी पियें।
साँस लेने
ग्रसनीशोथ, लैरींगाइटिस, टॉन्सिलिटिस में साँस लेने की प्रक्रियाओं ने अच्छा प्रभाव दिखाया। ऊपरी श्वसन पथ के रोगों के लिए साँस लेना एंटीसेप्टिक दवाओं फ्लुइमुसिल, फुरसिलिन, डाइऑक्साइडिन की मदद से किया जाता है।
प्रक्रिया एक नेब्युलाइज़र के माध्यम से की जाती है - एक विशेष उपकरण जो दवा को छोटे कणों में तोड़ देता है, जिसके कारण पदार्थ नाक गुहा और श्वसन अंगों के दुर्गम क्षेत्रों में प्रवेश करता है।
रोग के प्रकार के आधार पर, इनहेलेशन थेरेपी का उपयोग किया जा सकता है:
- म्यूकोलाईटिक्स जो श्लेष्म स्राव को पतला करने और खांसी में सुधार करने में मदद करते हैं (एम्ब्रोक्सोल, लेज़ोलवन);
- ब्रोन्कोडायलेटर्स (बेरोडुअल, बेरोटेक);
- कॉर्टिकोस्टेरॉइड्स (पल्मिकॉर्ट);
- एंटीएलर्जिक दवाएं (क्रोमोहेक्सल);
- रोगाणुरोधी (फ्लुइमुसिल-एंटीबायोटिक आईटी);
- क्षार और नमक पर आधारित उत्पाद (बोरजोमी मिनरल वाटर और सोडियम क्लोराइड)।

उपचार की इस पद्धति का उपयोग वयस्कों और बच्चों दोनों में किया जा सकता है।
लोकविज्ञान
उपचार प्रक्रिया को तेज़ करने में सहायता करें पारंपरिक औषधि. हालाँकि, इनका उपयोग सटीक निदान होने के बाद ही किया जाना चाहिए।
ऊपरी श्वसन अंगों के रोगों का इलाज जड़ी-बूटियों की मदद से घर पर ही करने की सलाह दी जाती है:
- रोजमैरी। पौधे के आधार पर, काढ़े और अर्क तैयार किए जाते हैं, जिन्होंने स्वरयंत्र की सूजन, खांसी और ज्वर सिंड्रोम के उपचार में खुद को सकारात्मक रूप से साबित किया है।
- अजवायन का काढ़ा. स्पास्टिक खांसी से छुटकारा पाने में मदद करता है। गर्भावस्था के दौरान लागू नहीं.
- वाइबर्नम के जामुन और छाल। जलसेक लेने से खांसी की प्रतिक्रिया की गंभीरता कम हो जाएगी, खोई हुई आवाज वापस आ जाएगी।
- औषधीय मार्शमैलो. इसका उपयोग खांसी होने पर बलगम के उत्सर्जन को बेहतर बनाने के लिए किया जाता है।
- एलेकंपेन. इसका उद्देश्य ऊपरी और निचले श्वसन पथ की विकृति के साथ होने वाली खांसी का इलाज करना है।
- बिर्च कलियाँ. उन्होंने एनजाइना के उपचार में उत्कृष्ट परिणाम दिखाए।
- आप रास्पबेरी चाय से घर की गर्मी को कम कर सकते हैं।
इसके अलावा, निम्नलिखित व्यंजनों का उपयोग किया जाता है:
- बहती नाक के साथ, मुसब्बर, कलानचो, चुकंदर, गाजर का रस मदद कर सकता है;
- आवाज को बहाल करने के लिए, निम्नलिखित मिश्रण का उपयोग करें: 2 बड़े चम्मच मक्खन, 2 जर्दी, 2 चम्मच शहद, 5 ग्राम आटा। दिन में 4-5 बार खाली पेट दवा का प्रयोग करें;
- आप गर्म आलू की भाप से साँस लेने की मदद से खांसी को कम कर सकते हैं और बहती नाक का इलाज कर सकते हैं;
- शुद्ध स्राव के निष्कासन में सुधार के लिए, पिसे हुए प्याज और हंस की चर्बी के मिश्रण से गर्दन और उरोस्थि को रगड़ने से मदद मिलेगी।
ऊपरी श्वसन अंगों की विकृति संक्रामक, एलर्जी या ऑटोइम्यून मूल की हो सकती है। बीमारी के प्रकार को सटीक और शीघ्रता से स्थापित करना बहुत महत्वपूर्ण है: इससे आपको एक दवा चुनने और कम समय में बीमारी को हराने की अनुमति मिलेगी।
ऊपरी श्वसन पथ (यूआरटी) को नाक गुहा और ग्रसनी द्वारा दर्शाया जाता है। श्वसन पथ के प्रारंभिक भाग में सबसे पहले वायरस और बैक्टीरिया का सामना होता है, जो महत्वपूर्ण अनुपात में संक्रामक रोगों का कारण बनते हैं। पैथोलॉजिकल प्रक्रियाएं अक्सर चोटों और प्रणालीगत बीमारियों के परिणामस्वरूप भी विकसित होती हैं। कुछ स्थितियों में सहज उपचार की संभावना होती है, कई अन्य विकारों के लिए विशेष चिकित्सा देखभाल की आवश्यकता होती है।
ऊपरी श्वसन पथ के रोग
ऊपरी श्वसन पथ के रोग संबंधी विकारों की संरचना को तर्कसंगत रूप से कई मानदंडों के अनुसार विभाजित किया गया है।
सूजन प्रक्रिया के स्तर के संबंध में, उन्हें वर्गीकृत किया गया है:
- राइनाइटिस नाक गुहा की एक बीमारी है।
- साइनसाइटिस परानासल साइनस की एक विकृति है।
- परानासल साइनस की सूजन के निजी रूप: साइनसाइटिस ( दाढ़ की हड्डी साइनस), फ्रंटल साइनसाइटिस (ललाट), एथमॉइडाइटिस (जाली)।
- ग्रसनीशोथ - ग्रसनी के रोग।
- संयुक्त घाव: राइनोसिनुसाइटिस, राइनोफेरीन्जाइटिस।
- टॉन्सिलिटिस और टॉन्सिलिटिस - तालु टॉन्सिल की एक सूजन प्रतिक्रिया।
- एडेनोओडाइटिस - बड़े ग्रसनी लिम्फोइड संरचनाओं की अतिवृद्धि और सूजन।
ऊपरी श्वसन पथ की विकृति विषम कारकों के प्रभाव में विकसित होती है। वीडीपी की हार के मुख्य कारण हैं:
- यांत्रिक क्षति, चोट;
- विदेशी निकायों का प्रवेश;
- एलर्जी;
- संक्रमण;
- जन्मजात विशेषताएं और विकासात्मक विसंगतियाँ।
लक्षण एवं उपचार
बीमारियों का सबसे महत्वपूर्ण हिस्सा वायरस और बैक्टीरिया के कारण ऊपरी श्वसन पथ में होने वाली सूजन प्रक्रियाएं हैं। सभी श्वसन संक्रमणों की विशेषता कैटरल सिंड्रोम और शरीर के सामान्य नशा की उपस्थिति है।
स्थानीय स्तर पर सूजन की विशिष्ट अभिव्यक्तियों में शामिल हैं:
- व्यथा;
- सूजन;
- लालपन;
- तापमान में वृद्धि;
- अंग की शिथिलता.
ऊपरी श्वसन पथ की हार के साथ, म्यूकोसिलरी क्लीयरेंस में बदलाव होता है। श्वसन उपकला की कोशिकाओं द्वारा बलगम का निर्माण बाधित हो जाता है। प्रारंभिक चरण में राइनाइटिस की प्रचुर उपस्थिति की विशेषता होती है तरल स्राव. इसके बाद, स्राव की संरचना श्लेष्म और चिपचिपे म्यूकोप्यूरुलेंट में बदल जाती है। दर्द सिंड्रोम अन्य स्थानीयकरण की सूजन प्रक्रियाओं में सबसे अधिक अंतर्निहित है।
रोगों की अभिव्यक्तियाँ सीधे तौर पर क्षति के स्तर और एटियलॉजिकल कारक से संबंधित होती हैं। रोगी की कहानी का डेटा कि उसे क्या चिंता है, विशिष्ट क्लिनिक और एक विशेष परीक्षा के परिणाम डॉक्टर को सटीक निदान करने की अनुमति देते हैं।
rhinitis
यह स्थिति संक्रामक एजेंटों के संपर्क में आने या मौजूदा संवेदीकरण की पृष्ठभूमि में किसी एलर्जेन के संपर्क में आने के परिणामस्वरूप विकसित होती है। एक वयस्क प्रति वर्ष 3-4 बार वायरल राइनाइटिस से पीड़ित होता है। नाक के म्यूकोसा की जीवाणु संबंधी सूजन मुख्य रूप से अनुपचारित बहती नाक की पृष्ठभूमि के खिलाफ विकसित होती है।
पृथक राइनाइटिस कई चरणों में होता है:
बहती नाक वाले शिशु शरारती होते हैं, वे अपने स्तनों को पूरी तरह से नहीं चूस पाते हैं।
सीधी राइनाइटिस की कुल अवधि 7, कभी-कभी 10 दिनों तक होती है। यदि कोई व्यक्ति तुरंत सेलाइन घोल से नाक धोने का सहारा लेता है और सामान्य तरीकेउपचार (गर्म पैर स्नान, रसभरी के साथ गर्म चाय, पर्याप्त नींद), बहती नाक की शुरुआत की अवधि 2 गुना कम हो जाती है।
रोगजनकों के अनुकूली तंत्र गैर-विशिष्ट प्रकार की सुरक्षा के प्रतिरोध की उपस्थिति का कारण बनते हैं। कमजोर लोगों में, राइनाइटिस 2-4 सप्ताह तक रह सकता है और जीर्ण रूप में विकसित हो सकता है।
इन्फ्लूएंजा महामारी के दौरान, इस एआरवीआई के विशिष्ट लक्षणों के विकास के साथ, रोग के हल्के पाठ्यक्रम वाले रोगी को बिस्तर पर आराम दिखाया जाता है। फिर, जैसे-जैसे स्थिति में सुधार होता है, गतिविधि का विस्तार होता है। उपचार में एक महत्वपूर्ण घटक उन दवाओं का उपयोग है जो न्यूरामिनिडेज़ (ओसेल्टामिविर, ज़नामिविर) को रोकते हैं। एडामेंटेन (रेमांटाडिन) का उपयोग हमेशा शरीर पर वायरल लोड को कम नहीं करता है।
एआरवीआई के साथ सीधी राइनाइटिस, एक नियम के रूप में, ठीक हो जाती है सरल साधन. बहती नाक के साथ, समुद्र के पानी के घोल से नाक गुहा की सहवर्ती सिंचाई के साथ वैसोकॉन्स्ट्रिक्टर दवाओं का उपयोग किया जाता है। ऐसे संयुक्त स्प्रे और बूंदें हैं जो डिकंजेस्टिव और नमक घटक को मिलाते हैं (उदाहरण के लिए, रिनोमारिस)। बैक्टीरियल सूजन के अलावा एंटीबायोटिक दवाओं के टपकाने की आवश्यकता होती है। सभी रोगियों को बेहतर पेय आहार (चाय, फल पेय, गर्म पानी) की सिफारिश की जाती है। ख़राब सहनशीलता के साथ उच्च तापमानपेरासिटामोल या इबुप्रोफेन का सहारा लें। उपचार का आधार एलर्जी रिनिथिसइसमें एलर्जेन के साथ संपर्क को खत्म करना, एंटीहिस्टामाइन लेना और उसके बाद हाइपोसेंसिटाइजेशन थेरेपी शामिल है।
साइनसाइटिस और राइनोसिनुसाइटिस
परानासल साइनस की सूजन, एक नियम के रूप में, सामान्य सर्दी की जटिलता है। रोग का आधार सहायक साइनस के म्यूकोसा की सूजन, उत्तरार्द्ध में बलगम का बढ़ा हुआ उत्पादन और स्राव के बहिर्वाह का उल्लंघन है। ऐसी स्थितियों में, जीवाणु वनस्पतियों के प्रजनन के लिए अनुकूल वातावरण बनता है। धीरे-धीरे साइनस में मवाद जमा हो जाता है।

रोगी, नाक बंद होने, म्यूकोप्यूरुलेंट डिस्चार्ज की उपस्थिति के अलावा, सिरदर्द से भी चिंतित रहते हैं। शरीर का तापमान आमतौर पर काफी बढ़ जाता है। सुस्ती और चिड़चिड़ापन विकसित होता है। साइनस की एक्स-रे जांच से निदान की पुष्टि की जाती है। छवियां कम वातन वाले क्षेत्रों और साइनस के काले पड़ने वाले क्षेत्रों की कल्पना करती हैं।
उपचार का उद्देश्य संक्रामक एजेंट को खत्म करना है।जीवाणु सूजन के साथ, एंटीबायोटिक्स टैबलेट के रूप में निर्धारित की जाती हैं (कम अक्सर, इंजेक्शन के रूप में)। वैसोकॉन्स्ट्रिक्टर्स का उपयोग, नाक को धोना और संक्रमण के फोकस की जल निकासी को दिखाया गया है। म्यूकोलाईटिक्स (रिनोफ्लुइमुसिल) चिपचिपे स्राव को पतला करने में योगदान देता है और म्यूकोप्यूरुलेंट सामग्री के "ठहराव" वाले क्षेत्रों से इसके निष्कासन में सुधार करता है। कुछ मामलों में, मवाद निकालने के साथ साइनस का एक चिकित्सीय पंचर दिखाया जाता है।
YAMIK की मदद से उपचार की एक विधि है, जिसे बिना पंचर के किया जाता है। इस मामले में, साइनस की सामग्री सचमुच एक विशेष उपकरण द्वारा "चूसा" जाती है। ओटोलरींगोलॉजिस्ट जटिल ड्रॉप्स (मार्कोवा और अन्य) लिख सकते हैं।
साइनसाइटिस अक्सर राइनाइटिस की पृष्ठभूमि पर होता है। ऐसे रोगियों में रोग संबंधी लक्षणों का एक संयोजन देखा जाता है। इस स्थिति को राइनोसिनुसाइटिस के रूप में वर्गीकृत किया गया है।
ग्रसनीशोथ और टॉन्सिलिटिस

तीव्र शोधग्रसनी को मुख्य रूप से एआरवीआई या एआरआई माना जाता है - जो वायरल या बैक्टीरिया की उत्पत्ति पर निर्भर करता है। मरीज़ खांसी, गांठ महसूस होने और गले में ख़राश को लेकर चिंतित हैं। अप्रिय संवेदनाएँनिगलने से बढ़ जाना। सामान्य स्थिति खराब हो सकती है: तापमान में वृद्धि, कमजोरी, सुस्ती है।
जांच करने पर, पीछे की ग्रसनी दीवार की ग्रैन्युलैरिटी नोट की जाती है, फुंसी और छापे की उपस्थिति संभव है। श्लेष्मा झिल्ली ढीली, लाल। अक्सर यह स्थिति तालु टॉन्सिल में वृद्धि के साथ होती है। टॉन्सिलिटिस लिम्फोइड ऊतक, हाइपरिमिया की स्थिरता से भी प्रकट होता है, जीवाणु क्षति के साथ, मवाद के साथ प्युलुलेंट प्लग या पारभासी रोम की उपस्थिति देखी जाती है। रोगी के पूर्वकाल ग्रीवा लिम्फ नोड्स बढ़ जाते हैं और दर्दनाक हो जाते हैं।
ग्रसनीशोथ और टॉन्सिलिटिस को जोड़ा और अलग किया जा सकता है, लेकिन एक लगातार स्थानीय तस्वीर के साथ।

इलाज वायरल रोगएंटीसेप्टिक घोल (क्लोरहेक्सिडिन, मिरामिस्टिन, योक्स) से गले की सिंचाई करके किया जाता है। कैमोमाइल के अर्क और काढ़े का उपयोग करके, सोडा-नमक के पानी से धोने से प्रभावी परिणाम प्राप्त होते हैं। रोगी को बार-बार गर्म पेय दिखाया जाता है। भोजन को यंत्रवत् संसाधित (पिसा हुआ, उबला हुआ) किया जाना चाहिए। यदि आवश्यक हो तो ज्वरनाशक औषधियों का प्रयोग रोगसूचक रूप से किया जाता है। पर जीवाणु एटियलजिरोगों के लिए उपयुक्त एंटीबायोटिक चिकित्सा निर्धारित की जाती है।
पथभ्रष्ट झिल्ली
यह स्थिति मध्य तल से सेप्टम की हड्डी और/या कार्टिलाजिनस संरचनाओं के लगातार विचलन द्वारा दर्शायी जाती है और यह काफी सामान्य है। चोटों, लंबे समय तक अनुचित उपचार के कारण वक्रता बनती है क्रोनिक राइनाइटिस, विकास की व्यक्तिगत विशेषताएं। का आवंटन विभिन्न रूपविकृति, जिसमें सेप्टम की लकीरें और स्पाइक्स भी शामिल हैं। स्थिति अक्सर स्पर्शोन्मुख होती है और इसमें चिकित्सा हस्तक्षेप की आवश्यकता नहीं होती है।
कुछ रोगियों में, विकृति स्वयं इस रूप में प्रकट होती है:

परानासल साइनस के वातन की कठिनाई के कारण, एक स्पष्ट वक्रता साइनसाइटिस और ओटिटिस मीडिया द्वारा जटिल हो सकती है। यदि, मौजूदा लक्षणों की पृष्ठभूमि के खिलाफ, कोई अन्य ईएनटी विकृति विकसित होती है, तो वे सेप्टम के सर्जिकल संरेखण का सहारा लेते हैं।
नाक से खून निकलना
प्रणालीगत और श्वसन रोगों के साथ, चोटों के बाद स्थिति विकसित होती है। नाक से खून बहने की तीन डिग्री होती हैं:
- नगण्य, जिसमें रक्त अपने आप बंद हो जाता है, रक्त की हानि न्यूनतम (कई मिलीलीटर) होती है;
- मध्यम, 300 मिलीलीटर तक रक्त नष्ट हो जाता है, हेमोडायनामिक्स स्थिर होता है;
- गंभीर या गंभीर - 300 मिलीलीटर से अधिक की हानि, हृदय और यहां तक कि मस्तिष्क के काम में गड़बड़ी होती है (1 लीटर तक रक्त की हानि के साथ)।
घर पर स्व-सहायता के रूप में, नाक के पुल पर ठंडक लगाना, रक्तस्राव की तरफ की नासिका को दबाना आवश्यक है। सिर आगे की ओर झुका हुआ है (इसे पीछे नहीं फेंका जा सकता)। सबसे अच्छा होगा हाइड्रोजन पेरोक्साइड में भिगोए गए अरंडी का परिचय। रक्तस्राव रोकने की अनुपस्थिति में, विशेष नाक टैम्पोनैड या रक्तस्राव वाहिका को दागने की आवश्यकता होती है। भारी रक्त हानि के मामले में, समाधान का जलसेक और परिचय दवाइयाँ(अमीनोकैप्रोइक एसिड, डाइसीनॉन, आदि)।
इसके अलावा, ऊपरी श्वसन पथ की विकृति में नाक गुहा और ग्रसनी के अन्य रोग शामिल हैं, जिनका निदान एक ओटोलरींगोलॉजिस्ट द्वारा किया जाता है (हेमटॉमस, सेप्टम में एक पैथोलॉजिकल छेद के माध्यम से सीटी बजने की भावना के साथ छिद्र, म्यूकोसा के बीच आसंजन और पुल, ट्यूमर) ). ऐसे मामलों में, केवल एक विशेषज्ञ ही एक व्यापक परीक्षा आयोजित करने में सक्षम होता है, जिसके परिणाम उपचार की मात्रा और रणनीति निर्धारित करते हैं।
46-47. श्वसन संबंधी रोग
बच्चों में, श्वसन संबंधी बीमारियाँ वयस्कों की तुलना में बहुत अधिक आम हैं, वे बच्चों की शारीरिक और शारीरिक विशेषताओं और प्रतिरक्षा की स्थिति की ख़ासियत के कारण अधिक गंभीर हैं।
शारीरिक विशेषताएं
श्वसन अंगों को निम्न में विभाजित किया गया है:
1. ऊपरी श्वसन पथ (एपी): नाक, ग्रसनी।
3. निचला डीपी: ब्रांकाई और फेफड़े के ऊतक।
सांस की बीमारियों
ऊपरी श्वसन पथ के रोग: सबसे आम हैं राइनाइटिस और टॉन्सिलाइटिस।
एनजाइना- एक संक्रामक रोग जो तालु को प्रभावित करता है
टॉन्सिल. प्रेरक एजेंट अक्सर स्ट्रेप्टोकोकस और वायरस होते हैं।
तीव्र एनजाइना और क्रोनिक हैं।
तीव्र टॉन्सिलिटिस की नैदानिक तस्वीर:
नशा के लक्षण: सुस्ती, मांसपेशियों में दर्द, भूख न लगना।
बुखार
निगलते समय दर्द होना
टॉन्सिल पर छापे की उपस्थिति
चिकित्सा के सिद्धांत:
जीवाणुरोधी चिकित्सा! (पसंद की दवा पेनिसिलिन (एमोक्सिसिलिन) है)।
भरपूर पेय (वी = 1.5-2 लीटर)
विटामिन सी
कीटाणुनाशक घोल से गरारे करना।
क्रोनिक टॉन्सिलिटिस की नैदानिक तस्वीर:
मुख्य लक्षण: एनजाइना का बार-बार तेज होना।
नशे के लक्षण मौजूद हो सकते हैं, लेकिन कुछ हद तक
बार-बार नाक बंद होना
बदबूदार सांस
बार-बार संक्रमण होना
लंबे समय तक निम्न ज्वर की स्थिति
चिकित्सा के सिद्धांत:
लैकुने, टॉन्सिल को एंटीसेप्टिक घोल से धोना (कोर्स 1-2 आर/प्रति वर्ष)।
स्थानीय एंटीसेप्टिक्स: एम्बेज़ोन, ग्रैमिसिडिन, हेपसेटिडाइन, फालिमिंट।
सामान्य सुदृढ़ीकरण उपाय
नियमित स्पा उपचार
विटामिन युक्त पोषण (प्रति दिन 500 मिलीग्राम की खुराक पर विटामिन सी)
फाइटोथेरेपी: बच्चों के लिए टॉन्सिलगॉन 2-3 सप्ताह के लिए दिन में 10-15 बूंद x 5-6 बार।
तीव्र राइनोसिनुसाइटिस- एक संक्रामक रोग, प्रेरक एजेंट अक्सर वायरस होता है। रोगज़नक़ के प्रकार के आधार पर, राइनोसिनुसाइटिस को कैटरल (वायरल) और प्यूरुलेंट (जीवाणु) में विभाजित किया गया है।
नैदानिक तस्वीर:
नाक से सांस लेने में कठिनाई
सिरदर्द
नाक से स्राव (श्लेष्म हो सकता है - वायरल संक्रमण के साथ, और प्यूरुलेंट - जीवाणु संक्रमण के साथ)।
कम आम: शरीर का तापमान बढ़ना, खांसी
चिकित्सा के सिद्धांत:
हल्के प्रवाह में, प्रारम्भिक चरणबीमारियों में नाक को गर्म घोल (सलाइन, फुरेट्सिलिन), गर्म पैर स्नान, मॉइस्चराइजिंग स्प्रे (बलगम को पतला करने के लिए) - एक्वामोरिस या म्यूकोलाईटिक एजेंटों से धोना प्रभावी होता है।
म्यूकोलाईटिक दवाएं: 7-10 दिनों के लिए रिनोफ्लुमुसिल।
वैसोकॉन्स्ट्रिक्टर दवाएं 7-10 दिनों से अधिक नहीं की अवधि के लिए निर्धारित की जाती हैं।
गंभीर वायरल राइनाइटिस में, बायोपरॉक्स प्रभावी है।
जीवाणुरोधी दवाएं केवल प्युलुलेंट डिस्चार्ज की उपस्थिति में निर्धारित की जाती हैं (पसंद की दवा एमोक्सिसिलिन है, पेनिसिलिन से एलर्जी की उपस्थिति में - सुमामेड (मैक्रोपेन))।
मध्य श्वसन तंत्र के रोग
एसडीपी के घावों में से, लैरींगोट्रैसाइटिस सबसे आम है।
तीव्र लैरींगोट्रैसाइटिस – गंभीर बीमारी, जिसका प्रेरक एजेंट अक्सर वायरस होता है, लेकिन एलर्जी भी हो सकता है।
नैदानिक तस्वीर:
अचानक शुरुआत, आमतौर पर रात में
शोर घरघराहट और सांस की तकलीफ
कम आम: शरीर का तापमान बढ़ना
चिकित्सा के सिद्धांत:
व्याकुलता चिकित्सा (गर्म पैर स्नान, पिंडली की मांसपेशियों पर सरसों का मलहम, खूब गर्म पेय)।
कमरे में हवा ठंडी और नम होनी चाहिए।
एक नेब्युलाइज़र के माध्यम से ब्रोन्कोडायलेटर्स (वेंटोलिन) का साँस लेना।
प्रभाव के अभाव में - रोगी को अस्पताल में भर्ती कराना।
निचले श्वसन तंत्र के रोग
ऊपरी श्वसन पथ के घावों में से, सबसे आम हैं:
वायुमार्ग में अवरोध
ब्रोंकाइटिस
न्यूमोनिया
दमा
अवरोधक ब्रोंकाइटिसजीवन के पहले 2 वर्षों के बच्चों में अधिक बार दिखाई देता है
श्वसन पथ की शारीरिक विशेषताओं के कारण: संकीर्ण
ब्रोन्कियल लुमेन. रुकावट या तो लुमेन के संकीर्ण होने या गाढ़े थूक के साथ वायुमार्ग की रुकावट से जुड़ी होती है। 85% में प्रेरक एजेंट वायरस हैं।
नैदानिक तस्वीर:
रोग की शुरुआत में, तीव्र श्वसन रोग का एक क्लिनिक (बहती नाक, अस्वस्थता, बुखार हो सकता है)। बाद में, एक खांसी जुड़ जाती है: शुरुआत में सूखी, लेकिन फिर गीली खांसी में बदल जाती है। बाद में
सांस की तकलीफ होती है, जिसमें सांस लेने और छोड़ने में कठिनाई होती है
एक विशिष्ट सीटी, खड़खड़ाती सांस या शोर सुनाई देने के साथ
दूरी, तेजी से सांस लेना, सभी अनुरूप स्थानों का पीछे हटना
छाती (जुगुलर फोसा, इंटरकोस्टल स्पेस)।
चिकित्सा के सिद्धांत:
हल्के मामलों के लिए, बाह्य रोगी उपचार:
कमरे का बार-बार वेंटिलेशन
ब्रोन्कोडायलेटर्स के साथ नेब्युलाइज़र या स्पेसर के माध्यम से साँस लेना:
बेरोडुअल, वेंटोलिन, सोडा-नमक साँस लेना।
ब्रोन्कियल जल निकासी और कंपन मालिश
तीव्र ब्रोंकाइटिस- ब्रोन्कियल म्यूकोसा की सूजन की विशेषता और बलगम के अत्यधिक स्राव के साथ। बीमारी का कारण अक्सर वायरस होता है।
नैदानिक तस्वीर:
बीमारी के पहले दिनों में, तीव्र श्वसन रोग क्लिनिक: अस्वस्थता, नाक बहना, शरीर के तापमान में वृद्धि हो सकती है
सूखी खाँसी, बाद में (2-5 दिनों के बाद) कम हो जाती है
चिकित्सा के सिद्धांत:
भरपूर गर्म पेय ( मिनरल वॉटर, कफ निस्सारक जड़ी बूटियों का काढ़ा)
सूखी, तेज़ खांसी के लिए - एंटीट्यूसिव्स (लिबेक्सिन, साइनकोड)
सरसों के मलहम, जार - नहीं दिखाए गए (क्योंकि वे त्वचा को नुकसान पहुंचाते हैं और एलर्जी प्रतिक्रिया पैदा कर सकते हैं)।
तीव्र निमोनिया- एक संक्रामक रोग जिसमें फेफड़े के ऊतकों में सूजन आ जाती है। 80-90% में प्रेरक एजेंट जीवाणु वनस्पति है, बहुत कम अक्सर - वायरस या कवक।
नैदानिक तस्वीर:
नशा के लक्षण व्यक्त किए जाते हैं: शरीर टी > 38-39, 3 दिनों से अधिक समय तक रहना; सुस्ती, कमजोरी,
उल्टी, पेट दर्द हो सकता है
भूख की कमी
रुकावट के किसी भी लक्षण के बिना तेजी से सांस लेना (सांस की तकलीफ)।
चिकित्सा के सिद्धांत
हल्के रूपों में, उपचार बाह्य रोगी के आधार पर हो सकता है; गंभीर मामलों में, साथ ही 3 वर्ष से कम उम्र के बच्चों को अस्पताल में भर्ती होने का संकेत दिया जाता है:
जीवाणुरोधी चिकित्सा: हल्के मामलों के लिए एमोक्सिसिलिन पसंद की दवा है।
एक्सपेक्टोरेंट (एम्ब्रोक्सोल, लेज़ोलवन, एसिटाइलसिस्टीन)
प्रचुर मात्रा में पेय (मिनरल वाटर, फलों का पेय, काढ़ा)।
बीमारी के पहले दिनों के दौरान बिस्तर पर आराम
बीमारी के पांचवें दिन से - साँस लेने के व्यायाम
विटामिन (एविट, विटामिन सी)
भौतिक चिकित्सा
दमाश्वसन पथ की एक पुरानी एलर्जी बीमारी है, जो सांस की तकलीफ या दम घुटने के रुक-रुक कर होने वाले हमलों की विशेषता है। अधिकांश मामलों में बीमारी का कारण एलर्जी है। प्रेरक कारकों के प्रभाव को बढ़ाने वाले कारक हैं: सार्स, तंबाकू का धुआं, तेज गंध, ठंडी हवा, व्यायाम, खाद्य रंग और संरक्षक।
नैदानिक तस्वीर:
घरघराहट के साथ जुड़ी सांस की तकलीफ
सूखी, कंपकंपी वाली खांसी
छींक आना, नाक बंद होना संभव है
गिरावट आम तौर पर कई घंटों में बिगड़ जाती है
दिन, कभी-कभी मिनटों के भीतर।
क्लासिक सुविधाओं के अलावा दमारोग के संभावित लक्षण हैं:
पैरॉक्सिस्मल खांसी और घरघराहट के लगातार एपिसोड की उपस्थिति
चल रहे जीवाणुरोधी से सकारात्मक प्रभाव का अभाव
रात में खांसी होना
लक्षणों की मौसमी प्रकृति
परिवार में एलर्जी का पता लगाना
बच्चे में अन्य एलर्जी प्रतिक्रियाओं की उपस्थिति (डायथेसिस)
चिकित्सा के सिद्धांत
निवारक चिकित्सा तीव्र हमलों की रोकथाम है, अर्थात्। एलर्जेन के साथ संपर्क का उन्मूलन;
रोगसूचक उपचार में रोगनिरोधी या सूजनरोधी दवाओं की नियुक्ति शामिल है;
रोगजनक चिकित्सा - रोग के कारण पर लक्षित है, अर्थात्। यदि एलर्जेन का उन्मूलन संभव नहीं है, तो विशिष्ट इम्यूनोथेरेपी (एलर्जी टीकाकरण) का संकेत दिया जाता है।
श्वसन पथ के घाव विभिन्न अंगों और प्रणालियों के संक्रामक रोगविज्ञान में अग्रणी स्थान रखते हैं, जो परंपरागत रूप से आबादी के बीच सबसे व्यापक हैं। प्रत्येक व्यक्ति हर साल विभिन्न कारणों के श्वसन संक्रमण से पीड़ित होता है, और कुछ लोग साल में एक से अधिक बार पीड़ित होते हैं। अधिकांश श्वसन संक्रमणों के अनुकूल पाठ्यक्रम के बारे में प्रचलित मिथक के बावजूद, हमें यह नहीं भूलना चाहिए कि निमोनिया (निमोनिया) संक्रामक रोगों से होने वाली मौतों के कारणों में पहले स्थान पर है, और शीर्ष पांच में भी है। सामान्य कारणों मेंमौत की।
श्वसन पथ का संक्रमण तीव्र होता है संक्रामक रोग, संक्रमण के एयरोजेनिक तंत्र का उपयोग करके संक्रामक एजेंटों के प्रवेश से उत्पन्न होते हैं, यानी, वे संक्रामक होते हैं, प्राथमिक और माध्यमिक दोनों श्वसन प्रणाली को प्रभावित करते हैं, सूजन संबंधी घटनाओं और विशिष्ट नैदानिक लक्षणों के साथ।
श्वसन तंत्र में संक्रमण के कारण
श्वसन संक्रमण के प्रेरक एजेंटों को एटियोलॉजिकल कारक के अनुसार समूहों में विभाजित किया गया है:
1) जीवाणुजन्य कारण(न्यूमोकोकी और अन्य स्ट्रेप्टोकोकी, स्टेफिलोकोकी, माइकोप्लाज्मा, काली खांसी, मेनिंगोकोकस, डिप्थीरिया, माइकोबैक्टीरिया और अन्य का प्रेरक एजेंट)।
2) वायरल कारण(इन्फ्लूएंजा वायरस, पैराइन्फ्लुएंजा, एडेनोवायरस, एंटरोवायरस, राइनोवायरस, रोटावायरस, हर्पेटिक वायरस, खसरा वायरस, कण्ठमाला और अन्य)।
3) फंगल कारण(जीनस कैंडिडा, एस्परगिलस, एक्टिनोमाइसेट्स के कवक)।

संक्रमण का स्रोत- बीमार व्यक्ति या संक्रामक एजेंट का वाहक। श्वसन पथ के संक्रमण में संक्रामक अवधि अक्सर रोग के लक्षणों की शुरुआत के साथ शुरू होती है।
संक्रमण का तंत्रवायुजनित, जिसमें वायुजनित मार्ग (छींकने और खांसने पर एरोसोल कणों के साँस द्वारा रोगी के संपर्क में आने से संक्रमण), वायु-धूल (संक्रामक रोगजनकों वाले धूल के कणों का साँस लेना) शामिल हैं। श्वसन प्रणाली के कुछ संक्रमणों में, बाहरी वातावरण में रोगज़नक़ की स्थिरता के कारण, संचरण कारक महत्वपूर्ण होते हैं - घरेलू सामान जो खांसने और छींकने पर रोगी के निर्वहन में आते हैं (फर्नीचर, स्कार्फ, तौलिए, व्यंजन, खिलौने, हाथ, और अन्य)। ये कारक डिप्थीरिया, स्कार्लेट ज्वर, कण्ठमाला, टॉन्सिलिटिस, तपेदिक के संक्रमण के संचरण में प्रासंगिक हैं।

श्वसन तंत्र के संक्रमण का तंत्र
संवेदनशीलताश्वसन पथ के संक्रमण के रोगजनकों के लिए सार्वभौमिक, व्यक्ति जल्दी से संक्रमित हो सकते हैं बचपनहालाँकि, बुजुर्गों के लिए, एक विशेषता जीवन के पहले वर्षों में बच्चों के समूह का व्यापक कवरेज है। लिंग पर कोई निर्भरता नहीं है, पुरुष और महिला दोनों समान रूप से प्रभावित होते हैं।
श्वसन रोग के लिए जोखिम कारकों का एक समूह है:
1) संक्रमण के प्रवेश द्वार का प्रतिरोध (प्रतिरोध), जिसकी डिग्री है
उल्लेखनीय प्रभावअक्सर जुकाम, ऊपरी श्वसन पथ में पुरानी प्रक्रिया।
2) मानव शरीर की सामान्य प्रतिक्रियाशीलता - किसी विशेष संक्रमण के प्रति प्रतिरक्षा की उपस्थिति।
टीकाकरण रोके जा सकने वाले संक्रमणों (न्यूमोकोकस, काली खांसी, खसरा, आदि) में भूमिका निभाता है। कण्ठमाला), मौसमी रूप से नियंत्रित संक्रमण (इन्फ्लूएंजा), महामारी के संकेतों के अनुसार टीकाकरण (रोगी के संपर्क के बाद पहले दिनों में)।
3) प्राकृतिक कारक (हाइपोथर्मिया, नमी, हवा)।
4) सहवर्ती पुरानी बीमारियों के कारण द्वितीयक इम्युनोडेफिशिएंसी की उपस्थिति
(केंद्रीय तंत्रिका तंत्र की विकृति, फेफड़े, मधुमेह, यकृत विकृति, ऑन्कोलॉजिकल प्रक्रियाएंऔर दूसरे)।
5) आयु कारक (जोखिम वाले बच्चे पूर्वस्कूली उम्रऔर बुजुर्ग लोग
65 वर्ष से अधिक आयु)।
मानव शरीर में फैलाव के आधार पर श्वसन पथ के संक्रमण को पारंपरिक रूप से चार समूहों में विभाजित किया जाता है:
1) संक्रमण के प्रवेश द्वार पर रोगज़नक़ के प्रजनन के साथ श्वसन अंगों का संक्रमण, अर्थात, परिचय के स्थल पर (सार्स का पूरा समूह, काली खांसी, खसरा और अन्य)।
2) परिचय स्थल के साथ श्वसन पथ का संक्रमण - श्वसन पथ, हालांकि, शरीर में रोगज़नक़ के हेमटोजेनस प्रसार और घाव के अंगों में इसके प्रजनन के साथ (इस प्रकार कण्ठमाला, मेनिंगोकोकल संक्रमण, वायरल एटियलजि का एन्सेफलाइटिस) , विभिन्न एटियलजि के निमोनिया विकसित होते हैं)।
3) श्वसन तंत्र में संक्रमण, जिसके बाद हेमटोजेनस प्रसार होता है और त्वचा और श्लेष्मा झिल्ली को द्वितीयक क्षति होती है - एक्सेंथेमा और एनेंथेमा (चिकनपॉक्स, चेचक, कुष्ठ रोग), और रोग के लक्षणों में श्वसन सिंड्रोम विशिष्ट नहीं है।
4) ऑरोफरीनक्स और श्लेष्मा झिल्ली को नुकसान के साथ श्वसन पथ का संक्रमण (डिप्थीरिया, टॉन्सिलिटिस, स्कार्लेट ज्वर, संक्रामक मोनोन्यूक्लियोसिसऔर दूसरे)।
श्वसन पथ की संक्षिप्त शारीरिक रचना और शरीर क्रिया विज्ञान
श्वसन प्रणालीऊपरी और निचले श्वसन पथ से मिलकर बनता है। ऊपरी श्वसन पथ में नाक, परानासल साइनस (मैक्सिलरी साइनस, फ्रंटल साइनस, एथमॉइड भूलभुलैया, स्फेनॉइड साइनस), आंशिक रूप से शामिल हैं मुंह, गला। निचले श्वसन पथ में स्वरयंत्र, श्वासनली, ब्रांकाई, फेफड़े (एल्वियोली) शामिल हैं। श्वसन प्रणाली मानव शरीर और पर्यावरण के बीच गैस विनिमय प्रदान करती है। ऊपरी श्वसन पथ का कार्य फेफड़ों में प्रवेश करने वाली हवा को गर्म और कीटाणुरहित करना है, और फेफड़े सीधे गैस विनिमय करते हैं।

श्वसन पथ की शारीरिक संरचनाओं के संक्रामक रोगों में शामिल हैं:
- राइनाइटिस (नाक के म्यूकोसा की सूजन); साइनसाइटिस, साइनसाइटिस (साइनस की सूजन);
- टॉन्सिलिटिस या टॉन्सिलिटिस (पैलेटिन टॉन्सिल की सूजन);
- ग्रसनीशोथ (गले की सूजन);
- स्वरयंत्रशोथ (स्वरयंत्र की सूजन);
- ट्रेकाइटिस (श्वासनली की सूजन);
- ब्रोंकाइटिस (ब्रोन्कियल म्यूकोसा की सूजन);
- निमोनिया (फेफड़ों के ऊतकों की सूजन);
- एल्वोलिटिस (एल्वियोली की सूजन);
- श्वसन पथ का एक संयुक्त घाव (तथाकथित तीव्र श्वसन वायरल संक्रमण और तीव्र श्वसन संक्रमण, जिसमें लैरींगोट्रैसाइटिस, ट्रेकोब्रोनकाइटिस और अन्य सिंड्रोम होते हैं)।
श्वसन पथ के संक्रमण के लक्षण
रोगज़नक़ के आधार पर, श्वसन पथ के संक्रमण के लिए ऊष्मायन अवधि 2-3 दिनों से 7-10 दिनों तक भिन्न होती है।
rhinitis- नाक मार्ग की श्लेष्मा झिल्ली की सूजन। श्लेष्मा झिल्ली सूज जाती है, सूज जाती है, स्राव के साथ या उसके बिना भी हो सकती है। संक्रामक राइनाइटिस तीव्र श्वसन वायरल संक्रमण और तीव्र श्वसन संक्रमण, डिप्थीरिया, स्कार्लेट ज्वर, खसरा और अन्य संक्रमणों की अभिव्यक्ति है। मरीजों को नाक से स्राव या राइनोरिया (राइनोवायरस संक्रमण, इन्फ्लूएंजा, पैराइन्फ्लुएंजा, आदि) या नाक बंद होने की शिकायत होती है ( एडेनोवायरस संक्रमण, संक्रामक मोनोन्यूक्लिओसिस), छींक आना, अस्वस्थता और लैक्रिमेशन, कभी-कभी हल्का तापमान। तीव्र संक्रामक राइनाइटिस हमेशा द्विपक्षीय होता है। नाक से स्राव का अलग-अलग चरित्र हो सकता है। एक वायरल संक्रमण की विशेषता स्पष्ट तरल, कभी-कभी गाढ़ा स्राव (तथाकथित सीरस-म्यूकोसल राइनोरिया) और इसके लिए होती है। जीवाणु संक्रमणपीले रंग के शुद्ध घटक के साथ श्लेष्म स्राव हरे फूल, बादल छाए रहेंगे (म्यूकोप्यूरुलेंट राइनोरिया)। संक्रामक राइनाइटिस शायद ही कभी अलगाव में होता है, ज्यादातर मामलों में श्वसन पथ या त्वचा के श्लेष्म झिल्ली को नुकसान के अन्य लक्षण जल्द ही जुड़ जाते हैं।
साइनस की सूजन(साइनसाइटिस, एथमॉइडाइटिस, फ्रंटल साइनसाइटिस)। अधिक बार इसका एक द्वितीयक चरित्र होता है, अर्थात यह नासोफरीनक्स की हार के बाद विकसित होता है। अधिकांश घाव श्वसन पथ के संक्रमण के जीवाणु कारण से जुड़े होते हैं। साइनसाइटिस और एथमॉइडाइटिस के साथ, मरीज़ नाक बंद होने, नाक से सांस लेने में कठिनाई, सामान्य अस्वस्थता, नाक बहने, तापमान प्रतिक्रिया, गंध की ख़राब भावना की शिकायत करते हैं। फ्रंटल साइनसाइटिस के साथ, रोगी नाक के क्षेत्र में फटने की अनुभूति से परेशान होते हैं, फ्रंटल क्षेत्र में सिरदर्द अधिक आम है। ऊर्ध्वाधर स्थिति, नाक से शुद्ध प्रकृति का गाढ़ा स्राव, बुखार, हल्की खांसी, कमजोरी।

साइनस कहाँ स्थित है और इसकी सूजन को क्या कहते हैं?

- श्वसन पथ के अंतिम भागों की सूजन, जो कैंडिडिआसिस, लेगियोनेलोसिस, एस्परगिलोसिस, क्रिप्टोकॉकोसिस, क्यू बुखार और अन्य संक्रमणों के साथ हो सकती है। मरीजों को गंभीर खांसी, सांस की तकलीफ, तापमान की पृष्ठभूमि के खिलाफ सायनोसिस, कमजोरी विकसित होती है। परिणाम एल्वियोली का फाइब्रोसिस हो सकता है।

श्वसन संक्रमण की जटिलताएँ
श्वसन पथ के संक्रमण की जटिलताएँ एक लंबी प्रक्रिया, पर्याप्त कमी के साथ विकसित हो सकती हैं दवाई से उपचारऔर डॉक्टर के पास देर से जाना। यह क्रुप सिंड्रोम (झूठा और सच्चा), फुफ्फुस, फुफ्फुसीय एडिमा, मेनिनजाइटिस, मेनिंगोएन्सेफलाइटिस, मायोकार्डिटिस, पोलीन्यूरोपैथी हो सकता है।
श्वसन पथ के संक्रमण का निदान
निदान रोग के विकास (इनामनेसिस), महामारी विज्ञान के इतिहास (श्वसन पथ के संक्रमण वाले रोगी के साथ पिछला संपर्क), नैदानिक डेटा (या वस्तुनिष्ठ परीक्षा डेटा), और प्रयोगशाला पुष्टिकरण के संयुक्त विश्लेषण पर आधारित है।
सामान्य विभेदक निदान खोज को विभाजन तक सीमित कर दिया गया है विषाणु संक्रमणश्वसन और जीवाणु. तो, श्वसन प्रणाली के वायरल संक्रमण के लिए, निम्नलिखित लक्षण विशेषता हैं:
तीव्र शुरुआत और तापमान में तेजी से वृद्धि से ज्वर की संख्या पर निर्भर करता है
गंभीरता के रूप, नशा के स्पष्ट लक्षण - मायालगिया, अस्वस्थता, कमजोरी;
श्लेष्म स्राव के साथ राइनाइटिस, ग्रसनीशोथ, लैरींगाइटिस, ट्रेकाइटिस का विकास,
पारदर्शी, पानीदार, बिना किसी परत के गले में खराश;
एक वस्तुनिष्ठ परीक्षा में अक्सर स्क्लेरल वाहिकाओं के एक इंजेक्शन का पता चलता है, पिनपॉइंट
ग्रसनी, आंखों, त्वचा, चेहरे की चिपचिपाहट के श्लेष्म झिल्ली पर रक्तस्रावी तत्व, गुदाभ्रंश के साथ - कठिन साँस लेना और घरघराहट की अनुपस्थिति। घरघराहट की उपस्थिति, एक नियम के रूप में, एक द्वितीयक जीवाणु संक्रमण के शामिल होने के साथ होती है।
श्वसन पथ के संक्रमण की जीवाणु प्रकृति के साथ, यह होता है:
रोग की सूक्ष्म या क्रमिक शुरुआत, तापमान में 380 तक हल्की वृद्धि, शायद ही कभी
नशा के उच्च, हल्के लक्षण (कमजोरी, थकान);
जीवाणु संक्रमण के दौरान स्राव गाढ़ा, चिपचिपा, प्राप्त हो जाता है
रंग पीला से भूरा-हरा, विभिन्न मात्रा में बलगम के साथ खांसी;
वस्तुनिष्ठ परीक्षण में गुदाभ्रंश के साथ टॉन्सिल पर प्युलुलेंट ओवरले का पता चलता है
सूखी या मिश्रित नम किरणें।
श्वसन पथ के संक्रमण का प्रयोगशाला निदान:
1) सामान्य विश्लेषणकिसी भी तीव्र श्वसन पथ संक्रमण के साथ रक्त परिवर्तन: ल्यूकोसाइट्स, ईएसआर वृद्धि,
एक जीवाणु संक्रमण की विशेषता न्यूट्रोफिल की संख्या में वृद्धि, बाईं ओर एक तेज सूजन वाली पारी (खंडित न्यूट्रोफिल के संबंध में छड़ में वृद्धि), लिम्फोपेनिया है; वायरल संक्रमण के लिए, ल्यूकोफॉर्मूला में बदलाव लिम्फोसाइटोसिस और मोनोसाइटोसिस (लिम्फोसाइट्स और मोनोसाइट्स में वृद्धि) की प्रकृति में होते हैं। सेलुलर संरचना के उल्लंघन की डिग्री श्वसन प्रणाली के संक्रमण की गंभीरता और पाठ्यक्रम पर निर्भर करती है।
2) रोग के प्रेरक एजेंट की पहचान करने के लिए विशिष्ट परीक्षण: नाक के बलगम और ग्रसनी का विश्लेषण
वायरस, साथ ही कुछ दवाओं के प्रति संवेदनशीलता के निर्धारण के साथ वनस्पतियों पर; वनस्पतियों और एंटीबायोटिक संवेदनशीलता के लिए थूक का विश्लेषण; बीएल (लेफ़लर बैसिलस - डिप्थीरिया का प्रेरक एजेंट) और अन्य के लिए गले के बलगम का संवर्धन।
3) यदि विशिष्ट संक्रमण का संदेह हो, तो सीरोलॉजिकल परीक्षणों के लिए रक्त का नमूना लिया जाना चाहिए
एंटीबॉडी और उनके अनुमापांक का निर्धारण, जो आमतौर पर गतिशीलता में लिया जाता है।
4) वाद्य विधियाँपरीक्षाएं: लैरींगोस्कोपी (सूजन की प्रकृति का निर्धारण)।
स्वरयंत्र, श्वासनली का म्यूकोसा), ब्रोंकोस्कोपी, फेफड़ों की एक्स-रे जांच (ब्रोंकाइटिस, निमोनिया में प्रक्रिया की प्रकृति, सूजन की सीमा, उपचार की गतिशीलता की पहचान)।
श्वसन पथ के संक्रमण का उपचार
निम्नलिखित प्रकार के उपचार प्रतिष्ठित हैं: एटियोट्रोपिक, रोगजनक, रोगसूचक।
1) इटियोट्रोपिक थेरेपीइसका लक्ष्य उस रोगज़नक़ पर है जो बीमारी का कारण बना और इसका लक्ष्य यही है
आगे पुनरुत्पादन रोकें. श्वसन पथ के संक्रमण के विकास के कारणों के सही निदान पर ही एटियोट्रोपिक उपचार की रणनीति निर्भर करती है। संक्रमण की वायरल प्रकृति के लिए शीघ्र नियुक्ति की आवश्यकता होती है एंटीवायरल एजेंट(आइसोप्रिनोसिन, आर्बिडोल, कागोसेल, रिमांटाडाइन, टैमीफ्लू, रिलेन्ज़ा और अन्य), जो जीवाणु मूल के तीव्र श्वसन संक्रमण में पूरी तरह से अप्रभावी हैं। संक्रमण की जीवाणु प्रकृति के साथ, डॉक्टर प्रक्रिया के स्थानीयकरण, रोग की अवधि, अभिव्यक्तियों की गंभीरता और रोगी की उम्र को ध्यान में रखते हुए जीवाणुरोधी दवाएं लिखते हैं। एनजाइना के साथ, यह मैक्रोलाइड्स (एरिथ्रोमाइसिन, एज़िथ्रोमाइसिन, क्लैरिथ्रोमाइसिन), बीटा-लैक्टम्स (एमोक्सिसिलिन, ऑगमेंटिन, एमोक्सिक्लेव) हो सकता है, ब्रोंकाइटिस और निमोनिया के साथ, यह मैक्रोलाइड्स और बीटा-लैक्टम्स, और फ़्लोरोक्विनोलोन दवाएं (ओफ़्लॉक्सासिन, लेवोफ़्लॉक्सासिन, लोमफ़्लॉक्सासिन) दोनों हो सकता है। ) और दूसरे। बच्चों को एंटीबायोटिक्स देने के गंभीर संकेत होते हैं, जिनका पालन केवल डॉक्टर ही करते हैं (उम्र बिंदु, नैदानिक तस्वीर). दवा का चुनाव केवल डॉक्टर के पास रहता है! स्व-दवा जटिलताओं के विकास से भरी होती है!
2) रोगजन्य उपचारव्यवधान आधारित संक्रामक प्रक्रियाके उद्देश्य के साथ
संक्रमण के पाठ्यक्रम को सुविधाजनक बनाना और पुनर्प्राप्ति समय को कम करना। इस समूह की दवाओं में वायरल संक्रमण के लिए इम्युनोमोड्यूलेटर शामिल हैं - साइक्लोफेरॉन, एनाफेरॉन, इन्फ्लुएंजाफेरॉन, लैवोमैक्स या एमिक्सिन, विफेरॉन, नियोविर, पॉलीऑक्सिडोनियम, जीवाणु संक्रमण के लिए - ब्रोंकोमुनल, इम्यूडॉन, आईआरएस -19 और अन्य। इस समूह में सूजनरोधी दवाएं भी शामिल हैं। संयुक्त तैयारी(उदाहरण के लिए, एरेस्पल), यदि संकेत दिया जाए तो गैर-स्टेरायडल सूजन-रोधी दवाएं।
3) रोगसूचक उपचारइसमें ऐसे उपकरण शामिल हैं जो जीवन की गुणवत्ता को सुविधाजनक बनाते हैं
रोगी: राइनाइटिस (नाज़ोल, पिनासोल, टिज़िन और कई अन्य दवाएं) के साथ, एनजाइना (ग्रसनीशोथ, फालिमिंट, हेक्सोरल, योक्स, टैंटम वर्डे और अन्य) के साथ, खांसी के साथ - एक्सपेक्टोरेंट (थर्मोप्सिस, लिकोरिस, मार्शमैलो, थाइम, मुकल्टिन की दवाएं) पर्टुसिन ), म्यूकोलाईटिक्स (एसिटाइलसिस्टीन, एसीसी, म्यूकोबिन, कार्बोसिस्टीन (म्यूकोडिन, ब्रोनचैटर), ब्रोमहेक्सिन, एंब्रॉक्सोल, एंब्रोहेक्सल, लेज़ोलवन, ब्रोंकोसन), संयुक्त तैयारी (ब्रोंकोलिटिन, गेडेलिक्स, ब्रोंकोसिन, एस्कोरिल, स्टॉपुसिन), एंटीट्यूसिव्स (साइनकोड, ग्लौवेंट) , ग्लौसिन, टुसिन, टुसुप्रेक्स, लिबेक्सिन, फालिमिंट, बिथियोडाइन)।
4) इनहेलेशन थेरेपी(भाप साँस लेना, अल्ट्रासोनिक और जेट का उपयोग
इनहेलर या नेब्युलाइज़र)।

5) लोक उपचारइलाजश्वसन पथ के संक्रमण के लिए, इसमें कैमोमाइल, सेज, अजवायन, लिंडेन, थाइम के काढ़े और अर्क का साँस लेना और सेवन शामिल है।
श्वसन पथ के संक्रमण की रोकथाम
 1) विशिष्ट प्रोफिलैक्सिस में कई संक्रमणों (न्यूमोकोकल) के लिए टीकाकरण शामिल है
1) विशिष्ट प्रोफिलैक्सिस में कई संक्रमणों (न्यूमोकोकल) के लिए टीकाकरण शामिल है
संक्रमण, इन्फ्लूएंजा - मौसमी रोकथाम, बचपन में संक्रमण - खसरा, रूबेला, मेनिंगोकोकल संक्रमण)।
2) गैर-विशिष्ट प्रोफिलैक्सिस - ठंड के मौसम में रोगनिरोधी दवाओं का उपयोग
(शरद ऋतु-सर्दियों-वसंत): महामारी बढ़ने के दौरान रिमांटाडाइन 100 मिलीग्राम 1 बार/दिन, एमिक्सिन 1 गोली 1 बार/सप्ताह, डिबाज़ोल ¼ टैबलेट 1 आर/दिन, संपर्क पर - आर्बिडोल 100 मिलीग्राम 2 बार एक दांत हर 3-4 3 सप्ताह के लिए दिन.
3) लोक रोकथाम (प्याज, लहसुन, लिंडेन काढ़े, शहद, अजवायन के फूल और अजवायन)।
4) हाइपोथर्मिया से बचें (मौसम के अनुसार कपड़े, ठंड में थोड़ी देर रुकना, अपने पैरों को गर्म रखें)।
संक्रामक रोग विशेषज्ञ बायकोवा एन.आई.
ऊपरी श्वसन पथ के रोग दुनिया भर में आम हैं और हर चौथे निवासी में होते हैं। इनमें टॉन्सिलिटिस, लैरींगाइटिस, ग्रसनीशोथ, एडेनोओडाइटिस, साइनसाइटिस और राइनाइटिस शामिल हैं। बीमारियों का चरम ऑफ-सीज़न में होता है, तब सूजन वाली प्रक्रियाओं के मामले बड़े पैमाने पर हो जाते हैं। इसका कारण तीखा है सांस की बीमारियोंया इन्फ्लूएंजा वायरस. आंकड़ों के मुताबिक, एक वयस्क इस बीमारी के तीन मामलों तक पीड़ित होता है; एक बच्चे में, ऊपरी श्वसन पथ की सूजन साल में 10 बार तक होती है।
विभिन्न प्रकार की सूजन के विकास के तीन मुख्य कारण हैं।
- वायरस। इन्फ्लूएंजा के उपभेद, रोटोवायरस, एडेनोवायरस, कण्ठमाला और खसरा, जब निगल लिया जाता है, तो एक सूजन प्रतिक्रिया का कारण बनता है।
- बैक्टीरिया. जीवाणु संक्रमण का कारण न्यूमोकोकस, स्टेफिलोकोकस, माइकोप्लाज्मा, मेनिंगोकोकस, माइकोबैक्टीरिया और डिप्थीरिया, साथ ही काली खांसी भी हो सकता है।
- कवक. कैंडिडा, एस्परगिलस, एक्टिनोमाइसेट्स एक स्थानीय सूजन प्रक्रिया का कारण बनते हैं।
सूचीबद्ध अधिकांश रोगजनक जीव मनुष्यों से संचरित होते हैं। बैक्टीरिया, वायरस पर्यावरण के लिए अस्थिर हैं और व्यावहारिक रूप से वहां नहीं रहते हैं। वायरस या फंगस के कुछ प्रकार शरीर में रह सकते हैं, लेकिन केवल तभी प्रकट होते हैं जब शरीर की सुरक्षा कम हो जाती है। संक्रमण "नींद" रोगजनक रोगाणुओं की सक्रियता की अवधि के दौरान होता है।
संक्रमण के मुख्य तरीकों में से निम्नलिखित पर प्रकाश डाला जाना चाहिए:
- हवाई प्रसारण;
- घरेलू तरीका.
वायरस के कण, साथ ही रोगाणु, संक्रमित व्यक्ति के निकट संपर्क से प्रवेश करते हैं। बात करने, खांसने, छींकने से संक्रमण संभव है। श्वसन पथ के रोगों में यह सब स्वाभाविक है, क्योंकि रोगजनक सूक्ष्मजीवों के लिए पहली बाधा श्वसन पथ है।
तपेदिक, डिप्थीरिया और एस्चेरिचिया कोली अक्सर घरेलू मार्ग से मेजबान के शरीर में प्रवेश करते हैं। घरेलू और व्यक्तिगत स्वच्छता की वस्तुएं स्वस्थ और संक्रमित व्यक्ति के बीच की कड़ी बनती हैं। उम्र, लिंग, वित्तीय स्थिति और सामाजिक स्थिति की परवाह किए बिना कोई भी बीमार हो सकता है।
लक्षण
ऊपरी श्वसन पथ की सूजन के लक्षण असुविधा और दर्द के अपवाद के साथ काफी समान हैं, जो प्रभावित क्षेत्र में स्थानीयकृत होते हैं। रोग के लक्षणों के आधार पर सूजन के स्थान और रोग की प्रकृति का निर्धारण करना संभव है, लेकिन रोग की पुष्टि करना और रोगज़नक़ की पहचान करना वास्तव में गहन जांच के बाद ही संभव है।
सभी रोगों की विशेषता बताई गई है उद्भवन, जो रोगज़नक़ के आधार पर 2 से 10 दिनों तक रहता है।
rhinitis
सभी लोग इसे बहती नाक के रूप में जानते हैं, यह नाक के म्यूकोसा की एक सूजन प्रक्रिया है। राइनाइटिस की एक विशेषता बहती नाक के रूप में तरल पदार्थ का निकलना है, जो रोगाणुओं के बढ़ने पर प्रचुर मात्रा में बाहर निकल जाता है। दोनों साइनस प्रभावित होते हैं, क्योंकि संक्रमण तेजी से फैलता है।
कभी-कभी राइनाइटिस नाक बहने का कारण नहीं बन सकता है, बल्कि, इसके विपरीत, गंभीर भीड़ के रूप में प्रकट होता है। यदि, फिर भी, निर्वहन मौजूद है, तो उनकी प्रकृति सीधे रोगज़नक़ पर निर्भर करती है। एक्सयूडेट मौजूद हो सकता है साफ़ तरल, और कभी-कभी प्यूरुलेंट डिस्चार्ज और हरा रंग।
साइनसाइटिस
साइनस की सूजन एक द्वितीयक संक्रमण के रूप में हल हो जाती है और सांस लेने में कठिनाई और जमाव की भावना से प्रकट होती है।  साइनस की सूजन सिरदर्द का कारण बनती है, ऑप्टिक तंत्रिकाओं पर नकारात्मक प्रभाव डालती है और गंध की भावना परेशान होती है। नाक के पुल के क्षेत्र में असुविधा और दर्द एक चल रही सूजन प्रक्रिया को इंगित करता है। मवाद का स्राव आमतौर पर बुखार और बुखार के साथ-साथ सामान्य अस्वस्थता के साथ होता है।
साइनस की सूजन सिरदर्द का कारण बनती है, ऑप्टिक तंत्रिकाओं पर नकारात्मक प्रभाव डालती है और गंध की भावना परेशान होती है। नाक के पुल के क्षेत्र में असुविधा और दर्द एक चल रही सूजन प्रक्रिया को इंगित करता है। मवाद का स्राव आमतौर पर बुखार और बुखार के साथ-साथ सामान्य अस्वस्थता के साथ होता है।
एनजाइना
ग्रसनी में तालु टॉन्सिल के क्षेत्र में सूजन प्रक्रिया कई लक्षण पैदा करती है:
- निगलते समय दर्द;
- खाने-पीने में कठिनाई;
- उच्च तापमान;
- मांसपेशियों में कमजोरी।
एनजाइना वायरस और बैक्टीरिया दोनों के अंतर्ग्रहण के कारण हो सकता है। उसी समय, टॉन्सिल सूज जाते हैं, उन पर एक विशिष्ट पट्टिका दिखाई देती है। प्युलुलेंट टॉन्सिलिटिस के साथ, पीले और हरे रंग की परत तालु और गले की श्लेष्मा झिल्ली को ढक लेती है। कवकीय एटियलजि के साथ, रूखी स्थिरता की एक सफेद कोटिंग।
अन्न-नलिका का रोग
गले की सूजन पसीने और सूखी खांसी से प्रकट होती है। समय-समय पर सांस लेना मुश्किल हो सकता है। सामान्य अस्वस्थता और निम्न ज्वर तापमान एक गैर-स्थायी घटना है। ग्रसनीशोथ आमतौर पर इन्फ्लूएंजा और तीव्र श्वसन संक्रमण की पृष्ठभूमि पर होता है।
लैरींगाइटिस
इन्फ्लूएंजा, खसरा, काली खांसी और पैराइन्फ्लुएंजा की पृष्ठभूमि में स्वरयंत्र और स्वर रज्जु की सूजन भी विकसित होती है। लैरींगाइटिस की विशेषता स्वर बैठना और खांसी है। स्वरयंत्र की श्लेष्मा झिल्ली इतनी सूज जाती है कि सांस लेने में बाधा उत्पन्न होती है। उपचार के बिना, स्वरयंत्र की दीवारों के स्टेनोसिस या मांसपेशियों में ऐंठन के रूप में। उपचार के बिना लक्षण केवल बदतर होते जाते हैं।
ब्रोंकाइटिस
ब्रांकाई की सूजन (यह निचला श्वसन पथ है) थूक या तेज सूखी खांसी की विशेषता है। इसके अलावा, सामान्य नशा और अस्वस्थता। 
पर आरंभिक चरणलक्षण तब तक प्रकट नहीं हो सकते जब तक सूजन तंत्रिका प्रक्रियाओं तक नहीं पहुंच जाती।
न्यूमोनिया
निचले और ऊपरी हिस्से में फेफड़े के ऊतकों की सूजन फेफड़े के विभागजो आमतौर पर न्यूमोकोकी का कारण बनता है, हमेशा सामान्य नशा, बुखार और ठंड लगना। प्रगति करते हुए, निमोनिया के साथ खांसी तेज हो जाती है, लेकिन थूक बहुत बाद में दिखाई दे सकता है। यदि गैर-संक्रामक है, तो लक्षण प्रकट नहीं हो सकते हैं। लक्षण बहती सर्दी के समान होते हैं और बीमारियों का हमेशा समय पर निदान नहीं होता है।
थेरेपी के तरीके
निदान को स्पष्ट करने के बाद, रोगी की सामान्य स्थिति, सूजन के कारण के अनुसार उपचार शुरू किया जाता है। उपचार के तीन मुख्य प्रकार हैं:
- रोगजनक;
- रोगसूचक;
- etiotropic.
रोगजन्य उपचार
यह सूजन प्रक्रिया के विकास को रोकने पर आधारित है। इसके लिए, इम्यूनोस्टिम्युलेटिंग दवाओं का उपयोग किया जाता है ताकि शरीर स्वयं संक्रमण से लड़ सके, साथ ही सहायक उपचार भी किया जाता है जो सूजन प्रक्रिया को दबा देता है।
शरीर को मजबूत बनाने के लिए लें:
- एनाफेरॉन;
- एमेक्सिन;
- नियोविर;
- लेवोमैक्स।
वे बच्चों और वयस्कों के लिए उपयुक्त हैं। प्रतिरक्षा समर्थन के बिना ऊपरी श्वसन पथ के रोगों का इलाज करना व्यर्थ है। यदि कोई जीवाणु श्वसन तंत्र की सूजन का प्रेरक एजेंट बन गया है, तो इम्यूडॉन या ब्रोन्कोमुनल से उपचार किया जाता है। व्यक्तिगत संकेतों के लिए, गैर-स्टेरायडल विरोधी भड़काऊ दवाओं का उपयोग किया जा सकता है। वे सामान्य लक्षणों से राहत देते हैं और दर्द सिंड्रोम को दबाते हैं, यह महत्वपूर्ण है, खासकर यदि आप किसी बच्चे का इलाज कर रहे हैं  बीमारी को सहन करना कठिन है।
बीमारी को सहन करना कठिन है।
इटियोट्रोपिक विधि
रोगज़नक़ के दमन के आधार पर। वायरस और बैक्टीरिया के प्रजनन को रोकना महत्वपूर्ण है ऊपरी विभागऔर उनके प्रसार को रोकें। मुख्य बात यह है कि सही आहार चुनने और उपचार शुरू करने के लिए वायरस के तनाव और रोगजनक रोगाणुओं के एटियलजि को सटीक रूप से स्थापित करना है। के बीच एंटीवायरल दवाएंहाइलाइट किया जाना चाहिए:
- रेमांटाडाइन;
- रेलेंज़;
- आर्बिडोल;
- कागोसेल;
- आइसोप्रिनोसिन।
वे तभी मदद करते हैं जब बीमारी किसी वायरस के कारण होती है। यदि इसे मारा नहीं जा सकता, जैसा कि दाद के मामले में होता है, तो आप बस लक्षणों को दबा सकते हैं।
श्वसन पथ की जीवाणुजन्य सूजन को केवल ठीक किया जा सकता है जीवाणुरोधी औषधियाँखुराक एक चिकित्सक द्वारा निर्धारित की जानी चाहिए। अगर लापरवाही से इस्तेमाल किया जाए तो ये दवाएं बहुत खतरनाक होती हैं और शरीर को अपूरणीय क्षति पहुंचा सकती हैं।
एक बच्चे के लिए, इस तरह के उपचार से भविष्य में जटिलताएँ पैदा हो सकती हैं। इसलिए, दवा चुनते समय, रोगी की उम्र, उसकी शारीरिक विशेषताओं पर विशेष ध्यान दिया जाता है, और एलर्जी प्रतिक्रियाओं की उपस्थिति के लिए एक परीक्षण भी किया जाता है। आधुनिक औषध विज्ञान उपचार की पेशकश करता है प्रभावी औषधियाँमैक्रोलाइड्स, बीटा-लैक्टम्स और फ़्लोरोक्विनोलोन के समूह।
लक्षणात्मक इलाज़
चूंकि रोग के अधिकांश मामलों में एंटीबायोटिक या एंटिफंगल उपचार का धीरे-धीरे प्रभाव होता है, इसलिए उन लक्षणों को दबाना महत्वपूर्ण है जो व्यक्ति को असुविधा का कारण बनते हैं। इसके लिए रोगसूचक उपचार है।
- बहती नाक को दबाने के लिए नेज़ल ड्रॉप्स का उपयोग किया जाता है।
- गले की खराश से राहत पाने के साथ-साथ सूजन को कम करने के लिए सूजन-रोधी दवाओं का उपयोग किया जाता है। एक विस्तृत श्रृंखलाया के लिए स्प्रे स्थानीय अनुप्रयोगसंयंत्र आधारित।
- खांसी या गले में खराश जैसे लक्षण एक्सपेक्टोरेंट से दबा दिए जाते हैं।
फेफड़ों के ऊपरी और निचले हिस्सों की गंभीर सूजन के साथ, रोगसूचक उपचार से हमेशा वांछित परिणाम नहीं मिलता है। यह महत्वपूर्ण है कि उपचार के सभी ज्ञात तरीकों का उपयोग न किया जाए, बल्कि लक्षणों के जटिल उन्मूलन और सूजन के प्रेरक एजेंट के आधार पर सही योजना का चयन किया जाए।
साँस लेने से सूजन से राहत मिलेगी, गले के ऊपरी हिस्सों में खांसी और खराश को दबाने में मदद मिलेगी, साथ ही बहती नाक को भी रोका जा सकेगा। ए लोक तरीकेउपचार से सांस लेने में सुधार हो सकता है और ऑक्सीजन की कमी को रोका जा सकता है।
मुख्य बात स्व-चिकित्सा करना नहीं है, बल्कि किसी विशेषज्ञ की देखरेख में इसे लेना और उसकी सभी सिफारिशों का पालन करना है।