रोगी विभिन्न प्रकार के दोषों को त्वचा की वृद्धि के रूप में संदर्भित करते हैं। ये छोटे छाले और पैपिलरी वृद्धि (पैपिलोमा, नेवी), खुरदुरी सजीले टुकड़े और संघनन (केराटोसिस, त्वचीय सींग) हो सकते हैं। यह जानने के बाद कि मरीज़ किन बीमारियों को "त्वचा वृद्धि" कहते हैं और उनका कितनी बार इलाज किया जाता है, मैंने यह लेख लिखने का फैसला किया। ताकि पाठक को इस बात का अंदाजा हो जाए कि हम किस खास बीमारी की बात कर रहे हैं और मरीज को किस खतरे का सामना करना पड़ता है। आख़िरकार, कुछ वृद्धि सुरक्षित हैं, हालाँकि वे सौंदर्य की दृष्टि से मनभावन नहीं लगती हैं, जबकि अन्य से यथाशीघ्र छुटकारा पाने की आवश्यकता है।
मेरी टिप्पणियों के अनुसार, निम्नलिखित को अक्सर "त्वचा वृद्धि" नाम के तहत छिपाया जाता है:
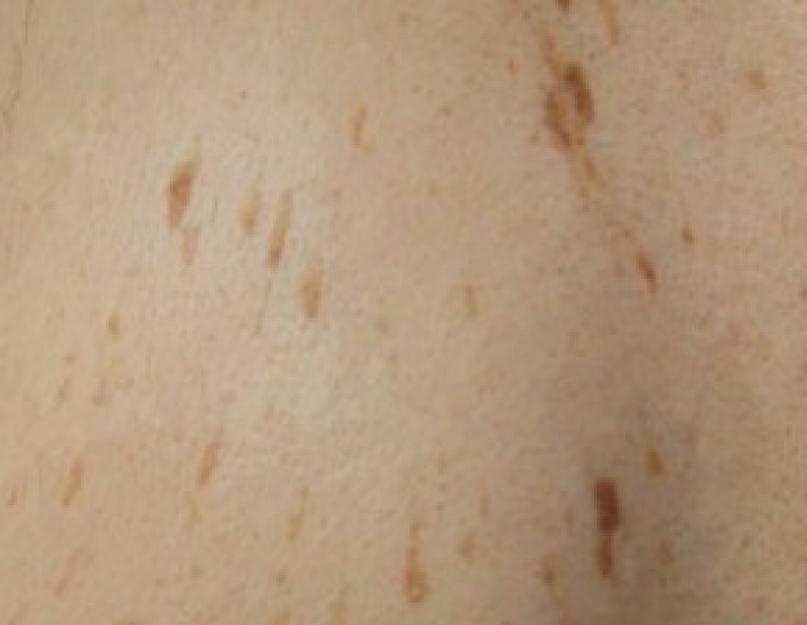
सबसे आम त्वचा वृद्धि सेबोरहाइक केराटोसिस है।
सेबोरहाइक केराटोज़ त्वचा पर सबसे आम वृद्धि हैं। यह बीमारी 35 वर्ष से अधिक उम्र के लोगों में विकसित होती है। अक्सर, 45-50 वर्ष की आयु में, एपिडर्मिस की बेसल कोशिकाओं के बिगड़ा हुआ भेदभाव के परिणामस्वरूप। सामान्य कारण सौर विकिरण और आनुवंशिकता हैं। रोग का विकास धीरे-धीरे होता है, उम्र के साथ वृद्धि का आकार और संख्या बढ़ती जाती है। उपस्थितिसंरचनाएँ अत्यंत विविध हैं। सेबोरहाइक केराटोज़ कई प्रकार के होते हैं। सेबोरहाइक केराटोसिस को एक सौम्य ट्यूमर माना जाता है। लेकिन, संरचनाओं के स्क्वैमस सेल त्वचा कैंसर में बदलने की संभावना कम है। इसलिए, बड़ी संरचनाओं को हटा देना बेहतर है। सबसे उपयुक्त विधि क्रायोडेस्ट्रक्शन है; यह बिना सर्जरी के और न्यूनतम दाग के साथ त्वचा पर बहुत बड़ी वृद्धि को हटा सकती है। पिगमेंटेड नेवी, डर्माटोफाइब्रोमा, मेलेनोमा के साथ विभेदक निदान किया जाता है।
सेबोरहाइक केराटोसिस जैसी त्वचा की वृद्धि निम्नलिखित अभिव्यक्तियों की विशेषता है:
- बढ़े हुए रंजकता का एक धब्बा, हल्के भूरे से काले रंग तक, जिसकी स्पष्ट सीमाएँ होती हैं, जिसका व्यास 3 मिमी से 5 - 6 सेमी तक होता है।
- दिखने में थोड़ी पपड़ीदार, ऊबड़-खाबड़ या चिकनी सतह वाली पट्टिका या पप्यूले जैसा दिखता है।
- त्वचा पर घाव अधिक बार पीठ पर होते हैं, छाती, चेहरे और गर्दन पर कम बार। यह रोग हथेली के तलवों को प्रभावित नहीं करता है।
- त्वचा की वृद्धि अक्सर एकल की तुलना में एकाधिक होती है।
- विभिन्न आकृतियों की पट्टिकाएँ जो त्वचा से ऊपर उठती हैं, जिनका व्यास 0.5 से 4 सेमी होता है।
त्वचा पर काली, घनी, खुरदरी वृद्धि सेबोरहाइक केराटोसिस या केराटोमा का एक सामान्य प्रकार है।

फोटो में त्वचा पर हल्के भूरे रंग की वृद्धि दिखाई दे रही है। कई लोग इन्हें छछूंदर मानते हैं, लेकिन ऐसा नहीं है।
एक्टिनिक केराटोसिस - पीली वृद्धि।
सोलर या एक्टिनिक केराटोसिस एक कैंसर पूर्व बीमारी है। त्वचा की उम्र बढ़ने के परिणामस्वरूप होता है, चिरकालिक संपर्कसूरज की किरणें। यह विकास के तहत त्वचा में परिवर्तन के साथ-साथ उनके घातक रूप में क्रमिक परिवर्तन की विशेषता है। यह बीमारी 50 वर्ष से अधिक उम्र के लोगों में होती है। यह शरीर के किसी भी हिस्से पर दिखाई देता है, अधिकतर सौर विकिरण के संपर्क में आने वाले क्षेत्रों में। सेबोरहाइक केराटोसिस के विपरीत, त्वचा पर वृद्धि चपटी होती है, आधार पर लाल रंग होता है, और सींग वाली परतें पीले रंग की होती हैं। कभी-कभी, संरचनाएँ अपने आप ही गायब हो जाती हैं। त्वचा विशेषज्ञ एक्टिनिक केराटोसिस के रूपों को विभाजित करते हैं: एट्रोफिक, हाइपरट्रॉफिक, बोवेनॉइड। विशेषज्ञों द्वारा किया गया क्रमानुसार रोग का निदानबेसल सेल कार्सिनोमा, सेबोरहाइक मस्सा, प्रसारित ल्यूपस एरिथेमेटोसस के साथ विकृति।
रोग के लक्षण:
- एक परतदार, खुरदरा, सूखा धब्बा, त्वचा के ऊपर थोड़ा उभरा हुआ, सूजा हुआ।
- बूंद के आकार के ट्यूबरकल या पीले रंग की टिंट वाली चपटी पट्टिका के रूप में त्वचा की स्ट्रेटम कॉर्नियम की क्रमिक वृद्धि।
- समय के साथ, गठन का रंग बदल जाता है। आधार पर त्वचा अधिक लाल होती है, सींगदार पिंड पीले होते हैं।
- विकास में संभावित हानि, भविष्य में उसी स्थान पर नये घाव का बनना।
- व्यास में गठन का आकार कुछ मिलीमीटर से लेकर 2.5 - 3 सेमी तक होता है।
- वृद्धि के आसपास की त्वचा धब्बेदार और झुर्रियों वाली होती है।

त्वचा पर पीली पपड़ी के रूप में वृद्धि एक प्रारंभिक बीमारी है। सुर्य श्रृंगीयता।

सॉफ्ट फ़ाइब्रोमा पैपिलोमा के समान एक वृद्धि है। हालाँकि, बहुत अधिक मोटा और बड़ा।
लोग अक्सर सबसे आम मस्सों - उंगलियों पर होने वाले मस्सों को ही मस्सा मानते हैं। इन सामान्य मस्सों के अलावा, अन्य किस्में भी हैं। पेरियुंगुअल, प्लांटर और फ़िलीफ़ॉर्म मस्सों के बारे में बहुत कम लोग जानते हैं। उन्हें अच्छी तरह से विकास कहा जा सकता है। ये सभी वृद्धि मानव पेपिलोमावायरस के कारण होती हैं।
नाखून के पास की त्वचा पर वृद्धि.
- पेरियुंगुअल मस्सों का एक विशिष्ट लक्षण है:
- वृद्धि का विशिष्ट स्थान सीधे नाखून के बगल में या उसके नीचे होता है।
- खुरदरी, खुरदरी सतह।
- चपटी या पट्टिका के आकार की वृद्धि।
- कोई स्पष्ट सीमाएँ नहीं हैं।
- धूसर या मांस के रंग का।
- नाखून के नीचे सतही स्थान या गहरी पैठ।
- नाखून प्लेट की कमी, विकृति और विनाश का कारण बनता है।
- दर्द या खुजली नहीं होती.
त्वचा पर तलवों की वृद्धि।
- यह रोग जूतों के समर्थन और घर्षण के बिंदुओं के बाहर ही प्रकट होता है।
- चलते समय विकास के किनारों पर दबाव पड़ने पर दर्द और असुविधा।
- मस्सा भूरे या मांस के रंग का होता है, जिसके बीच में बिंदु होते हैं।
- मस्से पर त्वचा के पैटर्न का अभाव।
- मस्से वाले स्थान पर खुजली होना।
- वृद्धि के आसपास की त्वचा पर फैलाएं।
- मस्सों का संयोजन और मोज़ेक समूहों का निर्माण।
संक्रमण तब होता है जब:
- एक व्यक्ति से दूसरे व्यक्ति तक सीधा संपर्क,
- स्विमिंग पूल और शॉवर में नंगे पैर चलना;
- तलवों पर घर्षण और कट।
शरीर की त्वचा पर वृद्धि फिलामेंटस मस्से हो सकते हैं।
- दिखने में किसी भी तरह से पेपिलोमा या पतले पैपिला जैसा नहीं होता/
- इन्हें फिलामेंटस कहा जाता है क्योंकि इनकी सतह पर स्पाइक जैसी वृद्धि होती है। आधार एक घनी, मांस के रंग की पपड़ीदार पट्टिका है। ये उभार आधार से उभरे हुए होते हैं।
- स्पाइनी आउटग्रोथ हमेशा नहीं पाए जाते हैं। कभी-कभी उन्हें धोया जाता है, भाप से पकाया जाता है, और त्वचा पर केवल खुरदरी गांठें रह जाती हैं।
पैपिलोमा त्वचा पर होने वाली आम वृद्धि है।
पैपिलोमा त्वचा पर पैपिलरी वृद्धि हैं। इनका रंग हल्के से भूरे तक होता है। यह रोग पेपिलोमावायरस के एक समूह के कारण होता है, जो घर और संपर्क के माध्यम से बीमार से स्वस्थ व्यक्ति में फैलता है। संक्रमित होने पर कोशिकाओं में परिवर्तन होते हैं, जिससे उनका प्रसार होता है। वृद्धि के स्थान: चेहरे की त्वचा, मौखिक और नाक की श्लेष्मा झिल्ली, स्वर रज्जु, अंग। पेपिलोमा के प्रकार पूरी तरह से उस वायरस के प्रकार पर निर्भर करते हैं जिसने उन्हें उकसाया। गहरे रंग वाले विकास होते हैं। मिलीमीटर से 1 सेमी तक आकार। अलग - अलग प्रकारपेपिलोमावायरस स्वयं को विभिन्न तरीकों से प्रकट करते हैं।
कॉन्डिलोमा कमर क्षेत्र और गुदा में त्वचा पर होने वाली वृद्धि है।
कारण एक ही है - पेपिलोमा वायरस। विशेषता चिकनी या खुरदरी वृद्धि, आकार में एक मिलीमीटर से 3 सेमी तक। वे एकल या विलय हो सकते हैं। जननांग क्षेत्र में स्थानीयकृत और गुदा. पुरुषों में - लिंग के सिर और शीर्ष के पास, फ्रेनुलम। महिलाओं में, वे लेबिया, भगशेफ पर, कम अक्सर गर्भाशय ग्रीवा पर, योनि के अंदर स्थित होते हैं। संभोग के दौरान जननांग क्षेत्रों में त्वचा पर वृद्धि असुविधा का कारण बनती है और जन्म प्रक्रिया को जटिल बनाती है। कॉन्डिलोमा का एकाधिक प्रसार कमजोर होने का संकेत है प्रतिरक्षा तंत्र. विकास के साथ संक्रमण वायरस के वाहक के साथ संभोग के दौरान होता है, बहुत कम ही घरेलू तरीकों से।
नरम फाइब्रॉएड त्वचा पर बड़े विकास होते हैं।
नरम त्वचा फ़ाइब्रोमा - त्वचा पर काफी बड़े आकार की वृद्धि। वे त्वचा की सतह से कई मिलीमीटर या सेंटीमीटर ऊपर उभरे हुए हो सकते हैं। एक एकल रसौली जिसकी स्पष्ट सीमाएँ होती हैं। आधार आमतौर पर कुछ हद तक संकुचित होता है, शीर्ष पर चौड़ा होता है, और सिरे स्पर्श करने के लिए नरम होते हैं। अक्सर मध्यम आयु वर्ग के लोगों में दिखाई देता है। त्वचा की वृद्धि दर्द रहित होती है। घायल होने पर यह विकसित हो सकता है सूजन प्रक्रिया. वृद्धि के विकास के कारणों का अध्ययन नहीं किया गया है, लेकिन एक विशिष्ट भूमिका निभाई जाती है वंशानुगत कारक, हार्मोनल परिवर्तन, बूढ़ी त्वचा में परिवर्तन।
इंट्राडर्मल नेवी चेहरे की त्वचा पर बार-बार होने वाली वृद्धि है।
इंट्राडर्मल नेवी घनी गांठें होती हैं, जो बालों से या बिना बालों से ढकी होती हैं। आमतौर पर हल्के मांस के रंग का या हल्का भूरा। अक्सर इस तरह की ग्रोथ चेहरे पर पाई जाती है और खूबसूरती को खराब कर देती है। सामान्य तौर पर, पिगमेंटेड नेवी सौम्य प्रकृति की त्वचा पर जन्मजात नियोप्लाज्म का एक समूह है। यह एक निश्चित सीमित क्षेत्र में कोशिकाओं (नेवोसाइट्स) के संचय की विशेषता है। अक्सर पिग्मेंटेड नेवी भ्रूण में दिखाई देते हैं, और उनकी उपस्थिति उम्र के साथ देखी जाती है। जीवन भर वृद्धि का विशिष्ट विकास चपटे आकार से उत्तरोत्तर उत्तल आकार में क्रमिक संक्रमण और रंग का क्रमिक नुकसान है। वर्णक कोशिकाएँ काफी गहराई में स्थित हो सकती हैं; बाहरी वृद्धि जितनी बड़ी होगी, ये वर्णक कोशिकाएँ उतनी ही दूर होंगी। किसी भी प्रकार के नेवस की एक खतरनाक जटिलता रोग का घातक रूप में संक्रमण है, जिसमें वृद्धि धीरे-धीरे त्वचा के मेलेनोमा में बदल जाती है। हालाँकि, इस शिक्षा के लिए यह एक दुर्लभ घटना है। निदान करते समय, इस गठन को मेलेनोमा, सेनील मौसा और डर्माटोफाइब्रोमा से अलग किया जाना चाहिए।
त्वचा पर ऐसी वृद्धि निम्नलिखित कारणों से दिखाई देती है:
- हार्मोन स्तर में गड़बड़ी, हार्मोनल परिवर्तन।
- आनुवंशिक विकार।
- मूत्र और प्रजनन प्रणाली का संक्रमण।
- विषैले पदार्थों की क्रिया.

फोटो में चेहरे की त्वचा पर एक वृद्धि दिखाई दे रही है - एक इंट्राडर्मल नेवस। यह अक्सर होता है और खूबसूरती को खराब कर देता है।

इस प्रकार की वृद्धि त्वचा कैंसर के रूप में सामने आई। यह अपेक्षाकृत तेजी से बढ़ सकता है और मेटास्टेसिस कर सकता है।
त्वचीय सींग त्वचा पर एक सींगदार वृद्धि है।
इस प्रकार की त्वचा की वृद्धि 45 वर्ष से अधिक उम्र के लोगों में शरीर में हार्मोनल परिवर्तन और इसकी सामान्य उम्र बढ़ने की पृष्ठभूमि के खिलाफ दिखाई देती है। त्वचा रोग एक निश्चित दर्द रहित, खुरदरे क्षेत्र के रूप में प्रकट होता है, जो धीरे-धीरे बढ़ता है, शंक्वाकार सींग का आकार प्राप्त करता है। वृद्धि एकल या एकाधिक, पीली या हो सकती है भूरे रंग की छाया, विशाल आकार तक बढ़ सकता है। गठन की सतह असमान है, दांतेदार तराजू से ढकी हुई है, केंद्र में एक गोल सूजन वाला क्षेत्र है। यह अक्सर चेहरे के क्षेत्र में स्थानीयकृत होता है। अधिकांश मामलों में त्वचा पर सींगदार वृद्धि अंततः स्क्वैमस सेल त्वचा कैंसर में विकसित हो जाती है। इसके त्वचा कैंसर में बदलने से पहले इसका इलाज कराना जरूरी है, इससे आराम और आराम मिलेगा।
केराटिनाइजिंग स्क्वैमस सेल कार्सिनोमा त्वचा पर एक घातक वृद्धि है।
स्क्वैमस सेल केराटिनाइजेशन आवृत्ति में दूसरे स्थान पर है घातक ट्यूमरत्वचा पर. यह एपिडर्मिस में शुरू होता है और मेटास्टेटिक ट्यूमर में बदल जाता है। यह अक्सर केराटोकेन्थोमा, एक्टिनिक केराटोसिस या त्वचीय सींग से शुरू होता है। मस्से, निशान और पुराने अल्सर शायद ही कभी विकसित होते हैं। त्वचा पर इन घातक वृद्धियों में अक्सर प्रचुर मात्रा में सींगदार द्रव्यमान होते हैं, जो खूनी पपड़ी के साथ भी हो सकते हैं। गठन के आधार पर छोटे रक्तस्रावी ट्यूबरकल के साथ लाल पट्टिकाएं होती हैं। त्वचा कैंसर विभिन्न आयु वर्ग के लोगों में होता है, अधिक बार गोरी चमड़ी वाले और बुजुर्ग लोगों में। यह कैंसर की अपेक्षाकृत धीमी गति और लसीका प्रणाली में प्रवेश की विशेषता है। विशेषज्ञ स्क्वैमस सेल कार्सिनोमा के प्रकारों के बीच अंतर करते हैं: गांठदार, प्लाक और अल्सरेटिव रूप।
त्वचा पर घातक वृद्धि निम्नलिखित कारणों से विकसित होती है:
- रासायनिक या थर्मल जलन.
- हानिकारक रसायनों के साथ त्वचा का संपर्क।
- पराबैंगनी विकिरण के संपर्क में आना।
- कैंसर पूर्व त्वचा रोग (त्वचीय सींग, एक्टिनिक केराटोसिस और अन्य)।
त्वचा की वृद्धि के लिए मुझे किस डॉक्टर से संपर्क करना चाहिए?
शीघ्र पता लगाना और उपचार अलग - अलग प्रकारत्वचा पर वृद्धि काफी हद तक पूर्ण इलाज की सफलता की गारंटी देती है। आचरण इष्टतम निदानकेवल एक डॉक्टर ही उपचार का सही तरीका चुन सकता है और त्वचा पर वृद्धि को दोबारा बनने से रोक सकता है। त्वचा विशेषज्ञ, ऑन्कोलॉजिस्ट या सर्जन से संपर्क करना सबसे अच्छा है।
के साथ संपर्क में
शरीर पर पैपिलोमा एक बहुत ही अप्रिय, अक्सर घृणित दोष है।
शरीर पर एकाधिक वृद्धि न केवल शारीरिक परेशानी पैदा करती है, बल्कि मनोवैज्ञानिक जटिलताओं का भी स्रोत बन जाती है।
वे क्यों दिखाई देते हैं?
- साइट पर सभी जानकारी सूचनात्मक उद्देश्यों के लिए है और कार्रवाई के लिए कोई मार्गदर्शिका नहीं है!
- आपको एक सटीक निदान दें केवल डॉक्टर!
- हम आपसे विनम्र निवेदन करते हैं कि स्व-चिकित्सा न करें, परंतु किसी विशेषज्ञ के साथ अपॉइंटमेंट बुक करें!
- आपको और आपके प्रियजनों को स्वास्थ्य!
कारण
अधिकांश त्वचा वृद्धि प्रकृति में वायरल होती हैं।
वे विशेष प्रकार के ह्यूमन पेपिलोमावायरस (एचपीवी) के कारण होते हैं।
रोगज़नक़ व्यापक हैं, जो लगभग 80% आबादी को प्रभावित करते हैं।
शरीर पर दिखाई देने वाले पैपिला, जननांग मस्से वायरस के गैर-ऑन्कोजेनिक और कम-ऑन्कोजेनिक उपप्रकारों के कारण होते हैं।
महिलाओं के बीच
पैपिलोमेटस वृद्धि के लिए "पसंदीदा" स्थान शरीर के वे क्षेत्र हैं जो रोने और अंडरवियर के साथ घर्षण के संपर्क में आते हैं।
- ये बगलें और नीचे की जगह हैं। स्तनों के नीचे का क्षेत्र, अन्य चीजों के अलावा, फैशनेबल ब्रा के धातु के तारों से दबाव का अनुभव करता है।
- अक्सर वह क्षण जब भारी चकत्ते दिखाई देते हैं वह अवधि होती है। हालाँकि, पेपिलोमा आंशिक रूप से गायब हो सकता है।
पुरुषों में
पुरुषों में पेपिलोमा के सामान्य स्थान वैसे ही होते हैं।
- वितरण के एक विशेष, विशिष्ट स्थान पर विचार किया जा सकता है, जो कठोर कॉलर और टाई से अत्यधिक प्रभावित होता है।
- लिंग पर या मूत्रमार्ग के लुमेन में स्थित, मूत्र के बहिर्वाह में बाधा उत्पन्न करता है।
तस्वीर











वृद्धि के प्रकार
- डंठल पर सामान्य पैपिलरी संरचनाएँ।अधिकांश लोग इन्हीं वृद्धियों को "पैपिलोमा" की अवधारणा से जोड़ते हैं। वे त्वचा की ऊपरी उपकला परत से उत्पन्न होते हैं। आप इन्हें गर्दन, कोहनियों आदि पर पा सकते हैं।
- साधारण या अशिष्ट मस्से.एकल संरचनाएँ अक्सर हाथों और उंगलियों पर स्थित होती हैं। ये ऐसे विकास हैं जो आसपास की त्वचा से रंग में भिन्न नहीं होते हैं। सतह पर केराटिनाइजेशन हो सकता है।
- केराटोपैपिलोमास- छाती, पीठ और भुजाओं पर चपटी संरचनाएँ, जिन्हें "बूढ़ा मस्सा" भी कहा जाता है। रंग गुलाबी से गहरे भूरे तक भिन्न हो सकता है।
- बसालिओमासयह एक पूर्ण विकसित सौम्य त्वचा ट्यूमर है। अक्सर चेहरे और पीठ पर पाया जाता है। यदि इसे गलत तरीके से हटाया जाए या लंबे समय तक आघात पहुँचाया जाए, तो यह घातक हो सकता है।
- कॉन्डिलोमास एक्यूमिनटाक्षेत्र में और महिलाओं में कई पैपिलरी वृद्धि का प्रतिनिधित्व करते हैं। वे फूलगोभी की तरह दिखते हैं.
संक्रमण के तरीके
- गैर-ऑन्कोजेनिक एचपीवी का संचरण आमतौर पर घरेलू संपर्क के माध्यम से होता है। संयुक्त जीवन शैली जीने वाले जोड़े आमतौर पर पेपिलोमा से पीड़ित होते हैं। परिवार के वयस्क सदस्य बच्चों में वायरस संचारित कर सकते हैं।
- यदि आपके जननांग मस्से हैं, तो प्रसव के दौरान मां से बच्चे में वायरस के संचरण का खतरा होता है। ऐसे बच्चों में बाद में पेपिलोमाटोसिस विकसित हो सकता है। मुंहऔर ।

फोटो: प्रसव के दौरान, जैसे-जैसे बच्चा जन्म नहर से गुजरता है, नवजात शिशु के एचपीवी से संक्रमण का खतरा बढ़ जाता है
रोगजनक पर्यावरण में स्थिर होते हैं और सतहों को केवल चिकित्सा संस्थानों में उपलब्ध विशेष तरीकों का उपयोग करके ही पूरी तरह से कीटाणुरहित किया जा सकता है।
आप अवकाश के लिए लोकप्रिय स्थानों पर जाने और मजबूत करने वाली प्रक्रियाएं प्राप्त करने पर भी संक्रमित हो सकते हैं, खासकर अगर त्वचा पर सूक्ष्म आघात हों:
- स्नान और सौना;
- शॉवर, स्विमिंग पूल और फिटनेस सेंटर के चेंजिंग रूम;
- हाइड्रोमसाज कॉम्प्लेक्स।

फोटो: असुरक्षित यौन संबंध से जननांग मस्सों के संक्रमण का खतरा बढ़ जाता है
एचपीवी के अलावा, फंगल बीजाणु होने की उच्च संभावना होती है जो पैरों के मायकोसेस का कारण बनते हैं, जिनका इलाज करना बहुत मुश्किल होता है।
- जननांग मस्से संभोग के माध्यम से फैलते हैं।
- एचपीवी की वे किस्में जो कैंसर का कारण बनती हैं, यौन संचारित होती हैं।
संचरण का यह मार्ग सामान्य पेपिलोमा पर लागू नहीं होता है।
ख़तरे में कौन है?
पर्यावरण में एचपीवी के अत्यधिक उच्च प्रसार को देखते हुए, कोई भी मानव जाति के सभी प्रतिनिधियों की पूर्ण हार मान सकता है। हालाँकि, ऐसा नहीं है.

फोटो: धूम्रपान करने वाले लोगों में धूम्रपान न करने वालों की तुलना में एचपीवी संक्रमण का खतरा अधिक होता है
ऐसी चयनात्मकता का कारण क्या है और सभी संक्रमित लोगों में पेपिलोमा विकसित क्यों नहीं होता है?
वायरल कणों के सक्रिय होने का कारण ऐसी स्थितियां हैं जो शरीर के समग्र प्रतिरोध में कमी का कारण बनती हैं:
- इम्युनोडेफिशिएंसी।ऐसे जन्मजात विकार हो सकते हैं जिनका कोर्स अधिक गंभीर होता है और विभिन्न और लगातार संक्रामक जटिलताओं के साथ होते हैं। इसमें रक्त रोग, एड्स और विभिन्न स्थानीयकरणों की ऑन्कोपैथोलॉजी भी शामिल हैं। आपको पता होना चाहिए कि एचपीवी के संकेतों की अचानक उपस्थिति इसकी गतिविधि के कारणों की गहन जांच और पहचान के लिए एक संकेत है;
- हार्मोनल असंतुलन।इस मामले में मस्से बढ़ने का क्या कारण है? प्रत्येक व्यक्ति के जीवन में निश्चित अवधि में, लिंग की परवाह किए बिना, अंतःस्रावी तंत्र में परिवर्तन होते हैं। यौवन की प्रक्रिया, यौन क्रिया में गिरावट, बच्चों को जन्म देना और जन्म देना - बिल्कुल ये सभी स्थितियाँ न केवल हार्मोन के अनुपात में बदलाव के साथ होती हैं, बल्कि प्रतिरक्षा में कमी के साथ भी होती हैं। यह एक विशेष उम्र में त्वचा की वृद्धि के बढ़ते प्रसार की व्याख्या करता है;
- मोटापा, जो हमेशा हार्मोनल परिवर्तनों के साथ होता है या उनका परिणाम होता है;
- बुरी आदतें, विशेषकर धूम्रपान।निकोटीन संचार संबंधी विकारों और ऊतकों में ऑक्सीजन की कमी का कारण बनता है, धीरे-धीरे शरीर को नष्ट कर देता है और हानिकारक सूक्ष्मजीवों के प्रति प्राकृतिक प्रतिरोध को कम कर देता है;
- प्रतिकूल पर्यावरणीय परिस्थितियाँ।यह हाइपोथर्मिया, गर्मी है, जिससे पसीना आता है और त्वचा में लगातार जलन होती है। सूर्य के अत्यधिक संपर्क, साथ ही धूपघड़ी का दुरुपयोग, एक सिद्ध ऑन्कोजेनिक कारक माना जाता है;
- तेज़ और पुराने रोगोंआंतरिक अंग, अन्य संक्रामक रोग, शरीर को क्षीण करना।
सफल उपचार और बाद में बीमारी की पुनरावृत्ति की रोकथाम के लिए इन कारणों का ज्ञान आवश्यक है।
शरीर पर पेपिलोमा का खतरा क्या है?

पैपिलोमा स्वयं जीवन के लिए खतरा पैदा नहीं करते हैं।
- त्वचा विशेषज्ञ के कार्यालय में सौंदर्य संबंधी दोष को आसानी से समाप्त किया जा सकता है।
- स्थायी या अकुशल निष्कासन से जुड़े परिवर्तन के परिणामस्वरूप परिणाम वृद्धि में सूजन संबंधी परिवर्तन पैदा कर सकते हैं।
मस्सों का इलाज करने से पहले, विशेष रूप से वे जो उम्र के साथ दिखाई देते हैं, आपको यह सुनिश्चित करना होगा कि वे सौम्य संरचनाएं हैं।
- अक्सर यह वृद्धि बेसल सेल कार्सिनोमा के रूप में सामने आती है, एक ट्यूमर जिसका अगर सावधानी से इलाज न किया जाए तो वह कैंसर में बदल जाता है।
- मैं विशेष रूप से जननांग मस्सों का उल्लेख करना चाहूँगा। यह प्रश्न अनुचित है कि क्या उन्हें हटा दिया जाना चाहिए। आपको यथाशीघ्र इनसे छुटकारा पाना चाहिए।
निदान
मस्सों की प्रकृति को स्पष्ट करने के लिए निर्धारित परीक्षाएं सरल हैं और जिला अस्पतालों के स्तर पर उपलब्ध हैं।
- के अलावा दृश्य निरीक्षणएक त्वचा विशेषज्ञ या स्त्री रोग विशेषज्ञ, एक ऑन्कोलॉजिकल सर्जन से परामर्श की सिफारिश की जा सकती है।

फोटो: गर्भाशय ग्रीवा की कोल्पोस्कोपी
- एक विस्तृत पूछताछ आपको यह पता लगाने की अनुमति देती है कि वृद्धि कहाँ से आई।
- यदि ट्यूमर की सौम्यता के बारे में कोई संदेह है, तो केवल एक सर्जिकल विशेषज्ञ को ही इससे निपटना चाहिए।
- आमतौर पर, बायोप्सी के लिए पैथोलॉजिकल रूप से परिवर्तित ऊतक का एक टुकड़ा लिया जाता है, जिसके बाद यह स्पष्ट हो जाता है कि वृद्धि को हटाने की आवश्यकता है या नहीं।
एचपीवी के प्रकार को निर्धारित करने के लिए वायरल डायग्नोस्टिक्स का उपयोग किया जाता है।

फोटो: पीसीआर डायग्नोस्टिक्स यह पता लगाने में मदद करता है कि रोगी के शरीर में किस प्रकार का मानव पेपिलोमावायरस मौजूद है
इस प्रयोजन के लिए, पीसीआर - पोलीमरेज़ का प्रदर्शन किया जाता है श्रृंखला अभिक्रिया, विशिष्ट वायरल डीएनए के निर्धारण के आधार पर।
यह अणु वंशानुगत जानकारी का वाहक है और इसकी अनूठी संरचना का डिकोडिंग रोगज़नक़ के एक या दूसरे तनाव द्वारा संक्रमण की पुष्टि है।
वीडियो: "पैपिलोमा - लक्षण, उपचार, रोकथाम"
उपचार की विशेषताएं
यह जानकर कि शरीर पर पेपिलोमा क्यों दिखाई देते हैं, आप चिकित्सीय हस्तक्षेप से संबंधित समस्याओं का समाधान कर सकते हैं।
चिकित्सीय प्रभाव जटिल होते हैं और इसमें शरीर को मजबूत बनाने और शरीर पर वृद्धि के प्रसार को रोकने के उद्देश्य से रूढ़िवादी उपाय शामिल होते हैं।
शरीर की प्रतिरोधक क्षमता बढ़ाने के लिए इसे नया मानने की सलाह दी जाती है दवाएं, साथ ही शरीर को सख्त बनाने के पुराने, सिद्ध तरीके।
परिष्कृत कार्बोहाइड्रेट और परिरक्षकों वाले प्रसंस्कृत खाद्य पदार्थों को समाप्त करके अपने आहार को बदलना एक अच्छा विचार है।
हटाने के आधुनिक तरीके
ट्यूमर कैसे निकालें?

एक चिकित्सा संस्थान में पेपिलोमा के छांटने में सर्जिकल उपकरणों का उपयोग करके निपटान और हार्डवेयर विधियों का उपयोग करके दाग़ना दोनों शामिल हैं।
किसी भी मामले में, हस्तक्षेप में अधिक समय नहीं लगेगा।
निष्कासन बाह्य रोगी आधार पर किया जाता है।
- कुछ को छोड़कर किसी विशेष प्रशिक्षण की आवश्यकता नहीं है ( सामान्य विश्लेषणरक्त और मूत्र, सिफलिस के लिए रक्त परीक्षण)। ट्यूमर की प्रकृति को स्पष्ट करना एक शर्त होनी चाहिए, क्योंकि यह ऑपरेशन की सीमा को प्रभावित करता है।
- मस्से को आसपास के ऊतकों से अलग करने के लिए जमाव का उपयोग किया जाता है, जो धीरे-धीरे मर जाता है। एक ही समय में जमावट रक्त वाहिकाएंजिससे रक्तस्राव दूर हो जाता है। ऑपरेशन के बाद घाव जल्दी ठीक हो जाता है, कोई निशान नहीं पड़ता। यह विधि पेरिनेम सहित शरीर के किसी भी हिस्से पर लागू होती है।
- - प्रत्यक्ष उच्च-आवृत्ति विद्युत प्रवाह का उपयोग करके वृद्धि का सरल शमन। ऊतक का माइक्रोबर्न मस्सों से छुटकारा दिलाता है और रक्तस्राव को रोकता है।
- - जमने वाला पेपिलोमा तरल नाइट्रोजनजिससे वह अंदर से नष्ट हो जाता है। उपचार में थोड़ा अधिक समय लगता है, लेकिन इस विधि में सबसे कम मतभेद हैं और पुनरावृत्ति की संभावना कम है।

फोटो: नियोप्लाज्म का क्रायोडेस्ट्रक्शन
घर पर वृद्धि को दूर करने के तरीके हैं।
- फार्मेसियों में आप ऐसी दवाएं खरीद सकते हैं जो कास्टिक पदार्थों का मिश्रण होती हैं, जो त्वचा पर लगाने पर जलन पैदा करती हैं रासायनिक जलन, जिसके कारण पेपिलोमा समय के साथ मर जाता है।
- यह स्वीकार्य है यदि आप आश्वस्त हैं कि वृद्धि सौम्य है और ऐसी दवाओं के उपयोग के नियमों का पालन किया जाता है।
- उत्पाद को सावधानी से लगाएं, स्वस्थ क्षेत्रों के संपर्क से बचें। आसपास के ऊतकों की सुरक्षा के लिए आप एक गाढ़ी क्रीम फैला सकते हैं।
यह गर्दन या हाथों पर मस्सों को हटाने का एक सुविधाजनक तरीका है।
आप फार्मेसी में क्रायोडेस्ट्रक्शन के लिए दवाएं भी खरीद सकते हैं:
- वार्नर;
वे उसी तरह काम करते हैं, केवल उनमें स्वतंत्र उपयोग के लिए उपयुक्त क्रायोएजेंट होता है।
पेपिलोमा को धागे से बांधने से ट्यूमर को पूरी तरह से हटाया नहीं जा सकता है। इससे पुनरावृत्ति हो सकती है और एकाधिक पुत्री पेपिलोमा का निर्माण हो सकता है।

फोटो: दवा "क्रायोफार्मा" का उपयोग करके त्वचा की वृद्धि को रोकना
लोक उपचार का उपयोग
अपरंपरागत तरीकों से पेपिलोमा से कैसे छुटकारा पाएं?
कई संदर्भ पुस्तकें मुख्य रूप से पौधों की सामग्री का उपयोग करके उपचार प्रदान करती हैं।
सबसे प्रसिद्ध पौधे डेंडिलियन हैं।
वे आम तौर पर स्व-तैयार अर्क का उपयोग करते हैं - ताजे कटे हुए पौधों से निचोड़ा हुआ रस।
- आप 100 ग्राम कलैंडिन जड़ी बूटी को 100 ग्राम आलू के रस और 100 ग्राम थूजा की टहनी के साथ मिला सकते हैं।
- हर चीज़ पर अल्कोहल डालें और किसी अंधेरी जगह पर डालने के लिए रख दें।
- प्रभावित क्षेत्र पर दिन में तीन बार लगाएं। उपचार का कोर्स 1 - 2 सप्ताह है।

फोटो: घर पर तैयार किए गए कलैंडिन-आधारित उत्पाद
आप सेक के लिए पत्तागोभी के रस का उपयोग कर सकते हैं।
ताज़ा निचोड़े हुए उत्पाद को धुंध पर लगाएं और रात भर शरीर के प्रभावित क्षेत्र पर सुरक्षित रखें।
आप एक या दो महीने के लिए कच्चे प्रोटीन से अपनी त्वचा को चिकनाई दे सकते हैं।
विधि जलन पैदा नहीं करती है, लेकिन दृढ़ता की आवश्यकता होती है।
हर्बल उपचारों का उपयोग लंबे समय तक किया जाता है - जब तक कि सकारात्मक प्रभाव न हो जाए। हमें याद रखना चाहिए कि पौधे एलर्जी प्रतिक्रियाओं का स्रोत बन सकते हैं।
शरीर को मजबूत बनाने और प्रतिरोधक क्षमता बढ़ाने के लिए आप ओट्स के काढ़े का इस्तेमाल कर सकते हैं।
- ऐसा करने के लिए, एक गिलास उबलते पानी में एक गिलास साबुत अनाज डालें, उबाल लें और धीमी आंच पर जेली की स्थिरता प्राप्त होने तक पकाएं।
- छान लें और गरम-गरम, आधा गिलास दिन में तीन बार सेवन करें।

फोटो: आवेदन कपड़े धोने का साबुनमस्सों को हटाने के लिए
उपचार अन्य स्थानीय दवाओं के अनुरूप किया जाता है।
यह याद रखना चाहिए कि इनमें से अधिकांश तरीकों का कोई साक्ष्य आधार नहीं है और हेरफेर के परिणामों की सारी जिम्मेदारी पूरी तरह से आपकी है।
रोकथाम
संक्रमण की रोकथाम संभावित संक्रमण मार्गों को अवरुद्ध करने पर आधारित है।
- घटना के कारण और उनसे बचने के उपाय - आधार निवारक उपायकिसी भी बीमारी के लिए. उदाहरण के लिए, यदि आपका महत्वपूर्ण अन्य शरीर पर पेपिलोमा से पीड़ित है, तो केवल अपने स्वयं के प्रसाधनों का उपयोग करके और सोने के स्थानों को साझा करके अपनी सुरक्षा करना बेहतर है।
- अपनी रोग प्रतिरोधक क्षमता को बढ़ाने के उपाय करना एक अच्छा विचार होगा। सबसे किफायती तरीका है स्वस्थ जीवन शैलीजीवन, खेल, भूली हुई कठोरता और दैनिक राजमार्गों से दूर चलना।
- स्नानघर, सौना और स्विमिंग पूल में जाते समय, अपने साथ साफ, सूखे तौलिए, बदली जाने योग्य रबर चप्पलें ले जाएं और सुनिश्चित करें कि आपके अलावा कोई और उनका उपयोग न करे।
- अगर हम बात कर रहे हैंकॉन्डिलोमास के बारे में, तो इस मामले में कंडोम का उपयोग करना सही होगा। और इससे भी बेहतर तरीका यह है कि आप अपने साथी को समय रहते समस्या को दूर करने की आवश्यकता के बारे में समझाएं।
- कम प्रतिरक्षा वाली लड़कियों के लिए, गर्भाशय ग्रीवा के कैंसर को रोकने के लिए एचपीवी के ऑन्कोजेनिक उपभेदों से संक्रमण को रोकने की सलाह दी जाती है। इस उद्देश्य के लिए, ऐसे टीके हैं जो जननांग मस्सों से भी रक्षा करेंगे। कई देशों में, यह टीकाकरण अनिवार्य है और इससे खतरनाक बीमारी की घटनाओं में काफी कमी आई है।
वीडियो: "पेपिलोमा और मस्सों को हटाना"
पैपिलोमा एक सौम्य ट्यूमर है जो स्क्वैमस एपिथेलियल ऊतक से विकसित होता है। त्वचा पर पैपिला या बूंद के रूप में निकलता है; यह त्वचा और श्लेष्मा झिल्ली, स्वर रज्जु, मूत्राशय और अन्य दोनों को प्रभावित कर सकता है। आंतरिक अंग. प्रेरक एजेंट मानव पैपिलोमावायरस (पैपिलोमावायरस, एचपीवी) है। लगभग 32 प्रकार के वायरस और इसकी कई उप-प्रजातियाँ हैं जो मानव शरीर में प्रवेश कर सकती हैं।
शरीर पर पेपिलोमा का फोटो
पेपिलोमा के प्रकार और प्रकार
पेपिलोमा के 100 से अधिक प्रकार हैं, लेकिन उनमें से 5 मानव शरीर पर सबसे अधिक पाए जाते हैं:
- सरल (अश्लील)पैपिलोमा हाथों और उंगलियों पर दिखाई देते हैं, कई वर्षों तक मौजूद रहते हैं और बिना किसी निशान के गायब हो सकते हैं। अक्सर बचपन और किशोरावस्था में पता चलता है।
- तल कापैपिलोमा पैरों के तलवों पर बन जाते हैं और चलने पर दर्द और परेशानी पैदा करते हैं।
- समतलपैपिलोमा हाथों, चेहरे पर दिखाई देते हैं और त्वचा में सूजन पैदा कर सकते हैं।
- filiformपैपिलोमा अधिक उम्र के लोगों में आम है, जो कमर, गर्दन, आंखों, बगल में स्थानीयकृत होते हैं।
- नुकीलाजननांगों पर कॉन्डिलोमा पाए जाते हैं, जो सबसे खतरनाक प्रकार की बीमारी का प्रतिनिधित्व करते हैं।
पेपिलोमा कैसे फैलता है?
ह्यूमन पेपिलोमा वायरस के संक्रमण से शरीर पर पेपिलोमा की उपस्थिति हो जाती है। जिस तरह से वायरस फैलता है वह एक स्वस्थ और संक्रमित व्यक्ति के बीच यौन संपर्क के माध्यम से होता है। यह सिद्ध हो चुका है कि एचपीवी संक्रमण त्वचा को सूक्ष्म क्षति की उपस्थिति में संपर्क और घरेलू संपर्क के माध्यम से भी संभव है।
संचरण के मुख्य मार्गों के अलावा, गुजरने पर नवजात शिशु के संक्रमण की संभावना होती है जन्म नहर के माध्यम सेमाँ।
इस मामले में, शिशु में एनोजिनिटल मस्से और लेरिंजियल पेपिलोमाटोसिस विकसित हो सकता है।
 कुछ लोगों में एचपीवी संक्रमण हो सकता है कारक:
कुछ लोगों में एचपीवी संक्रमण हो सकता है कारक:
- प्रतिरक्षा में कमी;
- गंभीर तनाव, सदमा, अवसाद;
- धूम्रपान, शराब का दुरुपयोग;
- संक्रामक रोग (फ्लू, एआरवीआई);
- जठरांत्र संबंधी रोग;
- अनैतिक यौन जीवन;
- कुछ दवाओं, जैसे एंटीबायोटिक्स का लंबे समय तक उपयोग;
- उच्च आर्द्रता वाले भीड़-भाड़ वाले स्थानों पर जाना - स्नानघर, सौना, समुद्र तट, स्विमिंग पूल।
पेपिलोमा के लक्षण और संकेत
एचपीवी की ऊष्मायन अवधि 2-3 महीने या कई साल भी हो सकती है। इस पूरे समय यह स्वयं प्रकट नहीं होता है, और शरीर पर संरचनाओं की उपस्थिति केवल उत्तेजक कारकों के प्रभाव में हो सकती है। शरीर पर पेपिलोमा के मुख्य लक्षण इस प्रकार हैं:
सरलपैपिलोमा त्वचा पर खुरदरी सतह वाली कठोर वृद्धि होती है। आयाम - एक मिलीमीटर और अधिक से. वे एक सामान्य स्ट्रेटम कॉर्नियम के साथ समूह बनाते हैं। अधिकतर ये उंगलियों के पीछे, हथेलियों पर और घुटनों के नीचे पाए जाते हैं। पेपिलोमा की वृद्धि मानव प्रतिरक्षा प्रणाली में विकारों से प्रेरित होती है।
तल कापेपिलोमा को अक्सर कॉलस समझ लिया जाता है। रोग की शुरुआत एक छोटी चमकदार गांठ के गठन से होती है, जो समय के साथ उभरे हुए किनारे के साथ पैपिलोमा में बदल जाती है। मुख्य संरचना के पास, छोटी सहायक कंपनियाँ दिखाई देती हैं।
समतलपेपिलोमा, दूसरों की तरह, त्वचा का रंग सामान्य होता है और चपटी सतह के साथ उभार जैसा दिखता है। आकार - गोल, अंडाकार, बहुकोणीय। फ्लैट पेपिलोमा आमतौर पर खुजली और कभी-कभी लालिमा के साथ होते हैं।
filiformपेपिलोमा छोटे पीले धक्कों के रूप में दिखाई देते हैं जो लंबाई में बढ़ते हैं, 1-6 मिमी की लम्बी वृद्धि में बदल जाते हैं।
नुकीलाकॉन्डिलोमा संक्रमित व्यक्ति के जीवन भर प्रकट नहीं हो सकता है। यदि प्रतिरक्षा प्रणाली सामान्य रूप से कार्य कर रही है, तो वायरस अव्यक्त अवस्था में है और बाहरी अभिव्यक्तियों का कारण नहीं बनता है। जैसे ही उत्तेजक कारक उजागर होते हैं, पुरुषों और महिलाओं के जननांगों पर विशिष्ट चकत्ते दिखाई देने लगते हैं। महिलाओं में, गर्भाशय ग्रीवा, योनि, भगशेफ, लेबिया अधिक बार प्रभावित होते हैं, पुरुषों में - अंडकोश, फ्रेनुलम चमड़ी, लिंगमुण्ड। इसके अलावा, पेपिलोमा पेरिनेम और गुदा के प्रवेश द्वार पर, मुंह में पाए जा सकते हैं। वे एक पतले डंठल पर बनी संरचनाएं हैं जिनका आकार एक मिलीमीटर से लेकर कई सेंटीमीटर तक होता है। रंग - गुलाबी, मांसल, लाल। कोई खुजली या दर्द नहीं है.
पेपिलोमा के परिणाम
 किसी व्यक्ति के शरीर में रोगज़नक़ होने पर कैंसर विकसित होने का ख़तरा होता है। कुछ प्रकार के वायरस अत्यधिक ऑन्कोजेनिक होते हैं और इसलिए गर्भाशय ग्रीवा और गुदा के ट्यूमर का कारण बन सकते हैं। यह बीमारी अक्सर 50 वर्षों के बाद विकसित होती है, लेकिन हाल ही में महिला जननांग अंगों के कैंसर के कायाकल्प की प्रवृत्ति देखी गई है। एचपीवी गर्भाशय ग्रीवा के क्षरण के विकास का कारण भी बन सकता है, जो अक्सर एक प्रारंभिक स्थिति होती है।
किसी व्यक्ति के शरीर में रोगज़नक़ होने पर कैंसर विकसित होने का ख़तरा होता है। कुछ प्रकार के वायरस अत्यधिक ऑन्कोजेनिक होते हैं और इसलिए गर्भाशय ग्रीवा और गुदा के ट्यूमर का कारण बन सकते हैं। यह बीमारी अक्सर 50 वर्षों के बाद विकसित होती है, लेकिन हाल ही में महिला जननांग अंगों के कैंसर के कायाकल्प की प्रवृत्ति देखी गई है। एचपीवी गर्भाशय ग्रीवा के क्षरण के विकास का कारण भी बन सकता है, जो अक्सर एक प्रारंभिक स्थिति होती है।
पुरुषों के लिए, वायरस व्यावहारिक रूप से खतरनाक नहीं है।
एचपीवी वाहक के कारण कैंसर विकसित होने की संभावना कम है, लेकिन पेपिलोमा पूर्ण यौन जीवन में हस्तक्षेप कर सकता है।
कपड़ों द्वारा घर्षण के अधीन स्थानों या जोड़ों के मोड़ पर स्थित शरीर पर संरचनाएं न केवल घायल हो सकती हैं और बैक्टीरिया से संक्रमित हो सकती हैं, बल्कि समय के साथ वे घातक ट्यूमर में भी परिवर्तित हो सकती हैं।
पेपिलोमा का निदान
आमतौर पर संपर्क करते समय चिकित्सा संस्थानडॉक्टर को इसमें कोई संदेह नहीं है कि मरीज को किस प्रकार का पेपिलोमा है। जांच के दौरान, स्त्री रोग विशेषज्ञ या मूत्र रोग विशेषज्ञ जननांग मौसा के लक्षणों के साथ जननांगों की दृष्टि से जांच करते हैं।
यह निर्धारित करने के लिए कि शरीर में वायरस ऑन्कोजेनिक है या नहीं, एचपीवी के लिए पीसीआर या डीएनए डायग्नोस्टिक्स का उपयोग करके रक्त परीक्षण निर्धारित किए जाते हैं। विश्लेषण न केवल पेपिलोमा वायरस के प्रकार को निर्धारित करता है, बल्कि शरीर में इसकी मात्रा भी निर्धारित करता है। आमतौर पर डॉक्टर यह सलाह देते हैं कि किसी व्यक्ति के सभी यौन साझेदारों को समान परीक्षण कराना चाहिए।
महिलाओं को कोल्पोस्कोपी और जननांग बायोप्सी भी निर्धारित की जा सकती है। कोल्पोस्कोपी के दौरान, कॉन्डिलोमा का उपचार एसिटिक एसिड के घोल से किया जाता है, जिसके परिणामस्वरूप एक सफेद रंग प्राप्त होता है। दाग के कारण, गर्भाशय ग्रीवा पर सभी कॉन्डिलोमा स्पष्ट रूप से दिखाई देते हैं, क्योंकि स्वस्थ ऊतक अपनी छाया नहीं बदलते हैं। यदि घातक प्रक्रियाओं का संदेह हो तो गर्भाशय ग्रीवा की कोशिकाओं को बायोप्सी के लिए लिया जाता है।
जिन महिलाओं में उच्च ऑन्कोजेनेसिसिटी वाले एचपीवी का निदान किया गया है, उन्हें इसकी अनुशंसा की जाती है प्रति वर्ष 2 बारस्त्री रोग विशेषज्ञ से निवारक जांच कराएं।
गर्भावस्था की योजना बनाते समय, मानव पेपिलोमावायरस के परीक्षण की सिफारिश की जाती है। यदि पाया गया वायरस सक्रिय चरण में है, तो गर्भावस्था को स्थगित करके उपचार का एक कोर्स पूरा करना आवश्यक है। यदि किसी गर्भवती महिला में जननांग मस्से पाए जाते हैं, तो उनकी प्रगति की प्रवृत्ति के कारण उन्हें यांत्रिक रूप से हटाना आवश्यक है।
शरीर पर पेपिलोमा का उपचार
 यदि जननांगों पर कोई जननांग मस्से नहीं हैं, तो डॉक्टर आमतौर पर उपचार पर जोर नहीं देते हैं। लेकिन, चूंकि पेपिलोमा सौंदर्य अपील को प्रभावित कर सकता है, इसलिए उन्हें कई उपलब्ध तरीकों का उपयोग करके हटाया जा सकता है:
यदि जननांगों पर कोई जननांग मस्से नहीं हैं, तो डॉक्टर आमतौर पर उपचार पर जोर नहीं देते हैं। लेकिन, चूंकि पेपिलोमा सौंदर्य अपील को प्रभावित कर सकता है, इसलिए उन्हें कई उपलब्ध तरीकों का उपयोग करके हटाया जा सकता है:
- क्रायोडेस्ट्रक्शन विधिइसमें पैपिलोमा को कम तापमान पर तरल नाइट्रोजन के संपर्क में लाना शामिल है। परिणामस्वरूप, ऊतक विनाश होता है। विधि के लिए सटीक अनुप्रयोग की आवश्यकता होती है सक्रिय घटक, क्योंकि अन्यथा शरीर पर दाग-धब्बे रह सकते हैं।
- थर्मोकोएग्यूलेशन।उच्च तापमान के साथ जलते हुए पेपिलोमा से मिलकर बनता है। हटाने के बाद शरीर पर त्वचा का एक क्षतिग्रस्त क्षेत्र रह जाता है, जो कुछ दिनों के बाद ठीक हो जाता है।
- लेजर विनाश.पेपिलोमा को बाहर निकालने के लिए एक सर्जिकल लेजर बीम का उपयोग किया जाता है, और त्वचा क्षेत्र की उपचार प्रक्रिया काफी तेजी से होती है।
- रेडियोसर्जिकल निष्कासन.उच्च-आवृत्ति रेडियो तरंगों का उपयोग किया जाता है, जिसके परिणामस्वरूप पैपिलोमा को जल्दी और उच्च परिशुद्धता के साथ हटा दिया जाता है। नकारात्मक पक्ष इस पद्धति का उपयोग करके की गई सेवा की बढ़ी हुई लागत है।
- रासायनिक विनाश.संरचनाओं का उपचार विशेष तैयारी के साथ किया जाता है जो उनके ऊतकों को पूरी तरह से जला देता है।
यदि रक्त में मानव पेपिलोमावायरस की उपस्थिति, विशेष रूप से उच्च ऑन्कोजेनेसिस का निदान किया गया है, और जननांग अंगों की त्वचा और श्लेष्म झिल्ली पर जननांग मस्से हैं, रूढ़िवादी उपचारएचपीवी:
- पेपिलोमावायरस के प्रजनन को रोकने के लिए दवाएं। इस प्रयोजन के लिए, आमतौर पर इनोसिप्लेक्स का उपयोग किया जाता है, जो एक साथ किसी की अपनी प्रतिरक्षा कोशिकाओं की गतिविधि को बढ़ाता है। रोग की गंभीरता के आधार पर इसे गोलियों या इंजेक्शन के रूप में निर्धारित किया जाता है।
- अल्फा इंटरफेरॉन की तैयारी - विफ़रॉन, जेनफेरॉन। मोमबत्तियों के रूप में उपयोग किया जाता है इंट्रामस्क्युलर इंजेक्शन. इनमें एंटीवायरल प्रभाव होता है और रोग प्रतिरोधक क्षमता बढ़ती है। एलोकिन-अल्फा, जो इंटरफेरॉन के समान है, ने भी पेपिलोमा के उपचार में खुद को अच्छी तरह साबित कर दिया है।
- आपकी स्वयं की प्रतिरक्षा प्रणाली को मजबूत करने के साथ-साथ इंटरफेरॉन के उत्पादन में तेजी लाने के लिए दवाएं, उदाहरण के लिए, एमिक्सिन, इम्यूनोमैक्स, लाइकोपिड।
- दवाएं जो पेपिलोमा वायरस से संक्रमित कोशिकाओं के विभाजन को दबाती हैं। संरचनाओं द्वारा गर्भाशय ग्रीवा को उच्च स्तर की क्षति के लिए प्रासंगिक। इस समूह में कॉन्डिलिन और पोडोफिलिन शामिल हैं। क्रीम और मलहम के रूप में उपलब्ध है, 5-6 सप्ताह तक रोजाना शीर्ष पर लगाया जाता है।
- एपिजेन-इंटिम। यह एक स्थानीय इम्यूनोमॉड्यूलेटरी और है एंटीवायरल एजेंट, स्प्रे के रूप में उपलब्ध है। के हिस्से के रूप में जटिल चिकित्सामानव पेपिलोमावायरस के खिलाफ इसकी प्रभावशीलता साबित हुई है।
- जननांग मस्सों के सर्जिकल छांटने की अक्सर सिफारिश की जाती है, खासकर जब भारी जोखिमकैंसरयुक्त ट्यूमर का विकास.

पैपिलोमावायरस संक्रमण की रोकथाम.
शरीर में एचपीवी के प्रवेश को रोकना महिलाओं में सर्वाइकल कैंसर की रोकथाम में सबसे महत्वपूर्ण कदम है।
इसकी मुख्य दिशाएँ:
यौन शिक्षायुवा लोगों को एचपीवी के संचरण के मार्गों, वायरस से सुरक्षा के साधनों के बारे में जानकारी समझाते हुए;
इम्युनिटी बूस्ट, बुरी आदतों को छोड़ना, तनाव प्रतिरोध विकसित करना, सभी संक्रामक रोगों का समय पर उपचार;
वैक्सीन प्रोफिलैक्सिस का अनुप्रयोगजोखिम समूहों में पेपिलोमावायरस से। वायरस के सबसे ऑन्कोजेनिक प्रकारों के खिलाफ टीका लगाने के बाद, प्रतिरक्षा बनती है, जो बीमारी की रोकथाम की एक विश्वसनीय गारंटी है। यौन गतिविधि से पहले सभी लड़कियों और उन महिलाओं के लिए टीकाकरण की सिफारिश की जाती है जिनके शरीर में वायरस की अनुपस्थिति की चिकित्सकीय पुष्टि हो चुकी है। वर्तमान में उपयोग किए जाने वाले टीके सर्वारिक्स और गार्डासिल हैं।
समाचार जो मदद करता है!तिल, मस्से, वेन... किसने सोचा होगा कि ये पूरी तरह से हानिरहित कॉस्मेटिक दोष बहुत अधिक अप्रिय ऑन्कोलॉजिकल विकृति के बराबर हैं।
बहुत त्वचा के ट्यूमर के प्रकारवे या तो स्वास्थ्य के लिए पूरी तरह से सुरक्षित हो सकते हैं या आसपास के ऊतकों को नुकसान पहुंचाने और यहां तक कि मानव जीवन के लिए खतरा पैदा करने में सक्षम हो सकते हैं। उत्तरार्द्ध में मुख्य रूप से घातक त्वचा ट्यूमर शामिल हैं, कम अक्सर - सीमा रेखा पूर्व कैंसर की स्थिति।
वे कैसे और क्यों प्रकट होते हैं? किन मामलों में उन्हें कॉस्मेटोलॉजिस्ट के कार्यालय में हटाया जा सकता है, और किन मामलों में आपको पूर्ण उपचार के लिए डॉक्टर से परामर्श लेना चाहिए? साइट विशेष जुनून के साथ इस मुद्दे का अध्ययन करती है:
नियोप्लाज्म क्या हैं और वे कैसे होते हैं?
उनकी संरचना के संदर्भ में, सभी त्वचा रसौली (इन्हें "ट्यूमर" या "नियोप्लासिया" भी कहा जाता है) कोशिकाओं के अनियंत्रित प्रसार का परिणाम हैं जो अभी तक परिपक्वता तक नहीं पहुंचे हैं, और इसलिए अपने कार्यों को पूरी तरह से करने की क्षमता खो चुके हैं। निर्भर करना नैदानिक तस्वीर, वे आम तौर पर 3 प्रकारों में विभाजित होते हैं:
- सौम्य
(एथेरोमा, हेमांगीओमा, लिम्फैंगियोमा, लिपोमा, पैपिलोमा, तिल, नेवस, फाइब्रोमा, न्यूरोफाइब्रोमा)वे मानव जीवन के लिए खतरा पैदा नहीं करते हैं, लेकिन अगर खराब तरीके से रखे जाएं या आकार में बड़े हों, तो वे हमारे शरीर की अन्य प्रणालियों और/या अंगों के कामकाज में गड़बड़ी पैदा कर सकते हैं। बाहरी प्रभावों के तहत वे कभी-कभी घातक नियोप्लाज्म में बदल सकते हैं।
- घातक
(बेसल सेल कार्सिनोमा, मेलेनोमा, सारकोमा, लिपोसारकोमा)
तेजी से और आक्रामक रूप से बढ़ते हैं, आसपास के ऊतकों और अंगों में प्रवेश करते हैं, अक्सर मेटास्टेस के गठन के साथ . ऐसी बीमारियों का पूर्वानुमान अक्सर प्रतिकूल होता है, क्योंकि उन्हें ठीक करने में कठिनाई होती है और बार-बार पुनरावृत्ति की प्रवृत्ति होती है, और कुछ मामलों में, यदि महत्वपूर्ण अंग अपरिवर्तनीय रूप से क्षतिग्रस्त हो जाते हैं, तो सक्रिय मेटास्टेसिस से मृत्यु हो जाती है।
- बॉर्डरलाइन या प्रीकैंसरस त्वचा की स्थिति
(सीनाइल केराटोमा, ज़ेरोडर्मा पिगमेंटोसम, त्वचीय सींग, बोवेन्स डर्मेटोसिस)संरचनाएं, जिनके ऊतक, वंशानुगत या वर्तमान कारणों के प्रभाव में, बदल गए हैं, जिनमें घातक ट्यूमर में बदलने की क्षमता है।
सौम्य रसौली
इन संरचनाओं की कोशिकाएं आंशिक रूप से अपने मूल कार्यों को बरकरार रखती हैं और उनकी विकास दर धीमी होती है। कभी-कभी वे आस-पास के ऊतकों पर दबाव डालते हैं, लेकिन कभी उनमें प्रवेश नहीं करते। उनकी संरचना में, ऐसे नियोप्लाज्म उन ऊतकों के समान होते हैं जिनसे वे उत्पन्न हुए थे। एक नियम के रूप में, वे सर्जिकल और अन्य हार्डवेयर उपचारों पर अच्छी प्रतिक्रिया देते हैं और शायद ही कभी दोबारा होते हैं।
- मेदार्बुद
इसके अवरोध के बाद वसामय ग्रंथि का एक ट्यूमर बन गया। अधिकतर यह खोपड़ी, गर्दन, पीठ और कमर के क्षेत्र पर होता है, यानी वसामय ग्रंथियों की उच्च सांद्रता वाले स्थानों पर। यह स्पष्ट आकृति, लोचदार और स्पर्शन के दौरान मोबाइल के साथ घने गठन जैसा दिखता है, और असुविधा का कारण नहीं बनता है।
जब दमन होता है, तो ऊतकों की लालिमा और सूजन, दर्द और शरीर का तापमान बढ़ जाता है। सूजन वाला एथेरोमा अपने आप फूट सकता है, प्यूरुलेंट-वसामय सामग्री जारी कर सकता है। इस उपकला पुटी में एक घातक रूप - लिपोसारकोमा में बदलने की प्रवृत्ति होती है। एथेरोमा को केवल सर्जिकल छांटना के माध्यम से हटाया जा सकता है।
| फोटो 1.2 - चेहरे और पीठ पर एथेरोमा: | |
 |
|
| फोटो 3.4 - नवजात शिशुओं में त्वचा रक्तवाहिकार्बुद: शरीर और चेहरे पर: | |
 |
- रक्तवाहिकार्बुद
सौम्य संवहनी ट्यूमर का गठन। यह सरल केशिका (त्वचा की सतह पर), गुफाओंवाला (त्वचा की गहरी परतों में), संयुक्त (पिछले दो रूपों को मिलाकर) और मिश्रित (न केवल रक्त वाहिकाओं, बल्कि आसपास के ऊतकों, मुख्य रूप से संयोजी को प्रभावित करता है) हो सकता है। .
केशिका रक्तवाहिकार्बुद तक पहुंच सकता है बड़े आकार, इसका रंग लाल से नीला-काला तक भिन्न होता है, और मुख्य रूप से किनारों तक बढ़ता है। कैवर्नस किस्म एक सीमित चमड़े के नीचे की गांठदार संरचना है जो नीले या सामान्य रंग की त्वचा से ढकी होती है। अक्सर, ये ट्यूमर नवजात शिशुओं में दिखाई देते हैं, वस्तुतः जीवन के पहले दिनों में, और सिर और गर्दन के क्षेत्र में स्थित होते हैं।
यदि गेनजियोमा शरीर के एक जटिल क्षेत्र में स्थित है (उदाहरण के लिए, कक्षीय क्षेत्र में चेहरे पर) या एक बड़े क्षेत्र पर कब्जा कर लेता है, तो इसे विकिरण द्वारा हटा दिया जाता है। अन्य उपचार विधियाँ - स्क्लेरोथेरेपी, क्रायोथेरेपी, हार्मोनल दवाएं. जब ट्यूमर गहरा होता है और रूढ़िवादी उपचार अप्रभावी होता है, तो त्वचा की अंतर्निहित परतों सहित सर्जिकल छांटना आवश्यक होता है।
- लिम्फैंगियोमा
लसीका वाहिकाओं की दीवारों से एक सौम्य गठन जो अंतर्गर्भाशयी विकास के चरण में भी बच्चों में होता है। इनमें से अधिकतर ट्यूमर का पता 3 साल की उम्र से पहले ही चल जाता है। यह एक पतली दीवार वाली गुहा है जिसका आकार 1 मिमी से 5 सेमी या उससे अधिक (सिस्टिक लिम्फैंगियोमा, जिसमें कई पृथक या संचारी सिस्ट होते हैं) तक होती है।
यह बहुत धीरे-धीरे बढ़ता है, लेकिन कुछ मामलों में अचानक महत्वपूर्ण आकार तक बढ़ जाता है - इस मामले में, सर्जिकल हटाने की आवश्यकता होती है। इसके अलावा, श्वासनली, स्वरयंत्र या अन्य महत्वपूर्ण अंगों के करीब स्थित लिम्फैंगियोमा को आवश्यक रूप से हटा दिया जाता है।
| फोटो 5.6 - शरीर पर और मौखिक गुहा में, जीभ के पास सिस्टिक लिम्फैन्जियोमा: | |
 |
|
| फोटो 7.8 - पीठ और चेहरे पर लिपोमा (वसा): | |
 |
- चर्बी की रसीली
वसायुक्त परत का एक ट्यूमर (जिसे अक्सर "वेन" कहा जाता है), ढीले संयोजी ऊतक की चमड़े के नीचे की परत में स्थित होता है। यह शरीर में पेरीओस्टेम तक गहराई तक प्रवेश कर सकता है, संवहनी बंडलों और मांसपेशियों के बीच रिस सकता है। यह अक्सर उन क्षेत्रों में पाया जाता है जहां वसा की परत सबसे पतली होती है - कूल्हों और कंधों की बाहरी सतह, कंधे की कमर और ऊपरी पीठ। स्पर्श करने पर यह एक नरम गठन, मोबाइल और दर्द रहित जैसा दिखता है।
लिपोमा काफी धीरे-धीरे बढ़ता है और आम तौर पर शरीर के लिए सुरक्षित होता है, हालांकि दुर्लभ मामलों में यह लिपोसारकोमा नामक घातक गठन में बदल सकता है। उसी समय, यदि वेन बढ़ती है और आसपास के ऊतकों पर दबाव डालना शुरू कर देती है, तो सर्जिकल हटाने का संकेत दिया जाता है। इस क्षण की प्रतीक्षा न करना बेहतर है, क्योंकि ट्यूमर जितना बड़ा होगा, उतना ही अधिक ध्यान देने योग्य होगा। पश्चात का निशान. लेकिन लेजर, रेडियो तरंग या पंचर-एस्पिरेशन विधियों का उपयोग करना, जिसके बाद त्वचा पर व्यावहारिक रूप से कोई निशान नहीं रहता है।
- पैपिलोमा और मस्से
एक वायरल प्रकृति वाले नोड्यूल या पैपिला के रूप में संरचनाएं। वे मानव पेपिलोमावायरस (एचपीवी) के विभिन्न उपभेदों के कारण होते हैं, आमतौर पर प्रतिरक्षा में कमी, तनाव और वनस्पति विकारों के कारण होते हैं। बाह्य रूप से वे बहुत विविध हैं, अक्सर वे विकास की तरह दिखते हैं विभिन्न रूपऔर आकार, हल्के से गहरे भूरे और भूरे रंग तक।
मेलेनोमिक मोल्स और नेवी को उपचार की आवश्यकता नहीं होती है, लेकिन विशेषज्ञ उन लोगों से छुटकारा पाने की सलाह देते हैं जो लगातार घायल होते हैं या शरीर के खुले क्षेत्रों में स्थित होते हैं और जटिलताओं से बचने के लिए अक्सर सूर्य के प्रकाश के संपर्क में आते हैं। यहां विधि इतनी महत्वपूर्ण नहीं है: एक स्केलपेल के अलावा, एक तिल को लेजर, क्रायोडेस्ट्रक्शन या रेडियो तरंगों से हटाया जा सकता है।
- फाइब्रोमा (डर्माटोफाइब्रोमा)
संयोजी ऊतक में संरचनाएं, जो अक्सर युवा और परिपक्व उम्र में महिलाओं में पाई जाती हैं। वे आकार में छोटे होते हैं (3 सेमी तक), गहराई से सील की गई गांठ की तरह दिखते हैं, त्वचा की सतह के ऊपर गोलाकार रूप से उभरे हुए होते हैं, रंग ग्रे से भूरा होता है, कभी-कभी नीला-काला होता है, सतह चिकनी होती है, कम अक्सर मस्सा होता है। यह धीरे-धीरे बढ़ता है, लेकिन ऑन्कोलॉजिकल जटिलताओं की संभावना है: दुर्लभ मामलों में, फाइब्रोमा घातक फाइब्रोसारकोमा में बदल सकता है।
| फोटो 13,14 - उंगलियों और पैर की उंगलियों पर फाइब्रोमा: | |
 |
|
| तस्वीरें 15,16 - त्वचा का एकल न्यूरोफाइब्रोमा और न्यूरोफाइब्रोमैटोसिस: | |
 |
- न्यूरोफाइब्रोमा
एक ट्यूमर जो तंत्रिका आवरण कोशिकाओं से बढ़ता है। अधिकतर यह त्वचा और चमड़े के नीचे के ऊतकों में स्थित होता है। यह 0.1 से 2-3 सेमी तक का एक घना ट्यूबरकल है, जो अपचयनित या अत्यधिक रंजित एपिडर्मिस से ढका होता है। मल्टीपल न्यूरोफाइब्रोमा वंशानुगत या आनुवंशिक कारणों से होते हैं और इन्हें एक अलग बीमारी माना जाता है - न्यूरोफाइब्रोमैटोसिस।
यह ट्यूमर शायद ही कभी एक घातक ट्यूमर में बदल जाता है, लेकिन अपने आप में यह काफी खतरनाक है - यह लगातार दर्द पैदा कर सकता है और शरीर में गंभीर कार्यात्मक विकार पैदा कर सकता है, और इसलिए उपचार की आवश्यकता होती है, कम से कम फार्माकोलॉजिकल (रेटिनोइड्स)। कठिन मामलों में, सर्जिकल छांटना या विकिरण चिकित्सा का संकेत दिया जाता है।
त्वचा के घातक नवोप्लाज्म
इस प्रकार की संरचनाएं तेजी से बढ़ती हैं, आसपास के ऊतकों में प्रवेश करती हैं, और अक्सर रक्तप्रवाह के माध्यम से पैथोलॉजिकल कोशिकाओं के स्थानांतरण के कारण घाव से दूर के अंगों में भी मेटास्टेस बनाती हैं। लसीका तंत्र. इन ट्यूमर में, कोशिका विभाजन पर शरीर का नियंत्रण पूरी तरह से खो जाता है, और कोशिकाएं स्वयं अपने विशिष्ट कार्य करने की क्षमता खो देती हैं। घातक नवोप्लाज्म का इलाज करना काफी कठिन होता है; सर्जिकल हटाने के बाद भी उनमें बीमारी का बार-बार होना विशेषता है।
एक सौम्य ट्यूमर या एक स्थिर सीमा रेखा त्वचा की स्थिति के घातक गठन में पतन के मुख्य लक्षण हैं:
- रंजकता रंग या संतृप्ति में परिवर्तन;
- आकार में तेज और तीव्र वृद्धि;
- पड़ोसी ऊतकों में ट्यूमर का प्रसार;
- रक्तस्राव, अल्सरेशन, आदि
मेटास्टेसिस प्राणघातक सूजनयह किसी भी अंग और ऊतकों में प्रकट हो सकता है, लेकिन सबसे अधिक फेफड़े, यकृत, मस्तिष्क और हड्डियाँ प्रभावित होती हैं। मेटास्टेसिस चरण में, उपचार के लिए पूर्वानुमान अक्सर नकारात्मक होता है, जिसमें मृत्यु भी शामिल है।
- मेलेनोमा
कैंसर के सबसे आम प्रकारों में से एक। ज्यादातर मामलों में, यह गंभीर आघात या अत्यधिक पराबैंगनी विकिरण के बाद मोल्स और नेवी की घातकता का परिणाम है। क्षेत्रीय लिम्फ नोड्स से शुरू होकर लगभग किसी भी अंग को मेटास्टेस देता है, और अक्सर पुनरावृत्ति करता है। कीमोथेरेपी और रेडिएशन थेरेपी के संयोजन में इसका उपचार शल्य चिकित्सा द्वारा किया जाता है।
| फोटो 17,18 - मेलेनोमा इस तरह दिख सकता है: | |
 |
|
| फोटो 19.20 - चेहरे का बेसल सेल कार्सिनोमा: | |
 |
- बसालिओमा
एक खतरनाक प्रकार का स्क्वैमस सेल त्वचा कैंसर एपिडर्मिस की असामान्य बेसल कोशिकाओं से बनता है। पहले चरण में, यह सतह पर सूखी पपड़ी के साथ एक सफेद गांठ जैसा दिखता है, समय के साथ यह चौड़ाई में बढ़ता है और अल्सर करना शुरू कर देता है, फिर त्वचा की सतह के ऊपर उभरे हुए गहरे अल्सर या मशरूम के आकार की गांठ में बदल जाता है। यह शरीर के पराबैंगनी विकिरण, उच्च तापमान और कार्सिनोजेनिक पदार्थों के संपर्क में आने वाले क्षेत्रों में विकसित होता है। उपचार के अंर्तगत मानक तरीके- सर्जिकल छांटना, विकिरण, कीमोथेरेपी, क्रायो- या लेजर थेरेपी।
- कपोसी सारकोमा , एंजियोसार्कोमा, रक्तस्रावी सार्कोमाटोसिस
त्वचा में एकाधिक घातक संरचनाएँ। वे स्पष्ट सीमाओं के बिना बैंगनी, बैंगनी या बकाइन धब्बों की तरह दिखते हैं; धीरे-धीरे उन पर नीले-भूरे रंग के 2 सेमी व्यास तक के घने गोल नोड्स दिखाई देते हैं, जिनमें एकजुट होने और अल्सर होने की प्रवृत्ति होती है। अधिकतर, इस प्रकार का सारकोमा एचआईवी संक्रमित लोगों को प्रभावित करता है, जो आक्रामक रूप में होता है, जिससे शीघ्र ही मृत्यु हो जाती है।
| फोटो 21.22 - पैर पर कपोसी का सारकोमा: | |
 |
|
| फोटो 23.24 - कूल्हों और कंधे क्षेत्र में लिपोसारकोमा: | |
 |
|
| फोटो 25,26 - कोमल ऊतकों का फाइब्रोसारकोमा: | |
 |
- लिपोसारकोमा
वसा ऊतक का घातक ट्यूमर। अधिकतर ये पुरुषों और 50 वर्ष या उससे अधिक आयु के लोगों में होते हैं। ज्यादातर मामलों में, यह सौम्य संरचनाओं - लिपोमा और एथेरोमा की पृष्ठभूमि के खिलाफ विकसित होता है। लिपोसारकोमा आमतौर पर धीरे-धीरे बढ़ता है और शायद ही कभी मेटास्टेसिस करता है। जब चमड़े के नीचे की वसा में स्थानीयकृत होता है, तो यह अनियमित रूपरेखा और असमान घनत्व के साथ एक काफी बड़े (20 सेमी तक) एकल गोल आकार के नोड के रूप में स्पर्श करने के लिए कठोर या लोचदार होता है। इसपर लागू होता है शल्य चिकित्सा, विकिरण के साथ संयोजन में कीमोथेरेपी।
- फाइब्रोसारकोमा
में विकसित होता है मुलायम ऊतक, मुख्य रूप से कनेक्ट करना, सबसे अधिक बार में निचले अंग. जब सतही रूप से स्थानीयकृत किया जाता है, तो यह त्वचा के ऊपर स्पष्ट रूप से उभर सकता है और इसका रंग गहरा नीला-भूरा होता है। गहरे स्थान पर यह दृश्य रूप से अदृश्य है। विभेदित और खराब रूप से विभेदित फाइब्रोसारकोमा होते हैं, पहले को कम खतरनाक माना जाता है - यह अपेक्षाकृत धीरे-धीरे बढ़ता है और मेटास्टेसिस नहीं करता है, लेकिन दोनों प्रकार हटाने के बाद पुनरावृत्ति का उच्च प्रतिशत देते हैं।
कैंसर पूर्व त्वचा वृद्धि
इस समूह में कोशिकाओं की रोग संबंधी स्थितियाँ शामिल हैं जिनके परिणामस्वरूप घातक संरचनाओं में अध:पतन होने की संभावना कम या ज्यादा होती है।
- बोवेन रोग (इंट्राएपिडर्मल कैंसर)
आसपास के ऊतकों में अंकुरण के बिना एपिडर्मिस में गठन। यदि उचित उपचार नहीं किया जाता है, तो यह प्रसार और मेटास्टेसिस के साथ आक्रामक त्वचा कैंसर में बदल जाता है। अधिकतर वृद्ध लोगों में देखा जाता है, यह सिर, हथेलियों और जननांगों पर स्थानीयकृत होता है। बोवेन की बीमारी कुछ क्रोनिक डर्माटोज़, केराटाइनाइज्ड सिस्ट, दाग के साथ त्वचा के आघात, विकिरण, पराबैंगनी और कार्सिनोजेनिक जोखिम के कारण होती है।
प्रारंभिक चरण में, यह बिना चिकनी सीमाओं के 2 मिमी से 5 सेमी तक लाल-भूरे रंग के धब्बे जैसा दिखता है, फिर यह उभरे हुए किनारों और परतदार सतह के साथ उभरी हुई पट्टिका में बदल जाता है। शल्कों को हटाने के बाद, एक गैर-रक्तस्राव, रोती हुई सतह सामने आती है। बोवेन रोग के घातक रूप में संक्रमण का प्रमाण अल्सरेशन है।
- रंजित ज़ेरोडर्मा
एक ट्यूमर जो तब विकसित होता है जब त्वचा पराबैंगनी विकिरण के प्रति अत्यधिक संवेदनशील होती है काले धब्बेमस्सा वृद्धि बन जाते हैं। यह बीमारी काफी दुर्लभ और वंशानुगत होती है। प्रारंभिक चरण में, उपचार में ऐसी दवाएं लेना शामिल होता है जो त्वचा विशेषज्ञ या ऑन्कोलॉजिस्ट द्वारा नैदानिक अवलोकन के साथ यूवी किरणों के प्रति संवेदनशीलता को कम करती हैं। वृद्धि के गठन के चरण में, उन्हें शल्य चिकित्सा से हटाने की सिफारिश की जाती है।
- सेनील केराटोमा (सीनाइल केराटोसिस)
यह 1 सेमी व्यास तक के चकत्ते जैसा दिखता है, जिसका रंग पीले से लेकर गहरे भूरे तक होता है। जैसे-जैसे वे विकसित होते हैं, धब्बों पर सूखी पपड़ी और पपड़ियां बन जाती हैं, जिन्हें छीलने पर हल्का रक्तस्राव होता है। ट्यूमर में संघनन का बनना एक सीमा रेखा अवस्था के एक घातक ट्यूमर में संक्रमण का संकेत देता है।
| फोटो 31.32 - सेनील (सेबरेरिक) केराटोमा: | |
 |
|
| फोटो 33.34 - चेहरे पर त्वचीय सींग: | |
 |
- त्वचीय (बूढ़ा) सींग
एक शंकु के आकार की संरचना जो पीले या भूरे रंग के सींग के समान होती है, जिसके कारण इसे यह नाम मिला। वृद्ध लोगों की विशेषता, यह मुख्य रूप से त्वचा के खुले क्षेत्रों में होता है जो नियमित रूप से घर्षण या संपीड़न के अधीन होते हैं, और त्वचा की स्पिनस परत की कोशिकाओं से बनते हैं। एक स्वतंत्र गठन के रूप में विकसित होता है, जो सौम्य ट्यूमर (अक्सर मौसा) या का परिणाम होता है आरंभिक चरणत्वचा कोशिकाओं का कार्सिनोमा। इसे शल्य चिकित्सा द्वारा हटा दिया जाता है।
त्वचा के ट्यूमर को हटाना और रोकना
विशेषज्ञ इस बात से सहमत हैं कि आपको किसी भी ट्यूमर से छुटकारा पाना चाहिए, चाहे वे सौम्य हों या घातक। एकमात्र अपवाद वे हैं जो पूरी तरह से हानिरहित हैं और हटाने के लिए अव्यावहारिक हैं, उदाहरण के लिए, पूरे शरीर में छोटे-छोटे मस्सों का बिखराव।
समय पर हस्तक्षेप के साथ, पूर्वानुमान है सौम्य ट्यूमरऔर बॉर्डरलाइन प्रीकैंसरस स्थितियां सकारात्मक हैं - पूर्ण इलाज, संरचनाओं की पुनरावृत्ति और घातकता को छोड़कर। यदि गठन शुरू में घातक था, तो पूर्वानुमान इतना अनुकूल नहीं हो सकता है; उपचार के लिए काफी प्रयास की आवश्यकता होगी, लेकिन यह केवल तभी पूरी तरह से अप्रभावी होगा जब महत्वपूर्ण अंगों में मेटास्टेस बनते हैं।
जहां तक रोकथाम की बात है, आज डॉक्टरों द्वारा नियोप्लाज्म की घटना या घातकता के खिलाफ कोई समान उपाय पर सहमति नहीं है। प्रमुख सिफ़ारिशों में शामिल हैं:
- नियमित रूप से अपनी त्वचा की स्थिति पर ध्यान दें और ट्यूमर और इसी तरह की संरचनाओं के गठन का थोड़ा सा भी संदेह होने पर त्वचा विशेषज्ञ या ऑन्कोलॉजिस्ट से संपर्क करें;
- किसी विशेषज्ञ से परामर्श के बाद ही तिल, मस्से और अन्य संदिग्ध संरचनाओं को हटाएं जो उनकी सौम्यता की पुष्टि करेगा;
- त्वचा पर अत्यधिक पराबैंगनी विकिरण के संपर्क से बचें, फिल्टर वाले विशेष उत्पादों का लगातार उपयोग करें, विशेष रूप से उन लोगों के लिए जिनमें मस्सों और उम्र के धब्बे बनने की संभावना होती है;
- कार्सिनोजेनिक और रासायनिक रूप से सक्रिय पदार्थों के साथ त्वचा के संपर्क से बचें;
- उन खाद्य पदार्थों का सेवन कम करें जो कैंसर का कारण बन सकते हैं - इनमें स्मोक्ड मीट, पशु वसा, सॉसेज और बड़ी मात्रा में खाद्य स्टेबलाइजर्स वाले अन्य मांस उत्पाद शामिल हैं।
एचपीवी कई रहस्य छुपाता है, और यह तथ्य कि शरीर पर अचानक बहुत सारे पेपिलोमा दिखाई देते हैं, अलग-अलग डॉक्टरों द्वारा अलग-अलग तरीकों से समझाया जाता है।
यद्यपि यह ग्रह पर सबसे आम वायरस है, दुनिया भर के प्रतिरक्षाविज्ञानी अभी भी इसका उत्तर खोज रहे हैं कि एकल और एकाधिक पेपिलोमा क्यों दिखाई दे सकते हैं। यदि आपके शरीर पर एक साथ कई मस्सों का आक्रमण हो तो आपको क्या करना चाहिए?
अगर शरीर पर बहुत ज्यादा पेपिलोमा है तो हमें यह समझ लेना चाहिए कि यह एक तरह का संकेत है कि शरीर में कोई परेशानी है।
अर्थात्, यदि फ्लू या ब्रोंकाइटिस के बाद सक्रिय वायरस का वाहक शरीर पर 1, अधिकतम 2 वृद्धि देखता है - यह सामान्य लग सकता है, तो एक बड़ी संख्या कीयहां तक कि छोटे ट्यूमर भी, किसी को भी मौत तक डरा सकते हैं। वायरस का यह व्यवहार शरीर की सुरक्षा की गंभीर विफलता को इंगित करता है, यही कारण है कि एचपीवी सक्रिय हो गया था।
इसके सैकड़ों कारण हो सकते हैं. हालाँकि, शरीर पर कई चकत्ते दिखाई देने के 90% मामले रोगी की जीवनशैली और सबसे सरल स्वच्छता मानकों का पालन करने में विफलता में छिपे होते हैं। जो वैसे तो स्कूल में पढ़ाया जाता है.
पूरे शरीर में उपस्थिति के कारण, इसका क्या मतलब है?
- कोई भी वायरल या जीवाणु रोगमानव शरीर की प्रतिरक्षा सुरक्षा एचपीवी को "स्लीप मोड" में रोकने में असमर्थ बना सकती है।
- पुरानी बीमारियों का भी प्रभाव पड़ता है उल्लेखनीय प्रभावपेपिलोमा वायरस की प्रकृति और तीव्रता पर।
- अत्यधिक टैनिंग होती है सामान्य कारणकई चकत्ते की उपस्थिति. एक राय है कि पराबैंगनी विकिरण संरचनाओं को सुखाकर उपचार में महत्वपूर्ण भूमिका निभाता है। यह 100% मिथक है जो किसी भी वैज्ञानिक अध्ययन में सिद्ध नहीं हुआ है।
- चयापचय संबंधी विकारों के कारण बड़े पैमाने पर चकत्ते हो सकते हैं, खासकर बुजुर्ग रोगियों में।
- अधिकांश गंभीर बीमारी- एड्स, एचआईवी, ऑन्कोलॉजी - ये सभी काफी हद तक शरीर को किसी भी प्रतिकूल परिस्थिति का विरोध करने से रोकते हैं। कई पेपिलोमा प्रकट हो सकते हैं, लेकिन उनसे छुटकारा पाना लगभग असंभव है, खासकर एड्स और एचआईवी के वाहकों के लिए।
- तनाव, लंबे समय तक तंत्रिका तनाव की स्थिति, अवसाद, नींद की गड़बड़ी - यह सब प्रतिरक्षा प्रणाली को प्रभावित नहीं कर सकता है, जिसका अर्थ है कि मस्सों की विशाल उपस्थिति का "भाग्यशाली" मालिक बनने की एक बड़ी संभावना है।
- व्यक्तिगत और का सम्मान करने में विफलता अंतरंग स्वच्छता- यह मुख्य राहएचपीवी को जानें। जो लोग कंडोम का उपयोग करना, सेक्स के बाद खुद को धोना और विशेष साधनों (उदाहरण के लिए, मिरामिस्टिन) के साथ अपने जननांगों का इलाज करना आवश्यक नहीं समझते हैं, वे विशेष जोखिम में हैं।

छोटी संरचनाएँ खतरनाक क्यों हैं?
एक भी मस्से की उपस्थिति पहले से ही कई लोगों के जीवन को अंधकारमय कर देती है, और जब किसी व्यक्ति के पूरे शरीर में छोटे पेपिलोमा होते हैं, तो उसे अधिक चिंतित होना चाहिए। एकल चकत्ते के कैंसर में बदलने की संभावना का एक छोटा प्रतिशत होता है। तदनुसार, यदि उनमें से कई हैं, तो संख्या के अनुपात में जोखिम बढ़ जाता है।
प्रत्येक विकास, भले ही वह हस्तक्षेप न करे, शारीरिक और नैतिक दोनों तरह की असुविधा न पैदा करे, एक समय बम है। आप कभी नहीं जानते कि कोई "विस्फोट" होगा या कुछ नहीं होगा। कई परीक्षणों, स्क्रैपिंग, परीक्षणों, यहां तक कि बायोप्सी के डेटा का उपयोग करके, केवल एक डॉक्टर ही निश्चित रूप से उत्तर दे सकता है। "विस्फोट" का सबसे बड़ा जोखिम वे नियोप्लाज्म हैं जो दृश्य से छिपे हुए हैं और अंगों और श्लेष्म झिल्ली पर स्थित हैं।
एचपीवी वर्षों, यहां तक कि दसियों वर्षों तक प्रकट नहीं हो सकता है, और एक व्यक्ति पहले से ही इसका वाहक है, हालांकि उसे इसका संदेह नहीं है। ऐसा भी होता है कि वायरस तुरंत सक्रिय हो जाता है और संक्रमण के कुछ ही महीनों में शक्ति प्राप्त कर लेता है। महिला जननांग अंगों के साथ स्थिति विशेष रूप से कठिन है: चूंकि योनि, गर्भाशय ग्रीवा और गर्भाशय गुहा के श्लेष्म झिल्ली पर पैपिलोमा के कैंसर में विकसित होने का जोखिम बहुत अधिक है।
स्थानीयकरण के प्रकार और स्थान
ह्यूमन पेपिलोमावायरस केवल एक सामान्य नाम है जो पहले से ही सौ से अधिक उपप्रकारों को कवर करता है। उन्हें स्ट्रेन कहा जाता है और कैंसर में विकसित होने की उनकी संभावना के अनुसार समूहों में विभाजित किया जाता है। सभी उपभेदों का एक बड़ा प्रतिशत ऐसे विकास की केवल न्यूनतम संभावना रखता है।
लेकिन संक्रमण का प्रत्येक विशिष्ट मामला बिल्कुल अनोखा होता है: कोई व्यक्ति संक्रमित हो जाएगा, लेकिन अपने शरीर पर एक तिल भी नहीं देख पाएगा, कोई समय-समय पर मस्सों को हटाने के लिए क्लिनिक का दौरा करेगा, और कुछ के लिए, संक्रमण बड़ी संख्या में संक्रमण को जन्म देगा। शरीर पर पेपिलोमा का.
ऑन्कोजेनेसिटी द्वारा वर्गीकरण एक या दूसरे उपप्रकार को पहचानना संभव बनाता है, यह इस बात पर निर्भर करता है कि तिल कहाँ दिखाई देता है और उसका आकार क्या है।
- प्रोटोजोआ. एक काफी सामान्य स्ट्रेन नंबर 2। यह घने, कठोर विकास जैसा दिखता है। सबसे आम स्थान हाथों का पिछला भाग है, जो पूरे शरीर में फैलने से इंकार नहीं करता है। वे आकार में बड़े हो सकते हैं, कई विकास एक साथ बढ़ सकते हैं।
- पदतल। 1,2 और 4 उपभेद। यह एक सामान्य कैलस के समान है, लेकिन समय के साथ यह दूर नहीं होता है, एक वेसिकुलर गठन में विकसित होता है।
- समतल। चपटे पेपिलोमा आकार में अंडाकार या बहुकोणीय हो सकते हैं, त्वचा के रंग के समान हो सकते हैं, और खुजली हो सकती है (अविभाज्य रूप से)। अक्सर पेट, कूल्हों, कंधों, गर्दन पर हमला करता है। 3 तनाव।
- धागे जैसा. सबसे आम प्रकार, जो विशेष रूप से खतरनाक नहीं है, लेकिन आसानी से क्षतिग्रस्त हो जाता है। स्थानीयकरण: बगल, छाती, चेहरा, यहां तक कि गर्दन और आंखें भी। वे अक्सर कमर, लेबिया मेजा या प्यूबिस में पाए जाते हैं। वे पतले डंठल पर गांठ की तरह दिखते हैं।
- . वे अक्सर कैंसर में बदल जाते हैं और उनका पता लगाना मुश्किल होता है (डॉक्टर के बिना उनके बारे में पता लगाने का कोई तरीका नहीं है)। वे अंगों की श्लेष्मा झिल्ली पर लंबे समय तक विकसित हो सकते हैं।
- स्तन ग्रंथियों के अंतःस्रावी पेपिलोमा। यह खतरनाक है क्योंकि इसमें आसानी से चोट लग जाती है और डॉक्टर के बिना इसका पता नहीं लगाया जा सकता। यह आसानी से प्युलुलेंट संक्रमण और अन्य जटिलताओं का कारण बन सकता है।
- मुंह में। वे खतरनाक हैं क्योंकि वे तेजी से बढ़ सकते हैं। इसका मतलब श्वसन नलिकाओं में रुकावट, क्षति के कारण संक्रमण का खतरा और पूरे मौखिक म्यूकोसा में संक्रमण का फैलना हो सकता है।

एचपीवी की इनमें से कोई भी अभिव्यक्ति अपने आप दूर हो सकती है। हालाँकि, इसके विपरीत भी होता है: शरीर वायरस से निपटने में सक्षम नहीं हो सकता है और त्वचा पर पैपिलोमा का बड़े पैमाने पर प्रसार होगा। ऐसे में किसी इम्यूनोलॉजिस्ट या त्वचा विशेषज्ञ के पास जाना बेहतर है।
संक्रमण के तरीके
दिखाई देने वाले मस्सों की संख्या यह नहीं दर्शाती है कि कोई संक्रमण हुआ है: वायरस शरीर में महीनों तक "सोता" रहता है या संक्रमण के बाद पहले वर्ष में दिखाई देता है। बहुत सारे पेपिलोमा का मतलब केवल प्रतिरक्षा में भारी गिरावट हो सकता है।
आप संक्रमित हो सकते हैं, उदाहरण के लिए:
- साझा बिस्तर लिनन, तौलिये के माध्यम से;
- यौन संपर्क के माध्यम से;
- हाथ मिलाने से, खासकर अगर कोई खरोंच या घाव हो;
- चुंबन, आलिंगन, साझा व्यंजन के माध्यम से;
- सोलारियम, ब्यूटी सैलून, मैनीक्योर सैलून का दौरा करते समय;
- घरेलू स्तर पर, इत्यादि।
अपने आप को एचपीवी के प्रति अभेद्य बनाना असंभव है, इसलिए संक्रमित लोगों की संख्या सौ प्रतिशत के करीब है, और इससे छुटकारा पाना और इसे शरीर से निकालना असंभव है।
रोग का निदान
यदि आपका शरीर अचानक पेपिलोमा से ढक जाता है, तो अपनी सुरक्षा और मन की शांति सुनिश्चित करने का एकमात्र तरीका किसी विशेषज्ञ से मिलना है। टाइपिंग और उपचार असाइनमेंट इसके बाद होता है:
- बाहरी परीक्षा;
- स्मीयर लेना, खुरचना और कभी-कभी बायोप्सी की आवश्यकता हो सकती है;
- परीक्षण करना।
डॉक्टर के आश्वस्त होने के बाद ही कि वृद्धि कैंसरग्रस्त नहीं है, हम उपचार के बारे में बात कर सकते हैं और वृद्धि को हटाने के लिए एक विधि चुन सकते हैं।

इलाज
मानव पेपिलोमावायरस का उपचार व्यापक होना चाहिए। रोगी एंटीवायरल थेरेपी शुरू करता है, साथ ही अपनी जीवनशैली बदलता है, पोषण की गुणवत्ता पर काम करता है, प्रतिरक्षा सुरक्षा में सुधार करता है (चलना, हवादार कमरे में सोना, विटामिन कॉम्प्लेक्सऔर इसी तरह)।
संकट के खिलाफ आंतरिक संघर्ष शुरू होने के बाद, बाहरी संकेतों का भी इलाज करना आवश्यक है। प्रत्येक मस्से को चयनित तकनीक का उपयोग करके हटा दिया जाता है। कुछ लोग हटाना पसंद करते हैं पारंपरिक तरीके, अधिक आधुनिक लोग केवल आधुनिक उपकरणों पर ही भरोसा करते हैं।
महत्वपूर्ण: स्व-दवा और गर्भावस्था असंगत हैं। इस अवधि के दौरान, पेपिलोमा अपने आप प्रकट हो सकते हैं और गायब भी हो सकते हैं। उन्हें केवल अपने वाहक को इसके बारे में संकेत देना चाहिए हार्मोनल व्यवधान, लेकिन किसी भी स्थिति में जांच कराने से कोई नुकसान नहीं होगा।
फार्मेसी उत्पाद
एंटीवायरल और इम्यूनोमॉड्यूलेटरी थेरेपी के लिए फार्मेसी उत्पाद:
- विफ़रॉन।
- वेरुकैसिड।
- आइसोप्रिनोसिन।
निम्नलिखित का उपयोग करके विषाक्त पदार्थों के शरीर को साफ़ करना अतिश्योक्तिपूर्ण नहीं होगा:
- सेक्स्टाफेज।
- लिनक्स.
- बिफिडुम्बैक्टेरिन।
- लैक्टोबैक्टीरिन।
बाहरी जोखिम के लिए, निम्नलिखित दवाओं में से एक का उपयोग किया जा सकता है:
- हाइड्रोजन पेरोक्साइड का उपयोग लोशन के रूप में किया जाता है;
- सुपरक्लीनर एक ऐसा उत्पाद है जिसका उपयोग स्पॉट उपचार के लिए किया जाता है;
- वृद्धि को चिकनाई देने के लिए तेल (अरंडी, चाय के पेड़ और अन्य)।
व्यावसायिक दृष्टिकोण
अपने मस्सों पर विशेषज्ञों पर भरोसा करना बेहतर और अधिक प्रभावी है। आज शरीर पर पेपिलोमा का "निष्पादन" कई तरीकों से किया जा सकता है, और उन लोगों के लिए काफी बजटीय भी हैं जो बचत करने के आदी नहीं हैं।
- सर्जनों को हमेशा उच्च सम्मान में रखा जाएगा। स्केलपेल से मस्सों को हटाना शायद ही कभी इस्तेमाल किया जाता है, लेकिन, उदाहरण के लिए, रूस के बाहरी इलाकों में, यह अभी भी मांग में है। दृश्य क्षेत्रों पर इस पद्धति का उपयोग न करना बेहतर है, क्योंकि 99% मामलों में इसका निशान बना रहता है।
- इलेक्ट्रोकोएग्यूलेशन - विद्युत प्रवाह के संपर्क में आना।
- लेजर वृद्धि से निपटने का सबसे लोकप्रिय तरीका है।
- - नाइट्रोजन के उपयोग पर नियंत्रण.
- पेपिलोमा के समाधान के लिए रेडियो तरंगों का भी उपयोग किया जाता है।

आप केवल अपने डॉक्टर के साथ मिलकर ही कोई तकनीक चुन सकते हैं। ये तरीके सबसे सुरक्षित और सरल हैं। एक पेपिलोमा के उपचार में अधिकतम 15 मिनट लगते हैं।
घर पर इनसे कैसे छुटकारा पाएं?
तात्कालिक साधनों से लड़ना पारंपरिक औषधिकलैंडिन का प्रयोग अक्सर किया जाता है। यह पौधा अच्छी तरह से देखभाल करता है और शक्ति के मामले में इसकी तुलना अक्सर आयोडीन से की जाती है। ताजे पौधे को तोड़ दिया जाता है और स्वस्थ त्वचा को प्रभावित किए बिना उसका रस पैपिलोमा पर लगाया जाता है।
साधारण अरंडी के तेल से छोटे मस्सों का इलाज करना अच्छा होता है, जिससे कई लोग बचपन से परिचित हैं। ट्यूमर से सुरक्षित और प्रभावी ढंग से लड़ता है, हालांकि उपचार में काफी लंबा समय लगेगा।
कई लोग ड्रेसिंग के रूप में नियमित आलू का उपयोग करने की सलाह देते हैं। टुकड़े को दिन में 2 बार, कई घंटों के लिए प्रभावित क्षेत्र पर एक पैच के साथ जोड़ा जाता है। यदि बहुत सारे मस्से हैं, तो बेहतर होगा कि रात में रुक-रुक कर हर घंटे उन्हें आलू के रस से चिकनाई दें। एचपीवी पर व्यापक प्रभाव के लिए कच्चे आलू का रस भी मौखिक रूप से लिया जाता है।
रोग प्रतिरक्षण
एचपीवी पुनरावृत्ति की रोकथाम काफी सरल है, यही वजह है कि कई लोग नियमों पर ध्यान नहीं देते हैं।
- व्यक्तिगत स्वच्छता व्यक्तिगत है क्योंकि इसका तात्पर्य किसी अन्य व्यक्ति के ब्रश, स्पंज या तौलिये का उपयोग करना नहीं है। संदिग्ध सफाई गुणवत्ता वाले साझा स्नान, शॉवर और सौना से बचना बेहतर है।
- घर आने के बाद हाथ धोना सबसे महत्वपूर्ण काम है।
- कपड़े व्यक्तिगत होने चाहिए। महिलाओं को अपनी सहेलियों के साथ ड्रेस एक्सचेंज करना अच्छा लगता है।
- विटामिन, खेल, दैनिक सैर, अपार्टमेंट में वायु की गुणवत्ता - यह सब प्रतिरक्षा प्रणाली को मजबूत करने में मदद करता है। अपने आहार पर नियंत्रण रखना भी जरूरी है।
- आधुनिक व्यक्ति के लिए पर्याप्त आराम बहुत महत्वपूर्ण है।
स्वास्थ्य का मुख्य नियम तनाव से बचने का प्रयास करना और अपनी नसों का ख्याल रखना है। यह अकारण नहीं है कि वे कहते हैं कि सभी बीमारियाँ तंत्रिकाओं के कारण होती हैं। यह बिल्कुल सच है, हालाँकि यह उल्लंघन से जुड़े एकमात्र कारक से बहुत दूर है।