ऑपरेटिव सर्जरी: आई. बी. गेटमैन द्वारा व्याख्यान नोट्स
व्याख्यान संख्या 10 स्थलाकृतिक शरीर रचना विज्ञान और पैल्विक अंगों की ऑपरेटिव सर्जरी
व्याख्यान संख्या 10
पैल्विक अंगों की स्थलाकृतिक शारीरिक रचना और ऑपरेटिव सर्जरी
वर्णनात्मक शरीर रचना विज्ञान में "श्रोणि" से तात्पर्य उसके उस हिस्से से है, जिसे छोटी श्रोणि कहा जाता है और यह इलियम, इस्चियम, जघन हड्डियों के साथ-साथ त्रिकास्थि और कोक्सीक्स के संबंधित भागों तक सीमित है। शीर्ष पर, श्रोणि पेट की गुहा के साथ व्यापक रूप से संचार करता है, नीचे यह मांसपेशियों द्वारा बंद होता है जो श्रोणि डायाफ्राम बनाते हैं। पेल्विक गुहा को तीन खंडों या फर्शों में विभाजित किया गया है: पेरिटोनियल, सबपेरिटोनियल, चमड़े के नीचे।
पेरिटोनियल अनुभाग निचली मंजिल की निरंतरता है पेट की गुहाऔर पेल्विक इनलेट के माध्यम से खींचे गए एक विमान द्वारा इसे (सशर्त रूप से) सीमांकित किया गया है। पुरुषों में, श्रोणि के पेरिटोनियल भाग में मलाशय का पेरिटोनियल भाग, साथ ही ऊपरी, आंशिक रूप से पोस्टेरोलेटरल और, कुछ हद तक, मूत्राशय की पूर्वकाल की दीवार होती है। पूर्वकाल पेट की दीवार से मूत्राशय की पूर्वकाल और ऊपरी दीवारों की ओर बढ़ते हुए, पेरिटोनियम एक अनुप्रस्थ वेसिकल तह बनाता है। पेरिटोनियम फिर मूत्राशय की पिछली दीवार के हिस्से को कवर करता है और पुरुषों में मलाशय तक फैलता है, जिससे रेक्टोवेसिकल स्पेस या पायदान बनता है। किनारों पर, यह अवकाश रेक्टोवेसिकल सिलवटों द्वारा सीमित होता है, जो बीच में ऐटेरोपोस्टीरियर दिशा में फैला होता है मूत्राशयऔर मलाशय. मूत्राशय और मलाशय के बीच की जगह में कुछ लूप हो सकते हैं छोटी आंत, कभी-कभी सिग्मॉइड बृहदान्त्र, कम अक्सर - अनुप्रस्थ बृहदान्त्र। महिलाओं में, पेल्विक कैविटी के पेरिटोनियल फ्लोर में पुरुषों के समान ही मूत्राशय और मलाशय के हिस्से होते हैं, और इसके उपांगों, विस्तृत गर्भाशय स्नायुबंधन और योनि के ऊपरी हिस्से के साथ गर्भाशय का अधिकांश भाग होता है। जब पेरिटोनियम मूत्राशय से गर्भाशय और फिर मलाशय तक जाता है, तो दो पेरिटोनियल स्थान बनते हैं: पूर्वकाल (वेसिको-गर्भाशय स्थान); पश्च (रेक्टुमूटेरिन स्पेस)।
गर्भाशय से मलाशय में संक्रमण के दौरान, पेरिटोनियम दो तह बनाता है जो ऐन्टेरोपोस्टीरियर दिशा में खिंचते हैं और त्रिकास्थि तक पहुंचते हैं। उन्हें सैक्रोटेरिन फोल्ड कहा जाता है और इसमें एक ही नाम के स्नायुबंधन होते हैं, जिसमें मांसपेशी-रेशेदार बंडल होते हैं। आंतों के लूप रेक्टौटेराइन स्पेस में स्थित हो सकते हैं, और बड़ा ओमेंटम वेसिकौटेराइन स्पेस में स्थित हो सकता है। रेक्टौटेराइन कैविटी (महिलाओं में पेरिटोनियल कैविटी का सबसे गहरा हिस्सा) को स्त्री रोग विज्ञान में डगलस की थैली के रूप में जाना जाता है। यहां पैल्विक गुहा और उदर गुहा दोनों में रोग प्रक्रियाओं के दौरान प्रवाह और धारियाँ जमा हो सकती हैं। यह पिछले व्याख्यान में उल्लिखित मेसेन्टेरिक साइनस और नहरों द्वारा सुविधाजनक है।
उदर गुहा के निचले तल का बायां मेसेन्टेरिक साइनस सीधे मलाशय के दाईं ओर श्रोणि गुहा में जारी रहता है।
दायां मेसेन्टेरिक साइनस पेल्विक गुहा से टर्मिनल भाग की मेसेंटरी द्वारा सीमांकित होता है लघ्वान्त्र. इसलिए, दाएं साइनस में बनने वाले पैथोलॉजिकल तरल पदार्थ का संचय शुरू में इस साइनस की सीमाओं तक ही सीमित होता है और कभी-कभी पेल्विक गुहा में जाने के बिना ही घिर जाता है।
पेरिटोनियल श्रोणि और वहां स्थित अंगों की जांच निचली लैपरोटॉमी द्वारा या आधुनिक एंडोवीडियोस्कोपिक (लैप्रोस्कोपिक) तरीकों का उपयोग करके पूर्वकाल पेट की दीवार के माध्यम से की जा सकती है। एंडोस्कोप को पश्च योनि फोर्निक्स के माध्यम से भी डाला जा सकता है।
श्रोणि के पेरिटोनियल तल में आपातकालीन सर्जिकल हस्तक्षेपों में, एक्टोपिक गर्भावस्था की जटिलताओं के लिए ऑपरेशन सबसे आम हैं। एक्टोपिक गर्भावस्था प्रसव उम्र की महिलाओं में आंतरिक रक्तस्राव के मुख्य कारणों में से एक है।
अशांत अस्थानिक गर्भावस्था के मामले में श्रोणि के पेरिटोनियल तल तक पहुंच या तो "खुली" (लैपरोटॉमी) या "बंद" (लैप्रोस्कोपी) हो सकती है।
पहले मामले में, पहुंच के लिए एक इन्फेरोमेडियल या निचली अनुप्रस्थ लैपरोटॉमी का उपयोग किया जाता है। घाव तक पहुंच बनाने के बाद, फैलोपियन ट्यूब को हटा दिया जाता है और इसके टूटने का स्थान निर्धारित किया जाता है। ट्यूब के गर्भाशय सिरे (गर्भाशय के कोण पर) पर कोचर क्लैंप लगाएं। दूसरा क्लैंप मेसोसाल्पिनक्स को पकड़ लेता है। ट्यूब को कैंची से उसकी मेसेंटरी से काट दिया जाता है। लिगचर को वाहिकाओं और ट्यूब के गर्भाशय सिरे पर लगाया जाता है। ट्यूब स्टंप (गर्भाशय का कोण) को गोल लिगामेंट का उपयोग करके पेरिटोनाइज़ किया जाता है। उदर गुहा से तरल रक्त और रक्त के थक्के हटा दिए जाते हैं। पैल्विक अंगों का निरीक्षण किया जाता है और सर्जिकल घाव को सिल दिया जाता है।
दूसरी मंजिल (सबपेरिटोनियल) पेरिटोनियम और पेल्विक फ्लोर की मांसपेशियों को कवर करने वाली पेल्विक प्रावरणी की एक परत के बीच घिरी होती है। यहां पुरुषों में मूत्राशय और मलाशय के रेट्रोपेरिटोनियल (सबपेरिटोनियल) खंड, प्रोस्टेट ग्रंथि, उनके ampoules के साथ वीर्य पुटिकाएं, और मूत्रवाहिनी के श्रोणि खंड होते हैं।
महिलाओं में मूत्रवाहिनी, मूत्राशय और मलाशय के खंड पुरुषों के समान ही होते हैं, साथ ही गर्भाशय ग्रीवा, योनि का प्रारंभिक खंड भी होता है। आंतरिक और बाह्य इलियाक धमनियां, सबपेरिटोनियल श्रोणि में से होकर गुजरती हैं, सामान्य इलियाक धमनियों की शाखाएं हैं। दाएं और बाएं आम इलियाक धमनियों में पेट की महाधमनी के विभाजन का स्थान अक्सर इलियाक शिखर के सबसे प्रमुख बिंदुओं को जोड़ने वाली रेखा के साथ मध्य रेखा के चौराहे पर पूर्वकाल पेट की दीवार पर प्रक्षेपित होता है, लेकिन द्विभाजन का स्तर अक्सर होता है पांचवें काठ कशेरुका के तीसरे के मध्य से निचले तीसरे तक भिन्न होता है।
धमनियों के इलियाक या इलियोफेमोरल खंडों की महाधमनी के रोगों के शल्य चिकित्सा उपचार के लिए कम अंगसंवहनी सर्जरी के विभिन्न तरीकों का उपयोग किया जाता है (प्रोस्थेटिक्स, बाईपास सर्जरी, एंडोवस्कुलर तरीके, आदि)।
ऑपरेटिव स्त्री रोग में, कभी-कभी ऐसी स्थितियाँ उत्पन्न होती हैं जिनमें आंतरिक इलियाक धमनी के बंधाव की आवश्यकता होती है। संकेतों के आधार पर, आंतरिक इलियाक धमनी के आपातकालीन और नियोजित बंधाव के बीच सशर्त रूप से अंतर किया जा सकता है। बड़े पैमाने पर रक्तस्राव, गर्भाशय के फटने, ग्लूटियल क्षेत्र के कुचले हुए घावों के साथ-साथ ऊपरी और निचली ग्लूटियल धमनियों को नुकसान होने पर आपातकालीन ड्रेसिंग की आवश्यकता उत्पन्न हो सकती है। आंतरिक इलियाक धमनी का नियोजित बंधाव उन मामलों में प्रारंभिक चरण के रूप में किया जाता है जहां आगामी बड़े पैमाने पर रक्तस्राव विकसित होने की संभावना होती है।
आंतरिक इलियाक धमनी का बंधाव कुछ जोखिमों से जुड़ी एक जटिल प्रक्रिया है। इलियाक धमनियों पर संयुक्ताक्षर लगाते समय, साथ ही पैल्विक अंगों पर ऑपरेशन के दौरान, विशेष रूप से गर्भाशय और उसके उपांगों को हटाते समय, इनमें से एक गंभीर जटिलताएँमूत्रवाहिनी को नुकसान होता है। मूत्रवाहिनी की चोटों का उपचार लगभग हमेशा सर्जिकल होता है। मूत्रवाहिनी के प्राथमिक सिवनी का उपयोग शायद ही कभी किया जाता है, केवल सर्जरी के दौरान पहचानी जाने वाली सर्जिकल चोटों के लिए। प्राथमिक सर्जिकल हस्तक्षेप के दौरान, नेफ्रोपाइलोस्टॉमी के माध्यम से मूत्र मोड़ना और मूत्र रिसाव की निकासी सीमित है। चोट लगने के 3-4 सप्ताह बाद पुनर्निर्माण सर्जरी की जाती है।
यूरेटेरोएनास्टोमोसिस के ऑपरेशन के दौरान, क्षतिग्रस्त मूत्रवाहिनी के सिरे कई बाधित कैटगट टांके से जुड़े होते हैं। मूत्र को मोड़ने के लिए, मूत्रवाहिनी के सिरे को आंत में सिलाई करना या इसे त्वचा पर उजागर करना कभी-कभी उपयोग किया जाता है (उपशामक ऑपरेशन)।
पेल्विक क्षेत्र में मूत्रवाहिनी को कम क्षति के मामले में, यूरेटेरोसिस्टोएनास्टोमोसिस, जिसे विभिन्न तरीकों से किया जा सकता है, को पसंद की विधि माना जाना चाहिए। इस ऑपरेशन के लिए उच्च पेशेवर तकनीक की आवश्यकता होती है और इसे आमतौर पर विशेष क्लीनिकों में किया जाता है।
यदि मूत्र प्रतिधारण है और कैथीटेराइजेशन (मूत्रमार्ग आघात, जलन, प्रोस्टेट एडेनोमा) करना असंभव है, तो मूत्राशय का एक सुपरप्यूबिक पंचर किया जा सकता है। पंचर सिम्फिसिस से 2-3 सेमी ऊपर एक लंबी पतली सुई (व्यास 1 मिमी, लंबाई 15-20 सेमी) से बनाया जाता है। यदि आवश्यक हो, तो पंचर दोहराया जा सकता है।
लंबे समय तक और स्थायी मूत्र मोड़ के लिए, मूत्राशय के थोरोकैरिक पंचर का उपयोग किया जा सकता है। थोरैसिक एपिसिस्टोस्टॉमी के दौरान मूत्राशय का पंचर 500 मिलीलीटर एंटीसेप्टिक समाधान से भरे मूत्राशय के साथ जघन सिम्फिसिस से 3-4 सेमी ऊपर किया जाता है। स्टाइललेट को हटाने के बाद, एक फ़ॉले कैथेटर को ट्रोकार स्लीव के साथ मूत्राशय गुहा में डाला जाता है, जिसे तब तक खींचा जाता है जब तक कि यह बंद न हो जाए और ट्रोकार ट्यूब के बाद त्वचा पर रेशम लिगचर के साथ कसकर तय कर दिया जाता है।
सुपरप्यूबिक वेसिकल फिस्टुला की सर्जरी के दौरान, मूत्राशय के लुमेन में जल निकासी स्थापित की जाती है। मूत्राशय तक पहुंच - मध्यिका, सुप्राप्यूबिक, एक्स्ट्रापेरिटोनियल। जल निकासी ट्यूब के चारों ओर मूत्राशय के चीरे को डबल-पंक्ति कैटगट सिवनी से सिल दिया जाता है। मूत्राशय की दीवार पेट की दीवार की मांसपेशियों से जुड़ी होती है। फिर लिनिया अल्बा, चमड़े के नीचे के ऊतक और त्वचा को सिल दिया जाता है। जल निकासी ट्यूब को दो रेशम टांके के साथ त्वचा से जोड़ा जाता है।
श्रोणि की प्रावरणी और कोशिकीय स्थान। पीप सूजन प्रक्रियाएँ, छोटे श्रोणि के सेलुलर स्थानों में विकसित होना, विशेष रूप से गंभीर हैं। उपपरिटोनियल श्रोणि के सेलुलर स्थानों में अल्सर को खत्म करने के लिए, घाव के स्थान के आधार पर विभिन्न तरीकों का उपयोग किया जाता है। जल निकासी की शुरूआत या तो पूर्वकाल पेट की दीवार से या पेरिनेम से की जा सकती है।
पेट की दीवार से श्रोणि के उपपेरिटोनियल ऊतक स्थानों तक पहुंचने के लिए चीरा लगाया जा सकता है:
1) सुपरप्यूबिक क्षेत्र में - प्रीवेसिकल स्पेस तक;
2) वंक्षण लिगामेंट के ऊपर - पैरावेसिकल स्पेस तक, पैरामीट्रियम तक।
चीरों का उपयोग करके पेरिनियल दृष्टिकोण बनाया जा सकता है: जघन और इस्चियाल हड्डियों के निचले किनारे के साथ; गुदा के पूर्वकाल पेरिनेम के केंद्र के माध्यम से; पेरिनियल-ऊरु तह के साथ; गुदा के पीछे.
श्रोणि की तीसरी मंजिल श्रोणि प्रावरणी की शीट के बीच घिरी होती है, जो शीर्ष पर श्रोणि डायाफ्राम और त्वचा को कवर करती है। इसमें अंगों के भाग होते हैं मूत्र तंत्रऔर पेल्विक फ्लोर से गुजरने वाली आंत्र नली का अंतिम भाग, साथ ही एक बड़ी संख्या कीमोटा टिश्यू। सबसे महत्वपूर्ण इस्चियोरेक्टल फोसा का फाइबर है।
स्थलाकृतिक रूप से, श्रोणि का निचला भाग पेरिनियल क्षेत्र से मेल खाता है, जिसकी सामने की सीमाएँ जघन और इस्चियाल हड्डियाँ हैं; किनारों पर - इस्चियाल ट्यूबरोसिटीज़ और सैक्रोट्यूबेरस लिगामेंट्स; पीछे - कोक्सीक्स और त्रिकास्थि। इस्चियाल ट्यूबरोसिटीज को जोड़ने वाली रेखा पेरिनियल क्षेत्र को विभाजित करती है पूर्वकाल भाग- जेनिटोरिनरी त्रिकोण और पश्च - गुदा त्रिकोण। पेरिनेम के गुदा भाग में एक शक्तिशाली मांसपेशी होती है जो गुदा को ऊपर उठाती है और एक अधिक सतही रूप से स्थित बाहरी स्फिंक्टर होती है। गुदा.
फोसा की पार्श्व दीवारें हैं: प्रावरणी के साथ पार्श्व-आंतरिक प्रसूति मांसपेशी; लेवेटर एनी मांसपेशी की औसत दर्जे की निचली सतह, जिसके तंतु ऊपर से नीचे और बाहर से अंदर की ओर गुदा की ओर चलते हैं। इस्चियोरेक्टल फोसा का फाइबर चमड़े के नीचे की वसा परत की निरंतरता है।
पेरिरेक्टल ऊतक की सूजन, जो इस्कियोरेक्टल फोसा के ऊतक का हिस्सा है, पैराप्रोक्टाइटिस कहलाती है।
स्थानीयकरण के अनुसार, निम्न प्रकार के पैराप्रोक्टाइटिस को प्रतिष्ठित किया जाता है: चमड़े के नीचे का सबम्यूकोसल, इस्कियोरेक्टल, पेल्वियोरेक्टल। पैराप्रोक्टाइटिस के लिए यह संकेत दिया गया है शल्य चिकित्सा. फोड़े के स्थान के आधार पर जल निकासी के लिए चीरे लगाए जाते हैं।
निचले स्तर के सबम्यूकोसल पैराप्रोक्टाइटिस को मलाशय की दीवार के माध्यम से खोला जा सकता है। चमड़े के नीचे पैराप्रोक्टाइटिस के साथ, गुदा के बाहरी स्फिंक्टर की सीमा पर एक धनुषाकार चीरा लगाने की सिफारिश की जाती है, कभी-कभी पेरिनेम की मध्य रेखा के साथ गुदा और कोक्सीक्स के बीच एक अनुदैर्ध्य चीरा लगाया जाता है (मलाशय ऊतक के पीछे फोड़े के साथ)।
इस्चियोरेक्टल फोसा की गहराई में स्थित फोड़े के जल निकासी के लिए, इस्चियम की शाखा के साथ एक चीरा लगाया जाता है और फोसा की बाहरी दीवार के साथ गहराई में प्रवेश किया जाता है।
यदि पेल्विकोरेक्टल स्थान को खाली करना आवश्यक है, तो लेवेटर एनी मांसपेशी के तंतुओं को निर्दिष्ट पहुंच से अलग किया जाता है और एक मोटी जल निकासी ट्यूब को प्युलुलेंट गुहा में डाला जाता है। पेलविओरेक्टल ऊतक स्थान को वंक्षण लिगामेंट के ऊपर एक चीरा लगाकर पूर्वकाल पेट की दीवार से भी निकाला जा सकता है। कम सामान्यतः, इस्चियोरेक्टल फोसा के जल निकासी के लिए, जांघ के किनारे से ऑबट्यूरेटर फोरामेन के माध्यम से पहुंच प्रदान की जाती है। ऐसा करने के लिए, रोगी को पेरिनियल ऑपरेशन की स्थिति में टेबल के किनारे पर रखा जाता है। जांघ को तब तक बाहर और ऊपर की ओर खींचा जाता है जब तक कि ग्रैसिलिस मांसपेशी तनावग्रस्त न हो जाए। वंक्षण तह से 2 सेमी नीचे की ओर बढ़ते हुए, इस मांसपेशी के किनारे पर 7-8 सेमी लंबी त्वचा और चमड़े के नीचे के ऊतक का एक चीरा लगाया जाता है। त्वचा और चमड़े के नीचे के ऊतकों को विच्छेदित करने के बाद, पतली मांसपेशी को ऊपर की ओर खींच लिया जाता है। निकटवर्ती योजक ब्रेविस मांसपेशी भी ऊपर की ओर खींची जाती है। एडिक्टर मैग्नस पेशी नीचे की ओर गति करती है। ऑबट्यूरेटर एक्सटर्नस मांसपेशी को कुंद तरीके से अलग किया जाता है और अलग किया जाता है, मांसपेशी को ऑबट्यूरेटर फोरामेन के निचले आंतरिक किनारे पर विच्छेदित किया जाता है। फोड़ा खाली होने के बाद, साइड छेद वाली एक इलास्टिक ट्यूब को इस्कियोरेक्टल फोसा में डाला जाता है।
प्रसूति एवं स्त्री रोग पुस्तक से: व्याख्यान नोट्स लेखक ए. ए. इलिन प्रसूति एवं स्त्री रोग पुस्तक से: व्याख्यान नोट्स लेखक ए. ए. इलिन प्रसूति एवं स्त्री रोग पुस्तक से लेखक ए.आई. इवानोव लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी पुस्तक से लेखक आई. बी. गेटमैन लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी: लेक्चर नोट्स पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी: लेक्चर नोट्स पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी: लेक्चर नोट्स पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी: लेक्चर नोट्स पुस्तक से लेखक आई. बी. गेटमैन ऑपरेटिव सर्जरी: लेक्चर नोट्स पुस्तक से लेखक आई. बी. गेटमैन पीठ दर्द और आमवाती जोड़ों के दर्द का इलाज कैसे करें पुस्तक से लेखक फ़ेरीडाउन बैटमैनघेलिद्ज़ लक्षणों की संपूर्ण मार्गदर्शिका पुस्तक से। रोगों का स्व-निदान तमारा रुत्सकाया द्वारा16.1. छोटे श्रोणि की सीमाएँ और भंडार
श्रोणि मानव शरीर का एक हिस्सा है जो श्रोणि हड्डियों (इलियक, प्यूबिक और इस्चियाल), त्रिकास्थि, कोक्सीक्स और स्नायुबंधन द्वारा सीमित है। जघन हड्डियाँ जघन संलयन का उपयोग करके एक दूसरे से जुड़ी होती हैं। इलियाक हड्डियाँ और त्रिकास्थि कम गति वाले अर्ध-जोड़ों का निर्माण करती हैं। त्रिकास्थि सैक्रोकोक्सीजील संलयन के माध्यम से कोक्सीक्स से जुड़ी होती है। प्रत्येक तरफ त्रिकास्थि से दो स्नायुबंधन शुरू होते हैं: सैक्रोस्पिनस लिगामेंट (लिग। सैक्रोस्पाइनल; इस्चियाल रीढ़ से जुड़ा हुआ) और सैक्रोट्यूबेरस लिगामेंट (लिग। सैक्रोट्यूबेरेल; इस्चियाल ट्यूबरोसिटी से जुड़ा हुआ)। वे बड़े और छोटे कटिस्नायुशूल निशानों को बड़े और छोटे कटिस्नायुशूल फोरामिना में बदल देते हैं।
सीमा रेखा (लिनिया टर्मिनलिस) श्रोणि को बड़े और छोटे में विभाजित करती है।
बड़ा श्रोणिइलियम की रीढ़ और पंखों द्वारा निर्मित। इसमें पेट के अंग शामिल हैं: अपेंडिक्स के साथ सीकुम, सिग्मॉइड बृहदान्त्र और छोटी आंत के लूप।
छोटा श्रोणियह एक बेलनाकार गुहा है और इसमें ऊपरी और निचले छिद्र होते हैं। श्रोणि के ऊपरी छिद्र को सीमा रेखा द्वारा दर्शाया जाता है। श्रोणि का निचला छिद्र पीछे कोक्सीक्स द्वारा, किनारों पर इस्चियाल ट्यूबरोसिटीज़ द्वारा, और सामने जघन संलयन और जघन हड्डियों की निचली शाखाओं द्वारा सीमित होता है। श्रोणि की आंतरिक सतह पार्श्विका मांसपेशियों से पंक्तिबद्ध होती है: इलियोपोसा (एम. इलियोपोसा), पिरिफोर्मिस (एम. पिरिफोर्मिस), ऑबट्यूरेटर इंटर्नस (एम. ओबटुरेटोरियस इंटर्नस)। पिरिफोर्मिस मांसपेशी वृहत् कटिस्नायुशूल रंध्र का कार्य करती है। मांसपेशियों के ऊपर और नीचे स्लिट जैसी जगहें होती हैं - सुप्रा- और इन्फ्रापिरिफॉर्म ओपनिंग्स (फोरैमिना सुप्रा - एट इन्फ्रापिरिफोर्मेस), जिसके माध्यम से रक्त वाहिकाएंऔर नसें: बेहतर ग्लूटल धमनी, शिराओं और सुप्रागिरीफॉर्म फोरामेन के माध्यम से एक ही नाम की तंत्रिका के साथ; अवर ग्लूटियल वाहिकाएं, अवर ग्लूटियल, कटिस्नायुशूल तंत्रिकाएँ, जांघ की पिछली त्वचीय तंत्रिका, आंतरिक जननांग वाहिकाएं और पुडेंडल तंत्रिका - इन्फ्रापिरिफॉर्म फोरामेन के माध्यम से।
पेल्विक फ्लोर का निर्माण पेरिनेम की मांसपेशियों द्वारा होता है। वे पेल्विक डायाफ्राम (डायाफ्राम पेल्विस) और मूत्रजननांगी डायाफ्राम (डायाफ्राम यूरोजेनिटेल) बनाते हैं। पेल्विक डायाफ्राम को लेवेटर एनी मांसपेशी, कोक्सीजियस मांसपेशी और उन्हें कवर करने वाले पेल्विक डायाफ्राम के ऊपरी और निचले प्रावरणी द्वारा दर्शाया जाता है। मूत्रजनन डायाफ्राम जघन और इस्चियाल हड्डियों की निचली शाखाओं के बीच स्थित होता है और गहरी अनुप्रस्थ पेरिनियल मांसपेशी और मूत्रमार्ग स्फिंक्टर द्वारा बनता है, जो उन्हें कवर करने वाले जेनिटोरिनरी डायाफ्राम के प्रावरणी की ऊपरी और निचली परतों से बना होता है।
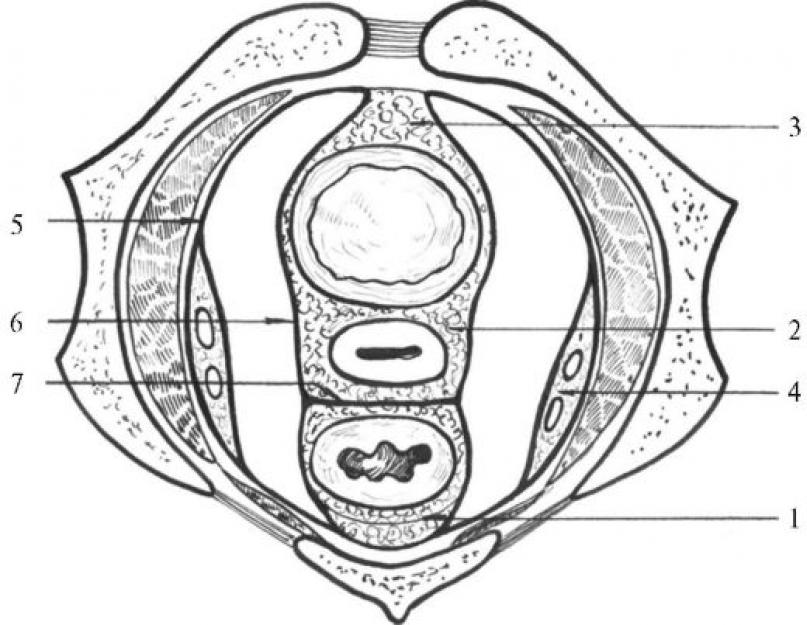
पेल्विक गुहा को तीन मंजिलों में विभाजित किया गया है: पेरिटोनियल, सबपेरिटोनियल और सबक्यूटेनियस (चित्र 16.1)।
पेरिटोनियल फर्शश्रोणि (कैवम पेल्विस पेरिटोनियल) - श्रोणि गुहा का ऊपरी भाग, छोटे श्रोणि के पार्श्विका पेरिटोनियम के बीच घिरा हुआ; उदर गुहा का निचला भाग है। यहाँ
चावल। 16.1.श्रोणि गुहा के फर्श
(से: ओस्ट्रोवरखोव जी.ई., बोमाश यू.एम., लुबोट्स्की डी.एन., 2005):
1 - पेरिटोनियल फ़्लोर, 2 - सबपेरिटोनियल फ़्लोर, 3 - सबक्यूटेनियस फ़्लोर
इसमें पेरिटोनियम से ढके हुए पेल्विक अंगों के अंग या हिस्से शामिल हैं। पुरुषों में, मलाशय का कुछ भाग और मूत्राशय का कुछ भाग श्रोणि के पेरिटोनियल तल में स्थित होते हैं। महिलाओं में, श्रोणि के इस तल में पुरुषों के समान मूत्राशय और मलाशय के समान हिस्से होते हैं, अधिकांश गर्भाशय, फैलोपियन ट्यूब, अंडाशय, गर्भाशय के व्यापक स्नायुबंधन और योनि का ऊपरी भाग। पेरिटोनियम कवर करता है मूत्राशयऊपर से, आंशिक रूप से बगल से और सामने से। पूर्वकाल पेट की दीवार से मूत्राशय तक संक्रमण पर, पेरिटोनियम एक अनुप्रस्थ वेसिकल फोल्ड (प्लिका वेसिकलिस ट्रांसवर्सा) बनाता है। पुरुषों में मूत्राशय के पीछे, पेरिटोनियम वास डेफेरेंस के एम्पौल्स के अंदरूनी किनारों, वीर्य पुटिकाओं के शीर्ष को कवर करता है और मलाशय में गुजरता है, एक रेक्टोवेसिकल गुहा (एक्सावियो रेक्टोवेसिकलिस) बनाता है, जो कि रेक्टोवेसिकल सिलवटों द्वारा किनारों पर सीमित होता है। पेरिटोनियम (प्लिका रेक्टोवेसिकल)। महिलाओं में, मूत्राशय से गर्भाशय तक और गर्भाशय से मलाशय में संक्रमण के दौरान, पेरिटोनियम पूर्वकाल - वेसिको-गर्भाशय अवकाश (एक्सकैवेटियो वेसिकोटेरिना) और पीछे - रेक्टौटेरिन अवकाश, या डगलस की थैली (एक्सकेवेटियो रेक्टौटेरिना) बनाता है। जो उदर गुहा का सबसे निचला स्थान है। यह पार्श्व रूप से मलाशय-गर्भाशय सिलवटों (प्लिका रेक्टौटेरिना) से घिरा होता है, जो गर्भाशय से मलाशय और त्रिकास्थि तक चलता है। सूजन संबंधी द्रव्य, रक्त (पेट और पैल्विक अंगों पर चोट के मामले में, एक्टोपिक गर्भावस्था के दौरान ट्यूब का फटना), गैस्ट्रिक सामग्री (पेट के अल्सर का छिद्र), मूत्र (मूत्राशय में चोट) श्रोणि की गुहाओं में जमा हो सकते हैं। डगलस के अवकाश की संचित सामग्री को पश्च योनि फोर्निक्स के पंचर द्वारा पहचाना और हटाया जा सकता है।
उपपेरिटोनियल फर्श श्रोणि (कैवम पेल्विस सबपरिटोनियल) - श्रोणि गुहा का एक खंड, जो श्रोणि के पार्श्विका पेरिटोनियम और शीर्ष पर लेवेटर एनी मांसपेशी को कवर करने वाली श्रोणि प्रावरणी की एक परत के बीच घिरा होता है। पुरुषों में छोटे श्रोणि के उपपरिटोनियल तल में मूत्राशय और मलाशय के अतिरिक्त पेरिटोनियल खंड, प्रोस्टेट ग्रंथि, वीर्य पुटिकाएं, वास डेफेरेंस के श्रोणि खंड उनके ampoules के साथ, मूत्रवाहिनी के श्रोणि खंड, और महिलाओं में - समान खंड होते हैं मूत्रवाहिनी, मूत्राशय और मलाशय, साथ ही गर्भाशय ग्रीवा और योनि का प्रारंभिक भाग। श्रोणि अंग मध्य स्थिति में होते हैं और श्रोणि की दीवारों के सीधे संपर्क में नहीं आते हैं, जहां से वे फाइबर द्वारा अलग होते हैं। अंगों के अलावा, श्रोणि के इस हिस्से में रक्त वाहिकाएं, तंत्रिकाएं और श्रोणि के लिम्फ नोड्स होते हैं: आंतरिक इलियाक धमनियां
पार्श्विका और आंत शाखाओं के साथ, पार्श्विका नसें और पैल्विक अंगों के शिरापरक प्लेक्सस (प्लेक्सस वेनोसस रेक्टलिस, प्लेक्सस वेनोसस वेसिकैलिस, प्लेक्सस वेनोसस प्रोस्टेटिकस, प्लेक्सस वेनोसस यूटेरिनस, प्लेक्सस वेनोसस वेजिनेलिस), त्रिक तंत्रिका प्लेक्सस और इससे उत्पन्न होने वाली तंत्रिकाएं, त्रिक क्षेत्र सहानुभूतिपूर्ण ट्रंक, लिम्फ नोड्स इलियाक धमनियों के साथ और त्रिकास्थि की पूर्वकाल अवतल सतह पर स्थित होते हैं।
श्रोणि की प्रावरणी, इसकी दीवारों और अंदरूनी हिस्सों को कवर करती है, इंट्रा-पेट प्रावरणी की निरंतरता है और इसे पार्श्विका और आंत परतों में विभाजित किया गया है (चित्र 16.2)। पेल्विक प्रावरणी (फासिशिया पेल्विस पैरिटेलिस) की पार्श्विका परत पेल्विक गुहा की पार्श्विका मांसपेशियों और पेल्विक फ्लोर बनाने वाली मांसपेशियों को कवर करती है। पेल्विक प्रावरणी (प्रावरणी पेल्विस विसेरेलिस) की आंत की परत छोटे श्रोणि के मध्य तल में स्थित अंगों को कवर करती है। यह पत्ती पेल्विक अंगों के लिए फेशियल कैप्सूल बनाती है (उदाहरण के लिए,

चावल। 16.2.श्रोणि की प्रावरणी और कोशिकीय स्थान:
1 - पेरी-रेक्टल सेल्युलर स्पेस, 2 - पेरी-यूटेराइन सेल्युलर स्पेस, 3 - प्रीवेसिकल सेल्युलर स्पेस, 4 - लेटरल सेल्युलर स्पेस, 5 - इंट्रापेल्विक प्रावरणी की पार्श्विका परत, 6 - इंट्रापेल्विक प्रावरणी की आंत परत, 7 - एब्डोमिनोपेरिनियल एपोन्यूरोसिस
प्रोस्टेट ग्रंथि के लिए पिरोगोव-रेत्सिया और मलाशय के लिए अमौसे), ढीले फाइबर की एक परत द्वारा अंगों से अलग किया जाता है जिसमें रक्त और लसीका वाहिकाएं और श्रोणि अंगों की तंत्रिकाएं स्थित होती हैं। कैप्सूल को ललाट तल में स्थित एक सेप्टम (डेनोनविलियर-सैलिसचेव एपोन्यूरोसिस; पुरुषों में सेप्टम रेक्टोवेसिकल और महिलाओं में सेप्टम रेक्टोवागिनेल) द्वारा अलग किया जाता है, जो प्राथमिक पेरिटोनियम का डुप्लिकेट है। सेप्टम के सामने पुरुषों में मूत्राशय, प्रोस्टेट ग्रंथि, वीर्य पुटिकाएं और वास डेफेरेंस के हिस्से होते हैं, और महिलाओं में मूत्राशय और गर्भाशय होते हैं। सेप्टम के पीछे मलाशय है।
सेलुलर स्थान, पेल्विक गुहा में स्रावित होने वाले स्राव में पेल्विक अंगों और उसकी दीवारों के बीच स्थित फाइबर और अंगों और उनके आसपास के फेशियल आवरण के बीच स्थित फाइबर दोनों शामिल होते हैं। श्रोणि के मुख्य कोशिकीय स्थान, इसके मध्य तल में स्थित, प्रीवेसिकल, पैरावेसिकल, पेरियूटेरिन (महिलाओं में), पेरिरेक्टल, रेट्रोरेक्टल, दाएं और बाएं पार्श्व स्थान हैं।
प्रीवेसिकल सेल्युलर स्पेस (स्पेटियम प्रीवेसिकल; रेटियस का स्थान) एक सेल्यूलर स्पेस है जो सामने प्यूबिक सिम्फिसिस और प्यूबिक हड्डियों की शाखाओं से घिरा होता है, और पीछे मूत्राशय को कवर करने वाली पेल्विक प्रावरणी की आंत परत से घिरा होता है। प्रीवेसिकल स्पेस में, पैल्विक हड्डियों के फ्रैक्चर के साथ, हेमटॉमस विकसित होता है, और मूत्राशय की चोटों के साथ, मूत्र घुसपैठ होता है। किनारों से, प्रीवेसिकल स्पेस पैरावेसिकल स्पेस (स्पैटियम पैरावेसिकल) में गुजरता है - मूत्राशय के चारों ओर छोटे श्रोणि का सेलुलर स्थान, प्रीवेसिकल प्रावरणी द्वारा सामने और रेट्रोवेसिकल प्रावरणी द्वारा पीछे सीमित होता है। पेरी-गर्भाशय स्थान (पैरामेट्रियम) छोटे श्रोणि का सेलुलर स्थान है, जो गर्भाशय ग्रीवा के चारों ओर और उसके व्यापक स्नायुबंधन की पत्तियों के बीच स्थित होता है। गर्भाशय धमनियां और उन्हें पार करने वाली मूत्रवाहिनी, डिम्बग्रंथि वाहिकाएं, गर्भाशय शिरापरक और तंत्रिका जाल पेरीयूटेरिन स्थान से गुजरते हैं। गर्भाशय के गोल स्नायुबंधन के साथ पेरीयूटेरिन स्थान में गठित फोड़े वंक्षण नहर और पूर्वकाल पेट की दीवार की दिशा में, साथ ही इलियाक फोसा की ओर और रेट्रोपेरिटोनियल ऊतक में फैलते हैं; इसके अलावा, एक फोड़ा अंदर से टूट सकता है श्रोणि के आसन्न सेलुलर स्थान, श्रोणि अंग गुहाएं, ग्लूटल क्षेत्र, जांघ पर। पैरारेक्टल स्पेस (स्पेटियम पैरारेक्टेल) - मलाशय के फेशियल शीथ द्वारा सीमित सेलुलर स्पेस
आंतें. पोस्टीरियर रेक्टल स्पेस (स्पेटियम रेट्रोरेक्टेल) एक कोशिकीय स्थान है जो मलाशय के बीच स्थित होता है, जो आंत के प्रावरणी से घिरा होता है, और त्रिकास्थि की पूर्वकाल सतह, जो पेल्विक प्रावरणी से ढकी होती है। रेट्रोरेक्टल स्पेस के ऊतक में मध्य और पार्श्व त्रिक धमनियां और उनके साथ की नसें, त्रिक लिम्फ नोड्स, सहानुभूति ट्रंक के श्रोणि खंड और त्रिक तंत्रिका जाल होते हैं। रेट्रोरेक्टल स्पेस से प्यूरुलेंट लीक का प्रसार रेट्रोपेरिटोनियल सेल्युलर स्पेस, पेल्विस के लेटरल स्पेस और पेरी-रेक्टल स्पेस में संभव है। पार्श्व स्थान (स्पेटियम लेटरेल) छोटे श्रोणि का एक युग्मित सेलुलर स्थान है, जो श्रोणि प्रावरणी की पार्श्विका परत के बीच स्थित होता है, जो श्रोणि की पार्श्व दीवार को कवर करता है, और आंत की परत, जो श्रोणि अंगों को कवर करती है। पार्श्व स्थानों के ऊतक में मूत्रवाहिनी, वास डेफेरेंस (पुरुषों में), आंतरिक इलियाक धमनियां और उनकी शाखाओं और सहायक नदियों के साथ नसें, त्रिक प्लेक्सस की तंत्रिकाएं और अवर हाइपोगैस्ट्रिक तंत्रिका प्लेक्सस शामिल हैं। पार्श्व सेलुलर स्थानों से प्यूरुलेंट लीक का प्रसार रेट्रोपेरिटोनियल स्पेस में, ग्लूटल क्षेत्र में, रेट्रोरेक्टल और प्रीवेसिकल और श्रोणि के अन्य सेलुलर स्थानों, जांघ की योजक मांसपेशियों के बिस्तर में संभव है।
चमड़े के नीचे का तलश्रोणि (कैवम पेल्विस सबक्यूटेनियम) - श्रोणि डायाफ्राम और पेरिनियल क्षेत्र से संबंधित पूर्णांक के बीच श्रोणि का निचला भाग। श्रोणि के इस खंड में जननांग प्रणाली के अंगों के हिस्से और आंतों की नली का अंतिम खंड शामिल है। इस्चियोरेक्टल फोसा (फोसा इस्चियोरेक्टेलिस) भी यहां स्थित है - पेरिनियल क्षेत्र में एक युग्मित अवसाद, फैटी टिशू से भरा हुआ, पेल्विक डायाफ्राम द्वारा औसत दर्जे तक सीमित, बाद में इसके कवरिंग प्रावरणी के साथ ऑबट्यूरेटर इंटर्नस मांसपेशी द्वारा सीमित होता है। इस्चियोरेक्टल फोसा का फाइबर श्रोणि के मध्य तल के फाइबर के साथ संचार कर सकता है।
16.2. पुरुष पेल्विक अंगों की स्थलाकृति
मलाशय- बृहदान्त्र का अंतिम खंड, तीसरे त्रिक कशेरुका के स्तर से शुरू होता है। मलाशय पेरिनेम के गुदा क्षेत्र में गुदा उद्घाटन के साथ समाप्त होता है। मलाशय के सामने मूत्राशय और प्रोस्टेट ग्रंथि, वास डेफेरेंस की एम्पुला, वीर्य पुटिकाएं होती हैं

चावल। 16.3. पुरुष पेल्विक अंगों की स्थलाकृति (से: कोवानोव वी.वी., संस्करण, 1987): 1 - अवर वेना कावा; 2 - उदर महाधमनी; 3 - बाईं आम इलियाक धमनी; 4 - केप; 5 - मलाशय; 6 - बायां मूत्रवाहिनी; 7 - रेक्टोवेसिकल फोल्ड; 8 - रेक्टोवेसिकल अवकाश; 9 - वीर्य पुटिका; 10 - प्रोस्टेट ग्रंथि; 11 - मांसपेशी जो एनी को उठाती है; 12 - बाहरी गुदा दबानेवाला यंत्र; 13 - अंडकोष; 14 - अंडकोश; 15 - अंडकोष की ट्यूनिका वेजिनेलिस; 16 - एपिडीडिमिस; 17 - चमड़ी; 18 - लिंग का सिर; 19 - वास डिफेरेंस; 20 - आंतरिक शुक्राणु प्रावरणी; 21 - लिंग के गुफानुमा शरीर; 22 - लिंग का स्पंजी पदार्थ; 2 - शुक्राणु कॉर्ड; 24 - लिंग का बल्ब; 25 - इस्कियोकेवर्नोसस मांसपेशी; 26 - मूत्रमार्ग; 27 - लिंग का सस्पेंसरी लिगामेंट; 28 - जघन हड्डी; 29 - मूत्राशय; 30 - बाईं सामान्य इलियाक नस; 31 - दाहिनी सामान्य इलियाक धमनी
और मूत्रवाहिनी के अंतिम भाग। पीछे की ओर, मलाशय त्रिकास्थि और कोक्सीक्स से जुड़ा होता है। प्रोस्टेट ग्रंथि को मलाशय की पूर्वकाल की दीवार के माध्यम से स्पर्श किया जाता है, रेक्टोवेसिकल अवकाश को छेद दिया जाता है, और पैल्विक फोड़े खुल जाते हैं। मलाशय में दो खंड होते हैं: श्रोणि और पेरिनियल। उनके बीच की सीमा पैल्विक डायाफ्राम है। पेल्विक क्षेत्र में, सुप्रामूलरी भाग और मलाशय का एम्पुल्ला, जो इसका सबसे चौड़ा हिस्सा है, प्रतिष्ठित हैं। सुप्राम्पुलरी भाग सभी तरफ से पेरिटोनियम से ढका होता है। एम्पुला के स्तर पर, मलाशय पेरिटोनियम से ढका होता है, पहले सामने और किनारों पर, नीचे केवल सामने। रेक्टल एम्पुला का निचला हिस्सा अब पेरिटोनियम से ढका नहीं है। पेरिनियल भाग को गुदा नलिका कहा जाता है। इसके किनारों पर इस्कियोरेक्टल फोसा का ऊतक स्थित होता है। मलाशय को रक्त की आपूर्ति अयुग्मित बेहतर मलाशय धमनी और युग्मित मध्य और अवर मलाशय धमनियों द्वारा की जाती है। मलाशय की नसें चमड़े के नीचे, सबम्यूकोसल (निचले खंडों में इसे हेमोराहाइडल ज़ोन की नसों के ग्लोमेरुली द्वारा दर्शाया जाता है) और सबफेशियल शिरापरक प्लेक्सस बनाती हैं। मलाशय से शिरापरक बहिर्वाह बेहतर मलाशय शिरा के माध्यम से पोर्टल शिरा प्रणाली में, और मध्य और अवर मलाशय शिराओं के माध्यम से अवर वेना कावा प्रणाली में किया जाता है। इस प्रकार, मलाशय की दीवार में एक पोर्टाकैवल एनास्टोमोसिस होता है। सुप्रामूलरी भाग से लसीका जल निकासी और ऊपरी भागएम्पौल्स को अवर मेसेन्टेरिक धमनी के पास स्थित लिम्फ नोड्स में ले जाया जाता है, एम्पुला के बाकी हिस्सों से लिम्फ आंतरिक इलियाक और त्रिक लिम्फ नोड्स में प्रवाहित होता है, पेरिनियल अनुभाग से लिम्फ वंक्षण नोड्स में प्रवाहित होता है। मलाशय अवर मेसेन्टेरिक, महाधमनी, हाइपोगैस्ट्रिक तंत्रिका प्लेक्सस, साथ ही पुडेंडल तंत्रिका से संक्रमित होता है।
मूत्राशयजघन सिम्फिसिस के पीछे छोटे श्रोणि के पूर्वकाल भाग में स्थित है। मूत्राशय की पूर्वकाल सतह भी जघन हड्डियों की शाखाओं और पूर्वकाल पेट की दीवार से सटी होती है, जो प्रीवेसिकल ऊतक द्वारा उनसे अलग होती है। मूत्राशय के पीछे वास डिफेरेंस, सेमिनल वेसिकल्स और मलाशय की एम्पौल्स होती हैं। वास डिफेरेंस किनारों पर स्थित होते हैं। मूत्रवाहिनी पीछे और पार्श्व की दीवारों के बीच की सीमा पर मूत्राशय के संपर्क में आती है। छोटी आंत के लूप मूत्राशय के ऊपर स्थित होते हैं। मूत्राशय के नीचे प्रोस्टेट ग्रंथि होती है। भरा होने पर, मूत्राशय श्रोणि गुहा से परे फैल जाता है, सिम्फिसिस प्यूबिस से ऊपर उठकर विस्थापित हो जाता है
पेरिटोनियम ऊपर की ओर, और प्रीपेरिटोनियल ऊतक में स्थित होता है। इन स्थलाकृतिक विशेषताओं का उपयोग मूत्राशय तक एक्स्ट्रापेरिटोनियल पहुंच के लिए किया जा सकता है। मूत्राशय में निम्नलिखित भाग होते हैं: नीचे, शरीर, गर्दन। मूत्राशय को आंतरिक इलियाक धमनी प्रणाली से बेहतर और निम्न सिस्टिक धमनियों द्वारा रक्त की आपूर्ति की जाती है। मूत्राशय के शिरापरक जाल से सिस्टिक शिराओं के माध्यम से रक्त का बहिर्वाह आंतरिक इलियाक शिरा प्रणाली में होता है। लसीका आंतरिक और बाहरी इलियाक वाहिकाओं और त्रिक लिम्फ नोड्स के साथ स्थित लिम्फ नोड्स में प्रवाहित होता है। मूत्राशय हाइपोगैस्ट्रिक प्लेक्सस से संक्रमित होता है।
प्रत्येक तरफ श्रोणि मूत्रवाहिनी की शुरुआत श्रोणि की सीमा रेखा से मेल खाती है। इस स्तर पर, बायां मूत्रवाहिनी सामान्य इलियाक धमनी को पार करता है, और दायां मूत्रवाहिनी बाहरी इलियाक धमनी को पार करता है। छोटे श्रोणि में, मूत्रवाहिनी श्रोणि की पार्श्व दीवार से सटी होती हैं। वे आंतरिक इलियाक धमनियों के बगल में स्थित हैं। नीचे की ओर बढ़ते हुए, मूत्रवाहिनी संबंधित पक्षों पर ऑबट्यूरेटर न्यूरोवस्कुलर बंडलों को पार करती है। उनसे अंदर की ओर मलाशय है। इसके बाद, मूत्रवाहिनी आगे और मध्य में झुकती है, मूत्राशय और मलाशय की पार्श्वपार्श्व दीवार से सटी होती है, वास डेफेरेंस को पार करती है, वीर्य पुटिकाओं के संपर्क में आती है और नीचे मूत्राशय में प्रवाहित होती है।
पौरुष ग्रंथि मूत्राशय के नीचे और गर्दन से चिपक जाता है। इसके अलावा प्रोस्टेट ग्रंथि के आधार से सटे वीर्य पुटिकाएं और वास डेफेरेंस के एम्पौल्स भी होते हैं। ग्रंथि का शीर्ष नीचे की ओर निर्देशित होता है और मूत्रजननांगी डायाफ्राम पर स्थित होता है। प्रोस्टेट ग्रंथि के पूर्वकाल में प्यूबिक सिम्फिसिस होता है, इसके किनारों पर मांसपेशियां होती हैं जो एनी को ऊपर उठाती हैं। प्रोस्टेट ग्रंथि के पीछे मलाशय होता है, और इसके माध्यम से ग्रंथि को आसानी से स्पर्श किया जा सकता है। प्रोस्टेट ग्रंथि में दो लोब होते हैं जो एक इस्थमस से जुड़े होते हैं और एक कैप्सूल (श्रोणि प्रावरणी की आंत की परत) से ढके होते हैं। प्रोस्टेट ग्रंथि को रक्त की आपूर्ति अवर वेसिकल और मध्य रेक्टल धमनियों से होती है। शिरापरक रक्त प्रोस्टेट के शिरापरक जाल से आंतरिक इलियाक शिरा प्रणाली में प्रवाहित होता है। लसीका जल निकासी आंतरिक और बाहरी इलियाक धमनियों के साथ-साथ त्रिकास्थि की पूर्वकाल सतह पर स्थित लिम्फ नोड्स में होती है।
वास डेफरेंस छोटे श्रोणि में वे श्रोणि की पार्श्व दीवार और मूत्राशय (इसके पार्श्व और पीछे की दीवारों) से सटे होते हैं। इस मामले में, वास डेफेरेंस और मूत्रवाहिनी मूत्राशय की पश्चवर्ती दीवार पर प्रतिच्छेद करती हैं। शुक्रवाहिकाएं वीर्य पुटिकाओं से मध्यवर्ती रूप से अलग होकर ampoules बनाती हैं। एम्पुला की नलिकाएं, वीर्य पुटिकाओं की नलिकाओं के साथ विलीन होकर, प्रोस्टेट ग्रंथि में प्रवेश करती हैं।
शुक्रीय पुटिका छोटे श्रोणि में मूत्राशय की पिछली दीवार और सामने मूत्रवाहिनी और पीछे मलाशय के बीच स्थित होते हैं। वीर्य पुटिकाएं ऊपर से पेरिटोनियम से ढकी होती हैं, जिसके माध्यम से छोटी आंत के लूप उनके संपर्क में आ सकते हैं। नीचे से, वीर्य पुटिकाएं प्रोस्टेट ग्रंथि से सटी होती हैं। वीर्य पुटिकाओं से आंतरिक रूप से वास डेफेरेंस की एम्पौल्स स्थित होती हैं।
16.3. महिला पेल्विक अंगों की स्थलाकृति
महिला श्रोणि में, मलाशय की रक्त आपूर्ति, संक्रमण और पेरिटोनियल कवरेज पुरुष श्रोणि के समान ही होती है। मलाशय के सामने गर्भाशय और योनि होते हैं। मलाशय के पीछे त्रिकास्थि स्थित है। मलाशय की लसीका वाहिकाएं जुड़ी होती हैं लसीका तंत्रगर्भाशय और योनि (हाइपोगैस्ट्रिक और त्रिक लिम्फ नोड्स में) (चित्र 16.4)।
मूत्राशयमहिलाओं में, पुरुषों की तरह, यह प्यूबिक सिम्फिसिस के पीछे स्थित होता है। मूत्राशय के पीछे गर्भाशय और योनि होते हैं। छोटी आंत के लूप मूत्राशय के ऊपरी भाग से सटे होते हैं, जो पेरिटोनियम से ढके होते हैं। मूत्राशय के किनारों पर लेवेटर एनी मांसपेशियां होती हैं। मूत्राशय का निचला भाग मूत्रजनन डायाफ्राम पर स्थित होता है। महिलाओं में मूत्राशय में रक्त की आपूर्ति और संक्रमण पुरुषों की तरह ही होता है। महिलाओं में मूत्राशय की लसीका वाहिकाएं, मलाशय की लसीका वाहिकाओं की तरह, गर्भाशय और योनि के लसीका वाहिकाओं के साथ गर्भाशय के व्यापक स्नायुबंधन के लिम्फ नोड्स और इलियाक लिम्फ नोड्स में संबंध बनाती हैं।
पुरुष श्रोणि की तरह, सीमा रेखा के स्तर पर दाएं और बाएं मूत्रवाहिनी क्रमशः बाहरी इलियाक और सामान्य इलियाक धमनियों को पार करती हैं। वे श्रोणि की पार्श्व दीवारों से सटे हुए हैं। उस बिंदु पर जहां गर्भाशय धमनियां आंतरिक इलियाक धमनियों से निकलती हैं, मूत्रवाहिनी बाद वाली धमनियों के साथ प्रतिच्छेद करती हैं। गर्भाशय ग्रीवा के निचले भाग में, वे एक बार फिर गर्भाशय की धमनियों से जुड़ते हैं, और फिर योनि की दीवार से चिपक जाते हैं, जिसके बाद वे मूत्राशय में खाली हो जाते हैं।

चावल। 16.4.महिला पेल्विक अंगों की स्थलाकृति (से: कोवानोव वी.वी., संस्करण, 1987):
मैं - फैलोपियन ट्यूब; 2 - अंडाशय; 3 - गर्भाशय; 4 - मलाशय; 5 - पश्च योनि फोरनिक्स; 6 - पूर्वकाल योनि तिजोरी; 7 - योनि का प्रवेश द्वार; 8 - मूत्रमार्ग; 9 - भगशेफ; 10 - जघन जोड़;
द्वितीय - मूत्राशय
गर्भाशयमहिलाओं के श्रोणि में, यह मूत्राशय और मलाशय के बीच एक स्थान रखता है और आगे की ओर झुका हुआ होता है (एंटेवर्सियो), जबकि शरीर और गर्भाशय ग्रीवा, इस्थमस द्वारा अलग होकर, पूर्वकाल में खुला एक कोण बनाते हैं (एंटेफ्लेक्सियो)। छोटी आंत के लूप गर्भाशय के कोष से सटे होते हैं। गर्भाशय के दो भाग होते हैं: शरीर और गर्भाशय ग्रीवा। गर्भाशय में फैलोपियन ट्यूब के संगम के ऊपर स्थित शरीर के भाग को फ़ंडस कहा जाता है। पेरिटोनियम, गर्भाशय को आगे और पीछे ढकता है, गर्भाशय के किनारों पर एकत्रित होता है, जिससे गर्भाशय के चौड़े स्नायुबंधन बनते हैं। गर्भाशय की धमनियां गर्भाशय के चौड़े लिगामेंट के आधार पर स्थित होती हैं। उनके बगल में गर्भाशय के मुख्य स्नायुबंधन होते हैं। फैलोपियन ट्यूब गर्भाशय के चौड़े स्नायुबंधन के मुक्त किनारे पर स्थित होती हैं। अंडाशय गर्भाशय के चौड़े स्नायुबंधन से भी जुड़े होते हैं। किनारों पर, व्यापक स्नायुबंधन श्रोणि की दीवारों को कवर करते हुए, पेरिटोनियम में गुजरते हैं। गर्भाशय के गोल स्नायुबंधन भी होते हैं, जो गर्भाशय के कोण से वंक्षण नलिका के आंतरिक उद्घाटन तक चलते हैं। गर्भाशय को रक्त की आपूर्ति आंतरिक इलियाक धमनियों की प्रणाली से दो गर्भाशय धमनियों के साथ-साथ डिम्बग्रंथि धमनियों - उदर महाधमनी की शाखाओं द्वारा की जाती है। शिरापरक जल निकासी गर्भाशय की नसों के माध्यम से आंतरिक इलियाक नसों में होती है। गर्भाशय हाइपोगैस्ट्रिक प्लेक्सस से संक्रमित होता है। लसीका गर्भाशय ग्रीवा से इलियाक धमनियों और त्रिक लिम्फ नोड्स के साथ स्थित लिम्फ नोड्स तक, गर्भाशय के शरीर से पेरी-महाधमनी लिम्फ नोड्स तक बहती है।
गर्भाशय के उपांगों में अंडाशय और फैलोपियन ट्यूब शामिल हैं।
फैलोपियन ट्यूबगर्भाशय के चौड़े स्नायुबंधन की पत्तियों के बीच उनके ऊपरी किनारे पर स्थित होते हैं। फैलोपियन ट्यूब में, गर्भाशय की दीवार की मोटाई में स्थित एक अंतरालीय भाग, एक इस्थमस (ट्यूब का संकीर्ण भाग) होता है, जो एक विस्तारित खंड - एम्पुला में गुजरता है। मुक्त सिरे पर, फैलोपियन ट्यूब में फ़िम्ब्रिया के साथ एक फ़नल होता है, जो अंडाशय से सटा होता है।
अंडाशयमेसेंटरी की मदद से वे गर्भाशय के चौड़े स्नायुबंधन की पिछली पत्तियों से जुड़े होते हैं। अंडाशय में गर्भाशय और ट्यूबल सिरे होते हैं। गर्भाशय का सिरा अपने स्वयं के डिम्बग्रंथि लिगामेंट द्वारा गर्भाशय से जुड़ा होता है। ट्यूबल सिरा अंडाशय के सस्पेंसरी लिगामेंट द्वारा श्रोणि की पार्श्व दीवार से जुड़ा होता है। इस मामले में, अंडाशय स्वयं डिम्बग्रंथि खात में स्थित होते हैं - श्रोणि की तरफ की दीवार में अवसाद। ये अवसाद उस क्षेत्र में स्थित हैं जहां सामान्य इलियाक धमनियां आंतरिक और बाहरी में विभाजित होती हैं। गर्भाशय की धमनियां और मूत्रवाहिनी पास-पास स्थित होती हैं, जिन्हें गर्भाशय के उपांगों पर ऑपरेशन करते समय ध्यान में रखा जाना चाहिए।
प्रजनन नलिकामूत्राशय और मलाशय के बीच महिला श्रोणि में स्थित है। शीर्ष पर, योनि गर्भाशय ग्रीवा में गुजरती है, और नीचे से
लेबिया मिनोरा के बीच एक छिद्र के साथ खुलता है। योनि की पूर्वकाल की दीवार मूत्राशय और मूत्रमार्ग की पिछली दीवार से निकटता से जुड़ी होती है। इसलिए, जब योनि फटती है, तो वेसिकोवागिनल फिस्टुला बन सकता है। योनि की पिछली दीवार मलाशय के संपर्क में होती है। योनि में, गर्भाशय ग्रीवा और योनि की दीवारों के बीच फ़ोरनिस - इंडेंटेशन होते हैं। इस मामले में, पीछे का फोर्निक्स डगलस की थैली पर सीमाबद्ध होता है, जो पीछे की योनि फोर्निक्स के माध्यम से रेक्टोटेरिन गुहा तक पहुंच की अनुमति देता है।
16.4. मूत्राशय संचालन
सुपरप्यूबिक पंचर (समानार्थी: मूत्राशय पंचर, मूत्राशय पंचर) - पेट की मध्य रेखा के साथ मूत्राशय का पर्क्यूटेनियस पंचर। हस्तक्षेप या तो सुपरप्यूबिक केशिका पंचर के रूप में या ट्रोकार एपिसिस्टोस्टॉमी के रूप में किया जाता है।
सुपरप्यूबिक केशिका पंचर (चित्र 16.5)। संकेत:यदि कैथीटेराइजेशन असंभव है या कोई मतभेद हैं, तो मूत्राशय से मूत्र की निकासी, मूत्रमार्ग आघात, बाहरी जननांग के जलने की स्थिति में। मतभेद:कम क्षमता

चावल। 16.5.मूत्राशय का सुप्राप्यूबिक केशिका पंचर (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., संपादक, 1986): ए - पंचर तकनीक; बी - पंचर आरेख
मूत्राशय, तीव्र सिस्टिटिस या पैरासिस्टिटिस, रक्त के थक्कों के साथ मूत्राशय का टैम्पोनैड, मूत्राशय के ट्यूमर की उपस्थिति, बड़े निशान और वंक्षण हर्निया जो पूर्वकाल पेट की दीवार की स्थलाकृति को बदलते हैं। संज्ञाहरण: 0.25-0.5% नोवोकेन समाधान के साथ स्थानीय घुसपैठ संज्ञाहरण। रोगी की स्थिति:उभरे हुए श्रोणि के साथ पीठ पर। पंचर तकनीक. 15-20 सेमी लंबी और लगभग 1 मिमी व्यास वाली सुई का उपयोग किया जाता है। मूत्राशय को जघन संलयन के ऊपर 2-3 सेमी की दूरी पर सुई से छेदा जाता है। मूत्र निकालने के बाद, पंचर साइट का इलाज किया जाता है और एक रोगाणुहीन स्टिकर लगाया जाता है।
ट्रोकार एपिसिस्टोस्टॉमी (चित्र 16.6)। संकेत:तीव्र और जीर्ण मूत्र प्रतिधारण. मतभेद, रोगी की स्थिति, दर्द से राहतमूत्राशय के केशिका पंचर के समान। ऑपरेशन तकनीक.ऑपरेशन स्थल पर त्वचा को 1-1.5 सेमी तक विच्छेदित किया जाता है, फिर ऊतक को ट्रोकार का उपयोग करके छिद्रित किया जाता है, स्टाइललेट को हटा दिया जाता है, ट्रोकार ट्यूब के लुमेन के माध्यम से मूत्राशय में एक जल निकासी ट्यूब डाली जाती है, ट्यूब को हटा दिया जाता है, ट्यूब को रेशम के टांके के साथ त्वचा पर लगाया जाता है।

चावल। 16.6.ट्रोकार एपिसिस्टोस्टॉमी के चरणों की योजना (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., एड., 1986):
ए - इंजेक्शन के बाद ट्रोकार की स्थिति; बी - मैंड्रिन को हटाना; सी - एक जल निकासी ट्यूब का सम्मिलन और ट्रोकार ट्यूब को हटाना; डी - ट्यूब को स्थापित किया गया है और त्वचा पर लगाया गया है
सिस्टोटॉमी -मूत्राशय गुहा को खोलने की क्रिया (चित्र 16.7)।
उच्च सिस्टोटॉमी (समानार्थक शब्द: एपिसिस्टोटॉमी, मूत्राशय का उच्च भाग, सेक्शन अल्टा) पूर्वकाल पेट की दीवार में एक चीरा के माध्यम से मूत्राशय के शीर्ष के क्षेत्र में एक्स्ट्रापेरिटोनियल रूप से किया जाता है।

चावल। 16.7.सिस्टोस्टॉमी के चरण. (से: मत्युशिन आई.एफ., 1979): ए - त्वचा चीरा की रेखा; बी - वसायुक्त ऊतक, पेरिटोनियम की संक्रमणकालीन तह के साथ, ऊपर की ओर छिल जाता है; सी - मूत्राशय का खुलना; डी - एक प्रशिक्षण ट्यूब को मूत्राशय में डाला जाता है, मूत्राशय के घाव को जल निकासी के चारों ओर सिल दिया जाता है; डी - ऑपरेशन का अंतिम चरण
संज्ञाहरण:0.25-0.5% नोवोकेन समाधान या एपिड्यूरल एनेस्थेसिया के साथ स्थानीय घुसपैठ संज्ञाहरण। पहुंच - इन्फेरोमेडियन, अनुप्रस्थ या आर्कुएट एक्स्ट्रापेरिटोनियल। पहले मामले में, त्वचा के विच्छेदन के बाद, चमड़े के नीचे के वसायुक्त ऊतक, लिनिया अल्बा, रेक्टस और पिरामिडल मांसपेशियों को अलग कर दिया जाता है, ट्रांसवर्सेलिस प्रावरणी को अनुप्रस्थ दिशा में विच्छेदित किया जाता है, और प्रीवेसिकल ऊतक को संक्रमणकालीन तह के साथ छील दिया जाता है। पेरिटोनियम ऊपर की ओर, मूत्राशय की पूर्वकाल की दीवार को उजागर करता है। अनुप्रस्थ या धनुषाकार दृष्टिकोण का प्रदर्शन करते समय, त्वचा और चमड़े के नीचे के वसायुक्त ऊतक के चीरे के बाद, रेक्टस एब्डोमिनिस मांसपेशियों के म्यान की पूर्वकाल की दीवारों को अनुप्रस्थ दिशा में विच्छेदित किया जाता है, और मांसपेशियों को अलग (या पार) किया जाता है। मूत्राशय का उद्घाटन दो संयुक्ताक्षरों के बीच जितना संभव हो उतना ऊंचा किया जाना चाहिए, पहले मूत्राशय को कैथेटर के माध्यम से खाली कर देना चाहिए। मूत्राशय के घावों को दो-पंक्ति सिवनी के साथ सिल दिया जाता है: पहली पंक्ति - अवशोषित सिवनी सामग्री के साथ दीवार की सभी परतों के माध्यम से, दूसरी पंक्ति - श्लेष्म झिल्ली को टांके के बिना। पूर्वकाल पेट की दीवार को परतों में सिल दिया जाता है, और प्रीवेसिकल स्थान को सूखा दिया जाता है।
16.5. गर्भाशय और परिवर्धन पर ऑपरेशन
पेल्विक गुहा में महिला जननांग अंगों तक परिचालन पहुंच:
उदर भित्ति:
निचली माध्यिका लैपरोटॉमी;
सुप्राप्यूबिक अनुप्रस्थ लैपरोटॉमी (फैन्नेंस्टील के अनुसार);
योनि:
पूर्वकाल कोल्पोटॉमी;
पोस्टीरियर कोलपोटॉमी।
कोलपोटोमी योनि की पूर्वकाल या पीछे की दीवार को विच्छेदित करके महिला पेल्विक अंगों तक एक शल्य चिकित्सा पहुंच है।
योनि के पिछले भाग का पंचर - पेट की गुहा का नैदानिक पंचर, एक सिरिंज पर सुई के साथ इसे पेल्विक पेरिटोनियम की मलाशय-गर्भाशय गुहा में योनि के पीछे की दीवार के एक पंचर के माध्यम से डालकर किया जाता है (चित्र 16.8)। रोगी की स्थिति:पीठ के बल, पैर पेट की ओर खींचे हुए और घुटनों के जोड़ों पर मुड़े हुए। संज्ञाहरण:अल्पकालिक संज्ञाहरण या स्थानीय घुसपैठ संज्ञाहरण। हस्तक्षेप तकनीक.योनि को स्पेक्युलम और बुलेट संदंश से चौड़ा करके खोला जाता है

चावल। 16.8.पश्च योनि फोर्निक्स के माध्यम से पेरिटोनियल गुहा की रेक्टौटेराइन गुहा का पंचर (से: सेवलीवा जी.एम., ब्रूसेंको वी.जी., एड., 2006)
गर्भाशय ग्रीवा के पीछे के होंठ को पकड़ लिया जाता है और जघन संलयन की ओर निर्देशित किया जाता है। योनि के पिछले भाग का इलाज अल्कोहल और आयोडीन टिंचर से किया जाता है। एक लंबे कोचर क्लैंप का उपयोग करते हुए, गर्भाशय ग्रीवा से 1-1.5 सेमी नीचे योनि के पीछे के भाग की श्लेष्मा झिल्ली को पकड़ें और इसे थोड़ा आगे की ओर खींचें। फोर्निक्स को एक विस्तृत लुमेन के साथ पर्याप्त लंबी सुई (कम से कम 10 सेमी) के साथ छिद्रित किया जाता है, सुई को श्रोणि के तार अक्ष के समानांतर निर्देशित किया जाता है (मलाशय की दीवार को नुकसान से बचने के लिए) 2-3 की गहराई तक सेमी।
गर्भाशय विच्छेदन(सबटोटल, उपांगों के बिना गर्भाशय का सुप्रावागिनल विच्छेदन) - गर्भाशय के शरीर को हटाने के लिए सर्जरी: गर्भाशय ग्रीवा (उच्च विच्छेदन) के संरक्षण के साथ, शरीर के संरक्षण और गर्भाशय ग्रीवा के सुप्रावागिनल भाग (सुप्रावागिनल विच्छेदन) के साथ।
उपांगों के साथ गर्भाशय का विस्तारित विलोपन (समानार्थी: वर्थाइम ऑपरेशन, संपूर्ण गर्भाशय-उच्छेदन) - उपांगों के साथ गर्भाशय को पूरी तरह से हटाने का ऑपरेशन, योनि का ऊपरी तीसरा हिस्सा, क्षेत्रीय के साथ पेरी-गर्भाशय ऊतक लसीकापर्व(सर्वाइकल कैंसर के लिए संकेतित)।
सिस्टेक्टोमी- पेडुंकुलेटेड डिम्बग्रंथि ट्यूमर या सिस्ट को हटाना।
महिला नसबंदी- फैलोपियन ट्यूब को हटाने के लिए सर्जरी, अक्सर ट्यूबल गर्भावस्था की उपस्थिति में।
16.6. मलाशय संचालन
मलाशय विच्छेदन - मलाशय के दूरस्थ हिस्से को हटाने के लिए एक ऑपरेशन, इसके केंद्रीय स्टंप को पेरिनियल-सेक्रल घाव के स्तर तक कम करने के साथ।
अप्राकृतिक गुदा (syn.: anus praeterNaturalis) - एक कृत्रिम रूप से निर्मित गुदा, जिसमें बृहदान्त्र की सामग्री पूरी तरह से बाहर निकल जाती है।
मलाशय उच्छेदन - मलाशय की निरंतरता को बहाल करने के साथ या उसके बिना मलाशय के एक हिस्से को हटाने के लिए एक ऑपरेशन, साथ ही गुदा और स्फिंक्टर को संरक्षित करते हुए पूरे मलाशय को।
हार्टमैन की विधि के अनुसार मलाशय का उच्छेदन - मलाशय का इंट्रापेरिटोनियल उच्छेदन और सिग्मोइड कोलनएकल-बैरल कृत्रिम गुदा के अनुप्रयोग के साथ।
मलाशय का निष्कासन - निरंतरता बहाल किए बिना मलाशय को हटाने के लिए एक ऑपरेशन, जिसमें क्लोजर उपकरण को हटा दिया जाता है और पेट की दीवार में केंद्रीय सिरे को सिल दिया जाता है।
क्वेनु-माइल्स विधि का उपयोग करके मलाशय का निष्कासन - मलाशय का एक-चरण एब्डोमिनोपेरिनियल विलोपन, जिसमें पूरा मलाशय हटा दिया जाता है गुदाऔर गुदा दबानेवाला यंत्र, आसपास के ऊतक और लिम्फ नोड्स, और एक स्थायी एकल-बैरल कृत्रिम गुदा सिग्मॉइड बृहदान्त्र के केंद्रीय खंड से बनता है।
16.7. परीक्षण कार्य
16.1. पेल्विक गुहा के मुख्य कोशिकीय स्थान निम्न में स्थित हैं:
1. श्रोणि का पेरिटोनियल तल।
2. श्रोणि का उपपरिटोनियल तल।
3. श्रोणि का चमड़े के नीचे का तल।
16.2. मूत्रजनन डायाफ्राम निम्नलिखित में से दो मांसपेशियों द्वारा बनता है:
2. अनुमस्तिष्क पेशी।
16.3. पेल्विक डायाफ्राम निम्नलिखित में से दो मांसपेशियों द्वारा बनता है:
1. पेरिनेम की गहरी अनुप्रस्थ मांसपेशी।
2. अनुमस्तिष्क पेशी।
3. लेवेटर एनी मांसपेशी।
4. इस्चियो-कैवर्नस मांसपेशी।
5. मूत्रमार्ग का स्फिंक्टर।
16.4. प्रोस्टेट ग्रंथि मूत्राशय के संबंध में स्थित है:
1. सामने.
2. नीचे से.
3. पीछे.
16.5. मुख्य रूप से स्थिति निर्धारित करने के लिए पुरुषों में एक डिजिटल रेक्टल परीक्षा की जाती है:
1. मूत्राशय.
2. मूत्रवाहिनी।
3. प्रोस्टेट ग्रंथि.
4. पूर्वकाल त्रिक लिम्फ नोड्स।
16.6. अंडवाहिनीस्थित:
1. गर्भाशय के चौड़े स्नायुबंधन के ऊपरी किनारे के साथ।
2. गर्भाशय शरीर के पार्श्व किनारे के साथ।
3. गर्भाशय के चौड़े स्नायुबंधन के मध्य भाग में।
4. गर्भाशय के चौड़े स्नायुबंधन के आधार पर।
16.7. मलाशय का सुपरमुलरी भाग पेरिटोनियम से ढका होता है:
1. हर तरफ से.
2. तीन तरफ.
3. केवल सामने.
16.8. रेक्टल एम्पुल्ला अधिकांश भाग पेरिटोनियम द्वारा ढका होता है:
1. हर तरफ से.
छात्र एल-407बी समूह,
प्रोखोरोवा टी. डी.
नुरिटदीनोवा ए.एफ.
निडवोर्यागिन आर.वी.
कुर्बोनोव एस.
श्रोणि मानव शरीर का एक हिस्सा है जो श्रोणि हड्डियों द्वारा सीमित है: इलियम, प्यूबिस और इस्चियम, त्रिकास्थि, कोक्सीक्स,
स्नायुबंधनजघन हड्डियाँ जघन संलयन का उपयोग करके एक दूसरे से जुड़ी होती हैं।
इलियाक हड्डियाँ और त्रिकास्थि कम गति वाले अर्ध-जोड़ों का निर्माण करती हैं।
त्रिकास्थि सैक्रोकोक्सीजील संलयन के माध्यम से कोक्सीक्स से जुड़ी होती है।
प्रत्येक तरफ त्रिकास्थि से दो स्नायुबंधन शुरू होते हैं:
- सैक्रोस्पाइनस (लिग। सैक्रोस्पाइनल; इस्चियाल रीढ़ से जुड़ा हुआ) और
- सैक्रोट्यूबेरस (लिग. सैक्रोट्यूबेरेल; इस्चियाल ट्यूबरोसिटी से जुड़ा हुआ)।
वे बड़े और छोटे कटिस्नायुशूल निशानों को बड़े और छोटे कटिस्नायुशूल फोरामिना में बदल देते हैं।
छोटे श्रोणि की सीमाएँ और भंडार सीमा रेखा (लिनिया टर्मिनलिस) श्रोणि को बड़े और छोटे में विभाजित करती है
बड़ारीढ़ की हड्डी द्वारा गठित और
इलियम के पंख.
इसमें शामिल हैं: पेट के अंग
- वर्मीफॉर्म के साथ सीकुम
उपांग, सिग्मॉइड बृहदान्त्र,
छोटी आंत के लूप.
छोटा
सीमित:
श्रोणि का ऊपरी छिद्र सीमा रेखा है
रेखा।
निचले श्रोणि छिद्र द्वारा निर्मित
टेलबोन के पीछे,
किनारों पर - इस्चियाल ट्यूबरोसिटीज़,
सामने - जघन संलयन द्वारा और
जघन हड्डियों की निचली शाखाएँ।
छोटे श्रोणि की सीमाएँ और भंडार
पेल्विक फ्लोर का निर्माण पेरिनेम की मांसपेशियों द्वारा होता है।वे पेल्विक डायाफ्राम बनाते हैं
श्रोणि) और मूत्रजनन डायाफ्राम (डायाफ्राम)।
यूरोजेनिटेल)।
पैल्विक डायाफ्राम का प्रतिनिधित्व निम्न द्वारा किया जाता है:
पेल्विक डायाफ्राम की मांसपेशियों की सतही परत -
एम.स्फिंक्टर एनी एक्सटर्नस
मांसपेशियों की गहरी परत -
मांसपेशी जो पीछे के भाग को ऊपर उठाती है
रास्ता
कोक्सीजियस मांसपेशी
उन्हें ऊपर और नीचे से ढकना
पैल्विक डायाफ्राम की प्रावरणी
मूत्रजनन डायाफ्राम निचले के बीच स्थित होता है
जघन और इस्चियाल हड्डियों की शाखाएँ और इनका निर्माण होता है:
गहरी अनुप्रस्थ पेरिनियल मांसपेशी
ऊपरी भाग के साथ मूत्रमार्ग का स्फिंक्टर और उन्हें ढकना
मूत्रजनन डायाफ्राम की प्रावरणी की निचली परतें
पेल्विक गुहा को तीन मंजिलों में विभाजित किया गया है: - पेरिटोनियल - सबपेरिटोनियल - चमड़े के नीचे
श्रोणि का पेरिटोनियल तल (कैवम श्रोणि)पेरिटोनियल) - श्रोणि के पार्श्विका पेरिटोनियम के बीच;
उदर गुहा का निचला भाग है।
सामग्री:
पुरुषों में, श्रोणि के पेरिटोनियल तल में भाग होते हैं
मलाशय और मूत्राशय का हिस्सा.
महिलाओं में, वही हिस्से श्रोणि के इस तल पर स्थित होते हैं
मूत्राशय और मलाशय, जैसा कि पुरुषों में होता है,
अधिकांश गर्भाशय, फैलोपियन ट्यूब, अंडाशय, चौड़े
गर्भाशय के स्नायुबंधन, योनि का ऊपरी भाग।
पुरुषों में मूत्राशय के पीछे पेरिटोनियम होता है।
वास डिफेरेंस के अंदरूनी किनारों को कवर करता है
नलिकाएं, वीर्य पुटिकाओं का शीर्ष और मार्ग
मलाशय तक, रेक्टोवेसिकल का निर्माण करता है
अवसाद (उत्खनन रेक्टोवेसिकलिस), सीमित
किनारों पर रेक्टोवेसिकल सिलवटों द्वारा
पेरिटोनियम (प्लिका रेक्टोवेसिकल)।
महिलाओं में, मूत्राशय से गर्भाशय में संक्रमण के दौरान और
गर्भाशय से मलाशय तक पेरिटोनियम बनता है
पूर्वकाल - वेसिकौटेराइन अवकाश (उत्खनन)।
वेसिकोटेरिना) और पश्च - मलाशय-गर्भाशय
गहरा
श्रोणि की गुहाओं में जमा हो सकता है
सूजन संबंधी स्राव, रक्त (साथ)
पेट के अंगों पर चोट और
एक्टोपिक के कारण श्रोणि, ट्यूब का फटना
गर्भावस्था), गैस्ट्रिक सामग्री
(पेट के अल्सर का छिद्र), मूत्र (घाव)।
मूत्राशय). संचित
सामग्री
श्रोणि का उपपेरिटोनियल तल (कैवम पेल्विस सबपरिटोनियल) श्रोणि गुहा का एक भाग है जो श्रोणि के पार्श्विका पेरिटोनियम के बीच घिरा होता है।
और पेल्विक प्रावरणी की एक शीट,लेवेटर एनी मांसपेशी पर निर्भर होना।
प्रावरणी और सेलुलर स्थान
श्रोणि:
1 - परिधीय फाइबर
अंतरिक्ष,
2 - पेरीयूटेरिन ऊतक
अंतरिक्ष,
3 - प्रीवेसिकल ऊतक
अंतरिक्ष,
4 - पार्श्व सेलुलर स्थान,
5 - इंट्रापेल्विक का पार्श्विका पत्ता
प्रावरणी,
6 - इंट्रापेल्विक का आंत का पत्ता
प्रावरणी,
7 - उदर पेरिनियल एपोन्यूरोसिस
सामग्री: मूत्राशय के एक्स्ट्रापेरिटोनियल भाग और
मलाशय,
पौरुष ग्रंथि,
शुक्रीय पुटिका,
वास डिफेरेंस के पेल्विक अनुभाग उनके एम्पौल्स के साथ,
मूत्रवाहिनी के पैल्विक खंड,
और महिलाओं में - मूत्रवाहिनी, मूत्राशय के समान भाग
और मलाशय, साथ ही गर्भाशय ग्रीवा और प्रारंभिक भाग
प्रजनन नलिका।
श्रोणि के मुख्य कोशिकीय स्थान
श्रोणि का मुख्य कोशिकीय स्थान, इसके मध्य में स्थित होता हैफर्श, प्रीवेसिकल, पेरोवेसिकल, पेरीयूटेरिन (महिलाओं में) हैं,
पैरारेक्टल, रेट्रोरेक्टल, दाएं और बाएं पार्श्व
अंतरिक्ष।
प्रीवेसिकल सेल्युलर स्पेस (स्पैटियम प्रीवेसिकल; स्पेस
रेट्सिया) - सेलुलर स्थान, सीमित
जघन सिम्फिसिस और जघन हड्डियों की शाखाओं के सामने,
पीछे - मूत्राशय को ढकने वाली पेल्विक प्रावरणी की आंत की परत।
प्रीवेसिकल स्पेस में, पैल्विक हड्डियों के फ्रैक्चर के साथ, हेमटॉमस विकसित होता है,
और मूत्राशय को नुकसान होने की स्थिति में - मूत्र घुसपैठ।
किनारों से, प्रीवेसिकल स्पेस गुजरता है
पैरावेसिकल स्पेस (स्पेटियम पैरावेसिकल) - सेलुलर
मूत्राशय के चारों ओर श्रोणि का स्थान सीमित है
प्रीवेसिकल के सामने, और
पीछे रेट्रोवेसिकल प्रावरणी द्वारा।
परिधीय स्थान (पैरामेट्रियम) - सेलुलर स्थान
छोटी श्रोणि, गर्भाशय ग्रीवा के चारों ओर और उसकी चौड़ी पत्तियों के बीच स्थित होती है
स्नायुबंधन गर्भाशय धमनियां और
उन्हें पार करने वाली मूत्रवाहिनी, डिम्बग्रंथि वाहिकाएँ, गर्भाशय शिराएँ और
तंत्रिका जाल.
श्रोणि का चमड़े के नीचे का तल (कैवम पेल्विस सबक्यूटेनियम) - श्रोणि डायाफ्राम और क्षेत्र से संबंधित पूर्णांक के बीच श्रोणि का निचला हिस्सा
दुशासी कोण।सामग्री:
- जननांग प्रणाली के अंगों के भाग और आंतों की नली का अंतिम भाग।
- इस्चियोरेक्टल फोसा (फोसा इस्चियोरेक्टलिस) - युग्मित अवसाद
पेरिनियल क्षेत्र, वसायुक्त ऊतक से भरा हुआ, सीमित
मध्य में पेल्विक डायाफ्राम द्वारा, पार्श्व में ऑबट्यूरेटर इंटर्नस मांसपेशी द्वारा
इसे प्रावरणी से ढकना। इस्कियोरेक्टल फोसा का ऊतक हो सकता है
श्रोणि के मध्य तल के तंतुओं के साथ संचार करें।
पुरुष पेल्विक अंगों की स्थलाकृति
मलाशय (मलाशय)। मलाशय की शुरुआत ऊपरी हिस्से से मेल खाती हैCIII त्रिक कशेरुका का किनारा।
मलाशय के 2 मुख्य भाग: पेल्विक (पेल्विक डायाफ्राम के ऊपर लेंसाइटिस और शामिल है
सुप्रावास्कुलर भाग और एम्पुला), पेरिनियल (श्रोणि डायाफ्राम के नीचे)
सुप्राकुलर भाग सभी तरफ पेरिटोनियम से ढका हुआ है;
सिंटोपी: मलाशय के पूर्वकाल: प्रोस्टेट ग्रंथि, मूत्राशय, एटिकल्स
वास डिफेरेंस, वीर्य पुटिका, मूत्रवाहिनी; पीछे - त्रिकास्थि,
कोक्सीक्स; किनारों पर इस्कियोरेक्टल फोसा हैं।
नसें - वी. सिस्टम से संबंधित हैं। कावा इंटीरियर एट वी. पोर्टे; प्लेक्सस वेनोसस का निर्माण करें
रेक्टेलिस, जो 3 मंजिलों में स्थित है: चमड़े के नीचे, सबम्यूकोसल और सबफेशियल प्लेक्सस
नसों
संरक्षण: सहानुभूति तंतु - अवर मेसेन्टेरिक और महाधमनी प्लेक्सस से:
पैरासिम्पेथेटिक फाइबर - II-IV त्रिक तंत्रिकाओं से।
लसीका जल निकासी: वंक्षण तक (ऊपरी क्षेत्र से), पीछे - मलाशय, आंतरिक
इलियाक, पार्श्व त्रिक (मध्य क्षेत्र से), ए के साथ स्थित नोड्स में। रेक्टलिस
सुपीरियोस और ए. मेसेन्टेरिका अवर (ऊपरी क्षेत्र से)। मूत्राशय
संरचना: शीर्ष, शरीर, नीचे, मूत्राशय की गर्दन।
को छोड़कर, मूत्राशय की श्लेष्मा झिल्ली सिलवटों का निर्माण करती है
वेसिकल त्रिकोण - म्यूकोसा का चिकना क्षेत्र
आकार में त्रिकोणीय, सबम्यूकोसा से रहित। शिखर
त्रिकोण - मूत्रमार्ग का आंतरिक उद्घाटन,
आधार प्लिका इंटरयूरिका है, जो मूत्रवाहिनी के छिद्रों को जोड़ता है।
मूत्राशय का अनैच्छिक स्फिंक्टर - एम। दबानेवाला यंत्र
वेसिका 0 - मूत्रमार्ग की शुरुआत में स्थित है।
मनमाना - एम. स्फिंक्टर मूत्रमार्ग - एक सर्कल में
मूत्रमार्ग का झिल्लीदार भाग. जघन हड्डियों और मूत्र के बीच
मूत्राशय में फाइबर की एक परत होती है, पेरिटोनियम, जो गुजरती है
जब मूत्राशय भर जाता है तो पूर्वकाल पेट की दीवार मूत्राशय पर आ जाती है
ऊपर की ओर बढ़ता है (जो सर्जिकल बनाता है
पेरिटोनियम को नुकसान पहुंचाए बिना मूत्राशय पर हस्तक्षेप)।
सिंटोपी: ऊपर से और किनारों से - छोटी आंत के लूप, सिग्मॉइड,
सीकुम (पेरिटोनियम द्वारा अलग); नीचे तक - शरीर सटा हुआ है
प्रोस्टेया, वास डिफेरेंस के एम्पौल्स, सेमिनल वेसिकल्स।
रक्त की आपूर्ति: सिस्टम से ए. iltacaifern.
नसें वि में प्रवाहित होती हैं। इलियाका इन्फर्ना.
लसीका जल निकासी - एलियास एक्सटर्मा एट इंटर्ना और के साथ स्थित नोड्स में
त्रिकास्थि की पूर्वकाल सतह पर.
संरक्षण: हाइपोगैस्ट्रिक प्लेक्सस की शाखाएं। पौरुष ग्रंथि
एक कैप्सूल (उज्फास्किया पेल्विस) है; इसमें ग्रंथियां होती हैं जो मूत्रमार्ग में खुलती हैं
चैनल। इसमें 2 लोब और एक इस्थमस होता है।
सीमाएँ: सामने - झूठी और इस्चियाल हड्डियों की निचली शाखाएँ, किनारों पर - इस्चियम
पश्च ट्यूबरोसिटीज़ और सैक्रोट्यूबेरस लिगामेंट्स; पीछे - कोक्सीक्स और त्रिकास्थि। 2 में विभाजित
विभाग: पूर्वकाल (जेनिटोरिनरी) - लिनिया बिस्क्टाडिका का पूर्वकाल; पिछला -
(गुदा) - लिनिया बटिसियाडिका के पीछे। संख्या से ये विभाग होंगे निराश और
फेशियल शीट की पारस्परिक व्यवस्था। पुरुषों में कपाल क्षेत्र (रेगियो)
पुडेंडालिस) में लिंग, अंडकोश और उसकी सामग्री शामिल है।
I. लिंग (लिंग) - 3 गुफानुमा शरीरों से बना होता है - 2 ऊपरी और 1 निचला।
मूत्रमार्ग के पाचन शरीर का पिछला सिरा मूत्रमार्ग बल्ब बनाता है, सभी 3 निकायों के पूर्व सिरे लिंग के सिर का निर्माण करते हैं। प्रत्येक गुफानुमा पिंड का अपना ट्यूनिका अल्ब्यूजीनिया होता है,
सभी मिलकर फैस्टा पेनिस से ढके हुए हैं। लिंग की त्वचा आगे के सिरे पर बहुत गतिशील होती है
एक डिप्लिकेचर बनाता है - लाल मांस, आ त्वचा के नीचे से गुजरता है। वी.एन. प्रोटोन्डे लिंग.
मूत्रमार्ग. 3 भाग (प्रोस्टेटिक, झिल्लीदार और गुफानुमा)
3 संकुचन: नहर की शुरुआत, मूत्रमार्ग का झिल्लीदार भाग और बाहरी उद्घाटन।
3 विस्तार: नहर के अंत में, बल्बनुमा भाग में, प्रोस्टेट में स्केफॉइड फोसा
भागों.
2 वक्रताएँ: उपप्यूबिक (झिल्लीदार भाग का गुफाओं में संक्रमण) और प्रीप्यूबिक
(मूत्रमार्ग के स्थिर भाग का गतिशील भाग में संक्रमण)।
द्वितीय. अंडकोश (स्क्रोटम) एक चमड़े की थैली होती है जो 2 भागों में विभाजित होती है
इसमें अंडकोष और शुक्राणु रज्जु का अंडकोश भाग शामिल होता है।
अंडकोश की परतें (वृषण झिल्ली के रूप में भी जानी जाती हैं): 1) त्वचा; 2) मांसल झिल्ली (ट्यूनिका डार्टोस); 3)
फास्का स्पर्मा टिका एक्सटर्ना;4) एम. क्रेमास्टर और फैसक्टा क्रेमास्टरिका;5) फैसक्टा स्पर्मेटिका;6) ट्यूनिका
वेजिनेलिस वृषण (पार्श्विका और आंत की परतें)।
अंडकोष में ट्यूनिका एल्ब्यूजिना होता है। पीछे के किनारे पर एक उपांग है - एपिडिमिस। अंगों की स्थलाकृति
पुरुष श्रोणि (से:
कोवानोव वी.वी., संपादक,
1987):
1 - निचला खोखला
नस;
2 - उदर महाधमनी;
3 - वाम जनरल
फुंफरे के नीचे का
धमनी;
4 - केप;
5 - मलाशय;
6 - बाएँ
मूत्रवाहिनी;
7 - रेक्टोवेसिकल फोल्ड;
8 - रेक्टोवेसिकल
गहरा करना;
9 - बीज
शीशी;
10 - प्रोस्टेट
ग्रंथि;
11 - मांसपेशी,
ऊपर उठाने
गुदा;
12 - बाहरी
अवरोधिनी गुदा
छेद;
13 - अंडकोष;
14 - अंडकोश;
15 - योनि
वृषण झिल्ली;
16 - एपिडीडिमिस;
17 - चमड़ी;
18 - सिर
लिंग;
19 - वास डिफेरेंस
वाहिनी;
20 - आंतरिक
शुक्राणु प्रावरणी;
21 - गुफानुमा पिंड
लिंग;
22 - स्पंजी
यौन पदार्थ
सदस्य;
23 - बीज
रस्सी;
24 - बल्ब
लिंग;
25 - इस्कियोकेवर्नोसस मांसपेशी;
26 मूत्र
वें चैनल;
27 - समर्थन करना
जननांग स्नायुबंधन
सदस्य;
28 - जघन हड्डी;
29-मूत्र
बुलबुला;
30 - लेफ्ट जनरल
इलियाक नस;
31 - सही जनरल
फुंफरे के नीचे का
धमनी
महिला पेल्विक अंगों की स्थलाकृति
मलाशय, मलाशय पेरिटोनियम से घिरा होता हैप्लिका रेक्टौटेरिना.पेरिटोनियल बनाता है
निचले स्ट्रैंड में मलाशय ampulla का हिस्सा
गर्भाशय ग्रीवा की पिछली दीवार से सटा हुआ और
पश्च योनि तिजोरी. में
उपपेरिटोनियल मलाशय आसन्न
योनि की पिछली दीवार तक.
मूत्राशय और मूत्रमार्ग.
शरीर मूत्राशय के पीछे स्थित होता है,
गर्भाशय ग्रीवा और योनि. आखिरी वाले के साथ
मूत्राशय मजबूती से जुड़ा हुआ है।
मूत्रमार्ग छोटा, सीधा, आसानी से होता है
फैलने योग्य. दहलीज पर खुलता है
प्रजनन नलिका। जेनिटोरिनरी के नीचे
डायाफ्राम मूत्रमार्ग के सामने स्थित होता है
भगशेफ. मूत्रमार्ग की पिछली दीवार कड़ी होती है
योनि की पूर्वकाल की दीवार से जुड़ा हुआ।
मूत्रवाहिनी दो बार पार करती है। गर्भाशय:
श्रोणि की पार्श्व दीवार के पास (स्थान पर)।
निर्वहन ए. ए से गर्भाशय. इलियाका इन्फर्नो)
- धमनी की सतह का पता लगाता है; बंद करना
गर्भाशय की पार्श्व दीवार धमनी से अधिक गहरी होती है। गर्भाशय
गर्भाशय (गर्भाशय) में फंडस, शरीर, इस्थमस और गर्भाशय ग्रीवा शामिल हैं। गर्भाशय ग्रीवा पर योनि और
सुप्रवागिनल भाग. पेरिटोनियम की परतें, जो गर्भाशय की आगे और पीछे की दीवारों को ढकती हैं,
भुजाएँ आपस में मिलती हैं, जिससे पत्तियों के बीच गर्भाशय का एक विस्तृत स्नायुबंधन बनता है
सेलूलोज़. गर्भाशय के चौड़े स्नायुबंधन के आधार पर मूत्रवाहिनी स्थित होती है, ए। गर्भाशय, गर्भाशय की शिरापरक और तंत्रिका जाल, गर्भाशय का मुख्य स्नायुबंधन (एए। कार्डिनेल यूफ़ेरी)।
व्यापक लिगामेंट के पेरिटोनियम में संक्रमण के साथ-साथ, अंडाशय का सस्पेंसरी लिगामेंट बनता है,
जो एक पास करता है. और वी. ओवेरिका. अंडाशय मेसेंटरी द्वारा पीछे की ओर स्थिर होता है
चौड़े स्नायुबंधन का पत्ता. चौड़े स्नायुबंधन के मुक्त किनारे में डिम्बग्रंथि स्नायुबंधन नीचे की ओर स्थित होता है
इसके पीछे अंडाशय का अपना स्नायुबंधन है, और नीचे और पूर्वकाल में गोल गर्भाशय स्नायुबंधन है।
सिंटोपी: सामने - मूत्राशय; पीछे - मलाशय; लूप गर्भाशय के नीचे से सटे हुए हैं
बृहदांत्र.
रक्त आपूर्ति: आ. गर्भाशय वी.वी. गर्भाशय.
संरक्षण - गर्भाशय योनि जाल की शाखाएं।
लसीका जल निकासी: गर्भाशय ग्रीवा से - ए के दौरान नोड्स तक। त्रिक नोड्स में इलियाका इंटर्ना;
गर्भाशय के शरीर से - महाधमनी और वी के आसपास के नोड्स तक। कावा ट्यूफ़ेरियर. मूत्रमार्ग और योनि मूत्रजननांगी डायाफ्राम से होकर गुजरती हैं।
पेरिनियल तरफ, मूत्रजननांगी डायाफ्राम ढका हुआ है
पुडेंडल क्षेत्र, प्रावरणी, मांसपेशियों से संबंधित संरचनाएं।
क्षेत्र के पार्श्व भागों में भगशेफ के गुफानुमा शरीर होते हैं,
ढका हुआ एम. ischiocavernosus. योनि के वेस्टिबुल के किनारों पर झूठ बोलते हैं
वेस्टिबुल के बल्ब, मी से ढके हुए। बुलोकेवरहोन्स जो कवर करते हैं
भगशेफ, मूत्रमार्ग और योनि का उद्घाटन। बल्बों के पिछले सिरे पर
बार्थोलिन ग्रंथियाँ स्थित होती हैं।
पुडेंडल क्षेत्र में बाह्य जननांग होते हैं - बड़े और
लेबिया मिनोरा, भगशेफ।
मूत्राशय संचालन
सुपरप्यूबिक पंचर(समानार्थी: मूत्राशय पंचर, मूत्राशय पंचर) - पर्क्यूटेनियस
पेट की मध्य रेखा के साथ मूत्राशय का पंचर होना। निष्पादित करना
हस्तक्षेप या तो सुपरप्यूबिक केशिका पंचर के रूप में या
ट्रोकार एपिसिस्टोस्टॉमी।
सुपरप्यूबिक केशिका पंचर
संकेत: मूत्राशय से मूत्र निकालना यदि असंभव हो या
कैथीटेराइजेशन, मूत्रमार्ग आघात, जलन के लिए मतभेद की उपस्थिति
बाह्य जननांग।
मतभेद: मूत्राशय की छोटी क्षमता, तीव्र सिस्टिटिस या
पैरासिस्टिटिस, रक्त के थक्कों के साथ मूत्राशय का टैम्पोनैड, उपस्थिति
मूत्राशय के रसौली, बड़े निशान और वंक्षण हर्निया जो बदलते हैं
पूर्वकाल पेट की दीवार की स्थलाकृति।
संज्ञाहरण: 0.25-0.5% समाधान के साथ स्थानीय घुसपैठ संज्ञाहरण
नोवोकेन रोगी की स्थिति: पीठ के बल और श्रोणि को ऊपर उठाया हुआ।
पंचर तकनीक. 15-20 सेमी लंबी और लगभग 1 मिमी व्यास वाली सुई का उपयोग किया जाता है।
मूत्राशय को प्यूबिक से 2-3 सेमी की दूरी पर सुई से छेद दिया जाता है
आसंजन। मूत्र निकालने के बाद, पंचर साइट का इलाज किया जाता है और
बाँझ लेबल.
मूत्राशय का सुप्राप्यूबिक केशिका पंचर (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., संपादक, 1986): ए - पंचर तकनीक; बी - आरेख
छिद्र ट्रोकार एपिसिस्टोस्टॉमीसंकेत: तीव्र और जीर्ण मूत्र प्रतिधारण.
मतभेद, रोगी की स्थिति,
एनेस्थीसिया केशिका के समान ही है
मूत्राशय का पंचर.
ऑपरेशन तकनीक. सर्जरी के स्थल पर त्वचा
1-1.5 सेमी से अधिक काटें, फिर पंचर करें
ऊतक को ट्रोकार का उपयोग करके हटाया जाता है
मैंड्रिन स्टाइललेट, लुमेन के माध्यम से मूत्राशय में
ट्रोकार ट्यूब, ट्यूब में एक जल निकासी ट्यूब डाली जाती है
हटा दिया गया है, ट्यूब को रेशम के टांके के साथ त्वचा पर लगा दिया गया है।
ट्रोकार एपिसिस्टोस्टॉमी के चरणों का आरेख (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., संपादक, 1986): ए - इंजेक्शन के बाद ट्रोकार की स्थिति; बी -
ट्रोकार एपिसिस्टोस्टॉमी के चरणों का आरेख (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., संपादक,1986):
ए - इंजेक्शन के बाद ट्रोकार की स्थिति; बी - मैंड्रिन को हटाना; सी - परिचय
जल निकासी ट्यूब और ट्रोकार ट्यूब को हटाना; जी - ट्यूब स्थापित है और
त्वचा पर स्थिर
सिस्टोटॉमी मूत्राशय गुहा को खोलने की एक क्रिया है (चित्र 16.7)। हाई सिस्टोटॉमी (समानार्थक शब्द: एपिसिस्टोटॉमी, हाई सेक्शन
सिस्टोटॉमी मूत्राशय गुहा को खोलने की एक क्रिया है (चित्र 16.7)।हाई सिस्टोटॉमी (समानार्थक शब्द: एपिसिस्टोटॉमी, मूत्राशय का उच्च भाग, सेक्शन अल्ता)
पूर्वकाल चीरे के माध्यम से मूत्राशय के शीर्ष के क्षेत्र में एक्स्ट्रापरिटोनियलली प्रदर्शन किया जाता है
उदर भित्ति।
एनेस्थीसिया: 0.25-0.5% नोवोकेन समाधान या एपिड्यूरल एनेस्थेसिया के साथ स्थानीय घुसपैठ एनेस्थेसिया।
पहुंच - निचला मध्य, अनुप्रस्थ या धनुषाकार
एक्स्ट्रापेरिटोनियल. पहले मामले में, त्वचा के चीरे के बाद, चमड़े के नीचे
वसायुक्त ऊतक, पेट की सफेद रेखा सीधी खींची जाती है और
पिरामिड की मांसपेशियाँ, ट्रांसवर्सेलिस प्रावरणी को अनुप्रस्थ रूप से विच्छेदित किया जाता है
दिशा, और प्रीवेसिकल ऊतक को साथ में छील दिया जाता है
पेरिटोनियम की संक्रमणकालीन तह ऊपर की ओर, पूर्वकाल की दीवार को उजागर करती है
मूत्राशय. अनुप्रस्थ या धनुषाकार प्रदर्शन करते समय
त्वचा और चमड़े के नीचे के वसा ऊतक के पूर्वकाल भाग में चीरा लगाने के बाद पहुंच
रेक्टस एब्डोमिनिस मांसपेशियों के आवरण की दीवारें अनुप्रस्थ रूप से विच्छेदित होती हैं
दिशा, और मांसपेशियाँ अलग हो जाती हैं (या पार हो जाती हैं)। प्रारंभिक
मूत्राशय को दोनों के बीच जितना संभव हो सके उतना ऊपर उत्पादित किया जाना चाहिए
पहले मूत्राशय को खाली करके, संयुक्ताक्षर धारण करना
एक कैथेटर के माध्यम से. मूत्राशय के घावों को दो-पंक्ति सिवनी के साथ सिल दिया जाता है: पहली पंक्ति दीवार की सभी परतों के माध्यम से अवशोषित सिवनी सामग्री के साथ, दूसरी
पंक्ति - श्लेष्म झिल्ली को सिलाई किए बिना। पूर्वकाल पेट की दीवार
परतों में सिल दिया जाता है, और प्रीवेसिकल स्थान को सूखा दिया जाता है।
सिस्टोस्टॉमी के चरण. (से: मत्युशिन आई.एफ., 1979): ए - त्वचा चीरा की रेखा; बी - संक्रमणकालीन तह के साथ वसायुक्त ऊतक
सिस्टोस्टॉमी के चरण. (से: मत्युशिन आई.एफ., 1979): डी - एक प्रशिक्षण उपकरण मूत्राशय में डाला गया थाए - त्वचा चीरा लाइन;
ट्यूब, मूत्राशय के घाव को जल निकासी के चारों ओर सिल दिया जाता है;
बी - संक्रमण के साथ वसायुक्त ऊतक डी - ऑपरेशन का अंतिम चरण
पेरिटोनियम की तह ऊपर की ओर छिल जाती है;
सी - मूत्राशय का खुलना;
गर्भाशय और परिवर्धन पर ऑपरेशन
गर्भाशय और परिवर्धन पर ऑपरेशनमहिला जननांग अंगों तक परिचालन पहुंच
श्रोणि गुहा में:
उदर भित्ति
योनि
निचला
मध्य
laparotomy
सामने
कोलपोटॉमी
सुपरप्यूबिक
आड़ा
लैपरोटॉमी (द्वारा)
फ़ैन्नेनस्टील)
पिछला
कोलपोटॉमी
कोलपोटॉमी - महिला अंगों तक त्वरित पहुंच
पूर्वकाल या पीछे की दीवार को काटकर श्रोणि
प्रजनन नलिका। गर्भाशय पर ऑपरेशन के प्रकार
गर्भाशय को हटाने के साथ;
गर्भाशय के संरक्षण के साथ.
के मामले में गर्भाशय को हटाया जाता है घातक ट्यूमर, साथ ही व्यापक और
एकाधिक फ़ाइब्रोमेटस नोड्स, गंभीर रक्तस्राव जिसे रोका नहीं जा सकता
रूढ़िवादी रूप से। निष्कासन पूर्ण हो सकता है - गर्भाशय ग्रीवा के साथ हिस्टेरेक्टॉमी (विलुप्त होना) और
उपांग, और आंशिक - गर्भाशय ग्रीवा के संरक्षण के साथ सुप्रावागिनल विच्छेदन, उच्च
निचले भाग के संरक्षण के साथ गर्भाशय का विच्छेदन।
गर्भाशय पर ऑपरेशन करने के लिए उपयोग की जाने वाली तकनीक के आधार पर, उन्हें भी 2 समूहों में विभाजित किया गया है:
1) पारंपरिक; 2) लेप्रोस्कोपिक; 3) एंडोस्कोपिक।
पारंपरिक सर्जरी पेट की त्वचा में चीरा लगाकर की जाती है,
मुख्य रूप से विशेष रूप से कठिन मामलों में जब बड़ी मात्रा में सर्जरी की आवश्यकता होती है (के लिए)।
उन्नत कैंसर, गर्भाशय और मूत्राशय आगे को बढ़ाव)।
लेप्रोस्कोपिक ऑपरेशन आज स्त्री रोग संबंधी अभ्यास पर हावी हैं। वे
छोटे चीरों के साथ एक विशेष फाइबर-ऑप्टिक वीडियो जांच के माध्यम से किया जाता है, नहीं
त्वचा पर निशान छोड़ना.
एंडोस्कोपिक ऑपरेशन एक विशेष उपकरण के माध्यम से गर्भाशय गुहा के अंदर किया जाता है
एक कैमरे के साथ एक हिस्टेरोस्कोप, जिसे गर्भाशय गुहा में डाला जाता है, और छवि नियंत्रण में रखा जाता है
स्क्रीन पर विभिन्न जोड़-तोड़ किये जाते हैं। यह आंतरिक नोड्स, पॉलीप्स को हटाना है
रक्तस्राव रोकना, श्लेष्मा झिल्ली को खुरचना, निदान करना
बायोप्सी. योनि के पिछले भाग का पंचर, पेट का डायग्नोस्टिक पंचर
एक सिरिंज पर सुई द्वारा गुहा का प्रदर्शन किया जाता है
दीवार में एक छेद के माध्यम से इसके प्रवेश द्वारा
पश्च योनि तिजोरी
रेक्टो-गर्भाशय गुहा
पेल्विक पेरिटोनियम. पद
रोगी: पीठ पर आकर्षित होकर
पेट और मुड़े हुए घुटने
पैर। संज्ञाहरण:
अल्पकालिक संज्ञाहरण या स्थानीय
घुसपैठ संज्ञाहरण. तकनीक
हस्तक्षेप. दर्पण चौड़े
योनि खोलो, गोलियों से
पिछले होंठ को संदंश से पकड़ें
गर्भाशय ग्रीवा और जघन पर ले जाया गया
विलय। पश्च योनि तिजोरी
अल्कोहल और आयोडीन से इलाज किया जाता है
टिंचर लंबा कोचर क्लैंप
पीछे की श्लेष्मा झिल्ली को पकड़ें
योनि वॉल्ट गर्भाशय ग्रीवा से 1-1.5 सेमी नीचे
गर्भाशय और थोड़ा आगे की ओर खींचा हुआ।
फोरनिक्स का पर्याप्त रूप से पंचर करें
लंबी सुई (कम से कम 10 सेमी) के साथ
विस्तृत लुमेन, सुई
तार अक्ष के समानांतर निर्देशित
श्रोणि (दीवार को नुकसान से बचने के लिए
मलाशय) 2-3 सेमी की गहराई तक।
पश्च योनि फोर्निक्स के माध्यम से पेरिटोनियल गुहा की रेक्टौटेराइन गुहा का पंचर (से: सेवलीवा जी.एम., ब्रूसेंको वी.जी.,
संस्करण, 2006) गर्भाशय का विच्छेदन (सबटोटल, सुप्रवागिनलउपांगों के बिना गर्भाशय का सुप्रवागिनल विच्छेदन) गर्भाशय के शरीर को हटाने के लिए सर्जरी: गर्भाशय ग्रीवा के संरक्षण के साथ
(उच्च विच्छेदन), शरीर और सुप्रवागिनल के संरक्षण के साथ
गर्भाशय ग्रीवा के भाग (सुप्रावागिनल विच्छेदन)।
उपांगों के साथ गर्भाशय का विस्तारित विलोपन (syn.:
वर्थाइम का ऑपरेशन, टोटल हिस्टेरेक्टॉमी) - ऑपरेशन
उपांगों के साथ गर्भाशय का पूर्ण निष्कासन, ऊपरी तीसरा
योनि, क्षेत्रीय के साथ पेरीयूटेरिन ऊतक
लिम्फ नोड्स (सर्वाइकल कैंसर के लिए संकेतित)।
सिस्टेक्टॉमी - डिम्बग्रंथि ट्यूमर या सिस्ट को हटाना
टांग।
ट्यूबेक्टॉमी आमतौर पर फैलोपियन ट्यूब को हटाने के लिए किया जाने वाला एक ऑपरेशन है
केवल ट्यूबल गर्भावस्था की उपस्थिति में।
मलाशय संचालन
मलाशय विच्छेदन मलाशय के दूरस्थ भाग को हटाने के लिए एक ऑपरेशन हैइसके केंद्रीय स्टंप को पेरिनियल-सेक्रल घाव के स्तर तक कम करके।
अप्राकृतिक गुदा (syn.: anus praeterNaturalis) - कृत्रिम रूप से
गुदा बनाया जिसमें बृहदान्त्र की सामग्री पूरी तरह से होती है
अलग दिखना।
मलाशय उच्छेदन मलाशय के हिस्से को पुनर्स्थापना या हटाने के लिए किया जाने वाला एक ऑपरेशन है
इसकी निरंतरता को बहाल किए बिना, साथ ही पूरे मलाशय को बनाए रखते हुए
गुदा और स्फिंक्टर.
हार्टमैन की विधि के अनुसार मलाशय का उच्छेदन - मलाशय का इंट्रापेरिटोनियल उच्छेदन और
एकल-बैरल कृत्रिम गुदा के अनुप्रयोग के साथ सिग्मॉइड बृहदान्त्र।
मलाशय को निकालना - मलाशय को बिना ठीक किए निकालने के लिए एक ऑपरेशन
निरंतरता, क्लोजर उपकरण को हटाने और केंद्रीय सिरे की सिलाई के साथ
पेट की दीवार में.
क्वेनु-माइल्स विधि के अनुसार मलाशय का निष्कासन मलाशय का एक-चरण उदर पेरिनियल निष्कासन है, जिसमें पूरे मलाशय को हटा दिया जाता है
गुदा और गुदा दबानेवाला यंत्र, आसपास के ऊतक और लसीका
नोड्स, और सिग्मॉइड बृहदान्त्र के केंद्रीय खंड से एक स्थायी बनाते हैं
एकल-बैरल कृत्रिम गुदा। सर्जन योनि की पिछली दीवार में 1 छोटा पंचर बनाता है, जिसके माध्यम से
पेल्विक कैविटी में एक विशेष कंडक्टर डाला जाता है। इसके साथ छोटे की गुहा में
थोड़ी मात्रा में बाँझ तरल को श्रोणि में इंजेक्ट किया जाता है (सुधार के लिए)।
छवियाँ), एक छोटा वीडियो कैमरा और एक प्रकाश स्रोत।
वीडियो कैमरे से छवि मॉनिटर स्क्रीन पर प्रसारित होती है, जो सर्जन को अनुमति देती है
गर्भाशय, अंडाशय और फैलोपियन ट्यूब की स्थिति का आकलन करें। इसके अलावा, वहाँ है
फैलोपियन ट्यूब धैर्य का आकलन.
पेरिनेम की स्थलाकृतिक शारीरिक रचना
पेरिनेम सामने की ओर प्यूबिक द्वारा बने कोण से सीमित होता हैहड्डियाँ, पीछे - कोक्सीक्स का शीर्ष, बाहर - इस्चियाल ट्यूबरोसिटीज़,
श्रोणि के तल का निर्माण करता है। क्रॉच हीरे के आकार का है; रेखा,
इस्चियाल ट्यूबरोसिटीज़ को जोड़ने पर, इसे दो त्रिकोणों में विभाजित किया गया है:
पूर्वकाल वाला जननांग क्षेत्र है, और पीछे वाला गुदा क्षेत्र है। गुदा क्षेत्र
गुदा क्षेत्र
सामने एक रेखा से घिरा हुआ,
इस्चियाल को जोड़ना
ट्यूबरकल, पीछे - कोक्सीक्स, साथ
भुजाएँ - सैक्रोट्यूबेरस
स्नायुबंधन क्षेत्र के भीतर
गुदा स्थित है. पुरुषों और महिलाओं में गुदा क्षेत्र की परत-दर-परत स्थलाकृति समान होती है।
1. गुदा क्षेत्र की त्वचा परिधि पर मोटी और केंद्र में पतली होती है,
इसमें पसीना और वसामय ग्रंथियाँ होती हैं, जो बालों से ढकी होती हैं।
2. वसा का जमाव क्षेत्र की परिधि पर, गुदा त्वचा की ओर अच्छी तरह से विकसित होता है
क्षेत्र सतही वाहिकाएँ और तंत्रिकाएँ:
पेरिनियल नसें (एनएन. पेरिनियल)।
जांघ की पिछली त्वचीय तंत्रिका की पेरिनियल शाखाएं (आरआर. पेरिनेलेस एन. क्यूटेनियस फेमोरी पोस्टीरियर)।
निचली ग्लूटियल (ए. एट वी. ग्लूटिया इनफिरियर) और रेक्टल (ए. एट वी. रेक्टालिस इनफिरियर) धमनियों और शिराओं की त्वचीय शाखाएं;
सैफनस नसें गुदा के चारों ओर एक जाल बनाती हैं।
क्षेत्र के मध्य भाग की त्वचा के नीचे, सामने बाहरी गुदा दबानेवाला यंत्र है
पेरिनेम के कोमल केंद्र से जुड़ा हुआ है, और पीछे गुदा-कोक्सीजील लिगामेंट से जुड़ा हुआ है।
3. गुदा त्रिकोण के भीतर पेरिनेम की सतही प्रावरणी बहुत है
पतला।
4. इस्चियोरेक्टल फोसा का वसायुक्त शरीर उसी नाम के फोसा को भरता है।
5. पेल्विक डायाफ्राम की निचली प्रावरणी नीचे से लेवेटर एनी मांसपेशी को रेखाबद्ध करती है,
ऊपर से इस्कियोरेक्टल फोसा को सीमित करता है। 6. वह मांसपेशी जो एनी (एम. लेवेटर एनी) को उठाती है, इस क्षेत्र में प्रस्तुत की जाती है
इलियोकोक्सीजियस मांसपेशी (एम. इलियोकोक्सीजियस), कण्डरा चाप से शुरू होती है
श्रोणि की प्रावरणी, आंतरिक प्रसूति यंत्र की आंतरिक सतह पर स्थित होती है
मांसपेशियों। मांसपेशी अपने औसत दर्जे के बंडलों के साथ बाहरी स्फिंक्टर में बुनी हुई है
गुदा, ऊपरी और निचली प्रावरणी सामने की ओर से जुड़ी होती हैं
मूत्रजनन डायाफ्राम, पेरिनेम के कण्डरा केंद्र का निर्माण करता है। पीछे
गुदा नलिका, लेवेटर एनी मांसपेशी से जुड़ी होती है
एनालोकॉसीजील लिगामेंट।
7. पेल्विक डायाफ्राम की ऊपरी प्रावरणी - श्रोणि के पार्श्विका प्रावरणी का हिस्सा, रेखाएं
वह मांसपेशी जो गुदा को ऊपर से उठाती है।
8. श्रोणि की उपपेरिटोनियल गुहा में मलाशय के एम्पुला का एक्स्ट्रापेरिटोनियल भाग होता है,
पैरारेक्टल, रेट्रोरेक्टल और लेटरल
श्रोणि का कोशिकीय स्थान.
9. पार्श्विका पेरिटोनियम।
10. श्रोणि की पेरिटोनियल गुहा। इस्कियोरेक्टल फोसा (फोसा इस्कियोरेक्टलिस) सामने सीमित है
पेरिनेम की सतही अनुप्रस्थ मांसपेशी, पीछे - निचला किनारा
ग्लूटस मैक्सिमस मांसपेशी, पार्श्व में - प्रसूति प्रावरणी द्वारा;
आंतरिक प्रसूति पेशी, ऊपरी और औसत दर्जे की मांसपेशी पर स्थित -
पैल्विक डायाफ्राम की निचली प्रावरणी, मांसपेशियों की निचली सतह की परत,
लेवेटर गुदा. पूर्वकाल में इस्कियोरेक्टल फोसा
प्यूबिक रिसेस (रिकेसस प्यूबिकस) बनाता है,
गहरी अनुप्रस्थ मांसपेशी के बीच स्थित है
पेरिनेम और लेवेटर एनी मांसपेशी
पीछे - ग्लूटल पॉकेट (रिकेसस ग्लूटियलिस),
ग्लूटस मैक्सिमस मांसपेशी के किनारे के नीचे स्थित है।
इस्कियोरेक्टल फोसा की पार्श्व दीवार पर
ऑबट्यूरेटर प्रावरणी की परतों के बीच स्थित है
जननांग नहर (कैनालिस पुडेंडालिस); वे उसमें उत्तीर्ण हो जाते हैं
पुडेंडल तंत्रिका और आंतरिक पुडेंडल धमनी और शिरा,
के माध्यम से इस्कियोरेक्टल फोसा में प्रवेश करना
कम कटिस्नायुशूल रंध्र और निचला
मलाशय वाहिकाओं और तंत्रिका, के लिए उपयुक्त
गुदा नलिका। जेनिटोरिनरी क्षेत्र
जननांग क्षेत्र सीमित है: सामने
जघन चाप (उपजघन कोण),
पीछे - जोड़ने वाली एक रेखा
इस्चियाल ट्यूबरोसिटीज़, किनारों से नीचे तक
प्यूबिस की शाखाएँ और कटिस्नायुशूल की शाखाएँ
हड्डियाँ. जेनिटोरिनरी क्षेत्र की परत-दर-परत स्थलाकृति
औरत
पुरुषों
1. चमड़ा
2. चर्बी जमा होना
3. पेरिनेम की सतही प्रावरणी
4. पेरिनेम का सतही स्थान, जिसमें शामिल हैं:
पेरिनेम की सतही मांसपेशियाँ: सतही अनुप्रस्थ मांसपेशी
पेरिनेम (एम. ट्रांसवर्सम पेरिनेई सुपरफिशियलिस), इस्कियोकेवर्नोसस मांसपेशी
(एम. इस्चियोकावर्नोसस) बुलबोस्पोंजियोसस मांसपेशी (एम. बुलबोस्पोंजियोसस)
लिंग के पैर और बल्ब
क्लिटोरल क्रूरा और वेस्टिबुलर बल्ब
5. जेनिटोरिनरी डायाफ्राम (पेरीनियल झिल्ली) की निचली प्रावरणी 6. गहरा पेरिनियल स्थान जिसमें गहरी अनुप्रस्थ मांसपेशी होती है
मूत्रमार्ग का पेरिनेम और स्फिंक्टर (एम. ट्रांसवर्सस पेरिनेई)।
प्रोफंडस एट एम. स्फिंक्टर मूत्रमार्ग)।
7. मूत्रजनन डायाफ्राम की ऊपरी प्रावरणी।
8. पेल्विक डायाफ्राम का निचला प्रावरणी।
9. वह मांसपेशी जो एनी (एम. लेवेटर एनी) को उठाती है, में प्रस्तुत किया गया है
प्यूबोकोक्सीजियस मांसपेशी (एम. प्यूबोकोक्सीजियस) के साथ जेनिटोरिनरी क्षेत्र।
10. पेल्विक डायाफ्राम की ऊपरी प्रावरणी।
11. प्रोस्टेट कैप्सूल.
12. प्रोस्टेट ग्रंथि.
13. मूत्राशय के नीचे.
11. नहीं.
12. नहीं. जेनिटोरिनरी क्षेत्र
पुरुषों
जेनिटोरिनरी क्षेत्र के भीतर
पुरुषों में अंडकोश स्थित होता है
(अंडकोश) और लिंग (लिंग)। अंडकोश की थैली
अंडकोश (स्क्रोटम) - त्वचा और मांस का एक थैला
सीपियाँ त्वचा पतली, अधिक रंजित होती है
आसपास के क्षेत्रों की तुलना में, वसामय है
ग्रंथियाँ. मांसल झिल्ली अंडकोश की त्वचा को रेखाबद्ध करती है
अंदर से, चमड़े के नीचे की निरंतरता है
संयोजी ऊतक, वसा से रहित, शामिल है
बड़ी संख्या में चिकनी पेशी कोशिकाएँ और
लोचदार तंतु। मांसल झिल्ली बनती है
स्क्रोटल सेप्टम (सेप्टम स्क्रोटी), इसे अलग करना
दो भागों में, उनमें से प्रत्येक को कम करने की प्रक्रिया में
अंडकोष, झिल्लियों से घिरे हुए अंडकोष (टेस्टिस) से आते हैं
एपिडीडिमिस (एपिडीडिमिस) और शुक्राणु कॉर्ड
(फनिकुलस स्पर्मेटिकस)। अंडकोश की परत संरचना
1. चमड़ा।
2. मांसल झिल्ली जो त्वचा को सिलवटों में एकत्रित करती है।
3. बाह्य शुक्राणु प्रावरणी - अंडकोश में उतरती हुई सतही
प्रावरणी.
4. लेवेटर वृषण पेशी की प्रावरणी - अंडकोश में उतरती हुई
पेट की बाहरी तिरछी मांसपेशी की अपनी प्रावरणी।
5. मांसपेशी जो अंडकोष को ऊपर उठाती है (एम. क्रेमास्टर), आंतरिक का व्युत्पन्न
तिरछा और
अनुप्रस्थ पेट की मांसपेशियाँ।
6. आंतरिक शुक्राणु प्रावरणी अनुप्रस्थ प्रावरणी का व्युत्पन्न है।
7. अंडकोष का ट्यूनिका वेजिनेलिस, पेरिटोनियम का व्युत्पन्न है
पार्श्विका और आंत की प्लेटें, जिनके बीच में है
अंडकोष की सीरस गुहा.
8. अंडकोष का ट्यूनिका अल्ब्यूजिना। अंडा
वृषण (टेस्टिस), अंडकोश में स्थित, ढका हुआ
घना प्रोटीन खोल, आकार में अंडाकार।
अंडकोष का औसत आकार 4x3x2 सेमी होता है। अंडकोष में
पार्श्व और औसत दर्जे की सतहों को अलग करें,
आगे और पीछे के किनारे, ऊपर और नीचे के सिरे।
पार्श्व और औसत दर्जे की सतहें, ऊपरी छोर
और वृषण का अग्र भाग एक आंतीय परत से ढका होता है
योनि झिल्ली. पिछले किनारे पर स्थित है
मीडियास्टिनम वृषण (मीडियास्टिनम वृषण), इससे निकलता है
वृषण की अपवाही नलिकाएं (डक्टुली एफेरेंटेस टेस्टिस),
एपिडीडिमिस तक फैल रहा है। अधिवृषण
एपिडीडिमिस (एपिडीडिमिस) है
सिर, शरीर और पूंछ और झूठ बोलते हैं
अंडकोष का पिछला किनारा. सिर और शरीर
एपिडीडिमिस कवर करता है
योनि की आंत की पत्ती
सीपियाँ एपिडीडिमिस की पूँछ
वृषण भाग में चला जाता है
वास डिफेरेंस, जो
स्तर पर अंडकोश में स्थित है
अंडकोष और एक जटिल मार्ग है। शीर्ष पर
अनुबंध
अंडकोष (अपेंडिक्स एपिडीडिमिडिस) -
मेसोनेफ्रिक वाहिनी का प्रारंभिक भाग। स्पर्मेटिक कोर्ड
शुक्राणु रज्जु (फनिकुलस स्पर्मेटिकस) अंडकोष के ऊपरी सिरे से गहराई तक फैली होती है
वंक्षण वलय.
शुक्राणु रज्जु के तत्वों का स्थान इस प्रकार है: इसके पीछे के भाग में स्थित है
वास डेफेरेंस (डक्टस डेफेरेंस); इसके आगे वृषण धमनी है
(ए. वृषण); पीछे - वास डिफेरेंस की धमनी (ए. डिफ्रेंशियलिस); हमनाम
नसें धमनी ट्रंक के साथ होती हैं। बड़ी संख्या में लसीका वाहिकाएँ
शिराओं के पूर्वकाल समूह के साथ गुजरें। इन
शिक्षा आंतरिक को कवर करती है
सेमिनल प्रावरणी, लेवेटर मांसपेशी
अंडकोष (एम. क्रेमास्टर), मांसपेशी प्रावरणी,
लेवेटर वृषण और बाहरी
शुक्राणु प्रावरणी, एक गोल नाल का निर्माण करती है
पिंकी मोटी. रक्त की आपूर्ति
अंडकोष, एपिडीडिमिस, शुक्राणु कॉर्ड और अंडकोश को रक्त की आपूर्ति में भाग लें
निम्नलिखित धमनियाँ:
वृषण धमनी (ए. वृषण), उदर महाधमनी से फैली हुई। वृषण धमनी के माध्यम से
गहरी वंक्षण वलय वंक्षण नलिका और शुक्राणु रज्जु में प्रवेश करती है, जहां यह हर चीज पर स्थित होती है
वास डिफेरेंस की पूर्वकाल सतह के साथ।
वास डिफेरेंस (ए. डक्टस डिफेरेंटिस) की धमनी, नाभि धमनी (ए.) से फैली हुई है।
नाभि) - आंतरिक इलियाक धमनी की शाखाएं (ए. इलियाका इंटर्ना)। धमनी
वास डेफेरेंस वास डेफेरेंस के साथ होता है, आमतौर पर इसके ऊपर स्थित होता है
पिछली सतह.
अंडकोष को ऊपर उठाने वाली मांसपेशी की धमनी (ए. क्रेमास्टरिका), निचले अधिजठर से निकलती है
धमनियों
(ए. अधिजठर अवर). गहरी वंक्षण वलय के क्षेत्र में धमनी शुक्राणु के पास पहुंचती है
फ़्यूनिकुलस और इसके साथ-साथ, इसके खोल में व्यापक रूप से शाखाएँ।
बाहरी जननांग धमनियां (एए. पुडेन्डे एक्सटर्ना), ऊरु धमनी से उत्पन्न होती हैं (ए.
फेमोरेलिस), रक्त की आपूर्ति करने वाली पूर्वकाल अंडकोशीय शाखाओं (एए. अंडकोश पूर्वकाल) को छोड़ दें
अंडकोश का अग्र भाग.
पश्च अंडकोशीय शाखाएं (एए. अंडकोशीय पोस्टीरियर), पेरिनियल धमनी से फैली हुई
(ए. पेरिनेलिस), आंतरिक पुडेंडल धमनी की शाखाएं (ए. पुडेंडा इंटर्ना)। अंडकोष और एपिडीडिमिस की नसें एक पैम्पिनिफ़ॉर्म प्लेक्सस (प्लेक्सस पैम्पिनिफ़ॉर्मिस) बनाती हैं,
कई अंतर्संबंधों और एनास्टोमोज़िंग से युक्त
शिरापरक वाहिकाएँ.
इस जाल की नसें ऊपर की ओर उठती हैं, धीरे-धीरे शिरापरक चड्डी में विलीन हो जाती हैं
रूप
वृषण शिरा (v. वृषण)। दाहिनी वृषण शिरा (v. वृषण डेक्सट्रा) प्रवाहित होती है
अवर वेना कावा (v. कावा अवर) सीधे, और बाईं वृषण शिरा
(वी. टेस्टिक्युलिस सिनिस्ट्रा) बायीं वृक्क शिरा (वी. रेनैलिस) में बहती है। संगम पर
इसलिए दाहिनी वृषण शिरा एक वाल्व बनाती है, लेकिन बाईं ओर कोई वाल्व नहीं बनता है
शुक्राणु रज्जु की वैरिकाज़ नसें बाईं ओर अधिक बार पाई जाती हैं
दाहिनी ओर से.
अंडकोष और शुक्राणु कॉर्ड से बाह्य प्रवाह के साथ संपार्श्विक बहिर्वाह संभव है
यौन
नसें (वी.वी. पुडेन्डे एक्सटर्ना) ऊरु शिरा (वी. फेमोरेलिस) में, पश्च अंडकोश के साथ
आंतरिक जननांग शिरा (वी. पुडेंडा इंटर्ना) में नसें (वी.वी. स्क्रोटेल्स पोस्टीरियर), द्वारा
मांसपेशी की नस जो अंडकोष को ऊपर उठाती है (v. cremasterica), और vas deferens की नस (v.
डक्टस डिफेरेंटिस) - अवर अधिजठर शिरा (v. अधिजठर अवर) में। लसीका जल निकासी
वृषण पूर्णांक की लसीका वाहिकाएँ प्रवाहित होती हैं
वंक्षण लिम्फ नोड्स (नोडी लिम्फैटिसी)।
इंगुइनेलस), जबकि लसीका वाहिकाएँ
अंडकोष स्वयं काठ की ओर निर्देशित होता है
लिम्फ नोड्स (नोडी लिम्फैटिसी लुम्बेल्स)। अंडकोष, शुक्राणु रज्जु और अंडकोश का संक्रमण।
अंडकोष वृषण जाल (प्लेक्सस टेस्टिक्युलिस) द्वारा संक्रमित होता है,
वृषण धमनी के साथ और निर्दिष्ट पोत के आसपास निरंतर है
नेटवर्क।
वृषण जाल उदर महाधमनी का व्युत्पन्न है
चक्रों
(प्लेक्सस एओर्टिकस एब्डोमिनलिस), सहानुभूतिपूर्ण और संवेदी प्राप्त करना
घबराया हुआ
छोटी और निचली स्प्लेनचेनिक तंत्रिकाओं की संरचना में फाइबर।
वास डिफेरेंस का संरक्षण वास डेफेरेंस द्वारा किया जाता है
वास डेफेरेंस धमनी के आसपास प्लेक्सस (प्लेक्सस डिफ्रेंशियलिस)।
वाहिनी. जाल
वास डिफेरेंस - अवर हाइपोगैस्ट्रिक प्लेक्सस (प्लेक्सस) का व्युत्पन्न
हाइपोगैस्ट्रिकस अवर), त्रिक नोड्स से सहानुभूति फाइबर प्राप्त करना
सहानुभूतिपूर्ण ट्रंक. वैस डिफेरेंस का परानुकंपी संक्रमण
मुंह पर चिपकाने
पेल्विक स्प्लेनचेनिक तंत्रिकाओं (एनएन. स्प्लेनचेनिक पेल्विनी) द्वारा किया जाता है। अंडकोश और शुक्राणु रज्जु का दैहिक संक्रमण किया जाता है
काठ और त्रिक जाल की शाखाएँ।
इलियोइंगुइनल तंत्रिका (एन. इलियोइंगुइनलिस) वंक्षण नहर से होकर गुजरती है
शुक्राणु रज्जु की पूर्वकाल सतह और पूर्वकाल अंडकोशीय तंत्रिकाओं को छोड़ती है
(एनएन. स्क्रोटेल्स एन्टीरियरेस), प्यूबिस और अंडकोश की त्वचा को संक्रमित करता है।
पेरिनियल तंत्रिका (एन. पेरिनेलिस), पुडेंडल तंत्रिका (एन. पुडेन्डस) से फैली हुई,
पेरिनेम के सतही स्थान से होकर गुजरता है और पीछे तक फैला होता है
अंडकोश की सतह पश्च अंडकोश तंत्रिका (एनएन. अंडकोश की थैली) है।
जननांग ऊरु तंत्रिका की जननांग शाखा (आर. जेनिटेलिस एन. जेनिटोफेमोरेलिस), शाखा
काठ का जाल, वंक्षण नहर में शुक्राणु कॉर्ड के पीछे स्थित होता है,
अंडकोष, अंडकोश की त्वचा और मांस को ऊपर उठाने वाली मांसपेशी को संक्रमित करता है। लिंग
लिंग से मिलकर बनता है
दो गुफानुमा पिंडों से और
करोप्स स्पोंजिओसम। कैवर्नस और
लिंग का कॉर्पस स्पोंजियोसम
घने सफेद रंग से ढका हुआ
शंख। प्रोटीन से
शरीर में गहराई तक गोले
लिंग पीछे हटना
प्रक्रियाएं - ट्रैबेकुले, बीच में
वे कोशिकाएँ हैं। लिंग के गुफानुमा शरीर आंतरिक सतह से पैरों (क्रूरा लिंग) से शुरू होते हैं
जघन हड्डियों की निचली शाखाएँ। लिंग के पेडुनकल के जघन संलयन के स्तर पर
लिंग के सेप्टम (सेप्टम पेनिस) को बनाने के लिए कनेक्ट करें और जारी रखें
लिंग के शरीर (कॉर्पस पेनिस) में, इसके पीछे की ओर स्थित होता है और इसे बनाता है
लिंग का पिछला भाग (डोरसम लिंग)।
लिंग का स्पंजी शरीर (कॉर्पस स्पोंजियोसम पेनिस) बीच में खांचे में स्थित होता है
गुफानुमा शरीर और लिंग की मूत्रमार्ग सतह बनाता है (चेहरे)।
मूत्रमार्ग)। लिंग के कॉर्पस स्पोंजियोसम की पूरी लंबाई में प्रवेश किया जाता है
मूत्रमार्ग, जो सिर पर एक बाहरी छिद्र से खुलता है।
कॉर्पस स्पोंजियोसम का समीपस्थ भाग गाढ़ा हो जाता है और इसे जननांग बल्ब के रूप में नामित किया जाता है
सदस्य (बल्बस लिंग)। इसका दूरस्थ भाग लिंग का सिर (ग्लांस लिंग) बनाता है।
लिंग का सिर शंकु के आकार का होता है और मशरूम टोपी जैसा दिखता है। अवकाश में
सिर के आधार में एक साथ जुड़े हुए गुफाओं वाले पिंडों के नुकीले सिरे शामिल होते हैं
लिंग. सिर का पिछला भाग सिर के शीर्ष (कोरोना ग्लैंडिस) में, पीछे से गुजरता है
अंतिम सिर की गर्दन (कोलम ग्लैंडिस) है। सिर की निचली सतह से
सिर का सेप्टम (सेप्टम ग्लैंडिस) इसकी मोटाई में निर्देशित होता है। लिंग की त्वचा लचीली, गतिशील होती है, इसमें बहुत सारा वसामय पदार्थ होता है
लोहा पर
लिंग के पीछे (डोरसम लिंग) यह इतना पतला होता है कि आप इसके आर-पार देख सकते हैं
शाखाओं में
सतही नसें. लिंग के सिर के क्षेत्र में, त्वचा सीधे
लिंग के स्पंजी शरीर से सटा होता है और उसके साथ जुड़ जाता है। गर्दन के पीछे
सिर लिंग की चमड़ी (प्राइपुटियम लिंग) पर स्थित है -
त्वचा की एक तह जो आमतौर पर सिर और उसके ऊपर स्वतंत्र रूप से फैली होती है
समापन। चमड़ी की भीतरी सतह पर ग्रंथियाँ होती हैं
चमड़ी (ग्लैंडुला प्राइपुटियल्स), एक विशेष स्राव स्रावित करती है -
प्रीपुटियल लुब्रिकेंट (स्मेग्मा प्रीपुटियलिस)। मूत्रमार्ग पर चमड़ी
लिंग की सतह अग्रत्वचा के फ्रेनुलम (फ्रेनुलम) में गुजरती है
प्रेपुटी), सिर की निचली सतह पर स्थिर। लिंग में रक्त की आपूर्ति लिंग की गहरी और पृष्ठीय धमनियों द्वारा की जाती है
सदस्य (ए. प्रोफुंडा पेनिस एट ए. डोर्सलिस पेनिस) - आंतरिक पुडेंडल धमनी की शाखाएं
(ए.पुडेंडा इंटर्ना)। लिंग से रक्त का प्रवाह गहरे पृष्ठीय भाग के साथ होता है
लिंग की नस (वी. डॉर्सालिस पेनिस प्रोफुंडा), प्रोस्टेटिक शिरापरक जाल में
(प्लेक्सस वेनोसस प्रोस्टेटिकस), और लिंग की सतही पृष्ठीय नसों के साथ
(vv. dorsales लिंग superficiales) बाह्य जननांग शिराओं के माध्यम से (vv. pudendae externae) में
ऊरु शिरा (वी. फेमोरेलिस)।
लिंग से लसीका जल निकासी वंक्षण और बाहरी इलियाक में होती है
लिम्फ नोड्स (नोडी लिम्फैटिसी इंगुइनेल्स एट इलियासी एक्सटर्नी)।
लिंग का संक्रमण लिंग की पृष्ठीय तंत्रिका (n. dorsalis) द्वारा किया जाता है
लिंग), जननांग तंत्रिका (एन. पुडेंडस) से विस्तारित और संवेदनशील और युक्त
पैरासिम्पेथेटिक फाइबर. अवर हाइपोगैस्ट्रिक प्लेक्सस से सहानुभूति फाइबर
आंतरिक पुडेंडल धमनी के साथ लिंग के पास पहुँचें। मूत्रमार्ग
पुरुष मूत्र
चैनल आंतरिक रूप से प्रारंभ होता है
छेद और तीन से मिलकर बनता है
भाग: प्रोस्टेट,
झिल्लीदार और स्पंजी. 1. प्रोस्टेट भाग लगभग 4 सेमी लंबा होता है। इसमें संकुचन होता है
मूत्राशय की पेशीय झिल्ली के कारण आंतरिक उद्घाटन का स्तर, जो खेलता है
अनैच्छिक मूत्रमार्ग दबानेवाला यंत्र की भूमिका। विस्तारित में
प्रोस्टेटिक भाग स्खलन नलिकाएं (डक्टस इजेक्युलेटरी) खोलता है और
प्रोस्टेटिक नलिकाएं (डक्टुली प्रोस्टेटिसी)।
2. झिल्लीदार भाग लगभग 2 सेमी लम्बा और होता है
मूत्रमार्ग का सबसे संकुचित भाग, क्योंकि यह यहीं स्थित है
बाह्य स्फिंक्टर (एम. स्फिंक्टर मूत्रमार्ग)। मूत्रमार्ग के इस भाग के पीछे
नहर में बल्बोयूरेथ्रल ग्रंथियां होती हैं।
3. स्पंजी भाग लगभग 15 सेमी लंबा होता है। यह दो विस्तार बनाता है: में
लिंग बल्ब का वह क्षेत्र जहां उत्सर्जन नलिकाएं खुलती हैं
बल्बौरेथ्रल ग्रंथियां (डक्टस जीएल. बल्बौरेथ्रलिस), और स्केफॉइड फोसा के क्षेत्र में
मूत्रमार्ग, सिर में स्थित है
लिंग. स्पंजी भाग एक बाहरी छिद्र के साथ समाप्त होता है
मूत्रमार्ग, जिसका व्यास छोटा होता है
नेविकुलर फोसा की तुलना में। महिला जननांग क्षेत्र
महिला जननांग क्षेत्र
अंदर स्थित
मूत्रजननांगी
क्षेत्र. क्षेत्र के मध्य
जननांग भट्ठा (रीमा) पर कब्जा कर लेता है
पुडेन्डी), पार्श्विक रूप से सीमित
भगोष्ठ
मेजा पुडेन्डी), आगे और पीछे -
होठों का आगे और पीछे का भाग
(कोमिसुरा लेबियोरम एन्टीरियर एट
पश्च)। वेस्टिबुल का बल्ब (बल्बस वेस्टिबुली) एक अयुग्मित गुफानुमा संरचना है,
लगभग 3.5x1.5x1 सेमी मापने वाले दाएं और बाएं लोब से मिलकर बना है, जो स्थित है
लेबिया मेजा पुडेन्डी से अधिक मोटा, सामने जुड़ा हुआ
बल्ब का मध्यवर्ती भाग, जिसमें मुख्यतः शिरापरक होता है
जाल मूत्रमार्ग के बाहरी उद्घाटन और के बीच स्थित है
भगशेफ.
लेबिया मिनोरा (लेबिया मिनोरा पुडेन्डी) लेबिया मेजा के बीच स्थित होते हैं
होंठ, पार्श्व रूप से योनि के वेस्टिब्यूल (वेस्टिब्यूलम वेजिने) को सीमित करते हैं, और
सामने वे भगशेफ (क्लिटोरिस) पर लेटते हैं और उसकी चमड़ी (प्रीपुटियम क्लिटोरिडिस) बनाते हैं।
और ब्रिडल (फ्रेनुलम क्लिटोरिडिस)। पीछे की ओर, योनि का वेस्टिबुल फ्रेनुलम द्वारा सीमित होता है
लेबिया (फ्रेनुलम लेबियोरम पुडेन्डी)। भगशेफ (क्लिटोरिस) में दो गुफानुमा शरीर होते हैं जो सिर का निर्माण करते हैं
भगशेफ, भगशेफ का शरीर और भगशेफ के पैर, निचली शाखाओं से जुड़े होते हैं
जघन हड्डियाँ. भगशेफ के पीछे योनि के वेस्टिबुल में बाहरी द्वार खुलता है
मूत्रमार्ग का खुलना.
वेस्टिबुल की बड़ी ग्रंथि (gl. वेस्टिबुलरिस मेजर, बार्थोलिन) स्थित है
लेबिया मिनोरा का आधार, योनि के वेस्टिबुल के बल्बों के पीछे के किनारे पर स्थित होता है,
लेबिया मेजा की पीठ पर प्रक्षेपित। मलमूत्र नलिका खुल जाती है
योनि के वेस्टिबुल में लेबिया मिनोरा के मध्य और पीछे के तीसरे भाग की सीमा पर। बाहरी महिला जननांग अंगों को रक्त की आपूर्ति आंतरिक और की शाखाओं द्वारा की जाती है
बाहरी जननांग धमनियां (एए. पुडेंडे इंटर्ना एट एक्सटर्ना)।
पीछे की लेबियाल शाखाएं (एए. लेबियाल्स) आंतरिक पुडेंडल धमनी (ए. पुडेंडा इंटर्ना) से निकलती हैं
पोस्टीरियर), लेबिया मेजा और मिनोरा के पीछे के हिस्सों, गहरे और में रक्त की आपूर्ति करता है
भगशेफ की पृष्ठीय धमनी (ए. प्रोफुंडा क्लिटोरिडिस एट ए. डोर्सलिस क्लिटोरिडिस)।
बाहरी जननांग धमनियां (एए. पुडेन्डे एक्सटर्ना) ऊरु धमनी (ए.) से निकलती हैं।
फेमोरेलिस) और पूर्वकाल लेबियल धमनियों (एए. लेबियल्स एंटेरियरेस) को छोड़ देते हैं, जो रक्त की आपूर्ति करते हैं
लेबिया मेजा और मिनोरा के पूर्वकाल खंड।
बाहरी महिला जननांग से पूर्वकाल लेबियल नसों (vv. labiales) के माध्यम से रक्त का बहिर्वाह
पूर्वकाल) बाहरी जननांग शिराओं में और आगे ऊरु शिरा में; पश्च लेबियल शिराओं के साथ (vv.
लेबियल्स पोस्टीरियर) - आंतरिक पुडेंडल शिरा में और आगे आंतरिक इलियाक शिरा में
नस; भगशेफ की गहरी पृष्ठीय शिरा के साथ (v. डोर्सलिस क्लिटोरिडिस प्रोफुंडा) - मूत्राशय में
शिरापरक जाल (प्लेक्सस वेनोसस वेसिकैलिस) और आगे मूत्राशय शिराओं के साथ आंतरिक में
इलियाक नस. बाहरी महिला जननांग से लसीका जल निकासी वंक्षण में होती है
लिम्फ नोड्स (नोडी लिम्फैटिसी इंगुइनेल्स) और आंतरिक इलियाक में
लिम्फ नोड्स (नोडी लिम्फैटिसी इलियासी इंटर्नी)।
बाहरी महिला जननांग का संरक्षण निम्नलिखित द्वारा किया जाता है:
नसें
पूर्वकाल लेबियल नसें (एनएन. लेबियल्स एन्टेरियोरेस), इलियोइंगुइनल तंत्रिका (एन. इलियोहाइपोगैस्ट्रिकस) से फैली हुई - लंबर प्लेक्सस (प्लेक्सस लुंबालिस) से।
जननांग ऊरु तंत्रिका की जननांग शाखा (आर. जेनिटेलिस एन. जेनिटोफेमोरेलिस) से
काठ का जाल।
पोस्टीरियर लेबियल नर्व्स (एनएन. लेबियल्स पोस्टीरियर), पेरिनियल से फैली हुई
नसें (एनएन. पेरिनेलिस) - सेक्रल प्लेक्सस से पुडेंडल तंत्रिका की शाखाएं।
पेरिनेम की ऑपरेटिव सर्जरी
जननांग सर्जरी
लेबिया की एस्थेटिक सर्जरी का इतिहास बहुत लंबा हैइतिहास और आम तौर पर स्त्री रोग विज्ञान में स्वीकार किया जाता है। शायद
सबसे लोकप्रिय सर्जिकल सुधारों में से एक।
यह इस तथ्य के कारण है कि शारीरिक विषमता छोटी है
लेबिया - यह महिला का शारीरिक मानक है
जीव, जिसका एहसास काल से होना शुरू होता है
तरुणाई। अक्सर बहुत लंबा
लेबिया मिनोरा फैल जाता है और लेबिया मेजा के नीचे लटक जाता है
लेबिया, जो सौंदर्यात्मक या कार्यात्मक बनाता है
असुविधा। ऐसे में वे अपने आंशिक का सहारा लेते हैं
उच्छेदन. ऑपरेशन की विशेषताएं. संचालन
स्थानीय संज्ञाहरण के तहत किया गया,
अवधि – 30-40 मिनट. लघु जननांग
होठों को बाहर की ओर खींचा जाता है, चिह्नित किया जाता है
अतिरिक्त हटा दिया जाता है. टांके लगाए गए हैं
विशेष धागे कि
अपने आप विघटित हो जाते हैं। पैरों के निशान
सर्जिकल हस्तक्षेप दिखाई नहीं दे रहा है. पश्चात की अवधि. पहला
शायद सर्जरी के कुछ दिन बाद
में हल्का दर्द और बेचैनी
संचालन का क्षेत्र. टांके गायब हो जाते हैं या गिर जाते हैं
2-3 सप्ताह में स्वयं, जिसके बाद आप कर सकते हैं
यौन गतिविधि फिर से शुरू करें.
योनि का खुलना कम होना
योनि के उद्घाटन को कम करने के लिए सर्जरीआमतौर पर इस उद्देश्य के लिए उपयोग किया जाता है
यौन जीवन की गुणवत्ता में सुधार
जिन महिलाओं ने प्रवेश का विस्तार किया है
प्रजनन नलिका। यह स्थिति अक्सर बच्चे के जन्म के बाद उत्पन्न होती है
प्राकृतिक जन्म नहर या इस क्षेत्र में किसी हेरफेर के माध्यम से। समानार्थी शब्द,
अक्सर रोगियों द्वारा उपयोग किया जाता है: कोलपोरैफी
और वैजिनोप्लास्टी। अनुवाद में कोलपोर्रेफी
योनि में टांके लगाने से अच्छा प्रभाव नहीं पड़ता है
ऑपरेशन का सार, और वेजिनोप्लास्टी काफी है
फिट बैठता है.
योनि में प्रवेश
योनि का प्रवेश द्वार देखने की दृष्टि से बहुत ही रोचक हैबेहतर संवेदनाएं और यौन प्रदर्शन। मांसपेशियों के कारण
जो आम तौर पर इसे सीमित करते हैं और उन्हें हासिल करते हैं
संभोग के दौरान अनियंत्रित संकुचन, जो प्रदान करता है
इसके अलावा, इसमें साथी के लिंग के साथ निकट संपर्क भी शामिल है
केंद्रित क्षेत्र बड़ी राशिसंवेदनशील
कुख्यात जी-स्पॉट सहित अंत। बाकी का
योनि का भाग अन्य मांसपेशियों द्वारा नियंत्रित होता है
ऐसी संरचनाएँ जो बच्चे के जन्म के कारण क्षतिग्रस्त न हों।
ऑपरेशन का सार
तो, योनि की मात्रा को कम करने की अवधारणा औरइसमें प्रवेश द्वार को लगभग 8 सेमी तक संकीर्ण करना शामिल है।
यह भाग सेक्स और बाकी विभाग सक्रिय रूप से शामिल होते हैं
कभी भी क्षतिग्रस्त नहीं होते, इसलिए यह ऑपरेशन हमेशा होता है
असरदार। अतिरिक्त पश्च म्यूकोसा हमेशा एक्साइज होता है
योनि की दीवारें और फटी हुई मांसपेशियां उभरकर सामने आती हैं
उन्हें सिल दिया जाता है. यह तथाकथित है
यदि आवश्यक हो तो कोलपोपेरिनओलेवाटोप्लास्टी भी
अतिरिक्त "मोर्चे" पर निर्णय लिया जाता है
प्लास्टिक", लेकिन यह पहले से ही अधिक दर्दनाक है और ज्यादातर मामलों में
मामले एक अनावश्यक प्रक्रिया है.
अतिरिक्त पूर्वकाल प्लास्टिक सर्जरी कब आवश्यक है?
कुछ महिलाएं हो सकती हैंसिस्टोसेले का पता चला है, या
पूर्वकाल की दीवार का आगे बढ़ना
प्रजनन नलिका। के कारण होता है
सिस्टिक प्रावरणी को नुकसान, इन दोनों को अलग करने वाली प्लेट
अंग। यह मूलतः एक मूत्र संबंधी हर्निया है।
बुलबुला, जो, निश्चित रूप से
परीक्षण, और गंभीर मामलों में
आराम करने पर लुमेन में फैल जाता है
योनि या उससे परे. यह
स्थिति का कारण बन सकता है
मूत्र असंयम, या बार-बार होना
पेशाब, इसके अलावा
सौंदर्य की दृष्टि से बहुत मनभावन नहीं लगता। सार
अतिरिक्त को खत्म करने के लिए हस्तक्षेप
"जाल"
गंभीर मामलों में पूर्वकाल प्लास्टिक सर्जरी के साथ याकोलपोपेरिनोलेवटोरोप्लास्टी के लिए एक जाल के उपयोग की आवश्यकता होती है
कृत्रिम अंग, जिसे अक्सर जाल भी कहा जाता है। लेकिन इसका दुरुपयोग मत करो
यह इसके लायक है, क्योंकि अनुचित उपयोग से गंभीर परिणाम हो सकते हैं
जटिलताएँ. हालाँकि मेष को प्राथमिकता वाली सामग्री नहीं माना जाता है
इसके बावजूद कुछ सर्जन अभी भी इसका उपयोग करते हैं
चिकित्सा अध्ययन जो रिपोर्ट करते हैं कि कम से कम 20%
कुछ मामलों में, अस्वीकृति के कारण यौन समस्याएं उत्पन्न होती हैं
ऊतक, या डिस्पेर्यूनिया, के दौरान या बाद में योनि क्षेत्र में दर्द
संभोग। यह इस तथ्य के कारण है कि इस प्रत्यारोपण का उपयोग
सर्जन के काम को सुविधाजनक और सरल बनाता है।
वैजिनोप्लास्टी की विशिष्ट गलतियाँ और जटिलताएँ
तो, सबसे खतरनाक हैं मलाशय में चोटें यामूत्राशय, ऐसी गलतियों के बाद एक लंबी अवधि
बहाली और अतिरिक्त हस्तक्षेप, शायद एक से अधिक।
पेरिनेम के मांसपेशियों के फ्रेम को बहाल किए बिना प्रवेश द्वार को सिलना
संभोग के दौरान दर्द होगा और सर्जरी के प्रभाव में कमी आएगी
बाद का। डिस्पेर्यूनिया, या अधिक सरल शब्दों में कहें तो दर्द, तब होता है
जाली का उपयोग और अत्यधिक सर्जिकल के कारण
गतिविधि। सूजन और दमन के कारण टांके अलग हो जाते हैं और
प्युलुलेंट फोड़े का गठन, फिर से नियमों के अधीन
तैयारी, नियुक्ति के साथ पश्चात प्रबंधन
जीवाणुरोधी दवाओं, यह जटिलता बेहद आम है
कभी-कभार।
आधुनिक प्रौद्योगिकियाँ
वर्तमान में, विभिन्न आधुनिकउपकरण, इनमें लेजर स्केलपेल, रेडियो फ्रीक्वेंसी सुई और शामिल हैं
हालाँकि, अन्य, वैजिनोप्लास्टी के लिए उपकरण का विकल्प
यह केवल सर्जन पर निर्भर करता है और ऑपरेशन के प्रत्येक चरण की आवश्यकता होती है
आपके प्रकार का उपकरण. असली समस्या यह है
एक सर्जन के कौशल, और आप इस कार्य का सामना कर सकते हैं
उच्च गुणवत्ता वाली मानक किट का उपयोग करना
माइक्रोसर्जिकल उपकरण, फिर से बेहतर और
स्केलपेल से भी अधिक तेज़, वे यही लेकर आये। और निःसंदेह उच्च गुणवत्ता
सीवन सामग्री.
आपके ध्यान देने के लिए धन्यवाद!
1) सुप्राप्यूबिक पंचर मूत्राशय का एक परक्यूटेनियस पंचर है- पेट की मध्य रेखा के साथ
- पेट की तिरछी रेखा के साथ
- पेट की निचली क्षैतिज रेखा के साथ
2) सुपरप्यूबिक केशिका पंचर के लिए संकेत
- यदि असंभव या उपलब्ध हो तो मूत्राशय से मूत्र निकालना
कैथीटेराइजेशन के लिए मतभेद
- मूत्रमार्ग आघात के साथ
- बाहरी जननांग का जलना
3) सुपरप्यूबिक केशिका पंचर के लिए मतभेद
- तीव्र सिस्टाइटिस या पैरासिस्टाइटिस
-तीव्र मूत्र प्रतिधारण
-बाहरी जननांग की जलन
4) क्षेत्र में हाई सिस्टोटॉमी की जाती है
- मूत्राशय का शीर्ष
-मूत्राशय का शरीर
-मूत्राशय के नीचे 5) पेल्विक गुहा में महिला जननांग अंगों तक परिचालन पहुंच
-योनि
-उदर भित्ति
-पोस्टीरियर कोलपोटॉमी
6) गर्भाशय पर ऑपरेशन करने की तकनीक के अनुसार इन्हें विभाजित किया गया है
-परंपरागत;
-लैप्रोस्कोपिक;
-एंडोस्कोपिक.
7) हिस्टेरेक्टॉमी के प्रकार
-उपयोग
- कुल
- हिस्टेरोसाल्पिंगो-ओफोरेक्टोमी
- रेडिकल हिस्टेरेक्टॉमी
- लेप्रोस्कोपिक; 8) सिस्टेक्टॉमी - निष्कासन
- पेडुंकुलेटेड डिम्बग्रंथि ट्यूमर।
- पेडुंक्युलेटेड डिम्बग्रंथि सिस्ट
-सब सही हैं
9) डायरेक्ट वंक्षण हर्निया में वंक्षण नलिका की कौन सी दीवार कमजोर हो जाती है?
-ऊपरी
-सामने
-पिछला
10) जन्मजात वंक्षण हर्निया में हर्नियल थैली का निर्माण होता है
- पेरिटोनियम की योनि प्रक्रिया
-पार्श्विका पेरिटोनियम
- छोटी आंत की मेसेंटरी 11. गर्भाशय के सहायक उपकरण में शामिल हैं:
1. पेल्विक डायाफ्राम
2. गर्भाशय के चौड़े स्नायुबंधन
3. योनि
4. मूत्रजननांगी डायाफ्राम
5. कार्डिनल स्नायुबंधन
12. गर्भाशय को रक्त की आपूर्ति करने वाली धमनियाँ:
1. गर्भाशय
2. निचला वेसिकल
3. गोल गर्भाशय स्नायुबंधन की धमनियां
4. डिम्बग्रंथि
5. अवर अधिजठर
13. अंडाशय के निर्धारण में भाग लेना:
1. स्नायुबंधन जो अंडाशय को निलंबित करते हैं
2. कार्डिनल स्नायुबंधन
3. गोल गर्भाशय स्नायुबंधन
4. अंडाशय की मेसेंटरी
5. स्वयं के डिम्बग्रंथि स्नायुबंधन 14. अंडाशय को रक्त की आपूर्ति करने वाली धमनियां:
1. गर्भाशय
2. गोल गर्भाशय स्नायुबंधन की धमनियां
3. अवर अधिजठर
4. डिम्बग्रंथि
15. प्रोस्टेट के संबंध में मूत्राशय
स्थित:
1. सामने
2. शीर्ष
3. नीचे से
4. पीछे 16. पुरुष मूत्रमार्ग का सबसे संकीर्ण भाग
है:
1. बाहरी छिद्र
2. मध्यवर्ती (झिल्लीदार) भाग
3. भीतरी छेद
17. अंडकोश और वृषण झिल्लियों की परतों की व्यवस्था का क्रम,
त्वचा से शुरू:
1. ट्यूनिका वेजिनेलिस
2. आंतरिक शुक्राणु प्रावरणी
3. बाह्य शुक्राणु प्रावरणी
4. मांसल झिल्ली
5. लेवेटर वृषण मांसपेशी अपनी प्रावरणी के साथ
6. चमड़ा 18. सुपीरियर रेक्टल धमनी किसकी शाखा है:
1. आंतरिक पुडेंडल धमनी
2. आंतरिक इलियाक धमनी
3. सुपीरियर मेसेन्टेरिक धमनी
4. बाह्य इलियाक धमनी
5. अवर मेसेन्टेरिक धमनी
19. पेरिटोनियम मलाशय के सुपरमुलरी भाग को कवर करता है:
1. केवल सामने
2. तीन तरफ
3. हर तरफ से
20. मलाशय के एम्पुला के निचले भाग से, उपपरिटोनियल तल में
श्रोणि, लसीका लिम्फ नोड्स में प्रवाहित होती है:
1. वंक्षण
2. पवित्र
3. सुपीरियर मेसेन्टेरिक
4. ऊपरी मलाशय और फिर निचले मेसेन्टेरिक तक
5. आंतरिक इलियाक 1-1;
2-1,2,3;
3- 1;
4-1;
5-1;
6-1,2,3;
7-1,2,3,4;
8-3;
9- 3;
10-1.
1,4
1,3,4
1,4
1,4
2
2
6,4,3,5,2,1
5
3
2,51) के., 26 वर्ष, एक्स्ट्रापेरिटोनियल क्षति के साथ जघन हड्डी का फ्रैक्चर
मूत्र दीवार
मूत्राशय। शल्य चिकित्सा का आधार कौन से सिद्धांत होने चाहिए
चोट का उपचार
इस स्थिति में?
2) मूत्राशय को एक्स्ट्रापेरिटोनियल क्षति के साथ,
ज़रूरत
रेट्रोप्यूबिक (प्रीवेसिकल) स्थान का जल निकासी। क्या तरीके
इसके कफ वाले रोगियों में जल निकासी का उपयोग किया जा सकता है
अंतरिक्ष?
3) मूत्र रोग विशेषज्ञ मूत्राशय की दीवार के घाव को सिल देता है। क्या
पेरिटोनियम के साथ इस अंग का शारीरिक संबंध
क्या इसकी दीवार के घाव को सिलने की तकनीक में अंतर निर्धारित है? कितने
मूत्राशय की दीवार पर टांके की पंक्तियाँ लगानी चाहिए? क्या परतें
अंग सिवनी में कैद है? 4) 26 वर्षीय रोगी आई को पैरामीट्राइटिस का पता चला था। इतिहास से: 1.5.
महीने स्त्री रोग विशेषज्ञ से संपर्क करने से पहले मरीज का इलाज चल रहा था
सिस्टिटिस के बारे में मूत्रमार्ग की संरचना क्या है
क्या महिलाओं में सिस्टिटिस की आवृत्ति निर्धारित की जाती है? संबंध स्पष्ट करें
सिस्टिटिस और पैरामीट्राइटिस।
5).रोगी 3, 18 वर्ष, निदान को स्पष्ट करने के लिए: “बिगड़ा हुआ।”
एक्टोपिक गर्भावस्था" के बाद पोस्टीरियर फोर्निक्स का पंचर किया गया
प्रजनन नलिका। ये अध्ययन किस मामले में पुष्टि करेगा
निदान? निदान की पुष्टि करने की रणनीति क्या हैं? 1) 1) मूत्राशय के घाव को (यदि संभव हो तो) बिना पकड़े डबल-पंक्ति सिवनी से सीवन करें
श्लेष्मा झिल्ली;
2) मूत्राशय से मूत्र की निकासी सुनिश्चित करना (सिस्टोस्टोमी);
3) जल निकासी प्रदान करें (प्यूबोफेमोरल या प्यूबिक-पेरिनियल तकनीक
रेट्रोप्यूबिक (प्रीवेसिकल) स्थान का जल निकासी)।
2).1) पेट की दीवार - पूर्वकाल पेट की दीवार (अनुप्रस्थ या अनुदैर्ध्य अतिरिक्त पेट) के माध्यम से
पहुँच);
2) ऑबट्यूरेटर फोरामेन (ऑबट्यूरेटर कैनाल से दूर) के माध्यम से श्रोणि की उपपेरिटोनियल गुहा तक पहुंच
बाहर से औसत दर्जे की सतहजांघें (एडक्टर मांसपेशी बिस्तर) आई. वी. बुयाल्स्की के अनुसार - मैकव्हॉर्टर;
3) पी. ए. कुप्रियनोव के अनुसार पेरिनेम पर जल निकासी रखना;
4) इस्चियाल-गुदा फोसा के माध्यम से जल निकासी को अप्रत्यक्ष रूप से हटाना (संयुक्त चोटों के मामले में)।
मूत्राशय और मलाशय)।
3) खाली अवस्था में, मूत्राशय उपपेरिटोनियलली (सीरस झिल्ली से ढका हुआ) स्थित होता है
आंशिक रूप से सामने से, किनारों से और पीछे से), जब भरा जाता है - मेसोपेरिटोनियलली। इसलिए, वे पेरिटोनियल और के बीच अंतर करते हैं
इस अंग के एक्स्ट्रापेरिटोनियल अनुभाग। पेरिटोनियल घाव को दो-पंक्ति सिवनी के साथ सिल दिया जाता है: पहली पंक्ति - एक धागे के साथ
मांसपेशियों की झिल्ली को पकड़ने के साथ अवशोषित करने योग्य सामग्री (श्लेष्म झिल्ली को पकड़ा नहीं जाता है!); दूसरी पंक्ति - पतली गैर-अवशोषित सीरस-पेशी धागा। कई दिनों तक मूत्राशय में इंजेक्ट किया जाता है
स्थायी कैथेटर. एक्स्ट्रापेरिटोनियल क्षेत्र की चोटों के लिए, ए
दोहरी पंक्ति सीवन. दूसरी पंक्ति में विसेरल (प्रीवेसिकल) प्रावरणी और मस्कुलरिस प्रोप्रिया शामिल हैं।
यूरिनरी फिस्टुला लगाकर ऑपरेशन पूरा किया जाता है। 4) महिलाओं में मूत्रमार्ग छोटा, सीधा, चौड़ा होता है।
मूत्राशय की लसीका वाहिकाओं और शिराओं का सीधा संबंध होता है
गर्भाशय और योनि की वाहिकाएँ (व्यापक स्नायुबंधन और आंतरिक के आधार पर)।
इलियाक लिम्फ नोड्स)।
5) रक्त की उपस्थिति से परेशान अस्थानिक गर्भावस्था की पुष्टि की जाती है
रक्त वाहिका (परिणामस्वरूप रक्त) के बजाय पेट की गुहा से
सफेद पृष्ठभूमि पर जांच की गई: उदर गुहा से रक्त का रंग गहरा है
बारीक ग्रैन्युलैरिटी (संवहनी बिस्तर के बाहर जमावट); एक बर्तन से खून
(ताजा) में दानेदारपन नहीं होना चाहिए। पेट से रक्त प्राप्त करते समय
लैपरोटॉमी गुहा में की जाती है।
26399 0
पेल्विक डायाफ्राम में एक मांसपेशी होती है जो गुदा को ऊपर उठाती है, जिसके तंतु जघन हड्डियों की निचली शाखाओं की पिछली सतह से और किनारों पर - कंडरा चाप से (मोटा होने से गठित) धनुषाकार तरीके से विस्तारित होते हैं ऑबट्यूरेटर इंटर्नस मांसपेशी का प्रावरणी) कोक्सीक्स की ओर, और तीन युग्मित मांसपेशियों से: जघन-कोक्सीजील, इलियोकोक्सीजस और इस्चियोकोकीजियस। मलाशय का अंतिम भाग पेल्विक डायाफ्राम से होकर गुजरता है। पेल्विक डायाफ्राम दोनों तरफ फेशियल शीट से ढका होता है।
पेल्विक डायाफ्राम:
1 - मांसपेशी जो एनी को ऊपर उठाती है; 2 - कोक्सीजियस मांसपेशी; 3 - पिरिफोर्मिस मांसपेशी; 4 - जघन सिम्फिसिस; 5 - मूत्रमार्ग; 6 - योनि; 7 - मलाशय; 8 - ऑबट्यूरेटर फोसा
पेल्विक डायाफ्राम का अग्र भाग मूत्रजनन डायाफ्राम द्वारा बनता है - एक कण्डरा झिल्ली जिसमें दो फेशियल शीट (तथाकथित मूत्रजननांगी त्रिकोण) होती है, जो सिम्फिसिस के निचले किनारे के नीचे स्थित होती है और निचली शाखाओं द्वारा पार्श्व रूप से सीमित स्थान को भरती है। जघन और इस्चियाल हड्डियों की शाखाएँ। मूत्रजनन डायाफ्राम का पिछला किनारा गहरी अनुप्रस्थ पेरिनियल मांसपेशियों द्वारा बनता है, जो तुरंत लेवेटर एनी मांसपेशी के पूर्वकाल किनारे से सटा होता है।
मूत्रजनन डायाफ्राम को मूत्रमार्ग और योनि के माध्यम से छेदा जाता है।
मूत्रमार्ग, मूत्रजनन डायाफ्राम से गुजरते हुए, नीचे और पीछे से जघन संलयन के चारों ओर झुकता है, मजबूती से इसे ठीक करता है। पीछे की ओर, मूत्रमार्ग एक घने संयोजी ऊतक सेप्टम के माध्यम से योनि की पूर्वकाल की दीवार के साथ जुड़ा हुआ है।
पैल्विक अंग
पैल्विक अंगों में गर्भाशय, गर्भाशय उपांग, मूत्राशय और मलाशय शामिल हैं।गर्भाशय- एक खोखला चिकना मांसपेशी अंग, जो नाशपाती के समान होता है, जो ऐनटेरोपोस्टीरियर दिशा में चपटा होता है, जिसकी लंबाई 7 से 11 सेमी होती है। फैलोपियन ट्यूब के स्तर पर इसकी चौड़ाई 4-5 सेमी होती है, ऐनटेरोपोस्टीरियर का आकार 3-4 सेमी होता है।

गर्भाशय और उसके उपांग:
1 - गर्भाशय का शरीर; 2 - गर्भाशय ग्रीवा; 3 - मूत्राशय; 4 - गर्भाशय का गोल स्नायुबंधन; 5 - फैलोपियन ट्यूब; 6 - गर्भाशय धमनी; 7 - मूत्रवाहिनी; 8 - अंडाशय; 9 - योनि; 10 - मलाशय
गर्भाशय के निम्नलिखित भाग प्रतिष्ठित हैं:
1. गर्भाशय का निचला भाग उस स्थान के ऊपर इसका सबसे चौड़ा हिस्सा होता है जहां फैलोपियन ट्यूब गर्भाशय में प्रवेश करती है।
2. गर्भाशय का शरीर - गर्भाशय का सबसे बड़ा हिस्सा नीचे की ओर पतला होकर गर्भाशय ग्रीवा में गुजरता है।
3. गर्भाशय ग्रीवा.
गर्भाशय ग्रीवा में अक्सर एक बेलनाकार आकार होता है, इसकी औसत लंबाई 3 सेमी होती है। गर्भाशय ग्रीवा के सुप्रावागिनल (इसकी लंबाई का लगभग 2/3) और गर्भाशय ग्रीवा के योनि भाग प्रतिष्ठित होते हैं।
गर्भाशय की शारीरिक गुहा एक सपाट त्रिकोणीय भट्ठा है, जिसका शीर्ष नीचे की ओर निर्देशित होता है। निचले भाग में गर्भाशय गुहा गुजरती है ग्रीवा नहर, जो बाहरी और आंतरिक ग्रसनी के क्षेत्र में संकुचन के कारण धुरी के आकार का होता है।
गर्भाशय की दीवारें 3 परतों से बनी होती हैं:
एक। श्लेष्मा झिल्ली।
बी। मांसपेशियों की परत.
वी सबपेरिटोनियल संयोजी ऊतक के साथ पेरिटोनियम।
नीचे से, योनि गर्भाशय ग्रीवा से जुड़ती है, गर्भाशय की धुरी के साथ एक पूर्वकाल खुला कोण बनाती है, जो 90 ° से थोड़ा अधिक है।
योनि एक ट्यूबलर अंग है, जिसकी दीवारें 3 परतों से बनी होती हैं: बाहरी (संयोजी ऊतक), मध्य (चिकनी मांसपेशी) और आंतरिक (योनि श्लेष्मा)। योनि की दीवार की कुल मोटाई 3-4 मिमी से अधिक नहीं होती है।
योनि की स्थिति मुख्य रूप से मूत्रजनन डायाफ्राम के साथ-साथ योनि की दीवारों और पड़ोसी अंगों के बीच संयोजी ऊतक विभाजन के कारण तय होती है। योनि की पूर्वकाल की दीवार मूत्रमार्ग से घनिष्ठ रूप से जुड़ी हुई है।
किनारों से पेल्विक फ्लोर के स्तर पर योनि का मध्य तीसरा हिस्सा गुदा को ऊपर उठाने वाली मांसपेशियों के संपर्क में आता है। पेल्विक फ़्लोर के ऊपर, सामने, योनि की दीवार मूत्राशय से जुड़ती है और ढीले संयोजी ऊतक के माध्यम से उससे जुड़ी होती है जो वेसिको-योनि सेप्टम बनाती है।
योनि की पिछली दीवार मलाशय पर स्थित होती है, जहां से इसे कमजोर रूप से व्यक्त पेरिटोनियल-पेरिनियल एपोन्यूरोसिस द्वारा अलग किया जाता है। ऊपरी भाग में, पश्च फोरनिक्स के अनुरूप, योनि की पिछली दीवार 1-2 सेमी तक पेरिटोनियम से ढकी होती है। पक्षों से, श्रोणि डायाफ्राम के ऊपर, योनि कार्डिनल स्नायुबंधन द्वारा तय की जाती है।
ऊपरी कोनों के क्षेत्र में, गर्भाशय उपांगों से जुड़ा होता है, जिसमें फैलोपियन ट्यूब और अंडाशय शामिल होते हैं।
फैलोपियन ट्यूब एक युग्मित ट्यूबलर अंग है जो ऊपरी गर्भाशय कोण के क्षेत्र में गर्भाशय गुहा को पेट की गुहा से जोड़ता है।
फैलोपियन ट्यूब में 4 खंड होते हैं:
एक। ट्यूब का गर्भाशय भाग (अंतरालीय खंड) गर्भाशय की दीवार की मोटाई में स्थित होता है और इसकी गुहा में खुलता है। अंतरालीय क्षेत्र की लंबाई 1 से 3 सेमी तक होती है। लुमेन का व्यास 1 मिमी से अधिक नहीं होता है।
बी। इस्थमिक अनुभाग 3-4 सेमी लंबा ट्यूब का एक हिस्सा है, जो गर्भाशय की दीवार से ट्यूब के बाहर निकलने पर स्थित होता है। इस भाग में फैलोपियन ट्यूब की दीवार की मोटाई सबसे अधिक होती है।
वी फैलोपियन ट्यूब का एम्पुलरी सेक्शन लगभग 8 सेमी लंबा ट्यूब का धीरे-धीरे चौड़ा होने वाला घुमावदार हिस्सा है।
डी. फैलोपियन ट्यूब का फ़नल इसका अंतिम, सबसे चौड़ा खंड है, जो फैलोपियन ट्यूब के पेट के उद्घाटन की सीमा पर कई फ़िम्ब्रिया (फ़िम्ब्रिया) के साथ समाप्त होता है। फ़िम्ब्रिए की लंबाई 1 से 5 सेमी तक भिन्न होती है।
सबसे लंबा फ़िम्ब्रिया आमतौर पर अंडाशय के बाहरी किनारे पर स्थित होता है और उससे जुड़ा होता है (तथाकथित डिम्बग्रंथि फ़िम्ब्रिया)।
फैलोपियन ट्यूब की दीवारें 4 परतों से बनी होती हैं:
एक। बाहरी परत सीरस झिल्ली है।
बी। सबसेरोसल संयोजी ऊतक झिल्ली, आमतौर पर केवल इस्थमस और एम्पुलरी क्षेत्रों में व्यक्त की जाती है।
वी पेशीय आवरण, जिसमें बदले में चिकनी मांसपेशियों की 3 परतें होती हैं: बाहरी (अनुदैर्ध्य), मध्य (गोलाकार) और आंतरिक (अनुदैर्ध्य)।
घ. फैलोपियन ट्यूब की भीतरी परत श्लेष्मा झिल्ली होती है। यह फैलोपियन ट्यूब के लुमेन में कई अनुदैर्ध्य सिलवटों का निर्माण करता है, जिनकी ऊंचाई डिस्टल सेक्शन की ओर बढ़ती है।
फैलोपियन ट्यूब गर्भाशय के कोनों से क्षैतिज रूप से समकोण पर फैली होती हैं। इसके बाद, पार्श्व की ओर से फैलोपियन ट्यूब के एम्पुलरी खंड अंडाशय को एक चाप में इस तरह से घेरते हैं कि फैलोपियन ट्यूब के अंतिम खंड अंडाशय की औसत दर्जे की सतह से सटे होते हैं। अपनी पूरी लंबाई के दौरान, फैलोपियन ट्यूब गर्भाशय के व्यापक स्नायुबंधन के ऊपरी किनारे के पेरिटोनियम के दोहराव में स्थित होते हैं।
गर्भाशय के फैलोपियन ट्यूब के निचले किनारे के साथ, पेरिटोनियम फैलोपियन ट्यूब (मेसोवेरियम) की मेसेंटरी बनाता है। मेसो-अंडाशय में, वाहिकाएं फैलोपियन ट्यूब के साथ चलती हैं, जो गर्भाशय और डिम्बग्रंथि धमनियों की टर्मिनल शाखाओं के संलयन से बनती हैं और फैलोपियन ट्यूब को कई शाखाएं देती हैं। इस मामले में, अंतरालीय और इस्थमिक वर्गों के इंट्राऑर्गन वाहिकाएं मुख्य रूप से अनुप्रस्थ दिशा में स्थित होती हैं, और एम्पुलरी वर्गों में उनकी दिशा तिरछी होती है।
संवहनी नेटवर्क के अलावा, मेसोवेरियम में डिम्बग्रंथि उपांग (पैरोवेरियम) भी होता है, जो एक नलिका के रूप में फैलोपियन ट्यूब के समानांतर स्थित होता है, जिसमें लंबवत शाखाएं अंडाशय के हिलम की दिशा में फैली होती हैं।
जी.एम. सेवलीवा
डॉक्टरों के लिए व्याख्यान "श्रोणि की सर्जिकल शारीरिक रचना।" व्याख्यान का संचालन बोल्शकोव, आई.एन. द्वारा किया जाता है।
छोटे श्रोणि की सीमाएँ और भंडार
श्रोणि मानव शरीर का एक हिस्सा है जो श्रोणि हड्डियों (इलियक, प्यूबिक और इस्चियाल), त्रिकास्थि, कोक्सीक्स और स्नायुबंधन द्वारा सीमित है। जघन हड्डियाँ जघन संलयन का उपयोग करके एक दूसरे से जुड़ी होती हैं। इलियाक हड्डियाँ और त्रिकास्थि कम गति वाले अर्ध-जोड़ों का निर्माण करती हैं। त्रिकास्थि सैक्रोकोक्सीजील संलयन के माध्यम से कोक्सीक्स से जुड़ी होती है। प्रत्येक तरफ त्रिकास्थि से दो स्नायुबंधन शुरू होते हैं: सैक्रोस्पिनस लिगामेंट (लिग। सैक्रोस्पाइनल; इस्चियाल रीढ़ से जुड़ा हुआ) और सैक्रोट्यूबेरस लिगामेंट (लिग। सैक्रोट्यूबेरेल; इस्चियाल ट्यूबरोसिटी से जुड़ा हुआ)। वे बड़े और छोटे कटिस्नायुशूल निशानों को बड़े और छोटे कटिस्नायुशूल फोरामिना में बदल देते हैं।
सीमा रेखा (लिनिया टर्मिनलिस) श्रोणि को बड़े और छोटे में विभाजित करती है।
बड़ी श्रोणि का निर्माण इलियम की रीढ़ और पंखों से होता है। इसमें पेट के अंग शामिल हैं: अपेंडिक्स के साथ सीकुम, सिग्मॉइड बृहदान्त्र और छोटी आंत के लूप।
छोटी श्रोणि एक बेलनाकार गुहा है और इसमें ऊपरी और निचले खुले भाग होते हैं। श्रोणि के ऊपरी छिद्र को सीमा रेखा द्वारा दर्शाया जाता है। श्रोणि का निचला छिद्र पीछे कोक्सीक्स द्वारा, किनारों पर इस्चियाल ट्यूबरोसिटीज़ द्वारा, और सामने जघन संलयन और जघन हड्डियों की निचली शाखाओं द्वारा सीमित होता है। श्रोणि की आंतरिक सतह पार्श्विका मांसपेशियों से पंक्तिबद्ध होती है: इलियोपोसा (एम. इलियोपोसा), पिरिफोर्मिस (एम. पिरिफोर्मिस), ऑबट्यूरेटर इंटर्नस (एम. ओबटुरेटोरियस इंटर्नस)। पिरिफोर्मिस मांसपेशी वृहत् कटिस्नायुशूल रंध्र का कार्य करती है। मांसपेशियों के ऊपर और नीचे स्लिट जैसी जगहें होती हैं - सुप्रा- और इन्फ्रापिरिफॉर्म ओपनिंग्स (फोरैमिना सुप्रा - एट इन्फ्रापिरिफोर्मेस), जिसके माध्यम से रक्त वाहिकाएं और तंत्रिकाएं निकलती हैं: बेहतर ग्लूटियल धमनी, नसों और उसी नाम की तंत्रिका के साथ सुप्रापिरिफॉर्म ओपनिंग; अवर ग्लूटियल वाहिकाएं, अवर ग्लूटियल, कटिस्नायुशूल तंत्रिकाएं, जांघ की पिछली त्वचीय तंत्रिका, आंतरिक जननांग वाहिकाएं और पुडेंडल तंत्रिका - इन्फ्रापिरिफॉर्म फोरामेन के माध्यम से।
पेल्विक फ्लोर का निर्माण पेरिनेम की मांसपेशियों द्वारा होता है। वे पेल्विक डायाफ्राम (डायाफ्राम पेल्विस) और मूत्रजननांगी डायाफ्राम (डायाफ्राम यूरोजेनिटेल) बनाते हैं। पेल्विक डायाफ्राम को लेवेटर एनी मांसपेशी, कोक्सीजियस मांसपेशी और उन्हें कवर करने वाले पेल्विक डायाफ्राम के ऊपरी और निचले प्रावरणी द्वारा दर्शाया जाता है। मूत्रजनन डायाफ्राम जघन और इस्चियाल हड्डियों की निचली शाखाओं के बीच स्थित होता है और गहरी अनुप्रस्थ पेरिनियल मांसपेशी और मूत्रमार्ग स्फिंक्टर द्वारा बनता है, जो उन्हें कवर करने वाले जेनिटोरिनरी डायाफ्राम के प्रावरणी की ऊपरी और निचली परतों से बना होता है।
पेल्विक गुहा को तीन मंजिलों में विभाजित किया गया है: पेरिटोनियल, सबपेरिटोनियल और सबक्यूटेनियस (चित्र 16.1)।
श्रोणि का पेरिटोनियल तल (कैवम पेल्विस पेरिटोनियल) श्रोणि गुहा का ऊपरी भाग है, जो छोटे श्रोणि के पार्श्विका पेरिटोनियम के बीच घिरा होता है; उदर गुहा का निचला भाग है। यहाँ
चावल। 16.1. श्रोणि गुहा के फर्श
(से: ओस्ट्रोवरखोव जी.ई., बोमाश यू.एम., लुबोट्स्की डी.एन., 2005):
1 - पेरिटोनियल फ़्लोर, 2 - सबपेरिटोनियल फ़्लोर, 3 - सबक्यूटेनियस फ़्लोर
इसमें पेरिटोनियम से ढके हुए पेल्विक अंगों के अंग या हिस्से शामिल हैं। पुरुषों में, मलाशय का कुछ भाग और मूत्राशय का कुछ भाग श्रोणि के पेरिटोनियल तल में स्थित होते हैं। महिलाओं में, श्रोणि के इस तल में पुरुषों के समान मूत्राशय और मलाशय के समान हिस्से होते हैं, अधिकांश गर्भाशय, फैलोपियन ट्यूब, अंडाशय, गर्भाशय के व्यापक स्नायुबंधन और योनि का ऊपरी भाग। पेरिटोनियम मूत्राशय को ऊपर से, आंशिक रूप से बगल से और सामने से ढकता है। पूर्वकाल पेट की दीवार से मूत्राशय तक संक्रमण पर, पेरिटोनियम एक अनुप्रस्थ वेसिकल फोल्ड (प्लिका वेसिकलिस ट्रांसवर्सा) बनाता है। पुरुषों में मूत्राशय के पीछे, पेरिटोनियम वास डेफेरेंस के एम्पौल्स के अंदरूनी किनारों, वीर्य पुटिकाओं के शीर्ष को कवर करता है और मलाशय में गुजरता है, एक रेक्टोवेसिकल गुहा (एक्सावियो रेक्टोवेसिकलिस) बनाता है, जो कि रेक्टोवेसिकल सिलवटों द्वारा किनारों पर सीमित होता है। पेरिटोनियम (प्लिका रेक्टोवेसिकल)। महिलाओं में, मूत्राशय से गर्भाशय तक और गर्भाशय से मलाशय में संक्रमण के दौरान, पेरिटोनियम पूर्वकाल - वेसिको-गर्भाशय अवकाश (एक्सकैवेटियो वेसिकोटेरिना) और पीछे - रेक्टौटेरिन अवकाश, या डगलस की थैली (एक्सकेवेटियो रेक्टौटेरिना) बनाता है। जो उदर गुहा का सबसे निचला स्थान है। यह पार्श्व रूप से मलाशय-गर्भाशय सिलवटों (प्लिका रेक्टौटेरिना) से घिरा होता है, जो गर्भाशय से मलाशय और त्रिकास्थि तक चलता है। सूजन संबंधी द्रव्य, रक्त (पेट और पैल्विक अंगों पर चोट के मामले में, एक्टोपिक गर्भावस्था के दौरान ट्यूब का फटना), गैस्ट्रिक सामग्री (पेट के अल्सर का छिद्र), मूत्र (मूत्राशय में चोट) श्रोणि की गुहाओं में जमा हो सकते हैं। डगलस के अवकाश की संचित सामग्री को पश्च योनि फोर्निक्स के पंचर द्वारा पहचाना और हटाया जा सकता है।
श्रोणि का उपपेरिटोनियल तल (कैवम पेल्विस सबपरिटोनियल) श्रोणि गुहा का एक भाग है, जो श्रोणि के पार्श्विका पेरिटोनियम और श्रोणि प्रावरणी की परत के बीच घिरा होता है, जो शीर्ष पर लेवेटर एनी मांसपेशी को कवर करता है। पुरुषों में छोटे श्रोणि के उपपरिटोनियल तल में मूत्राशय और मलाशय के अतिरिक्त पेरिटोनियल खंड, प्रोस्टेट ग्रंथि, वीर्य पुटिकाएं, वास डेफेरेंस के श्रोणि खंड उनके ampoules के साथ, मूत्रवाहिनी के श्रोणि खंड, और महिलाओं में - समान खंड होते हैं मूत्रवाहिनी, मूत्राशय और मलाशय, साथ ही गर्भाशय ग्रीवा और योनि का प्रारंभिक भाग। श्रोणि अंग मध्य स्थिति में होते हैं और श्रोणि की दीवारों के सीधे संपर्क में नहीं आते हैं, जहां से वे फाइबर द्वारा अलग होते हैं। अंगों के अलावा, श्रोणि के इस हिस्से में रक्त वाहिकाएं, तंत्रिकाएं और श्रोणि के लिम्फ नोड्स होते हैं: आंतरिक इलियाक धमनियां
पार्श्विका और आंत शाखाओं के साथ, पार्श्विका नसें और पैल्विक अंगों के शिरापरक प्लेक्सस (प्लेक्सस वेनोसस रेक्टलिस, प्लेक्सस वेनोसस वेसिकैलिस, प्लेक्सस वेनोसस प्रोस्टेटिकस, प्लेक्सस वेनोसस यूटेरिनस, प्लेक्सस वेनोसस वेजिनेलिस), इससे उत्पन्न होने वाली नसों के साथ त्रिक तंत्रिका जाल, त्रिक खंड सहानुभूति ट्रंक, इलियाक धमनियों के साथ और त्रिकास्थि की पूर्वकाल अवतल सतह पर स्थित लिम्फैटिक नोड्स।
श्रोणि की प्रावरणी, इसकी दीवारों और अंदरूनी हिस्सों को कवर करती है, इंट्रा-पेट प्रावरणी की निरंतरता है और इसे पार्श्विका और आंत परतों में विभाजित किया गया है (चित्र 16.2)। पेल्विक प्रावरणी (फासिशिया पेल्विस पैरिटेलिस) की पार्श्विका परत पेल्विक गुहा की पार्श्विका मांसपेशियों और पेल्विक फ्लोर बनाने वाली मांसपेशियों को कवर करती है। पेल्विक प्रावरणी (प्रावरणी पेल्विस विसेरेलिस) की आंत की परत छोटे श्रोणि के मध्य तल में स्थित अंगों को कवर करती है। यह पत्ती पेल्विक अंगों के लिए फेशियल कैप्सूल बनाती है (उदाहरण के लिए,

चावल। 16.2. श्रोणि की प्रावरणी और कोशिकीय स्थान:
1 - पेरी-रेक्टल सेल्युलर स्पेस, 2 - पेरी-यूटेराइन सेल्युलर स्पेस, 3 - प्रीवेसिकल सेल्युलर स्पेस, 4 - लेटरल सेल्युलर स्पेस, 5 - इंट्रापेल्विक प्रावरणी की पार्श्विका परत, 6 - एंडोपेल्विक प्रावरणी की आंत परत, 7 - एब्डोमिनोपेरिनियल एपोन्यूरोसिस
प्रोस्टेट ग्रंथि के लिए पिरोगोव-रेत्सिया और मलाशय के लिए अमौसे), ढीले फाइबर की एक परत द्वारा अंगों से अलग किया जाता है जिसमें रक्त और लसीका वाहिकाएं और श्रोणि अंगों की तंत्रिकाएं स्थित होती हैं। कैप्सूल को ललाट तल में स्थित एक सेप्टम (डेनोनविलियर-सैलिसचेव एपोन्यूरोसिस; पुरुषों में सेप्टम रेक्टोवेसिकल और महिलाओं में सेप्टम रेक्टोवागिनेल) द्वारा अलग किया जाता है, जो प्राथमिक पेरिटोनियम का डुप्लिकेट है। सेप्टम के सामने पुरुषों में मूत्राशय, प्रोस्टेट ग्रंथि, वीर्य पुटिकाएं और वास डेफेरेंस के हिस्से होते हैं, और महिलाओं में मूत्राशय और गर्भाशय होते हैं। सेप्टम के पीछे मलाशय है।
पेल्विक गुहा में स्रावित सेलुलर स्थानों में पेल्विक अंगों और इसकी दीवारों के बीच स्थित फाइबर और अंगों और उनके आसपास के फेशियल शीथ के बीच स्थित फाइबर दोनों शामिल हैं। श्रोणि के मुख्य कोशिकीय स्थान, इसके मध्य तल में स्थित, प्रीवेसिकल, पैरावेसिकल, पेरियूटेरिन (महिलाओं में), पेरिरेक्टल, रेट्रोरेक्टल, दाएं और बाएं पार्श्व स्थान हैं।
प्रीवेसिकल सेल्युलर स्पेस (स्पेटियम प्रीवेसिकल; रेटियस का स्थान) एक सेल्यूलर स्पेस है जो सामने प्यूबिक सिम्फिसिस और प्यूबिक हड्डियों की शाखाओं से घिरा होता है, और पीछे मूत्राशय को कवर करने वाली पेल्विक प्रावरणी की आंत परत से घिरा होता है। प्रीवेसिकल स्पेस में, पैल्विक हड्डियों के फ्रैक्चर के साथ, हेमटॉमस विकसित होता है, और मूत्राशय की चोटों के साथ, मूत्र घुसपैठ होता है। किनारों से, प्रीवेसिकल स्पेस पैरावेसिकल स्पेस (स्पैटियम पैरावेसिकल) में गुजरता है - मूत्राशय के चारों ओर छोटे श्रोणि का सेलुलर स्थान, प्रीवेसिकल प्रावरणी द्वारा सामने और रेट्रोवेसिकल प्रावरणी द्वारा पीछे सीमित होता है। पेरी-गर्भाशय स्थान (पैरामेट्रियम) छोटे श्रोणि का सेलुलर स्थान है, जो गर्भाशय ग्रीवा के चारों ओर और उसके व्यापक स्नायुबंधन की पत्तियों के बीच स्थित होता है। गर्भाशय धमनियां और उन्हें पार करने वाली मूत्रवाहिनी, डिम्बग्रंथि वाहिकाएं, गर्भाशय शिरापरक और तंत्रिका जाल पेरीयूटेरिन स्थान से गुजरते हैं। गर्भाशय के गोल स्नायुबंधन के साथ पेरीयूटेरिन स्थान में गठित फोड़े वंक्षण नहर और पूर्वकाल पेट की दीवार की दिशा में, साथ ही इलियाक फोसा की ओर और रेट्रोपेरिटोनियल ऊतक में फैलते हैं; इसके अलावा, एक फोड़ा अंदर से टूट सकता है श्रोणि के आसन्न सेलुलर स्थान, श्रोणि अंग गुहाएं, ग्लूटल क्षेत्र, जांघ पर। पैरारेक्टल स्पेस (स्पेटियम पैरारेक्टेल) - मलाशय के फेशियल शीथ द्वारा सीमित सेलुलर स्पेस
आंतें. पोस्टीरियर रेक्टल स्पेस (स्पेटियम रेट्रोरेक्टेल) एक कोशिकीय स्थान है जो मलाशय के बीच स्थित होता है, जो आंत के प्रावरणी से घिरा होता है, और त्रिकास्थि की पूर्वकाल सतह, जो पेल्विक प्रावरणी से ढकी होती है। रेट्रोरेक्टल स्पेस के ऊतक में मध्य और पार्श्व त्रिक धमनियां और उनके साथ की नसें, त्रिक लिम्फ नोड्स, सहानुभूति ट्रंक के श्रोणि खंड और त्रिक तंत्रिका जाल होते हैं। रेट्रोरेक्टल स्पेस से प्यूरुलेंट लीक का प्रसार रेट्रोपेरिटोनियल सेल्युलर स्पेस, पेल्विस के लेटरल स्पेस और पेरी-रेक्टल स्पेस में संभव है। पार्श्व स्थान (स्पेटियम लेटरेल) छोटे श्रोणि का एक युग्मित सेलुलर स्थान है, जो श्रोणि प्रावरणी की पार्श्विका परत के बीच स्थित होता है, जो श्रोणि की पार्श्व दीवार को कवर करता है, और आंत की परत, जो श्रोणि अंगों को कवर करती है। पार्श्व स्थानों के ऊतक में मूत्रवाहिनी, वास डेफेरेंस (पुरुषों में), आंतरिक इलियाक धमनियां और उनकी शाखाओं और सहायक नदियों के साथ नसें, त्रिक प्लेक्सस की तंत्रिकाएं और अवर हाइपोगैस्ट्रिक तंत्रिका प्लेक्सस शामिल हैं। पार्श्व सेलुलर स्थानों से प्यूरुलेंट लीक का प्रसार रेट्रोपेरिटोनियल स्पेस में, ग्लूटल क्षेत्र में, रेट्रोरेक्टल और प्रीवेसिकल और श्रोणि के अन्य सेलुलर स्थानों, जांघ की योजक मांसपेशियों के बिस्तर में संभव है।
श्रोणि का चमड़े के नीचे का तल (कैवम पेल्विस सबक्यूटेनियम) श्रोणि डायाफ्राम और पेरिनियल क्षेत्र से संबंधित पूर्णांक के बीच श्रोणि का निचला भाग है। श्रोणि के इस खंड में जननांग प्रणाली के अंगों के हिस्से और आंतों की नली का अंतिम खंड शामिल है। इस्चियोरेक्टल फोसा (फोसा इस्चियोरेक्टेलिस) भी यहां स्थित है - पेरिनियल क्षेत्र में एक युग्मित अवसाद, फैटी टिशू से भरा हुआ, पेल्विक डायाफ्राम द्वारा औसत दर्जे तक सीमित, बाद में इसके कवरिंग प्रावरणी के साथ ऑबट्यूरेटर इंटर्नस मांसपेशी द्वारा सीमित होता है। इस्चियोरेक्टल फोसा का फाइबर श्रोणि के मध्य तल के फाइबर के साथ संचार कर सकता है।
16.2. पुरुष पेल्विक अंगों की स्थलाकृति
मलाशय बड़ी आंत का अंतिम खंड है, जो तीसरे त्रिक कशेरुका के स्तर से शुरू होता है। मलाशय पेरिनेम के गुदा क्षेत्र में गुदा उद्घाटन के साथ समाप्त होता है। मलाशय के सामने मूत्राशय और प्रोस्टेट ग्रंथि, वास डेफेरेंस की एम्पुला, वीर्य पुटिकाएं होती हैं

चावल। 16.3. पुरुष पेल्विक अंगों की स्थलाकृति (से: कोवानोव वी.वी., संस्करण, 1987): 1 - अवर वेना कावा; 2 - उदर महाधमनी; 3 - बाईं आम इलियाक धमनी; 4 - केप; 5 - मलाशय; 6 - बायां मूत्रवाहिनी; 7 - रेक्टोवेसिकल फोल्ड; 8 - रेक्टोवेसिकल अवकाश; 9 - वीर्य पुटिका; 10 - प्रोस्टेट ग्रंथि; 11 - मांसपेशी जो एनी को उठाती है; 12 - बाहरी गुदा दबानेवाला यंत्र; 13 - अंडकोष; 14 - अंडकोश; 15 - अंडकोष की ट्यूनिका वेजिनेलिस; 16 - एपिडीडिमिस; 17 - चमड़ी; 18 - लिंग का सिर; 19 - वास डिफेरेंस; 20 - आंतरिक शुक्राणु प्रावरणी; 21 - लिंग के गुफानुमा शरीर; 22 - लिंग का स्पंजी पदार्थ; 2 - शुक्राणु कॉर्ड; 24 - लिंग का बल्ब; 25 - इस्कियोकेवर्नोसस मांसपेशी; 26 - मूत्रमार्ग; 27 - लिंग का सस्पेंसरी लिगामेंट; 28 - जघन हड्डी; 29 - मूत्राशय; 30 - बाईं सामान्य इलियाक नस; 31 - दाहिनी सामान्य इलियाक धमनी
और मूत्रवाहिनी के अंतिम भाग। पीछे की ओर, मलाशय त्रिकास्थि और कोक्सीक्स से जुड़ा होता है। प्रोस्टेट ग्रंथि को मलाशय की पूर्वकाल की दीवार के माध्यम से स्पर्श किया जाता है, रेक्टोवेसिकल अवकाश को छेद दिया जाता है, और पैल्विक फोड़े खुल जाते हैं। मलाशय में दो खंड होते हैं: श्रोणि और पेरिनियल। उनके बीच की सीमा पैल्विक डायाफ्राम है। पेल्विक क्षेत्र में, सुप्रामूलरी भाग और मलाशय का एम्पुल्ला, जो इसका सबसे चौड़ा हिस्सा है, प्रतिष्ठित हैं। सुप्राम्पुलरी भाग सभी तरफ से पेरिटोनियम से ढका होता है। एम्पुला के स्तर पर, मलाशय पेरिटोनियम से ढका होता है, पहले सामने और किनारों पर, नीचे केवल सामने। रेक्टल एम्पुला का निचला हिस्सा अब पेरिटोनियम से ढका नहीं है। पेरिनियल भाग को गुदा नलिका कहा जाता है। इसके किनारों पर इस्कियोरेक्टल फोसा का ऊतक स्थित होता है। मलाशय को रक्त की आपूर्ति अयुग्मित बेहतर मलाशय धमनी और युग्मित मध्य और अवर मलाशय धमनियों द्वारा की जाती है। मलाशय की नसें चमड़े के नीचे, सबम्यूकोसल (निचले खंडों में इसे हेमोराहाइडल ज़ोन की नसों के ग्लोमेरुली द्वारा दर्शाया जाता है) और सबफेशियल शिरापरक प्लेक्सस बनाती हैं। मलाशय से शिरापरक बहिर्वाह बेहतर मलाशय शिरा के माध्यम से पोर्टल शिरा प्रणाली में, और मध्य और निचली मलाशय शिराओं के माध्यम से अवर वेना कावा प्रणाली में किया जाता है। इस प्रकार, मलाशय की दीवार में एक पोर्टाकैवल एनास्टोमोसिस होता है। सुप्रामूलरी भाग और एम्पुला के ऊपरी हिस्सों से लसीका जल निकासी अवर मेसेन्टेरिक धमनी के पास स्थित लिम्फ नोड्स में की जाती है; एम्पुला के बाकी हिस्सों से, लसीका आंतरिक इलियाक और त्रिक लिम्फ नोड्स में बहती है; पेरिनियल अनुभाग से, लसीका जल निकासी वंक्षण नोड्स में की जाती है। मलाशय अवर मेसेन्टेरिक, महाधमनी, हाइपोगैस्ट्रिक तंत्रिका प्लेक्सस, साथ ही पुडेंडल तंत्रिका से संक्रमित होता है।
मूत्राशय सिम्फिसिस प्यूबिस के पीछे छोटे श्रोणि के पूर्वकाल भाग में स्थित होता है। मूत्राशय की पूर्वकाल सतह भी जघन हड्डियों की शाखाओं और पूर्वकाल पेट की दीवार से सटी होती है, जो प्रीवेसिकल ऊतक द्वारा उनसे अलग होती है। मूत्राशय के पीछे वास डिफेरेंस, सेमिनल वेसिकल्स और मलाशय की एम्पौल्स होती हैं। वास डिफेरेंस किनारों पर स्थित होते हैं। मूत्रवाहिनी पीछे और पार्श्व की दीवारों के बीच की सीमा पर मूत्राशय के संपर्क में आती है। छोटी आंत के लूप मूत्राशय के ऊपर स्थित होते हैं। मूत्राशय के नीचे प्रोस्टेट ग्रंथि होती है। भरा होने पर, मूत्राशय श्रोणि गुहा से परे फैल जाता है, सिम्फिसिस प्यूबिस से ऊपर उठकर विस्थापित हो जाता है
पेरिटोनियम ऊपर की ओर, और प्रीपेरिटोनियल ऊतक में स्थित होता है। इन स्थलाकृतिक विशेषताओं का उपयोग मूत्राशय तक एक्स्ट्रापेरिटोनियल पहुंच के लिए किया जा सकता है। मूत्राशय में निम्नलिखित भाग होते हैं: नीचे, शरीर, गर्दन। मूत्राशय को आंतरिक इलियाक धमनी प्रणाली से बेहतर और निम्न सिस्टिक धमनियों द्वारा रक्त की आपूर्ति की जाती है। मूत्राशय के शिरापरक जाल से सिस्टिक शिराओं के माध्यम से रक्त का बहिर्वाह आंतरिक इलियाक शिरा प्रणाली में होता है। लसीका आंतरिक और बाहरी इलियाक वाहिकाओं और त्रिक लिम्फ नोड्स के साथ स्थित लिम्फ नोड्स में प्रवाहित होता है। मूत्राशय हाइपोगैस्ट्रिक प्लेक्सस से संक्रमित होता है।
प्रत्येक तरफ श्रोणि मूत्रवाहिनी की शुरुआत श्रोणि की सीमा रेखा से मेल खाती है। इस स्तर पर, बायां मूत्रवाहिनी सामान्य इलियाक धमनी को पार करता है, और दायां मूत्रवाहिनी बाहरी इलियाक धमनी को पार करता है। छोटे श्रोणि में, मूत्रवाहिनी श्रोणि की पार्श्व दीवार से सटी होती हैं। वे आंतरिक इलियाक धमनियों के बगल में स्थित हैं। नीचे की ओर बढ़ते हुए, मूत्रवाहिनी संबंधित पक्षों पर ऑबट्यूरेटर न्यूरोवस्कुलर बंडलों को पार करती है। उनसे अंदर की ओर मलाशय है। इसके बाद, मूत्रवाहिनी आगे और मध्य में झुकती है, मूत्राशय और मलाशय की पार्श्वपार्श्व दीवार से सटी होती है, वास डेफेरेंस को पार करती है, वीर्य पुटिकाओं के संपर्क में आती है और नीचे मूत्राशय में प्रवाहित होती है।
प्रोस्टेट ग्रंथि मूत्राशय के नीचे और गर्दन से सटी होती है। इसके अलावा प्रोस्टेट ग्रंथि के आधार से सटे वीर्य पुटिकाएं और वास डेफेरेंस के एम्पौल्स भी होते हैं। ग्रंथि का शीर्ष नीचे की ओर निर्देशित होता है और मूत्रजननांगी डायाफ्राम पर स्थित होता है। प्रोस्टेट ग्रंथि के पूर्वकाल में प्यूबिक सिम्फिसिस होता है, इसके किनारों पर मांसपेशियां होती हैं जो एनी को ऊपर उठाती हैं। प्रोस्टेट ग्रंथि के पीछे मलाशय होता है, और इसके माध्यम से ग्रंथि को आसानी से स्पर्श किया जा सकता है। प्रोस्टेट ग्रंथि में दो लोब होते हैं जो एक इस्थमस से जुड़े होते हैं और एक कैप्सूल (श्रोणि प्रावरणी की आंत की परत) से ढके होते हैं। प्रोस्टेट ग्रंथि को रक्त की आपूर्ति अवर वेसिकल और मध्य रेक्टल धमनियों से होती है। शिरापरक रक्त प्रोस्टेट के शिरापरक जाल से आंतरिक इलियाक शिरा प्रणाली में प्रवाहित होता है। लसीका जल निकासी आंतरिक और बाहरी इलियाक धमनियों के साथ-साथ त्रिकास्थि की पूर्वकाल सतह पर स्थित लिम्फ नोड्स में होती है।
छोटे श्रोणि में वास डेफेरेंस श्रोणि की पार्श्व दीवार और मूत्राशय (इसके किनारे और पीछे की दीवारों) से सटे होते हैं। इस मामले में, वास डेफेरेंस और मूत्रवाहिनी मूत्राशय की पश्चवर्ती दीवार पर प्रतिच्छेद करती हैं। शुक्रवाहिकाएं वीर्य पुटिकाओं से मध्यवर्ती रूप से अलग होकर ampoules बनाती हैं। एम्पुला की नलिकाएं, वीर्य पुटिकाओं की नलिकाओं के साथ विलीन होकर, प्रोस्टेट ग्रंथि में प्रवेश करती हैं।
श्रोणि में वीर्य पुटिकाएं सामने मूत्राशय और मूत्रवाहिनी की पिछली दीवार और पीछे मलाशय के बीच स्थित होती हैं। वीर्य पुटिकाएं ऊपर से पेरिटोनियम से ढकी होती हैं, जिसके माध्यम से छोटी आंत के लूप उनके संपर्क में आ सकते हैं। नीचे से, वीर्य पुटिकाएं प्रोस्टेट ग्रंथि से सटी होती हैं। वीर्य पुटिकाओं से आंतरिक रूप से वास डेफेरेंस की एम्पौल्स स्थित होती हैं।
16.3. महिला पेल्विक अंगों की स्थलाकृति
महिला श्रोणि में, मलाशय की रक्त आपूर्ति, संक्रमण और पेरिटोनियल कवरेज पुरुष श्रोणि के समान ही होती है। मलाशय के सामने गर्भाशय और योनि होते हैं। मलाशय के पीछे त्रिकास्थि स्थित है। मलाशय की लसीका वाहिकाएं गर्भाशय और योनि (हाइपोगैस्ट्रिक और सेक्रल लिम्फ नोड्स में) के लसीका तंत्र से जुड़ी होती हैं (चित्र 16.4)।
पुरुषों की तरह महिलाओं में भी मूत्राशय प्यूबिक सिम्फिसिस के पीछे स्थित होता है। मूत्राशय के पीछे गर्भाशय और योनि होते हैं। छोटी आंत के लूप मूत्राशय के ऊपरी भाग से सटे होते हैं, जो पेरिटोनियम से ढके होते हैं। मूत्राशय के किनारों पर लेवेटर एनी मांसपेशियां होती हैं। मूत्राशय का निचला भाग मूत्रजनन डायाफ्राम पर स्थित होता है। महिलाओं में मूत्राशय में रक्त की आपूर्ति और संक्रमण पुरुषों की तरह ही होता है। महिलाओं में मूत्राशय की लसीका वाहिकाएं, मलाशय की लसीका वाहिकाओं की तरह, गर्भाशय और योनि के लसीका वाहिकाओं के साथ गर्भाशय के व्यापक स्नायुबंधन के लिम्फ नोड्स और इलियाक लिम्फ नोड्स में संबंध बनाती हैं।
पुरुष श्रोणि की तरह, सीमा रेखा के स्तर पर दाएं और बाएं मूत्रवाहिनी क्रमशः बाहरी इलियाक और सामान्य इलियाक धमनियों को पार करती हैं। वे श्रोणि की पार्श्व दीवारों से सटे हुए हैं। उस बिंदु पर जहां गर्भाशय धमनियां आंतरिक इलियाक धमनियों से निकलती हैं, मूत्रवाहिनी बाद वाली धमनियों के साथ प्रतिच्छेद करती हैं। गर्भाशय ग्रीवा के निचले भाग में, वे एक बार फिर गर्भाशय की धमनियों से जुड़ते हैं, और फिर योनि की दीवार से चिपक जाते हैं, जिसके बाद वे मूत्राशय में खाली हो जाते हैं।

चावल। 16.4. महिला पेल्विक अंगों की स्थलाकृति (से: कोवानोव वी.वी., संस्करण, 1987):
मैं - फैलोपियन ट्यूब; 2 - अंडाशय; 3 - गर्भाशय; 4 - मलाशय; 5 - पश्च योनि फोरनिक्स; 6 - पूर्वकाल योनि तिजोरी; 7 - योनि का प्रवेश द्वार; 8 - मूत्रमार्ग; 9 - भगशेफ; 10 - जघन जोड़;
द्वितीय - मूत्राशय
महिलाओं के श्रोणि में गर्भाशय मूत्राशय और मलाशय के बीच एक स्थान रखता है और आगे की ओर झुका हुआ होता है (एंटेवर्सियो), जबकि शरीर और गर्भाशय ग्रीवा, इस्थमस द्वारा अलग होकर, पूर्वकाल में खुला एक कोण बनाते हैं (एंटेफ्लेक्सियो)। छोटी आंत के लूप गर्भाशय के कोष से सटे होते हैं। गर्भाशय के दो भाग होते हैं: शरीर और गर्भाशय ग्रीवा। गर्भाशय में फैलोपियन ट्यूब के संगम के ऊपर स्थित शरीर के भाग को फ़ंडस कहा जाता है। पेरिटोनियम, गर्भाशय को आगे और पीछे ढकता है, गर्भाशय के किनारों पर एकत्रित होता है, जिससे गर्भाशय के चौड़े स्नायुबंधन बनते हैं। गर्भाशय की धमनियां गर्भाशय के चौड़े लिगामेंट के आधार पर स्थित होती हैं। उनके बगल में गर्भाशय के मुख्य स्नायुबंधन होते हैं। फैलोपियन ट्यूब गर्भाशय के चौड़े स्नायुबंधन के मुक्त किनारे पर स्थित होती हैं। अंडाशय गर्भाशय के चौड़े स्नायुबंधन से भी जुड़े होते हैं। किनारों पर, व्यापक स्नायुबंधन श्रोणि की दीवारों को कवर करते हुए, पेरिटोनियम में गुजरते हैं। गर्भाशय के गोल स्नायुबंधन भी होते हैं, जो गर्भाशय के कोण से वंक्षण नलिका के आंतरिक उद्घाटन तक चलते हैं। गर्भाशय को रक्त की आपूर्ति आंतरिक इलियाक धमनियों की प्रणाली से दो गर्भाशय धमनियों के साथ-साथ डिम्बग्रंथि धमनियों - उदर महाधमनी की शाखाओं द्वारा की जाती है। शिरापरक जल निकासी गर्भाशय की नसों के माध्यम से आंतरिक इलियाक नसों में होती है। गर्भाशय हाइपोगैस्ट्रिक प्लेक्सस से संक्रमित होता है। लसीका गर्भाशय ग्रीवा से इलियाक धमनियों और त्रिक लिम्फ नोड्स के साथ स्थित लिम्फ नोड्स तक, गर्भाशय के शरीर से पेरी-महाधमनी लिम्फ नोड्स तक बहती है।
गर्भाशय के उपांगों में अंडाशय और फैलोपियन ट्यूब शामिल हैं।
फैलोपियन ट्यूब गर्भाशय के ऊपरी किनारे के साथ चौड़े स्नायुबंधन की परतों के बीच स्थित होती हैं। फैलोपियन ट्यूब में, गर्भाशय की दीवार की मोटाई में स्थित एक अंतरालीय भाग, एक इस्थमस (ट्यूब का संकीर्ण भाग) होता है, जो एक विस्तारित खंड - एम्पुला में गुजरता है। मुक्त सिरे पर, फैलोपियन ट्यूब में फ़िम्ब्रिया के साथ एक फ़नल होता है, जो अंडाशय से सटा होता है।
अंडाशय मेसेंटरी के माध्यम से गर्भाशय के चौड़े स्नायुबंधन की पिछली पत्तियों से जुड़े होते हैं। अंडाशय में गर्भाशय और ट्यूबल सिरे होते हैं। गर्भाशय का सिरा अपने स्वयं के डिम्बग्रंथि लिगामेंट द्वारा गर्भाशय से जुड़ा होता है। ट्यूबल सिरा अंडाशय के सस्पेंसरी लिगामेंट द्वारा श्रोणि की पार्श्व दीवार से जुड़ा होता है। इस मामले में, अंडाशय स्वयं डिम्बग्रंथि खात में स्थित होते हैं - श्रोणि की तरफ की दीवार में अवसाद। ये अवसाद उस क्षेत्र में स्थित हैं जहां सामान्य इलियाक धमनियां आंतरिक और बाहरी में विभाजित होती हैं। गर्भाशय की धमनियां और मूत्रवाहिनी पास-पास स्थित होती हैं, जिन्हें गर्भाशय के उपांगों पर ऑपरेशन करते समय ध्यान में रखा जाना चाहिए।
योनि महिला के श्रोणि में मूत्राशय और मलाशय के बीच स्थित होती है। शीर्ष पर, योनि गर्भाशय ग्रीवा में गुजरती है, और नीचे से
लेबिया मिनोरा के बीच एक छिद्र के साथ खुलता है। योनि की पूर्वकाल की दीवार मूत्राशय और मूत्रमार्ग की पिछली दीवार से निकटता से जुड़ी होती है। इसलिए, जब योनि फटती है, तो वेसिकोवागिनल फिस्टुला बन सकता है। योनि की पिछली दीवार मलाशय के संपर्क में होती है। योनि में, गर्भाशय ग्रीवा और योनि की दीवारों के बीच फ़ोरनिस - इंडेंटेशन होते हैं। इस मामले में, पीछे का फोर्निक्स डगलस की थैली पर सीमाबद्ध होता है, जो पीछे की योनि फोर्निक्स के माध्यम से रेक्टोटेरिन गुहा तक पहुंच की अनुमति देता है।
16.4. मूत्राशय संचालन
सुप्राप्यूबिक पंचर (समानार्थक शब्द: मूत्राशय पंचर, मूत्राशय पंचर) पेट की मध्य रेखा के साथ मूत्राशय का एक पर्क्यूटेनियस पंचर है। हस्तक्षेप या तो सुपरप्यूबिक केशिका पंचर के रूप में या ट्रोकार एपिसिस्टोस्टॉमी के रूप में किया जाता है।
सुप्राप्यूबिक केशिका पंचर (चित्र 16.5)। संकेत: यदि कैथीटेराइजेशन असंभव है या विरोधाभास, मूत्रमार्ग आघात, बाहरी जननांग की जलन है तो मूत्राशय से मूत्र निकालना। मतभेद: कम क्षमता

चावल। 16.5. मूत्राशय का सुप्राप्यूबिक केशिका पंचर (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., संपादक, 1986): ए - पंचर तकनीक; बी - पंचर आरेख
मूत्राशय, तीव्र सिस्टिटिस या पैरासिस्टिटिस, रक्त के थक्कों के साथ मूत्राशय का टैम्पोनैड, मूत्राशय के ट्यूमर की उपस्थिति, बड़े निशान और वंक्षण हर्निया जो पूर्वकाल पेट की दीवार की स्थलाकृति को बदलते हैं। संज्ञाहरण: 0.25-0.5% नोवोकेन समाधान के साथ स्थानीय घुसपैठ संज्ञाहरण। रोगी की स्थिति: पीठ के बल और श्रोणि को ऊपर उठाया हुआ। पंचर तकनीक. 15-20 सेमी लंबी और लगभग 1 मिमी व्यास वाली सुई का उपयोग किया जाता है। मूत्राशय को जघन संलयन के ऊपर 2-3 सेमी की दूरी पर सुई से छेदा जाता है। मूत्र निकालने के बाद, पंचर साइट का इलाज किया जाता है और एक रोगाणुहीन स्टिकर लगाया जाता है।
ट्रोकार एपिसिस्टोस्टॉमी (चित्र 16.6)। संकेत: तीव्र और जीर्ण मूत्र प्रतिधारण. मतभेद, रोगी की स्थिति, संज्ञाहरण मूत्राशय के केशिका पंचर के समान ही हैं। ऑपरेशन तकनीक. ऑपरेशन स्थल पर त्वचा को 1-1.5 सेमी तक विच्छेदित किया जाता है, फिर ऊतक को ट्रोकार का उपयोग करके छिद्रित किया जाता है, स्टाइललेट को हटा दिया जाता है, ट्रोकार ट्यूब के लुमेन के माध्यम से मूत्राशय में एक जल निकासी ट्यूब डाली जाती है, ट्यूब को हटा दिया जाता है, ट्यूब को रेशम के टांके के साथ त्वचा पर लगाया जाता है।

चावल। 16.6. ट्रोकार एपिसिस्टोस्टॉमी के चरणों की योजना (से: लोपाटकिन एन.ए., श्वेत्सोव आई.पी., एड., 1986):
ए - इंजेक्शन के बाद ट्रोकार की स्थिति; बी - मैंड्रिन को हटाना; सी - एक जल निकासी ट्यूब का सम्मिलन और ट्रोकार ट्यूब को हटाना; डी - ट्यूब को स्थापित किया गया है और त्वचा पर लगाया गया है
सिस्टोटॉमी मूत्राशय गुहा को खोलने की एक क्रिया है (चित्र 16.7)।
उच्च सिस्टोटॉमी (समानार्थक शब्द: एपिसिस्टोटॉमी, मूत्राशय का उच्च भाग, सेक्शन अल्टा) पूर्वकाल पेट की दीवार में एक चीरा के माध्यम से मूत्राशय के शीर्ष के क्षेत्र में एक्स्ट्रापेरिटोनियल रूप से किया जाता है।

चावल। 16.7. सिस्टोस्टॉमी के चरण. (से: मत्युशिन आई.एफ., 1979): ए - त्वचा चीरा की रेखा; बी - वसायुक्त ऊतक, पेरिटोनियम की संक्रमणकालीन तह के साथ, ऊपर की ओर छिल जाता है; सी - मूत्राशय का खुलना; डी - एक प्रशिक्षण ट्यूब को मूत्राशय में डाला जाता है, मूत्राशय के घाव को जल निकासी के चारों ओर सिल दिया जाता है; डी - ऑपरेशन का अंतिम चरण
एनेस्थीसिया: 0.25-0.5% नोवोकेन समाधान या एपिड्यूरल एनेस्थेसिया के साथ स्थानीय घुसपैठ एनेस्थेसिया। पहुंच - इन्फेरोमेडियन, अनुप्रस्थ या आर्कुएट एक्स्ट्रापेरिटोनियल। पहले मामले में, त्वचा के विच्छेदन के बाद, चमड़े के नीचे के वसायुक्त ऊतक, लिनिया अल्बा, रेक्टस और पिरामिडल मांसपेशियों को अलग कर दिया जाता है, ट्रांसवर्सेलिस प्रावरणी को अनुप्रस्थ दिशा में विच्छेदित किया जाता है, और प्रीवेसिकल ऊतक को संक्रमणकालीन तह के साथ छील दिया जाता है। पेरिटोनियम ऊपर की ओर, मूत्राशय की पूर्वकाल की दीवार को उजागर करता है। अनुप्रस्थ या धनुषाकार दृष्टिकोण का प्रदर्शन करते समय, त्वचा और चमड़े के नीचे के वसायुक्त ऊतक के चीरे के बाद, रेक्टस एब्डोमिनिस मांसपेशियों के म्यान की पूर्वकाल की दीवारों को अनुप्रस्थ दिशा में विच्छेदित किया जाता है, और मांसपेशियों को अलग (या पार) किया जाता है। मूत्राशय का उद्घाटन दो संयुक्ताक्षरों के बीच जितना संभव हो उतना ऊंचा किया जाना चाहिए, पहले मूत्राशय को कैथेटर के माध्यम से खाली कर देना चाहिए। मूत्राशय के घावों को दो-पंक्ति सिवनी के साथ सिल दिया जाता है: पहली पंक्ति - अवशोषित सिवनी सामग्री के साथ दीवार की सभी परतों के माध्यम से, दूसरी पंक्ति - श्लेष्म झिल्ली को टांके के बिना। पूर्वकाल पेट की दीवार को परतों में सिल दिया जाता है, और प्रीवेसिकल स्थान को सूखा दिया जाता है।
16.5. गर्भाशय और परिवर्धन पर ऑपरेशन
पेल्विक गुहा में महिला जननांग अंगों तक परिचालन पहुंच:
उदर भित्ति:
निचली माध्यिका लैपरोटॉमी;
सुप्राप्यूबिक अनुप्रस्थ लैपरोटॉमी (फैन्नेंस्टील के अनुसार);
योनि:
पूर्वकाल कोल्पोटॉमी;
पोस्टीरियर कोलपोटॉमी।
कोलपोटोमी योनि की पूर्वकाल या पीछे की दीवार को विच्छेदित करके महिला पेल्विक अंगों तक एक शल्य चिकित्सा पहुंच है।
पश्च योनि फोर्निक्स का पंचर पेट की गुहा का एक नैदानिक पंचर है, जिसे एक सिरिंज पर सुई के साथ पेल्विक पेरिटोनियम के मलाशय-गर्भाशय गुहा में पश्च योनि फोर्निक्स की दीवार के एक पंचर के माध्यम से डालकर किया जाता है (चित्र)। .16.8). रोगी की स्थिति: उसकी पीठ पर, उसके पैर पेट की ओर खिंचे हुए और घुटनों के जोड़ों पर मुड़े हुए। संज्ञाहरण: अल्पकालिक संज्ञाहरण या स्थानीय घुसपैठ संज्ञाहरण। हस्तक्षेप तकनीक. योनि को स्पेक्युलम और बुलेट संदंश से चौड़ा करके खोला जाता है

चावल। 16.8. पश्च योनि फोर्निक्स के माध्यम से पेरिटोनियल गुहा की रेक्टौटेराइन गुहा का पंचर (से: सेवलीवा जी.एम., ब्रूसेंको वी.जी., एड., 2006)
गर्भाशय ग्रीवा के पीछे के होंठ को पकड़ लिया जाता है और जघन संलयन की ओर निर्देशित किया जाता है। योनि के पिछले भाग का इलाज अल्कोहल और आयोडीन टिंचर से किया जाता है। एक लंबे कोचर क्लैंप का उपयोग करते हुए, गर्भाशय ग्रीवा से 1-1.5 सेमी नीचे योनि के पीछे के भाग की श्लेष्मा झिल्ली को पकड़ें और इसे थोड़ा आगे की ओर खींचें। फोर्निक्स को एक विस्तृत लुमेन के साथ पर्याप्त लंबी सुई (कम से कम 10 सेमी) के साथ छिद्रित किया जाता है, सुई को श्रोणि के तार अक्ष के समानांतर निर्देशित किया जाता है (मलाशय की दीवार को नुकसान से बचने के लिए) 2-3 की गहराई तक सेमी।
गर्भाशय का विच्छेदन (उपांगों के बिना गर्भाशय का उप-योग, सुप्रावागिनल विच्छेदन) गर्भाशय के शरीर को हटाने के लिए एक ऑपरेशन है: गर्भाशय ग्रीवा (उच्च विच्छेदन) के संरक्षण के साथ, शरीर के संरक्षण और गर्भाशय ग्रीवा के सुप्रावागिनल भाग (सुप्रावागिनल विच्छेदन) के साथ ).
उपांगों के साथ विस्तारित हिस्टेरेक्टॉमी (समानार्थी: वर्टहेम ऑपरेशन, कुल हिस्टेरेक्टॉमी) उपांगों के साथ गर्भाशय, योनि के ऊपरी तीसरे भाग, क्षेत्रीय लिम्फ नोड्स (गर्भाशय ग्रीवा के कैंसर के लिए संकेतित) के साथ पेरीयूटेरिन ऊतक को पूरी तरह से हटाने का एक ऑपरेशन है।
सिस्टेक्टॉमी - पेडुंकुलेटेड डिम्बग्रंथि ट्यूमर या सिस्ट को हटाना।
ट्यूबेक्टॉमी फैलोपियन ट्यूब को हटाने के लिए किया जाने वाला एक ऑपरेशन है, जो अक्सर ट्यूबल गर्भावस्था की उपस्थिति में होता है।
16.6. मलाशय संचालन
रेक्टल विच्छेदन मलाशय के दूरस्थ भाग को हटाने के लिए एक ऑपरेशन है, जिसमें इसके केंद्रीय स्टंप को पेरिनियल-सेक्रल घाव के स्तर तक कम किया जाता है।
एक अप्राकृतिक गुदा (syn.: anus praeterNaturalis) एक कृत्रिम रूप से निर्मित गुदा है जिसमें बृहदान्त्र की सामग्री पूरी तरह से बाहर निकल जाती है।
रेक्टल रिसेक्शन मलाशय के एक हिस्से को उसकी निरंतरता को बहाल किए बिना या उसके बिना, साथ ही गुदा और स्फिंक्टर को संरक्षित करते हुए पूरे मलाशय को हटाने का एक ऑपरेशन है।
हार्टमैन विधि के अनुसार मलाशय का उच्छेदन - एकल-बैरल कृत्रिम गुदा के अनुप्रयोग के साथ मलाशय और सिग्मॉइड बृहदान्त्र का इंट्रापेरिटोनियल उच्छेदन।
मलाशय का निष्कासन, निरंतरता बहाल किए बिना मलाशय को हटाने का एक ऑपरेशन है, जिसमें समापन उपकरण को हटा दिया जाता है और पेट की दीवार में केंद्रीय सिरे को सिल दिया जाता है।
क्वेनु-माइल्स विधि के अनुसार मलाशय का निष्कासन मलाशय का एक-चरण उदर-पेरिनियल निष्कासन है, जिसमें गुदा और गुदा दबानेवाला यंत्र, आसपास के ऊतक और लिम्फ नोड्स के साथ पूरे मलाशय को हटा दिया जाता है, और एक स्थायी एकल-बैरल कृत्रिम गुदा सिग्मॉइड बृहदान्त्र के केंद्रीय खंड से बनता है।
16.7. परीक्षण कार्य
16.1. पेल्विक गुहा के मुख्य कोशिकीय स्थान निम्न में स्थित हैं:
1. श्रोणि का पेरिटोनियल तल।
2. श्रोणि का उपपरिटोनियल तल।
3. श्रोणि का चमड़े के नीचे का तल।
16.2. मूत्रजनन डायाफ्राम निम्नलिखित में से दो मांसपेशियों द्वारा बनता है:
2. अनुमस्तिष्क पेशी।
16.3. पेल्विक डायाफ्राम निम्नलिखित में से दो मांसपेशियों द्वारा बनता है:
1. पेरिनेम की गहरी अनुप्रस्थ मांसपेशी।
2. अनुमस्तिष्क पेशी।
3. लेवेटर एनी मांसपेशी।
4. इस्चियो-कैवर्नस मांसपेशी।
5. मूत्रमार्ग का स्फिंक्टर।
16.4. प्रोस्टेट ग्रंथि मूत्राशय के संबंध में स्थित है:
1. सामने.
16.5. मुख्य रूप से स्थिति निर्धारित करने के लिए पुरुषों में एक डिजिटल रेक्टल परीक्षा की जाती है:
1. मूत्राशय.
2. मूत्रवाहिनी।
3. प्रोस्टेट ग्रंथि.
4. पूर्वकाल त्रिक लिम्फ नोड्स।
16.6. फैलोपियन ट्यूब स्थित है:
1. गर्भाशय के चौड़े स्नायुबंधन के ऊपरी किनारे के साथ।
2. गर्भाशय शरीर के पार्श्व किनारे के साथ।
3. गर्भाशय के चौड़े स्नायुबंधन के मध्य भाग में।
4. गर्भाशय के चौड़े स्नायुबंधन के आधार पर।
16.7. मलाशय का सुपरमुलरी भाग पेरिटोनियम से ढका होता है:
1. हर तरफ से.
2. तीन तरफ.
3. केवल सामने.
16.8. रेक्टल एम्पुल्ला अधिकांश भाग पेरिटोनियम द्वारा ढका होता है:
1. हर तरफ से.
2. तीन तरफ.
3. केवल सामने.
16.9. मलाशय का निचला भाग पेरिटोनियम से ढका होता है:
1. तीन तरफ.
2. केवल सामने.
3. पेरिटोनियम से बिल्कुल भी ढका हुआ नहीं।
16.10. अंडाशय गर्भाशय के चौड़े स्नायुबंधन से जुड़ा होता है:
1. गर्भाशय के किनारे पर स्नायुबंधन की पूर्वकाल सतह पर।
2. श्रोणि की पार्श्व दीवार पर स्नायुबंधन की पूर्वकाल सतह पर।
3. गर्भाशय के किनारे पर स्नायुबंधन की पिछली सतह पर।
4. श्रोणि की पार्श्व दीवार पर स्नायुबंधन की पिछली सतह पर।
मेदवेदेव द्वारा अल्ट्रासाउंड पर किताबें देखें और खरीदें: