Ravim "Paxil" on praegu üks populaarsemaid antidepressante. Meie elu, mis on täis kõikvõimalikke stressiolukordi, vajab selliste ravimite kättesaadavust, olles mõnikord ainsad vahendid, mis leevendavad ülekoormust ning jätavad kõrvale meie hirmud, tunded ja erinevad foobiad. Seetõttu analüüsime nüüd Paxili tablettide põhiaspekte: inimeste ülevaated, kasutusviis, piirangud, kõrvaltoimed ja palju muud.
Ühend
Selles artiklis kirjeldatud antidepressant sisaldab järgmisi elemente:
- Põhiaine: paroksetiinvesinikkloriidi hemihüdraat koguses 22,8 mg.
- Abikomponendid: kaltsiumdivesinikfosfaatdihüdraat, magneesiumstearaat, A-tüüpi naatriumkarboksümetüültärklis.
Tableti kest ise koosneb hüpromelloosist, titaandioksiidist, makrogool 400 ja polüsorbaat 80.
Rakendusvorm
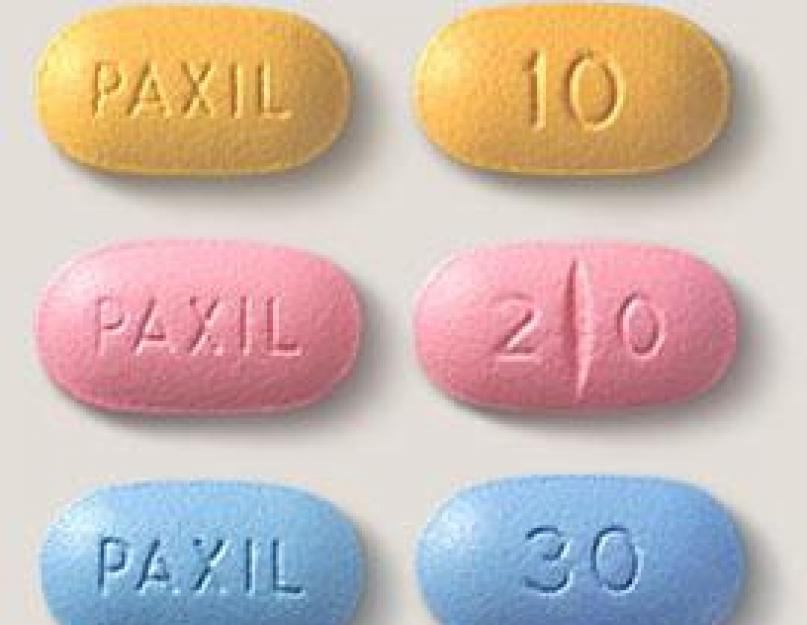
Tööriist on saadaval tablettidena, mis on kaetud (seda on erinevates värvides). Pillid on ovaalsed, kaksikkumerad, ühele küljele graveeritud ja teisele poole murdejoon.
Dražeed toodetakse blistrites, igaüks 10 tükki. Müüakse 10, 30 ja 100 tabletiga pappkarbis.
Millistel juhtudel tuleks seda rakendada?
Arst võib ravimit "Paxil" välja kirjutada järgmiste probleemide korral:
- Põrn, kurnatus, depressioon.
- Äärmuslik vaimne häire.
- sotsiaalne foobia.
- posttraumaatiline häire.
- Patsiendi ärevus.
- Paanikahood.

Kasutusmeetod ja annustamine
Millises koguses ja kuidas juua ravimit "Paxil"? Ravimi kasutusjuhendis on öeldud, et seda on soovitatav võtta üks kord päevas hommikul, söömise ajal. Pill tuleb tervelt alla neelata ja seda ei ole vaja närida.
Nüüd kaaluge ravimi annustamisskeemi, sõltuvalt patsiendi vaimsest seisundist:

Ravimi peatamine
Nagu kõigi teiste psühhotroopsete ravimitega ravimisel, peaks ka Paxili – heade antidepressantide tablettide – ärajätmine toimuma järk-järgult. Raha vastuvõtmise lõpetamise skeem võib olla järgmine:
Annuse vähendamine 10 mg võrra iga 7 päeva järel.
Pärast ravimi võtmise 20 mg päevas saavutamist peaks patsient jätkama selle võtmist samas mahus 1 nädala jooksul. Ja alles pärast seda tühistatakse tabletid täielikult.

Kui aga sümptomid tekivad annuse vähendamise ajal või pärast ravimi täielikku lõpetamist, võib arst selle ravimi võtmist jätkata. Edaspidi võib spetsialist jätkata võetud pillide arvu vähendamist, kuid aeglasemalt.
Praeguseks on palju sarnaseid ravimeid nagu Paxil pillid. Selle analoogid ravimtoode nimetatakse nii: tabletid "Adepress", "Plezil", "Reksetin", "Sirestill". Nendel ravimitel on sama koostis kui käesolevas artiklis kirjeldatud antidepressandil. Praegu on ravimeid, mis on oma toimelt sarnased Paxiliga. Analooge saab hõlpsasti osta igas apteegis ja nende koostis on sarnane. Näiteks sarnased tööriistad farmakoloogiline rühm: tabletid "Amitriptyline", "Oprah", "Miracitol", "Deprenon", "Amiksid", "Negrustin", "Fluoxetine", "Zoloft", "Prozac", "Cipramil", "Stimuloton", "Frameks", "Sedopraam", "Noxibel", "Epivel".
Vastunäidustused
Patsiendid, kes võtavad MAO inhibiitoreid, nagu lamisiidi, tioridasiin, trüptofaan.
Alla 18-aastased lapsed.
Naised, kes toidavad oma lapsi rinnaga.
Suurenenud individuaalse tundlikkusega paroksetiini ja teiste ravimi abikomponentide suhtes.
Neeru- ja maksapuudulikkusega inimestele tuleb ravimit hoolikalt manustada.
Ravimi võtmine raseduse ajal
Ravim "Paxil" on ette nähtud rasedatele naistele ainult siis, kui kavandatud kasu emale on suurem kui risk lootele. Igal juhul peaks arst seda võimalust kaaluma alternatiivne ravi rase.
Narkootikumide kasutamine noorukitel
Antidepressant "Paxil" ei ole lastele ette nähtud isegi väikseimates annustes. Seda ravimit määratakse noortele alates 18. eluaastast, kuid tuleb arvestada, et sellise ravi alguses võivad poisid või tüdrukud suurendada enesetapukalduvuse (näiteks enesetapukatsed, -mõtted) riski. Samuti võib täheldada patsiendile iseloomulikku vaenulikkust (agressiivsus, viha, ärrituvus, impulsiivsus). Praegu puuduvad andmed selle antidepressandi ohutuse kohta noorukitele, selle mõju kohta poiste ja tüdrukute kasvule, küpsemisele ja käitumise arengule.
Kolmanda osapoole efektid
Mitte kumbki sarnased ravimid ei saa olla kõrvaltoimed, seega pole Paxil erand. Selle ravimi võtmisel võivad kõrvaltoimed olla järgmised:
1. Rikkumised poolt lümfisüsteem ja verevool:
hemorraagiad nahas, samuti limaskestadel - harva;
Trombotsütopeenia on patoloogia, mis on seotud punaste vereliblede arvu järsu langusega (täheldatud sporaadiliselt).
2. Ainevahetus- ja toitumisprobleemid:
Suurenenud kolesterooli kontsentratsioon;
Söögiisu vähenemine.
3. Vaimsed häired:
Unisus või, vastupidi, unetus, õudusunenäod;
Agitatsioon - emotsionaalne erutus, millega kaasneb ärevus, hirm, ärevus (inimene muutub sellises seisundis liiga pahuraks, tal on tühjuse tunne, mõtted on segased, mõtlemisvõime on häiritud);
hallutsinatsioonid;
Enesetapumõtted (sellised ideed ja käitumine võivad tekkida varajased kuupäevad ravi ajal või pärast ravi katkestamist).

4. Närvisüsteemi häired:
pearinglus, peavalu, keskendumishäired;
Krambid, rahutute jalgade sündroom;
Väga harva - serotoniini sündroom, mida iseloomustab segasus, suurenenud higistamine, hallutsinatsioonide ilmnemine, külmavärinad ja värinad kehas, tahhükardia ja treemor.
5. Probleemid nägemisorganitega:
Äge glaukoom;
Müdriaas - pupillide laienemine;
Ähmane nägemine.
6. Kuulmis- ja südameorgani häired:
Müra välimus kõrvades;
Agressioon.
Maksapuudulikkus (hepatiidi ja tsirroosi tunnused).
Uriinipeetus.
Üleannustamise korral määrab spetsialist järgmise ravi:
- Maoloputus.
- Aktiivsöe võtmine.
- Kunstlik oksendamise esilekutsumine.
Kui haigusjuht on tõsine, saab patsient haiglasse paigutada ja tema edasise raviga tegeleda haigla seinte vahel. Meditsiiniasutuses tehakse talle erinevaid võõrutusmeetmeid, jälgitakse südame tööd ja ehk ühendatakse ka ventilaatoriga (kriitilistel hetkedel).
Ravim Paxil: hind Venemaal
Seda ravimit toodetakse Prantsusmaal, nii et see tuuakse sealt postsovetliku ruumi riikidesse ja siin sõltub selle maksumus vahetuskursist, erinevatest tollimaksudest tollipunktides, saatmis- ja ladustamiskuludest ning loomulikult kaubamärgist. -konkreetne apteek. Praeguseks on sellise antidepressandi keskmine maksumus vahemikus 700–730 rubla pakendi kohta, milles on 30 tabletti, ja 2000–2300 rubla 100 tableti kohta.
Kas ma võin ravi ajal alkoholi juua?
Terapeutilise koostoime seisukohalt on Paxili tabletid ja alkohol kokkusobivad mõisted, mistõttu võib puhtteoreetiliselt eeldada, et ravi ajal võib juua veini, viskit vms.. Praktikas aga arstid seda teha ei soovita. , kuna see võib põhjustada järgmisi kõrvaltoimeid:
Kange joogi ühekordne kasutamine ravimi võtmise eelõhtul vähendab oluliselt ravimi toimet.
Alkoholi süstemaatiline tarbimine põhjustab mõlema suurenemist positiivseid tulemusi tabletid ja nende kõrvaltoimed.

Mõju autojuhtimise ja muude mehhanismide juhtimise võimele
"Paxil" - uue põlvkonna antidepressant - ei mõjuta mingil juhul negatiivset mõju patsiendi psühhomotoorsetele funktsioonidele. Kuid mis tahes muude psühhotroopsete ravimite ravimisel peaksid patsiendid olema autojuhtimisel ja mehhanismidega töötades äärmiselt ettevaatlikud.
Inimeste hindamine
Kahjuks ei ole patsientide ühemõttelist arvamust ravimi Paxil kohta. Arvustused on nii positiivsed kui ka negatiivsed. Häid vastuseid jätsid need patsiendid, kes võtsid tablette rangelt vastavalt arsti ettekirjutusele raskete haiguste raviks. vaimsed häired. Inimesed märkisid, et neil õnnestus järk-järgult tulemusi saavutada: asteenia seisund kadus, paanikahood möödusid, ärevus, hirmud - kõik see kõrvaldati. Patsientidel oli usk tulevikku, samuti soov mõnda olulist tööd teha. Ainuke asi on see, et mõju ei ilmnenud kohe, tuli oodata.Ja see on normaalne nähtus.
Kuid loomulikult on ravimi Paxili kohta ka negatiivseid ülevaateid. Taunima panevad ülevaated on seotud väidetavalt valeraviga selle ravimiga. Paljud inimesed foorumites kirjutavad, et nende pillide võtmise alguses oli neil tõesti suurepärane mõju: tuju tekkis, jõud ja energia suurenesid, depressioon kadus, inimene tundis end palju paremini. Kuid niipea, kui ravimi võtmise lõpetasite, läks asi veelgi hullemaks ja lisaks tekkisid erinevad kõrvalnähud: peavalud, iiveldus, unetus jne. Selgub, et inimestel tekkis sõltuvus, omamoodi võõrutus, nagu narkomaanidel.
Samuti omistavad paljud selle ravimi puudused selle kõrgele maksumusele, kuna see on tõesti kallis ravim.
Seega, enne kui mõelda, kas neid tablette üldse tasub võtta, on ehk parem otsida abi diplomeeritud psühhiaatritelt, kes aitavad probleemi endaga toime tulla, mitte ei tuhmista selle tagajärgi?
Arstide arvamused
Arstid reageerivad positiivselt antidepressandi Paxili kohta. Seda laadi ülevaated pole juhuslikud: koos õige rakendus see ravim suudab oma ülesandega toime tulla. Erinevalt paljudest teistest sarnastest ravimitest on Paxil patenteeritud ravim, nii et arstid määravad selle kõige sagedamini.
Eksperdid hoiatavad aga üksmeelselt, et seda antidepressanti tuleb võtta õigesti. Kindlasti tuleb järgida kõiki arsti ettekirjutusi ja ettekirjutusi, kes määrab igale inimesele individuaalse ravimiannuse. Ja kui patsient pöördus abi saamiseks spetsialisti poole ja otsustas oma närvivapustust selle konkreetse ravimiga ravida, on reeglite kohaselt vaja ravi lõpetada. Mida mõeldakse? Ravim tuleb tühistada järk-järgult, mitte järsult. Ja loomulikult ei tohiks patsiendid unustada koostoimeid teiste ravimitega, aga ka alkoholiga. Ja kui patsient järgib kõiki arsti ettekirjutusi, siis on ravimi positiivne mõju kindlasti.
Ladustamise tingimused
Ravimit tuleb hoida lastele kättesaamatus kohas. Säilitustemperatuur ei tohiks ületada 30 kraadi.
Ravimi kõlblikkusaeg on 3 aastat alates valmistamiskuupäevast.
Täna olete õppinud piisavalt huvitavat ja vajalikku teavet sellise ravimi nagu Paxil kohta (hind, kasutamine, analoogid, ülevaated selle kohta - kõik see on artiklis). Saime teada, et see ravim on tugev antidepressant, seega peate seda võtma ainult arsti ettekirjutuste korral. Muide, seda ravimit müüakse inimesele apteegis ainult ettenähtud otstarbel, kuna sellist tõsist ravimit väljastatakse rangelt retsepti alusel.
Annustamisvormi kirjeldus
Väljalaskevorm, koostis ja pakend
Tabletid
Abiained:
Kesta koostis:
Tabletid valge, kaetud, ovaalne, kaksikkumer, ühele küljele on graveeritud "20" ja teisele poole murdejoon.
Abiained: kaltsiumdivesinikfosfaatdihüdraat, A-tüüpi naatriumkarboksütärklis, magneesiumstearaat.
Kesta koostis: hüpromelloos, titaandioksiid, makrogool 400, polüsorbaat 80.
10 tükki. - villid (1) - papppakendid.
10 tükki. - villid (3) - papppakendid.
10 tükki. - villid (10) - papppakendid.
Kliiniline ja farmakoloogiline rühm
Antidepressantfarmakoloogiline toime
Antidepressant. See kuulub selektiivsete serotoniini tagasihaarde inhibiitorite rühma.
Paxili toimemehhanism põhineb selle võimel selektiivselt blokeerida serotoniini (5-hüdroksütrüptamiini /5-HT/) tagasihaaret presünaptilise membraani kaudu, mis on seotud selle neurotransmitteri vaba sisalduse suurenemisega sünaptilises pilus. ja serotonergilise toime suurenemine kesknärvisüsteemis, mis vastutab tümoanaleptilise (antidepressiivse) toime tekke eest.
Paroksetiinil on madal afiinsus m-kolinergiliste retseptorite (nõrk antikolinergilise toimega), α 1 -, α 2 - ja β-adrenergiliste retseptorite, samuti dopamiini (D 2), 5-HT 1-taoliste, 5-HT retseptorite suhtes. 2-sarnased ja histamiini H1 retseptorid.
Käitumis- ja EEG-uuringud näitavad, et paroksetiinil on nõrgad aktiveerivad omadused, kui seda manustatakse annustes, mis on suuremad kui serotoniini omastamise inhibeerimiseks. Paroksetiin ei mõjuta südame-veresoonkonna süsteem, ei riku psühhomotoorseid funktsioone, ei suru kesknärvisüsteemi alla. Tervetel vabatahtlikel ei põhjusta see olulisi muutusi vererõhu, südame löögisageduse ja EEG tasemes.
Paxili psühhotroopse aktiivsuse profiili peamised komponendid on antidepressandid ja ärevusevastased toimed. Paroksetiin võib avaldada kerget aktiveerivat toimet annustes, mis ületavad serotoniini tagasihaarde pärssimiseks vajalikke annuseid.
Depressiivsete häirete ravis on paroksetiini efektiivsus olnud võrreldav tritsükliliste antidepressantidega. On tõendeid, et paroksetiin on terapeutiliselt efektiivne isegi patsientidel, kes ei ole varasemale standardsele antidepressantravile piisavalt reageerinud. Patsientide seisund paraneb juba 1 nädal pärast ravi algust, kuid ületab platseebot alles 2 nädala pärast. Paroksetiini võtmine hommikul ei mõjuta ebasoodsalt une kvaliteeti ja kestust. Lisaks kl tõhus teraapia uni võib paraneda. Paroksetiini võtmise esimestel nädalatel paranevad depressiooni ja enesetapumõtetega patsiendid.
Uuringute tulemused, milles patsiendid võtsid paroksetiini 1 aasta, näitasid, et ravim hoiab ära tõhusalt depressiooni retsidiivide.
Paanikahäire korral osutus Paxili kasutamine kombinatsioonis kognitiivset funktsiooni ja käitumist parandavate ravimitega tõhusamaks kui monoteraapia kognitiiv-käitumuslikku funktsiooni parandavate ravimitega, mis on suunatud nende korrigeerimisele.
Farmakokineetika
Imemine
Pärast suukaudset manustamist imendub paroksetiin seedetraktist hästi. Söömine ei mõjuta imendumist.
Levitamine
C ss määratakse 7-14 päeva jooksul alates ravi algusest. Paroksetiini kliiniline toime ( kõrvalmõju ja efektiivsus) ei ole korrelatsioonis selle plasmakontsentratsiooniga.
Paroksetiin jaotub kudedes ulatuslikult ja farmakokineetilised arvutused näitavad, et ainult 1% sellest on plasmas ja terapeutilistel kontsentratsioonidel on 95% valkudega seotud kujul.
On leitud, et paroksetiin eritub väikestes kogustes rinnapiima ja läbib ka platsentaarbarjääri.
Ainevahetus
Paroksetiini peamised metaboliidid on polaarsed ja konjugeeritud oksüdatsiooni- ja metüülimisproduktid. Metaboliitide madala farmakoloogilise aktiivsuse tõttu on nende mõju ravimi terapeutilisele efektiivsusele ebatõenäoline.
Kuna paroksetiini metabolism hõlmab "esimese läbimise" etappi läbi maksa, on selle süsteemses vereringes määratud kogus väiksem kui seedetraktist imenduv kogus. Paroksetiini annuse suurendamisel või korduval manustamisel, kui keha koormus suureneb, toimub "esimese läbimise" toime osaline imendumine läbi maksa ja paroksetiini plasmakliirensi vähenemine. Selle tulemusena on võimalik paroksetiini kontsentratsiooni suurenemine plasmas ja farmakokineetiliste parameetrite kõikumised, mida võib täheldada ainult neil patsientidel, kellel saavutatakse ravimi madal plasmakontsentratsioon väikeste annuste võtmisel.
aretus
See eritub uriiniga (muutumatul kujul - vähem kui 2% annusest ja metaboliitide kujul - 64%) või sapiga (muutumatul kujul - 1%, metaboliitide kujul - 36%).
T 1/2 varieerub, kuid keskmiselt 16-24 tundi.
Paroksetiini eritumine on kahefaasiline, sealhulgas esmane metabolism (esimene faas), millele järgneb süsteemne eliminatsioon.
Ravimi pikaajalisel pideval kasutamisel ei muutu farmakokineetilised parameetrid.
Farmakokineetika kliinilistes eriolukordades
Eakatel patsientidel on paroksetiini plasmakontsentratsioon suurenenud ja nende plasmakontsentratsioonide vahemik langeb peaaegu kokku tervete täiskasvanud vabatahtlike kontsentratsiooniga.
Raske neerufunktsiooni kahjustusega patsientidel (CC alla 30 ml / min) ja maksafunktsiooni kahjustusega patsientidel suureneb paroksetiini kontsentratsioon plasmas.
Näidustused ravimi kasutamiseks
Igat tüüpi depressioon, sealhulgas reaktiivne depressioon ja raske depressioon, depressioon, millega kaasneb ärevus (uuringute tulemused, milles patsiendid said ravimit 1 aasta, näitavad, et see on efektiivne depressiooni retsidiivi ennetamisel);
Ravi (sh toetav ja ennetav ravi) obsessiiv-kompulsiivne häire (OCD). Lisaks on paroksetiin efektiivne OCD retsidiivide ennetamisel;
Paanikahäire ravi (sealhulgas toetav ja ennetav ravi) agorafoobiaga ja ilma. Lisaks on paroksetiin efektiivne paanikahäire kordumise ennetamisel;
Sotsiaalfoobia ravi (sh toetav ja ennetav ravi);
Generaliseerunud ärevushäire ravi (sealhulgas toetav ja ennetav ravi). Lisaks on paroksetiin efektiivne selle häire kordumise ennetamisel;
Posttraumaatilise stressihäire ravi.
Annustamisrežiim
Sest täiskasvanud juures depressioonid keskmine terapeutiline annus on 20 mg päevas. Ebapiisava efektiivsuse korral võib annust suurendada maksimaalselt 50 mg-ni päevas. Annust tuleb suurendada järk-järgult - 10 mg võrra 1-nädalase intervalliga. Ravi efektiivsust tuleb hinnata ja vajadusel Paxili annust kohandada 2-3 nädalat pärast ravi algust ja seejärel, sõltuvalt kliinilistest näidustustest.
Depressiooni peatamiseks ja retsidiivi vältimiseks on vaja jälgida sobiva ravi kestust. See periood võib olla mitu kuud.
Sest täiskasvanud juures obsessiiv-kompulsiivne häire keskmine terapeutiline annus on 40 mg päevas. Alustage ravi annusega 20 mg päevas, seejärel suurendage annust järk-järgult 10 mg võrra igal nädalal. Ebapiisavaga kliiniline toime annust võib suurendada 60 mg-ni päevas. On vaja jälgida piisavat ravi kestust (mitu kuud).
Sest täiskasvanud juures paanikahäire keskmine terapeutiline annus on 40 mg päevas. Ravi tuleb alustada ravimi kasutamisega annuses 10 mg päevas. Ravimit kasutatakse väikeses algannuses, et minimeerida võimalikku paanikanähtude ägenemise riski, mida võib täheldada esialgne etapp teraapia. Seejärel suurendatakse annust 10 mg võrra nädalas kuni efekti saavutamiseni. Ebapiisava efektiivsuse korral võib annust suurendada 60 mg-ni päevas. On vaja jälgida piisavat ravi kestust (mitu kuud või kauem).
Sest täiskasvanud juures sotsiaalne foobia keskmine terapeutiline annus on 20 mg päevas. Ebapiisava kliinilise toime korral võib annust järk-järgult suurendada 10 mg võrra nädalas 50 mg-ni päevas.
Sest täiskasvanud juures üldistatud ärevushäire keskmine terapeutiline annus on 20 mg päevas. Kui kliiniline toime ei ole piisav, võib annust järk-järgult suurendada 10 mg võrra nädalas kuni maksimaalne annus 50 mg / päevas
Sest täiskasvanud juures posttraumaatiline stressihäire keskmine terapeutiline annus on 20 mg päevas. Ebapiisava kliinilise toime korral võib annust järk-järgult suurendada 10 mg võrra nädalas maksimaalselt 50 mg-ni päevas.
Kell eakad patsiendid ravi tuleb alustada täiskasvanute annusega ja seejärel suurendada annust 40 mg-ni päevas.
Kell raske neerufunktsiooni kahjustusega patsiendid (CC alla 30 ml/min) ja funktsioonihäiretega patsientidel maksa määrama ravimi annus, mis on terapeutiliste annuste vahemiku alumises osas.
Paxili võetakse 1 kord päevas hommikul koos toiduga. Tablett tuleb alla neelata tervelt, ilma närimata, koos veega.
Ravimi tühistamine
Vältida tuleb ravimi järsku katkestamist. Päevast annust tuleb vähendada 10 mg võrra nädalas. Pärast ööpäevase annuse 20 mg saavutamist jätkavad patsiendid selle annuse võtmist nädala jooksul ja pärast seda tühistatakse ravim täielikult.
Kui annuse vähendamisel või pärast ravimi ärajätmist tekivad ärajätunähud, on soovitatav jätkata varem määratud annuse võtmist. Seejärel peaksite jätkama ravimi annuse vähendamist, kuid aeglasemalt.
Kõrvalmõju
Mõne sagedus ja intensiivsus kõrvalmõjud võib ravi jätkamisel väheneda ega põhjusta tavaliselt ravi katkestamist.
Kõrvaltoimete esinemissageduse määramine: väga sageli (> 1/10), sageli (> 1/100,<1/10), нечасто (>1/1000, <1/100), редко (>1/10 000, <1/1000), очень редко (<1/10 000), включая отдельные случаи. Встречаемость частых и нечастых побочных эффектов была определена на основании обобщенных данных о безопасности применения препарата более чем у 8000 человек, участвовавших в клинических испытаниях (ее раcсчитывали по разнице между частотой побочных эффектов в группе пароксетина и в группе плацебо). Встречаемость редких и очень редких побочных эффектов определяли на основании постмаркетинговых данных (касается скорее частоты сообщений о таких эффектах, чем истинной частоты самих эффектов).
Seedesüsteemist: väga sageli - iiveldus; sageli - isutus, suukuivus, kõhukinnisus, kõhulahtisus, oksendamine; harva - maksaensüümide taseme tõus; väga harva - seedetrakti verejooks, hepatiit (mõnikord koos kollatõvega), maksapuudulikkus. Turuletulekujärgsed teated maksakahjustusest (nagu hepatiit, mõnikord koos kollatõve ja/või maksapuudulikkusega) on väga harvad. Ravi katkestamise otstarbekuse küsimust tuleb käsitleda juhtudel, kui maksafunktsiooni testid on pikaajaliselt tõusnud.
Kesknärvisüsteemi poolelt: sageli - unisus, unetus, agiteeritus, ebatavalised unenäod (sh õudusunenäod), treemor, pearinglus, peavalu; harva - segasus, hallutsinatsioonid, ekstrapüramidaalsed sümptomid; harva - maniakaalsed reaktsioonid, krambid, akatiisia, rahutute jalgade sündroom; väga harva - serotoniinisündroom (agitatsioon, segasus, suurenenud higistamine, hallutsinatsioonid, hüperrefleksia, müokloonus, tahhükardia koos värisemisega, treemor). Liikumishäiretega või antipsühhootikume kasutavatel patsientidel - ekstrapüramidaalsed sümptomid koos orofatsiaalse düstooniaga. Mõned sümptomid (unisus, unetus, agitatsioon, segasus, hallutsinatsioonid, maania) võivad olla tingitud põhihaigusest.
Nägemisorgani küljelt: sageli - ähmane nägemine; harva - müdriaas; väga harva - äge glaukoom.
Kardiovaskulaarsüsteemi poolelt: harva - siinustahhükardia; harva - posturaalne hüpotensioon.
Kuseteede süsteemist: harva - uriinipeetus, kusepidamatus.
Vere hüübimissüsteemist: harva - verejooks, hemorraagia nahas ja limaskestadel, verevalumid; väga harva - trombotsütopeenia.
Endokriinsüsteemist: väga harva - ADH sekretsiooni rikkumine; harva - hüpoprolaktineemia / galaktorröa.
Ainevahetuse poolelt: sageli - kolesteroolitaseme tõus, kehakaalu tõus; harva - hüponatreemia (peamiselt eakatel patsientidel), mis mõnikord on põhjustatud ADH ebapiisava sekretsiooni sündroomist.
Allergilised reaktsioonid: väga harva - angioödeem, urtikaaria.
Dermatoloogilised reaktsioonid: sageli - suurenenud higistamine; harva - nahalööve; väga harva - valgustundlikkusreaktsioonid.
Muud: väga sageli - seksuaalne düsfunktsioon; sageli - haigutamine, asteenia; väga harva - perifeerne turse.
Pärast ravimi kasutamise lõpetamist: sageli (eriti järsul ärajätmisel) - pearinglus, sensoorsed häired (sealhulgas paresteesia, elektrivoolu tunne ja tinnitus), unehäired (sealhulgas eredad unenäod), ärevus, peavalu, harva - agiteeritus, iiveldus, treemor, segasus, suurenenud higistamine, kõhulahtisus .
Kliinilistes uuringutes lastel täheldatud soovimatud sümptomid
Kliinilistes uuringutes lastel esines 2% patsientidest ja 2 korda sagedamini kui platseeborühmas: emotsionaalne labiilsus (sealhulgas enesevigastamine, enesetapumõtted, enesetapukatsed, pisaravus, meeleolu labiilsus), vaenulikkus, söögiisu vähenemine, treemor, suurenenud higistamine, hüperkineesia ja agitatsioon. Enesetapumõtteid ja enesetapukatseid täheldati peamiselt raske depressiivse häirega noorukite kliinilistes uuringutes, mille käigus paroksetiini efektiivsust ei ole tõestatud. OCD-ga lastel (eriti alla 12-aastastel) on teatatud vaenulikkusest.
Paroksetiini ärajätunähud (emotsionaalne labiilsus, närvilisus, peapööritus, iiveldus ja kõhuvalu) registreeriti 2% patsientidest paroksetiini annuse vähendamise taustal või pärast selle täielikku ärajätmist ja need esinesid 2 korda sagedamini kui platseeborühmas. Grupp.
Vastunäidustused ravimi kasutamisele
MAO inhibiitorite samaaegne manustamine ja 14 päeva pärast nende ärajätmist (MAO inhibiitoreid ei saa välja kirjutada 14 päeva jooksul pärast paroksetiinravi lõppu);
tioridasiini samaaegne manustamine;
pimosiidi samaaegne manustamine;
Alla 18-aastased (paroksetiini kontrollitud kliinilised uuringud depressiooni ravis lastel ja noorukitel ei ole tõestanud selle efektiivsust, seetõttu ei ole ravim näidustatud selle vanuserühma raviks). Paroksetiini ei määrata alla 7-aastastele lastele, kuna puuduvad andmed ravimi ohutuse ja efektiivsuse kohta selles patsientide kategoorias.
Ülitundlikkus paroksetiini ja teiste ravimi komponentide suhtes.
Ravimi kasutamine raseduse ja imetamise ajal
IN eksperimentaalsed uuringud paroksetiini teratogeenset ega embrüotoksilist toimet ei tuvastatud.
Paroksetiin (nagu teised selektiivsed serotoniini tagasihaarde inhibiitorid) võib mõjutada seemnevedeliku kvaliteeti. See toime on pärast ravimi ärajätmist pöörduv. Sperma omaduste muutmine võib põhjustada viljakuse halvenemist.
Hiljutised epidemioloogilised uuringud raseduse tulemuste kohta antidepressantidega esimesel trimestril on näidanud paroksetiiniga seotud kaasasündinud anomaaliate, eriti kardiovaskulaarsüsteemi (nt vatsakeste ja kodade vaheseina defektide) suurenenud riski. Teatatud kardiovaskulaarsete defektide esinemissagedus paroksetiini kasutamisel raseduse ajal on ligikaudu 1/50, samas kui selliste defektide eeldatav esinemissagedus üldpopulatsioonis on ligikaudu 1/100 vastsündinu. Paroksetiini määramisel tuleb rasedatele ja rasedust planeerivatele naistele kaaluda alternatiivset ravi.
On teateid enneaegse sünnituse juhtudest naistel, kes said raseduse ajal paroksetiini, kuid põhjuslikku seost ravimiga ei ole kindlaks tehtud. Paxili ei tohi raseduse ajal kasutada, välja arvatud juhul, kui ravist saadav kasu kaalub üles ravimi võtmisega seotud võimalikud riskid.
On vaja hoolikalt jälgida nende vastsündinute tervist, kelle emad võtsid paroksetiini raseduse lõpus, kuna on teateid tüsistustest vastsündinutel, kes on raseduse kolmandal trimestril kokku puutunud paroksetiini või teiste selektiivsete serotoniini tagasihaarde inhibiitorite rühma ravimitega. Siiski tuleb märkida, et ka sel juhul ei ole põhjuslikku seost nende tüsistuste ja selle ravimteraapia vahel kindlaks tehtud. Teatatud kliiniliste tüsistuste hulka kuulusid: hingamishäired, tsüanoos, apnoe, krambid, temperatuuri ebastabiilsus, toitumisraskused, oksendamine, hüpoglükeemia, hüpertensioon, hüpotensioon, hüperrefleksia, värinad, värinad, närviline erutuvus, ärrituvus, letargia, püsiv nutt ja unisus. Mõnedes aruannetes on sümptomeid kirjeldatud kui ärajätusündroomi vastsündinute ilminguid. Enamasti tekkisid kirjeldatud tüsistused vahetult pärast sünnitust või vahetult pärast sünnitust (vähem kui 24 tundi). Epidemioloogiliste uuringute kohaselt on selektiivsete serotoniini tagasihaarde inhibiitorite rühma kuuluvate ravimite (sealhulgas paroksetiini) kasutamine raseduse hilises staadiumis seotud vastsündinute püsiva pulmonaalse hüpertensiooni tekkeriski suurenemisega. Suurenenud risk on täheldatud lastel, kelle emad võtsid selektiivseid serotoniini tagasihaarde inhibiitoreid raseduse lõpus, ja see on 4–5 korda suurem kui tavapopulatsioonis (1–2 juhtu 1000 raseduse kohta).
Paroksetiin eritub väikestes kogustes rinnapiima. Siiski ei tohi paroksetiini anda imetamise ajal, välja arvatud juhul, kui oodatav kasu emale kaalub üles võimaliku ohu imetavale lapsele.
Taotlus maksafunktsiooni häirete korral
Kell raske maksafunktsiooni häirega patsiendid
Taotlus neerufunktsiooni häirete korral
Kell raske neerufunktsiooni häirega patsiendid (CC alla 30 ml/min) ravimi annust tuleb vähendada annusevahemiku alampiirini.
erijuhised
Noortel patsientidel, eriti raske depressiivse häirega patsientidel, võib paroksetiinravi ajal olla suurem risk suitsidaalseks käitumiseks. Vaimsete häiretega täiskasvanute platseebokontrolliga uuringute analüüs näitab suitsidaalse käitumise esinemissageduse suurenemist noortel patsientidel (vanuses 18–24 aastat) paroksetiini võtmise ajal võrreldes platseeboga (vastavalt 2,19% kuni 0,92%), kuigi see erinevus ei peeta statistiliselt oluliseks. Vanemate vanuserühmade (25–64-aastased ja üle 65-aastased) patsientidel suitsidaalse käitumise sagedus ei suurenenud. Kõigis vanuserühmades suure depressiivse häirega täiskasvanutel suurenes paroksetiinravi ajal suitsidaalse käitumise esinemissagedus statistiliselt oluliselt võrreldes platseeborühmaga (suitsiidikatsete esinemissagedus vastavalt 0,32–0,05%). Kuid enamik neist juhtudest (8 juhtu 11-st) registreeriti paroksetiini võtmise ajal noortel patsientidel vanuses 18–30 aastat. Suure depressiivse häirega patsientidega läbiviidud uuringus saadud andmed võivad viidata suitsidaalse käitumise esinemissageduse suurenemisele alla 24-aastastel erinevate psüühikahäiretega patsientidel.
Depressiooniga patsientidel võivad sümptomid süveneda ja/või enesetapumõtted ja -käitumine (suitsidaalsus) tekkida, olenemata sellest, kas nad saavad antidepressante. See risk püsib kuni märgatava remissiooni saavutamiseni. Patsiendi seisund ei pruugi paraneda esimestel ravinädalatel või kauem, seetõttu tuleb patsienti hoolikalt jälgida, et tuvastada õigeaegselt suitsidaalse kalduvuse kliiniline ägenemine, eriti ravikuuri alguses. annuse muutmise (suurendamise või vähendamise) perioodidel. Kõigi antidepressantidega saadud kliiniline kogemus näitab, et suitsiidirisk võib paranemise varases staadiumis suureneda.
Muud paroksetiiniga ravitavad psühhiaatrilised häired võivad samuti olla seotud suitsidaalse käitumise suurenenud riskiga. Lisaks võivad need häired olla kaasuvad seisundid, mis on seotud raske depressiivse häirega. Seetõttu tuleb teiste psühhiaatriliste häiretega patsientide ravimisel järgida samu ettevaatusabinõusid nagu raske depressiivse häire ravis.
Patsientidel, kellel on anamneesis suitsidaalset käitumist või suitsidaalseid mõtteid, noorematel patsientidel ja patsientidel, kellel on enne ravi rasked suitsiidimõtted, on suurim risk suitsiidimõtete või -katsete tekkeks ning seetõttu tuleb neile kõigile ravi ajal pöörata erilist tähelepanu. Patsiente (ja hooldajaid) tuleb hoiatada vajadusest jälgida nende seisundi halvenemist ja/või enesetapumõtete/suitsidaalse käitumise või enesevigastamise mõtete ilmnemist kogu ravikuuri vältel, eriti ravi alguses, muutuste ajal. ravimi annuses (suurendada ja vähendada ). Nende sümptomite ilmnemisel pöörduge viivitamatult arsti poole.
Tuleb meeles pidada, et sellised sümptomid nagu agitatsioon, akatiisia või maania võivad olla seotud põhihaigusega või olla kasutatud ravi tagajärg. Kui ilmnevad kliinilise halvenemise sümptomid (sealhulgas uued sümptomid) ja/või enesetapumõtted/käitumine, eriti kui need ilmnevad ootamatult, ägeneb või kui need ei kuulunud patsiendi varasemasse sümptomite kompleksi, on vaja raviskeem uuesti läbi vaadata. kuni ravimi ärajätmiseni.
Mõnikord kaasneb paroksetiini või mõne muu selektiivsete serotoniini tagasihaarde inhibiitorite rühma kuuluva ravimiga raviga akatiisia, mis väljendub sisemise rahutuse ja psühhomotoorse agitatsioonina, kui patsient ei saa paigal istuda või seista; akatiisia korral kogeb patsient tavaliselt subjektiivset ebamugavust. Akatiisia tekkimise tõenäosus on suurim esimestel ravinädalatel.
Harvadel juhtudel on paroksetiinravi taustal võimalik areneda serotoniini sündroom või MNS-ile iseloomulikud sümptomid(hüpertermia, lihasjäikus, müokloonus, autonoomsed häired koos võimalike kiirete muutustega elutähtsates näitajates, vaimse seisundi muutused, sealhulgas segasus, ärrituvus, äärmiselt tugev agitatsioon, mis areneb deliiriumi ja koomani), eriti kui paroksetiini kasutatakse kombinatsioonis teiste serotoniinergiliste ravimite ja/või neuroleptikumid. Need sündroomid on potentsiaalselt eluohtlikud, mistõttu nende ilmnemisel tuleb ravi paroksetiiniga katkestada ja alustada toetavat sümptomaatilist ravi. Paroksetiini ei tohi manustada koos serotoniini prekursoritega (nagu L-trüptofaan, oksütriptaan) serotoniinisündroomi ohu tõttu.
Esmaseks manifestatsiooniks võib olla suur depressiivne episood bipolaarne häire. On üldtunnustatud (kuigi seda pole kontrollitud kliiniliste uuringutega tõestatud), et sellise episoodi ravimine ainult antidepressandiga võib suurendada bipolaarse häire riskiga patsientidel segatüüpi/maania episoodi kiirenemise tõenäosust.
Enne antidepressantravi alustamist tuleb läbi viia põhjalik sõeluuring, et hinnata patsiendi bipolaarse häire tekkeriski; selline sõeluuring peaks sisaldama üksikasjalikku psühhiaatrilist ajalugu, sealhulgas suitsiidide, bipolaarse häire ja depressiooni perekonna ajalugu.
Paroksetiin ei ole heaks kiidetud bipolaarse häire depressiivse episoodi raviks. Paroksetiini tuleb ettevaatusega kasutada patsientidel, kellel on anamneesis maania.
Ravi paroksetiiniga tuleb alustada ettevaatlikult, mitte varem kui 2 nädalat pärast ravi lõpetamist MAO inhibiitoritega; paroksetiini annust tuleb suurendada järk-järgult kuni optimaalse ravitoime saavutamiseni.
Nagu ka teisi antidepressante, tuleb paroksetiini kasutada epilepsiaga patsientidel ettevaatusega. Krambihoogude sagedus paroksetiini kasutavatel patsientidel on alla 0,1%. Krambihoogude tekkimisel tuleb ravi paroksetiiniga katkestada.
Paroksetiini ja elektrokonvulsiivse ravi samaaegse kasutamise kogemused on piiratud.
Paroksetiin (nagu teised selektiivsed serotoniini tagasihaarde inhibiitorid) põhjustab müdriaasi ja seda tuleb suletudnurga glaukoomiga patsientidel kasutada ettevaatusega.
Paroksetiinravi ajal tekib hüponatreemia harva ja peamiselt eakatel patsientidel ning see taandub pärast paroksetiinravi katkestamist.
Paroksetiini kasutavatel patsientidel on teatatud naha ja limaskestade verejooksust (sealhulgas seedetrakti verejooksust). Seetõttu tuleb paroksetiini kasutada ettevaatusega patsientidel, kes saavad samaaegselt ravimeid, mis suurendavad verejooksu riski, patsientidel, kellel on teadaolev verejooksu kalduvus, ja patsientidel, kellel on haigusi, mis soodustavad verejooksu.
Südamehaigustega patsientide ravimisel tuleb järgida tavalisi ettevaatusabinõusid.
Täiskasvanutega läbiviidud kliiniliste uuringute tulemusena oli paroksetiini ärajätmisel kõrvaltoimete esinemissagedus 30%, samas kui platseeborühmas oli kõrvaltoimete esinemissagedus 20%.
Pärast ravimi ärajätmist (eriti järsku) sageli pearinglus, sensoorsed häired (paresteesia, tinnitus), unehäired (heledad unenäod), ärevus, peavalu, harva- agiteeritus, iiveldus, treemor, segasus, suurenenud higistamine, kõhulahtisus. Enamikul patsientidest olid need sümptomid kerged või mõõdukad, kuid mõnel patsiendil võivad need olla rasked. Tavaliselt tekivad ärajätunähud esimestel päevadel pärast ravimi kasutamise lõpetamist, kuid harvadel juhtudel - pärast ühe annuse juhuslikku vahelejätmist. Reeglina kaovad need sümptomid iseenesest kahe nädala jooksul, kuid mõnel patsiendil - kuni 2-3 kuud või kauem. Teadaolevalt ei ole ühelgi patsiendirühmal nende sümptomite tekkerisk suurenenud. Seetõttu on soovitatav paroksetiini annust järk-järgult vähendada (olenevalt patsiendi vajadustest mitme nädala või kuu jooksul enne selle täielikku tühistamist).
Võõrutusnähtude ilmnemine ei tähenda, et ravim on sõltuvust tekitav.
Luumurdude riski epidemioloogiliste uuringute tulemuste kohaselt ilmnes luumurdude seos antidepressantide, sealhulgas selektiivsete serotoniini tagasihaarde inhibiitorite rühmaga. Riski täheldati antidepressantravi ajal ja see oli maksimaalne ravikuuri alguses. Paroksetiini määramisel tuleb arvestada luumurdude võimalusega.
Pediaatriline kasutamine
Raske depressiivse häire ja teiste psühhiaatriliste haigustega laste ja noorukite antidepressantravi on seotud enesetapumõtete ja -käitumise suurenenud riskiga.
Kliinilistes uuringutes täheldati paroksetiiniga ravitud lastel ja noorukitel suitsidaalsusega (suitsidaalsed katsed ja enesetapumõtted) ja vaenulikkusega (peamiselt agressiivsus, hälbiv käitumine ja viha) seotud kõrvaltoimeid sagedamini kui nendel selle vanuserühma patsientidel, kes said platseebot. Praegu puuduvad andmed paroksetiini pikaajalise ohutuse kohta lastel ja noorukitel ravimi mõju kohta kasvule, küpsemisele, kognitiivsele ja käitumuslikule arengule.
Kliinilistes uuringutes lastel ja noorukitel oli kõrvaltoimete esinemissagedus paroksetiini kasutamise katkestamisel 32%, samas kui platseeborühmas oli kõrvaltoimete esinemissagedus 24%.
Mõju sõidukite juhtimise võimele ja juhtimismehhanismidele
Paxil-ravi ei põhjusta kognitiivseid häireid ega psühhomotoorset mahajäämust. Kuid nagu kõigi psühhotroopsete ravimite puhul, peavad patsiendid olema autojuhtimisel ja masinate käsitsemisel ettevaatlik.
Üleannustamine
Olemasolev teave paroksetiini üleannustamise kohta viitab laiaulatuslikule ohutusele.
Sümptomid:ülalkirjeldatud kõrvaltoimete sagenemine, samuti oksendamine, palavik, vererõhu muutused, tahtmatud lihaskontraktsioonid, ärevus, tahhükardia. Patsientidel ei teki tavaliselt tõsiseid tüsistusi isegi kuni 2 g paroksetiini ühekordse annuse korral. Mõnel juhul arenevad kooma ja EEG muutused ning väga harva juhtub surm, kui paroksetiini kombineeritakse psühhotroopsete ravimite või alkoholiga.
Ravi: standardmeetmed, mida kasutatakse antidepressantide üleannustamise korral. Spetsiifiline antidoot ei ole teada. Näidatakse toetavat ravi ja organismi elutähtsate funktsioonide kontrolli.
Ravi tuleb läbi viia vastavalt kliinilisele pildile või riikliku mürgistuskeskuse soovitustele.
ravimite koostoime
Paroksetiini kasutamine koos serotoniinergiliste ravimitega (sh L-trüptofaan, triptaanid, tramadool, selektiivsed serotoniini tagasihaarde inhibiitorid, fentanüül, liitium ja naistepuna ürti sisaldavad taimsed ravimid) võib põhjustada serotoniinisündroomi. Paroksetiini kasutamine koos MAO inhibiitoritega (sh linesoliid, antibiootikum, mis muundub mitteselektiivseks MAO inhibiitoriks) on vastunäidustatud.
Paroksetiini ja pimosiidi väikese annuse (2 mg üks kord) koosmanustamise võimaluse uuringus registreeriti pimosiidi taseme tõus. See fakt on
Antidepressant, selektiivne serotoniini tagasihaarde inhibiitor. Sellel on bitsükliline struktuur, mis erineb teiste tuntud antidepressantide struktuurist.
Sellel on antidepressantne ja anksiolüütiline toime, millel on üsna väljendunud stimuleeriv (aktiveeriv) toime.
Antidepressantne (tümoanaleptiline) toime on seotud paroksetiini võimega selektiivselt blokeerida serotoniini tagasihaaret presünaptilise membraani kaudu, mis põhjustab selle neurotransmitteri vaba sisalduse suurenemist sünaptilises pilus ja selle aktiivsuse suurenemist kesknärvisüsteemis. süsteem.
Mõju m-kolinergilistele retseptoritele, α- ja β-adrenergilistele retseptoritele on ebaoluline, mis määrab vastavate kõrvaltoimete äärmiselt nõrga raskusastme.
Farmakokineetika
Pärast suukaudset manustamist imendub paroksetiin seedetraktist hästi. Söömine ei mõjuta imendumist. C ss määratakse 7-14 päeva jooksul alates ravi algusest.
Paroksetiini peamised metaboliidid on polaarsed ja konjugeeritud oksüdatsiooni- ja metüülimisproduktid. Metaboliitide madala farmakoloogilise aktiivsuse tõttu on nende toime terapeutilisele efektiivsusele ebatõenäoline.
T 1 / 2 on keskmiselt 16-24 tundi Alla 2% eritub muutumatul kujul uriiniga, ülejäänud - metaboliitide kujul kas uriiniga (64%) või sapiga.
Paroksetiini eritumine on kahefaasiline.
Pikaajalise pideva manustamise korral ei muutu farmakokineetilised parameetrid.
Vabastamise vorm
Valged, ovaalsed, kaksikkumerad õhukese polümeerikattega tabletid, mille ühele küljele on pressitud "20" ja teisele küljele sälk.
Abiained: kaltsiumhüdrofosfaatdihüdraat - 317,75 mg, A-tüüpi naatriumkarboksütärklis - 5,95 mg, magneesiumstearaat - 3,5 mg.
Kilekesta koostis: valge opadry - 7 mg (hüpromelloos - 4,2 mg, titaandioksiid - 2,2 mg, makrogool 400 - 0,6 mg, polüsorbaat 80 - 0,1 mg).
10 tükki. - villid (1) - papppakendid.
10 tükki. - villid (3) - papppakendid.
10 tükki. - villid (10) - papppakendid.
Annustamine
Suukaudsel manustamisel on algannus 10-20 mg päevas. Vajadusel, sõltuvalt näidustustest, suurendatakse annust 40-60 mg-ni päevas. Annust suurendatakse järk-järgult - 10 mg võrra 1-nädalase intervalliga. Vastuvõtu sagedus - 1 kord päevas. Ravi on pikk. Ravi efektiivsust hinnatakse 6-8 nädala pärast.
Eakatele ja nõrgenenud patsientidele, samuti neeru- ja maksafunktsiooni kahjustusega patsientidele on algannus 10 mg päevas; maksimaalne annus on 40 mg päevas.
Interaktsioon
Samaaegsel kasutamisel paroksetiiniga on võimalik suurendada tsütokroom P 450 süsteemi CYP2D6 isoensüümi (antidepressandid, antipsühhootikumid, fenotiasiini derivaadid, IC klassi antiarütmikumid) osalusel metaboliseeruvate ravimite plasmakontsentratsiooni.
Valkude metabolismi indutseerivate või inhibeerivate ainete samaaegsel kasutamisel on võimalik paroksetiini metabolismi ja farmakokineetiliste parameetrite muutus.
Samaaegsel kasutamisel suureneb alprasolaami toime selle metabolismi vähenemise tõttu, mis on tingitud tsütokroom P450 süsteemi CYP3A isoensüümide inhibeerimisest paroksetiini mõjul.
Samaaegsel kasutamisel varfariini ja suukaudsete antikoagulantidega on muutumatu protrombiiniaja korral võimalik veritsusaja pikenemine.
Samaaegsel kasutamisel dekstrometorfaani, dihüdroergotamiiniga on kirjeldatud serotoniini sündroomi juhtumeid.
Samaaegsel kasutamisel interferooniga on võimalik paroksetiini antidepressiivse toime muutumine.
Trüptofaani samaaegne kasutamine võib põhjustada serotoniinisündroomi arengut, mis väljendub agitatsioonis, ärevuses, seedetrakti häiretes, sealhulgas kõhulahtisuses.
Samaaegsel kasutamisel perfenasiiniga suurendab see kesknärvisüsteemi kõrvaltoimeid, mis on tingitud perfenasiini metabolismi pärssimisest paroksetiini mõjul.
Samaaegsel kasutamisel suureneb tritsükliliste antidepressantide kontsentratsioon vereplasmas, tekib serotoniini sündroomi tekke oht.
Tsimetidiini samaaegne manustamine suurendab paroksetiini kontsentratsiooni vereplasmas.
Kõrvalmõjud
Kesknärvisüsteemist: harva (kui kasutatakse annustes üle 20 mg / päevas) - unisus, treemor, asteenia, unetus.
Seedesüsteemist: harva (kui kasutatakse annustes üle 20 mg / päevas) - iiveldus, suukuivus; mõnel juhul - kõhukinnisus.
Muud: harva (kui kasutatakse annustes üle 20 mg päevas) - suurenenud higistamine, ejakulatsioonihäired.
Näidustused
Endogeensed, neurootilised ja reaktiivsed depressioonid.
Vastunäidustused
MAO inhibiitorite samaaegne kasutamine ja kuni 14 päeva pärast nende ärajätmist suurendab tundlikkust paroksetiini suhtes.
Rakenduse funktsioonid
Taotlus maksafunktsiooni häirete korral
Maksafunktsiooni häirete korral on algannus 10 mg päevas; maksimaalne annus on 40 mg päevas.Taotlus neerufunktsiooni häirete korral
Neerufunktsiooni kahjustuse korral on algannus 10 mg päevas; maksimaalne annus on 40 mg päevas.Kasutamine eakatel patsientidel
Eakatele patsientidele on algannus 10 mg päevas; maksimaalne annus on 40 mg päevas.erijuhised
Paroksetiini kasutamine tuleb lõpetada annuste järkjärgulise vähendamisega, et vältida ärajätusündroomi, mis väljenduvad pearingluses, iivelduses, oksendamises, unetuses, segasuses, suurenenud higistamises.
Paroksetiinravi ajal on alkohol vastunäidustatud.
Kasutage ettevaatusega 14 päeva pärast MAO inhibiitorite kaotamist, suurendades annust järk-järgult. MAO inhibiitoreid ei tohi välja kirjutada 2 nädala jooksul pärast paroksetiini täielikku ärajätmist.
Kui paroksetiini kasutatakse samaaegselt maksaensüümide metabolismi pärssivate ravimitega, tuleb paroksetiini kasutada väikseimates soovitatavates annustes. Kui seda kasutatakse samaaegselt ravimitega, mis indutseerivad ensüümide metabolismi, ei ole paroksetiini algannuste muutmine vajalik.
Kasutage paroksetiini ettevaatusega liitiumipreparaatidega (soovitav on kontrollida liitiumi kontsentratsiooni vereplasmas), suukaudsete antikoagulantidega.
Eksperimentaalsetes uuringutes ei ole paroksetiini kantserogeensed ja mutageensed omadused kindlaks tehtud.
Mõju sõidukite juhtimise võimele ja juhtimismehhanismidele
Kasutage ettevaatusega patsientidel, kelle tegevus on seotud suure tähelepanu kontsentratsiooni ja psühhomotoorsete reaktsioonide kiirusega.
Nimi:
Paxil
Farmakoloogiline
tegevus:
Antidepressant, selektiivne serotoniini tagasihaarde inhibiitor.
Sellel on bitsükliline struktuur, mis erineb teiste tuntud antidepressantide struktuurist.
Sellel on antidepressantne ja anksiolüütiline toime, millel on üsna väljendunud stimuleeriv (aktiveeriv) toime.
Antidepressantne (tümoanaleptiline) toime on seotud paroksetiini võimega selektiivselt blokeerida serotoniini tagasihaaret presünaptilise membraani kaudu, mis põhjustab selle neurotransmitteri vaba sisalduse suurenemist sünaptilises pilus ja selle aktiivsuse suurenemist kesknärvisüsteemis. süsteem.
Mõju m-kolinergilistele retseptoritele, α- ja β-adrenergilistele retseptoritele on ebaoluline, mis määrab vastavate kõrvaltoimete äärmiselt nõrga raskusastme.
Farmakokineetika
Pärast suukaudset manustamist imendub paroksetiin seedetraktist hästi.
Söömine ei mõjuta imendumist. Css määratakse 7-14 päeva jooksul alates ravi algusest.
Paroksetiini peamised metaboliidid on oksüdatsiooni ja metüülimise polaarsed ja konjugeeritud produktid.
Metaboliitide madala farmakoloogilise aktiivsuse tõttu on nende toime terapeutilisele efektiivsusele ebatõenäoline.
T1 / 2 keskmiselt 16-24 tundi.Alla 2% eritub muutumatul kujul uriiniga, ülejäänu metaboliitide kujul kas uriiniga (64%) või sapiga.
Paroksetiini eritumine on kahefaasiline.
Pikaajalise pideva manustamise korral ei muutu farmakokineetilised parameetrid.
Näidustused
rakendus:
täiskasvanud:
- depressioon. Mis tahes tüüpi depressiooni, sealhulgas reaktiivse ja raske depressiooni, samuti ärevusega kaasneva depressiooni ravi. Rahuldava ravivastuse korral on selle jätkamine efektiivne depressiooni retsidiivi ennetamisel;
- obsessiiv-kompulsiivne häire. Obsessiiv-kompulsiivse häire sümptomite ravi ja kordumise ennetamine;
- paanikahäire. Paanikahäire sümptomite ravi ja ägenemiste ennetamine koos või ilma samaaegse agorafoobiata;
- sotsiaalsed foobiad/sotsiaalsed ärevushäired. Sotsiaalsete foobiate/sotsiaalse ärevuse ravi;
- generaliseerunud ärevushäire. Generaliseerunud ärevushäire sümptomite ravi ja kordumise ennetamine;
- posttraumaatiline stressihäire. Posttraumaatilise stressihäire ravi.
Kasutusviis:
Üldised soovitused.
Ravim on ette nähtud suukaudseks kasutamiseks, soovitatav on võtta 1 kord päevas - hommikul koos toiduga. Tablett tuleb alla neelata ilma närimata.
Nagu kõigi antidepressantide puhul, tuleb annus valida hoolikalt individuaalselt esimese 2-3 ravinädala jooksul ja seejärel kohandada seda sõltuvalt kliinilistest ilmingutest.
Ravikuur peaks olema piisavalt pikk, et tagada sümptomite kõrvaldamine. Depressiooni ravis võib see periood kesta mitu kuud, obsessiiv-kompulsiivsete ja paanikahäirete korral veelgi kauem.
Nagu ka teiste psühhiaatriliste ravimite puhul, tuleb vältida ravimi järsku katkestamist.
Depressioon. Soovitatav annus on 20 mg päevas. Mõnede patsientide raviks võib osutuda vajalikuks annuse suurendamine. Seda tuleb teha järk-järgult, suurendades annust 10 mg võrra (maksimaalselt kuni 50 mg päevas), sõltuvalt ravi kliinilisest efektiivsusest.
Obsessiiv-kompulsiivne häire. Soovitatav annus on 40 mg päevas. Ravi algab annusega 20 mg päevas, seejärel suurendatakse seda igal nädalal 10 mg võrra. Mõnedel patsientidel täheldatakse paranemist ainult maksimaalse ööpäevase annuse 60 mg kasutamisel.
paanikahäire. Soovitatav annus on 40 mg päevas. Ravi algab algannusega 10 mg päevas, seejärel suurendatakse seda igal nädalal 10 mg võrra, sõltuvalt kliinilisest toimest. Mõne patsiendi seisund paraneb ainult siis, kui seda kasutatakse maksimaalses ööpäevases annuses - 50 mg. Paanikahäire sümptomite suurenemise riski vähendamiseks, mida sageli täheldatakse selle haiguse ravi alguses, on soovitatav ravi alustada väikese ravimiannusega.
Sotsiaalsed foobiad/sotsiaalsed ärevushäired. Generaliseerunud ärevushäire. Posttraumaatiline stressihäire. Mõne patsiendi puhul võib annust järk-järgult suurendada 10 mg võrra päevas, sõltuvalt ravi kliinilisest toimest kuni 50 mg-ni päevas. Annuse suurendamise vaheline intervall peab olema vähemalt 1 nädal.
Ravimi tühistamine. Nagu ka teiste psühhotroopsete ravimite puhul, tuleb vältida ravimi äkilist katkestamist. Kliinilistes uuringutes kasutati järkjärgulist ärajäturežiimi, mis hõlmas ööpäevase annuse vähendamist 10 mg võrra päevas 1-nädalase intervalliga.
Pärast annuse 20 mg päevas saavutamist võtsid patsiendid ravimit selles annuses veel 1 nädal enne selle täielikku tühistamist.
Kui annuse vähendamise perioodil või pärast ravi katkestamist tekivad ärajätunähud, tuleb otsustada, kas jätkata ravi eelmise annusega. Hiljem võite jätkata ravimi annuse vähendamist, kuid järk-järgult.
Eakad patsiendid. Ravi algab täiskasvanute tavalise algannusega, mida võib seejärel järk-järgult suurendada 40 mg-ni päevas.
Lapsed. Paxil ei ole näidustatud laste raviks.
Neeru- ja maksapuudulikkus. Raske neerupuudulikkusega patsientidel (kreatiniini kliirens<30 мл/мин) или печеночной недостаточностью отмечают повышение концентрации пароксетина в плазме крови. Поэтому для таких больных дозу следует снижать до нижней границы диапазона дозирования.
Kõrvalmõjud:
Paxili võtmisel võivad teil tekkida:
- närvilisus, emotsionaalne labiilsus, unetus;
- peavalud, migreen;
- unisus, asteenia;
- treemor, müokloonus, kramplikud ilmingud;
- depressiooni süvenemine, depersonalisatsioon;
- suurenenud higistamine;
- kuiv suu;
- aneemilised ilmingud, lümfadenopaatia, leukopeenia;
- rõhu langus, ortostaatiline hüpotensioon (harvadel juhtudel);
- hematoomide ilmnemine, verejooks;
- libiido langus;
- sperma kvaliteedi halvenemisest tingitud muutused viljakuses;
- impotentsus, ejakulatsioonihäired;
- urineerimise häired;
- söögiisu vähenemine, väljaheitehäired;
- oksendamine, iiveldus;
- serotoniini sündroom;
- kehakaalu tõus;
- sapi stagnatsioon, hepatotoksiline toime;
- sinusiit, riniit;
- minestamine;
- näo turse;
- maniakaalsed häired, enesetapumõtted;
- agressiivsus, vaenulikkus;
- galaktorröa, hüponatreemia;
- äge glaukoom (äärmiselt harv), nägemiskahjustus;
- urtikaaria, mittespetsiifiline lööve, valgustundlikkus;
- siinustahhükardia.
Narkootikum lastele ei anta Paxili väljendunud kõrvaltoimete esinemise tõttu selles vanuserühmas autoagressiivse käitumise, suurenenud depressiooni ja enesetapumõtete näol noorukitel.
Vastunäidustused:
alla 18-aastased patsiendid;
- imetamise ajal;
- patsiendid, kes saavad ravi MAO inhibiitorite, pimosiidi, trüptofaani, tioridasiiniga;
- ülitundlikkuse korral paroksetiini, ravimi abiainete suhtes.
Paroksetiinravi ajal alkoholi tarbimine on vastunäidustatud.
Lapsed ja teismelised. Ravi antidepressantidega on seotud depressiooni ja muude psühhiaatriliste häiretega lastel ja noorukitel suurenenud suitsidaalse käitumise ja -mõtete riskiga. Kliiniliste uuringute kohaselt täheldati laste ja noorukite ravimisel Paxil'iga sagedamini suitsidaalsusega (enesetapukatsed ja enesetapumõtted) ja vaenulikkusega (valdavalt agressiivsus, antagonistlik käitumine ja ärrituvus) seotud kõrvaltoimeid kui platseeborühmas. Uuringu tulemused ravimi ohutuse kohta lastel ja noorukitel seoses kasvu, arengu, kognitiivsete ja käitumuslike omadustega ei ole kättesaadavad.
Kliinilise seisundi halvenemine ja suitsiidirisk täiskasvanutel. Noortel täiskasvanutel, eriti raske depressiivse häirega patsientidel, võib Paxil-ravi ajal tekkida suurenenud risk suitsidaalseks käitumiseks.
Platseebokontrolliga kliiniliste uuringute analüüs psühhiaatriliste häiretega täiskasvanud patsientidega näitas, et noortel täiskasvanutel (vanuses 18–24 aastat) oli suurem risk suitsidaalse käitumise tekkeks kui platseeborühma patsientidel (17/776 – 2,19% võrreldes 5/5). 542 - 0,92%), kuigi see erinevus ei ole statistiliselt oluline. Vanemate patsientide (25–64-aastased ja vanemad kui 65-aastased) rühmas sellist riski suurenemist ei registreeritud.
Patsientidel raskete depressiivsete häiretega ja (igas vanuses), kes kasutasid Paxilit, suurenes suitsidaalse käitumise esinemissagedus võrreldes platseeborühmaga statistiliselt oluliselt (11/3455 - 0,32% võrreldes 1/1978 - 0,05%, need juhtumid olid enesetapukatsed). Enamus selliseid katseid (8 juhtu 11-st) Paxiliga ravimisel täheldati siiski noortel täiskasvanud patsientidel vanuses 18–30 aastat.
Need andmed raskete depressiivsete häirete ravi kohta viitavad sellele, et nende tüsistuste kõrge risk, mis tuvastati noorte psüühikahäiretega patsientide rühmas, võib laieneda 24-aastastele ja vanematele patsientidele.
Patsiendid depressiivsete häiretega depressioonisümptomid võivad süveneda ja/või suitsidaalne mõtlemine ja käitumine (suitsidaalsus) areneda, olenemata sellest, kas nad võtavad antidepressante või mitte.
See risk püsib kuni olulise remissioonini. Üldine kliiniline kogemus kõigi antidepressantide kuuridega on see, et enesetapurisk võib paranemise varases staadiumis suureneda.
Muud vaimsed häired häired, mille puhul Paxil on välja kirjutatud, võivad olla seotud suitsidaalse käitumise suurenenud riskiga ja sellised häired võivad olla seotud ka raskete depressiivsete häiretega. Lisaks on suurenenud suitsiidikatsete ja -mõtete risk minevikus suitsidaalse käitumise ja kavatsustega patsientidel, noortel patsientidel ja patsientidel, kellel on enne ravi alustamist püsivad suitsiidimõtted.
Kõiki patsiente tuleb hoolikalt jälgida kliinilise seisundi halvenemise (sealhulgas uute sümptomite ilmnemise) ja suitsidaalsuse suhtes ravi ajal, eriti ravikuuri alguses või annuse muutmisel (nii suurendades kui ka vähendades).
Patsiente (ja nende hooldajaid) tuleb hoiatada vajadusest pidevalt jälgida patsiendi seisundi halvenemist (sealhulgas uute sümptomite teket) ja/või enesetapukavatsuste/-käitumise või enesevigastamismõtete ilmnemist ning pöörduda viivitamatult arsti poole. kui need tekivad.välimus. Tuleb mõista, et mõnede sümptomite, nagu agitatsioon, akatiisia või maania, ilmnemine võib olla seotud nii haiguse käigu kui ka ravikuuriga.
Kaaluda tuleb raviskeemi muutmist, sealhulgas ravimi kasutamise katkestamist patsientidel, kellel on kliiniline seisund halvenenud (sh uute sümptomite ilmnemine) ja/või suitsidaalse kavatsuse/käitumise ilmnemine, eriti kui need sümptomid on rasked, ilmnevad äkki, või ei ole osa patsiendi varasemast sümptomite kompleksist.
Akathisia.
Harva võib Paxili või teiste selektiivsete serotoniini tagasihaarde inhibiitorite kasutamist seostada akatiisia tekkega – seisundiga, mida iseloomustab sisemine rahutus ja psühhomotoorne agitatsioon, nagu võimetus paigal istuda või seista koos subjektiivse ebamugavusega.
See ilmneb kõige tõenäolisemalt esimestel ravinädalatel.
Pahaloomuline serotoniini/neuroleptiline sündroom.
Harvadel juhtudel võib Paxil-ravi seostada serotoniinisündroomi või maliigsele neuroleptilisele sündroomile iseloomulike sümptomite tekkega, eriti kui seda kasutatakse koos teiste serotonergiliste ja/või neuroleptiliste ravimitega.
Kuna need sündroomid võivad põhjustada eluohtlikke seisundeid, tuleb selliste sündmuste ilmnemisel ravi Paxil’iga katkestada (mida iseloomustab sümptomite kombinatsioon, nagu hüpertermia, jäikus, müokloonus, autonoomne ebastabiilsus koos võimalike kiirete muutustega funktsionaalse seisundi põhinäitajates. keha, vaimse seisundi muutused, sealhulgas segasustunne, ärrituvus, äärmine agitatsioon koos progresseeruva deliiriumi ja koomaga) ning määrata toetav sümptomaatiline ravi. Paxili ei tohi kasutada koos serotoniini prekursoritega (nt L-trüpofaan, oksütriptaan) serotonergilise sündroomi ohu tõttu.
Maania ja bipolaarne häire. Suur depressiivne episood võib olla bipolaarse häire esialgne ilming. On üldtunnustatud (kuigi seda ei toeta kontrollitud kliiniliste uuringute andmed), et selliste episoodide ravi ainult antidepressantidega võib suurendada tõenäosust kiirendada segatüüpi/maania episoodide tekkimist patsientidel, kellel on suurenenud risk bipolaarse häire tekkeks.
Enne ravi alustamist antidepressantidega tuleb patsiente hoolikalt hinnata, et teha kindlaks bipolaarse häire tekkerisk.
Selline uuring peaks hõlmama patsiendi haigusloo üksikasjalikku uurimist, sealhulgas enesetapukatsete, bipolaarsete häirete ja pereliikmete depressiooni olemasolu. Pange tähele, et Paxil ei ole heaks kiidetud bipolaarse häire depressiooni raviks. Sarnaselt teiste antidepressantidega tuleb Paxili kasutada ettevaatusega patsientidel, kellel on anamneesis maania.
Tamoksifeen. Mõned uuringud on näidanud, et tamoksifeeni efektiivsus, mõõdetuna rinnavähi kordumise/surma riski järgi, võib Paxiliga koosmanustamisel väheneda, kuna paroksetiin on CYP 2D6 pöördumatu inhibiitor. See risk suureneb samaaegse kasutamise kestuse pikenedes. Rinnavähi ravis tamoksifeeniga määratakse patsiendile alternatiivne antidepressant, mis ei inhibeeri oluliselt või ei inhibeeri CYP 2D6.
Luumurrud. Epidemioloogilistes uuringutes, milles uuriti luumurdude riski, on mõningaid antidepressante, sealhulgas selektiivseid serotoniini tagasihaarde inhibiitoreid seostatud luumurdudega. Risk tekib ravi ajal ja on märkimisväärne ravi algfaasis. Patsientide ravimisel Paxil’iga tuleb arvestada luumurdude võimalusega.
MAO inhibiitorid. Ravi Paxil’iga tuleb alustada ettevaatusega, mitte varem kui 2 nädalat pärast MAO inhibiitorite ärajätmist; annust tuleb suurendada järk-järgult – kuni saavutatakse optimaalne ravivastus.
Neeru/maksapuudulikkus. Raske neeru- või maksapuudulikkusega patsientidel soovitatakse seda kasutada ettevaatusega.
Diabeet. Diabeediga patsientidel võib ravi serotoniini tagasihaarde inhibiitoritega muuta glükeemilist profiili, mistõttu tuleb insuliini ja/või suukaudsete hüpoglükeemiliste ainete annust kohandada.
Epilepsia. Paxili, nagu ka teisi antidepressante, tuleb epilepsiaga patsientide ravimisel kasutada ettevaatusega.
Krambid. Paxilit kasutavatel patsientidel on krampide üldine sagedus<0,1%.
Kui patsiendil tekivad krambid, tuleb Paxil’i kasutamine katkestada.
Elektrokonvulsiivne ravi. Paxili kasutamisest koos elektrokonvulsiivse raviga on vähe kliinilisi kogemusi.
Glaukoom. Paxil, nagu ka teised serotoniini tagasihaarde inhibiitorid, võib põhjustada müdriaasi, mistõttu tuleb seda kasutada ettevaatusega suletudnurga glaukoomiga patsientidel.
Hüponatreemia. Aeg-ajalt on teatatud hüponatreemia juhtudest, peamiselt eakatel inimestel. Pärast Paxili kasutamise katkestamist hüponatreemia nähud enamasti kadusid.
Hemorraagiad. Pärast ravi Paxil'iga avastati hemorraagiaid nahal ja limaskestadel (sh seedetrakti verejooks). Seetõttu tuleb Paxili kasutada ettevaatusega patsientide ravimisel, kes võtavad samaaegselt ravimeid, mis suurendavad verejooksu riski, samuti patsientidel, kellel on sage verejooks või eelsoodumus selle tekkeks.
Südamehaigus. Kaasuvate südamehaigustega patsientide ravimisel tuleb järgida tavalisi meetmeid.
Sümptomid, mida täheldatakse täiskasvanutel pärast Paxil'i kasutamise lõpetamist. Kliiniliste uuringute kohaselt tekkis täiskasvanutel Paxil-ravi katkestamisel kõrvaltoimeid 30%-l patsientidest, võrreldes 20%-ga platseebot saanud patsientidest. Sümptomite tekkimine ravimi ärajätmisel ei ole sama mis sõltuvus või sõltuvus ravimist, kui seda kuritarvitatakse.
Teatatud sümptomite hulka kuuluvad pearinglus, sensoorsed häired (sh paresteesiad, elektrišokk ja tinnitus), unehäired (sealhulgas intensiivsed unenäod), agiteeritus või ärevus, iiveldus, värinad, krambid, suurenenud higistamine, peavalu, kõhulahtisus. Üldiselt on need sümptomid kerged või mõõdukad, kuigi mõnedel patsientidel võivad need olla raskemad.
Need tekivad tavaliselt esimeste päevade jooksul pärast ravimi kasutamise lõpetamist, kuid nende sümptomite üksikjuhtudel on teatatud patsientidel, kes kogemata jätsid ühe annuse vahele.
Tavaliselt kaovad need sümptomid iseenesest 2 nädala jooksul, kuigi mõnel patsiendil võib see protsess pikeneda (2-3 kuud või kauem). Seetõttu on Paxili kasutamise katkestamisel soovitatav annust vähendada järk-järgult, mitme nädala või kuu jooksul, sõltuvalt patsiendi individuaalsetest omadustest.
Sümptomid, mis avastati lastel ja noorukitel Paxili kaotamise ajal. Kliiniliste uuringute kohaselt tekkis lastel ja noorukitel Paxil-ravi katkestamisel kõrvaltoimeid 32% patsientidest võrreldes 24% platseebot saanud patsientidega. Pärast ravimi Paxil kasutamise katkestamist ilmnesid järgmised kõrvaltoimed (sagedusega vähemalt 2% patsientidest ja esinemissagedusega 2 korda suurem kui platseeborühmas): emotsionaalne labiilsus (sh enesetapukavatsused, enesetapukatsed, meeleolu muutused ja pisaravool), närvilisus, pearinglus, iiveldus ja kõhuvalu.
Viljakus. Mõned kliinilised uuringud on näidanud, et selektiivsed serotoniini tagasihaarde inhibiitorid, sealhulgas Paxil, võivad mõjutada sperma kvaliteeti. Arvatakse, et need nähtused kaovad pärast ravi lõpetamist. Sperma kvaliteediomaduste muutused võivad mõjutada osade meeste viljakust.
Lapsed. Paxil ei ole näidustatud laste raviks.
Kontrollitud kliiniliste uuringute tulemuste põhjal ei ole ravimi Paxil'i kasutamise kohta depressiooniga lastel efektiivsust tõestatud ega saadud toetavaid andmeid. Ravimi ohutust ja efektiivsust alla 7-aastastel lastel ei ole uuritud.
Võimalus mõjutada reaktsioonikiirust sõidukite juhtimisel või muude mehhanismidega töötamisel. Paxili kliinilise praktika kogemused näitavad, et see ravim ei mõjuta kognitiivseid funktsioone ega psühhomotoorseid reaktsioone. Siiski, nagu ka teiste psühhoaktiivsete ravimite kasutamisel, tuleb patsiente hoiatada, et ravi ajal võib autojuhtimise või muude mehhanismide käsitsemise võime halveneda.
Interaktsioon
muud ravimid
muul viisil:
Serotonergilised ravimid. Sarnaselt teiste selektiivsete serotoniini tagasihaarde inhibiitoritega võib samaaegne kasutamine serotoniinergiliste ravimitega põhjustada 5-HT-ga seotud toimet (serotoniini sündroom).
Kasutage Paxili koos serotonergiliste ravimitega, nagu L-trüptofaan, triptaan, tramadool, teised serotoniini tagasihaarde inhibiitorid, liitium, fentanüül ja St. Paroksetiini ja MAO inhibiitorite (sh linesoliid, antibiootikum, mis on pöörduv mitteselektiivne MAO inhibiitor, ja metüültioniinkloriid (metüleensinine)) kombineeritud kasutamine on vastunäidustatud.
pimosiid. Pimosiidi (2 mg) ühekordse väikese annuse ja paroksetiini kombineeritud kasutamise uuringu kohaselt registreeriti pimosiidi taseme tõus. Seda seletati paroksetiini teadaolevate CYP D26 inhibeerivate omadustega. Pimosiidi kitsa terapeutilise indeksi ja QT-intervalli pikendamise võime tõttu on pimosiidi ja paroksetiini koosmanustamine vastunäidustatud.
Ensüümid, mis osalevad ravimite metabolismis. Paroksetiini metabolism ja farmakokineetilised parameetrid võivad muutuda ravimite metabolismis osalevate ensüümide induktsiooni või pärssimise mõjul.
Paroksetiini samaaegsel kasutamisel ensüüme inhibeerivate ravimitega on soovitatav määrata minimaalne efektiivne annus. Samaaegsel kasutamisel ensüüme indutseerivate ravimitega (karbamasepiin, rifampitsiin, fenobarbitaal, fenütoiin) ei ole paroksetiini algannust vaja muuta. Annuse muutmine järgneva ravi ajal on vajalik vastavalt kliinilisele toimele (taluvus ja efektiivsus).
Fosamprenaviir/ritonaviir. Fosamprenaviiri/ritonaviiri kombineeritud kasutamine paroksetiiniga vähendab oluliselt paroksetiini plasmataset. Annuse muutmine järgneva ravi ajal on vajalik sõltuvalt kliinilisest toimest (taluvusest ja efektiivsusest).
Protsüklidiin. Paroksetiini igapäevasel kasutamisel suureneb protsüklidiini tase vereplasmas märkimisväärselt. Antikolinergiliste toimete ilmnemisel tuleb protsüklidiini annust vähendada.
Antikonvulsandid. Karbamasepiin, fenütoiin, naatriumvalproaat. Nende ravimitega kombineerimisel ei mõjutanud epilepsiaga patsientidel ravimi farmakokineetikat / farmakodünaamikat.
Paroksetiini võime inhibeerida CYP 2D6 ensüümi. Paxil, nagu ka teised antidepressandid, on serotoniini tagasihaarde inhibiitor, mis aeglustab tsütokroom P450 süsteemi CYP 2D6 ensüümi aktiivsust. CYP 2D6 inhibeerimine võib põhjustada selle ensüümi poolt metaboliseeritavate samaaegselt manustatavate ravimite plasmakontsentratsiooni tõusu. Nende ravimite hulka kuuluvad mõned tritsüklilised antidepressandid (nt amitriptüliin, nortriptüliin, imipramiin ja desipramiin), fenotiasiini antipsühhootikumid (nt perfenasiin ja tioridasiin), risperidoon, atomoksetiin, mõned klassi 1C antiarütmikumid (nt propafenoon) ja metopafenoliid.
Tamoksifeenil on oluline aktiivne metaboliit endoksifeen, mida toodab CYP 2D6 ja mis aitab oluliselt kaasa tamoksifeeni efektiivsusele. CYP 2D6 pöördumatu inhibeerimine paroksetiini poolt põhjustab endoksifeeni kontsentratsiooni langust plasmas.
CYP3A4. In vivo katsetes ei kaasnenud ravimi Paxili ja CYP 3A4 ensüümi substraadi terfenadiini kombineeritud kasutamisega, kui saavutati konstantne kontsentratsioon veres, ravimi Paxil mõju terfenadiini farmakokineetikale. Sarnane in vivo koostoime uuring ei näidanud ravimi mõju alprasolaami farmakokineetikale ja vastupidi. Paxili ja terfenadiini, alprosalami ja teiste CYP 3A4 substraatide samaaegne manustamine ei saa olla ohtlik.
Kliiniliste uuringute läbiviimisel leiti, et järgmised tegurid ei mõjuta ravimi Paxil imendumist ega farmakokineetikat (see tähendab, et nad ei vaja annuse muutmist): toit, antatsiidid, digoksiin, propranolool, alkohol.
Paxil ei suurenda alkoholist põhjustatud vaimsete ja motoorsete häirete raskust, kuid Paxil-ravi ajal ei ole soovitatav alkohoolseid jooke juua.
Suukaudsed antikoagulandid. Suukaudsete antikoagulantide ja paroksetiini kombineeritud kasutamisel võib tekkida farmakodünaamiline koostoime, mis põhjustab antikoagulandi aktiivsuse suurenemist ja verejooksu riski.
Seetõttu tuleb suukaudseid antikoagulante kasutavatel patsientidel paroksetiini kasutada ettevaatusega.
MSPVA-d, atsetüülsalitsüülhape ja trombotsüütide vastased ained.
MSPVA-de / atsetüülsalitsüülhappe ja paroksetiini samaaegsel kasutamisel on võimalik farmakodünaamiline koostoime, mis võib põhjustada suurenenud verejooksu riski. Hoolikalt paroksetiini tuleb manustada koos ravimitega, mis mõjutavad trombotsüütide funktsiooni või suurendavad verejooksu riski.
Rasedus:
Loomkatsete kohaselt ei ole teratogeenset ega embrüotoksilist toimet tuvastatud.
Hiljutiste epidemioloogiliste uuringute kohaselt, mis jälgisid raseduse tulemusi naistel, kes võtsid raseduse esimesel trimestril antidepressante, suurendas paroksetiini kasutamisega seotud kaasasündinud väärarengute, peamiselt südame-veresoonkonna süsteemi väärarengute (näiteks kodade või interventrikulaarse vaheseina defekti) riski. teatatud. Need andmed viitavad sellele, et raseduse ajal paroksetiini võtnud naisel on kardiovaskulaarse defektiga lapse saamise risk ligikaudu 1:50 võrreldes sellise defekti eeldatava riskiga üldpopulatsioonis, mis on ligikaudu 1:100.
Arst peaks kaaluma alternatiivse ravi kasutamist rasedatele või rasedust planeerivatele naistele ning määrama paroksetiini ainult siis, kui oodatav kasu emale kaalub üles võimaliku ohu lootele. Kui otsustatakse ravi katkestada rasedal naisel, lugege lisateabe saamiseks väljakirjutamise teabe vastavaid jaotisi paroksetiinravi katkestamisega seotud annuste ja sümptomite kohta.
Paxili või teisi selektiivseid serotoniini tagasihaarde inhibiitoreid kasutavatel naistel on teatatud enneaegsetest sünnitustest, kuigi põhjuslikku seost ravimiga ei ole kindlaks tehtud.
Vastsündinuid tuleb uurida, kui rase jätkas Paxili võtmist raseduse kolmandal trimestril, kuna on teatatud tüsistuste tekkest vastsündinutel, kui ema ravitakse sel perioodil Paxil'i või teiste selektiivsete serotoniini tagasihaarde inhibiitoritega, kuigi põhjuslik. seos ravimi võtmisega ei ole kindlaks tehtud.
Teatatud on järgmistest kõrvaltoimetest: respiratoorse distressi sündroom, tsüanoos, apnoe, krambid, kehatemperatuuri kõikumised, toitumisraskused, oksendamine, hüpoglükeemia, hüpertensioon, hüpotensioon, hüperrefleksia, treemor, treemor, agiteeritus, letargia, pidev nutt ja unisus. Mõnes aruandes kirjeldatakse sümptomeid kui võõrutussündroomi vastsündinute ilminguid. Enamasti tekivad need kohe või varsti (<24 ч) после родов.
Epidemioloogiliste uuringute kohaselt seostati selektiivsete serotoniini tagasihaarde inhibiitorite (sealhulgas paroksetiini) kasutamist rasedatel naistel, eriti raseduse lõpus, suurenenud riskiga vastsündinutel püsiva pulmonaalse hüpertensiooni tekkeks. Naistel, kes võtsid raseduse lõpus serotoniini tagasihaarde inhibiitoreid, suurenes see risk 4-5 korda võrreldes üldise patsientide rühmaga (1-2 juhtu 1000 raseda kohta üldises patsientide rühmas).
Imetamine. Väike kogus Paxilit eritub rinnapiima.
Puuduvad märgid ravimi toimest vastsündinutele, kuid Paxil ei tohi kasutada rinnaga toitmise ajal välja arvatud juhul, kui oodatav kasu emale kaalub üles võimaliku ohu lapsele.
Üleannustamine:
Sümptomid: oksendamine, iiveldus, asteenia või liigne erutus, unisus, pearinglus, krambid, uriinipeetus, südamerütmi häired, minestamine, segasus, kooma, müdriaas, vererõhu muutused, maniakaalsed reaktsioonid, agressiivsus. Samuti võivad tekkida maksapuudulikkuse sümptomid (ikterus, tsirroosi nähud, hepatiit). Kui Paxil'i toksilised annused võetakse koos psühhotroopsete ravimite, etanooliga, on võimalik surmav tulemus.
Ravi: näidatud maoloputus, kunstliku oksendamise esilekutsumine, adsorbentide võtmine. Haigla tingimustes on ette nähtud detoksikatsioon intravenoossete ravimitega. On vaja jälgida patsiendi elutähtsaid näitajaid, säilitada hingamisfunktsioone ja südametegevust. Spetsiifilist antidooti pole.
Väljalaske vorm:
Paxili tabletid 20 mg, kilega kaetud valge, ovaalne, kaksikkumer, mille ühele küljele on graveeritud "20" ja teisele joon, 10, 30 või 100 tk.
Säilitustingimused:
Hoida temperatuuril mitte üle 30°.
Ladustamiskoht peab olema kuiv, lastele kättesaamatus, valguse eest kaitstud.
Paxili kõlblikkusaeg on 36 kuud.
1 Paxili tablett sisaldab:
- toimeaine: paroksetiinvesinikkloriidi hemihüdraat - 22,8 mg, mis vastab paroksetiini sisaldusele - 20 mg;
- Abiained: kaltsiumhüdrofosfaatdihüdraat - 317,75 mg, naatriumkarboksütärklis A-tüüpi - 5,95 mg, magneesiumstearaat - 3,5 mg.
Paxil on üks kõige sagedamini kasutatavaid antidepressante. Patsientide ja arstide ülevaated ravimi kohta on väga erinevad. See ravim on pälvinud oma populaarsuse tänu võimele toime tulla erinevate ärevuse, stressitingimuste, foobiate ja paanikahoogudega. Ravim ei põhjusta uimasust, rõhu langust, unehäireid, ajutegevuse depressiooni, mis on eriti oluline töötavatele ja aktiivsetele patsientidele.
Mõelge patsientide ja arstide arvustustele selle ravimi kasutamise kohta erinevate ärevus- ja depressiivsete häirete ravis.
Patsientide ülevaated
«Mulle määrati ravikuur Paxiliga. Arst hoiatas kohe võimalike kõrvalmõjude eest. Ravi alustati 10 mg-ga päevas.
Esimene ravipäev oli kahjutu. Küll aga tundsin järgnevad 5-6 päeva kodus, tänaval ja isegi tööl mingit kummalist eemaldumise tunnet. See muidugi hoiatas mind, aga arst ütles, et see on selline kohanemisperiood ja see tuleb välja kannatada. Alates teisest ravinädalast määrati ravimi annus 20 mg. Minu üllatuseks ei põhjustanud ravimi annuse suurendamine mitte ainult ebamugavust, vaid isegi kõrvaldas kerge iivelduse, mida täheldati pärast 10 mg võtmist eelnevatel päevadel. Annuse suurendamisel kadus eraldumise tunne, mõnda aega oli isegi kerge eufooria. Olen ravimit võtnud juba kolmandat kuud. Ma tunnen end suurepäraselt."
Alyona
"Ma ravisin depressiooni Paxiliga umbes 3 aastat. Mitu korda üritasin pillide võtmist lõpetada, kuid iga kord taastusid sümptomid juba 3. päeval. Tunnen end narkomaanina. See on aga parem kui see, millest ravi algas. ”
Irina
"Mulle määrati kaks nädalat tagasi Paxil. Tundub, et ravim on hästi talutav, kuid ma kardan väga, et see tekitab sõltuvust. Kuid arst ütleb, et ravimi kaotamine ei too mulle ebamugavusi, kui järgitakse kõiki tema soovitusi.
Oksana
"Ravi Paxiliga oli minu jaoks tõhus, kuid võõrutussündroom tühistab kõik selle ravimi eelised. See oli väga raske ja selle tühistamine võttis kaua aega. Ma arvan, et seda on parem teha teiste ravimitega, mis sellist sõltuvust ei tekita.
Elena
 Muidugi, pärast Paxili kohta erinevate arvustuste lugemist (sageli üsna ebameelitavad), läksin ma kohutavalt närvi. Olin isegi valmis rünnama arsti väidetega selle ravimi mulle väljakirjutamise kohta. Hommikul võttis ta end siiski kokku. Arst selgitas, et vahend on väga tõhus, kuid nõuab ettevaatust vastuvõtu- ja tühistamisreeglite järgimisel. Tõepoolest, ma ei tundnud oma hirmudele vaatamata mingeid ebameeldivaid sümptomeid. Kuid üldise seisundi paranemine oli märgatav juba kolmandal ravinädalal.
Muidugi, pärast Paxili kohta erinevate arvustuste lugemist (sageli üsna ebameelitavad), läksin ma kohutavalt närvi. Olin isegi valmis rünnama arsti väidetega selle ravimi mulle väljakirjutamise kohta. Hommikul võttis ta end siiski kokku. Arst selgitas, et vahend on väga tõhus, kuid nõuab ettevaatust vastuvõtu- ja tühistamisreeglite järgimisel. Tõepoolest, ma ei tundnud oma hirmudele vaatamata mingeid ebameeldivaid sümptomeid. Kuid üldise seisundi paranemine oli märgatav juba kolmandal ravinädalal.
Lily
«Mulle määrati 20 mg Paxili päevas. Esimesed kaks päeva üritasin kuidagi vastu pidada, aga kolmandal päeval otsustasin, et enam ei võta. Oli tugev nõrkus, iiveldus, mitu korda isegi oksendamine, pearinglus. Minu jaoks on parem olla depressioonis kui saada selliste ravimitega ravi.
Natalia
«Mõni aasta tagasi omistati mulle ka Paxil. Nädala pärast suurendati annust järk-järgult 10 mg-lt 20 mg-ni. Samuti tühistasid nad järk-järgult. Ravikuur kestis 9 kuud. Esimesed kaks nädalat oli kerge halb enesetunne, kuid peagi läks kõik üle. Kursuse lõpus võõrutussündroomi ei täheldatud. Tõhususe kohta saan öelda ainult positiivset. Tahtsin uuesti elada ja elu nautida. On olukordi, kus tasub küsida abi spetsialistidelt, mitte proovida probleemiga ise toime tulla.
Julia
«
Paxil on mulle tuttav juba mitu aastat. Seda ravimit võttis kunagi mu ema. Pärast mitmeid probleeme ja stressi hakkasin ka mina seda vahendit võtma. Algul püüdsin läbi saada ainult psühhoterapeudi konsultatsioonidega, kuid ilma ravimiteta ikka ei saanud. Muidugi olin ma mõnevõrra mures selle pärast, et Paxili võtmisest võivad tekkida teatud kõrvalnähud ja isegi sõltuvus. Siiski ei märganud ma ravist mingeid ebameeldivaid sümptomeid. 7 kuud kestnud ravi tõi mu ellu tagasi. Nüüd olen oma endise depressiooni peaaegu unustanud. Ravim on tõhus ja hästi talutav."
Alina
«Paxil seostub mulle kõige ebameeldivamate mälestustega. Võtsin seda viis päeva. Mulle tundub, et kui enne ravi olid mul mingid psüühikahäired, siis neid tablette võttes sümptomid ainult süvenesid. Otsustasin enda jaoks lõplikult, et ma ei võta antidepressante, ükskõik kui halb see minu jaoks ka ei oleks.
Lootus
«Paxil kirjutati mulle välja sünnitusjärgse depressiooni raviks. Ravikuur oli umbes 10 kuud. Järk-järgult suurendati annust 30 mg-ni, seejärel vähendati. Mõju on rahul, seda ravimit talutakse normaalselt. Tõsiseid kõrvalmõjusid ei täheldatud."
Taisia
«Paxil kirjutati mulle välja pärast autoõnnetust. Väärib märkimist, et pärast seda sündmust on minu elus palju muutunud. Ja keha taastamine osutus vaimselt raskemaks kui füüsiliseks. Antidepressante mulle kohe välja ei kirjutatud. Alguses arvasin, et saan stressiga üksi hakkama.
 Aja möödudes olukord aga ainult halvenes. Mind piinas unetus, kui magama jäin, tekkisid õudusunenäod. Ma kartsin kohutavalt tänaval kõndida, miski ei rõõmustanud mind. Pärast kohtumist koges Paxila umbes kahe nädala jooksul mõningast ebamugavust, mis oli seotud kerge iivelduse, nõrkuse ja peapööritusega. Kolmanda ravinädala algusega läks aga kõik mööda. Väärib märkimist, et lisaks Paxilile kirjutati mulle välja ka teisi ravimeid. Ravi kestis 12 kuud. Nüüd tunnen end suurepäraselt, ma isegi ei mäleta varasemaid probleeme. ”
Aja möödudes olukord aga ainult halvenes. Mind piinas unetus, kui magama jäin, tekkisid õudusunenäod. Ma kartsin kohutavalt tänaval kõndida, miski ei rõõmustanud mind. Pärast kohtumist koges Paxila umbes kahe nädala jooksul mõningast ebamugavust, mis oli seotud kerge iivelduse, nõrkuse ja peapööritusega. Kolmanda ravinädala algusega läks aga kõik mööda. Väärib märkimist, et lisaks Paxilile kirjutati mulle välja ka teisi ravimeid. Ravi kestis 12 kuud. Nüüd tunnen end suurepäraselt, ma isegi ei mäleta varasemaid probleeme. ”
Marina
Arstide ülevaated
"Antidepressante tuleks kasutada ainult viimase abinõuna. Usun, et ärevus-depressiivsete häirete ravi peaks algama regulaarsete psühhoterapeudi konsultatsioonidega. Antidepressantide kasutamist võib kaaluda ainult siis, kui need on ebaefektiivsed.
Anna
"Paxil on depressiooniga patsientide jaoks tõeline pääste. Tahaksin märkida ravimi erilist efektiivsust patsientide enesetapukalduvuse korral. Ravim tuleb hästi toime erinevat tüüpi vaimsete häiretega, isegi teiste ravimite ebaefektiivsusega. Üsna sageli, kui on vaja patsientidele antidepressanti välja kirjutada, valin Paxili.
Inna
«
Ravim Paxil on oma kättesaadavuse ja kõrge efektiivsuse tõttu pälvinud paljude arstide usalduse. Vastavalt ravimi õigele annustamisskeemile ravi alguses ja lõpus on ravimi taluvus üsna hea. Kõrvaltoimed või üleannustamine on äärmiselt haruldased. Kui patsiendil on paanikahood, eelistan kombineerida Paxilit nootroopsete ravimitega.
Lydia
«Paxil on üks väheseid antidepressante, millel ei ole patsiendile hüpnootilist toimet. Samuti ei pärsi ravim ajutegevust. Seega sobib Paxil patsiendi raviks, kes on sunnitud ravi alustamisest hoolimata edasi töötama. Veel üks ravimi positiivne omadus on selle mõju puudumine südame löögisagedusele ja vererõhule.
Vitali
"Paxil on suurepärane ravim ärevuse ja depressiooni raviks. Kuid Paxili kasutamise probleem selliste patsientide ravis seisneb selle vales retseptis. Paxili regulaarse kasutamise puudumise tõttu praktikas ei tea paljud arstid, kuidas ravimit ravikuuri alguses ja lõpus õigesti tiitrida (ravi algab veerandi tabletiga, järk-järgult üleminek tervele. ). Samuti on Paxili kõrvaltoimete tõenäosuse vähendamiseks ette nähtud rahustid (bensodiasepiini seeria). Alates sellise ravi teisest nädalast võib Paxili kasutada üksi.
Dmitri
«Ravi on hea, kui on vaja antidepressanti välja kirjutada, siis valin selle. Paljud patsiendid kardavad sõltuvust ravimist ja võõrutussündroomi. Siiski tahaksin olukorda selgitada.
 Sellest ravimist ei ole sõltuvust. Kõik ebameeldivad sümptomid, mis ilmnevad Paxili ärajätmisel, on tingitud asjaolust, et organismis esinevad häired ei ole täielikult kõrvaldatud, vaid ajutiselt on kõrvaldatud ainult ravimi toime. Paxil kõrvaldab vaid ajutiselt psüühikahäire tunnused. Tõsiste rikkumiste korral on aga lisaks sellele vaja määrata ka teisi ravimeid, näiteks homöopaatilisi ravimeid.
Sellest ravimist ei ole sõltuvust. Kõik ebameeldivad sümptomid, mis ilmnevad Paxili ärajätmisel, on tingitud asjaolust, et organismis esinevad häired ei ole täielikult kõrvaldatud, vaid ajutiselt on kõrvaldatud ainult ravimi toime. Paxil kõrvaldab vaid ajutiselt psüühikahäire tunnused. Tõsiste rikkumiste korral on aga lisaks sellele vaja määrata ka teisi ravimeid, näiteks homöopaatilisi ravimeid.
Valentine
"Ma määran oma patsientidele harva Paxili. Eelistan hakkama saada psühholoogi nõuannete ja fütopreparaatide määramisega. Kui need meetmed on ebaefektiivsed, suunan patsiendi psühhoterapeudi juurde ravile.
Jevgenia
"Paxil on suurepärane ravim ärevuse ja depressiivse seisundi ilmingute kõrvaldamiseks. Siiski tuleb meeles pidada, et tõsiste psüühikahäirete korral on patsiendi ravis vaja integreeritud lähenemisviisi. Vastavalt soovitustele ravimi individuaalse efektiivse annuse valimiseks on Paxil suurepärane ärevusvastane aine.