Болезни кишечника
Несколько лет мучают боли в кишечнике. В последние полгода боли участились и усилились, в животе стало постоянно переливаться, пищать, выть, булькать, особенно в середине ночи. По утрам обложен язык, налет на зубах. В ноябре 2013 г. принимала альфа-нормикс, онтайм, тримедат, креон, результата практически нет. При обследованиях: атрофическая слизистая в желудке, в толстом и тонком кишечнике, участки лимфоидной гиперплазии в терминальном отделе подвздошной кишки (по данным гастроскопии, эндоскопической капсулы и т.п.), усиленный сосудистый рисунок, кое-где – мелкие кровоизлияния. Не исключается некоторая несостоятельность илео-цекального клапана. При гистологии обнаружен хеликобактер. Водородный тест показал избыточный рост бактерий. Последние данные anti-Helicobacter pylori IgG -1,0 (сомнительный), зато anti -VZV IgG на герпес зостер) значительно повышен (1209! считается положительным выше 150 мЕд/мл)ю
Гастроэнтерологом назначена эрадикация хеликобактера:
Де-нол и альфа-нормикс, ЗАТЕМ – энтерофурил, пиобактериофаг, ЗАТЕМ- нормобакт.
С началом приема альфа-нормикс в первый же день увеличился лимфоузел на шее (он в течение последниз 2-х лет периодичеси увеличивается, ассоциирован с герпесной инфекцией).
Вопрос: чем и как лечиться? - Устала от болей, от своего плохого состояния. СОЭ в последние полгода, как ни странно, нормализовалась до 7-10 мм, до этого лет пять держалась от 19 до 32 мм.
Здравствуйте, Светлана! Вероятно, помимо атрофического гастрита, ассоциированного с Хеликобактрной инфекцией, у Вас имеется синдром раздражённого кишечника - функциональное заболевание кишечника с отсутствием каких-либо органических причин. К возможным причинам этого заболевания относят стресс, неправильное питание, избыточный бактериальный рост. Лечение Вам назначено вполне адекватное, продолжайте его принимать. Постарайтесь устранить также и другие неблагоприятные факторы, если таковые имеются. Не думаю, что увеличение лимфоузла на шее связано с началом приема альфа-нормикса. Проконсультируйтесь еще с неврологом, возможно имеет смысл также посетить психотерапевта...Удачи Вам и здоровья!
Здравствуйте, Светлана! Однозначно на Ваш вопрос и не ответишь. В кишечнике человека (и не только в кишечнике) живут патогенные и непатогенные микроорганизмы. Только благодаря их жизнедеятельности человек может усваивать все микроэлементы из продуктов питания необходимые для жизни. Они должны быть в сбалансированном состоянии и только тогда не будет проблем с перевариванием пищи. При их отсутствии (у новорожденного, например) возникают: метеоризм, боли и проблемы со стулом. У взрослых причиной дисбактериоза могут быть: 1 длительный и бесконтрольный приём антибиотиков; 2. в анамнезе острая кишечная инфекция; 3. несбалансированное питание; 4. хронические заболевания желудочно - кишечного тракта; 5. злоупотребление алкоголем; 6. тяжелые иммунодефициты. Хеликобактерная инфекция усугубляет дисбактериоз, т. к. перевешивает в сторону патогенных микроорганизмов. Да, хеликобактерная инфекция может не только вызвать атрофию слизистой, но и способствовать изъязвлению слизистой. В результате чего образуются язвы слизистой желудка и 12-перстной кишки. Существует много схем по эрадикации Helicobacter pylori. Одну из них Вам назначили. Лечение же дисбактериоза кишечника процесс длительный и ни одного месяца и даже года. При этом назначают бифи-форм, бифидумбактерин, бификол, хилак, линекс и т. д - это специальные препараты которые насаждают полезную микрофлору. Поэтому основная задача скрупулезно соблюдать назначения врача. А главное соблюдать режим питания: частое и малыми порциями. (до 6 раз вдень объёмом в 200мл).Исключить жирное, соленое, перченое и консервированные продукты. Желательно все парное или отварное. На мой взгляд вы не все проблемы описали, т.к. при этом возникают изменения и в печени, и в желчном пузыре, и в поджелудочной железе. Надо обязательно следить за показателями печеночных проб - АСАТ. АЛАТ, биллирубин крови; ГГТ -глутамилтранспептидазы, сахаром крови. При проблемах дисбактериоза кишечника одно тянет за другим. И при коррекции всехпоказателей + режим питания (последнее составляет 50% успеха в лечении) можно добиться хороших результатов. В лечение можно и нужно включить обязательно ежегодное санаторное лечение - пить минеральные воды.
Добрый день, Светлана! Атрофический гастрит - один из видов хронического поражения желудка. Данная патология характеризуется уменьшением количества желез и требует своевременного лечения, поскольку является предраковым состоянием - развивается кишечная метаплазия и дисплазия эпителиальных клеток слизистой оболочки желудка. Основным причинным фактором, который предопределяет подобные поражения, является бактерия Хеликобактер пилори (Helicobacter pylori). Она провоцирует поверхностные гастриты, а при несвоевременном лечении - атрофические изменения слизистой оболочки, воспалительный процесс в желудке, снижение его мышечного тонуса, а также нарушения секреции соляной кислоты и пепсина. Поскольку данное заболевание сопровождается резким снижением секреции пищеварительных ферментов и соляной кислоты, то на первый план в клинической картине выходят симптомы диспепсии - плохой аппетит, тошнота, отрыжка воздухом или тухлой пищей. Также характерен неприятный привкус во рту и слюнотечение. У больных наблюдается изжога, слабость или повышенная потливость, чувство переполнения желудка даже после приема небольшого количества пищи. К признакам атрофического гастрита также относят синдром избыточного роста бактерий (дисбактериоз), который связан с недостаточным бактерицидным действием соляной кислоты. Лечение хеликобактерного хронического гастрита включает в себя три компонента:
-Антибиотик. Обычно это амоксициллин или кларитромицин, иногда тетрациклин.
-Антимикробный препарат – метранидазол (трихопол, тинидазол).
-Ингибитор протонного насоса (омепразол, рабепразол) или препараты висмута.
Эта схема лечения применяется в течение 7-14 дней и позволяет добиться уничтожения хеликобактерий у 90% пациентов. Лечение Вам назначено правильное. Доверьтесь опыту лечащего врача. Здоровья Вам. С уважением.
Светлана, добрый день, есть группа воспалительных заболеваний кишечника (неинфекционные энтериты и колиты). они считаются болезнями промышленно развитых стран, развиваются они на фоне кишечных инфекций в сочетании с длительными психическими и физическими нагрузками и плохой экологией. которые могут дать такую клиническую картину, как у Вас. Также есть специфические колиты, причиной которых могут быть: сальмонеллы. ишерихии и пр. Одним из основных методов диагностики является проведение полной колоноскопии (то есть осмотра всей толстой кишки и терминального, конечного, отдела подвздошной кишки), поскольку это заболевание поражает не только толстую кишку, но и вышележащие отделы. Обязательным условием является забор множественных биоптатов из всех отделов толстой кишки (не менее 2-х) и подвздошной кишки (как пораженных, так и интактных) с последующим гистологическим и цитологическим исследованием биоптатов. Важным является запись исследования на дисковый носитель, что в дальнейшем является своеобразным «вещественным доказательством» при наличии спорного диагноза. Существуют также новые методы исследования, такие как КТ - колоноскопия и др. Согласна с Людмилой Валерьевной, консультация колопроктолога вам необходима.
Уважаемые доктора! Большое спасибо всем, кто откликнулся
на мое обращение! Полагаю, что мое состояние не психогенного характера. Кстати, не стоит придавать стрессовому фактору чрезмерного значения в проявлениях заболеваний, иставить диагнозом СРК. Когда лет 18-20 назад у меня был действительно затяжной стрессовый период, тогда как раз ничего не болело. Проблемы в течение нескольких лет - именно с кишечником. Уважаемая Неля Николаевна, я тоже думаю, что причина многофакторная: действительно, была предшествующая кишечная инфекция в 2007 году, да и иммунные проблемы имеются. Капсульная эндоскопия делалась дважды: в 2008 году и две недели назад. Картина сходная, но сейчас даже хуже: слизистая везде атрофичная, множественные участки то ли лимфоидной гипертрофии, то ли лимфоангиоэктазий, в терминальном отделе подвздошной кишки (на выходе в слепую) - эрозии.
Добрый день, Зульфия Энгелевна! Спасибо за Ваш ответ! Колоноскопия и капсульная эндоскопия сделаны. Картина 0 примерно такая, как и 6 лет назад, даже хуже: участки лимфоидной гиперплазия (или лимфоангиоэктазии - эндоскопист не смог точно идентифицировать), эрозии в терминальном отделе подвздошной кишки. Насчет забора множественных биоптатов: вероятно, инфекция может находиться достаточно глубоко? Или это для исключения болезни Крона? - Биопсии мне не делались, только при ФГС.
При хронической инфекции анализ кала может ничего не дать? У Вас есть по таким случаям клинический опыт? Зранее спасибо за ответ.
Светлана, добрый день! Действительно, в Вашем случае надо прежде всего исключить группу воспалительных заболеваний кишечника, есть стандартный алгоритм действий диагностического обследования (эндоскопического), который надо выполнить. Анализ кала также необходим: и банальная копрограмма, т.к она позволяет косвенно судить, какой отдел ЖКТ страдает больше, и посев кала на патологическую флору и др. Назначать объем и типы исследований - это прерогатива лечащего врача. Вам нужен доктор, имеющий опыт лечения подобных заболеваний. Обращайтесь на наш портал, если вы проживаете в Москве или Санкт-Петербурге или области, мы бесплатно подберем для Вас нужного специалиста.
Уважаемая Зульфия Энгелевна! Спасибо за Ваше внимание и ответ на мое обращение. Сегодя получила результат анализа на кальпротектин - 46 ед., что, как я понимаю, дает определенные основания для исключения НЯК, БК, онкозаболеваний. Эндоскопия проведена, результаты эндоскопической капсулы: Просвет тонкой кишки сформирован правильно, перистальтика равномерная. Недостаточность высоты и плотности ворсинчатого покрова; на всем протяжении тонкой кишки - образования с желтоватым оттенком различной формы, величины, строения (лимфангиоэктазии? ксантомы?). В терминальном отделе подвздошной кишки - слизистая эрозирована.
Так как есть и внекишечные симптомы (появление пятнистости кожи, подкожных узелков, поражения мелких суставов кистей) - есть подозрение на системную инфекцию.
Не могли бы Вы посоветовать медицинский центр (клинику), где проводят интестиноскопию с биопсией и определением возможных возбудителей заболевания? Есть ли специалисты с опытом диагностики и лечения болезни Уиппла? К сожалению, я проживаю далеко от Москвы и с._Петербурга.
Светлана, добрый день! Вам надо обратиться в ГКБ № 21 г. Уфы в отделение колопроктологии. Оно создано в 1968 году и является одним из первых специализированных отделений в России. Отделение оказывает круглосуточную экстренную и плановую помощь населению г. Уфы с заболеваниями толстой кишки и промежности.
Заведующий отделением Заслуженный врач РБ, кандидат медицинских наук, колопроктолог высшей категории Куляпин Андрей Владиславович, член правления Ассоциации колопроктологов России, экспертного совета Российской группы по изучению ВЗК (воспалительных заболеваний кишечника), правления Всероссийской ассоциации помощи пациентам с кишечными стомами. По роду деятельности у меня была возможность общения с доктором, могу добавить от себя, что Андрей Владиславович сочетает в себе высокую профессиональность и человечность.
В отделении работают 8 врачей. Из них 6 кандидатов медицинских наук. Три врача высшей категории, 1 – первой и 1 - 2 категории. Вот неполный перечень патологии, с которой работают доктора: консервативное и хирургическое лечение воспалительных заболеваний кишечника (неспецифический язвенный колит, болезнь Крона), дивертикулярной болезни толстой киши, врожденных заболеваний толстой кишки (долихомегаколон, болезнь Гиршпрунга), функциональных заболеваний кишечника, ишемического колита.
- Где в организме находится подвздошная кишка?
- Симптомы болезней подвздошной кишки и их причины
- Лечение болезней подвздошной кишки
- Профилактика серьезных заболеваний подвздошной кишки
Боль в животе – опасный симптом. Подвздошная кишка – это нижний отдел тонкого кишечника. Она выполняет важную функцию при переваривании пищи и регуляции так называемого пищевого поведения у людей. Этот орган могут поражать серьезные заболевания, включая терминальный илеит, рак и гиперплазию слизистой оболочки.
Где в организме находится подвздошная кишка?
Какими особенностями обладает этот орган? Подвздошная кишка располагается внизу живота возле подвздошной ямки справа. Она соединяется с тощей кишкой и слепой. У отдела подвздошной кишки имеются свои характерные особенности. Она больше по диаметру, чем толстая кишка. В толстых стенках расположено много сосудов. Длина составляет 1,3-2,6 м, а среднее значение диаметра – 2,7 см. Внутренняя оболочка покрыта ворсинками и криптами. Первые участвуют при , а вторые отвечают за то, чтобы в организме вырабатывалась слизь.
С наружной стороны орган покрывает серозная оболочка из 2 слоев мышечной ткани: продольного и циркулярного.
 Кишка подвздошная имеет важное предназначение:
Кишка подвздошная имеет важное предназначение:
- синтезирует энзимы;
- вырабатывает нейротензин;
- расщепляет пищу;
- всасывает нужные вещества.
При попадании в этот отдел кишечника химуса железистые клетки активно вырабатывают сок с нейтральной или слабощелочной кислотностью. В нем находится большое количество энзимов:
- энтерокиназы;
- липазы;
- пептидазы.
Для этой кишки характерна функция пищеварения, в которой полостной вид соединяется с пристеночным. Расщепляются сложные вещества на промежуточные. Происходит гидролиз компонентов. Он осуществляется благодаря наличию микроворсинок. В результате работы мышечных волокон создаются перистальтические и маятникообразные волны, которые перемещают химус по подвздошной кишке. Заболевания этого органа могут осложняться тем, что больные не обращаются за медицинской помощью сразу, а только тогда, когда воспалительный процесс быстро начинает развиваться.
Вернуться к оглавлению
Симптомы болезней подвздошной кишки и их причины
Различные заболевания подвздошной кишки имеют сходные признаки. Проблемы начинаются, когда нарушается правильное функционирование органа. Основные симптомы проявляются в следующем:
- Жидкий стул. В нем есть непереваренные частицы потребляемых продуктов. При этом больному хочется в туалет «по большому» гораздо чаще.
- Метеоризм. В кишечнике урчит.
- В зоне возле пупка и внизу живота справа концентрируется очаг распирающей, ноющей боли. Как только газы отойдут, болевые ощущения становятся слабее.
- Возникновение системных нарушений. Полезные вещества не усваиваются в организме в достаточном количестве. Это приводит к анемии, потере массы тела, воспалению слизистой оболочки во рту, болезням глаз.
Терминальный илеит – воспаление подвздошной кишки. Недуг затрудняет нормальное функционирование органа. Появление илеита могут спровоцировать разные болезни:
- язвенный колит;
- туберкулез;
- болезнь Крона.
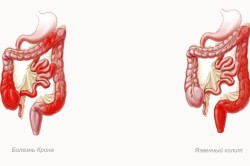 Последний недуг называется также терминальным илеитом. Он поражает терминальный отдел подвздошной кишки. Эластичность стенок органа нарушается. На слизистой появляются полиповидные разрастания, рубцы и язвы. Несвоевременное лечение может привести к развитию рака. Больной будет мучиться кишечной непроходимостью. В кишке сформируются свищи, возникнет перитонит.
Последний недуг называется также терминальным илеитом. Он поражает терминальный отдел подвздошной кишки. Эластичность стенок органа нарушается. На слизистой появляются полиповидные разрастания, рубцы и язвы. Несвоевременное лечение может привести к развитию рака. Больной будет мучиться кишечной непроходимостью. В кишке сформируются свищи, возникнет перитонит.
Трудно сказать точно, что вызывает болезнь Крона. Одной из причин называют инфекционные заболевания желудочно-кишечного тракта, которые развиваются в организме со слабой иммунной системой.
В острой стадии терминальный илеит имеет такие признаки:
- Боли справа в подвздошной области. Они, как правило, появляются спустя 3 часа после еды.
- Повышение температуры тела.
- Тошнота, сопровождающаяся рвотой.
Воспалительный процесс переходит в хроническую форму.
Периодически боль возвращается. При этом болевые ощущения пациент может испытывать как с правой стороны, так и по всему животу. Симптомами этой формы болезни являются анемия, истощение, примесь крови в каловых массах, запор, понос, рвота, тошнота, непроходимость кишечника, урчание в кишечнике, вздутие в животе.
Серьезным осложнением может стать рак. Поэтому следите за своим здоровьем и проходите обследование вовремя с целью обнаружить недуг.
Вернуться к оглавлению
Лечение болезней подвздошной кишки
 Болезнь Крона и другие опасные недуги могут привести к летальному исходу. Лимфоидная гиперплазия появляется на фоне иммунодефицитного состояния. На стенках кишечника наблюдаются пролиферативные изменения. Они могут быть преходящими и так же легко исчезнуть, как и появиться. Так организм реагирует на внешние раздражители. Диагностика заболеваний позволяет найти причины недомогания человека. Если функция подвздошной кишки нарушена, то это поможет выяснить комплексное обследование. Врач осматривает больного и спрашивает, на что он жалуется. Поставить точный диагноз позволяют результаты анализов кала, мочи, крови и фиброволоконная эндоскопия.
Болезнь Крона и другие опасные недуги могут привести к летальному исходу. Лимфоидная гиперплазия появляется на фоне иммунодефицитного состояния. На стенках кишечника наблюдаются пролиферативные изменения. Они могут быть преходящими и так же легко исчезнуть, как и появиться. Так организм реагирует на внешние раздражители. Диагностика заболеваний позволяет найти причины недомогания человека. Если функция подвздошной кишки нарушена, то это поможет выяснить комплексное обследование. Врач осматривает больного и спрашивает, на что он жалуется. Поставить точный диагноз позволяют результаты анализов кала, мочи, крови и фиброволоконная эндоскопия.
Запоздалое обращение может потребовать операции. На первых стадиях развития заболеваний применяется медикаментозный способ лечения. Врач также назначает строгую диету. Пациент должен употреблять в пищу только продукты, которые быстро и легко усваиваются в организме.
В меню нужно включать много витаминов. Больному запрещают пить алкоголь и курить. Пристрастие к вредным привычкам негативно сказывается на состоянии кишечника. Из рациона исключают тяжелые блюда. Пациенту противопоказано потребление большого количества соли и жира. Ему не рекомендуется употреблять горькое, острое и жареное. Понадобится отказаться от грибов и мяса с рыбой, которые долго усваиваются.
 В диетпитание могут входить каши, омлет, чай и компот. Прекрасным напитком для иммунитета является отвар шиповника. Хорошо поможет облепиховое масло. 50 мл необходимо пить натощак каждый день. Завтракать можно только спустя 2 часа после приема пищи. Из семян льна может быть приготовлен целебный напиток. Чайную ложку семени заливают стаканом кипятка. Настой оставляют на 30 мин.
В диетпитание могут входить каши, омлет, чай и компот. Прекрасным напитком для иммунитета является отвар шиповника. Хорошо поможет облепиховое масло. 50 мл необходимо пить натощак каждый день. Завтракать можно только спустя 2 часа после приема пищи. Из семян льна может быть приготовлен целебный напиток. Чайную ложку семени заливают стаканом кипятка. Настой оставляют на 30 мин.
Время от времени его нужно помешивать. Напиток пьют натощак за 1 час до приема пищи. Соблюдение диеты и строгих предписаний врача поможет поставить больного на ноги. Главное – лечиться до полного выздоровления. Необходимо включить в ежедневное меню продукты, которые не вызывают дискомфортных ощущений и аллергии. Если следить за всеми изменениями в своем организме, тогда все поправимо. Пройдя курс лечения, вы сможете вернуться к обычной жизни.
Гастрит относится к числу одного из самых распространенных заболеваний. Данное расстройство пищеварительного тракта имеет множество разновидностей. Лимфоидный гастрит является редким видом, который встречается всего у одного процента пациентов. Развитие данной болезни имеет свои особенности.
Описание болезни
Лимфоидный, или фолликулярный гастрит представляет собой особый вид патологии, поражающей желудок. Эта форма заболевания характеризуется возникновением фолликул – образований на слизистой оболочке желудка в результате скопления лимфоцитов.
Поврежденные клетки не могут в полной мере выполнять свои функции. В результате нарушается нормальная деятельность пищеварительного органа, снижается моторика, происходит сбой в работе секреторной железы.
Иммунная система организма, ответственная за его защиту, начинает посылать в очаг заражения лимфоцитарные клетки. Лимфоциты представляют собой клетки, обеспечивающие выработку антител, для защиты организма от патогенных микробов.
По мере развития воспаления, лимфоциты скапливаются на поврежденном участке и вызывают образование фолликул. Фолликулы (округлые образования в виде пузырьков) должны нейтрализовать вредоносное воздействие микроорганизмов на слизистый слой. Вместе с тем они мешают клеткам выделять желудочный сок, для нормального пищеварения.
Фолликулы могут достигать значительных размеров и образовывать плотный слой, препятствуя деятельности желез эпителия. В результате этого, снижается выделение соляной кислоты, которая необходима для переработки пищи.
Причины и симптомы
Лимфоидный гастрит не относится к самостоятельным заболеваниям. Он возникает на фоне уже имеющихся патологий в эпителии слизистого слоя. В подавляющем большинстве случаев воспалительный процесс в желудке начинается из-за инфицирования организма бактерией хеликобактер пилори.
Для развития воспаления и роста микроорганизмов необходимы соответствующие условия. Спровоцировать активизацию бактерий в организме могут следующие факторы:
- неправильное питание, длительное голодание, злоупотребление вредной и жирной пищей;
- нервные переживания, сильные психоэмоциональные нагрузки;
- длительный прем алкогольных напитков, частое курение;
- нарушения вегетативной системе организма.
Симптомы фолликулярного гастрита подобны признакам других форм гастритов, инициированных бактерией хеликобактер. Основными признаками можно считать:
- болевой синдром, проявляющийся в утренние часы, а также через некоторое время после приема пищи;
- , возникающая из-за избытка соляной кислоты в желудке;
- снижение аппетита;
- нарушение функций кишечника, что проявляется поносом и запорами.
При развитии воспалительного процесса в желудке появляются ощущения тяжести, распирания и вздутия. Также появляется тошнота, которая часто сопровождается рвотой. Диарея может сменяться запором, что происходит довольно часто.
При запущенной форме заболевания состояние больного ухудшается. Появляется слабость, общая усталость организма. Характерны бледность и сухость кожи, на языке появляется белый налет. Понижение аппетита влечет к уменьшению веса пациента.
Диагностика и лечение
Диагностика лимфофолликулярного гастрита зачастую бывает затруднительной, в силу специфики заболевания. Это происходит из-за неяркой выраженности признаков данной патологии. Визуально изменения в слизистой оболочке желудка могут напоминать атрофический или .
На поверхности эпителия появляются округлые образования, которые могут принимать разные размеры. Также присутствует разрастание слизистого слоя, подобно тому, как это бывает при гиперпластическом гастрите. На внутренней поверхности желудка могут появляться складки с эрозивными образованиями.
Для постановки точного диагноза требуется эндоскопия желудка, которая заключается во введении в полость желудка специального зонда с видеокамерой. Это дает возможность врачу увидеть развитие патологии в пищеварительном органе и изменения в слизистом слое.
Кроме эндоскопии, проводится биопсическое исследование. При биопсии производится забор тканей из желудка пациента и их дальнейший анализ, с целью выявления причины воспаления и определения формы гастрита.
Также, пациент сдает кровь, мочу и кал на анализ, по которым определяют отклонение от нормы различных показателей и присутствие сторонних примесей в выделениях.
В том случае, если диагностируется лимфоидный гастрит, лечение проводится такое же, как и при других видах гастритов. Лечебный процесс состоит из комплекса мероприятий. Он предполагает:
- лекарственное воздействие;
- диету;
- специальный режим питания.
Лекарственная терапия может состоять из нескольких видов препаратов:
- при наличии в желудке хеликобактер назначаются антибиотики двух видов. Их принимают в течение 10–14 дней. Если терапия не помогает, антибиотики заменяют на другие;
- антацидные препараты. Назначают для нейтрализации соляной кислоты, если она выделяется слизистой желудка в избытке;
- ферменты выписывают для нормализации пищеварительного процесса и восстановления микрофлоры желудка;
- обволакивающие средства назначают для регенерации слизистого слоя и защиты его от внешних воздействий;
- спазмолитики. Снимают спазмы гладкой мускулатуры при болях в районе живота.
Лечение всех видов гастрита, в том числе, лимфоидного, проходит с обязательным применением диетического питания. Правильное питание играет очень важную роль в лечебном процессе, способствуя выздоровлению.
Агрессивная еда раздражает стенки желудка и может усугубить воспаление. Поэтому жирная, острая, соленая пища находится под запретом во время лечения гастрита.
Также из меню необходимо исключить копчености, соленья, консервы и мучные изделия. Запрещены газированные напитки, алкоголь и кофе. Употреблять нужно мягкую и легкую пищу, которая хорошо переваривается желудком. К ней относятся:
- отварные овощи;
- супы;
- каши;
- пюре;
- макаронные изделия мелких сортов.
Можно кушать нежирные мясо и рыбу, сваренные, запеченные или приготовленные на пару. Разрешаются кисломолочные продукты, вареная колбаса, паштеты, запеканки. Из напитков рекомендуются зеленый чай, морсы, кисели, компоты.
Также необходимо придерживаться специального режима питания. Кушать нужно небольшими порциями, 5 или 6 раз в течение дня. Пищу необходимо тщательно пережевывать, чтобы не затруднять работу желудка. Горячая и холодная еда негативно воздействует на слизистую, поэтому пища должна быть теплой температуры.
Народные средства
Дополнительно, можно применять различные народные средства, для лечения гастритов всех видов, включая лимфоидный. Такие компоненты, как мед, овощные соки, лекарственные растения, являются недорогими и доступными средствами, которые есть в каждом доме. Они обладают антибактериальными и противовоспалительными действиями и хорошо залечивают слизистую оболочку.
При гастрите лимфоидного типа рекомендуется принимать мед и прополис. Эти продукты нейтрализуют кислотную среду в желудке и способствуют регенерации эпителия.
Мед можно есть в чистом виде, по одной-две столовой ложки в день, перед едой. Также хорошо действует медовая вода. В стакане теплой воды растворите 15–20 граммов меда. Пейте за полчаса до еды три раза в день.
Настойку прополиса разводят в воде, в соотношении 10 капель на 100 мл. Ее можно приобрести в аптеке. Пить нужно по полстакана перед едой за 20–30 минут. Принимают медовую воду или прополис в течение двух недель.
В качестве противовоспалительного и обезболивающего средства применяют облепиховое масло. Его нужно пить по одной чайной ложечке за полчаса до еды. Сок из ягод черной смородины можно принимать при пониженной кислотности. Употребляют сок по полстакана три раза в день.
Высокими бактерицидными свойствами обладает картофельный сок. Он нейтрализует соляную кислоту, содержащуюся в желудке. Пить можно только свежевыжатый сок из молодых плодов. Употребляют напиток сразу после изготовления. Таким же образом можно использовать сок, отжатый из белокочанной капусты. Составы пьют три раза в день, по трети стакана.
Отличными ранозаживляющими и бактерицидными свойствами обладают настои и отвары из лекарственных растений. Для приготовления составов можно использовать такие травы, как:
- тысячелистник;
- аптечная ромашка;
- мята перечная;
- зверобой:
- девясил;
- корень аира;
- чистотел.
Для приготовления состава с антибактериальным и заживляющим действием возьмите по 10 граммов тысячелистника, ромашки и семян льна. Залейте ингредиенты стаканом кипятка и дайте настояться в течение 1–2 часов. Затем, состав нужно процедить и принимать по 2–3 столовых ложки перед едой.
Хороший противовоспалительный сбор можно приготовить из корня аира, семени льна, цветков липы и листьев перечной мяты. Все компоненты смешайте и залейте 500 мл горячей воды. Когда смесь настоится, процедите ее и пейте по полстакана за 30 минут до еды.
Если у вас обнаружили такое заболевание, как гастрит лимфоидного типа, не затягивайте с его лечением. Запущенные патологии часто принимают более тяжелые формы, вылечить которые значительно труднее.
Если вы хотите узнать, где находится подвздошная кишка, а также о том, какие функции она выполняет, то ознакомьтесь с данной статьей.
Подробнее о подвздошной кишке
Отрезок подвздошной кишки является естественным завершением отрезка слепой кишки и располагается справа от пупка, в нижнем отделе .
Средняя длина подвздошной кишки может колебаться в пределах от полутора до двух с половиной метров.
Диаметр кишки несоизмеримо мал в сравнении с ее длиной, составляя всего два с половиной – три сантиметра.
У женщин, обладающих небольшим ростом и хрупким телосложением, размер подвздошной кишки меньше, чем у мужчин или более крупных представительниц прекрасного пола.
Паренхима подвздошной кишки покрыта небольшими ворсинчатыми выпуклостями, которые участвуют в процессах всасывания различных питательных элементов, получаемых человеком вместе с пищей.
Кроме того, на паренхиме этого органа находятся неглубокие вогнутые крипты, главным предназначением которых является продуцирование слизи.
Подвздошная кишка выполняет следующие функции в организме человека:
- синтезирует энзимы – ферменты, участвующие в пищеварительном процессе;
- вырабатывает регуляторы пищевого поведения;
- расщепляет пищу;
- всасывает питательные вещества.
В области подвздошной кишки путем ферментирования происходит разделение сложных веществ, получаемых с пищей, на простые и гидролиз уже расщепленных компонентов.
Болезни, которые характеризуются полной или частичной дисфункцией этого органа, могут значительным образом сказаться на самочувствии человека.
Если перечислять специфические заболевания подвздошной кишки, то следует упомянуть такие патологии, как илеит терминального типа, рак слизистых этого участка пищеварительного тракта, гиперплазия слизистых лимфофолликулярного вида.
Стоит отметить, что существуют и другие патологии, которые могут поражать зону данного отрезка кишечника.
Подробнее узнать о возможных заболеваниях подвздошной кишки можно в ходе консультации с врачом-гастроэнтерологом.
Если вы ощущаете неприятный дискомфорт в области правого подвздошья и отмечаете наличие других неприятных и не проявлявшихся ранее симптомов, то в обязательном порядке запишитесь на врачебное обследование.
Это обследование позволит выявить или опровергнуть наличие заболевания, локализующегося в пределах заявленного участка пищеварительного тракта.
Все болезни, о которых упоминалось выше, имеют достаточно тяжелое течение, поэтому их лечение должно быть быстрым и своевременным.
Общие симптомы патологий подвздошной кишки и илеит
Следует отметить, что все заболевания подвздошной кишки, такие как рак, илеит или гиперплазия, обладают как сходными, так и отличающимися друг от друга признаками.
Но симптомы каждого заболевания, характерного для данной области, похожи между собой.
Симптомы, наличие которых может прямо указывать на проблемы с кишечной системой и, в частности, на заболевания подвздошной кишки:
- жидкий, частый стул с включениями частиц непереваренной пищи;
- частые приступы метеоризма, тяжесть в нижней трети живота;
- боли, локализующиеся в области правого подвздошья и имеющие ноющий, острый характер.
Косвенные симптомы, которые могут свидетельствовать о наличии какой-либо болезни, локализующейся в области прямой кишки:
- снижение аппетита и, как следствие, резкая потеря веса;
- первичная анемия;
- воспалительные процессы, поражающие слизистую оболочку рта, возникающие из-за неконтролируемого снижения иммунитета;
- конъюнктивиты;
- проблемы со сном и с засыпанием;
- нервозность и пр.
Наиболее часто встречаемым заболеванием, локализующимся в заявленной области, является илеит. Эта болезнь поражает терминальный отдел подвздошной кишки.
Причинами, которые провоцируют возникновение этого заболевания, являются такие болезни, как тиф, колит язвенного типа, туберкулез и пр.
Кроме того, илеит, локализующийся в терминальном отделе подвздошной кишки, может быть следствием острой или хронической формы болезни Крона.
В ходе такой болезни, как илеит, нарушается эластичность слизистых подвздошного отрезка кишечного тракта.
При илеите слизистые меняют свою структуру и покрываются различными новообразованиями полипозного или язвенного характера.
Неадекватное или несвоевременное лечение илеита может привести к раку кишечника.
Симптомы, характерные для такой болезни, как илеит терминального типа:
- боли в правой части подвздошья, которые начинают проявляться спустя два-три часа после трапезы;
- тошнота, реже рвота;
- значительное повышение температуры тела;
- кал с примесью крови.
Лечение такой болезни, как илеит, в большей части случаев является консервативным. Оно предполагает прием специализированных препаратов, обладающих антибактериальным и стероидным действием.
В некоторых случаях лечение илеита могут дополнить такими процедурами, как переливание плазмы крови.
Если илеит сопровождают другие заболевания, характеризующиеся кишечной непроходимостью, нагноениями и язвенными образованиями на слизистых подвздошной кишки, то пациенту, страдающему от совокупной болезни, назначают хирургическую операцию, направленную на полную или частичную резекцию всех пораженных областей кишечника.
Лимфофолликулярная гиперплазия и рак
Еще одной относительно распространенной патологией, продуцирующей боли, локализующиеся в области подвздошной кишки, является гиперплазия ее стенок лимфофолликулярного типа.
В ходе этого заболевания происходит разрастание слизистых кишки. Как правило, эта проблема является не самостоятельной, а сопутствующей патологией.
Иногда она может вообще не проявлять себя, а иногда – продуцировать сильные боли, сообщающие человеку о наличии определенных проблем, локализующихся в области подвздошья.

Основными факторами, которые провоцируют боли и влияют на возникновение этого заболевания, являются проблемы, вызванные нарушениями секреции желудочно-кишечного тракта, гормональные дисбалансы, серьезнейшие сбои в иммунной системе и пр.
Чаще всего эта патология диагностируется вкупе с болезнью Крона или с раком кишечника.
Симптомы, которые могут указывать на наличие лимфофолликулярной дисплазии подвздошной кишки:
- боли, локализующиеся в месте нахождения проблемы;
- частые позывы к опорожнению кишечника;
- наличие слизи и кровяных сгустков в фекалиях;
- отказ от еды, провоцирующий резкую потерю жировой и мышечной массы;
- метеоризм.
Перед тем как приступить к лечению этого заболевания, следует определить характер разрастаний, покрывающих слизистые подвздошной кишки.
Если в ходе биопсии выяснится, что эти разрастания обладают доброкачественным характером, то пациенту назначают прием специальных препаратов, купирующих боли, и рекомендуют придерживаться определенной и достаточно строгой диеты.
При наличии разрастаний злокачественного характера, сильных воспалений или язв, продуцирующих острые боли, которые не проходят даже после приема «мощных» препаратов, больным лимфофолликулярной гиперплазией назначают хирургическое вмешательство, направленное на резекцию пораженной области.
В ходе такой операции подвздошная кишка может быть удалена полностью.
Последней патологией, о которой будет рассказано в рамках этой статьи, является рак подвздошной кишки. Для этой болезни характерно сравнительно медленное течение.
Стоит отметить, что это заболевание является достаточно редким, чаще встречается у возрастных мужчин, чем у женщин.
Течение рака подвздошной кишки сопровождается развитием опухоли, которая разрастается в просвет этого органа, деформируя его стенки и провоцируя появление воспалений.
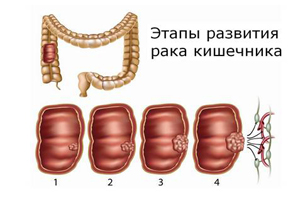
Симптомы, характерные для данного заболевания:
- воспаление подвздошной кишки, сопровождающееся незначительной, но постоянной гипертермией и иногда массированными кровоизлияниями в область кишечника;
- тошнота, рвота, которая не приносит облегчения;
- признаки диспепсических расстройств разной степени тяжести;
- боли, локализующиеся в нижней части живота и имеющие острый, разливающийся характер;
- резкая потеря массы тела;
- затрудненная эвакуация каловых масс из кишечника.
Лечение рака, локализующегося в заявленной области, проводится хирургическим путем. В ходе полостной операции удаляются и подвздошная кишка, и метастазы.
После проведения операции больные, страдающие от этого вида патологии, должны посещать сеансы лучевой или химиотерапии и принимать препараты, смягчающие боли.
Прочитав эту статью, вы смогли узнать о том, где находится подвздошная кишка, и о том, какие болезни являются наиболее характерными для нее.
Выявить эти патологии на ранней стадии можно, только проходя регулярное обследование организма и чутко реагируя на любые изменения в его работе.
При наличии любых симптомов, о которых рассказывалось в данной статье, обратитесь к врачу-гастроэнтерологу.
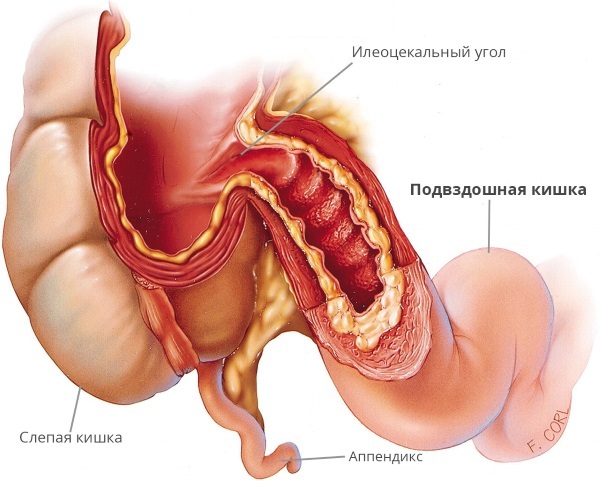
Подвздошная кишка продолжает тощую кишку и не имеет с ней чётко выделенной границы, но отличается более толстыми стенками и большим диаметром.
Длина органа — 1,5-2,6 метра, внутренний диаметр примерно 2,5 см.
От слепой кишки ileum отделена илеоцекальным клапаном, который исполняет роль затвора и пропускает пищевой комок из подвздошной кишки в слепую в одном направлении. Он защищает тонкий кишечник от попадания бактерий из толстого кишечника. Нарушения в работе илеоцекального клапана приводят к обратному забросу содержимого с толстокишечными бактериями.
Участок, находящийся перед илеоцекальным клапаном, называют терминальным отделом. В нём происходит всасывание жирных кислот. Петли ileum располагаются в правой подвздошной ямке. Небольшая часть находится в полости малого таза. Орган покрыт брюшиной, фиксируется к задней брюшной стенке с помощью складки (брыжейки).
Слизистая оболочка стенок подвздошной кишки покрыта ворсинками с цилиндрическим эпителием. В центре ворсинки имеется лимфатический синус. Через него в кровь попадают продукты расщепления жиров. По капиллярам поступают моносахариды.
Мышечная оболочка состоит из двух волокнистых слоёв, между которыми заключается ткань с кровеносными сосудами и мышечными сплетениями.
За счёт сокращений мышечной оболочки происходит перемешивание и проталкивание химуса (кашицы).
Основные функции
Секреторная Орган выделяет в сутки около 2,4 литра кишечного сока, в состав которого входят вещества, участвующие в расщеплении пищи (энтерокиназа, липаза, пептидаза, щелочная фосфатаза, дисахаридаза). Всасывательная Конечные продукты переваривания (моносахариды, аминокислоты, липиды) через микроворсинки транспортируются в кровь. Кроме этого всасывается витамин B12. Моторная Перемешивание и передвижение пищевой кашицы происходит за счёт сокращения мышечных волокон.Нарушение любой из функций приводит к болезни.
Общие симптомы
Какими бы причинами не были спровоцированы болезни, все они имеют одинаковые признаки:
- повышенное газообразование;
- расстройство стула;
- болевые ощущения;
- потеря аппетита;
- рвота.
Боль локализуется в различных частях брюшной полости: под ложечкой, в районе пупка, в правой части живота. Она бывает тянущей, ноющей, распирающей. Обычно болевые ощущения снижаются после отхождения газа и дефекации.
На симптомы заболевания влияет степень развития патологического процесса. При обострениях возникают интенсивные боли, слабость, в стуле появляется примесь крови.
При поражениях ileum нарушается процесс расщепления и всасывания витаминов, аминокислот, минералов. У больного может развиться анемия, ксероз (сухость) кожи и глаз.
Распространенные заболевания
Лимфофолликулярная гиперплазия
В ileum присутствуют иммуноглобулины. Они защищают организм от вирусов, токсинов. Слизистая оболочка обеспечивает местную иммунную защиту.
Вследствие неправильной реакции лимфоидной ткани на канцерогенные вещества происходит разрастание клеток.
О заболевании сигнализируют: боль, диарея, примеси слизи и крови в кале, снижение сопротивляемости организма, .
Лимфофолликулярная гиперплазия поражает терминальный отдел подвздошной кишки.
В большинстве случаев избыточные новообразования клеток исчезают без лечения.
Но при значительных уплотнениях появляются предпосылки для развития кишечной непроходимости.
Лучше обратить внимание на сигналы организма и пройти рентгенологическое или эндоскопическое обследование. Множественные уплотнения, гладкие узелки круглой формы, небольшие язвы свидетельствуют о наличии лимфоидной гиперплазии.
Воспаление (илеит, форма болезни Крона)
Болезнь поражает терминальный отдел. Иногда воспаление переходит на слепую, тощую, двенадцатиперстную кишку с образованием нескольких очагов.
Обратите внимание, что при хронической форме илеита присутствуют колики в животе, вздутие кишечника, диарея с примесями крови и гноя. Очень часто повышается температура и наблюдается потеря веса, утомляемость.
Острая форма заболевания характеризуется тошнотой, рвотой, диареей, .
Постановка диагноза затрудняется внекишечными симптомами:
- экзема.
- кожные высыпания.
- воспаление слизистой оболочки рта.
- полиартралгия (боль во многих суставах).
Хроническую форму болезни Крона можно спутать с язвенным колитом, амёбной дизентерией.
При острой форме заболевания наблюдаются такие симптомы, как при остром аппендиците.
Точность диагностики достигается за счет применения капсульной эндоскопии или колоноскопии. При исследованиях определяются рубцовые изменения слизистой оболочки, сужение терминального отдела кишки, отёк брыжеечных лимфатических узлов, эпителиальные гранулемы, эрозии и язвы чередуются с нормальными участками.
Боле поздняя стадия болезни Крона характеризуется кишечной непроходимостью, образованием свищей между ileum и примыкающими органами, развитием перитонита.
При длительном течении происходит резкая рубцовая деформация стенки.
Из-за снижения способности переваривать пищу нарушается белковый обмен, который приводит к амилоидной дистрофии. В результате снижается активность железистого аппарата тонкого кишечника.
Если вам поставили диагноз болезнь Крона, то выполняйте все предписания врача. Заболевание серьёзное и в некоторых случаях неизлечимое, но медикаментозная и биологическая терапия помогает поддержать ремиссию и предупредить обострение заболевания.
Злокачественные новообразования
Злокачественная опухоль чаще поражает терминальный отдел ileum.
Она развивается из тканей и впоследствии может распространиться по всему организму. Из всех случаев онкологии тонкого кишечника на рак подвздошной кишки приходится около 20%. Многие специалисты считают, что это связано с местоположением органа. Канцерогенные вещества сначала попадают в начальные отделы тонкого кишечника. Копчёная и жирная пища считается провоцирующим фактором. Способствуют развитию заболевания аденоматозные полипы, язвы, болезнь Крона, метастазирующие в ткани подвздошной кишки опухоли других органов, воздействие радиации. К группе высокого риска относятся ближайшие родственники больного.
Вероятность рака подвздошной кишки увеличивается у мужчин и людей пожилого возраста.
Клинические проявления заболевания развиваются медленно и почти незаметно. Поэтому больные обращаются за помощью на поздних сроках.
Метастазы распространяются лимфогенным путём в забрюшинные лимфатические узлы, брюшину, печень, легкие, кости, почки, половые органы.
Распадающиеся и изъязвлённые злокачественные новообразования могут привести к формированию свищей с близлежащими органами.
При раке ileum наблюдаются такие же симптомы, как при злокачественных новообразованиях в других отделах тонкого кишечника: вздутие живота, тошнота, рвота, тяжесть в подвздошной области, колики. Позже происходит снижение массы тела. Разрастание раковых клеток в просвет подвздошной кишки приводит к непроходимости.
При саркоме может возникнуть кишечное кровотечение.
По типу роста опухоли делятся на:
Экзофитные Врастают в просвет кишки. Имеют ярко выраженные границы. Эндофитные Разрастаются вдоль кишечника, Инфильтруют всю стенку трубки. Углубляются в соседние органы.
По гистологическому типу опухоли кишечника разделяются:
Рентгенография помогает найти сужения в проходе кишки. Колоноскопия позволяет взять ткань и определить морфологический состав опухоли и степень злокачественности образования.
Для диагностирования метастазирования проводится УЗИ соседних органов.
При радикальном удалении ракового участка совместно с лимфоузлами на ранней стадии болезни увеличивается вероятность излечения. Подвздошная кишка плохо снабжается кровью, поэтому метастазы разносятся медленно.
Будьте внимательны к своему здоровью и при систематических нарушениях в работе ЖКТ обращайтесь к специалисту, а также регулярно проходите профилактические осмотры.
Первичная язва
Это хроническое воспаление слизистой оболочки с многочисленными дефектами на её стенке.
Болезнь возникает редко и поражает в основном мужчин. На сильный пол приходится 80% заболеваний.
Обычно округлыми или овальными изъязвлениями поражается терминальный отдел.
Фактором для развития заболевания могут быть механические травмы слизистой оболочки, сосудистые нарушения, повышение выработки соляной кислоты, приём препаратов, содержащих соли кальция.
Первичная язва характеризуется болями, которые усиливаются при приёме острой пищи. В некоторых случаях наблюдается боль в правой подвздошной ямке через 2-3 часа после еды.
В период обострения в стуле появляются кровянисто-гнойные выделения.
Если вовремя не распознать болезнь, может произойти внутреннее кровотечение, перфорация.
Вероятные осложнения – стеноз (сужение) кишки, возникновение рака.
В большинстве случаев удаётся достичь стойкой ремиссии. При подозрении на опухоль, поражённый участок удаляется хирургическим путём.
Атрезия
Это врождённое заболевание, характеризующееся непроходимостью последнего участка подвздошной кишки. Происходит из-за внутриутробного перитонита, сдавливания пищевой трубки, проникновения токсинов и возбудителей через плаценту, недостаточное поступление крови в кишечник плода. В редких случаях порок имеет наследственную природу.
Симптомы заболевания:
- Отсутствие мекония;
- Рвота (возникает с первых суток жизни. Рвотные массы содержат желчь, а через некоторое время в них появляются фекалии);
- Вздутие живота;
- беспокойство ребёнка;
- отказ от кормления;
- недостаточный стул.
Состояние ребёнка быстро ухудшается, наступает обезвоживание организма. В результате перфорации кишечника и перитонита может наступить смерть.
При подозрении на атрезию больного нужно срочно обследовать. Рентгенологическое исследование нижних отделов кишечника позволяет исключить или подтвердить порок.
Ребёнку показана резекция участка атрезии подвздошной кишки с последующим наложением анастомоза. Ранняя коррекция даёт хорошие результаты – выживаемость в 90-100% случаев.
При недоношенности плода, маленьком весе, сопутствующих аномалиях выживаемость составляет около 50%.
Резекция (отсечение)
Операция заключается в удалении патологического сегмента кишечной трубки. Выполняется через открытый разрез или методом лапароскопии.
Резекция подвздошной кишки показана при:
- ущемлённых грыжах;
- опухолях;
- нарушении кровообращения в сосудах брыжейки;
- атрезии;
- перфорации;
- некрозе стенок;
- кишечной непроходимости;
- кровотечениях;
- болезни Крона;
- ущемлении кишечной трубки.
Во время операции восстанавливается целостность ileum путём соединения (анастомоза) тканей полых органов.
Удаление менее 40% кишечной трубки хорошо переносится больными. Резекция больших участков приводит к недостатку ферментов и нарушению переваривания и всасывания жирорастворимых витаминов. Может стать причиной диареи и B12-дефицитной анемии (злокачественное малокровие). Во время частого стула теряются полезные вещества. Диета и специальные препараты помогают покрыть недостаток витаминов и минералов. Со временем организм приспосабливается и включает собственные компенсации. Ускоряется ритм обновления кишечного эпителия, увеличивается диаметр кишечной трубки и высота ворсинок.
Несмотря на осложнения и возможность рецидивов качество жизни пациентов значительно улучшается.