В структуре полиморфной клинической картины шизофрении можно выделить факультативные по отношению к основным шизофреническим расстройствам клинические компоненты - коморбидные или сопутствующие расстройства. К ним относят агрессивное поведение, депрессии, обсессивно-компульсивные расстройства, алкоголизм, наркоманию. Эти расстройства часто сопровождают шизофрению, но не являются для нее специфичными. В частности, агрессивное поведение входит в состав набора клинических признаков различных психических нозологий: шизофрении, шизоаффективного расстройства, диссоциального расстройства личности, посттравматического стрессового расстройства и т.д. Другие - депрессии, обсессивно- компульсивные расстройства, алкоголизм, наркомания представляют собой самостоятельные феномены.
Коморбидные расстройства обнаруживают тесную связь с шизофреническим процессом. Агрессивное поведение может быть обусловлено негативно-личностными изменениями, патологией в сфере влечений, галлюцинаторно-бредовыми симптомами. Импульсивносадистическая агрессия обычно является следствием дефицитарных личностных изменений в результате длительно текущего процесса, начало которого приходится на детский возраст. Как правило, она направлена на окружающих - гетероагрессия. Больные импульсивны, негативистичны к близким; агрессия совершается по незначительному поводу или вовсе лишена такового, сопровождается истязаниями, нанесением множественных побоев, попытками удушения. Подобные изменения обнаруживаются, в частности, у лиц, совершивших тяжкие преступления, серийные убийства.
Гетеро- и аутоагрессия (направленная на себя) сверхценнобредового характера возникает под влиянием продуктивной симптоматики. Насильственные действия совершаются либо при подчинении приказам «голосов», либо под влиянием бредовых идей воздействия и преследования, параноидной настроенности к окружающим.
Шизофрении часто сопутствуют депрессии. По данным эпидемиологических исследований ими страдает не менее 50% пациентов в различные периоды заболевания. Депрессивные расстройства могут обнаруживаться уже на начальных этапах развития шизофрении, в дальнейшем определять особенности психопатологической картины психоза и сохраняться длительное время после ослабления основных проявлений болезни (постшизофреническая депрессия). Как правило, депрессия в рамках шизофрении отличается выраженной атипией (не соответствует критериям классической депрессии при биполярном аффективном расстройстве) и плохо распознается из-за внешнего сходства с негативными изменениями. Коморбидная депрессия существенно осложняет течение шизофрении: склонность к затяжному, длительному течению и резистентность к терапии создают благоприятную почву для возникновения на этом фоне пристрастия к алкоголю, наркотическим средствам, аутоагрессивного суицидального поведения и в целом ухудшает социальную адаптацию и качество жизни больных.
В этой связи представляется чрезвычайно важным своевременное выявление депрессий в структуре шизофренических психозов и подключение соответствующих мер лекарственного воздействия - антидепрессантов, нейролептиков, обладающих редуцирующим действием в отношении суицидального поведения (клозапин).
Сочетание шизофрении с обсессивно-компульсивными расстройствами регистрируется по данным различных исследований у 5-26% пациентов. Считается, что симптомы этих заболеваний могут перекрываться, образуя общие симптомокомплексы (феноменологически близки обсессии и бредовые идеи), создавая существенные диагностические трудности. Смешанные «шизообсессивные» состояния сопровождаются более выраженным нарушением социального функционирования, повышенным риском совершения суицидальных попыток, резистентностью к лечению, по сравнению с этими показателями при шизофрении.
Около половины случаев шизофрении осложняются злоупотреблением психоактивными веществами. Это связано с тем, что лица, страдающие психическим заболеванием, в большей мере подвержены к формированию патологического защитного поведения, к которому можно отнести склонность к употреблению психоактивных веществ. Нередко алкоголизм и наркомания являются следствием депрессивного аффекта, тревоги или патологии влечений. Коморбидность наркотической или алкогольной зависимости и шизофрении существенно видоизменяет клиническую картину как шизофренического психоза, так и синдрома зависимости, оказывает неблагоприятное воздействие на их течение и прогноз, увеличивает риск суицидов. Значительную проблему представляет и лечение больных. Пациенты с такой сочетанной патологией требуют особых подходов к терапии, учитывающих необходимость одновременного воздействия на синдром зависимости и психопатологическую симптоматику шизофренического психоза.
«Не должно лечить и самой болезни, для которой части и названия не находим, не должно лечить и причину болезни, которая часто ни нам, ни больному, ни окружающим его неизвестны, а должно лечить самого больного, его состав, его орган, его силы».
Профессор М. Я. Мудров (актовая речь «Слово о способе учить и учиться медицине практической или деятельному врачебному искусству при постелях больных», 1820 г.)
Часть 2. читайте в № 6, 2013 г.
Как видно из последних работ, кроме терапевтов и врачей общей практики с проблемой коморбидности весьма часто сталкиваются и узкие специалисты. К сожалению, они крайне редко обращают внимание на сосуществование у одного больного целого спектра болезней и преимущественно занимаются лечением профильного заболевания. В существующей практике урологи, гинекологи, оториноларингологи, офтальмологи, хирурги и другие специалисты зачастую выносят в диагноз лишь «свое» заболевание, отдавая поиск сопутствующей патологии «на откуп» другим специалистам. Негласным правилом любого профильного отделения стала консультативная работа терапевта, взявшего на себя синдромальный анализ пациента, а также формирование диагностической и лечебной концепции, учитывающей потенциальные риски больного и его отдаленный прогноз.
Таким образом, влияние коморбидной патологии на клинические проявления, диагностику, прогноз и лечение многих заболеваний многогранно и индивидуально. Взаимодействие заболеваний, возраста и лекарственного патоморфоза значительно изменяет клиническую картину и течение основной нозологии, характер и тяжесть осложнений, ухудшают качество жизни больного, ограничивают или затрудняют лечебно-диагностический процесс.
Коморбидность оказывает влияние на прогноз для жизни, увеличивает вероятность летального исхода. Наличие коморбидных заболеваний способствует увеличению койко-дней, инвалидизации, препятствует проведению реабилитации, увеличивает число осложнений после хирургических вмешательств, способствует увеличению вероятности падений у пожилых больных .
Однако в большинство проведенных рандомизированных клинических исследований авторы включали пациентов с отдельной рафинированной патологией, делая коморбидность критерием исключения. Именно поэтому перечисленные исследования, посвященные оценке сочетания тех или иных отдельно взятых заболеваний, трудно отнести к работам, изучающим коморбидность в целом. Отсутствие единого комплексного научного подхода к оценке коморбидности влечет за собой пробелы в клинической практике. Не может остаться незамеченным отсутствие коморбидности в систематике заболеваний, представленных в Международную классификацию болезней X пересмотра (МКБ-10). Уже один этот факт дает основание к дальнейшему развитию общей классификации болезней.
Несмотря на множество неразгаданных закономерностей коморбидности, на отсутствие ее единой терминологии и продолжающийся поиск новых комбинаций заболеваний, на основе имеющихся клинических и научных данных можно сделать вывод, что коморбидности присущ спектр несомненных свойств, характеризующих ее как неоднородное, часто встречающееся явление, которое увеличивает тяжесть состояния и ухудшает прогноз больных . Неоднородность же коморбидности обусловлена широким спектром вызывающих ее причин .
Существует ряд правил формулировки клинического диагноза коморбидному больному, которые следует соблюдать практикующему врачу. Основным правилом является выделение в структуре диагноза основного и фоновых заболеваний, а также их осложнений и сопутствующей патологии .
Если больной страдает многими болезнями, то одна из них — основная. Это та нозологическая форма, которая сама или вследствие осложнений вызывает первоочередную необходимость лечения в данное время в связи с наибольшей угрозой жизни и трудоспособности. Основное заболевание само по себе или через осложнения может быть причиной летального исхода. Основным является заболевание, послужившее причиной обращения за медицинской помощью. По мере обследования основным становится диагноз наименее прогностически благоприятного заболевания, при этом прочие болезни становятся сопутствующими .
Основными могут быть несколько конкурирующих тяжелых заболеваний. Конкурирующие заболевания — это имеющиеся одновременно у больного нозологические формы, взаимонезависимые по этиологии и патогенезу, но в равной мере отвечающие критериям основного заболевания.
Фоновое заболевание способствует возникновению или неблагоприятному течению основного заболевания, повышает его опасность, способствует развитию осложнений. Данное заболевание, также как и основное, требует безотлагательного лечения.
Все осложнения патогенетически связаны с основным заболеванием, они способствуют неблагоприятному исходу болезни, вызывая резкое ухудшение в состоянии больного. Именно они относятся к разряду осложненной коморбидности. В ряде случаев осложнения основного заболевания, связанные с ним общностью этиологических и патогенетических факторов, обозначают как сопряженные болезни. В этом случае их необходимо отнести к разряду причинной коморбидности. Осложнения перечисляются в порядке убывания прогностической или инвалидизирующей значимости.
Остальные заболевания, имеющие место у пациента, перечисляются в порядке значимости. Сопутствующее заболевание не связано этиологически и патогенетически с основным заболеванием и считается, что существенно не влияет на его течение.
Наличие коморбидности следует учитывать при выборе алгоритма диагностики и схемы лечения той или иной болезни. Данной категории больных необходимо уточнять степень функциональных нарушений и морфологического статуса всех выявленных нозологических форм. При появлении каждого нового, в том числе маловыраженного симптома следует проводить исчерпывающее обследование с целью определения его причины. Также необходимо помнить, что коморбидность приводит к полипрагмазии, т. е. одновременному назначению большого количества лекарственных препаратов, что делает невозможным контроль над эффективностью терапии, увеличивает материальные затраты пациентов, а поэтому снижает их комплаенс (приверженность к лечению). Кроме того, полипрагмазия, особенно у пациентов пожилого и старческого возраста, способствует резкому возрастанию вероятности развития местных и системных нежелательных побочных эффектов лекарственных препаратов. Эти побочные эффекты не всегда принимаются врачами во внимание, поскольку расцениваются как проявление одного из факторов коморбидности и влекут за собой назначение еще большего количества лекарственных препаратов, замыкая «порочный круг».
Единовременное лечение нескольких болезней требует строгого учета сочетаемости препаратов и досконального соблюдения правил рациональной фармакотерапии, основанной на постулатах Е. М. Тареева «Каждое непоказанное лекарство противопоказано» и Б. Е. Вотчала «Если препарат лишен побочных эффектов, следует задуматься, есть ли у него какие-либо эффекты вообще».
Таким образом, значимость коморбидности не вызывает сомнений, но как же ее измерить у конкретного пациента, например у больной С., 73 лет, вызвавшей скорую медицинскую помощь в связи с внезапно возникшей давящей болью за грудиной? Из анамнеза известно, что много лет пациентка страдает ИБС. Подобные болевые ощущения в груди у нее возникали и ранее, но всегда проходили через несколько минут после сублингвального приема органических нитратов. В данном случае прием трех таблеток нитроглицерина обезболивающего эффекта не дал. Из анамнеза известно, что больная дважды в течение последних десяти лет перенесла инфаркт миокарда, а также острое нарушение мозгового кровообращения с левосторонней гемиплегией более 15 лет назад. Кроме того, пациентка страдает гипертонической болезнью, сахарным диабетом 2-го типа с диабетической нефропатией, миомой матки, желчнокаменной болезнью, остеопорозом и варикозной болезнью вен ног. Удалось выяснить, что больная регулярно принимает ряд гипотензивных препаратов, мочегонные и пероральные сахароснижающие средства, а также статины, антиагреганты и ноотропы. В прошлом больная перенесла холецистэктомию по поводу желчнокаменной болезни более 20 лет назад, а также экстракцию хрусталика по поводу катаракты правого глаза 4 года назад. Больная была госпитализирована в кардиореанимационное отделение многопрофильного стационара с диагнозом острого трансмурального инфаркта миокарда. В ходе обследования была выявлена умеренная азотемия, легкая гипохромная анемия, протеинурия и снижение фракции выброса левого желудочка.
В настоящее время существует 12 общепризнанных методов измерения коморбидности . Первыми способами оценки коморбидности стали система CIRS (Cumulative Illness Rating Scale) и индекс Kaplan-Feinstein, разработанные в 1968 и 1974 гг. соответственно. Система CIRS, предложенная B. S. Linn, явилась революционным открытием, так как дала возможность практическим врачам оценивать количество и тяжесть хронических заболеваний в структуре коморбидного статуса их пациентов . Однако она не учитывала возраст больных и специфику болезней пожилого возраста, а поэтому спустя 23 года была пересмотрена M. D. Miller . Разновидность системы CIRS у пожилых больных получила название CIRS-G (Cumulative Illness Rating Scale for Geriatrics) .
Правильное пользование системой CIRS подразумевает отдельную суммарную оценку состояния каждой из систем органов: «0» соответствует отсутствию заболеваний выбранной системы, «1» — легким отклонениям от нормы или перенесенным в прошлом заболеваниям, «2» — болезни, нуждающейся в назначении медикаментозной терапии, «3» — заболеванию, ставшему причиной инвалидности, а «4» — тяжелой органной недостаточности, требующей проведения неотложной терапии. Система CIRS оценивает коморбидность по сумме баллов, которая может варьировать от 0 до 56. По мнению ее разработчиков, максимальные результаты не совместимы с жизнью больных. Пример оценки коморбидности представлен в табл. 1.
Таким образом, коморбидность больной С., 73 лет, может быть расценена как средней тяжести (23 балла из 56), однако оценить прогноз пациентки не представляется возможным из-за отсутствия интерпретации полученных результатов и их связи с рядом прогностических характеристик.
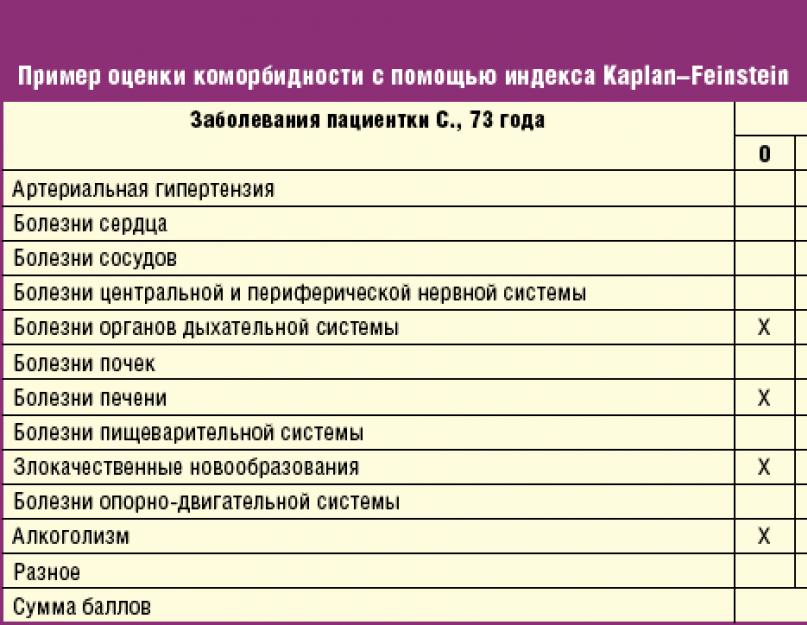
Индекс Kaplan-Feinstein был создан на основе изучения воздействия сопутствующих заболеваний на 5-летнюю выживаемость больных сахарным диабетом 2-го типа . В этой системе оценки коморбидности все имеющиеся заболевания и их осложнения в зависимости от выраженности органных поражений классифицируются на легкие, средние и тяжелые. При этом вывод о суммарной коморбидности делается на основе наиболее декомпенсированной системы органов. Данный индекс дает суммарную, но менее подробную по сравнению с системой CIRS оценку состояния каждой из систем органов: «0» — отсутствие болезни, «1» — легкое течение заболевания, «2» — заболевание средней тяжести, «3» — тяжелая болезнь. Индекс Kaplan-Feinstein оценивает коморбидность по сумме баллов, которая может варьировать от 0 до 36 . Пример оценки коморбидности представлен в табл. 2.
.gif)
Таким образом, коморбидность больной С., 73 лет, может быть расценена как средней тяжести (16 баллов из 36), однако ее прогностическая значимость опять-таки не ясна ввиду отсутствия интерпретации общего балла, полученного по результатам суммирования заболеваний, имеющихся у пациентки. Кроме того, очевидным недостатком этого способа оценки коморбидности является чрезмерная обобщенность нозологий и отсутствие в шкале большого количества болезней, которые, вероятно, следует отмечать в графе «разное», что уменьшает объективность и результативность этого метода. Однако бесспорное преимущество индекса Kaplan-Feinstein перед системой CIRS заключается в возможности независимого анализа злокачественных новообразований и их тяжести.
Среди существующих сегодня систем оценки коморбидности наиболее распространены шкала ICED и индекс Charlson, предложенный для оценки отдаленного прогноза больных в 1987 г. профессором Mary Charlson.
Данный индекс представляет собой балльную систему оценки (от 0 до 40) наличия определенных сопутствующих заболеваний и используется для прогноза летальности . При его расчете суммируются баллы, соответствующие сопутствующим заболеваниям, а также добавляется один балл на каждые десять лет жизни при превышении пациентом сорокалетнего возраста (т. е. 50 лет — 1 балл, 60 лет — 2 балла) (табл. 3).
.gif)
Таким образом, коморбидность больной С., 73 лет, согласно настоящей методике соответствует легкой степени (9 баллов из 40). Основной отличительной особенностью и безоговорочным достоинством индекса Charlson является возможность оценки возраста пациента и определения смертности больных, которая при отсутствии коморбидности составляет 12%, при 1-2 баллах — 26%; при 3-4 баллах — 52%, а при сумме более 5 баллов — 85%. К сожалению, представленная методика имеет некоторые недостатки — при расчете коморбидности не учитывается тяжесть многих болезней, а также отсутствует ряд прогностически важных заболеваний. Кроме того, сомнительно, что теоретически возможный прогноз пациента, страдающего бронхиальной астмой и хроническим лейкозом, сопоставим с прогнозом больного инфарктом миокарда и инфарктом головного мозга. Некоторые из указанных недостатков индекса Charlson были исправлены R. A. Deyo в 1992 г.. В модифицированный индекс Charlson были добавлены хронические формы ишемической болезни сердца и стадии хронической сердечной недостаточности .
Индекс сосуществующих болезней ICED (Index of Co-Existent Disease) был первоначально разработан S. Greenfield для оценки коморбидности больных злокачественными новообразованиями, а в последующем нашел применение и у других категорий пациентов. Данный метод помогает в расчете продолжительности пребывания в стационаре и риска повторной госпитализации больного после проведенного хирургического вмешательства. Для расчета коморбидности шкала ICED предлагает оценивать состояние пациента отдельно по двум компонентам: физиологическим и функциональным характеристикам . Первый компонент включает в себя 19 сопутствующих заболеваний, каждое из которых оценивается по 4-балльной шкале, где «0» — это отсутствие болезни, а «3» — ее тяжелая форма. Второй компонент оценивает влияние сопутствующих заболеваний на физическое состояние пациента. Он оценивает 11 физических функций по 3-балльной шкале, где «0» — это нормальная функция, а «2» — невозможность ее осуществления.
Проанализировав коморбидный статус больной С., 73 лет, с помощью наиболее востребованных международных шкал оценки коморбидности, мы получили принципиально различные результаты. Их неоднозначность и противоречивость в определенной степени затруднили наше суждение об истинной тяжести состояния больной и осложнили назначение рациональной фармакотерапии имеющихся у нее заболеваний. С подобными трудностями ежедневно сталкивается любой клиницист независимо от клинического опыта и осведомленности в области медицинской науки. Более того, кроме разобранных в этой статье систем оценки коморбидности в настоящее время существуют индекс GIC (Geriatric Index of Comorbidity, 2002) , индекс FCI (Functional Comorbidity Index, 2005) , индекс TIBI (Total Illness Burden Index, 2009), а также ряд шкал, позволяющих пациентам самостоятельно оценивать свою коморбидность . Анализ сопутствующей патологии пациента в том же клиническом случае с помощью этих индексов, несомненно, дал бы новые результаты, но при этом еще более запутал бы практического врача.
Как представляется авторам, основными препятствиями на пути внедрения систем оценки коморбидности в разносторонний лечебно-диагностический процесс является их разрозненность и узкая направленность. Несмотря на разнообразие методов оценки коморбидности вызывает обеспокоенность отсутствие единого общепринятого способа ее измерения, лишенного недостатков существующих методик. Отсутствие единого инструмента, созданного на основе колоссального международного опыта, а также методологии его использования не дает коморбидности «повернуться лицом» к практикующему врачу. При этом из-за разрозненности в подходах к анализу коморбидного статуса и отсутствия составляющих коморбидности в учебных программах медицинских ВУЗов клиницисту неочевидно ее прогностическое влияние, что делает общедоступные системы оценки сопутствующей патологии неаргументированными, а поэтому и невостребованными.
«Специалист подобен флюсу — полнота его односторонняя», — писала когда-то группа авторов под псевдонимом Козьма Прутков, а потому сегодня назрел вопрос проведения обобщающего фундаментального исследования коморбидности, ее свойств и закономерностей, а также ассоциированных с ней явлений и феноменов — исследования у постели больного и у секционного стола. Итогом этой работы должно стать создание универсального инструмента, позволяющего практическому врачу беспрепятственно и необременительно оценивать структуру, тяжесть и возможные последствия коморбидности, проводить целенаправленное обследование больных и назначать им адекватное лечение.
Литература
- Feinstein A. R. Pre-therapeutic classification of co-morbidity in chronic disease // Journal Chronic Disease. 1970; 23 (7): 455-468.
- Jensen I. Proceedings: Pathology and prognostic factors in temporal lobe epilepsy. Follow-up after temporal lobe resection // Acta Neurochir. 1975; 31 (3-4): 261-262.
- Boyd J. H., Burke J. D. Exclusion criteria of DSM-III: a study of co-occurrence of hierarchy-free syndromes // Arch Gen Psychiatry. 1984; 41: 983-989.
- Sanderson W. C., Beck A. T., Beck J. Syndrome comorbidity in patients with major depression or dysthymia: Prevalence and temporal relationships // Am J Psychiatry. 1990; 147: 10-25-1028.
- Нуллер Ю. Л. Обзор психиатрии и мед психологии. М., 1993; 1: 29-37.
- Robins L. How recognizing comorbidities in psychopathology may lead to an improved research nosology // Clinical Psychology: Science and Practice. 1994; 1, 93-95.
- Смулевич А. Б., Дубницкая Э. Б., Тхостов А. Ш. Депрессии и коморбидные расстройства. М., 1997.
- Cloninger C. R. Implications of comorbidity for the classification of mental disorders: the need for a psychobiology of coherence // Psychiatric Diagnosis and Classification. 2002; p. 79-105.
- Charlson M. E., Sax F. L. The therapeutic efficacy of critical care units from two perspectives: a traditional cohort approach vs a new case-control methodology // J Chronic Dis. 1987; 40 (1): 31-39.
- Schellevis F. G., Velden J. vd, Lisdonk E. vd. Comorbidity of chronic diseases in general practice // J Clin Epidemiol. 1993; 46: 469-473.
- Kraemer H. C. Statistical issues in assessing comorbidity // Stat Med. 1995; 14: 721-723.
- Van den Akker M., Buntinx F., Roos S., Knottnerus J. A. Comorbidity or multimorbidity: what’s in a name? A review of the literature // Eur J Gen Pract. 1996; 2 (2): 65-70.
- Pincus T., Callahan L. F. Taking mortality in rheumatoid arthritis seriously: Predictive markers, socioeconomic status and comorbidity // J. Rheumatol. 1986; vol. 13, p. 841-845.
- Grimby A., Svanborg A. Morbidity and health-related quality of life among ambulant elderly citizens // Aging. 1997; 9: 356-364.
- Stier D. M., Greenfield S., Lubeck D. P., Dukes K. A., Flanders S. C., Henning J. M., Weir J., Kaplan S. H. Quantifying comorbidity in a disease-specific cohort: adaptation of the total illness burden index to prostate cancer // Urology, 1999; Sep; 54 (3): 424-429.
- Fortin M., Lapointe L., Hudon C., Vanasse A., Ntetu A. L., Maltais D. Multimorbidity and quality of life in primary care: a systematic review // Health Qual Life Outcomes. 2004, Sep 20; 2: 51.
- Hudon C., Fortin M., Lapointe L., Vanasse A. Multimorbidity in medical literature: Is it commonly researched? // Can Fam Physician. 2005; 51: 244-245.
- Лазебник Л. Б. Полиморбидность и старение // Новости медицины и фармации. 2007, 1, 205.
- Верткин А. Л., Зайратьянц О. В., Вовк Е. И. Окончательный диагноз. М., 2008.
- Caughey G. E., Vitry A. I., Gilbert A. L., Roughead E. E. Prevalence of comorbidity of chronic diseases in Australia // BMC Public Health. 2008; 8: 221.
- Белялов Ф. И. Лечение внутренних болезней в условиях коморбидности. Монография. 2-е изд. Иркутск, 2010.
- Лучихин Л. А. Коморбидность в ЛОР-практике // Вестник оториноларингологии. 2010; № 2, с. 79-82.
- Gijsen R., Hoeymans N., Schellevis F. G., Ruwaard D., Satariano W. A. Causes and consequences of comorbidity: a review // Journal of Clinical Epidemiology. 2001; July, vol. 54, issue 7, p. 661-674.
- Fortin M., Bravo G., Hudon C., Vanasse A., Lapointe L. Prevalence of multimorbidity among adults seen in family practice // Ann Fam Med. 2005; 3: 223-228.
- Fuchs Z., Blumstein T., Novikov I. Morbidity, comorbidity, and their association with disability among community-dwelling oldest in Israel // J Gerontol A Biol Sci Med Sci. 1998; 53 A (6): M447-M455.
- Daveluy C., Pica L., Audet N. Enquete Sociale et de Sante 1998. 2 nd ed. Quebec: Institut de la statistique du Quebec; 2001.
- Van den Akker M., Buntinx F., Metsemakers J. F., Roos S., Knottnerus J. A. Multimorbidity in general practice: prevalence, incidence, and determinants of co-occurring chronic and recurrent diseases // J Clin Epidemiol. 1998; 51: 367-375.
- Wolff J. L., Starfield B., Anderson G. Prevalence, expenditures, and complications of multiple chronic conditions in elderly // Arch Inter Med. 2002; 162: 2269-2276.
- Cuijpers P., van Lammeren P., Duzijn B. Relation between quality of life and chronic illnesses in elderly living in residential homes: a prospective study // Int Psychogeriatr. 1999; 11: 445-454.
- Starfield B., Lemke K. W., Bernhardt T. Comorbidity: Implications for the Importance of Primary Care in Case Management // Ann Fam Med. 2003; 1 (1): 8-14.
- Van Weel C., Schellevis F. G. Comorbidity and guidelines: conflicting interests // Lancet. 2006; 367: 550-551.
- DCCT Research Group Reliability and validity of a diabetes quality of life measure for the diabetes control and complications trial (DCCT) // Diabetes Care. 1998; 11: 725-732.
- Michelson H., Bolund C., Brandberg Y. Multiple chronic health problems are negatively associated with health related quality of life (HRQOL) irrespective of age // Qual Life Res. 2000; 9: 1093-1104.
- Aronow W. S. Prevalence of CAD, complex ventricular arrhythmias, and silent myocardial ischemia and incidence of new coronary events in older persons with chronic renal insufficiency and with normal renal function // Am J Card. 2000; 86: 1142-1143.
- Bruce S. G., Riediger N. D., Zacharias J. M., Young T. K. Obesity and obesity-related comorbidities in a Canadian First Nation population // Prev Chronic Dis. 2011.
- Верткин А. Л., Скотников А. С. Роль хронического аллергического воспаления в патогенезе бронхиальной астмы и его рациональная фармакотерапия у пациентов с полипатией // Лечащий Врач. 2009; № 4, с. 61-67.
- Feudjo-Tepie M. A., Le Roux G., Beach K. J., Bennett D., Robinson N. J. Comorbidities of Idiopathic Thrombocytopenic Purpura: A Population-Based Study // Advances in Hematology. 2009.
- Deyo R. A., Cherkin D. C., Ciol M. A. Adapting a clinical comorbidity index for use with ICD-9-CM administrative databases // J Clin Epidemiol. 1992; Jun; 45 (6): 613-619.
- Munoz E., Rosner F., Friedman R., Sterman H., Goldstein J., Wise L. Financial risk, hospital cost, complications and comorbidities in medical non-complications and comorbidity-stratified diagnosis-related groups // Am J Med. 1988; 84 (5): 933-939.
- Zhang M., Holman C. D., Price S. D. et al. Comorbidity and repeat admission to hospital for adverse drug reactions in older adults: retrospective cohort study // BMJ. 2009; 338: a2752.
- Wang P. S., Avorn J., Brookhart M. A. Effects of noncardiovascular comorbidities on antihypertensive use in elderly hypertensives // Hypertension. 2005; 46 (2): 273-279.
- Автандилов Г. Г., Зайратьянц О. В., Кактурский Л. В. Оформление диагноза. М., 2004.
- Зайратьянц О. В., Кактурский Л. В. Формулировка и сопоставление клинического и патологоанатомического диагнозов. М., 2008.
- De Groot V., Beckerman H., Lankhorst G. J., Bouter L. M. How to measure comorbidity: a critical review of available methods // J Clin Epidemiol. 2003; Mar; 56 (3): 221-229.
- Linn B. S., Linn M. W., Gurel L. Cumulative illness rating scale // J Amer Geriatr Soc. 1968; 16: 622-626.
- Miller M. D., Towers A. Manual of Guidelines for Scoring the Cumulative Illness Rating Scale for Geriatrics (CIRS-G). Pittsburg, Pa: University of Pittsburgh; 1991.
- Miller M. D., Paradis C. F., Houck P. R., Mazumdar S., Stack J. A., Rifai A. H. Rating chronic medical illness burden in geropsychiatric practice and research: application of the Cumulative Illness Rating Scale // Psychiatry Res. 1992; 41: 237 e48.
- Kaplan M. H., Feinstein A. R. Acritique of methods in reported studies of long-term vascular complications in patients with diabetes mellitus // Diabetes. 1973; 22 (3): 160-174.
- Kaplan M. H, Feinstein A. R. The importance of classifying initial comorbidity in evaluating the outcome of diabetes mellitus // Journal Chronic Disease. 1974; 27: 387-404.
- Charlson M. E., Pompei P., Ales H. L. A new method of classifying prognostic comorbidity in longitudinal studies: Development and validation // Journal Chronic Disease. 1987; 40: 373-383.
- Greenfield S., Apolone G. The importance of coexistent disease in the occurrence of postoperative complications and one-year recovery in patients undergoing total hip replacement: Comorbidity and outcomes after hip replacement // Med Care. 1993; 31: 141-154.
- Rozzini R., Frisoni G. B., Ferrucci L., Barbisoni P., Sabatini T., Ranieri P., Guralnik J. M., Trabucchi M. Geriatric Index of Comorbidity: validation and comparison with other measures of comorbidity // Age Ageing. 2002; Jul; 31 (4): 277-285.
- Grolla D. L., Tob T., Bombardierc C., Wright J. G. The development of a comorbidity index with physical function as the outcome // Journal of Clinical Epidemiology. 2005; June; vol. 58, issue 6, p. 595-602.
- Harboun M., Ankri J. Comorbidity indexes: review of the literature and application to the elderly population // Rev Epidemiol Sante Publique. 2001; Jun; 49 (3): 287-298.
- Walter L. C., Brand R. J., Counsell S. R., Palmer R. M., Landefeld C. S., Fortinsky R. H., Covinsky K. E. Development and validation of a prognostic index for 1-year mortality in older adults after hospitalization // JAMA. 2001; June 20; 285 (23): 2987-2994.
- Desai M. M., Bogardus S. T. Jr., Williams C. S., Vitagliano G., Inouye S. K. Development and validation of a risk-adjustment index for older patients: the high-risk diagnoses for the elderly scale // J Am Geriatr Soc. 2002; Mar; 50 (3): 474-481.
- Carey E. C., Walter L. C., Lindquist K., Covinsky K. E. Development and validation of a functional morbidity index to predict mortality in community-dwelling elders // J Gen Intern Med, 2004; Oct; 19 (10): 1027-1033.
- Lee S. J., Lindquist K., Segal M. R., Covinsky K. E. Development and validation of a prognostic index for 4-year mortality in older adults // JAMA. 2006; Feb; 15; 295: 801-808.
А. Л. Вёрткин,
доктор медицинских наук, профессор
А. С. Скотников 1 ,
кандидат медицинских наук
Коморбидные (полиморбидные) состояния - это ситуация, когда у пациента протекают одновременно несколько заболеваний, одно усиливает другое и их отрицательное влияние на организм не арифметически складывается, а геометрически умножается. Проще говоря - это тяжелый пациент с множеством болезней, лечение которых может быть затруднено взаимоисключающими требованиями к контролю разных заболеваний.
В академической среде иногда термины коморбидный и полиморбидный не считают синонимами, привязывая первый из них к сочетанию родственных по происхождению болезней. Мы, исходя из практической пользы, такого разделения не делаем.
В чем же сложность ведения коморбидного пациента?
Представим больного, у которого одновременно есть бронхиальная астма и сердечная недостаточность. Исходя из первой болезни ему нужен адреностимулятор, а адреноблокаторы могут быть опасны. Исходя из второй болезни - адреноблокаторы необходимы, это весьма эффективные средства для лечения сердечной недостаточности. Допустим, мы прошли между Сциллой и Харибдой и подобрали лечение суперселективным ингаляционным адреностимулятором и блокатором ангиотензинового рецептора. Но распространенный атеросклероз, вызвавший поражение сердца с сердечной недостаточностью, успел повредить и почки, и, после назначения блокатора ангиотензинового рецептора их функция начала падать, что мы определили по росту креатинина и калия крови. Исследуем почечный кровоток, находим место сужения почечной артерии, искусственно расширяем его стентом, но…
В этом примере у пациента между собой взаимодействовали 3 серьезных заболевания. Но их может быть 10 и больше.
Доказательная медицина, которая служит краеугольным камнем философии Рассвета, способная дать нам ответы в большинстве случаев, у коморбиных пациентов начинает давать сбои. Поскольку в так любимых нами рандомизированных клинических испытаниях лекарства обычно исследуются при одной-двух болезнях. А многие хронические болезни (цирроз печени, тяжелый сахарный диабет) - критерии исключения пациентов из таких испытаний. Как же быть? Да, у нас нет проверенного алгоритма-шаблона лечения такого больного, здесь выход - профессионализм, эрудиция врача, здравый смысл, готовность призвать коллегу в неясной ситуации.
Мы не боимся тяжелых коморбидных больных. Большинство врачей Рассвета имеют за плечами десятки лет опыта в крупнейших стационарах страны, процессы взаимодействия врачей отлажены, материальное обеспечение включает в себя стационар с реанимационной палатой и централизованной подачей медицинских газов.
Коморбидность при социальной фобии крайне частое явление. Лишь менее трети больных социальной фобией не страдают другими психическими расстройствами.
В большинстве случаев симптомы социальной фобии предшествуют симптомам коморбидных состояний. Это позволяет предполагать, что наличие социальной фобии способствует дебюту коморбидности.
Установлено, что социальная фобия является первичной патологией у 70.9% лиц с коморбидной депрессией, у 76.7% лиц с коморбидной наркоманией и у 85% лиц с коморбидным алкоголизмом.
Следовательно, раннее выявление и лечение социальной фобии помогут предотвратить развитие вторичных форм патологии.
Преобладающие коморбидные состояния
Самыми частыми коморбидными состояниями у больных социальной фобией являются:
Простые фобии (59%)
Агорафобия (44.9%)
Алкоголизм (19%)
Большая депрессия (17%)
Злоупотребление лекарствами (17%).
Существует также связь между социальной фобией и последующим развитием расстройств питания.
Значение коморбидности
Если простая, неосложненная социальная фобия - заболевание, снижающее работоспособность и вводящее больного в дистресс, то коморбидное состояние, несомненно, намного хуже. Лица, страдающие социальной фобией и коморбидными состояниями, по-видимому, находятся в намного более сильном дистрессе и подвержены гораздо более высокому риску серьезных осложнений заболевания.
Например, вероятность суицида при коморбидной социальной фобии намного выше, чем при неосложненном состоянии.
Вероятность совершения суицидальной попытки в течение жизни у больных с коморбидной социальной фобией в 5.73 раз выше, чем в популяции в целом. Суицидальные мысли при коморбидной социальной фобии выражены сильнее, чем при коморбидном паническом расстройстве (34% и 31%, соответственно).
Хотя в большинстве исследований обнаружено, что дебют социальной фобии предшествует развитию любого коморбидного состояния, больные все же чаще получают лекарственную терапию по поводу именно вторичного заболевания.
Из всего числа больных социальной фобией, которые получают лечение, оно направленно именно на фобию лишь у 11.5% пациентов. Страдающие социальной фобией гораздо чаще лечатся по поводу тревоги (34.6%), депрессии (42.3%) или панического расстройства (19.2%).
Коморбидность является не исключением, а, скорее, правилом для больных социальной фобией. Диагноз неосложненной, не коморбидной социальной фобии почти наверняка означает необходимость поиска других психических расстройств.
В тех случаях, когда социальная фобия сочетается с другим заболеванием, важно не отдавать предпочтение одной из форм патологии.
Для социальной фобии описан широкий спектр коморбидных состояний. Они включают:
Агорафобию
Обсессивно-компульсивное расстройство
Паническое расстройство
Большую депрессию
Алкоголизм/алкогольную зависимость
Расстройства питания.
Тот факт, что в большинстве случаев коморбидности социальная фобия, по- видимому, первична, позволяет предполагать, что она может способствовать дебюту другого психопатологического состояния. Раннее выявление и лечение простой социальной фобии могло бы, следовательно, помочь предотвратить коморбидность и тем самым избавить многих больных от большей части нарушений и дистресса.
Больные, страдающие коморбидной социальной фобией, инвалидизируются
в большей степени, чем пациенты с неосложненным заболеванием, и чаще совершают суицидальные попытки.
«Не должно лечить и самой болезни, для которой части и названия не находим, не должно лечить и причину болезни, которая часто ни нам, ни больному, ни окружающим его неизвестны, а должно лечить самого больного, его состав, его орган, его силы».
Профессор М. Я. Мудров (актовая речь «Слово о способе учить и учиться медицине практической
или деятельному врачебному искусству при постелях больных», 1820 г.)
Уважаемые коллеги, кроме терапевтов и врачей общей практики с проблемой коморбидности весьма часто сталкиваются и узкие специалисты. К сожалению, они крайне редко обращают внимание на сосуществование у одного больного целого спектра болезней и преимущественно занимаются лечением профильного заболевания. В существующей практике урологи, гинекологи, оториноларингологи, офтальмологи, хирурги и другие специалисты -ологи зачастую выносят в диагноз лишь «свое» заболевание, отдавая поиск сопутствующей патологии «на откуп» другим специалистам. Негласным правилом любого профильного отделения стала консультативная работа терапевта, взявшего на себя синдромальный анализ пациента, а также формирование диагностической и лечебной концепции, учитывающей потенциальные риски больного и его отдаленный прогноз.
Все в организме связано (слава Богу, этот факт уже мало кто отрицает). Ни одна функция, ни один орган, ни одна система не работает изолированно. Их беспрерывная совместная деятельность поддерживает гомеостаз, обеспечивает слаженность происходящих процессов, защищает организм. Однако в реальной жизни этот идеальный с точки зрения природы механизм ежесекундно сталкивается с множеством патологических агентов, под действием которых отдельные его составляющие выходят из строя, приводя к развитию заболевания. Случись оно — и сотни адаптационных и защитных механизмов запустят тысячи химических реакций и физиологических процессов, направленных на подавление, ограничение и полное устранение болезни, а также предупреждение ее осложнений.
Ничто не проходит бесследно. Нарушение работы одного, казалось бы, крошечного звена, несмотря на своевременное устранение дефекта, влечет за собой изменения в течении многих процессов, механизмов и функций. Это способствует появлению новых болезней, дебют которых может состояться спустя многие годы. Кроме того, столь бурный ответ организма на воздействие патологического агента возможен далеко не всегда. Его защитные силы утрачиваются с возрастом, а также угасают на фоне иммунодефицита, обусловленного широким спектром причин.
Отдельных болезней нет. Однако зачастую врачи профилактируют, диагностируют и лечат возникшее у пациента заболевание изолированно, уделяя недостаточно внимания перенесенным этим человеком болезням и его сопутствующей патологии. Практический процесс из года в год тянется своим чередом, идет, как будто болезнь у пациента одна, словно лечить нужно лишь ее. Медицина вынуждена становиться банальностью. С точки зрения современной медицины, такое положение вещей не может сохраняться и дальше, а поэтому было бы правильнее рассматривать текущее заболевание и искать подходы к нему в совокупности с анализом перенесенных болезней, факторов риска и предикторов, имеющихся у больного, а также с расчетом вероятности потенциально возможных осложнений.
Индивидуальный подход к больному диктует необходимость разностороннего изучения клинической картины основного, сопутствующих и перенесенных заболеваний, а также их комплексной диагностики и рационального лечения. Именно в этом и заключается озвученный в эпиграфе к нашей статье знаменитый принцип русских врачей, ставший достоянием мировой медицины и предметом многолетних дискуссий отечественных и зарубежных ученых и клиницистов. Однако еще задолго до Мудрова, Захарьина, Пирогова и Боткина, провозгласивших в России этот принцип ведения соматических больных, в Древнем Китае зародилась народная медицина, использовавшая комплексный подход к лечению человеческого организма, полную диагностику заболеваний вкупе с общим оздоровлением организма и единением его с природой. В Древней Греции великий мыслитель и врач Гиппократ писал: «Осмотр тела — целое дело: он требует знания, слуха, обоняния, осязания, языка, рассуждения». Он, наперекор своим противникам, был убежден в необходимости поиска глубоко спрятанной причины болезни, а не устранения лишь ее симптомов. Лекарям Древнего Египта, Вавилонии и Средней Азии также было известно о взаимосвязи одних болезней с другими. Более четырех тысячелетий назад им была известна диагностика болезней по пульсу, измерение которого сегодня используется разве что в диагностике болезней сердца. Многие века назад поколения врачей пропагандировали целесообразность комплексного подхода в выявлении болезни и исцелении больного, однако современная медицина, отличающаяся обилием диагностических методик и разнообразием лечебных процедур, потребовала конкретизации. В данной связи назрел вопрос — как всесторонне оценить больного, страдающего одновременно несколькими заболеваниями, с чего начать его обследование и на что в первую и последующие очереди направить лечение?
Многие годы этот вопрос оставался открытым, пока в 1970 г. Alvan Feinstein — выдающийся американский врач, исследователь и эпидемиолог, оказавший значительное влияние на технику проведения клинических исследований, а особенно в области клинической эпидемиологии, не предложил понятие «коморбидность» (лат. со — вместе, morbus- болезнь). Он вкладывал в этот термин представление о наличии дополнительной клинической картины, которая уже существует или может появиться самостоятельно, помимо текущего заболевания, и всегда отличается от него . Явление коморбидности профессор А. Feinstein продемонстрировал на примере соматических больных острой ревматической лихорадкой, обнаружив худший прогноз пациентов, страдающих одновременно несколькими заболеваниями.
Непосредственно вскоре после открытия коморбидности она была выделена в качестве отдельного научно-исследовательского направления. Широкое изучение сочетания соматической и душевной патологии нашло место в психиатрии. I. Jensen (1975 г.) , J. H. Boyd и J. D. Burke (1984 г.) , W. C. Sanderson (1990 г.) , Ю. Л. Нуллер (1993 г.) , L. Robins (1994 г.) , А. Б. Смулевич (1997 г.) , C. R. Cloninger (2002 г.) и другие ведущие психиатры посвятили долгие годы выявлению ряда коморбидных состояний у больных с разнообразнейшими психическими расстройствами. Именно эти исследователи разработали первые модели коморбидности. Одни из открытых моделей рассматривали коморбидность как наличие у человека в определенный период жизни более чем одного заболевания, а другие — как относительный риск человека с одним заболеванием приобрести другое расстройство. Эти ученые выделили транссиндромальную, транснозологическую и хронологическую коморбидность. Первые представляют собой сосуществование у одного пациента двух и/или более синдромов или заболеваний, патогенетически взаимосвязанных между собой, а последний вид требует их временного совпадения. Эта классификация во многом была не точна, но позволила понять, что коморбидность может быть связана с единой причиной или едиными механизмами патогенеза этих состояний, что иногда объясняется сходством их клинических проявлений, которое не позволяет точно дифференцировать нозологии.
Проблемой влияния коморбидности на клиническое течение основного соматического заболевания, эффективность медикаментозной терапии, ближайший и отдаленный прогноз больных занимались талантливые клиницисты и ученые различных медицинских специальностей во многих странах мира. Среди них были M. H. Kaplan (1974 г.) , M. E. Charlson (1987 г.) , F. G. Schellevis (1993 г.) , H. C. Kraemer (1995 г.) , M. van den Akker (1996 г.) , T. Pincus (1996 г.) , A. Grimby (1997 г.) , S. Greenfield (1999 г.) , M. Fortin (2004 г.) , A. Vanasse (2005 г.) и C. Hudon (2005 г.) , Л. Б. Лазебник (2005 г.) , А. Л. Вёрткин и О. В. Зайратьянц (2008) , G. E. Caughey (2008 г.) , Ф. И. Белялов (2009 г.) , Л. А. Лучихин (2010 г.) и многие другие. Под их влиянием у термина «коморбидность» возникло множество синонимов, среди которых наиболее ярко выделяются «полиморбидность», «мультиморбидность», «мультифакториальные заболевания», «полипатия», «соболезненность», «двойной диагноз», «плюрипатология» и т. д. Благодаря проделанной работе в некоторой степени стали ясны причины коморбидности: анатомическая близость, единый патогенетический механизм, причинно-следственная связь и осложнение. Однако, несмотря на обилие определений и синонимов, единая классификация и общепринятая терминология коморбидности сегодня отсутствуют.
Некоторые авторы противопоставляют друг другу понятия коморбидности и мультиморбидности, определяя первую как множественное наличие заболеваний, связанных доказанным единым патогенетическим механизмом, а вторую как наличие множественных заболеваний, не связанных между собой доказанными на настоящий момент патогенетическими механизмами . Другие утверждают, что мультиморбидность есть сочетание множества хронических или острых болезней и медицинских состояний у одного человека, и не делают ударения на единство или разность их патогенеза . Однако принципиальное уточнение термину «коморбидность» дали H. C. Kraemer и M. van den Akker, определив ее как сочетание у одного больного нескольких, именно хронических, заболеваний. Они же предложили первую классификацию коморбидности . Согласно их данным, факторами, влияющими на развитие коморбидности, могут являться хроническая инфекция, воспаление, инволютивные и системные метаболические изменения, ятрогения , социальный статус, экологическая обстановка и генетическая предрасположенность.
Причинная коморбидность вызвана параллельным поражением различных органов и систем, которое обусловлено единым патологическим агентом, например алкогольная висцеропатия у больных хронической алкогольной интоксикацией, патология, ассоциированная с курением, или системное поражение при коллагенозах .
Осложненная коморбидность является результатом основного заболевания и обычно последовательно через некоторое время после его дестабилизации проявляется в виде поражения органов?мишеней. Примерами данного вида коморбидности являются хроническая почечная недостаточность вследствие диабетической нефропатии у больных сахарным диабетом 2?го типа или же развитие инфаркта головного мозга в результате осложненного гипертонического криза у больных гипертонической болезнью.
Ятрогенная коморбидность проявляется при вынужденном негативном воздействии врача на пациента, при условии заранее установленной опасности той или иной медицинской процедуры. Широко известен глюкокортикостероидный остеопороз у больных, длительное время получающих терапию системными гормонами, а также лекарственный гепатит в результате химиопрофилактики туберкулеза легких, назначенной по поводу виража туберкулиновых проб.
Неуточненная коморбидность предполагает наличие единых патогенетических механизмов развития заболеваний, составляющих данную комбинацию, но требует проведения ряда исследований, подтверждающих гипотезу исследователя или клинициста. Примерами этого вида коморбидности служат развитие эректильной дисфункции у пациентов с атеросклерозом и артериальной гипертензией, а также возникновение эрозивно-язвенных поражений слизистой оболочки верхних отделов желудочно-кишечного тракта у «сосудистых» больных.
Примером так называемой «случайной» разновидности коморбидности является сочетание ишемической болезни сердца (ИБС) и желчнокаменной болезни или же комбинация приобретенного порока сердца и псориаза. Однако «случайность» и кажущаяся алогичность данных комбинаций в скором времени может быть объяснена с клинических и научных позиций.
Коморбидность как сосуществование двух и/или более синдромов или заболеваний, патогенетически взаимосвязанных между собой или совпадающих по времени у одного пациента вне зависимости от активности каждого из них, широко представлена среди пациентов, госпитализированных в терапевтические стационары. На этапе первичной медицинской помощи пациенты с наличием одновременно нескольких заболеваний являются скорее правилом, чем исключением. Согласно данным M. Fortin, основанным на анализе 980 историй болезни, взятых из ежедневной практики семейного врача, распространенность коморбидности составляет от 69% у больных молодого возраста (18-44 лет) до 93% среди лиц средних лет (45-64 лет) и до 98% — у пациентов старшей возрастной группы (старше 65 лет). При этом число хронических заболеваний варьирует от 2,8 у молодых пациентов до 6,4 — у стариков . В этой работе автор указывает, что основополагающие исследования медицинской документации, нацеленные на изучение распространенности коморбидности и выявление ее структуры, были проведены еще до 1990-х гг.. Обращают на себя внимание источники получения информации, которыми пользовались исследователи и ученые, занимавшиеся проблемой коморбидности. Ими были истории болезни , амбулаторные карты пациентов и другая медицинская документация, имеющаяся у семейных врачей , в страховых компаниях и даже в архивах пансионатов для престарелых . Перечисленные методы получения медицинской информации в большинстве своем были основаны на клиническом опыте и квалификации клиницистов, ставивших больным клинически, инструментально и лабораторно подтвержденные диагнозы. Именно поэтому при своей безусловной компетентности они были весьма субъективны. Удивляет тот факт, что ни в одном из выполненных исследований коморбидности не был проведен анализ результатов патологоанатомических вскрытий умерших больных, что было бы очень важно. «Должность врачей вскрывать коего лечили», — сказал когда-то профессор Мудров. Аутопсия позволяет достоверно установить структуру коморбидности и непосредственную причину смерти каждого пациента независимо от его возраста, пола и гендерных характеристик. Статистические данные по коморбидной патологии, опирающиеся на данные секции, в значительной степени лишены субъективизма.
Профилактика и лечение хронических заболеваний обозначены Всемирной Организацией Здраво-охранения как приоритетный проект второго десятилетия XXI века, направленный на улучшение качества жизни населения мира . Этим обусловлена повсеместная тенденция к проведению крупномасштабных эпидемиологических исследований в разных областях медицины, выполненных с применением серьезных статистических расчетов .
Анализ десятилетнего австралийского исследования пациентов с шестью распространенными хроническими болезнями продемонстрировал, что около половины пожилых пациентов с артритом имеют артериальную гипертензию, 20% — сердечно-сосудистые заболевания, а 14% — сахарный диабет 2-го типа. Более 60% пациентов с бронхиальной астмой указали на сопутствующий артрит, 20% — на сердечно-сосудистые заболевания и 16% — на сахарный диабет 2-го типа . У пожилых пациентов с хронической почечной недостаточностью частота ИБС выше на 22%, а новых коронарных событий — в 3,4 раза выше по сравнению с пациентами без нарушения функции почек . При развитии терминальной почечной недостаточности, требующей заместительной терапии, частота хронических форм ИБС составляет 24,8%, а инфаркта миокарда — 8,7%. Число коморбидных заболеваний существенно повышается с возрастом. Коморбидность повышается с 10% в возрасте до 19 лет до 80% у лиц 80 лет и старше .
В канадском исследовании, включавшем 483 больных ожирением, было установлено, что распространенность связанных с ожирением сопутствующих заболеваний была выше среди женщин, чем мужчин. Исследователи обнаружили, что около 75% пациентов с ожирением имели сопутствующие заболевания, которыми в большинстве случаев являлись дислипидемия, артериальная гипертензия и сахарный диабет 2?го типа. Примечателен тот факт, что среди молодых пациентов с ожирением (от 18 до 29 лет) более двух хронических заболеваний имели 22% мужчин и 43% женщин .
По нашим данным, основанным на материалах более трех тысяч патологоанатомических секций (n = 3239) больных соматической патологией, поступивших в многопрофильный стационар по поводу декомпенсации хронического заболевания (средний возраст 67,8 ± 11,6 года), частота коморбидности составляет 94,2% . Наиболее часто в работе врача встречаются комбинации из двух и трех нозологий, но в единичных случаях (до 2,7%) у одного пациента сочетаются до 6-8 болезней одновременно .
Четырнадцатилетнее исследование 883 больных идиопатической тромбоцитопенической пурпурой, проведенное в Великобритании, показало, что данное заболевание связано с широким спектром соматической патологии. В структуре коморбидности этих пациентов наиболее часто встречаются злокачественные новообразования, болезни опорно-двигательного аппарата, кожи и мочеполовой системы, а также геморрагические осложнения и другие аутоиммунные заболевания, риск развития которых в течение пяти лет от начала основного заболевания превышает рубеж в 5% .
В исследование, проведенное в США, было включено 196 больных раком гортани. В данной работе было показано, что выживаемость пациентов с различными стадиями рака гортани различается в зависимости от наличия или отсутствия коморбидности. На первой стадии рака выживаемость составляет 17% при наличии коморбидности и 83% — при ее отсутствии, на второй 14% и 76%, на третьей 28% и 66%, а на четвертой 0% и 50% соответственно. В целом выживаемость коморбидных больных раком гортани на 59% ниже выживаемости больных без коморбидности .
Как видно из последних работ, кроме терапевтов и врачей общей практики с проблемой коморбидности весьма часто сталкиваются и узкие специалисты. К сожалению, они крайне редко обращают внимание на сосуществование у одного больного целого спектра болезней и преимущественно занимаются лечением профильного заболевания. В существующей практике урологи, гинекологи, оториноларингологи, офтальмологи, хирурги и другие специалисты зачастую выносят в диагноз лишь «свое» заболевание, отдавая поиск сопутствующей патологии «на откуп» другим специалистам. Негласным правилом любого профильного отделения стала консультативная работа терапевта, взявшего на себя синдромальный анализ пациента, а также формирование диагностической и лечебной концепции, учитывающей потенциальные риски больного и его отдаленный прогноз.
Таким образом, влияние коморбидной патологии на клинические проявления, диагностику, прогноз и лечение многих заболеваний многогранно и индивидуально. Взаимодействие заболеваний, возраста и лекарственного патоморфоза значительно изменяет клиническую картину и течение основной нозологии, характер и тяжесть осложнений, ухудшают качество жизни больного, ограничивают или затрудняют лечебно-диагностический процесс.
Коморбидность оказывает влияние на прогноз для жизни, увеличивает вероятность летального исхода. Наличие коморбидных заболеваний способствует увеличению койко-дней, инвалидизации, препятствует проведению реабилитации, увеличивает число осложнений после хирургических вмешательств, способствует увеличению вероятности падений у пожилых больных .
Однако в большинство проведенных рандомизированных клинических исследований авторы включали пациентов с отдельной рафинированной патологией, делая коморбидность критерием исключения. Именно поэтому перечисленные исследования, посвященные оценке сочетания тех или иных отдельно взятых заболеваний, трудно отнести к работам, изучающим коморбидность в целом. Отсутствие единого комплексного научного подхода к оценке коморбидности влечет за собой пробелы в клинической практике. Не может остаться незамеченным отсутствие коморбидности в систематике заболеваний, представленных в Международную классификацию болезней X пересмотра (МКБ-10). Уже один этот факт дает основание к дальнейшему развитию общей классификации болезней.
Несмотря на множество неразгаданных закономерностей коморбидности, на отсутствие ее единой терминологии и продолжающийся поиск новых комбинаций заболеваний, на основе имеющихся клинических и научных данных можно сделать вывод, что коморбидности присущ спектр несомненных свойств, характеризующих ее как неоднородное, часто встречающееся явление, которое увеличивает тяжесть состояния и ухудшает прогноз больных . Неоднородность же коморбидности обусловлена широким спектром вызывающих ее причин .
Существует ряд правил формулировки клинического диагноза коморбидному больному, которые следует соблюдать практикующему врачу. Основным правилом является выделение в структуре диагноза основного и фоновых заболеваний, а также их осложнений и сопутствующей патологии .
Если больной страдает многими болезнями, то одна из них — основная. Это та нозологическая форма, которая сама или вследствие осложнений вызывает первоочередную необходимость лечения в данное время в связи с наибольшей угрозой жизни и трудоспособности. Основное заболевание само по себе или через осложнения может быть причиной летального исхода. Основным является заболевание, послужившее причиной обращения за медицинской помощью. По мере обследования основным становится диагноз наименее прогностически благоприятного заболевания, при этом прочие болезни становятся сопутствующими .
Основными могут быть несколько конкурирующих тяжелых заболеваний. Конкурирующие заболевания — это имеющиеся одновременно у больного нозологические формы, взаимонезависимые по этиологии и патогенезу, но в равной мере отвечающие критериям основного заболевания.
Фоновое заболевание способствует возникновению или неблагоприятному течению основного заболевания, повышает его опасность, способствует развитию осложнений. Данное заболевание, также как и основное, требует безотлагательного лечения.
Все осложнения патогенетически связаны с основным заболеванием, они способствуют неблагоприятному исходу болезни, вызывая резкое ухудшение в состоянии больного. Именно они относятся к разряду осложненной коморбидности. В ряде случаев осложнения основного заболевания, связанные с ним общностью этиологических и патогенетических факторов, обозначают как сопряженные болезни. В этом случае их необходимо отнести к разряду причинной коморбидности. Осложнения перечисляются в порядке убывания прогностической или инвалидизирующей значимости.
Остальные заболевания, имеющие место у пациента, перечисляются в порядке значимости. Сопутствующее заболевание не связано этиологически и патогенетически с основным заболеванием и считается, что существенно не влияет на его течение.
Наличие коморбидности следует учитывать при выборе алгоритма диагностики и схемы лечения той или иной болезни. Данной категории больных необходимо уточнять степень функциональных нарушений и морфологического статуса всех выявленных нозологических форм. При появлении каждого нового, в том числе маловыраженного симптома следует проводить исчерпывающее обследование с целью определения его причины. Также необходимо помнить, что коморбидность приводит к полипрагмазии, т. е. одновременному назначению большого количества лекарственных препаратов, что делает невозможным контроль над эффективностью терапии, увеличивает материальные затраты пациентов, а поэтому снижает их комплаенс (приверженность к лечению). Кроме того, полипрагмазия, особенно у пациентов пожилого и старческого возраста, способствует резкому возрастанию вероятности развития местных и системных нежелательных побочных эффектов лекарственных препаратов. Эти побочные эффекты не всегда принимаются врачами во внимание, поскольку расцениваются как проявление одного из факторов коморбидности и влекут за собой назначение еще большего количества лекарственных препаратов, замыкая «порочный круг».
Единовременное лечение нескольких болезней требует строгого учета сочетаемости препаратов и досконального соблюдения правил рациональной фармакотерапии, основанной на постулатах Е. М. Тареева «Каждое непоказанное лекарство противопоказано» и Б. Е. Вотчала «Если препарат лишен побочных эффектов, следует задуматься, есть ли у него какие-либо эффекты вообще».
«Специалист подобен флюсу — полнота его односторонняя », — писала когда-то группа авторов под псевдонимом Козьма Прутков (ага, для тех, кто не знал - К. Прутков это не реальный человек, некогда живший на нашей земле), а потому сегодня назрел вопрос проведения обобщающего фундаментального исследования коморбидности, ее свойств и закономерностей, а также ассоциированных с ней явлений и феноменов — исследования у постели больного и у секционного стола. Итогом этой работы должно стать создание универсального инструмента, позволяющего практическому врачу беспрепятственно и необременительно оценивать структуру, тяжесть и возможные последствия коморбидности, проводить целенаправленное обследование больных и назначать им адекватное лечение.