Дорогие друзья, здравствуйте!
Сегодня я хочу поговорить с вами о язвенной болезни.
Почему она возникает? Как ее заподозрить? Какие могут быть назначения врача при этой ? Что вы можете предложить дополнительно?
Разберемся? Кстати, после изучения этой темы у меня остался ряд вопросов, поэтому я приглашаю вас не просто прочитать статью, а порассуждать вместе, и может быть, нам откроется истина?
Когда я училась в институте, нам говорили, что основной причиной язвенной болезни являются . И я думала: интересно, у кого их нет? По этой теории процентов 80 граждан и гражданок должны быть язвенниками.
Поэтому язвенная болезнь в те годы лечилась седативными средствами, антацидами и препаратами, снижающими секрецию соляной кислоты. Тогда это были блокаторы H2-гистаминовых рецепторов: циметидин, ранитидин, фамотидин.
Больному назначалась строжайшая диета: стол № 1А, дней через 10 стол №1 Б, еще через неделю стол № 1.
Лечение было длительным, муторным, но самое главное, малоэффективным. Как только наступали осень или весна, бац, и снова «здорОво!». Все возвращалось на круги своя.
У кого-то такая свистопляска в конечном итоге приводила к желудочному кровотечению или перфорации язвы (прободению), когда она превращалась в сквозное отверстие, и содержимое желудка или двенадцатиперстной кишки изливалось через эту дырку в брюшную полость.
В таком случае язву ушивали или отрезали часть желудка, т.е. делали резекцию.
Но потом выяснилось, что все это было неправильно. Оказывается, язвенная болезнь – штука инфекционная, и лечить ее нужно .
Вспоминаю один случай, когда я уже работала в аптеке врачом-консультантом, и как-то ко мне подсел проконсультироваться мужчина лет 45, язвенник со стажем.
Я ему рассказала о новом взгляде на язвенную болезнь и написала одну из схем ее лечения, предварительно выяснив всё о его предыдущих отношениях с .
Через некоторое время он пришел ко мне сияющий, как звезда: 25 лет мучился этой дрянью, а тут за 10 дней все прошло. Мне было очень приятно. 🙂
Но давайте начнем по порядку: с анатомии и физиологии желудка.
Как устроен желудок?

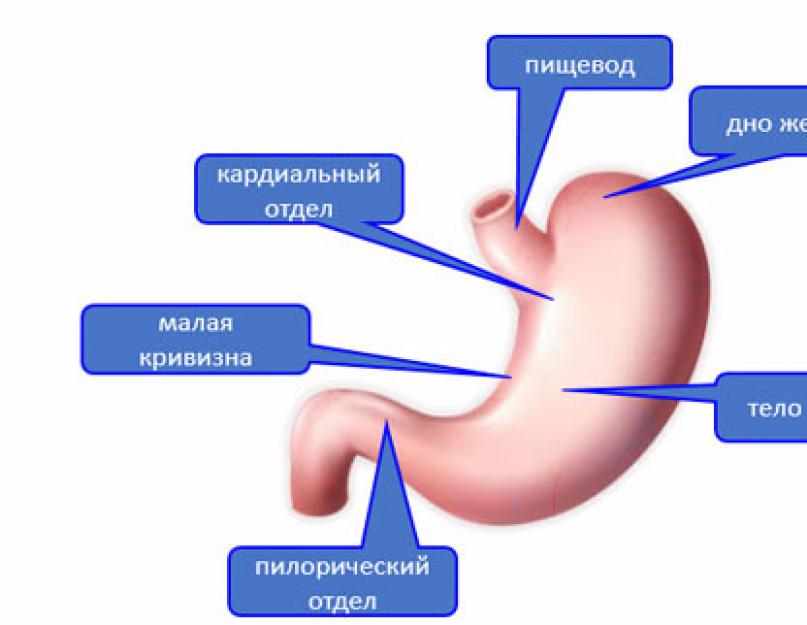
Желудок – это орган, который находится между пищеводом и 12-перстной кишкой. По форме пустой желудок похож на кишку, а в заполненном состоянии напоминает боб.
В нем выделяют 4 отдела:
- Кардиальный. Это самая начальная часть желудка. В ней есть мышечный клапан (сфинктер), препятствующий забрасыванию кислого желудочного содержимого в пищевод.
- Дно. Любопытно, что оно находится не снизу, как должно быть по логике вещей, а сверху.
- Тело желудка – самая большая его часть. Именно здесь в большинстве случаев локализуется язва, и чаще всего на малой кривизне.
- Пилорический отдел. Он тоже снабжен сфинктером, который регулирует поступление пищи в двенадцатиперстную кишку и не дает ей попасть обратно.
Как вы знаете, среда в кишечнике радикально отличается от желудочной. Она щелочная, чтобы в ней могли работать поджелудочной железы, расщепляющие пищевой комок.
4 слоя желудочной стенки
Вы когда-нибудь задумывались, почему соляная кислота желудка не разъедает его стенки?
Рассказываю.

Стенка желудка состоит из четырех слоев:
- Слизистый. В нем располагаются многочисленные железы, которые вырабатывают:
- соляную кислоту,
- пепсиноген,
- слизь,
- бикарбонаты,
- гормоны и другие биологически активные вещества.
Соляная кислота способствует превращению пепсиногена в пепсин, который расщепляет белки пищи. А еще она уничтожает болезнетворные бактерии, пытающиеся проникнуть туда, куда их не звали.
Кстати, знаете, откуда пошло знакомое вам слово «Париет»? От названия обкладочных клеток желудка, которые иначе именуются «ПАРИЕТальными». Как раз они-то и вырабатывают соляную кислоту.
Слизь и бикарбонаты , нейтрализующие кислоту, необходимы для защиты стенки желудка от разрушения желудочным соком. Слизистый слой имеет толщину примерно 0,6 мм.
Гормоны и другие биологически активные вещест в а , в числе которых гистамин, нужны, чтобы регулировать секреторную и моторную функции желудка.
- Подслизистый слой . В нем проходят кровеносные сосуды и вегетативные нервные волокна, образующие нервное сплетение.
- Мышечный слой – гладкомышечные волокна, которые сокращаются и проталкивают пищу в кишечник. В этом слое есть еще одно нервное сплетение.
- Серозный слой. Он представляет собой часть брюшины – оболочки, покрывающей большинство внутренних органов. Эпителий серозной оболочки вырабатывает жидкость, которая увлажняет поверхность внутренних органов и уменьшает трение между ними. В этом слое находится много чувствительных нервных окончаний. Если случается в желудке воспаление, они раздражаются, и возникает .
Как была открыта Helicobacter pylory?
Еще 140 лет назад немецкие ученые обнаружили в слизистой оболочке желудка одну неведомую доселе бактерию и предположили, что именно она является причиной хронических заболеваний желудка.
Но вырастить ее на существующих тогда питательных средах они не сумели, поэтому их открытие благополучно «закрыли».
Спустя столетие два австралийских ученых опять начали исследовать больные желудки людей, и снова обнаружили наглую бактерию, которая умудрялась жить в совершенно непригодных для существования условиях.
Но ученый мир отказывался верить в то, что она – главный зачинщик гастритов и язвенной болезни. Кто может выжить в соляной кислоте? Это же полный бред!
И тогда один из исследователей Барри Маршалл, положил на алтарь науки свой желудок. Он выпил содержимое чашки Петри с культурой бактерии. Через 10 дней у него развился гастрит, а в слизистой его желудка была обнаружена та самая микробина.
Это была революция в медицине. А ученые за свое открытие получили Нобелевскую премию.
Как Хелик создает себе комфортное существование?
Почему эта бактерия называется «Helicobacter pylory»? Слово «Helico» означает спиралевидную форму микроба, а «pylory» — излюбленный отдел желудка, где обустраивает себе жилье хеликобактер.
Для краткости буду называть его ласково: Хелик.
Это анаэроб, т.е. живет без кислорода и на воздухе погибает.
По поводу спиралевидной формы я бы поспорила. Хелик больше напоминает обыкновенную гусеницу с усиками.

С помощью них он шустро перемещается в густой слизи желудка, высматривая подходящее место для обитания.
Попутно он выделяет фермент уреазу, который нейтрализует соляную кислоту в непосредственной близости от него и позволяет добраться до места поселения целым и невредимым.
Хелик настолько умен, что разработал целый комплекс мер против нее.
Во-первых , он выделяет фермент каталазу, который расщепляет продуцируемые иммунными клетками бактерицидные соединения кислорода.
Во-вторых, на поверхности слизистой он способен образовывать биопленки. Это сообщества микробов, когда они выстраиваются «плечом к плечу», образуя живой забор. Оттуда их чрезвычайно трудно достать иммунной клеткой или . Одним словом, «что мне снег, что мне зной, что мне дождик проливной, когда мои друзья со мной». 🙂
В-третьих, Хелик в процессе своей жизни выделяет аммиак, который повреждает внешние мембраны фагоцитов, поэтому он опять остается живее всех живых.
Аммиак нейтрализует соляную кислоту и позволяет бактерии поддерживать вокруг себя комфортный для своей жизни pH.
Как происходит повреждение слизистой при хеликобактерной инфекции?

Здесь задействовано несколько механизмов.
- Иммунная система человека поначалу пытается бороться с врагом. Результатом этого является воспалительная реакция слизистой желудка или 12- п.к. Но по причинам, описанным выше, агенты иммунной системы быстро «умывают руки». Воспаление сохраняется.
- Хелик вырабатывает цитотоксин и ряд ферментов, которые растворяют защитную слизь желудка. Его стенка оголяется, и соляная кислота начинает ее разъедать.
- Аммиак, выделяемый бактерией, тоже принимает участие в этом беспределе. Он вызывает химическое раздражение слизистой оболочки, ее воспаление и гибель клеток.
- Локальное уменьшение кислотности желудочного сока вблизи бактерии по принципу обратной связи повышает выработку гормона гастрина. Увеличивается продукция соляной кислоты и уменьшается синтез бикарбонатов – «защитников» слизистой.
Две новости
Начну с плохой: с Хеликом живут примерно 80% жителей нашей страны, стран СНГ и других развивающихся стран.
В развитых странах – около одной трети.
Но хорошая новость состоит в том, что в большинстве случаев Хелик ведет себя тихо, мирно, интеллигентно, не доставляя никаких хлопот хозяину, как и подобает квартиранту.
Поэтому многие о таком сожительстве даже не догадываются.
Но при определенных условиях Хелик начинает проявлять свой характер.
Что это за условия:
- Длительный прием препаратов, раздражающих слизистую желудка (НПВС, глюкокортикостероиды и др.). Это снижает ее защитную функцию.
- Курение. Вместе со слюной в желудок попадают токсичные продукты табачного дыма, которые постоянно раздражают слизистую. Плюс к этому никотин вызывает спазм кровеносных сосудов и ухудшение кровоснабжения желудка и двенадцатиперстной кишки.
- Алкоголь, острая пища, пиво повышают секрецию желудочного сока, которая при хеликобактерной инфекции и без того в большинстве случаев повышена.
- Наследственная предрасположенность.
- Эмоциональная неустойчивость, регулярные стрессы.
Как можно подхватить хеликобактерную инфекцию?
Существует 2 пути заражения:
- Фекально-оральный, то есть через грязные руки, зараженную посуду. Поэтому если в семье есть носитель Хелика, рекомендуют пользоваться отдельной посудой.
И здесь у меня возникает первый вопрос: если хеликобактер – анаэроб, погибающий на открытом воздухе, зачем отдельная посуда?
- Орально-оральный, т.е. со слюной.
Хеликобактерную инфекцию считают семейной. Для того, чтобы Хелик попал в организм, нужно с ним часто «встречаться». У взрослых это происходит при поцелуях, а дитё может подхватить этого гаденыша от родной мамули, которая «простерилизовала» пустышку у себя во рту и сунула ребенку.
Оооооочень частая ситуация! Когда я это вижу, меня всю передергивает. Посеять бы маминых бактерий из полости рта на чашку Петри и через неделю показать ей выросшие «джунгли». Уверена: у нее будет шок, даже если она свободна от хеликобактера.
Как узнать язвенную болезнь?

Из признаков, характерных исключительно для язвенной болезни, могу назвать «голодные», или «ночные» боли в верхней части живота. И то они встречаются лишь при язвенной болезни 12-п.к.
А большинство симптомов сопровождает и другие болячки пищеварительного тракта:
- Боли в животе. Чем выше расположена язва, тем быстрее появляются после еды боли. При язве желудка они возникают через 30 минут – 1,5 часа после еды, а при язвенной болезни 12-п.к. – через 2-3 часа после приема пищи, на голодный желудок, ночью. После еды они успокаиваются. Боль локализуется в подложечной области при язве желудка и справа от нее – при язве 12-п. к.
- Изжога, отрыжка кислым.
- Тошнота, рвота.
- Запоры.
Чем опасна хеликобактерная инфекция?
Если ее не лечить, длительное воспаление слизистой может привести к ее атрофии, затем к метаплазии, дисплазии, т.е. к мутации клеток эпителия, и развитию рака.
Как обнаружить Хелика?
Для выявления хеликобактера существует несколько методов:
- Во время фиброгастроскопии берут несколько кусочков слизистой с нескольких мест и потом под микроскопом их рассматривают для выявления бактерии.
- Дыхательный тест. Он бывает разных модификаций и основан на способности Хелика выделять фермент уреазу, которая разлагает мочевину на аммиак и углекислый газ. Больной дышит в специальную трубочку с индикатором.
- Обнаружение антител к бактерии в крови.
- Обнаружение Хелика в кале.
Как лечат хеликобактерную инфекцию?
Прежде чем мы с вами разберем лечение, хочу сказать вот что: совершенно незачем выявлять Хеликобактер и, тем более, выводить его, если никаких жалоб нет. Существует несколько десятков штаммов Хелика: одни более агрессивные, другие менее. Может, вам повезло, и вы никогда его не почувствуете.
Но некоторые специалисты советует обследовать всю семью на наличие этого оккупанта. Зачем, если лечить ее рекомендуют только при наличии симптоматики?
Хотя... Может кому-то это вправит мозги, чтоб не пить, не курить, и в Макдональдс не ходить...
А теперь давайте рассуждать.
Раз это инфекция, нужны антибактериальные средства.
Но не всегда язвенная болезнь бывает хеликобактерной природы. Возможно, человек длительно и в больших дозах принимает препараты группы НПВС. И тогда антибиотики не нужны.
Посему главными препаратами при лечении хеликобактерной инфекции являются:
- Антибактериальные средства.
- Препараты, снижающие секрецию соляной кислоты.
- Препараты, защищающие поврежденную слизистую желудка от агрессивной среды, чтобы дать ей возможность восстановиться.
Антибактериальные средства при язвенной болезни
Далеко не все антибактериальные препараты активны в отношении Хелика. Их выбор ограничен.
В схемах эрадикации (уничтожения) могут использоваться:
- Кларитромицин.
- Амоксициллин.
- Тетрациклин.
- Метронидазол.
- Нифурател (Макмирор).
- Джозамицин (Вильпрафен).
- Фуразолидон.
Препараты, снижающие активность агрессивных факторов желудочного сока
До определенного времени с этой целью использовались блокаторы H2–гистаминовых рецепторов (циметидин, ранитидин, фамотидин), селективные М-холинолитики и антациды.
Обращаю ваше внимание, что антациды – это средства скорой помощи, которые нейтрализуют соляную кислоту, за счет чего приносят лишь временное облегчение.
Но в конце прошлого века появилась новая группа лекарственных средств – ингибиторы протонного насоса (помпы). Они способны подавлять секрецию соляной кислоты на продолжительный срок – до 18 часов. А в исследованиях было доказано, что язвы рубцуются только в том случае, если на протяжении 18 часов поддерживать pH желудочного содержимого равным 3.
Предыдущие группы такой способностью не обладали.
Блокаторы протонного насоса «выключают» фермент, который отвечает за выработку соляной кислоты париетальными клетками желудка.
Врачи отдают предпочтение рабепразолу (препарату Париет), потому что он быстрее всех начинает проявлять антисекреторный эффект.
Но в схемах лечения можно встретить самые разные «…празолы»: омепразол (Омез), лансопразол (Ланзап, Эпикур), пантопразол, эзомепразол (Нексиум). Средняя длительность приема препарата этой группы – 4 недели. При необходимости ее увеличивают.
Блокаторы H2–гистаминных рецепторов (…тидины) используют при непереносимости ингибиторов протонной помпы или наличии противопоказаний к ним.
Язвы желудка рубцуются медленнее. И это понятно: вокруг кислая среда. Поэтому и лечатся они более длительно.
Средства для защиты слизистой желудка
Это препараты висмута: Де-нол, Новобисмол.
Что они делают:
- Они образуют на поверхности язв и эрозий защитную пленку, что ускоряет их заживление.
- Они оказывают противовоспалительное и вяжущее действие.
- Они препятствуют прикреплению хеликобактера к слизистой, подавляют его подвижность, разрушают оболочку Хелика, приводят к его гибели.
- Обладают антиоксидантным действием.
Схемы лечения язвенной болезни
В конце прошлого века для определения подхода к лечению язвенной болезни была создана группа, состоящая из ведущих специалистов Европы, которая разработала схемы эрадикационной терапии:
Трехкомпонентная терапия – с нее обычно начинают курс:
- Ингибитор протонного насоса (ИПН) в стандартной дозировке 2 раза в день 7 дней.
- Кларитромицин по 500 мг 2 раза в день 7 дней.
- Амоксициллин по 1000 мг 2 раза в день или метронидазол по 500 мг 2 раза в день 7 дней.
Стандартные дозировки ИПН:
- Омепразол, рабепразол, эзомепразол – 20 мг,
- Пантопразол – 40 мг,
- Лансопразол – 30 мг.
Если больной хорошо переносит такое лечение, то рекомендуется длительность увеличить до 10-14 дней.

Четырехкомпонентная терапия:
Она назначается при неэффективности первой схемы, непереносимости кларитромицина или амоксициллина:
ИПН в стандартной дозировке 2 раза в день 10 дней.
Де-нол (Новобисмол) по 120 мг 4 раза в день 10 дней.
Метронидазол по 500 мг 3 раза в день 10 дней.
Тетрациклин по 500 мг (по 5 т.) 4 раза в день 10 дней.

Вторая схема мне нравится значительно меньше: четыре препарата + токсичность антибактериальных средств + высокая вероятность резистентности микроба к ним + одномоментно нужно принять «кг» таблеток, поскольку тетрациклина (по 100 мг) получится 5 таблеток, а метронидазола — 2 (или есть метронидазол пероральный по 500 мг?).
Научное общество гастроэнтерологов России несколько подкорректировало эти схемы и предложило следующие:
Первая линия (рассчитана на 10-14 дней):

Вторая линия (назначается в случае неэффективности одного из вариантов первой линии). Рассчитана тоже на 10-14 дней.

СЧИТАЙТЕ КОЛИЧЕСТВО ТАБЛЕТОК НА КУРС!
Назначает эти схемы, конечно, врач с учетом особенностей заболевания и др. факторов. Например при атрофии слизистой и связанной с этим пониженной кислотности желудка не назначаются ИПН, а только препараты висмута.
После окончания курса антибиотиков обычно еще несколько недель продолжается прием ингибитора протонного насоса.
Что вы можете предложить дополнительно?
Теперь, если вы увидите подобную схему назначений, вы будете знать, что человек лечит хеликобактерную инфекцию.
Антибактериальная терапия здесь длительная и мощная. Поэтому к этой схеме необходимо предложить, как минимум, и пробиотик.
Вы скажете, что вряд ли кто-то вас послушает, потому что и так человек покупает 3-4 препарата на кругленькую сумму.
Во-первых, если разобраться, не такая уж она и кругленькая (например, омепразол + амоксициллин + дженерик кларитромицина).
Во-вторых, почему вы решаете за покупателя? Ваша задача — задать «правильный» вопрос («Вам врач что-то для защиты печени и восстановления кишечной микрофлоры назначил?»), предложить препараты и аргументировать.
А что еще можно предложить в данном случае?
Важно!
Обратите внимание:
В схемах лечения язвенной болезни используется именно амоксициллин , а не клавуланат амоксициллина. Когда-то на фармкружках нам это подчеркивали.
Хотя, насколько я знаю, врачи при язвенной болезни назначают и клавуланат.
Но я не считаю это правильным.
Во-первых , клавулановая кислота сама оказывает раздражающее действие на слизистую желудка. Зачем сыпать соль на рану?
Во-вторых, если взять, к примеру, аугментин 1000, то там только 875 мг амоксициллина, а это уже не та дозировка антибиотика, которая рекомендуется.
И тем более, не должны использоваться в схемах формы с модифицированным высвобождением действующего вещества. В лечении хеликобактерной инфекции очень важно, чтобы именно в желудке (а не в крови) поддерживалась необходимая концентрация антибактериального препарата.
Не понимаю...
А вот мои непонятки, про которые я вам говорила вначале:
- Какой смысл принимать амоксициллин по 1000 мг 2 раза в день, если он быстро покинет желудок вместе с пищей? Более логичным мне кажется его прием по 500 мг 4 раза в день, причем, в промежутках между едой.
- Зачем больному выделять отдельную посуду, если микроб на открытом воздухе гибнет?
- Как предупредить реинфицирование Хеликом в семье, где один из ее членов пролечился, а другой категорически отказывается это делать? Для информации: через 3 года вновь заражаются этой бактерией 32% пациентов, через 5 лет 82-87%, а через 7 лет – 90%.
- Почему у ученого развился гастрит, а не язвенная болезнь?
- Почему язвенные дефекты, как правило, одиночные, когда Хелик внедряется в значительную часть слизистой оболочки и размножается там?
- Как объяснить обострения язвенной болезни весной и осенью?
Что вы думаете по этому поводу, друзья?
У кого-то из вас наверняка возникнет вопрос по поводу препарата Пилобакт.
Догадались, почему?
Главное, вы должны понять из нашего разговора, что целоваться с больным гастритом или язвенной болезнью можно только в ватно-марлевой повязке. 🙂

А может, у вас есть другие предложения?
Пишите, размышляйте, комментируйте, дополняйте, делитесь опытом!
А я с вами прощаюсь до следующей встречи на блоге « »!
Catad_tema Язвенная болезнь - статьи
Сателлитный симпозиум в рамкахVIII Российского Национального Конгресса "Человек и Лекарство"
[ 5 апреля 2001 г ]
Современные схемы эрадикационной терапии инфекции Helicobacter pylori
Т.Л. ЛапинаКлиника пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х.Василенко ММА им. И.М. Сеченова
Для проведения эрадикационной терапии инфекции Helicobacter pylori врач должен выбрать схему лечения оптимальную для конкретного больного. Часто это оказывается не таким простым, так как важным бывает учитывать целый ряд факторов: необходимо остановиться на каком-то определенном режиме терапии, подобрать конкретные компоненты этой схемы, установить продолжительность лечения, проанализировать клиническую ситуацию, разумно оценить стоимость лекарств, входящих в схему.
Основные принципы эрадикационной терапии инфекции H.pylori известны. Процитируем их по тексту "Рекомендаций по диагностике и лечению инфекции Helicobacter pylori у взрослых при язвенной болезни желудка и двенадцатиперстной кишки" Российской Гастроэнтерологической Ассоциации и Российской группы по изучению H.pylori : Основой лечения является использование комбинированной (трехкомпонентной) терапии:
- способной в контролируемых исследованиях уничтожать бактерию Helicobacter pylori, как минимум, в 80% случаев;
- не вызывающей вынужденной отмены терапии врачом, вследствие побочных эффектов (допустимо менее чем в 5% случаев) или прекращения пациентом приема лекарств по схеме, рекомендованной врачом;
- эффективной при продолжительности курса не более 7-14 дней
Второе Маастрихтское соглашение устанавливает на первое место среди показаний к антигеликобактерной терапии язвенную болезнь желудка и язвенную болезнь двенадцатиперстной кишки, не зависимо от фазы заболевания (обострение или ремиссия), включая их осложненные формы. Эрадикационная терапия при язвенной болезни является необходимым лечебным мероприятием, и обоснованность ее использования при этом заболевании базируется на очевидных научных фактах. Второе Маастрихтское соглашение подчеркивает, что при неосложненной язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикационной терапии. Ряд клинических исследований показал, что после удачного эрадикационного курса заживление язвы, действительно, не требует дальнейшего назначения медикаментов. Рекомендуется также проводить диагностику инфекции H.pylori у больных язвенной болезнью, получающих поддерживающую или курсовую терапию антисекреторными средствами, с назначением антибактериального лечения. Проведение эрадикации у этих больных дает существенный экономический эффект, что связано с прекращением длительного приема антисекреторных препаратов.
В качестве показаний для эрадикационной терапии названы также MALT-лимфома, атрофический гастрит, состояние после резекции желудка по поводу рака. Кроме того, антигеликобактерная терапия может быть показана лицам, являющимся ближайшими родственниками больных раком желудка, и проведена по желанию пациента (после подробной консультации с врачом).
Итоговый документ Маастрихтской конференции (2000 г.) впервые предлагает планиривать лечение инфекции H. pylori, предусматривая возможность его неудачи. Поэтому предлагается рассматривать его как единый блок, предусматривающий не только эрадикационную терапию первой линии, но и в случае сохранения H. pylori - второй линии одновременно (см. табл. 1).
Важно отметить, что число возможных схем антигеликобактерной терапии сокращено. Для тройной терапии предлагается всего две пары антибиотиков. Для квадротерапии в качестве антибактериальных агентов предусмотрены только тетрациклин и метронидазол.
Терапия первой линии: Ингибитор протонной помпы (или ранитидин висмут цитрат) в стандартной дозе 2 раза в день метронидазол 500 мг 2 раза в день.
Тройная терапия назначается как минимум на 7 дней.
В случае отсутствия успеха лечения назначается терапия второй линии: Ингибитор протонной помпы в стандартной дозе 2 раза в день + Висмута субсалицилат/субцитрат 120 мг 4 раза в день + метронидазол 500 мг 3 раза в день + тетрациклин 500 мг 4 раза в день. Квадротерапия назначается как минимум на 7 дней.
Если препараты висмута не могут быть использованы, в качестве второго лечебного курса предлагаются тройные схемы лечения на основе ингибиторов протонной помпы. В случае отсутствия успеха второго курса лечения дальнейшая тактика определяется в каждом конкретном случае.
Последним тезисом Согласительного доклада является следующий: антибиотики, специфически направленные против H.pylori, пробиотики и вакцины могут войти в арсенал антигеликобактерной терапии в будущем, но в настоящее время эти препараты и лечебные подходы находятся в стадии разработки, и практических рекомендаций не существует.
Из рекомендаций Второго Маастрихтского соглашения исключена схема лечения блокатор протонного насоса + амоксициллин + производное нитроимидазола (метронидазол). Эта комбинация является привычной для России, где метронидазол в силу своей низкой стоимости и "традиционного" использования в качестве "репаранта" при язвенной болезни является практически неизменным антигеликобактерным агентом. К сожалению, при наличии штамма H.pylori, резистентного к производным нитроимидазола, эффективность данной схемы лечения значительно снижается, что доказано не только в европейских иссследованиях, но и в России. По результатам рандомизированного контролируемого мультицентрового исследования эрадикация инфекции в группе, получавшей метронидазол 1000 мг, амоксициллин 2000 мг и омепразол 40 мг в сутки на протяжении 7 дней была достигнута в 30% случаев (доверительный интервал для вероятности 95% составил 17%-43%) (В.Т. Ивашкин, П.Я. Григорьев, Ю.В. Васильев и соавт., 2001). Таким образом, можно только присоединиться к мнению европейских коллег, которые исключили эту схему из рекомендаций.
К сожалению, эрадикационная терапия инфекции H.pylori не обладает стопроцентной эффективностью. Не со всеми положениями Второго Маастрихтского соглашения можно однозначно согласиться, и без вдумчивого анализа перенести их в нашу страну.
Так российские врачи часто используют схемы тройной терапии на основе препарата висмута в качестве лечения первой линии. Мультицентровое исследование Российской группы по изучению H.pylori (2000 г.) показало доступность и эффективность такого подхода в нашей стране, в том числе на примере схемы субцитрат коллоидного висмута + амоксициллин + фуразолидон.
Антигеликобактерная терапия должна совершенствоваться, и Второе Маастрихтское соглашение имеет существенное значение для ее оптимизации.
Таблица 1. СХЕМЫ ЭРАДИКАЦИОННОЙ ТЕРАПИИ ИНФЕКЦИИ Helicobacter pylori
по Маастрихтскому соглашению (2000)
| Терапия первой линии Тройная терапия Пантопразол 40 мг 2 раза в день + кларитромицин 500 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день или + кларитромицин 500 мг 2 раза в день + Ранитидин висмут цитрат 400 мг 2 раза в день |
+ кларитромицин 500 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день или + кларитромицин 500 мг 2 раза в день + метронидазол 500 мг 2 раза в день Терапия второй линии |
Квадротерапия Омепразол 20 мг 2 раза в день или |
Лансопразол 30 мг 2 раза в день или Пантопразол 40 мг 2 раза в день + Висмута субсалицилат/субцитрат 120 мг 4 раза в день + метронидазол 500 мг 3 раза в день + тетрациклин 500 мг 4 раза в день |
||||
Литература
1. Рекомендации по диагностике Helicobacter pylori у больных язвенной болезнью и методам их лечения. // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. – 1998. - №1. – с.105-107.
2. Current European concepts in the management of Helicobacter pylori infection. The Maastricht Consensus Report. // Gut. – 1997. – Vol. 41. – P.8-13.
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе , возникающее после еды;
- быстрое насыщение ;
- ощущение вздутия живота .
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся:
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. ). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. ). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты ( , активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, . Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — , омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список ). Блокируют Н + /К + -АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е 1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — . Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Питание больных
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см.). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, сушеница болотная, семя льна, корень солодки, . Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.
Приготовление: листы подорожника залить кипятком и дать настоятся.
Применение: употреблять вместо чая и воды.

Лечение гранатовыми корками
Настой из гранатовых корок для лечения язвы желудка: 10 грамм корок заварить стаканом кипятка, настоять полчаса. Пить по 50 грамм 3-4 раза в сутки на протяжении 4-7 дней. Первоначальный объем можно несколько раз дополнить свежим кипятком.
Сок картофеля
Понадобиться: свежий картофель
Приготовление: натереть на мелкой терке и отжать сок.
Применение: ½ чайной ложки перед едой на протяжении 25 дней.

Лечение медом
Рецепт №1
Понадобится: 300 г меда сливочного масла и грецких орехов.
Приготовление: все ингредиенты сложить в горшочек и выпекать в духовке, разогретой до 100 градусов на протяжении 20 минут. После приготовления перемешать.
Применение:1 столовая ложка за 30 минут до еды 3 раза в день. Не запивать.
Рецепт №2
Понадобиться: простокваша 3 л, мед 0,5-1 л
Применение: 1 стакан 3 раза в день.

Обратите внимание!
Рецепт №3
Понадобится: по 100 г новокаина 1%, сока алоэ, винилина, меда, облепихового масла и алмагеля.
Приготовление: соединить ингредиенты.
Применение: по 1 столовая ложка 5 раз в день на протяжении 14 дней.
ВНИМАНИЕ!!! Перед приемом новокаина проконсультируйтесь с врачом. Он может вызывать аллергию.
Рецепт № 4
Понадобится: лимон 2 шт., мед 0,5 кг, оливковое масло 0,5 л.
Приготовление: соединить ингредиенты.
Применение: 1 столовая ложка 3 раза в день за 30 минут до еды на протяжении месяца.
Смесь следует хранить в холодильнике, а перед употреблением немного разогревать.Обратите внимание!
Прополисом
Понадобится: раствор прополиса 20%-й.
Приготовление: 10 капель развести в 50г воды.
Применение: перед едой 3 раза в день на протяжении 3 недель.

Сок капусты
Понадобится: свежие листья капусты.
Приготовление: отжать сок.
Применение: 1 стакан 4 раза в день на протяжении 1,5 месяца.
Аналоги: томатный или облепиховый сок.

Лечение подсолнечным маслом
Понадобится: подсолнечное масло 1 л.
Применение: 1 столовая ложка натощак.
Облепиховым маслом
При лечении язвы желудка эффективно использование облепихового масла. Рано утром или даже ночью выпить столовую ложку масла. Затем принимать по чайной ложке трижды в день за полчаса до еды на протяжении трех-четырех недель.

Лечение спиртом
Спирт уничтожает болезнетворные бактерии и «прижигает» язву. Однако использовать его нужно очень осторожно. Эффективной является настойка на прополисе. Необходимо залить сто грамм измельченного прополиса ста граммами спирта. Взболтать, настоять три дня, процедить. Принимать за час до еды по 10-15 капель.
Настойка алоэ
Понадобится: по 250 г листьев и меда, красное вино 0,5 л.
Приготовление: листья размельчить, ингредиенты соединить, засыпать в емкость и поставить на огонь. Смесь разогреть до 60 градусов, постоянно помешивая. Затем влить вино. Хранить на протяжении 7 дней в темном сухом месте.
Применение: 1 ст. ложка 3 раза в день за 60 минут до еды на протяжении 3 недель.

Обратите внимание! В первую неделю лечения рекомендуется принимать по пол-ложки для привыкания организма.
Лечение семенами льна
Рецепт №1
Понадобиться: семена 2 ст. ложки, горячая вода 0,4 л.
Приготовление: засыпать семена в термос и залить кипятком.
Применение: 0,07 л натощак, за 30 минут до завтрака на протяжении 2 недель.

Рецепт №2
Приготовление: щепотку семени льна варить в небольшом количестве воды до загустевания.
Применение: в неограниченном количестве.
Лечение яичным белком
Приготовление: взбить
Применение: 3 раза в неделю за полтора часа до приема пищи.

Лечение свиным жиром
Применение: 1 столовая ложка утром натощак.
Дегтем березовым
Спустя некоторое время с начала применения березового дегтя внутрь наблюдается заживление язв желудка и двенадцатиперстной кишки. Для лечения необходимо приготовить дегтярную воду. Пол литра березового дегтя тщательно смешать с четырьмя литрами чистой холодной воды. Дать отстояться два дня в закрытой емкости. Затем снять пену, слить прозрачную жидкость. Хранить дегтярную воду в плотно закрытой таре. Принимать по полстакана утром за полчаса до еды.
Лечение народными средствами по Малахову
Основой методик Геннадия Малахова для лечения желудочно-кишечных заболеваний являются очистительные процедуры. Они направлены на то, чтобы избавиться от шлаков, восстановить слаженную работу органов пищеварительной системы – желудка, кишечника и печени.
Голоданием
После трех дней голодания в желудке перестает вырабатываться соляная кислота, что способствует быстрому рубцеванию язвы. Такое заживление ведет к исчезновению болей, изжоги. При голодании можно пить только воду, но не более 1,5 литра. Рекомендован постельный режим без эмоциональных или физических нагрузок. Продолжительность – 7 дней под наблюдением врача.