СЛИЗИСТО-ДЕСНЕВЫЕ ОПЕРАЦИИ ДЛЯ УСТРАНЕНИЯ РЕЦЕССИИ
Показания
Рецессия (атрофия) десны является патологическим изменением слизисто-десневого комплекса. Рецессия может произойти в результате натяжения уздечки или десневых тяжей. Обнажение корней может привести к возникновению косметических дефектов или гиперчувствительности. Для достижения долгосрочного положительного результата исключительно важно выявление и устранение этиологических факторов рецессии десны (выступающие корни зубов, уздечка, агрессивная чистка зубов, нависающие края или контуры реставраций).
Цели
- Создание достаточной ширины и/или толщины кератинизированной прикрепленной десны.
- Устранение натяжения свободного десневого края уздечкой или прикреплением мышц.
- Устранение рецессии.
- Создание нового десневого прикрепления на более корональном уровне.
К вмешательствам для коррекции слизисто-десневых дефектов относятся пересадка трансплантата на ножке и пересадка свободных трансплантатов мягких тканей. Трансплантаты на ножке бывают латерально смещенными и коронально смещенными. Свободные трансплантаты мягких тканей бывают десневыми и субэпителиальными соединительнотканными. Кроме того, для устранения слизисто- десневых дефектов могут быть использованы и другие материалы, такие как аллогенная лиофилизированная кожа и мембраны.
Методики
Латеральное смещение лоскута
Латерально смещенный лоскут используют для репозиции десны из области в проекции соседнего зуба или из участка адентии в принимающую область. Такое вмешательство можно выполнить для закрытия рецессии только в области одного-двух зубов и при условии наличия в донорском участке кератинизированной ткани достаточной ширины и толщины. Кроме того, для правильного выполнения операции латерального смещения лоскута необходимо наличие достаточной глубины преддверия. При использовании в качестве донорского участка прилегающей к зубу области необходимо убедиться в наличии здесь здоровой плотной широкой кератинизированной десны без дефектов подлежащей кости (окончатых или щелевидных).
Показания
Выполнение операции латерально смещенного лоскута показано для достижения следующих целей:
- Закрытие локальных рецессии (при условии более коронального расположения десны в межзубных участках).
Можно использовать полнослойный или расщепленный лоскут. Оба типа лоскутов позволяют достичь желаемых результатов, однако, результаты исследований, посвященных устранению рецессии, показывают, что латеральное смещение полнослойного лоскута позволяет достичь лучшего соединительнотканного прикрепления. Использование расщепленного лоскута может быть показано для предотвращения атрофии кости в донорском участке (особенно, в проекции корня). Обычно, удается достичь закрытия 70% обнаженной поверхности корня. Однако столь же часто возникает рецессия в донорском участке (приблизительно на 1 мм).
При латеральном смещении лоскута используется следующая методика:
- После проведения местного обезболивания нужным скальпелем (наиболее часто используют №№15 или 15с) сделайте V-образный разрез и создайте скошенный край раны в принимающей области. Край лоскута (область наложения шва) должен располагаться над костью.
- С помощью кюрет удалите иссеченную ткань и проведите сглаживание цемента до достижения гладкой и плотной поверхности.
- Проведите вертикальный разрез на расстоянии, по меньшей мере, в 1,5 раза превышающем ширину принимающей области. Разрез должен быть немного скошен по направлению к принимающему ложу.
- Аккуратно, стараясь не повредить основания (т.е. кровоснабжения) лоскута, сформируйте слизисто-надкостничный или слизистый лоскут. Рекомендуется сформировать комбинированный лоскут - слизистый в области десны и слизисто-надкостничный в области альвеолярной слизистой. Для смещения лоскута в принимающую область без натяжения необходимы достаточные глубина преддверия и подвижность ножки.
- Расположите лоскут так, чтобы он полностью перекрывал дефект. При наличии натяжения лоскута при оттягивании губы или щеки необходимо провести дополнительное отсечение и откидывание лоскута у основания.
- Фиксируйте лоскут швами так, чтобы он перекрывал поверхность корня на нужном уровне. Наложите узловые швы (рекомендуется использовать шовный материал толщиной 5-0), начиная в апикальной и заканчивая в корональной части. Обычно нет необходимости накладывать более двух-трех швов. Во избежание апикального соскальзывания лоскута вокруг шейки зуба накладывают обвивной шов. Особенное внимание нужно уделять наложению швов в апикальной части для иммобилизации лоскута по всей длине и фиксации его к подлежащему ложу с медиальной и дистальной стороны.
- Аккуратно, но плотно надавите на лоскут нетканной салфеткой, смоченной в стерильной воде или физиологическом растворе.
- Для защиты лоскута нанесите пародонтологическую повязку. Повязка не должна смещать лоскут или давить на его основание. Давление в основании лоскута может привести к нарушению кровоснабжения корональной части лоскута и привести к его некрозу.
- Через 7-10 дней удалите повязку и швы. Отполируйте зубы в области операции и проведите инструктаж пациента по самостоятельной гигиене полости рта. В течение, по меньшей мере, 3 месяцев нельзя зондировать карманы в области операции.
При правильном выполнении латерально смещенный лоскут позволяет эффективно увеличить зону кератинизированной прикрепленной десны или устранить рецессию десны в случае наличия в донорском участке достаточной ширины кератинизированной десны.
Двойной сосочковый лоскут
Показания
Двойной сосочковый лоскут представляет собой модификацию латерально смещенного лоскута. Двойной сосочковый лоскут может быть использован для устранения узкой рецессии десны при наличии достаточного количества здоровой десны в межзубных промежутках, прилегающих к принимающей области, и минимального количества кератинизированной десны в проекции корней. Подобная манипуляция может быть выполнена в небольшом количестве клинических ситуаций, поскольку чаще всего рецессии слишком широки, что не позволяет задействовать прилегающие сосочки. Многие клиницисты отмечают ограниченную практическую эффективность методики двойного сосочкового лоскута.
Свободный десневой трансплантат (лоскут)
Показания
Пересадка свободного десневого трансплантата является исключительно многообразной и эффективной методикой и используется для следующих целей.
- Увеличение зоны кератинизированной прикрепленной десны.
- Устранение аберрантной уздечки или прикреплений мышц.
- Увеличение глубины преддверия.
- Устранение небольшой рецессии десны.
Исследования показали эффективность применения методики для достижения трех первых задач. В тех же исследованиях была продемонстрирована высокая эффективность использования свободных десневых трансплантатов для устранения узких рецессии и недостаточная эффективность при устранении широких рецессии десны.
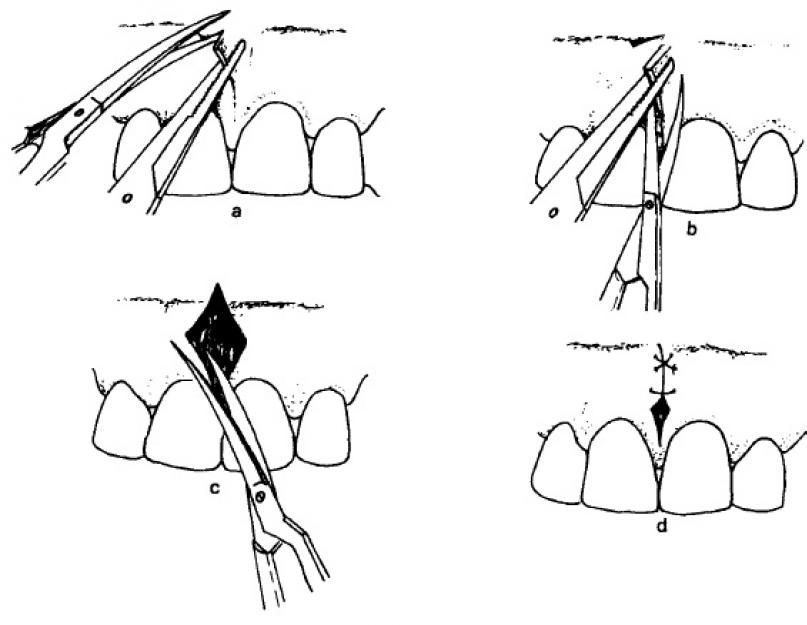
Методика пересадки свободного десневого трансплантата заключается в следующем:
- После проведения местного обезболивания нужным скальпелем сделайте внутренний скошенный разрез на 1 мм корональнее слизисто-десневого соединения. Это может привести к резекции тонкой полоски десны (воротника).
- Острым методом отсеките ткани вблизи поверхности кости, оставляя тонкое неподвижное соединительнотканное ложе, прикрепленное к кости. Проведите разрез вдоль вовлеченных зубов. Подготовьте ложе, удаляя излишки соединительной ткани помощью офтальмологических ножниц или тканевых щипцов. Необходимо иссечь все мышечные волокна Оголение кости не приводит к ухудшению результата.
- По выбору можно провести фенестрацию надкостницы, обнажая тонкую горизонтальную полоску кости вблизи апикальной границы принимающего ложа. Слизистый лоскут в области губы или щеки может быть фиксирован тонкими резорбируемыми швами к откинутой надкостнице апикальнее фенестрации.
- Подготовьте шаблон принимающего ложа из стерильной упаковки лезвия или шовного материала.
- Поместите шаблон в донорском участке (область адентии или небо) и обведите шаблон скальпелем немного отступив от его границ. При использовании неба в качестве донорской области забор трансплантата нужно проводит аккуратно, избегая захвата трансплантатом складок или повреждения крупных кровеносных сосудов.
- Отсеките донорскую ткань скальпелем или одним из инструментов, специально предназначенных для забора тонкого слоя ткани. Толщина трансплантата должна составлять 1,0-1,5 мм, а ширина быть такой, чтобы полностью перекрывать принимающее ложе. Обеспечьте гемостаз тканей в донорском участке. С этой целью предпочтительно пользоваться хирургической каппой в комбинации с гемостатическими средствами.
- В случае использования неба в качестве донорского участка и, при необходимости, для создания равномерной толщины трансплантата удалите некоторый слой ткани с внутренней части трансплантата.
- Промойте внутреннюю часть трансплантата и принимающее ложе стерильной водой или физиологическим раствором для удаления сгустков и кусочков тканей. Формирование сгустка препятствует питанию трансплантата (диффузии питательных веществ), что приводит к некрозу трансплантата до его реваскуляризации.
- Фиксируйте трансплантат швами в корональной части. Кроме того, лучшей адаптации трансплантата способствует наложение наружного давящего вертикального шва.
- Аккуратно, но плотно в течение 2-3 минут надавите на трансплантат смоченной в стерильной воде или физиологическом растворе марлевой салфеткой. Это способствует образованию фибринового сгустка и прочному объединению трансплантата с принимающим ложем.
- Поверх операционного поля аккуратно нанесите защитную повязку. Старайтесь не сместить трансплантат во время наложения повязки.
- Через 7-10 дней удалите повязку и швы. Отполируйте зубы в области операции и проведите инструктаж пациента по самостоятельной гигиене полости рта. Проинформируйте пациента об «омертвевшем» виде поверхности трансплантата в конце первой недели после операции, а также о том, что пациент должен избегать воздействия на трансплантат до полного клинического заживления. В течение, по меньшей мере, 3 месяцев нельзя зондировать карманы в области операции.
Период заживления в области подсадки обычно протекает без осложнений. Через неделю после операции эпителий трансплантата слущивается и принимает серо-белый оттенок. К этому моменту большая часть трансплантата срастается с ложем. Большее количество проблем возникает со стороны донорского участка, поскольку здесь присутствует крупная обнаженная область, которой предстоит грануляция и эпителизация. Удержание повязки на небе затруднено, поэтому многие стоматологи изготавливают пластмассовые каппы для защиты донорской области на небе в период заживления.
Обычно, при создании достаточной зоны кератинизированной прикрепленной десны в течение первого года после операции происходит корональное смещение тканей десны (до 1 мм). Такой феномен называют наползанием прикрепления. Подобное наползание может привести к полному или частичному закрытию обнаженной поверхности корня.
Коронально смещенные лоскуты
Другим альтернативным способом устранения рецессии десны является методика коронального смещения лоскута. Корональному смещению лоскута часто предшествует пересадка в область предполагаемого смещения свободного десневого трансплантата для увеличения зоны кератинизированной десны. Данная методика и латеральное смещение лоскута имеют одинаковую эффективность при закрытии корня.
Методика
- Сделайте пересадку свободного десневого трансплантата апикальнее зоны рецессии. Период заживления составляет от 6 до 8 недель.
- После местного обезболивания сформируйте слизисто-надкостничный лоскут с помощью вертикальных послабляющих разрезов (для высвобождения и обеспечения возможности коронального смещения лоскута).
- Проведите сглаживание поверхности корня с помощью кюрет.
- Для закрытия корня фиксируйте лоскут с помощью швов в более корональном положении.
- Аккуратно, но плотно надавите на лоскут в течение 2-3 минут. Это позволит обеспечить гемостаз и минимизировать размер кровяного сгустка.
- Нанесите необходимую пародонтологическую повязку.
- Через 7-10 дней удалите повязку и швы. Отполируйте зубы в области операции и проведите инструктаж пациента по самостоятельной гигиене полости рта.
Другие методики для закрытия рецессии корня
Другие факторы, способные повлиять на результат слизисто-десневых вмешательств, в основном имеют отношение к попыткам закрытия корня. Во-первых, следует принимать во внимание проведение операций в области эндодонтически леченных зубов. Данные исследований и клинические результаты достаточно противоречивы, однако некоторые исследования показывают, что операции, направленные на устранение рецессии у эндодонтически леченных зубов, так же эффективны, как у живых. Еще одним фактором, способным повлиять на успех закрытия рецессии, является способ обработки поверхности корня. Цемент и дентин, контактирующие с полостью рта, абсорбируют эндотоксины и другие вещества, которые могут повлиять на фибробласты и эпителиальные клетки. В качестве общего правила для элиминации токсичных агентов и сглаживания выступающих частей корня удаляют достаточное количество структур зуба с помощью агрессивной инструментальной обработки и сглаживания поверхностей корней. Иногда проводят минимальную одонтопластику корня. Обработка корней химическими средствами, например лимонной кислотой, может повысить эффективность вмешательства, однако такую обработку необходимо проводить с крайней осторожностью, поскольку в послеоперационном периоде может возникнуть гиперчувствительность частей зуба, не закрытых десной. Кроме того, большинство исследователей пришли к заключению, что у курильщиков эффективность вмешательств, направленных на закрытие рецессии, ниже, чем у пациентов, не употребляющих табак, что происходит в результате длительного влияния курения на ткани.
УСТРАНЕНИЕ ДРУГОЙ ДЕСНЕВОЙ ПАТОЛОГИИ
Аберрантная уздечка может быть устранена посредством иссечения с погружением уздечки в губу или щеку с последующим заживлением мягких тканей с одновременной пересадкой свободного десневого трансплантата или без нее. Иногда уздечка бывает настолько большой (особенно, верхней губы или языка), что необходимо проводить ее полное иссечение и ушивать рану. Такое вмешательство называют френэктомией.
- После проведения местного обезболивания производят захват уздечки у основания изогнутым гемостатическим зажимом. Ткани иссекают с помощью ножниц над и под гемостатом до его высвобождения.
- Ножницами иссекают плотные волокна, оставшиеся в ране. Отводя губу и щеку, определяют остаточное натяжение надкостницы.
- По краям ромбовидного разреза накладывают швы, сопоставляя края раны. Это позволит снизить дискомфорт в послеоперационном периоде и ускорить заживление.
- Удаление швов проводят через 7-10 дней.

Другая методика устранения аберрантной уздечки заключается в пересадке свободного десневого трансплантата в область приложения натяжения уздечки. Такая методика не только позволяет устранить уздечку, но и увеличить зону кератинизированной прикрепленной десны, что предотвращает повторное возникновение патологического натяжения уздечки.
СУБЭПИТЕЛИАЛЬНЫЕ СОЕДИНИТЕЛЬНОТКАННЫЕ ТРАНСПЛАНТАТЫ
Пересадка субэпителиального соединительнотканного трансплантата - это один из самых эффективных методов закрытия рецессии десны в области корня. Успех методики заключается в обеспечении двух источников кровоснабжения: со стороны подлежащего соединительнотканного ложа и надлежащего лоскута. Методика показана для устранения локальной и множественной рецессии десны.
Пересадка соединительнотканного трансплантата заключается в следующем:
- После местного обезболивания с помощью вертикальных разрезов формируют расщепленный лоскут. Лоскут должен быть шире рецессии на ползуба в медиальном и дистальном направлении. Необходимо оставлять межзубные сосочки интактными, а для обеспечения возможности коронального смещения лоскут нужно формировать дальше линии слизисто-десневого соединения.
- Проводят тщательную санацию поверхности корня и устраняют выступающую часть корня.
- Производят забор трансплантата из донорского участка. Идеальным донорским участком (из-за толщины) является участок неба, прилегающий к премолярам. В переднезаднем направлении вдоль кости неба проводят два параллельных горизонтальных разреза, так чтобы иссечь клин соединительной ткани. Лоскуты в донорском участке могут быть ушиты с применением гемостатических средств или без них. При желании, с трансплантата можно удалить эпителий. Оставив эпителиальную границу, после ушивания она должна располагаться ближе к корональной части.
- Трансплантат располагают над обнаженной поверхностью корня и фиксируют швами к принимающему ложу. Надлежащий лоскут смещают коронально, закрывая трансплантат как можно лучше, после чего фиксируют швами.
- Для формирования фибринового сгустка на лоскут аккуратно надавливают, а затем накладывают соответствующую пародонтологическую повязку.
- Удаление повязки и швов производят через 7-10 дней. Десна в области трансплантации может быть довольно толстой, но с течением времени толщина тканей снижается. Для реконтурировки десны в области пересадки трансплантата может понабиться проведение гингивопластики.
Пародонтологическая Азбука
Peter F. Fedi, Arthur R. Vernino, John L. Gray
C целью восстановления перилимбального кровообращения и предупреждения сращения век с глазным яблоком R.Denig (1912) предложил в первые 24-36 ч после ожога удалять некротизированные участки конъюнктивы (перилимбальная эктомия) и пересаживать на обнаженную поверхность склеры лоскут слизистой оболочки с губы больного.
Лоскут слизистой оболочки губы должен полностью закрыть обнаженную часть склеры. Его тщательно освобождают ножницами от подслизистой ткани. Трансплантат шириной 5-6 мм пришивают к конъюнктиве, а если он круговой, то сшивают его концы. Трансплантат не должен находить на роговицу.
Недостатком операции Денига является образование косметического дефекта: слизистая оболочка долгое время сохраняет темно-розовый цвет, особенно если пересажен лоскут с остатками подслизистой ткани. Bo избежание этого можно выкраивать лоскут слизистой оболочки по методу Филатова (Филатов В.П. и др., 1947). Конъюнктиву разрезают перилимбально между 1 и 3 часами и иссекают полоску конъюнктивы с подконъюктивальной и эписклеральной тканями. Берут лоскут слизистой оболочки с губы трупа и укладывают вокруг лимба. Слизистую оболочку рекомендуется пришивать кетгутом к эписклере. Слизистая оболочка рассасывается, поэтому косметический эффект предложенной модификации, по мнению автора, лучше, чем при операции Денига.
Лечебное действие операции Денига заключается в удалении некротизированной конъюнктивы и создании оттока токсических веществ. Кроме того, пересаженная слизистая вокруг лимба способствует, по мнению авторов, быстрейшему восстановлению перилим- бальной сосудистой сети, улучшает питание роговицы, устраняет возможность грубых рубцовых изменений конъюнктивы.
Положительный результат операции Денига отмечали В.П.Фи- латов с соавт. (1931, 1947), a O.Thies (1938, 1953) считал эту операцию единственной, позволяющей спасти глаз. Пересаженный лоскут слизистой, по наблюдениям авторов, принимает вид окружающей ткани.
APassow (1939), основываясь на большом клиническом и экспериментальном материале, установил, что лечебный эффект операции Денига тем выше, чем раньше она выполнена. Указывая на благоприятное влияние пересаженного лоскута на течение ожогового процесса в случаях очень тяжелых ожогов глаз, когда была поражена и склера, он отмечал, что пересаженный лоскут в отдельных случаях не приживался.
Целесообразность ранней операции Денига на гистологических данных подтвердил и M.Klima (1952). Он установил, что при удалении обожженной конъюнктивы в первые часы в склере некротических изменений не наблюдается, создаются благоприятные условия для приживления трансплантата. Поздно выполненная операция не дает хороших результатов из-за некротических изменений в склере.
A.Heinc (1967, 1969) считал трансплантацию слизистой по Денигу эффективным методом лечения тяжелых химических ожогов глаз. По его мнению, при удалении некротических тканей, содержащих обжигающий агент, устраняется вторичный очаг повреждения интактных тканей.
При проведении операции Денига при тяжелых ожогах глаз B.Alberth (1968) удавалось сохранить оставшееся зрение.
Раннюю пересадку по Денигу при тяжелых щелочных ожогах глаз рекомендовали В.П.Филатов (1931), Д.И.Березинская (1950), П.И.Лебехов (1964), S.Sewitt (1957) и др.
Н.В.Очаповская (1966) на основании своих наблюдений в клинике и эксперименте отмечала более быстрое заживление роговицы после трансплантации слизистой по Денигу, меньшую выраженность воспалительных явлений в глазу, лучший исход по сравнению с теми случаями, где применялось только консервативное лечение. Однако дальнейшие наблюдения выявили отрицательные стороны этой операции. Пересаженный лоскут слизистой, как правило, разрастался, занимая частично или всю поверхность роговицы, наблюдалась интенсивная васкуляризация роговицы.
R.R.Pfister с соавт. (1971) и A.Pillat с соавт. (1960) при тяжелых ожогах глаз успешно производили трансплантацию слизистой с губы, оставляя вокруг лимба пространство в 2 мм непокрытым, чтобы предотвратить нарастание на роговицу.
Б.Л.Поляк (1961, 1956) в эксперименте пересаживал трупную консервированную оболочку глаза и установил, что трансплантат трупной конъюнктивы благоприятно влияет на течение патологического процесса, препятствует образованию симблефарона, стимулирует разрастание соединительной ткани.
Н.В.Очаповская (1966) также утверждала, что гомопластическая пересадка консервированной конъюнктивы наиболее эффективна в первые сутки после ожога. Операция, выполненная на 3-5-е сутки, лечебного эффекта не имеет. Однако В.А.Оганесян (1981) рекомендовал производить пересадку слизистой при тяжелых химических ожогах через 7-12 сут после поражения, когда четко выражены границы некроза.
М.И.Авербах (1949) считал целесообразным при тяжелых поражениях роговицы проводить первичную пластику слизистой с губы больного или трупной консервированной конъюнктивой C полоской склеры вокруг лимба. H.Honegger (1959) предлагал использовать при ожогах глаз для пластических целей конъюнктиву здорового глаза.
К.В.Легеза с соавт. (1997) указывали на возможность использования в качестве пластического материала при химических (щелочных) ожогах глаз слизистой оболочки щеки. Тонкая слизистая должна укрепляться эписклеральными швами во избежание сморщивания.
Н.А.Пучковская с соавт. (1967, 1973) рекомендовали при глубоком некрозе конъюнктивы и поверхностных слоев склеры проводить пересадку слизистой, т.к. только благодаря ей можно приостановить процесс распада ткани. Авторы предлагали пересаживаемую слизистую пришивать не к конъюнктиве, а к эписклере.
Существует совершенно противоположный взгляд на терапевтическую эффективность операции Денига. Так, Т.Л.Овсепян с соавт. (1989), М.Е.Пархоменко (1960), П.С.Каплунович (1969), J.W.Wagemar (1952) и др. считали, что результаты операции Денига при ожогах III степени недостаточно убедительны ни в функциональном, ни в косметическом отношении.
Красивая улыбка – визитная карточка любого человека. Это результат работы как природного, так и человеческого фактора.
Для восстановления красивого ровного ряда зубов прибегают к имплантации. Это довольно распространенная операция в стоматологической практике. Но, нередко после вживления искусственного корня, есть необходимость прибегать к пластике десны.
В каких случаях требуется процедура коррекции десны? Какими способами может проводиться? Чего пациент ожидает от операции? На эти и другие вопросы постараемся ответить в этой статье.
Суть операции
Зубная имплантация — серьезная операция, осложнением которой является недостаточность десны (пародонтальной ткани). Десенная ткань не образовывается и выглядывает часть металлической конструкции.
Это может вызвать не только эстетическую неудовлетворённость пациента, но и привести к серьезным последствиям.
В результате продолжительной адентии атрофируется альвеолярный отросток и, как следствие, происходит инфицирование и отторжение имплантата. В этом случае рекомендована пластика десны.
Хирургическое вмешательство проводится в области пародонтальных тканей. Целью операции является коррекция очертаний и качественное изменение десны.
Послеимплантационная пластика является весьма важным этапом в протезировании, от чего зависит срок эксплуатации имплантатов. К тому же, десна правильной формы выглядит красиво и эстетично.

Классификация
По локализации пластика десны бывает локализованная (когда восстановлению подлежит одна пораженная зубная единица) и генерализованная (когда необходимо восстановить несколько единиц).
По объему выполнения пластические операции бывают полными, отдельными, простыми, лоскутными.
Причины развития патологий
В норме десна должна плотно прилегать к челюстной кости, закрывая собой шейку зуба.
Если после имплантации край десны неровный, имеет избыточную или недостаточную ткань – все это является показанием для пластики.
Почему происходит послеимплантационная убыль десенной ткани:
- При ушивании десенная ткань натягивается, тем самым провоцирует ее неправильное заживление.
- Временный протез фиксируется некорректно, чрезмерно давит на десну и замедляет ее рост.
- Пациент не оказывает должного внимания гигиене рта и препарированной области в послеоперационный период, тем самым провоцирует деформацию десны.
- Механические повреждения фрагментов ротовой полости.
- Имплантат устанавливается на место давно утерянного зуба.
Показания и противопоказания к операции
К показаниям относятся:
- Чрезмерное нарастание, нависание ткани и покрытие большой площади зуба (формирование «акульей улыбки»).
- Открытие корней зубов.
- Формирование разноуровневого, неэстетичного контура десны.
- Возникновение воспаления после хирургического вмешательства.
- Развивающийся пародонтоз или пародонтит с поражением пародонтальных карманов (щелей между зубом и краем десны).
- Наличие патологии языковой или губной уздечки.
Некоторые состояния здоровья пациентов являются противопоказанием для изменения форм мягких тканей:
- Нарушена свертываемость крови.
- Наличие онкологических новообразований.
- Наличие некомпенсированного сахарного диабета.
- Наличие заболеваний опорно-двигательного аппарата.
- Алкогольная или наркотическая зависимость.
- Проявление аллергических реакций на анестетики.
Ожидаемый результат

Операция восстанавливает недостаточность ткани десны и убирает ее излишки, предотвращает дальнейшее оголение имплантов, способствует снижению гиперчувствительности зубов, уменьшению вероятности отторжения искусственного корня, улучшает эстетические показатели.
Основные плюсы операционного вмешательства:
- Устраняются обширные зубодесневые карманы.
- Полноценная коррекция «акульей улыбки».
- Пародонтная ткань защищена от механических травм, от негативного воздействия слюны и пищи.
- Предотвращен процесс дальнейшей деформации десенной ткани.
- Минимизируется риск инфицирования имплантата.
- Мягкие ткани получают необходимый объем.
- Отсутствует послеоперационное рубцевание.
- Полностью закрываются металлические конструкции в районе имплантата.
Методы
В стоматологической практике существует два метода гингивопластики:
- Метод лоскутной операции предполагает одномоментное вживление имплантата и формирование десенной ткани. Т.е. операция проводится в два этапа.
- Метод после полного заживления десен
представляет собой операцию, которая проводится через некоторое время после имплантации. Для ее проведения должен полностью закончиться период восстановления.
Пациент осматривается стоматологом и, при наличии показаний (при оголении корней зубов и имплантатов, при опущении тканей), осуществляется гингивопластика.
Подготовительные мероприятия
Гингивопластика, как любая другая операция требует тщательной подготовки.
Перед процедурой необходимо сдать ряд анализов:
- Анализ крови на уровень сахара и протромбина.
- Анализ крови на резус-фактор.
- Анализ на свёртываемость крови.
- Тест на ВИЧ-инфекцию.
- Коагулограмма.
На этапе предварительной подготовки сообщите стоматологу о наличии аллергии (если она есть) на анестезию. Перед оперативным вмешательством нужно соблюдать диету.
В операционный день нельзя кушать (если есть необходимость, то употребить легкую пищу можно не позже, чем за два часа до процедуры).
Примерно за неделю требуется отказаться от спиртного. Иногда врач рекомендует применение сосудосуживающих препаратов. В день оперативного вмешательства одежда должна быть просторной, без давящих элементов.
Пакет льда, приготовленный заранее, поможет снять послеоперационную отечность. Главное – набраться мужества и ничего не бояться, ведь операция проводится под анестезией.

Гингивопластика состоит из нескольких этапов.
Подготовка
Подготовительный этап включает в себя:
- Определение области вмешательства.
- Анестезия. Врач-анестезиолог вводит в ткани десны анестетик местного действия, предварительно убедившись в отсутствии у пациента аллергии на компоненты препарата. В крайних случаях, по клиническим показаниям, операция проводится под общим наркозом.
- Обработка антисептиком. Производится дезинфекция оперируемого участка ротовой полости.
Лоскутный метод
Рассмотрим метод проведения лоскутной операции с применением трансплантатов, которая начинается параллельно с установкой имплантата. Этот метод включает в себя разрез и отслаивание лоскута ткани.
Он имеет три варианта исполнения:
- Методика, при которой свободный десневой трансплантат, взятый из твердого неба, пересаживается в область имплантата. В результате зона десны увеличивается и по толщине, и по ширине. Но пересаженная десна может отличаться по цвету от «родной».
- Методика, при которой пересаживается субэпителиальный лоскут. Материал берется в глубоких слоях твердого неба и верхней челюсти.
- Методика по прикреплению апикально-смещенного лоскута на ножке
осуществляется за счёт смещения прикреплённой десны. Благодаря питающей «ножке» происходит быстрое заживление тканей.
Производится три разреза (два по вертикали и один по горизонтали) для формирования откидывающегося лоскута ткани. Надрезы делаются либо скальпелем, либо при помощи лазера. Лазер позволяет провести процедуру в более щадящем режиме.
В зависимости от выбранного метода врач производит дальнейшие действия. С помощью специальных инструментов он формирует край десны.
Хирургическое вмешательство (после полного заживления десны)
Если гингивопластика производится после полного заживления десны , то пародонтолог производит следующие действия:
- Разрез. В области вживления металлического каркаса делается разрез. Оголяется и прочищается головка титанового стержня.
- Удаление заглушки.
- Присоединение формирователя десны. Он формирует ровный край.
- Наложение швов. Врач накладывает насколько швов. Они снимаются на 5-10 сутки.
В видео представлен процесс увеличения объема десны в области имплантов.
Реабилитация
Послеоперационный период у всех пациентов может различаться. Он варьируется от двух дней до нескольких недель и зависит от следующих факторов:
- Во-первых , восстановление зависит от вида операции. Например, заживление после лоскутной операции наступает на 12-е сутки, а при использовании формирователя – на 7-14-е.
- Во-вторых , имеет значение изначальное состояние здоровья пациента. Люди, с ослабленным иммунитетом реабилитационный период переносят тяжелее.

Реабилитационный период пройдет легче и быстрее, если пациент будет неукоснительно соблюдать врачебные рекомендации:
- Гигиена. Необходимо сократить до минимума любое механическое воздействие на послеоперационную область.
- Полоскание. Вместо полноценной чистки зубов достаточно ополаскивать ротовую полость после каждого приема пищи теплой водой и специальными натуральными растворами. Для этого используется морская или йодированная соль.
- Питание. Исключить из рациона кислое, сладкое, острое, соленое, копченое, очень горячее и холодное.
- Исключение вредных привычек. Спиртное и курение также под запретом.
- Ограничение физической нагрузки, чтобы не травмировать челюсть.
- Термопокой. В этот период противопоказаны тепловые процедуры (баня, солярий и др.).
- Антибактериальные и противовоспалительные средства. Для профилактики инфицирования ротовая полость ополаскивается антибактериальными средствами: Мирамистином и Хлоргексидином.
- Анестетики. Пациенты могут жаловаться на боль в области раны. В таком случае врач-стоматолог назначит специальные препараты. Для снятия боли рекомендуется применение обезболивающих средств.
- Капа. На протяжении дня десневую поверхность должна защищать мягкая нейлоновая капа.
- Осмотр. Необходимо посетить пародонтолога в назначенный срок для послеоперационного осмотра.
Возможные осложнения
На месте вмешательства зачастую отмечаются признаки отечности, покраснения и боли. Это в пределах нормы. Однако, как после любой другой операции, после гингивопластики, независимо от ее сложности, могут быть осложнения:
- Повышение шаткости и подвижности зубов. При нормальном течении реабилитационного периода шаткость уменьшается и исчезает к концу недели.
- Отек. В норме отечность уходит на 3-5 день. Если отек не спадает, следует обратиться к врачу для назначения лечения.
- Боль и гиперчувствительность . Для снятия боли рекомендованы анестетики.
- Кровотечение .
- Головная боль .
- Рецидив . В этом случае повторную операцию назначают не ранее, чем через год.
При наличии всех или хотя бы одного из этих пугающих симптомов на протяжении длительного времени необходимо срочно обратиться к врачу. Не занимайтесь самолечением.
Применение микроимплантов

В некоторых случаях хорошей альтернативой пластике может быть установка микроимплантов.
Преимуществом этих титановых или циркониевых конструкций является относительно маленький размер, что избавляет от необходимости тщательно подготавливать костное ложе и рассекать пародонтальную ткань. Как следствие, снижаются риски в послеоперационном периоде.
Несмотря на значительные преимущества применения микроимплантов, есть существенный минус.
В связи с маленьким размером конструкций процесс остеоинтеграции отсутствует. Эксплуатационный срок снижается. По этой причине микроимплантаты не используются в съемном протезировании.
Ластика десны – это операция, при которой корректируют дефекты и формируют естественный физиологический контур. Она помогает ликвидировать как приобретенные, так и врожденные аномалии ротовой полости. В процессе хирургического вмешательства или удаляют десневые карманы, или наращивают недостающую ткань. Пластика десны
Показания к пластике десны
Проведение пластики десны необходимо в таких случаях как:
- после имплантаци;
- механические повреждения;
- деформация;
- глубокие пародонтальные карманы;
- обнаженные корни зубов;
- неровная кромка десны;
- патология уздечки языка либо губы;
- воспаление при прорезывании десны;
- нависающие десневые ткани.
Подготовка к пластике
Так как пластика десны подразумевает хирургическое вмешательство и применение общего либо местного наркоза, то подготовка является обязательным процессом. Пациент проходит помимо общего анализа крови и резус-фактора ряд исследований на:
- свертываемость крови;
- уровень протромбина и сахара;
- ВИЧ инфекции.
Также необходимо сдать коагулограмму и ЭКГ. Пациент должен на данном этапе предупредить лечащего врача об имеющихся аллергических реакциях, чувствительности к определенным препаратам, серьезных системных заболеваниях и приеме лекарственных препаратов.
Подготовка требует воздержания от спиртных напитков в течение недели до хирургического вмешательства и от принятия пищи за несколько часов до него. Специалисты настоятельно рекомендуют пропить сосудосуживающие препараты для недопущения обильного кровотечения.
Со стороны лечащего врача проводится очистка оперируемой области, удаление налета и зубного камня. Он выполняет все манипуляции для предупреждения воспаления мягких тканей и минимизации кровотечения. Когда пластику назначают при лечении пародонтальных карманов, то проводится предварительное обследование и оценка состояния мягкой ткани.
Именно благодаря качественной подготовке повышаются шансы на проведение успешной операции и снижение негативных последствий.
Методы пластики десны
В зависимости от характера аномалии операция предполагает формирование либо удаление десневой ткани. Процедура может включать в себя и восстановление костной ткани, и очищение оснований зубов.
Всего существует несколько самых распространенных методов пластики десны:
- Пересадка послойного трансплантата . Его забирают с твердого неба и пересаживают в место импланта. Такой метод дает возможность расширить по толщине и ширине зону прикрепленной десны. Особенностью является то, что пересаженная десна будет отличаться по оттенку. Это нужно обязательно учесть при выполнении операции на области, которая видна при улыбке.
- Пересадка субэпителиального лоскута . Его забирают либо с бугра верхней челюсти, либо с глубоких слоев твердого неба. После этого лоскут помещают в «кисет», то есть в пространство между слоями слизистой в нужном месте. Так увеличивают толщину десны.
- Апикальное смещение лоскута на ножке . Данная методика предполагает плавное перемещение закрепленной десны с верха альвеолярного гребня на поверхность сбоку. Поскольку лоскут не отделяется полностью, имея питающую «ножку», то приживление будет более быстрым. Такой метод способен одновременно повысить преддверие ротовой полости.
Всего выделяют несколько видов данного хирургического вмешательства:
- Гингивопластика . Это формирование эстетичного вида десны. У многих встречаются пародонтальные и десневые карманы, когда от зуба отслаивается десна, что образует полости, в которых накапливаются остатки пищи и размножаются вредные бактерии. Такие карманы могут в глубину достигать несколько миллиметров. Бывает и обратная ситуация, когда десна сильно приподнята и оголяет верхушки зубов. Данный вид пластики призван решить все эти проблемы. К нему прибегают и после имплантации зубов . Особенно если имплант был вживлен в место, где долго не было зуба. Благодаря такой процедуре восстанавливаются эстетические показатели зубного ряда.
- Вестибулопластика . Она нужна, когда вследствие пародонтоза или пожилого возраста десна некрасиво обнажает корни зубов, уменьшаясь в размерах. Цель данной операции состоит возврате нормального вида и объема десны. Это достигается ее рассечением и наращиванием.
- Гингивэктомия . Ее проводят для корректирования края десен при удалении десневых карманов. Таким образом, происходит удаление лишней части и придание новой формы.
- Иссечение капюшона . Его выполняют в случае сложного прорезывания зуба, обычно зуба мудрости . Зачастую рост сопровождают сильные болезненные ощущения и воспалительный процесс десен. При этом из-за труднодоступности места для очистки недостаточно регулярных гигиенических процедур. В итоге происходит воспаление десен и их увеличение в размерах, то есть формируется так называемый капюшон (бугорок). В него забиваются пищевые частички. Благодаря иссечению и удалению части десны можно ликвидировать проблему и обеспечить свободный доступ зубу для роста.
 Капюшон на зубе мудрости
Капюшон на зубе мудрости Этапы проведения пластики
Операция выполняется в условиях стационара хирургом-стоматологом. Все пластические операции, независимо от вида, проводят по следующей схеме:
- Осмотр десен и подготовка ротовой полости . При этом удаляются кариозные образования, зубные камни и налет. Это важный этап, поскольку перед хирургическим вмешательством надо устранить все патологии. Именно поэтому пластика зачастую проводится вместе с кюретажем десен.
- Введение анестетика , так как операцию выполняют под местным наркозом.
- Удаление части десны с помощью лазера или скальпеля, либо выполняется надрез и перемещение ее на новое место. Когда есть острая рецессия ткани, то есть оголение корня зуба, пересаживают часть слизистой, заимствованной из другой области.
- Накладывание швов .
 Наложенные швы на десну во время пластики после имплантации
Наложенные швы на десну во время пластики после имплантации По завершению операции врач непременно назначит медикаментозное лечение, помогающее ускорить процесс заживления. Пациент должен полоскать рот, делать компрессы и ванночки с лекарственными ранозаживляющими и антибактериальными средствами.
Реабилитационный период
Длительность реабилитационного периода индивидуальна и зависит от состояния конкретного пациента. В среднем она варьируется от 2 дней до недели. Часто после лоскутной операции мягкие ткани восстанавливаются в течение 12-14 дней. Если было проведено формирование десны, то на реабилитационный период уйдет около 7-10 дней.
Рекомендации по послеоперационному уходу за полостью рта
После операции десна может слегка отечь и болеть. Такая реакция вполне нормальна. А для того чтобы снизить эти проявления, врачи советуют:
- исключить холодную, кислую, соленую, жесткую, острую пищу;
- отказаться от курения и употребления спиртных напитков, поскольку они могут привести к расхождению швов и воспалительным процессам;
- воздержаться от больших физических нагрузок;
- полоскать ротовую полость антисептиками, например, йодированной или морской солью, Мирамистином;
- чистить зубы очень аккуратно, не задевая прооперированную зону.
Пластика десен дает возможность восстановить их правильный контур с физиологической точки зрения и сделать улыбку красивой. Она может стать эффективным способом излечения серьезных заболеваний пародонта и залогом высококачественной имплантации зубов. Если операцию выполнит квалифицированный врач, и пациент будет придерживаться всех рекомендаций, то послеоперационный период и реабилитация пройдут легко.
Cоздание зоны кератинизированной десны вокруг имплантантов – это, пожалуй, одна из самых актуальных тем в современной ортопедии. Установка имплантантов сегодня – это рутинный процесс с отличным прогнозом – боле 99% имплантантов интегрируются. Однако имплантант устанавливается для последующего протезирования, которое может быть затруднено в силу серьезных причин.
Отсутствие кератинизированной слизистой вокруг имплантанта неизбежно приводит к обнажению соединения коронка/абатмент, что сказывается не только на эстетическом виде.

Дальнейшее наблюдение показывает, что в условиях не самой лучшей гигиены происходит обнажение более апикального соединения – абатмент/имплантант. В свою очередь происходит убыль костной ткани вокруг имплантанта и стабилизируется в районе 1-2 витка резьбы самого имплантанта.

Дальнейшая убыль костной ткани будет зависеть от «расстояния прыжка» – толщины передней кортикальной пластинки, покрывающей имплантант. Поэтому менее вестибулярная установка имплантанта предпочтительнее с точки зрения дальнейшего прогноза.

Поскольку цель и смысл любого имплантанта – протезирование, должен интересовать вопрос – на каком этапе лучше создавать важную для врача-ортопеда прикрепленную десну? Безусловно, при грамотного планировании имплантации, все пластические операции с десной лучше выполнять ДО установки имплантанта. Если же хирург-имплантолог или ортопед владеют периопластикой – разницы, по большому счету, нет. Если после установки имплантанта, в условиях небольшого количества ЗКПД, особенно в эстетически значимой зоне и высоких требованиях пациента, таких манипуляций не произвести – протезирование не удастся с той эффективностью, которая планировалась.
Одна из клинических ситуаций, с которой мне пришлось столкнуться:

У пациента установлены 2 имплантанта Tio-Logic, они хорошо интегрированы, расположены в выгодной позиции для протезирования. Полностью отсутствует кератинизированная десна в области имплантантов. В процессе имплантации мобилизация лоскута при ушивании ее полностью уничтожила. Дело в том, что классическое проведение разрезов посредине альвеолярного гребня и излишняя мобилизация краев при каждом вмешательстве крадет кератинизированную слизистую.

Прежде всего, расщепленным лоскутом мы увеличиваем преддверие, снимая влияние слизистой щеки на десну в области альвеолярного гребня.

Затем пересаживаем в область дефекта хороший объем кератинизированной слизистой, взятой с неба.

2-х и 3-х недельное наблюдение результатов. Получен достаточный запас кератинизированной слизистой, восстановлен профиль альвеолярного гребня в области имплантантов.

Следующий этап – формирование десневого контура, для этого используем стандартные формирователи

Дизайн разреза для раскрытия имплантантов выберем тот, который максимально сохранит кератинизированную слизистую.

Удаляем заглушки имплантантов

При ушивании воспользуемся возможностью создать межзубные сосочки

Подобный метод был предложен более 10 лет назад Энтони Скляром.

Заживление еще через три недели – объем мягких тканей достаточен для безопасной работы с имплантантом. Дальнейшее протезирование будет протекать без особенностей.

Прогресс результата спустя 3 месяца от начала работы.
Еще одним клиническим наблюдением я хотел бы завершить данную тему, хотя она неисчерпаема по своей сути:

Имплантанты установлены в условиях узкого альвеолярного гребня. Костная пластика не проводилась. Кератинизированная слизистая в большом дефиците, а толщина слизистой оболочки недостаточна для размещения даже самой тонкой платформы абатмента.

Проведем работу по аналогии с предыдущей

Донорскую зону локализуем на противоположной части челюсти

Получим из этой зоны необходимый для работы трансплантант

Ведем пациента без защитной каппы, закрыв дефект на небе «кукурузной повязкой»

Пропитавшись кровью, она надежно прилипает к дефекту и обеспечивает быстрое заживление донорской зоны

Донорская зона спустя 1 неделю – заживление вторичным натяжением идет хорошо.

Перемещенный трансплантант надежно фиксируется швами.

На 7-е сутки реваскуляризация лоскута. Потерь нет. Можно снимать швы.

Спустя 3 недели толщина слизистой оболочки увеличилась. Можно приступать к установке стандартизованных формирователей и формированию межзубных сосочков:

Дизайн разреза максимально безопасный


Сосочки выкраиваются по методу Скляра


Имплантанты в области щечного коридора хорошо скрыты полученным приращением объема мягких тканей.

Если рассмотреть внимательно эволюцию требований ортопеда к имплантологу на примере этой статьи, то несложно заметить, что если раньше имплантант должен был хотя бы прижиться, то сейчас требования совершенно иные. Производители имплантантов на инженерном уровне свели успех установки имплантанта к 99,99%. Изменились и требования пациента – вся работа стоматолога должна носить эстетический характер и приближаться к естественной эстетике собственных зубов. Мягкие ткани в большей степени отвечают за красоту улыбки, поэтому им и посвящено сейчас самое пристальное внимание при передаче пациента от имплантолога к ортопеду.