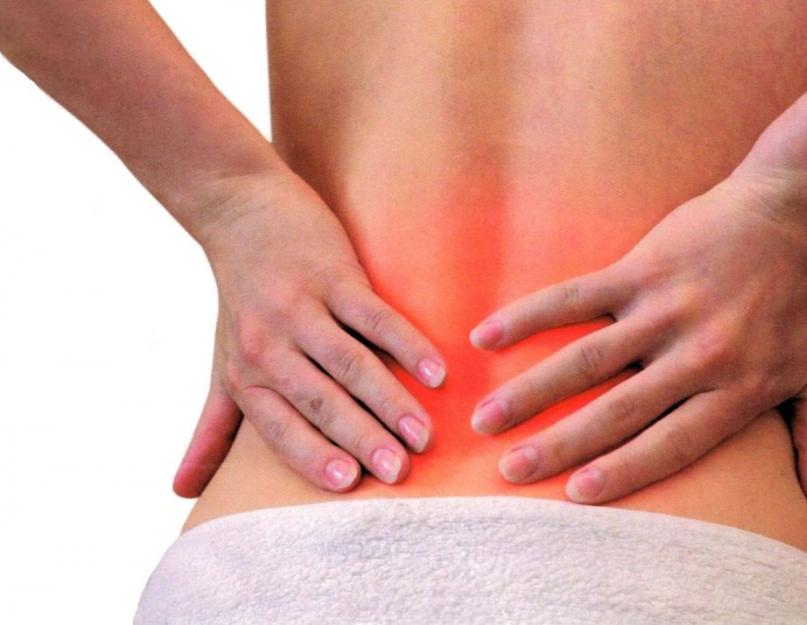
Одним из редких остеоартрозных заболеваний, встречающихся у людей с проблемами опорно-двигательного аппарата, является артроз крестцово-подвздошных сочленений. Поскольку эти соединения обеспечивают непрерывность пояса нижних конечностей - проблема довольно серьезная. С течением времени деформируется хрящевая пластина органа, что может привести к инвалидности.
Причины и течение
Факторы, которые провоцируют заболевание крестцово-подвздошного сустава, негативно влияют на весь опорно-двигательный аппарат, поэтому рекомендуется сократить их влияние, тем самым снизив риск заболевания. Распространенные причины:
- инфекции;
- отказ от поддерживающих бандажей во время беременности;
- травмы поясничной зоны;
- тяжелый физический труд;
- неравномерное распределение нагрузки;
- малоподвижный образ жизни;
- нарушения аутоиммунных процессов;
- онкология и ревматические патологии.
Крестцово-подвздошное сочленение особенно поддается деформации и развитию заболевания у беременных женщин. Причиной возникновения является постепенное изменение хрящевой пластины. Это хроническое дистрофично-дегенеративное поражение, которое затрагивает тугое сочленение, образованное соприкасающимися поверхностями крупной подвздошной кости и крестца.
Симптомы болезни
 Боль усиливается во время движения.
Боль усиливается во время движения. Пациент на протяжении рабочего дня ощущает тянущие и ноющие боли в области поясницы. Особенно они заметны в конце дня или после прогулок, бега, подъема на лестницу, ношения тяжести. Основные проявления:
- тупые боли в поясничном отделе;
- острые приступы при движении;
- ограниченные движения;
- дискомфорт при ходьбе или долгом сидении;
- расшатанная походка;
- спазмы;
- отечность.
При запущенной форме артроза крестцово-подвздошного сочленения наблюдаются частые позывы к мочеиспусканию, человеку становится трудно выпрямиться или нагнуться. Встречаются случаи, когда болезнь проявляется после переохлаждений. По мере истончения хрящевой пластины симптомы проявляются с нарастающей силой и приводят к частичной иммобилизации суставов.
Болезнь невозможно вылечить посредством одного метода лечения. Патология поддается комплексной терапии, которую подбирает врач.
Диагностика артроза крестцово-подвздошных сочленений
 Анализ делают утром натощак.
Анализ делают утром натощак. На приеме специалист опрашивает пациента о характере проявлений и ощупывает место поражения. После осмотра назначаются такие процедуры:
- биохимический анализ крови;
- рентген малого таза;
- компьютерная томография;
Женщинам рекомендуется пройти обследование у гинеколога, чтобы исключить другие заболевания органов малого таза, симптомы которых похожи на . Путем обследования определяется состояние тканей хрящевого волокна, костных элементов. Также исключается наличие образований, опухолей или других патологических изменений в области поражения.
Лечение болезни
Программа лечебных мероприятий подбирается индивидуально каждому пациенту, с учетом личных особенностей и характера заболевания. Существует варианты терапии артроза, которые часто и эффективно применяют:
- препараты;
- ортопедия;
- физиотерапия;
- рефлексотерапия;
- упражнения;
- питание;
- народная медицина.
Препараты
 Нестероидные противовоспалительные препараты устраняют боль и воспаление.
Нестероидные противовоспалительные препараты устраняют боль и воспаление. При острых болях часто используют блокады, которые вводят в околосуставные ткани, тем самым местно купируя боль и исключая употребление препаратов. В состав входят анальгетики и анестетики с содержанием новокаина и лидокаина. При менее выраженных симптомах назначают лекарства следующих групп:
- НПВС;
- хондропротекторы;
- гиалуроновая кислота;
- витамины и минеральные добавки;
- гормональные противовоспалительные;
- анальгетики.
Все виды лекарств направлены на устранение болевых ощущений, восстановление подвижности и снятие напряжения в спине. Многие из них способны активизировать процесс регенерации хрящевой ткани. Зачастую используют инъекции, поскольку результат от перорального приема таблеток очевиден только через 3 месяца.
Ортопедия
Важно ограничить подвижность сустава в период реабилитации для предотвращения травмирования или срыва. Для этой цели используют ортопедические бандажи или корсеты, которые на протяжении дня поддерживают поврежденный отдел позвоночника, минимизируя нагрузку на него. Во время ношения приспособлений рекомендуется снизить уровень активности, избегать подъема тяжелых предметов, ограничить пешие прогулки.
Физиотерапия
 Процедура способствует проникновению лечебного вещества в очаг воспаления.
Процедура способствует проникновению лечебного вещества в очаг воспаления. Артроз хорошо поддается физиотерапии, особенно в период обострения и нестерпимых болей. Зачастую в медицине используют методы низкоинтенсивной лазерной терапии, амплипульса, а также:
- радоновые и серные ванны;
- электрофорез;
- магнитотерапия;
- озокеритотерапия.
Под таким воздействием удается ослабить болевые спазмы, снизить отечность и стабилизировать состояние мышц и их тонус, устранить воспалительный процесс. Особенно физиотерапия подходит больным с сильными аллергическими реакциями на препараты или непереносимостью составляющих лекарств. В медицине также практикуют лечение с помощью инфракрасного облучения и УВЧ.
Артроз крестцово-подвздошного сочленения – достаточно редкая патология опорно-двигательного аппарата, которая относится к группе остеоартрозов. Этот дегенеративно-дистрофический процесс поражает крестцово-подвздошные суставы – один или оба, что зависит от распространения заболевания. Обострения возникают чаще всего на фоне переохлаждения или избыточной нагрузки на область крестца.
Если разобраться с анатомическим строением крестцово-подвздошных сочленений (а их у человека два: слева и справа), то можно понять, что пять крестцовых позвоночных сегментов, которые сращены в единую крестцовую кость, образуют прочный остов для крепления к нему подвздошных костей таза. Причем этот процесс сращивания происходит уже ближе к 25-летнему возрасту.
У мужчин крестец более длинный и сильнее изогнут, чем у женщин. Эта особенность связана с функцией деторождения у слабого пола. Стоит обратить внимание на тот факт, что с каждой стороны на боковых поверхностях крестец имеет ушковидные суставы. Эти участки служат для соединения крестцовых и подвздошных костей. Каудально-крестцовая кость переходит в позвонки копчикового отдела позвоночника. Крестцово-подвздошный сустав является парным и он относится к тугим суставам. На эти суставы приходится достаточно большая нагрузка при двигательной активности человека.
Симптомы артроза крестцово-подвздошных суставов и диагностика заболевания
Как и при артрозе любых других суставов, болезнь имеет ряд характерных симптомов, опираясь на которые можно установить предварительный диагноз. К таким симптомам можно отнести:

- Выраженный болевой синдром.
- Ограничение подвижности в суставах.
- Видимое изменение нормальной конфигурации таза при осмотре сзади.
- Видимый отек в пояснично-крестцовой области.
- Признаки остеопении сочленовных костей.
При поражении крестцово-подвздошных сочленений боль при ходьбе становится нестерпимой.Такая же острая боль появляется после любой физической нагрузки или при других движениях. Дополнительно можно отметить появление хруста в пораженном суставе.Эти симптомы дают основание для постановки диагноза артроза крестцово-подвздошных сочленений. Но для точной диагностики необходимо выполнить еще ряд процедур. Врач, скорее всего, направит пациента на такие исследования:
- R-грамма;
- МР-томография;
- осмотр и опрос пациента;
- общий лабораторный анализ крови;
- осмотр гинеколога (для женщин).
При опросе пациента врач выясняет и изучает анамнез заболевания, а также причины, которые могли быть провокацией возникновения и обострения болезни.
Лечение описываемого заболевания
Терапевтическая схема лечения очень сильно похожа на общую терапию артрозов крупных суставов. Но тем не менее присутствуют некоторые отличительные моменты, о которых нельзя забывать. В общих чертах можно сформулировать, что лечение включает в себя лекарственные препараты, массаж, физиотерапию, лечебную физкультуру и соблюдение ортопедического режима.
 Все эти методы должны быть назначены врачом.
К лекарственным препаратам относят нестероидные противовоспалительные средства, такие как:
Все эти методы должны быть назначены врачом.
К лекарственным препаратам относят нестероидные противовоспалительные средства, такие как:
- Диклофенак-Ретард;
- Индометацин;
- Кетонал;
- Кеторолак.
Безусловно, эти препараты быстро снимают боль, но у них есть очень большое количество побочных эффектов. Например, ульцерогенное действие, то есть прямое деструктивное воздействие на слизистую оболочку желудка, которое может привести к язве. При артрозе крестцово-подвздошных сочленений используют анальгетики и кортикостероидные препараты. В самых тяжелых случаях могут применяться блокады с Лидокаином, Дипроспаном, Гидрокортизоном или Кеналогом.
После стихания острого процесса очень хороший эффект оказывает лечебная физкультура. Благодаря выполнению специально подобранных упражнений удается снизить нагрузку на воспаленные суставы и перенести ее на другие костно-мышечные блоки. Еще можно посоветовать включить в лечение массаж. Эта процедура улучшает процессы метаболизма в поврежденных суставах и тем самым ускоряет процесс выздоровления. Относительно мануальной терапии нужно отметить, что хотя этот метод лечения и признается весьма эффективным, применять мануальную терапию можно только не в остром периоде болезни. Дополнительно рекомендуется использовать ортопедические бандажи, для того чтобы ограничить движения крестцово-подвздошных сочленений.
Основные профилактические мероприятия
Чтобы не допускать обострения хронического процесса, рекомендуется следовать несложным мерам профилактики. К ним относятся: поддержание нормальной массы тела и подвижный образ жизни.
Обязателен полный отказ от алкоголя и от курения.
Нужно также соблюдать нормальный режим питания и следовать определенным рекомендациям диетологов. Пища должна содержать все необходимые питательные вещества и микроэлементы. Рекомендовано ограничить или полностью исключить физические перегрузки, например, подъем тяжестей. Выполнение этих несложных рекомендаций позволяет достигнуть длительной ремиссии заболевания.
Крестец и крестцово-подвздошный сустав (сочленение)
Крестцовые позвонки числом 5, срастаются у взрослого в единую кость - крестец. Сращение крестцовых позвонков происходит сравнительно поздно: на 18-25-м году жизни. После 15 лет начинается срастание трёх нижних, а к 25 - двух верхних крестцовых позвонков. Крестец у мужчин длиннее, уже и более изогнут, чем у женщин.
Крестецовые позвонки у новорожденного ребёнка не сращены.
В случае не полного сращения крестцовых позвонков при врождённой аномалии развития - спина бифида (spina bifida) может выявляться сакрализация или люмбализация, расщепление дужки позвонков с образованием менингоцеле или менингомиелоцеле. Боковые поверхности крестца имеют суставные поверхности ушковидной формы (ушковидные суставы), с помощью которых крестец сочленяется с одноимёнными поверхностями подвздошных костей.
Крестец, копчик и крестцово-подвздошные суставы (сочленения), вид сзади.
Крестцово-подвздошный сустав - это малоподвижный сустав, который ещё часто врачи называют крестцово-подвздошным сочленением.
Крестец у мужчин длиннее, уже и более изогнут, чем у женщин.
В случае выраженности болевого симптома (сакродинии) у пациента при артрозе крестцово-подвздошного сустава (сочленения) могут быть произведены блокады (с лидокаином, гидрокортизоном, дипроспаном, кеналогом и т.д.).
В обязательном порядке проводится мануальная терапия (если у пациента нет иных противопоказаний), которая улучшает регионарное кровообращение и восстанавливает утраченный объём движений в поражённом артрозом крестцово-подвздошном суставе (сочленении).
Дополнительно при артрозе крестцово-подвздошного сустава (сочленения) назначаются физиопроцедуры на стороне воспаления крестцово-подвздошного сустава (сочленения). Это могут быть УВЧ, СМТ и терапия инфракрасным облучением.
В зависимости от тяжести проявлений артроза крестцово-подвздошного сустава (сочленения) у пациента возможны следующие лечебные действия:
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады - инъекции препаратов в полость крестцово-подвздошного суставе (сочленения), позвоночного канала, в триггерные точки в мышцах
В соответствии с классификацией его относят к тугим суставам. Далее рассмотрим крестцово-подвздошное сочленение более подробно.
Анатомия
Крестцово-подвздошное сочленение представляет собой связочный аппарат, элементы которого располагаются в виде коротких пучков. Эти связки считаются самыми прочными в человеческом теле. Они выступают в качестве осей вращения для вероятных движений, которые осуществляет крестцово-подвздошное сочленение. Дополнительным укреплением в суставе являются связки: вентральная (передняя), дорзальная (задняя). Еще одна - дополнительная, подвздошно-люмбальная - проходит от поперечного отростка пятого позвонка поясничного отдела к подвздошному гребню. Суставная капсула прикрепляется по краю поверхностей. Она достаточно плотно натянута. Сустав имеет щелевидную полость. Ушковидные плоские поверхности крестца и подвздошных костей покрывает волокнистый хрящ. Кровоснабжение осуществляется посредством ветви поясничной, наружной крестцовой и подвздошно-поясничной артерий. Отток происходит по одноименным венам. Лимфоотток осуществляется по глубоким сосудам. Они подходят к подвздошным и поясничным узлам. Иннервация суставной капсулы осуществляется за счет ветвей крестцового и

Особенности строения
Как форма, так и величина поверхностей суставов у разных людей может быть совершенно разной. У детей, например, они более гладкие, а у взрослых - с изгибами. Крестцово-подвздошное сочленение по строению является настоящим суставом. В нем присутствует синовиальная оболочка и небольшое количество жидкости. На сочленовных поверхностях выстлан фиброзно-волокнистый хрящ. При этом на крестце он обладает большей толщиной. В глубине присутствует слой гиалинового хряща. В некоторых случаях суставная поверхность может быть покрыта соединительной тканью. Данная область (щель) со всеми элементами обнаруживается уже в детском возрасте и имеется у любого взрослого. Это позволяет сделать вывод о том, что, как и в других участках, может возникать воспаление крестцово-подвздошных сочленений, травматизация и прочие повреждения. За счет своеобразного строения в суставе совершаются движения в очень ограниченных объемах. Соединения такого типа предназначаются не столько для обеспечения мобильности, сколько для стабильности. Кроме анатомических взаимодействий, устойчивость суставу придают прочные связки, укрепляющие капсулы.

Артроз крестцово-подвздошных сочленений
Это хроническое заболевание, для которого характерно наличие процессов дистрофического типа. Они протекают на почве расстройства подвижности и продолжительного воспаления в суставной полости. Данная патология может проходить самостоятельно, без какого-либо дополнительного воздействия. Однако в связи с переохлаждением либо под влиянием чрезмерных нагрузок снова может начать беспокоить крестцово-подвздошное сочленение. Лечение включает в себя консервативные методы.
Клиническая картина
Признаки, которыми сопровождается патология, практически идентичны проявлениям прочих видов артроза. К основным симптомам следует, в частности, отнести тупую, ноющую, а иногда и сильную резкую боль, локализующуюся в пояснице. Характерным признаком является и скованность в движениях.

Диагностика
В первую очередь осуществляется осмотр пациента. Оценивается также характер биохимических изменений. В частности, определяется чувствительность в процессе пальпации, при движении, тонус мышц и прочее. Дополнительно специалист может назначить:

Следует отметить, что пальпации и осмотру доступны только задние суставные отделы и только в случае нерезкой выраженности подкожной клетчатки. При наличии болезненности в процессе ощупывания специалист может сделать вывод о наличии повреждения или воспаления. При выявлении деформации, осложненной болью, в процессе пальпации предполагается подвывих или вывих сустава. У некоторых пациентов появляется раскачивающаяся походка. Такое проявление, сопровождаемое болезненностью в районе лонного и крестцово-подвздошного сочленений, говорит о тазовой посттравматической нестабильности. Самым информативным исследовательским методом многими специалистами считается рентгенография. Суставные поверхности проецируются в виде овальных вытянутых теней. По краям их просматриваются полоски просветления в виде дуг, соответствующие щелям сустава.
Артроз крестцово-подвздошных сочленений: лечение
Как выше было сказано, терапевтические мероприятия включают в себя консервативные методы. В первую очередь необходимо снизить физическую нагрузку. Врачи рекомендуют не находиться продолжительное время в вертикальном либо сидячем положении. Для разгрузки сочленения следует носить (в особенности беременным женщинам) специальный бандаж. С учетом стадии патологии, тяжести течения и клинических проявлений комплексное воздействие может включать в себя такие мероприятия, как:

Профилактика
Для предотвращения развития артроза в крестцово-подвздошном сочленении необходимо придерживаться активного образа жизни. Немаловажным условием является исключение стрессовых ситуаций, эмоционального перенапряжения. Особое значение имеет режим питания. Не следует переедать, поскольку при избыточной массе тела создается дополнительная нагрузка на позвоночный столб.
Крестцово-подвздошный сустав – это очень важное парное сочленение, которое на ряду с лобковым симфизом обеспечивает непрерывность пояса нижних конечностей. Располагается между телом крестцовой кости и внутренней поверхностью подвздошных костей.
Данное сочленение в процессе жизнедеятельности человека каждый день испытывает большие нагрузки, что делает его уязвимым к некоторым повреждениям и заболеваниям, которые мы рассмотрим в этой статье.
Особенности строения сустава
В образовании крестцово-подвздошного сустава принимают участие две кости тазового пояса – крестец и подвздошная кость. Между собой они сочленяются специальными суставными ушковидными поверхностями, которые имеют плоскую форму. Поэтому и сустав по своему строению относят к плоским. Суставные поверхности полностью конгруэнтны, то есть имеют полное взаимное соответствие формы. Таким образом, в построении сустава не принимают участие никакие дополнительные анатомические образования. Также сочленение относится к простым – образовано всего двумя костями.

Крестцово-подвздошный сустав образуют крестец и подвздошная кость
Внутренние поверхности крестцово-подвздошного сустава полностью покрыты плотной хрящевой тканью. Капсула сочленения прикреплена по его краю и плотно натянута.
Данное сочленение относится к малоподвижным (амфиартрозам). Если рассматривать его в разрезе сверху, то можно убедиться, что в верхней части сустава его внутренние поверхности полностью соединены между собой фиброзной тканью, то есть представляют собой синдесмоз, и только две нижние трети имеют очень узкую суставную щель, то есть являются фактически суставом.
Сустав укрепляют такие связки:
- передние крестцово-подвздошные;
- межкостные крестцово-подвздошные;
- задние крестцово-подвздошные.
Среди дополнительных (несобственных) связок, которые укрепляют сочленение, стоит назвать:
- крестцово-бугорную;
- крестцово-остистую;
- подвздошно-поясничную.

Из-за особенностей строения сочленения и его тугоподвижности активные движения в нем практически исключаются, амплитуда такой двигательной активности не превышает 5 градусов.
Основная задача сустава – обеспечение амортизации движений, которые передаются от конечностей к позвоночному столбу.
Также у женщин во время родов за счет этого сочленения увеличивается размер таза, что облегчает прохождение ребенка по родовым путям.
Самые распространенные заболевания
Крестцово-подвздошный сустав не часто страдает от каких-либо патологических процессов в силу своего анатомического строения и функциональных особенностей, хотя некоторые заболевания все же поражают сочленение и доставляют массу неприятных ощущений больному человеку.
Сакроилеит
Если речь идет о патологии подвздошно-крестцового сустава, то, в первую очередь, следует напомнить о сакроилеите. Это воспалительное поражение данного сочленения, которое может иметь много разнообразных причин и выступает частым провокатором боли в нижней части спины.
Причины
Современная медицина не относит сакроилеит к отдельным заболеваниям, так как данная патология в большинстве случаев является лишь одним из симптомов какого-то заболевания.
В зависимости от механизма развития сакроилеита, выделяют:
- Первичный – это воспаление, которое изначально возникло в пределах тканей подвздошно-крестцового сустава. Чаще всего подобная картина встречается при травматическом повреждении сочленения, его опухолевом поражении, вследствие проникновения инфекции.
- Вторичный – это воспаление, которое является следствием основного, как правило, системного заболевания. Такой сакроилеит развивается на фоне аллергических и аутоиммунных процессов в организме и часто выступает симптомом серонегативных спондилоартритов.

Если у пациента диагностирован двусторонний сакроилеит – в первую очередь нужно исключить болезнь Бехтерева
Среди основных причин сакроилеита следует выделить:
- анкилозирующий спондилоартрит (болезнь Бехтерева);
- ревматоидный артрит;
- реактивные артриты (урогенитальные, энтеропатические);
- псориатическое воспаление;
- травматические повреждения костей и связок таза;
- инфицирование подвздошно-крестцового сустава;
- опухолевое поражение костей таза.
Симптомы
Чаще всего сакроилеит имеет двухстороннюю локализацию, хотя может страдать и одно сочленение. Пациенты жалуются на боль в зоне крестца, нижней части спины, ягодиц, задней поверхности бедер. Такой болевой синдром часто напоминает радикулит.
Боль, как правило, постоянная, усиливается во второй половине дня и ночью. Если заболевание длится достаточно долго, развивается патологическое напряжение ягодичных мышц, а вслед за ним – мышечная атрофия.

Боль в области поясницы, крестца и ягодиц – основной признак сакроилеита
Также большинство пациентов отмечает появление скованности в пояснице, которая максимально выражена после отдыха или утром после сна. Длится несколько минут-часов, исчезает по мере увеличения работы сочленения.
Быстрая утомляемость отмечается у половины пациентов, особенно среди тех, у кого сакроилеит возник из-за ревматологической патологии. Также больные жалуются по постоянную субфебрильную температуру.
Диагностика
Диагностика сакроилеита основывается на клинических особенностях болезни, а также некоторых дополнительных методах исследования, среди которых на первом месте находится рентгенография.
Симптомы для диагностики сакроилеита:
- Признак Кушелевского 1 . Пациента укладывают на спину на твердое основание, врач резкими, но не сильными движениями надавливает сверху вниз на гребешки подвздошных костей. Если имеет место сакроилеит, в это время пациент ощущает боль в области крестца.
- Признак Кушелевского 2 . Пациента укладывают на бок на жесткую поверхность. Врач надавливает на подвздошную кость резким отрывистым движением. При этом у человека с сакроилеитом возникает боль в области крестца.
- Признак Кушелевского 3 . Пациента укладывают на спину, при этом одна нога согнута в колене и отведена в сторону в тазобедренном суставе. Врач одной рукой удерживает колено пациента, а другой упирается в противоположную подвздошную кость. Если присутствует сакроилеит, возникает боль в области крестца. Затем проверяют симптом с противоположной стороны.
- Признак Макарова 1 . Боль в крестце возникает при постукивании медицинским молоточком в зоне подвздошно-крестцового сочленения.
- Признак Макарова 2 . Пациента укладывают на спину. Врач берет правой рукой левую ногу пациента, а левой – правую немного выше голеностопного сустава. Мышцы ног обследуемого должны быть расслаблены. Исследователь быстрыми движениями сближает и раздвигает конечности. Если имеет место сакроилеит, возникают болевые ощущения в области крестца.
С помощью рентгенографии, компьютерной томографии, магнитно-резонансной томографии можно выявить следующие признаки сакроилеита:
- сужение суставной щели сочленения, вплоть до ее полного исчезновения;
- размытость контуров сочленения;
- субхондральный остеосклероз (уплотнение костной ткани);
- наличие эрозий в субхондральной кости;
- в случае первичного инфекционного сакроилеита возникает расширение суставной щели, так как в полости сустава может скапливаться гнойное или серозное отделяемое.

Двусторонний сакроилеит на рентгеновском снимке (полное исчезновение суставной щели)
Среди лабораторных методик диагностики применяют анализ крови. В случае сакроилеита в крови могут быть обнаружены следующие показатели:
- повышенная СОЭ;
- увеличение количества С-реактивного белка;
- повышение содержания в крови лейкоцитов, изменение нормальной лейкоцитарной формулы;
- обнаружение антител к конкретному микроорганизму, который вызвал воспалительный процесс;
- положительный антиген HLA B-27, который встречается у пациентов с болезнью Бехтерева, псориатическим или энтеропатическим артритом.
Лечение
В лечении воспалительного процесса в подвздошно-крестцовом суставе основная роль принадлежит выявлению истинной причины болезни. Только применяя этиотропную терапию, можно избавиться от мучительных симптомов быстро и навсегда. К сожалению, обнаружить причину воспаления не всегда удается, а в случае ревматологических поражений – это и вовсе невозможно. Поэтому вместе с этиотропной назначают патогенетическую и симптоматическую терапию.
Для ликвидации воспаления, спровоцированного инфекционными агентами, назначают антибактериальные препараты с учетом возбудителя и его чувствительности к антибиотикам.

Лечение сакроилеита должно быть направлено на устранение причины воспаления в подвздошно-крестцовом суставе
При интенсивном болевом синдроме в комплексном лечении применяют обезболивающие, нестероидные противовоспалительные средства, иногда прибегают к назначению глюкокортикоидных гормонов с противовоспалительной целью. В случае неэффективности медикаментозного купирования боли используют блокады сустава с местными анестетиками и ГКС.
В комплексе терапии назначают физиотерапевтические процедуры, ограничивают физические нагрузки, диетическое питание.
Артроз крестцово-подвздошных сочленений
Это невоспалительное поражение сочленения, которое имеет дегенеративный характер и характеризируется постепенным разрушением хрящевой ткани сустава. В большинстве случаев остеоартроз данной локализации развивается на фоне предшествующей травмы данной анатомической зоны.
Среди других факторов риска можно назвать постоянные перегрузки сустава, например, сидячая работа, занятия спортом, беременность, ношение тяжестей, работа «на ногах».
Среди основных симптов болезни нужно отметить боль постоянного или приступообразного характера. Она появляется или усиливается при двигательной активности, длительном пребывании в вертикальном положении, сидении, наклонах вперед. Болезненные ощущения возникают в зоне поясницы, крестца, ягодиц, задней поверхности бедер. После отдыха болезненные ощущения прекращаются.
Лечение заключается в приеме нестероидных противовоспалительных препаратов, анальгетиков, хондропротекторов. В тяжелых случаях прибегают к хирургическому лечению.
Травматические повреждения
Травмы данного сочленения в изолированном виде встречаются крайне редко. Как правило, они наблюдаются при других сопутствующих повреждениях костей и связок таза. Основные причины – падения с высоты, патологические роды, автодорожные происшествия.
Это очень тяжелые виды травматизма, которые часто сопровождаются болевым шоком, обширным внутренним кровотечением, повреждением внутренних органов. Именно поэтому в случае подозрения на травму таза и подвздошно-крестцового сустава пациент должен быть немедленно доставлен в травматологический стационар.