KOHTLA-JÄRVE MEDITSIINIKOOL
ÕE PÕHIKOOLITUS
TROFIMOVA JULIA
ÕE ROLL ELANIKKONNA TUBERKULOOSI HAIGESTUMISE PROFÜLAKTIKAS
Diplomitöö juhendaja:
KOHTLA - JÄRVE 2002
Õe roll tuberkuloosi haigestumise profülaktikas
Töö maht on 67 lehekülge, 15 graafikut ja 2 lisa.
Töös on kasutatud 16 erinevat kirjandusteost ja allkat: meditsiinialane kirjandus, õpikud ja artiklid ajakirjandusest.
Töö on kirjutatud vene keeles.
Võtmesõnad: tuberkuloos, informatsioon, röntgen, kopsud, mükobakterid, batsill, bakterid, profülaktika,
Uurimise objektiks oli 80 erinevat inimest:
· 20 õpilast üldhariduskoolist;
· 20 õmblusvabriku tõõtajat;
· 20 hoolduskodu elanikku;
· 20 prügila elanikku.
Uurimise metoodikad olid anketeerimine.
Uurimise tulemused on järgmused:
· kõige enam on tuberkuloosi olemusest informeritud asotsiaalide grupp;
· peaaegu täiesti puudub informeeritus üldhariduskooli õpilastel;
· õmblusvabriku töötajad ja hooldekodu elanikud on tuberkuloosist hästi informeeritud.
Uurimistöö järeldused on järgmised:
· õde peab koolis tutvustama tuberkuloosi haigestumise põhjusi ja vältimise põhjust;
· õde peab perioodiliselt suunama õpilasi kopsude uuringutele ja informeerima riskigruppi;
· koolis pööratakse liiga vähe tähelepanu riskigruppidele.
SISU:
SISSEJUHATUS 4-5
1. TÖÖ TEOREETILINE OSA
1.1. Ajalooline teave 6-7
1.2. Tuberkuloos. Etioloogia 8-9
1.3. Liigitus 10-11
1.4. Kliinik 12-19
2. TÖÖ UURIMISE OSA
2.1. Objektiivse uurimistöö tunnused 20-23
2.2. Uurimistulemus 24-30
2.3 Võrdlev analüüs tulemused 4 rühmas 31-42
3 JÄRELDUSED JA ETTEPANEKUD 43-44
3.1 Õe roll tuberkuloosi ennetamisel
elanikkond 44-51
KOKKUVÕTE 52
KASUTATUD VIITED 53-54
LISA 1 55-58
LISA 2 59-66
LISA 3 67-68
SISSEJUHATUS
Tuberkuloos on üks vanimaid haigusi, mida tunti juba Vana-Egiptusest. See on eluohtlik haigus. Mitte nii kaua aega tagasi tappis tuberkuloos igal aastal kuni 3 miljonit inimest. Seda rohkem kui malaariast ja troopilistest infektsioonidest kokku. Olukorda raskendas asjaolu, et ühiskond ei teadnud, kuidas tema käsutuses olevaid vahendeid selle epideemia vastu võitlemiseks õigesti kasutada.
Viimasel ajal on ühiskonnal olnud võimalus vabaneda igavesest hirmust selle haiguse ees. Alates 1994. aastast on avastatud 5 väga tõhusat tuberkuloosivastast ravimit. Tasaanias töötati 1977. aastal välja uus strateegia, mis näitas, et isegi vaesed riigid suudavad haigusest jagu saada. WHO kuulutas 1993. aasta tuberkuloosiohtlikuks aastaks ja hakkas mobiliseerima jõupingutusi selle epideemia vastu.
Narvas oli 1999. aastal 25 tuberkuloosihaiget ja 2 ägenemist; 2000. aastal registreeriti 35 patsienti ja 6 ägenemist; 2001. aastal see näitaja veidi vähenes: 34 patsienti ja 5 ägenemist. Viimase 3 aasta jooksul on esinenud 5 sekundaarset tuberkuloosipuhangut, mis viisid neeru- ja põlveliigese tuberkuloosini. Tuberkuloosihaiged on kõige sagedamini töötud, sotsiaaltöötajad ja alkohoolikud.
Tuberkuloos on sotsiaalne haigus, mille põhjused on: ebapiisav toitumine, krooniline alatoitumus, halvad sanitaar- ja hügieenilised töö- ja elutingimused, ebahügieenilised ülerahvastatud hallid eluruumid.
DIPLOMITÖÖ EESMÄRK
· Näidake õe rolli tuberkuloosi ennetamisel elanikkonna hulgas.
Eesmärgi saavutamiseks tuleb täita järgmised ülesanded:
1. Viige läbi selle haiguse kirjanduse analüüs.
2. Viia läbi praktiline õpe 4 rühmas.
3. Viia läbi uuringutulemuste võrdlev analüüs 4 rühma kohta.
4. Õe roll tuberkuloosi ennetamisel riskirühma kuuluvate ja tuberkuloosi põdevate inimeste seas.
1. TEOREETILISELT TÖÖ OSA
1.1. AJALOOLINE TEAVE
Tuberkuloosi tunti juba iidsetel aegadel: seda mainitakse Hammurati seadustes (Babüloonia 2000 eKr), hindude pühades raamatutes "Rivegra" (1500 eKr), Homerose teostes.
Arheoloogilistel väljakaevamistel avastati Egiptuse kiviaja inimeste ja muumiate luujäänustest tuberkuloosi iseloomuga patomorfoloogilised muutused. Muistsed arstid kirjeldasid tuberkuloosi spetsiifilist sümptomite kompleksi, mida iseloomustab esinemine tugev köha makrofaagide sekretsiooni, sagedase hemoptüüsi ja palavikuga, mis tõi kaasa patsiendi kiire kurnatuse. Siit tulid nimed “tarbimine” (sõnast “raiskama”) ja “phthisa”, mis tähendab kreeka keelest tõlkes “kurnatust” või “hävitamist” (phthitisis).
Sel ajal tekkis juba idee tuberkuloosi nakkavusest ja pärilikust eelsoodumusest selle tekkeks. Haiguse leviku tõkestamiseks Pärsias eraldati tuberkuloosihaiged koos leeprahaigetega ning Indias keelati abielud tuberkuloosihaigete ja nende sugulastega.
Esimese kirjelduse haigusest, mida me nimetame tuberkuloosiks, võib leida Hippokratese (460-377 eKr) kirjutistest. Hippokrates tõi välja haiguse sümptomid, iseloomustas selle kulgu ning pakkus välja mõned ravimeetodid ja abinõud.
Hippokratese ja hiljem Vana-Rooma arsti Galeni ideed olid aluseks tuberkuloosialaste ideede edasisele arengule.
Itaalia teadlane Frocastro rääkis tuberkuloosi nakkavusest 1546. aastal.
Täpsemalt kirjeldas tuberkuloosi kliinilisi ja patoloogilisi muutusi prantsuse teadlane Laennec (1781 - 1826); Ta oli esimene, kes võttis kasutusele termini tuberkuloos.
1882. aastal eraldas Koch ühe patsiendi makrotast tuberkuloosibatsilli ja esitas sama aasta 24. märtsil Berliini Füsioloogiaühingule tehtud aruandes veenvaid andmeid tuberkuloosi tekitaja avastamise kohta.
1.2. ETIOLOOGIA
Mycobacterium tuberculosis on väga vastupidav erinevatele keskkonnateguritele. Külm, isegi väga madal temperatuur, ei muuda nende bioloogilisi omadusi. Vee keemistemperatuuril ja otsese päikesevalguse käes surevad nad kiiresti Vedelas, rögas ja kuivatatud olekus jäävad mükobakterid elujõuliseks. Mitme kuu jooksul ja kui see inimesesse satub, võivad nad põhjustada haigusi.
Tuberkuloosi nakatumise peamiseks reservuaariks ja allikaks on inimesed ja veised, harvem kassid, koerad ja metsloomad. Mycobacterium tuberculosis võib esineda veehoidlates ja jõgedes, kui neisse satub tuberkuloosihaiglate ja sanatooriumide ebapiisavalt desinfitseeritud reovesi. Sellistest reservuaaridest isegi majanduslikel eesmärkidel tarbitav vesi suurendab oluliselt elanikkonna nakatumist ja tuberkuloosi haigestumist.
Tuberkuloosi nakatumise allikaks on peamiselt tuberkuloosihaige ja tuberkuloosibatsillide eritumine röga; Köhimisel pritsib makrota ja settib erinevatele objektidele. Mikroobi elujõulisus kuivamisel, eriti nõrgalt valgustatud kohtades, säilib kaua. Tuberkuloosi nakatumine toimub õhus hõljuvate pisikeste tolmuosakeste või makroskoopilise pihusti sissehingamise kaudu. Teiseks nakkusallikaks on tuberkuloosi mikrobaktereid sisaldav toit, nendega nakatunud nõud, aga ka tavalised majapidamistarbed (patsiendi taskurätikud, samuti voodipesu jne). Ebapiisava veterinaarjärelevalve korral on tuberkuloosihaigete lehmade piima tarbimine epidemioloogiliselt olulise tähtsusega. Muud nakkusviisid on haruldased. Teadus eitab tuberkuloosi pärilikku edasikandumist. Tuberkuloosi põdeva ema loote emakasisene infektsioon on äärmiselt haruldane; Reeglina sünnivad isegi haigete vanemate lapsed tervena.
1.3. KLASSIFIKATSIOON
Hingamisteede tuberkuloos:
· Fokaalne kopsutuberkuloos
Intratorakaalne tuberkuloos lümfisõlmed
· Kopsutuberkuloom
Tuberkuloosi mürgistus
Infiltratiivne kopsutuberkuloos
Kavernoosne kopsutuberkuloos
Kopsutuberkuloos kiuline-koopaline
Tsirrootiline kopsutuberkuloos
Ülemise osa tuberkuloos hingamisteed, trohhea, bronhid.
Hingamisteede tuberkuloos koos tolmust tingitud kutse-kopsuhaigustega.
Lümfisõlmede tuberkuloos:
Perifeersete lümfisõlmede tuberkuloos
· Mesenteriaalsete lümfisõlmede tuberkuloos
Osteoartikulaarne tuberkuloos:
Õla liiges
· Küünarliiges
· Puusaliiges
Põlveliiges
Aju tuberkuloos
Silma tuberkuloos
Kõri tuberkuloos
Kusejuhi ja suguelundite tuberkuloos
Neerupealiste tuberkuloos
Soolestiku tuberkuloos
Lupus
1.4. KLIINIK
· Primaarne tuberkuloos.
Primaarne tuberkuloos areneb pärast mükoorganismide kokkupuudet Mycobacterium tuberculosis'ega. See on peamiselt kopsutuberkuloos.
· Sekundaarne tuberkuloos.
Sekundaarne tuberkuloos, s.o. Tuberkuloos võib inimestel, kellel on varem olnud esmane tuberkuloos, tekkida nii edogeenselt kui ka korduva (eksogeense) organismi nakatumise tagajärjel.
Hingamisteede tuberkuloos:
Fokaalne kopsutuberkuloos
Seda iseloomustab kahjustuste piiratud jaotus kuni 1 cm läbimõõduga fookuste kujul, mis esineb värskete fookuskahjustuste ja pikaajaliste firous-focal protsessidena. Fokaalne kopsutuberkuloos ei põhjusta sageli patsiendi heaoluhäireid ja seetõttu tuvastatakse seda tuberkuloosivormi põdevad patsiendid tavaliselt fluorograafilise uuringu abil.
Intratorakaalsete lümfisõlmede tuberkuloos
Rindkeresiseste lümfisõlmede tuberkuloos on primaarse tuberkuloosi erivorm. Mõjutatud lümfisõlmed suurenevad kergest hüperplaasiast (väike vorm) kuni olulise hüperplaasiani, mis on röntgenogrammidel selgelt nähtav.
Kopsu tuberkuloom
See on üle 1 cm läbimõõduga isoleeritud kapseldatud juhuslik fookus, mis tekib infiltraadist, kui see taandub tuberkuloosivastase ravi taustal, või fookusest mitmete perifokaalsete põletikuliste reaktsioonide tagajärjel.
Tuberkuloosi mürgistus
Tuberkuloosimürgitus on funktsionaalsete häirete kompleks, mis tekib tuberkuliinireaktsiooni perioodil, s.o. positiivse tuberkuliinireaktsiooni esmasel registreerimisel.
Infiltratiivne kopsutuberkuloos
See on üle 1 cm läbimõõduga spetsiifilise põletiku piirkond, mis koosneb peamiselt eksudatiivse iseloomuga perifokaalse põletikuga kaseoosikoldest.
Infiltraat võib hõivata kopsusagara, alamsegmendi või sagara. Kui infiltraat laguneb kaseosse kopsupõletiku kujul, võib protsess levida kogu lobule ja liikuda teise kopsu. Infiltratiivne tuberkuloos võib esineda asümptomaatiliselt ja tuvastatakse radiograafilise uuringuga.
Kopsutuberkuloos kiuline-koopaline
See moodustub progresseeruva haiguse kulguga tuberkuloosiprotsessi koobastest, infiltratiivsetest ja dissemineerunud vormidest. Õõnsus omandab laia kiulise seina, väljendunud fibrootilised muutused ja bronhogeense saastumise kolded. Kahjustus hõivab märkimisväärse kopsupiirkonna, võib olla ühe- või kahepoolne ühe või mitme õõnsusega.
Tsirrootiline kopsutuberkuloos
Seda iseloomustab sidekoe vohamine kopsudes fibro-kavernoosse, infiltratiivse ja muude intratorakaalse tuberkuloosi vormide involutsiooni tagajärjel. Tuberkuloossed muutused, mis püsivad kiulise koe seas, mida esindavad kolded, lupjunud lümfisõlmed ja mõnikord pilulaadsed õõnsused.
Ülemiste hingamisteede, trohhea, bronhide tuberkuloos.
See on kopsutuberkuloosi tüsistus. Hingamisteede tuberkuloosi tekkimisel tekib patsientidel kurguvalu ja hääle muutus. Kui tuberkuloos levib hematogeenselt, võivad mõjutada ka teised elundid.
· Hingamisteede tuberkuloos, mis on kombineeritud tolmuga seotud kutse-kopsuhaigustega.
Pneumokoneoosi hulgas esineb tuberkuloosi kõige sagedamini silikoosiga patsientidel. Mida raskem on silikoos, seda sagedamini komplitseerub see tuberkuloosiga. Nende haiguste kombinatsiooni tulemusena tekib ainulaadne mütoloogiline ja kliiniline pilt patoloogiline protsess - silikotuberkuloos.
· Lümfisõlmede tuberkuloos
Perifeersete lümfisõlmede tuberkuloos.
Enamasti viitab see haiguse esmasele perioodile ja on seotud primaarse kompleksi näärmekomponendiga, kuid võib esineda ka primaarset lümfadeniiti.
Perifeersete lümfisõlmede nakatumist tuberkuloosiga täheldatakse sagedamini lastel ja noorukitel, harvemini täiskasvanutel ja eakatel (äärmiselt harva). Lastel mõjutab tuberkuloos sageli mitut perifeersete lümfisõlmede rühma.
Mesenteriaalsete lümfisõlmede tuberkuloos (mesadeniit).
Mesenteriaalsete lümfisõlmede tuberkuloos võib areneda nii primaarse kui ka sekundaarse tuberkuloosi korral.
Sekundaarset tuberkuloosset mesadeniiti täheldatakse ainult keha kaitsevõime järsu vähenemisega, mis on põhjustatud kopsu- või kopsuvälise tuberkuloosi raskest progresseeruvast käigust; Sagedamini võib mesadeniidi esinemist seostada tuberkuloosi esmase vormiga.
· Osteoartikulaarne tuberkuloos
Üht levinud tuberkuloosinakkuse ilmingut täheldatakse 10% tuberkuloosihaigetest. Protsess mõjutab pikkade torukujuliste luude otsad, samuti selgroolüli. Tekkivad tuberkuloosikolded põhjustavad luude hävimist, protsessi sisenemist liigesesse ja selle deformeerumist. See tuberkuloos mõjutab kõige sagedamini lapsi. Lülisamba kahjustus - 2-3 aastat; liigend ülemised jäsemed 15-20 aastat; puusaliiges 3-6 aastat. Kõige sagedamini on kahjustatud lülisamba (40%), 2. ja 3. kohal on puusa- ja põlveliigesed (koos 40%), seejärel hüppeliiges ja labajalg (7%), ülemiste jäsemete liigesed moodustavad 5%. kõik liigeste tuberkuloossed kahjustused, kõik muu – 8%.
Osteoartikulaarsed kahjustused on disseminatsioonist tulenevad sekundaarsed fokaalsed kahjustused.
Haiguse arengut ei määra mitte ainult tuberkuloosi aktiivne erutus, vaid ka keha reaktiivsuse ja lokaalse koe reaktsiooni suurenemine. Alguses esineb haigus isoleeritud luukahjustusena, mis liigesesse levides põhjustab põletikku ja sellele järgnevat hävingut. Osteoartikulaarse tuberkuloosi kulg on tsükliline ja õige ravi puudumisel põhjustab deformatsiooni, näiteks küüru.
Õlaliigese tuberkuloos.
Õlaliigese tuberkuloos on suhteliselt haruldane. Tuberkuloosi fookus tekib peas õlavarreluu, paikneb kogu liigese kohal koos pea mittetäieliku hävimisega, anküloosiga. Mõnikord toimub luude kuiv hävimine - ilma abstsessi ja fistulita.
Küünarliigese tuberkuloos.
Leitud lapsepõlves sagedamini kui õlaliigese tuberkuloos. Sekundaarne infektsioon. Pika protsessiga jäseme lihased atroofeeruvad. Tuberkuloos levib sünoviaalmembraanile, hävitades luude liigeseotsad ja kapsli.
Puusaliigese tuberkuloos.
Seda esineb palju sagedamini kui teiste liigeste kahjustusi. Lihaste atroofia, fistulid, millest eraldub mädane sisu, luude sekvestrid. Vaagna kuju muutub.
Põlveliigese tuberkuloos.
Sageduse poolest on see puusa järel 2. kohal. Kui liigespinnad ja kapsel on hävinud, võib tekkida sääreluu tagumine subluksatsioon. Põletiku taandumisel tekib sageli liigese anküloos.
· Aju tuberkuloos
Ajukelme kahjustus, meningiit, on tuberkuloosi sekundaarne ja kõige raskem ilming. Enamikul juhtudest (90-95%) tekib meningiit siis, kui organismis esineb aktiivne kopsu- või kopsuväline tuberkuloosiprotsess. Lastel võib meningiit areneda primaarse kompleksi või bronhoadeniidi taustal. Vähestel juhtudel (umbes 5%) tekib meningiit nähtavate tuberkuloossete muutuste puudumisel kopsudes või muudes elundites.
· Silma tuberkuloos
Silma tuberkuloos areneb Mycobacterium tuberculosis'e valdavalt hematogeense leviku tagajärjel. Ainult mõnikord on silmakahjustus näo ja silmalaugude tuberkuloosi edasise laiaulatusliku põletiku tagajärg.
Kõri tuberkuloos
Kõrituberkuloos on kopsude tüsistus ja seda esineb peamiselt 20–40-aastastel meestel. Potoloogilisi muutusi iseloomustab epitelioidsete tuberkullite moodustumine. Infiltraatide tekke ja tuberkulooside juustu lagunemisega tekivad haavandid. Kui tuberkuloosne protsess levib sügavamale, mõjutab see perikondriumit ja kõhre.
· Kusejuhi tuberkuloos
Kusejuhi mõjutava tuberkuloosi korral tekivad selle limaskestale spetsiifilised haavandid, mis kipuvad kiiresti armistuma, mis viib kusejuha valendiku püsiva ahenemiseni.
Suguelundite tuberkuloos
Suguelundite tuberkuloos on sekundaarne. Mycobacterium tuberculosis satub suguelunditesse peamiselt hematogeenset teed pidi (kõige sagedamini kopsudest, soolestikust ja kõhukelmest). Neid esineb sagedamini noortel naistel (20-30-aastased), kuid neid täheldatakse ka lastel, noortel ja eakatel. Kõige sagedamini haigestuvad tuberkuloosist munajuhad (85–90%), emakas (32–40%) ja harvemini munasarjad (15–20%). Emakakaela ja tupe tuberkuloossed kahjustused on väga haruldased.
Neerupealiste tuberkuloos
Tuberkuloosi kahjustus neerupealiste koorele põhjustab krooniline ebaõnnestumine nendest näärmetest koos kompleksiga iseloomulikud sümptomid, tuntud kui Addisoni tõbi (Morbus Addisoni) seda kirjeldanud autori järgi. Haigus on suhteliselt haruldane ja seda täheldatakse peamiselt 20–40-aastastel inimestel; Addisoni tõbi esineb meestel sagedamini kui naistel.
Soolestiku tuberkuloos
Püsiva kõhulahtisuse ilmnemine tuberkuloosihaigetel 18. ja 19. sajandil
Arstid pidasid seda tarbimise surmavaks märgiks.
Tuberkuloosne protsess soolestikus võib toimuda sputogeense, lümfogeense ja kontakti kaudu. Sooletuberkuloosi patomorfoloogilised muutused võivad olla hajutatud fookuste kujul. Kõige sagedamini lokaliseerub tuberkuloos peen- ja jämesoole ileotsekaalses piirkonnas, samuti pärasooles.
Naha tuberkuloos
Nahatuberkuloos on rühm haigusi, mis on põhjustatud Mycobacterium tuberculosis'e tungimisest nahka või nahaaluskoesse. Peaaegu kõigil juhtudel on tuberkuloossed nahakahjustused sekundaarsed (patogeen siseneb nahka lümfiteede kaudu teiste elundite kahjustustest). Viimasel ajal on naha tuberkuloos haruldane.
2. TÖÖ UURIMISE OSA.
Tabel nr 1.
Statistika BCG kohta Narva Soldinovskaja gümnaasiumis.
Uuringu eesmärk:
Selgitada välja erinevate elanikkonnarühmade tuberkuloositeadlikkus.
Eesmärgi saavutamiseks peate täitma järgmised ülesanded:
1. selgitada välja teadlikkus tuberkuloosi põhjustest;
2. teha kindlaks teadlikkus nakkuse levikuteedest;
3. selgitada välja teadlikkus ennetusmeetoditest.
2.1. Objektiivse uurimistöö tunnused
Uurimismeetodiks on küsimustikud.
Koostati ankeet, mis sisaldas 20 küsimust (vt lisa 1). Vastajad vastasid küsimustele anonüümselt, vabatahtlikult ja iseseisvalt.
Uurimisobjekti omadused.
Uuringus osales 80 inimest. Kõik teemad on erinevatest rühmadest, igaühes 20 inimest, vastavalt vanusele ja sotsiaalsele staatusele.
Tabel 2.
|
Grupi number |
Sotsiaalne Olek |
|||
|
Õpilased |
||||
|
Töö. Inimesed |
||||
|
Pensionärid |
||||
|
Kaastöötajad |
Õppekohad olid:
2. Õmblusettevõte
3. Veteranide maja
4. Linna prügimägi
Narva Gümnaasium “Soldino”, kus praegu õpib 1148 last.
Küsitleti 20 õpilast
· 9. klassist kolm
· 10. klassist kümme
· 11. klassist seitse
Tüdrukud (11) võtsid aktiivsemalt osa: võtsid osa vestlusest ja esitasid küsimusi. Noored (9) olid reserveeritud, kuigi ka nemad olid uurimistööst huvitatud.
2. Õmblusfirma A/S “JUNONA”
Intervjueeriti 20 inimest:
· 12 meest: neetijad, lõikurid, laadurid, töödejuhataja, valvur, direktor (nad olid vähem hõivatud kui naised).
· 8 naist: õmblejad, pakkijad, töödejuhataja, tehnoloog.
Ettevõttes töötab 90 inimest.
3. Veteranide maja Narva-Jõesuus.
Naised on arvuliselt ülekaalus. Küsitlusele vastas 15 naist, kellest 12 saavad iseseisvalt liikuda. Ülejäänud naisi küsitleti nende tubades. Mehed (5) liiguvad kõik iseseisvalt. Kõik vastasid innukalt, mehed viskasid nalja ja tundsid huvi uurimistöö ja tuberkuloosi enda kui kopsuhaiguse vastu.
Veteranide majas elab 267 inimest.
4. Linna prügimägi.
Küsitleti 20 inimest.
Siin, nagu õmblusettevõttes, on enamus inimesi (16) mehed. Kaks meest vastasid küsimustele kiiresti – mehaaniliselt. Ülejäänud võtsid küsitlust tõsiselt. Naised (4) jagasid küsimustikku täites oma arvamust mõne esitatud küsimuse kohta. Nad tegid harva oma otsuseid.
Vastajate rühmas olid vanused väga erinevad: 37-70 eluaastani. Seal elab üle 30 inimese, loodud on omaette linn, oma seadustega ja oma vanema – “peaga”. Kõik inimesed on jagatud 4 rühma:
· Ärge lahkuge piirkonnast – turvalisus;
· Nad kõnnivad mööda linna, korjavad pudeleid ja annavad neid seejärel üle;
· Otsige läbi prügikonteinerid asjade, pudelite jms jaoks;
· Prügilast lahkumata sorteerivad nad prügi ja saavad toitu;
2.2. Uuringu tulemused:
2. Kas see haigus on teie arvates inimestele ohtlik?
3. Kas nakatuda on lihtne?
|
Sotsiaalne staatus |
||||
|
Seotud |
||||
|
Alkohoolik |
||||
|
Alla 6-aastane laps |
||||
|
Suitsetaja |
||||
|
Koolipoiss |
||||
|
Vana mees |
||||
|
Töötav mees |
||||
|
Vähenenud toitumisega inimene |
||||
|
Töötu mees |
||||
7. Kas teil on sageli külmetushaigused?
8. Kas teid on vaktsineeritud tuberkuloosi vastu?
9. Kas teate, milliseid vaktsineerimisi olete saanud?
10. Kas tead, kui kaua tuberkuloosibatsill püsib ja mis põhjustab selle surma?
11. Kas keegi teie peres kannatab krooniliste kopsuhaiguste all?
12. Kas sa suitsetad?
14. Kas te suitsetate oma peres?
|
1 kord aastas |
2 korda aastas |
Kord kahe aasta jooksul |
|
19. Mis teemadel sa loenguid pidasid?
20. Kui palju inimesi teie arvates Narvas tuberkuloosi põeb?
|
Isik 20 |
|||||
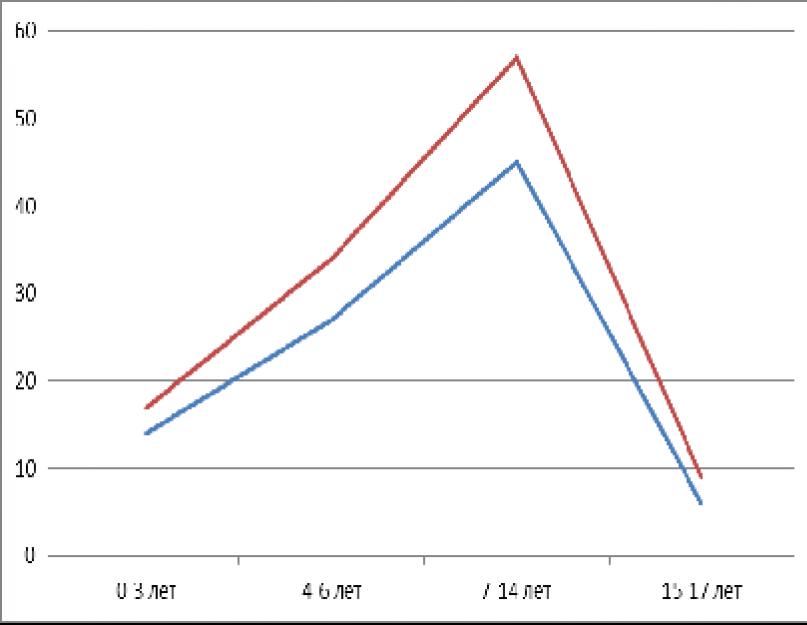
2.3. Tulemuste võrdlev analüüs 4 rühmas
Uuringu kõigi 4 rühma võrdlustulemustes on erinevus kooliõpilaste rühmade ja ühenduste vastustes pensionäride ja töötavate inimeste rühmades. Tabelid ja graafikud näitavad nende rühmade võrdlevaid erinevusi.
Kas sa tead, mis on tuberkuloos?
|
Ei |
Esitatud andmete kohaselt on koolilapsed tuberkuloosist vähe informeeritud. Nende osakaal on vaid 5% - see on üks inimene, ülejäänud 19 ei tea, mis on tuberkuloos. 50% rohkem õpilasi tunneb kaaslasi. Töötavad inimesed teavad tuberkuloosist palju paremini – 75% ja vanemad inimesed – 95%.
Kellel on teie arvates suurem tõenäosus tuberkuloosi nakatuda?
|
Sotsiaalne staatus |
||||
|
Seotud |
||||
|
Alkohoolik |
||||
|
Alla 6-aastane laps |
||||
|
Suitsetaja |
||||
|
Koolipoiss |
||||
|
Vana mees |
||||
|
Töötav mees |
||||
|
Vähenenud toitumisega inimene |
||||
|
Töötu mees |
||||
Tuberkuloosi nakatumise ohtu mõistavad nad teistest sotsiaalsetest rühmadest veidi paremini, teisel kohal on tööinimesed ja kolmandal eakad. Koolilastel on ebapiisav arusaam riskirühmadest.
Kas teate, kuidas see haigus edasi kandub?
|
|
Graafikut vaadates avaneb järgmine pilt: teine, kolmas ja neljas rühm tulemuste poolest peaaegu ei erine. Neist vaid 25% - 5 inimest 60-st ei tea, kuidas tuberkuloos edasi kandub. Üliõpilaste puhul on pilt hoopis teine: 85% ei tea tuberkuloosi levikuteedest midagi.
Kas teil on sõpru, kes põevad tuberkuloosi?
Esimeses ja kolmandas grupis tuttavaid pole. Kes põevad tuberkuloosi. Teises rühmas põeb tuberkuloosi 5% - see on üks inimene. Ja kaastöötajate grupis on nende tuttavate hulgas kolm inimest haiged - 15%.
Kas olete tuberkuloosi vastu vaktsineeritud?
95% töötavatest inimestest ja pensionäridest teab, et on vaktsineeritud tuberkuloosi vastu. Ühingutest teab seda vaid 15% ja koolilastest vaid 10% – kaks inimest kahekümnest. Kaastöötajatest oli üks inimene tuberkuloosi vastu vaktsineerimata. Kuid 90% koolilastest, 80% sotsiaaltöötajatest ja ainult 5% eakatest ei mäleta seda.
Kas teate, milliseid vaktsineerimisi olete saanud?
|
|
Laekunud andmetel vastasid võrdselt töötavad inimesed ja pensionärid - 35%, sotsiaaltöötajad - 15%, koolilapsed ei tea vaktsineerimisest midagi.
Kas sa suitsetad?
|
|
Väga palju suitsetab koolilapsi, neist 90%, kuigi küsitleti rohkem tüdrukuid.
Teisel kohal on töötavad inimesed 70%, 30% vastanutest on mehed, ülejäänud protsent läheb naistele - 50%.
Kolmandal kohal on ühendused.
Eakatest suitsetab 35%, mehi 25% ja naisi 10%.
Kas suitsetamine aitab teie hinnangul kaasa tuberkuloosi tekkele?
|
|
Teisest rühmast arvab 60% JAH.
Kolmas grupp jääb veidi maha – 55% vastanutest.
Neljas rühm vastas "JAH" - 50%.
Vaid 35% koolilastest vastas positiivselt.
Kas teile on tehtud kopsude röntgenuuring?
Kõigile töötavatele inimestele ja pensionäridele tehti kopsuröntgen. Ühingutest osales 80%. Koolilastest käis kopsuröntgenis 85%. Peaaegu kõik vastanutest tehti rindkere röntgen.
Kes saatis teid kopsuröntgeni tegema?
Lähme ise
Kõigis rühmades saatis perearst kõige sagedamini kopsuröntgeni. Peale perearsti tulekut:
kirurg – 35%,
traumatoloog – 20%.
Kõige vähem saadab kooliõde kopsuröntgenisse inimesi – 10%.
Mitu korda aastas peaks teie arvates tegema kopsuröntgeni?
|
1 kord aastas |
2 korda aastas |
1 kord 2 aasta jooksul |
||||
|
3. rühm |
||||||
Paljud inimesed usuvad, et kopsude röntgenuuringuid tuleks teha 2 korda aastas.
Palju vähem usuvad, et kord 2 aasta jooksul on vaja teha kopsuröntgeni: koolilapsed (20%), sotsiaaltöötajad (15%), töötavad inimesed (40%) ja ainult eakad - 95%;
vastusevariandile: 5% vastas kord aastas - koolilapsed ja eakad,
35% on kaaslased.
Kust saite teavet haiguste kohta?
Põhimõtteliselt kuulasid kõik neli rühma koolis loenguid.
Millistel teemadel loenguid pidasite?
Pensionärid ja kaaslased läbisid kõik teatud haiguste esmaabikursuse. Töötajad läbisid ka esmaabikursuse, kuid neile peeti ka loenguid isiklikust hügieenist ja seksuaalsest arengust. Koolilastele antakse palju materjali AIDSi, narkomaania ja seksuaalsuse kohta, kuid tuberkuloosi ennetamisest ei peeta ühtegi loengut.
Kui palju inimesi teie arvates Narvas tuberkuloosi põeb?
|
Isik 20 |
|||||
Kaastöötajatel on tuberkuloosihaigete arvust väga hea ettekujutus – 80%. Ülejäänud vastuste puhul on neil 5%.
Teisel kohal on koolilapsed, kellest 25% teab, kui palju inimesi tuberkuloosi põeb, kuid 30% arvab, et seda ei ole väga palju. 25% koolilastest usub, et Narvas on tuberkuloosihaige umbes 20 inimest. Ainult 5% ei tea.
Kolmandal kohal on vanemad inimesed: 15% teab, kui palju inimesi põeb tuberkuloosi; ja 65% pole selles kindlad.
Töötavad inimesed on omakorda 80% ebakindlad tuberkuloosihaigete täpses arvus. Ülejäänud vastused on 5%.
3. JÄRELDUSED JA ETTEPANEKUD
Uuringu tulemusel saab teha järgmised järeldused:
· Üldõppe üliõpilased hariduskool Tuberkuloosi kohta pole peaaegu mingit teavet.
· Sotsiaaltöötajate rühm ei ole tuberkuloosist hästi informeeritud.
· Veteranide kodu rõivavabriku töötajad ja vanurid on tuberkuloosiga hästi kursis.
Teadlikkuse suurendamiseks ja tervise parandamiseks:
· Õde peaks aktiivselt osalema perioodilises läbivaatuses ja teavitama riskirühmi.
· Pereõde peaks meelde tuletama sanitaar- ja hügieenitingimuste säilitamise eeliseid kodus ja tööl ning vale toitumise ja ebaregulaarse toitumise ohte.
· Dispanseri õde peab:
Õpetage patsienti oma tervise eest hoolt kandma (võtma hoolikalt ravimeid, järgima režiimi, loobuma suitsetamisest ja alkohoolsetest jookidest),
Selgitage ja aidake sugulasi kodusanatooriumi atmosfääri loomisel,
Selgitage patsiendile vajadust kaitsta pereliikmeid nakkuse eest.
· Kooliõde peaks läbi viima loenguid ja tunde haigusest ja tuberkuloosi tekkepõhjustest.
Praktika käigus vestlesin Soldino gümnaasiumi õpilastega teemal “Tuberkuloos on nakkav haigus”
Selle tulemusena tundsin õpilaste huvi selle teema vastu ja ilmnes peaaegu täielik teadmatus tuberkuloosi suhtes.
(Vt 2. lisa)
3.1 RAHANDUSE ENNETAMINE RAHVUSE SEES.
Ennetamine on võitlus haiguse vastu ja tuberkuloosiga nakatumise ennetamine.
Tuberkuloosi ennetamise korraldamine on tuberkuloosivastase töö üks peamisi osi.
Õe üks keskseid ülesandeid on rakendada meetmete süsteemi, mille eesmärk on ennetada tervete inimeste tuberkuloosi nakatumist, võidelda tuberkuloosiga. nakkushaigus. Nakatumise ennetamise teaduslikuks aluseks on tuberkuloosinakkus, tuberkuloosivastase immuunsuse õpetus, s.o. haigusest endast ja selle ennetamisest.
Õde lähtub oma töös sellest, et tuberkuloosi nakatumise peamiseks allikaks on patsiendi eritis, peamiselt köhimise ajal tekkiv röga.
Tuberkuloosiennetuse põhiülesannete hulgas on soov võimalusel piirata ja muuta ohutuks tuberkuloosihaigete, kes on võimelised nakatama teisi (eelkõige batsille valgendavaid inimesi) kontakti terve elanikkonnaga.
Tuberkuloosi nakkuse fookus on avatud tuberkuloosivormiga (bakterid) põdeva patsiendi kodu. Kopsutuberkuloosi korral on bakterite eritumisel suurim epidemioloogiline tähtsus.
Ennetamise tüübid:
1. sotsiaalne
2. spetsiifiline
3. sanitaar
1. Sotsiaalne ennetus
Rahvastiku tervise paranemise kogusumma:
– Tööõigusaktid
– Emaduse ja lapsepõlve kaitse
– Elamuehitus ja asustatud alade korrastamine
– Materiaalsete elutingimuste parandamine
– Üldkultuuri täiendamine ja sanitaarteadmiste tutvustamine
– Laiaulatuslik areng füüsiline kultuur ja sport
Kõik see võib vähendada tuberkuloosi haigestumist.
2. Spetsiifiline ennetamine:
– Patsiendi hooldus ja koolitus ambulatooriumis
– Vaatlusrühmad dispanseris
- Riskirühmad
Patsiendi hooldus ja koolitus ambulatooriumis
Me ei tohiks unustada patsiendi psüühika iseärasusi ja tema reaktsiooni talle tuberkuloosi kohta edastatud teabele. Tuberkuloosihaige on eriline kuulaja ja lugeja, väga tundlik kõige suhtes, mis on seotud tema haigusega. Kui õppejõud on hoolimatu, kui ta näiteks peatub üksikasjalikult patoloogilistel muutustel ja erinevatel tüsistustel, võib patsiendil tekkida pneumohümeootilised ideed ja skeptiline suhtumine raviskeemi ja ravi vahekorra kasulikkusesse. Emotsionaalsetel patsientidel võib tekkida hüpohondria. Seetõttu tuleb patsiendile selgitada, et isegi kaugelearenenud tuberkuloosi vormid on ravitavad. Sellise taktikaga muutub loeng tõhusaks psühhoterapeutiliseks ürituseks.
Patsienti on vaja veenda alkoholi joomist lõpetama - see on hügieenirežiimi oluline element. Samas tuleks joobeseisundi ja alkoholismiga kaasnevate ohtude kõrval rõhutada eelkõige alkoholi kahju tuberkuloosihaigele. Väga oluline on ka tuberkuloosihaigete koolitamine suitsetamise ohtudest.
Õde õpetab patsienti oma tervise eest hoolt kandma (hoolsalt ravimeid võtma, režiimi järgima, suitsetamisest ja alkohoolsetest jookidest loobuma), selgitab ja aitab lähedasi kodusanatooriumi keskkonna loomisel, selgitab patsiendile pere kaitsmise vajadust. liikmed nakkuse eest. Õe vestlus pere ja patsiendiga koosneb selgitamisest:
1. Tuberkuloosi ravi aluseks on hügieeniline režiim, sealhulgas dieedi järgimine.
2. patsiendi isiklik hügieen, rutiinne desinfitseerimine
3. tuberkuloosihaige toitumine
4. võitlus alkoholi tarbimise ja suitsetamise vastu
5. Keemiaravi ravimite regulaarne kasutamine
6. teiste kaitsmine nakkuse eest (külastajad).
Kõige ohtlikum teiste nakatamise seisukohalt on makrota. Õde peab õpetama patsienti jälgima köhahügieeni ja makrotade nõuetekohast kogumist. Köhimisel ja aevastamisel on vaja katta suu ja nina vasaku käe tagaküljega, pöördudes naabrist või vestluskaaslasest eemale – see on põhimõte, mida õde peaks patsiendile selgitama.
Õde peaks õpetama patsiendile tasku süljekaussi kasutamist ja tagama, et ta kasutaks seda kõikjal, hoides seda spetsiaalselt õmmeldud kottides, mida on lihtne desinfitseerida.
Õde peaks ka sugulastele selgitama õiget käitumist patsiendiga.
Dispanseri vaatlusrühmad:
Rühm 0 - täiskasvanud, noorukid ja lapsed, kellel on vaja selgitada kopsude tuberkuloossete muutuste aktiivsust, samuti lapsed ja noorukid, kes vajavad tuberkuloosikahtlusega kopsu- ja kopsuvälise patoloogia diferentsiaaldiagnoosi, tuberkuliinireaktsiooni olemuse selgitamist, mürgistuse etioloogia.
1. rühm - äsja diagnoositud patsiendid, samuti kroonilise aktiivse respiratoorse tuberkuloosiga patsiendid koos bakterite eritumisega ja ilma, kes vajavad terapeutiliste epideemiavastaste ja sotsiaalsete meetmete kompleksi.
2. rühm - 1. rühmast üle viidud aktiivse taanduva tuberkuloosiga patsiendid.
3. rühm - isikud, kes läbisid vaatlused 1. ja 2. registreerimisrühmas ja saavutasid kopsutuberkuloosi kliinilise paranemise, samuti lapsed ja noorukid, kellel on äsja diagnoositud jääkmuutused tuberkuloosis sümptomite ja joobeseisundi puudumisel ja protsessiaktiivsus, nakatunud haigusest. 4. registreerimisrühm.
4. rühm - täiskasvanud, kes on perekondlikus ja sellega seotud kontaktis, samuti lapsed, kes on pere- ja elukohakontaktis bakterieritajaga, lapsed ja noorukid - kontaktis aktiivse tuberkuloosihaigega ilma bakterite eritumiseta.
5. rühm - ekstrapulmonaalse tuberkuloosiga patsiendid ja sellest paranenud isikud.
6. rühm - esmase infektsiooniga lapsed ja noorukid, samuti need, kes ei ole vastsündinu perioodil BCG-ga vaktsineeritud, ja lapsed, kellel on vaktsineerimisjärgsed tüsistused.
7. rühm - täiskasvanud tuberkuloosi jääkmuutustega.
8. rühm - mis tahes lokaliseerimisega sarkoidoosiga patsiendid ja sellest paranenud isikud.
Riskirühmad:
Isikud, kes põevad sageli kopsuhaigusi
· Korduva, ebatüüpilise või aeglaselt taanduva kopsupõletikuga patsiendid
· Krooniliste kopsuhaigustega patsiendid (mitte ägenemine)
Isikud, kellel on olnud eksudatiivne pleuriit või kes põevad korduvat pleuriiti
· Kutsealaste kopsuhaigustega patsiendid
· Haige peptiline haavand ja kaksteistsõrmiksool
· Haige suhkurtõbi
· Naised sünnitusjärgsel perioodil
· Noored inimesed
· Patsiendid, kellele on määratud pikaajaline hormoon- või kiiritusravi
· Kroonilise alkoholismi ja narkomaania all kannatavad isikud
· Hiljuti maapiirkondadest elama asunud isikud
3. Sanitaar-ennetus:
· Vaktsineerimine ja revaktsineerimine
Tuberkuloosi kemoprofülaktika
Tuberkuloosivastane vaktsineerimine ja revaktsineerimine
Vaktsineerimiseks ja revaktsineerimiseks kasutatakse intradermaalset vaktsiini manustamise meetodit, millel on vaktsiiniannuste seeria, mis saavutab lühema aja jooksul organismi immunoloogilise restruktureerimise ning tagab stabiilsema ja pikaajalisema immuunsuse. Kõik vastsündinud terved lapsed vaktsineeritakse BCG-ga 4.-7. elupäeval. Vaktsineerimine toimub sünnitusmajas, kus arst, kelle järelevalve all vastsündinu on, määrab vaktsineerimise, võttes arvesse selle vastunäidustusi. Vastunäidustuste hulka kuuluvad temperatuuri tõus üle 37,5 ° C, düspeptilised häired, sünnitrauma kliinilised sümptomid, Rh-konflikt kliiniliste ilmingute esinemisel, haigused, mis mõjutavad lapse üldist seisundit (püodermatiit, pemfigus, naha abstsess jne),
Sünnitusel intradermaalsel meetodil vaktsineeritud lastel püsib immuunsus 7-10 aastat. Seega tekib vajadus revaktsineerimiseks teatud aja möödudes pärast vaktsineerimist. Praegu tehakse korduvaid vaktsineerimisi nakatumata lastele ja noorukitele ettenähtud aja jooksul:
- esimene revaktsineerimine BCG-ga (Bacillus Calmette-Guerin; BCG Bacilles Calmette-Guerin) 6-7-aastaselt (kooli sisenemisel)
- teine - vanuses 11-12 aastat (5. klass)
- kolmas - vanuses 16-17 aastat (10. klass)
Järgnevad revaktsineerimised viiakse läbi 5-7 intervalliga
(Vt lisa 3.)
Tuberkuloosi kemoprofülaktika
Õde jälgib keemiaravi ravimite kasutamist mitte ainult tuberkuloosihaigete raviks, vaid ka selle haiguse ennetamiseks praktiliselt tervetel inimestel. Kemoprofülaktikat kasutatakse teatud rangelt piiratud näidustuste korral. Ei ole põhjust pidada esmast kemoprofülaktikat laiaulatuslikuks infektsiooni ennetamise meetmeks. Ainult BCG vaktsineerimine on usaldusväärne meetod tuberkuloosi ennetamiseks nakatumata inimestel. Kemoprofülaktika määramine tundmatule isikule on lubatud piiratud aja jooksul, kui vaktsineerimine on mingil põhjusel võimatu või kui on suur nakkusoht.
Olulised tingimused kemoprofülaktika efektiivsuse saavutamiseks on õige ja mõistlik sobiva kontingendi valik ning õde peab kogu kemoprofülaktika käigus hoolikalt jälgima igapäevast ravimite tarbimist.
KOKKUVÕTE:
Tuberkuloos on haigus, mis mõjutab endiselt haavatavaid elanikkonnarühmi.
Praktilise uurimistöö käigus tehti järgmised järeldused:
· Üldhariduskoolide õpilased ei ole tuberkuloosist peaaegu informeeritud. (90%)
· Sotsiaaltöötajate rühm ei ole tuberkuloosist hästi informeeritud. (75%)
· Veteranikodu rõivavabriku töötajad ja vanurid on tuberkuloosist piisavalt informeeritud. (80-95%)
Õe ülesanne on tuberkuloosi ennetamine ja tõsine ennetustöö riskirühmadega.
· Kooliõde peaks läbi viima loenguid ja tunde haigusest ja tuberkuloosi põhjustest ning ennetusmeetoditest.
· Õde peaks riskirühma kuuluvaid inimesi perioodiliselt läbi vaatama ja teavitama.
Saadud andmeid ja õe eriala lõputöö kirjutamise kogemust loodan kasutada kirjanduse, meditsiinikoolis omandatud teadmiste ja selle haiguse alaste spetsialistide konsultatsioonide abil edasises praktilises töös patsientidega haiguste ennetamisel.
VIITED:
Buyanov V.M. , Nesterenko Yu.A. “Kirurgia” - õpik Moskva “Meditsiin” 1990
Zadvornaja O.L., Turjanov M.Kh. "Kataloog õde» 1. köide - teatmeteos
Moskva "Uus laine" 1999
Dvoretsky L.I. "Parameediku käsiraamat" 1. köide - teatmeteos
Moskva "Uus laine" 1999
"Suur nõukogude entsüklopeedia" 13., 48., 52., 28. köide
Moskva 1980
Lukyanova E.M. "Ema ja lapse entsüklopeedia"
Kiiev 1994
“Võitlus tuberkuloosiga” – brošüür Who/tb/2995/184
Shebanov F.V. "Tuberkuloos" - õpik
Moskva "Meditsiin" 1981
"Populaarne meditsiini entsüklopeedia"
Uljanovski “Raamatumees” 1997
Naumov L.B. "Radioloogia"
Moskva 1996
“Meditsiiniüliõpilasülikoolide kataloog” “Haiguste diagnostika”
Moskva 1998
"Populaarne meditsiini entsüklopeedia"
Moskva "Onyx" 1998
“Tervis” – ajakiri 1990/1; 1992/3; 1994/12; 1996/1,7,9; 1998/6; 1999/12.
“Eesti õde” – ajakiri 199/2
“Tervisedrend” – ajakiri 1999/5
Interneti kasutamine:
“Õendus alused” Roper, Logen, Tierney Elmatar Tartu 1999 a
“Tervisedendus ja tervisekaavatus” Lemon-5 Tallinn 1997 a .
“Õendusprotsess ja selle dokumenteerimine” Lemon-4
LISA 1
1. Kas sa tead, mis on tuberkuloos?
3. Kas see haigus on teie arvates inimestele ohtlik?
4. Kas nakatuda on lihtne?
4. Kellel on teie arvates suurem tõenäosus tuberkuloosi nakatuda?
Seotud
Alkohoolik
Alla 6-aastane laps
Suitsetaja
Koolipoiss
vana mees
Töötav mees
Vähenenud toitumisega inimene
Töötu mees
5. Kas tead, kuidas see haigus edasi kandub?
6. Kas sul on sõpru, kes põevad tuberkuloosi?
8. Kas teil on sageli külmetushaigused?
9. Kas teid on vaktsineeritud tuberkuloosi vastu?
10. Kas teate, milliseid vaktsineerimisi olete saanud?
11. Kas tead, kui kaua tuberkuloosibatsill püsib ja mis põhjustab selle surma?
12. Kas keegi teie peres kannatab krooniliste kopsuhaiguste all?
12. Kas sa suitsetad?
13. Kas suitsetamine aitab Teie hinnangul kaasa tuberkuloosi tekkele?
14. Kas teie pere suitsetab?
15. Kas teile on tehtud kopsude röntgenuuring?
16. Kes saatis teid kopsuröntgeni tegema?
Perearst
Traumatoloog
Kooliõde
Lähme ise
17. Mitu korda aastas peaks teie arvates tegema kopsuröntgeni?
1 kord aastas
2 korda aastas
1 kord 2 aasta jooksul
18. Kust saite teavet haiguste kohta?
19. Mis teemadel sa loenguid pidasid?
________________________________________________________________________________________________________________________
20. Kui palju inimesi teie arvates Narvas tuberkuloosi põeb?
Isik 20
LISA nr 2
Loengukonspektid koolis.
"Tuberkuloos on nakkav haigus"
Aastas haigestub maailmas tuberkuloosi 8 miljonit inimest ja tuberkuloosi sureb 3 miljonit inimest.
TUBERKULOOS KROONILINE SOTSIAALSELT OHTLIK NAKTSUSHAIGUS.
Euroopas leviva maksimumi perioodil (16-19 sajand) kutsuti tuberkuloosi selle kõrge suremuse tõttu “valgeks katkuks”. Inimeste tuberkuloosi tekitaja on Robert Kochi poolt 1982. aastal avastatud mükobakter (mycobakterium tuberculosis), mida kutsutakse selle vardakujulise kuju tõttu ka Kochi batsilliks. Selle positiivset leidu uuritavas materjalis tähistab sümbol “VK+”.
Tuberkuloos on kogu keha haigus, mis võib mõjutada kõiki organeid ja kudesid. Kuid 90-95% juhtudest avaldub see kopsutuberkuloosina - tuberkuloosi kõige nakkavama vormina. Tuberkuloosi kõige eluohtlikum vorm on ajukelme ja aju tuberkuloosne põletik (meningiit, meningoentsinfaliit).
Kariloomade tuberkuloosi tekitaja (mykobakterium bovis) on nakkav ka inimestele. Inimestel tekivad pärast selle patogeeniga nakatumist kõige sagedamini tuberkuloosi ekstrapulmonaalsed vormid (lümfisõlmede, neerude, luude, liigeste jne tuberkuloos). Eestis pole kariloomade tuberkuloosi registreeritud viimase 20 aasta jooksul. Paljud selle nakkuse juhtumid on esinenud mitmes SRÜ riigis. Eesti loomaarstid on täna mures, et tuberkuloosi põdevad inimesed võivad nakatada ka lehmi, sest Mycobacterium tuberculosis on nakkav ja kariloomadele ohtlik
Tuberkuloosi tekitaja paiskab väliskeskkonda makrotasid, kopsutuberkuloosihaige, mis pihustatakse õhku pisikeste nähtamatute piiskadega (piiskinfektsioon): köhimisel, aevastamisel ja rääkimisel neerutuberkuloosihaige uriin, väljaheited. sooletuberkuloosihaige, lümfisõlmede või luude ja liigeste tuberkuloosiga fistulitest tekkinud mäda, tuberkuloosihaige menstruaalveri, emakas ja munasarjad, tuberkuloosihaige lehmapiim jne.
TUBERKULOOSIVÕIME SÄILAB NAKKUVÕIME
Õhupiisad, mis levivad kuni 5 meetri kaugusele ja püsivad kuni viis tundi;
Kuivatatud eritistes pimedas kuni 1 aasta;
Raamatute lehtedel on 3 kuud;
Tänavatolmus 10 päeva;
Avatud veehoidlates 150 päeva (neid leiti Musta mere veest, Krimmi lõunarannikust, suurte tuberkuloosisanatooriumite lähedusest ja jõgede veest, kuhu voolas tuberkuloosihaiglate reovesi).
Saastunud piimast (või, juust) valmistatud toodetes (külmkapis säilitamisel) 260 päeva
Tuberkuloosi surnute maetud surnukehad kestsid 3 aastat.
TUBERKULOOS PÕHJUSTAB SURMA
Intensiivse ultraviolettkiirgusega 2-3 minutiga
Päikesealune kiirgus 1,5 tundi
Piima pastöriseerimisel 70 kraadi juures 30 minutit
Kuivkaltsineerimisel kuivatatud eritised 100 kraadi juures 45 minutit
Kokkupuutel desinfektsioonivahenditega (fenool ja teised) 15 minuti jooksul.
TUBERKULOOSI LEVIK TOIMUB:
1. Piisknakkus (Eestis on alkohol 1/3 – ½ juhul tuberkuloosi leviku lisategur)
2. Tolmuinfektsioon
3. Kodune nakkus perekonnas või korteris.
Lisaks piis- ja tolmunakkustele võivad tuberkuloosi edasi kanduda tuberkuloositekitajaga saastunud majapidamisesemed (nõud, taskurätikud, voodipesu jne). Seda tüüpi ülekanne on eriti ohtlik, kui patsient ei ole oma haigusest teadlik.
Tuberkuloos algab sageli ilma märgatavate kaebusteta. Patsient võib olla aktiivne, rõõmsameelne ning mõnikord tujukas ja väsinud. Võib esineda öine higistamine, samuti kerge kehatemperatuuri tõus pärast lõunasööki. Mõnikord tekib lühiajaline (umbes 1 nädal) palavikuga haigus, mida peetakse ekslikult gripiks.
TUBERKULOOS PEAKS AVASTAMA LASTEL JA NOORKITEL INFAKTSIOONIFAASI AJAL
Tuberkuloosi avastamine juba väljendunud haigusega lastel on hilja. Selle põhjuseks ei pruugi olla vanemate teadvus või hooletus.
Tuberkuloosinakkuse tuvastamiseks on vaja regulaarselt läbi viia tuberkuliiniteste lastel ja noorukitel.
VÕIMALIK VÄLTIDA TUBERKULOOSINAKTSUSE ARENGEMIST HAIGUSEKS
Haiguse väljakujunemise vältimiseks peate ftisiaatri (tuberkuloosiarsti) ettekirjutuse kohaselt võtma ühe tuberkuloosivastase ravimi üks kord päevas 3 kuu jooksul teie kehakaalule vastavas annuses. Selle nn kemoprofülaktika ajal ei ole elu- ega tööpiiranguid.
Kuigi tuberkuloosi haigestub vaid iga 10 nakatunu, ei ole kahjuks siiani usaldusväärset meetodit õnneliku 9/10 ja õnnetu 1/10 eraldamiseks, kelle haigus on ilma kemoprofülaktikata väga tõenäoline.
KOPSUTUBERKULOOS Avastatakse röntgenülesvõttel
Haiguse ulatuse ja faasi selgitamiseks on vaja teha röntgenipilte erinevatest suundadest ja erinevatest kihtidest rind
ENNE RAVI ALUSTAMIST TULEB PATSIENT HOOLIKALT läbi vaadata.
Selleks peate tegema järgmist:
Erinevad üldkliinilised funktsionaalsed ja laboratoorsed testid
Bronhoskoopia ehk hingamisteede limaskesta siseuuring vastava instrumendiga. Hingamisteede luumenist või muutunud limaskestadelt võetud proovid antakse pärast laboriuuringud võimalus selgitada haiguse olemust. Selle meetodiga saab tuvastada ka kopsuvähki, mis on haiguse varases faasis ravitav.
Toroskoopia või uuring pleura õõnsus sisestatud instrumentide abil läbi rindkere seina. Võetud materjali nähtav pilt ja laboriuuringute andmed võimaldavad diagnoosi täpsustada
Bakterioloogiline uuring, mis võimaldab kindlaks teha haiguse põhjustaja ja selle tundlikkuse ravimite suhtes, pakkudes seeläbi sihipärast ravi
Tsütoloogiline ja histoloogiline uuring, mis võimaldab meil määrata haiguskolde rakulise struktuuri ja panna õige diagnoosi
Kompuutertomograafia, mis võimaldab täpselt kindlaks teha haiguse leviku ja lokaliseerimise
Mõnda uuringut tuleb ravi ajal korrata. Kopsuvälise tuberkuloosi tuvastamiseks kasutatakse spetsiaalset testi, mis sõltub kahtlustatavast haigusorganist.
TUBERKULOOS ON RAVITAV
Kopsutuberkuloosi mõõduka arengu korral kestab patsiendi ravi 6 kuud. Et tuberkuloositekitajad ei muutuks ravimite suhtes tundetuks, tuleb korraga võtta kuni 3 ravimit. Peame oma elustiili muutma – leebe režiim on vajalik. Ravi teisel poolel on töövõime taastamiseks vaja tegeleda füsioteraapiaga.
SAGELINE TUBERKULOOS NÕUAB RAVI VÄHEMALT AASTA
Ravi jaoks tuleb korraga kasutada 5 ravimit. Mõned neist tuleb manustada süstimise teel intramuskulaarselt või tilguti kaudu veeni. See on soovitatav haiglaravi jaoks.
Vajalikuks võib osutuda kirurgiline ravi – kopsusagara või terve kopsu eemaldamine.
TUBERKULOOSI ESINEMINE 100 000 elaniku kohta
1992. aastal elas maailmas keskmiselt 152 inimest
Samal ajal Lõuna- ja Ida-Aasias 247
Aafrikas 227
Kesk- ja Lõuna-Ameerikas 127
Riikides Ida-Euroopast 47
Arenenud riikides 27
Eestis teistes Euroopa riikides
1953 417,0 Monaco 1990 3.4
1960 227,0 Taani 1988 5.4
1970 64,9 1990 6,8
1980 33,8 Rootsi 1990 6,6
1990 21,0 1991 6,0
1991 21,4 Norra 1988 6,9
1992 21,0 1991 8,5
1993 29,9 Holland 1988 8,0
1994 34,4 1990 9,2
1995 41,5 Soome 1991 15,3
1996 50,7 1994 10,6
Läti 1991 28,7 1994 44,1
Leedu 1991 34.4
NSVL 1988 45,8
Vene Fed. 1995 57,8
Tuberkuloosihaiged lapsed Eestis
TUBERKULOOSIVASTNE VAKTSINE KOOS BCG VAKTSIINIS AITAB VÄHENDADA HAIGUMIST JA VÄLTIDA HAIGUSE RASKEID ELUOHTLIKKUID vorme
Vastsündinuid vaktsineeritakse sünnitusmajas
Lapsi revaktsineeritakse enne kooli minekut (6-7-aastaselt), kui nad ei ole varem tuberkuloosi nakatunud
Vaktsineeritakse kuni 30. eluaastani.
Tervislik eluviis ja karastamine vähendavad tuberkuloosi ja teiste haiguste levikut.
LISA nr 3
|
Haiguse, ravimite ja komponentide nimetus. |
Vaktsineerimise ajakava |
Märge |
|
Tuberkuloosivastane vaktsineerimine. Õe üks põhiülesandeid on tuberkuloosivastane vaktsineerimine. Vaktsineerimine toimub BCG vaktsiiniga. |
||
|
BC vaktsiin intradermaalseks kasutamiseks. Kõik alla 30-aastased lapsed ja täiskasvanud kuuluvad vaktsineerimisele. |
Vaktsineerimine toimub vastsündinu perioodil vastunäidustuste puudumisel 5.-7. elupäeval. Vaktsiini manustatakse üks kord õlavarre välispinnale pärast naha töötlemist 70% alkoholiga. Vaktsiini annus (0,05 mg) lahjendatakse isotoonilise naatriumilahusega |
Isikud, kellel on negatiivne või küsitav Rhesus Mantoux ja 2 TU, kuuluvad vaktsineerimisele |
|
Revaktsineerimine |
||
|
Seda tehakse kliiniliselt tervetel inimestel, kellel Mantoux'i tuberkuliinitest 2TE puhastatud tuberkuliiniga andis negatiivse tulemuse. Tuberkuloosi põdenud või teadaolevalt tuberkuloosi nakatunud isikuid ei tohiks revaktsineerida ja neid ei tohiks tuberkuloosivastase revaktsineerimise eesmärgil läbi vaadata. |
Terveid lapsi ja noorukeid vanuses 7, 11-12 aastat, 16-17 aastat, samuti täiskasvanuid vanuses 22-30 aastat revaktsineeritakse üks kord nahasisese meetodiga annuses 0,05 mg. Linnades ja piirkondades, kus laste tuberkuloosihaigestumine on praktiliselt likvideeritud ja nende hulgas haigus lokaalseid vorme ei tuvastata. Revaktsineerimine viiakse läbi 7-aastaselt ning 14- ja 15-aastaselt. Tuberkuloosi mittenakatunud isikute hilisem revaktsineerimine toimub 5-7-aastaste intervallidega kuni 30. eluaastani. |
|
I. Üldosa
1 Habarovski territooriumi tervishoiuministeeriumi KGBIZ "tuberkuloosivastase dispanseri" organisatsiooniline struktuur
2 Laste kopsutuberkuloosi osakonna struktuur
3 Osakonna töö eripära
4 Tuberkuloosi ravi tunnused lastel ja noorukitel. Spetsiaalne sektsioon
1 Jaoskonnaõe ametijuhend
2 lühikirjeldus töökoht
3 Jaoskonnaõe töö
4 Kvantitatiivsed ja kvalitatiivsed tulemusnäitajad
5 Sanitaar-hügieeniline ja epideemiavastane režiim
Kirjandus
I. Üldosa
1 KGBUZi "Tuberkuloosivastane dispanser" organisatsiooniline struktuur
Piirkondlik riigieelarveline tervishoiuasutus "Tuberkuloosivastane dispanser" (KGBUZ "PTD") on piirkonna tuberkuloosivastase võitluse ravi-, nõustamis- ja organisatsiooniline ja metoodiline keskus. Habarovski territooriumi tervishoiuministeeriumi jurisdiktsiooni alluvuses on KGBUZ "PTD" juriidiline isik, mis on saanud tegevusloa, millel on ümmargune pitsat ja tempel, millel on kirjas tema täisnimi; omab õigust omandada vara, sõlmida lepinguid, esitada nõudeid ja tegutseda kohtulikes vahekohtuasutustes. Habarovski tuberkuloosivastane dispanser teostab tsentraliseeritud seiret äsja tuvastatud patsientide ravi efektiivsuse üle kogu piirkonnas, samuti materjale piirkondliku tuberkuloosi epidemioloogia ja patoloogia, nakkuse ja haigestumuse, puude ja suremuse ning tuberkuloosivastase ravi tõhususe kohta. piirkonnas läbi viidud tuberkuloosivastaseid meetmeid.
Piirkondliku dispanseri peamised ülesanded:
) Eksperditöö elanikkonna tuberkuloosivastase ravi olukorra analüüsimiseks: kogu tuberkuloosivastaste meetmete kompleksi rakendamise arvutiseire koos prioriteetsete töövaldkondade kindlaksmääramisega, võttes arvesse konkreetse territooriumi iseloomulikke tunnuseid. Töö koordineerimine Venemaa siseministeeriumi, GUIN-i, veterinaar- ja muude talituste ning osakondadega.
) Tuberkuloosivastaste asutuste töö korralduslik ja metoodiline juhtimine ning tuberkuloosivastaste meetmete rakendamine teiste ravi- ja ennetusasutuste, osakondade poolt: koos territooriumi haldus- ja tervishoiukomisjonidega, spetsialiseeritud tuberkuloosiuuringute instituutidega, sihtotstarbeliste asutuste väljatöötamine. elanikkonnale tuberkuloosivastase abi osutamise programmid, nende iga-aastane kohandamine ja täitmise jälgimine. Tuberkuloosivastaste meetmete kvaliteeti ja tõhusust käsitlevate seaduste, määruste, territoriaalhalduse korralduste ettevalmistamine. Ennetavate, terapeutiliste, diagnostiliste ja epideemiavastaste meetmete kompleksi iga-aastane planeerimine. Tsentraliseeritud kontrolli korraldamine ja rakendamine erinevate erialade arstide töö üle kliiniliste ja diagnostiliste meetmete rakendamisel. Erinevate asutuste arstide ja parameedikute koolitamine koos spetsialiseeritud uurimisinstituutide ja meditsiiniülikoolide osakondadega. Tuberkuloosivastase võitluse alaste konverentside, seminaride, koosolekute, teadusseltside koosolekute läbiviimine, kongressidel, konverentsidel osalemine, parimate praktikate propageerimine.
) Tuberkuloosi diagnoosimine, diferentsiaaldiagnostika. Patsientide ravi ja rehabilitatsioon: erakorraliste ja planeeritud kõrgelt kvalifitseeritud eriteenuste osutamine elanikkonnale, konsultatsioonid, tuberkuloosi kõikide vormidega patsientide ravi ja rehabilitatsioon, patsientide suunamine diagnoosimiseks ja ravi kohandamiseks uurimisinstituutidesse ja teistesse spetsialiseeritud asutustesse.
) Sanitaarkasvatustöö: erinevate populaarsete tuberkuloosiennetusalaste materjalide väljaandmine, tuberkuloosivastase võitluse päevade ja kuude pidamine, elanikkonna koolide korraldamine, esinemine raadios, televisioonis, materjalide avaldamine ajalehtedes ja ajakirjades, loengute pidamine, vestluste pidamine. Arstide laialdane kaasamine tuberkuloosivastasesse propagandasse üldpraktika, piirkonna üldarstid, lastearstid, epidemioloogid ja sanitaararstid, maaarstid ja parameedikud, piirkonnaõed.
Dispanser koosneb neljast hoonest ja selle struktuuris on:
540 voodikohaga haiglad (lapsed ja täiskasvanud) kopsu- ja kopsuvälise tuberkuloosi raviks ning 9 voodikohaga päevahaigla.
Dispanseri osakond (täiskasvanud ja lapsed) 376 külastusega vahetuses.
Statsionaarses tuberkuloosidispanseris on 17 osakonda, millest 7 on kliinilised ja 10 parakliinilised osakonnad. Kliiniliste osakondade hulka kuuluvad:
ekstrapulmonaalse tuberkuloosi osakond 45 voodikohaga;
kirurgiaosakond - rindkere 50 voodikohaga;
kopsutuberkuloosi osakond nr 1 100 voodikohaga;
kopsutuberkuloosi osakond nr 2 100 voodikohaga;
kopsutuberkuloosi osakond nr 3 100 voodikohaga;
kopsutuberkuloosi osakond nr 4 79 voodikohaga, millest 9 on päevahaiglad;
laste kopsutuberkuloosi osakond 75 voodikohaga.
2 Laste kopsutuberkuloosi osakonna struktuur
Laste kopsuosakond asub eraldi hoones, teedest eemal ja on suure haljasalaga. 2012. aastal haljastati laste dispanseri territoorium, paigaldati hulgaliselt kauneid lehtlaid, spordikomplekse, lõõgastumiseks pinke, kiikesid, millel on kasulik mõju laste kohanemisele ja taastumisele. Osakonnas on loodud kõik tingimused töötajate töötamiseks ja patsientide viibimiseks.
Osakonnas on:
kiirabi
ravituba,
Mantouxi katseruum
röntgeni tuba
füsioteraapia tuba
laboratooriumis
3 õe ametikohta, kus lapsed on jaotatud vanuse järgi: 1. ametikoht - lapsed vanuses 0 kuni 5 aastat, 2. ametikoht - lapsed vanuses 5 kuni 12 aastat, 3. ametikoht - lapsed vanuses 13 kuni 18 aastat. Iga postitus on mõeldud 25 lapsele. Kõik osakonna postid on üksteisest isoleeritud ning neil on eraldi sisse- ja väljapääsud. Ühel postil nakatumise korral lapsed omavahel tihedalt kokku ei puutu.
Halduskabinetid: õe kabinet, elaniku tuba, perenaise õe kabinet
Majapidamisruumid
Toiduosakond
Palatite varustus ja varustus vastab osakonna profiilile ja sanitaarnormidele. Palatite valgustus vastab sanitaarnormidele. Päevasel ajal määratakse see valguskoefitsiendiga, mis võrdub aknapinna ja põrandapinna suhtega vastavalt 1:5-1:6. Õhtul on kambrid valgustatud luminofoorlampidega. Ruumide ventilatsioon toimub toitekanalisüsteemi abil. Koridor toimib haiglas täiendava õhureservuaarina ning on loomuliku ja kunstliku valgustusega.
Osakonnas on vastavalt kehtestatud korrale töötajatele ja patsientidele kohustuslik sisemine rutiin, mis tagab patsientide ravi- ja kaitsereziimi järgimise.
Osakond on kliinikuga ühendatud läbikäiguga.
Pikaajaliste bronhopulmonaarsete haigustega lapsed hospitaliseeritakse lasteosakonda spetsiifilise protsessiga diagnostika eesmärgil. Lisaks võetakse lapsi kontrollitud profülaktikaks:
"pöörde" perioodil - esmase tuberkuloosinakkuse varajane periood
suureneva tuberkuliinitundlikkusega
hüperergilise tundlikkusega tuberkuliini suhtes
varases eas väljakujunenud tuberkuloosinakkuse koldeid ja sotsiaalseid riskirühmi
Haiglasse paigutatakse ka lapsed, kellel on pärast spetsiifilist BCG vaktsineerimist vaktsineerimisjärgsed tüsistused.
Aruanne kopsutuberkuloosi lasteosakonna 2014. aasta tööst. võrdlusnäitajates alates 2013. aastast
Alates 2014. aastast on osakonna voodikohtade arvu vähendatud 105-lt 75-le.
Aruanne kopsutuberkuloosi lasteosakonna tööst 2013-2014.
|
Osakonna töö |
||||
|
|
||||
|
Ravitud patsientide arv |
||||
|
Voodipäevade plaani täitmine |
||||
|
Keskmine osakonnas viibimise aeg |
|
|
||
|
Voodikäive aastas |
|
|
||
|
Vooditöö aastas |
||||
|
Linnahaiged (Habarovsk) |
||||
|
Maaelu |
||||
|
Teistelt territooriumidelt (EAO) |
||||
Ravi saanud patsientide jaotus soo ja vanuse järgi 2014. aastal.
|
Vanus/aastad |
Abs kokku. arv % |
||||||
|
|
|
|
|||||
|
|
|
abs. number |
abs. number |
|
|||
|
|
|
|
|
|
|
|
|

Osakonnas 2014. aastal ravitud tuberkuloosi kliiniliste vormide tabel.
Osakonnas ravil olevate laste sotsiaalse struktuuri järgi: Organiseerimata lapsed - 83 inimest, mis on 39,7% kõigist ravitavatest lastest, organiseeritud lapsed - 126 inimest, mis on -60,3%. Arvata võib, et osa organiseerimata lastest jääb üldarstivõrgu vaateväljast välja ega jõua tuberkuloosiarstini. Ja koolieelsed ja kooliasutused on kohalike ftiisiaatrite tähelepanu all, kus tehakse pidevalt ennetavat ja sanitaarkasvatustööd. Samuti on tendents, et vanemad keelduvad oma lastele Mantouxi testi tegemast. Selliste vanematega peetakse vestlusi diagnostiliste testide vajalikkusest ja nende rollist laste ja noorukite tuberkuloosi tuvastamisel.
Kõrval nosoloogiline vorm Esikohal on intratorakaalsete lümfisõlmede tuberkuloos (60,9%), millele järgneb infiltratiivne tuberkuloos (18,1%).
Laste tuberkuloos tekib kõige sagedamini kohe pärast kokkupuudet tuberkuloosi nakkuse allikaga ja seetõttu peaks laste haigestumuse määr teoreetiliselt üsna usaldusväärselt kajastama tuberkuloosi üldist epideemilist olukorda. Lapsed on tundlikud tuberkuloosi epideemilise olukorra muutuste suhtes ning laste tuberkuloosi esinemist peetakse oluliseks prognostiliseks indikaatoriks, mis peegeldab muutusi epideemiaolukorras.
3 Osakonna töö eripära
Tuberkuloos on juhitav ja ravitav infektsioon Kui parandate haigete sotsiaalseid elutingimusi, tagate neile vajalikud ravimid, kontrollite ravimite tarbimist, järgite põhimõtet kompleksne ravi, siis aitab see kõik vähendada tuberkuloosi haigestumist ja suremust. Tuberkuloosivastased ravimid ei oma mitte ainult ravitoimet, vaid on ka raskemad halb mõju kogu kehas, põhjustades toksilis-allergilisi reaktsioone (düspeptilised, vaimsed häired, maksa- ja neerufunktsiooni häired, nägemis- ja kuulmishäired). Seetõttu on tuberkuloosihaigete ravi peaaegu alati keeruline.
Viimasel ajal on maailmas palju tähelepanu pööratud multiresistentse tuberkuloosi leviku probleemile, mille puhul Mycobacterium tuberculosis on resistentne vähemalt kahe ravimi – isoniasiidi ja rifampitsiini – suhtes.
Ravimiresistentse tuberkuloosi ravi lastel ja noorukitel on väga keeruline, kuid õigesti valitud optimaalsed ravirežiimid, võttes arvesse Mycobacterium tuberculosis'e tundlikkust ja individuaalset lähenemist patsiendile, võimaldavad enamikul juhtudel saavutada haiguse soodsaid tulemusi.
Osakonnas läbivad lapsed ennetavat ja spetsiifilist ravi alates 3 kuust kuni aastani ning MDR-tuberkuloosiga kuni 2 aastani ning nõuavad tundlikumat ja tähelepanelikumat suhtumist kogu personalilt.
Õde mängib tuberkuloosi ravimisel olulist rolli. Patsiendi seisund sõltub tema valmisoleku tasemest, professionaalsusest ja võimest luua psühholoogilist mugavust.
Tuberkuloosivastastel ravimitel on lisaks ravitoimele ka raskem negatiivne mõju kogu organismile, põhjustades toksilis-allergilisi reaktsioone (düspeptilisi, psüühikahäireid, maksa- ja neerufunktsiooni häireid, nägemis- ja kuulmishäireid). Seetõttu on tuberkuloosihaigete ravi peaaegu alati keeruline.
1.4 Tuberkuloosi ravi tunnused lastel ja noorukitel
IN kompleksne teraapia Tuberkuloosihaigete jaoks on kõige olulisem samm etiotroopne ravi, Mycobacterium tuberculosis'e elujõulisuse pärssimine. Keemiaravi ravimite kombinatsioonide väljakirjutamine määratakse kindlaks Vene Föderatsiooni Tervishoiuministeeriumi 21. märtsi 2003. aasta määrusega nr 109 (muudetud 29. oktoobri 2009. aasta föderaalseadusega nr 855) „Antivastaste ravimite parandamise kohta. -tuberkuloosi meetmed Vene Föderatsioonis”, vastavalt standardsetele keemiaravi režiimidele.
Laste ja noorukite füsioloogilised iseärasused, tuberkuloosi esmaste ja sekundaarsete vormide kulg nendes vanuserühmades nõuavad teraapias mõningaid täiendusi ja täpsustusi.
Patsientide terapeutilistesse kategooriatesse jaotamisel võetakse arvesse, et mikrobioloogiliseks uuringuks on patoloogilise materjali saamine suuri raskusi, mis vähendab tuberkuloosi bakteriaalsete vormide tuvastamise tõenäosust isegi tavaliste ja keeruliste protsesside korral.
Lastele on iseloomulik tuberkuloosiprotsessi aeglasem involutsioon ravi esimeses etapis, mis on tingitud kasvava organismi füsioloogilistest omadustest (ainevahetusprotsesside aktiivsus, suurem kui täiskasvanutel, vedelikusisaldus kehas, neuroendokriinsüsteemi ebastabiilsus). regulatsioon, närvisüsteemi labiilsus), mis pikendavad infektsiooniga kohanemise perioodi. Lisaks iseloomustab lapsi suurem afiinsus tuberkuloosiinfektsiooni suhtes lümfisüsteemi suhtes kui täiskasvanutel ja aeglasem taastumine ravi ajal. Kõik see muudab teatud kohandusi ravi ajastuses ja seab piirangud kasutatavate keemiaravi ravimite valikule ja nende annustele.
Laste ja noorukite tuberkuloosi ravimisel kasutatakse kõiki peamisi tuberkuloosivastaseid ravimeid. Lastele ja noorukitele määratakse isoniasiidi keskmine ööpäevane annus 10 mg/kg kehakaalu kohta, kuid mitte üle 0,6 g ööpäevas. Etambutooli ei soovitata kasutada väikelastel nägemisorganite seisundi kontrolli puudumise tõttu.
Laste ja noorukite tuberkuloosi ravi korraldus ja ajastus. Ravi peaks olema kõikehõlmav, pikaajaline, koos hügieeni- ja toitumisrežiimi nõuetekohase korraldamisega.
Peamise ravikuuri läbiviimisel on 2 etappi: ravi esialgne (intensiivne faas) ja jätkufaas. Nende rakendamise koht ja aeg määratakse kindlaks, võttes arvesse tuvastatud protsessi tõsidust, bakterite eritumise olemasolu, protsessi iseärasusi (tuberkuloosivastaste ravimite taluvus, kaasuv patoloogia, mycobacterium tuberculosis'e tundlikkus ravimite suhtes), nagu samuti kui vanuselised omadused (varajane iga- 0-3 aastat ja puberteet) ja perekonna sotsiaalne staatus.
Esimene etapp - ravi esialgne (intensiivne faas) viiakse läbi haiglatingimustes, sõltumata patsientide terapeutilisest kategooriast, 3 kuu jooksul. Mitme ekstrapulmonaalse lokalisatsiooniga primaarse tuberkuloosi ägedate (miliaarne tuberkuloos, tuberkuloosne meningiit) ja generaliseerunud vormide korral on ravi intensiivne faas 4-6 kuud. Olenevalt raviskeemist kasutatakse 3-4 tuberkuloosivastast ravimit.
Etapi põhiülesanded: haiguse raviskeemi väljatöötamine, võttes arvesse kaasuva patoloogia olemasolu, kontori resistentsust tuberkuloosivastaste ravimite suhtes, tuberkuloosivastase keemiaravi talutavust, samuti protsessi positiivse dünaamika saavutamist. kontrolluuringu ajal (abacillatsioon, kopsukoe hävitamise sulgemine).
Teine etapp on ravi jätkufaas, põhiülesanne on lõpetada põhiravikuur.
Ravi efektiivsuse jälgimine
Ravi efektiivsuse määramiseks viiakse läbi järgmised toimingud:
üldine kliiniline läbivaatus (mürgistusnähtude hindamine, patsiendi kaebused, objektiivne uurimine);
laboriuuringud (kliinilised vere- ja uriinianalüüsid, maksafunktsiooni vereanalüüsid) igakuiselt kõigi kategooriate patsientide ravimisel;
Mycobacterium tuberculosis'e patoloogilise materjali mikrobioloogiline uurimine (röga, bronhide pesemine) isoleeritud kultuuride tundlikkuse määramisega antibakteriaalsete ravimite suhtes vastuvõtmisel - kolm korda, seejärel kaks korda;
Röntgentomograafiline uuring vastavalt raviskeemidele;
Ultraheli, kompuutertomograafia vastavalt näidustustele;
kopsude funktsionaalne uurimine patsiendi vastuvõtmisel ja lahkumisel;
bronholoogiline uuring vastavalt näidustustele;
tuberkuliini diagnostika patsiendi vastuvõtmisel ja lahkumisel.
Ravi peaks olema suunatud infiltratiivsete muutuste täielikule resorptsioonile, kahjustuste tihendamisele või lupjumisele ning funktsionaalsete häirete kõrvaldamisele.
II. Spetsiaalne sektsioon
1 Õe ametijuhend
Üldsätted
1. Osakonnaõe ametikohale nimetatakse meditsiinilise keskharidusega isik.
2. Võttis tööle ja vabastas töölt KGBIZ “Tuberkuloosivastase dispanseri” peaarst kokkuleppel osakonnajuhatajaga.
3. Palatiõde töötab osakonnajuhataja ja ftisiaatri vahetu alluvuses.
4. Oma tegevuses juhindub ta käesolevast ametijuhendist, kõrgemate ametnike juhistest, samuti: juhtorganite juhend- ja metoodilistest dokumentidest.
5. Palatiõde peaks teadma:
· põhiteave tuberkuloosi epidemioloogia, kliinilise pildi, ravi ja sanitaarpreventsiooni kohta;
· aseptika ja antisepsise aluspõhimõtted;
· kehtestatud meditsiiniline dokumentatsioon ja selle täitmine;
Jaoskonnaõe ees seisvad ülesanded, tema õigused ja kohustused;
· deontoloogia ja arstieetika alused;
· teadusliku töökorralduse alused meditsiinitöötajad;
· ägeda seisundi (verejooks, südame- ja hingamispuudulikkus) esmaabi osutamise kord ja ulatus;
Patsiendi bronhoskoopiaks ettevalmistamise, BC jaoks bronhide ja maoloputusvee võtmise, tubasiidide inaktiveerimise uriini testimise ja muud asutuses kasutatavad uuringud ja raviprotseduurid. 6. Palatiõde peab teadma:
· subkutaansete ja intramuskulaarsete süstide tehnika, intravenoossed infusioonid, eksudaadi ja õhu väljapumpamine pleuraõõnest, põie kateteriseerimine;
· elektrokardiogrammi tegemine;
· tuberkuliinitestide tegemine ja lugemine;
· veregrupi määramine, vere, plasma ja vereasendajate tilk- ja jugaülekanne.
· lihtsate hingamistestide (Sabraze, Stange, spiromeetria), pulsi ja vererõhu määramine.
P. Töökohustusedõde laste kopsutuberkuloosi osakonna osakonnas
1. Palatiõe põhiülesanne on tuberkuloosiarsti ettekirjutuste täitmine, mis on suunatud vastuvõetud patsientide ravimisele.
2. Tööülesannete vastuvõtmine ja üleandmine osakonnas kehtestatud korras.
3. Tehke koos arstiga patsientidele ringe ning tehke märkmeid ja lepitage vastuvõtuaegu ettenähtud korras.
4. Täitke ja säilitage kehtestatud meditsiiniline dokumentatsioon. Kleepige uurimistulemused haiguslugu.
5. Patsientidele viivitamatu abi osutamine esmaabi kopsuverejooksude, hingamis- ja südamepuudulikkuse ning muude ägedate seisundite puhul, mis ohustavad patsiendi elu.
6. Järgige arsti ettekirjutusi ettenähtud viisil.
7. Uurige nõrku patsiente üksikasjalikult, abistage neid pesemisel, toidake neid. Puhasta nahka, pese silmi, suud, kõrvu jne.
8. Suunake patsiendid ettenähtud korras uuringutele ja raviprotseduuridele. Võtke materjal analüüsiks (kliiniline, bioloogiline ja bakterioloogiline jne) vastavalt arsti juhistele ja saatke see viivitamatult kontrolli.
9. Instrueerida ja ette valmistada patsiente määratud laboratoorseteks ja diagnostilisteks uuringuteks ettenähtud korras.
10. Koostage portsjoninõuded ja nõuded ravimitele, materjalidele, hooldusvahenditele jne. vastavalt kehtestatud korrale. Materjalid ja ravimid vastu võtta õde.
11. Jälgige patsientide toitmist vastavalt ettenähtud dieetidele.
12. Võtta vastu äsja vastuvõetud patsiente ja paigutada nad pärast vastavate dokumentide täitmist palatitesse. Patsientide väljakirjutamine ettenähtud viisil.
13. Isiklikult jälgige ravimeid võtvaid patsiente.
14. Tagage, et patsiendid, külastajad ja töötajad järgiksid sisemisi eeskirju.
15. Teatage koheselt kõrgematele ametnikele (vanemõde, arst või valvearst) kõikidest erakorralistest juhtumitest (patsiendi surm, mürgistus, režiimi rikkumine jne).
17. Jälgige kehtestatud sanitaarrežiimi (ruumide märgpuhastus, ruumide ventilatsioon, desinfektsioonivahendite kasutamine, voodipesu vahetus, hügieenilised vannid ja dušid jne) rakendamist nooremmeditsiinitöötajate poolt.
18. Isoleerige atonaalses seisundis patsiendid vastavalt arsti juhistele. Olge patsiendi surma korral kohal ja helistage surma kinnitamiseks arstile või valvearstile. Valmistage ette ja viige surnukehad surnukuuri.
19. Tagada patsientide kohalolek kell hommikused harjutused, tegevusteraapia ja muud terapeutilised ja diagnostilised meetmed. Vii läbi vestlusi patsientidega tervisekasvatuse teemadel.
20. Järgida kõrgemalseisvate ametnike juhiseid, mis ei ole käesolevas ametijuhendis ette nähtud, kuid tulenevad tootmisvajadusest.
21. Järgige sisemisi tööeeskirju, tööstuslikke sanitaartingimusi, ohutusnõudeid ja tuleohutust.
22. Järgige lastele abi osutavas haiglas meditsiinilist ja kaitsereziimi.
III Õe vastutus laste kopsutuberkuloosi osakonna osakonnas
Vastutab laste eest 24 tundi.
2. kannab vastutust käesolevas ametijuhendis sätestatud funktsionaalsete kohustuste täitmata jätmise või mittenõuetekohase täitmise eest.
3. kannab vastutust sisemiste tööeeskirjade, sanitaarnormide, ohutuseeskirjade ja tuleohutuse järgimise eest.
4. Vastutab töökohustuste ettenähtud korras vastuvõtmise ja üleandmise ning arsti ettekirjutuste täitmise eest.
5. Pole õigust magada.
6. kannab vastutust viivitamatu eelarstiabi osutamise eest patsiendi elu ohustava seisundi korral.
7. Vastutab patsientide ettevalmistamise eest ettenähtud laboratoorseteks, terapeutilisteks ja diagnostilisteks meetmeteks.
8. Vastutab kehtestatud korrashoiu eest meditsiiniline dokumentatsioon.
9. vastutab portsjoninõuete ja ravimitele, hooldusvahenditele esitatavate nõuete õigeaegse koostamise eest, sidemed vastavalt kehtestatud korrale. Vastutab olemasolevate tööriistade ja kodutehnika korrashoiu eest. Vastutab ametikohal kehtestatud sanitaar- ja hügieenirežiimi rakendamise eest.
10. Vastutab õe töö süstemaatilise jälgimise eest.
11. Kantab vastutust avalike organisatsioonide ja rahvakontrolliorganite ettepanekute elluviimise eest.
12. Ametikohustuste täitmata jätmise ja antud õiguste kasutamata jätmise eest võib administratsioon võtta jaoskonnaõe vastutusele kehtivate õigusaktidega ettenähtud viisil.
13. Lastetuberkuloosi kopsuosakonna palatiõde vastutab riigisaladust, ärisaladust, samuti konfidentsiaalset teavet ja isikuandmeid sisaldava teabe omavolilise edastamise võimaldamise eest.
2 Töökoha lühikirjeldus
Arstikoht on õe töökoht. Postitusel on järgmised kohustuslikud üksused:
võtmega lukustatavate sahtlitega laud dokumentatsiooni hoidmiseks;
Ravimite hoiukapp – kõiki ravimeid hoitakse eraldi riiulitel koos vastavate siltidega. Välised tooted asetatakse ühele riiulile, sisemised tooted teisele. Sidematerjali hoitakse eraldi karbis. Ravimite hoiukapis on tabel suurimate ühekordsete ja ööpäevaste annuste kohta. Ravimeid jagatakse vastavalt retseptilehele, rangelt vastavalt kellaajale. Patsient võtab ravimit ainult õe juuresolekul.
Kõik narkootilised ja mürgised ravimid kuuluvad osakonnas kvantitatiivsele arvestusele. ravimid, samuti ravimite ja sidemete loetelu, mis on kinnitatud NSVL Tervishoiuministeeriumi 27. detsembri 1984. aasta korraldusega. nr 1474. Arvestust peetakse spetsiaalses raamatus, mis on nummerdatud, pitseeritud ja pitseeritud peaarsti allkirja ja raviasutuse pitseriga.
tabel ravimite väljastamiseks;
laud desinfektsioonivahenditega keeduklaaside ja termomeetrite leotamiseks.
Oma postituses töötan järgmiste dokumentidega:
Statsionaarse patsiendi haiguslugu. Ma kleebin sellesse labori-, instrumentaal- ja muude uuringute tulemused. Temperatuurilehel märgin hommikuse ja õhtuse kehatemperatuuri. Ma märgin vormi 20 kord 7 päeva jooksul.
Personali tegevust pedikuloosi tuvastamisel reguleerib Vene Föderatsiooni tervishoiuministeeriumi 26. novembri 1998. aasta korraldus. nr 342 “Tüüfuseepideemia ennetamise ja täide vastu võitlemise meetmete tugevdamise kohta”.
IN vastuvõtuosakond Haigla teeb kõikidele taotlejatele kohustusliku pedikuloosiuuringu. Uuringu tulemus märgitakse haiguslugu ja peatäide uuringu päevikusse.
registreerimine ajakirjas (f-60);
saadetakse hädaabiteade nakkushaiguse kohta (f-058\u) riikliku sanitaar- ja epidemioloogilise epidemioloogia keskusele pedikuloosi registreerimiseks elukohas;
Temperatuurilogi: märgin temperatuuri hommikul ja õhtul. Panen kirja vastuvõetud ja väljakirjutatud patsientide nimed.
Sõidupäeviku vorm 20
Palatite üldpuhastuse logi
Ülesannete lehed
Logiraamat palatites bakteritsiidsete kiiritajate töö fikseerimiseks
Menetluspäevik F 029-U, 10.04.1980.
Jaoskonnaõe ametijuhend
tuberkuloosiõde sanitaar
2.3 Palatiõe töö
Palatiõena tegelen haigete laste eest ja jälgin mulle määratud palatite sanitaarhooldust. Tagan raviarsti ettekirjutuste fikseerimise ja täpse täitmise. Olen kohal, kui resident või valvearst teeb patsientidele ringe, annan neile teavet patsientide tervisliku seisundi kohta ning saan neilt edasisi juhiseid patsientide eest hoolitsemiseks. Minu tööülesannete hulka kuulub rutiinne hommikune ja õhtune termomeetria mõõtmine, pulsi ja hingamise loendamine, päevase uriini ja röga koguse mõõtmine, kõigi nende andmete kandmine haigusloo ja (või) temperatuurilehele.
Jälgin palatites valitsevat puhtust, vaikust ja korda. Kontrollin ja nõuan patsientidelt isikliku hügieeni reeglite täitmist (nahahooldus, suuõõne, juuksed, küüned). Muretsen patsientide õigeaegse varustamise pärast kõige raviks ja hoolduseks vajalikuga, jälgin õigeaegset hügieenivannide manustamist, aluspesu ja voodipesu vahetust. Abistan nõrgestatud patsiente pesemisel, toitmisel, joomisel, silmade, suu, kõrvade pesemisel ja lamatiste tekke ennetamisel.
Kogun analüüside jaoks materjali (uriin, röga, lima jne), viin need laborisse, saan õigeaegselt uurimistulemused ja lisan haigusloosse.
Jälgin patsientide, nooremmeditsiinipersonali ja külastajate vastavust haigla sisekorraeeskirjadele, jälgin palatites meditsiini- ja kodutehnika korrashoidu, ravimikappe, koostan nõudeid ravimitele, sidemetele ja patsiendihooldusvahenditele. Minu tööülesannete hulka kuulub ka patsientide suunamine erinevatele uuringutele, nende tulemuste kandmine haiguslugudesse ja portsjoninõuete koostamine vastavalt arsti ettekirjutusele.
Võtan vastu äsja vastuvõetud patsiente, kontrollin esikus teostatava sanitaarravi kvaliteeti ning paigutan patsiendid vastavasse palatisse.
Kehatemperatuuri mõõtmine
Tehnoloogia standard on lihtne meditsiiniteenused
|
Tööohutusnõuded teenuste osutamisel |
1. Enne ja pärast uuringut on vajalik kätehügieen. 2. Elavhõbedatermomeetri kahjustuste korral koguda elavhõbeda ja termomeetri jäägid kokku ning teostada demercuriseerimine, paigutades jäätmed klassi “G”. |
|
Lihtmeditsiiniteenuse teostamise tingimused |
Statsionaarne |
|
Lihtsa meditsiiniteenuse funktsionaalne eesmärk |
Diagnostika. |
|
Materiaalsed ressursid |
Meditsiiniline termomeeter (elavhõbe, elektrooniline või muu kasutamiseks heaks kiidetud). Antiseptiline lahus käte raviks. vaseliin ( Vaseliiniõli) - rektaalse temperatuuri mõõtmisel. Desinfitseerimisvahend termomeetrite töötlemiseks. Marli salvrätikud. Vedelseep. Ühekordne käterätik personalile. Konteiner desinfitseerimiseks. Demercuriser (0,2% hapendatud kaaliumpermanganaadi lahus). Mittesteriilsed kindad (rektaalse temperatuuri mõõtmisel). Vaata. |
|
Lihtmeditsiiniteenuse teostamise metoodika tunnused |
Alla üheaastastel lastel mõõdetakse kehatemperatuuri kaenlaaluses, suus, pärasooles ja kubemevoldis. |
|
Algoritm kehatemperatuuri mõõtmiseks kaenlas |
1. Protseduuri ettevalmistamine: 1. Pese ja kuivata käed (kasutades seepi või antiseptikut). 2. Valmistage ette termomeeter (klaasist elavhõbe): kontrollige selle terviklikkust. 3. Tutvustage end patsiendile ja selgitage eelseisvat protseduuri. 4. Raputage termomeetrit ülalt alla, nii et elavhõbe kukub mööda kolonni alla reservuaari. II Protseduuri läbiviimine: 1. Kontrollige kaenlaalust, vajadusel pühkige salvrätikuga kuivaks. 2. Asetage termomeeter kaenlasse nii, et elavhõbedapaak oleks igast küljest patsiendi kehaga tihedas kontaktis (suruge õlg rinnale). 3. Jätke termomeeter vähemalt 5 minutiks seisma. III.Protseduuri lõpetamine: *Eemaldage termomeeter kaenla alt, lugege termomeetri näidud, hoides seda horisontaalselt silmade kõrgusel *Teavitage patsienti mõõtmistulemustest *Raputage termomeetrit ülalt alla, et elavhõbe langeks alla kolonn reservuaari, asetada desinfitseerimislahusega anumasse * Pese ja kuivata käed (seebi või antiseptikumiga) * Märkige tulemuste kohta vastav märge meditsiinilises dokumentatsioonis * Palavikuga haigetest teavitage valvearsti. |
2.4 Kvantitatiivsed ja kvalitatiivsed tulemusnäitajad
Töötades lasteosakonnas, õena, pean suutma tuvastada laste psühholoogilisi ja psühhofüüsilisi probleeme, et õigeaegselt vältida konfliktsituatsiooni ning võimalusel aidata lapsel probleemi lahendada.
Oluline ja vastutusrikas hetk minu töös on suhtlemine laste sugulastega - see hõlmab soovitusi režiimi, toitumise, selgitavate vestluste, hügieenioskuste koolituse, epideemiavastaste meetmete ja palju muud.
Aruandeperioodil ei olnud tal administratsioonilt märkusi ega kaebusi.
2014. aastaks Tegin järgmised manipulatsioonid:
Kogu oma praktikas õena töötamise aja jooksul ei esinenud ühtegi süstimisjärgset tüsistust (infiltraat, abstsess), mis viitab õige täitmine nahasisese, subkutaanse ja intramuskulaarse süstimise tehnikad ning sanitaar-, hügieeni- ja epideemiavastase režiimi reeglite järgimine.
5 Sanitaar-hügieeniline ja epideemiavastane režiim
Oma töös palatiõena kasutan sanitaar- ja epideemiavastase režiimi järgimiseks järgmisi korraldusi:
Vene Föderatsiooni tervishoiuministeeriumi 21. märtsi 2003. aasta korraldus. “Tuberkuloosivastaste meetmete täiustamisest Vene Föderatsioonis” nr 109
Sanitaar- ja epidemioloogilised eeskirjad "Tuberkuloosi ennetamine". SP 3.1.1295-03, 25. juuni 2003.
Vene Föderatsiooni tervishoiuministeeriumi 13. veebruari 2004. aasta korraldus. nr 50 „Tuberkuloosi seire registreerimis- ja aruandlusdokumentatsiooni rakendamise kohta“
Tuberkuloosi nakkuskollete klassifitseerimise juhised, 1980.
SanPin 2.1.3.2630-10 "Meditsiinitegevusega tegelevate organisatsioonide sanitaar- ja epidemioloogilised nõuded"
Tööstusstandard 42-21-2-85, mis määratleb meetodid, vahendid ja režiimi meditsiinitoodete (süstlad, nõelad, instrumendid) desinfitseerimiseks ja steriliseerimiseks OST 42-21-2-85.
Desinfektsioonivahendite kasutamine
Aruandeperioodil kasutati osakonnas desinfitseerimiseks järgmisi lahuseid: Brilliant, Sepotosan T.
Desinfitseeriv teemant
*8% -60 min - üldpuhastus *10% - 120 min - kaltsude desinfitseerimine peale üldpuhastust
Desinfektsioonivahend Sepotosan T
*1% - jooksev puhastus
*1% - 120 min - kaltsude desinfitseerimine peale jooksvat puhastust
Tuberkuloos on nakkushaigus, mille puhang ja levik sõltub suuresti sotsiaalsetest tingimustest, eelkõige elanikkonna elatustasemest.
Tuberkuloos on juhitav ja ravitav infektsioon.Kui parandate haigete sotsiaalseid elutingimusi, varustate neid vajalike ravimitega, jälgite ravimite tarbimist ja järgite kompleksravi põhimõtet, aitab see kõik vähendada haigestumust ja suremust. tuberkuloosist.
Haigust saab ennetada tervisliku eluviisiga. Tuleks järgida töö- ja puhkegraafikut, süüa õigel ajal ja toitvalt, liikuda rohkem, olla värskes õhus, vältida depressiooni – ja sa ei jää haigeks.
Õde mängib olulist rolli tuberkuloosi ravis ja ennetamises. Oluline on ju vajalikku infot meist igaüheni edastada ning sellele aitab kaasa sanitaar- ja kasvatustöö, mida teeb õde koos tuberkuloosiarstiga.
Sanitaarkasvatustöö on reklaamitegevuste kogum tervislik pilt elu elanikkonna seas. Selle peamine eesmärk on parandada ühiskonna üldist ja sanitaarkultuuri.
Selle töö oluline punkt on koolieelse lasteasutuse hügieeniline haridus ja koolieas. Üks selle töö valdkondi on laste tuberkuloosi mittespetsiifiline ennetamine. Tuberkuloos on lakanud olemast kodutute, kerjuste, narkomaanide, alkohoolikute ja vangide haigus, selle all kannatavad üha enam üsna jõukad inimesed. See haigus ei ole mitte ainult elanikkonna elatustaseme tuletis, vaid ka ühiskonna seisundi marker. Olukord kogu maailmas on äärmiselt pingeline: igal aastal haigestub 9 miljonit inimest, kellest iga 30 elab Venemaal. Meie riigis on iseloomulikuks ja väga murettekitavaks trendiks kujunenud laste nakatumise ja tuberkuloosi haigestumise sagenemine. Igal aastal on Venemaal mükobakteritega nakatunud 2% kogu lastest. Alates 1990. aastast haigestumus on enam kui kahekordistunud ja see kasv praegu jätkub. Praeguse laste tuberkuloosi epidemioloogilise olukorra tunnused on järgmised: haigestumiste arvu kasv, peamiselt koolieelses ja algkoolieas; immigrantide peredest pärit lapsed; riskirühma kuuluvad lapsed, äsja mükobakteritesse nakatunud lapsed, samuti need, kes on kokku puutunud tuberkuloosihaigetega. Esimese positiivse või hüperergilise Mantouxi testi tõttu tuberkuloosivastases dispanseris vaadeldud haigete laste arv on suurenenud; need moodustavad 25% kõigist äsja diagnoositud aktiivse tuberkuloosiga lastest.
Professionaalne treening. Suurenenud töö efektiivsus raviasutus sõltub suuresti õendustöötajate professionaalsusest ja isikuomadustest. Uued tehnoloogiad tervishoius, uued diagnostika- ja ravimeetodid, suurenenud nõuded õendusabi kvaliteedile – kõik see loob vajaduse täiendada oma teadmisi ja oskusi ning mõista uutmoodi õe rolli praktilises tervishoius.
Õe töö lasteosakonnas eeldab vastavaid teadmisi, oskusi ja vilumusi. Täiendan pidevalt oma professionaalset taset, osaledes KGBI “PTD” konverentsidel ja õppides iga 5 aasta järel Tervishoiuspetsialistide Kõrgema Koolituse Instituudis.
I. Konverentsid KGBI "PTD" alusel
Epideemiavastase režiimi järgimise tagamine haiglas.
HIV-nakkuse epidemioloogia ja ennetamine.
Õdede eetikakoodeks.
Mis on tuberkuloos? Tuberkuloosi ravi ja ennetamine.
Tuberkuloosi varajane diagnoosimine lastel ja noorukitel.
Eelkooliealiste ja kooliealiste laste hügieeniõpetus Erialase kirjanduse, meditsiiniajalehtede, ajakirjade lugemine: “Õde”, “Õde”, “Õde”.
Kirjandus
1) “Õendusteadus ftisioloogias” N.A. Mitrofanova, Yu.V. Pylaeva 2013
) “Uusim teatmik õdedele” OÜ “Slaavi raamatute maja” 2011. 3) Ajakiri “Õendus” 2010-2012.
) Ajakiri "Nurse" 2011-2012.
) Ajakiri "Õde" 2012. a
) "Phthisiology" B.E. Borodulin, E.A. Borodulina 2009
480 hõõruda. | 150 UAH | 7,5 $ ", MOUSEOFF, FGCOLOR, "#FFFFCC", BGCOLOR, "#393939");" onMouseOut="return nd();"> Lõputöö - 480 RUR, kohaletoimetamine 10 minutit, ööpäevaringselt, seitse päeva nädalas ja pühade ajal
Obutova Alexandra Innokentievna. Parameediku roll tuberkuloosivastaste meetmete korraldamisel tuberkuloosi nakkuskolletes maapiirkondades: väitekiri... Meditsiiniteaduste kandidaat: 02.14.03 / Obutova Alexandra Innokentyevna; [Kaitsekoht: Föderaalne Riigieelarveline Asutus "Kesk Tervishoiu korraldamise ja informatiseerimise teadusuuringute instituut"]. - Moskva, 2016.- 196 lk.
Sissejuhatus
I peatükk. Kirjanduse ülevaade 13
1.1. Tuberkuloosi epideemiline olukord Vene Föderatsioonis ja Kaug-Ida föderaalringkonnas 13
1.2. Meditsiinitöötajate tuberkuloosihaigestumine tuberkuloosi nakkuskolletes 21
1.3. Desinfektsioonivahendite kasutamine tuberkuloosi ennetamisel 27
II peatükk. Organisatsioon, materjalid ja uurimismeetodid 35
III peatükk. Tuberkuloosiga seotud epideemia olukorra tunnused Sahha Vabariigis (Jakuutias) ja meetmed epideemiavastaste meetmete tõhususe suurendamiseks tuberkuloosi nakkuskolletes... 49
3.1. Tuberkuloosi epidemioloogilise olukorra tunnused Sahha Vabariigis (Jakuutia) 49
3.2. Tuberkuloosi esinemissagedus Sahha Vabariigi (Jakuutia) meditsiiniorganisatsioonides 62
3.3. Võrdlevad omadused tuberkuloosi esinemine erineva profiiliga meditsiiniorganisatsioonide töötajate seas 66
3.4. Epideemiavastaste meetmete tõhususe suurendamise viisid tuberkuloosi nakkuskollete korral 72
IV peatükk. Tuberkuloosivastaste meetmete korralduse parandamine feldsheri ja sünnitusabipunktide tasandil 77
4.1. Parameediku ja sünnitusabi keskuste tegevuse korraldamine Sahha Vabariigis (Jakuutia) 77
4.2 Tuberkuloosihaigete populatsiooni omadused Sakha Vabariigi (Jakuutia) FAP-is 83
4.3. Komplekssete kontrollitud tuberkuloosivastaste meetmete tõhususe hindamine parameediku-ämmaemanda osakonna tingimustes 94
4.4. Algoritmi väljatöötamine parameediku poolt tuberkuloosivastaste meetmete korraldamiseks tuberkuloosinakkuskolletes maapiirkondades 1. 02
Järeldus 133
Bibliograafia
Töö tutvustus
Uurimistöö asjakohasus. Maailma Terviseorganisatsiooni hinnangul on Venemaa üks 22 riigist maailmas, kus on kõrge tuberkuloosikoormus, mille haigestumus perioodil 2002-2013. oli 79,3 100 000 elaniku kohta, samas kui Euroopa keskmine näitaja oli 35,0 100 000 elaniku kohta (Savilov E.D. et al., 2015).
Tuberkuloos, mida peeti igal ajal ja kõigis riikides sotsiaal-majandusliku ebasoodsa olukorra näitajaks, hakkas 90ndatel omandama Venemaal riikliku probleemi iseloomu (Shilova M.V., 2001). 21. sajandi algust iseloomustab tuberkuloosi epideemia olukorra stabiliseerumine (Skachkova E.I. et al., 2009). Samal ajal suureneb ravimiresistentse tuberkuloosiga ja kombinatsioonis HIV-nakkusega patsientide arv (Mishin V.Yu., 2006; Nechaeva O.B., 2012, 2015), viimased aastad 25–35-aastaste naiste haigestumuse ja suremuse suundumus on tõusnud (Nechaeva O.B. et al., 2009), mis viitab jätkuvale ebasoodsale epideemiaolukorrale riigis. Tuberkuloosihaigete seas on sotsiaalse kohanematuse esinemissagedus 3,4 korda kõrgem kui tuberkuloosi mittehaigete seas (Nechaeva O.B. et al., 2010), mis raskendab nende ravi ja jälgimist.
Viimastel aastakümnetel on Venemaal olukord meditsiiniorganisatsioonide töötajate kutsehaigestumuse osas püsinud pingeline. Olemasolevate andmete kohaselt tõusis selle tase aastatel 1993–2003 ainult 11 aasta jooksul 2,4 korda (Satsuk A.V., 2010), mis nõuab viivitamatuid meetmeid tuberkuloosiinfektsiooni haiglalise leviku vastase võitluse tõhustamiseks (Kovalyova E.P., Semina N.A., 2005; Son I.M. et al., 2006; Kornachev A.S., 2007). Sarnast olukorda võib täheldada ka tuberkuloosi haigestumusega isikutel, kellel on tuberkuloosiinfektsiooni koldeid (Shilova M.V., 2011).
Seoses tuberkuloosi ja mükobakterioosiga seotud ebasoodsa epidemioloogilise olukorra püsimise kontekstis suureneb integreeritud lähenemisviisi roll mittespetsiifiliste epideemiavastaste meetmete rakendamisel meditsiinis.
kohalikes organisatsioonides ja nakkuskolletes, mille kõige olulisem element on erinevate esemete desinfitseerimine, mis viiakse läbi erinevate desinfektsioonivahenditega (Fedorova L.S., 1998, 2006). On hästi teada, et desinfitseerimismeetmed, isegi kui desinfektsioonivahendite kasutamise soovitusi järgitakse õigesti, saavutavad vajaliku efekti ainult siis, kui patogeeni virulentne tüvi ei ole resistentne raviks kasutatava tuberkuloosivastase ravimi suhtes (Pokrovsky V.I., 1998).
Õenduspersonali rollist tuberkuloosivastaste meetmete korraldamisel on üksikuid töid (O.B. Nechaeva, 2002; E.I. Skachkova, O.B. Nechaeva, 2006). Tavapraktikas on parameedikule määratud arsti abi roll. Samal ajal täidab maapiirkondade esmatasandi tervishoiusüsteemis parameedik iseseisvaid ülesandeid, sealhulgas viib läbi tuberkuloosivastaseid ja tuberkuloosi nakatumise epideemiavastaseid meetmeid. Hajaasustuse, piirkonna keskhaiglate märkimisväärse kauguse ning aastaringse transpordi- ja maanteeühenduse puudumise tingimustes suureneb parameediku roll iseseisva lülina maapiirkondade tuberkuloosivastase teenuse süsteemis. Nende rakendamist raskendab aga parameediku tööd reguleerivate rakendusmeetodite puudumine parameediku-sünnituspunkti (FAP) tasemel.
Parameedikute jaoks on vaja välja töötada ühtne tuberkuloosivastaste ennetus- ja epideemiavastaste meetmete algoritm, mille eesmärk on vähendada tuberkuloosi haigestumist ja haigestumist FAP-i haldusterritooriumidel elavate maaelanike seas.
Uuringu eesmärk: parameedikute poolt läbiviidavate sihipäraste tuberkuloosivastaste ennetus- ja epideemiavastaste meetmete korraldamise parandamine tuberkuloosi nakatumise koldeid maapiirkondades.
Uurimistöö eesmärgid:
Hinnake tuberkuloosi epideemilist olukorda Sahha Vabariigis (Jakuutias) aastatel 2007–2014, sealhulgas maaelanike seas.
Viia läbi meditsiiniorganisatsioonide töötajate tuberkuloosi esinemissageduse võrdlev hindamine organiseeritud elanikkonnarühmade tuberkuloosimudelina, sõltuvalt tuberkuloosivastaste ja epideemiavastaste meetmete tõhususest haiguspuhangu ajal.
Hinnata Sahha Vabariigis (Jakuutias) ringlevate Mycobacterium tuberculosis'e virulentsete tüvede populatsioonis kasutatavate desinfektsioonivahendite tõhusust.
Määrata parameediku roll tuberkuloosivastaste meetmete korraldamisel Sahha Vabariigis (Jakuutias). Viia läbi kontrollitud tuberkuloosivastaste ennetus- ja epideemiavastaste meetmete kompleks parameediku ja ämmaemandapunkti tingimustes ning hinnata nende tõhusust.
Töötada välja parameediku töö algoritm tuberkuloosi tuvastamiseks ja ennetamiseks maapiirkondades.
Uurimistöö teaduslik uudsus. Tõestatud on parameediku kui iseseisva üksuse juhtiv roll tuberkuloosivastaste meetmete korraldamisel Sahha Vabariigis (Jakuutias) Komplekssete kontrollitud tuberkuloosivastaste meetmete tõhusus parameediku ja sünnitusabi osakonna tingimustes on tõestatud. hinnatud. Esimest korda määrati desinfitseerimisvahendite tõhusus Sakha Vabariigis (Jakuutias) ringlevate Mycobacterium tuberculosis'e virulentsete tüvede puhul. Tuberkuloosi esinemissageduse võrdlev hindamine erinevate profiilidega meditsiiniorganisatsioonide töötajate seas viidi läbi organiseeritud elanikkonnarühmades esineva tuberkuloosi mudelina. Tehti kindlaks meditsiiniorganisatsioonide töötajate tuberkuloosi esinemissageduse sõltuvus tuberkuloosivastaste ennetavate ja epideemiavastaste meetmete tõhususest koldeid. Tõestatud on vajadus määrata piirkonnas ringlevate mükobakterite tundlikkus desinfektsioonivahendite suhtes enne nende kasutamist tuberkuloosikolletes. Esmakordselt on välja töötatud normi rakendamise algoritm
Tuberkuloosi avastamise ja ennetamise korraldamise õigusaktid parameediku ja sünnitusabi osakonna tingimustes.
Teaduslik ja praktiline tähtsus. Näidatakse parameediku võimalusi rakendada maapiirkondades tõhusaid sihipäraseid terviklikke tuberkuloosivastaseid meetmeid. Tuberkuloosivastaste meditsiiniorganisatsioonide desinfitseerimismeetmete madala efektiivsuse põhjused on kindlaks tehtud. Pakutakse välja algoritm, mille abil parameedik rakendab sihipäraseid tuberkuloosivastaseid meetmeid tuberkuloosi tuvastamiseks ja ennetamiseks parameediku ja sünnitusabi osakonna tingimustes.
Autori isiklik panus. Autor määratles töö eesmärgi ja eesmärgid; uuringu ülesehitus; viidi läbi kirjanduse otsing ja analüüs; kogus ja töötles aruandlusvorme ja teavet FAP töö kohta; organiseeritud uurimistööd Mycobacterium tuberculosis'e (MBT) kliiniliste tüvede tundlikkuse kohta desinfektsioonivahendite ja diagnostilised uuringud Dia-skintesti kasutamine (osalusmäär 75%); Koos külaaktivistide ja FAP parameedikuga viidi läbi külasisesed tuberkuloosivastased meetmed, viidi läbi maatervishoiu tasandi parameedikute küsitlus (85%); töö tulemusi tutvustati vabariigi meditsiiniorganisatsioonidele (80%). Kogu lõputöös esitatud materjali võttis autor vastu, töötles ja analüüsis isiklikult.
Lõputöö vastavus teadusliku eriala passile. Lõputöö teadussätted vastavad eriala passile 02/14/03 – Rahvatervis ja tervishoid. Õppetulemused vastavad eriala õppesuunale, täpsemalt punktidele 2, 3.
Uurimistulemuste juurutamine praktikasse. Autori isiklikul osalusel Sahha Vabariigi (Jakuutia) Tervishoiuministeeriumi korraldus „Tuberkuloosihaigete kontrollitud ravikeskuste tegevuse korraldamise kohta Sahha Vabariigis (Jakuutia)“ nr 01-07 /1191 18.05.2015 töötati välja ja kinnitati. Välja töötatud metoodika parameediku igakülgseks tuberkuloosivastaseks ennetavaks ja epideemiavastaseks tööks tuberkuloosi nakkuskolletes, sealhulgas esmaabipunkti tingimustes koos desinfitseerimisega
Jakuudi riigieelarvelise keskeriõppeasutuse kraadiõppe programmi on sisse viidud erimeetmed, mis võtavad arvesse mycobacterium tuberculosis'e tundlikkust desinfitseerimisvahenditele. Meditsiinikolledž" erialal "Üldmeditsiin" (Jakutsk). Sahha Vabariigi (Jakuutia) riigieelarve asutuse töösse on viidud sisse desinfitseerimismeetodid Mycobacterium tuberculosis'e tundlikkuse määramisega tuberkuloosihaigetelt eraldatud desinfitseerimisvahenditele. Vabariiklik Haigla nr 2 – kiirabikeskus" (Jakutsk); Sahha Vabariigi riigieelarveline asutus (Jakuutia) „Vabariiklik haigla nr 3", Geriaatriakeskus (Jakutsk); Sahha Vabariigi riigieelarveline asutus (Jakuutia) ) "Teaduslik ja praktiline keskus "Ftissioloogia" (Jakutsk); Sahha Vabariigi (Jakuutia) riigieelarveline asutus "Neryungri regionaalhaigla Neryungri" (Neryungri).
Sahha Vabariigi (Jakuutia) riigieelarvelise asutuse "Ust-Aldani regionaalhaigla" Khomustakhi küla parameedikute töösse on viidud sisse algoritm tuberkuloosi- ja epideemiavastaste meetmete korraldamiseks maapiirkonna parameediku poolt. ja küla. Sahha Vabariigi (Jakuutia) riigieelarveline asutus Satagai "Amga regionaalhaigla". Nendes külades on autori ettepanekul ja isiklikul osalusel loodud avalikud rühmad tuberkuloosi varajaseks avastamiseks ja ennetamiseks, mis töötavad külade administratsiooni ja varade esindajate hulgast eesotsas külavalitsuste asetäitjatega. sotsiaalsed küsimused.
Omab Venemaa Föderatsiooni kasuliku mudeli sertifikaati "Seade ekstrapleuraalse õõnsuse täitmiseks" nr 302 27.06.2003.
Väljaanded. Uurimismaterjalid avaldati 17 väljaandes, sealhulgas 3 publikatsiooni Venemaa Kõrgema Atesteerimiskomisjoni soovitatud eelretsenseeritavates teadusajakirjades.
Lõputöö kinnitamine. Vabariiklikul teaduslik-praktilisel konverentsil kajastati ja arutati lõputöö põhisätteid: „Õenduse olukord tervishoiu praeguses arengujärgus Sahha Vabariigis (Jakuutias)“ (Jakutsk, 2009); teaduslikud ja praktilised konverentsid õenduse arengust maapiirkondade meditsiiniorganisatsioonides Sahha Vabariigi (Jakuutia) Tattinsky, Churapchinsky (2010), Amginsky ja Megino-Kangalassky (2011, 2015) piirkondades; vene-
American Seminar on Nursing Research (Peterburg, 2011); Ülevenemaaline teaduslik ja praktiline konverents: "Õenduse arengu moderniseerimise praegused aspektid Sahha Vabariigis (Jakuutia)" (Jakutsk, 2011); vabariikliku õdede liidu koosolekud (Jakutsk, 2011, 2014); ülevenemaaline õdede foorum (Peterburi, 2012); piirkondadevaheline teaduslik ja praktiline konverents: “Tuberkuloosivastaste meetmete korralduse parandamine Kaug-Põhjas ja Kaug-Idas” (Jakutsk, 2013); piirkondadevaheline teaduslik ja praktiline konverents: "Õendusjuhtimine tuberkuloosi ennetamisel, avastamisel ja ravis" (Jakutsk, 2013); piirkondadevaheline teadus- ja praktiline konverents rahvusvahelise osalusega: „Tuberkuloosi varajase avastamise meetodite tõhusus. Probleemid ja lahendused” (Vladivostok, 2013); Phthisiatricians National Associationi III kongress (Peterburi, 2014); ümarlaud rahvusvahelise osalusega: “Piirideta krooniliste haiguste ennetamine: TB-haigete ravi võrdlus 3 riigis (Venemaa, Kanada, Filipiinid)” (Jakutsk, 2015); Venemaa Tervishoiuministeeriumi föderaalse riigieelarvelise institutsiooni "TsNIIOIZ" aprobeerimisnõukogus.
Peamised kaitsmiseks esitatud sätted:
Sahha Vabariigis (Jakuutia) tuberkuloosi esinemissagedus perioodil 2007-2014. kipub vähenema, nagu Kaug-Ida föderaalringkonnas ja Venemaa Föderatsioonis tervikuna. Bakteriaalsete patogeenide osakaal on endiselt suur ja äsja diagnoositud MDR-TB patsientide arv suureneb oluliselt. Samal ajal on kombineeritud TB-HIV esinemissagedus ja levimus vabariigis oluliselt madalam kui Venemaa Föderatsiooni ja Kaug-Ida föderaalringkonna keskmine.
FAP tingimustes on parameedik tuberkuloosivastaste ennetus- ja epideemiavastaste meetmete peakorraldaja ja vahetu elluviija, kelle kvalifikatsioonist sõltub tuberkuloosivastase ravi kvaliteet maapiirkondades.
Väljatöötatud algoritm võimaldab parameediku poolt sihipäraste tuberkuloosivastaste ennetavate ja ennetavate meetmete terviklikku rakendamist.
epideemiavastased meetmed küla tasandil nagu organiseeritud elanikkonnarühmas, mis suurendab oluliselt ennetava tervisekontrolli hõlmatust ja vähendab alluva elanikkonna tuberkuloosi haigestumist.
Lõputöö ulatus ja struktuur
Doktoritöö koosneb sissejuhatusest, neljast peatükist, järeldusest, järeldustest, praktilisi soovitusi, viidete ja rakenduste loetelu. Töö on esitatud 168 leheküljel, illustreeritud 29 tabeli, 21 joonisega. Viidete loetelus on 204 allikat, sealhulgas 155 kodumaist ja 49 välismaist.
Desinfektsioonivahendite kasutamine tuberkuloosi ennetamisel
2012. aastal registreeriti maailmas 8,6 miljonit uut tuberkuloosijuhtu ja sellesse haigusesse suri 1,3 miljonit inimest. Surmajuhtumitest oli hinnanguliselt 170 000 surmajuhtumit MDR-TB-ga patsientidel, mis moodustab suhteliselt suure osa 450 000 uuest multiresistentse tuberkuloosi (MDR-TB) juhtumist. Tuberkuloosi haigestumus on viimastel aastatel kogu maailmas pidevalt langenud (2012. aastal 2% aastas). Ülemaailmselt on tuberkuloosi suremus alates 1990. aastast langenud 45%. Suremus ja haigestumuse määr langeb kõigis kuues WHO piirkonnas ja enamikus 22-st kõrge tuberkuloosikoormaga riigist, mis moodustavad enam kui 80% kõigist tuberkuloosijuhtumitest maailmas.
Viimase 10 aasta jooksul on sarnaseid suundumusi täheldatud ka Venemaa Föderatsioonis nii föderatsiooni moodustavates üksustes kui ka kogu riigis tervikuna. Seega on vähenenud leibkonnas kokkupuutuvate inimeste haigestumus tuberkuloosinakkusesse, elanikkonna suremusnäitajad ja suremusnäitajad tuberkuloosi ning tuberkuloosi levimus kinnipidamisasutustes. Samal ajal on laste tuberkuloosi haigestumus jätkuvalt kõrge ning mõned tuberkuloosihaigete ravikvaliteeti iseloomustavad näitajad jäävad madalaks. Üldiselt on tuberkuloosi epideemia olukord Vene Föderatsioonis jätkuvalt pingeline.
Võrreldes 2013. aastaga vähenes Venemaa Föderatsiooni elanikkonna üldine suremus tuberkuloosi 2014. aastal 11,5% (11,3-lt 10,0-le 100 tuhande elaniku kohta). 2005. aasta tippnäitajaga (22,6 100 tuhande elaniku kohta) võrreldes on täheldatav märkimisväärsem langus 55,8%. Tuberkuloosi surnute vanuselises struktuuris moodustavad valdava enamuse tööealised inimesed (80,0%). Samas on kõrgeim suremus naiste vanuserühmades 35-44 aastat ja meestel 45-54 aastat. 2014. aastal oli tuberkuloosi surnud spetsialiseeritud haiglate patsientide hulgas 71,3% varem ambulatooriumis registreerituid (2013. aastal 71,4%), MDR-TB haigeid 36,5% (2013. aastal 36,0%). .
Hingamisteede tuberkuloos (RTT) on tuberkuloosihaigete kõige levinum surmapõhjus. 2012. aastal oli TOD-i patsientide suremus 10,8 juhtu 100 tuhande elaniku kohta ning ainult 65,8% juhtudest kinnitati surma põhjus bakterioloogiliste ja histoloogiliste meetoditega. 2014. aastal oli tuberkuloosi surmajärgse diagnoosimise sagedus 1,7% (2012-2013 - 1,6%), registreeritud patsientide üheaastane suremus - 2,9% (2012-2013 - 3 ,0%).
2012. aasta laste elanikkonna haigestumuse andmetel olid kõige ebasoodsamas olukorras esimese eluaasta lapsed, kelle suremus on 0,3 juhtu 100 tuhande sünni kohta (2011. aastal - 0,6), mis viitab põhjustatud eksogeense nakkuse tugevale mõjule. leibkonna kontaktide kaudu avastamata tuberkuloosihaigetega, levitada haigust. Tuberkuloosiepideemia intensiivsust saab hinnata haigestumussageduse põhjal. Võrreldes 2013. aastaga vähenes tuberkuloosi üldine haigestumus 2014. aastal 5,6% (63,0-lt 59,5-le 100 tuhande elaniku kohta) ja võrreldes 2008. aasta tipuga (85,1 100 tuhande elaniku kohta) - 30,1%. Vene Föderatsiooni elanikkonna tuberkuloosi esinemissageduse dünaamikas aastatel 2000–2012 on tendents langeda 30,5%. Pealegi on see näitaja alates 2009. aastast viie aastaga vähenenud 25,9%. Samas võrreldes 1991. aasta näitajaga on tuberkuloosi esinemissagedus Venemaa Föderatsiooni elanikkonnas jätkuvalt kõrge, ületades 25 aasta tagust näitajat enam kui 2 korda.
Seoses tuberkuloosi levikuga elanikkonna seas on suurimaks ohuks äsja diagnoositud patsiendid ja diagnoosimata bakterite eritumisega isikud, kes kuni haiguse tuvastamiseni on kontrollimatu nakkuse leviku allikas. Samal ajal on viimastel aastatel oluliselt vähenenud bakteriaalsete kahjustuste arv. Nii vähenes 2014. aastal tuberkuloosihaigete batsillide esinemissagedus võrreldes aasta varasemaga 6,7% (60,9-lt 56,8-le juhtu 100 tuhande elaniku kohta) ning 2005. aasta perioodil (86,4 juhtu) 34,3%. Territoriaalsete näitajate poolest on tuberkuloosi osas kõige ebasoodsam olukord Uurali, Siberi ja eriti Kaug-Ida föderaalringkondades. Nagu varemgi, jääb äsja diagnoositud tuberkuloosi peamiseks lokaliseerimiseks hingamissüsteem.
Enamasti haigestuvad tuberkuloosi 18–44-aastased inimesed. Nende osatähtsus tuberkuloosihaigete struktuuris on 2014. aasta andmetel 62,3%. Olenevalt haigete soost on kõrgeim haigestumus 25-34-aastaste naiste ja 35-44-aastaste meeste vanuserühmades, samas kui äsja tuberkuloosihaigete üldises struktuuris on ülekaalus mehed (68,2%).
Tuberkuloosi esinemissagedus Sahha Vabariigi (Jakuutia) meditsiiniorganisatsioonides
B. Testitavate mükobakterite kolooniate kasvu puudumine katseobjektil ja toitekeskkonna pinnal näitab, et tootel on tuberkulotsiidi ja mükobakteritsiidne toime, mis vastab desinfektsioonivahendite praktilise kasutamise nõuetele (tagades desinfektsioonivahendite taseme languse). objekti saastumine 105 CFU cm-2 võrra). Testimiseks valiti ja uuriti üle 500 proovi, et kontrollida 9 järgmistesse keemiliste ühendite rühmadesse kuuluvate desinfektsioonivahendite kontsentratsioonide efektiivsust: I. Kloori sisaldavad ühendid: 1) "Klooramiin B" kontsentratsiooniga 0,5%. 2) "sulfoklorantiin D" - 1,0%; 3) “Chlormisept-R” – 0,2%; 4) “Slavin” – 1,2%; 5) “Teemant” – 2,0%; ja 6) "Aqua-chlor" – 0,1%. II. Kvaternaarsed ammooniumühendid (QAC): 1) “Mirodez-univer” – 1,0%; 2) “Ökotuul” – 2,0%; ja 3) "Alfadez" – 1,0%.
Elusate mükobakterite kontsentratsioon katseobjektil arvutati järgmise valemi abil: X = A 1000, kus X on elusate mükobakterite kontsentratsioon katseobjektil; A on 5 katseklaasil kasvatatud kolooniaid moodustavate ühikute (CFU) keskmine arv; 1000 on koefitsient, mis saadakse 100 ml (kolvis oleva vee kogumaht) ja 0,1 ml (inokuleerimiseks kasutatud suspensiooni maht) suhtega.
Arvutusnäide: mükobakterite kasv tk. B-5 esimeses proovis - 122 CFU, 2. - 102 CFU, 3. - 120 CFU, 4. - 92 CFU, 5. - 105 CFU, seejärel keskmine kolooniaid moodustavate ühikute arv (CFU) , mis on kasvatatud 5 katseklaasis, on võrdne: A = (122+102+120+92+105)/5 =108, seega X = 108x1000 = 1080000, mis vastab 1 miljonile mikroobikehale katseobjektil. 4. Kontrollitavate tuberkuloosivastaste ennetus- ja epideemiavastaste meetmete tõhususe hindamiseks esmatasandi arstiabi asutuse tingimustes maapiirkonnas korraldati ja viidi ellu projekt „Tuberkuloosivaba küla“. Uuring viidi läbi aastatel 2009-2014. küla territooriumil. Khomustakh Sahha Vabariigi (Jakuutia) Ust-Aldani piirkonnast Sahha Vabariigi (Jakuutia) riigieelarvelise asutuse teadus- ja tootmiskeskuse "Phthisiology" teaduslikul ja metoodilisel juhendamisel kokkuleppel administratsiooniga ja heakskiidul küla aktiivsest elanikkonnast. Uurimisprogramm hõlmas kogu elanikkonna süstemaatilist iga-aastast ennetavat uuringut pideval meetodil ( täiskasvanud elanikkonnast külad - fluorograafiline uuring, laste populatsioon - tuberkuliini diagnostika Mantouxi testi abil). Ambulatoorse vaatluse all olnud tuberkuloosihaiged suunati ravile rajooni või vabariiklikesse tuberkuloosivastastesse ambulatooriumidesse. Pikaajalise (üle 2 nädala) köhaga isikud suunati rögamikroskoopiale, et teha kindlaks happekindlate mükobakterite (AFB) olemasolu. Kõigil isikutel, kes ei läbinud FLG-d kehtestatud aja jooksul, diagnoositi Diaskintest. Programmi tulemuslikkust hinnati uute tuberkuloosijuhtumite esinemissageduse, laste „pöörete” ja ennetavate läbivaatustega hõlmatuse protsendi järgi.
Ankeetmeetodil hinnati parameedikute teadmisi tuberkuloosivastaste meetmete korraldamise põhitõdedest. Ankeet sisaldas 25 küsimust selle kohta reguleerivad dokumendid tuberkuloosivastaste meetmete korraldamise ja rakendamise reguleerimine, samuti küsimused tegeliku otsese praktika kohta selles valdkonnas (tabel 4.10). Küsitluses osales 152 vastajat 161 (75,6%) FAP-st Sahha Vabariigi (Jakuutia) 25 ringkonnas. Neist 8 on Arktika vööndi alad, 3 on tööstuslikud, 9 maapiirkonnad ja 5 segatsoonid.
Uuriti võimalust kasutada tuberkuloosi diagnoosimiseks uut ravimit "Diaskintest" (DST) - rekombinantset tuberkuloosiallergeeni - FAP tingimustes. Ravimi "Diaskintest" (DST) testimine viidi läbi standardlahjenduses. Tuberkuloosi tuvastamise mudelina organiseeritud elanikkonnarühmades moodustati juhusliku valiku meetodil 2 meditsiiniorganisatsioonide töötajate rühma. Uuringus osales 64 Valgevene Vabariigi riigieelarvelise asutuse nr 2 - erakorralise arstiabi keskuse - meditsiinitöötajat ja 68 Sahha Vabariigi (Jakuutia) teadus- ja praktilise keskuse Phtissioloogia riigieelarvelise asutuse töötajat. ). Uuring viidi läbi töötajate teadlikul vabatahtlikul nõusolekul. Kõik meditsiinitöötajad läbisid iga-aastase ennetava tervisekontrolli, samuti tööealise elanikkonna tervisekontrolli. Kõigile meditsiinitöötajatele tehti viimane fluorograafia vähem kui 1 aasta tagasi. Ravimi "Diaskintest" testi tulemusi hinnati 72 tundi pärast 0,1 ml süstimist parema küünarvarre nahka. Sel juhul peeti infiltratsiooni ja hüpereemia puudumist negatiivseks tulemuseks, 2–4 mm infiltratsiooni või ainult mis tahes suurusega hüpereemiat ilma infiltratsioonita ning 5 mm või suuremat infiltratsiooni loeti positiivseks. positiivne tulemus. Kui infiltraadi suurus oli 15 mm või rohkem, koos vesikulaarnekrootiliste nahamuutuste, lümfangiidi, lümfadeniidiga, sõltumata infiltraadi suurusest, loeti reaktsioon positiivseks.
Statistiline analüüs viidi läbi rakendusprogrammide abil: "Statistica" ver. 6.0 ja "IBM SPSS Statistics 22". Kvantitatiivsete tunnuste tsentraalse tendentsi mõõdud on esitatud kujul M±m, kus M on keskmine väärtus, m on keskmise standardviga. Rühmade võrdlemisel kvantitatiivsete tunnuste järgi, olenevalt rühmade tüübist ja muutujate jaotuse iseloomust, kasutati Studenti t-testi sõltumatutele ja paarisvalimitele, mitteparameetrilisi Mann-Whitney ja Wilcoxoni teste. Kvalitatiivsete (binaarsete) karakteristikute võrdlemisel koostati situatsioonitabelid Pearsoni kriteeriumi 2 arvutusega ja väikese arvu vaatlustega - Fisheri kriteeriumiga. Näitajatevahelise seose tugevuse ja suuna kindlakstegemiseks kasutati Pearsoni korrelatsioonianalüüsi meetodit (r). Olulisuse taseme (p) kriitiliseks väärtuseks statistiliste hüpoteeside kontrollimisel võeti 5%.
Analüüsida haigestumuse ja suremuse dünaamikat perioodil 2007-2014. Lineaarne regressioonanalüüs viidi läbi moodulis "lineaarne regressioonanalüüs". Kasutatavas moodulis toimub dünaamika seeriate joondamine vähimruutude meetodil. Kontrolliti vastavust lineaarse regressioonanalüüsi rakendamiseks vajalikele tingimustele. Kvantitatiivsete muutujate jaotuse normaalsust kontrolliti Shapiro-Wilki testi abil. Haigestumuse/suremuse tegelikku taset (100 000 elaniku kohta) peeti sõltuvaks muutujaks ja aega loeti sõltumatuks muutujaks. Sõltuv muutuja kõigis mudelites oli normaaljaotusega (Shapiro-Wilki testi p väärtus suurem kui 0,05). Trendivõrrandid on koostatud kujul Yt=a+bt, kus Yt on iga perioodi jada arvutatud tase, a on vaba liige, b on regressioonikordaja; t-aja punkt. Vaatluste sõltumatuse tingimuse täitmist kontrolliti Durban-Watsoni kriteeriumi abil. Lineaarfunktsiooni valiku kvaliteeti hinnati determinatsioonikoefitsiendiga. Regressioonivõrrandi olulisust hinnati Fisheri F testi abil kriitilisel olulisuse tasemel (p), mis võrdub 5%.
Epideemiavastaste meetmete tõhususe suurendamise viisid tuberkuloosiinfektsiooni koldeid
Laste ja noorukite hingamisteede tuberkuloosi immuundiagnostika. Mantouxi test 2 TE-ga ja Diaskintest viiakse läbi vastavalt Kesklinna haigla peaarsti poolt kinnitatud immunodiagnostika plaanile ning laste ja noorukite tuberkuloosi massilise sõeluuringu ajakavale. Tuberkuliini ja Diaskintesti testid tuleb planeerida enne ennetavaid vaktsineerimisi. Ennetavate vaktsineerimiste läbiviimisel enne immunoloogiliste testide tegemist viiakse viimased läbi mitte varem kui kuu pärast vaktsineerimist.
Mantouxi ja Diaskintesti teste viivad läbi spetsiaalse väljaõppe saanud parameedikud/õed, kellel on nahasisese Mantouxi ja Diaskintesti testide läbiviimise tehnika ja metoodika erikoolituse tunnistus ning luba iseseisvaks tööks. Testimistehnikate koolitust viib läbi tuberkuloosiarst kord aastas tuberkuloosiravi dispanseris või koolituse läbib tuberkuloosiravi põhidispanseris, kus tuleks korraldada tööalaseid koolitusi.
Isikutel, kes ei ole 2-3 aastat läbinud FLG-uuringut ja/või kellel on võimalikule tuberkuloosihaigusele viitavad sümptomid, on FAP-i tingimustes soovitatav läbi viia immunodiagnostika Diaskintestiga, säilitades kanded “Diaskintestis”. Journal of Accounting and Registration of Results” isikutele, kes ei ole FLG -uuringut läbinud” (käesoleva algoritmi lisa nr 7). Diaskintesti tulemuste põhjal suunatakse tuberkuloosivastases dispanseris täiendavat läbivaatust vajavad isikud TB arsti juurde 6 päeva jooksul alates nahatestide tulemuste kontrollimise kuupäevast. Isikud, kellel on immunodiagnostilise testi positiivne või hüperergiline reaktsioon, kuuluvad täiendavale uuringule. FLG-uuring noorukite ja täiskasvanute populatsiooni kohta.
Rindkere organite röntgenuuringud elanikkonna ennetuslikel eesmärkidel grupis (vastavalt epidemioloogilistele näidustustele) ja individuaalselt viiakse läbi vastavalt Rindkere organite profülaktilise röntgenuuringu läbiviimise korra lisale nr 1. Vene Föderatsioon (selle algoritmi lisa nr 3).
Parameedik koostab igal aastal pärast FAP-ile määratud populatsiooni arvu selgitamist ajakava (käesoleva algoritmi lisa nr 4) elanikkonna rindkere organite ennetavate röntgenuuringute läbiviimiseks, mis kajastab rindkere elundite ennetava röntgenuuringu ajakava ja sagedust. määratud kontingentide, tuberkuloosiriskirühmade, organiseerimata ja maarahvastiku uurimine. Plaan kooskõlastatakse keskrajooni haigla peaarstiga ja kinnitatakse külavalitsuse juhatajaga. Korraldusega määratakse elanikkonna ennetava läbivaatuse korraldamise ja läbiviimise eest vastutavad isikud. Ajakava tuleks jaotada igakuiselt, märkides iga rajatise (asula, ettevõte, asutus, haridusasutus jne) kontrollide aja ja sageduse. Ennetavate röntgenuuringute ajakavast teavitatakse organisatsioonide juhte ja külavalitsust, kes peavad hiljemalt kaks nädalat ette esitama kontrollitavate isikute nimekirjad. Pärast seda esitab parameedik Keskhaigla ülemarstile mis tahes vormis avalduse ennetava FLG läbivaatuse korraldamiseks, kutsudes kohale kohapealse FLG brigaadi “ise” või koos külavanemaga. asjaajamine, korraldab ennetavale FLG läbivaatusele kuuluvate isikute väljasaatmist, kuhu meditsiiniline organisatsioon teine tase, vastavalt üldplaneeringu ajakavale ja tegevustele. Kontrolli selle üle, kas elanikkond on õigeaegselt lõpetanud tuberkuloosi ennetava läbivaatuse, teostavad FAP parameedik ja külavalitsus.
Peamiseks registreerimisdokumendiks tuberkuloosi varajase avastamise eesmärgil läbivaatamisele kuuluvate isikute toimiku koostamisel on profülaktiliste fluorograafiliste uuringute kaart (vorm 052/u), (lisa nr 5), kuhu fikseeritakse fluorograafiliste uuringute tulemused. . Erilist tähelepanu tuleks pöörata järgmiste punktide täitmisele: 1) Esimesele reale on märgitud isikud, keda ei ole pikka aega (2 või enam aastat) fluorograafiliselt uuritud (vahe kaardi kuupäeva ja esimese väljastamise kuupäeva vahel). eksami või viimase ja eelmise eksami kuupäevade vahe) ning kes esindavad rühma suurenenud risk haigused. 2) Kaardi paremale küljele on kantud kroonilised haigused, mida uuritav isik põeb, ning alla joonitud rahvastikugruppi, kuhu ta kuulub. 3) Tabeli 5. veergu kasutatakse lõpliku diagnoosi registreerimiseks kahe fluorogrammi näidu tulemuste põhjal. 4) Kaardi tagaküljel alumises osas on tabel täiendava röntgenuuringu (fluoroskoopia või radiograafia, tomograafia) kuupäeva, meetodi ja tulemuste fikseerimiseks. Vahetusdokumendid selle jaotise täitmiseks on “saatekirjad konsultatsiooni- ja abiosakondadesse” (vorm nr 028/u) (lisa nr 6). Saatekirja esikülje täidab parameedik, kes suunab patsiendi edasisele uuringule, tagumise külje täidab arst-konsultant.
Järeldus tuleb saata raviarstile patsiendi kaudu või kiirpostiga (postiga) ja kleepida ambulatoorse või statsionaarse patsiendi haiguslugu. Kaardid säilitatakse fluorograafia kabineti kappi elanikkonnarühmade kaupa ja rühmadesiseselt järgmise fluorograafia kuupäevade (kuude) järgi.
Patsientide täiendavale uuringule saatmisel täidetakse “Täiendava läbivaatuse all olevate isikute registreerimise päevik”, esimesed 7 veergu ja 11. veerg (käesoleva algoritmi lisa nr 7) ning tehakse märge patsiendi meditsiinilisse dokumentatsiooni. Kõik isikud, kelle röntgenpildil (fluorogrammil) ilmnevad ebaselge iseloomuga muutused (kõrvalekalded normist) rindkere ja luuskeleti organites, samuti diafragmas, kuuluvad edasisele röntgenuuringule. Kui patsient on selles kabinetis mitu korda läbi vaadatud, otsustatakse tema edasisele uuringule kutsumise küsimus eelnevate piltide (fluorogrammide) seeria võrdluse põhjal. Üle 18-aastaseid isikuid, kelle röntgenpildil (fluorogrammil) on selgelt näha ainult üksikud lupjunud kahjustused, Ghoni kahjustused, paranenud roidemurrud ja muud kahtlust mitte tekitavad muutused, ei kutsuta edasisele uuringule ning saadud andmed kantakse läbivaatatavate isikute registris veerg “arsti arvamus” (käesoleva algoritmi lisa nr 7). 15-17-aastased lapsed, kui röntgenpildil tuvastatakse patoloogilisi muutusi, vajavad ftisiaatri täiendavat uurimist.
Komplekssete kontrollitud tuberkuloosivastaste meetmete efektiivsuse hindamine parameediku ja ämmaemanda osakonna tingimustes
Enamiku kvaternaarsetel ammooniumiühenditel (QAC) põhinevate desinfitseerimisvahendite lahused ei näidanud isegi praktikas soovitatud kasutusviisides 100% tuberkulotsiidi ja mükobakteritsiidset toimet testitavate tüvede Mycobacterium B-5, M. bovis, M. Tuberculosis No. 255 vastu. MDR-iga, M. Tuberculosis nr 258 tundlik tuberkuloosivastaste ravimite suhtes (muuseum ja kliiniline).
Soovitatud kasutusviiside kloori sisaldavatest desinfektsioonivahenditest olid kõik 100% testitud ravimitest efektiivsed (elujõuliste mükobakterite puudumine katseobjektil) mükobakterite B-5 testitüve vastu, 50% M. bovis'e vastu ja M. Tuberculosis No. 255 kliiniliste tüvede vastu koos MDR-iga - 33% ja M. Tuberculosis No. 258 PTP suhtes tundlike tüvede vastu - vastavalt 67%. Seega oli keskmiselt vaid 60,0% uuritud kloori sisaldavate ainete lahustest tuberkuloosi patogeenidele kahjulik mõju.
Uurimistulemuste analüüs näitas, et mükobakterite M.bovis ja M.tuberculosis muuseumi- ja kliinilised katsetüved on desinfektsioonivahendite resistentsuse poolest tuberkuloositekitajate suhtes adekvaatsemad. Need andmed kinnitavad, et kodumaises praktikas on soovitatav kasutada tuberkuloosivastaseid režiime erinevate testitavate tüvede, mitte ainult mükobakteritüve B-5 desinfitseerimisvahendite kasutamiseks.
Igal vabariigi haldusterritooriumil on keskrajoonihaiglate koosseisus tuberkuloosivastane talitus nii vooditega kui ka ilma tuberkuloosivastase dispanseri osakonna näol. FAP-i töö tuberkuloosivastaste meetmete alal kogu Sahha Vabariigis (Jakuutia) toimub territoriaalse tuberkuloosivastase teenistuse kontrolli ning organisatsioonilise ja metoodilise abi all. Sahha Vabariigi (Jakuutia) kõigi FAP-ide keskmine arv oli 219,4+1,8, millest 96,2% asuvad kohandatud hoonetes, meditsiinipersonali pakkumine oli 87,7+1,6%, töötajate osakaal vanuses 60-65 aastat vana - 25,0%. FAP-ide varustus ei vasta standardile, sealhulgas enamik neist ilma kiirabiautodeta. Kesklinnahaiglatest kõige kaugemal asuvad Arktika (135,8 + 47,3 km) ja segatsoonis (130,9 + 18,4 km) asuvad esmaabipunktid. Alates 2007. aastast on FAP-ide arv vähenenud 6,25%, samas kui vabariigis on FAP-idega teenindatav elanikkond kasvanud 7,8% seoses täiskasvanud elanikkonna kasvuga. Tuberkuloosivastane töö FAP-is koosneb järgmistest osadest: 1. Tuberkuloosihaigete aktiivne tuvastamine. Tuberkuloosihaigete varajast ja aktiivset tuvastamist teostab parameedik ambulatoorsetel vastuvõttudel, tuberkuloosihaigega kokkupuutuvate isikute, bakterite eritajate läbivaatusel, ennetavatel läbivaatustel ja ukselt-uksele visiididel; 2. Dispanseris registreeritud tuberkuloosihaigete jälgimine ja kontaktisikud; 3. Tuberkuloosivastaste ravimite tarbimise jälgimine; 4. Desinfitseerimistegevuste läbiviimine piirkonna keskhaiglate desinfitseerijate ühiselt ja kontrolli all. 5. Tööjõuga seotud küsimuste lahendamine ja sotsiaalne rehabilitatsioon tuberkuloosihaiged töövõime taastumisel; 6. Töö tuberkuloosikollete tervise parandamiseks.
Tuberkuloosikoldeid esines 23,1+1,7% FAP-idest, mille puhul täheldati keskmiselt 6,0+1,3% kõigist haldusterritooriumil elavatest tuberkuloosihaigetest. Igal tuberkuloosipuhangul oli vähemalt 1 täiskasvanud tuberkuloosihaige patsient ja vähem kui 1 terve laps. Lapsi elas samas fookuses vähem (p 0,001) kui tuberkuloosikolde moodustanud tuberkuloosihaigeid täiskasvanud patsiente. Olemasolevatest puhangutest 40,2% olid 1. rühma puhangud, mis viitab kõige ebasoodsamate tegurite koosmõjule ja nõuab selle elanikkonnarühmaga töötamisel kõrgendatud tähelepanu. Tuvastati seos tuberkuloosikolde esinemise FAP teeninduspiirkonnas ja uue tuberkuloosikolde moodustumise vahel (r=0,84, p 0,001).
Uuritud perioodil täheldati FAP-s tuberkuloosiravi erinevates perioodides ja faasides 360 patsienti, kellest 80,0% puudus alaline töökoht; 59,2%-l diagnoositi äsja, 5,8%-l esines retsidiiv, 35,0%-l oli krooniline tuberkuloosiprotsess; 50,3% patsientidest olid bakterite eritajad. Maapiirkondades tuberkuloosihaigete ravi ja taastusravi raskendavad tegurid on suitsetamine ja patsientide alkoholi kuritarvitamine. Positiivne trend oli alkoholi kuritarvitanud tuberkuloosihaigete arvu vähenemise suunas - 20,5%-lt 2007. aastal 5,6%-le 2011. aastal ning suitsetajate arvu vähenemisele 54,7%-le patsientidest.
Aastatel 2009-2014 Projekt "Tuberkuloosivaba küla" viidi läbi selleks, et töötada külasisese tuberkuloosipuhangu korral Khomustakhi külas Sahha Vabariigis (Jakuutia) Ust-Aldani piirkonnas. Projekti elluviimise käigus vähenes laste esmase nakatumise määr 5 (6,5%) juhtumilt 1 (1,2%) juhtumile küla laste kogurahvastikust (2 = 3,99; p 0,05) ning alates 2013. aastast. on suurenenud.Uute tuberkuloosijuhtude registreerimine on lõpetatud. 2014. aastaks vähenes täiskasvanud tuberkuloosihaigete arv 5 (2,7%) inimeselt “0”-le (r=0,95; p 0,001). Oluliselt suurenes elanikkonna hõlmatus fluorograafilise ennetava uuringuga seoses elanikkonna organiseerimata osa kaasamisega 66,3%-lt 2007. aastal 91,3%-ni 2014. aastal (r = 0,81; p 0,05). Lisaks tuvastati igal kolmandal juhul tuberkuloosi esinemissagedus organiseerimata elanikkonna hulgast.
Tuberkuloosi ennetamise peamiste meetodite ja valdkondade tunnused ning õe roll selles protsessis. Oskused ja teadmised, mis õel peaksid olema: süstimistehnika, tuberkuliinitestide läbiviimine, esmaabi andmine.
Materjali lühikokkuvõte:
postitatud
Almatõ meditsiinikolledž
Täiendõppe keskus
Ümberõppetsükli “Üldõenduse tehnoloogiad” üliõpilane
Teema: Õe roll tuberkuloosivastases võitluses
Lõpetanud: Kamzina G. G.
Kontrollis: Ababkova M.A.
Almatõ 2011
1. Sissejuhatus
2. Ennetamine
3. Ennetamise tüübid:
3.1 Sotsiaalne ennetus
3.2 Spetsiifiline ennetus
3.3 Sanitaarpreventsioon
4. Ennetustöö hõlmab mitmeid valdkondi
6. Järeldus
7.Allikas
1. Sissejuhatus
Praegu kujutab tuberkuloos endast maailma mastaabis üht kõige tõsisemat ohtu tervishoiule ja on ülemaailmne hädaolukord. Selle lahendamiseks on vaja ühendada tervishoiu, riigi ja ühiskonna jõud, suunata tohutuid vahendeid tuberkuloosivastasesse võitlusse, pöörates erilist tähelepanu ennetustööle. Õde peab omama teadmisi epidemioloogia ja ennetuse, tuberkuloosi kliiniku ja ravi, õigeaegse avastamise, vaktsineerimise ja ambulatoorse keemiaravi korralduse valdkonnas. Õde peab suutma säilitada dokumentatsiooni, valdama subkutaanse, intramuskulaarse, intravenoossed süstid, oskama läbi viia tuberkuliinianalüüse, osutada esmaabi näiteks kopsuverejooksu korral.
Õde osutab arstile väga väärtuslikku abi patsientide vastuvõtu korraldamisel: enne vastuvõtu algust valib ta välja vastavad haiguslood, valib neile röntgenpildid ja kleepib analüüsitulemused pärast arsti läbivaatamist. Ta reguleerib vastuvõttu, kutsudes arsti ennekõike haigetele kõrgendatud temperatuur, kaebused valu, hemoptüüsi, õhupuuduse või kehva tervise kohta, koos haigusleht nõrgemate ja eakate süles, kes kaugelt konsultatsioonile tulid. Arsti korraldusel täidab ta saatekirju ja tõendeid, retsepte, statistilisi blankette ja muud dokumentatsiooni. Ravikabinetis kontrollib ta määratud patsientide külastamise regulaarsust, tuvastab eraldunud isikud ja eraldamise põhjused ning vajadusel kutsub need patsiendid arsti juurde; töötab kontrolltoimikuga, märgib saabumise kuupäevad ja korrastab patsiendi välimust, sisestab diagnoosid, registreerimisgrupi, andmed statsionaarse, sanatoorse ja ambulatoorse ravi kohta, muutused patsientide tööaktiivsuses, nende elukoht, tuvastab isikud, kes ei ilmunud kontrollperioodi jooksul ambulatooriumi; töötab piirkonnaõe kaardiga (registreerimisvorm 93), sisestab haiguskolle külastuse kuupäeva, märgib selle sanitaarseisundi, patsiendi käitumise, haiguspuhangu taastumisplaani täitmise ja vestluse sisu. Ringkonnaõde teeb koostööd lasteosakonna õega tuberkuloosihaigetega kokkupuutuvate laste väljaselgitamiseks. Ta abistab meditsiinistatistikut majandusaasta aruande koostamiseks vajaliku materjali kogumisel.
2. Ärahoidmine
Selle sotsiaalselt olulise haiguse ennetamine on õendustöötajate töö väga oluline ja vastutusrikas osa.
Tuberkuloosivastase asutuse põhiülesanne on tuberkuloosihaigete ennetamine, ravi ja rehabilitatsioon. Esmatähtis on siiski haigestumussageduse vähendamine. Seoses sellega tuberkuloosi ennetamine, mille eesmärk on tuberkuloosibatsilliga nakatunud inimeste varane tuvastamine ja nende piisav ravi, samuti haiguse ennetamine, vähendades nakatumise riski haigelt inimeselt tervele inimesele, on suure tähtsusega.
Ennetamine on võitlus haiguse vastu ja tuberkuloosiga nakatumise ennetamine.
Tuberkuloosi ennetamise korraldamine on tuberkuloosivastase töö üks peamisi osi.
3. Ennetamise tüübid
1. sotsiaalne
2. spetsiifiline
3. sanitaar
3.1 Sotsiaalne ennetus
Rahvastiku tervise paranemise kogusumma:
Tööseadusandlus
Emaduse ja lapsepõlve kaitse
Elamuehitus ja asustatud alade heakorrastamine
Materiaalsete elutingimuste parandamine
Üldkultuuri täiendamine ja sanitaarteadmiste tutvustamine
Kehakultuuri ja spordi lai areng
Kõik see võib vähendada tuberkuloosi haigestumist
3.2 Spetsiifiline ennetus
Patsiendi hooldus ja koolitus ambulatooriumis
Vaatlusrühmad dispanseris
Riskirühmad
Patsiendi hooldus ja koolitus ambulatooriumis
3.3 Sanitaarne ennetus
Suunatud tervete inimeste tuberkuloosinakkuse ennetamiseks ja tuberkuloosivastaste meetmete korraldamiseks. Sanitaarpreventsiooni põhiülesanne on piirata ja võimalusel muuta ohutuks tuberkuloosihaige, eelkõige bakterite eritaja kokkupuude teda ümbritsevate tervete inimestega kodus, tööl ja avalikes kohtades.
Ennetavad meetmed hõlmavad järgmist:
Sanitaar- ja hügieenistandardite järgimine;
Suurenenud immuunsus;
Tervisliku eluviisi säilitamine.
Ennetustöö olulised osad on:
Haiguse varajane avastamine; hingamisteede isoleerimine;
Tuberkuloosihaigete täielik ravi, eriti BC+ vormiga (avatud vorm, mille puhul tuberkuloositekitaja satub köhimisel, aevastamisel või rääkimisel väliskeskkonda).
4. Ennetav töösisaldab mitut suunda
õde tuberkuloosihaiguse ennetamine
Esimene suund- ülem- ja vanemõdede töö õenduspersonali koolitamisel. Õendusteenistuse juhatajaid õpetatakse määrama ennetustöö prioriteete, viima läbi tunde patsientidega, valima teemasid, tundide vorme (loengud, vestlused); tutvustada õdedele uut infot, mida on vaja patsiendile edastada (uued ravimeetodid, statistilised andmed ravitulemuste kohta, epidemioloogiline olukord linnas, piirkonnas, riigis, maailmas).
Selle töö oluline osa on võitlus eelarvamuste ja eelarvamustega keskastme meditsiinitöötajate seas. Õdedel ei tohiks lubada tajuda kõiki tuberkuloosihaigeid kui sotsiaalselt halvasti kohanenud inimesi, kes kasutavad tervishoiuteenuseid ettekäändena tööst kõrvalehoidmiseks.
Keskastme spetsialistide teadmiste ja oskuste täiendamine suurendab tuberkuloosivastase võitluse tõhusust.
Teine suund- töö tuberkuloosihaigetega.
Esmapilgul tundub ebaloogiline teha ennetustööd juba haige inimesega. See tegevus on aga väga oluline ning mida asjatundlikumalt ja vastutustundlikumalt sellele tööle lähenetakse, seda märgatavamad on tulemused.
Haigusega on lihtsam võidelda, kui patsiendil on selle kohta täielik teave. Tuberkuloosi ravis on väga oluline patsiendi positsioon ja tema motivatsioon paraneda, kuna paljude patsientide jaoks seostub tuberkuloosi diagnoos ravimatu haigusega. Taastumismotivatsiooni arendamine ja tugevdamine on patsiendiga ennetava töö üheks ülesandeks. Hästi informeeritud, haritud patsiendist saab meditsiinitöötajate liitlane, kes täidab kõik nõuded ja soovitused. Madala usaldusega patsiente on raske veenda. Peate nendega vestlema, mõnikord mitu korda, püüdes leida lähenemist erinevate veenmismeetodite abil
Ennetustööd tehakse nii ambulatooriumis, kuhu tuberkuloosihaige esmalt pöördub, kui ka osakonnas, kuhu ta ravile hospitaliseeritakse.
Esmakordsel dispanseri külastusel tutvustavad ambulatoorse osakonna ringkonnaõed patsiendile ettevaatusabinõusid peres (eraldi nõude olemasolu, individuaalne voodipesu, rätikud, röga sülitamise ja desinfitseerimise konteiner, kohustuslik desinfitseerimine ja ventilatsioon) ja avalikes kohtades (köhimisel ja aevastamisel suu katmine jne). See töö toimub vestluste vormis iga patsiendi ja tema sugulastega, kellega ta suhtleb. Kohalik õde annab lisainfot haiguskoha (tuberkuloosihaige elukoha) külastamisel.
Statsionaarsetes osakondades teevad sellist tööd jaoskonnaõed. Tavaliselt moodustatakse patsientide haiglasse sattumisel 3-4-liikmelised rühmad, kellega toimuvad tunnid loengute ja vestluste vormis. hulgas kohustuslikud teemad- teave haiguse kohta; tuberkuloosihaigete käitumine haiglas; meditsiinitarbed tuberkuloosi raviks, kõrvalmõjud; info joomise ajal...
Muud failid:
Õde on pädev, iseseisvalt töötav spetsialist, kes täidab selgelt välja kujunenud patsiendi eest hoolitsemise funktsioone. Peamised kohustused...
Südame-veresoonkonna haiguste kulgemise tunnused ja riskitegurid. Südamehaigete ravi korraldamine. Õe roll südame ennetamisel...
Tuberkuloosi nakatumise laste meditsiinilis-bioloogiliste, epidemioloogiliste, kliinilis-genealoogiliste ja sotsiaalsete riskitegurite tunnused. Hinda...
Tagasihoidliku õe Linda elus tuleb ette ootamatuid sündmusi, mis meenutavad muinasjuttu Tuhkatriinust. Selle vahega, et tüdrukud võistlevad kohe tähelepanu pärast...
Õe kutsetegevuse ülesanded. Patsiendi õigus kvaliteetsele arstiabile. Põhiseisukord õendustegevus. Töö m...
Tuberkuloosi kohta
Tuberkuloos on nakkushaigus, ja seetõttu kujutavad aktiivsete bakterivormidega patsiendid endast epidemioloogilist ohtu ja. nõuavad isolatsiooni. Nakatumise oht sõltub kopsuprotsesside levikust, batsillide eritumise massiivsusest, patogeeni virulentsusest,
keemiaravi intensiivsus ja kestus.
Ravi tähtsus
Mycobacterium tuberculosis'e eritumine rögasse toimub nii kiiresti, et juba 4-nädalase ravi järel väheneb patsientide epidemioloogiline oht 2000 korda. See tähendab, et 1 kuu pärast. Patsiendi ravimisel keemiaraviga on täiskasvanul turvalisem veeta temaga 24 tundi ühes ruumis kui 1 minut enne keemiaravi alustamist. Seetõttu arvatakse praegu täiesti õigustatult, et tuberkuloosihaige on teistele ohtlik kuni seda pole veel tuvastatud. Tõhus ravi Patsientide arv põhjustab elanikkonna nakatumise reservuaari vähenemist.
Seoses elanikkonna massilise ennetava läbivaatuse arendamisega suureneb maaparameedikute roll tuberkuloosihaigete õigeaegsel tuvastamisel, kuna elanikkonna ja arstide tähelepanelikkuse vähenemine selle haiguse suhtes võib kaasa tuua tõusu. "vigade", "väljajätmiste" arvus ja sellest tulenevalt haiguse tähelepanuta jäetud vormide tekkes. Vahepeal on võimalus haigeid ravida, s.o. Tuberkuloosivastase võitluse edukus sõltub haigusjuhtude õigeaegsest avastamisest.
Maapiirkondades on kopsutuberkuloosi õigeaegne diagnoosimine praeguses staadiumis võimatu ilma arstide ja üldparameedikute osaluseta meditsiinivõrk. Õige tegevuskava "kahtlaste" patsientide uurimisel sõltub meditsiinitöötajate valvsusest ja tuberkuloosiprobleemide teadvustamisest. Kopsutuberkuloosi õigeaegse avastamise tagavad mitte ainult tuberkuloosispetsialistid, vaid ka üldarstivõrgu töötajate, eriti maapiirkondade terapeutide ja parameedikute aktiivne tegevus.
Kes on oht?
On teada, et köhivad patsiendid, eriti eakad inimesed, kujutavad endast suurt epidemioloogilist ohtu, kuna köha on sageli aktiivse kopsutuberkuloosi ainus sümptom ja patsiendid, eriti eakad, on kodus tihedas kontaktis teiste inimestega, sealhulgas lastega. Samal ajal täheldatakse eakatel inimestel köha üsna sageli ja see on seotud kroonilise bronhiidiga.
Seetõttu peaksid parameedikud, kelle poole patsiendid esimesena pöörduvad, olema köha kaebavate patsientide suhtes tähelepanelikud. On vaja välja selgitada köha põhjus.
Loomulikult ei oma selline sümptom nagu köha iseenesest erilist diagnostilist väärtust. Patsiendi uurimisel tuleb aga kindlaks teha, millal köha algas, kui kaua see kestis ning kas esineb ägenemise ja intensiivistumise perioode. Diagnostilise tähtsusega on röga eraldumine köhimise ajal, selle kogus, iseloom, lõhn, lisandid jne. Lisaks saate patsiendi hoolikalt küsitledes teada, et ta on kaotanud isu, hakkas halvasti magama, tunneb jõu kaotust ja märgib kehakaalu langust. Temperatuuri mõõtmisel võib selguda, et õhtuti tõuseb see kohati 38 °C-ni ja hommikuti on see madala kvaliteediga. Need andmed peaksid sundima parameedikut alustama üldise joobeseisundi põhjuste otsimist. Kõige sagedamini leitakse kahjustus kopsudes. Parameediku jaoks on küsimus: mis see protsess on? Ilma objektiivse ja abiuuringuta ei saa eeldada midagi muud peale kopsutuberkuloosi, sest kõigil teistel kopsuhaigustel on rohkem väljendunud sümptomid.
Tuberkuloosi sümptomid
Kopsutuberkuloosihaigete objektiivsel uurimisel avastatakse neil tavaliselt mitmeid kõrvalekaldeid: silmades on veidi sära, nahaalune kiht on halvasti arenenud, rindkere hingamisliigutused on piiratud, kuid löökpillid kostavad üle kopsud on tavaliselt muutumatud. Auskultatsioonil, sissehingamisel ülemised sektsioonid kopsud on kõvad, pika väljahingamisega. Selle taustal on kuulda krepitust, mis kaob pärast mõnda hingetõmmet ja ilmneb pärast köhimist. See on tingitud asjaolust, et köhimisel eemaldatakse alveoolidest ja bronhioolidest eksudaat ning ülejäänud väike osa sellest põhjustab krepitust. Kui eksudaadi kogunemine on suur või see katab teatud kopsuosasid, lülitatakse need hingamisest välja ja vilistav hingamine ei pruugi olla kuulda.
Nende sümptomitega mängib otsustavat rolli röntgenuuring.
Mycobacterium tuberculosis'e tuvastamine on diagnoosi kinnitamiseks väga oluline. Röga ühekordne uurimine bakterioskoopiaga ilma toitesöötme kultuurita ei võimalda hinnata patsiendi bakterite isolatsiooniastet. Inimestel, kelle röntgenuuring ei ole võimalik, on vaja röga külvata Mycobacterium tuberculosis'e jaoks. Röga kogumist viib läbi parameedik, kultiveerimine toimub tuberkuloosivastase dispanseri bakterioloogilises laboris. Ainult parameedikute tähelepanelik suhtumine köha kurtvatesse patsientidesse võimaldab tuvastada nende haiguse põhjuse.
Keda peaksite vaatama?
Parameedikud peaksid jälgima krooniliste mittespetsiifiliste kopsuhaiguste, suhkurtõve, maohaavandi ja patsientide tuberkuloosi süstemaatilist uurimist. kaksteistsõrmiksool, muude haigustega patsiendid, kes osalevad iga-aastases ambulatoorses registreeringus, samuti kõik taotlejad arstiabi olenemata haigusest.
Kliinikust arstiabi otsinud patsientide läbivaatus loetakse lõpetatuks, kui kasutatakse röntgenimeetodit (eelistatavalt fluorograafiat või tavalist radiograafiat, kuna fluoroskoopia põhjustab sageli vigu) ja röga analüüs Mycobacterium tuberculosis'e suhtes, kui seda tekib. .
Igal aastal kontrollitakse nende kutsealade isikuid, kes kuuluvad tuberkuloosi suhtes kohustuslikule tervisekontrollile, samuti rasedate pereliikmeid, perekondi, kus lapsed on tuvastatud tuberkuliinitestidega (esmakordselt positiivne). tuberkuliini test), eakad ja seniilsed inimesed (üle 55-aastased naised, üle 60-aastased mehed).
Eriti hoolikalt tuleb uurida isikuid, kes suhtlesid nakkuskolletes bakteriaalse tuberkuloosiga patsientidega, kuna nende tuberkuloosi esinemissagedus on mitu korda kõrgem kui ülejäänud elanikkonnal.
Seoses sellega on vaja tõsta tuberkuloosialaste feldšer-ämmaemandate osakonna juhatajate kvalifikatsiooni. Neil on õigus suunata selle haiguse kahtlusega patsiendid ambulatooriumi, mööda kohalikest ja piirkonnaarstidest. See hõlbustab patsientide kiiremat läbivaatust ja õigeaegset kvalifitseeritud arstiabi osutamist.
Seega on parameedik-ämmaemandapunkt üks olulisi etappe
tuberkuloosihaigete tuvastamisel maapiirkondades.