Ajukasvajad- heterogeenne kasvajate rühm, mille ühiseks tunnuseks on paiknemine või sekundaarne tungimine koljuõõnde. Histogenees varieerub ja kajastub WHO histoloogilises klassifikatsioonis (vt allpool). Kesknärvisüsteemi kasvajaid on 9 peamist tüüpi. A: neuroepiteliaalsed kasvajad. B: membraanide kasvajad. C: kasvajad kraniaal- ja seljaaju närvidest. D: hematopoeetilised kasvajad. E: sugurakkude kasvajad. F: tsüstid ja kasvajataolised moodustised. G: sella piirkonna kasvajad. H: kasvajate lokaalne levik külgnevatest anatoomilistest piirkondadest. I: Metastaatilised kasvajad.
Kodeerija rahvusvaheline klassifikatsioon ICD-10 haigused:
Epidemioloogia. Arvestades ajukasvaja mõiste heterogeensust, ei ole täpsed üldistatud statistilised andmed saadaval. On teada, et laste kesknärvisüsteemi kasvajad on kõigi pahaloomuliste kasvajate hulgas (leukeemia järel) teisel kohal ja soliidkasvajate rühmas esikohal.
Klassifikatsioon. Peamine tööklassifikatsioon, mida kasutatakse ravitaktika väljatöötamiseks ja prognoosi määramiseks, on WHO kesknärvisüsteemi kasvajate klassifikatsioon. Neuroepiteeli koe kasvajad.. Astrotsüütilised kasvajad: astrotsütoom (fibrillaarne, protoplasmaatiline, gemistotsüütne [nuumrakk] või suurrakk), anaplastiline (pahaloomuline) astrotsütoom, glioblastoom (hiidrakuline glioblastoom ja gliosarkoom), pilotsüütiline astrotsütoom, pleomorfne ksantoosne tsellulaarne astropendütsütoom ) .. Oligodendrogliaalsed kasvajad (oligodendroglioom, anaplastiline [pahaloomuline] oligodendroglioom).. Ependümaalsed kasvajad: ependümoom (rakuline, papillaarne, selgerakk), anaplastiline (pahaloomuline) ependümoom, müksopapillaarne ependümoom (oligodendroglioom, oligoksastroedüdümoom, oligoksastroedüdümoom). oligoastrotsütoom jne Kooroidpõimiku kasvajad: papilloom ja koroidpõimiku vähk Tundmatu päritoluga neuroepiteliaalsed kasvajad: astroblastoom, polaarne spongioblastoom, aju gliomatoos Neuronaalsed ja seganärvi gliaalkasvajad: gangliotsütoom, düsplastiline väikeaju gangliotsütoom (lastel gangliotsütoom, gangliotsütoom (Lherher) infantiilne), düsembrüoplastiline neuroepiteliaalne kasvaja, ganglioglioom, anaplastiline (pahaloomuline) ganglioglioom, tsentraalne neurotsütoom, filum terminale paraganglioom, haistmisneuroblastoom (esthesioneuroblastoom), variant: haistmisneuroblastoom kasvajad käbinääre. Embrüonaalsed kasvajad: medulloepitelioom, neuroblastoom (võimalus: ganglioneuroblastoom), ependümoblastoom, primitiivsed neuroektodermaalsed kasvajad (medulloblastoom [valik: desmoplastiline medulloblastoom], medullomüoblastoom, melaniini sisaldav medulloblastoom). Kraniaal- ja seljaaju närvide kasvajad.. Schwannoma (neurilemoom, neuroom); valikud: rakuline, plexiformne, melaniini sisaldav.. Neurofibroom (neurofibroom): piiratud (üksik), plexiform (võrk).. Perifeerse närvitüve pahaloomuline kasvaja (neurogeenne sarkoom, anaplastiline neurofibroom, “pahaloomuline schwannoma”); valikud: epitelioidne, perifeerse närvitüve pahaloomuline kasvaja mesenhümaalse ja/või epiteeli diferentseerumisega, melaniini sisaldav. Ajukelme kasvajad.. Meningoteelirakulised kasvajad: meningioom (meningoteliaalne, kiuline [fibroblastne], üleminekuperiood [segane], psammomatoosne, angiomatoosne, mikrotsüstiline, sekretoorne, selge rakuline, chordoid, lümfoplasmatsüütiliste rakkude rikas, metaplastiline), atüüpiline meningioom, papillaarne plastiline meningioom (anaplastiline meningioom pahaloomuline) meningioom.. Mesenhümaalsed mittemeningoteliaalsed kasvajad: healoomulised (osteokondraalsed kasvajad, lipoom, fibroosne histiotsütoom jne) ja pahaloomulised (hemangioperitsitoom, kondrosarkoom [valik: mesenhümaalne chondrosarcoma] pahaloomuline fibroosne kondrosarkoom] pahaloomuline fibroosne histiotsütoom, rhabdomarozaroma, jne. kasvajad .. Primaarsed melanotsüütilised kahjustused : difuusne melanoos, melanotsütoom, pahaloomuline melanoom (valik: meningeaalne melanomatoos).. Tundmatu histogeneesiga kasvajad: hemangioblastoom (kapillaarhemangioblastoom). Lümfoomid ja hematopoeetilise koe kasvajad.. Pahaloomulised lümfoomid.. Plasmatsütoom.. Granulotsellulaarne sarkoom.. Muud. Sugurakkude kasvajad(idurakulised kasvajad) .. Germinoom .. Embrüonaalne vähk .. Munakoti kasvaja (endodermaalne siinuse kasvaja) .. Koorioonkartsinoom .. Teratoom: ebaküps, küps, pahaloomulise kasvajaga teratoom .. Segatud sugurakkude kasvajad. Tsüstid ja kasvajataolised kahjustused.. Rathke kotitsüst.. Epidermoidne tsüst.. Dermoidne tsüst.. Kolmanda vatsakese kolloidtsüst.. Enterogeenne tsüst.. Neurogliaalne tsüst.. Granulaarne rakukasvaja (choristoma, pituicytoma).. Neuronaalne hamartoom hüpotalamus.. Nina heterotoopia.. glia.. Plasmatsüütiline granuloom. Sella piirkonna kasvajad.. Hüpofüüsi adenoom.. Hüpofüüsi vähk.. Kraniofarüngioom: adamantinoom, papillaarne. Koljuõõnde kasvavad kasvajad.. Paraganglioom (kemodektoom).. Chordoma.. Kondroom.. Kondrosarkoom.. Vähk. Metastaatilised kasvajad. Klassifitseerimata kasvajad
Sümptomid (märgid)
kliiniline pilt. Ajukasvajate kõige levinumad sümptomid on progresseeruv neuroloogiline defitsiit (68%), peavalud (50%) ja krambid (26%). Kliiniline pilt sõltub peamiselt kasvaja asukohast ja vähemal määral ka selle histoloogilistest omadustest. Supratentoriaalsed poolkera kasvajad.. Suurenenud ICP nähud massiefekti ja turse tõttu (peavalud, kongestiivsed nägemisnärvi kettad, teadvuse häired).. Epileptiformsed krambid.. Fokaalne neuroloogiline defitsiit (olenevalt asukohast).. Isiksuse muutused (tüüpilisemad otsmikusagara kasvajate puhul ). Keskmise lokalisatsiooniga supratentoriaalsed kasvajad. Hüdrotsefaalne sündroom (peavalu, iiveldus/oksendamine, teadvusehäired, Parinaudi sündroom, kongestiivsed nägemisnärvi kettad)... Dientsefaalsed häired (rasvumine/nõrkus, termoregulatsiooni häired, diabeet insipidus)... Nägemis- ja endokriinhaigused... häired kasvajates.chiasmal-sellar piirkond. Subtentoriaalsed kasvajad. Hüdrotsefaalne sündroom (peavalu, iiveldus/oksendamine, teadvuse häired, kongestiivsed nägemisnärvi kettad). Väikeaju häired. Diploopia, tugev nüstagm, pearinglus. Üksik oksendamine kui märk mõjust medulla piklikule. Koljupõhja kasvajad.Tihti jäävad pikaks ajaks asümptomaatiliseks ja alles hilisemates staadiumides põhjustavad kraniaalnärvide neuropaatiat, juhtivuse häireid (hemiparees, hemihüpesteesia) ja vesipead.
Diagnostika
Diagnostika. Operatsioonieelses staadiumis CT ja/või MRI abil on võimalik kinnitada ajukasvaja diagnoos, selle täpne asukoht ja ulatus ning oletatav histoloogiline struktuur. Kolju tagumise koljuõõnde ja koljupõhja kasvajate puhul on MRI eelistatavam, kuna aluse luudest puuduvad esemed (nn kiirkõvenevad artefaktid). Angiograafia (nii otsene kui ka MR ja CT angiograafia) tehakse harvadel juhtudel kasvaja verevarustuse omaduste selgitamiseks.
Ravi
Ravi. Terapeutiline taktika sõltub täpsest histoloogilisest diagnoosist, võimalikud on järgmised võimalused:. vaatlus. kirurgiline resektsioon. resektsioon kombinatsioonis kiiritus- ja/või keemiaraviga. biopsia (tavaliselt stereotaktiline) kombinatsioonis kiiritus- ja/või keemiaraviga. biopsia ja vaatlus. kiiritus- ja/või keemiaravi ilma koekontrollita, mis põhineb CT/MRI tulemustel ja kasvajamarkerite uuringutel.
Prognoos sõltub peamiselt kasvaja histoloogilisest struktuurist. Eranditult vajavad kõik ajukasvajatega opereeritud patsiendid regulaarseid MRI/CT kontrolluuringuid retsidiivi või kasvaja jätkuva kasvu ohu tõttu (isegi radikaalselt eemaldatud healoomuliste kasvajate korral).
RHK-10. C71 Aju pahaloomuline kasvaja. D33 Aju ja teiste kesknärvisüsteemi osade healoomuline kasvaja
Aju kasvajaprotsessi varasem ilming on fokaalsed sümptomid. Sellel võivad olla järgmised arengumehhanismid: keemilised ja füüsikalised mõjud ümbritsevale ajukoele, ajuveresoonte seina kahjustus koos hemorraagiaga, veresoonte oklusioon metastaatilise embooliga, hemorraagia metastaasiks, veresoone kokkusurumine koos isheemia tekkega. , kraniaalnärvide juurte või tüvede kokkusurumine. Veelgi enam, alguses ilmnevad teatud ajupiirkonna lokaalse ärrituse sümptomid ja seejärel selle funktsiooni kaotus (neuroloogiline defitsiit).
Kasvaja kasvades levivad kompressioon, turse ja isheemia esmalt kahjustatud piirkonnaga külgnevatesse kudedesse ja seejärel kaugematesse struktuuridesse, põhjustades sümptomite ilmnemist vastavalt "naabruses" ja "kauguses". Intrakraniaalsest hüpertensioonist ja ajutursetest põhjustatud üldaju sümptomid tekivad hiljem. Märkimisväärse ajukasvaja mahu korral on võimalik massiefekt (peamiste ajustruktuuride nihkumine) koos dislokatsioonisündroomi tekkega - väikeaju ja medulla oblongata herniatsioon foramen magnumi.
Lokaliseeritud peavalu võib olla varajane sümptom kasvajad. See tekib kraniaalnärvides, venoossetes siinustes ja meningeaalsete veresoonte seintes paiknevate retseptorite ärrituse tõttu. Hajus tsefalgiat täheldatakse 90% -l subtentoriaalsete neoplasmide ja 77% -l supratentoriaalsete kasvajaprotsesside juhtudest. Sellel on sügav, üsna intensiivne ja lõhkev valu, sageli paroksüsmaalne.
Oksendamine on tavaliselt aju üldine sümptom. Selle peamine omadus on seose puudumine toidu tarbimisega. Väikeaju või neljanda vatsakese kasvaja korral on see seotud otsese mõjuga oksendamiskeskusele ja võib olla esmane fokaalne ilming.
Süsteemne pearinglus võib ilmneda läbikukkumistunde, enda keha või ümbritsevate esemete pöörlemise näol. Kliiniliste ilmingute perioodil peetakse pearinglust fokaalseks sümptomiks, mis viitab vestibulokokleaarse närvi, silla, väikeaju või neljanda vatsakese kasvaja kahjustusele.
Motoorsed häired (püramiidsed häired) esinevad kasvaja esmaste sümptomitena 62% patsientidest. Muudel juhtudel tekivad need hiljem kasvaja kasvu ja leviku tõttu. Püramidaalse puudulikkuse esimesteks ilminguteks on jäsemete kõõluste reflekside suurenev anisorefleksia. Seejärel ilmneb lihasnõrkus (parees), millega kaasneb lihaste hüpertoonilisusest tingitud spastilisus.
Sensoorsed häired kaasnevad peamiselt püramiidse puudulikkusega. Kliiniliselt avaldub ligikaudu veerandil patsientidest, muudel juhtudel avastatakse need alles neuroloogilise läbivaatuse käigus. Lihase-liigeste tundlikkuse häiret võib pidada esmaseks fokaalseks sümptomiks.
Krambisündroom on tüüpilisem supratentoriaalsete neoplasmide puhul. 37% ajukasvajatega patsientidest ilmnevad epilepsiahood kliiniline sümptom. Absansihoogude või generaliseerunud toonilis-klooniliste krambihoogude esinemine on tüüpilisem keskjoonel paiknevate kasvajate puhul; Jacksoni epilepsia tüüpi paroksüsmid - ajukoore lähedal asuvate neoplasmide jaoks. Epilepsiahoo aura iseloom aitab sageli kindlaks teha kahjustuse teema. Kasvaja kasvades muutuvad generaliseerunud krambid osalisteks. Intrakraniaalse hüpertensiooni progresseerumisel täheldatakse reeglina epiaktiivsuse vähenemist.
Vaimsed häired avaldumisperioodil esinevad 15-20% ajukasvajate juhtudest, peamiselt siis, kui need paiknevad otsmikusagaras. Algatusvõime puudumine, lohakus ja apaatia on tüüpilised otsmikusagara pooluse kasvajatele. Eufooria, enesega rahulolu, põhjuseta rõõmsameelsus viitavad otsmikusagara aluse kahjustusele. Sellistel juhtudel kaasneb kasvajaprotsessi progresseerumisega agressiivsuse, pahatahtlikkuse ja negatiivsuse suurenemine. Visuaalsed hallutsinatsioonid on iseloomulikud neoplasmidele, mis paiknevad ajalise ja otsmikusagara ristumiskohas. Psüühikahäired progresseeruva mälu halvenemise, mõtlemise ja tähelepanu halvenemise näol toimivad üldiste ajunähtudena, kuna neid põhjustavad süvenev intrakraniaalne hüpertensioon, kasvaja mürgistus ja assotsiatiivsete traktide kahjustus.
Nägemisnärvi kettaid diagnoositakse pooltel patsientidest, sagedamini hilisemates staadiumides, kuid lastel võivad need olla kasvaja debüütsümptomid. Suurenenud koljusisese rõhu tõttu võib silmade ette ilmuda mööduv ähmane nägemine või “laigud”. Kasvaja arenedes halveneb nägemine, mis on seotud nägemisnärvide atroofiaga.
Nägemisväljade muutused tekivad siis, kui kiasm ja optilised traktid on kahjustatud. Esimesel juhul täheldatakse heteronüümset hemianopsiat (nägemisväljade vastaspoolte kaotus), teisel - homonüümne (mõlema parema või mõlema vasaku poole kaotus nägemisväljades).
Peale operatsiooni on enesetunne hea, neuroloogi jälgimisel suunatakse mind kompuutertomograafiale ja neurokirurgi konsultatsioonile, kuna kahtlustatakse kostaplasti defekti, mille nad mulle tagasi panid. on see, et otse otsaesise kohal, täpselt keskel, on pingutuse või köhimise ajal peanaha pulsatsioon ja turse, piirkond on väike, kuid meeldivat pole eriti.Eks kompuutertomograafiat pole ohtlik teha, kuna see kiiritab pea, niipalju kui ma aru saan ja kardan tagasilangust ja kuivõrd oli õige mitte pärast operatsiooni kiiritusravi anda, siis arstid ütlesid, et pole vaja kuna eemaldasid kõik puhta ja tervikliku. Operatsiooni tegid kmn ja regionaalhaigla osakonnajuhataja.
CT-skannimine on ohutu
Tähelepanu – nõuanded foorumis ei asenda näost näkku konsultatsiooni!
Ajukelme healoomuline kasvaja (D32)
Venemaal on Rahvusvahelise haiguste klassifikatsiooni 10. redaktsioon (ICD-10) vastu võetud ühtsena. normdokument registreerida haigestumus, kõigi osakondade raviasutustesse pöördumise põhjused, surmapõhjused.
RHK-10 võeti tervishoiupraktikasse kogu Vene Föderatsioonis 1999. aastal Venemaa tervishoiuministeeriumi 27. mai 1997. aasta korraldusega. nr 170
WHO plaanib uue versiooni (ICD-11) avaldada aastatel 2017–2018.
WHO muudatuste ja täiendustega.
Muudatuste töötlemine ja tõlkimine © mkb-10.com
Meningioom - kirjeldus, sümptomid (tunnused), diagnoos, ravi.
Lühike kirjeldus
Sümptomid (märgid)
Diagnostika
Ravi
Ravi: peamine meetod on radikaalne eemaldamine. Operatsiooni oht ja kasvaja radikaalse eemaldamise võimalus sõltuvad selle asukohast. Sellest vaatenurgast on halvima prognoosiga koljupõhja meningioomid (petroclival, parasellar jne). Kiiritusravi on näidustatud adjuvantmeetodina ainult pahaloomuliste meningioomide (WHO-3) korral.
Prognoos. Meningioomide keskmine 5-aastane elulemus on 91,3%. Lisaks meningioomi histoloogilisele tüübile sõltub prognoos suuresti eemaldamise radikaalsusest. Kasvaja radikaalse eemaldamisega 10 aasta pärast kordub see ainult 4% patsientidest ja osalise/vahesummalise eemaldamise korral enam kui 60% patsientidest. Pahaloomuliste meningioomidega (WHO-3) patsientide eeldatav eluiga on veidi üle 2 aasta, kui kasutada kõiki meditsiinilised meetmed.
Sünonüümid Arahnidendotelioom Acervuloom Psammoom Meningoblastoom Meningotelioom Leptomeningioom Meningeaalne fibroblastoom
RHK-10 C71 Aju pahaloomuline kasvaja D33 Aju ja teiste keskorganite osade healoomuline kasvaja närvisüsteem
ICD 10 aju meningioom
Kui olete varem registreerunud, siis "logige sisse" (sisselogimisvorm saidi paremas ülanurgas). Kui olete siin esimest korda, palun registreeruge.
Kui registreerute, saate tulevikus oma sõnumitele vastuseid jälgida ja dialoogi jätkata huvitavaid teemasid koos teiste kasutajate ja konsultantidega. Lisaks võimaldab registreerimine pidada privaatset kirjavahetust konsultantide ja teiste saidi kasutajatega.
Registreeru Loo sõnum ilma registreerumata
Kirjutage oma arvamus küsimuse, vastuste ja muude arvamuste kohta:
Meningioom on aeglaselt kasvav, tavaliselt healoomuline kasvaja, mis on tihedalt kõvakesta külge kinnitunud ja koosneb neoplastilistest meningoteeli (ämblikuvõrkkelme) rakkudest.
Kood vastavalt rahvusvahelisele haiguste klassifikatsioonile RHK-10:
C71 Aju pahaloomuline kasvaja D33 Aju ja teiste kesknärvisüsteemi osade healoomuline kasvaja
Klassifikatsioon (pahaloomulisuse aste on näidatud sulgudes): madala kordumise riskiga meningioomid Meningoteliomatoosne (WHO-1) Fibroblastne (WHO-1) Segatud (WHO-1) Psammomatoosne (WHO-1) Angiomatoosne (WHO-1) Mikrotsüstiline (WHO-1) sekretoorsed (WHO-1) metaplastilised (WHO-1) agressiivse käitumisega meningioomid ja kõrge riskiga kordumine Ebatüüpiline (WHO-2) Selge rakk (WHO-2) Chordoid (WHO-2) Rabdoid (WHO-3) Papillaarne (WHO-3) Anaplastiline (WHO-3).
Epidemioloogia. Meningioomid moodustavad 13–26% kõigist primaarsetest ajukasvajatest. Meeste/naiste suhe patsientide seas on 2/3. Esinemissageduse tippu täheldatakse vanuses 50–59 aastat.
Anatoomiline lokaliseerimine. Enamik meningioome paikneb koljuõõnes, nende lokaliseerimine on mitmekesine: konveksitaalne, parasagitaalne, haistmisõõne piirkonnad, sphenoidse luu tiivad, tentorium cerebellum, petroclival, foramen magnum, parasellaarne. Pahaloomulised meningioomid võivad hematogeenselt metastaaseeruda kopsudesse, luudesse ja maksa.
Kliiniline pilt sõltub asukohast ja seda iseloomustab sümptomite pikaajaline aeglane suurenemine. Lisaks lokaalsele neuroloogilisele puudujäägile on tüüpilisteks sümptomiteks aeglaselt suurenevad intrakraniaalse hüpertensiooni ja episündroomi nähud.
Diagnostika: CT ja/või MRI. Meningioomidel on iseloomulik välimus: laia põhjaga kasvaja, mis külgneb kõvakestaga, akumuleerib hästi kontrastainet, mõnikord põhjustab selle aluseks oleva luu hüperostoosi ja sellel on tavaliselt selgelt määratletud kasvaja/aju piir.
Mis on aju meningioom
Vaatamata kõigile kaasaegsetele seadmetele on vähki ravida äärmiselt raske. Sageli peate need välja lõikama, mis mõjutab külgnevaid kudesid. See toiming põhjustab teatud funktsioonide häireid. Aju meningioom on üks levinumaid kasvajaid. Selle haigusega inimeste eluprognoos sõltub selle tüübist ja lokaliseerimispiirkonnast. See on enamasti healoomuline ja kasvaja kasvab väga aeglaselt. Selle protsessiga kaasnevad neuroloogilised sümptomid, mis sõltuvad moodustumise kasvukiirusest ja suurusest.
Haiguse tunnused
Ajumeningioom on oma tüübi üks levinumaid esindajaid ja seda esineb veerandil vähihaigetest. ICD 10 revisjoni kohaselt on haigusel 2 koodi:
- Healoomuline välimus C71
- Pahaloomuline kasvaja tüüp D33
Kasvaja kasvab arahnoidses membraanis nii paremas kui ka vasakpoolses otsmikus. See on kude, mis ümbritseb kogu aju. Vähk areneb väliste ja sisemiste tegurite mõjul, kuid täpseid põhjuseid ei oska keegi nimetada.
Arstid diagnoosivad enamasti üksikuid kasvajaid ja vaid harvadel juhtudel avastatakse patsiendil mitu meningioomi. Sellise onkoloogilise haiguse olemus on väga erinev, sest healoomulistel kasvajatel tegelikult ägenemisi ei esine ja pärast ravi elab inimene sama elu. Pahaloomuline tüüp on äärmiselt ohtlik ja sageli idaneb kasvaja uuesti ja kasvab kiiresti.
Põhjused
Meningioomi ilmnemine on võimalik mitmel põhjusel, mida peate nende vältimiseks teadma. Arstid usuvad, et see patoloogiline protsess on järgmiste tegurite tagajärg:
- Kiiritus;
- Hormonaalsed häired;
- Pärilik eelsoodumus;
- Varasemad peavigastused;
- Infektsioonid;
- Pidev mürgitus kahjulike elementidega.
Iga põhjus kujutab endast ohtu. Kui neid on vähemalt üks, siis tuleks inimene igal aastal läbi vaadata.
Sümptomid
Iga riskirühm peaks teadma, millised sümptomid on sellele haigusele iseloomulikud. Eksperdid on tuvastanud 2 peamist märkide rühma:
- Üldised ilmingud. Need tekivad verevoolu halvenemise ja ajukoe kokkusurumise tõttu. Nende märkide hulgas on järgmised:
- Peavalud ja peapööritus;
- Iiveldus kuni oksendamiseni;
- Mälukaotus;
- Emotsioonide puhangud.
- Kohalikud ilmingud. Need sõltuvad otseselt moodustumise asukohast ja kõige sagedamini ilmnevad järgmised sümptomid:
- Topeltnägemine;
- Kuulmispuue;
- Rikked mootorisüsteemis;
- Tundlikkuse halvenemine.
Kasvaja vormid
Sõltuvalt lokaliseerimisfunktsioonidest on olemas järgmised vormid:
- Väikeaju nurga kasvaja. Teisel viisil nimetatakse seda kohta tserebellopontiini nurgaks (pontine) ja siin diagnoositakse peamiselt neuroome, kuid leitakse ka meningioome. Tavaliselt, kui sild on kahjustatud, tekib patsiendil sümptomite järkjärguline suurenemine (peavalu, kohin kõrvus jne). Aja jooksul muutub väikeaju düsfunktsioon kriitiliseks, inimene kaotab tasakaalu ja teda kimbutab pidevalt pearinglus. Väikeaju nurga piirkonnas moodustumise ebameeldivaks komplikatsiooniks on surve sisekõrvadele, mille tagajärjel halveneb kuulmine ja tekib nüstagm (silmade tahtmatud vibratsioonid). Võib tuvastada ka muid pontine meningioomi sümptomeid, näiteks liigutuste koordineerimise häireid, mis järk-järgult progresseeruvad. Patsiendid hakkavad kõndima jalad laiali, kuna nende tasakaalutunne on kadunud. Aja jooksul kaotab patsient sillal oleva kasvaja tõttu käte jõu ja tserebrospinaalvedeliku vool on häiritud. See nähtus mõjutab inimese nägemist ja põhjustab valu;
- Sella turcica tuberkuli meningioom. See on äärmiselt haruldane ja kasvaja mõjutab sageli külgnevaid kudesid (sulcus, limbus, diafragma). Moodustised jõuavad sageli nägemisnärvidesse, mistõttu patsiendi nägemine halveneb. Kui te kohe raviga ei alusta, võite jääda täiesti pimedaks ja aja jooksul kasvab kasvaja hüpotalamusse ja hormonaalne tasakaal on häiritud;
- Falxi meningioom. See moodustis pärineb faltsiformsest protsessist ja patsiendil esineb sageli epilepsiahooge. Aja jooksul tekib halvatus alajäsemed ja vaagnaelundite talitlushäired;
- Moodustumine kolju põhjas. Sagedasem on haistmisõõne, väikeaju tentorium ja sphenoidse luu külgede meningioom. Harvadel juhtudel esineb kasvaja lähemal foramen magnumile ja nägemisnärvi lähedale (petroclival meningioom). Sümptomiteks on ähmane nägemine ja peavalud;
- Parasagitaalne meningioom. Kasvaja kasvab tsentraalse sulkuse piirkonnas ja on valdavalt ühendatud parasagitaalse siinusega. Seda iseloomustavad neuroloogilised nähud sõltuvalt moodustumise suurusest;
- Konveksitaalne meningioom. Seda tüüpi haigusi esineb igal viiel seda tüüpi vähi all kannataval inimesel. Sümptomid varieeruvad sõltuvalt kasvaja asukohast:
- Aju otsmikusagara moodustumine. See on talle tüüpiline vaimsed häired ja keskendumishäired. Aja jooksul kogeb patsient hallutsinatsioone, agressiivsuse rünnakuid ja sageli langeb depressioon;
- Kasvaja templi piirkonnas. Seda tüüpi moodustistega patsientidel muutub kõne ebajärjekindlaks, kuulmislangus (kuulmine halveneb) ja värisemine (raputamine).
- Haridus parietaalses piirkonnas. See kasvaja asukoht mõjutab ruumis orienteerumist. Sümptomiteks on epilepsiahood ja emotsionaalsed puhangud.
Hariduse olemuse järgi on:
- Ebatüüpiline meningioom. Viitab 2. astme pahaloomulistele kasvajatele. Seda ebatüüpilist kasvajat iseloomustab neuroloogiliste sümptomite suurenemine ja kiire kasv;
- Anaplastiline. Kuulub pahaloomulise tüüpi üsna kiire kasv ja neuroloogiliste sümptomite süvenemine;
- Fibroplastiline (healoomuline kasvaja). Esineb 2/3 patsientidest. Sellist kasvajat iseloomustab aeglane kasv ja praktiliselt asümptomaatiline olemasolu. Sageli avastatakse fibroplastiline kasvaja uuringu käigus juhuslikult. MRI-l või CT-l on enamikul juhtudel näha lupjunud meningioomi, mis viitab selle moodustumise pikaajalisele arengule. Oma struktuuri järgi on healoomulised kasvajad järgmised:
- Meningoteliomatoosne;
- Fibroosne meningioom;
- Psammomatoosne;
- angiomatoosne;
- Hemangioblastiline meningioom;
- hemangioperitsüütiline;
- Papillaarne.
Kasvaja poolt jäetud kõrvaltoimed
Onkoloogilised haigused on alati ohtlikud, eriti ajus. Koljus tekkiv moodustis tekitab survet ümbritsevatele kudedele ja see nähtus avaldub neuroloogiliste sümptomitena.
Healoomuline meningioom ei mõjuta enamasti pehmet ajukoe ja pärast selle eemaldamist on retsidiivid äärmiselt haruldased. Inimesed elavad oma vana elu ja mingeid erireegleid pole vaja.
Pahaloomulised kasvajad kasvavad kiiresti ja levivad külgnevatesse kudedesse. Operatsiooni on nende asukoha ja mahu tõttu äärmiselt raske teha. Pärast aju pahaloomulise meningioomi eemaldamist jäävad tagajärjed praktiliselt alati alles ja need on seotud peamiselt tundlikkuse ja motoorsete funktsioonidega. Retsidiivid esinevad 75-80% juhtudest.
Pärast eemaldamist sõltub prognoos kasvaja suurusest. Väga väike healoomuliste rakkude tükk ei tee palju kahju ja mõnikord ei lõigata seda isegi välja. Onkoloogia asukohast ja olemusest sõltub ka patsiendi edasine saatus. Prognoosi tegemisel on kõige olulisem punkt operatsiooni teostava arsti kvalifikatsioon.
Vastunäidustused kasvaja esinemisel
Kui inimesel on diagnoositud meningioom, peaks ta uurima järgmist juhiste loendit:
- Alkoholi joomine on keelatud. Alkoholi ei soovitata juua, et mitte süvendada tekkivaid sümptomeid ja hariduse kasvu;
- Ravimeid tuleb võtta alles pärast konsulteerimist raviarstiga. Paljud nootroopsed ravimid, samuti vitamiinid (rühm B) ja tabletid ainevahetuse stimuleerimiseks on keelatud;
- Ei ole soovitatav kasutada homöopaatilisi ravimeid ilma arsti loata;
- Rasestumisvastane vahend on rangelt keelatud.
Diagnostika
Määrake meningioomi olemasolu välised sümptomid võimatu. Kui kasvaja on väga väike, ei pruugi see aastaid avalduda ja võib avastada juhuslikult. Diagnoosimiseks peate võtma vereanalüüsi ja läbima mitmeid uuringuid. Mõnikord tuleb tserebrospinaalvedeliku (CSF) koostise määramiseks teha nimmepunktsioon.
Meningioomi saab tuvastada järgmiste instrumentaalsete meetodite abil:
- Kompuutertomograafia ja magnetresonantstomograafia kontrastaine abil;
- Angiograafia veresoonte uurimiseks.
Tavalist aju tsüsti ravitakse ainult siis, kui see progresseerub. Kui kasvudünaamikat pole, siis seda ei puudutata.
Teraapia kursus
Ravi hõlmab tavaliselt eemaldamist, kuid esialgsed etapid, kui seda pole võimalik teostada kirurgia, kasutatud konservatiivne ravi. See hõlmab ravimite ja muude meetodite kasutamist kasvaja kasvu peatamiseks. Kõigil muudel juhtudel ei saa aju meningioomi ravida ilma operatsioonita.
Operatsiooni kasutatakse kasvaja täielikuks kõrvaldamiseks ja see on statistika järgi kiireim ja usaldusväärseim viis selliste haiguste raviks. Taastumine pärast operatsiooni sõltub operatsiooni keerukusest.
Kirurgia kombineeritakse sageli teiste ravimeetoditega:
Pärast edukat operatsiooni peab patsient jääma ühe päeva haiglasse, seejärel jätkama ravikuuri. Kui kiiritamist ja muid meetodeid pole vaja, on patsiendil rehabilitatsiooniperiood.
Ebaõnnestunud sekkumise korral võivad tagajärjed pärast operatsiooni olla väga mitmekesised. Need sõltuvad kasvaja asukohast ja kahjustuse raskusastmest. Patsient võib olla täielikult või osaliselt halvatud, mõnikord esineb tundekaotus (kurtus, pimedus) ja neuroloogilised ilmingud.
Taastumisperiood
Taastusravi pärast meningioomi eemaldamist on pikk ja selle kestus sõltub saadud vigastuste raskusest. Patsient peab juhtima tervislik eluviis elu ja selleks peate tegema terapeutilisi harjutusi, loobuma halbadest harjumustest, looma õige dieedi ja saama hea une.
Taastumisperioodi kiirendamiseks, mis võib kesta 2 nädalat kuni aasta, määrab arst füsioteraapia, näiteks nõelravi ja ravimid. Narkootikumide hulgas on ravimid, mis vähendavad survet koljus. Vajadusel on vaja muid ravimeid, näiteks põletiku või turse leevendamiseks, samuti neuroloogiliste ilmingute leevendamiseks.
Meningioomi ravi rahvapärased abinõud viiakse läbi ainult operatsioonijärgsel perioodil. Tema meetodid võimaldavad kiirendada kudede taastumist ja parandada aju toitumist ilma keha kahjustamata. Ravi rahvapäraste ravimitega on lubatud alles pärast arstiga konsulteerimist. Järgmised retseptid avaldavad kahjustatud piirkondadele positiivset mõju:
- Ristikuõie tinktuur. Valmistamiseks peate võtma 20 g selle taime pungi ja valama neisse 500 ml alkoholi või viina. Seejärel tuleb anum sulgeda ja lasta tõmmata 2 nädalat. Seda vahendit võite võtta 1 spl. l. pärast sööki;
- Vereurmarohi lahus. Seda valmistatakse sarnasel viisil ja selline vahend võib peatada vähirakkude kasvu ja arengu. Annus valitakse individuaalselt ja enne selle infusiooni kasutamist on soovitatav konsulteerida arstiga, kuna see on mürgine.
Arvustused
Enamikul juhtudel puudutavad meningioomi ülevaated küsimusi selle kohta, kas seda saab ravida või mitte. Inimesed jagavad oma viise probleemist ülesaamiseks ja toetavad haigeid. Kui haiguse olemus on healoomuline, siis mõnikord ei lõigata kasvajat isegi välja. See nähtus kehtib väikeste koosseisude kohta, mis ei edene.
Kirjeldatud on olukordi, kus haigus tabas vanemaid inimesi. Kui kasvaja on pahaloomuline, on päästmise tõenäosus äärmiselt väike, kuid see on siiski väärt ravi, kuna paranemisvõimalus on alati olemas. Vastasel juhul puudutab probleem taastumisperioodi, kuna kudede regenereerimine on äärmiselt nõrgenenud.
Menigioom on tavaline ja enamikul juhtudel elab inimene pärast ravi normaalset elu. See prognoos kehtib healoomuliste kasvajate kohta, kuid pahaloomulise kasvaja korral täheldatakse 80% juhtudest patoloogia retsidiivi. Sellises olukorras tuleb inimesi pidevalt uurida ja järgida kõiki arsti soovitusi, et mitte põhjustada uute meningioomide teket.
Saidil olev teave on esitatud ainult informatiivsel eesmärgil, see ei väida, et see on viide ja meditsiiniline täpsus ning see ei ole tegevusjuhend. Ärge ise ravige. Konsulteerige oma arstiga.
Mis põhjustab aju meningioomi teket, miks see on ohtlik?
Igal neljandal ajukasvaja all kannataval patsiendil diagnoositakse meningioom, healoomuline kasvaja. Kõige sagedamini areneb kasvaja üsna aeglaselt või ei kasva üldse. Äärmiselt harva areneb samaaegselt mitu moodustist.
Mis on meningioom
Meningioomid moodustavad ligikaudu veerandi kõigist ajukasvajatest. Haigusel on iseloomulikud sümptomid, mis võimaldab klassifitseerida patoloogia RHK 10 järgi eraldi rühmana.
Miks moodustub meningioom?
Healoomuline meningioom tekib mitmel põhjusel, mis on seotud geneetika, eelsoodumuse, traumaatiliste ja muude ebasoodsate teguritega.
- Kiiritusravi – kiiritus vähiravis põhjustab haiguse arengut või olemasoleva kasvaja degenereerumist pahaloomuliseks meningioomiks. Riskirühma kuuluvad ka rinnavähiga naised, kes ei ole kiiritusravi läbinud.
Meningioomi tunnused
Neoplasmi esinemist võib raviarst kahtlustada pärast iseloomulike aju- ja lokaalsete sümptomite tuvastamist.
- Üldised ajunähud – seotud ajutegevuse halvenemise, verevarustuse halvenemise ja kasvaja survega pehmed kangad. Patsient kogeb järgmised ilmingud: pearinglus, iiveldus ja oksendamine, mäluhäired ja psühho-emotsionaalsed muutused.
Dirigeerimine diferentsiaaldiagnostika neurokirurg pöörab tähelepanu neuroloogilistele sümptomitele, mis näitavad kasvaja asukohta, ja määrab aju kahjustatud piirkonna täiendava uurimise.
- Falxi meningioom on falksi protsessist kasvav kasvaja. Patoloogiliste muutustega kaasnevad tavaliselt Jacksoni tüüpi epilepsiahood. Haiguse progresseerumisel täheldatakse alajäsemete halvatust ja vaagnapiirkonna elundite funktsionaalsuse häireid.
Ebatüüpiline meningioom, mis vastab kasvaja pahaloomulisuse teisele astmele, väljendub pidevalt suurenevates neuroloogilistes sümptomites. Iseloomulik kasvajale kiirenenud kasv haridust.
Miks on meningioom ohtlik?
Mis tahes kasvaja koljuõõne suletud ruumis põhjustab suurenenud survet poolkerade pehmetele kudedele. Selle tulemusena on häiritud normaalne ajutegevus ja täheldatakse neuroloogilisi ilminguid: peavalu, krambid. Ainus efektiivne ravi on kasvaja kirurgiline eemaldamine.
Kui kiiresti meningioom kasvab?
Meningioom on healoomuline kasvaja, mis kasvab üsna aeglaselt. Seetõttu on pärast haiguse varases staadiumis avastamist traditsiooniliseks neurokirurgia meetodiks ravimite ja protseduuride väljakirjutamine, mille eesmärk on kasvaja mahtu vähendada.
Kui sageli retsidiivid esinevad?
Ajumeningioomi ravi ilma operatsioonita viiakse läbi eakatele patsientidele ja neile, kelle tervislik seisund või muud tegurid ei võimalda kirurgilist sekkumist. Patsiendile määratakse ravimite kuur ja soovitatav on kasvaja kasvu pidev dünaamiline jälgimine. Hariduse tagasisaamise tõenäosus on üsna suur.
Meningioomi vastunäidustused
Meningioomi puhul on vastunäidustatud ravimid ning manuaalsed ja terapeutilised sekkumised, mis provotseerivad kasvajarakkude kiiret kasvu. Seega nootroopsete ravimite, B-vitamiinide ja ravimid mis parandavad ainevahetust.
Meningioomi ravi ja eemaldamise meetodid
Ravimeetodi valik sõltub patsiendi üldisest seisundist, kasvaja kasvu astmest ja kliiniline pilt haigused.
- Konservatiivne ravi - algstaadiumis ja kui seda pole võimalik läbi viia kirurgiline ravi, on määratud kursus ravimid, samuti alternatiivsed meetodid kasvaja kasvu kontrollimiseks.
Iisraelis töötati välja kitsa tala meetod. Radioaktiivne isotoop asetatakse kasvajaga vahetult külgnevasse piirkonda. Kiiritamise tagajärjel kasvajarakud surevad. Saavutatakse täielik ravi.
Optimaalse ravi määramiseks määrab neurokirurg mitut tüüpi instrumentaalset diagnostikat.
Meningioomi diagnoosimine
Haigusest üldpildi saamiseks on vaja mitmeid kliinilisi teste ja diagnostilisi protseduure. Vajalik on vereanalüüs. Võib vajada läbiviimist seljaaju kraan kasvaja markerite tuvastamiseks, samuti angiograafia veresoonte kahjustuse astme määramiseks.
- Kompuutertomograafia – uuring viiakse läbi kontrastivõimendusega. CT-märgid näitavad kasvaja olemasolu ja aitavad samuti tuvastada kasvaja olemust ilma täiendavaid diagnostilisi protseduure kasutamata. Pahaloomuline kasvaja kipub kudedesse kogunema kontrasti, mis ilmneb CT-pildil.
Kirurgilise ravi võimalused
Operatsioon on ainus usaldusväärne viis patsiendi täielikuks taastamiseks ja ravimiseks. Kui kasvaja on healoomuline, saab selle õõnsuse täielikult välja lõigata ja kordumise tõenäosus ületab harva 2-3%.
- Radiokirurgia - Saksamaal töötati välja meetod, mida suhteliselt hiljuti hakati kasutama kodukliinikutes. Operatsiooni olemus seisneb ioniseeriva, väga sihipärase kiirguse kasutamises.
Gamma nuga meetod on efektiivne, kui kasvajad ei kasva läbimõõduga üle 20 mm.
Kiirgust kasutatakse sageli ennetava meetmena pärast kasvaja eemaldamist.
Operatsioonijärgne periood pärast aju meningioomi eemaldamist on 8 kuni 12 päeva. Kui avatud operatsioon on edukas, kogeb patsient stabiilset remissiooni.
Taastusravi pärast eemaldamist
Hea- või pahaloomulise moodustise kujunemise ajal kogevad patsiendid ajufunktsiooni häireid, mis on seotud suurenenud survega pehmetele kudedele. Pärast kasvaja eemaldamist vajab ajukude normaliseerumiseks aega.
- Nõelravi – aktiveerib närvilõpmeid ja aitab taastada alajäsemete tundlikkust ja toime tulla tuimusega.
Meningioomi ravi rahvapäraste ravimitega
Meningioomi rahvapärased abinõud on eriti tõhusad ennetavad meetmed pärast traditsioonilist ravi või kirurgiline ravi. Taimsed tinktuurid ja keetmised aitavad kiire taastumine aju struktuur, funktsioonid ja vereringe.
- Ristikutinktuur - kasutatakse taime õisi koos perianthi ülemiste lehtedega. Valmistatakse alkoholilahus. Poole liitri viina jaoks võta umbes 20 grammi. Ristiku lilled. Saadud konsistents settib 10 päeva. Võtke 1 spl enne iga sööki. lusikas.
Vereurmarohi on mürgine, nii et kui see ilmub ebamugavustunne, peate tinktuuri võtmise lõpetama ja konsulteerima oma arstiga.
Enamik neist, mida kasutatakse traditsiooniline meditsiin maitsetaimed on mürgised, seetõttu on enne kasutamist soovitatav konsulteerida arstiga.
Meningioomi dieet
Meningioomi õige ja tervislik toitumine on väga oluline. Selliste häiretega patsiendil soovitatakse vältida rasvaseid ja suitsutatud toite, lihapuljoneid ja -puljoneid, samuti kiirtoidurestoranides pakutavaid tooteid. Peate loobuma alkoholi joomisest ja suitsetamisest.
Mis on aju epifüüsi (käbinääre) tsüst, võimalikud tüsistused, ravimeetodid
Aju läbipaistva vaheseina tsüstide sümptomid ja ravi
Mis on tsüstilis-gliootilised muutused ajus, miks see ohtlik on?
Kas aju pseudotsüst on vastsündinule ohtlik ja kuidas sellest lahti saada?
Mis on aju glioblastoom, miks on patoloogia ohtlik?
Mis on aju koroidpõimiku tsüstid, tunnused, ravi
Aju meningioom - mis see on ja tagajärjed pärast operatsiooni
Meningioom (ekstratserebraalne kasvaja), mida nimetatakse ka meningiomatoosiks ja arahnoidendotelioomiks, on peamiselt healoomuline kasvaja, mis moodustub aju pia mater'ist, mõnel juhul ka veresoonte põimikutest. See võib moodustuda nii seljaajus kui ka ajus. Meditsiinipraktikas esineb meningioom kõige sagedamini aju pinnal (ekstratserebraalne), kuid kasvaja võib tekkida ka teistes ajuosades. Neoplasmi areng võtab üsna kaua aega. Harvadel juhtudel areneb healoomuline kasvaja pahaloomuliseks.
Arahnoidendotelioom ei teki aju kõvakestast.
Rahvusvahelises klassifikatsioonis meningioomi kood vastavalt ICD 10-le (Rahvusvaheline haiguste klassifikatsioon, 10. redaktsioon): C71. Enamasti esineb 35–70-aastastel täiskasvanutel, peamiselt naistel. Lastel moodustuvad kasvajad väga harvadel juhtudel, ligikaudu 2% kõigist laste kasvajatüüpidest. Ligikaudu kümme protsenti kasvajatest on pahaloomulised.
Mis on arengu põhjus?
Teadlased ei suuda kindlaks teha haiguse põhjust. Mõned tegurid võivad haigust põhjustada:
- vanus (40 aastat või rohkem);
- Kokkupuude väikeste kiirgusdoosidega (ioniseeriv kiirgus);
- Geneetilised kõrvalekalded (22. kromosoomil);
Põrutus võib põhjustada traumajärgse meningioomi.
TÄHELEPANU! Meestel diagnoositakse pahaloomulisi ajukasvajaid sagedamini kui naistel. Kuid statistika kohaselt diagnoositakse healoomulist kasvajat naistel sagedamini kui meestel täiendavate tegurite tõttu.
Naiste keha iseärasuste ja haiguse arengut soodustavate lisategurite tõttu esineb meningioomi naistel sagedamini kui meestel. Naiste meningioomi, sealhulgas ülaltoodud tegurite teket soodustavad organismi hormonaalsete tasemete kõrvalekalded, aga ka rinnavähk; rasedus aitab kaasa ajukasvaja tekkele!
Meningioomi asukoht (protsentides):
- Veerandil juhtudest (25%) paikneb neoplasm falksil, parasagitaalselt;
- Kumeralt kraniaalvõlvikus – 19;
- Tiibadel on 17 luud;
- Supreksiaalne – 9;
- Väikeaju telgis (tentorium) – 3;
- Tagumises ja haistmiskoljuõõnes – 8;
- Keskmises ja eesmises koljuõõnes – 4;
- Nägemisnärvi meningioom – 2;
- In the foramen magnum – 2;
- Külgvatsakeses - 2.
Lastel võib meningioom lokaliseerida maksas, haigus areneb juba enne sündi, seega on see kaasasündinud.
Meningioomi klassifikatsioon
Meningioomi on mitut tüüpi:
- Meningoteliomatoosne;
- Üleminek;
- Psammomatoosne;
- angiomatoosne;
- Sekretär;
- Chordoid;
- Selge rakk;
- Petroclival;
- Hüperostootiline haistmine;
- Lubjastunud;
- Fibroplast;
- Lubjastunud.
Sõltuvalt sellest, kui pahaloomuline on haigus, jaguneb haigus kolme põhikategooriasse:
- Healoomuline meningioom (tüüpiline) on aeglaselt kasvav kasvaja, mis ei kasva ajukoesse, vaid pigem surub kokku. Enamasti on sellel pindmine lokaliseerimine.
- Ebatüüpilist meningioomi – mida nimetatakse ka poolhealoomuliseks – iseloomustab mitootiline kasvuaktiivsus ja see võib kasvada ajukoeks.
- Pahaloomuline meningioom (anaplastiline) - tungib ajukoesse ja sellel on võime mõjutada teisi kehaorganeid, mis põhjustab haiguse arengut teistes kehaosades. Põhjustab vähki.
Sümptomid
Kasvaja arengu algfaasis ei pruugi sümptomid olla. Patsiendil ei pruugi olla ebamugavust. Neoplasm hakkab ilmnema pärast piisava suuruse omandamist.
Tavalised märgid võivad olla:
- Peavalu;
- Suurenenud rõhk koljus;
- Iiveldus, isegi pärast oksendamist;
- Mälu kaotus;
- Psüühilised kõrvalekalded;
- Krambihood;
- Üldine nõrkus;
- Tasakaalu kaotus;
- Kuulmisprobleemid;
- Nägemisprobleemid;
- Lõhnataju rikkumine (otsasagara meningioom).
Tähelepanu! Ülaltoodud sümptomite ilmnemine on viivitamatu uurimise põhjus, te ei tohiks oodata seisundi edasist halvenemist.
Sümptomid sõltuvad otseselt kasvaja asukohast (kavernoosse siinuse piirkonnas, tserebellopontiini nurgas, ajalise luu püramiidi piirkonnas) ajus.
Meningioomi sümptomid ja lokaliseerimine:
- Pindmise moodustumise sümptomid kutsuvad esile peavalu ja krampe. Peavalud süvenevad hommikul ja õhtul.
- Frontaalsagara kahjustus aitab kaasa muutustele patsiendi psüühikas, ta muutub agressiivsemaks ja lakkab teisi kainelt hindamast. Eelkõige täheldatakse nägemiskahjustust ja lõhna kadu.
- Temporaalse piirkonna meningioom põhjustab kuulmisprobleeme, mõjutab patsiendi kõnet ja üldist nõrkust.
- Sagitaalsiinuse meningioomi iseloomustab mõtlemise, mälu halvenemine ja krambihoogude ilmnemine. Parasagitaalne meningioom selgroos mõjutab patsiendi kuulmist ja koordinatsiooni.
- Väikeaju piirkonna neoplasm (tento cerebellum) viib tasakaalu kaotuseni.Hingamishäire võib olla patsiendi eluohtlik.
- Tserebellopontiini nurga (CPA) kasvaja (vasak ja parem piirkond) on enamasti healoomuline kasvaja, kuid kasvaja avaldab sel juhul survet ajutüvele, väikeajule. Samad sümptomid ilmnevad ka väikeaju poolkera kasvajaga.
- Tubercle sella meningioma, clivus on põhjustatud nägemiskahjustusest, mis viib täieliku pimeduseni.
- Meningoteliomatoosne kasvaja koosneb mosaiigi kujul olevatest rakkudest, millel puudub spetsiifiline struktuur.
- Parietaalse piirkonna meningioom - ruumis orienteerumine on häiritud.
Intrakraniaalne meningioom on tavalisem kui meningioom selgroog, kuid haigus ei näita alati sümptomeid, kõige sagedamini kasvajate väikese suurusega.
Diagnostika
Haiguse diagnoosimine on väga raske, eriti väikeste kasvajate korral, varajased staadiumid arengut. Paljudel juhtudel aetakse sümptomid segamini vanuselised omadused patsiendid.
Meningoom diagnoositakse alles pärast kontrollitud läbivaatust:
Esimeste sümptomite avastamisel määratakse patsiendile täielik uuring. Lõpliku diagnoosi tegemiseks tehakse järgmised toimingud:
- Kompuutertomograafia (CT) - tulemuse täpsus on 90%;
- Magnetresonantstomograafia (MRI) – 85% täpsusega;
- Kuulmise ja nägemise testimine;
- Vereanalüüsi;
- Positronemissioontomograafia (PET)
- Moodustise tüübi määramiseks kasutatakse biopsiat.
Iga tüüpi tomograafia on vajalik kasvaja seisundist täieliku ülevaate saamiseks:
- MRI – määrab kasvaja olemasolu;
- CT-uuring – määrab luukoe haaratuse ja kasvaja lupjumise;
- PET – määrab kasvaja retsidiivi astme, s.o. levida teistesse kehaosadesse.
Meningioomi ravi. Kas kasvaja võib paraneda?
Kasvaja on moodustis, mis tuleb eemaldada või võtta meetmeid selle arengu peatamiseks. Kui kasvajat ei ravita, võib see põhjustada suur hulk tüsistusi ja surma ei saa välistada. Vältida tuleks ka meningioomi ravi rahvapäraste vahenditega (erinevad ravimtaimed, tinktuurid), edasisteks uuringuteks tuleks pöörduda arsti poole.
Meningioomi ravi määratakse pärast täielikku diagnoosimist, sõltuvalt kasvaja asukohast, selle pahaloomulisuse astmest ja meningioomi suurusest. Peamised kasvaja ravimeetodid:
- Vaatlus (ravi ilma operatsioonita) - toimub ainult healoomulise kasvaja korral, mille areng on pärsitud, selline meningioom ei mõjuta patsiendi keha. Kord kuue kuu jooksul tehakse patsiendile kasvaja jälgimiseks MRI;
- Koljupõhja operatsioon (meningiolüüs) – sõltub sellest, kas kirurg suudab kasvajaga toime tulla. Enamik menigioome ei kasva ajukoeks, operatsioon ei mõjuta tervet kude. Seda eemaldamismeetodit kasutatakse kasvajate hiiglaslike suuruste korral, kuid mõnel juhul ei eemaldata kasvaja täielikult, ülejäänud osa jälgitakse (kehtib ebatüüpiliste ja pahaloomuliste kasvajate puhul, mis võivad kasvada ajukoeks);
- Kiiritusravi kasutatakse pahaloomulise kasvaja eemaldamiseks, millel on palju asukohti (membraanide meningiomatoos). Protsessi viiakse läbi korduvalt, tavaliselt kulub mitu nädalat. See meetod võimaldab patsiendil kasvajast valutult lahti saada, tavaliselt läheb patsient kohe koju. Kuid sellel tehnikal on mõningaid tüsistusi, nagu kiiritusdermatiit ja juuste väljalangemine. Arstid kasutavad seda meetodit ainult siis, kui kasvaja on kättesaamatu kirurgiline sekkumine või otsese eemaldamise vastunäidustused;
- Radiokirurgia (gamma nuga) – kasvaja eemaldatakse võimsa ioniseeriva kiirgusega, terveid rakke seejuures ei mõjuta. Samuti ei ole sellel pärast eemaldamist rehabilitatsiooniperioodi. Pärast kursuse läbimist gamma noa kasutamisega kasvaja edasine areng peatub. Ei saa kasutada suurte neoplasmide korral.
Operatsiooni maksumus on sõltuvalt meningioomi asukohast, suurusest ja operatsioonimeetodist väga erinev.
Kuidas elada pärast operatsiooni
Pärast kasvaja eemaldamise operatsiooni on keha taastamiseks vajalik sümptomaatiline ravi (peamiselt ravimid). See on suunatud ajuturse kõrvaldamisele, on ette nähtud glükokortikosteroidid. Antikonvulsandid, krambihoogude korral.
Väga suurte meningioomide puhul, mida ei saa tervete kudede kahjustamise ohu tõttu eemaldada ainult operatsiooniga, tehakse pärast otsest eemaldamist kiiritusravi kuur.
Meningioomi korral on soovitatav järgida dieeti, loobuda kõigist rasvastest ja suitsutatud toitudest, süüa rohkem värskeid puuvilju, juua värskelt pressitud puuviljadest mahla.
Prognoos
Patsiendi elu edasine prognoos pärast operatsiooni sõltub:
- kasvaja suurus;
- lokaliseerimised;
- kasvaja tüüp;
- Patsiendi üldine seisund (muude haiguste esinemine);
- Tervete rakkude nakatumise määr;
- Eelnev operatsioon.
Kui kaua inimesed elavad meningioomiga?
Väikesed meningioomid, mis avastatakse ja eemaldatakse õigeaegselt, ei mõjuta patsiendi edasist elu, võimalik on täielik ravi, viieaastane surmaprognoos on 10-30%. Kui kasvaja on ebatüüpiline või pahaloomuline, ei ületa viieaastase elulemuse prognoos 30%. Ka teiste vähihaiguste esinemisel või kõrges eas, samuti suhkurtõbi patsiendi elu jaoks soodsa prognoosi võimalused vähenevad mitu korda.
Tüsistused. Miks on meningioom ohtlik?
Kasvaja suure suuruse tõttu võib aju (seljaaju) olla kokku surutud, mis võib isegi pärast operatsiooni põhjustada vältimatuid tagajärgi:
- Nägemise kaotus;
- Osaline või täielik kaotus mälu;
- Võib tekkida halvatus;
- Mõnel juhul kuulmisprobleemid.
Ruumi hõivava moodustise täieliku eemaldamise korral ei ületa uuesti moodustumise võimalus 3%. Kui kasvajat ei õnnestu täielikult eemaldada, on kasvaja taasarengu võimalus 20-60%, pahaloomulise kasvaja puhul 70-80%.
Ennetavad meetmed
Kuna meningioomi tekke täpseid põhjuseid ei ole kindlaks tehtud, ei ole ka täpseid ennetusmeetmeid kindlaks tehtud. Soovitatav on järgida tervislikku eluviisi ( õige toitumine, normaliseeritud füüsiline harjutus), vältige erinevat tüüpi kiirgust (ka kõige väiksemat annust), vältige igasuguseid ajukahjustusi, kontrollige hormonaalset tasakaalu.
Ravi eesmärk: kasvajaprotsessi täieliku, osalise regressiooni või selle stabiliseerumise saavutamine, raskete kaasnevate sümptomite kõrvaldamine.
Ravi taktika
Mitte uimastiravi IA
Statsionaarne režiim, füüsiline ja emotsionaalne puhkus, trükiste ja kunstiliste väljaannete lugemise piiramine, televiisori vaatamine. Toitumine: dieet nr 7 – soolavaba. Kui patsiendi seisund on rahuldav, "üldtabel nr 15".
Uimastiravi IA
1. Deksametasoon 4 kuni 30 mg päevas, olenevalt üldseisundi raskusest, intravenoosselt, eriravi alguses või kogu haiglaravi vältel. Kasutatakse ka krampide episoodide ilmnemisel.
2. Mannitool 400 ml, intravenoosselt, kasutatakse dehüdratsiooniks. Maksimaalne retsept on 1 kord 3-4 päeva jooksul kogu haiglaravi ajal koos kaaliumi sisaldavate ravimitega (asparkam, 1 tablett 2-3 korda päevas, panangin, 1 tablett 2-3 korda päevas).
3. Furosemiid – "silmusdiureetikum" (Lasix 20-40 mg) kasutatakse pärast mannitooli manustamist "tagasilöögi sündroomi" vältimiseks. Seda kasutatakse ka iseseisvalt krambihoogude episoodide korral, suurenenud vererõhk.
4. Diakarb – diureetikum, karboanhüdraasi inhibiitor. Seda kasutatakse dehüdratsiooniks annuses 1 tablett 1 kord päevas, hommikul koos kaaliumi sisaldavate ravimitega (asparkam 1 tablett 2-3 korda päevas, panangin 1 tablett 2-3 korda päevas).
5. Brutsepaami lahus 2,0 ml - bensodiasepiini derivaat, mida kasutatakse krampide episoodide ilmnemisel või nende ennetamiseks kõrge krambivalmiduse korral.
6. Karbamasepiin on krambivastane ravim, millel on segatud neurotransmitterite toime. Kasutage 100-200 mg 2 korda päevas kogu elu.
7. B-vitamiinid - vitamiinid B1 (tiamiinbromiid), B6 (püridoksiin), B12 (tsüanokobalamiin) on vajalikud kesk- ja perifeerse närvisüsteemi normaalseks talitluseks.
Terapeutiliste meetmete loetelu VSMP raames
Muud ravimeetodid
Kiiritusravi: Pea- ja seljaaju kasvajate välise kiiritusravi, mida kasutatakse operatsioonijärgne periood, sõltumatus režiimis, radikaalse, leevendava või sümptomaatilise eesmärgiga. Samuti on võimalik samaaegselt läbi viia keemiaravi ja kiiritusravi (vt allpool).
Ägenemiste ja kasvaja jätkuva kasvu korral pärast eelnevalt teostatud kombineeritud või kompleksne ravi kui kiirguskomponenti kasutati, on korduv kiiritamine võimalik, võttes kohustuslikult arvesse tegureid VDF, EQR ja lineaar-ruutmudelit.
Paralleelselt viiakse läbi sümptomaatiline dehüdratsiooniravi: mannitool, furosemiid, deksametasoon, prednisoloon, diakarb, asparkam.
Väliskiirguse kiiritusravi määramise näidustused on morfoloogiliselt tuvastatud pahaloomulise kasvaja olemasolu, samuti diagnoosimine, mis põhineb kliinilisel, laboratoorsel ja instrumentaalsed meetodid uuringud ja ennekõike CT, MRI ja PET uuringute andmed.
Pealegi, kiiritusravi viidi läbi kl healoomulised kasvajad pea- ja seljaaju: ajuripatsi adenoomid, hüpofüüsi jäänuste kasvajad, sugurakkude kasvajad, ajukelme kasvajad, käbinäärme parenhüümi kasvajad, koljuõõnde ja seljaaju kanalisse kasvavad kasvajad.
Kiiritusravi tehnika
Seadmed: Välise kiirkiiritusravi viiakse läbi tavapärases staatilises või pöörlevas režiimis gammateraapiaseadmetel või lineaarsetel elektronkiirenditel. Ajukasvajatega patsientidele on vaja toota individuaalseid fikseerivaid termoplastmaske.
Kaasaegsete lineaarkiirendite koos multilift (mitmelehelise) kollimaatoriga, kompuutertomograafi manusega ja kompuutertomograafiga röntgensimulaatorite, kaasaegsete planeerimisdosimeetriliste süsteemide olemasolul on võimalik teostada uusi tehnoloogilisi kiiritusvõtteid: volumetrilist kiiritustehnikat. (konformaalne) kiiritamine 3-D režiimis, intensiivselt moduleeritud kiirteraapia, ajukasvajate stereotaktiline radiokirurgia, kujutise abil juhitav kiiritusravi.
Annuse fraktsioneerimise režiimid aja jooksul:
1. Klassikaline fraktsioneerimisrežiim: ROD 1,8-2,0-2,5 Gy, 5 fraktsiooni nädalas. Jaotatud või pidev kursus. Kuni SOD 30,0-40,0-50,0-60,0-65,0-70,0 Gy tavarežiimis ja SOD 65,0-75,0 Gy konformaalses või intensiivselt moduleeritud režiimis.
2. Multifraktsioneerimisrežiim: ROD 1,0-1,25 Gy 2 korda päevas, 4-5 ja 19-20 tunni pärast kuni ROD 40,0-50,0-60,0 Gy tavarežiimis.
3. Keskmise fraktsioneerimise režiim: ROD 3,0 Gy, 5 fraktsiooni nädalas, SOD - 51,0-54,0 Gy tavarežiimis.
4. “Spinaalne kiiritus” klassikalises fraktsioneerimisrežiimis ROD 1,8-2,0 Gy, 5 fraktsiooni nädalas, SOD alates 18,0 Gy kuni 24,0-36,0 Gy.
Seega standardne ravi pärast resektsiooni või biopsiat tehakse fraktsioneeritud kohalik kiiritusravi (60 Gy, 2,0-2,5 Gy x 30; või samaväärne doos/fraktsioneerimine) IA.
Annuse suurendamine üle 60 Gy ei mõjutanud toimet. Eakatel patsientidel, aga ka kehva sooritusvõimega patsientidel soovitatakse tavaliselt kasutada lühikesi hüpofraktsioneeritud režiime (nt 40 Gy 15 fraktsioonis).
Randomiseeritud III faasi uuringus oli kiiritusravi (29 x 1,8 Gy, 50 Gy) parem kui parim sümptomaatiline ravi üle 70-aastastel patsientidel.
Samaaegse keemiaravi ja kiiritusravi meetod
Määratakse peamiselt pahaloomuliste aju glioomide G3-G4 korral. Kiiritusravi tehnikat teostatakse vastavalt ülaltoodud skeemile tavapärases (standardses) või konformaalses kiiritusrežiimis, pideva või jagatud kuurina monokemoteraapia taustal Temodal 80 mg/m2 suukaudselt kogu kiiritusravi kuuri jooksul. kiiritusravi seansside päevadel ja nädalavahetustel, kuid mitte 42-45 korda).
Keemiaravi: on ette nähtud ainult siis, kui pahaloomulised kasvajad aju adjuvant, neoadjuvant, sõltumatu režiim. Samuti on võimalik samaaegselt läbi viia keemia- ja kiiritusravi.
Aju pahaloomuliste glioomide korral:
Medulloblastoomide korral:
Kokkuvõtteks võib öelda, et samaaegne ja adjuvantne keemiaravi temosolomiidi (temodaalne) ja lomustiiniga glioblastoomi korral näitas suures randomiseeritud IA uuringus olulist paranemist keskmises ja 2-aastases elulemuses.
Suures randomiseeritud uuringus ei parandanud adjuvantkemoteraapia prokarbasiini, lomustiini ja vinkristiiniga (PCV-režiim) IA ellujäämist.
Kuid suure metaanalüüsi põhjal võib nitrosouurea kemoteraapia parandada valitud patsientide ellujäämist.
Avastin (bevatsizumab) on suunatud ravim, selle kasutamise juhised sisaldavad näidustusi III-IV astme (G3-G4) pahaloomuliste glioomide - anaplastiliste astrotsütoomide ja multiformse glioblastoomi - raviks. Praegu viiakse läbi suuremahulisi kliinilisi randomiseeritud uuringuid selle kasutamise kohta koos irinotekaani või temosolomiidiga G3 ja G4 pahaloomuliste glioomide korral. Nende keemiaravi ja sihtravi režiimide esialgne kõrge efektiivsus on kindlaks tehtud.
Kirurgiline meetod:
tehakse neurokirurgia haiglas.
Enamikul juhtudel on kesknärvisüsteemi kasvajate ravi kirurgiline. Kasvaja usaldusväärne diagnoos iseenesest võimaldab pidada näidustatud kirurgilist sekkumist. Kirurgilise ravi võimalusi piiravad tegurid on kasvaja spetsiifiline lokaliseerimine ja selle infiltratiivse kasvu iseloom aju sellistes elutähtsates osades nagu ajutüvi, hüpotalamus ja subkortikaalsed sõlmed.
kus, üldpõhimõte neuro-onkoloogias on soov eemaldada kasvaja võimalikult täielikult. Palliatiivsed operatsioonid on vajalik meede ja on tavaliselt suunatud koljusisese rõhu vähendamisele, kui ajukasvajat ei ole võimalik eemaldada või seljaaju kokkusurumist sarnases olukorras, mis on põhjustatud eemaldamatust intramedullaarsest kasvajast.
1. Kasvaja täielik eemaldamine.
2. Vahesumma kasvaja eemaldamine.
3. Kasvaja resektsioon.
4. Kraniotoomia koos biopsia võtmisega.
5. Ventriculocisternostomy (Torkildseni protseduur).
6. Ventrikuloperitoneaalne šunt.
Seega on operatsioon üldtunnustatud esmane ravimeetod kasvaja mahu vähendamiseks ja kontrollimiseks materjali hankimiseks. Kasvaja resektsioonil on prognostiline väärtus ja see võib olla kasulik, kui püütakse saavutada maksimaalne tsütoreduktsioon.
Ennetavad tegevused
Ennetavate meetmete komplekt pahaloomulised kasvajad Kesknärvisüsteem langeb kokku teiste lokalisatsioonidega. See puudutab peamiselt keskkonna ökoloogia hoidmist, töötingimuste parandamist ohtlikes tööstusharudes, põllumajandussaaduste kvaliteedi parandamist, joogivee kvaliteedi parandamist jne.
Edasine juhtimine:
1. Elukohajärgne onkoloogi ja neurokirurgi vaatlus, läbivaatus kord kvartalis, esimesed 2 aastat, seejärel kord 6 kuu jooksul, kahe aasta jooksul, seejärel kord aastas, arvestades MRI või KT piltide tulemusi. .
2. Vaatlus koosneb kliinilisest hindamisest, eriti närvisüsteemi funktsioonide, krambihoogude või samaväärsete häirete ja kortikosteroidide kasutamise kohta. Patsiendid peaksid vähendama steroidide kasutamist võimalikult varakult. Operatsioonikõlbmatute või korduvate kasvajatega patsientidel täheldatakse sageli venoosset tromboosi.
3. Laboratoorseid väärtusi ei määrata, välja arvatud patsiendid, kes saavad keemiaravi (kliiniline vereanalüüs), kortikosteroide (glükoos) või krambivastased ained(kliiniline vereanalüüs, maksafunktsiooni näitajad).
4. Instrumentaalne vaatlus: MRI või CT - 1-2 kuud pärast ravi lõppu; 6 kuud pärast viimast järelkontrolli ilmumist; seejärel 1 kord iga 6-9 kuu tagant.
Põhi- ja lisaravimite loetelu
Olulised ravimid: vt ülalpool uimastiravi ja keemiaravi (ibid.).
Täiendavad ravimid: täiendavalt arst-konsultantide (silmaarst, neuroloog, kardioloog, endokrinoloog, uroloog jt) määratud ravimid, mis on vajalikud kaasuvate haiguste või sündroomide võimalike tüsistuste ennetamiseks ja raviks.
Ravi efektiivsuse ning diagnostika- ja ravimeetodite ohutuse näitajad
Kui ravivastust on võimalik hinnata, tuleb teha MRI uuring. Kontrastsuse suurenemine ja kasvaja eeldatav progresseerumine, 4-8 nädalat pärast kiiritusravi lõppu MRT andmetel võib olla artefakt (pseudoprogressioon), siis tuleks 4 nädala pärast teha kordus MRT uuring. Aju stsintigraafia ja PET skaneerimine, kui see on näidustatud.
Keemiaravile reageerimist hinnatakse vastavalt WHO kriteeriumidele, kuid arvesse tuleks võtta ka närvisüsteemi funktsiooni ja kortikosteroidide kasutamist (McDonaldi kriteeriumid). Üldise elulemuse ja progresseerumiseta patsientide suurendamine 6 kuu pärast on teraapia õige eesmärk ja viitab sellele, et ka stabiilse haigusega patsiendid saavad ravist kasu.
1. Täielik regressioon.
2. Osaline regressioon.
3. Protsessi stabiliseerimine.
4. Progresseerumine.
Ajukasvajate esinemissagedus kõigi ajupatoloogiate hulgas ulatub nelja kuni viie protsendini. Mõiste "ajukasvaja" on kollektiivne. See hõlmab kõiki pahaloomulisi ja healoomulised kasvajad intra- ja ekstratserebraalne päritolu. Üheksakümnel protsendil juhtudest on laste ajukasvajad intratserebraalsed. Neoplasm võib olla metastaatilise kahjustuse tagajärg või areneda peamiselt ajukoes.
Info arstidele: RHK 10 järgi krüpteeritakse ajukasvaja erinevate koodide all sõltuvalt kasvaja asukohast: C71, D33.0-D33.2.
Kasvaja väljanägemise põhjused
Ühtset vähi arengu põhjust pole veel kindlaks tehtud, kuigi selles suunas tehakse aktiivseid otsinguid. Praegu on ülekaalus mitmefaktoriline teooria. Selles öeldakse, et kasvaja tekkes võivad samaaegselt osaleda mitmed tegurid. Enamasti on see:
- geneetiline eelsoodumus (kui lähisugulastel oli vähk).
- vanusekategooriasse kuuluv (tavaliselt üle neljakümne viie aasta, välja arvatud medulloblastoom).
- kokkupuude kahjulike tootmisteguritega, eriti kemikaalidega.
- kokkupuude kiirgusega.
- rass (onkoloogilised haigused esinevad sagedamini kaukaasia rassi kuuluvatel inimestel, välja arvatud meningioom, mis on tüüpiline negroididele).
Kohaloleku sümptomid
Kui ilmneb ajukasvaja, seostatakse selle sümptomeid peamiselt kasvaja asukoha ja suurusega.
Neoplasmi suurus määrab, kui palju suureneb aju aine maht ja seega ka selle surve intensiivsus ümbritsevatele kudedele. Surve omakorda põhjustab üldisi aju sümptomeid, mille hulka kuuluvad:
- Tsefalgiline sündroom. Peas on täiskõhutunne, raskustunne. Peavalu ilmnemine on seotud keha asendi muutumisega ruumis pea alla kallutamisel, hommikul, pärast und. Kaasas iiveldus ja oksendamine – kasvaja suuruse kasvades. Seda kontrollivad halvasti mitte-narkootilised analgeetikumid, kuna selle esinemise mehhanism seisneb koljusisese rõhu suurenemises.
- Pearinglus. Selle põhjuseks on aju verevarustuse halvenemine. Ajukasvajat iseloomustab nn “süsteemne” pearinglus, kui patsient tunneb, et ümbritsevad objektid või ise pöörleb teatud suunas. Selle sümptomiga kaasneb ka peapööritus ja tugev nõrkus. Võib ootamatult muutuda silmades tumedaks. Pearinglus esineb tavaliselt episoodidena.
- Oksendada. Tavaliselt ilmub see ootamatult, sageli hommikul. Võib esineda peavalu tipus. Mõnikord tekib pea asendi muutumise tõttu oksendamine. Rasketel juhtudel võib patsient keelduda söömisest oksendamiskeskuse kõrge aktiivsuse tõttu.
Fokaalsed sümptomid
Kui ajukasvaja hakkab suurenema ja kasvama, ei põhjusta selle sümptomeid mitte ainult ümbritsevate kudede kokkusurumine, vaid ka nende hävitamine. See on nn fokaalne sümptomatoloogia. Allpool on rühmade kujul toodud mõned ajukasvaja ilmingud.
1. Esimene viis, kuidas ajukasvaja võib perifeeria toimimist mõjutada, on tundlikkuse rikkumine. Vastutus väliste stiimulite – temperatuuri, valu – ees väheneb erineval määral. Inimene võib kaotada võime määrata oma keha üksikute osade asukohta ruumis. Kui kasvaja mõjutab närvikiudude motoorseid kimpe, väheneb motoorne aktiivsus. Sel juhul võib haigestuda eraldi jäse, pool keha jne.
2. Kui kasvaja mõjutab ajukoort, siis on võimalikud epilepsiahood. Kui mälufunktsiooni eest vastutav ajukoore osa kahjustub, areneb viimane võimetusest omakseid ära tunda kuni kirjutamis- ja lugemisoskuse kadumiseni. Kahjustuse astme suurendamise protsess toimub aeglaselt, kui kasvaja suurus suureneb. Esiteks muutub kõne segaseks, seejärel toimuvad muutused käekirjas, seejärel läheb see täielikult kaotsi.
3. Kui kasvaja kahjustab aju piirkonda, mida läbib nägemisnärv, tekib nägemishäire, kuna signaali edastamise protsess võrkkestast ajukooresse on häiritud, mistõttu pildianalüüs on võimatu. Kui moodustis kasvab ajukoore vastavas piirkonnas, ei taju inimene teatud mõisteid, näiteks ei tunne liikuvaid objekte.
4. Ajus on hüpotalamus ja hüpofüüs, näärmed, mis reguleerivad sõltuvate hormoonide taset organismis. Neoplasm, kui see lokaliseerub selles piirkonnas, võib põhjustada hormonaalseid häireid ja vastavate sündroomide teket.
5. Kasvaja poolt veresoonte toonuse eest vastutavate keskuste väljalülitamine põhjustab autonoomseid häireid. Patsient tunneb nõrkust, suurenenud väsimust, pearinglust, vererõhu ja pulsi kõikumisi.
6. Mõjutatud väikeaju vastutab liigutuste koordinatsiooni ja täpsuse halvenemise eest. Näiteks ei saa patsient nimetissõrmega suletud silmadega ninaotsa lüüa (sõrme-nina test).
Vaimsed ja kognitiivsed häired
Patsient ei ole isiksusele ja ruumile orienteeritud, tekivad muutused iseloomus, sageli negatiivse iseloomuga; inimene muutub agressiivseks, ärrituvaks ja tähelepanematuks. Intellektuaalsed funktsioonid ja inimestega suhtlemine võivad kannatada. Kui kasvaja lokaliseerub vasakusse ajupoolkera, vähenevad intellektuaalsed võimed, paremas ajupoolkeras kaob loov mõtlemine ja kujutlusvõime. Mõnikord ilmnevad kuulmis- ja nägemishallutsinatsioonid.
Olgu öeldud, et ajukasvaja sümptomid täiskasvanutel sõltuvad sageli töötingimustest ja patsiendi vanusest. Kahjuks pööravad täiskasvanud harva tähelepanu aju üldistele ilmingutele, samas kui lastel on need sümptomid arsti poole pöördumise esmane põhjus.
Haiguse tunnused ja diagnoos
Tavaliselt pöörduvad sellised patsiendid terapeudi või neuroloogi poole haiguse esimeste sümptomite ilmnemisel, sageli tugevate peavalude, autonoomse ja motoorsete häirete, tundlikkuse ja nägemisteravuse häiretega. Arst hindab sümptomite raskust ja otsustab, kas patsient hospitaliseerida. Kui patsiendi seisund seda võimaldab, viiakse uuring läbi ambulatoorselt. 
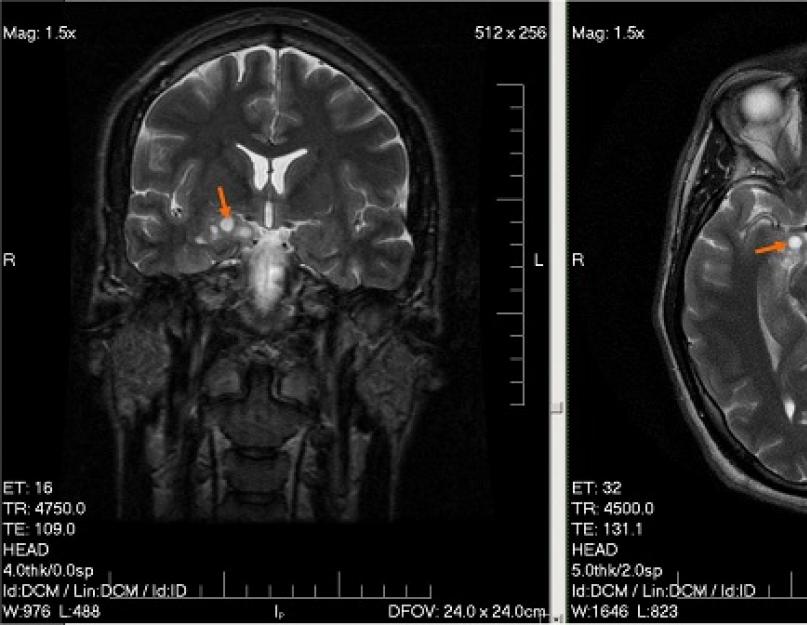
*MRI pilt ajukasvaja jaoks (foto)
Alustatakse neuroloogi konsultatsioonist, kui seda pole varem tehtud. Neuroloog hindab tundlikkust, motoorsete häirete olemasolu, kontrollib kõõluste reflekside terviklikkust ja viib läbi diferentsiaaldiagnostikat neuroloogilised haigused. Samuti määrab ta aju arvuti- või magnetresonantstomograafia. Neuroimaging võimaldab meil selgitada kasvaja asukohta ja selle omadusi. Peamised ajukasvaja tunnused MRT-l on ruumi hõivav moodustis, veresoonte ja nende harude nihkumine (täiendava MR angiograafiaga).
Patsient peaks silmapõhja uurimiseks külastama ka silmaarsti. Muutused nägemisorganit varustavates veresoontes võivad olla koljusisese rõhu hindamisel informatiivsed. Kui kuulmine või haistmine on häiritud, suunatakse patsient ka kõrva-nina-kurguarsti vastuvõtule. 
Haiguse diagnoosimine on raskendatud moodustumise asukoha tõttu kolju sees. Kasvaja diagnoosi saab kinnitada alles pärast histoloogilist järeldust. Materjal uurimistööks saadakse kohe pärast ajukasvaja eemaldamist või neurokirurgilise operatsiooni käigus.
Ravi
Vähi ravi on alati keeruline. Kui avastatakse väike ajukasvaja, proovitakse sageli ravi ilma operatsioonita. Kui diagnostika näitab, et tegemist on olulise ajukasvajaga, on operatsioon sageli kiireloomuline.
Sümptomite intensiivsuse vähendamisele suunatud ravi hõlmab glükokortikoidide, antiemeetikumide, rahustite, narkootiliste ja mitte-narkootiliste analgeetikumide kasutamist.
Ajukasvaja kirurgiline eemaldamine on väga raske. See on aga peamine ja kõige sagedamini kõige rohkem tõhus meetod. Kell suured suurused kasvaja või selle lokaliseerimine elutähtsates keskustes, on kirurgiline sekkumine võimatu. Sellistel juhtudel kasutatakse kiiritusravi.
Keemiaravi on võimalik pärast histoloogiline uuring kasvajad. Vajaliku annuse ja ravimitüübi õigeks valimiseks on vajalik biopsia. Krüodestruktsioon sai oma tähenduse ajukasvajate eemaldamisel, õigemini nende külmutamisel. Haiged rakud surevad madalate temperatuuride mõjul, terveid kudesid see aga kuidagi ei mõjuta. Krüodestruktsiooni kasutatakse kasvajate puhul, mida ei saa kirurgiliselt eemaldada. Kõiki meetodeid saab omavahel kombineerida. Just seda kombineeritud lähenemisviisi kasutatakse meditsiinipraktikas kõige sagedamini.
Eluprognoos
Ajukasvaja eeldatav eluiga võib olenevalt kasvaja asukohast ja pahaloomulisuse astmest suuresti varieeruda. Seega, healoomulise haridusega, õigeaegse avastamise ja ravi korral saab inimene elada täisväärtuslikku elu. Kuid pahaloomuliste kahjustuste ja kasvaja hilise avastamise korral ulatub eeldatav eluiga sageli 1-2 aastani või isegi vähem.