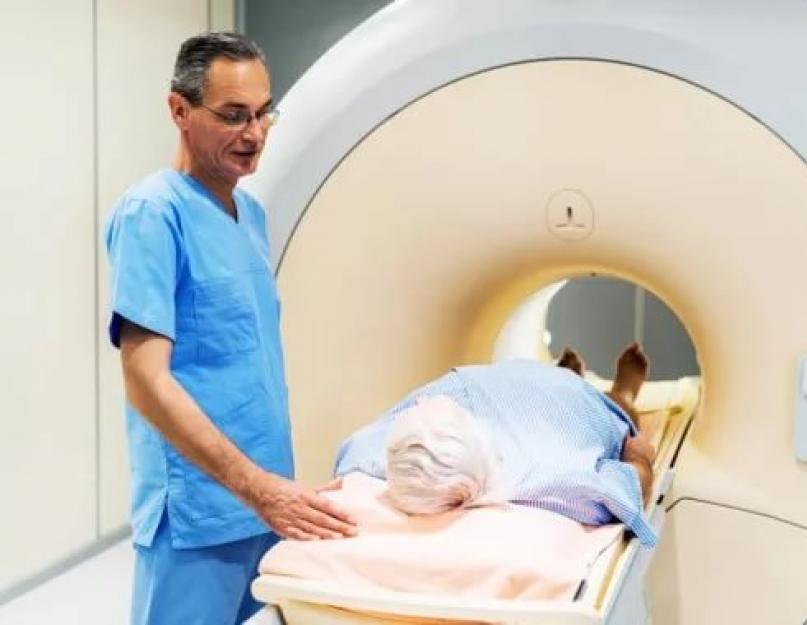
Kiiritusravi(kiiritusravi) on väljendunud radioaktiivsusega elementide ioniseeriva kiirguse mõju patsiendi kehale vähiravi eesmärgil. Paljud inimesed valivad selle ravimeetodi teadlikult, kuid tasub meeles pidada, et kiiritusravi mitte ainult ei hävita vähirakke, vaid kahjustab ka terveid kudesid. Sellise kokkupuute tagajärjed võivad ilmneda kohe pärast protseduure või kuue kuu jooksul pärast ravi lõppu.
Näidustused
Kiiritust kasutatakse iseseisva meetodina vähi ravis:
- nahk, huuled;
- ninaneelu ja suuõõne;
- mandlid;
- kõri;
- emakakael (peamise ravimeetodina kasutatakse kiiritusravi ainult kasvaja arengu varases staadiumis);
- peal esialgne etapp lümfoomi, sarkoomi areng.
Muude vähivormide raviks kasutatakse kiiritusravi ainult kombineeritult ja seda ei saa kasutada iseseisva meetodina. Samuti ei kasutata kiiritusravi laste vähiravis eraldi, vaid ainult osana komplekssest ravikuurist.
Vastunäidustused
- Kahheksia (kiire kaalulangus).
- Aneemia (kui see on põhjustatud vähi mõjust hematopoeetilisele süsteemile).
- Leukotsüütide, lümfotsüütide ja trombotsüütide taseme langus veres.
- Kõrge palavikuga esinevad haigused.
- Müokardiinfarkt.
- Allergiline dermatiit, mitmesugused nahahaigused, mädase või mittemädase põletiku kolded piirkonnas, mida kiir peaks läbima.
- Neeruhaigused.
- Kopsu-, südame- või veresoonte puudulikkus(kiiritusega rind).
- Kesknärvisüsteemi haigused.
- Tuberkuloosi aktiivne vorm.
- Dekompenseeritud diabeet.
- Vähk, mis kasvab lähedalasuvateks kudedeks, suurteks anumateks, õõnsateks organiteks, mida komplitseerib verejooks ja lagunemine.
- Kiiritushaigus patsiendil.
- Kasvaja moodustumise mitmed metastaasid.
- Kopsuvähk vähktõve pleuriidiga.
Liigid
On kaks erinevad tüübid kiiritusravi, sõltuvalt sellest, milliste osakestega kasvajat kiiritatakse: korpuskulaarne ja footon. Esimest tüüpi kiiritamisel kasutatakse alfa- ja beetaosakesi, samuti neutronite, elektronide ja prootonite kiiri. Footoni kiiritamine toimub kokkupuutel gamma- ja röntgenikiirgusega. Näiteks kasutatakse elektrone naha lähedal paiknevate kasvajate hävitamiseks ja prootoneid süvakasvajate puhul (prootonteraapia).
Mõjutusmeetodi järgi eristatakse neid:
- Kontakti meetod. Seda kasutatakse üsna harva ja ainult juhtudel, kui pinnal on pahaloomulised kasvajad. Sellisel juhul rakendatakse kiirgusallikat otse kasvajale. Kontaktmeetodi peamine eelis on see, et see praktiliselt ei mõjuta lähedalasuvaid kudesid.
- Kaugmeetod. See meetod on kõige levinum, kuna see on universaalne. Kaugkiirguse korral jäävad kiirituse käigus kannatavad terved koed ja elundid kiirguse teele. Mida rohkem kudet on kiirgusallika ja kasvaja vahel, seda suurem on annus, mis tuleb selle hävitamiseks saata, ja seega seda rohkem kahjustatakse terveid kudesid.
- Interstitsiaalne (brahhüteraapia) meetod põhineb kiirgusallika sisestamisel nõelte, pallide, kapslite jne kujul kasvajakudedesse.Kasutatakse ka lahuseid, mis ühel või teisel viisil organismi viiakse. Nende toime seisneb üksikute kudede võimes akumuleerida teatud radionukliide (näiteks jood koguneb kilpnäärmesse).
Samuti on olemas konformne, stereotaktiline, adjuvantne, intraoperatiivne ja interstitsiaalne kiiritusravi.
Kuidas see läheb
Ravi kiiritusraviga viiakse läbi mitmes etapis, millest esimest nimetatakse planeerimiseks (eelkiirgus). Selles etapis arvutavad mitmed spetsialistid (onkoloog, kiiritusterapeut, dosimeeter) õiged kiirgusdoosid, valivad parima viisi selle kandmiseks kudedesse brahhüteraapia käigus (sel juhul on kaasatud ka brahhüterapeut), määravad kindlaks lubatud koormuse ja reservvõimsuse. lähedalasuvatest kudedest, mis võivad kiirgusega kokku puutuda.
Teine etapp (kiirgusperiood) koosneb kiiritusest endast vastavalt varem välja töötatud skeemile. Kiiritusravi kulg kestab kuni 7 nädalat ja operatsioonieelsel perioodil kuni 3 nädalat. Seansid toimuvad 5 päeva nädalas, vaheajaga 2 päeva.
Protseduur viiakse läbi spetsiaalses isoleeritud ruumis. Arstid asetavad patsiendi lauale või toolile, asetavad kiirgusallika märgistatud alale ja katavad teised kehapiirkonnad kaitseplokkidega, mis kaitsevad nahka ja keha kiirguse eest. Ioniseerivate kiirtega kokkupuute seanss on valutu ja kestab tavaliselt 1 kuni 5 minutit.
Tagajärjed
Kiirgustehnikate tüsistused ilmnevad erinevad etapid ravi pahaloomulised kasvajad, sealhulgas pärast protseduuride lõpetamist. Alates esimestest seanssidest kurdavad paljud patsiendid naha punetust ja kuivust. Veidi hiljem võib nendes kohtades alata koorumine ja praod. Võimalik on ka naha pigmentatsioon ja põletused.
Kiiritusravi mõju sõltub kasvaja asukohast.
Vaagna kiiritamisel täheldatakse järgmist:
- Oksendamine ja iiveldus.
- Soolestiku ja põie häired.
- Seedehäired.
- Naistel esineb häireid munasarjade töös ja sellest tulenevalt rike. menstruaaltsükli või menstruatsiooni täielik katkemine, kuivus ja sügelus tupes.
- Raseduse ajal on kiiritusravil lootele negatiivne mõju, sellise kiirituse tulemusi ei ole võimalik ennustada.
- Meestel väheneb aktiivsete spermatosoidide arv.
Rinnavähi korral:
- Köha.
- Hingeldus.
- Hingamis- ja neelamisraskused.
- Valu rinnus.
- Söögitoru limaskesta põletik, mis väljendub valu neelamisel, kõrvetiste ja tükitundena kurgus.
- Naistel - piimanäärmete turse ja kõvenemine.
Ajuvähi korral:
- Juuste väljalangemine.
- Väikeste haavade ilmumine peanahale.
- Kõrge kehatemperatuur.
- Iiveldus, oksendamine.
- Unisus.
Basalioomi (pahaloomuline nahakasvaja) korral:
- Naha turse ja koorumine.
- Tugev nahasügelus ja põletustunne.
Eesnäärmevähi korral:
- Ärritatud soole sündroom - kõhukinnisus, kõhulahtisus, puhitus.
- Tsüstiit.
- Uriinipidamatus.
- Erektsiooniprobleemid, mis võivad põhjustada impotentsust.
- Ureetra ahenemine.
Emakakaelavähi korral:
- Naha punetus ja koorumine.
- Juuste väljalangemine häbemepiirkonnas.
- Vagiina ahenemine.
- Kuivus ja põletustunne suguelundite piirkonnas.
Akustilise neuroomi korral:
- Närvikahjustus.
- Kuulmislangus.
- Näo halvatus.
muud võimalikud tagajärjed ravi kiiritusraviga:
- Suurenenud väsimus, nõrkus.
- Vaimsed muutused: depressioon, unehäired, ärrituvus, sagedased meeleolumuutused, apaatia, depressioon;
- Pearinglus ja peavalud.
- Röyhitsemine.
- Kõhupuhitus.
- Kaalukaotus.
- Suurenenud süljeeritus või suukuivus.
- Kõhuvalu.
- Pidev janu.
- Vereloomehäired: leukotsüütide ja punaste vereliblede taseme langus veres, hemoglobiinisisalduse langus.
- Vähenenud immuunsus.
Taastumine pärast ravi
Taastusravi algab kohe pärast kiiritusseanssi ja koosneb järgmisest:
- Õrn režiim.
- Piisava une ja puhkuse tagamine.
- Halbade harjumuste tagasilükkamine.
- Sagedased jalutuskäigud värskes õhus.
- Regulaarne mõõdukas treening.
- Tervislik toit.
- Looduslikest kangastest avarate riiete kandmine.
- Vitamiinide võtmine.
Pärast kiiritusravi on keelatud kiiritatud kohta soojendada, panna sellele külmi kompresse, pesta kuuma veega, kammida, määrida joodi ja muude alkoholitinktuuridega. Naha taastamiseks peate kasutama arsti poolt soovitatud tooteid.
Loe ka, mis on antioksüdandid, kus neid leidub ja kuidas need täpselt aitavad toime tulla kiiritus- ja keemiaravi tagajärgedega vähile.
Toitumine
Kiiritusravi üks kõrvalmõjudest on isutus, kuid vaatamata sellele on kiireks paranemiseks vaja süüa piisavalt toitu. Dieettoit kiirituskiirgusega ravimisel välditakse piimatooteid ja toite, mis suurendavad gaasi moodustumist – kaunviljad (oad, herned jne) ja igat tüüpi kapsas. Samuti peaksite oma dieedist välja jätma:
- Täistera teravili.
- Toores köögivili.
- Seened.
- Vürtsid.
- Marinaadid, suitsuliha.
Kiiritamise ajal on kasulikud:
- Marjad.
- Rohelus.
- Kreeka pähklid.
- Puuviljad (banaanid, õunad).
- Kreekerid.
Pärast kiiritusravi saate järk-järgult lisada madala rasvasisaldusega juust, kõrvits, keedetud lahja kala, valge liha (kana või küülik), köögiviljasupid ja piimatooted. Toitu tuleb süüa sageli ja väikeste portsjonitena.
Lisaks peate kiiritusravi ajal ja pärast seda jooma võimalikult palju vedelikku, eelistades gaseerimata vett, rohelist teed, mittehappelisi kompotte ja lahjendatud heledaid mahlu.
Kõrvaltoimete ja tüsistuste teema on meditsiinis üks olulisemaid. "Ära tee halba" on alati arsti töö peamine käsk. Kaasaegne kontseptsioon võib välja näha selline: ravitüsistustest tingitud puude ja surma risk ei tohiks ületada sarnaseid haigusest tulenevaid riske.
Pole kahtlust, et selline keeruline ja ohtlik raviviis nagu kiiritusravi, hoolimata selle kõrgest efektiivsusest onkoloogias, on täis kõrged riskid kõrvalmõjud.
Rakkude ja kudede kiirgustundlikkuse klassikalised tegurid.
- raku või koe proliferatiivne aktiivsus
- diferentseerumisaste
- rakutsükli faas
- hapniku osaline rõhk kudedes
- funktsionaalne pinge või patoloogilised protsessid kudedes
Bergonieri ja Tribondo seadus— kudede ja rakkude kiirgustundlikkus on otseselt võrdeline proliferatiivse aktiivsusega ja pöördvõrdeline diferentseerumisastmega.
Rakutsükli faasid.
Maksimaalset kiirgustundlikkust täheldatakse mitoosifaasis, millele järgneb sünteetiline ja presünteetiline periood. Maksimaalset radioresistentsust täheldatakse faasidevahelisel ja sünteetilisel perioodil. Seega määrab koe kiirgustundlikkuse selles vohav rakkude kogum.
Raadiotundlikkuse teguriteks on ka hapniku osarõhk koes, funktsionaalse pinge seisund või patoloogiliste protsesside esinemine.
Võttes arvesse kiirgustundlikkuse tegureid, loetleme kõige kiirgustundlikumad rakud ja koed, kuigi mõned neist ei järgi ülaltoodud seadusi:
- luuüdi tüvirakud
- epiteel
- iduepiteel
- lümfotsüüdid
- silmalääts
Kiiritamise pikaajalised tagajärjed.
Ei tohi unustada, et isegi väikestes annustes kiiritamisel on bioloogilistes süsteemides võimalikud morfoloogilised ja geneetilised muutused. Kiirguse pikaajalised mõjud jagunevad kahte tüüpi:
— deterministlikud efektid
- stohhastilised efektid
Deterministlikud efektid– neid iseloomustab kiirgusdoosi läviväärtus, millest allpool neid ei järgita. Avaldub ilmse patoloogia kujul (kiiritushaigus, põletused, katarakt, leukopeenia, viljatus jne).
Stohhastilised (tõenäolised, juhuslikud) efektid– nende mõjude ilmnemiseks ei ole doosilävi. Neil on pikk varjatud periood (aastad). Need on mittespetsiifilised.
Praeguseks on tõestatud kahte tüüpi stohhastilisi efekte:
- pahaloomuline transformatsioon somaatilise raku genoomi mutatsioonide tagajärjel
2. päritud sünnidefektid sugurakkude genoomis mutatsioonidega järglastel
Tänaseks on maailma teadusringkond selle vastu võtnud läveta hüpotees ioniseeriva kiirguse bioloogiline mõju. Selle hüpoteesi põhjal on teoreetiliselt alati bioloogiliste tagajärgede võimalus igal neeldumisdoosi tasemel. Kui annus suureneb, suureneb toime tõenäosus lineaarselt imendunud annusega.
Lisaks klassikalistele rakkude ja kudede kiirgustundlikkuse teguritele on ioniseeriva kiirguse bioloogilise toimemehhanismide mõistmiseks vaja visandada teooria. "Rakupopulatsioonide korralduse olemus erinevates kudedes."
Rakupopulatsiooni korralduse olemuse põhjal eristatakse kahte tüüpi kudesid:
- Hierarhilised kangad. H-süsteemid (hierarhiline rakupopulatsioon). Need on kiire uuendussüsteemid.
- Järjestikku funktsionaalsed kangad. F-süsteemid (paindlik rakuliin). Aeglased värskendussüsteemid.
- Koed, mis ei ole võimelised rakkude uuenemiseks
H-süsteemid koosnevad rakkude hierarhiast tüvest funktsionaalsete rakkudeni. See. need koed sisaldavad suurt hulka jagunevaid rakke. Nende hulka kuuluvad: luuüdi, epiteeli kuded, iduepiteel.
F-süsteemid koosnevad funktsionaalselt kompetentsete rakkude homogeensest populatsioonist, mis on valdavalt interfaasis. Nende süsteemide hulka kuuluvad: veresoonte endoteel, fibroblastid, maksa, kopsude ja neerude parenhüümirakud.
Lisaks H- ja F-süsteemidele isoleeritakse täiskasvanud organismis kudesid, mis ei ole võimelised rakkude uuenemiseks (närvikude ja lihased).
Kui erineva organisatsioonilise ja rakulise struktuuriga kuded puutuvad kokku ioniseeriva kiirgusega, reageerivad need aja jooksul ja morfoloogiliselt erinevalt. Need teadmised võimaldavad ennustada võimalike kiirgusest põhjustatud patoloogiliste protsesside tüüpi, aega ja raskusastet.
Seega domineerivad H-süsteemides varajased või ägedad kiiritusreaktsioonid, mis on seotud kõige kehvemini diferentseerunud tüvirakkude jagunemise peatamisega, mis tavaliselt tagavad kudede reparatiivse regenereerimise protsessid.
F-süsteemidele on kiiritamise pikaajalised bioloogilised tagajärjed tüüpilisemad, mis on seotud mikrotsirkulatsiooni häirete, parenhüümi aeglase hävimise ja koefibroosiga.
Kudedele, mis ei ole võimelised rakkude uuenemiseks pärast kiiritamist mis tahes doosiga, on iseloomulikud stohhastilised radiobioloogilised toimed.
Kiiritusravi kõrvaltoimed:
- üldine (asteeniline ja mürgistuse sündroom, müelo- ja immunosupressioon)
- lokaalne: kiirgusreaktsioonid ja kiirguskahjustused.
Kiiritusravi ajal esinevate tavaliste kõrvaltoimete tõenäosus ja raskusaste sõltub:
- kiiritatud kudede maht (punkt, lokaalne, piirkondlik, vahesumma, kogukiiritus)
- kiirituspiirkonnad (jäsemed, vaagen, mediastiinum, kõhuõõs, tsöliaakia põimik, aju)
- kogu neeldunud doos.
- patsiendi üldine somaatiline seisund
Kiirgusreaktsioonid– need on reaktiivsed muutused normaalsetes kudedes ioniseeriva kiirguse mõjul, mis tekivad kiiritusravi käigus ja ei kesta kauem kui 100 päeva (3 kuud) pärast selle lõppu ning on pöörduvad.
Patogeneesi peamine mehhanism: reparatiivse regeneratsiooni ajutine blokeerimine.
Kiirgusreaktsioonid on iseloomulikud kiire uuenemisega kudedele (H-süsteemid: luuüdi, epiteelkoed). 100 päeva on subletaalsete genoomikahjustuste parandamise tähtaeg. Kiiritusreaktsioonid tekivad 100% juhtudest kiiritusravi ajal.
Peamine silmapaistev näide on kiirgusdermatiit. Kliinilised ilmingud tekivad kiiritusravi 10-15 seansist. Kõige enam väljendub see voltipiirkondades (kael, aksillaarpiirkonnad, kõhukelme). Kõhu nahk on väga kiirgustundlik. Iseloomustab 4 kraadi.
Teine, mitte vähem kliiniliselt oluline kiiritusreaktsioonide ilming on kiiritusmukosiit. Sooja on ka 4 kraadi. Kõige enam väljendub suuõõne kasvajate kiiritusravi ajal ja kõhuõõnde. Avaldub kiiritusstomatiidi ja enteriidi kujul. Vaatamata nende nähtuste ajutisele iseloomule võivad need olla nii väljendunud, et nõuavad ravi katkestamist või katkestamist, samuti olulist ravimi korrigeerimist.
Pärasoole, põie, söögitoru ja mao epiteel on väiksema proliferatsioonikiirusega kui suuõõnes või peensoolde. Sellega seoses võivad kiirgusreaktsioonid olla vähem väljendunud.
Kiirgusreaktsioonide raskus ja tõenäosus sõltub järgmistest teguritest::
- kiiritustsoonid
- kiiritatud kudede maht
- kiiritusravi kogudoos ja fraktsioneerimisrežiim
- parandusprotsesside algseisund
Kiiritusterapeudi ülesanne: 2-3 kiiritusreaktsiooni astme saavutamisel lõpetage ravi, et säilitada tüvirakkude (interfaasi läinud basaalkihi ellujäänud rakud) varu, mis tagab epiteeli edasise paranemise.
Sellised haigused nagu suhkurtõbi, süsteemne ateroskleroos, immuunpuudulikkuse seisundid, kortikosteroidhormoonide ja mittesteroidsete põletikuvastaste ravimite pikaajaline kasutamine, patsiendi alatoitumus, mis tahes somaatilise patoloogia dekompensatsioon ja arvukad keemiaravi kuurid häirivad oluliselt kudede reparatiivseid protsesse.
See. Onkoloogiaga seotud terapeutiliste erialade roll on tohutu nii patsiendi kiiritusraviks ettevalmistamisel kui ka kiiritusjärgsel perioodil. Eesmärgid: somaatilise patoloogia (suhkurtõbi, bronhoobstruktiivsed kopsuhaigused, süsteemne ateroskleroos, pärgarteritõbi, vereringepuudulikkus) korrigeerimine ja kompenseerimine, reparatiivsete protsesside korrigeerimine (toitumise toetamine, müelo- ja immuunpuudulikkuse korrigeerimine).
Kokkuvõte: Kiiritusreaktsioonid esinevad 100% kiiritusravi saavatel patsientidel, need peavad olema ajutised ja võivad olla kliiniliselt märkimisväärselt väljendunud, mõjutades patsiendi elukvaliteeti.
Kiirguskahjustus- see on degeneratiivne-düstroofne muutus normaalsetes kudedes, mis on püsiv ja pöördumatu, mis ilmneb pikaajaliselt (tippsagedus 1-2 aastat pärast kiiritusravi). Kiirguskahjustus on tüüpiline peamiselt aeglase värskendusega süsteemidele. Esinemissagedus ei tohiks olla suurem kui 5%.
Peamine patogeneetiline mehhanism: mikrotsirkulatsiooni veresoonte kahjustus, mis põhjustab kroonilist isheemiat ja elundi parenhüümi fibroosi protsesside arengut.
Vaskulaarne endoteel kuulub aeglaselt uuenevatesse F-süsteemidesse, kuigi rakkude hierarhia on struktuurselt nähtav. Seetõttu reageerib endoteel kiiritamisele hilja (4-6 kuu pärast).
Võimalikud muutused endoteelis:
1. endoteelirakkude kontrollimatu hüperplaasia koos järgneva veresoone valendiku ummistumisega
2. rakkude hävitamine koos veresoone tühjenemise ja tromboosiga.
Seega areneb lõik elundi parenhüümis krooniline isheemia, mis häirib parenhüümirakkude trofismi ja taastumist ning kutsub esile ka kollageeni sünteesi ja kiire koeskleroosi.
Kiirguskahjustuste veresoonte patogenees on enim uuritud, kuid see ei ole kõigi kudede puhul juhtiv. On teada järgmised patogeneetilised mehhanismid:
- kiirguse mõjul on võimalik muuta biopolümeeride ja rakumembraanide antigeenset struktuuri, mis võib esile kutsuda autoimmuunprotsesse (AIT ja kilpnäärme alatalitlus pärast kaela kiiritamist, dilatatiivne kardiomüopaatia)
- 2. järku pneumotsüütide surm võib põhjustada pindaktiivse aine sünteesi vähenemist, alveoolide seinte kokkuvarisemist ning bronhioliidi ja alveoliidi arengut.
- suured ioniseeriva kiirguse doosid võivad põhjustada närvikiudude demüeliniseerumist, Schwanni rakkude ja oligodendrogliiarakkude kogumi järkjärgulist ammendumist. Need protsessid põhjustavad kesk- ja perifeersete struktuuride kahjustamist närvisüsteem, sealhulgas südamelihase neuro-automaatne süsteem.
— basseini vähendamine ja funktsionaalne aktiivsus fibroblastid põhjustavad kollageenkiudude struktuuri mittetäielikku resorptsiooni ja "vananemist", mis viib elastsuse kadumise ja sidekoe liigse arenguni.
Fibroosi esmased protsessid suruvad kokku mikrotsirkulatsiooni veresooni ja takistavad neoangiogeneesi, mis süvendab troofilisi häireid ja käivitab patogeneetilise ringi.
Kiirguskahjustuse tekkimise tõenäosus ja raskusaste sõltub:
- ühekordne ja kogu kiirgusdoos, fraktsioneerimisrežiim (suurfraktsiooniga kiiritustehnikad on alati kahjustuste tekkeriskiga ohtlikumad kui kiiritusravi klassikaline versioon)
- konkreetse organi kiirituse maht
- muude patoloogiliste protsesside esinemine kiiritatud koes
Euroopa Radioloogilise Onkoloogia Seltsi nõuetest lähtuvalt ei tohiks kiirguskahjustuste avastamismäär ületada 5%, samuti ei tohiks olla 3. või kõrgema astme kiirguskahjustusi.
Ametlikes väljaannetes avaldatud keskmine kiirgusvigastuste sagedus Vene Föderatsioonis on umbes 20%, kuid mõned autorid räägivad vähemalt 40% sagedusest. Selle nähtuse statistiline uurimine on keeruline kiiritusravi järgse pika aja, kursuse aeglaselt progresseeruva iseloomu ning arstide vähese teadlikkuse tõttu radiobioloogia ja meditsiinilise radioloogia küsimustes.
Võimalikud nosoloogiad kiirguskahjustuse tagajärjel.
Aju täieliku kiiritamise korral ägeda perioodi jooksul on võimalikud järgmised nähtused: peavalu, iiveldus, oksendamine, anoreksia, asteeniline sündroom, ajuturse. Ja pikaajalisel perioodil pärast seda tüüpi kiiritusravi kogeb enamik patsiente mälukaotust, vaimseid ja kognitiivseid häireid, peavalu ja 20% juhtudest dementsuse tekkimist. Aju äärmuslik kiirguskahjustus kohaliku suure doosiga kiiritamise ajal on radionekroos.
Väga sageli kaasatakse seljaaju kiirgusvälja mis tahes tüüpi kiiritusravi korral. Pikaajalisel perioodil on võimalik kiirgusmüeliidi teke: paresteesia, pindmise ja sügava tundlikkuse häired, motoorsed ja vaagnapiirkonna häired.
Silma struktuurid on väga kiirgustundlikud: kiirguskae, võrkkesta ja nägemisnärvi atroofia.
Sisekõrv: otoliitse aparatuuri skleroos koos progresseeruva kuulmislangusega.
Pea ja kaela kasvajate pikaajalisel kiiritamisel võib patsientidel tekkida skleroosist tingitud krooniline kserostoomia süljenäärmed, krooniline parodondi haigus koos hammaste väljalangemisega.
Kiiritus kilpnääre pikemas perspektiivis võib see esile kutsuda progresseeruva hüpotüreoidismiga AIT-i.
Kopsude respiratoorne parenhüüm on väga kiirgustundlik, mis määrab nii ägeda kiirituspneumoniidi (sageli maskeeritakse nakkusliku kopsupõletikuna) kui ka kiirituspneumoskleroosi tekke võimaluse 6-12 kuud pärast kiiritusravikuuri lõppu, mis põhjustab loodete mahtude vähenemine.
Pleura, perikardi ja kõhukelme mesoteel on väga kiirgustundlik kude. Ägeda perioodi jooksul võib see reageerida kiiritamisele vedeliku ülekande kujul ja pikaajalisel perioodil - liimimisprotsessi kujul.
Neeru parenhüümi kiiritamise ajal täheldatakse peamisi patoloogilisi protsesse keerdunud tuubulite proksimaalsetes ja distaalsetes osades, samuti mikrotsirkulatsiooni veresoontes. Peamine patoloogiline protsess on vähenenud funktsiooniga nefroskleroos.
Pärisnaha, sideme-liigeseaparaadi ja vöötlihaste kiirguskahjustused järgivad veresoonte patogeneesi teed, millele järgneb koe fibroos ja skleroos. Raske kahjustus - liigese anküloos, kiiritusnaha haavand.
Kasvajavastase ravi südametoksilisus on tänapäeval väga levinud ja pakiline probleem. Väga sageli on kiiritatud ravimahtude hulka arvatud mediastiinumi piirkond (rinnavähk, lümfoom, kopsuvähk, söögitoru). See on üks ohtlikumaid kõrvalmõjusid, mis mõjutab nii patsientide elukvaliteeti kui ka elulemust.
Primaarne südame risk: vanus üle 50 aasta, arteriaalne hüpertensioon, ülekaalulisus, hüperlipideemia, ateroskleroos, suitsetamine, diabeet.
Lisaks riskitegurite olemasolule on enamikul kaasaegsetel tsütostaatikumidel (isegi tsüklofosfamiid ja 5-FU) kardiotoksilisus (selle erinevates variantides).
Isegi ülitäpsete kiiritusseadmetega ei ole võimalik mediastiinumit kiirgusest võimalikult palju piirata, kuna väheneb ravi ja kasvajakontrolli radikalism.
Kiiritusravi põhjustatud südamehaigused:
- äge efusioonperikardiit (kroonilise eksudatiivse või adhesiivse perikardiidiga), hüpotensiivne sündroom. Täheldatud varasel perioodil pärast kiiritusravi ja selle käigus.
- stenokardia ja müokardiinfarkt (pärgarterite endarteriidi tõttu). See on hiline kõrvaltoime, mille maksimaalne sagedus on 3–5-aastase jälgimisperioodi järel.
- müokardi difuusne interstitsiaalne fibroos, mis põhjustab piiravat kardiomüopaatiat, rütmihäireid (siinustahhükardia, erinevaid valikuid kodade virvendusarütmia, blokaadid). Fibroos võib põhjustada klapihäireid (stenoos ja mitraal- ja aordiklappide puudulikkus)
— laienenud kardiomüopaatia müokardi autoimmuunprotsesside tagajärjel
- suure kopsumahuga fibroos võib põhjustada rõhu tõusu kopsuarteris, millele järgneb cor pulmonale teke
- mediastiinumi venoossete ja lümfisoonte ummistus pärast kiiritamist võib põhjustada kroonilist eksudatiivset pleuriiti ja perikardiiti või külotooraksi.
Nagu kliinilised vaatlused ja uuringud on näidanud, on kogudoos, mille juures need patoloogilised protsessid on võimalikud, 30–40 Gy (tegelikkuses on kasutatav SOD vahemikus 46–70 Gy). Ja kui lisada sellele esmased südameprobleemid, massiivse tsütostaatilise ravi käitumine, anesteesia, stress, siis muutub tõenäosus paratamatuseks.
Enne ravi alustamist (sh enne keemiaravi) on soovitatav: EKG, südame ultraheli (LVEF, diastoolsed näitajad), B-tüüpi natriureetiline peptiid, troponiin.
Kardiotoksiliste sekkumiste vastunäidustus(keskseinandi piirkonna kiiritusravi või kardiotoksiline keemiaravi) on: esialgne LVEF alla 50% või LVEF vähenemine 20% võrreldes esialgse, isegi normaalne tase, isegi puudumisel kliinilised tunnused südamepuudulikkus. Kardiopulmonaalsüsteemi patoloogia alam- ja dekompensatsioon on samuti vastunäidustuseks.
Küll aga on kiiritusravi ülitõhus kasvajavastane ravi, kasutamise sagedus ravirežiimides või kuidas sõltumatu meetod, kasvab. Kogutakse kliinilist ja radiobioloogilist kogemust ioniseeriva kiirguse allikatega töötamisel. Kiiritusravi arendamise põhisuund on minimeerida ioniseeriva kiirguse mõju normaalsetele kudedele, täpsema ja suurema doosi mõjuga pahaloomulisele kasvajale.
Kiiritusravi on üks juhtivaid vähihaigete ravimeetodeid. Kiiritusravi kasutatakse eriti sageli pärast operatsiooni täiendava ravikomponendina. Vaatamata kõrgele efektiivsusele vähivastases võitluses on kiiritusravi tõsine proovikivi patsiendi kehale ja nõuab seejärel kompleksseid rehabilitatsioonimeetmeid.
Ioniseeriva kiirguse kasutamisel tekkivate kõrvaltoimete oht ei sõltu ainult kiirguse tüübist ja doosist. Kõrvaltoimete raskusaste sõltub suuresti kehapiirkonnast, kus patsienti kiiritati. Kokku eristavad kiiritusterapeudid ja onkoloogid 4 kõrvaltoimete riskiastet.
- Protseduurid, mis hõlmavad kogu keha kiiritamist, on kõrge riskiga. Suurte kehaosade kiiritamine annab patsiendile olulise kiirguskoormuse ja tulemuseks on tohutud ioniseeriva kiirguse doosid. See põhjustab peaaegu 100% kõrvaltoimete, nagu iiveldus, oksendamine ja pidev pearinglus, arengut.
- Kiiritusravi kursused, mille eesmärk on kiiritada rindkere või kõhu piirkonda, on keskmise potentsiaaliga. Samuti on patsiendi vere ultraviolettkiirgusel keskmine riskipotentsiaal. Kõrvaltoimete tekkerisk on vahemikus 60 kuni 80%.
- Mõõdukas või madal risk. Selline kiiritusravi kõrvaltoimete tekkeriski tase on seotud kas väikese annusega lühiravikuuridega või väikeste kehapiirkondade, näiteks pea või kaela või vaagnaelundite kiiritamisega. Mõõduka riski korral esinevad kõrvaltoimed 40-60% juhtudest.
- Suunatud kiiritusravi kaasaegsete kiiritusseadmetega on minimaalse riskiga. Iivelduse, oksendamise ja muude kõrvaltoimete tekkerisk selle raviga on minimaalne ja alla 30%.
Kahtlemata on tüsistuste tekkeriski kujundamisel oluliseks komponendiks sellised tegurid nagu: vähihaige vanus, pahaloomulise kasvaja histoloogiline tüüp, selle asukoht ja staadium onkoloogiline protsess. Kiiritusravi järgse taastusraviplaani koostamisel on oluline roll kõrvalnähtude tekkeriski määramisel tulevikus.
Mis juhtub kehaga kiiritamisel?
Ioniseeriv kiirgus on hävitav kõigile elusolenditele, kuna see häirib metaboolsed protsessid rakke läbivad, on eriti tundlikud suure mitootilise potentsiaaliga koe kiiritamise suhtes. Vähirakkudel on eriti kõrge mitootiline aktiivsus, mistõttu nad saavad eelkõige kahju kiiritusravi käigus. Kiirgus viib raku DNA hävimiseni, mis toob kaasa rakkude jagunemise lakkamise.

Kõige tavalisemad on kiiritusjärgne iiveldus ja oksendamine kõrvaltoimed. Need sümptomid ilmnevad seetõttu, et soolestiku kudedel on inimkeha kõigist kudedest kõige suurem tundlikkus kiirguse suhtes. Samuti tekivad kiiritamise tagajärjel kõikide rakkude ensüüm- ja valgustruktuurides erinevad häired, mille kompenseerimiseks ja vastu võitlemiseks kulub kehal aega. suur hulk energiat.
Teraapia tüübid
Olenevalt vähiprotsessi asukohast organismis kasutatakse üht või teist tüüpi kiiritusravi. Kiiritusravis eristatakse järgmisi ioniseeriva kiirguse kasutamise võimalusi:
- Rakendusmeetod. Emiteerivat komponenti kantakse teatud kehapiirkonnale või sisestatakse inimkeha loomulikesse avadesse. Rakenduste ajal asub kiirgusallikas kasvaja vahetus läheduses ja kiirgab väikeseid doose.
- Fokuseeritud kiiritusravi. Seda kasutatakse kõige kaasaegsemate lineaarkiirendite abil. Kiire teravustamise aste võimaldab sihipäraselt kiiritada ainult kasvaja piirkonda millimeetri täpsusega. Lähifookuse meetod võib oluliselt vähendada kõrvaltoimete riski.
- Intrakavitaarne meetod. Selle tehnika puhul kasutatakse spetsiaalseid kiirgajaid, mis sisestatakse kiiritamise ajal keha loomulikesse avadesse. Mõnel juhul süstitakse kiirgav komponent otse kasvajakoesse. See on üks uusimaid ioniseeriva kiiritusravi meetodeid.
- Selektiivse akumulatsiooniga radiofarmatseutiliste ravimite kasutamine. See kiiritusravi võimalus sobib suurepäraselt teatud tüüpi vähi korral ja võimaldab vältida tervete kudede tugevat kiiritamist, kuna see koguneb selektiivselt ebatüüpilistesse kasvajarakkudesse. Isotoopide sihipärase akumulatsiooniga kiiritusravi kasutatakse kilpnäärme- ja kõrivähi korral.
Kõik ülaltoodud meetodid on seotud kiiritusravi kontakttüüpidega, kuid praegu kasutatakse endiselt aktiivselt kiiritusravi kaugmeetodeid.
Väliskiirguse kiiritusravi korral paikneb kiirgusallikas patsiendist teatud kaugusel ning suured kiirgusdoosid kahjustavad fokusseeritult ainult kasvaja piirkonda.
Hetkel moodsaim ja tõhus meetod kiiritusravi on stereotaktiline. Enne stereotaktilise teraapia kuuri tehakse kasvajast arvuti- või magnetresonantstomograafia, millele järgneb kasvajast 3D kujutise konstrueerimine. Pärast 3D-mudeli moodustamist laaditakse andmed emitterisse ja kiiritamiseks suunatakse ainult kasvajakoega piirkond.
Kiiritusravi tagajärjed
Kõik kõrvaltoimed, mis ilmnevad kiiritusravi järgsel perioodil, võib jagada kahte suurde rühma: kohalikud ja üldised.
Kohalikud negatiivsed mõjud hõlmavad nahakahjustusi. Väga sageli, sihipärase kiiritamise korral suurte ioniseeriva kiirguse annustega, tekib kasvaja projektsioonis naha põletus.
Paljud kohalikud koekahjustused kiiritusjärgsel perioodil kipuvad muutuma põletikuliseks. Kui viidi läbi kontaktkiiritusravi, tekivad anduri fikseerimise kohas ka põletikulised ja atroofilised protsessid. Näiteks hingetoruvähiga patsiendi intrakavitaarsel kiiritamisel võib hiljem tekkida trahheiit, emakakaelavähi korral intravaginaalsel kiiritamisel aga vulvovaginiit.
Sellise ravi sagedased negatiivsed tagajärjed on rasked düspeptilised sümptomid, kahheksia ja organismi immuunreaktiivsuse vähenemine.
Keha taastamine

Kiiritusravist taastumine on pikk ja keeruline protsess, mis võib kesta kuid või isegi aastaid. Efektiivsemaks ja kiire taastumine, patsiendil soovitatakse läbida terviklik taastusravi. Taastusravi saab läbi viia nii haiglas kui ka kodus. Madala annusega kiiritusravi kursuste läbiviimisel ei vaja patsient tõsist rehabilitatsiooni haiglatingimustes. Vaatame lähemalt, kuidas taastuda pärast kiiritusravi.
Taastumise etapid
Õigeks ja tõhusaks taastumiseks peate kohe pärast kiiritusravikuuri läbimist võtma ühendust spetsialistiga - taastusravi spetsialistiga, et hinnata keha seisundit. Veel kord tuleb märkida, et retsepti väljakirjutamisel on ainult integreeritud lähenemisviis rehabilitatsioonitegevused toob soovitud tulemuse.
Alustada tuleb elustiili muutmisest ja igapäevase rutiini säilitamisest. Kiirituse läbinud patsiendil on ülimalt vajalik säilitada füsioloogiline une- ja ärkvelolekurežiim, kuna korralik puhkus on oluline samm kahjustatud keha taastamise suunas. Parim lahendus oleks sanatoorne ravi.
Vähihaige peab viibima võimalikult sageli värskes õhus ja omama kehalist aktiivsust.
Taastusravi oluline komponent on õige toitumine. Dieedi järgimine pärast kiiritusravi võimaldab teil aktiveerida häiritud ainevahetusprotsesse, mis viib kudede kiirendatud taastumiseni. Toit peab sisaldama mitte ainult tasakaalustatud koguses valke, rasvu ja süsivesikuid, vaid ka piisavas koguses makro- ja mikroelemente ning vitamiine. Värskete köögiviljade ja puuviljade söömine võimaldab organismil saada vajaliku koguse antioksüdante, mis kaitsevad rakke ioniseeriva kiirgusega kokkupuute tagajärjel kiirenenud vananemise eest. Õige ja tasakaalustatud toitumine pärast kiiritusravi on organismi kiire taastumise võti!
Psühholoogiline ja emotsionaalne rahu. Väga oluline on, et vähihaiget, kes on ka kiiritusravi läbinud, toetaksid lähedased ja lähedased. Väga sageli ravi saavatel patsientidel pahaloomulised kasvajad märkis mitte ainult kõrgendatud taseärevus, aga ka depressioon. Taastusravi ajal peaksite loobuma igasugustest seiklustest, raskest füüsilisest ja psühho-emotsionaalsest tööst. Püüdke end kaitsta negatiivsete või pessimistlike inimestega suhtlemise eest.
Taastusravi tunnused erinevate kiiritusvormide korral
Kiiritusravi üks levinumaid lokaalselt esinevaid kõrvaltoimeid on kudede põletused. Kõige sagedamini piirdub põletus nahaga ja hakkab ilmnema mõni päev pärast kiiritusravi lõppu. See kõrvalmõju on eriti märgatav kaelapiirkonna kiiritamisel, seega kaasneb kõri kiiritusravi järgse taastusraviga tingimata kaelapiirkonna naha taastamine. Selleks määratakse patsiendile suukaudseks manustamiseks taastavad kreemid ja fütoterapeutilised preparaadid. Teine kõri kiiritamise ebameeldiv tunnus on muutus maitseelamused. See sümptom kaob mõne nädala jooksul iseenesest, kuid taastusravi perioodil peab vähihaige järgima mõningaid piiranguid. Patsient peab sööma vastavalt raviarsti määratud terapeutilisele dieedile. Tavaliselt jäetakse välja kõik vürtsikad, soolased, praetud ja kõvad toidud.
Taastumine pärast kiiritusravi kodus
Praegu on tehnoloogia tase sedavõrd tõusnud, et kiiritusraviga kaasneb järjest vähem kõrvalmõjusid, millega saab iseseisvalt kodus hakkama saada. On tõsiasi, et kodus, mitte haiglas viibimine aitab patsienti psühholoogiliselt, mis kiirendab ka taastusravi. Arsti soovituste ja juhiste ning lähedaste abi järgimine aitab kiiritusravist palju kiiremini taastuda. Kodus saate proovida kasutada erinevaid rahvapärased abinõud, kuid enne mis tahes toote kasutamist konsulteerige kindlasti spetsialistiga.
Üks onkoloogias laialdaselt kasutatavaid ja tõhusaid valdkondi vähi ravis on kiiritusravi. Kasvajarakud on väga tundlikud, tagajärjed on tavaliselt minimaalsed, kuna terveid rakke see ei mõjuta. Sisuliselt on kokkupuude spetsiaalse ioniseeriva kiirgusega, mis on loodud kaasaegsete kiirgusallikal põhinevate seadmete abil.
Mis on
Onkoloogia kiirgust kasutatakse kõige sagedamini pärast seda kirurgiline sekkumine kasvaja fookuse eemaldamiseks. See ravimeetod hõlmab kokkupuudet radionukliididega, mille suhtes muteerunud rakud jäävad väga vastuvõtlikuks. Sel juhul võivad kahjustada ka terved koeelemendid, kuid väiksemates kogustes.
Tagajärgede minimeerimiseks viiakse kiiritamine läbi mitme seansi jooksul - et kehal oleks aega kohaneda saadud kiirte annustega ja taastuda.
Atüüpiast mõjutatud rakkudes moodustab radioaktiivne allikas veelgi suurema hulga mutatsioone. Tulemuseks on nende surm. Ravi edukust soodustab ka spetsiaalne tehnika, mille puhul kiired mõjutavad kasvaja asukohta erinevatest suundadest maksimaalse doosikontsentratsiooniga.
Kiiritamise ajal patsient ei koge intensiivset valu. Protseduur viiakse läbi spetsiaalselt varustatud ruumis. Meditsiinitöötajad saadavad vähipatsiente ravi kõikides etappides. Kaitseplokkide abil hoitakse ära tervete kehapiirkondade kahjustamine.

Seansi kestus on vaid 1–5 minutit, spetsialisti järelevalve on hädavajalik. Reeglina on väliskiirituskursuste kestus vähemalt kuu. Siiski on ka teisi meetodeid - kiiritusdooside kiire suurenemisega väheneb aeg mitu korda.
Põhimeetodid
Ebatüüpiliste rakkude fookus elimineeritakse, kui sellesse koguneb maksimaalne ioniseeriva kiirguse doos. Sarnase tulemuse saavutamiseks praegu kasutusel erinevaid meetodeid, kus kiired suunatakse vähikohta erinevatest suundadest:
- kiiritamine toimub patsiendi nahapinnast teatud kauguselt - kaugmeetod;
- kui varustus asetatakse otse vähihaige kehale - kontaktmeetod;
- kui spetsialist sisestab seadme kasvajaprotsessist mõjutatud elundisse - intrakavitaarne meetod;
- radioaktiivsete kiirte allika paigutamisel kasvajakoesse endasse - interstitsiaalne meetod;
- radionukliidide otsese tungimisega allikasse - sisemine kiiritamine.
Pahaloomuliste kasvajate kiiritusravi on reeglina vaid üks valdkondadest kompleksne teraapia, koos keemiaravi ja kahjustuse kirurgilise ekstsisiooniga. Kiirguskiirgust kasutatakse:
- kasvaja suuruse vähendamiseks - enne operatsiooni;
- ülejäänud muteerunud rakkude hävitamiseks - pärast peamist kirurgilist ekstsisiooni;
- kombineeritud ravi - nii enne kui ka pärast operatsiooni;
- Võimalik kasutamine patoloogia retsidiivi korral;
- kasvaja metastaaside korral luu- ja lümfistruktuuridesse.
Optimaalsed vähiravi meetodid valib spetsialist igal üksikjuhul individuaalselt – lähtudes diagnoositud patoloogiast, sümptomite raskusastmest ja patsiendi vanusekategooriast.
Peamised vastunäidustused
Nagu igal meditsiinilisel ravil, on ka vähi kiiritusravil oma vastunäidustuste loetelu. Sellise ravi peamiste piirangute hulgas on järgmised:
- väljendunud joobeseisundi ilmingud;
- vähihaige raske üldine seisund;
- palavikulised protsessid kehas;
- kahheksia;
- kasvaja fookuse lagunemise staadium - juba täheldatakse hemoptüüsi ja mitmesuguseid verejookse;
- vähktõve fookuste ulatuslik kahjustus, palju metastaase;
- pahaloomulise kasvaja idanemine suurteks anumateks, samuti õõnsateks organiteks;
- kasvaja iseloomuga pleuriit;
- arenenud kiiritushaigus;
- kaasuvad somaatilised patoloogiad dekompensatsiooni staadiumis, näiteks eelnev müokardiinfarkt või inspiratsioonipuudulikkus, südame-veresoonkonna süsteem, diabeet;
- häired vereloome organites - raske aneemia, leukopeenia.
Kogu teabe põhjalik hindamine, mille spetsialist saab ravi ettevalmistamise etapis diagnostilistest uuringutest, mis aitab tuvastada selliseid vastunäidustusi. Sel juhul valib onkoloog muud ravimeetodid.
Kiiritusravi: plussid ja miinused
Mis on onkoloogia kiiritusravi, selle eelised ja võimalikud puudused - kõiki neid küsimusi käsitleb ravispetsialist üksikasjalikult eelkonsultatsiooni käigus.

Kahtlemata positiivsete punktide hulgas võime välja tuua:
- ebatüüpilised rakud lõpetavad juhusliku jagunemise, kasvaja fookus väheneb oluliselt;
- pahaloomulist kasvajat toitvad vaskulaarsed struktuurid kasvavad kinni;
- Radioaktiivne ravi vähiravis on efektiivne paljude vähipatoloogia vormide vastu.
Siiski on ka mõned puudused:
- ülitundlikkus hematopoeetilise süsteemi elementide radionukliidide, samuti soolestiku silmuste epiteeli suhtes;
- vähene tundlikkus kasvajakollete kiirte suhtes neerude, aju, mao, luustruktuuride piirkonnas;
- Teatud protsendil vähihaigetest tekivad tõsised tüsistused.
Seetõttu on nii oluline viia läbi kõik võimalikud diagnostilised protseduurid juba ettevalmistavas etapis – selleks, et saada täielik ülevaade patsiendi esialgsest tervislikust seisundist ja tema võimalikust ettekujutusest tulevasest kiiritusravist.
Võimalikud kõrvaltoimed
Vähi ravimisel on praegu võimatu täielikult vältida vähihaigetele manustatud kiiritusravi kõrvaltoimete tekkimist. Spetsialist hindab esialgu selle ravimeetodi võimalikke eeliseid ja võimalikke negatiivseid tagajärgi kehale.

Viimased hõlmavad tavaliselt:
- kaugtehnikaga - intensiivne sügelus, dermise koorumine, samuti hüpereemia ja väikesed villid;
- kiirgusega pea ja kaela piirkonnas - alopeetsia, fokaalne või hajus, kuulmisparameetrite halvenemine;
- võimalik on intensiivne kurguvalu, valu söömisel ja häälekähedus;
- kui rindkere piirkonda kiiritatakse - ebaproduktiivse köhategevuse ilmnemine, suurenenud õhupuudus, valulikud impulsid lihasrühmades;
- piimanäärmetega kokkupuutel - põletikulised kahjustused nahal, mõõdukas ebamugavustunne kudedes, köha;
- Seedetrakti struktuuride radioaktiivne ravi põhjustab märkimisväärset kehakaalu langust, isutust, mitmesuguseid düspeptilisi häireid - iiveldust, oksendamist, gastralgiat.
Kiiritusravi ettevalmistamise etapis patsientidele antud onkoloogide soovitused aitavad ülalkirjeldatud negatiivseid mõjusid minimeerida. Onkoloogia ei ole patoloogia, millega saate ise toime tulla. Eneseravim on absoluutselt keelatud.
Intraoperatiivne kontakt ja konformne teraapia
See on tehnika, mille puhul kiiritatakse sügaval paiknevate pahaloomuliste kasvajate voodit vahetult pärast operatsiooni nende eemaldamiseks. Näiteks kasvajatega, mis mõjutavad söögitoru, piimanäärmeid ja kolorektaalset piirkonda.
Eksperdid märgivad, et peamised eelised on see, et ioniseerivad voolud suunatakse otse vähikohta, samas kui terved koed ei allu negatiivsetele protsessidele.
Konformne kiiritusravi on uuenduslik meetod kasvajate vastu võitlemiseks distantsilt. See põhineb selektiivsuse põhimõttel – kasutatakse kolmemõõtmelist koordinaatsüsteemi ja arvutikiirguse planeerimist.
Atüüpiaga koed saavad nende jaoks kõige hävitavama kiirgusdoosi ja ümbritsevad piirkonnad on praktiliselt mõjutamata. See on end suurepäraselt tõestanud eesnäärme kasvajate tuvastamisel.
Protseduuri taluvad hästi isegi eakad patsiendid, samuti need, kellel on kaasuvad somaatilised patoloogiad. Sellise ravi edukuse peamine tingimus on pahaloomulise kasvaja puudumine pärasooles või põie piirkonnas.

Tehnika eeliste hulka kuulub vähene trauma, absoluutne valutus, samuti võimalus läbi viia ambulatoorselt ja taastusravi vajaduse puudumine. Puuduvad vanusepiirangud, samuti tüüpilised kiirgusega seotud tüsistused.
Palliatiivne kiiritusravi
Raske onkoloogilise protsessi korral mõistmise staadiumis, et käimas meditsiinilised meetmed osutus ebaefektiivseks, negatiivsete sümptomite leevendamiseks ja patsiendi elukvaliteedi parandamiseks kasutavad nad palliatiivset ravi.
Selle eesmärk on aidata inimesel võidelda progresseeruva puudulikkusega valusündroomi vastu siseorganid, samuti leevendada psühholoogilist stressi.
Palliatiivne kiiritusravi on suunatud ainult metastaatiliste kahjustuste korral. See aeglustab nende kasvu. See meetod on populaarne ka kasvaja fookuse lokaliseerimisel raskesti ligipääsetavates, mittetoimivates kehapiirkondades.
Selle abiga saab patsient ilminguid minimeerida hingamispuudulikkus kopsustruktuuride vähikahjustuste korral viivitada soolesulguse.
Taastusravi periood pärast kiiritusravi
Järgmiste onkoloogide soovituste järgimine aitab minimeerida kiirgusega kokkupuute mõju ja aitab organismil kiiresti toime tulla selle negatiivsete tagajärgedega:
- pärast iga protseduuri puhata vähemalt 3,5–5 tundi;
- kohandage dieeti - toit peaks olema rikastatud, kergesti seeditav, fraktsionaalne, enamik roogasid köögiviljadest ja puuviljadest;
- säilitage joomise režiim - toksiinide täielikuks eemaldamiseks on vedeliku kogus päevas vähemalt 2–2,5 liitrit;
- ostke aluspesu ainult looduslikest, hingavatest ja hügroskoopsetest kangastest - optimaalselt naturaalsest puuvillast, linasest;
- tehke iga päev hügieeniprotseduure kuumutatud vedeliku ja pehme seebilahusega, ilma pesulappide ja käsnadeta;
- kogu raviperioodi vältel vältige parfüümitooteid ja kaitske otsese päikesevalguse piirkonda nii palju kui võimalik;
- tehke iga päev hingamisharjutusi kudede ja elundite küllastamiseks hapniku molekulidega;
- osta geeli hambapasta, kasutage õrna hambaharja ja piirake ka proteeside kasutamist;
- veeta rohkem aega õues - igal hommikul ja õhtul rahulikud jalutuskäigud metsapargis vähemalt 2,5–4 tundi;
- loobuma olemasolevatest negatiivsetest harjumustest - tubaka ja alkoholitoodete tarbimine.
Spetsialist soovitab iga patsiendi jaoks individuaalselt parima rehabilitatsioonimeetmete komplekti.
Arvesse võetakse järgmisi parameetreid: inimesel diagnoositud onkoloogiline haigus, kiiritusravi kuurite koguarv, vanusekategooria ja somaatiliste patoloogiate koormus. Kuid enamikul juhtudel ei võta rehabilitatsiooniperiood palju aega, patsient naaseb oma igapäevaellu.
Kas kiiritusravi. Selgus, et noor pahaloomulised rakud lõpetada paljunemine radioaktiivse kiirguse mõjul.
kontseptsioon
Kiiritusravi hõlmab kokkupuudet ioniseeritud kiirgusega. Tema eesmärgid:
- pahaloomuliste rakkude kahjustus,
- vähi kasvu piiramine,
- metastaaside ennetamine.
Kasutatakse koos kirurgiline ravi ja keemiaravi.
Kiirguskiirguse ajal rakud ei lagune, kuid nende DNA muutub. Meetodi eeliseks on see, et terved struktuurid ei muutu.
Mõju suureneb tänu sellele, et arst saab kiirte suunda reguleerida. See võimaldab kahjustuse kohas kasutada maksimaalseid annuseid.
Mõnikord kasutatakse seda meetodit ka mitteonkoloogiliste patoloogiate raviks. Näiteks luukasvu vastu võitlemiseks.
Video kiirituseelse ettevalmistuse kohta:
Näidustused
Meetodit kasutatakse 60-70% vähihaigetest. Seda peetakse peamiseks raviks kasvajate puhul, mida iseloomustab kõrge kiirgustundlikkus, kiire progresseerumine ja ka teatud moodustumise lokaliseerimise tunnused.
Kiiritusravi on näidustatud vähi korral:
- ninaneelu ja neelu mandlite rõngad,
- emakakael,
- kõri,
- nahk, rind,
- kops,
- keel,
- emaka keha,
- mõned teised organid.
Kiiritusravi tüübid
On mitmeid ravimeetodeid. Alfakiirgus hõlmab isotoopide, näiteks radooni, toroniproduktide kasutamist. Sellel tüübil on lai valik rakendusi, sellel on positiivne mõju kesknärvisüsteemile, endokriinsüsteem, süda.
Beetateraapia põhineb beetaosakeste toimel põhineval ravitoimel. Kasutatakse erinevaid radioaktiivseid isotoope. Viimase lagunemisega kaasneb osakeste eraldumine. On olemas selline ravi nagu interstitsiaalne, intrakavitaarne või rakendus.
Röntgenteraapia on efektiivne naha ja limaskestade pindmiste kahjustuste ravis. Röntgenkiirguse energia valitakse sõltuvalt patoloogilise fookuse asukohast.
Kiiritusravi jaguneb ka muudel põhjustel.
Võtke ühendust
See tüüp erineb teistest selle poolest, et kiirteallikad asuvad otse kasvajal. Seda iseloomustab annuse jaotus nii, et põhiosa jääb kasvajasse.
Meetod on hea, kui moodustumise suurus ei ületa 2 cm.See tüüp on jagatud mitmeks tüübiks.
| Nimi | Iseärasused |
|---|---|
| Sulge fookus | Kiiritus mõjutab rakke endid. |
| Intrakaviteetsus | Kiirgusallikas viiakse kehaõõnsustesse. See püsib kogu kontaktkiiritusravi vältel. |
| Vahereklaam | Kiirgusallikas süstitakse kasvajasse. Mõju toimub pidevas režiimis. |
| Radiokirurgia | Kiired puutuvad kokku pärast operatsiooni. Piirkond, kus kasvaja paiknes, on kiiritatud. |
| Aplikatsioon | Kiirgusallikas kantakse nahale spetsiaalse aplikaatori abil. |
| Isotoopide selektiivne akumulatsioon | Kasutatakse vähetoksilisi radioaktiivseid aineid. |
Kaugjuhtimispult
See tähendab, et kiirgusallikas asub inimkehast teatud kaugusel. kiir siseneb kehasse teatud piirkonna kaudu.
Kõige sagedamini kasutatakse gammateraapiat. See meetod on hea, kuna võimaldab kihistule rakendada suurt kiirgusdoosi, säilitades samal ajal terved rakud.
Väikeste vähivormide puhul kasutatakse prootoneid ja neuroneid. Kaugteraapia võib olla staatiline või mobiilne. Esimesel juhul on kiirgusallikas paigal.
Kaasaegsetes onkoloogiakliinikutes kasutatakse meetodit harva. Liikumistehnika võimaldab suunata allikat mööda erinevaid trajektoore. See tagab suurima efektiivsuse.
Radionukliid
Spetsiifilisus seisneb radiofarmatseutiliste ainete sisestamises patsiendi kehasse. Need mõjutavad kahjustusi. Ainete sihipärane kohaletoimetamine moodustab madalal koldes väga suuri doose kõrvalmõjud ja tervete kudede minimaalne kahjustus.
Radiojoodravi on populaarne. Meetodit ei kasutata mitte ainult vähihaigete, vaid ka türeotoksikoosi põdevate inimeste raviks. Kui on luumetastaase, kasutatakse korraga mitut ühendit.
Konformaalne
Kiirguskiirgus, kus välja kuju saamiseks kasutatakse kolmemõõtmelist kokkupuute planeerimist. Meetod võimaldab edastada kasvajatele piisavaid kiirgusdoose. See suurendab oluliselt paranemise võimalust.
Vältimaks kasvaja väljumist kiiritatud alast, kasutatakse spetsiaalseid seadmeid, näiteks aktiivse hingamise kontrolli seadmeid.
Prooton
Kiiritusravi, mis põhineb prootonite kasutamisel, mis kiirendatakse kõrgete väärtusteni. See võimaldab unikaalset annuse jaotust sügavuse järgi, kusjuures maksimaalne doos kontsentreerub jooksu lõpus.
Samal ajal on teiste pindmiste rakkude koormus minimaalne. Kiirgus ei ole hajutatud kogu patsiendi kehas.
Tavaliselt kasutatakse meetodit väikeste moodustiste, kasvajate puhul, mis asuvad kriitiliselt radiotundlike struktuuride lähedal.
Intrakaviteetsus
Seda liiki on mitut tüüpi. Võimaldab ennetada retsidiivide ja metastaaside teket. Allikas sisestatakse kehaõõnde ja see püsib kogu kiiritusseansi vältel.
Kasutatakse loomiseks maksimaalne annus kasvaja kudedes.
Tavaliselt kombineeritakse seda meetodit kaugjuhtimispuldiga. Seda tüüpi kiiritusravi kasutatakse naiste suguelundite piirkonna, pärasoole ja söögitoru vähi raviks.
Stereotaktiline
See meetod võib vähendada vähiravi aega.
Kasutatakse siseorganite ja vereringesüsteemi raviks. Kiired toimivad kasvajale väga täpselt.
Foto stereotaktilisest kiiritusravist

See viiakse läbi täieliku kontrolliga kasvaja asukoha üle, võimaldades teil kohaneda patsiendi hingamise ja mis tahes muu liikumisega.
Selle efekti tulemus ei ole nähtav kohe, vaid mõne nädala pärast, kuna kasvajarakud surevad järk-järgult.
Vastunäidustused
On mitmeid olukordi, kus kiiritusravi on vastunäidustatud:
- üldine tõsine seisund koos keha mürgistuse tunnustega,
- palavik,
- ulatuslikud vähirakkude kahjustused, millega kaasneb verejooks,
- kiiritushaigus,
- kaasuvate haiguste rasked vormid,
- raske aneemia.
Piiranguks on ka leukotsüütide või trombotsüütide arvu järsk langus veres.
Kuidas kiiritusravi tehakse?
Esiteks viiakse läbi täiendavad protseduurid kasvaja asukoha ja suuruse täpseks määramiseks. Selle põhjal valitakse annus. Spetsiaalse aparaadi abil määratakse kiiritusväli. Selliseid piirkondi võib olla mitu.
Kiiritusravi ajal on patsient lamavas asendis. Oluline on kiirguse ajal mitte liikuda, kuna see võib kahjustada terveid kudesid. Kui inimene ei saa pikka aega paigal püsida, immobiliseerib arst patsiendi või kehapiirkonna.
Mõned masinaosad võivad liikuda ja teha müra; ärge kartke. Juba ravi alguses on võimalik valu vähendada, kuid suurim efekt saavutatakse pärast kuuri läbimist.
Kursuse kestus
Ravi viiakse sageli läbi ambulatoorselt. Seanss kestab olenevalt kasutatavast meetodist 15-45 minutit.
Suurem osa ajast kulub patsiendi õigele positsioneerimisele ja kiiritusseadme juhtimisele. Protsess ise kestab mitu minutit. Töötajad lahkuvad selle aja jooksul ruumist.
Kursus kestab 4 kuni 7 nädalat. mõnel juhul lühendatakse seda 14 päevani. See on soovitav, kui on vaja kasvaja suurust vähendada või patsiendi seisundit parandada. Seansid toimuvad 5 korda nädalas. Mõnikord jagatakse annus 2-3 seansiks.
Kuidas protseduuri talutakse?
Kiiritusravi ise ei põhjusta valulikud aistingud. Pärast protseduuri on soovitatav puhata mitu tundi. See aitab taastada jõudu ja vähendab ka kõrvaltoimete riski.
Kui teie kõri või suu on kiiritatud, on soovitatav loputada suud ürtide keetmisega või astelpajuõli ebamugavustunde leevendamiseks.
Sümptomid pärast kiiritamist
Pärast kiiritusravi kursust võite kogeda:
- väsimus,
- meeleolu- ja unehäired,
- naha ja limaskestade reaktsioonid.
Kui löök tehti rindkere piirkonnas, ilmneb õhupuudus, hingamisraskused ja köha.
Tagajärjed
 Kõige sagedamini kannatab nahk. Ta muutub õrnaks ja tundlikuks. Võib muuta värvi.
Kõige sagedamini kannatab nahk. Ta muutub õrnaks ja tundlikuks. Võib muuta värvi.
Naha reaktsioon kiirgusele on ligikaudu sama, mis päikesepõletuse korral, kuid see areneb järk-järgult.
Võib tekkida villide teke. Kui neid ei hooldata korralikult, võivad sellised alad nakatuda.
Kui hingamissüsteem puutus kokku, tekib kiirguskahjustus järgmise kolme kuu jooksul. Ilmub ebaproduktiivne köha, kehatemperatuur tõuseb ja üldine tervis halveneb.
Eksperdid märgivad, et sageli kõrvalmõjud saada:
- juuste väljalangemine,
- kuulmis- ja nägemiskaotus,
- südamelöökide arvu suurenemine,
- muutus vere koostises.
Taastumine pärast kiiritust
Taastumisprotsess võib kesta erinevaid aegu, arstid soovitavad end pikaks teekonnaks sättida.
Põletuste ravi
Punetus tekib tavaliselt kohe, kuid mõnel inimesel ei hakka põletushaavu kohe avastama. Pärast iga seanssi tuleb seda määrida kaitsekreemiga.
Kuid seda ei tohiks teha enne protseduuri, kuna see võib vähendada manipuleerimise efektiivsust. Raviks kasutatakse D-pantenooli ja teisi ravimeid põletiku leevendamiseks ja dermise taastamiseks.
Kuidas tõsta leukotsüüte pärast kiiritusravi?
Leukotsüütide arvu saate suurendada ainult arsti loal. Kindlasti mitmekesistada oma menüüd toore juurvilja, tatra, värskete puuviljade ja valtsitud kaeraga.
Granaatõuna- ja peedimahl avaldavad positiivset mõju vere koostisele. Kui need meetodid ei aita, määrab arst spetsiaalseid ravimeid.
Mida teha, kui teil on palavik?
Palavik on enamikul juhtudel infektsiooni märk. Pärast kiiritusravi võtab immuunsüsteemi taastumine kaua aega.
Parem on kohe pöörduda arsti poole, kes aitab kindlaks teha põhjuse ja määrab ravi. Kui see pole võimalik, jääge voodisse ja kasutage palavikualandajaid, mis ei ole teie haiguse korral vastunäidustatud.
Pneumoniit
 Neid ravitakse suurte steroidide annustega. Seejärel sümptomid kaovad 24-48 tunni pärast. Annust vähendatakse järk-järgult.
Neid ravitakse suurte steroidide annustega. Seejärel sümptomid kaovad 24-48 tunni pärast. Annust vähendatakse järk-järgult.
Lisaks kasutatakse hingamisharjutusi, massaaži, inhalatsioone ja elektroforeesi.
Raviprogramm koostatakse individuaalselt, võttes arvesse kasvaja tüüpi, selle levimust ja muude tüsistuste esinemist.
Hemorroidid
Ravi jaoks on vaja rangelt järgida dieeti ja voodirežiimi, kasutada ravimeid ja ravimeid traditsiooniline meditsiin. Kiirguskiirgus põhjustab epiteeli küpsemise halvenemist ja limaskestade põletikulisi protsesse.
Kasutatakse raviks kohalik teraapia, mis võimaldab puhastada soolestikku ja kõrvaldada põletikulised protsessid.
Proktiit
Probleemi kõrvaldamiseks kasutatakse lahtisteid ja puhastavaid klistiire. Rektaalsele piirkonnale suunatud soojad dušid ja kaaliumpermanganaadiga vannid näitasid kõrget efektiivsust.
Arst võib määrata hormoone rektaalsed ravimküünlad ja anesteetikumid.
Dieettoit
Piisav toitumine on üks peamisi kiirguskahjustuste ravi meetodeid. tuleb süüa pehmeid toite. Kui olete kiirguse käes kannatanud suuõõne, seejärel kasutage tõhusalt õli, novokaiini lahust.
Kiiritusravi ajal kurdavad patsiendid tavaliselt isupuudust. Sel ajal lisa menüüsse pähklid, mesi, munad ja vahukoor. Need sisaldavad palju toitaineid. Valgu saamiseks lisatakse dieeti püreesupid, madala rasvasisaldusega kala- ja lihapuljongid.
Vastunäidustatud on suures koguses kolesterooli sisaldavate toitude, rasvase liha, seente, mandariinide ja vorsti tarbimine.
Vastused küsimustele
- Mille poolest erineb keemiaravi kiiritusravist?
Keemiaravi on vähi ravi ravimitega. Kiiritusravi põhineb rakkude hävitamise põhimõttel kiirte mõjul.
Maailmastandardid näevad ette nende kahe meetodi kombinatsiooni, kuna sel juhul paranemise võimalus suureneb.
- Kas juuksed langevad pärast kiiritusravi välja?
Pärast kiirgusega kokkupuudet langevad juuksed välja ainult kiirte läbimise piirkonnas. Tavaliselt hoiatavad arstid kiilaspäisuse võimaluse eest. Sel juhul on kõige parem teha lühike juukselõik.
Hoolitsedes oma juuste eest ravi alustamise hetkest, kasutage laia hambakammi või ostke beebikamm. Enne magamaminekut kasutage spetsiaalset unevõrku, et vältida juuste surumist või tõmbamist.
- Kas pärast kiiritusravi on võimalik rasestuda?
Paljud ravimeetodid jätavad negatiivse jälje ja mõjutavad reproduktiivfunktsioone. Pärast kiiritusravi on soovitatav kasutada rasestumisvastaseid vahendeid mitu aastat.
See võimaldab kehal taastuda, sünnitada terve laps. Perioodi ütleb tavaliselt onkoloog sõltuvalt vähi staadiumist ja ravi tulemustest.