В челюстно-лицевой ортопедии для проведения лечебных мероприятий требуются глубокие знания всех разделов ортопедической стоматологии, а также достаточная осведомленность в вопросах хирургической стоматологии. В связи с этим вполне обоснованно челюстно-лицевую ортопедию считают наиболее трудным разделом ортопедической стоматологии. В силу указанных причин этот раздел нередко именовали сложным протезированием, однако это название не соответствует ни содержанию, ни задачам этой дисциплины, и оно справедливо было заменено термином «челюстно-лицевая ортопедия».
Челюстно-лицевая ортопедия тесно связана с хирургической стоматологией, поэтому для успешной реабилитации больных с дефектами данной локализации наиболее рациональным в большинстве случаев является комплексное лечение, включающее применение хирургических и ортопедических методов.
Основными задачами челюстно-лицевой ортопедии являются:
1) протезирование больных с дефектами и деформациями челюстно-лицевой области, т. е. изготовление зубочелюстных, лицевых и челюстно-лицевых протезов;
2) создание ортопедических конструкций для правильного сопоставления отломков челюстей при их переломах, для исправления положения неправильно установленных или неправильно сросшихся отломков, а также для устранения других последствий травмы челюстно-лицевой области (рубцы, контрактуры и др.);
3) изготовление специальных ортопедических конструкций при подготовке больных к сложным, порой разрушительным операциям в челюстно-лицевой области и для обеспечения наиболее благоприятных условий в послеоперационном периоде. Это в наибольшей степени относится к онкостоматологическим больным;
4) изготовление специальных протезов при проведении костно-пластических операций и пластики мягких тканей челюстно-лицевой области у больных с врожденными и приобретенными дефектами и деформациями данной локализации.
Следует отметить, что в последние годы нам совместно с Л. Р. Балоном и С. Н. Бармашовым удалось осуществить успешное ортопедическое лечение больных с дефектами глотки
и шейного отдела пищевода, образовавшимися вследствие удаления гортани в связи с опухолевым процессом. Протезирование также необходимо проводить в кабинетах челюстно-лицевой ортопедии.
Дефекты челюстно-лицевой области обычно сопровождаются тяжелыми эстетическими нарушениями и серьезными расстройствами жизненно важных функций организма, таких как акты жевания, глотания, речи, дыхания.
Все изложенное выше позволяет определить основные цели этого раздела ортопедической стоматологии, заключающиеся в следующем.
1. Устранение эстетических недостатков лица и челюстей после завершения ортопедического или комплексного (ортопедического и хирургического) лечения, максимальное восстановление нарушенных функций челюстно-лицевой области после окончания ортопедического лечения и на всех стадиях комплексного лечения, которое нередко бывает длительным и многоэтапным, в связи с чем требуется неоднократно изготавливать ортопедические конструкции.
2. Создание условий для рационального лечения переломов челюстей, успешного проведения оперативных вмешательств этой локализации, профилактики посттравматических и послеоперационных деформаций челюстно-лицевой области с применением специальных ортопедических конструкций.
Дефекты челюстно-лицевой области бывают врожденными и приобретенными. К врожденным дефектам относят расщелины мягкого, твердого неба, верхней губы и очень редко расщелины в области нижней челюсти. Приобретенные дефекты челюстно-лицевой области образуются вследствие огнестрельной, бытовой, производственной, спортивной травмы, на почве перенесенных заболеваний, таких как остеомиелит, актиномикоз, сифилис, туберкулез и др., а также в связи с новообразованиями.
Особенности ортопедического лечения больных с дефектами челюстно-лицевой области зависят от многих факторов, среди которых важную роль играют причины образования того или иного дефекта, а также его величина, топография и др.
Создаваемые при этом ортопедические конструкции далеко не одинаковые и по своему назначению делятся на фиксирующие, исправляющие, замещающие, формирующие. Такое деление в известной степени условное, так как в клинической практике протезы, изготовленные больным, нередко выполняют смешанную функцию: один и тот же протез может быть и фиксирующим, и замещающим или фиксирующим, замещающим и формирующим одновременно. Кроме того, протез верхней челюсти бывает еще и обтурирующим, если он обеспечивает герметизацию ротовой полости при наличии дефектов, сообщающих полость рта с верхнечелюстной пазухой или полостью носа.
Прежде чем перейти к изложению вопросов ортопедического лечения больных с дефектами челюстно-лицевой области, считаем целесообразным дать краткую историческую справку о развитии этого раздела стоматологии.
Зарождение челюстно-лицевой ортопедии связано с лечением переломов челюстей с использованием тех или иных ортопедических приспособлений. Так, еще Гиппократ писал: «Если будет сломана нижняя челюсть, следует направить кость, упирая пальцами сбоку языка и снаружи производя противодавление, насколько это будет необходимо. И если зубы около раны будут разъединены и сдвинуты с места, следует после того, как кость будет выравнена, соединить между собой зубы, не только два, но даже больше, самое лучшее - золотой нитью; если ее нет, то льняной, пока кость не укрепится. Затем сделать перевязку - несколько бинтований не слишком затягивая и не слабо, ибо надо твердо знать, что перевязывание бинтами мало принесет пользы сломанной челюсти, если даже хорошо делается, но очень повредит, если перевязано будет плохо. Соединение зубов нитью весьма содействует неподвижности, особенно если их соединить правильно и как следует завязать узлом». Гиппократ описал
также способ фиксации сломанной нижней челюсти с помощью двух ремней, один из которых удерживал ее в переднезаднем направлении, а второй, направляясь от подбородка к голове, прижимал нижнюю челюсть к верхней, Цельс скреплял отломки нижней челюсти путем связывания сохранившихся на них зубов шнурком из волос.
Указанный принцип фиксации отломков при переломах челюстей с помощью проволоки не утратил своего значения и до настоящего времени, хотя разрабатывались и применялись другие методы лечения.
Заслуживает внимания предложенная Weber (1961) съемная шина из каучука, которую надевали на отломки челюсти, и она удерживала их в нужном положении. Были предложены приспособления для шинирования отломков челюстей, часть элементов которых находилась в полости рта, а другая часть - снаружи. Так, Lehman и Witzel применили аппарат, состоявший из назубной каучуковой шины и подбородочной пращи, соединенных специальными стержнями. Honzelot использовал стальную назубную шину, которую соединял с помощью вертикального стержня, снабженного винтом, с амортизационной прокладкой, расположенной под подбородком. Позднее Cl. Martin в этой шине заменил винт специальной пружиной, a Kingsley в аналогичной шине предложил выводить вдоль щек металлические стержни, которые связывал посредством бинта, идущего под подбородком.
Впоследствии появилось много модификаций упомянутых шин, в том числе различные варианты разборных шин, а также капповые шины (литые и штампованные). Те и"другие шины имели недостатки: разборные-из-за сложного изготовления и частых поломок, а капповые - в связи с повышением прикуса и нарушением артикуляционных соотношений зубных рядов.
Наиболее рациональный способ закрепления отломков челюстей посредством гнутых шин из алюминиевой проволоки был разработан в 1915-1916 гг. С. С. Тигершедтом. Этот метод лишен указанных выше недостатков и обеспечивает надежную фиксацию отломков. Он получил широкое распространение в годы Великой Отечественной войны и как метод выбора используется до настоящего времени.
Одновременно с созданием и совершенствованием методов шинирования при переломах челюстей разрабатываются и вопросы предупреждения смещения отломков и развития деформаций мягких тканей в связи с изъяном, образовавшимся в челюстных костях. Так, еще Koning, Roloff, Stanley замещали резецированную часть нижней челюсти фрагментом из слоновой кости, вводя ее заостренные концы внутрь отломков тела нижней челюсти со стороны дефекта, и таким образом воссоздавали непрерывность тела нижней челюсти. Позднее утраченную часть кости пытались замещать куском свинца или гуттаперчи. В 1878 г. Cl. Martin применил протез-ирригатор, который он помещал в область дефекта челюсти сразу после операции. Кроме того, создавали металлические шины, которые после резекции нижней челюсти для фиксации отломков укрепляли на оставшихся зубах по обе стороны дефекта, а между отломками соответственно утраченной части нижней челюсти помещали дугу, на которой впоследствии располагался каучуковый протез. Были предложены и другие варианты шинирующих, замещающих конструкций.
Большой вклад в разработку вопросов челюстно-лицевого протезирования внесли отечественные ученые [Оппель В. А., 1910; Львов П. П., 1924; Лим-берг А. А., 1938; Катц А. Я., 1944; Курляндский В. Ю., 1944; Энтин Д. А., 1945;
Оксман И. М., 1946; Ванкевич М. М„ 1951; Збарж Я. М., 1957, и др.]. Следует отметить, что первая попытка изготовить челюстной протез относится к далеким временам, а именно к XVI веку, когда Амбруаз Паре создал обтуратор для замещения дефекта твердого неба. Однако только обобщение опыта первой мировой и особенно Великой Отечественной войн, послевоенного периода, а так-
же достижений современной челюстно-лицевой ортопедии привело к формированию этой дисциплины как самостоятельного раздела стоматологии, включающего шинирование переломов челюстей, исправление положения неправильно сросшихся отломков, замещение дефектов лица, челюстей и шеи, а также изготовление соответствующих ортопедических конструкций в процессе комплексного лечения больных с дефектами челюстно-лицевой области и шеи.
ПЕРЕЛОМЫ ЧЕЛЮСТЕЙ И ИХ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ
Переломы челюстей бывают огнестрельными и неогнестрельными. Они могут локализоваться в области нижней или верхней челюсти, обеих челюстей одновременно или сочетаться с переломами других костей лицевого черепа. Характер медицинской помощи при переломах челюстей зависит от общего состояния пострадавшего, вида ранения и складывается из хирургических, ортопедических и других вмешательств. При тяжелом общем состоянии пострадавшего по показаниям проводят ряд консервативных мероприятий (внутривенное введение раствора глюкозы с витаминами, инъекции антибиотиков, аналептиков и др.), осуществляют остановку кровотечения, обработку раны, вправление отломков и их шинирование. В случае надобности обращаются за консультацией к другим специалистам (невропатолог, окулист, оториноларинголог и др.).
При переломах челюстей происходит смещение отломков, обусловленное воздействием ранящего предмета и тягой мышц, прикрепленных к отломку, а также силой тяжести самого отломка.
При переломах нижней челюсти смещение отломков в большой степени обусловлено мышечной тягой, поскольку в области нижней челюсти прикрепляются все жевательные мышцы и ряд мимических мышц. Направление тяги жевательных мышц представлено на рис. 164. Неогнестрельные переломы нижней челюсти обычно бывают линейными и происходят на типичных участках соответственно местам так называемой слабости челюсти (рис. 165). Эти переломы часто бывают закрытыми.
Переломы верхней челюсти относятся к наиболее тяжелым повреждениям. Это обусловлено тем, что верхняя челюсть соединена со многими костями лицевого черепа и основанием мозгового черепа, в связи с чем ее травма нередко сочетается с поражениями кровеносных сосудов и нервов, головного мозга и органов зрения.
Переломы верхней челюсти происходят в типичных местах. Согласно классификации, созданной La For (1900), они представлены тремя линиями, которые изображены на рис. 166. Первая линия (1) характеризует повреждение верхней челюсти в виде отделения альвеолярного и небного отростков. Вторая, или средняя, линия перелома (2) проходит от переносицы, по внутреннему краю и дну глазницы, по скулочелюстному шву до крыловидных отростков. Третья линия (3) свидетельствует об отделении верхнечелюстных, скуловых и носовых костей от мозгового черепа. Следует отметить, что указанные типы переломов верхней челюсти не всегда бывают симметричными. Кроме того, встречаются изолированные переломы только альвеолярной части челюсти.
В отличие от неогнестрельных огнестрельные переломы челюстей обычно бывают оскольчатыми. При этом они сопровождаются поражениями мягких тканей лица и локализуются соответственно месту попадания ранящего снаряда. К тому же может наблюдаться повреждение челюстей одновременно в нескольких местах.
Большое разнообразие переломов челюстей послужило поводом для создания различных классификаций, в основу которых положены различные признаки. К ним относятся классификации Брандсбурга, Вильги, Энтина, Лукомского и др.
Рис. 164. Направление тяги мышц, прикрепленных к нижней челюсти. 1-височная мышца; 2-латеральная крыловидная; 3-жевательная; 4-медиальная крыло-видная; 5-челюстно-подъязычная; 6-подбородочно-язычная; 7-двубрюшная.
| ,93% |
Рис. 165. «Места слабости» и частота неогнестрельных переломов нижней челюсти в зависимости от локализации (по Кабакову - Малышеву).
Рис. 166. Линии переломов верхней челюсти по Лефору (1-3). Объяснение в тексте.
Одной из последних является приведенная ниже классификация повреждений лицевого черепа, предложенная Б. Д. Кабаковым, В. И. Лукьяненко и П. 3. Ар-жанцевым.
Следует отметить, что для составления конкретного плана лечения при переломах челюстей играют роль не только локализация и характер перелома, но и состояние зубов на сохранившихся фрагментах челюстей, отношение линии
перелома к мышечной тяге. Эти признаки применительно к нижней челюсти учитывает в своей классификации В. Ю. Курляндский (1944), выделяя три группы переломов:
I - переломы тела челюсти в пределах зубного ряда при наличии зубов на отломках; II - переломы тела челюсти при наличии беззубых отломков; III - переломы за зубным рядом. Наличие или отсутствие зубов, а также степень смещения отломков имеют существенное значение и в лечении переломов верхней челюсти.
I. Повреждения зубов (верхней и нижней челюстей).
II. Переломы нижней челюсти. А. По характеру:
одинарные
двойные одно- или двусторонние
множественные Б. По локализации:
альвеолярного отростка;
подбородочного отдела тела челюсти;
бокового отдела тела челюсти;
угла челюсти;
ветви челюсти (собственно ветви, основания или шейки мыщелкового отростка, венечного
отростка).
III. Переломы верхней челюсти:
альвеолярного отростка;
тела челюсти (без перелома носовых и скуловых костей);
тела челюсти с повреждением носовых костей (черепно-мозговое разъединение).
IV. Переломы скуловой кости и дуги:
скуловой кости с повреждением стенок верхнечелюстной пазухи или без;
скуловой кости и дуги;
скуловой дуги.
V. Переломы носовых костей (со смешением или без смещения отломков).
VI. Сочетанные повреждения нескольких костей лица (обеих челюстей, нижней челюсти и скуловой кости и т. п.).
VII. Сочетанные повреждения лица и других областей тела.
Лечение переломов челюстей предусматривает восстановление не только непрерывности челюстных костей, но и нарушенных функций челюстно-лицевой области, а также обеспечение достаточного эстетического эффекта. С целью достижения этих целей необходимо проводить комплексное лечение таких раненых и больных: хирургическое, ортопедическое, терапевтическое, физиотерапевтическое и др.
К ортопедическим методам лечения переломов челюстей относят использование различных шинирующих и рекопирующих приспособлений, которые по месту расположения делятся на внутриротовые, внеротовые и комбинированные (внутри-внеротовые). Внутриротовые конструкции могут располагаться в пределах одной или обеих челюстей. Шинирующие аппараты изготавливаются из сплавов металлов, а также пластмассы. Они бывают стандартными и индивидуальными.
Первая врачебная ортопедическая помощь. При оказании первой врачебной помощи пострадавшим с переломами челюстей чаще всего используют стандартные транспортные шины. При переломах нижней челюсти применяют стандартную подбородочную пращу, которая соединяется резинками или тесьмой с головной шапочкой, при переломах верхней челюсти - стандартную верхнечелюстную шину, внеротовые стержни которой также соединяются с головной шапочкой. Временное шинирование отломков при наличии на них устойчивых зубов может быть произведено путем их лигатурного связывания. С этой целью скрепляют лигатурой по два крайних зуба с каждой стороны перелома в пределах одной челюсти или связывают их с устойчивыми зубами непораженной челюсти. Основные способы такого связывания зубов представлены на рис. 167.
Специализированная помощь. Ши-нирование переломов челюстей при наличии естественных зубов чаще всего проводят с помощью шин Тигерштедта. В зависимости от характера перелома и состояния зубных рядов у пострадавшего применяют различные виды проволочных шин Тигерштедта. Так, при переломе в области альвеолярного отростка без смещения отломков и полных зубных рядах используют гладкую алюминиевую шину (рис. 168, 1), В области отсутствующих зубов на шине Тигерштедта может быть создан распорочный загиб (рис. 168, 2). В случае необходимости наложения резиновой тяги изгибают зацепные петли или крючки (рис. 168, 3). С целью смещения от-ломка в нужном направлении и создания правильных артикуляционных соотношений с противоположным зубным рядом на шине изготавливают наклонную плоскость (рис. 168, 4). Шины можно накладывать на обе челюсти, создавая межчелюстную тягу посредством резиновых колец (рис. 168, 5).
Следует отметить, что выгибание шины с зацепными петлями требует определенных навыков и значительных затрат времени. В этом плане заслуживает внимания стандартная шина из нержавеющей стали с готовыми зацепными крючками, предложенная В. С. Васильевым (1967). Как и шину Тигерштедта, ее можно применять на одной или обеих челюстях, также привязывая к зубам лигатурной проволокой, а в случае надобности накладывать межчелюстную резиновую тягу.
С целью исправления положения смещенных отломков альвеолярного отростка нередко применяют дугу Энгля. При этом дугу изгибают и настраивают таким образом, чтобы за счет ее пружинистых свойств, а также лигатурной или резиновой тяги обеспечить необходимое перемещение отломка и восстановление нормальной окклюзии.
Типичные варианты расположения дуги Энгля при смещении отломков верхней челюсти представлены на рис. 169.
Иммобилизацию отлймков верхней челюсти проводят с помощью стандартных приспособлений, таких как стандартный комплект Збаржа (рис. 170), состоящий из шины-дуги на верхнюю челюсть, головной повязки и соединительных стержней, и стандартный аппарат Шура (рис. 171), в состав которого входит единая паяная шина с расположенными на клыках и молярах коронками. К шине со щечной стороны в области моляров припаяны плоские трубочки, в которые входят горизонтальные части от внеротовых стержней. Комплект шины включает гипсовую шапочку, в которую гипсуют оба стержня.
С целью исправления положения смещенных отломков нижней челюсти может быть применен внутри-внеротовой аппарат Катца (рис. 172, а, б). Внут-риротовая часть представлена спаянными между собой коронками или кольцами, расположенными на сохранившихся зубах обоих отломков нижней челюсти. С вестибулярной стороны к ним припаивают втулки овальной или трехгранной формы, в которые вводят стержни соответствующей конфигурации. Стержни огибают углы рта и имеют горизонтальные внеротовые части, которые настраивают и связывают между собой так, чтобы отломки переместились в правильное положение.
Применяют также репонирующий аппарат Курляндского. Этот аппарат состоит из назубных металлических капп с припаянными к ним сдвоенными трубочками и входящими в них стержнями (см. рис. 172). Стержни припасовывают с учетом правильного положения модели челюсти. Далее цементируют каппы на зубах, производят насильственную репозицию отломков или их вытяжение резиновыми кольцами. После этого отломки челюсти закрепляют в созданном правильном положении с помощью стержней и припаянных к коронкам трубочек. Следует отметить, что при использовании указанных шин в ряде случаев возникает необходимость применения зонда, с помощью которого осущест-
Рис. 173. Способы кормления больных.
а-с помощью поильника; б - воронки; в - шприца Жане; г - градуированного поильника; д,е-
аппарата Костур с дозированной подачей пищи под давлением.
вляют кормление больных. При этом дозированное введение питательной смеси в желудок производится через резиновую трубочку, введенную в начальный отдел пищеварительного тракта (рис. 173). Наиболее эффективен в этих случаях аппарат Костур (рис. 174), который к тому же позволяет больным в большинстве случаев питаться без посторонней помощи.
С целью фиксации отломков при переломах челюстей могут быть применены также аппараты, создаваемые из пластмассы. Они располагаются в пределах
Рис. 174. Аппарат Костур для кормления больных.
1 - банка для питательной смеси; 2 - крышка; 3 - резиновая манжета; 4 - скоба и винт (5) для фиксации крышки; 6 - штуцер диаметром 1 мм для поступления воздуха в банку; 7 - штуцер диаметром 7 мм для выхода питательной смеси; 8 - резиновая трубка; 9 - резиновая груша для нагнетания воздуха; 10 - резиновый зонд, вводимый в полость рта или желудок.
Рис. 175. Съемные шины Ванкевич (а) и Степанов (б) для лечения переломов нижней челюсти.
зубного ряда, альвеолярной части, небного свода и могут иметь внеротовые приспособления. Так, аппарат Вебера состоит из зубодесневой шины, стержней и головной повязки. При его изготовлении вначале в области зубного ряда и альвеолярной части верхней челюсти создают каркас из проволоки диаметром 0,8 мм, к которому с вестибулярной стороны припаивают четырехгранные трубочки. Далее из воска моделируют шину и обычным методом заменяют воск на базисную пластмассу. Шину накладывают на верхнюю челюсть пострадавшего, в трубочки вводят стержни, которые фиксируют к головной повязке.
Широкое распространение пластмассовые шины получили при лечении переломов нижней челюсти. К ним относят шины из самотвердеющей пластмассы Васильева, Марея, Вареса, универсальную назубную шину Гардашникова.
Наибольшие трудности возникают при лечении переломов челюстных костей у лиц, у которых отсутствует значительная часть или все естественные зубы. В таких случаях при переломах нижней челюсти используют шину Ванкевич (рис. 175, а), состоящую из зубодесневой шины и специальных плоскостей, которые при открывании рта должны сохранять контакт с язычной поверхностью зубов нижней челюсти, а в их отсутствие - с альвеолярными отростками. При закрывании рта и смыкании зубных рядов их соотношение должно соответствовать положению центральной окклюзии.
Модификацией шины Ванкевич является шина Степанова, в которой базис в области небного свода заменен дугой (рис. 175, б).
Особое отношение требуется к лечению переломов нижней челюсти за пределами зубного ряда. В этих случаях целесообразно применять зубодесневую шину Вебера, располагающуюся в области зубного ряда нижней челюсти. В случае необходимости эта шина может быть снабжена наклонной плоскостью (рис. 176, а). При лечении указанных переломов могут быть применены шины со специальным скользящим шарниром Шредера (рис. 176, б) и Померанцевой - Урбанской (рис. 176, в).
Продолжительность закрепления отломков челюстей с помощью шин определяется сроками наступления консолидации отломков, что в свою очередь в большой мере зависит от характера и локализации перелома, возраста и общего состояния больного. Так, при неосложненных переломах нижней челюсти первичная костная мозоль в виде фиброзной ткани между отломками формируется в среднем через 3 нед, а вторичная костная мозоль образуется к концу 5-6-й недели. У лиц пожилого возраста вследствие снижения активности репаративных процессов продожительность этого периода увеличивается на 7-8 сут, а при развитии осложнений в области перелома в виде инфекционно-воспалительных процессов-на 10-14 сут.
Следует отметить, что иногда из-за неблагоприятных общих или местных факторов ортопедическими методами не удается обеспечить надежное удержание отломков в правильном положении до их консолидации. В этих случаях производят хирургическую репозицию отломков и фиксацию их путем остео-синтеза. С целью более надежной иммобилизации отломков остеосинтез можно осуществлять в сочетании с ортопедическими мероприятиями.
ДЕФЕКТЫ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ И ИХ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ
Различают врожденные и приобретенные дефекты челюстно-лицевой области. Выбор ортопедических методов лечения больных с дефектами данной локализации необходимо осуществлять в строгом соответствии с общим планом их реабилитации и в зависимости от причины образования дефекта, его локализации, сопутствующих осложнений, характера нарушения функции и эстетических норм.
15837 0
Челюстно-лицевая ортопедия является одним из разделов ортопедической стоматологии и включает клинику, диагностику и лечение повреждений челюстно-лицевой области, возникших в результате травм, ранений, оперативных вмешательств по поводу воспалительных процессов, новообразований. Ортопедическое лечение может быть самостоятельным или применяться в сочетании с хирургическими методами.
Челюстно-лицевая ортопедия состоит из двух частей: челюстно-лицевой травматологии и челюстно-лицевого протезирования. В последние годы челюстно-лицевая травматология стала преимущественно хирургической дисциплиной. Оперативные методы закрепления отломков челюстей: остеосинтез при переломах челюстей, внеротовые способы фиксации отломков нижней челюсти, подвесная черепно-лицевая фиксация при переломах верхней челюсти, фиксация с помощью устройств из сплава с «памятью» формы — вытеснили многие ортопедические аппараты.
Успехи восстановительной хирургии лица оказали влияние и на раздел челюстно-лицевого протезирования. Появление новых методов и улучшение существующих способов пересадки кожи, костной пластики нижней челюсти, пластики при врожденных расщелинах губы и неба значительно изменили показания к ортопедическим методам лечения.
Современные представления о показаниях к применению ортопедических методов лечения повреждений челюстно-лицевой области обусловлены следующими обстоятельствами.
Развитие хирургических методов лечения, особенно новообразований челюстно-лицевой области, потребовало широкое применение в операционном и послеоперационном периоде ортопедических вмешательств. Радикальное лечение злокачественных новообразований челюстно-лицевой области улучшает показатели выживаемости. После оперативных вмешательств остаются тяжелые последствия в виде обширных дефектов челюстей и лица. Резкие анатомо-функциональные расстройства, обезображивающие лицо, причиняют больным мучительные психологические страдания.
Очень часто один только способ восстановительной хирургии оказывается неэффективным. Задачи восстановления лица больного, функции жевания, глотания и возвращение его к труду, а также к выполнению других важных социальных функций, как правило, требуют применения ортопедических методов лечения. Поэтому в комплекс реабилитационных мероприятий на передний план выступает совместная работа врачей-стоматологов — хирурга и ортопеда.
Существуют определенные противопоказания к применению хирургических методов лечения переломов челюстей и проведению операций на лице. Обычно это наличие у больных тяжелых заболеваний крови, сердечно-сосудистой системы, открытой формы туберкулеза легких, выраженных психоэмоциональных расстройств и других факторов. Кроме того, возникают такие повреждения, хирургическое лечение которых невозможно или неэффективно. Например, при дефектах альвеолярного отростка или части неба протезирование их более эффективно, чем оперативное восстановление. В этих случаях показало применение ортопедических мероприятий в качестве основного и постоянного метода лечения.
Сроки проведения восстановительных операций различны. Несмотря на склонность хирургов производить операцию как можно раньше, надо выдержать определенное время, когда больной остается с неустраненным дефектом или деформацией в ожидании хирургического лечения, пластической операции. Продолжительность этого периода может быть от нескольких месяцев до 1 года и более.
Например, восстановительные операции при дефектах лица после туберкулезной волчанки рекомендуется проводить после стойкой ликвидации процесса, а это примерно 1 год. В такой ситуации показаны ортопедические методы в качестве основного лечения на данный период. При хирургическом лечении больных с повреждениями челюстно-лицевой области нередко возникают задачи вспомогательного характера: создание опоры для мягких тканей, закрытие послеоперационной раневой поверхности, кормление больных и др. В этих случаях показано применение ортопедического метода как одного из вспомогательных мероприятий в комплексном лечении.
Современные биомеханические исследования способов фиксации отломков нижней челюсти позволили установить, что назубные шины по сравнению с известными накостными и внутрикостными аппаратами относятся к фиксаторам, наиболее полно отвечающим условиям функциональной стабильности костных отломков. Назубные шины следует рассматривать как сложный фиксатор, состоящий из искусственного (шина) и естественного (зуб) фиксаторов. Высокие фиксирующие способности их объясняются максимальной площадью контакта фиксатора с костью за счет поверхности корней зубов, к которым крепится шина.
Эти данные согласуются с успешными результатами широкого применения стоматологами назубных шин при лечении переломов челюстей. Все это является еще одним обоснованием показаний к использованию ортопедических аппаратов для лечения повреждений челюстно-лицевой области.
История челюстно-лицевой ортопедии уходит в глубь тысячелетий. Искусственные уши, носы и глаза были обнаружены у египетских мумий. Древние китайцы восстанавливали утраченные части носа и ушей, используя воск и различные сплавы. Однако до XVI века нет каких-либо научных сведений о челюстно-лицевой ортопедии.
Впервые лицевые протезы и обтуратор для закрытия дефекта неба описал Амбруаз Паре (1575).
Пьер Фошар в 1728 г. рекомендовал просверливать небо для укрепления протезов. Кингслей (1880) описал протезные конструкции для замещения врожденных и приобретенных дефектов неба, носа, орбиты. Клод Мартэн (1889) в своей книге о протезах приводит описание конструкций для замещения утраченных частей верхней и нижней челюстей. Он является основоположником непосредственного протезирования после резекции верхней челюсти.
В нашей стране значительное развитие челюстно-лицевая ортопедия получила в 40—50—60-х годах. Работами А. И. Бетельмана, Я. М. Збаржа, А. Л. Грозовского, 3. Я. Шура, И. М. Оксмана, В. Ю. Курляндского был заложен фундамент современного челюстно-лицевого протезирования. Эти авторы не только показали необходимость ортопедических вмешательств при восстановлении формы и функции челюстно-лицевой области, но и разработали оригинальные методы ортопедического лечения и протезирования.
В последующие годы темпы развития челюстно-лицевой ортопедии снизились. Это объясняется тем, что усилия специалистов по ортопедической стоматологии переключились на разработку вопросов зубного протезирования и ортодонтии, потребность населения в которых оказалась очень высокой.
В 70-х и 80-х годах в связи с внедрением комплексных методов восстановительного лечения вновь возрос интерес к проблемам челюстнолицевой ортопедии. В работах X. А Каламкарова, Е. П. Ерадзе, 3. А. Олейник, Г. Ю. Пакалнса, В. А. Миняевой, В. А. Силина, М. А. Слепченко, Б. К. Костур, М. 3. Штейнгарта, М. М. Нартымовой, М. Н. Щитовой, 3. Я. Шура нашли отражение вопросы протезирования после резекции челюстей, кормления больных, создания новых материалов для челюстно-лицевой ортопедии.
Современная челюстно-лицевая ортопедия, базирующаяся на реабилитационных принципах общей травматологии и ортопедии, опирающаяся на достижения клинической стоматологии, играет огромную роль в системе оказания стоматологической помощи населению.
Клинические признаки повреждений челюстно-лицевой области
Клиника и диагностика повреждений челюстно-лицевой области подробно описаны в учебниках по хирургической стоматологии. Здесь рассматриваются клинические особенности, которые имеют значение для конструирования ортопедического аппарата, протеза.Так, важное значение имеют наличие или отсутствие зубов на отломках челюстей, состояние твердых тканей зубов, форма, величина, положение зубов, состояние пародонта, слизистой оболочки рта и мягких тканей, вступающих во взаимоотношение с протезными приспособлениями.
В зависимости от этих признаков существенно меняется конструкция ортопедического аппарата, протеза. От них зависят надежность фиксации отломков, устойчивость челюстно-лицевых протезов, являющиеся главными факторами благоприятного исхода ортопедического лечения.
Целесообразно признаки повреждения челюстно-лицевой области делить на две группы: признаки, указывающие на благоприятные и неблагоприятные для ортопедического лечения условия.
К первой группе относятся следующие признаки: наличие на отломках челюстей зубов с полноценным пародонтом при переломах; наличие зубов с полноценным пародонтом по обе стороны дефекта челюсти; отсутствие Рубцовых изменений мягких тканей рта и приротовой области; целостность ВНЧС.
Вторую группу признаков составляют: отсутствие на отломках челюстей зубов или наличие зубов с больным пародонтом; выраженные рубцовые изменения мягких тканей рта и приротовой области (микростома), отсутствие костной основы протезного ложа при обширных дефектах челюсти; выраженные нарушения структуры и функции ВНЧС.
Преобладание признаков второй группы суживает показания к ортопедическому лечению и указывает на необходимость применения комплексных вмешательств: хирургических и ортопедических.
При оценке клинической картины повреждения важно обратить внимание на признаки, которые помогают установить вид прикуса до повреждения. Такая необходимость возникает в связи с тем, что смещения отломков при переломах челюстей могут создать соотношения зубных рядов, подобных прогнатическому, открытому, перекрестному прикусу. Например, при двустороннем переломе нижней челюсти отломки смещаются по длине и вызывают укорочение ветвей, происходит смещение нижней челюсти назад и вверх с одновременным опусканием подбородочной части. При этом смыкание зубных рядов будет по типу прогнатии и открытого прикуса.
Зная, что для каждого вида прикуса характерны свои признаки физиологической стертости зубов, по ним можно определить вид прикуса у пострадавшего до травмы.
Например, при ортогнатическом прикусе фасетки стираемости будут на режущей и вестибулярной поверхностях нижних резцов, а также на небной поверхности верхних резцов. При прогении, наоборот, наблюдается стираемость язычной поверхности нижних резцов и вестибулярной поверхности верхних резцов. Для прямого прикуса характерны плоские фасетки стираемости только на режущей поверхности верхних и нижних резцов, а при открытом прикусе фасетки стираемости будут отсутствовать. Кроме того, анамнестические данные могут также помочь правильно определить вид прикуса до повреждения челюстей.
Ортопедическая стоматология
Под редакцией члена-корреспондента РАМН, профессора В.Н.Копейкина, профессора М.З.Миргазизова
Слово «ортопедия» происходит от греческого orthos прямой и paidevo образовывать, тренировать, так что под, ортопедией в точном смысле надо подразумевать исправление искривлений различных частей тела. Челюстно-лицевая ортопедия является разделом общей ортопедии и занимается исправлением и замещением дефектов при всякого рода нарушениях твердых и мягких тканей в области челюстей и лица.
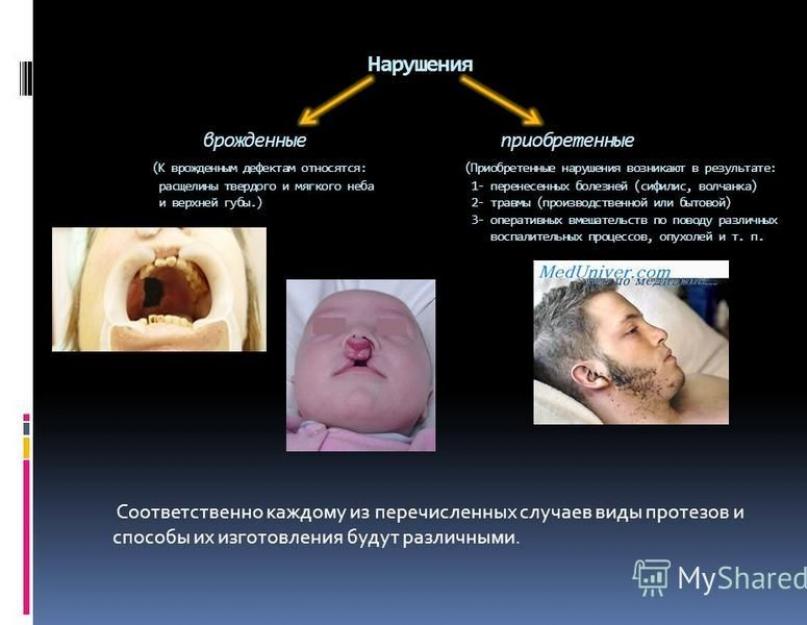
Нарушения врожденные приобретенные (К врожденным дефектам относятся: (Приобретенные нарушения возникают в результате: расщелины твердого и мягкого неба 1- перенесенных болезней (сифилис, волчанка) и верхней губы.) 2- травмы (производственной или бытовой) 3- оперативных вмешательств по поводу различных воспалительных процессов, опухолей и т. п. Соответственно каждому из перечисленных случаев виды протезов и способы их изготовления будут различными.

Лечение переломов имеет целью: - восстановление анатомической целостности лица - полноценной функции пострадавших органов. Это решается репозицией отломков в правильное положение и удержанием их в таком состоянии до заживания перелома. Основным методом лечения переломов челюстей в настоящее время является ортопедический, предусматривающий решение лечебных задач с помощью шин-аппаратов.




Фиксирующие аппараты: По способу фиксации Съёмные Несъёмные (зубодесневые шины) (каппы, проволочные шины, колпачки) По месту фиксации Внутриротовые Внеротовые (шина Васильева, каппы, (подбородочная праща, аппараты проволочные скобы) Рудько, Збаржа и др.)

Фиксирующие аппараты: При переломе челюстей костные отломки обычно смещаются. Чтобы создать условия для наиболее скорого и правильного сращения кости, требуется фиксация отломков (иммобилизация). Это достигается путем применения специальных фиксирующих аппаратов. подбородочная праща Первая помощь при переломе челюсти заключается в наложении фиксирующей повязки.

Фиксирующие аппараты: В дальнейшем такие повязки заменяют проволочными шинами или более устойчивыми аппаратами, изготовляемыми в лаборатории. а) шина-скоба б) лигатурное связывание 1) гладкая шина-скоба 2) гладкая шина с распоркой При переломе нижней челюсти можно временно фиксировать отломки, связав лигатурой зубы-антагонисты верхней и нижней челюсти. К этой повязке полезно добавить фиксацию нижней челюсти подбородочной пращой, чтобы привязанные зубы не расшатывались вследствие тяжести отломков. Для этой цели пригодна подбородочная праща 3. Н. Померанцевой-Урбанской. межчелюстное связывание

Фиксирующие аппараты: При переломе верхней челюсти необходимо укрепить её отломки аппаратом, фиксированным посредством головной шапочки. При оказании первой помощи можно использовать для этой цели обычную фанерную дощечку прибинтовав ее к голове. Имеются стандартные металлические шины-ложки с внеротовыми отростками, закрепляющимися на ортопедической шапочке.

Фиксирующие аппараты: Пластиночная зубодесневая шина Вебера. Этапы изготовления: 1) получение гипсовой модели челюсти 2) создание проволочного каркаса. (Каркас изгибают из ортодонтической проволоки толщиной 0,8 мм. Он охватывает зубной ряд в виде дуги с вестибулярной и язычной (нёбной) поверхности. К каркасу припаивают соединительные перекладины окклюзионные накладки (по 23 на каждой стороне), которые должны располагаться на контактных пунктах зубов. Проволочные детали каркаса спаивают между собой, создавая единую конструкцию.) 3) моделирование шины воском. Готовый каркас помещают на модель челюсти и из воска моделируют базис шины. 4) замена восковой репродукции шины на пластмассу. 5) паковка, полимеризация, отделка и полирование (проводят по правилам создания съемных пластиночных зубных протезов)


Репонирующие аппараты: Если отломки костей небыли своевременно фиксированы и произошло смещение, то их устанавливают в правильное положение с помощью репозиции и репонирующих аппаратов. Они развивают определенное усилие, действующее на отломки в течение как малого, так и продолжительного времени.


Репонирующие аппараты: Шина «Ванкевич» Представляет собой резонирующий аппарат, который состоит из пластмассовой зубодесневой шины с двумя плоскостями, отходящими от нёбной поверхности шины к язычной поверхности нижних моляров или беззубого альвеолярного гребня. Этапы изготовления: 1) получение гипсовых моделей верхней и нижней челюсти; 2) создание на гипсовых моделях челюстей восковых базисов с прикусными (окклюзионными) валиками 3) гипсование моделей челюстей в артикуляторе после определения центрального соотношения в полости рта 4) создание каркаса и моделирование шины из воска. Высота плоскостей определяется степенью открывания рта. Плоскости готовят из сложенных вдвое полосок воска высотой 2,53,0 см, так как при открывании рта они должны сохранять контакт с зубами или с беззубыми альвеолярными частями; 5) в дальнейшем технологический процесс (гипсование, паковка, полимеризация, отделка и полирование) проводят по правилам создания съемных пластиночных протезов.

Репонирующие аппараты: Аппарат Катца Аппарат состоит из двух назубных шин, укрепленных при помощи колец на зубах отломков нижней челюсти. На шеечной поверхности каждой шины припаяна четырехугольная трубка диаметром 1,53 мм и длиной 15 см. Свободные концы стержней, выходящие из полости рта наружу, образуют петлю, огибающую угол рта, и вторую петлю, направленную в противоположную сторону. Внеротовые стержни располагаются друг над другом. Для разведения отломков в стороны концы стержней раздвигают на некоторое расстояние и связывают лигатурой. Благодаря упругости стержней достигается перемещение отломков.

Репонирующие аппараты: Аппарат Шура Применяется при двустороннем переломе верхней челюсти и ограниченной подвижности отломков. Аппарат состоит из гипсовой шапочки, к которой гипсом крепятся два вертикальных стержня длиной 150 мм, единой паяной шины на верхнюю челюсть, с опорными коронками на клыки и первые моляры с обеих сторон. К шине со щечной поверхности в области первого моляра припаивают плоские или овальные трубки для двух внеротовых стержней. Этапы изготовления: 1)получение гипсовых моделей 2) создание опорных элементов, в качестве которых используют ортодонтические коронки 3) после проверки опорных элементов врач снимает оттиск вместе с ними, по которому техник- лаборант получает гипсовую модель челюсти. На нее переходят опорные элементы; 4) подготовка опорных элементов к паянию. На гипсовой модели челюсти с вестибулярной стороны коронок липким воском прикрепляют горизонтальные трубки; 5) паяние опорных элементов с трубками 6) освобождение от гипса, отбеливание и полирование элементов каркаса 7) получение внеротовых стержней. Стержни из нержавеющей стали толщиной 34 мм выгибают таким образом, чтобы они легко входили в горизонтальные трубки коронок, затем выходили около углов рта наружу и параллельно окклюзионной плоскости направлялись под прямым углом вверх к височной области;

Репонирующие аппараты: Аппарат Курляндского Этот аппарат состоит из капп, на щечной поверхности которых припаяны двойные трубки, и из соответствующих стерженьков. Этапы изготовления: Снимают слепки зубов с каждого отломка и по полученным моделям готовят каппы из нержавеющей стали на группу зубов (раздельно для одного и другого отломка). После припасовки капп во рту повторно снимают слепки вместе с каппами с поврежденной челюсти и с противоположной верхней челюсти. Полученную модель нижней челюсти распиливают в области перелома на две части. Распиленные части модели составляют с моделью верхней челюсти по окклюзионным поверхностям зубов верхней и нижней челюсти в положении прикуса, склеивают их и загипсовывают в окклюдатор. К обеим каппам со стороны преддверия рта припаивают сдвоенные трубки в горизонтальном направлении и к ним припасовывают стерженьки. Затем трубки распиливают между каппами, которые цементируют во рту. После насильственной репозиции отломков, челюсти или вытяжения резиновыми кольцами их положение закрепляют при помощи стерженьков и трубочек, припаянных к каппам.

Челюстно-лицевая ортопедия, по мнению учёных, имеет не много, не мало, уже тысячелетнюю историю. Искусственные глаза, носы и уши были обнаружены ещё у египетских мумий, однако какие-либо научные сведения, датированные ранее, чем шестнадцатым веком нашей эры отсутствуют.
Впервые лицевые протезы и обтуратор, предназначавшийся для закрытия дефекта тканей нёба, описал в 1575 году Амбруаз Паре. В 1728 году для укрепления установленных протезов Пьер Фошар рекомендовал просверливать нёбо, а Кингслей в 1880 году дал описание протезных конструкций для замещения дефектов носа, нёба и орбиты. Основоположником непосредственного протезирования, выполняемого после резекции верхней челюсти, считают Клода Мартэна, который в 1889 году в своей книге привёл описание конструкций, предназначающихся для замещения утраченных частей нижней и верхней челюстей.
Современная челюстно-лицевая ортопедия состоит из двух основных частей: челюстно-лицевой травматологии, которая за последнее время практически перешла в разряд хирургических дисциплин, и челюстно-лицевого протезирования. Сейчас специалисты занимаются диагностикой и лечением повреждений челюстно-лицевой области, которые возникли вследствие травм (бытовых, спортивных, производственных и т.д.), ранений (огнестрельных и неогнестрельных), оперативных вмешательств, выполненных по поводу воспалительных либо опухолевых процессов.
Ортопедическое лечение может быть как самостоятельным, так и назначаться в сочетании с хирургическими мероприятиями. На сегодняшний день оперативные методики закрепления отломков челюстей, такие как остеосинтез, внеротовые способы фиксации, подвесная черепно-лицевая фиксация, фиксация при помощи устройств, изготовленных из сплава с памятью формы, уже вытеснили многие применявшиеся ранее ортопедические аппараты. Появились новые и доработаны старые способы пересадки мягких тканей, костной пластики челюсти, коррекции врождённых расщелин губы и нёба, что существенно изменило показания к назначению ортопедических методов лечения.
Развитие хирургии новообразований челюстно-лицевой области, требует широкого использования в операционном и постоперационном периодах ортопедических вмешательств. Радикальное лечение злокачественных опухолей данной локализации значительно улучшает показатели выживаемости, однако после таких операций остаются тяжёлые последствия в виде выраженных дефектов челюстей и мягких тканей, обезображивающих лицо и причиняющих больным мучительные страдания, как физиологические, так и психологические.
Задачи по восстановлению эстетичности лица пациента, функции жевания и глотания, а также его возвращение к труду и выполнение других важных социальных ролей, как правило, требуют применения в комплексе реабилитационных мероприятий ортопедических методов лечения, зачастую выходящих на первый план. К примеру, когда после обширной резекции верхней челюсти образуется сообщение между полостью рта и носа, в результате чего больные не могут ни нормально питаться, ни общаться, возникший дефект устраняют при помощи сложночелюстного протеза.
По данным Б.Д. Кабакова, в военное время (опыт Великой Отечественной войны) ранения челюстно-лицевой области составили 93-95 % общего числа травм, ожоги - 2-3 %, контузии - 2-3 %. В условиях современной войны и применения ядерного оружия предполагается, что поражения челюстно-лицевой области будут составлять только 20 % (ожоги 8 %, травмы 6 %, радиационные поражения 6 %), а комбинированные - 80 % (ожог + травма - 60 %, ожог + радиационное поражение - 5 %, травма + радиация + ожог - 10 %). Становится ясно, что преобладать будут тяжелые повреждения.
В эпоху индустриализации и автоматизации растет число техногенных катастроф, а вместе с ними и количество травм челюстно-лицевой и черепно-лицевой области. Возрастающая интенсивность травматизма позволяет считать, что его опасность для людей до 60 лет выше, чем сердечно-сосудистые и онкологические заболевания.
По многочисленным данным статистики, при автодорожных авариях в 70 % случаев травмируется голова, при других видах аварий частота поражений головы составляет 30 %. Травматизация среднего отдела лица и челюстей на территории Европы неуклонно растет. Соотношение переломов в среднем отделе лица и челюстей в настоящее время приближается 1+1 или 1+2, так как учащаются автодорожные аварии, бытовой, спортивный и производственный травматизм. Травматизация мужчин в 7 раз выше, чем женщин. В настоящее время среди переломов костей лицевого скелета: 71 % - переломы нижней челюсти, 25 % - переломы среднего отдела лица, 4 % - сочетанные травмы среднего и нижнего отделов лица.
Среди переломов нижней челюсти: 36 % - мыщелковый отросток, processus condylaris; 21 % - угол челюсти; 3 % - ветвь, а оставшаяся часть - переломы в области клыков, премоляров, моляров.
Перелом - это частичное или полное нарушение целостности кости под влиянием повышенной механической нагрузки или патологического процесса.
По этиологическому признаку различают переломы челюсти:
Травматические:
Огнестрельные;
Неогнестрельные, по числу отломков могут быть: V одинарными;
V двойными;
V тройными;
V множественными;
V двусторонними;
Патологические (спонтанные) переломы возникают вследствие протекания болезненного процесса в кости или организме, например при остеомиелите, новообразованиях кости, сифилисе, туберкулезе.
По характеру перелома челюсти различают:
Полный (нарушается непрерывность челюсти);
Неполный. Переломы делят также:
На открытые;
Закрытые.
В зависимости от линии перелома различают:
Линейные;
Осколочные;
Поперечные;
Продольные;
Косые;
Зигзагообразные;
В пределах зубного ряда;
За пределами зубного ряда.
Учитывая большое многообразие переломов, для правильной диагностики и выбора метода лечения больных используют подробные классификации переломов челюстей. Наиболее информативны классификации В.Ю. Курляндского, З.Я. Шур, И.Г. Лукомского, И.М. Оксмана.
12.1. ПРИНЦИПЫ КОМПЛЕКСНОГО ЛЕЧЕНИЯ ОГНЕСТРЕЛЬНЫХ И НЕОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ
При лечении переломов челюстей различают 4 вида помощи:
Первая помощь на месте происшествия - ее оказывает сам пострадавший или посторонние люди;
Первая доврачебная помощь или врачебная помощь - оказывает медицинская сестра, фельдшер, зубной врач или врач скорой помощи;
Простое амбулаторное лечение (амбулаторное специализированное лечение) - проводит стоматолог в амбулаторных условиях;
Сложное специализированное лечение (стационарное лечение) - проводит стоматолог в специализированном лечебном учреждении.
Основные принципы лечения на всех этапах - своевременность, индивидуальность, комплексность, преемственность, простота и надежность методов лечения повреждений костей лица с сохранением функции нижней челюсти и височно-нижнечелюстного сустава, а также раннее функциональное лечение.
Первая помощь состоит в предупреждении осложнений после травмы, борьбе с болевым шоком, кровотечением, а также с асфиксией. Больного укладывают на бок или на живот. При отсутствии перевязочного материала при оказании первой помощи можно сделать повязку из любого куска материала, складываемого в виде треугольной косынки. При переломах нижней челюсти в качестве импровизированной шины пращи можно применить изогнутый кусок картона, фанеры или другого плотного материала. Такую шину прокладывают ватой, обертывают марлей и фиксируют круговой головной или пращевидной повязкой.
Наиболее важным служит обеспечение свободного дыхания, устранение асфиксии, которая может возникнуть за счет смещения языка назад, закрытия просвета трахеи кровяным сгустком или съемным протезом.
Первая врачебная помощь (транспортная иммобилизация) заключается в обеспечении транспортной иммобилизации и прикрытии раневой поверхности марлевой повязкой, обезболивании и обеспечении доставки пострадавшего в стационар. Для предупреждения асфиксии необходимо тщательно осмотреть полость рта, удалить кровяные сгустки, инородные тела, слизь, остатки пищи, рвотные массы, выдвинуть угол нижней челюсти вперед. Если данные мероприятия не позволили освободить дыхательные пути, необходимо провести трахеотомию. Наиболее простой и быстрый метод - коникотомия (рассечение перстневидного хряща) или тиреотомия (рассечение щитовидного хряща), в образованную щель вставляют канюлю.
Временное шинирование отломков служит одним из средств предупреждения шока, оно неотъемлемо для остановки кровотечения или его предупреждения, для прекращения боли. В мирное время транспортная иммобилизация проводится врачами или фельдшерами станций скорой помощи или врачами участковых больниц.
Для временного закрепления отломков верхней и нижней челюсти можно использовать стандартные транспортные пращевидные повязки, шины, пращи Д.А. Энтина, комплект Я.М. Збаржа (рис. 12-1). Подбородочная праща применяется на срок 2-3 дня, когда имеется достаточное количество зубов, фиксирующих прикус.
Для иммобилизации отломков нижней челюсти и при переломах альвеолярного отростка верхней челюсти можно применить лигатурное связывание челюстей бронзоалюминиевой проволокой диаметром 0,5 мм. Допол-
Рис. 12-1. Стандартная подбородочная праща по Д.А. Энтину прикреплена с помощью головной повязки из стандартного комплекта Я.М. Збаржа
нительно после этого проводится фиксация подбородочно-теменной праще-видной повязкой. При переломах беззубых челюстей в качестве транспортной шины могут быть использованы зубные протезы пациентов в сочетании с подбородочной пращой.
Для укрепления транспортных шин существуют специальные головные повязки - шапочки, представляющие собой матерчатый круг, головной обруч с головными валиками и крючками или петлями для фиксации резиновых трубок.
В зависимости от тяжести и характера травматического повреждения может быть проведено простое амбулаторное лечение (амбулаторное специализированное лечение), которое проводит стоматолог в амбулаторных условиях, либо пациента транспортируют в стационар в стоматологическое отделение, где ему будет проведено сложное специализированное лечение. Амбулаторное лечение обычно проводят в случаях неосложненных переломов нижней челюсти, а также переломов альвеолярного отростка верхней челюсти при невозможности или отказе в проведении стационарного лечения.
Лечение переломов челюсти имеет 2 цели: восстановление анатомической целостности, восстановление функций пострадавших элементов зубочелюст-ной системы.
Для этого необходимо провести сопоставление отломков в правильное положение (репозиция) и удерживать (иммобилизация) их до момента заживления перелома. Для данных задач используют ортопедические и хирургические способы лечения.
Специализированное лечение обычно начинают с обследования, которое проводят с рентгенологическим определением характера перелома. При необходимости кроме стоматолога в обследовании участвуют хирурги, травматологи, нейрохирурги, отоларингологи, офтальмологи, реаниматологи и др.
В зависимости от клинической картины врач выбирает метод обезболивания.
При множественных и сочетанных переломах лицевого скелета, после выведения пострадавшего из состояния шока под общим обезболиванием проводят мероприятия по иммобилизации отломков с использованием способов, не препятствующих ревизии бронхиального дерева, функции нижней челюсти, кормлению и уходу за полостью рта.
Лечебная тактика при черепно-мозговой травме зависит от ее вида и тяжести. При дыхательной недостаточности, кровотечениях, нарастающих явлениях пневмоторакса вначале проводят их хирургическое лечение, а затем иммобилизацию поврежденных лицевых костей.
Выбор метода лечения повреждений лицевого скелета зависит от характера и тяжести доминирующей травмы, общего состояния и возраста больного, а также локализации и характера смещения отломков.
Наиболее распространенный способ ортопедического лечения - назубное проволочное шинирование, предложенное С.С. Тигерштедтом еще во время Первой мировой войны (1916). В 1967 г. В.С. Васильевым была разработана стандартная ленточная шина из нержавеющей стали с готовыми зацепными крючками (рис. 12-2).

Рис. 12-2. Шины для назубного шинирования при переломах челюсти: а - гнутая проволочная шина С.С. Тигерштедта; б - стандартная ленточная шина для межчелюстной фиксации по В.С. Васильеву
Различают гнутые шины из проволоки:
Гладкую шину-скобу;
Гладкую шину с распоркой;
Шину с зацепными петлями;
Шину с зацепными петлями и наклонной плоскостью;
Шину с зацепными петлями и межчелюстной тягой. Для шинирования необходимы следующие инструменты:
Крампонные щипцы;
Плоскогубцы;
Анатомический и зубоврачебный пинцеты;
Иглодержатель;
Зажим;
Зубоврачебное зеркало;
Напильник по металлу;
Ножницы коронковые.
Из материалов необходимы:
Алюминиевая проволока толщиной 1,5-2 мм отрезками по 25 см;
Бронзоалюминиевая или медная проволока длиной 5-6 см толщиной 0,40,6 см;
Резиновая дренажная трубка с отверстием 4-6 мм для резиновых колец;
Перевязочный материал.
Перед наложением шины нужно освободить рот больного от остатков пищевых масс, налета, сломанных зубов, костных осколков, сгустков крови марлевыми шариками, смоченными в 3 % растворе пероксида водорода, с последующим орошением перманганатом калия 1÷1000. При необходимости проводят обезболивание.
При припасовке и наложении алюминиевых шин (рис. 12-3) необходимо придерживаться определенных требований.
Шина должна быть выгнута по вестибулярной поверхности зубного ряда с таким расчетом, чтобы она прилегала к каждому зубу хотя бы в одной точке. Изгибать ее по контурам коронок зубов не обязательно.
Шина не должна прилегать к слизистой оболочке десны во избежание образования пролежней.
Концы шины изгибают в виде крючка вокруг дистально расположенного зуба по форме экватора или в виде шипа и вводят в межзубной промежуток дистальных зубов с вестибулярной стороны.

Рис. 12-3. Виды проволочных шин: а - гладкая шина-скоба; б - шина по Schelhorn; в - проволочная шина со скользящим шарниром по Померанцевой-Урбанской; г - гладкая проволочная шина при вколоченном переломе
Дугу изгибают пальцами по зубному ряду с частой коррекцией в полости рта, избегая повторного подгибания.
Недопустимо насильственное прижатие шины к зубам во избежание боли и смещения отломков.
При наличии дефекта в зубном ряду на шине выгибают петлю в форме буквы П, верхняя перекладина которой соответствует ширине дефекта и обращена в полость рта.
Петли изгибают крампонными щипцами. Расстояние между петлями не более 15 мм, по 2-3 петли на каждой стороне. Зацепная петля должна быть длиной не более 3 мм и изогнута под углом 45° к десне. Петли не должны травмировать слизистую оболочку полости рта.
Шину фиксируют лигатурами к возможно большему числу зубов. Лигатуры закручивают по часовой стрелке, излишки обрезают и загибают по направлению к центру так, чтобы они не травмировали слизистую оболочку.
Гладкая шина-скоба показана:
При переломах альвеолярного отростка, если возможно одномоментное вправление отломков;
При срединных переломах нижней челюсти без вертикального смещения отломков;
При переломах в пределах зубного ряда, если он не сопровождается вертикальным смещением отломков;
При двусторонних и множественных переломах нижней челюсти в пределах зубного ряда, когда на каждом отломке сохраняется достаточное число зубов.
При этих же показаниях можно применять стандартные шины В.С. Васильева.
Гладкая шина с распоркой применяется при переломах с дефектом зубного ряда.
При вертикальном смещении отломков в случае перелома в пределах зубного ряда применяют шины с зацепными петлями.
Шины с межчелюстным вытяжением применяют для лечения переломов за зубным рядом. При лечении переломов с вертикальным смещением отломков применяют прямую межчелюстную резиновую тягу. Для лечения переломов со смещением отломков в двух плоскостях показана косая межчелюстная тяга.
При переломах нижней челюсти с малым числом зубов на отломках или при полном их отсутствии применяют накостные внеротовые аппараты В.Ф. Рудь-ко, Я.М. Збаржа.
С целью упрощения техники изготовления назубных шин и улучшения фиксации отломков нижней челюсти предложено применять быстротвердеющую пластмассу, основным показанием к применению которой служит закрепление костных отломков после их установления в правильном положении.
При переломах в боковых отделах, при остеомиелите бокового отдела для предотвращения смещения отломков в случае патологического перелома во время оперативного вмешательства применяют стабильную наклонную плоскость, которая представляет собой 2-3 коронки, изготовленные на боковые зубы неповрежденной стороны, или паяную шину, с вестибулярной стороны которой припаивают пластинку из нержавеющей стали. Пластинка опирается на вестибулярную поверхность зубов-антагонистов верхней челюсти. Край ее не должен быть выше шеек зубов верхней челюсти при сомкнутых зубах, чтобы не травмировать слизистую оболочку. К коронкам нижних зубов пластинку припаивают чуть ниже экватора, чтобы не мешала смыканию зубов.
При двусторонних переломах нижней челюсти со смещением срединного отломка книзу боковые отломки разводят и фиксируют в правильном положении стальной проволочной дугой, а короткий отломок подтягивают кверху с помощью межчелюстной тяги. Лечение заканчивают гладкой шиной-скобой после установления в правильное смыкание зубов всех отломков.
При переломе нижней челюсти с одним беззубым отломком его закрепляют гнутой шиной с петлей и термопластической подкладкой. Отломок с зубами укрепляют проволочными лигатурами к зубам верхней челюсти.
Для лечения одинарных переломов нижней челюсти при полной подвижности отломков в случае незначительного числа зубов на отломках или подвижности всех зубов применяют съемную назубодесневую шину Вебера (рис. 12-4). Такая шина покрывает весь оставшийся зубной ряд и десну на обоих отломках, оставляя открытыми жевательные и режущие поверхности зубов. Ее можно применить для долечивания переломов нижней челюсти.

Рис. 12-4. Шина Вебера: а - этап изготовления проволочного каркаса шины; б - готовая шина
При переломах беззубой нижней челюсти и отсутствии зубов на верхней применяют аппараты Гуннинга-Порта, Лимберга в сочетании с подбородочной пращой (рис. 12-5).
Среди переломов верхней челюсти чаще отмечают переломы альвеолярного отростка. Они могут быть без смещения и со смещением. Направление смещения отломка обусловлено направлением действующей силы. В основном отломки смещаются назад или к средней линии.
Первая помощь при лечении переломов альвеолярного отростка сводится к установлению отломка в правильное положение и наложению пращи или наружной повязки, чтобы зубы-антагонисты плотно сомкнулись. Можно с успехом применять эластическую пращевидную повязку. Простое специализированное лечение переломов альвеолярного отростка осуществляют гладкой алюминиевой или стальной шиной-скобой. Вначале репонируют отломок

Рис. 12-5. Аппараты, применяемые для лечения переломов челюстей при полном отсутствии зубов: а - аппарат Гуннинга-Порта; б - аппарат Лимберга
руками и при сомкнутых зубах руками изгибают шину-скобу на верхний зубной ряд. Затем между всеми зубами продевают проволочные лигатуры в виде шпилек и концы их выводят в преддверие рта. Шину фиксируют к зубам неповрежденной стороны, просят больного сомкнуть зубы в правильном положении, накладывают пращу, а затем привязывают отломок к шине-скобе. Пращу снимают после полной фиксации скобы. Если есть противопоказания к шине-скобе, изготавливают полную шину с расположением опорных коронок на зубах неповрежденного участка и отломке.
При переломах тела верхней челюсти (суборбитальные и суббазальные) со свободной подвижностью отломков первая помощь сводится к установлению отломков в правильное положение и их фиксации к головной шапочке. Для этой цели применяют стандартные аппараты: шины-ложки Энтина, Лимберга, жесткую подбородочную пращу. Пращевидные повязки эффективны, если не повреждена нижняя челюсть и на обеих челюстях имеется не менее 6-8 пар зубов-антагонистов. Стандартные шины-ложки накладывают на 1-2 сут. К их основным недостаткам относятся: громоздкость, слабая фиксация отломков, негигиеничность, невозможность следить за правильным установлением поврежденной верхней челюсти, поскольку шина-ложка закрывает весь зубной
ряд.
Простое специализированное лечение сводится к одномоментному вправлению и фиксации отломков в правильном положении. Для этого используют индивидуальные проволочные шины: цельногнутые и составные. Внутри-и внеротовые отростки-рычаги, соединенные с шинами, крепятся в гипсовой шапочке. Для лечения переломов переднего отдела челюсти Я.М. Збарж предложил цельногнутую шину из алюминиевой проволоки (рис. 12-6).
Для лечения переломов верхней челюсти по типу Ле Фор I и II Я.М. Збарж разработал стандартный комплект, состоящий из шины-дуги, опорной повязки и соединительных стержней, которым можно одновременно фиксировать и вправлять отломки. Сложное специализированное лечение перелома верхней

Рис. 12-6. Аппарат для лечения переломов верхней челюсти по Я.М. Збаржу: а - головная гипсовая шапочка; б - гнутая проволочная шина с внеротовыми отростками, фиксирующимися к головной шапочке
челюсти со смещением книзу при свободной подвижности отломка (суборбитальный перелом) и целостности нижней челюсти проводят способом внутри-ротовой фиксации шиной Вебера с внеротовыми рычагами, прикрепленными посредством эластической тяги к головной повязке. Она охватывает зубы и слизистую оболочку десен вокруг зубного ряда с нёбной и вестибулярной сторон. В боковые отделы с обеих сторон вваривают трубки, в которые вводят стержни для соединения с головной повязкой. К недостаткам назубодесневой шины следует отнести громоздкость, перекрытие слизистой оболочки альвеолярного отростка и твердого нёба, необходимость получения полного оттиска с верхней челюсти, слабую фиксацию отломка. С целью устранения недостатков З.Я. Шур предложил заменить шину Вебера единой паяной шиной с четырехгранными трубками в боковых отделах для укрепления в них внеротовых стержней. Наружные концы стержней соединяют жестко с гипсовой шапочкой встречными стержнями, идущими из гипсовой шапочки вертикально вниз.
При лечении одновременного перелома верхней и нижней челюсти показана зубодесневая шина с внеротовыми стержнями-усами и зацепными крючками для межчелюстной фиксации отломков нижней челюсти, фиксированная к мягкой головной шапочке, предложенная А.А. Лимбергом.
При своевременной иммобилизации отломков челюстей при неогнестрельных переломах они срастаются через 4-5 нед. Обычно через 12-15 дней после травмы по линии перелома можно обнаружить первичную костную мозоль в виде плотного образования. Подвижность костных отломков заметно уменьшается. К концу 4-5-й нед, а иногда и раньше исчезает подвижность отломков с уменьшением уплотнения в области перелома - образуется вторичная костная мозоль. При рентгенографическом исследовании щель между костными отломками можно определить в сроки до 2 мес после клинического заживления перелома.
Лечебные шины можно снимать после исчезновения клинической подвижности отломков. Сроки заживления при огнестрельных переломах значительно увеличиваются.
Комплексное восстановительное лечение переломов проводят под контролем рентгенографии, миографии и лабораторных методов исследования.
12.2. КЛАССИФИКАЦИЯ СЛОЖНЫХ ЧЕЛЮСТНО-ЛИЦЕВЫХ АППАРАТОВ
Закрепление отломков челюстей производят с помощью различных ортопедических аппаратов. Все ортопедические аппараты подразделяют на группы в зависимости от функции, области фиксации, лечебного значения, конструкции, способа изготовления и материала.
По функции:
Иммобилизирующие (фиксирующие);
Репонирующие (исправляющие);
Корригирующие (направляющие);
Формирующие;
Резекционные (замещающие);
Комбинированные;
Протезы при дефектах челюстей и лица.
По месту фиксации:
Внутриротовые (одночелюстные, двухчелюстные, межчелюстные);
Внеротовые;
Внутри- и внеротовые (верхнечелюстные, нижнечелюстные).
По лечебному назначению:
Основные (имеющие самостоятельное лечебное значение: фиксирующие, исправляющие и т.д.);
Вспомогательные (служащие для успешного выполнения кожно-пластических или костно-пластических операций).
По конструкции:
Стандартные;
Индивидуальные (простые и сложные).
По способу изготовления:
Лабораторного изготовления;
Внелабораторного изготовления.
По материалам:
Пластмассовые;
Металлические;
Комбинированные.
Иммобилизирующие аппараты применяют при лечении тяжелых переломов челюстей, недостаточном количестве или отсутствии зубов на отломках. К ним относятся:
Шины из проволоки (Тигерштедта, Васильева, Степанова);
Шины на кольцах, коронках (с крючками для вытяжения отломков);
Шины-каппы:
V металлические - литые, штампованные, паяные; V пластмассовые;
Съемные шины Порта, Лимберга, Вебера, Ванкевич и др.
Репонирующие аппараты, способствующие репозиции костных отломков, применяются также при застарелых переломах с тугоподвижными отломками челюстей. К ним относятся:
Репонирующие аппараты из проволоки с эластическими межчелюстными тягами и др.;
Аппараты с внутри- и внеротовыми рычагами (Курляндского, Окс-мана);
Репонирующие аппараты с винтом и отталкивающей площадкой (Кур-ляндского,Грозовского);
Репонирующие аппараты с пелотом на беззубый отломок (Курляндско-го и др.);
Репонирующие аппараты для беззубых челюстей (шины Гунинга-Порта).
Фиксирующими называют аппараты, способствующие удержанию отломков челюсти в определенном положении. Они подразделяются:
На внеротовые:
V стандартная подбородочная праща с головной шапкой; V стандартная шина по Збаржу и др.
Внутриротовые:
■V назубные шины:
Проволочные алюминиевые (Тигерштедта, Васильева и др.);
Паяные шины на кольцах, коронках;
Пластмассовые шины;
Фиксирующие назубные аппараты;
■ зубонадесневые шины (Вебера и др.);
■ надесневые шины (Порта, Лимберга);
Комбинированные.
Направляющими (корригирующими) называют аппараты, которые обеспечивают костному отломку челюсти определенное направление с помощью наклонной плоскости, пелота, скользящего шарнира и др.
Для проволочных алюминиевых шин направляющие плоскости выгибают одновременно с шиной из того же куска проволоки в виде ряда петель.
К штампованным коронкам и каппам наклонные плоскости изготавливают из плотной металлической пластинки и припаивают их.
Для литых шин плоскости моделируют из воска и отливают вместе с шиной.
На шинах из пластмассы направляющую плоскость можно смоделировать одновременно с шиной как единое целое.
При недостаточном количестве или отсутствии зубов на нижней челюсти применяют шины по Ванкевич.
Формирующими называют аппараты, являющиеся опорой пластического материала (кожа, слизистая оболочка), создающие ложе для протеза в послеоперационном периоде и препятствующие образованию рубцовых изменений мягких тканей и их последствий (смещение фрагментов за счет стягивающих сил, деформаций протезного ложа и др.). По конструкции аппараты могут быть самыми разнообразными в зависимости от области повреждения и ее анатомо-физиологических особенностей. В конструкции формирующего аппарата выделяют формирующую часть и фиксирующие приспособления.
Резекционными (замещающими) называют аппараты, замещающие дефекты зубного ряда, образовавшиеся после удаления зубов, заполняющие дефекты челюстей, частей лица, возникшие после травмы, операций. Цель этих аппаратов - восстановить функцию органа, а иногда удержать отломки челюсти от смещения или мягкие ткани лица от западения.
Комбинированными называют аппараты, имеющие несколько назначений и выполняющие различные функции, например: закрепление отломков челюсти и формирование протезного ложа или замещение дефекта челюстной кости и одновременно формирование кожного лоскута. Типичным представителем этой группы служит каппово-штанговый аппарат комбинированного последовательного действия по Оксману при переломах нижней челюсти с дефектом кости и наличием достаточного числа устойчивых зубов на отломках.
Протезы, используемые в челюстно-лицевой ортопедии, делятся:
На зубоальвеолярные;
Челюстные;
Лицевые;
Комбинированные;
При резекции челюстей применяют протезы, которые называют пострезекционными.
Различают непосредственное, ближайшее и отдаленное протезирование. В связи с этим протезы подразделяют на операционные и постоперационные. К замещающим аппаратам также относят ортопедические приспособления, применяемые при дефектах нёба: защитные пластинки, обтураторы и др.
Протезы при дефектах лица и челюстей изготовляются в случае противопоказаний к оперативным вмешательствам или же в случае упорного нежелания больных проводить пластические операции.
В случае если изъян захватывает ряд органов одновременно: нос, щеки, губы, глаза и т.д., лицевой протез изготавливают таким образом, чтобы восстановить все утраченные ткани. Протезы лица можно фиксировать с помощью очковой оправы, зубного протеза, стальной пружины, имплантатов и других приспособлений.
12.3. МЕТОДИКА ЛЕЧЕНИЯ ПРИ ТУГОПОДВИЖНЫХ ОТЛОМКАХ
Простое специализированное лечение переломов нижней челюсти при ограниченной подвижности и тугоподвижности отломков проводится различными аппаратами, которые хорошо фиксируются на челюсти, обладают достаточным сопротивлением мышечной тяге. Ограниченная подвижность отломков наблюдается при несвоевременном оказании первой помощи или неправильном ее проведении. Если больной обратился за помощью спустя 2-3 нед после перелома, то положение отломков почти всегда неправильное.
При одинарных переломах с горизонтальным смещением отломков к средней линии наибольшее распространение, так же как и для лечения переломов со свободноподвижными отломками, имеют шины С.С. Тигерштедта с зацепными петлями.
При переломах в пределах зубного ряда с тугоподвижными отломками изготавливают шины с зацепными петлями на верхнюю челюсть и большой отломок нижней челюсти, устанавливают резиновую тягу, а на малый отломок между зубами-антагонистами помещают прокладку для его отдавливания. После стойкого сопоставления отломков снимают шину и заканчивают лечение единой гладкой шиной. В некоторых случаях целесообразно оставлять свободный конец проволоки в области малого отломка, а после исправления положения отломков подгибают его к зубам малого отломка и фиксируют лигатурой.
При двусторонних и множественных переломах наряду с шинами Тигер-штедта показаны шины с вертикальными П- и Г-образными изгибами, к которым лигатурами подтягивают отломки. При переломах нижней челюсти с укороченным зубным рядом или при наличии беззубого отломка на большой отломок и верхнюю челюсть накладывают шины Тигерштедта с зацепными петлями, а на беззубый отломок делают пелот. При переломах за зубным рядом накладывают шины Тигерштедта с межчелюстными тягами, которые сохраняют и после исправления положения отломков. Обязательно в этом случае назначение миогимнастики.
Для лечения одинарных переломов и переломов с дефектом кости в переднем отделе применяют аппарат А.Я. Катца с внутриротовыми пружинящими рычагами. Он состоит из опорных элементов - капп или коронок, к которым припаяна с вестибулярной стороны плоская или четырехугольная трубка, и двух стержней. Преимущество аппарата Катца состоит в том, что можно перемещать отломки в любом направлении: параллельное раздвигание или сближение отломков, перемещение отломков в сагиттальном и вертикальном направлениях, раздвигание или сдвигание только в области восходящих ветвей и углов челюсти, повороты отломков вокруг сагиттальных (продольных) осей.
При полном отрыве верхней челюсти с тугоподвижными отломками (субба-зальный перелом) со смещением кзади и повороте вокруг поперечной оси для простого специализированного лечения применяют вытяжение к стержню, укрепленному к гипсовой повязке. Стержень делают из стальной проволоки, свободный конец его заканчивается петлей. На зубы верхней челюсти накладывают проволочную шину с зацепными петлями. Посредством резиновой тяги подтягивают смещенную челюсть к рычагу, укрепленному на головной повязке.
При одностороннем полном отрыве верхней челюсти, когда сохранилось достаточное количество зубов на обеих челюстях, репозиции тугоподвижного обломка достигают межчелюстным вытяжением. На нижнюю челюсть накладывают шину с зацепными петлями, а верхнюю шину крепят только на здоровой стороне, где и делают зацепные петли. С больной стороны конец шины гладкий и остается свободным. Между зацепными петлями накладывают резиновую тягу, а между зубами на стороне перелома - эластическую прокладку. После репозиции обломка фиксируют шину к зубам больной стороны.
12.4. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПРИ ЛОЖНЫХ СУСТАВАХ
К последствиям челюстно-лицевой травмы относят также несросшиеся переломы челюстей или ложный сустав (псевдоартроз). Наиболее характерным признаком несросшегося перелома является подвижность отломков челюсти. Во время Великой Отечественной войны около 10 % переломов нижней челюсти заканчивались образованием ложного сустава. Это были переломы преимущественно с дефектом кости.
Причины образования ложного сустава могут быть общие и местные.
К общим относят заболевания: туберкулез, сифилис, болезни обмена, дистрофия, авитаминоз, заболевания желез внутренней секреции, сердечнососудистой системы и т.д.
К местным факторам относят: несвоевременную или недостаточную иммобилизацию отломков челюсти, переломы челюсти с дефектом костной ткани, попадание между отломками мягких тканей (слизистой оболочки или мышц), остеомиелит челюсти.
Механизм образования ложного сустава в свое время был описан Б.Н. Быни-ным. На основе морфологических исследований Бынин установил, что процесс срастания костных отломков челюсти в отличие от срастания трубчатых костей проходит только две стадии: фибробластическую и остеобластическую, минуя хондробластическую, т.е. хрящевую. Таким образом, при задержке какой-либо из стадий развития костной мозоли на челюсти процесс останавливается на
фибробластическом срастании отломков, не переходя в хрящевую стадию, что ведет к подвижности отломков.
Радикальным и единственным лечением ложного сустава является хирургическое - путем остеопластики (непрерывность кости восстанавливается костной пластинкой, после чего следует зубное протезирование). Многие больные по ряду причин не могут или не желают подвергаться хирургическим вмешательствам, но нуждаются в зубном протезировании.
Протезирование при ложном суставе имеет свои особенности. Зубной протез, независимо от фиксации (т.е. съемный или несъемный), на месте ложного сустава должен иметь подвижное соединение (лучше шарнирное).
В начале Великой Отечественной войны протезирование при ложном суставе довольно широко проводилось мостовидными протезами, т.е. путем жесткого соединения отломков челюсти. Непосредственные результаты были очень хорошие: отломки челюсти скреплялись, функция жевания восстанавливалась в достаточной мере. Однако в первые 3 мес, а иногда и в первые дни ломалась промежуточная часть протеза. Если же ее укрепляли дугой или изготавливали более толстой, расцементировывались коронки или расшатывались опорные зубы.
А.Я. Катц объяснял это тем, что при открывании рта отломки все-таки смещаются, а при закрывании рта они совершают обратное перемещение и занимают первоначальное положение. Опорные зубы при этом вывихиваются, происходят структурные изменения в металле, его "усталость", и тело мосто-видного протеза ломается.
Для ликвидации этих осложнений И.М. Оксман предложил применять не монолитные, а шарнирные мостовидные протезы. Шарнир размещается на месте ложного сустава. При этом следует знать, что мостовидные протезы показаны, если ложный сустав расположен в пределах зубного ряда и на каждом отломке имеется по 3-4 зуба. Дефект кости при этом не должен превышать 1-2 см. Опорные зубы должны быть устойчивыми. Выбирается обычно по 2 зуба с каждой стороны дефекта. Изготовление мостовидного протеза обычное, с той лишь разницей, что его промежуточная часть разделяется по линии ложного сустава на 2 части, соединенные шарниром. Шарнир (в виде "гантели") вводят в восковую композицию перед ее отливкой из металла. Такая конструкция обеспечивает микроэкскурсию протеза в вертикальном направлении.
Если же на отломках имеется всего лишь 1-2 зуба, или есть беззубые отломки, или дефект кости превышает 2 см, то следует применять съемные зубные протезы с подвижным соединением (рис. 12-7).
Следует помнить, что шарнирные протезы показаны лишь при подвижности отломков в вертикальной плоскости, встречающейся весьма редко. Гораздо чаще наблюдают смещение

Рис. 12-7. Съемный протез при ложном суставе
отломков в язычную сторону по горизонтали. В этих случаях показаны не шарнирные соединения, а обычные съемные протезы, при изготовлении которых необходимо проводить функциональное формирование всей внутренней поверхности базиса, особенно в зоне дефекта челюсти, с устранением участков наибольшего давления. Это позволяет отломкам смещаться при наличии в полости рта протеза так же, как и без него, что исключает травмирование отломков нижней челюсти базисом протеза и обеспечивает успешное пользование им. Нужно помнить, что объединять протезом следует только те отломки, которые примерно близки по протяженности. Такие условия создаются при наличии перелома нижней челюсти в области передних зубов. Если же линия перелома проходит в области моляров, особенно за вторым или третьим моляром, конструирование съемного протеза в пределах обоих отломков нерационально, ибо малый отломок оказывается смещенным за счет мышечной тяги внутрь и вверх. В таких случаях рекомендуется располагать протез только на большом отломке при обязательном использовании в конструкции протеза системы опорно-удерживающих кламмеров с шинирующими элементами. Однако методика изготовления таких протезов несколько иная. Общая методика получения оттиска при широко открытом рте не может быть применена, так как при открывании рта отломки челюсти смещаются по горизонтали (друг к другу). И.М. Оксман предлагает следующую методику протезирования.
Снимают оттиски с каждого фрагмента, на гипсовых моделях изготавливают базис с кламмерами и наклонной плоскостью или назубодесневую шину с наклонной плоскостью.
Припасовывают базисы к отломкам челюсти так, чтобы наклонная плоскость удерживала их при открывании рта, затем оттискным материалом, который вводят без ложки, заполняют область дефекта челюсти с обеих сторон (вестибулярной и оральной).
По этому оттиску готовят единый протез, который является как бы распоркой между отломками нижней челюсти, препятствуя их сближению при открывании рта (наклонные плоскости при этом удаляют).
На жестком пластмассовом базисе определяют центральную окклюзию, после чего изготавливают протез обычным способом.
Следует отметить, что шарнирные протезы не восстанавливают жевательную функцию в такой же мере, как обычные протезы. Функциональная ценность протезов будет значительно выше, если их сделают после остеопластики. Радикальное лечение ложного сустава - только хирургическое, путем остеопластики.
12.5. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПРИ НЕПРАВИЛЬНО СРОСШИХСЯ ПЕРЕЛОМАХ ЧЕЛЮСТЕЙ
Неправильно сросшиеся переломы являются следствием травматического повреждения челюстей. Причинами их могут быть:
Несвоевременное оказание специализированной помощи;
Длительное использование временных лигатурных шин;
Неправильная репозиция отломков;
Недостаточная фиксация или раннее снятие фиксирующего аппарата.
Имеют значение также характер самой травмы и общее состояние больного. В зависимости от степени смещения отломков и деформации прикуса могут нарушаться функции жевания, движения нижней челюсти, речь. При резких смещениях отломков возможно ограничение открывания рта, асимметрия лица, нарушение функции дыхания.
Неправильно сросшиеся отломки могут быть смещены по вертикали или трансверзали. Лечение подобных больных прежде всего направлено на восстановление анатомической целостности челюстей, установление отломков в правильном соотношении, устранение ограничения открывания рта, восстановление функции жевания и речи.
Применяют хирургические, ортопедические и комплексные методы лечения неправильно сросшихся переломов. Наиболее радикальный - хирургический, заключающийся в рефрактуре (т.е. искусственном нарушении целостности кости по линии бывшего перелома) и установлении отломков в правильном соотношении.
Если больному по тем или иным причинам противопоказаны хирургические вмешательства (заболевания сердца, престарелый возраст и т.д.), или имеется сравнительно небольшое нарушение прикуса, или больной отказывается от хирургической операции, проводят ортопедическое лечение с целью восстановления жевательной функции.
При небольших смещениях отломков по вертикали и трансверзали отмечается незначительное нарушение множественного контакта между зубами. В этих случаях исправления деформации прикуса достигают сошлифовывани-ем зубов или применением несъемных протезов: коронок, мостовидных протезов, металлических и пластмассовых капп.
При значительных смещениях отломков нижней челюсти в горизонтальном направлении (внутрь) челюстная дуга резко сужается и зубы неправильно смыкаются с зубами верхней челюсти. Такое взаимоотношение между бугорками боковых зубов затрудняет процесс дробления и пережевывания пищи. В этих случаях межокклюзионные взаимоотношения между зубами верхней и нижней челюстей восстанавливают путем изготовления зубонадесневой пластинки с двойным рядом зубов в боковых участках.
При неправильно сросшихся отломках с незначительным дефектом зубных рядов переднего отдела можно изготовить покрывные телескопические протезы (рис. 12-8). В этих случаях в связи с увеличением нагрузки на опорные зубы в конструкцию мостовидного протеза необходимо включить дополнительные опорные зубы.
При неправильно сросшихся переломах челюстей и малом числе оставшихся зубов, находящихся вне окклюзии, изготавливают съемные протезы с дублированным зубным рядом. Оставшиеся зубы используют для фиксации протеза опорно-удерживающими кламмерами.
При деформации зубной дуги нижней челюсти вследствие наклона в язычную сторону одного или нескольких зубов протезирование дефекта зубного ряда съемным пластиночным или дуговым протезом затруднительно, так как смещенные зубы мешают его наложению. В этом случае конструкцию протеза изменяют таким образом, чтобы в области смещенных зубов часть базиса или

Рис. 12-8. Клинический случай применения протеза с дублированным зубным рядом (наблюдение С.Р. Рявкина, С.Е. Жолудева): а - на сохранившиеся зубы изготовлена цельнолитая шина; б - вид зубных протезов; в - зубной протез зафиксирован в полости рта
дуги была расположена на вестибулярной, а не на язычной стороне. На смещенные зубы накладывают опорно-удерживающие кламмеры или окклюзи-онные накладки, позволяющие передать жевательное давление посредством протеза на опорные зубы и предупредить их дальнейшее смещение в язычную сторону.
При неправильно сросшихся переломах с укорочением протяженности зубной дуги и челюсти (микрогения) изготавливают съемный протез с дублирующим рядом искусственных зубов, создающим правильную окклюзию с антагонистами. Смещенные естественные зубы, как правило, используют лишь для фиксации протеза.
12.6. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПРИ КОСТНЫХ ДЕФЕКТАХ
НИЖНЕЙ ЧЕЛЮСТИ
Приобретенные дефекты нижней челюсти в основном наблюдают у взрослых, когда уже закончилось формирование челюстно-лицевого скелета. Они возникают в результате травмы (механической, термической, химической), перенесенных инфекций (нома, волчанка, остеомиелит), некрозов на почве тяжелых сердечно-сосудистых заболеваний и заболеваний крови; операций по поводу новообразований; повреждений в результате лучевой терапии. Костные дефекты нижней челюсти вызывают тяжелые нарушения функций жевания, речи, ведут к серьезным изменениям прикуса и внешнего вида пациентов. При нарушении целостности челюсти наблюдается деформация лица за счет западе-ния мягких тканей, рубцовой деформации, определяется ограничение открывания рта. Нередко острые края фрагментов челюсти травмируют мягкие ткани, вызывая пролежни.
При дефектах кости нижней челюсти наилучший функциональный эффект дают костно-пластические операции с последующим протезированием. Успех протезирования напрямую зависит от протяженности, локализации дефекта челюсти, от состояния тканей протезного ложа. Наиболее хорошие результаты наблюдаются после альвеолотомии. Менее благоприятные условия возникают после обширных костно-пластических операций и при полном отсутствии зубов. Проведение непосредственной костной пластики с использованием различных трансплантатов (ауто-, алло-, комбинированных), имплантации материалов (перфорированные титановые пластинки и сетки, пористый углеродный композит и др.) способствует быстрой регенерации тканей в области дефектов челюстей и позволяет создать наиболее полноценное протезное ложе. Раннее ортопедическое лечение после остеопластики стимулирует процессы регенерации и перестройки тканей в области дефекта, способствует адаптации пациентов к зубочелюстным протезам. Однако достаточно часто в области регенерата образуется толстый слой рубцово-измененной подвижной слизистой оболочки, что ведет к балансированию и сбрасыванию съемных конструкций. После костно-пластических операций у пациентов формируются уплощенный нижний свод преддверия полости рта, а иногда и его отсутствие. Планирование ортопедических конструкций у таких пациентов в каждом конкретном случае проводится строго индивидуально.
После восстановительных операций на нижней челюсти в зависимости от условий возможно применение различных несъемных и съемных конструкций зубных протезов (бюгельных, пластиночных протезов с литыми металлическими и пластмассовыми базисами) с различными видами фиксирующих элементов. По показаниям изготавливают различные шинирующие конструкции.
В тех случаях когда позволяет количество костной ткани, хорошим решением проблемы восстановления функций зубочелюстной системы служит использование имплантатов различных систем (включая мини-имплантаты) для изготовления несъемных, комбинированных, условно-съемных и съемных конструкций.
После остеопластики у больных, длительно не пользующихся зубными протезами, могут формироваться серьезные деформации челюстей и зубных рядов. Возможны возникновение зубоальвеолярного удлинения в области дефекта зубного ряда, воспалительные процессы в тканях пародонта, вызванные неудовлетворительной гигиеной полости рта, наличием зубных отложений на нефункционирующей группе зубов. Обычно у зуба, граничащего с дефектом, отсутствует стенка альвеолы на стороне, где была проведена резекция костной ткани. Такие зубы, как правило, подвижны. Следует учитывать и тот факт, что у больных после костно-пластических операций на нижней челюсти повышается порог болевой чувствительности. При наличии указанных факторов крайне трудно добиться удовлетворительной стабилизации съемных конструкций даже с использованием современных методов фиксации.
12.7. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПРИ МИКРОСТОМИИ
Сужение ротовой щели (микростомия) возникает в результате ранения при-ротовой области, после операции по поводу опухолей, после ожога лица. Реже сужение ротовой щели обусловлено системной склеродермией. У больных, перенесших ранения челюстно-лицевой области, ротовая щель сужена келоид-ными рубцами. Они препятствуют открыванию рта и уменьшают эластичность мягких тканей приротовой области. Протезирование осложняется вторичными деформациями зубных рядов, возникающими в результате давления келоид-ных рубцов.
Сужение ротовой щели влечет за собой тяжелые функциональные расстройства: нарушение приема пищи, речи и психики вследствие обезображивания лица.
При протезировании наилучший результат получают только после расширения ротовой щели хирургическим путем. В тех случаях когда операция не показана (возраст больного, состояние здоровья, системная склеродермия), протезирование проводят при суженной ротовой щели и встречаются с большими трудностями при ортопедических манипуляциях.
При протезировании дефектов зубных рядов мостовидными протезами или другими несъемными конструкциями затруднено проведение проводникового обезболивания. В этих случаях применяют другие виды обезбо-
ливания. Препарирование опорных зубов при микростомии неудобно и для врача, и для больного. Сепарировать больные зубы следует не металлическими дисками, а фасонными головками на турбинных или угловых наконечниках, не повреждая интактные соседние зубы. Снятие оттиска осложняется в связи с трудностью введения ложки с оттискной массой в полость рта и выведения ее оттуда обычным способом. У больных с дефектом альвеолярного отростка трудно вывести оттиск, так как он имеет большой объем. При протезировании несъемными протезами оттиски снимают частичными ложками, при съемных конструкциях - специальными разборными ложками. Если таких ложек нет, то можно воспользоваться обычной стандартной ложкой, распиленной на две части. Методика состоит в последовательном получении оттиска с каждой половины челюсти. Целесообразно изготовить по разборному оттиску индивидуальную ложку и с ее помощью получать окончательный оттиск. Кроме того, оттиск можно снять, вначале положив оттискную массу на протезное ложе, а затем покрыв его пустой стандартной ложкой. Можно также сформировать восковую индивидуальную ложку в полости рта, по ней изготовить пластмассовую и получить окончательный оттиск жесткой ложкой.
При значительном уменьшении ротовой щели определение центральной окклюзии обычным способом с помощью восковых базисов с прикусными валиками затруднено. При выведении воскового базиса из полости рта возможна его деформация. С этой целью лучше использовать прикусные валики и базисы из термопластической массы. Если необходимо, их укорачивают.
Степень уменьшения ротовой щели влияет на выбор конструкции протеза. Для облегчения введения и выведения у больных с микростомией и дефектами альвеолярного отростка и альвеолярной части челюстей конструкция протеза должна быть простой. При значительной микростомии применяют разборные и шарнирные съемные протезы. Однако этих конструкций следует избегать. Лучше сократить границы протеза, сузить зубную дугу и применить плоские искусственные зубы. Улучшению фиксации съемного протеза при укорочении его базиса способствует телескопическая система крепления. В процессе привыкания к съемным протезам врач должен научить больного вводить протез в полость рта.
При значительной микростомии иногда применяют разборные или складные зубные протезы с использованием шарнирных устройств. Складной протез состоит из двух боковых частей, соединяющихся с помощью шарнира и передней замковой части. В полости рта он раздвигается, устанавливается на челюсти и укрепляется передней замковой частью. Последняя представляет собой блок из передней группы зубов, базис и штифты которого попадают в трубки, расположенные в толще половин протеза.
Разборные протезы состоят из отдельных частей. В полости рта их составляют и скрепляют в единое целое с помощью штифтов и трубок. Можно делать обычный протез, но для облегчения введения и выведения его изо рта через суженную ротовую щель следует сузить зубную дугу протеза, применяя при этом телескопическую систему крепления как наиболее надежную (рис.12-9).

Рис. 12-9. Разборные протезы, применяемые при ми-кростомии: а - фрагменты разборного протеза; б - разборный протез в сборе; в - складной протез с фиксатором на вестибулярной поверхности протеза
12.8. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПРИ ДЕФЕКТАХ ТВЕРДОГО И МЯГКОГО НЁБА
Дефекты твердого и мягкого нёба могут быть врожденными и приобретенными. Врожденные расщелины нёба в настоящее время встречаются на территории европейских стран в соотношении 1:500-1:600 новорожденных. Такая высокая частота (по сравнению с 1:1000 в ХХ в.) связана с ухудшением экологических показателей, ионизацией атмосферы Земли, загрязнением окружающей среды. Частота расщелин различна у людей разных рас: чаще, чем у европейцев, они встречаются в Японии (1+372), у американских индейцев (1+300); у негроидов значительно реже (1+1875). Изолированные расщелины нёба составляют 30-50 % случаев всех расщелин, у девочек в 2 раза чаще, чем у мальчиков.
Приобретенные дефекты возникают, как правило, вследствие огнестрельных или механических травм, после удаления опухолей, вследствие воспалительных процессов, например остеомиелита (особенно после огнестрельных ранений). Крайне редко дефекты нёба могут возникать при сифилисе и туберкулезной волчанке.
В.Ю. Курляндский в зависимости от локализации дефекта и сохранности зубов на челюсти описывает четыре группы приобретенных дефектов нёба:
I группа - дефекты твердого нёба при наличии зубов на обеих сторонах челюсти:
Срединный дефект нёба;
Боковой (сообщение с гайморовой пазухой);
Передний.
II группа - дефекты твердого нёба при наличии опорных зубов на одной стороне челюсти:
Срединный дефект нёба;
Полное отсутствие одной половины челюсти;
Отсутствие большей части челюсти при сохранении на одной стороне не более 1-2 зубов.
III группа - дефекты нёба при полном отсутствии зубов на челюсти:
Срединный дефект;
Полное отсутствие верхней челюсти с нарушением края орбиты.
IV группа - дефекты мягкого нёба или мягкого и твердого нёба:
Рубцовое укорочение и смещение мягкого нёба;
Дефект твердого и мягкого нёба при наличии зубов на одной половине челюстей;
Дефект твердого и мягкого нёба при отсутствии зубов на верхней челюсти;
Изолированный дефект мягкого нёба.
Врожденные дефекты нёба располагаются посредине нёба и имеют форму расщелины. Приобретенные дефекты могут иметь различную локализацию и форму. Они могут располагаться в области твердого или мягкого нёба либо в том и другом одновременно. В отличие от врожденных - сопровождаются рубцовыми изменениями слизистой оболочки. Различают передние, боковые и срединные дефекты твердого нёба. Передние и боковые дефекты могут со-
четаться с повреждением альвеолярного отростка, рубцовыми деформациями переходной складки, западением мягких тканей.
При данной патологии полость рта сообщается с полостью носа, что приводит к таким функциональным нарушениям, как изменение дыхания и акта глотания, а также искажение речи. У детей функция сосания затруднена в связи с невозможностью создания вакуума. Пища попадает из полости рта в полость носа. Постоянная регургитация пищи и слюны приводит к хроническому воспалению в полости носа, глотки. Происходит увеличение нёбных и глоточных миндалин. Более часто отмечаются воспалительные процессы верхних дыхательных путей, бронхиты, пневмонии. Функция речи нарушена из-за неправильного формирования звуков. Отмечают ринофонию, rinophonia, и открытую ринолалию, rinolalia aperta. Ребенок уже в детстве страдает от ограничения общения с окружающими, наблюдается нарушение психики.
Рубцовое укорочение мягкого нёба в результате травмы вызывает расстройство глотания и может при поражении мышцы, напрягающей нёбную занавеску, m. tensor velipalatini, привести к зиянию слуховой трубы, что является причиной хронического воспаления внутреннего уха и снижения слуха.
Лечение приобретенных дефектов состоит в их устранении путем проведения пластики кости и мягких тканей. Ортопедическое лечение таких дефектов проводится при наличии противопоказаний к хирургическому лечению либо отказе больного от операции.
В случае врожденных дефектов нёба лечение больных во всех цивилизованных странах проводят интердисциплинарные рабочие группы согласно заранее запланированной комплексной программе. В такие группы обычно входят: генетик, неонатолог, педиатр, хирург (челюстно-лицевой хирург), хирург-педиатр, пластический хирург, анестезиолог, ортодонт, логопед, стоматолог-ортопед, психиатр.
Реабилитация этой группы пациентов заключается в устранении дефекта, восстановлении функций жевания, глотания, воссоздания внешнего вида и фонетики.
Ортодонт осуществляет лечение больного от рождения до постпубертатного периода, проводя периодическое лечение согласно показаниям.
В настоящее время обычно в первую неделю после рождения ребенка ему по показаниям производят хейлопластику или исправление деформации верхней челюсти по методу Мак-Нила (McNeil). Этот метод направлен на устранение неправильного расположения несросшихся отростков верхней челюсти в пе-реднезаднем направлении (при односторонней расщелине) или в трансверзаль-ном направлении (при двусторонней расщелине). Для этого новорожденному надевают защитную пластинку с внеротовой фиксацией к головной шапочке. Пластинку периодически (1 раз в неделю) разрезают по линии расщелины, и ее половинки перемещают в нужном направлении на 1 мм. Составные части пластинки соединяют быстротвердеющей пластмассой. Этим создается давление на нёбный отросток в нужном направлении и обеспечивается его постоянное перемещение. Таким образом формируется правильная зубная дуга. Метод показан до момента прорезывания зубов (5-6 мес).
После исправления деформации производят хейлопластику, если она не была проведена у новорожденного, и затем изготавливают плавающий обтуратор Кеза по методике З.И. Часовской (рис. 12-10).

Рис. 12-10. Плавающий обтуратор
С краев расщелины снимают оттиск термомассой с помощью S-образным изогнутым шпателем. Для этого термопластическую массу, разогретую до температуры 70 °С, приклеивают к выпуклой поверхности шпателя в виде валика. Оттискную массу вводят в полость рта пациента, продвигая ее до задней стенки глотки над валиком Пассавана до появления рвотного рефлекса. Шпатель с оттискной массой прижимают к нёбу, получают отпечаток слизистой оболочки, покрывающей нёбные отростки и края расщелины со стороны полости рта. Затем шпатель медленно перемещают на себя вперед, чтобы получить отпечаток переднебоковых краев носовой поверхности нёбных отростков. Оттиск выводят, смещая его в противоположном направлении назад, вниз, а затем вперед.
Оттиск краев расщелины можно снять альгинатными или силиконовыми оттискными материалами. Для этого S-образно изогнутый шпатель перфорируют, чтобы лучше удерживалась оттискная масса. Полученный оттиск должен четко отображать отпечатки носовой и язычной поверхностей краев расщелины твердого и мягкого нёба, а также отпечаток задней стенки глотки. После того как с полученного оттиска срезают излишки материала, его гипсуют в кювету. После затвердевания гипса осторожно извлекают оттискной материал, а полученное углубление закрывают пластинкой воска (бюгельного). Далее отливают вторую часть формы. Обтуратор изготавливают как традиционным способом формования пластмассы, так и методом заливки. После полимеризации пластмассы обтуратор обрабатывают и проверяют в полости рта больного. Края обтуратора уточняют с помощью воска и быстротвердеющей пластмассы. Важно, чтобы носоглоточная часть обтуратора была чуть выше носовой поверхности краев расщелины мягкого нёба (для возможности движения нёбных мышц). Глоточный край располагается непосредственно над валиком Пассавана. При моделировании обтуратора средняя часть и нёбные крылья делают тонкими, а края, соприкасающиеся во время функции с подвижными краями, утолщают.
Обычно в первые дни привыкания к обтуратору его фиксируют ниткой. Через несколько дней пациенты адаптируются к обтуратору, и он хорошо удерживается в расщелине без дополнительной фиксации.
Ураностафилопластику проводят в период 6-7 лет, в дальнейшем ребенок находится на логопедическом обучении и ортодонтическом лечении при необходимости исправления аномалий прикуса.
В настоящее время оперативные вмешательства по поводу врожденных расщелин нёба обычно проводят в сроки до 18 мес с целью образования костной основы твердого нёба, т.е. до начала артикуляционной речи.
Однако по различным причинам часть детей, не прошедших своевременно лечебно-реабилитационные мероприятия, будучи уже взрослыми людьми, вынуждены обращаться в стоматологические учреждения. Особенно у взрослых на первое место в решении проблемы их реабилитации выступают задачи эстетического плана, целью которых является полноценное восстановление анатомо-функционального состояния челюстно-лицевой области.
Целью протезирования служат разобщение полости рта и полости носа и восстановление утраченных функций. У каждого больного ортопедическое лечение имеет свои особенности, обусловленные характером и локализацией дефекта, состоянием мягких тканей его краев, наличием и состоянием зубов на верхней челюсти.
При небольших дефектах твердого нёба, располагающихся в его средней части, при наличии достаточного числа зубов для кламмерной фиксации возможно протезирование дуговыми или пластиночными протезами. Обтурирующая часть моделируется в виде валика (на дуге или базисе пластиночного протеза), отступив от края дефекта на 0,5-1,0 мм, который, погружаясь в слизистую оболочку, создает замыкающий клапан. Также для этих целей можно использовать эластичную пластмассу. При изготовлении протеза с обтурирующей частью оттиск снимают эластическими оттискными материалами с предварительной тампонадой дефекта марлевыми салфетками.
При полном отсутствии зубов для удержания протеза можно использовать пружины или магниты. В.Ю. Курляндским было предложено в таких ситуациях создавать наружный и внутренний замыкающие клапаны. Внутренний обеспечивается валиком на нёбной поверхности протеза по краю дефекта, а наружный или периферический - обычным способом по переходной складке в области ее нейтральной зоны. И.М. Оксман предлагал использовать в качестве постоянного протеза непосредственный протез после коррекции замещающей части. Однако такой протез является достаточно тяжелым, в нем невозможно создание полноценного замыкающего клапана.
Более совершенным является протез, предложенный Келли. По анатомическому оттиску изготавливают индивидуальную ложку, которой получают функциональный оттиск, определяют центральное соотношение челюстей. Вначале из эластичной пластмассы изготавливают обтуратор, похожий на пробку. Внутренняя часть его входит в дефект и располагается в области носа, несколько выходя за пределы дефекта. Наружную часть обтуратора изготавливают из жесткой пластмассы в форме панциря и закрывает дефект со стороны полости рта. Затем изготавливают съемный пластиночный протез по традиционной методике. Протез легко скользит по обтуратору, касаясь его только в самой верхней его точке, не передавая жевательного давления, тем самым предупреждается увеличение размера дефекта от давления обтуратора.
Протезирование при дефектах твердого нёба в боковых и переднем отделах при наличии зубов на челюсти проводится с помощью съемных пластиночных протезов с использованием в обтурирующей части эластических материалов, так как нередко возникают трудности в изоляции полости носа и полости рта. При обширных дефектах переднего отдела или боковых отделов твердого нёба для предупреждения опрокидывания протеза, улучшения его фиксации необходимо увеличить число кламмеров в протезе либо использовать телескопи-
ческую систему фиксации. Небольшие дефекты, возникающие после удаления боковых зубов с перфорацией верхнечелюстной пазухи, можно восполнить, применив малые седловидные протезы с кламмерной, телескопической или замковой фиксацией. При изготовлении съемных конструкций целесообразно использовать параллелометрию. Для лучшей фиксации конструкций на искусственные коронки можно сделать напайки или выступы по Гафнеру.
При рубцовом укорочении мягкого нёба проводят оперативное лечение для его устранения, а при наличии дефектов мягкого нёба обычно выполняют протезирование обтураторами. Обтураторы состоят из фиксирующей и обтури-рующей частей. Фиксирующая часть обычно представляет нёбную пластинку, фиксация которой при наличии на челюсти зубов осуществляется с помощью кламмеров (удерживающих или опорно-удерживающих), телескопических коронок или замковых креплений. Обтурирующую часть изготавливают из жесткой пластмассы или в сочетании жесткой и эластичной пластмасс и соединяют неподвижно или полулабильно с фиксирующей частью. Обтураторы могут быть "плавающими", т.е. точно соответствовать области дефекта и замыкать его, включая в себя только обтурирующую часть.
При протезировании больных с дефектами мягкого нёба могут применяться конструкции обтураторов по Померанцевой-Урбанской, Ильиной-Маркосян, Шильдскому, Курляндскому, Сюерсену, Кезу-Часовской, Мак-Нилу, Келли и др. (рис. 12-11).
Обтуратор Померанцевой-Урбанской применяют при дефектах мягкого нёба, осложненных рубцовыми изменениями мышц. Состоит из фиксирующей нёбной пластинки с кламмерами и обтурирующей части, соединенных пружинящей стальной лентой шириной 5-8 мм и толщиной 0,4-0,5 мм. В об-турирующей части имеется два отверстия, расположенные в переднезаднем направлении. Они покрыты двумя тонкими целлулоидными пластинками (одна со стороны полости рта, другая - со стороны полости носа), прикрепленными только одним концом. Таким образом, создаются два клапана, один из которых открывается на вдохе, а другой на выдохе.
В конструкции Ильиной-Маркосян обтурирующая часть соединена кнопкой и изготовлена из эластичной пластмассы. В аппарате Шильдского обтурирую-щая часть соединяется с фиксирующей частью шарниром. При дефектах или полном отсутствии мягкого нёба могут быть применены протезы-обтураторы с подвижной обтурирующей частью (обтуратор Кингслея) и с неподвижной (обтуратор Сюерсена). Фиксирующая часть может быть в виде пластиночного или дугового протеза.
12.9. ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ПОСЛЕ ОДНОСТОРОННЕЙ РЕЗЕКЦИИ ВЕРХНЕЙ ЧЕЛЮСТИ
После односторонней резекции верхней челюсти возникает сложная клиническая картина, при которой ухудшаются условия для фиксации протеза. Поэтому выбор его конструкции и способов фиксации зависит от числа зубов на здоровой стороне челюсти и от их состояния.
При наличии устойчивых и интактных зубов на здоровой половине челюсти с отсутствием одного из премоляров или первого моляра протез фиксируют с

Рис. 12-11. Обтураторы, применяемые при дефектах мягкого нёба: а - Померанцевой-Урбанской; б - Ильиной-Маркосян; в - Шильдского; г - нёбная пластинка с обтури-рующей частью при полном отсутствии зубов
помощью 3-4 удерживающих кламмеров. Удерживающие кламмеры имеют то преимущество, что не препятствуют плотному прилеганию конструкции к протезному ложу. Плотность прилегания протеза к слизистой оболочке не нарушается и при последующей атрофии костной ткани.
В случае интактного зубного ряда на здоровой стороне фиксацию протеза можно улучшить использованием телескопической коронки или замкового крепления на первом моляре. При наличии на здоровой стороне челюсти небольшого числа зубов или недостаточной их устойчивости фиксирующую часть протеза изготавливают по типу назубодесневой шины. Для фиксации непосредственного протеза после односторонней резекции верхней челюсти центральный и боковой резцы здоровой стороны покрывают соединенными между собой коронками. Если форма естественной коронки дистально расположенного моляра здоровой стороны не может обеспечить хорошей фиксации протеза, то его тоже покрывают коронкой с выраженным экватором.
И.М. Оксман предложил использовать трехэтапную методику изготовления резекционного протеза верхней челюсти (рис. 12-12). На первом этапе готовят фиксирующую часть протеза с кламмерами на опорные зубы. Для этого

Рис. 12-12. Изготовление протеза после резекции верхней челюсти по И.М. Оксма-ну: а - фиксирующая пластинка находится на гипсовой модели; б - изготовлен временный протез; в - протез, дополненный обтурирующей частью по краям операционной полости
снимают оттиск со здорового участка челюсти. Изготовленную в лаборатории фиксирующую пластинку тщательно припасовывают в полости рта и снимают оттиски с верхней челюсти. Отливают модели. При этом фиксирующую часть протеза располагают на модели. Определяют центральное соотношение челюстей. Далее приступают ко второму этапу - изготовлению резекционной части протеза. Модели устанавливают в артикулятор в положении центральной окклюзии. На модели верхней челюсти отмечают границу резекции в соответствии с планом операции. Затем центральный резец на стороне опухоли срезают на уровне шейки. Это необходимо для того, чтобы протез не мешал покрыть кость лоскутом слизистой оболочки. Остальные зубы срезают на уровне основания альвеолярного отростка с вестибулярной и нёбной сторон до середины нёба, т.е. до фиксирующей пластинки. Поверхность края фиксирующей пластинки делают шероховатой, как при починке пластмассового протеза, а образовавшийся дефект заполняют воском и устанавливают искусственные зубы в окклюзии с зубами нижней челюсти. Искусственную десну резекционного протеза в области жевательных зубов моделируют в виде валика, идущего в переднезаднем направлении. В послеоперационный период
рубцы формируются по валику, оформляя ложе. Впоследствии конструкция валиком фиксируется мягкими тканями щеки. В таком виде протез может быть использован после резекции верхней челюсти как временный. В дальнейшем, по мере заживления операционной раны, тампоны удаляют и после эпителизации раневой поверхности изготавливают обтурирующую часть протеза (третий этап).
12.10. ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ ПОСЛЕ ДВУСТОРОННЕЙ РЕЗЕКЦИИ ВЕРХНЕЙ ЧЕЛЮСТИ
Для изготовления непосредственного протеза верхней челюсти после двусторонней резекции снимают оттиски с верхней и нижней челюстей. После отливки моделей определяют центральную окклюзию, и модели загипсовывают в артикулятор. Затем на модели верхней челюсти срезают альвеолярный отросток до основания. Восстанавливают из воска срезанную часть и производят постановку зубов. В области боковых зубов с вестибулярной стороны укрепляют горизонтальные трубки для фиксации в них дуги, соединенной с интраэк-страоральным вертикальным стержнем, поднимающимся вверх соответственно средней линии лица. Стержень оканчивается металлической пластинкой, с помощью которой соединяется с головной шапочкой. Такой способ крепления протеза обеспечивает хорошую фиксацию его в послеоперационном периоде и правильное формирование мягких тканей. В последующем фиксация протеза к головной шапочке с помощью стержня будет необходима больному для нормального пережевывания пищи.
Методика исправления обтурирующей части резекционного протеза после заживления операционной раны состоит в следующем. После эпителизации операционной раны перевязочный материал убирают полностью, в результате чего между базисом протеза и слизистой оболочкой образуется пространство. Для исправления обтурирующей части используют способ "уточнения" непосредственного протеза, заключающийся в том, что свободное пространство между протезом и слизистой оболочкой заполняют силиконовой массой для функциональных оттисков и протез вводят в полость рта. Больного просят сомкнуть зубные ряды, благодаря чему излишки массы вытесняются и получается точное отображение протезного ложа. После затвердевания массы протез извлекают из полости рта, отливают гипсовую модель и убирают оттискную массу. Свободное пространство заполняют быстротвердеющей пластмассой. Протез находится на модели до полного затвердевания пластмассы, затем его обрабатывают до нужной толщины, полируют и фиксируют в полости рта. Преимущество данной методики в том, что уточнение обтурирующей части протеза проводится вне полости рта и эпителизирующаяся поверхность раны не контактирует с мономером. Больной не испытывает неприятных и болевых ощущений. Благодаря оттиску, полученному под воздействием прикуса, давление от протеза на протезное ложе передается равномерно. В последующем больному рекомендуют протезирование постоянным челюстным протезом. Откорректированный резекционный протез может быть запасным на случай поломки челюстного протеза и на период изготовления нового.
12.11. МЕТОДИКА ИЗГОТОВЛЕНИЯ ПРОТЕЗОВ ПОСЛЕ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ. КОНСТРУКЦИИ ФОРМИРУЮЩИХ АППАРАТОВ
Протезирование после частичной резекции нижней челюсти
После резекции подбородочного отдела нижней челюсти наступает резкое смещение боковых отломков внутрь полости рта (к средней линии) в результате действия на них наружной крыловидной мышцы. Кроме того, боковые отломки поворачиваются жевательной поверхностью зубов внутрь, а краем челюсти наружу. Такое смещение объясняется тем, что с внутренней поверхности на отломки действует сократившаяся челюстно-подъязычная мышца, а с наружной поверхности - собственно жевательная мышца.
С целью предупреждения смещения отломков нижней челюсти в послеоперационном периоде необходимо применять шины или непосредственные протезы. Последние следует считать методом выбора, так как непосредственные протезы не только фиксируют отломки, но и устраняют деформацию лица, восстанавливают функцию жевания, речи, формируют ложе для будущего протеза. Шины применяют в том случае, если после резекции проводят первичную костную пластику.
Для фиксации беззубых отломков, которые могут образоваться после резекции переднего отдела нижней челюсти, можно применять и стандартные фиксирующие аппараты В.Ф. Рудько, Я.М. Збаржа и др. Все они являются временными. В последующем больному производят костную пластику и протезирование. Если костная пластика не показана по каким-либо причинам, то после операции готовят шинирующий съемный протез.
При полном отсутствии зубов и резекции нижней челюсти в подбородочном отделе на верхнюю челюсть следует изготовить вместо назубодесневой шины пластмассовый базис, который в боковых отделах соединяют с пелотами, охватывающими беззубые боковые части нижней челюсти. Особенность методики состоит в том, что для изготовления пластмассового базиса на верхнюю челюсть готовят индивидуальную ложку, которой снимают оттиск.
При резекции половины челюсти изготавливают челюстной протез, состоящий из двух частей: фиксирующей и замещающей. Фиксирующая часть представляет собой базис протеза и кламмеры. Покрывая оставшуюся часть челюсти и зубы, она удерживает протез. Следует учитывать, что вся нагрузка при любой функции, особенно при жевании, падает на фиксирующую часть протеза, поэтому следует тщательно припасовывать ее во рту еще до резекции. От качества фиксации протеза будут зависеть максимальное восстановление функций жевательного аппарата и предотвращение перегрузки опорных зубов. При протезировании на одной стороне показана фиксация на 3-4 кламмера. Для фиксации выбирают устойчивые зубы, включая возможно большее их количество. Для амортизации вредного действия протеза на зубы соединение кламмеров с протезом следует делать полулабильным. При использовании однокорневых зубов в качестве опорных их покрывают спаянными коронками либо изготавливают кламмеры с 2-3 плечами, охватывающими смежные зубы.
Замещающая часть протеза имеет большое косметическое и фонетическое значение. Она изготавливается с учетом точности прилегания протеза по краю
послеоперационного дефекта и артикуляции искусственных зубов с зубами-антагонистами.
Существенным моментом служит удержание оставшегося костного фрагмента от смещения в сторону дефекта. Это достигается с помощью наклонной плоскости, которая является необходимой частью протеза.
Протезирование после полной резекции нижней челюсти
Протезирование после полной резекции нижней челюсти или тела нижней челюсти представляет большие трудности, заключающиеся в фиксации протеза, а главное - в достижении его функциональной эффективности, поскольку протез, не имея под собой костной основы, недостаточно пригоден для жевания твердой пищи. В таких случаях задачи протезирования сводятся к восстановлению контуров лица и функции речи, а при дефектах кожных покровов лица и пластических операциях - к формированию кожного лоскута. Однако следует отметить, что челюстные протезы после удаления нижней челюсти в известной мере восстанавливают и функцию жевания, так как способствуют удержанию пищевого комка во рту, облегчают принятие жидкой пищи и ее проглатывание. Челюстные протезы имеют большое значение для психики больного, уменьшая моральные переживания, связанные с обезображиванием лица.
Методика протезирования
Первый этап. До операции снимают оттиски с верхней и нижней челюсти, отливают гипсовые модели. Полученные модели загипсовывают в артику-лятор в положении центрального соотношения челюстей. После этого срезают все зубы с нижней модели на уровне вершины альвеолярного гребня, после чего ставят искусственные зубы в окклюзии с зубами верхней челюсти и моделируют базис. Нижняя поверхность протеза должна иметь округлую форму; с язычной стороны протез в области жевательных зубов должен иметь вогнутость с подъязычными выступами, чтобы язык помещался над ними и этим способствовал его фиксации. В области клыков и премоляров с обеих сторон укрепляют зацепные петли для межчелюстной фиксации в послеоперационном периоде.
Второй этап - наложение протеза в полости рта. После резекции или полной экзартикуляции нижней челюсти накладывают на зубы верхней челюсти проволочную алюминиевую шину с зацепными петлями: резекционный протез удерживают первое время путем межчелюстного закрепления резиновыми кольцами. Через 2-3 нед после операции и ношения протеза вокруг него в мягких тканях образуется протезное ложе: резиновые кольца и зацепные петли снимают, и протез фиксируется образовавшимися вокруг него рубцами, а с язычной стороны он удерживается языком. Если протез удерживается недостаточно, то прибегают к механической фиксации пружинами (рис. 12-13).
Ортопедическая помощь после резекции верхней челюсти

Рис. 12-13. Резекционный протез для нижней челюсти
Непосредственный протез, вводимый сразу на операционном столе, устраняет функциональные нарушения, возникающие после операции, способствует созданию ложа для последующего протеза, так как по нему формируются мягкие ткани. При отсутствии непосредственного протеза заживление мягких тканей происходит произвольно, а образующиеся рубцы не дают возможности изготовить полноценный челюстной протез. Кроме того, непосредственный протез поддерживает перевязочный материал, выполняющий послеоперационную полость, и защищает его от инфицирования. Удерживая мягкие ткани, потерявшие костную основу, непосредственный протез в какой-то мере устраняет и деформацию лица, что, безусловно, способствует сохранению психологического равновесия больного после операции (рис. 12-14).

Рис. 12-14. Протезирование после резекции верхней челюсти пластиночным протезом: а - индивидуальная пластмассовая оттискная ложка; б - гипсовая модель с послеоперационным дефектом верхней челюсти; в - готовый протез верхней челюсти с полой обтурирующей частью
Конструкция непосредственного протеза верхней челюсти зависит от размера и расположения резецируемой части.
Различают протезы непосредственные, применяемые после резекции альвеолярного отростка, после односторонней и двусторонней резекции верхней челюсти.
Замещение небольших дефектов альвеолярного отростка верхней челюсти при наличии зубов для фиксации протеза, при отсутствии рубцовых спаек на слизистой оболочке альвеолярного отростка и сквозных дефектов, проникающих в нос или гайморову пазуху, по-существу ничем не отличается от замещения дефекта зубного ряда. При наличии указанных осложнений необходимо предварительное оперативное вмешательство.
Нависающие рубцы, мешающие протезированию, удаляют путем иссечения с последующей свободной пересадкой кожи или расщепленные кожные лоскуты перемещают посредством треугольных лоскутков.
Наконец, в таких случаях весьма целесообразно использовать методику непосредственного протезирования. Протез изготавливают до операции и припасовывают во рту. После иссечения рубцов наслаивают на протез в области искусственной десны размягченный термопластический материал и снимают оттиск операционной полости. Термопластический материал охлаждают и на нем расплавляют лоскут свободного "саженца" эпителия окровавленной поверхностью наружу. Таким образом, протез вначале играет роль формирующего аппарата и служит для формирования свода преддверия полости рта. Через несколько дней после приживления трансплантата термопластическую массу на протезе заменяют пластмассой, и протез выполняет функцию замещающего аппарата.
Большие трудности представляет замещение значительных дефектов альвеолярного отростка в области передних или боковых зубов, особенно при беззубой челюсти.
В таких случаях жевательное давление базиса в области дефекта кости передается на мягкие податливые ткани, так как базис в этом месте лишен твердой основы, вследствие чего протез при жевании балансирует. Кроме того, укреплению протеза часто мешают нависающие рубцы или складки слизистой оболочки. В таких случаях рекомендуется снимать функциональные оттиски даже при наличии некоторого числа зубов. Во время получения оттиска надо обращать особое внимание на физиологическую подвижность слизистой оболочки с вестибулярной стороны под влиянием складок и рубцов с тем, чтобы подвижность слизистой оболочки получила достаточное отображение на оттиске. Оттиск на стороне дефекта лучше снять под давлением. В некоторых случаях рубцы слизистой оболочки щеки, если они расположены в области жевательных зубов в переднезаднем направлении, не только не мешают, но даже способствуют фиксации протеза. Поэтому при осмотре полости рта необходимо учитывать это важное обстоятельство и принимать его во внимание. При полном отсутствии зубов иногда приходится для фиксации протеза прибегать к пружинам.
ТЕСТОВЫЕ ЗАДАНИЯ
1. Оттискную массу при дефектах нёба для получения оттиска вводят:
1) на S-образно изогнутом шпателе легким движением снизу вверх;
2) на специальной ложке снизу вверх и вперед;
3) специальной оттискной ложкой снизу вверх и назад до задней стенки глотки.
2. При ложном суставе нижней челюсти съемный протез изготавливают:
1) с одним базисом;
2) с двумя фрагментами и подвижной фиксацией между ними;
3) с металлическим базисом.
3. Причинами формирования ложного сустава являются:
2) неправильное составление костных отломков;
3) остеомиелит в месте перелома;
4) интерпозиция;
5) раннее протезирование;
6) 1+3+4;
7) 1+2+3+4+5;
8) 1+2+4.
4. Сроки изготовления резекционного протеза:
1) через 2 мес после операции;
2) через 6 мес после операции;
3) через 2 нед после операции;
4) перед операцией;
5) сразу же после операции.
5. Основными функциями резекционного протеза являются:
1) восстановление эстетики челюстно-лицевой области;
2) восстановление функции дыхания;
3) защита раневой поверхности;
4) частичное восстановление утраченных функций;
5) формирование протезного ложа;
6) 1+2+3+4+5;
7) 2+3+4.
Выберите несколько правильных ответов.
6. При двустороннем переломе нижней челюсти отломки смещаются:
1) вниз;
2) вперед;
3) вверх;
4) назад.
7. Причинами формирования ложного сустава нижней челюсти могут быть:
1) поздняя, неэффективная иммобилизация отломков;
2) неправильное составление костных фрагментов;
3) остеомиелит;
4) обширные разрывы мягких тканей, внедрение их между отломками;
5) дефект костной ткани более 2 см;
6) отслоение надкостницы на большом протяжении;
7) плохая гигиена полости рта;
8) раннее снятие шины.
8. Причинами контрактуры нижней челюсти могут быть:
1) механическая травма челюстных костей;
2) химические, термические ожоги;
3) отморожения;
4) заболевания слизистой оболочки;
5) хронические специфические заболевания;
6) заболевания височно-нижнечелюстного сустава.
9. Для снятия оттисков при дефектах нёба можно использовать:
1) термопластические материалы;
2) гипс;
3) альгинатные материалы;
4) искусственные каучуки.
Дополните.
10. При недоразвитии верхней челюсти, связанном с наличием расщелины нёба, чаще всего наблюдается_прикус.
11. Приобретенные дефекты нёба могут быть следствием:
1) воспалительных процессов;
2) специфических заболеваний;
3)_;
4)_.
12. При ортопедическом лечении больных с приобретенными дефектами твердого нёба при наличии опорных зубов на обеих половинах верхней челюсти применяют
13. Целью челюстно-лицевой ортопедической стоматологии является
14. При неправильно сросшихся переломах возможны следующие функциональные нарушения:
1)_;
2)_;
3)_;
4)_;
5)_.
Установите соответствие.
15. Челюстно-лицевые аппараты делятся на группы:
1) по назначению;
2) способу фиксации;
3) технологии.
Виды аппаратов в группах:
а) внутриротовые;
б) исправляющие;
в) разобщающие;
г) стандартные;
д) фиксирующие;
е) направляющие;
ж) индивидуальные;
з) замещающие;
и) формирующие;
к) комбинированные;
л) внеротовые;
м) внутри- и внеротовые.
16. Вид перелома челюсти:
1) перелом альвеолярного отростка;
2) перелом верхней челюсти;
3) перелом нижней челюсти с наличием зубов на отломках;
4) перелом беззубой нижней челюсти.
Конструкция лечебного аппарата:
а) гнутая проволочная шина Збаржа;
б) гладкая проволочная скоба;
в) стандартная шина Збаржа;
г) пружинящая дуга Энгля;
д) зубодесневая шина Вебера;
е) аппарат Шура;
ж) стандартная ленточная шина по Васильеву;
з) проволочная шина с зацепными петлями;
и) полные съемные протезы;
к) шина Порта, Гуннинга-Порта; л) шина Лимберга.
17. Причины образования ложного сустава нижней челюсти:
1) общие;
2) местные.
Характер причин:
а) туберкулез;
б) стенокардия;
в) сахарный диабет;
г) хронический пиелонефрит;
д) анемия;
е) недостаточная иммобилизация отломков;
ж) обширные разрывы мягких тканей и их внедрение между отломками;
з) раннее снятие шин;
и) дефект кости в области перелома более 2 см;
к) отслоение надкостницы в области перелома на большом протяжении;
л) травматический перелом;
м) находящийся в линии перелома зуб.
Выберите один правильный ответ.
18. Для иммобилизации отломков нижней челюсти применяют лигатурное связывание:
1) бронзоалюминиевой проволокой толщиной 1 мм;
2) бронзоалюминиевой проволокой толщиной 0,5 мм;
3) алюминиевой проволокой толщиной 0,5 мм.
19. Для лечения переломов верхней челюсти используют шины:
1) Збаржа, Вебера;
2) Ванкевич, Померанцевой-Урбанской;
3) Збаржа, Вебера, Шура.
20. При двустороннем переломе верхней челюсти и ограниченной подвижности отломков вправление и фиксацию осуществляют с помощью:
1) шины Збаржа;
2) аппарата по Шуру;
3) шины Вебера I типа.
21. Лечение односторонних переломов верхней челюсти с тугоподвижными отломками осуществляется с помощью:
1) шины Ванкевич;
2) шины Тигерштедта;
3) аппарата по Шуру.
22. При переломах нижней челюсти за пределами зубного ряда и наличии зубов на челюсти применяют:
1) одночелюстную проволочную шину;
2) шину Тигерштедта;
3) шину Ванкевич.
Ответы
1. 1.
2. 2.
3. 6.
4. 3.
5. 6.
6. 1, 4.
7. 1, 3, 4, 5, 6, 8.
8. 1, 2, 3, 5.
9. 1, 3.
10. Открытый.
11. 3 - травм и огнестрельных ранений; 4 - операций по поводу онкологических заболеваний.
12. Пластиночный протез, дуговой протез.
13. Реабилитация больных с дефектами зубочелюстной системы.
14. 1 - нарушение речи; 2 - нарушение эстетики; 3 - нарушение жевания; 4 - дисфункции жевательных мышц; 5 - дисфункции височно-нижнечелюстного сустава.
15. 1 - б, в, д, е, з, и, к; 2 - а, л, м; 3 - г, ж.
16. 1 - б, г; 2 - а, в, е; 3 - ж, з, д; 4 - к, л, и.
17. 1 - а, в; 2 - е, ж, з, и, к, л, м, н.