Hydroxyapatite SP-1 - минерал природного происхождения, ячейка его кристалла включает в себя две молекулы.
Примерно 70% твердого основного вещества кости образовано неорганическими соединениями, главным компонентом которых является неорганический минерал гидроксиапатит. Лишенный примесей, он является основным минералом в составе зубной эмали и дентина.
Гидроксиапатит является основным минералом костной ткани и твердых тканей зуба. Керамика на его основе не вызывает реакции отторжения и способна активно связываться со здоровой костной тканью. Благодаря этим свойствам, гидроксиапатит может успешно использоваться при восстановлении поврежденных костей, а также в составе биоактивного слоя для лучшего врастания имплантата.

Обменные реакции на поверхности зуба
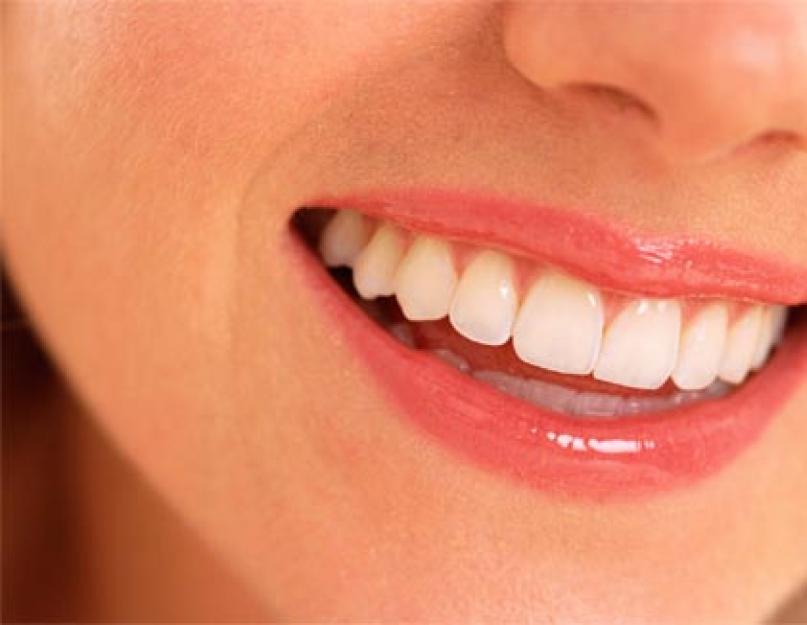
Белизна наших зубов зависит от цвета дентина, именуемого еще цветом «слоновой кости». Дентин - это обызвествленная ткань зуба, образующая его основную массу и определяющая его форму. Поверх дентина располагается эмаль - самая твердая ткань организма, защищающая дентин и пульпу зуба от воздействия внешних факторов. Красота наших зубов зависит от состояния эмали. Эмаль здорового зуба полупрозрачна, ее цвет приближен к истинному цвету слоновой кости. Когда эмаль покрывается зубным налетом и пятнами, подвергается резкому механическому воздействию, а также в результате нарушения равновесия между процессами деминерализации и реминерализации, поверхность зуба становится матовой и мутной, а сам зуб нуждается в профессиональном лечении.

Основная составляющая дентина (70%) и эмали (97%)– гидроксиапатит - это биологический фосфат кальция и третий по объему компонент нашего организма (после воды и коллагена). Человеческая слюна, в состав которой входит большое количество ионов кальция и фосфат ионов, является своего рода насыщенным раствором гидроксиапатита. Она защищает зубы, нейтрализуя кислоты зубного налета, и восполняет потерю минералов при деминерализации.
После попадания сахара в полость рта бактерии, находящиеся в зубном налёте, превращают сахар в кислоту, а pH налета резко снижается. Пока этот показатель остается в кислотном диапазоне, и жидкости налета недонасыщены по сравнению с минералами зуба, кислоты, произведенные бактериями, диффундируют сквозь налет и внутрь зуба, вымывая кальций и фосфор из эмали. Происходит деминерализация.
Между периодами образования кислот щелочные буферы, присутствующие в слюне, диффундируют в налет и нейтрализуют присутствующие кислоты, что приостанавливает потерю кальция и фосфора. Происходит реминерализация.
Реминерализация происходит между периодами деминерализации.
Деминерализация

Реминерализация

В идеале, когда эти процессы, протекающие на зубной поверхности, находятся в динамическом равновесии, потери минералов не происходит.
Но при избыточном образовании налета, пониженном слюноотделении, приеме пищи, богатой углеводами, баланс полностью смещается в сторону деминерализации. Как следствие, происходит разрушение зуба.
Известно, что на ранней стадии деминерализации, или стадии «белого пятна», развитие кариеса можно предотвратить засчет своевременного поступления необходимого количества минералов.
В итоге формируются полноценные ткани зуба, стабилизирующие дальнейшее развитие заболевания и его осложнения.
Инновация на рынке средств по уходу за полостью рта
В 1970 году для удовлетворения потребностей населения компания Sangi Co., Ltd разработала реминерализующую зубную пасту, содержащую наночастицы гидроксиапатита. Впервые ее производство было запущено в 1980 домом Apagard, продажи составили свыше 50 миллионов тюбиков. Затем были проведены расширенные лабораторные испытания активных ингредиентов зубной пасты, после чего в 1993 году гидроксиапатит одобрили в Японии в качестве антикариесного агента. Его назвали медицинским гидроксиапатитом, чтобы отличать от других видов гидроксиапатита (стоматологических абразивов).
Размеры частиц гидроксиапатита, производимого компанией Sangi, измерялись в нанометрах (преимущественно 100 nm и выше). В 2003 г усовершенствованная технология получения гидроксиапатита позволила получать гидроксиапатит с частицами меньшего размера (20-80 nm)
Лабораторные тесты продемонстрировали их большую реминерализующую способность в отношении зубной эмали. (1 нанометр = 0,000001 миллиметра)
Реминерализующие зубные пасты и продукты по уходу за полостью рта c медицинским наногидроксиапатитом, разработанные компанией Sangi, подразделяются на два основных вида:
Товары для широкого потребителя , продаваемые в аптеках под маркой Apagard® .

Продукты для профессионального ухода, выпускаемые под маркой Renamel® исключительно для дантистов. Они включают средства для восстановления эмали после лечения After-PMTC® Finishing Paste и After Bleach® Enamel Conditioner, а также высококлассную реминерализирующую зубную пасту Apagard Renamel® для домашнего использования.

В 1993 году, рассматривая дополнительные возможности применения нанокристаллического медицинского гидроксиапатита (нано мГАП) в качестве антикариесного агента, японские специалисты открыли три его основные функции:
Способствует удалению налета

Адгезия к частицам зубного налета с последующим его удалением
Нано мГАП обладает высокой способностью связываться с белками. Во время чистки щеткой он «прилипает» к бактериям и частицам налета, облегчая его смывание и удаление из полости рта.
Восстанавливает гладкость эмали

Восстановление микротрещин на поверхности эмали
Нано мГАП действует идентично пломбе, «замуровывая» маленькие ямки и фиссуры, образующиеся на поверхности эмали. В результате эмаль приобретает блеск, становится гладкой и более устойчивой к воздействию бактерий зубного налета и образованию пятен.
Восполняет потерю минералов

Реминерализация деминерализованных участков внутреннего слоя эмали (начальная стадия кариеса)
Нано мГАП обеспечивает минералами те зоны под поверхностью эмали, где произошла их потеря (так называемая стадия белого пятна при образующемся кариесе). Благодаря этому, эмаль возвращает свою первоначальную плотность и полупрозрачность, защищая зубы от разрушения.
Нанокристаллический мГАП не обладает абразивными свойствами и биосовместим с тканью зубов. Он не только помогает удалить зубной налет, но и обеспечивает приток минералов к слоям эмали, восстанавливая в них микроскопические повреждения. Благодаря этому, эмаль снова становится плотной и гладкой, обеспечивая зубам красоту и эстетичный вид.
Знакомство с компанией Sangi
Впервые Sangi проявил серьезный интерес к гидроксиапатиту после получения от NASA в 1970 году патента на его использование. Третий основной компонент нашего организма после воды и коллагена, гидроксиапатит широко используется в медицине и стоматологической практике, благодаря отличной биосовместимости. Как материал, восстанавливающий костную ткань, он применяется в стоматологии, ортопедии, челюстно-лицевой хирургии при пересадке костей и вживлении имплантатов. Гидроксиапатит добавляется также в парфюмерно-косметические и пищевые изделия, преимущественно в зубные пасты.
На сегодняшний день средства по уходу за полостью рта - основной источник доходов компании, хотя гидроксиапатит входит и во многие другие выпускаемые ими продукты: пищевые добавки, косметические ингридиенты, а также адсорбенты для хроматографического анализа и других исследований.
Приоритетное направление их деятельности - разработка продуктов. И вот уже более 30 лет компания Sangi сосредотачивает свое внимание на научных исследованиях и разработках, тщательно оберегая свой патент. В их распоряжении - более 70 одобренных патентов, касающихся разных сфер применения, еще около сотни находится на стадии рассмотрения в Японии и других странах. В настоящий момент компания Sangi является крупнейшим производителем гидроксиапатита в мире.
Для коррекции внешности специалисты в области косметологии советуют применять филлеры. Особой популярностью среди пациентов пользуются наполнители на основе гидроксиапатита кальция. Одним из известных высокотехнологичных филлеров является . Препарат содержит два компонента:
- кристаллы гидроксиапатита кальция;
- гель.
Что такое гидроксиапатит
Гидроксиапатит – это вещество, присутствующее в органическом матриксе костных тканей. В состав входят:
- фосфор;
- кальций.
Содержит макроэлементы магния, железа, цинка и бора. По своей формуле схож со строением костной ткани человека. Благодаря этому свойству происходит его положительное усвоение организмом. Гидроксиапатит часто присутствует в косметике в виде нано частиц. В природе встречается в микрокристаллической форме. Для получения препарата вещество измельчают до состояния порошка белого цвета и смешивают с очищенной водой.
Где применяется
Препарат широко используется в:
- стоматологии;
- ортопедии;
- челюстно-лицевой хирургии;
- нейрохирургии;
- офтальмологии;
- отоларингологии;
- косметологии.
В косметологической отрасли используется в виде основы для филеров. В стоматологии присутствует в зубной пасте и средствах для ухода за полостью рта. Для восполнения нехватки в организме может выпускаться в форме таблеток.
Принцип воздействия на организм
Механизм действия на организм следующий:
- Филлеры с гидроксиапатитом кальция вводятся в проблемную область.
- В результате внедрения морщины разглаживаются и кожа становится эластичной.
- С течением времени гель перерабатывается организмом и гидроксиапатит кальция активизирует синтез коллагена.
- Далее коллаген формирует новую кожную структуру с сохранением эффекта оздоровления до двух лет.
Плюсы и минусы применения в косметологии
К благоприятным характеристикам препарата относятся:
- низкий риск аллергического проявления;
- положительная реакция на усвояемость;
- совместимость с тканями;
- способность активизации синтеза коллагена;
- продолжительность действия.
Отрицательная сторона применения лекарства:
- невозможность вывода из организма;
- запрет на использование гиалуроновой кислоты на срок до 1 года.
Показания и противопоказания
Задействовать состав можно в следующих случаях:
- коррекция формы лица;
- наполнение носогубной области;
- ликвидация морщин;
- устранение рубцов;
- корректировка щек, подбородка, скул, ушей, висков, носа, кистей рук.
С помощью гидроксиапатита кальция можно скорректировать проблемные зоны с долго выраженным действием.
Использование препарата может нанести вред здоровью при следующих отклонениях:
- инфекционные заболевания;
- кожные болезни;
- онкология;
- сахарный диабет;
- аутоиммунные заболевания;
- неудовлетворительная свертываемость крови;
- беременность;
- лактация;
- менструация.
На приеме у лечащего врача необходимо сообщить о возможности аллергии и принимаемых лекарствах.
Инструкция по применению
Порядок использования филлера следующий:
- разметка проблемной зоны;
- определение дозировки;
- обработка антисептиком;
- применение анестезии;
- введение препарата сверхтонкой иглой;
- нанесение противовоспалительного крема.
Проведение сеанса можно увидеть в этом видео:
Проводить процедуру может только высококвалифицированный врач-косметолог, прошедший специализированное обучение по использованию филлеров.
Для быстрого восстановления после процедуры необходимо придерживаться следующих правил:
- отказаться от косметического макияжа;
- прикладывать пакетики со льдом к местам уколов;
- не употреблять алкоголь;
- не посещать баню;
- не массажировать проблемную область;
- ограничить физические нагрузки;
- спать на спине;
- не принимать солнечные ванны.
Побочное действие и осложнения
Возможно проявление нежелательных последствий:
- аллергическая реакция;
- микро гематомы;
- покраснение проблемной области;
- онемение;
- отеки;
- синяки.
При выполнении рекомендаций по реабилитации отрицательные действия проходят самостоятельно через двое суток. Исключения составляют осложнения, вызванные непрофессиональными действиями специалиста при проведении процедуры в виде:
- неровности и асимметрия кожного покрова;
- выпирание геля в проблемной зоне;
- белые полосы в месте введения;
- воспалительная реакция.
При изготовлении керамики стараются не использовать дополнительных связующих веществ.Сформированные из гидроксиапатитового порошка пористые вещества уплотняют, кристализуют и перекристализовывают при высокой температуре (1473-1573 К), а иногда и с приложением давления. В зависимости от целей использования синтетического гидроксиапатита предъявляются различные требования относительно таких свойств, как фазовая и химическая чистота, кристалличность, дефектность, пористость и т.д.
Если гидроксиапатит вводится в костный дефект, то нет необходимости обеспечения его структурного совершенства (стехиометрический состав и высокая степень кристалличности). В костной ткани, речь идет о дефектном ГА, с большим числом вакансий и замещений в структуре, а также аморфного материала как максимально дефектного.
Если же ГА применять в качестве инертного материала вводимого в организм,то основными требованиями к нему являются биологическая совместимость и отсутствие резорбции.В этом случае необходимо использовать стехиометрический гидроксиапатит высокой степени кристалличности. Такой гидроксиапатит вводят в состав пломбировочных материалов, когда необходимо максимально приблизить физические и физико –химические свойства пломбы к свойствам зубных тканей.
Значительное повышение эффективности остеоинтеграции обеспечивают, при ""подсадке ""титановых имплантатов, трикальцийфосфат (ТКФ) и гидроксиапатит (ГА) . Эксперименты показали,что для создания таких имплантатов целесообразно синтезировать гидроксиапатит с заданным содержанием ТКФ, а не смешивать компоненты механически.
В клинической практике все большее значение приобретают пористые гидроксиапатитовые гранулы. Материал с такой структурой ""работает"" в качестве биофильтра, обеспечивая ток крови, необходимый для роста образующихся тканевых структур.
Биологические свойства гидроксапатита.
Многочисленные эксперименты на животных показали не только прекрасную биосовместимость гидроксиапатита, но и способность в зависимости от состава и способа изготовления служить основой, вокруг которой формируется костная ткань,активно стимулируя при этом,в отличие от других биоинертных материалов, костеобразование.
Экспериментальные работы показали, что препарат по микробиологической чистоте соответстует стандарту ГФ-XI издания. Он относится к малотоксичным веществам, не вызывает нарушений функций жизненно важных органов и систем организма. Применение ГА не вызывает нежелательных отдаленных последствий: не обладает аллергизирующим, мутационным и иммуномодулирующим действием,не влияет на течение беременности, развитие плода и потомства.
Результаты проведенного анализа гидроксиапола позволяют рекомендовать его для медицинского применения без каких – либо ограничений в качестве средства для замещения костных дефектов и замещения костных полостей, в качестве компонента зубных пломбирующих паст, материалов имплантатов
На повышение остеоинтеграции влияет не только структура,форма или покрытие имплантата, но и особенности строения организма пациента.
При обследовании пациентов перед операцией имплантации специалистам нередко приходится констатировать наличие истонченного альвеолярного отростка. Подобное сужение костной ткани может быть следствием удаления, результатом воспалительных заболеваний или травмы, а также врожденной особенностью строения альвеолярного отростка и выявляется в отдельных участках или по всему протяжению гребня во время осмотра или во время операции. Предполагаемый способ позволяет одновременно увеличить объем костной ткани и выполнить операцию имплантации. Методика позволяет добиться путем продольного перелома челюстного гребня по типу ""зеленой веточки"", в результате чего происходит расширение альвеолярного отростка в необходимых участках и в объеме, достаточном для последующего внедрения имплантатов. Наличие нескольких насадок дает возможность расширять моделировать костную ткань на нужную величину и в необходимом месте без нарушения целостности надкостницы, что является гарантией последующего ""наращивания"" костной ткани. Травма альвеолярного отростка челюсти приводит к увеличению кровопотока, что способствует процессу остеогенеза и, значит, контролируемому росту костной ткани и остеоинтеграции имплантата.
Метод был использован у 63 больных, результаты отдаленных наблюдений показывают его надежность, эффективность и точность результата при доступности и простоте выполнения.
Новости стоматологии 15.09.2012 17:27
Нано-гидроксиапатит защищает зубы от кариеса
Японские ученые предлагают более безопасную альтернативу фториду в борьбе с кариесом.
Исследования в области наноструктурированных материалов являются приоритетным направлением развития современной науки. Стоматология в этом отношении не является исключением. Благодаря разработкам японских ученых теперь даже повседневная чистка зубов может обеспечить гигиену и защиту полости рта на наноуровне. В поисках средства, сочетающего разностороннее лечебно-профилактическое воздействие на ткани зуба иотсутствие побочных эффектов, японские ученые разработали нанокристаллический медицинский гидроксиапатит (нано-мГАП).Этот материал представляет собой искусственно синтезированный аналог натурального гидрокспиапатита, или гидроксида фосфата кальция – основного минерала костной ткани и твердых тканей зуба. Наноразмерная форма гидроксиапатита была разработана компанией Sangi (Япония) и одобрена японским правительством в качестве эффективного противокариесного вещества. Современные нанотехнологии позволяют получать частицы гидроксиапатита размером в 20-80 нанометров (1 нанометр = 1 миллионная доля миллиметра), что значительно усиливает восстанавливающие способности нано-гидроскиапатита при воздействии на эмаль и костную ткань зуба.
Как действующее вещество в составе зубной пасты нано-мГАП восполняет потерю минералов, восстанавливает гладкость эмали и удаляет зубной налет. Исследования, проведенные в Научном центре здоровья Техасского университета (University of Texas Health Science Center, San Antonio, USA), показали эффективность нано-гидроксиапатита в процессах реминерализации и восстановления зубных тканей на ранней стадии развития кариеса. В ходе исследования ученые сравнили воздействие нано-гидроксиапатита и фторида на зубную эмаль. Известно, что фтор при воздействии на пораженную эмаль зуба восстанавливает ее структуру. Ионы фтора способствуют ускорению осаждения кальция в поверхностных слоях эмали, в результате чего образуется минерал фторапатит, устойчивый к действию агрессивных факторов полости рта. Исследование показало, что реминерализирующее действие нано-гидроксиапатита по эффективности сравнимо с фтором. Способность нано-гидроксиапатита восполнять минеральный баланс в зубных тканях также предотвращает разрушение зуба и избавляет от кариеса на ранних стадиях. Происходит это за счет того, что ионы нано-мГАП проникают сквозь эмаль до эмалево-дентинного соединения, восполняют недостаток ионов кальция и фосфата и, таким образом, способствуют новообразованию кристаллов гидроксиапатита зубной эмали. При этом ученые отмечают безопасность нано-гидроксиапатита, который в отличие от фтора не обладает токсичными свойствами. Известно, что повышенное содержание фтора в организме может привести к флюорозу – хроническому заболеванию, при котором поражается преимущественно эмаль зубов. Отмечено, что употребление фтора, в основном в составе зубной пасты, способствовало росту числа заболеваний флюорозом, особенно у детей дошкольного возраста. Напротив, высокая биологическая совместимость нано-гидроксиапатита позволяет использовать его в профилактике кариеса у детей раннего возраста. В результате исследования ученые пришли к выводу, что нано-гидроксиапатит в составе зубной пасты является эффективной альтернативой фторсодержащим зубным пастам.
Гуреева София Семеновна, стоматолог-терапевт, врач высшей категории, заведующая лечебно-хирургическим отделением Стоматологической поликлиники № 19 г. Москвы: «Проблема профилактики кариеса зубов остается одной из наиболее актуальных в современной стоматологии. Приоритетное значение приобретает именно ранняя профилактика, т.к. поражаемость кариесом зубов у детей в России является весьма высокой. В этой связи на первый план выходит совершенствование методов и повышение эффективности первичной профилактики кариеса. Применение зубной пасты с нано-гидроксиапатитом у детей дошкольного и школьного возраста как раз отвечает этим задачам. Гидроксиапатит в стоматологии – материал хорошо известный и широко применяемый. Однако его наноструктурированная формула не только обладает более высокой органической совместимостью и безопасностью, но и способна обеспечить достаточный приток необходимых минералов в ткань зуба. Медицинский нано-гидроксиапатит способствует активной реминерализации эмали только что прорезавшегося зуба и формирует защитный слой на поверхности дентина. Кроме того, наночастицы расщепляют зубной налет, связываясь с его белковой матрицей, что способствует более эффективному очищению зубов».
Поход к стоматологу отменяется, если у вас есть !
Чтобы сберечь зубы, нужно правильно ухаживать за ними и идти в ногу с современными технологиями. Эту прописную истину каждый знает с детских лет?
Китайская зубная паста с Гидроксиапатититом (Hydroxyapatite или нанокристаллический медицинский гидроксиапатит (нано мГАП)) - компонент зубной эмали природного происхождения! Гидроксиапатит одобрили в Японии и США в качестве антикариесного агента. Его назвали медицинским нано гидроксиапатитом, чтобы отличать от других видов гидроксиапатита (стоматологических абразивов). Размеры частиц нано гидроксиапатита, используемого в зубных пастах Apagard, измерялись в нанометрах (преимущественно 100 nm и выше). В настоящее время усовершенствованная технология получения гидроксиапатита позволила получать гидроксиапатит с частицами меньшего размера (20-80 nm) нано метров. Современные лабораторные тесты продемонстрировали их большую реминерализующую способность в отношении зубной эмали. (1 нанометр = 0,000001 миллиметра).
Прощайте, зубные Врачи! Теперь мы лечим зубы сами!
Восстановливает микротрещины на поверхности эмали зуба.
Нано мГАП действует идентично зубной пломбе стоматолога, «залечивая», «замуровывая», «закупорикая», «заделывая» маленькие ямки «трещинки» и фиссуры, образующиеся на поверхности эмали зуба. В результате зубная эмаль приобретает естественный здоровый блеск, становится «очень-очень» гладкой и намного более устойчивой к воздействию «вредных» бактерий зубного налета и образованию пятен. Нано мГАП обеспечивает минералами те зоны под поверхностью эмали, где произошла их потеря (так называемая стадия белого пятна при образующемся кариесе). Нанокристаллический мГАП не обладает абразивными свойствами и биосовместим с тканью зубов человека на 100%.
Представляем Вам - высококлассная реминерализирующяя для домашнего использования. Гидроксиапатит является основным минералом костной ткани и твердых тканей зуба. Hydroxyapatite SP-1 в зубной пасте ТМ Biao Bang - минерал природного происхождения, ячейка его кристалла включает в себя две молекулы. Примерно 70% твердого основного вещества кости образовано неорганическими соединениями, главным компонентом которых является неорганический минерал гидроксиапатит. Лишенный всяких примесей, он является основным минералом в составе дентина и зубной эмали. Керамика на его основе не вызывает реакции отторжения и способна активно связываться со здоровой костной тканью человека. Благодаря этим свойствам, гидроксиапатит успешно использоваться при восстановлении поврежденных участков зубной эмали, а также биоактивного слоя зуба. Основная составляющая дентина (70%) и эмали (97%)– гидроксиапатит - это биологический фосфат кальция и третий по объему компонент нашего организма (после воды и коллагена). Человеческая слюна, в состав которой входит большое количество ионов кальция и фосфат ионов, является своего рода насыщенным раствором гидроксиапатита. Она защищает зубы, нейтрализуя кислоты зубного налета, и восполняет потерю минералов при деминерализации.
Физические свойства кристаллов сложных веществ, к которым можно отнести гидроксиапатит (ГА) , в отличии от более простых соединений типа металлов, графита, поваренной соли, носят характер гетеродесмических. Для них внутренние связи наряду с прочными ковалентными связями имеют другие, например, ионные, Ван-дер-ваальсовые, образующие фрагменты. Эти включения, состоящие, в частности, из SO 4 2- , NO 3 - , СO 3 2- , SiO 4 2- и др., могут быть представлены в виде «островов», каркасов, цепочек, слоев. Свободная энергия, которая определяется по формуле:
где U - энергия связи кристалла, S - энтропия, Т - температура, имеет наиболее высокое значение, равное около 20-100 ккал/ моль для ковалентных, а 1 — 10 ккал/моль - Ван-дер-ваальсовых сил. Последним принадлежит ключевая роль в процессах адгезии биополимеров и белков (Бокий, 1971; Киттель, 1978; Прохоров и др., 1995).
Определение свободной энергии в настоящее время возможно преимущественно для простых случаев с использованием зонной теории, предложенной в 1928-1934 гг. Ф. Блохом и Я. Бриллюэном, согласно которой атомы в твердом теле (TiO 2 , MgO, Ti-Ni и т.п.) находятся на расстояниях порядка размера самих атомов. При этом валентные электроны могут распространяться по всему кристаллу, формируя замкнутые энергетические зоны. В зависимости от характера этой зоны, как было показано А. Вильсоном (1931) (частично заполненной, незаполненной, запрещенной, проводимости, неопределенно-валентной и др.) кристаллы проявляют свойства проводника, диэлектрика, полупроводника. В аморфных телах, по-видимому, есть квазизапрещенные энергетические области, являющиеся аналогами зонной структуры, что позволяет им проявлять свойства металлов, диэлектриков и полупроводников (Каганов, Френкель, 1981; Киттель, 1978; Пайерлс, 1956). Характеристики строения кристаллической решетки ГА и ОКФ представлены в таблицах.
Кристаллографические свойства ОКФ и ГА: сравнение рассчитанных d-интервалов для возможных h00 пиков в ОКФ и в ГА (Brown, 1962, Brown et al., 1981)
|
d h00, A |
d h00 , A |
||
Характеристика строения кристаллов ОКФ и ГА
Из биодеградируемых кальциофосфатных материалов, полученных из порошков дикальциофосфата безводного и тетракальций фосфата, готовились стержни или диски с начальным соотношением Са/Р-1,5 и, после дополнительной обработки и прессования, образовывался низкокристаллический гидроксиапатит (ГА). Стержни имплантировались в бедренную кость крысам, и изучалось врастание костной ткани в течение 1-5 недель. Диски культивировались с костными клетками в системе in vitro. При этом происходила замена кальциофосфатного материала новой костью за счет процесса его ремоделирования. Сначала остеокласты и мультиядерные клетки резорбировали материал, а затем остеобласты восстанавливали новую кость в течение 3 недель. В образовавшиеся в материале конусы шириной 0,75 мм, выстланные костными клетками, врастали сосуды, а сама зона неоостеогенеза постепенно расширялась (Foster et al., 1998).
Макротекстурированные поверхности гидроксиапатита обладают более выраженной способностью к интеграции с костной тканью по сравнению с обычными гладкими материалами (Ricci et al., 1998).
Апатит зубов содержит большее количество карбоната и фтора, Mg 2+ , Na + . При этом происходящее замещение ОН на F увеличивает твердость и сопротивляемость к разрушению материала, однако снижает остеоиндуктивные и остеокондуктивные свойства ткани.
Ионы кальция и магния принимают участие в процессах клеточной адгезии (Гольдберг и др., 1992). Вполне логично предположить, что если в кальциофосфатную (КФ) керамику ввести ионы магния, то это может усилить способность поверхности материала прикреплять к себе остеогенные клетки и, тем самым, способствовать процессу связывания костной ткани. Это было подтверждено в опытах на кроликах, которым в бедро имплантировали стержни из TiAlV сплава, покрытые ГА керамикой, нанесенной плазменным напылением. В материал дополнительно с помощью ионной имплантации вносились ионы магния в дозе 1х10 7 см 2 . Оказалось, что через 3 недели, но не ранее, в опытной группе интеграция костной ткани с имплантатом достоверно превышала контрольные значения, что было доказано на ультратонких срезах с использованием флуоресцентных меток (тетрациклин, кальцеин синий, кальцеин зеленый, ализарин красный). Предполагается, что данный эффект обусловлен влиянием магния не только на адгезию костных клеток, но и на функциональную активность остеобластов (Zhang et al., 1998).
Рост костей включает начальное образование аморфного апатитного слоя, который в присутствии воды может частично гидролизироваться с образованием кристаллической структуры гидроксиапатита. Образования, возникающие при этом, очевидно, имеют сложную структуру и симметрию. В реальных условиях все кристаллы разбиты на мозаичные блоки, в которых структуры дезориентированы по отношению друг к другу на малые углы. В костной ткани кристаллы гидроксиапатита ориентированы вдоль коллагеновых волокон. Следует обратить внимание на то, что последние имеют сложную структуру с расположением коллагена по силовым линиям напряжения. Следовательно, процесс кристаллизации гидроксиапатита должен учитывать эту особенность за счет, например, деформации кристаллов в поликристаллической цепи, позволяющей повторять пространственную структуру волокон. Это подразумевает то, что для выполнения биомеханической роли кристаллов гидроксиапатита в костной ткани их форма, размеры и симметрия должны варьироваться. Иначе нарушится структурная и функциональная целостность кости как опорно-двигательного органа.
Из этого вытекает важный практический вывод: при разработке новых биоматериалов на основе гидроксиапатита следует использовать анизотропные кристаллы с изменяющейся формой.
Резюмируя вышесказанное, можно с большой степенью вероятности утверждать, что натуральный гидроксиапатит имеет строго специфическую пространственную организацию, анизотропию, которую чрезвычайно трудно воссоздать в искусственных усло виях. Нарушение структуры КФ, вызванное микроэлементами, анионами или катионами приводит к изменению физико-химических и биологических свойств гидроксиапатитных материалов, что является, очевидно, одной из причин, вызывающих различного рода осложнения при их использовании в травматологии и ортопедии. К сожалению, как мы уже говорили, пока ни одна из известных схем синтеза гидроксиапаптита не позволяет точно повторить особенности кристаллической структуры его естественного изомера. Уровень современной техники еще далек от того, чтобы в искусственных условиях воссоздать направленный рост кристаллов гидроксиапатита, даже из нативных зародышевых матриц. В первую очередь это происходит из-за нарушения равновесных условиях роста кристалла и захвата им технологических примесей, а также способов нанесения ГА покрытий на имплантаты. Следствием вышеуказанных процессов является возникновение точечных дефектов, дислокации и секторированию кристаллической структуры гидроксиапатита , со всеми вытекающими из этого последствиями.
А.В. Карпов, В.П. Шахов
Системы внешней фиксации и регуляторные механизмы оптимальной биомеханики