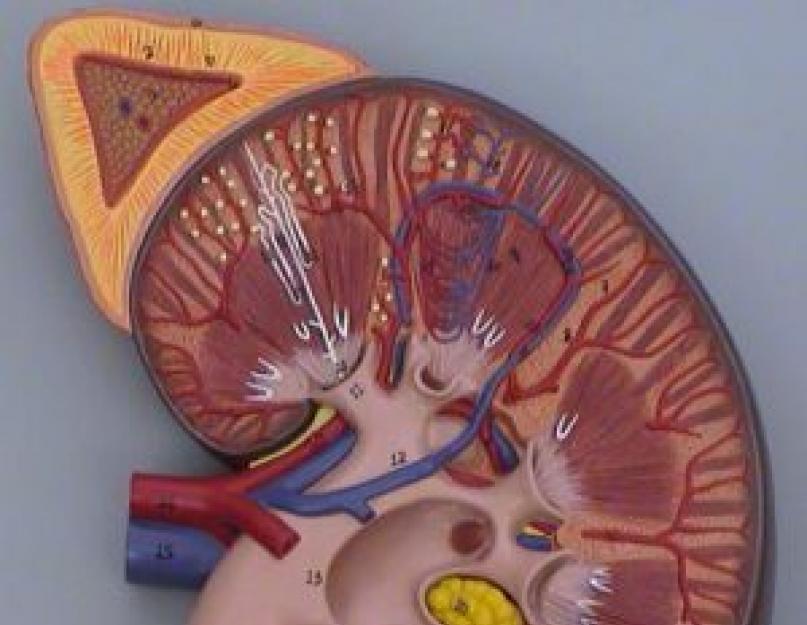
Neerupealiste mahuline moodustumine on kasvajaprotsess, mis toimub elundirakkude patoloogilise proliferatsiooni taustal. Kahjustused võivad olla healoomulised või pahaloomulised.
Patoloogia võib põhjustada mitmesuguseid tüsistusi. Sellepärast on vaja neerupealiste kasvajaid õigeaegselt ravida.
Vastavalt kasvajate asukohale jagunevad need kahte tüüpi ja võivad paikneda ajukoores või medullas. Neoplasmid võivad areneda elundi välimises kortikaalses kihis ja avalduda järgmiselt:
- Aldosteroomid.
- Kortikoöstromid.
- Kortikosteroomid.
- Andosteroomid.
Üsna sageli on patsientidel neoplasmide segavormid. Medulla siseosas võib tekkida ganglioneuroom või feokromotsütoom. Medulla ehk kortikaalses kihis arenevad healoomulised ja pahaloomulised kasvajad.
Healoomulised kasvajad on väikese suurusega. Sel juhul ei esine selgelt väljendunud kliinilisi ilminguid. Sellepärast täheldatakse neerupealiste kasvajate määratlust täiesti juhuslikult.
Kui moodustis on pahaloomuline, iseloomustab seda üsna kiire kasv.
Eraldage primaarsed neerupealiste kasvajad, mis jagunevad tootvateks ja hormonaalselt mitteaktiivseteks. Teist tüüpi neoplasmid on enamikul juhtudel healoomulised.
Need võivad inimesel areneda, sõltumata tema vanusest ja soost. Harvadel juhtudel eraldatakse selles rühmas pahaloomulised kasvajad.
Vasaku ja parema neerupealise kasvajaid on väga erinevaid. Kui ilmnevad esimesed patoloogilise protsessi tunnused, soovitatakse patsiendil pöörduda abi saamiseks arsti poole, kes ei saa mitte ainult kindlaks teha patoloogia tüüpi, vaid määrata ka ratsionaalse ravi.
Patoloogia sümptomid
Mõned kasvajad on asümptomaatilised ja seetõttu diagnoositakse neid üsna juhuslikult patsiendi läbivaatuse käigus. Neerupealiste kaltsifitseeritud ja muude kasvajate ilmnemisel täheldatakse sobivate sümptomite esinemist.
See väljendub suurenemisena vererõhk. Enamikul juhtudel ilmneb see sümptom aldosteroomist. See kasvaja millega kaasneb lihasnõrkus, südamepuudulikkus, sagedane tung urineerida, eriti öösel.
Feokromotsütoomi korral toodetakse epinefriini ja noradrenaliini liigses koguses. Selle haigusega kaasneb vererõhu paroksüsmaalne tõus.
Selle patoloogiaga kurdavad patsiendid:
- Hirmu tunne.
- Peavalu.
- Suurenenud higistamine.
- Liigne ärritus.
Mõlema neerupealise kahjustusega diagnoositakse puberteedi hilinemine. Mõnel juhul võib see olla enneaegne. See sümptom ilmneb suguhormoone tootvate neoplasmide korral.
Patoloogilise protsessi käigus kogevad patsiendid välimuse muutusi. Õiglasem soo esindajatel muutub hääl karmiks, ka rinnad vähenevad.
Mõned naised kurdavad kiilaspäisuse või liigse karvakasvu üle rinnus ja näol. Patoloogilise protsessiga kaasneb menstruatsiooni puudumine. Haiguse alguse peamine sümptom meestel on rindade suurenemine. 
Haigusega kaasneb potentsi ja seksuaaliha vähenemine. Haigusega muutub näo karvade kasv vähem intensiivseks.
Enamikku neerupealiste piirkonnas arenevaid kasvajaid iseloomustab sobivate sümptomite esinemine. Sellisel juhul on patsiendil soovitatav külastada arsti, kes määrab kindlaks kasvaja tüübi ja töötab välja tõhusa raviplaani.
Diagnostilised meetmed
Kaasaegne endokrinoloogia on suur hulk diagnostikameetodid, mille abil antakse neoplasmide määratlus. Samuti määratakse kindlaks neoplasmi tüüp ja asukoht.
Pärast patsiendi uurimist ja anamneesi kogumist teeb arst esialgse diagnoosi. Selle kinnitamiseks on soovitatav läbida laboratoorsed ja instrumentaalsed uuringud.
Aldosterooni, katehhoolamiinide, kortisooli, vinüülmandel- ja homovanillhappe määramiseks tehakse uriinianalüüs.
Neerupealiste neoplasmide hormonaalse aktiivsuse määramiseks on soovitatav teha flebograafia. See on neerupealiste veenide radioaktiivne kateteriseerimine. See võimaldab määrata hormoonide taset.
Neerupealiste suuruse ja asukoha määramiseks - ultraheli, kompuutertomograafia ja magnetresonantstomograafia.
Kahtlaste kasvajaprotsesside diagnostilised meetmed tuleks läbi viia kompleksis, mis tagab nende informatiivsuse ning võimaldab määrata ka ravi põhjused ja meetodid.
Ravi omadused
Kui patsiendil diagnoositakse tsüstiline moodustumine või muud tüüpi kasvajad, nõuab see sobivat ravi. Hormonaalselt aktiivsete neoplasmide ja kasvajate korral, mille suurus on üle 3 sentimeetri, on soovitatav kasutada kirurgiline meetod ravi.
Operatsiooni käigus eemaldatakse neerupealised täielikult. Kui patsiendil on pahaloomuline kasvaja, eemaldatakse koos elundiga lähedalasuvad elundid. Lümfisõlmed.
Kõige keerulisem on feokromotsütoomi kirurgiline sekkumine, mis on seletatav soovimatute mõjude tekkimise võimalusega. Enamikul juhtudel on pärast operatsiooni patsiendi hemodünaamika häiritud. 
See nõuab ettevalmistusperioodi õiget läbimist. Feokromotsütoomi kriiside peatamiseks on vaja valida õiged anesteesia meetodid.
Keemiaravi kasutatakse laialdaselt teatud kasvajaprotsesside raviks. Kui patsiendil on feokromotsütoomiline kriis, manustatakse selle peatamiseks intravenoosselt järgmist:
- Nitroglütseriin.
- fentolamiin.
- Naatriumnitroprussiid.
Kui kriisi ei õnnestunud peatada ja patsiendil tekkis katehhoolamiinšokk, tuleb vastavalt elutähtsatele näidustustele kiiresti kirurgiline sekkumine. Pärast selle läbiviimist määratakse patsientidele asendusravi, mille käigus kasutatakse neerupealiste hormoone.
Kasvajaprotsesside ravimiseks on palju meetodeid, mille valiku teeb arst vastavalt nende omadustele.
Ennetamine ja prognoos
Kuna kasvajate tekkepõhjused pole täpselt määratletud, on nende vältimiseks soovitatav kaltsifikatsioon eemaldada. Pärast neoplasmide eemaldamist peaksid kõik meetmed olema suunatud nende kordumise võimaluse kõrvaldamisele. Patsiendi peab läbi vaatama endokrinoloog.
Neerupealiste kasvajaprotsessidega täheldatakse kõige sagedamini patsiendi elu positiivset prognoosi. Kui feokromotsütoomi on ravitud kirurgiliselt, võib see põhjustada lühikest kasvu.
Pärast operatsiooni diagnoositakse mõõdukas tahhükardia ja hüpertensioon, mida saab korrigeerida ravimitega. 
Kui patsiendil avastatakse healoomuline kasvaja, siis pärast operatsiooni sümptomid kaovad kahe kuu jooksul.
See toob kaasa vererõhu normaliseerumise, muutused patsiendi välimuses, striae pleekimise, normaliseerumiseni. metaboolsed protsessid ja seksuaalfunktsiooni.
Neerupealiste kasvajaprotsessid on üsna tõsine patoloogiline protsess, mis nõuab õigeaegset ravi.
Sel juhul kasutatakse hormoonasendusravi, operatsiooni, keemiaravi. Õigeaegne ravi annab positiivse prognoosi.
Naine, 56 aastat vana kerge vorm arteriaalne hüpertensioon aastal uuriti valuhoogude suhtes.
Talle tehti CT kõhuõõnde millelt see leiti
2 cm mass vasakus neerupealises. D vähendamiseks võtab naine 10 mg lisinopriili ja 2,5 mg bendrofluasiidi päevas.
Milline uuring on tulevikus vajalik?
Kas neerupealiste pildistamiseks on näidustatud täiendavad uuringud?
Kas massi kirurgiline eemaldamine on vajalik?
Mis on järelmeetmete plaan?
Üldine informatsioon
Asümptomaatilised neerupealiste massid tuvastatakse sageli kõhupiirkonna CT või MRI abil. Enamik neist moodustistest ei avaldu kuidagi, kuigi sageli pole need mitte ainult hormonaalselt aktiivsed, vaid ka pahaloomulised. Kõhuõõne CT-l ja MRT-l avastatakse nn intsidentaloome 5%-l ning lahangul 10%-l patsientidest. Esinemissagedus meestel ja naistel on sama. Juhuslikult leitud neerupealiste massid on mitu korda tavalisemad kui neerupealiste talitlushäired ja kujutavad endast kõige sagedasemat endokrinoloogide poolt ravitavat patoloogiat. Levimus suureneb 1%-lt noortel patsientidel 7%-ni 70–80-aastastel patsientidel. Ka pahaloomuliste kasvajate tõenäosus suureneb koos vanusega.
Diferentsiaaldiagnoos on esitatud tabelis. 13-1. Need moodustised on enamasti healoomulised ja mittetoimivad. Hormonaalselt aktiivsed kasvajad moodustavad mitte rohkem kui 10%. Neerupealisel on väga arenenud veresoonte võrgustik, mistõttu metastaaseeruvad sinna sageli ka teiste organite kasvajad. Metastaasid on tavaliselt kahepoolsed ja harva hävitavad neerupealiste kudet kuni neerupealiste puudulikkuse tekkeni. Enne selle väljakujunemist surevad patsiendid põhihaiguse tõttu. Vähktõvega patsiendi neerupealise kasvaja on 40% juhtudest pahaloomuline. Neerupealiste kartsinoom on haruldane kasvaja, mille levimus on ligikaudu 12 juhtu 1 miljoni inimese kohta; 25% neerupealiste kasvajatest, mis on suuremad kui 6 cm ja ainult 2% kasvajatest, mis on väiksemad kui 4 cm, on pahaloomulised Neerupealiste kartsinoom võib olla nii hormonaalselt aktiivne kui ka hormonaalselt mitteaktiivne. Hormonaalselt aktiivsed kasvajad põhjustavad virilisatsiooni või Cushingi tõbe. Feminiseerivad ja aldosterooni tootvad kasvajad on haruldased. Kartsinoomi prognoos on halb, keskmine elulemus on umbes 18 kuud ja 5-aastane elulemus on 15%. Müelolipoom on healoomuline kasvaja, mis sisaldab lipiide, müeloidseid ja erütroidseid komponente. Müelolipoom paikneb tavaliselt neerupealises, kuid seda võib leida ka perirenaalses koes.
Ultraheli abil saab tuvastada neerupealiste kasvajaid, eriti kui need asuvad paremal. Kuid sagedamini tuvastatakse need CT või MRI abil. Kui avastatakse suuri või ebakorrapärase kujuga kasvajaid, on need suurema tõenäosusega pahaloomulised. Kõrge signaali intensiivsus MRT-piltidel on samuti iseloomulikum pahaloomulisele kahjustusele. Adenoomide koostis sisaldab tavaliselt suures koguses lipiide, seega on neil väiksem intensiivsus. Viivitatud laiendatud CT on informatiivsem, kuna adenoomide rikkaliku verevarustuse tõttu iseloomustab neid kontrasti kiire väljapesemine. T2-režiimi MRI abil võib feokromotsütoomi näha hüperintensiivse massina. Diagnostika algoritm on näidatud joonisel fig. 13-1. See kehtib aga kõigi endokriinsete näärmete kasvajate kohta: enne pildistamise juurde asumist tuleb välja selgitada, kas hormoonide kontsentratsioon veres on suurenenud. tuleb arvestada ja Kliinilised tunnused kõrge sisaldus kortisooli sisaldust veres, samuti viriliseerumise või feminiseerumise tunnuseid. Hüpertensioon võib olla märk mineralokortikoidide suurenenud tootmisest või glükokortikoidide märkimisväärsest liiast, eriti kui see on seotud hüpokaleemiaga. Et teha kindlaks, kas kortisooli tootmine on suurenenud, tuleb läbi viia mitmeid diagnostilisi teste. Feokromotsütoomi diagnoosi kinnitav diagnostiline valikmeetod on metanefriinide taseme määramine uriinis, samas kui katehhoolamiinide sisalduse määramine uriinis või vanillüülmandelhape on palju vähem tundlikud testid.
Neerupealiste stsintigraafia 1231-ga [metaiodobensüülguanidiin] on 85% tundlikkusega ja 95% spetsiifilisusega feokromotsütoomi suhtes. Indiumiga märgistatud oktreotiid on vähem tundlik, kuid võib akumuleeruda kasvajates, mida MIBG ei tuvasta. Neerupealise koore hormonaalselt aktiivsete kasvajate visualiseerimiseks on teatud võimalused skaneerimisel 6. Ülaltoodud isotoopidega 6-ga tehtud uuringu tundlikkus aitab kaasa kasvajate paremale tuvastamisele. Hormonaalselt aktiivsete neoplasmide tuvastamiseks neerupealiste koores kasutage [^] või kui kahtlustate pahaloomulist kasvajat. Feokromotsütoomiga patsiendid vajavad põhjalikku operatsioonieelset ettevalmistust. Operatsioonijärgset perioodi aitab lühendada ka Cushingi sündroomi operatsioonieelne ravi.
Subkliiniline autonoomne glükokortikoidi hüpersekretsioon on praktiliselt asümptomaatiline, kuid võib aeg-ajalt areneda aktiivseks haiguseks. Seda seisundit leitakse sageli juhuslike neerupealiste masside korral ja see on seotud insuliiniresistentsuse, hüpertensiooni, rasvumise ja luutiheduse vähenemisega. Hiljutine uuring leidis seose kõrgenenud öise kortisooli taseme ja metaboolse sündroomi esinemise vahel juhusliku neerupealiste adenoomiga patsientidel.
Reznik jt. uuriti 21 subkliinilise autonoomse glükokortikoidi hüpersekretsiooni või autonoomselt funktsioneeriva neerupealiste adenoomiga patsienti; 18 patsiendil 20-st oli kortisooli taseme tõus vastuseks vasopressiini agonisti terlipressiini kokkupuutele; 17 patsiendil 20-st reageeris 5-HT4 retseptori agonistile tsisapriidile. Kõik patsiendid reageerisid vähemalt ühele kaheksast stiimulist ja 18 patsienti reageerisid rohkem kui ühele stiimulile. Neerupealiste moodustised võivad vastusena mitmesugustele neuroendokriinsetele vahendajatele toota hormoone.
Tulevikus võivad molekulaarsed markerid juhtimisel aidata diferentsiaaldiagnostika hormonaalselt aktiivsete ja mitteaktiivsete, pahaloomuliste ja healoomuliste moodustiste vahel. Pahaloomulise kahjustuse korral on võimalikud mutatsioonid kasvaja supressoris p53 või proliferatsiooni stimuleerivas valgus ki67. IGF-H koguse või IGF-H-d siduva valgu geeni ekspressiooni suurenemine võib samuti olla kasvaja marker, mis on võimeline kiire kasv. Feokromotsütoomiga patsientidel suureneb kromograniini kontsentratsioon veres.
SPECT-i kasutatakse neerupealiste kasvaja parema funktsionaalse pildi saamiseks. Hiljutised uuringud on näidanud, et fluorodeoksüglükoosi SPECT suudab tuvastada pahaloomulisi kasvajaid suure täpsusega. Selle meetodi eraldusvõime on selle oluline eelis.
Neerupealises juhuslikult avastatud moodustise puhul on vaja otsustada edasiste uuringute üle, mis võimaldaksid hinnata, millise moodustisega on tegemist: hormonaalselt aktiivse või pahaloomulise. Hiljutised uuringud on näidanud subkliinilise hüperkortisolismi suurt esinemissagedust neerupealiste massides, mida varem peeti hormonaalselt inaktiivseks. Neerupealiste funktsiooni määramiseks tuleb teha mitmesuguseid diagnostilisi teste ja võib-olla hakatakse lähitulevikus kasutama ebatraditsioonilisi stiimuleid, nagu vasopressiini agonistid või 5-HT4 retseptori agonistid. Kirurgiline ravi on näidustatud enamiku kasvajate puhul, mille läbimõõt on suurem kui 6 cm, kuna 25% neist võivad olla pahaloomulised. Ambulatoorselt võib täheldada alla 2 cm läbimõõduga kasvajaid, kui see on hormonaalselt passiivne ja pahaloomulise kasvaja oht puudub. Suuruste puhul 4–6 cm tuleb kirurgilise ravi küsimus otsustada sõltuvalt pahaloomulise kasvaja riskist või hormonaalse aktiivsuse astmest. Väikeste kahjustustega patsiente, kes ei ole läbinud kirurgilist ravi, tuleb kontrollida iga 6-12 kuu järel.
Neerupealiste kasvaja ohtlik haigus. Kuna neoplasm on ligipääsmatu ja võib olla väga väike, on traditsiooniliste meetoditega raske diagnoosida. Konservatiivne ravi haigusele on raske reageerida ning seetõttu esineb kõige sagedamini ja tõhus meetod võitlust peetakse kasvaja kirurgiliseks eemaldamiseks.
Mis on neerupealiste kasvaja
Neerupealiste vähk on haruldane haigus. Näiteks Ameerika Ühendriikides diagnoositakse aastas umbes 300 juhtumit. See on suhteliselt väike arv. Enamik patsiente on vanuses 45–50, kuid keegi pole kasvaja eest kaitstud, isegi lapsed. Nagu statistika näitab, avaldub elundi ajukoorevähk sagedamini naistel ja neerupealiste medulla kasvajad mõjutavad võrdselt nii mehi kui ka naisi.
Patoloogilised muutused vasakul on samad, mis paremal. Neerupealiste vähi tagajärjel organismis kõige erinevaid muudatusi. Väikesed näärmed täidavad kõigi süsteemide jaoks olulist funktsiooni - hormoonide (adrenaliin, aldosteroon, norepinefriin, kortisool) sünteesi.
Haiguse arengu tõelist põhjust pole veel leitud.
Mõned teadlased väidavad arvukate uuringute põhjal, et DNA mutatsioonimuutused saavad peamisteks provokaatoriteks.
Selle tulemusena on onkosupressorid välistatud ja onkogeenid sisse lülitatud. hulgas pärilikud haigused, mis võib mõjutada vähi arengut, võib nimetada:
- endokriinne neoplaasia;
- Li-Fraumeni sündroom;
- adenomatoossed polüübid;
- Beckwith-Wiedemanni sündroom.

Täiendavad tegurid võivad hõlmata järgmist:
- suitsetamine;
- ülekaalulisus;
- väline kokkupuude kantserogeenidega;
- istuv eluviis.
 Kohaliku (näärmesisese) haigusega patsientidel on rohkem võimalusi paranemiseks. Viieaastane elulemus on nende puhul tüüpiline 65% patsientidest. Piirkondliku variandiga (vähk levib lümfisõlmedesse ja lähedalasuvatesse kudedesse) väheneb see näitaja 44% -ni. Raske vormi korral - kauge (aktiivne metastaas ja teiste elundite vähk) - on prognoos ebasoodne: elulemus on ainult 7%.
Kohaliku (näärmesisese) haigusega patsientidel on rohkem võimalusi paranemiseks. Viieaastane elulemus on nende puhul tüüpiline 65% patsientidest. Piirkondliku variandiga (vähk levib lümfisõlmedesse ja lähedalasuvatesse kudedesse) väheneb see näitaja 44% -ni. Raske vormi korral - kauge (aktiivne metastaas ja teiste elundite vähk) - on prognoos ebasoodne: elulemus on ainult 7%.
Aldosteroomi eemaldamine koos kahjustatud neerupealisega annab häid näitajaid hüpertensiooni osas. BP normaliseerub 70% juhtudest ja veel 30% patsientidest on mõõdukas hüpertensioon, kuid ilma kriisideta. Androsteri kõrvaldamine võib veelgi põhjustada lühikest kasvu.
Pärast feokromotsütoomi täielikku eemaldamist võib pikka aega täheldada mõõdukat hüpertensiooni ja tahhükardiat, mida on suhteliselt lihtne ravida.
Kuidas patoloogiat klassifitseeritakse?
Vastavalt kasvaja täpsele asukohale jagatakse need 2 põhirühma, mis erinevad üksteisest oluliselt:
- neoplasm elundi ajukoores;
- aju neoplasm.
Igal neist rühmadest on oma alamliigid. Esimene võib sisaldada:
- Kortikosteroomid on neoplasmid, mis on võimelised tootma glükokortikoide (põhjustab Itsenko-Cushingi sündroomi) ja häirivad ainevahetusprotsesse. Neerupealiste koore kasvajate hulgas on kõige levinumad.

- Androsteroomid põhjustavad androgeenide tootmist, põhjustavad adrenogenitaalset sündroomi ja neil on maskuliiniseeriv toime. Kõige sagedamini esinevad need vanuses 20–40 ja naistel diagnoositakse neid 2 korda sagedamini. Need on haruldased ja esinevad ainult 1-3% kõigist neerupealiste vähiga patsientidest.
- Aldosteroomid - kasvajad, mis aitavad kaasa hormooni aldosterooni aktiivsele tootmisele (liigne põhjustab lihasvalu, hüpokaleemiat, hüpertensiooni), põhjustavad rikkumist vee-soola ainevahetus. Sellised neoplasmid võivad olla ühe- või mitmekordsed, esineda samal näärmel või mõjutada mõlemat neerupealist.
- Kortikoöstromid, mis toodavad östrogeeni ja millel on feminiseeriv toime.
Teine rühm sisaldab:
- Ganglioneuroomid on enamasti healoomulised kasvajad, mis koosnevad närvikiududest ja ei sisalda kapslit.
- Feokromotsütoomid - kasvajad, mis esinevad kõige sagedamini 30–50-aastastel inimestel, võivad olla pärilikud, põhjustada autonoomseid kriise.

Neerupealiste kasvajad võivad olla hea- või pahaloomulised. Esimesel juhul ei ole neoplasmid suured ega põhjusta erilisi sümptomeid. Üsna sageli avastatakse need täiesti juhuslikult. märgid pahaloomuline kasvaja on selged, täheldatakse joobeseisundit. Kasvaja kasvab väga kiiresti.
Formatsioonid võivad olla primaarsed (sel juhul esineb kasvaja neerupealiste erinevates osades) ja sekundaarsed (kui neoplasm satub neerupealistesse teistest elunditest).
Kasvajad ise võivad provotseerida hormooni suurenenud tootmist (sel juhul nimetatakse neid hormonaalselt aktiivseteks) või vastupidi, pärssida neerupealistes ainete tootmist (“vaikne” või hormooni mitteaktiivne). Viimased on sagedamini healoomulised ja muutuvad rasvumise, suhkurtõve või hüpertensiooni kaaslasteks.
Kuidas haigus avaldub
Neerupealiste kasvaja korral võivad sümptomid olla väga erinevad. See sõltub hariduse tüübist ja selle asukohast. Kui ajukoor on kahjustatud, võib tekkida Cushingi sündroom. Selle peamised sümptomid on:
- pidevalt suurenevad rasvaladestused (eriti puusadel ja kuklal);
- naha hõrenemine;
- lihasvalu;
- tugev väsimus;
- peavalu.

Sellised nähud on iseloomulikud, sealhulgas kortikosteroomile. See võib kaasa tuua diabeet. Mõnedel patsientidel tekib osteoporoos või neeruhaigus( püelonefriit). Neerupealiste vähk võib põhjustada seksuaalfunktsiooni häireid. Meestel täheldatakse ilmseid feminiseerumise sümptomeid, eriti:
- potentsi halvenemine;
- munandite hüpoplaasia;
- günekomastia;
- oligospermia;
- peenise atroofia;
- näo juuste puudumine;
- kõrge hääletoon.

Naistel ilmnevad seevastu mehelikud märgid:
- hääle tämbri langetamine;
- meeste mustriga juuksed
- menstruatsiooni katkestamine;
- kliitori hüpertroofia, piimanäärmed;
- suurenenud libiido;
- keharasva vähenemine.
Kui neerupealiste vähk tekib lapsepõlves, siis on tüdrukute puberteet oluliselt kiirenenud ja poistel oluliselt aeglustunud. Drastiliste hormonaalsete muutuste taustal võib juhtuda vaimsed häired näiteks liigne ärrituvus, depressioon.
Medulla kahjustuse sümptomid
 Kui elundi medulla on kahjustatud, hakkavad tootma hormoonid, mis mõjutavad vererõhu tõusu. Hemodünaamilised häired võivad esineda kolmel kujul:
Kui elundi medulla on kahjustatud, hakkavad tootma hormoonid, mis mõjutavad vererõhu tõusu. Hemodünaamilised häired võivad esineda kolmel kujul:
- Paroksüsmaalne. Seda esineb väga sageli, umbes 50-85% patsientidest. Seda tunneb ära järgmiste tunnuste järgi: vererõhu järsk tõus 220–300 mm Hg-ni. Art., pearinglus, oksendamine, teadvusekaotus, polüuuria, treemor, paanikatunne, järsk temperatuuri tõus. Kriis kestab mitu tundi, peatub ootamatult. Pärast seda on tugev higistamine, näo punetus. Reeglina ei teki paroksüsmaalset kriisi spontaanselt. Sellele eelneb treeningstress, stress, urineerimine, alkoholi joomine.
- Püsiv. Vererõhk on sel juhul pidevalt kõrgenenud ja seda ei korrigeerita väga hästi ravimitega.
- Segatud. Pika taustal kõrgsurve täheldatakse hüpertensiivseid kriise.
Diagnostika omadused
patsientide kaebused ja üldised analüüsid veri võimaldab juba arstil kahtlustada, millises kohas (aju või kortikaalses kihis) kasvaja asub.

Kõik täiendavad meetodid, mis võimaldavad diagnoosi täpsemalt määrata, võib jagada kahte rühma:
- laboratoorium;
- instrumentaalne.
Esimene hõlmab ennekõike üldist ja biokeemiline analüüs veri, uriinianalüüs. Kasvaja aktiivsusele võib viidata vaba kortisooli, vanillüülmandel- ja homovanillhapete, aldosterooni, katehhoolamiinide sisaldus uriini päevases koguses. Suurema täpsuse huvides tehakse katehhoolamiinide olemasolu analüüs kohe pärast hüpertensiivset kriisi.
ACTH taseme vereanalüüside tulemused aitavad kindlaks teha, kui palju kasvaja on levinud ja planeerida ravi taktikat.
Oluline on välja selgitada, kui aktiivselt toodetakse östradiooli, östrogeene, reniini. Statsionaarsetes tingimustes saab selleks kasutada spetsiaalseid teste. Neerupealiste düsfunktsiooni tuvastamiseks tehakse mõnikord spetsiaalseid teste:
- Patoloogia tuvastamine kliiniliste vereparameetrite muutumise tõttu. Sageli soovitatakse kasutada kaptopriili.
- Neerupealiste vähk on määratletud vererõhu järsu tõusu tagajärjel. See peaks kasutama selliseid vahendeid nagu Tyramine, Tropafen, Clonidine ja mõned teised.

Teine diagnostiliste meetodite rühm pole ilma ultrahelita täielik. Kaasaegne aparatuur võimaldab näha suuri kasvajaid ja elundite hägust struktuuri. Haiguse algfaasis ei ole seda meetodit alati soovitatav kasutada.
 Kui aktiivne on neoplasm, on võimalik välja selgitada flebograafia (veenide kateteriseerimine) abil. Teabe hankimine on võimalik tänu radiograafiale. Pärast flebograafia läbiviimist võetakse patsiendilt vereanalüüs hormoonide taseme määramiseks.
Kui aktiivne on neoplasm, on võimalik välja selgitada flebograafia (veenide kateteriseerimine) abil. Teabe hankimine on võimalik tänu radiograafiale. Pärast flebograafia läbiviimist võetakse patsiendilt vereanalüüs hormoonide taseme määramiseks.
Neerupealiste viriliseeriva kasvaja tuvastamine läbimõõduga 0,5–6 cm viiakse läbi kompuutertomograafia abil. Tänapäeval on see meetod väga populaarne, kuna see võimaldab saada usaldusväärset teavet neoplasmi suuruse, selle täpse asukoha, kontuuride, kujude ja struktuuri kohta. Samad andmed saavad spetsialistid MRI meetodil. Metastaaside välistamiseks või kinnitamiseks kasutatakse luu radioisotoopide skaneerimist ja kopsude radiograafiat.
Konservatiivne ravi
 Juhtudel, kui kasvaja ei erine suur suurus ja selle pahaloomulisuse kohta andmed puuduvad, on vaja neoplasmi pidevat jälgimist. Sel juhul viiakse läbi sümptomaatiline ravi, kui haigusnähud takistavad inimesel normaalset elu elada. Feokromotsütoomi kriisi saab vähendada selliste ravimite kasutamisega:
Juhtudel, kui kasvaja ei erine suur suurus ja selle pahaloomulisuse kohta andmed puuduvad, on vaja neoplasmi pidevat jälgimist. Sel juhul viiakse läbi sümptomaatiline ravi, kui haigusnähud takistavad inimesel normaalset elu elada. Feokromotsütoomi kriisi saab vähendada selliste ravimite kasutamisega:
- Nitroglütseriin;
- Regitiin;
- naatriumnitroprussiid;
- fentolamiin.
Võib läbi viia ravi radioaktiivse isotoobiga. Veeni kaudu vereringesse sattudes põhjustab see vedelik kasvajarakkude hävimise ja seejärel selle vähenemise. Tõestatud fakt on see, et radioaktiivne isotoop suudab teatud määral metastaasidega võidelda.
Patsiendile määratakse sageli ravimeid, mis võimaldavad hüpertensiivseid kriise kontrolli all hoida.
Kasulik insuldi ennetamiseks vasodilataatorid, preparaadid veresoonte tugevdamiseks ja elastsuse suurendamiseks.

Kuna nad ei suuda enam oma põhifunktsiooni täita, saab patsient normaalseks eluks vajalikke hormoone tablettidena. Haiguse korral on asjakohane kasutada ravimeid, mis võivad vähendada kasvaja enda toodetud hormoonide taset:
- Fareston ja Tamoksifeen vähendavad östrogeeni kogust;
- Aldaktoon alandab aldosterooni taset.
Olles leidnud organi kasvajas Ki-67 vastaste antikehade ekspressiooni, soovitavad arstid ravi Chloditaniga. Seda ravimit on kasutatud rohkem kui 40 aastat võitluses neerupealiste vähiga ja sellel on hea efektiivsus. Samas on tegemist väga mürgise ainega, mistõttu tuleb pidevalt jälgida Chloditani kontsentratsiooni veres. Teised keemiaravis kasutatavad ravimid on Lysodren (Mitotan).
 Väärib märkimist, et as sõltumatu meetod, keemiaravi võitluses neerupealiste vähiga ei kasutata. Kõige sagedamini kasutatakse seda pärast neoplasmi kirurgilist eemaldamist. Sel juhul võitleb keemiaravi edukalt metastaasidega ja suudab ära hoida haiguse kordumist.
Väärib märkimist, et as sõltumatu meetod, keemiaravi võitluses neerupealiste vähiga ei kasutata. Kõige sagedamini kasutatakse seda pärast neoplasmi kirurgilist eemaldamist. Sel juhul võitleb keemiaravi edukalt metastaasidega ja suudab ära hoida haiguse kordumist.
Täiendav ravi on kiiritusravi, eriti selline tüüp nagu brahhüteraapia on üks sisekiirituse võimalustest. Radioaktiivset materjali süstitakse ajutiselt inimkehasse kasvajale lähemale. Seejärel eemaldatakse see kirurgiliselt.
Kirurgia
Igal juhul, kui neoplasmi suurus on üle 3 cm, soovitavad arstid kirurgilist ravimeetodit. Samal ajal pole mõtet eemaldada ainult kasvajat ennast, seega eemaldatakse kogu neerupealised.
Kui neerupealiste kasvaja sümptomid ja laboratoorsed andmed viitavad moodustumise pahaloomulisusele, on vaja eemaldada nii neerupealisele kõige lähemal asuvad koed kui ka lümfisõlmed.
Mõnel juhul tekib küsimus neeru eemaldamise kohta (kui on võimalus, et seda mõjutavad metastaasid). Operatsioon viiakse läbi kahel viisil:
- Laparoskoopiline adrenalektoomia (madaltraumaatiline või suletud meetod). Mõjutatud piirkonda pääseb ligi kaudu nimme. Sel juhul on sisselõige väike.
- avatud operatsioon. Nähakse ette kõhulihaste, diafragma ja rind. Seda peetakse traumaatilisemaks, pärast sellist operatsiooni jääb märgatav arm. Kõhuõõne avamisel on arstil võimalus paremini näha ja hinnata, kui palju haigus on levinud. Veel üks selle valiku eelis kirurgiline sekkumine on see, et teiste organite kahjustust märgates võib arst nende eemaldamise samal ajal läbi viia. Täiendavat toimingut pole vaja.

On juhtumeid, kui haigus levib alumisse õõnesveeni. Parim ravimeetod oleks sel juhul suuremahuline operatsioon, mille käigus peab arst tegema neerupealise resektsiooni ja säilitama veeni terviklikkuse. Kogu operatsiooniperioodi vältel on patsient ühendatud kunstliku vereringe süsteemiga. Kõigis neis olukordades tuleb operatsioon läbi viia endokriinse kirurgia keskuses. Töö tehakse üldnarkoosis.
Eriti raske on kirurgia feokromotsütoom. Hüpertensiivse kriisi tekkimise tõenäosus on sel hetkel väga suur. Anestesioloog peab anesteetiliste ainete annuse täpselt välja arvutama. Operatsiooni edukaks lõpuleviimiseks kaasaegne kirurgia Eriti sageli kasutatakse ultraheli skalpelle, endoskoopilisi elektrokoagulaatoreid koos tagasisidega ja kompuutertomograafiat.
Neerupealiseta jäetud patsient peab tegelikult eluaeg läbima hormoonasendusravi ehk võtma tablette, mis asendavad tema enda hormoone.
Pärast adrenalektoomiat tuleb patsienti kontrollida iga 6 kuu järel.
 Nagu teistegi vähivormide puhul, võib neerupealiste kasvaja põhjustada ägenemisi. Selle vältimiseks peab patsient loobuma tugevast füüsilisest ja närvilisest ülekoormusest, alkohoolsetest jookidest, unerohtudest.
Nagu teistegi vähivormide puhul, võib neerupealiste kasvaja põhjustada ägenemisi. Selle vältimiseks peab patsient loobuma tugevast füüsilisest ja närvilisest ülekoormusest, alkohoolsetest jookidest, unerohtudest.
Neerupealiste vähk põhjustab sageli patsiendile raskeid tagajärgi. Iga hetk võib tekkida hüpertensiivne kriis, mis toob kaasa insuldi, kahjustada saab neer ja urineerimine lakkab täielikult, võib tekkida südamepuudulikkus. Ebaõige ravi korral põhjustab haigus surma. Arvestades seda, peate juba esimeste haigusnähtude korral kiiresti ühendust võtma spetsialistiga.
MIS ON NEEREPUPESETE ADENOOM
Neerupealise koore adenoom on tavaline healoomuline kasvaja, mis tuleneb neerupealiste koorest - väikesed paariselundid sisemise sekretsiooniga, mis asuvad neerude ülemise serva lähedal. See esineb sagedamini täiskasvanutel, kuid võib esineda igas vanuses inimestel. Need moodustised võivad olla nii hormonaalselt aktiivsed kui ka eritada suurenenud koguses hormoone või kliiniliselt "vaiksed". Adenoome ei peeta pahaloomuliste kasvajate suhtes potentsiaalselt ohtlikuks.
Neerupealiste koore adenoomi saab diagnoosida suure täpsusega: pildistamismeetodite, nagu CT ja MRI, tulemuste analüüsi spetsiifilisus varieerub 95–99% ja tundlikkus ületab 90%. Need muljetavaldavad arvud on tingitud neerupealiste adenoomide suhteliselt suurest levimusest üldpopulatsioonis ja ulatuslikest radioloogilistest pildiuuringutest, peamiselt CT ja MRI.
PÕHJUSED JA SÜMPTOMID
Täpne põhjus, mis põhjustab neerupealiste adrenoomi, pole teada.Mõned teadlased ja teadlased usuvad siiski, et selle seisundi võib põhjustada teatud geenide mutatsioon.Teiseks, enamikul juhtudel leitakse, et neerupealiste adrenoom esineb inimestel, kes kannatavad pärilike geneetiliste häirete all.Neerupealiste adrenoomid võivad olla kahte tüüpi: funktsionaalsed ja mittefunktsionaalsed.Mõned adenoomid eritavad hormoone ja seetõttu nimetatakse neid funktsionaalseks adenoomiks.Teised adenoomid ei erita hormoone ja on seetõttu mittetoimivad.Funktsionaalsed adenoomid on ohtlikumad, kuna nende adenoomide toodetud hormoonid võivad põhjustada tõsiseid häireid nagu Cushingi sündroom (hormooni kortisool), Conni sündroom (hormoon aldosterooni tõttu), hüperandrogenism (hormonaalsete androgeenide tõttu).Neerupealiste adrenoomiga ei kaasne spetsiifilisi sümptomeid, kuid võib täheldada sümptomeid, mis on seotud mis tahes ülaltoodud seisundiga.
ADENOOM VÕI VÄHI METASTAAS?
Kõigist elunditest on neerupealised pahaloomuliste kasvajate metastaaside sageduse poolest neljandal kohal. Kõige levinumad kasvajad, mis metastaaseeruvad neerupealistesse, on kopsu-, rinna-, käärsoolevähk ja kõhunäärmevähk. Neerupealiste metastaasid esinevad 25% -l tuvastatud primaarse kasvaja fookustega patsientidest. Seetõttu seisavad radioloogid sageli silmitsi väljakutsega kindlaks teha, kas mass on hea- või pahaloomuline. Selle probleemi lahendus on äärmiselt oluline ja võib otseselt mõjutada patsiendi ravitaktikat. Näiteks aitab patsiendi täiendav uurimine resekteeritava kopsuvähi suhtes tuvastada neerupealiste massi olemasolu ja viitab metastaatilise haiguse võimalusele. Mitmetähenduslike uurimistulemuste korral kasutavad nad meditsiiniliste vigade riski vähendamiseks. CT või MRI tulemuste ümberhindamise viib läbi spetsialiseeritud meditsiinikeskuse kõrgelt kvalifitseeritud spetsialist.
Neerupealiste kasvajate diferentsiaaldiagnostika hõlmab paljusid primaarseid, metastaatilisi, healoomulisi ja pahaloomulisi kasvajaid, millest enamikku siin üksikasjalikult ei käsitleta. Selle asemel sisaldab artikkel praktilist teavet, mis kehtib neerupealiste adenoomide kohta.
Neerupealiste adenoomide KIIRGUSDIAGNOOS
Positronemissioontomograafia (PET) on samuti valitud meetod neerupealiste moodustumise hindamiseks. Ultrahelil on oma roll imikute neerupealiste kasvajate võimaliku esinemise hindamisel, kuid puuduvad spetsiifilised ultraheliuuringud, mis võimaldaksid tuvastada neerupealiste healoomulist adenoomi. Piltide analüüsimisel peavad arstid pöörama tähelepanu asjaolule, et CT ja MRI skaneerimisel välimus intratsütoplasmaatilised lipiidid erinevad makroskoopilistest rasvadest, nagu müelolipoomi puhul.
Neerupealiste CT JA MRI TÕLGENDAMINE
Kuidas peaks radioloog käituma juhuslikult tuvastatud väikese neerupealiste massi hindamisel? Vastust vajavad kaks olulist küsimust.
Esiteks, kas patsiendil on hormonaalseid või biokeemilisi kõrvalekaldeid, mida võib põhjustada suurenenud neerupealised? Kui nii, siis fokaalne moodustumine tuleb eemaldada kirurgiliselt, olenemata pildi omadustest.
Teiseks, kas patsiendil on tuvastatud pahaloomuline kasvaja? Väljakujunenud vähi puudumisel on tõenäosus, et väike, hästi piiritletud neerupealiste mass on pahaloomuline, peaaegu null. Massi olemuse kirjeldamine on kriitilise tähtsusega väljakujunenud pahaloomulise kasvajaga patsientidel, kelle puhul neerupealiste metastaaside diagnoos välistab operatsiooni.
Teadlased usuvad, et CT ilma intravenoosse kontrastsuse suurendamiseta peaks olema uuringu algus. Kui massi tihedus on alla 10 Hounsfieldi ühiku (HU), saab diagnoosida neerupealiste adenoomi. Kui neerupealiste massi tihedus on üle 10 HU, tuleb jälgida intravenoosse kontrastainega CT-d ja arvutada selle väljapesemine; healoomulised kahjustused näitavad tavaliselt rohkem kui 50% väljapesemist. Juhtudel, kui CT tulemused on küsitavad, tuleks MRI teha programmidega, mis on keemilise nihke nähtuse suhtes tundlikud. Kui mõlema meetodi tulemused ei ole veenvad, võib kasutada teist arvamust. Neerupealiste biopsia on soovitatav ainult mõne teise organi pahaloomulise kasvaja olemasolul.
MEETODITE PIIRANGUD
Arusaadavatel põhjustel tuleks arvesse võtta CT ja MRI kättesaadavust ja maksumust. Skanneri järjekorrast tingitud viivitused CT-skaneeringute tegemisel võivad potentsiaalselt vähendada protseduuri enda efektiivsust, kuna see võib kaasa tuua mitmeid eeluuringuid, samuti võib patsient kokku puutuda täiendava ioniseeriva kiirgusega. MRI-uuring võimaldab diagnoosida patsienti kiirgusega kokku puutumata; aga MRI ei pruugi olla nii taskukohane kui CT ja võib olla kallim.
RADIOGRAAFIA ADRENOOMI ADENOOMIS
Kuigi tavalised radiograafiad võivad olla kasulikud vanade neerupealiste hemorraagia või peamiselt lupjunud neerupealiste masside kirjeldamisel, ei mängi need neerupealise adenoomi diagnoosimisel olulist rolli ja neid ei tohiks praegu teha.
ARUUTOMOGRAAFIA NEEREPUPESE ADENOOMIS
CT koos MRI-ga on üks valikmeetodeid neerupealiste kasvajate diagnoosimisel. CT-skaneerimisel on neerupealiste koore adenoomid hea kontuuriga massid, mis on oma tiheduse omadustes homogeensed. Hindamine tuleks läbi viia viilu paksusega 5 mm või vähem, tagamaks, et mahu keskmistamine ei mõjuta tiheduse mõõtmisi.
Kuidas näeb välja neerupealiste adenoom? Parempoolses neerupealises on näha homogeenset, täpselt määratletud munakujulist massi röntgentihedusega 7-HU; selle avastamine on iseloomulik healoomulisele adenoomile.
CT ILMA KONTRASTI PARANDAMATA
Mitmed uuringud kinnitavad, et tihedus 10 HU või vähem on neerupealise koore adenoomi diagnostiline tundlikkus 79% ja spetsiifilisus 96%. Künnisel 0 HU saab diagnoosi panna 47% tundlikkuse ja 100% spetsiifilisusega. Otsus selle kohta, kuidas tihedust mõõta, tuleb teha hoolikalt. Valitud huviala peaks olema võimalikult suur, kuid mitte hõlmama külgnevaid kudesid, eriti nääre ümbritsevat rasvkude.
KT KONTRASTI PARANDAMISEGA
Neerupealise koore adenoomi ja metastaaside esialgsed kontrastmustrid langevad suures osas kokku; seetõttu pole lihtsad tiheduse mõõtmised nende diferentsiaaldiagnostika jaoks olulised. Hilinenud tiheduse mõõtmine (10 minutit pärast süstimist) 30 HU või vähem on healoomulise adenoomi diagnostika, kuid seda leitakse vaid vähesel protsendil neerupealiste adenoomide juhtudest.
Arvutust, mida nimetatakse väljapesuks, saab kasutada usaldusväärselt kindlaks teha, kas neerupealiste mass on hea- või pahaloomuline. Väljapesemine arvutatakse järgmiselt:
- Intravenoosne kontrastaine süstitakse, skaneerimise esimene faas tehakse pärast 80-sekundilist viivitust.
- Skaneerimise järgmine faas tehakse pärast 10-minutilist viivitust.
- Huvipiirkond on märgitud kasvajas. Tihedust mõõdetakse 80 sekundi ja 10 minuti pärast tehtud skaneeringutel.
- Kontrastaine väljapesemise protsent on x 100. Tihedust väljendatakse Hounsfieldi ühikutes.
101 neerupealise kasvajast koosnevas rühmas oli healoomulise neerupealise adenoomi puhul spetsiifiline väljapesemine üle 50% ja metastaasidele oli iseloomulik alla 50% väljauhtumine. Huvitaval kombel ei ole need parameetrid korrelatsioonis intratsütoplasmaatilise rasva osakaaluga ja selle erinevuseni viiv füsioloogiline mehhanism pole täielikult mõistetav. 50% künnisel annab väljapesemisväärtuse kasutamine 98% tundlikkuse ja 100% spetsiifilisuse.
Selles rühmas jäid 2 vahelejäänud kasvajat healoomulised adenoomid, mille väljauhtumine oli 0% ja 40%. Mõlema kahjustuse tihedus oli hilinenud pildistamisel alla 30 HU ja neid diagnoositi õigesti kui healoomulisi neerupealise koore adenoome, ilma väljapuhumiskriteeriume kasutamata. Kui rühmast jäetakse välja 2 kasvajat, on selle meetodi täpsus 100%.
Nende üllatavate tulemuste kinnitamiseks on lisaks vaja suuremaid rühmi. Oluline on meeles pidada, et healoomulised massid, nagu neerupealiste hematoomid või pseudotsüstid, ei suurenda veenisisese kontrastainega tihedust; seetõttu ei sobi need üldse väljauhtumise hindamiseks.
Uuringud, milles võrreldi CT histogrammi analüüsi ja keskmise CT tiheduse analüüsi neerupealiste kahjustuste hindamiseks, on näidanud, et histogrammi analüüsil on adenoomi diagnoosimisel suurem tundlikkus. Lipiidide vaeste adenoomide uurimisel CT-s ilma paranemiseta, Ho et al. leidis, et kuigi mõlemal meetodil on 100% spetsiifilisus, andis üle 10% negatiivsete pikslite läve kasutamine tundlikkuseks 84%, võrreldes 68% keskmise tiheduse lävega, mis oli alla 10 HU.

Parema neerupealise mahuline moodustumine. Dünaamiline ja viivitusega kontrastiga CT näitab homogeenselt suurenevat massi paremas neerupealises. Kontrastsuse vähenemise astet aja jooksul nimetatakse väljapesuks, mida saab arvutada järgmise valemi abil: x 100, kus tihedusi väljendatakse Hounsfieldi ühikutes. Sel juhul on väljapesu x 100 ehk 64%. Hiljutises suures ajakirjas avaldatud väljaande tulemused näitavad, et üle 50% väljapesemine on healoomulise kasvaja diagnostika.
Neerupealiste MRI ADENOOMIGA
MRI-l on neerupealiste koore adenoomid hästi piiritletud mahulised kahjustused, mida iseloomustab ühtlane intensiivsus ja signaali tugevnemine. Väikeste kasvajate korral (<1,5 см) следует использовать тонкие 5-миллиметровые шаги сканирования, чтобы гарантировать, что измерение интенсивности сигнала не зависит от усреднения по объему.
Healoomuliste adenoomide ja neerupealiste metastaaside signaali intensiivsuse omadused T1 ja T2 kaalutud piltidel ei ole spetsiifilised ja langevad suures osas kokku. 81-100% tundlikkusega ja 94-100% spetsiifilisusega adenoomide diagnoosimiseks võib aga kasutada faasi- ja faasivastast skaneerimist (keemilise nihkega pildistamine).
Neerupealiste adenoomide T1-WI välisfaasi kujutised näitavad signaali intensiivsuse vähenemist, mis on tingitud keemilisest nihkest lipiididerikaste kahjustuste pildistamisel. Võrdluseks saab kasutada põrnast tuleva signaali intensiivsust ning oluline on enne pildistamist mõlemas pildijadas veenduda, et sätted on samad. Diagnostiliselt oluline on signaali intensiivsuse vähenemine faasivälistel piltidel võrreldes faasisiseste piltidega. Maksa signaali intensiivsust ei tohiks võrdluseks kasutada, sest maks võib sisaldada rasva.

Vasaku neerupealise massiivne kahjustus - MRI. Kujutised, mis on saadud faasis (paremal) ja antifaasis (vasakul) skaneerimisel. Pange tähele, et signaali intensiivsus kahjustuses on väiksem (st mass tundub tumedam) võrreldes põrnaga. Nagu käesoleval juhul, on signaali intensiivsuse vähenemine 20% või rohkem healoomulise kasvaja diagnostiline märk.
Teadusuuringute tulemused näitavad, et signaali intensiivsuse vähenemise aste keemilise nihke kujutistel on otseselt võrdeline intratsütoplasmaatilise rasva kogusega. Seega ei ole MRI leiud tõenäoliselt diagnostilised, kui neerupealiste masside tihedus on täiustamata CT-skaneerimisel suurem kui 30 HU. MRI-d ei saa kasutada rasvkoes vaeste adenoomide lõplikuks diagnoosimiseks.
Neerupealiste adenoomis või selle läheduses paiknevat metastaatilist neerupealiste kahjustust on nimetatud põrkkasvajaks. On dokumenteeritud juhtum, kus MRI on näidanud healoomulist neerupealiste adenoomi koos kaasneva neerupealiste verejooksuga, mis jäljendas põrkekasvajat.
MRI tulemuste usaldusväärseks hindamiseks võite kasutada radioloogi teist arvamust.
ULTRAHELI ADRENOM ADENOMAS
Imikute ja laste kõhu massi hindamiseks võib teha ultraheli. Neerupealiste adenoomile spetsiifilisi ultraheli leide ei ole. Pange tähele, et need kasvajad on lastel haruldased, moodustades vähem kui 1% kõigist selle populatsiooni kasvajatest. Kõigist laste neerupealiste moodustistest on adenoomid palju vähem levinud kui neuroblastoomid, kuid veidi sagedamini kui feokromotsütoomid. Reeglina tekivad funktsionaalsed adenoomid (hormoone tootvad) varem kui mittefunktsionaalsed ja healoomulise adenoomiga võrreldes on neerupealiste adenokartsinoom suurema tõenäosusega funktsionaalne.
RADIONUKLIIDIDE UURING
Uuringud on näidanud PET-i paljutõotavaid võimalusi adenoomide ja neerupealiste pahaloomuliste protsesside diferentsiaaldiagnostikas. Pahaloomulised kasvajad kipuvad suurendama fluor-18-fluorodeoksüglükoosi imendumist võrreldes healoomuliste kasvajatega. 1391 neerupealiste kasvaja metaanalüüsis oli positronemissioontomograafia fluor-18-fluorodeoksüglükoosiga (FDG-PET) healoomuliste ja pahaloomuliste patoloogiliste protsesside diferentsiaaldiagnostikas 97% tundlikkusest ja 91% spetsiifilisusest. Kuna see uuring ei sõltu rasva olemasolust, on selle kasutamine võimalik nii vaeste kui ka lipiididerikaste adenoomide kujutamiseks. Kasutamine vähendab tõenäoliselt ebaselgete kahjustuste hindamiseks tehtavate neerupealiste biopsiate arvu.
Jood-19-norkolesterool (NP-59) on eksperimentaalne radiofarmatseutiline preparaat, mida omastab neerupealiste koor. Jaapani uuring näitas, et 2,0 cm või suuremate funktsionaalsete neerupealiste adenoomide puhul oli norkolesterooli omastamise määr tundlikum kui CT tiheduse väärtus ja MRI supressiooniindeks (vastavalt 96%, 79% ja 67%).
ANGIOGRAAFIA
Neerupealiste adenoomile spetsiifilisi angiograafilisi leide ei leitud.
Endovaskulaarne neerupealiste veenide proovide võtmine võib olla kasulik kahepoolse neerupealiste hüperplaasia ja ühepoolse funktsionaalse aldosteroomi diferentsiaaldiagnostikas.
Neerupealise ADENOOMI RAVI
Mitmetes allikates võite kohata erinevate taimsete ja muude "looduslike" ravimite kirjeldusi neerupealiste adenoomi raviks. Tuleb märkida, et seda seisundit ei saa ravida "looduslike" meetoditega.Kasvaja või adenoomi kirurgiline eemaldamine on selle seisundi ainus ravi. Tänaseks umbesNeerupealiste healoomulise kasvaja eemaldamiseks tehtava operatsiooni peamine liik on laparoskoopiline adrenalektoomia.Laparoskoopilise adrenalektoomia korral tehakse selle protseduuri läbiviimiseks mitu pisikest sisselõiget.samas kui laparotoomia puhul tehakse kõhuseina suur sisselõige. Sesttaastumine pärast kõhuõõne laparotoomiat, vajab patsient rohkem aega. Vanus neerupealiste kasvajate operatsioonil ei oma tähtsust, kui kaasnevad tõsised haigused puuduvad.
Enamikul juhtudel on neerupealiste adenoomi ravi edukas.Siiski on oluline, et inimene pöörduks õigel ajal arsti poole. Samutihaiguse tõhusaks raviksoluline on kontrollida hormonaalset tausta.
Tänaseks ei ole välja töötatud haiguse ennetamist.
Tuleb meeles pidada, et neerupealiste adenoom on tõsine tervisehäire, mis võib põhjustada tüsistusi.Seetõttu on mõistlik haigusseisund kohe diagnoosida ja ravida. Igal juhul pidage meeles, et õige ravi jaoks on kõigepealt vajalik täpne diagnoos.
Artikli koostamisel kasutatud materjalid:
Sajad tarnijad toovad Indiast Venemaale C-hepatiidi ravimeid, kuid ainult M-PHARMA aitab teil osta sofosbuviiri ja daklatasviiri, samal ajal kui professionaalsed konsultandid vastavad teie küsimustele kogu ravi vältel.
Neerupealiste kasvaja on tõsine diagnoos. Selle tulemuste prognoosimisel on väga oluline selle patoloogia avastamise staadium. Neerupealiste kasvajahaigustega kaasnevad üsna iseloomulikud sümptomid ja selle esimeste tunnuste ilmnemisel peate viivitamatult pöörduma spetsialisti poole.

Neerupealiste kasvajate tüübid
Praegu on olemas suur hulk erinevaid neerupealiste moodustiste klassifikatsioone. Lokaliseerimise (arengukoha) järgi jagunevad need järgmisteks osadeks:
- asub kortikaalses kihis;
- asub medullas.
Kortikaalse kihi kasvajad on palju vähem levinud kui aju kasvajad.
Nende käigus võivad neerupealiste kasvajad olla hea- ja pahaloomulised.
Tähtis! See erinevus on põhimõtteline, kuna pahaloomulised kasvajad põhjustavad sageli kõige negatiivsemaid tagajärgi ja neil on palju rohkem tüsistusi kui healoomulistel.
| Morfoloogilised variandid | Mõõdud, cm | Kokku | |||||
| <4 | 4-6 | >6 | |||||
| Abs. | % | Abs. | % | Abs. | % | ||
| Feokromotsütoom | 21 | 30,5 | 35 | 50,7 | 13 | 18,8 | 69 |
| ACRE | 0** | 4** | 33 | 8** | 67 | 12 | |
| Metastaasid | 4 | 66,6 | 2 | 33,4 | 0 | 6 | |
| Adenoom | 37* | 62,7 | 18* | 30,6 | 4* | 6,7 | 59 |
| Müelolipoom | 0 | 6 | 42,8 | 8 | 57,2 | 14 | |
| Ganglioneuroom | 0 | 2 | 40 | 3 | 60 | 5 | |
| Tsüst | 2 | 16,6 | 5 | 41,7 | 5 | 41,7 | 12 |
| Kokku | 64 | 72 | 41 | 177 | |||
Tabel: erinevat tüüpi neerupealiste kasvajate esinemissagedus sõltuvalt moodustiste suurusest
Healoomulised kasvajad on tavaliselt väikesed, kasvavad aeglaselt, on piiratud neerupealiste tervete kudedega ega põhjusta heaolu järsku halvenemist. Mis puudutab pahaloomulisi kasvajaid, siis need on palju agressiivsemad. Sellised kasvajad võivad kasvada teistesse kudedesse, kahjustades neid. Nende suurus võib kiiresti suureneda ja metastaase tekitada. Sellise haigusega võib patsiendi heaolu järsult halveneda.
Neerupealiste moodustisi eristab ka selline omadus nagu võime toota hormoone. Selle tulemusena on:
- Hormonaalselt mitteaktiivsed kasvajad.
- Hormonaalselt aktiivsed kasvajad.
Mitteaktiivsed kasvajad põhjustavad kliiniliste sümptomite tekkimist palju hiljem kui need, mis toodavad hormoone.
Selle näärme moodustiste üks olulisemaid klassifikatsioone on histoloogiline. See jagab kasvajad sõltuvalt rakkudest, millest need algselt moodustati. Selle tulemusena eristatakse selliseid kasvajate tüüpe:
- Aldosteroom.
- Kortikosteroom.
- Androsteroom.
- Kortikoöstroom.
- Feokromotsütoom.
- Kortikoadrosteroom.
Igal neist kasvajatest on oma sümptomid.
| Kasvaja tüüp | Suurus (mediaan), cm | Ahel | Struktuur | ehhogeensus | Kahepoolne lüüasaamine, % |
| Adenoom | 2,9±1,9 | Selge, ühtlane | Homogeenne | Hüpoechoiline | 20,3 |
| ACRE | 12,1±3,8 | Muutuv | Homogeenne või heterogeenne | Hüpoechoiline | 16,6 |
| Feokromotsütoom | 5,6±2,7 | Muutuv | Muutuv, sageli - vedelad tsoonid ja kaltsifikatsioonid | Hüpoechoiline | 19,7 |
| Müelolipoom | 5,2 ± 3,1 | Selge, ühtlane | Homogeenne | hüperkajaline | |
| Tsüst | 5,5±2,3 | Selge, ühtlane | Homogeenne | kajatu | |
| Ganglioneuroom | 7,1±1,5 | Selge, ebaühtlane | Heterogeenne | Hüpoechoiline | |
| Metastaasid | Muutuv, sagedamini<3 td=«»> | Selge, ühtlane | Hüpoechoiline | 20 |
Tabel: Neerupealiste kasvajate erinevate morfoloogiliste vormide aktuaalne semiootika.
Peamised sümptomid
Igal neerupealiste moodustumisel on oma kliinilised ilmingud. Healoomulised kasvajad arenevad aeglaselt ega põhjusta seetõttu seisundi järsku halvenemist. Sellised moodustised neerupealistes on mõnikord üldiselt asümptomaatilised. Sageli avastatakse need ultraheliga juhuslikult, kui patsient uurib teisi haigusi.
Kõige silmatorkavamat kliinilist pilti võib täheldada pahaloomuliste kasvajate puhul, mis reeglina on hormoonaktiivsed kasvajad.
Aldosteroomid
Kui selline kasvaja moodustub neerupealisele, suureneb hormooni "Aldosteroon" tootmine organismis. Selle haiguse kliinilised ilmingud on järgmised:
- Püsiv vererõhu tõus, mis praktiliselt ei allu ravimite korrigeerimisele.
- Peavalu.
- Õhupuudus, mida süvendab väike füüsiline koormus.
- Katkestused südame töös.
- Pidev janu.
- Suurenenud urineerimise sagedus ja maht.
- Sage tung öösel urineerida.
- Lihaste nõrkus.
- Krambid.

Märge. Ligikaudu 10% nende kasvajatega patsientidest on peaaegu asümptomaatilised. Selle põhjuseks on väike kogus aldosterooni moodustumist liigselt.
Kortikosteroomid
Sellise kasvaja moodustumisega areneb nn Itsingo-Cushingi sündroom. Selle põhjuseks on asjaolu, et see kasvaja on hormoonaktiivne ja toodab suures koguses glükokortikosteroide (kortisooni ja kortisooli). Itsengo-Cushingi sündroomiga kaasnevad järgmised üldised sümptomid:
- Kehakaalu ebamõistlik märkimisväärne tõus.
- Püsiv vererõhu tõus, mida on raske korrigeerida.
- Üldine lihasnõrkus.
- Kiire väsitavus.
- Seksuaalne düsfunktsioon.
- Progresseeruv osteoporoos (luutiheduse vähenemine).
- Püelonefriidi sagedane areng ja urolitiaasi moodustumine.
- Emotsionaalse seisundi muutus (depressioon või agitatsioon).
- Väikeste hemorraagiate ja striae ilmumine reie sisepinnale.

Samal ajal on eri soo esindajatel kortikosteroomi arengu kliiniline pilt erinev. Sellise neerupealiste kasvaja sümptomid naistel on väga selged. Nende hääletämber väheneb, kliitori suurus suureneb, samuti täheldatakse meeste tüüpi juuste kasvu. Meestel on seda tüüpi neerupealiste kasvajate puhul järgmised sümptomid:
- tõhususe märkimisväärne langus;
- piimanäärmete suuruse suurenemine;
- munandite suuruse vähenemine.
Tähtis! Selliste sümptomite avastamisel peate viivitamatult konsulteerima endokrinoloogiga. Pahaloomuliste kasvajate puhul on oluline võimalikult kiiresti läbi viia radikaalne ravi.
Kortikoesteroomid
Kui see kasvaja areneb tüdrukutel, aitab see kaasa kiiremale puberteedile. Neil on laienenud piimanäärmed ja välissuguelundid. See suurendab ka kasvutempot. Lisaks võib neil tekkida tupeverejooks. Küpsetel naistel see haigus praktiliselt ei avaldu kliiniliselt. Seda saab selles patsientide kategoorias tuvastada ainult instrumentaalsete ja laboratoorsete uuringute tulemuste põhjal.

Mis puutub poistesse, siis neil on see neerupealiste kasvaja, mis väljendub seksuaalse arengu hilinemises. Kui see haigus tekib küpsel mehel, suurenevad tema piimanäärmed, tõuseb hääletämber, väheneb munandite ja peenise suurus, karvad lakkavad näol ja kõhul kasvamast.
Androsteroomid
Sellel kasvaja variandil on erineva soo ja vanusega inimestel ka veidi erinev kulg. Lastel vasaku neerupealise kasvaja, nagu ka parempoolne, väljendub kiires füüsilises arengus, varases seksuaalarengus. Nad kasvavad kiiresti ja neil on varakult puberteedi sekundaarsed tunnused. Sellistel patsientidel muutub hääl jämedaks, ilmub akne.
Küpsetel meestel võivad sellised neerupealiste kasvajad olla üldiselt asümptomaatilised. Sel juhul muutuvad need juhuslikeks leidudeks muude haiguste ultraheliuuringu käigus.
Androsteroomil küpsetel naistel on üsna iseloomulik sümptomatoloogia:
- menstruatsiooni katkestamine;
- juuste kasv näol, rinnal ja kõhul;
- kliitori, emaka ja piimanäärmete suuruse vähenemine;
- hääle tämbri langetamine;
- seksuaalse soovi suurenemine;
- nahaaluse rasvakihi kiire põhjendamatu vähenemine.

Ebatüüpilistel juhtudel on androsteroom võimeline tootma mitte ainult androgeene, vaid ka kortikosteroide, mis aitab kaasa vererõhu tõusule ja muude hüperkortisolismi sümptomite tekkele. Sel juhul nimetatakse selliseid kasvajaid kortikoadrosteroomideks.
Feokromotsütoom
See kasvaja variant võib toimuda mitmel viisil:
- paroksüsmaalne;
- konstantne;
- segatud.
Teistest sagedamini esineb feokromotsütoomi kulgemise paroksüsmaalne variant. Seda iseloomustab vererõhu järsk tõus kuni 300 mm Hg. Art. ja veel. Selle tagajärjel tekivad inimesel tugevad peavalud, pearinglus, üldise nõrkuse hood, iiveldus, oksendamine, raskustunne rinnaku tagumises piirkonnas, südame löögisageduse tõus, värisemine, urineerimise sageduse ja mahu suurenemine ning ärevus. . Rünnak võib kiiresti peatuda ja vererõhu tase normaliseerub. Samal ajal püsivad peavalu, pearinglus ja üldine nõrkus.
Püsiva feokromotsütoomi vormiga täheldatakse kõiki neid sümptomeid patsiendil peaaegu pidevalt. Samal ajal on nende raskusaste mõnevõrra väiksem kui haiguse paroksüsmaalses vormis.
Feokromotsütoomi segavormiga on patsiendil pidevalt kõrgenenud vererõhk (ligikaudu 200 mm Hg), perioodiliselt tõuseb see kuni 300 mm Hg. Art.
Märge. Feokromotsütoom võib põhjustada vereringehäireid, sealhulgas insulti.
Diagnostika põhimõtted
Neerupealiste kasvajahaiguste korral on oluline alustada ravi võimalikult varakult. Seetõttu peaksite esimeste iseloomulike sümptomite ilmnemisel konsulteerima endokrinoloogiga. See spetsialist suunab patsiendi esmalt neerupealiste ultraheliuuringule. Kui avastatakse mingeid muutusi, tehakse neerupealiste hormoonide taseme kontrollimiseks vere- ja uriinianalüüs.

Kui arst kahtlustab pärast neerupealiste ultraheliuuringut selles piirkonnas kasvajat, suunab ta patsiendi magnetresonantstomograafiale. Sellel uurimismeetodil on kõrge visualiseerimisvõime ja see aitab diagnoosi selgitada.

Ravi põhialused
Erinevat tüüpi kasvajahaiguste ravi lähenemisviis on mõnevõrra erinev. Kui tuvastati kuni 3 mm suurune healoomuline kasvaja, mis ei tooda hormoone ja millel puuduvad pahaloomulise kasvaja tunnused, siis ravi läbi viia ei pea. Kasvaja kasvu kontrollimiseks peab patsient 2 korda aastas läbima neerupealiste ultraheliuuringu.
Kui me räägime hormoonaktiivsetest kasvajahaigustest, eriti pahaloomulistest, siis tehakse kirurgiline sekkumine. Selle maht sõltub kasvaja suurusest ja selle idanemisastmest teistes kudedes.
Märge. Kõige sagedamini eemaldatakse kogu kahjustatud neerupealised, isegi kui esineb ainult fokaalne patoloogiline protsess. Näiteks parema neerupealise kasvaja korral eemaldatakse tavaliselt kogu nääre. Kui metastaase pole, viib selline ravi sageli täieliku taastumiseni.

Neerupealiste pahaloomuliste kasvajate metastaaside esinemisel teistesse organitesse ei tehta kirurgilist ravi alati või viiakse läbi koos spetsiaalsete radioaktiivsete isotoopide kasutuselevõtuga, mis vähendavad haiguse progresseerumise kiirust.
Tähtis! Pahaloomuliste kasvajate ravi tuleb läbi viia igal juhul ja võimalikult varakult. Sellest sõltub inimese edasise elu kvaliteet ja kestus.
Neerupealiste kasvajad kujutavad endast suurt ohtu, kuid õigeaegse ravi ja korraliku raviga on sellistest haigustest võimalik tüsistusteta lahti saada.
Allikas: pozhelezam.ru