Стеноз носослезного канала (дакриостеноз) – это патологический процесс, который приводит к нарушению продвижения жидкости по носовому проходу. Возникновению стеноза слёзного канала способствует множество факторов. Патологический процесс запускают вирусные, бактериальные поражения слизистой носа и конъюнктивы глаза. Отсутствие лечения приводит к повышению риска развития непроходимости слезного протока.
Патология бывает врожденной, которая выявляется у 6% младенцев и приобретенной, которая в основном диагностируется у пожилых людей (чаще всего у женщин).
Врожденный дакриостеноз у новорожденных появляется в результате формирования общей сетки сосудов слезного канала и носа, особенностей строения слезных путей, появление дивертикулов.

Приобретенная форма развивается под воздействием следующих факторов:
- воспалительные патологии, новообразования доброкачественного и злокачественного характера в области слезоотводящей системы;
- тяжелые травмы носа и глаз;
- постоянные инстилляции глазных капель;
- лучевая терапия;
- операции на носовых пазухах.
Редкой формой считается идиопатический стеноз слёзного канала, при котором заболевание развивается по неизвестной причине.
Симптоматика
Болезнь проявляется довольно специфическими признаками, поэтому для опытного врача поставить точный диагноз не составляет труда.
В целом заболевшие или их родственники могут заметить следующие симптомы, характерные для стеноза носослезного канала:
- постоянное обильное слезоотделение без видимых причин;
- ухудшение зрения;
- фотофобия;
- появление опухоли в области уголка глаза, где расположен слезный мешочек, при нажатии на который из слезных точек выделяется гнойный экссудат;
- над пораженным глазом веки немного опущены, а кожа красная и горячая;
- покраснение глазной конъюнктивы из-за воспалительного процесса, к которому привело сужение слезного канала и нарушение оттока жидкости;
Припухлость в уголке глаза со временем растет, кожа над ней истончается и самопроизвольно вскрывается, на этом месте появляется свищ. Такая ситуация довольно опасна для жизни пациента. Вскрытие опухоли сопровождается выделением гноя, который разносится с током крови по организму. А так как патология развивается рядом с головным мозгом, это может привести к тяжелым последствиям и даже к смертельному исходу. Для предотвращения такого развития событий необходимо при появлении первых признаков обратится к врачу.
Диагностика
Первичный осмотр у взрослых проводит терапевт (можно самостоятельно обратиться к офтальмологу). Если болеет ребенок, родители должны обратиться к педиатру.
Диагностические мероприятия начинаются со сбора анамнеза, в ходе которого врач расспрашивает о беспокоящих симптомах. Затем проводят:
- физикальный осмотр;
- тонометрию;
- биомикроскопию;
- оценку суммарной слезопродукции (проба Шиммера);
- УЗИ, МРТ, КТ пазух носа;
- исследование содержимого канала на выявление бактерий.
В обязательном порядке проводится колларголовая проба или проба Веста. В глаз закапывают красящее вещество. В нос вставляют ватную турундочку и ждут 10 минут. Если за это время вата окрасится, это означает, что проба положительная и носослезные каналы проходимы. Если же турундочка останется чистой, значит речь идет о нарушении проходимости каналов.
Методы лечения
Некоторые люди пытаются самостоятельно устранить дакриостеноз, что делать крайне не рекомендуется. Терапевтический способ должен выбирать врач исходя из степени сужения протоков. Для лечения стеноза слёзного канала проводят его промывание растворами глюкокортикоидов, антибиотиков, протеолитических ферментов.
Непроходимость в основном устраняют с помощью капель и мазей. Их в обязательном порядке должен прописывать только врач, который определит дозировку. Обычно назначают Вигамокс, Тобрекс, Офтаквикс, Левомицетин, Гентамициновую и Дексаметазоновую мази. Для промывания глаз назначают антисептические растворы Фурацилина, Хлоргексидина.
В более сложных случаях назначают следующие процедуры:
- Интубация. Для этого в проток вставляют трубку из полимерных материалов, через которую отводится лишняя жидкость. Через 6 месяцев ее удаляют.
- Баллонная ангиопластика . В узкий слезный канал вводится трубка, на конце которой закреплен баллон. Его осторожно надувают, постепенно расширяя стенки протоков.
Массаж
В детском возрасте сужение слезного канала устраняют с помощью массажа, в результате которого разрывается эмбриональная мембрана и восстанавливается проходимость слезных путей. Процедура сводится к 7-10 толчковым движениям внутреннего уголка глаза.

Перед проведением массажа необходимо надеть стерильные медицинские перчатки. Протереть глаз ребенка ватным тампоном, смоченным в отваре ромашки, в направлении от виска к носу. Осторожно нащупать пальцем во внутреннем уголке глаза небольшой бугорок и начать его массировать. При этом должен выделяться гной, который следует удалять при помощи промываний антисептиками.
После окончания массажа глаз закапывают Левомицетиновые капли или Витабакт. Массаж следует проводить 5-6 раз в день. Если через 3 месяца регулярных процедур проблема не разрешилась, врач предложит проведение операции по зондированию носослезного канала. В него вводят зонд, с помощью которого прорывают эмбриональную пленку. В особо трудных случаях требуется проведение дакриоцисториностомии.
Осложнения и прогноз
В большинстве случае прогноз при стенозе слёзного канала является положительным, но только если обращение к врачу было своевременным и сразу началось лечение. Если же терапия опоздала, возможно развитие осложнений. Любое сужение слезного канала приводит к нарушению слезоотведения, естественной циркуляции жидкости, сухости глаз, воспалению краешков век, образованию свища в слезном мешке.
Профилактика
Врожденную форму дакриостеноза невозможно предотвратить. Эмбриональная пленка образуется у каждого плода в период внутриутробного развития. И если она не лопнет при первом крике ребенка, нужно будет устранять ее самостоятельно или с помощью врачей. Стеноз слёзного канала приобретенной формы можно предотвратить с помощью элементарных гигиенических правил. Не следует прикасаться к глазам грязными руками, нужно правильно использовать контактные линзы и регулярно посещать офтальмолога.
Эти методы позволят предотвратить развитие дакриостеноза и существенно повысит эффективность терапии при обнаружении патологии.
Стеноз и недостаточность слезных протоков – это сужение слезного протока. Это расстройство может возникнуть у детей и взрослых. Этиология и патогенез: Выделяют врожденный стеноз и недостаточность слезных протоков: - атрезия слезной точки; - сужение, недоразвитие слезной точки; - деформация слезной точки; - дополнительные слезные точки; - дислокация слезных точек. А также приобретенные: - сужение слезной точки; выворот нижнего слезной точки; - старческая гипертрофия слезных сосочков. Факторами риска появления стеноза слезных протоков у ребенка являются: Преждевременные роды; Аномальное развитие лица или черепа. Симптомы: Слезотечение; Периодическое покраснение или раздражение глаз; Инфекции слезного протока (воспаление слезного мешка), что вызывает покраснение, припухлость вокруг глаз, выделение гноя; Мутные или слизистоподобные выделения из слезного протока; Корочка на веке; Кровь в слезах. Диагностика - врачебный осмотр и сбор анамнеза - визометрия (измереие остроты зрения) - осмотр - канальцевая и слезоносовая пробы. Лечение Расширение слезной точки по методу Арльта. Операция по методу Блашкевича (при вывороте нижней слезной точки). Операция по методу Похисова. Диспансерное наблюдение 1 раз в год.
Дакриоцистит у новорожденных составляет 6-7% от всех случаев глазных заболеваний. Нарушение оттока слезы провоцирует застой и воспаление слезного мешка (дакриоцистит), а затем конъюнктивит, из-за которого истинной причины заболевания родители не замечают. При этом месяцами борются с клиническими последствиями.
Постоянные слезы – обычное дело для новорожденного ребенка. Но если вы стали замечать беспричинное с одного или обоих глаз, после сна, присоединились признаки воспаления либо выделение гноя, а выбранное вами лечение не приносит результата, возможно, пора пересмотреть диагноз.
Непроходимость слезного канала наблюдается у всех новорожденных. Это анатомическая особенность развития эмбриона. При формировании дыхательной системы в утробе матери слезный канал закрыт тонкой эпителиальной перегородкой (пленкой), которая защищает дыхательную систему малыша от попадания околоплодных вод.
Когда малыш родился, набрал воздуха в легкие и первый раз заплакал, под давлением пленка разрывается, освобождая проходимость слезных канальцев.

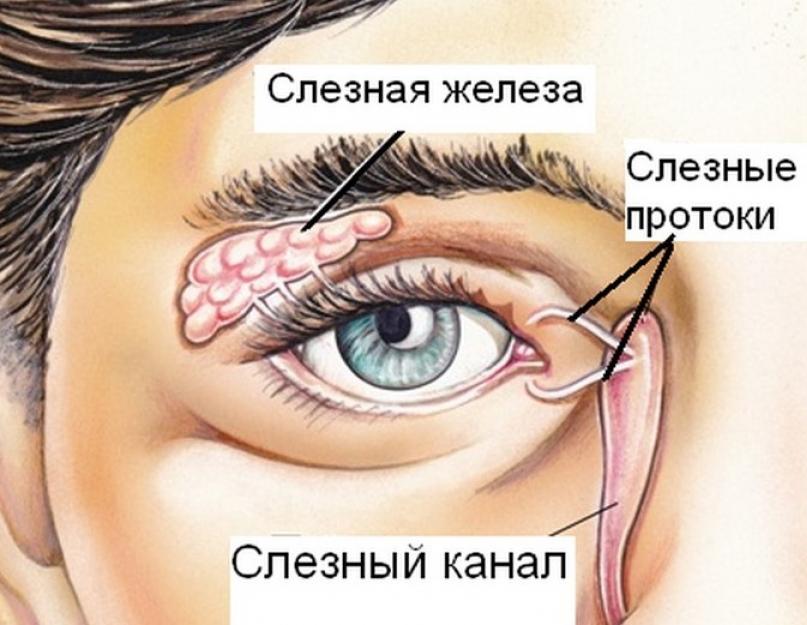
Слеза продуцируется в железе, которая расположена под верхним веком. Она омывает все глазное яблоко и копится в уголках глаз возле носа. Там расположены слезные точки – это два отверстия, за которыми находятся слезные каналы, верхний (поглощает 20%) и нижний (80%). Через эти канальцы слезы вытекают в слезный мешок, а затем в носовую полость.
Закупорка, обструкция, стеноз, слизистая пробка или просто узкий слезный канал у ребенка, который приводит к застою слезы, а впоследствии воспаляется, называется дакриоциститом.
Бывает врожденный (первичный) дакриоцистит у новорожденных, который проявляется сразу после рождения, а со временем проходит сам у детей до года. А бывает вторичный (приобретенный) дакриоцистит, проявляется он не сразу, не проходит после года и дольше, является следствием закупорки канальцев уже после рождения.

Слезы отвечают за увлажнение глаза, питание роговицы, содержат растворенные иммунные комплексы для борьбы с бактериями, которые попадают в глаз из воздуха. Вместе с липидным слоем слеза формирует глазную пленку, которая, помимо защиты от пересыхания, уменьшает трение между веком и глазным яблоком. Поэтому любое сужение или стеноз слезного канала нарушает процесс естественного слезообразования, естественной циркуляции, что приводит к осложнениям.
Последствия дакриоцистита у детей:
- гнойный, инфекционный конъюнктивит;
- снижение остроты зрения;
- флегмона слезного мешка;
- появление свищей слезного мешка;
- развитие и генерализация инфекции.
Причины возникновения
Непроходимость слезного канала у новорожденного или грудничка объясняется отсутствием разрыва защитной пленки, которая дана нам при рождении. Либо же наличием сопутствующих спаек или слизистых пробок, от которых новорожденный не смог избавиться с помощью первого крика.

Причины дакриоцистита у новорожденных:
- анатомическая недоразвитость слезовыводящей системы;
- излишняя извилистость или сужение канальцев;
- аномалия расположения слезного мешка;
- искривление костей лицевого черепа;
- полипы, выросты, опухоли, которые физически перекрывают отток.
Дакриоцистит у детей постарше возникает вследствие травматизации, физического повреждения, воспалительного процесса или как осложнение более серьезного заболевания.
Симптомы болезни
Закупорку слезного канала у детей часто путают с обычным , лечат неделями не ту проблему. Чтобы отличить конъюнктивит от дакриоцистита, нужно внимательнее присмотреться к новорожденному малышу.

- Вы можете заметить, что периодически у новорожденного катится слеза с одного или обоих глаз без видимых причин, когда малыш улыбается. Это говорит о том, что слезе просто некуда деваться, а излишки вытекают по щекам.
- Далее происходит застой. Грязные слезы, омывавшие глазное яблоко, скапливаются в мешочке, образуя «болото». На этом этапе присоединяется воспалительный процесс, мы видим покраснение, припухлость, отечность, все признаки конъюнктивита.
- На следующем этапе дакриоцистита у новорожденного начинают закисать глазки, сначала только после сна, потом постоянно.
- Далее появляются , а при надавливании на припухлость в проекции слезного мешка из него вытекает гной.
- Со временем процесс усугубляется, а антибактериальное лечение дает лишь временный результат.
Диагностика
Дакриоцистит новорожденных точно диагностировать может только врач-офтальмолог. На первом этапе при подозрении, что слезный канал у ребенка забит, вы можете обратиться к врачам-педиатрам на приеме или к патронажной медицинской сестре, а далее необходимо посетить окулиста.
На приеме врач проведет осмотр новорожденного, назначит необходимые процедуры, анализы, пробы. С помощью красящего вещества (раствор колларгола или флюоресцеина) и пробы Веста проверяется наличие закупорки. При этом капают капли с красителем в глаз и засекают время их появления, а также количество на ватном тампоне в носу.

Иногда необходима консультация смежных специалистов, осмотр отоларинголога на предмет строения носовых пазух или перегородки. Если есть необходимость, назначают УЗИ, компьютерную томографию костей лицевого черепа, лабораторные исследования.

При присоединении воспаления берут бактериологическую пробу выделений из глаза на флору и чувствительность к антибиотикам.
Видео: Справочник здоровья: Дакриоцистит
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный - это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Используйте препараты только в детской дозировке и строго соблюдайте правила и технику массажа.

Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Видео: Дакриоцистит или закисание глаз у младенцев
Массаж
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является . Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу-вверх необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Видео: Как делать массаж слёзного канала?
Операция
Оперативное вмешательство является самым радикальным способом при дакриоцистите у маленьких детей и применяется только в том случае, если предыдущие методы не сработали. Тогда хирургическим путем восстанавливается проходимость. Процедура происходит в условиях стационара, под местной или общей анестезией.
Если после консервативного лечения дакриоцистита слезный канал у новорожденного так и не открылся, применяют:
- Искусственный прокол слезного канала у новорожденных.
- Пластику канала при аномалии строения.
- Бужирование, зондирование слезного канала.

Самым популярным является зондирование. При этом в отверстие слезного канала вводится маленький тоненький зонд, который пробивает пробки, разрывает пленки, спайки, а также расширяет проходимость слезовыводящих путей. Процедура занимает несколько минут, безболезненная, но неприятная для новорожденного малыша. В некоторых случаях через пару месяцев зондирование повторяют.
Сохраните статью о детском дакриоцистите в закладках, поделитесь ей с друзьями в социальных сетях. Эта информация будет полезна всем, у кого уже есть малыш или тем, кто только готовится стать родителями.
Стеноз слезного канала – диагноз, достаточно часто встречающийся у новорожденных. Иначе это состояние называют “стоящей слезой”, так как из-за непроходимости канала не происходит естественный отток слезной жидкости. В нашем случае проблема оказалась наследственной – без малого 30 лет назад мои родители также столкнулись с подобным диагнозом, поставленным мне в возрасте трех месяцев. Поэтому когда у моей дочки начали слезиться глазки, поводов для паники у меня не было, ведь самая вероятная причина уже была известна.
Что у малышки начал подтекать левый глазик, я заметила еще в роддоме примерно на 3 день. Неонатолог решила, что причина в том, что туда попали частички кожи. Как раз в это время у дочки стала шелушиться подсыхающая кожица, верхний слой которой должен был полностью сойти, поэтому теория вполне могла оказаться верной. Нам посоветовали почаще промывать глазки кипяченой водой и через пару дней отпустили домой.
Но обычные промывания никакого эффекта не давали , а когда после выписки к нам пришел врач, оба глаза начали слезиться и даже гноиться. Нам прописали капли и отвар ромашки либо слабый раствор фурацилина для очистки глаз, так как предположительно в роддоме в них попала инфекция. Через неделю, несмотря на выполнение всех рекомендаций, лучше не стало, скорее, даже наоборот, а к тому моменту, как нас повторно посетил врач, глаза уже довольно сильно гноились.
В итоге Лисе назначили еще два вида глазных капель, одни из которых были антибиотиком. Ситуация немного улучшилась, но глаза продолжали слезиться. Подозрение на то, что инфекция – это не причина, а следствие, становилось все более обоснованным.
Капли и массаж
К окулисту мы попали только в месяц, после визита к неонатологу. Врач, наконец, поставила диагноз, прописала еще 2 вида капель и массаж слезного протока. Повторный визит был назначен через 4 недели.
Капли дочки не подошли, от них глаза только еще больше воспалялись и гноились. Единственное, что реально действовало – это промывание отваром ромашки, который, вопреки опасениям, не вызывал сухости или раздражения.
Как именно нужно делать массаж, мне толком не показали, так как ребенка окулист трогать отказалась, а ее объяснения на словах, как впоследствии выяснилось, я поняла по-своему. К тому же для достижения положительного результата процедуру нужно повторять по 6 раз в день, о чем мне тоже забыли сообщить.
В итоге, разумеется, за месяц ничего существенно не изменилось. Мы вылечили инфекцию, но глаза продолжали слезиться, а значит, новое воспаление было только вопросом времени. Во второй раз нам повезло попасть к другому специалисту, гораздо более ответственно подошедшему к консультации. Дочке прописали еще одни капли, а я, наконец, получила подробную инструкцию, как делать массаж. Следующий визит должен был состояться в 3-месячном возрасте.

Я честно старалась закапывать, промывать и массировать с той регулярностью, которая была предписана. Но проблема заключалась в том, что чем старше становилась Лиса, тем более негативно она воспринимала все эти манипуляции . В какой-то момент я поняла, что в одиночку мне с ней просто не справиться. Дочка крутила головой, хватала меня за руки, извивалась. Ей не было больно, просто любые попытки промыть ей глаза, сделать массаж, очистить нос или уши она воспринимала в штыки, начинала кричать и вырываться. Теперь все это делать приходилось в 4 руки, и, как следствие, ни о каких 6 разах в день речи уже просто не шло.
Походы к окулисту и новые назначения
Когда Лисе исполнилось 3 месяца, на улице похолодало, и глаза загноились уже всерьез, так что с утра их приходилось тщательно промывать, иначе малышке было тяжело разлеплять ресницы. Во время запланированного визита к окулисту врач дала нам направление на консультацию в детскую больницу и прописала еще одни капли.
Вообще, за 5 месяцев, в течение которых я занималась лечением дочкиных глаз, мы успели прокапать Офтальмоферон, Левомецитин, Тобрекс, Окаместин и еще полдюжины различных препаратов, но единственное, что реально помогло – капли Тобрисс индийского производства.
Найти их в аптеках оказалось довольно сложно, везде предлагали Тобрекс, так как в них одно и то же активное вещество. Тем не менее Тобрекс лишь усугублял ситуацию, а Тобрисс справился с проблемой меньше, чем за 3 дня. Более того, в процессе лечения (а может быть, из-за обилия гнойных выделений) на правом глазу, наконец, прочистился слезный канал.
Записаться на консультацию к офтальмологу в детскую больницу удалось только на конец следующего месяца . Все это время я продолжала регулярно промывать глаза и делать массаж по мере возможности, но левый глаз продолжал слезиться – непроходимость канала была по-прежнему очевидна.
Посещение больницы вызвало у меня недоумение, и речь идет не об ожидании в очереди или неадекватном отношении персонала, в этом отношении все было относительно неплохо. Нас приняла врач-офтальмолог явно моложе меня, внимательно все посмотрела, пощупала, увидела стеноз каналов обоих глаз (хотя по факту в тот момент был уже только левый) и сделала назначения.

Делать массаж, капать еще одни новые капли (я удивилась уже самому факту, что существует что-то, что мы еще не капали) и прийти на повторный прием через неделю. Разумеется, в регистратуре посмотрели на меня с равнодушной усталостью и сказали, что записи к офтальмологу до конца декабря нет.
Справедливости ради, когда я сообщила эту информацию врачу и спросила, как поступить, она не послала нас записываться на платный прием, а отправилась к заведующей выяснять, что делать. Пока мы ждали ответа, успели посетить еще и ЛОРа, консультация которого была необходима для продолжения наблюдения у офтальмолога. В итоге мне сообщили, что в начале декабря начнет работать новый врач, запись к которому начнется через неделю.
В итоге примерно через 10 дней мы отправились на повторный прием. Лису внимательно осмотрели (на этот раз увидели стеноз только одного из каналов), обсудили предыдущие попытки лечения и предложили операцию. Я согласилась.
Мнение редакции
Елена Калита
Редактор журнала
Если действия родителей по отношению к заболевшему малышу служат цели его выздоровления, значит, они правильны.
Операция зондирования канала – стоит ли опасаться?
Зондирование слезного канала проводится, как правило, в возрасте от трех месяцев до года (Лисе уже было 5,5 месяцев). В ходе операции, проводимой под местным наркозом, в слезный проток вводят зонд, который прокалывает перекрывающую его пленку, после чего канал обильно промывается дезинфицирующим раствором. Продолжительность операции составляет всего 5-10 минут.
Я не считаю, что операция – это всегда лучший выход из ситуации и даже рада, что в нашей стране врачи, наконец, начали считать, что лучшая операция – это та, которой удалось избежать. Но в данном случае я взвесила все “за” и “против” и приняла решение в пользу зондирования. Во многом на мое мнение повлиял тот факт, что я сама в детстве перенесла подобное вмешательство, которое прошло для меня относительно безболезненно и без каких-либо последствий.
Чем старше ребенок, тем больший стресс он испытывает от проведения подобных манипуляций, поэтому ждать еще несколько месяцев, ежедневно подвергая дочку экзекуции в виде массажа (напоминаю, 6 раз в день!) и риску новой инфекции, а значит, и приему антибиотиков, я была не готова.
Даже несмотря на то, что операционное вмешательство – это всегда риск. В данном случае в результате ошибок врачей было возможно возникновение кровотечения, воспаления или рубцов, а также необходимости повторного зондирования.

Племяннице одной моей хорошей знакомой родители смогли прочистить канал самостоятельно. На это потребовалось 7 месяцев активной работы.
Перед зондированием нам нужно было сдать 2 анализа крови, получить справку от педиатра (или неонатолога) и направление от окулиста из детской поликлиники. Это если не считать целую кипу ксерокопий всевозможных документов. В день операции в больницу в центре города нужно было приехать к 9 утра, поэтому мы взяли такси и в итоге, опасаясь пробок, прибыли на место гораздо раньше. Еще на 20 минут опоздал врач. Сама процедура действительно заняла не больше 5 минут . Лису у меня забрали, унесли в кабинет и почти сразу же вернули, зареванную, но абсолютно невредимую. Прописали очередные капли и обильное промывание носа 3 раза в день, чтобы избежать повторной закупорки канала из-за отека.
Слезы – это не только проявление бурных эмоций. Слезная жидкость образует на поверхности глазного яблока пленку, предохраняя его от высыхания. В слезе содержатся антитела и особые вещества, обладающие антимикробной активностью, что способствует защите глаза от инфекции.
Вырабатывается слезная жидкость в слезной железе, которая расположена под верхним веком и в дополнительных железах конъюнктивы. У внутреннего края глаза слеза скапливается и через слезные канальцы, находящиеся у век, оттекает в слезный мешок, а затем – в полость носа по носослезному каналу. При моргании слезная пленка на поверхности глаза обновляется. Для того чтобы помочь маленькому ребенку, который не может еще рассказать о своих неприятных ощущениях, взрослому важно научиться видеть симптомы непроходимости слезного канала и провести назначенное специалистом лечение.
До рождения слезные каналы плода имеют тонкую перепонку из эмбриональной ткани, защищающую глаза от попадания в них околоплодных вод. При рождении, когда ребенок делает первый вдох, эта пленка разрывается, и его глазки начинают нормально работать. В случае, если уже ненужная защита не исчезает, отток слезы нарушается, слеза застаивается, присоединяется инфекция и возникает – гнойное воспаление слезного мешка.
Порой такая ситуация расценивается как , родители используют глазные антибактериальные капли, промывают глаза ребенку антисептиками, отваром ромашки. На какое-то время лечение помогает, но вскоре проблема возобновляется, это происходит потому, что не ликвидируется причина болезни.
Симптомы непроходимости слезного канала у грудничков
При этой патологии отток слезы у младенца нарушен, она застаивается в слезном мешке и инфицируется.По статистике, непроходимостью слезных путей страдает около 5 % младенцев, однако в той или иной степени с этой проблемой сталкиваются многие родители. Возникают следующие симптомы:
- появление гнойного отделяемого из глаза новорожденного на второй неделе его жизни;
- покраснение конъюнктивы и кожи у внутреннего угла глаза;
- болезненная припухлость, отек век;
- слезотечение;
- выделение гноя из слезной точки при надавливании на область слезного мешка;
- слипшиеся реснички после сна;
- временный эффект от применения антибиотиков и антисептиков.
Эта патология может быть и односторонней, и двусторонней, но чаще бывает с одной стороны.
Как можно уточнить диагноз
Чтобы выяснить, проходимы слезные пути или нет, используется проба Веста, или колларголовая проба. Проба проводится врачом и заключается в том, что в оба глаза малыша закапывается по одной капле 3 % колларгола, безвредного красящего вещества. В носик ребенка вставляется ватный фитилек.
Если спустя 10–15 минут красящее вещество появляется на фитильке, значит, слезные каналы проходимы (проба положительная). Если же фитилек остается чистым, значит, оттока жидкости в носовую полость нет, и проходимость слезных путей нарушена (проба отрицательная).
Пробу можно расценить как положительную и в случае, если через три минуты конъюнктива посветлеет.
Проба Веста не дает возможность определить уровень поражения и его характер, поэтому дополнительно назначается консультация оториноларинголога (ЛОР-врача). Он поможет выяснить, не обусловлено ли затруднение оттока слезной жидкости насморком, отеком слизистой и другими проблемами носоглотки.
Лечение
У некоторых детей к концу второй недели жизни остатки эмбриональной ткани в слезных каналах исчезают самостоятельно, и проблема разрешается. В некоторых случаях пробка сохраняется, и без помощи детского офтальмолога не обойтись.
К врачу нужно обратиться как можно раньше, чтобы избежать тяжелого осложнения дакриоцистита новорожденных – флегмоны слезного мешка. Осложнение сопровождается повышением температуры тела, ребенок становится беспокойным, плачет, что еще больше усугубляет проблему. Отсутствие лечения дакриоцистита может привести к формированию свищей слезного мешка.
Прежде всего, ребенку назначается массаж слезного канала , который родители должны будут проводить ребенку дома регулярно. С помощью массажных движений в носовом протоке вызывается повышенное давление, что помогает разорвать эмбриональную перепонку и восстановить проходимость слезных путей.
Правила проведения массажа
- Перед процедурой нужно тщательно вымыть руки, ногти коротко остричь.
- Ватным тампоном, смоченным в растворе фурацилина (1:5000) или в отваре ромашки, удаляют гной, протирая глазную щель от виска к носу, т. е. от внешнего края глаза к внутреннему. Марлевые тампоны не используют, потому что они оставляют ворсинки.
- Сам массаж состоит из 5–10 толчкообразных движений, которые выполняются указательным пальцем. Нащупав пальцем во внутреннем уголке глаза маленький бугорок, необходимо найти его самую высокую точку, максимально удаленную от носа. Нажав на эту точку, нужно пальцем провести сверху вниз по направлению к носику ребенка. Движения повторяются 5–10 раз без перерыва.
- При надавливании на слезный мешочек может выделяться гной. Его удаляют с помощью промывания и продолжают массаж.
- В конце манипуляции в глаз малыша закапывают глазные капли.
Процедуру массажа нужно выполнять 4–7 раз в день на протяжении двух недель как минимум. Как правило, к 3–4-му месяцу проблема у ребенка разрешается.
В дополнение к массажу назначается промывание глаза и закапывание противовоспалительных капель. В качестве глазных капель чаще всего используют 0,25%-ный Левомицетин, Витабакт.
Если массаж не помогает
 Если консервативное лечение не дает желаемого эффекта, проводят бужирование слезного канала.
Если консервативное лечение не дает желаемого эффекта, проводят бужирование слезного канала. К шестимесячному возрасту ребенку важно восстановить проходимость слезных путей, иначе тонкая мембрана уплотняется, и преодолеть преграду становится гораздо сложнее.
Если массаж результата не дал, то малышу необходима хирургическая помощь – зондирование (бужирование) слезного канала. Операция проводится под местным наркозом и заключается в том, что врач вводит зонд в слезно-носовой канал, прорывая эмбриональную пленку.
После процедуры назначается курс массажа и специальные глазные капли для профилактики образования спаек (в случае возникновения эти спайки приведут к рецидиву заболевания).
Если через полтора-два месяца глаза продолжают гноиться, то операцию повторяют.
В случае, если зондирование неэффективно, необходимо дополнительное обследование младенца для исключения аномалий развития слезно-носового канала, искривления носовой перегородки и другой патологии. В некоторых случаях ребенку может понадобиться дакриоцисториностомия – сложное оперативное вмешательство, которое выполняется по достижении малышом пяти-шестилетнего возраста.
Резюме для родителей
Постоянное слезотечение, а тем более выделение гноя из глаза у новорожденного ребенка должно насторожить вас. Хотя непроходимость слезного канала у малыша может ликвидироваться самопроизвольно, надеяться только на это нельзя. Нужно обязательно показать ребенка врачу-офтальмологу, чтобы он в случае необходимости своевременно назначил лечение.
К какому врачу обратиться
При появлении у малыша симптомов непроходимости слезного канала нужно обратиться к офтальмологу. Обычно такие проявления замечает педиатр во время регулярных осмотров. При необходимости ребенка консультирует и ЛОР-врач.