Az atópiás dermatitisz etiológiája változatos. Fontosak az allergiás tényezők. Megjelenik a bőrforma.
Az etiológia toxikus anyagokhoz kapcsolódik. Az öröklődés számít. A test érzékennyé válik. Az érzékenységet az immunglobulin határozza meg.
Az immunglobulin egy fehérjevegyület. Főleg E osztály. Ennek túllépése reakciót vált ki. Allergiás reakció.
Az atópiás dermatitis gyermekeknél gyakori betegség. A másik neve az allergiás ekcéma. Ekcéma - bőr megnyilvánulása allergiák.
Atópiás dermatitis csecsemőkorban
A betegség kialakulásának időszaka az első hónapok. Lehet folytatni. Minden a gyermek állapotától függ.
A betegség az első tizenkét hónapban nyilvánul meg. Családi hajlam eseteinek jelenlétével. Csecsemőkorban nem gyakran jelenik meg. Lekövethető:
- orr allergia;
A bronchiális asztma az allergének bejutásának következménye. Ez a tény bebizonyosodott. Az ENT szervek érzékenyek az ilyen reakciókra.

Az orrüregben kialakuló allergiát nehéz kezelni. Ugyanez a helyzet a bronchiális asztmával. A fejlődés útja a táplálkozás. Mesterséges etetés nem szükséges.
Az anyatej provokáló tényező. Szóval fontolgatják. A bőrkárosodás jelentős tényező. Károkat is okoz.
A nedves bőr hajlamos a reakciókra. Jelentősek:
- vegyszerek;
- szintetikus ruházat
Az allergének allergiát váltanak ki. Lényeges lehet:
- tejtermékek;
- mókusok
Egyes esetekben mindkettő. A helytelen táplálkozás provokáló jelenség. Például egy nő étrendje a terhesség alatt. A toxikózis következményei az allergiák okai.
Az atópiás dermatitisz klinikai képe eltérő. A tünetek a következők:
- az arcbőr hámlása;
- a fenék vörössége;
- idegrendszeri rendellenességek;
Csecsemőkori atópiás dermatitis - veszélyes betegség. Mert krónikus lefolyású. Hajlamos a visszaesésre.
Lehetséges másodlagos károsodás. Általában bakteriális természetű.
Kezelési módszerek
Az atópiás dermatitisz kezelése hosszú távú. Főleg csecsemőknél. Különféle módszerek.

Az orvostudomány és a diéta fontos. Az étrend a következőket tartalmazza:
- terhes nő táplálkozása;
- diéta csecsemő
Az étrendet szakember írja fel. Az étrend be van állítva. A széklet visszatartásának megszüntetése.
Vannak módszerek a székrekedés kezelésére. Ezek a következők:
- gyertyák;
- eleget inni;
- tejtermék
Ezek a módszerek vajúdó nők számára készültek. Terápiában széles körben használják. Segít csökkenteni a székrekedés kockázatát.
Táplálkozás allergiák számára
A legjobb módszer bizonyos keverékek. Természetes összetevőket tartalmaznak. Teljesek. A tehéntej kizárva.
Ha nincs hatás, akkor másokat használnak. Nem tartalmazza:
- fehérje termékek;
- csirke hús
Az étel teljes. A táplálkozás egyensúlya megmarad. Mindenképpen igyál. Elegendő mennyiségben.

A szénhidráttartalmú ételek kizárása. Hozzájárulnak az allergiához. Lakásának pormentesítése a kulcsa az allergia csökkentésének. A por hipoallergén.
Szintetika nélküli csecsemőruhák. Gyógynövényes oldatokat használnak. A szappan természetes, adalékanyagok nélkül. A baba törlőkendők hatékonyak.
A gyógyszerek közé tartoznak a helyi kenőcsök. Ezek lehetnek hormonális krémek. Igazolt:
- antihisztaminok;
- baktériumok elleni gyógyszerek;
- immunmodulátorok
Kezelési módszerek: hozzáférés a friss levegőhöz. Teljes pihenés. Nyugodt pszichológiai környezet.
Az atópiás dermatitisz etiológiája gyermekeknél
Mint fentebb említettük, az ok az öröklődés. És egy táplálkozási ok is. Vegyszerek használata.
Időjárási jelenségek, fertőző betegségek - lehetséges oka. Az érzelmi túlterhelés provokáló tényező. Allergiát okozó termékeket azonosítottak:
- fehérje termékek;
- bogyók;
- tejtermékek;
- por;
- párás éghajlat
Leggyakrabban a betegség az anyától öröklődik. Az anyatej az allergia oka. Mivel az anya táplálkozásától függ. Az allergia gyakran a staphylococcus bevezetésének következménye.
Atópiás dermatitisz klinikája gyermekeknél
A betegségek típusai számítanak. Több is van. Életkortól függően:
- csecsemőknél;
- gyermekeknél;
- tinédzsereknél;
- felnőtteknél
A gyermekek tizenkét éves koruk előtt kapják meg a betegséget. Szintén terjesztett. Lehetséges fejlesztés:
- vörösség;
- kiütések;
- duzzanat;
- kéregképződés
A tizenéveseknek és a felnőtteknek van egy klinikája:
- váltakozási időszak;
- első kiütések;
- akkor a hiányukat
Szekvenciális folyamat. A kiütések terjednek. Felnőtteknél ez nyilvánul meg:
- ulnaris felület;
- nyaki régió;
- arc terület;
- kézterület;
- lábterület
Fokozott szárazság lehetséges. Az atópiás dermatitis gyermekeknél a következő tünetekkel nyilvánul meg:
- viszketés jelenléte;
- karcolás;
- kiütések
Főleg nedves helyeken. Az éjszaka a viszketés ideje. A dermatitisz hosszú távú lefolyása. Gyermekeknél idővel elmúlik.
Szövődmény - bronchiális asztma. Kialakulhat. Lehet, hogy nem alakul ki.
Az atópiás dermatitisz kezelése gyermekeknél
Vannak terápiás módszerek. Ezek tartalmazzák:
- a magas páratartalom kizárása;
- verejtékképződés megszüntetése
A gyakori pelenkacsere a megelőzés egyik módja. Fürdés antimikrobiális oldatokban. Antiszeptikus hatású. Ha kiütései vannak:
- külső szerek;
- babakrém
A kezdeti szakaszban a kezelés a táplálkozás. Az allergének eltávolítása. Az anya étrendjének korrekciója. Gyógynövényes oldatok használata.
Az atópiás dermatitis egy elhúzódó folyamat. Fontos betartani lépésről lépésre történő kezelés. Magába foglalja:
- táplálkozási kiigazítások;
- hipoallergén termékek;
- bőrápolás;
- hidratáló a szárazság ellen
Az orvosokkal való konzultáció szükséges. Megtisztulás. Mérgező anyagoktól és allergénektől.
Diéta allergiás dermatitisz gyermekeknél
Az ok kizárása a kezelés elve. Az étrendet az alapján választják ki. Ha a bogyók az allergiát okozzák, akkor kizárják őket.

Széles körben alkalmazott diéta:
- citrusfélék kizárása;
- a tenger gyümölcsei kizárása
Táplálkozási gondok a laktáció alatt. Kivétel élelmiszer-adalékok- a diéta elve. Szintén kikerült az étrendből:
- erősen szénsavas italok;
- csokoládé cukorkák;
- kakaó
A sós ételek ki vannak zárva. Engedélyezett élelmiszerek:
- főtt hús;
- levesek hús nélkül;
- levesek zöldségekkel;
- tejtermékek;
- lomb;
Atópiás dermatitiszben szenvedő gyermek táplálása
A pontos tápellátási diagramot mellékeljük. Magába foglalja:
- reggeli;
- ebédidő;
- délutáni nasi;
- vacsoraidő
- hajdina;
- vaj (nem nagy mennyiség);
- gabona kenyér;
- édes tea
- leves zöldségekkel (ötven gramm);
- korpás kenyér (legfeljebb kétszáz gramm)
- almabefőtt
- natúr joghurt;
- kefir (kétszáz gramm)
Vacsora közben:
- zabpehely zabkása;
- almaszósz (legfeljebb kétszáz gramm)
Ne felejtse el túltáplálni a babát! Ez káros az egészségre. Jobb lassan enni. Használjon részleges étkezést.
A csecsemők atópiás dermatitise a gyermek bőrének krónikus immungyulladása, amelyet a kiütések bizonyos formái és azok fokozatos megjelenése jellemez.
A gyermekkori és csecsemőkori atópiás dermatitis jelentősen csökkenti az egész család életminőségét a speciális terápiás étrend és a hipoallergén életmód szigorú betartása miatt.
Az atópiás dermatitisz fő kockázati tényezői és okai
Az atópiás betegség kockázati tényezője gyakran az öröklött allergia és. Olyan tényezők, mint az alkotmányos jellemzők, a táplálkozási zavarok és az elégtelen jó ellátás a gyerek mögött.
Az allergiás betegség patogenezisének megértése segít megérteni, mi az atópiás dermatitis és hogyan kell kezelni.
Évről évre bővül a tudósok ismerete az atópiás gyermekkorban a szervezetben végbemenő immunpatológiai folyamatokról.
A betegség lefolyása során a fiziológiás bőrgát felbomlik, a Th2 limfociták aktiválódnak, az immunvédelem csökken.
A bőr barrier fogalma
Dr. Komarovsky a fiatal szülők körében népszerű cikkeiben a gyermekek bőrének jellemzőinek témáját érinti.
Komarovsky kiemeli 3 fő tulajdonság, amelyek fontosak a bőrgát lebontásában:
- a verejtékmirigyek fejletlensége;
- a gyermekek epidermiszének stratum corneumának törékenysége;
- magas lipidtartalom az újszülöttek bőrében.
Mindezek a tényezők a baba bőrének védelmének csökkenéséhez vezetnek.
Örökletes hajlam
A csecsemőknél az atópiás dermatitis egy filaggrin mutáció miatt fordulhat elő, melynek során a bőr szerkezeti integritását biztosító filaggrin fehérje megváltozik.
Az atópiás dermatitis egy év alatti gyermekeknél a bőr helyi immunitásának csökkenése miatt alakul ki a külső allergének behatolásával szemben: a mosópor biorendszere, a háziállatok hámja és szőrzete, a kozmetikai termékekben található illatanyagok és tartósítószerek.

 Antigén terhelések toxikózis formájában terhes nőknél, terhes nők gyógyszereinek szedése, foglalkozási veszélyek, erősen allergén élelmiszerek - mindez allergiás betegség súlyosbodását idézheti elő egy újszülöttben.
Antigén terhelések toxikózis formájában terhes nőknél, terhes nők gyógyszereinek szedése, foglalkozási veszélyek, erősen allergén élelmiszerek - mindez allergiás betegség súlyosbodását idézheti elő egy újszülöttben.
- étel;
- szakmai;
- háztartás
A csecsemők allergia megelőzése természetes, hosszú távú, ésszerű használattal érhető el. gyógyszerek, emésztőrendszeri betegségek kezelése.
Az atópiás dermatitisz osztályozása
Az atópiás ekcéma életkori szakaszok szerint oszlik meg három szakaszra:
- csecsemő (1 hónapostól 2 éves korig);
- gyermek (2 éves kortól 13 éves korig);
- tizenéves
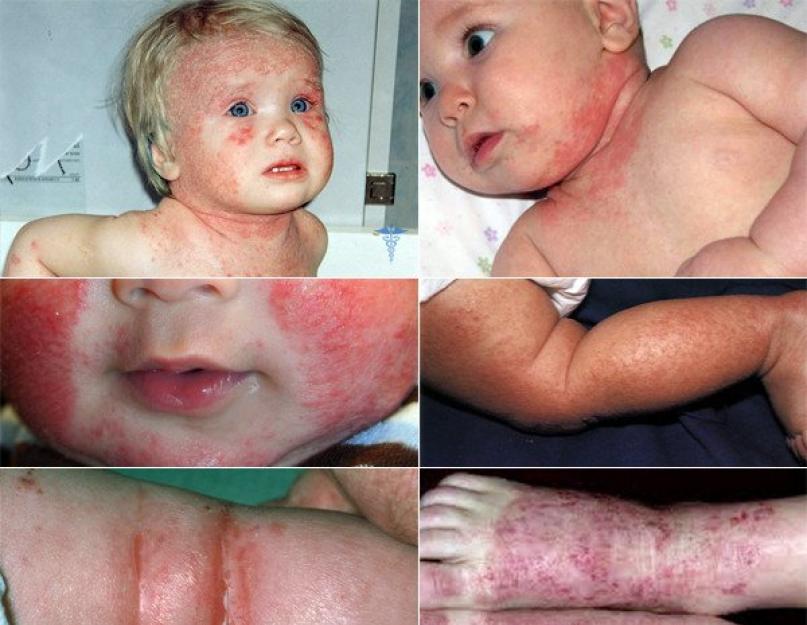
Újszülötteknél a kiütés bőrpírnak tűnik, hólyagokkal. A buborékok könnyen eltörnek, nedves felületet képezve. A babát a viszketés zavarja. A gyerekek kivakarják a kiütéseket.
Helyenként véres gennyes kéreg képződik. A kiütések gyakran megjelennek az arcon, a combokon és a lábakon. Az orvosok ezt a kiütési formát exudatívnak nevezik.


Egyes esetekben a sírásnak nincsenek jelei. A kiütés enyhén hámló foltoknak tűnik. Gyakrabban érintett szőrös rész fejek és arcok.
2 éves korban a beteg gyermekek bőrét fokozott szárazság jellemzi, repedések jelennek meg. A kiütések a térd- és könyökgödrökben, a kézen lokalizálódnak.
A betegség ezen formájának tudományos neve „eritémás-laphámos forma lichenifikációval”. Lichenoid formában hámlás figyelhető meg, főleg a redőkben és a könyökhajlatokban.
Az arcbőr károsodása idősebb korban jelentkezik, és „ atópiás arc" Megfigyelhető a szemhéjak pigmentációja és a szemhéj bőrének hámlása.
Az atópiás dermatitisz diagnózisa gyermekeknél
Az atópiás dermatitisznek vannak kritériumai, amelyeknek köszönhetően felállítható a helyes diagnózis.
Főbb kritériumok:
- a betegség korai megjelenése csecsemőnél;
- bőrviszketés, gyakran éjszaka;
- krónikus folyamatos lefolyás gyakori súlyos exacerbációkkal;
- a kiütés exudatív jellege újszülötteknél és lichenoid idősebb gyermekeknél;
- allergiás betegségekben szenvedő közeli hozzátartozók jelenléte;
További kritériumok:
- száraz bőr;
- pozitív bőrteszt az allergiateszt során;
- fehér dermografizmus;
- kötőhártya-gyulladás jelenléte;
- a periorbitális régió pigmentációja;
- a szaruhártya központi kiemelkedése - keratoconus;
- a mellbimbók ekcémás elváltozásai;
- a bőrmintázat erősítése a tenyéren.
A súlyos atópiás dermatitisz laboratóriumi diagnosztikai intézkedéseit az orvos a vizsgálat után írja elő.
Az atópiás dermatitisz szövődményei gyermekeknél
A gyermekeknél gyakori szövődmények közé tartoznak a különböző típusú fertőzések. A nyitott sebfelület átjáróvá válik a Candida gombák számára.
A fertőző szövődmények megelőzése abból áll, hogy be kell tartani az allergológus ajánlásait a bőrpuhító szerek (hidratáló szerek) konkrét használatával kapcsolatban.
A lehetségesek listája az atópiás dermatitisz szövődményei:
- folliculitis;
- kelések;
- varasodás;
- gyűrűs szájgyulladás;
- a szájnyálkahártya candidiasisa;
- bőr candidiasis;
- Kaposi ekcéma herpetiformis;
- molluscum contagiosum;
- nemi szemölcsök.
Az atópiás dermatitisz hagyományos kezelése
Az atópiás dermatitisz kezelése gyermekeknél egy speciális hipoallergén étrend kialakításával kezdődik.
Az allergológus speciális eliminációs diétát készít egy atópiás dermatitiszben szenvedő édesanya számára. Ez a diéta segít fenntartani a szoptatást a lehető leghosszabb ideig.
Hozzávetőlegesen hipoallergén eliminációs diéta atópiás dermatitisben szenvedő egy év alatti gyermekek számára.

Menü:
- reggeli. Tejmentes zabkása: rizs, hajdina, zabpehely, vaj, tea, kenyér;
- ebéd. Gyümölcspüré körtéből vagy almából;
- vacsora. Zöldségleves húsgombóccal. Krumplipüré. Tea. Kenyér;
- délutáni tea Bogyós zselé sütivel;
- vacsora. Zöldség- és gabonaétel. Tea. Kenyér;
- második vacsora. Képlet vagy .
A gyermek, és különösen az atópiás dermatitiszben szenvedő gyermekek étlapján nem szerepelhet fűszeres, sült, sós ételek, fűszerek, konzervek, erjesztett sajtok, csokoládé, szénsavas italok. Az étlapon gyerekeknek allergiás tünetek korlátozza a búzadarát, túrót, édességeket, tartósítószeres joghurtokat, csirkét, banánt, hagymát, fokhagymát.
Az ezen alapuló keverékek a gyermekek atópiás dermatitiszének kezelésében is segítenek.
Tehéntejfehérjékkel szembeni túlérzékenység esetén az Allergológusok Világszervezete határozottan nem javasolja a nem hidrolizált kecsketejfehérje alapú termékek használatát, mivel ezek a peptidek hasonló antigén összetételűek.
Vitaminterápia
Az atópiás dermatitiszben szenvedő betegeknek nem írnak fel multivitamin-készítményeket, amelyek az allergiás reakciók kialakulása szempontjából veszélyesek. Ezért előnyös az egyszeri vitaminkészítmények használata - piridoxin-hidroklorid, kalcium-patotenát, retinol.
Immunmodulátorok allergiás dermatózisok kezelésében
Az immunitás fagocita komponensét befolyásoló immunmodulátorok beváltak az allergiás dermatózisok kezelésében:
- A polioxidónium közvetlen hatással van a monocitákra, növeli a sejtmembránok stabilitását és csökkentheti toxikus hatás allergének. Naponta egyszer intramuszkulárisan, 2 napos időközönként alkalmazzák. Egy kúra legfeljebb 15 injekcióból áll.
- Lycopid. Erősíti a fagociták aktivitását. 1 mg-os tablettákban kapható. Testhőmérséklet-emelkedést okozhat.
- Cink készítmények. Stimulálják a sérült sejtek helyreállítását, fokozzák az enzimek hatását, és fertőző szövődmények kezelésére használják. A Zincteralt napi háromszor 100 mg-os adagban alkalmazzák legfeljebb három hónapig.
Hormonális krémek és kenőcsök atópiás dermatitisz kezelésére gyermekeknél
A gyermekek súlyos atópiás dermatitiszének kezelése helyi gyulladáscsökkentő glükokortikoszteroid terápia nélkül nem lehetséges.
Gyermekek atópiás ekcémája esetén mind a hormonális krémek, mind a különféle formák kenőcsök.
 Alul láthatók alapvető ajánlások a hormonális kenőcsök gyermekeknél történő használatához:
Alul láthatók alapvető ajánlások a hormonális kenőcsök gyermekeknél történő használatához:
- súlyos exacerbáció esetén a kezelés erős alkalmazásával kezdődik hormonális gyógyszerek- Celestoderma, Cutiveita;
- a dermatitisz tüneteinek enyhítésére a törzsön és a karokon gyermekeknél a Lokoid, Elokom, Advantan gyógyszereket használják;
- Gyermekgyógyászati gyakorlatban a Sinaflan, Fluorocort, Flucinar alkalmazása súlyos mellékhatások miatt nem javasolt.
Calcineurin blokkolók
A hormonális kenőcsök alternatívája. Használható az arcon és a természetes redőkön. A Pimecrolimus és Tacrolimus (Elidel, Protopic) gyógyszereket vékony rétegben ajánlott alkalmazni a kiütésekre.
Ezeket a gyógyszereket nem szabad immunhiányos állapotokban alkalmazni.
A kezelés folyamata hosszú.
Gombaellenes és antibakteriális hatású termékek
A fertőző, ellenőrizetlen szövődményekhez gombaellenes és antibakteriális komponenseket tartalmazó krémeket kell használni - Triderm, Pimafucort.
A korábban használt és sikeres cink-kenőcsöt egy új, hatékonyabb analóg - aktivált cink-pirition, vagyis Skin-cap váltotta fel. A gyógyszer felhasználható egy éves gyerek fertőző szövődményekkel járó kiütések kezelésében.
Erős sírás esetén aeroszolt használnak.
 Dr. Komarovsky azt írja cikkeiben, hogy a gyermek bőrének nincs félelmetesebb ellensége, mint a szárazság.
Dr. Komarovsky azt írja cikkeiben, hogy a gyermek bőrének nincs félelmetesebb ellensége, mint a szárazság.
Komarovsky azt tanácsolja, hogy hidratáló krémeket (puhítószereket) használjon a bőr hidratálására és a bőrgát helyreállítására.
A Mustela program az atópiás dermatitiszben szenvedő gyermekek számára hidratáló krémet kínál krém-emulzió formájában.
A La Roche-Posay laboratórium Lipikar programjában megtalálható a Lipikar balzsam, mely hormonális kenőcsök után alkalmazható a bőrszárazság megelőzésére.
Az atópiás dermatitisz kezelése népi gyógymódokkal
Hogyan gyógyítható véglegesen az atópiás dermatitis? Ezt a kérdést a világ tudósai és orvosai teszik fel maguknak. Erre a kérdésre még nem találták meg a választ. Ezért sok beteg egyre gyakrabban folyamodik a homeopátiához és a hagyományos orvoslás hagyományos módszereihez.
A népi gyógymódokkal végzett kezelés néha jó eredményeket hoz, de jobb, ha ezt a kezelési módszert hagyományos terápiás intézkedésekkel kombinálják.
Ha az allergiás dermatosis súlyos súlyosbodása során a bőr nedves lesz, az segít népi gyógymódok madzag vagy tölgyfa kéreg főzetével ellátott krém formájában. A főzet elkészítéséhez sorozatot vásárolhat szűrőtasakokban a gyógyszertárban. Forraljuk fel 100 ml forralt vízben. A kapott főzettel a nap folyamán háromszor kenje be a krémeket a kiütéses területekre.
Spa kezelés
Legnepszerubb szanatóriumok az atópiás dermatitisben szenvedő gyermekek számára:
- nevét viselő szanatórium Semashko, Kislovodsk;
- „Rus”, „DiLuch” szanatóriumok Anapában, száraz tengeri klímával;
- Sol-Iletsk;
- szanatórium "Klyuchi" Perm régióban.
- a lehető legnagyobb mértékben korlátozza gyermeke érintkezését minden típusú allergénnel;
- előnyben részesítse a baba pamutruháit;
- kerülje az érzelmi stresszt;
- Vágja le rövidre gyermeke körmeit;
- a nappali hőmérsékletének a lehető legkényelmesebbnek kell lennie;
- próbálja meg 40%-on tartani a páratartalmat a gyermekszobában.
Ami ezután következik Kerülje el az atópiás dermatitist:
- alkohol alapú kozmetikumok használata;
- túl gyakran mosson;
- használjon kemény törlőkendőt;
- sportversenyeken részt venni.
A cikk tartalma
Bőrgyulladás- gyulladásos bőrelváltozás, amely a fizikai expozíció helyén alakul ki. vagy chem. tényezőket.A hazai bőrgyógyászati iskola a „dermatitis” fogalmát a „kontakt dermatitisz” fogalmával azonosítja, és helytelennek tartja a bőrgyulladást a test érintkezés nélküli kitettsége miatti bőrelváltozásnak nevezni. Például a gyógyszerek orális vagy parenterális adagolása következtében fellépő bőrelváltozásokat toxikermiának kell nevezni. Ugyanakkor a „dermatitis” kifejezést máig használják néhány, eltérő fejlődési mechanizmusú bőrbetegség megjelölésére: Dühring-kór, progresszív pigment bőrgyulladás, atonikus dermatitis stb.
A „dermatitisz” kifejezést hagyományosan két esetben használják: az anyag bőrrel való érintkezése következtében fellépő változások jellemzésére, az egyszerű bőrgyulladásra (mesterséges, mérgező), valamint az allergiás kontakt dermatitisz szinonimájaként.
Az allergiás mechanizmusok nem vesznek részt az egyszerű dermatitisz előfordulásában. Az úgynevezett obligát irritáló szerek okozzák, azaz olyanok, amelyek bármely személyben gyulladásos reakciót váltanak ki. Ez egy vegyszer. anyagok (savak, lúgok), mechanikai (kopások) és fizikai. tényezők (hőmérséklet, röntgen- és ultraibolya sugárzás), növények (maró boglárka, kőris, lumbágó, mérgező csillagánizs, rózsa, csalán, paszternák stb.). Az allergiás kontakt dermatitisz oka fakultatív irritáló szerek, amelyek csak azoknál az egyéneknél váltják ki a bőr gyulladásos reakcióját, akiknek genetikai hajlamuk van a betegség kialakulására és megváltozott immunitása. Ide tartoznak a fémionok, a gumi, a szintetikus polimerek, a kozmetikumok, a gyógyszerek és egyes növények. Egyszerű dermatitisz fordulhat elő egyszeri érintkezés után erős irritáló anyaggal, vagy ismételt érintkezés után mérsékelten. Az allergiás kontakt dermatitisztől eltérően az egyszerű bőrgyulladás nem igényel lappangási időszak. Néhány kémia. anyagok, pl. cement, kötelező irritáló és allergének tulajdonságaival rendelkeznek.
Allergiás kontakt dermatitisz
Allergiás kontakt dermatitisz allergiás dermatitis, ekcémás dermatitis, allergiás kontakt ekcéma - gyulladásos allergiás elváltozás bőr, amely olyan anyaggal való közvetlen érintkezés helyén fejlődik ki, amelyre a szervezet korábbi expozíció következtében érzékeny lett.Az allergiás kontakt dermatitisz etiológiája és patogenezise
A potenciálisan kontakt allergén tulajdonságokkal rendelkező anyagok száma nagyon nagy, valamint a végtelen lehetőség a bőrrel való érintkezésben. Azonban csak bizonyos vegyszerek. anyagok felelősek az allergiás kontakt dermatitisz előfordulásáért. Ezeknek az anyagoknak, amelyeket hapténeknek neveznek, alacsony mólértékük van. tömeg (500-1000 dalton), könnyen behatolnak a bőrbe és képesek kovalens kötődni a vegyi anyagokhoz. testfehérjék elemei. Egyes esetekben nem maguk az anyagok működnek hapténként, hanem az anyagcsere termékei. A késleltetett típusú kontakt túlérzékenységet legkönnyebben olyan anyagok váltják ki, amelyek feloldják a bőrzsírokat, vagy olyan termékek, amelyek behatolhatnak az epidermisz stratum corneumába, és affinitást mutatnak az epidermális sejtekhez. Egy adott szer azon képessége, hogy allergiás kontakt dermatitiszt okozzon, a fehérjékhez való kötődési képességétől függ. Az allergiás kontakt dermatitist különféle vegyi anyagok okozhatják. anyagok, gyógyszerek, növények. Az egyszerű bőrgyulladással ellentétben az allergiás kontakt dermatitis csak bizonyos személyeknél fordul elő, akik az anyaggal érintkeztek, és csak ismételt expozíció esetén. Az allergiás kontakt dermatitis egy gyógyszer szisztémás használatának eredménye lehet olyan személyeknél, akik korábban érzékenyek voltak ezzel a gyógyszerrel vagy vegyszerrel. olyan anyag, amely hasonló antigéndeterminánsokkal rendelkezik. Az allergia a potenciális allergénnel való első érintkezés után 7-10 nappal jelentkezik, a kontaktallergia kialakulása gyakrabban igényel ismételt és hosszan tartó szenzibilizáló szerrel való érintkezést, professzionális allergia esetén akár évekig is.Az egyik legerősebb kontakt allergén a szömörcefélék családjába tartozó növények nedve, amelyből 100-150 fajta van. A szumákméregnek kitett emberek körülbelül 70%-a allergiás kontakt dermatitiszben szenved. Az allergiás kontakt dermatitisz allergiás genezisét megerősíti az a tény, hogy azoknál az embereknél, akik soha nem érintkeztek ezzel a növénnyel (Európa lakói), nem alakul ki allergiás kontakt dermatitis.
Az allergiás kontakt dermatitisz kialakulásához a hapténnek be kell hatolnia a bőrön, kötődnie kell a fehérjéhez, és antigént kell képeznie. Ebben a folyamatban nagy jelentőséggel bírnak a Langerhans-sejtek, amelyek az epidermiszben, a csecsemőmirigyben és a nyirokcsomók. A Langerhans-sejtek specifikus affinitást mutatnak az alacsony móltartalmú anyagokhoz. tömeg (haptén). Ezért azt javasolják, hogy ezek a sejtek abszorbeálják a haptént, amikor áthalad az epidermiszen, fehérjékhez konjugálják, és teljes antigénné alakítsák át. Ezután az antigén ugyanezen sejtek felhasználásával a regionális nyirokcsomókba kerül, ahol megnő a T-limfociták száma, a nyirokcsomókból az érzékenyített T-limfociták a bőrbe és a vérbe vándorolnak. Ez a folyamat közel 10 napig tart - az inkubációs időszak. Ha a chem. a szer ismét érintkezik a beteg bőrével, 12-48 óra múlva allergiás kontakt dermatitis alakul ki, amely rövidebb az inkubációs időnél, mivel a bőr erre az anyagra érzékeny T-limfocitákat tartalmaz. A T-limfociták és az antigén kölcsönhatása limfokinek termelődéséhez, neutrofilek, bazofilek, limfociták, eozinofilek bejutásához vezet a gyulladás helyére, és a bőrsejtek károsodásához vezet, ami allergiás kontakt dermatitisz tüneteiben nyilvánul meg. Ez a kontakt túlérzékenység a késleltetett típusú túlérzékenység klasszikus példája, amit a következő tények bizonyítanak: az allergiás kontakt dermatitisz gyulladásos folyamata. a limfoid sorozat mononukleáris sejtjeinek felhalmozódásával kapcsolatos; a kontaktérzékenység passzívan átvihető egy szenzitizált állatból vett limfoid sejtek (de nem szérum) szuszpenziójával; a kontaktérzékenységet az elvezető nyirokcsomók változásai kísérik (T-limfociták proliferációja), ami a sejtes típusú allergiás reakciókra jellemző; amikor allergiás kontakt dermatitiszben szenvedő betegek limfocitáit tenyésztik. Az RBTL-t haptén-fehérje konjugátumokkal figyeljük meg, ami szintén a T-limfociták szenzibilizációját jelzi A T-immunrendszer szerepét a betegség patogenezisében igazolja a T-limfociták funkcionális hiánya allergiás kontakt dermatitisben szenvedő betegeknél.
Az allergiás kontakt dermatitisz kialakulása örökletes hajlamhoz kapcsolódik. A DNCB-re érzékeny szülők gyermekei könnyebben érzékenyek, mint a DNCB-re nem érzékeny szülők gyermekei. Hasonló genetikai hajlamot azonosítottak ikreknél és állatkísérletekben.
Vitatott az antitestek szerepe az allergiás kontakt dermatitisz kialakulásában. Az erek körül, az allergiás kontakt dermatitiszben szenvedő betegek dermiszében és hólyagjaiban membrán immunglobulinokat, elsősorban immunglobulin E-t és immunglobulin D-t tartalmazó limfoid sejteket mutatnak ki, amelyek a bőrben még a bőr hiányában is megtalálhatók. klinikai tünetek allergiás kontakt dermatitis. Feltételezték, hogy ezek memóriasejtek, amelyek hajlamosak a betegségre. Kísérletileg DNCB-vel érzékenyített betegekben immunglobulin D-t hordozó limfociták jelennek meg, allergiás kontakt dermatitiszben pedig a keringő felszíni immunglobulin D-vel rendelkező limfociták száma nő.
Az allergiás kontakt dermatitisz patomorfológiája
Allergiás kontakt dermatitisz esetén a bőr szövettani változásai nem specifikusak. Mielőtt a betegség klinikai tünetei megjelennének az érzékeny személy bőrén, 3 órával az allergénnel való érintkezés után értágulat és mononukleáris sejtek perivaszkuláris infiltrációja, 6 óra elteltével pedig mononukleáris sejtekkel történő bőrinfiltráció és intracelluláris ödéma (spongiosis) jelentkezik a mélyben. az epidermisz rétegei. A következő 12-24 órában a spongiosis felerősödik, és intraepidermális hólyagok képződnek; a mononukleáris sejtek beszivárgása a teljes epidermiszt lefedi. Az epidermális réteg megvastagodása (acanthosis) szabad szemmel láthatóvá válik. Két nap elteltével a spongiosis eltűnik és hólyagos elváltozások dominálnak, valamint az acanthosis és parakeratosis lép fel. Spongiosis, hólyagosodás, acanthosis, parakeratosis és exocytosis jellemző az akut allergiás kontakt dermatitiszre. A betegség mikroszkópos változásai az érintett epidermisz különböző részein általában eltérőek (foltos szövettani kép). Allergiás kontakt dermatitisz esetén a bőrbiopszia csak olyan esetekben segíthet, amikor ezt az állapotot meg kell különböztetni a jellegzetes szövettani képpel rendelkező bőrgyógyászati rendellenességektől. Az egyszerű dermatitis az allergiás kontakt dermatitisztől az epidermisz kifejezettebb pusztulásában és a polimorfonukleáris sejtek jelenlétében különbözik az infiltrátumokban.Allergiás kontakt dermatitisz klinika
Az allergiás kontakt dermatitiszre papulovezikuláris és urticariás elemek, bőrpír, duzzanat, hólyagok, repedések jellemzőek, ami síró dermatitiszt okoz. A későbbi szakaszokban kéreg és hámlás jelenik meg. A gyógyulás után nem maradnak hegek, hacsak nincs másodlagos fertőzés; ritkán van pigmentfolt (kivéve a réti füvekből származó fitofotokontakt dermatitist). Az etiológiai októl függően a betegség lokalizációja, prevalenciája, körvonala és klinikai képe sajátosságokkal rendelkezik.A fitodermatitist a kezek háti felületének, az ujjközi tereknek, a bokáknak a lineáris károsodása jellemzi, néha a növény levelei formájában, amelyek allergiás kontakt dermatitiszt okoztak. Az ilyen allergiás kontakt dermatitisz kombinálható más szervek károsodásával (kötőhártya-gyulladás, allergiás nátha, hörghurut) és általános károsodás tüneteivel (fáradtság, láz, fejfájás).
A foglalkozási allergiás kontakt dermatitist a bőr megvastagodása, hámlása, lichenifikációja, repedezése és pigmentfoltja jellemzi. Egyes esetekben maga a bőr és kisebb mértékben az epidermisz is részt vesz a folyamatban, amelyet klinikailag például bőrpír és ödéma fejez ki. nikkelre allergiás kontakt dermatitisz esetén. A foglalkozási allergiás kontakt dermatitist inkább a kéz érintettsége és a folyamat ekcémásodása jellemzi. A műgyanták által okozott allergiás kontakt dermatitiszben bőrpíros kiütések figyelhetők meg, gyakran duzzanattal. Az urszollal és terpentinnel járó szenzibilizációnál főleg erythemás-bullosus elemek jelennek meg.Sok esetben foglalkozási ekcéma pl. „cementekcéma”, krómionok iránti érzékenység vagy „nikkel-rüh” esetén nikkelallergia esetén a klinikai képet olyan tünetek uralják, mint a mikrovezikuláció, a sírás és a bőrviszketés.
Attól függően, hogy a klinikai képés súlyossága gyulladásos folyamat akut, szubakut és krónikus formája van. Akut forma A betegséget bőrpír jellemzi, kis hólyagos elemek képződése, amelyek ezt követően vékony, könnyen leszakadó kéreggé száradnak. Duzzanat, csalánkiütés és hólyagok léphetnek fel. A szubakut dermatitisz klinikai képe ugyanaz, de a gyulladásos változások kevésbé hangsúlyosak. Krónikus forma A betegség például egy allergén anyaggal való hosszan tartó állandó érintkezés során alakul ki. tevékenység típusa szerint. Ez az úgynevezett foglalkozási allergiás kontakt dermatitis vagy foglalkozási ekcéma. A klinikai kép ebben az állapotban polimorf; a kóros folyamat határainak egyértelműsége elveszik, elváltozások kezdenek megjelenni a bőr más területein, amelyek nem érintkeznek az allergénnel.
A gyógyszer által kiváltott allergiás kontakt dermatitist különböző gyógyszerek váltják ki bőrrel való érintkezéskor; rendkívül ritka az anafilaxia kialakulása a gyógyszerrel való érintkezés következtében. A kiváltó okok a bőrbetegségek helyi kezelésére szolgáló kenőcsökben általában használt gyógyszerek: antibiotikumok, különösen neomicin és sztreptomicin stb. antibakteriális gyógyszerek, érzéstelenítők, novokain, glükokortikoszteroid gyógyszerek. Az érzékenyítő azonosítása gyógyszerkészítmény nehéz, mivel a bőrgyógyászatban gyakran használnak például összetett összetételű kenőcsöket. antibiotikumok és glükokortikoszteroidok, antibiotikumok és érzéstelenítő szerek. Különösen fontos az a háttér, amelyre ezeket a gyógyszereket felírják, mivel egyrészt a hám integritásának megsértése, amikor a bőr sérült, feltételeket teremt a gyógyszer gyors behatolásához, másrészt azt jelzi, a bőr immunkompetens funkciójának fennálló gyengesége, ami hozzájárul a gyógyszerallergiás kontakt dermatitisz kialakulásához. A betegség egészséges egyénekben is kialakulhat változatlan bőrön, ha különféle krémeket használnak, amelyekbe kis mennyiségben stabilizátorként olyan anyagokat adnak, mint a para-amino-benzoesav és az etilén-diamin. A hormonális krémek is okozhatnak betegséget, ez a folyamat gyorsan meggyógyul a betegséget okozó krém használatának abbahagyása után. Leggyakrabban a kábítószer okozta allergiás kontakt dermatitisz olyan személyeknél fordul elő, akikkel kapcsolatban gyógyászati anyagok: gyógyszeripari dolgozók, gyógyszerészek, egészségügyi dolgozók. Ezt az allergiás kontakt dermatitist az jellemzi krónikus lefolyás a foglalkozási ekcémára való átmenettel. Az érzékenyítő anyagokkal való érintkezés abbahagyása nem mindig vezet gyógyuláshoz, mivel a betegséget gyakran autoimmun folyamatok bonyolítják.
A betegség lefolyása megváltozik, ha az érzékenyítő szer orálisan, parenterálisan vagy más úton kerül a szervezetbe, ilyenkor a folyamat ekcémásodása lép fel, a bőrviszketés felerősödik, általánossá válik.
Megkülönböztető diagnózis atóniás dermatitisz, valódi ekcéma és mikrobiális és gombás ekcéma esetén.
Allergiás kontakt dermatitisz kezelése
A kezelést két irányban kell végezni: a betegséget okozó szerrel való további érintkezés megakadályozása; a kóros folyamat kezelése. Az első irány az ok feltárása allergológiai diagnosztikai bőrtapasztesztekkel és az allergén eltávolítása. Az általános intézkedések közé tartozik a védőruházat használata, a gyártási folyamatok automatizálása, a szellőzés javítása, az erősen allergén anyagok kevésbé allergénekkel való helyettesítése (hipoallergén kozmetikumok stb.), védőkrémek használata, a sérülések csökkentése. A kábítószer okozta allergiás kontakt dermatitisz gyakran társul érzékenyítő anyagokat tartalmazó kenőcsök használatával, különösen a bőrbetegségek helyi kezelésében. Ezért jobb, ha olyan olajos krémeket használunk, amelyek nem tartalmaznak tartósítószert. Gondosan elő kell írni a lanolin alapú kenőcsöket, mivel érzékenyítő tulajdonságokkal bírhatnak, összetett összetételű kenőcsöket, mivel az ezekben a keverékekben kis mennyiségben található anyagokat gyakran nem tüntetik fel, nevezetesen allergén tulajdonságokkal rendelkeznek.Bizonyos betegségek esetén elegendő az érzékenyítő szer eltávolítása a beteg gyógyulásához. Ez azonban nem mindig lehetséges, mivel sok anyag széles körben elterjedt a mindennapi életben, az iparban és a természetben.
A helyi terápia a következőket tartalmazza terápiás intézkedések. Szenzibilizáló anyaggal való érintkezést követő első néhány percben, pl. növények levét, alaposan le kell öblíteni a bőrt. Közepesen súlyos betegségek kezelésére használják hormonális kenőcsök, a fluor tartalmúak a legjobbak. Ezeket a kenőcsöket óvatosan kell használni az arcon (akne veszélye) és a bőrredők környékén (bőrsorvadás). Az ilyen kenőcsöket naponta hat-hét alkalommal használhatja, óvatosan dörzsölve a gyulladt bőrbe. A behatolás javítása érdekében 6-10 órás okkluzív kötszer használata javasolt, más összetételű kenőcsöket kerülni kell, érzéstelenítő anyagokat tartalmazó kenőcsöket ne írjunk fel, mert fokozhatják az érzékenységet és maguk is érzékenyítőek. Az antihisztaminok helyi alkalmazása ronthatja a betegség lefolyását. Másodlagos fertőzés esetén javasolt a használata szisztémás antibiotikumok, és lokálisan - hormonális kenőcsök, de nem kombinált összetételű kenőcsök (antibiotikum - glükokortikoszteroid gyógyszer). Súlyos allergiás kontakt dermatitisz akut eseteiben a helyi kezelés csak közömbös lotionokból áll - sóoldatból, vízből vagy Burov-oldatból. Homomonális kenőcsök alkalmazása hólyagos és sírós stádiumban nem javasolt. Erős viszketés esetén használja hideg víz vagy jég.
Általános terápia a következő terápiás intézkedéseket tartalmazza: a szisztémás glükokortikoszteroid gyógyszereket csak a akut stádium súlyos allergiás kontakt dermatitisz felhólyagosodással, duzzanattal és sírással. A hazai bőrgyógyászok alacsony dózisokat javasolnak hormonális gyógyszerek(prednizolon 10-15 mg vagy más gyógyszer ezzel egyenértékű dózisban 10-12 napig fokozatos dóziscsökkentéssel), külföldi kb. Előnyben részesítik a nagyobb dózisokat a következő sémák szerint: I - az első négy nap 40 mg prednizolon vagy más gyógyszer egyenértékű dózisban, a következő négy - 20, az utolsó négy nap 10 mg és a törlés; II - telítő dózis az akut állapot első 24 órájában (60-100 mg prednizolon, lehetőleg egy adagban), majd az adag csökkentése két-három hét alatt.
Atópiás dermatitis
Atópiás dermatitis- krónikusan visszatérő bőrbetegség, melynek fő tünete a bőrviszketés és a lichenifikáció.A „helyi bőrgyulladás” kifejezést Schulzberger, Cock és Cook vezette be 1923-ban. Korábban a betegséget neurodermatitisnek hívták. Az atópiás dermatitist azonban nem teljesen helyes azonosítani a diffúz neurodermatitisszel, mivel ez a fogalom tágabb, és magában foglalja a valódi, különösen a gyermekkori ekcéma és a diffúz neurodermatitisz leggyakrabban előforduló formáit. gyermekkor, allergiás hajlamú és csökkent immunitású személyeknél. Az atópiás dermatitis a bőrbetegségek 2-5%-át teszi ki, kombinálva vagy váltakozva más atópiás betegségekkel - bronchiális asztma, szénanátha, allergiás nátha.
Az atópiás dermatitis etiológiája
A legtöbb esetben, különösen gyermekkorban, az atópiás dermatitisz etiológiai tényezőinek feltételezik az élelmiszer-allergéneket - tojást, lisztet, tejet stb.. Ezt igazolják a következők: bizonyos élelmiszerek fogyasztása és a betegség súlyosbodása közötti összefüggés; javulás a gyanús élelmiszerek gyermekkori elhagyása után; az atópiás dermatitisz tüneteinek első megjelenése a kiegészítő élelmiszerek étrendbe történő bevezetése után - zöldségek, gyümölcsök, tojás, hús; pozitív allergiadiagnosztikai bőrtesztek egy vagy több allergén kimutatására az atópiás dermatitisben szenvedő betegek többségénél; immunglobulin E-vel kapcsolatos antitestek kimutatása különböző allergének ellen. Idősebb korban és felnőtteknél feltételezhető a háztartási allergénekkel, mikrobiális, epidermális és atka-allergénekkel való kapcsolat. Az allergénnel való érintkezés és az atópiás dermatitisz kialakulása közötti egyértelmű összefüggés azonban nem mindig derül ki: a feltételezett élelmiszer-allergén, különösen a tej eltávolítása nem mindig vezet a betegség remissziójához; a feltételezett allergénekkel végzett bőrtesztek intenzitása és a szérum immunglobulin E-hez kapcsolódó antitest-tartalma nem korrelál a folyamat prevalenciájával és súlyosságával.Feltételezhető, hogy örökletes hajlam van az atópiás dermatitisz kialakulására - ez az öröklődés autoszomális domináns típusa. Összefüggés van a betegség előfordulása és a HLA-A9, HLA-A3 hisztokompatibilitási antigének jelenléte között.
Az atópiás dermatitisz patogenezise
Az atópiás dermatitisz patogenezisére két elmélet létezik: az első a betegséget az immunológiai mechanizmusok megsértésével és a különböző allergénekkel szembeni szenzibilizációval hozza összefüggésbe. A második a bőr struktúráinak vegetatív egyensúlyhiányával jár (az adrenerg B receptorok blokkolása). Az immunológiai elmélet az atópiás dermatitisz esetén a celluláris és humorális immunitás változásainak számos tényén alapul. A humorális immunitás jellemzői atópiás dermatitisben a következők: az immunglobulin E szintjének emelkedése a betegség súlyosságával párhuzamosan és csökkenése hosszú remisszió után (legalább egy év); az E immunglobulinokhoz kapcsolódó antitestek azonosítása különböző allergének ellen; korreláció a nem specifikus immunglobulin E növekedése és az immunglobulin E-hez kapcsolódó antitestek között; az immunglobulint E a felszínen hordozó B-limfociták számának növekedése; hízósejtek kimutatása a rájuk rögzített immunglobulin E-vel az atópiás dermatitiszben szenvedő betegek bőrében; a nem specifikus immunglobulin G és a G4 immunglobulinokhoz kapcsolódó, gyorsan ható anafilaxiás antitestek szérumszintjének növekedése; csökkent szérum immunglobulin A szint az atópiás dermatitiszben szenvedő gyermekek 7%-ánál; az immunglobulin A átmeneti hiánya a legtöbb beteg gyermeknél az élet első három-hat hónapjában.A celluláris immunitás jellemzői atópiás dermatitisben a következők: számának csökkenése és funkcionális tevékenység limfociták G; fokozott fogékonyság a fertőző betegségekre, disszeminált vakcina, herpes simplex, szemölcsök, molluscum contagiosumés krónikus gombás fertőzések, pl. klinikai tünetek a celluláris immunitás zavarai; a tuberkulin és a candida antigén negatív tesztjei; a keringő T-szuppresszor sejtek hiánya, amelyet a Con-A és a timozin indukál. Súlyos atópiás dermatitisben a másodlagos fertőzés jeleivel, gyakran megfigyelhető a neutrofil fagocitózis és a kemotaxis csökkenése. Az immunológiai elmélet ezeken a tényeken alapul, és azt sugallja, hogy az atópiás dermatitisz patogenezise a szabályozó sejtek működési zavarával, különösen a T-szuppresszorok hiányával függ össze, aminek következtében egyrészt autocitotoxikus sejtek (T-limfociták, makrofágok) megjelennek, amelyek károsíthatják az epidermális sejteket, másodszor, megnövekedett mennyiségű E immunglobulinokhoz kapcsolódó antitestek szintetizálódnak, amelyek a célsejteken - bazofileken, hízósejteken, monocitákon, makrofágokon - reagálhatnak az antigénnel. Ezen túlmenően nem zárható ki az a lehetőség, hogy az immunglobulin E-től függő késői reakciók részt vegyenek az atópiás dermatitisz patogenezisében.Az autoimmun folyamatok jelentőségének kérdése az atópiás dermatitiszben nem tisztázott.
Az autonóm egyensúlyhiány elmélete a következőkön alapul: a betegek fehér dermografizmust, érszűkületet tapasztalnak acetilkolinra és hidegre válaszul, csökkent hisztaminreakciót és zavart a ciklikus nukleotidrendszerben. A tények felhalmozódtak utóbbi évek, az immunológiai homeosztázis szabályozásáról, különös tekintettel az immunglobulin E szintézisére, a ciklikus nukleotidok rendszerén keresztül és az autonóm szabályozás szerepéről ebben a folyamatban, lehetővé teszik az atópiás dermatitisz kialakulásának immunológiai és autonóm elméletének összekapcsolását.
Az atópiás dermatitisz patomorfológiája
Az atópiás dermatitisz sokkszövete az epidermisz edényei. Az atópiás dermatitisznél ezek kitágulása következik be, az erek permeabilitása megnő, és sejtes elemek a környező szövetekbe, duzzanat, ami spongiózist, bőrpírt, papulákat és hólyagokat eredményez. Az akut atópiás dermatitis spongiosisban (intracelluláris duzzanat) és limfocitákat, eozinofileket és neutrofileket tartalmazó intraepidermális hólyagokban nyilvánul meg; parakeratosis figyelhető meg (nem teljes keratinizáció magok jelenlétével az epidermisz stratum corneumában); a dermisz felső rétegében duzzanat, értágulat és a leukociták perivaszkuláris infiltrációja figyelhető meg. A szubakut formát intraepidermális hólyagok, acanthosis (a Malpighian réteg megvastagodása), parakeratosis és kevésbé kifejezett spongiosis jellemzi; ennél a formánál a dermis limfociták általi gyulladásos beszűrődése figyelhető meg. Krónikus atópiás dermatitisben acanthosis alakul ki, a kapillárisok kitágulása a falak megvastagodásával a dermisz felső részében, perivaszkuláris infiltráció limfocitákkal, eozinofilekkel és hisztiocitákkal. A lichenifikáció területein az epidermisz hiperplázia enyhe ödémával, a dermális papillák kifejezett megvastagodásával és a monociták, makrofágok és hízósejtek számának növekedésével jár.Atópiás dermatitisz klinikája
Az atópiás dermatitisz főként gyermekkorban fordul elő, és 25-40 évig tart. A klinikai kép jellemzői, a betegség lefolyása és kimenetele az életkortól függ. Az atópiás dermatitisz minden fázisában intenzív bőrviszketés figyelhető meg, különösen csecsemő- és gyermekkorban. A viszketés következtében excoriation és leggyakrabban lichenifikáció jelentkezik, amely a bőr látható normál mintázatának kifejezett növekedése, különösen a nyakon, a poplitealis fossae-ban és a könyökhajlatokban, amely állandó viszketéssel és megvastagodással jár. az epidermisz. Gyermekeknél a nagylábujjak, a háti és a hasi felületek gyakran részt vesznek a folyamatban, különösen télen. Az atópiás dermatitist a tenyéren fokozott bőrmintázat jellemzi - „atópiás tenyér”, lakkozott körmök, Denis vonal (jellegzetes redő az alsó szemhéj széle mentén), a szemhéjak sötét elszíneződése, keresztirányú redő felső ajakés az orrban (atópiás dermatitisz és allergiás nátha kombinációjával) feltételezik, hogy ez a tulajdonság autoszomális domináns öröklődést mutat. A betegeket fehér dermografizmus, súlyos száraz bőr jellemzi, mint az ichthyosis esetében, a neurológiai állapot megváltozik, ami speciális pszichoszomatikus állapotot - „atópiás személyiséget” hoz létre. Az atópiás dermatitist bonyolíthatja a helyileg alkalmazott anyagokkal szembeni kontaktallergia, ilyenkor az állapotot „vegyes dermatitisnek”, azaz atópiás dermatitisnek és allergiás kontakt dermatitisnek értelmezik. A vegyes bőrgyulladást gyakran figyelik meg a nőknél - „háziasszonyi ekcéma” - jellegzetes lokalizációval a kézen. Az ilyen esetek túlnyomó többségében a családban allergiás hajlam derül ki. Nál nél súlyos formák Az atópiás dermatitist gyakran fertőzés bonyolítja. A betegség lefolyása krónikus és visszatérő. A krónikus folyamatot a hámréteg megvastagodása, szárazság, lichenifikáció és pigmentációs zavarok jellemzik. Az exacerbáció gyakran ekcémás kiütések formájában nyilvánul meg sírással. Az életkor előrehaladtával az atópiás dermatitisz teljes eltűnése és a megjelenése bronchiális asztma, szénanátha, allergiás nátha.Az atópiás dermatitiszben fokozott érzékenység jelentkezik vírusos fertőzések: eczema vaccinatum és herpeticum, generalizált vaccinia előfordulása, amelyet csoportos vezikulák és pustulák kialakulása jellemez, főleg a meglévő ekcémás gócok helyén, a hőmérséklet 39 °C-ra emelkedése, mérgezés. Az atópiás dermatitiszben szenvedő gyermekek progresszív oltása a Ti (vagy) B immunrendszer hibájával jár. Az atópiás dermatitiszben szenvedő felnőtteknél gyakrabban alakul ki gyógyszeres kontakt dermatitis a neomicin, etilén-diamin stb. miatt. Az atópiás dermatitisz súlyos formáját gyakran a bőr bonyolítja. fertőző folyamatok(impetigo, folliculitis, tályogok, „hideg bőrtályogok”),
Az atópiás dermatitisz klinikai képében számos jelet azonosítanak, amelyek kombinációja lehetővé teszi a betegség diagnosztizálását.
A prognózis kedvező az atópiás dermatitisz korábbi megjelenésével (legfeljebb hat hónapig), a folyamat korlátozott lokalizációjával, a glükokortikoszteroid gyógyszerek és az antihisztaminok hatásával, kedvezőtlenebb a folyamat korai gyermekkorban való elterjedésével, az erythema discoid formájával; A negatív érzelmi tényezők rontják az atópiás dermatitisz lefolyását.
Az atópiás dermatitisz differenciáldiagnózisa
Csecsemő- és kisgyermekkorban az atópiás dermatitist megkülönböztetik a seborrheás dermatitistől, rühtől, immunhiányos betegségektől - Wiskott-Aldrich szindróma, ataxia-telangiectasia, hyperimmunoglobulinemia E és hypogammaglobulinemia szindrómák, szelektív immunglobulin M hiány, gyermekek krónikus lichenomatosisa. Felnőtteknél az atópiás dermatitist meg kell különböztetni a rühtől, a mikrobiális és gombás ekcémától, valamint a kontakt dermatitistől.Atópiás dermatitisz kezelése
Az atópiás dermatitist nehéz kezelni. Az étrend korlátozása nem mindig hatásos, ha ételallergiával való összefüggés gyanúja merül fel, eliminációs diéta szükséges. Javasolt az erősen allergén ételek, fűszerek mellőzése, a szénhidrátok korlátozása, esetenként a tej elhagyása. Az étrendnek vitaminokban gazdagnak kell lennie. A betegeknek kerülniük kell a túlevést. Helyi kezelés az akut váladékos stádiumban Burov-oldattal (1:40) és hipertóniás, összehúzó oldatokkal, kamilla infúziós lotionok használata javasolt. A gézkötések cseréje között glükokortikoszteroidos lotionokat és krémeket használhat (1% hidrokortizon vagy 0,025% triamcinolon). A glükokortikoszteroid kenőcsök alkalmazása a leghatékonyabb krónikus stádium. Jobb felszívódás érhető el, ha okkluzív kötszert használunk. Figyelembe kell venni a glükokortikoszteroidok használatából eredő szövődmények kialakulásának kockázatát, különösen az atópiás dermatitis disszeminált formájának korai gyermekkori kezelésekor. Az atópiás dermatitisz krónikus stádiumában, különösen ichthyosis esetén, bőrpuhító krémek használata javasolt. Lichenifikáció és hyperkeratosis esetén a kátrány tartalmú kenőcsök használata nagyon körültekintő – afotodermatosis. Az általános terápia a viszketés, duzzanat és bőrpír csökkentésére szolgáló antihisztaminok megfelelő felírásából áll; orális glükokortikoszteroid gyógyszereket csak súlyos esetekben szabad felírni, rövid időn belül, amikor más intézkedések nem hatékonyak; erős viszketés esetén nyugtatók javasoltak. A közelmúltban kísérletek történtek az atópiás dermatitis kezelésére immunmodulátorokkal - transzfer faktor, decaris, thymosin. A kapott eredmények nem egyértelműek. Speciális hiposzenzitizáció javasolt az atópiás dermatitisz atópiás bronchiális asztmával, szénanáthával, allergiás nátha. Bakteriális szövődmények esetén előnyös az orális antibiotikumok alkalmazása, mivel az antibiotikumos kenőcsök rontják az állapotot. Az atópiás dermatitisz lefolyását bonyolító ekcéma vaccinatum és herpeticum kezelésére v-globulin készítményeket és immunstimulánsokat használnak.
Az egyik legsúlyosabb és leggyakoribb allergiás betegség, amely a lakosság 12%-ánál fordul elő, az atópiás dermatitis. Annak ellenére, hogy az orvostudomány és a farmakológia az elmúlt évtizedekben óriási előrelépést tett, ennek a betegségnek a gyermekeknél történő kezelése még mindig sok nehézséggel jár, amelyeket minden családtag orvossal való közös munkája leküzdhet.
Az atópiás dermatitist kiváltó tényezők különböző anyagok lehetnek:
- epidermális;
- háztartás;
- étel;
- pollen;
- gombás és mások.
Különböző életkorú gyermekeknél szoros kapcsolat van a betegség és az arra adott reakció között élelmiszer termékekés az emésztőrendszer patológiái. Felnőtteknél az atópiás dermatitis betegségekhez is társul emésztőrendszer(fekély, gyomorhurut, diszbakteriózis), krónikus betegségek Fül-orr-gégészeti szervek, mentális zavarok és helmintikus fertőzések.
Az atópiás dermatitisz kialakulásának valószínűsége közvetlenül kapcsolódik a genetikai hajlamhoz.
Ebben az esetben nem maga a betegség öröklődik, hanem egy esetleges allergiás reakcióhoz társuló genetikai tényezők kombinációja. A tünetek csak akkor jelennek meg, ha több külső vagy belső körülmény egybeesik. A kockázati tényezők nagyon változatosak, itt vannak a főbbek:
- korai elválasztás és helytelen étrend;
- fertőző betegségek anyák terhesség alatt;
- kedvezőtlen társadalmi és környezeti tényezők;
- antibiotikumok szedése terhesség alatt vagy csecsemőkorban gyermekeknél;
- emésztési diszfunkció;
- krónikus fertőző betegségek és helmintikus fertőzések;
- az idegrendszer zavara.
Az atópiás dermatitisz patogenezise
A betegség mechanizmusát kellőképpen tanulmányozták. Tünetei az atópiás dermatitiszre hajlamos személy testébe való allergén bejutása válaszként jelentkeznek, és az IgE antitestek termelése meredeken megnő. Felhalmozódnak a hízósejteken, amelyek a humorális immunitás fontos alkotóelemei aktív munka hisztamin termelésére.
A hisztamin hatása a kapillárisok falának ellazítására irányul, ami megakadályozza a torlódás és a duzzanat kialakulását.
Az ödéma viszont védőreakció, amely megnehezíti az idegen anyagok terjedését és korlátozza a gyulladást. Az atópiás dermatitiszre hajlamos emberekben az allergén anyagok ismételt bejutása a szervezetbe nagyszámú IgE antitest aktiválódását okozza, ami a hízósejtek pusztulásához és a vér hisztaminszintjének növekedéséhez, bőrpír és szövetduzzanat kialakulásához vezet. .
Az atópiás dermatitisz osztályozása
A betegség besorolása olyan jellemzőkön alapul, mint az életkor, a betegség prevalenciája és súlyossága.
A folyamat elterjedtsége alapján a következő típusú betegségeket különböztetjük meg:
- diffúz;
- gyakori;
- korlátozott lokalizált.
A beteg életkorától függően a betegséget korcsoportokra osztják:
- csecsemő;
- gyermek;
- tizenéves.
A betegség súlyossága a következőképpen oszlik meg:
- tüdő;
- átlagos;
- nehéz.
Atópiás dermatitis az ICD 10 szerint
ICD 10 ( Nemzetközi osztályozás Betegségek) célja, hogy rendszerezze és egyszerűsítse a különböző országokban és különböző időpontokban szerzett betegségekre vagy halálozásokra vonatkozó adatok rögzítését, elemzését, átírását, továbbítását és összehasonlítását. Minden betegséghez háromjegyű kódot rendelnek.
Az ICD 10 szerint az atópiás dermatitist a következőképpen osztályozzák:
- A bőr és a bőr alatti szövet betegségei (L00-L99).
- Dermatitis és ekcéma (L20-L30).
- Atópiás dermatitis (L20).
- Rüh Beignets (L20.0).
- Meghatározatlan atópiás dermatitis (L20.9).
- Egyéb atópiás dermatitis (L20.8): ekcéma (flexor, gyermekkori, endogén), neurodermatitis (atópiás, diffúz).
Az atópiás dermatitisz pszichoszomatikája
Az anya és az újszülött bőrén keresztüli érintkezés meghatározó tényező a gyermek normális pszichéjének kialakulásában a jövőben. Az érintés a védelem, a béke és a szeretet érzetét kelti a babában, és úgy érzi, az anyjától különálló ember. Az újszülöttek az érintéssel képesek megérteni anyjuk hozzáállását és hangulatát. E finom kapcsolatok egyensúlyhiánya pszichoszomatikus betegségeket, például atópiás dermatitist okozhat.
Felnőttkorban a betegség súlyosbodhat az ember önmagával való belső konfliktusa, mások kritikájára való érzékenysége és az érzelmek elfojtása következtében. A pszichológiai problémák okozta dermatitisz megszabadulása érdekében a betegnek át kell gondolnia önmagához való hozzáállását, vagy segítséget kell kérnie egy pszichológustól.
Újszülöttek atópiás dermatitise
Ezt a betegséget diatézisnek vagy csecsemő ekcémának is nevezik. Ennek fő oka a genetikai hajlam, a gyermek nem megfelelő gondozása és táplálása.
Tovább korai fázis viszketés, száraz bőr és bőrpír jelentkezik. Az integument barrier funkciói megsérülnek, a bőr kiszárad, érdes tapintású lesz, hólyagok képződhetnek rajta. Az érintett területeken másodlagos fertőzés alakulhat ki. Leggyakrabban a tünetek az arcon, a haj alatt, a térdben és a könyökben jelentkeznek.
A betegség időben történő kezelést igényel, néha elegendő a gyermek táplálkozásának korrekciója vagy a szoptató anya étrendjének korlátozása. Az atópiás dermatitisz veszélye az, hogy a jövőben súlyos allergiás reakciók előhírnöke lehet.
Az atópiás dermatitisz terápia
A betegség krónikus lefolyása hosszú távú megfigyelést igényel. Az atópiás dermatitisz kezelésének szisztematikus megközelítést kell alkalmaznia. A kezelés a következő szakaszokból áll:
- megfelelő bőrápolás;
- szükség szerint gyulladáscsökkentő terápia;
- az allergénekkel való érintkezés korlátozása.
Gyermekek bőrgyulladásának hatékony kezelésére fiatalabb korés újszülötteknél fontos a szülők és az orvos közötti folyamatos kapcsolattartás. Ennek bőrgyógyásznak, allergológusnak és szükség esetén gasztroenterológusnak és neurológusnak kell lennie.
A külső kezelést az elváltozások területétől és súlyosságától függően választják ki, hogy elnyomják a bőr gyulladásos reakcióit, csökkentsék a viszketést, hidratálják a bőrt és megakadályozzák a másodlagos fertőzések kialakulását.
Az atópiás dermatitis gyógyítható?
Az atópiás dermatitisz kezelése sok erőfeszítést és időt igényel. Gyermekeknél a betegség általában az első életévben jelentkezik, és a pubertás előtt magától elmúlhat.
A betegnek szigorú étrendi korlátozásokat kell betartania, és állandóan figyelemmel kell kísérnie az egészséges ember mindennapi életével való érintkezését. Lehetséges, hogy ezek az intézkedések nem hoznak eredményt, de meg kell próbálnia a betegség visszaesésének számát minimálisra csökkenteni. Ha az összes megtett intézkedés hatástalan, akkor alapos vizsgálatot kell végezni a krónikus patológiák tekintetében. Az atópiás dermatitisz rejtett okai lehetnek az emésztőszervek, az endokrin vagy az idegrendszer betegségei.
A betegség okának felkutatása hónapokig, sőt évekig is eltarthat, de ennek ellenére fontos, hogy ne adjuk fel és próbáljunk ki új kezelési módszereket, és állítsuk le az exacerbációt, mert nincsenek reménytelen helyzetek.
Az atópiás dermatitis örökletes állapot krónikus betegség az egész testet domináns bőrelváltozással, amelyet a perifériás vérben polivalens túlérzékenység és eozinofília jellemez.
Etiológia és patogenezis. Az atópiás dermatitis multifaktoriális betegség. Az atópiás betegségekre való öröklött hajlam provokáló környezeti tényezők hatására valósul meg. A nem megfelelő immunválasz hozzájárul a különféle bőrfertőzésekre való fokozott fogékonysághoz.
Az atópiás dermatitisz patogenezisében fontos szerepet játszik a bőrgát alsóbbrendűsége, amely a ceramid szintézis károsodásával jár.
Lényegesek a betegek pszicho-érzelmi állapotának jellemzői.
Klinika. Életkori periodizáció. Az atópiás dermatitis általában meglehetősen korán - az élet első évében - jelentkezik, bár később is előfordulhat. Az atópiás dermatitisznek három típusa van:
1) felépülés legfeljebb 2 évig (leggyakrabban);
2) kifejezett manifesztáció legfeljebb 2 évig, későbbi remissziókkal;
3) folyamatos áramlás.
Az atópiás dermatitis krónikus kiújulással fordul elő. A betegség klinikai megnyilvánulásai a betegek életkorával változnak. A betegség lefolyása alatt hosszú távú remissziók lehetségesek. A betegségnek csecsemőkori stádiuma van, amelyet az elváltozások akut és szubakut gyulladásos jellege jellemez, exudatív elváltozásokra hajlamos és bizonyos lokalizációval - az arcon, valamint széles körben elterjedt elváltozásokkal - a végtagok extensor felületein, ritkábban a test bőrén. Az esetek túlnyomó többségében egyértelmű összefüggés van a táplálkozási ingerekkel. A kezdeti elváltozások általában az arcokon, ritkábban a lábak külső felületén és más területeken jelennek meg.
Az elsődlegesek az erythematoedematous és erythematosquamous elváltozások. Akutabb esetekben papulovezikulák, repedések, sírás és kéreg alakulnak ki. Erős bőrviszketés jellemzi.
Az első életév végére - a második életév elejére az exudatív jelenségek általában csökkennek. Az elváltozások beszivárgása és hámlása fokozódik. Lichenoid papulák és enyhe lichenifikáció jelennek meg. A jövőben a második korszakra jellemző klinikai kép kialakulásával lehetséges a kiütés teljes involúciója vagy a morfológia és a lokalizáció fokozatos megváltozása.
A második életkor (gyermekkori szakasz) a 3 éves kortól a pubertás koráig terjed. Krónikusan kiújuló lefolyás jellemzi, gyakran az évszaktól függően (tavasszal és ősszel a betegség súlyosbodása). Csökkennek az exudatív jelenségek, túlsúlyban vannak a pruriginus papulák, excoriációk, valamint az életkorral növekszik a lichenifikációra való hajlam.
A második periódus végére lehetséges az atópiás dermatitiszre jellemző elváltozások kialakulása az arcon.
A harmadik korszakot (felnőtt állapot) az akut gyulladásos reakciókra való kisebb hajlam és az allergiás irritáló anyagokra való kevésbé észrevehető reakció jellemzi.