РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2010 (Приказ №239)
Гастроэзофагеальный рефлюкс с эзофагитом (K21.0)
Общая информация
Краткое описание
ГЭРБ (гастроэзофагеальная рефлюксная болезнь)
- комплекс характерных симптомов с воспалительным поражением дистальной части пищевода вследствие повторяющегося заброса в него желудочного и, в редких случаях, дуоденального содержимого.
Протокол "Гастроэзофагеальный рефлюкс. Другие болезни пищевода"
Коды МКБ-10: К21; К22
К 21.0 Гастроэзофагеальный рефлюкс с эзофагитом
К 21.9 Гастроэзофагеальный рефлюкс без эзофагита
К 22.0 Ахалазия кардиальной части
К 22.1 Язва пищевода
Классификация
Классификация ГЭРБ (по Tytgat в модификации В.Ф. Приворотского с соавт. 1999)
По эндоскопическим признакам:
1 степень: умеренно выраженная очаговая эритема и (или) рыхлость слизистой оболочки абдоминального отдела пищевода. Умеренно выраженные моторные нарушения в области нижнего пищеводного сфинктера, кратковременно провоцированное субтотальное (по одной из стенок) пролабирование на высоту 1-2 см, снижение тонуса сфинктера.
2 степень: признаки, характерные для 1 степени, в сочетании с тотальной гиперемией абдоминального отдела пищевода с очаговым фибринозным налетом. Возможно появление очаговых поверхностных эрозий, чаще линейной формы, располагающихся на верхушках складок слизистой оболочки пищевода. Моторные нарушения: отчетливые эндоскопические признаки недостаточности клапанов желудка, тотальное или субтотальное провоцированное пролабирование на высоту 3 см с возможной частичной фиксацией в пищеводе.
3 степень: признаки, характерные для 2 степени, в сочетании с распространением воспаления на грудной отдел пищевода. Множественные, иногда сливающиеся эрозии, расположенные не циркулярно. Возможна повышенная контактная ранимость слизистой оболочки. Моторные нарушения: отчетливые эндоскопические признаки недостаточности клапанов желудка, тотальное или субтотальное провоцированное пролабирование на высоту 3 см с возможной частичной фиксацией в пищеводе, может быть выраженное спонтанное или провоцированное пролабирование выше ножек диафрагмы с возможной частичной фиксацией.
4 степень: язва пищевода. Синдром Баретта. Стеноз пищевода.
Классификация эзофагитов:
1. По происхождению: первичные, вторичные.
2. По течению: острые (подострые), хронические.
3. По клинической форме: болевая, диспептическая, дисфагическая, малосимптомная.
4. По периоду болезни: обострение, стихание обострения, ремиссия.
5. По наличию осложнений: неосложненные, осложненные (кровотечение, перфорация и др.).
6. По характеру изменений слизистой оболочки пищевода: катаральный, эрозивно-язвенный, геморрагический, некротический.
7. По локализации патологического процесса: диффузные, локализованные, рефлюкс-эзофагит.
8. По степени тяжести: легкие, среднетяжелые, тяжелые.
Диагностика
Критерии диагностики
Жалобы и анамнез
В анамнезе - патология верхнего отдела пищеварительного тракта: хронический гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки и др.
Жалобы на боли в подложечной области, неприятное чувство «саднения, жжения» за грудиной сразу после проглатывания пищи или во время приема пищи. При выраженных болях дети могут отказываться от еды. Боли за грудиной могут возникать при быстрой ходьбе, беге, глубоких наклонах, поднятии тяжести. Нередко после приема пищи отмечается боль за грудиной и в подложечной области, усиливающаяся в положении лежа и сидя.
Патогномоничным симптомом является изжога - ретростернальная отрыжка и /или шейная (глоточная), которая обычно возникает натощак, после приема пищи, при усиленной физической нагрузке.
Другие диспепсические явления: тошнота, звучная отрыжка, рвота, икота, дисфагия и др.
К «внепищеводным» проявлениям гастроэзофагеальной рефлюксной болезни относят рефлюксный ларингит, фарингит, отит, ночной кашель. У 40-80% детей с гастроэзофагеальной рефлюксной болезнью регистрируются симптомы бронхиальной астмы, развивающейся в результате микроаспирации желудочного содержимого в бронхиальное дерево.
Физикальное обследование: болезненная пальпация в эпигастрии.
Лабораторное обследование: ОАК, ОАМ, исследование кала на скрытую кровь (м.б. положительно), диагностика H.pylori (цитологические исследование, ИФА, уреазный тест).
Инструментальное исследование:
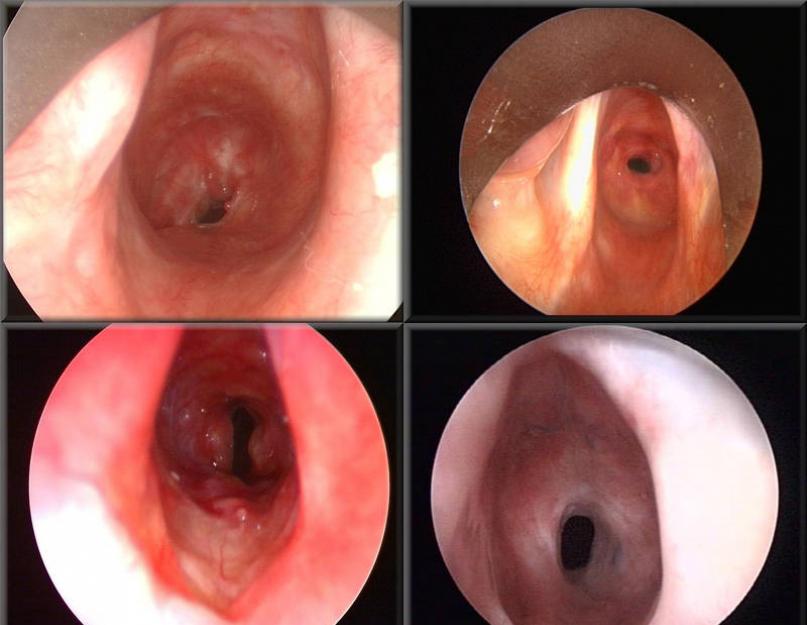
эзофагогастродуоденоскопия в пищеводе - очаговая эритема и (или) рыхлость слизистой оболочки абдоминального отдела пищевода, наличие эрозий, моторные нарушения - недостаточность кардиального жома, заброс желудочного содержимого в пищевод.
Биопсия слизистой оболочки пищевода - по показаниям, рентген пищевода - по показаниям.
Показания для консультаций:
Невропатолог;
Стоматолог;
Физиотерапевт.
Необходимый объем исследования перед плановой госпитализацией:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
4. АЛТ, АСТ, билирубин.
5. Соскоб на энтеробиоз.
Перечень основных диагностических мероприятий:
1. ОАК (6 параметров).
3. Исследование кала на скрытую кровь.
4. Соскоб на яйце глист.
5. Исследование кала на яйца глист.
6. Эзофагогастродуоденоскопия.
7. Цитологическая диагностика для определения степени поражения и воспалительных изменений слизистой желудка пищевода, рефлюксов, диагностики H.pylori.
8. Биопсия эндоскопическая.
9. Гистологические исследования.
10. ИФА на H.pylori.
11. Невропатолог.
13. Стоматолог.
14. Физиотерапевт.
Перечень дополнительных диагностических мероприятий:
1. Определение холестерина.
2. Определение билирубина.
3. Тимоловая проба.
4. Определение АлТ.
5. Определение АсТ.
6. Определение альфа-амилазы.
7. Определение общего белка.
8. Определение уровня глюкозы.
9. Определение белковых фракций.
10. Определение щелочной фосфотазы.
11. Определение В-липопротеидов.
12. Определение железа.
13. Определение диастазы.
14. Мазок на кандиды из зева и глотки, языка.
15. Исследование на HBs Ag.
16. УЗИ печени, желчного пузыря, поджелудочной железы.
17. Рентген пищевода.
Дифференциальный диагноз
|
Заболевания |
Клинические критерии |
Лабораторные показатели |
|
Локализация боли в эпигастрии, боли в области пупка и пилородуоденальной зоне; выраженные диспептические проявления (тошнота, отрыжка, изжога, реже - рвота); сочетание ранних и поздних болей |
Эндоскопические изменения на слизистой оболочке желудка и ДК (отек, гиперемия, кровоизлияния, эрозии, атрофия, гипертрофия складок и т.д.) Наличие H. pylori - цитологическое исследование, ИФА и др. |
|
|
Язвенная болезнь |
Боли «преимущественно» поздние, через 2-3 часа после еды. Возникают остро, внезапно, болезненность при пальпации резко выражена, определяется напряжение брюшных мышц, зоны кожной гиперестезии, положительный симптом Менделя |
При эндоскопии - глубокий дефект слизистой оболочки окруженный гиперемированным валом, могут быть множественные язвы |
|
Катаральный эзофагит |
Боль за грудиной или высоко в эпигастрии у мечевидного отростка грудины, сжимающего характера или жгучая вовремя еды или после приема пищи, при быстрой ходьбе, беге, глубоком дыхании. Изжога, усиливающаяся при наклоне туловища, лежа, при подъеме тяжестей |
При эндоскопии - гиперемия слизистой отдела пищевода, утолщение складок |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
Тактика лечения
Цель этапа:
1. Купирование обострения.
2. Профилактика осложнений.
3. Подбор адекватной терапии.
Лечебная тактика:
1. Диетотерапия.
2. Устранение причинного фактора (для устранения рефлюксов назначаются прокинетики, для эрадикации H.pylori - антибактериальные препараты).
3. Патогенетическая терапия.
4. Коррекция секреторной функции желудка: при высокой кислотности антациды, Н2-блокаторы или блокаторы протонной помпы, при низкой кислотности - невсасывающиеся антациды, вяжущие, обволакивающие средства, стимуляторы желудочной секреции, средства заместительной терапии).
5. Стимуляция регенеративных процессов.
6. Устранение нарушений моторики пищевода, желудка, ДПК.
7. Коррекция гиповитаминозов (витамины группы В, фолиевая кислота и др.).
8. Устранение выраженного болевого синдрома (назначение холинолитиков, миолитиков, спазмолитиков).
Немедикаментозное лечение: питание 5-6 раз в день, небольшими порциями. Исключение продуктов, снижающих мышечный тонус кардиального клапана: животные жиры, кофе, шоколад, цитрусовые, томаты, максимально уменьшить количество острых блюд со специями, уксусом, соусами.
Медикаментозное лечение
В соответствии с Маастрихтским консенсусом (2000 г.) по методам лечения инфекции НР приоритет отдан схемам на основе ингибиторов протонной помпы (ИПП), как наиболее мощным из антисекреторных препаратов. Известно, что они способны поддерживать рН больше 3 в желудке в течение не менее 18 часов в сутки, что обеспечивает заживление дуоденальной язвы в 100% случаев.
ИПП, понижая кислотность желудочного сока, повышают активность антибактериальных препаратов, ухудшают среду для жизнедеятельности H.pylori. Кроме того, сами ИПП обладают антибактериальной активностью.
По антихеликобактерной активности рабепразол превосходит другие ИПП и в отличие от других ИПП, метаболизируется неферментным путем и выводится преимущественно через почки. Такой путь метаболизма менее опасен в отношении возможных побочных реакций при сочетании ИПП с другими препаратами, конкурентно метаболизирующимися системой цитохрома Р450.
Терапия первой линии - трехкомпонентная терапия.
Ингибитор протонного насоса (рабепразол 20 мг, или омепразол или лансопразол 30 мг, или эзомепразол 20 мг) + кларитромицин 7,5 мг/кг (max-500 мг) + амоксициллин 20-30 мг/кг (max 1000 мг) или метронидазол 40 мг/кг (max500 мг); все лекарственные средства принимают 2 раза в день, в течение 7 дней. Сочетание кларитромицина с амоксициллином предпочтительнее, чем кларитромицина с метронидазолом, так как может способствовать достижению лучшего результата при назначении терапии второй линии.
В случае неэффективности препаратов первой линии, безуспешной эрадикации, назначается повторный курс комбинированной терапии (квадротерапия) с дополнительным включением коллоидного субцитрата висмута (де-нол и др. аналоги) по 4 мг/кг (max 120 мг) 3 раза в день, за 30 мин. до еды и 4-ый раз спустя 2 часа после еды, перед сном. Включение данного препарата потенцирует антихеликобактерное действие др. антибиотиков.
Правила применения антихеликобактерной терапии:
1. Если использование схемы лечения не приводит к наступлению эрадикации, повторять её не следует.
2. Если использованная схема не привела к эрадикации, это означает, что бактерия приобрела устойчивость к одному из компонентов схемы лечения (производным нитроимидазола, макролидам).
3. Если использование одной, а затем другой схемы лечения не приводит к эрадикации, то следует определять чувствительность штамма Н. pylori ко всему спектру используемых антибиотиков.
4. При появлении бактерии в организме больного через год после окончания лечения ситуацию следует расценивать как рецидив инфекции, а не как реинфекцию.
5. При рецидиве инфекции необходимо применение более эффективной схемы лечения.
После окончания комбинированной эрадикационной терапии необходимо продолжить лечение еще в течение 1-2 недель при дуоденальной и в течение 2-3 недель при желудочной локализации язв с использованием одного из антисекреторных препаратов. Предпочтение отдается ИПП, т.к. после отмены последних (в отличие от блокаторов Н2-рецепторов гистамина) не наблюдается так называемого синдрома секреторного «рикошета».
В случае ГЭРБ, не ассоциированной H. pylori, целью лечения считают купирование клинических симптомов болезни. Показано назначение антисекреторных препаратов, - ингибиторы протонного насоса (рабепразол или омепразол по 20 мг 1-2 раза в день, лансопразол 30 мг 2 раза в день, эзомепразол 20 мг 2 раза в день).
Для нормализации двигательной функции желудка, двенадцатиперстной кишки, желчевыводящих путей показано использование прокинетиков - домперидон по 0,25-1,0 мг/кг 3-4 раза в день за 20-30 мин. до еды, продолжительностью лечения не менее 2 недель.
С целью снижения тонуса и сократительной активности гладких мышц внутренних органов, уменьшения секреции экзокринных желез назначается гиосцин бутилбромид (бускопан) по 10 мг 2-3 раза в день. При необходимости - антациды (маалокс, алмагель, фосфалюгель), цитопротекторы (сукральфат, де-нол, вентрисол, бисмофальк), синтетические простогландины Е1 (мисопростол), протекторы слизистой оболочки (солкосерил, актовегин) вегетотропные препараты (микстура Павлова, настой корня валерианы). Продолжительность лечения - не менее 4 недель.
Эффективность лечения контролируют эндоскопическим методом через 8 нед.
Дальнейшее лечение
Противорецидивное лечение проводится 2 раза в год, его объем и продолжительность определяются состоянием слизистой дистального отдела пищевода. Наличие эрозивно-язвенных дефектов является показанием к увеличению числа противорецидивных курсов лечения до 4 раз в год. Для регенерации слизистой оболочки пищевода целесообразно назначать всем больным с эзофагитом водорастворимый бета-каротин - веторон в дозе 40 мг в сутки (по 2 мл, 2 раза в день).
Перечень основных медикаментов:
1. Рабепразол 20 мг, 40 мг, табл.
2. Омепразол 20 мг, табл.
3. Пантопразол 20 мг, табл.
4. Кларитромицин, 250 мг, 500 мг, табл.
5. Метронидазол, тб 250 мг
6. Амоксициллин, 500 мг, 1000 мг табл., 250 мг, 500 мг капсула; 250 мг/5 мл пероральная суспензия
7. Домперидон, 10 мг, табл.
8. Фамотидин, 40 мг, табл., 20 мг\мл раствор для инъекций
9. Актовегин, 5,0 мл амп.
10. Висмута трикалия дицитрат, 120 мг, табл.
11. Гидроокись магния и алюминия (алмагель, фосфолюгель)
12. Метронидазол 250 мг табл.; 0,5% во флаконе, 100 мл раствор для инфузий
Перечень дополнительных медикаментов:
1. Гиосцин бутилбромид 10 мг драже, 1 мл амп.; 10 мг свечи
2. Павлова микстура, 200 мл
3. Панкреатин 4500 ЕД, капс.
4. Полифепам, 100 мл
5. Солкосерил 2,0 амп.
Индикаторы эффективности лечения:
1. Купирование болевого синдрома.
2. Купирование диспепсии.
3. Купирование воспалительных изменений слизистой оболочки пищевода.
Госпитализация
Показания к госпитализации (плановое):
1. Наличие клинических симптомов, обострение заболевания.
2. Отсутствие эффекта от амбулаторной терапии.
3. Осложнения основного заболевания, эрозии, язвы.
4. Частые рецидивы заболевания.
Профилактика
Профилактические мероприятия:
Предупреждение кровотечений;
Предупреждение малигнизации;
Предупреждение возникновения эрозивно-язвенного эзофагита;
Предупреждение возникновения пищевода Баррета.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- Prodigy guidance - Dyspepsia - proven DU, GU, or NSAID-associated ulcer. NICE 2004Management of Helicobacter pylori Infection. MOH Clinical Practice Guidelines 9/2004 New Zealand guidelines group/ Management of dyspepsia and heartburn, June 2004.) Management of Helicobacter pylory infection. Ministry of health clinical practice guidelines 9/2004/ Guidelines for clinical care. University of Michigan health system. May 2005. Practice guidelines. Guidelines for the Management of Helicobacter pylori Infection/ THE AMERICAN JOURNAL OF GASTROENTEROLOGY Vol. 93, No. 12, 1998. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. - 2-е изд., испр. - М.: ГЭОТАР-МЕД, 2002. - 1248 с.: ил. М.Ю.Денисов. Практическая гастроэнтерология для педиатра.-М, 1999. Детская гастроэнтерология / под ред. А.А.Баранова - М.2002, 592с. Kawacami Y., Akahane T., Yamaguchi M. et al. In vitro activities of rabeprazole, a novel proton pump inhibitor, and its thiother derivative alone and in combination with other antimicrobials againts recent clinical isolates of H.pylori. Antimicrob Agents Chemother, 2000. vol.44, N2.-P.458-461. H. Holtmann, P. Bytzer, M. Metz, V. Loeffler. A randomized, double-blind, comparative study of standard-dose rabeprazole and high-dose omeprazole in gastro-oesophageal reflux disease/ Aliment Pharmacol Ther 2002; 16: 479-485 Болезни детей старшего возраста, руководство для врачей, Р.Р. Шиляев и др., М, 2002 Практическая гатсроэнтерология для педиатра, В.Н. Преображенский, Алматы,1999 Практическая гатсроэнтерология для педиатра, М.Ю. Денисов, М. 2004
Информация
Список разработчиков:
Заведующая отделением гастроэнтерологии РДКБ «Аксай», Ф.Т. Кипшакбаева.
Ассистент кафедры детских болезней КазНМУ им. С.Д. Асфендиярова, к.м.н., С.В. Чой.
Врач отделения гастроэнтерологии РДКБ «Аксай», В.Н. Сологуб.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Эзофагит - болезнь воспалительного типа, которая располагается на стенках пищевода. Если вовремя обратиться к врачу, то заболевание вполне легко поддается лечению, не вызывает осложнений. Им могут болеть как дети, так и взрослые. Сопровождается заболевание обычно изжогой, рвотой и отрыжкой. Код эзофагита по международному классификатору МКБ-10: К20.
Причины возникновения:
- прием кислот или щелочей (химический ожог);
- физические травмы;
- инфекции, например, ВИЧ, аппендикс;
- воспалительные процессы в кишечнике;
- пищевые раздражители (аллергены).
- катарально-отечный (слизистая оболочка становится красной, начинает отекать);
- эрозивный (на пищеводе появляются язвы);
- геморрагический (на стенках пищевода видна кровь);
- некротический (язвы черного цвета);
- флегмонозный (пищевод отекает, начинает гноиться) ;
- эксфолиативный (на пищеводе образуется пленка, если ее содрать, то появятся ранки). Является признаком дифтерии;
- псевдомембранозный (арактерен для скарлатины).
- Степень А: пораженный участок пищевода сравнительно небольшой (около 4 мм), имеются несколько язв (эрозий), которые не сливаются друг с другом.
- Степень В: участок увеличивается до 5 мм, эрозии могут сливаться.
- Степень С: язва поражает уже около ѕ части пищевода.
- Степень D: пищевод поражен на 75%.
- Следствие употребление слишком горячей или острой пищи, а также повреждения, вызываемые в пищеводе употреблением алкоголя (такое явление называется в медицинской литературе алиментарным эзофагитом);
- Следствие вдыхания паров химических реагентов (профессиональный эзофагит);
По течению заболевание классифицируется на острую и хроническую формы.
Классификация эзофагита по морфологическим формам:

Код эзофагита по МКБ-10
По МКБ-10 (международная классификация болезней) болезнь относится к заболеваниям пищевода, желудка и двенадцатиперстной кишки. Рефлюкс-эзофагит по МКБ-10 имеет такую классификацию: К21.0 - рефлюкс с эзофагитом, К21.9 - без эзофагита.
Классификация эзофагита по Савари Миллеру:

Острый рефлюкс-эзофагит сопровождается болезнями в желудке. Причины хронического - употребление алкоголя, курение, неправильное питание.
Самое главное - не перетруждать свой организм, отказаться от активных физических нагрузок. Минеральная вода также является незаменимым помощником в этом деле. Она помогает снизить кислотность желудочного сока, помогает кишечнику нормально функционировать. При выявлении у себя этого заболевания или при малейших подозрениях на него, немедленно обращайтесь к врачу. Только он может назначить правильное лечение.
Хронический эзофагит
Хронический эзофагит относится к заболеваниям воспалительного характера связанным с процессом воспаления стенок пищевода. Эзофагит относится к наиболее распространенным заболеваниям пищеварительной системы, однако в более чем трети случаев, болезнь может протекать без каких-либо четко выраженных симптомов. Поскольку осложнения, вызванные этим заболеванием достаточно серьезны, вплоть до онкологии, то пренебрегать лечением и профилактикой эзофагита не стоит. Современные методики позволяют при своевременном лечении позволяют полностью избавить больного от симптомов и проявлений эзофагита.
Код по МКБ 10
По классификации МКБ эзофагит имеет код К 20. Для дополнительной идентификации используются код К 22.1 (эрозия пищевода), К 21.0 (рефлюкс-эзофагит).
Причины возникновения хронического эзофагита
Довольно часто под эзофагитом понимают болезнь, вызванную забросом содержимого желудка в пищевод. Однако по современной классификации это заболевание выделено в отдельное и называется гастро эзофагеальная рефлюксная болезнь или же рефлюкс-эзофагит.
Причин возникновения хронического эзофагита можно выделить несколько:

Симптомы хронического эзофагита
Чаще всего проявлением эзофагита в хронической форме является жжение за грудиной. Изжога усиливается при приеме жирного и острого, газированных воды и напитков, а также кофе. А также усиление изжоги происходит при переедании.
Однако, кроме изжоги симптомами эзофагита могут быть отрыжка с кислым или горьким вкусом. Нередко ночью в то время, когда больной находится в горизонтальном положении проявлением эзофагита являются проблемы с дыханием у больного.
Из-за эзофагита у больных могут развиться бронхиальная астма или же пневмония. При хроническом эзофагите наблюдаются боли умеренного характера в районе за грудиной в области прилегающей к мечевидному отростку. Эти боли могут ощущаться вследствие иррадиации в шею.
В чем опасность эзофагита

Казалось бы, почти безобидное, на первый взгляд, заболевание, вызывающее не более чем дискомфорт, эзофагит относят к весьма опасным и коварным болезням, которые чреваты именно своими последствиями.
Среди возможных осложнений следует выделить следующие:
Пищевод или метаплазия Баррета
Очень серьезным осложнением эзофагита считается пищевод Баррета. При этом заболевании наблюдается процесс перерождения клеток слизистой оболочки. В ходе перерождения наблюдается начала метаплазия, которая очень быстро способна перейти в дисплазию. Как известно, от дисплазии всего один шаг к образованию злокачественных опухолей.
Несмотря на то что рак пищевода является достаточно редко встречаемым заболеванием, пренебрегать метаплазией Баррета не стоит. Особенно аккуратно следует к этому относится мужчинам, которые по статистике намного более уязвимы к этой болезни чем женщины. Особенно возрастают риски развития пищевода Баррета у мужчин, страдающих избыточным весом.
По развитию болезни принято разделять метаплазию Баррета на три типа:
- Метаплазия длинного сегмента;
- Метаплазия короткого сегмента (на расстоянии до 3 сантиметров от места перехода пищевода в желудок);
- Метаплазия в кардиальном участке (расположена за местом перехода пищевода в желудок).
- Ощущение жжения за грудиной в районе эпигастрии. Особенно сильной становиться изжога при употреблении в пищу жареной и жирной пищи;
- В некоторых случаях больной может испытывать болевые ощущения средней интенсивности в районе груди, лопаток или шеи. Очень часто такие боли воспринимаются как проблемы с работой сердца, что приводит в конечном итоге к неправильному лечению;
- В некоторых случаях могут наблюдаться проблемы в работе дыхательной системы, как пример можно рассматривать апноэ во время сна;
- Тошнота и рвота;
- Хриплый голос;
- Болезненные ощущения в горле;
- Кашель;
- Отдышка и свист при дыхании;
- Кровь в стуле и рвотных массах;
- Боль при глотании;
- Появление во рту кислого либо горького привкуса.
- Нулевую (легкая). Нарушения в работе кишечника есть, но они не вызывают у пациента психоэмоциональных проблем;
- Первой степени (средняя степень). Психика таких людей неустойчива и требуется специальный подход к лечению нарушений в функционировании кишечника;
- Вторая степень (тяжелая). У таких больных на фоне заболевания развивается депрессия и тревога. Эти больные не верят в успех лечения, но, тем не менее, требуют к себе повышенного внимания.
- Соблюдение режима, количества и качества питания – главные слагаемые успешного лечения;
- Поддержание определенного уровня физической активности, без тяжелых упражнений, которые наносят вред в лечении эзофагита. Однако физическая активность у больного должна быть обязательно, и она должна соответствовать его возможностям;
- Выполнять рекомендации врача в полном объеме, не занимаясь самолечением, усложнением или упрощением схем лечения;
- Блокаторы протонного насоса;
- Альгинаты;
- Антациды;
- Прокинетики;
- Препараты симптоматического характера.
- Блокаторы протонного насоса имеют огромное значение, но в большей степени используются в лечении рефлюкс-эзофагита. Тем не менее, относящиеся к этому ряду препараты (Роксатидин, Пантопразол, Эзомепразол, Ранитидин, Фамотидин, Лансопразол) способны нормализовать работу слизистой оболочки желудка и могут быть назначены и в курсе лечения эзофагита.
- Группа антацидов выполняет функцию снятия симптомов заболевания, по большей части изжоги. По этой причине в лечении эзофагита они могут и не применяться. К этим препаратам относятся Маалокс, Гастал, Фосфалюгель, Альмагель. Следует помнить, что курс лечения этими лекарственными препаратами не превышает двух недель, ведь эти препараты не лечат, а всего лишь снимают симптомы.
- Альгинаты (Альгинат натрия, Гевискон) относится к самым безвредным и в то же время самым эффективным препаратам. Основная функция альгинатов – образование защитной пленки на слизистой, что способствует успешному протеканию процессов регенерации.
- Для прокинетиков характерными свойствами является улучшение моторики в работе кишечника, а значит и уменьшает время пребывания пищи в кишечнике. К этому ряду препаратов относятся Метоклопрамид и Домперидон (и их аналоги). Применяют эти препараты после еды, в том случае, когда больной начинает ощущать тяжесть в желудке.
- Препараты симптоматического ряда назначаются врачом в соответствии с результатами диагностики и выявленными причинами заболевания. Самым распространенным препаратом этой группы является Де-Нол. Однако к этим препаратам могут относиться успокоительные средства, иммуностимуляторы, антибактериальные средства и так далее.
- Отказаться от алкоголя;
- Отказаться от курения;
- Отказаться от сильно горячих напитков (чая, кофе, какао)
- Существенно (а можно даже и полностью) ограничить свой рацион по части жирной пищи, томатов, цитрусовых, шоколада, а также кофе и кофеин содержащих продуктов;
- Снизить вес. Это надо сделать людям, имеющим избыточные килограммы во избежание развития пищевода Баррета;
- Приучить себя спать с приподнятым изголовьем;
- Ограничить физические нагрузки и особенно те упражнения и действия, которые связаны с резкими наклонами вперед;
- Запивать принимаемые лекарства большим количеством воды, чтобы не повредить слизистую пищевода;
- Постоянно консультироваться со своим лечащим врачом и сообщать ему обо всех симптомах заболевания и степени их выраженности.
Современная медицина пока точно не знает причины, которые вызывают пищевод Баррета у человека, однако точно известно, что развивается это заболевание на фоне эзофагита. Одной из наиболее рациональных версий является наличие у больного генетической предрасположенности к заболеванию.
Особой симптоматики болезнь Баррета не имеет. По сути, единственным симптомом, на который жалуются больные является изжога. До проведения биопсии, все, что могут увидеть медики – наличие изъязвленностей нижней трети пищевода.
Таким образом, можно сказать, что при болезни Баррета все симптомы такие же, как и при рефлюкс -эзофагите, это:
Редко, но все же возможно проявление и других симптомов, таких как:

Однако наличие подобных симптомов не является стопроцентным основанием для определения у человека пищевода Баррета. Для точной диагностики следует провести два исследования, эндоскопию (введение тонкой трубки и исследование стенок пищевода при помощи эндоскопа) и биопсию (взятие для анализа под микроскопом образца тканей нижней трети пищевода). При положительном анализе назначается медикаментозное лечение. Если оно не дает положительного результата, врач может прибегнуть к хирургическому вмешательству.
Протекание эзофагита на фоне функционального нарушения кишечника 0-Й и 1-Й степени
Принято разделять функциональное нарушение кишечника на три степени:
Совершенно очевидно, что лечение этих трех групп пациентов будет отличаться, поскольку для больных первой и второй степени тяжести ФНК еще необходимо учесть препараты для коррекции их психоэмоционального состояния.
Лечение эзофагита (главные моменты лечения)
Основные принципы лечения
Благодаря современным препаратам лечение эзофагита стало вполне возможным. Однако по мнению медиков, эффективность лечения находится в огромной зависимости от образа жизни человека. Пройти курс лечения и, не меняя ничего в своем образе жизни избавиться от эзофагита не удается никому. Поэтому прием лекарства и выполнение рекомендаций по ведению здорового образа жизни являются залогом успешного лечения эзофагита.
Лечение лекарственными препаратами
В лечении эзофагита медикаментами все используемые препараты можно условно разделить на пять групп:
Профилактика эзофагита
Как и все заболевания хронического плана, эзофагит доставляет массу неприятностей его «владельцу». Профилактика заболевания направлена в основном на предмет соблюдения здорового образа жизни, особенно по части питания и поддержания режима дня.
По мнению медиков человек, желающий избежать обострения хронического эзофагита, должен:
Эрозивный эзофагит – патологическое состояние, при котором поражается слизистая дистального и других отделов пищеводной трубки. Характеризуется тем, что под влиянием различных агрессивных факторов (механическое воздействие, употребление слишком горячей пищи, химических веществ, вызывающих ожог, и прочее) слизистая органа постепенно истончается, и на ней формируются эрозии.
Чаще всего формирование патологических участков наблюдается в дистальном отделе пищевода. Обусловлено это тем, что желудочное содержимое при некоторых патологиях может забрасываться в полость органа, тем самым поражая его слизистую. Обычно это наблюдается при . Данное состояние требует своевременного диагностирования и лечения, так как оно опасно именно развитием осложнений. Выявить прогрессирование ГЭРБ не составит труда опытному врачу-гастроэнтерологу. Наиболее информативным для постановки диагноза является проведение эндоскопического исследования пищевода. При данном исследовании в дистальном отделе пищевода врач сможет обнаружить эрозии, указывающие на прогрессирование ГЭРБ. Также у него будет возможность оценить степень и глубину поражения тканей.
Эрозивный эзофагит в международной классификации болезней (МКБ-10) имеет свой код – K22.1. Если развивается эзофагит одномоментно с ГЭРБ, то в таком случае код будет другим – K21.0. Стоит отметить, что симптомы эрозивного поражения пищевода могут проявиться у людей из различных возрастных категорий. Чаще всего недуг диагностируется у лиц средней и старшей возрастной группы. Важно при появлении первых симптомов, указывающих на данное заболевание, сразу же обратиться к квалифицированному гастроэнтерологу, а не заниматься самолечением (например, при помощи народных средств). Только после проведения комплексной диагностики врач сможет подтвердить диагноз и выявить сопутствующие патологии (к примеру, ГЭРБ).
Лечение эрозивного эзофагита должно быть только комплексным. Назначается медикаментозная терапия, физиотерапевтическое лечение, а также специальная диета (щадящая). Именно диете отводится важная роль в лечении патологии. Диету потребуется соблюдать не только во время лечения, но также и после его проведения, во избежание рецидивов (особенно если был диагностирован хронический тип эзофагита).
Этиология
Приоритетной причиной, из-за которой прогрессирует эрозивно-язвенный эзофагит, является ГЭРБ. При развитии этого состояния происходит периодический заброс содержимого желудочной полости в дистальный отдел пищевода. Из-за такого агрессивного воздействия слизистая разрушается, и на ней формируются эрозии. Чтобы полностью устранить эрозивный эзофагит, потребуется сначала вылечить ГЭРБ. Терапия при ГЭРБ также расписывается врачом-гастроэнтерологом после предварительной диагностики.
К прочим причинам, из-за которых может возникнуть такое поражение пищевода, относятся:
- увлечение острой пищей;
- проведение операбельных вмешательств на пищеводном отверстии диафрагмы;
- регулярное употребление алкогольных напитков;
- , а также ;
- прогрессирование в теле человека патологий инфекционной природы;
- дистальный отдел пищевода может быть травмирован при введении зонда или же при проведении лучевой терапии;
- термический или химический ожог слизистой оболочки пищевода.

Разновидности
Эрозивный эзофагит классифицируют по нескольким критериям – степень поражения, характер воспаления, локализация эрозий, характер течения, выраженность поражения.
По характеру протекания эрозивный эзофагит может быть:
- острым;
- подострым;
- хроническим.
В зависимости от локализации эрозий:
- проксимальный;
- тотальный (в этом случае язвы располагаются по всей поверхности пищевода).
Классификация по степени поражения:
- поражена только верхняя часть слизистой. Видимых дефектов при этом не наблюдается;
- поражена толща слизистой. Образуются дефекты, покрытые фибринозным налетом, а также некротизированные участки;
- поражение охватывает и подслизистые слои. Эта стадия наиболее опасна, так как может произойти перфорация стенки органа.
По интенсивности поражения органа:
- эрозии могут сливаться друг с другом;
- слизистая гиперемирована, эрозий не наблюдается;
- несколько эрозий на слизистой;
- язвенное поражение и .
Степени
Данный недуг развивается постепенно. На первых стадиях его развития симптомы могут и вовсе не проявляться, или же человека будет беспокоить только периодическая . По мере прогрессирования патологического процесса клиническая картина становится все более выраженной. Эрозивно-язвенный эзофагит имеет четыре степени развития:
- 1 степень – формируются на слизистой единичные эрозии. В дистальном отделе пищевода отмечается гиперемия. Симптомы выражены не ярко;
- 2 степень – на данном этапе наблюдается слияние отдельных эрозий, но поражается не вся поверхность органа. Участки поражения покрыты фибринозным налётом;
- 3 степень – эрозии перерождаются в язвы. Локализуются в дистальном отделе органа;
- 4 степень – характеризуется хроническими язвами и стенозом. Лечение направлено на уменьшение проявления симптоматики, а также на продление периода рецидивов. Человеку потребуется постоянно придерживаться строгой диеты.
Симптомы
Симптомы эрозивного эзофагита выражаются постепенно – сначала никаких признаков и вовсе может не быть, но позже проявляется характерная клиническая картина. У больного отмечается:
- боль во время проглатывания пищи;
- в ночное время суток возникает сухой кашель;
- охриплость голоса;
- после употребления пищи возникает тошнота – характерный симптом;
- болевые ощущения, локализованные за грудиной;
- в области проекции желудка отмечается появление болезненных ощущений;
- сильная изжога;
- характерный симптом патологии – рвота с включениями крови.

При проявлении указанной клиники требуется незамедлительно посетить квалифицированного доктора-гастроэнтеролога для проведения комплексной диагностики и назначения оптимального плана лечения, включающего приём медикаментов, диету и физиотерапевтические процедуры.
Диагностика
При подозрении на эрозивный эзофагит, гастроэнтеролог назначает комплекс мероприятий, который позволит ему подтвердить диагноз. Наиболее информативными являются следующие методики:
- рентгенография с применение контрастного вещества;
- эндоскопическое исследование;
- эзофагоманометрия;
- гистологическое исследование части слизистой пищевода;
- проведение измерения рН в пищеводе.
Лечение
Лечение эзофагита может быть достаточно продолжительным, так как требуется, чтобы поражённая слизистая полностью восстановилась. Обычно врачи прибегают к медикаментозной терапии. Назначают антациды, блокаторы протонного насоса, спазмолитики, успокоительные средства и прочие. Если консервативная терапия не приносит должного эффекта, то в таком случае прибегают к операбельному вмешательству.
Важно во время лечения и после него соблюдать диету. Все продукты, употребляемые в пищу, должны пройти щадящую кулинарную обработку. Диета подразумевает употребление отварной, пропаренной или тушёной пищи. От раздражающих продуктов следует отказаться. Диету нужно будет соблюдать длительное время. Из рациона нужно полностью исключить сырые овощи, копчёности, сухофрукты, семечки, какао, алкогольные напитки. Во время диеты предпочтение отдаётся обволакивающим блюдам.
Народная терапия
Применять народные средства для лечения патологии можно только с разрешения своего лечащего врача. Единственным методом лечения они ни в коем случае быть не должны. Лучше всего сочетать народные средства и методы традиционной медицины.
Народные средства, которые можно использовать для лечения эрозивного эзофагита:
- сироп из цветков одуванчика. Это народное средство является одним из самых эффективных и при этом его легко приготовить в домашних условиях;
- настой из ромашки, корня солодки голой, листьев мелиссы и пустырника;
- настой из цветков календулы, душицы обыкновенной, яснотки белой, перечной мяты и аира болотного. Это народное средство обладает анальгезирующими и антивоспалительными свойствами.
Похожие материалы
Дистальный эзофагит – патологическое состояние, которое характеризуется прогрессированием воспалительного процесса в нижнем отделе пищеводной трубки (расположенном ближе к желудку). Такое заболевание может протекать как в острой, так и в хронической форме, и часто является не основным, а сопутствующим патологическим состоянием. Острый или хронический дистальный эзофагит может развиться у любого человека – ни возрастная категория, ни половая принадлежность роли не играют. Медицинская же статистика такова, что чаще патология прогрессирует у людей трудоспособного возраста, а также у пожилых.
Кандидозный эзофагит – патологическое состояние, при котором наблюдается поражение стенок этого органа грибками из рода Кандида. Чаще всего они поражают сначала слизистую ротовой полости (начальный отдел пищеварительной системы), после чего проникают в пищевод, где начинают активно размножаться, тем самым провоцируя проявление характерной клинической картины. Ни гендерная принадлежность, ни возрастная категория не влияет на развитие патологического состояния. Симптомы кандидозного эзофагита могут проявиться как у маленьких детей, так и взрослых людей из средней и старшей возрастной группы.
Катаральный эзофагит – патологическое состояние, при котором наблюдается воспаление слизистой пищевода, сопровождаемое её гиперемией и отёком. Чаще всего такая патология прогрессирует вследствие агрессивного механического или термического воздействия на орган, размножения инфекционных агентов, а также из-за некоторых недугов пищеварительной системы. Катаральный эзофагит является сопутствующим заболеванием при недостаточности кардии. Основными симптомами, которыми выражается патология, являются: чувство жжения за грудиной, неприятные ощущения в данной области, боль при приёме пищи. Важно своевременно выявить данную болезнь, чтобы не допустить развития осложнений.
Эзофагит – заболевание, характеризующееся возникновением воспалительного процесса в слизистой оболочке и стенках пищевода. Развивается во внутренней стенке, но по мере прогрессирования может поражать более глубокие слои органа. Среди всех заболеваний органов пищеварительной системы является наиболее частым. Характерным признаком является то, что подобное расстройство может долгое время протекать без проявления каких-либо симптомов, отчего диагностируется абсолютно случайно. Поражает людей любой возрастной группы, вне зависимости от половой принадлежности. Довольно часто такой диагноз устанавливается женщинам в период беременности и детям. В международной классификации заболеваний (МКБ 10) такой недуг имеет собственный код – К20.
Как и при любом другом заболевании пищеварительного тракта, при эзофагите пищевода в обязательном порядке требуется соблюдать щадящую диету. Необходимо это сразу по нескольким причинам – снизить нагрузку на систему пищеварения, уменьшить отрицательное воздействие на стенки пищевода и желудка поступающих продуктов питания, снизить кислотность (особенно важно при гастрите). Диета при эзофагите расписывается лечащим врачом-гастроэнтерологом совместно с диетологом. Соблюдать её следует не только в период обострения, но и в период стихания симптомов (ремиссия).
Воспалительный процесс, охватывающий слизистую оболочку пищевода с образованием на ней эрозий и язв, называется эрозивный эзофагит. Это заболевание встречается одинаково часто у мужчин и женщин. По международной классификации болезней МКБ – 10 патология носит код К 22.1, а при присоединении ГЭРБ – К 22.0.
Эрозивная форма требует незамедлительного лечения, поскольку способна вызывать серьезные осложнения, вплоть до новообразований злокачественного типа. Поэтому при появлении изжоги и жжения за грудиной нужно обратиться к гастроэнтерологу, чтобы получить специальное лечение.
Эрозивный эзофагит: что это такое
Мы выяснили, какой имеет эрозивный эзофагит код по МКБ 10 , следуем далее. Эзофагит вызывает воспаление слизистой оболочки пищевода и развивается по острому и хроническому типу. Острое течение возникает при поражении:
- грибковыми инфекциями;
- щелочами;
- кислотами;
- солями тяжелых металлов;
- горячей пищей или парами;
- алкоголем.

Также неприятные ощущения в виде изжоги вызывает переедание, физическая работа сразу же после приема пищи. Помимо этого эзофагит может вызываться рефлюксом, то есть забросом содержимого желудка обратно в пищевод. Содержащаяся в желудочном секрете соляная кислота раздражает эпителий пищеводной трубки. При поражении данными факторами слизистая оболочка пищевода воспаляется, краснеет и отекает. Так какие характерны симптомы? Эрозивный эзофагит вызывает у больного:
- изжогу;
- жжение в груди;
- першение в горле.
Такое состояние лечится применением щадящей диеты, а если заболевание вызвано инфекционным фактором, то добавляют терапию антибиотиками.
Если вовремя не приступить к лечению, то на слизистой оболочке помимо гиперемии появятся эрозии, отсюда и название эрозивный эзофагит. Он развивается при хроническом течении болезни.
Некротический эзофагит
Это форма острого течения заболевания, которая встречается не очень часто и возникает у людей со сниженным иммунитетом на фоне инфекционных заболеваний (скарлатина, сепсис, корь, микоз). Заболевание характеризуется резким воспалением слизистой пищевода, образующие некротические (омертвевшие) участки, которые при отторжении образуют глубокие язвенные очаги . Во время заживления язв эпителий пищевода покрывается гнойным или кровянистым экссудатом.

На фоне симптомов, соответствующих основному заболеванию, наблюдаются:
- боли за грудиной;
- рвота с примесью некротических тканей;
- дисфагия (нарушение глотания).
Данная форма заболевания часто вызывает осложнения в виде кровотечения, острого гнойного воспаления средостения, загрудинный абсцесс.
Лечение некротического эзофагита занимает длительное время и требует от пациента терпения и неукоснительного выполнения всех предписаний врача. После заживления язв в пищеводе образуются рубцевания, которые приносят больному дискомфорт.
Хронический эрозивный эзофагит пищевода
Хроническое течение болезни возникает вследствие следующих причин:

Гастроэзофагельная рефлюксная болезнь приводит к хроническому воспалению эпителия пищевода. Вследствие недостаточного смыкания мышечного кольца сфинктера, разделяющего пищевод и желудок, пища может попадать обратно в пищеводную трубку, раздражая слизистую. Гиперемия и отек эпителия стенок данного внутреннего органа определяется первой стадией заболевания. Симптомы в этот период выражены не ярко, в основном это изжога. Если не лечить ГЭРБ, то оболочка не только покраснеет, а на ней образуются эрозии. Это вторая стадия болезни.
Именно ее и диагностируют врачи при обращении к ним пациентов с жалобами на изжогу и жжение по ходу пищевода. При эндоскопическом исследовании стенок внутреннего органа на эпителии стенок отмечают наличие одиночных или множественных эрозий, которые не сливаются и образуют дефекты на слизистой в районе одной складки. Стенки пищевода при этом покрыты фиброзным налетом.
Третья стадия характеризуется перерождением эрозий в язвы. Это уже эрозивно язвенный эзофагит. На этой стадии поражению подвержен не только поверхностный слой эпителия, но и лежащие под ним ткани. Дефекты распространяются далее одной складки и могут наблюдаться по кругу слизистой пищевода. При дальнейшем прогрессировании происходит поражение мышечной ткани пищеводной трубки. Состояние ухудшается, поскольку к вышеперечисленным симптомам добавляется упорный кашель , рвота с примесью крови, боль по ходу пищевода , возникающая независимо от приема пищи.

Эта стадия опасна развитием осложнений:
- кровотечений;
- стеноза;
- пищевода Барретта.
Помимо этого при присоединении инфекционного фактора на фоне эрозивного эзофагита может развиться гнойное воспаление пищевода. Такие состояния приводят к ухудшению общего состояния больного, а в случае кровотечения требуют неотложной госпитализации. Не следует допускать, чтобы развился эрозивно фибринозный эзофагит.
Лечебные мероприятия
 Терапия эрозивной формы заболевания сходна в принципах лечения с остальными типами эзофагита и ГЭРБ. Она состоит из:
Терапия эрозивной формы заболевания сходна в принципах лечения с остальными типами эзофагита и ГЭРБ. Она состоит из:
- медикаментозного лечения;
- диетического питания;
- профилактических мер.
Медикаментозная терапия
- Препараты, снижающие кислотность желудочного сока – антациды . В комплексе с ними назначаются лекарственные средства, создающие на поверхности слизистой оболочки желудка, а также на пищевом комке защитную пленку, уменьшающую вредное воздействие соляной кислоты на стенки пищевода - альгинаты . Препаратами выбора являются Ренни , Гевискон , Фосфалюгель .
- Прокинетики – лекарства, помогающие пище быстрее продвинуться по пищеводу в желудок и этим снизить раздражительное действие еды на оболочку пищеводной трубки (Цирукал , Метаклопрамид , Мотылиум ).
- Если эрозии возникают в результате рефлюкса, вызванного недостаточной функцией кардии, то прописывают ИПП . Это лекарства, повышающие сократительную способность сфинктера, разделяющего пищевод и желудок (Омез ).
- Для лучшей регенерации клеток эпителия слизистой пищевода назначают Солкосерил , Алантон .
- При наличии инфекционного воспаления к вышеперечисленным препаратам добавляют витамины и антибиотики .

Если возникли осложнения или медикаментозная терапия оказалась неэффективной, то проводят оперативное вмешательство. Это может быть традиционная методика (разрез на грудной клетке или животе) или способом лапороскопии, который является менее травматичным.
Диета
Диетическое питание играет большую роль. Диета при эрозивном эзофагите направлена на снижение раздражающего действия пищевых продуктов на слизистую пищевода. Из рациона питания исключают блюда:

А также продукты:
- свежие овощи;
- фрукты кислых сортов;
- бобовые;
- черный хлеб;
- грибы.
Строго запрещается алкоголь и курение .
Больные должны есть маленькими порциями не меньше 5–6 раз в день, чтобы не перегружать желудок и не вызывать рефлюкс. После приема пищи нельзя ложиться отдыхать, а нужно немного походить, но не выполнять физическую работу, особенно требующую наклона туловища вперед. После последнего приема пищи и до сна должно пойти не менее 3 часов.
 Пациентам можно употреблять блюда, приготовленные на пару
, запеченные
или вареные
. Также нельзя принимать очень горячую или холодную еду. Во время трапезы нужно хорошо пережевывать пищу, не употреблять грубую еду, чтобы не травмировать слизистую пищевода.
Пациентам можно употреблять блюда, приготовленные на пару
, запеченные
или вареные
. Также нельзя принимать очень горячую или холодную еду. Во время трапезы нужно хорошо пережевывать пищу, не употреблять грубую еду, чтобы не травмировать слизистую пищевода.
Когда диагностирован ГЭРБ с эрозивным эзофагитом, диета должна обязательно соблюдаться.
Полезное видео
Еще немного полезной информации о том, как правильно лечиться и питаться, можно узнать в этом видео.
Профилактика
После проведенного лечения больным нужно следить не только за питанием, но и изменить свой способ жизни. Таким людям нельзя заниматься спортом, связанным с напряжением брюшного пресса. Также нужно уменьшить физические и эмоциональные нагрузки. Если работа связанна с положением – наклон туловища вперед, то такой род деятельности надо сменить. Нельзя носить стесняющую одежду, тугие пояса и корсеты.
Хороший результат дают пешие прогулки перед сном, а также прием чая (мята , мелиса , календула , ромашка ), обладающего седативным и противовоспалительным действием.

Нужно помнить, что при появлении первых признаков заболевания нужно обратиться к врачу, поскольку самолечение или применение народных методов не сможет полностью вылечить заболевание, а в некоторых случаях приводит к появлению обострений. Раз в год таким больным нужно посещать гастроэнтеролога с обязательным проведением эндоскопического исследования. Если состояние больного ухудшилось, то консультация нужна немедленно.
Source: GastrituNet.online
Болезни пищеварительного тракта все чаще напоминают о себе современному человеку. Из-за неправильного питания и нездорового образа жизни страдает в первую очередь желудочно-кишечный тракт.
Одним из самых распространенных заболеваний пищевода считается рефлюкс эзофагит (желудочно-пищевой рефлюкс, гастроэзофагеальная рефлюксная болезнь, ГЕРБ, рефлюксный эзофагит, рефлюксный гастроэзофагит).
Давайте разберемся, что такое рефлюкс эзофагит, что это за болезнь, каковы его симптомы, лечение и диета.
Рефлюкс эзофагит — это болезнь, которая возникает из-за контакта слизистой оболочки пищевода с содержимым желудка, когда из-за слабости нижнего сфинктера пищевода часть желудочного содержимого забрасывается вверх, в пищевод.
Из-за повышенной кислотности нижняя часть пищевода воспаляется, а это приводит к появлению болевых ощущений. Часто гастродуоденит, гастрит, эзофагит и рефлюкс развиваются и протекают одновременно друг с другом.
Согласно Международной классификации болезней 10 пересмотра, рефлюкс-эзофагит относится к группе заболеваний пищевода, желудка и двенадцатиперстной кишки, которые имеют код (К20-К31). Код К20 относиться именно к эзофагиту, но для выявления основной причины появления применяют дополнительный код, относящийся к внешним причинам и ХХ классу.
 В коде К20 присутствуют исключения для: эрозии пищевода, рефлюкс-эзофагита и эзофагита с гастроэзофагеальным рефлюксом. Заболевание гастроэзофагеального рефлюкса имеет отдельный код – К21.
В коде К20 присутствуют исключения для: эрозии пищевода, рефлюкс-эзофагита и эзофагита с гастроэзофагеальным рефлюксом. Заболевание гастроэзофагеального рефлюкса имеет отдельный код – К21.
Причины рефлюкса эзофагита у взрослых
Чтобы обезопасить себя от появления рефлюкс-эзофагита, необходимо знать основные факторы риска развития этого заболевания и возможные причины его развития. Специалисты отмечают, что основными факторами, которые провоцируют появление такого воспалительного процесса, являются:
- ожирение;
- частая рвота;
- установка назогастрального зонда (в целях энтерального питания);
- беременность;
- грыжа диафрагмы пищевого отверстия.
Все это способно спровоцировать появления рефлюкса-эзофагита. Существует целый ряд причин, из-за которых это заболевание может появиться в независимости от вышеперечисленных факторов:

Появиться воспаление нижней части пищевода может как на фоне имеющихся заболеваний, так и в результате ведения нездорового образа жизни.
Как развивается болезнь
Как показывает статистика, практически у половины взрослого населения имеются проявления желудочно-пищевого рефлюкса. Из этого количества у 10% человек замечены эндоскопические признаки заболевания. Это говорит о том, что механизм развития этого заболевания проходит достаточно незаметно.
Иногда люди после приема пищи ощущают появление изжоги или тошноты , но идти на прием к врачу не видят смысла. Зачастую данное заболевание пищевода диагностируют уже в результате развития более сложных воспалительных процессов в ЖКТ.
Важно! Основным механизмом, который запускает развитие желудочно-пищевого рефлюкса, является нарушение моторики. Желудок начинает проводить заброс своего содержимого в пищевод, а от туда частицы содержимого выводятся длительное время. Пока пищевод не справится с этим забросом, человек будет ощущать болезненность.
 Природа подарила нашему организму несколько защитных функций против появления рефлюкса.
Природа подарила нашему организму несколько защитных функций против появления рефлюкса.
Во-первых, нижний пищеводный сфинктер должен своевременно устанавливать противорефлюксный барьер.
Если расслабление этой части пищевода происходит длительно, то и его слизистая оболочка дольше подвергается негативному воздействию кислот.
Во-вторых, слюна способна нейтрализовать негативное действие соляной кислоты, что немаловажно при вбрасывании содержимого желудка в пищевод. У людей, которые уже имеют развитый рефлюкс-эзофагит, врачи отмечают неудовлетворительную перистальтику желудка и сбои в объеме саливации.
Какое значение в развитии играет психосоматика
Еще Цицероном в 1 веке до н.э. было доказано, что все болезни тела появляются из-за боли в душе. Психологическое состояние играет немаловажную роль не только в плане лечения болезней, но и на этапе их появления. Заболевания желудочно-кишечного тракта часто называют болезнями, связанными с психосоматикой.
Американский психотерапевт Милтон Эриксон утверждает, что каждая болезнь изначально возникает у нас в голове , а только потом она проявляется на теле. Что касается, рефлюкс-эзофагита, то он уверен в ее психосоматическом происхождении. Основная проблема этой болезни – это направление содержимого желудка не в сторону кишечника, а в сторону пищевода. То есть происходит неправильное направление переработанной пищи.
Такое состояние может появиться в результате изменения моторики желудка. Зачастую появление желудочно-пищевого рефлюкса на уровне подсознания обусловлено желанием человека вернуть время вспять, чтобы исправить какие-то поступки в своей жизни.
Лечение психосоматических расстройств проводит врач психотерапевт. В его арсенале собрано множество различных методов лечения. Самыми яркими считаются: НЛП, арт-терапия, гипноз, психоанализ, семейная терапия и т. д.
Разновидности болезни
Когда речь идет о рефлюкс-эзофагите, то немногие знают, что это заболевание имеет несколько разновидностей.
 Поверхностный рефлюкс эзофагит
Поверхностный рефлюкс эзофагит
Поверхностный или катаральный рефлюкс-эзофагит: что же это такое? Зачастую болезнь представляет собой механическое повреждение слизистой оболочки пищевода. Этому виду заболевания не характерно появление эрозий. Часто может появляться из-за травматизации слизистой, например, косточками из рыбы.
Также эта болезнь может проявиться из-за чрезмерного потребления жирной пищи, кофе, острых специй и алкоголя.
Эритематозная форма
Эритематозный рефлюкс эзофагит отличается присутствием кровоизлияний в пищеводе . Он также проявляется вследствие долгого пребывания содержимого желудка в нижнем отделе пищевода. Когда проводят эндоскопическое исследование, то пищеводы таких пациентов имеют красный отек и следы кровоизлияния. Слизистая оболочка имеет гнойный выпот.
Пептический рефлюкс эзофагит
Пептический рефлюкс эзофагит чаще всего носит хронический характер, так как заброс содержимого желудка происходит постоянно. Также этого заболевание носит прогрессирующий характер.
Также заболевание может иметь различные степени выраженности — 1, 2, 3 или 4-ой степени. Подробно о степенях болезни и симптомах каждой из них .

Чем опасен рефлюкс эзофагит
Часто пациенты с рефлюкс-эзофагитом не считают это заболевание опасным, но это совершенно не так. Долгое время такое воспаление пищевода вообще может про себя никак не заявлять.
Человек будет думать, что у него просто изжога или тошнота из-за переедания. Конечно, и такие случаи возможны, но если такая симптоматика сохраняется длительное время, то следует обратиться к врачу гастроэнтерологу.
Когда болезнь в запущенном состоянии, то на стенках пищевода могут появиться эрозии, то есть формируется . Они вызывают кровоизлияния, провоцируя еще большее разрастание язвы. На местах язв при отсутствии правильного лечения и несоблюдения диеты могут в будущем появиться онкологические новообразования.
Кроме того, в запущенных случаях заболевания могут формироваться такие серьезные осложнения ГЭРБ, как , а также . Поэтому к появлению этой болезни стоит отнестись серьезно!
Откладывать посещение к врачу нельзя , так как на ранних стадиях вылечить это заболевания можно намного быстрее и проще.
Как проявляется болезнь: симптомы
 Чтобы вовремя выявить заболевание, необходимо знать .
Чтобы вовремя выявить заболевание, необходимо знать .
Симптоматика этого заболевания следующая:
- изжога (может быть и в дневное, и в ночное время),
- отрыжка,
- икота после приема пищи,
- ноющая боль в грудине (напоминает боль в сердце),
- затруднения в процессе глотания,
- тошнота.
Стоит помнить, что иногда симптомы желудочно-пищевого рефлюкса могут быть вообще не связанными с пищевым трактом. Редко, но проявляются зубные боли, ринит, фарингит, кашель.Обратите внимание! Одним из самых эффективных методов диагностики этого заболевания считается фиброэзофагогастродуоденоскопия (ФЭГДС).
 При желудочно-пищевом рефлюксе язык может быть обложен белым налетом. Для исключения других заболеваний врач должен провести пальпацию живота.
При желудочно-пищевом рефлюксе язык может быть обложен белым налетом. Для исключения других заболеваний врач должен провести пальпацию живота.
Если никаких болезненных ощущений не выявлено, то далее пациент направляет на инструментальное обследование.
С помощью зонда и камеры на его конце можно увидеть явную картину заболевания ЖКТ. При рефлюксе слизистая оболочка пищевода будет красной. В некоторых случаях врач может назначить взятие ткани в этой области для проведения дополнительных исследований.
Также для диагностики используют:
- рентген,
- суточную РН-метрию (определение уровня кислотности),
- эзофагоманометрию (определение функциональности нижнего пищеводного сфинктера),
- ЭКГ (для исключения сердечных болезней),
- Рентген грудной клетки (для исключения болезней легких).
В комплексе вся диагностика позволит увидеть точную картину протекания болезни. Главное – это вовремя обратиться к врачу.