Средостение представляет собой часть грудной полости, расположенную по средней линии тела, что обеспечивается внутриплевральным отрицательным давлением. Границами средостения являются спереди — грудина и прикрепляющиеся к ней хрящи ребер, сзади — грудной отдел позвоночника и шейки ребер, с боков — медиастинальная плевра, снизу — диафрагма. Вверху средостение переходит без определенных границ в клетчаточные пространства шеи. Проксимальной границей средостения служит линия, проведенная по верхнему краю рукоятки груди мы. Размеры средостения (глубина н ширина) неодинаковы. Наибольшая ширина средостения — в нижнем отделе, глубина — между позвоночником и мечевидным отростком. Наименьшая ширина — в средней части, глубина — между рукояткой грудины и позвоночником.
Анатомически средостение представляет, собой единое пространство, но исходя из практических соображений выделяют четыре его отдела.
Условной горизонтальной плоскостью, проходящей через область соединения рукоятки и тела грудины по направлению к IV позвонку, средостение делится на верхнее и нижнее. Нижнее средостение перикардом подразделяется на переднее, среднее и заднее. Переднее нижнее средостение расположено между грудиной и перикардом, среднее — ограничено перикардом. Границами заднего средостения являются спереди бифуркация трахеи и перикард, сзади — нижний грудной отдел позвоночника.
В верхнем средостении находятся проксимальные отделы трахеи, пищевода, вилочковой железы, дуга аорты и ее ветви, грудной лимфатический проток, плечеголовные вены. В переднем средостении находятся жировая ткань, лимфатические узлы, дистальный отдел вилочковой железы. В среднем средостении располагается сердце, легочные артерии и вены, бифуркация трахеи, главные бронхи, лимфатические узлы. Заднее средостение включает пищевод, нисходящий отдел аорты, грудной лимфатический проток, симпатические и парасимпатические нервы.
Помимо вышеизложенного, предложено деление средостения только на передний и задний отделы. Границей между ними является условная фронтальная плоскость, проходящая через корень легкого.
Все анатомические образования средостения окружены рыхлой жировой клетчаткой, разделенной фасциальными листками. По латеральной поверхности она прикрыта плеврой. Больше всего клетчатки содержится в заднем средостении, меньше — между плеврой и перикардом.
Важным органом верхнего средостения является вилочковая железа (тимус, thymus), имеющая вид пирамиды и состоящая из двух долей. Железа хорошо развита у детей до 2-летнего возраста. У детей в тимусе выделяют грудную и шейную части, которые выступают на 1,5 — 2 см выше рукоятки грудины. Нижний ее край соответствует уровню III — V ребер. У взрослых шейный отдел отсутствует.
Вилочковая железа занимает внутригрудное положение. Нижний полюс тимуса локализуется на уровне III ребра, а верхний — за рукояткой грудины. Передней поверхностью железа соприкасается с грудиной, задней — с верхней полой веной, брахиоцефальным стволом и безымянным» венам». Нижняя поверхность тимуса прилежит к перикарду, передненаружная — к плевре. Железа окружена соединительнотканной капсулой с отходящими от нее внутрь перегородками. Последние разделяют тимус на дольки. Каждая долька состоит из коркового и мозгового вещества. Корковое вещество имеет аденоидное строение с рассеянными Т-лимфоцитами. Структура мозгового вещества сходна со строением коркового, но в нем содержится меньше лимфоцитов. Масса вилочковой железы зависит от конституции и степени упитанности людей.
Средостение представляет собой комплекс органов, ограниченный спереди рукояткой и телом грудины, сзади - телами грудных позвонков, с боков - медиастинальными плеврами, снизу - диафрагмой, вверху - условной плоскостью, идущей через верхнюю грудную апертуру. Практически верхняя граница отсутствует вследствие прохождения здесь крупных сосудов и нервов, пищевода и трахеи, а также вследствие непосредственного сообщения ретровисцерального и претрахеального клетчаточных пространств шеи с клетчаткой переднего и заднего средостения.
Фронтальной плоскостью, проходящей через заднюю поверхность корней легких, средостение условно делится на переднее и заднее.
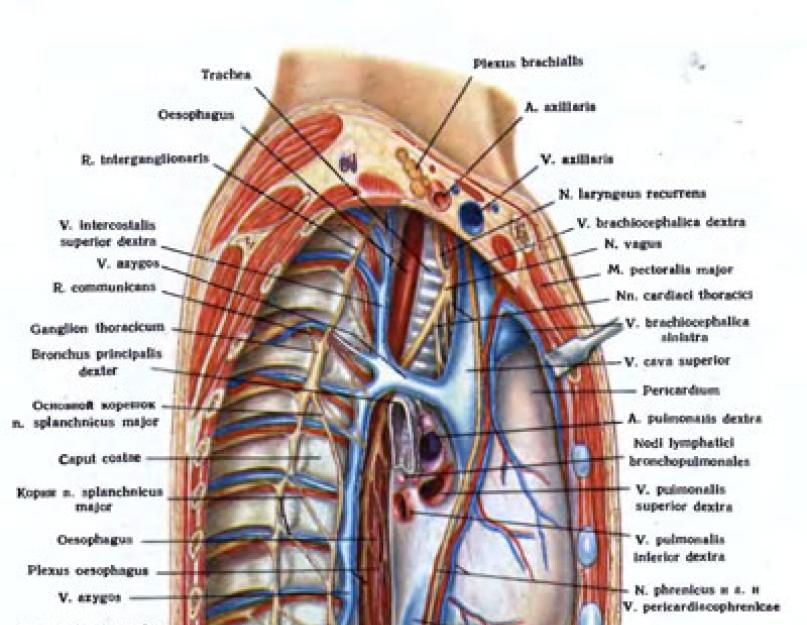
Рис. 43. Вид средостения со стороны правой плевральной полости.
Удалены правая часть грудной клетки и правое легкое.
В переднем средостении находятся: сердце, окруженное перикардом, а выше его (спереди назад) вилочковая железа (или замещающая ее жировая клетчатка), плечеголовные и верхняя полая вены, конечный отдел непарной вены, диафрагмальные нервы, лимфатические узлы, восходящая аорта, дуга аорты с отходящими от нее артериями, легочные ствол, артерии и вены, трахея и главные бронхи.
В заднем средостении расположены: грудная аорта, пищевод, непарная и полунепарные вены, грудной проток, грудная часть симпатического ствола, лимфатические узлы. Блуждающие нервы в верхних отделах грудной полости располагаются в переднем средостении, откуда они направляются вниз и назад к пищеводу и переходят в заднее средостение.
В средостении, помимо перечисленных выше крупных артерий, проходят многочисленные более мелкие артерии к органам, сосудам, нервам и лимфатическим узлам средостения. Отток венозной крови от органов средостения происходит по одноименным с артериями венам в плечеголовные, верхнюю полую, непарную, полу-непарную и добавочную полунепарную вены.
Отток лимфы от органов средостения и легких осуществляется в многочисленные передние и задние медиастинальные узлы, легочные узлы, расположенные около трахеобронхиального дерева, - все это узлы висцеральной группы. Последние связаны с пристеночными, или париетальными, узлами, расположенными спереди (nodi lymphatici parasternales) и сзади (меж-реберные и околопозвоночные узлы).
Передние медиастинальные узлы (nodi lymphatici mediastinales anteriores) в нижней части средостения представлены диафрагмальными узлами (nodi lymphatici phrenici), среди которых различают пре-перикардиальные узлы (по 2-3 узла у мечевидного отростка и у места прикрепления диафрагмы к VII ребру или его хрящу) и латероперикардиальные узлы (по 1-3 узла у мест проникновения nn. phrenici в диафрагму). В верхней части средостения передние медиастинальные узлы расположены в виде правой и левой вертикальных цепей и связующей их поперечной цепи. Узлы поперечной цепи располагаются вдоль верхнего и нижнего краев левой плечеголовной вены. Правая цепь состоит из лежащих на передней поверхности правой плечеголовной и верхней полой вен, 2-5 узлов, вставленных на пути тока лимфы от сердца и правого легкого. Эти узлы связаны с левой вертикальной цепью узлов и с правыми латеротрахеальными и нижними глубокими шейными узлами. Лимфа от правых передних медиастинальных лимфатических узлов по одному или нескольким сосудам (правый передний медиастинальный лимфатический ствол) оттекает в правый яремный или подключичный ствол, реже в один из нижних глубоких шейных узлов и очень редко непосредственно в вену. Левая цепь узлов начинается у артериальной связки крупным лимфатическим узлом и, пересекая поперек дугу аорты, вдоль блуждающего нерва, ложится по переднелатеральной поверхности левой общей сонной артерии. От узлов лимфа оттекает в шейную часть грудного протока.

Рис. 44. Вид сосудов, нервов и органов средостения со стороны правой плевральнойполости.
То же, что на рис. 43. Кроме того, удалены медиастииальная и диафрагмальная плевры и часть медиастинальной клетчатки.
Лимфатические узлы, расположенные около трахеобронхиального дерева, представлены несколькими группами: внутри легких - nodi lymphatici pulmonales; в воротах легких - nodi lymphatici broncho-pulmonales; вдоль поверхности главных бронхов в легочных корнях - nodi lymphatici tracheobronchiales superiores; под бифуркацией трахеи между начальными отделами главных бронхов - nodi lymphatici tracheobronchiales inferiores (бифуркационные узлы); вдоль трахеи - nodi lymphatici tracheales, состоящие из латеротрахеальных, паратрахеальных и ретротрахеальных узлов.
Правые латеротрахеальные лимфатические узлы , в числе 3-6, располагаются справа от трахеи позади верхней полой вены на протяжении от дуги непарной вены до подключичной артерии. Левые латеротрахеальные узлы, в числе 4-5, лежат вдоль левого возвратного гортанного нерва. Непостоянные ретротрахеальные узлы находятся на пути лимфатических сосудов, по которым лимфа от нижних трахеобронхиальных узлов оттекает в правые латеротрахеальные узлы. В верхние правые латеротрахеальные узлы, косо пересекая трахею, направляется также большинство выносящих сосудов от левых латеротрахеальных узлов, к которым направлен ток лимфы от левого легкого, трахеи и пищевода. Меньшая часть выносящих сосудов этих узлов вливается в шейную часть грудного протока или подходит к нижним глубоким шейным узлам. Таким образом, правые латеротрахеальные узлы являются главной станцией лимфы обоих легких, трахеи и пищевода. Из них возникает одиночный или двойной правый задний truncus bronchomediastinalis, идущий вверх и латерально позади правых плечеголовной и внутренней яремной вен, а иногда и позади плечеголовного ствола, правой общей сонной или подключичной артерий. Этот лимфатический ствол впадает в truncus jugularis или в один из нижних глубоких шейных узлов, реже - в truncus suhclavius или в вену.
Задние медиастинальные лимфатические узлы (nodi lymphatici mediastinales poste-riores) составляют околопищеводные (2-5 узлов), межаортопищеводные (1-2 узла), располагающиеся на уровне нижних легочных вен, и непостоянные узлы у диафрагмы около аорты и пищевода. Наличие многочисленных связей между узлами средостения и возможность (при определенных условиях) тока лимфы в одних и тех же сосудах в противоположных направлениях создают обширные коллатеральные пути, соединяющие через узлы средостения начальные и конечные отрезки грудного протока, грудной проток и правый лимфатический проток или его корни, узлы грудной полости и узлы нижних отделов шеи.
Нервы средостения представляют собой сложный единый комплекс, состоящий из внутри органных и внеорганных нервных образований (нервные окончания, узлы, сплетения, отдельные нервы и их ветви). В иннервации органов средостения принимают участие диафрагмальные, блуждающие, симпатические и спинномозговые нервы.
Диафрагмальные нервы (пп. phrenici) являются ветвями шейного сплетения и направляются к грудобрюшной преграде через переднее средостение (рис. 44, 46).
Правый диафрагмальный нерв в верхнем отделе средостения лежит между началом подключичных вены и артерии, располагаясь латеральнее блуждающего нерва. Ниже на всем протяжении до диафрагмы снаружи нерв прилежит к медиастинальной плевре, снутри - к латеральной поверхности правой плечеголовной и верхней
полой вен, перикарду и латеральной поверхности нижней полой вены.
Левый диафрагмальный нерв первоначально располагается между левыми подключичными веной и артерией. Ниже, до самой диафрагмы, с латеральной стороны нерв прилежит к левой медиастинальной плевре. С медиальной стороны от нерва располагаются: левая общая сонная артерия, дуга аорты и левая боковая поверхность перикарда. У верхушки сердца нерв проникает в диафрагму. При перевязке боталлова протока левый диафрагмальный нерв служит ориентиром для разреза медиастинальной плевры. Разрез проводится на 1-1,5 см позади нерва. От диафрагмальных нервов в средостении отходят чувствительные ветви к плевре, вилочковой железе, к плечеголовным и верхней полой венам, внутренней грудной артерии, перикарду, легочным венам, висцеральной плевре и плевре корня легкого.
Правый блуждающий нерв проникает в грудную полость, располагаясь по передней поверхности начальной части правой подключичной артерии и позади правой плечеголовной вены. Направляясь вниз назад и медиально кнутри от медиастинальной плевры, нерв косо снаружи пересекает плечеголовной ствол и трахею и ложится позади корня правого легкого, где сближается с пищеводом и затем идет вдоль его задней или заднелатеральной поверхности.
Левый блуждающий нерв входит в грудную полость, располагаясь латеральнее левой общей сонной артерии, кпереди от левой подключичной артерии, сзади от левой плечеголовной вены и кнутри от медиастинальной плевры. Направляясь вниз и назад, нерв пересекает дугу аорты и ложится позади корня левого легкого и кпереди от нисходящей аорты, затем уклоняется в медиальную сторону, сближается с пищеводом и ложится на его переднюю или левую переднебоковую поверхность.

Рис. 45. Вид средостения со стороны левой плевральной полости. Удалены левая часть грудной клетки и левое легкое.
В верхнем отделе средостения оба блуждаюших нерва представляют собой одиночные стволы. На уровне корней легких, а иногда выше или ниже их, оба нерва делятся на 2-3, а иногда и более, ветви, которые, соединяясь друг с другом, образуют вокруг пищевода сплетение plexus oesophageus. В нижней части грудного отдела пищевода ветви сплетения сливаются, образуя переднюю и заднюю хорды (truncus vagalis anterior и posterior), проходящие вместе с пищеводом через hiatus oesophageus диафрагмы. Стволы эти чаще всего одиночные, но могут быть двойными, тройными или же состоять из большего (до 6) числа ветвей.
В грудной полости от блуждающих нервов отходят многочисленные ветви. Правый возвратный гортанный нерв (n. laryngeus recurrens dexter) начинается от блуждающего нерва у нижнего края подключичной артерии и, обогнув ее снизу и сзади, направляется на шею. Уровень отхождения нерва с возрастом может опускаться в грудную полость, достигая в некоторых случаях нижнего края плечеголовного ствола.
Левый возвратный гортанный нерв (n. laryngeus recurrens sinister) отходит от n. vagus на уровне нижнего края дуги аорты, латеральнее артериальной связки. Обогнув дугу аорты позади артериальной связки в направлении снаружи внутрь, нерв ложится в трахеопищеводную борозду и идет вверх.
Ниже отхождения возвратных нервов от блуждающих нервов, чаще на протяжении 3-4 см, отходят ветви к пищеводу (2-6), трахее, сердцу (гг. cardiaci inferiores). Многочисленные ветви к пищеводу, легким (от 5 до 20 справа и от 5 до 18 слева), перикарду, аорте отходят от пищеводного сплетения и преимущественно к пищеводу - от передней и задней хорд в пищеводном отверстии диафрагмы.
Грудной отдел симпатической нервной системы. Симпатический ствол состоит чаще всего из 9-11 ganglia thoracica, соединенных rr. interganglionares. Количество узлов может уменьшаться до 5-6 (слияние узлов) или увеличиваться до 12-13 (дисперсия). Верхний грудной узел в 3/4 случаев сливается с нижним шейным, образуя звездчатый узел. От узлов и межузловых ветвей к грудным нервам отходят rr. communicantes. Число соединительных ветвей (до 6), их толщина (от 0,1 до 2 мм) и длина (до 6-8 см) весьма вариабельны. Вентрально от пограничного ствола отходят многочисленные висцеральные ветви, входящие в состав нервных сплетений переднего и заднего средостения. Наиболее крупными висцеральными ветвями являются чревные нервы.

Рис. 46. Вид сосудов, нервов и органов средостения со стороны левой плевральной полости.То же, что на рис. 45. Кроме того, удалены медиастинальная и диафрагмальная плевры и часть медиастинальной клетчатки.
Большой чревный нерв (n. splanchnicus major) образуется 1-8 (чаще 2-4) висцеральными ветвями (корешками), отходящими от V, VI-XI грудных узлов и межузловых ветвей. Правый чревный нерв образуется чаще большим числом корешков, чем левый. Самый крупный основной корешок (обычно верхний) отходит от VI или VII узла. Направляясь вперед, вниз и медиально по боковой поверхности позвоночного столба, корешки постепенно соединяются между собой и образуют большой чревный нерв, который через щель в ножке диафрагмы проникает в забрюшинное пространство и вступает в солнечное сплетение. Малый чревный нерв (n. splanchnicus minor) формируется 1-4 (чаще одним) корешками от IX-XI грудных узлов. Самый нижний чревный нерв (n. splanchnicus imus) встречается слева чаще (в 72% случаев), чем справа"(в 61,5% случаев). Он образуется чаще одним корешком, отходящим от X-XII грудных узлов. И малый, и самый нижний чревные нервы располагаются латеральнее большого чревного нерва и проникают через диафрагму в забрюшинное пространство, где вступают в почечное или чревное сплетение. Оба симпатических ствола располагаются на головках 6-7 верхних ребер; ниже этого уровня они постепенно отклоняются вперед и идут вдоль боковой поверхности позвоночного столба. От плевральной полости стволы отделены париетальной плеврой, слоем клетчатки и внутригрудной фасцией. A. intercostalis suprema прилегает к стволу с латеральной стороны. Задние межреберные артерии и вены пересекают ствол с заднемедиальной поверхности, а непарная и полунепарная вены лежат спереди и медиальнее от пограничных стволов.

Рис. 47. Лимфатические сосуды и узлы средостения.
Большой чревный нерв справа перекрещивает непарную вену и ложится спереди или медиальнее ее на переднюю поверхность позвоночного столба, слева - перекрещивает добавочную непарную вену и идет вниз между ней и аортой. Через ножку диафрагмы симпатический ствол проходит латеральнее и несколько сзади чревных нервов.
Нервные сплетения средостения1. Описанные выше нервы и их ветви, а также сердечные нервы симпатических стволов и сердечные ветви блуждающих нервов, проникающие в средостение со стороны шеи, принимают участие в образований нервных сплетений переднего и заднего средостений. В переднем средостении образуется обширное сердечно-легочное сплетение, расположенное вокруг аорты и на передних поверхностях корней легких. Поверхностная часть этого сплетения лежит на передней поверхности дуги аорты, ее крупных ветвей и корня левого легкого.
Сплетение образуют: левые nn. cardiaci cervicales superior, medius и inferior из соответственных шейных симпатических узлов, nn. cardiaci thoracici из грудных узлов, rr. cardiaci superiores и inferiores от левого блуждающего нерва и отдельные непостоянные ветви от правых верхних сердечных нервов и ветвей. Ветви сплетения иннервируют перикард, левую легочную артерию, верхнюю левую легочную вену, стенку дуги аорты, отчасти вилочковую железу и левую плечеголовную вену.
Глубокая часть сердечно-легочного сплетения, более развитая, чем поверхностная, находится между аортой и трахеей и по передней поверхности корня правого легкого, располагаясь преимущественно на правой легочной артерии и правом главном бронхе. Сплетение образуют правые и левые сердечные нервы шейных и грудных симпатических узлов, сердечные ветви блуждающих и возвратных гортанных нервов. Ветви сплетения направляются к перикарду, правой легочной артерии и верхней легочной вене, стенке дуги аорты, правому главному и верхнедолевому бронхам, легочной плевре. Непостоянные ветви идут к правой плечеголовной и верхней полой венам и к левому главному бронху.
В состав сердечно-легочного сплетения включено много мелких нервных ганглиев, наиболее крупный из них - узел Вризберга - лежит на передней поверхности дуги аорты. Другой узелок располагается в соединительной ткани между дугой аорты и легочным стволом, у места его деления на правую и левую легочные артерии. К узелку подходят ветви от блуждающего нерва и симпатического ствола и выходят 3-7 веточек к легочному стволу.
От поверхностной и глубокой частей сердечно-легочного сплетения берут начало внутриорганные сплетения сердца (plexus cardiacus) и легких (plexus pulmonalis). Многочисленными соединениями поверхностный и глубокий отделы сплетения связаны друг с другом. В свою очередь сплетение в целом соединяется с нервными сплетениями заднего средостения. Эти особенности иннервации органов грудной полости находят каждодневное подтверждение в клинике - повреждение или травма любой части сплетения приводит к нарушению функции не одного, а ряда органов, иннервируемых сплетениями.
Сплетения заднего средостения образуют блуждающие нервы и ветви пограничных симпатических стволов. В заднем средостении различают нервные сплетения около пищевода и около сосудов (непарная и полунепарная вены, аорта, грудной проток), расположенные на передней и боковых поверхностях позвоночного столба.
Пищеводное сплетение (plexus oesopha-geus), образуемое ветвями блуждающих нервов и симпатических стволов, лежит в клетчатке вокруг пищевода от уровня бифуркации трахеи до диафрагмы. Ветви от грудных симпатических узлов и межузловых ветвей к пищеводному сплетению отходят в пределах от звездчатого до X грудного узла; в сплетение могут также вступать ветви от больших чревных нервов. От сплетения отходят ветви к пищеводу, легким, аорте, перикарду и к другим сплетениям заднего средостения.

Рис. 48. Вид областей груди, спины и шеи на горизонтальном распиле. Вид сверху
Распил произведен непосредственно над грудино-ключичным сочленением.
Предпозвоночное сплетение образуют висцеральные ветви грудного отдела симпатического ствола, а также ветви, отходящие от больших чревных нервов. Верхние 5-6 грудных узлов по сравнению с нижними отдают больше висцеральных ветвей. Направляясь вперед, вниз и медиально, висцеральные ветви соединяются еще до подхода к органам, а на грудной аорте, непарной и полунепарной венах и грудном протоке образуют сплетения, из которых наиболее крупным и хорошо выраженным является plexus aorticus thoracicus. В нем соединяются ветви правого и левого симпатических стволов. От сплетения отходят ветви к сосудам заднего средостения, пищеводу, легким. К легкому направляются ветви от 2-5 верхних грудных узлов. Эти ветви объединены обычно в один стволик, который связан с пищеводным сплетением и направляется вдоль бронхиальной артерии к задней поверхности корня легкого. При наличии двух симпатических ветвей к корню легкого вторая ветвь происходит или из нижележащих грудных узлов (до Д VI), или из грудного аортального сплетения.
Похожие материалы:
Если стать на точку зрения условного деления средостения на переднее и заднее, то возникает еще один вопрос: где проходит условная граница между этими двумя отделами средостения? На этот счет имеются также противоречивые мнения. Одни авторы (Д. Н. Лубоцкий, Б. К. Осипов) делят средостение фронтальной плоскостью через корень легкого, другие [В. П. Воробьев, Р. Д. Синельников, Корнинг (Corning)] - через трахею и бронхи, третьи (Дезев и Дюмон) - через бифуркацию трахеи. В. А. Фанарджян делит средостение «фронтальной плоскостью нашего тела», что вообще не дает конкретного представления о точном месте прохождения условной границы средостения.
Как известно, при рентгенологическом исследовании
больного в боковой проекции тень корней легких имеет ширину, приблизительно равную 2-3 см, и располагается несколько кпереди от трахеи. Поэтому остается неясным, через какой отдел тени корня следует проводить условную границу. Кроме того, осуществленное таким образом деление средостения оставляло бы трахею с ее лимфатическими узлами в заднем средостении, что противоречило бы данным анатомов.
Не совсем ясно и другое деление средостения
, а именно: если проводить границу через трахею или бифуркацию, то через какие их отделы и опознавательные пункты?
Из всего изложенного
выше видно, что вопрос о делении средостения до настоящего времени представляется довольно запутанным и дезориентирующим практических врачей.
Однако при рентгенологическом исследовании
больных по поводу различных медиастинальных патологических образований постоянно приходится решать указанный вопрос, определяя локализацию этих образований. Поэтому мы полагаем, что назрела необходимость прийти к какому-то единому мнению относительно деления средостения, исходя как из топографо-анатомических, так и из рентгенологических предпосылок.
Мы полагаем , что нет особой нужды отказываться от наиболее распространенного мнения в антомии, хирургии и рентгенологии о делении средостения условной границей на два основных отдела: переднее и заднее средостение. Такой условной границей является фронтальная плоскость, проходящая по задней стенке трахеи, хорошо видимой при просвечивании, так и на рентгенограммах грудной клетки в боковой проекции.
При таком делении к переднему средостению следует носить так называемое ретро-стернальное пространств с расположенной в нем вилочковой железой и жировой клетчаткой, сердце, перикард, восходящую аорту, дугу aopты с ее главными разветвлениями, легочные вены и артерии, верхнюю полую вену с ее ветвями, конечный отдел нижней полой вены, диафрагмальные нервы, трахею, бифуркации трахеи и начальные отдел главных бронхов, передне-медиастинальные и перитрахеобронхиальные (по схеме Д. А. Жданова) лимфатические узлы.
В заднем средостении paсположены : пищевод, нисходящая аорта, грудной лимфатический проток, непарная и полунепарная вена, блуждающие и чревные нервы, задние медиастинальные лимфатические узлы.
Средостение.
Области грудной полости, содержащие правое и левое легкое, окруженные плевральными полостями, называются плевролегочными областями, regiones pleuropulmonales. Париетальная плевра срастается с внутригрудной фасцией, fascia endothoracica. Ее участок на уровне реберной плевры представляет собой надплевральнут мембрану, membrana suprapleuralis, а часть внутригрудной фасции на уровне диафрагмальной плевры называется диафрагмоплевральной фасцией, fascia phrenicopleuralis.
Остающееся между обоими плевральными мешками пространство, содержащее целый комплекс органов и ограниченное спереди грудиной, сзади — позвоночным столбом, снизу — сухожильной частью диафрагмы, а вверху обращенное к верхней апертуре грудной клетки, называется средостением, mediastinum.
Верхнее средостение, mediastinum superius, ограничено спереди рукояткой грудины, сзади — позвоночным столбом (достигая уровня Thv), а по сторонам — верхними участками медиастинальной плевры, до уровня деления трахеи на главные бронхи. Оно содержит ряд органов, крупных сосудов и нервов. Так, здесь залегают нижние 2/3 трахеи, верхняя половина грудной части пищевода, часть тимуса (у детей) или замещающая его ткань, дуга аорты, обе плечеголовные вены и большая часть верхней полой вены, верхняя половина грудного лимфатического протока, лимфатические узлы, часть блуждающего и диафрагмального нервов, симпатические стволы.
Нижнее средостение, mediastinum inferius, начинается ниже горизонтальной плоскости, проведенной на уровне бифуркации трахеи. Ее передней стенкой является тело грудины, задней — позвоночный столб, боковыми — медиастинальная плевра ниже уровня отхождения от трахеи главных бронхов, а нижней — сухожильная часть диафрагмы. Оно делится на переднее, среднее и заднее средостения.
Переднее средостение, mediastinum anterius, расположено между грудиной и передней поверхностью перикарда. Оно имеет вид узкойo щели, приближающейся по форме к равнобедренному треугольнику, основание которого направлено книзу. В переднем средостении залегают одиночные передние средостенные, окологрудинные и предперикардиальные лимфатические узлы, а также ветви внутренних грудных артерий и вен.
Среднее средостение, mediastinum medium, занимает основную часть нижнего средостения. Оно содержит , окруженное перикардом, легочный ствол, легочные вены, бифуркацию трахеи с главными бронхами, нижнюю половину диафрагмального нерва и латеральные перикардиальные лимфатические узлы.
Заднее средостение, mediastinum posterius, ограничено спереди перикардом и задней поверхностью бифуркации трахеи и главных бронхов, сзади — позвоночным столбом (ThV-ThXII) и по сторонам — позвоночной частью медиастинальной плевры. В нем располагаются нижняя половина грудной части пищевода, грудная часть аорты, нижняя полая вена, непарная и полунепарная вены, нижняя часть грудного лимфатического протока, блуждающие нервы и лимфатические узлы (межреберные, задние средостенные, верхние диафрагмальные, предпозвоночные, нижние трахеобронхиальные и др.), нижняя часть грудных отделов симпатических стволов.
15487 0
Средостение — сложная анатомо-топографическая область грудной полости. Боковыми границами ее являются правый и левый листки медиастинальной плевры, заднюю стенку образует грудной отдел позвоночника, переднюю — грудина, нижний край ограничивает диафрагма. Верхней анатомической преграды средостение не имеет, открываясь в клетчаточное пространство шеи, и условной границей его считают верхний край грудины. Срединное положение средостения поддерживается внутриплевральным отрицательным давлением, оно меняется при пневмотораксе.
Для удобства в определении локализации патологических процессов средостение условно разделяют на переднее и заднее, верхнее, среднее и нижнее. Границей между передним и задним средостением служит фронтальная плоскость, которая проходит через центр стволовых бронхов корня легкого. Согласно этому делению в переднем средостении остаются восходящая аорта, дуга аорты с отходящими от нее безымянной, левой общей сонной и левой подключичной артериями, обе безымянные и верхняя полая вена, нижняя полая вена у места впадения в правое предсердие, легочная артерия и вены, сердце с перикардом, вилочковая железа, диафрагмальные нервы, трахея и лимфатические узлы средостения. В заднем средостении находятся пищевод, непарная и полунепарная вены, грудной лимфатический проток, блуждающие нервы, нисходящая аорта с межреберными артериями, пограничный ствол симпатических нервов справа и слева, лимфатические узлы.
Все анатомические образования окружены рыхлой жировой клетчаткой, которая разделяется фасциальными листками, и покрыты по латеральной поверхности плеврой. Клетчатка развита неравномерно; особенно хорошо она выражена в заднем средостении, наиболее слабо — между плеврой и перикардом.
Органы переднего средостения
Восходящая аорта начинается из левого желудочка сердца на уровне III межреберья. Длина ее 5—6 см. На уровне грудинно-реберного сочленения справа восходящая аорта поворачивает влево и назад и переходит в аортальную дугу. Справа от нее лежит верхняя полая вена, слева — легочная артерия, занимая срединное положение.Дуга аорты перебрасывается спереди назад через корень левого легкого. Верхняя часть дуги проецируется на рукоятку грудины. Сверху к ней прилегает левая безымянная вена, снизу— поперечный синус сердца, бифуркация легочной артерии, левый возвратный нерв и облитерированный артериальный проток. Легочная артерия выходит из артериального конуса и лежит слева от восходящей аорты. Начало легочной артерии соответствует II межреберному промежутку слева.
Верхняя полая вена образуется в результате слияния обеих безымянных вен на уровне II реберно-грудинного сочленения. Длина ее 4—6 см. Впадает в правое предсердие, где проходит частично интраперикардиально.
Нижняя полая вена входит в средостение через одноименное отверстие в диафрагме. Длина медиастинальной части 2—3 см. Впадает в правое предсердие. Легочные вены выходят по две из ворот обоих легких и впадают в левое предсердие.
Грудобрюшные нервы отходят от шейного сплетения и по передней поверхности передней лестничной мышцы спускаются вниз и проникают в грудную полость. Правый грудобрюшной нерв проходит между медиастинальной плеврой и наружной стенкой верхней полой вены. Левый — проникает в грудную полость кпереди от дуги аорты и проходит перикардо-грудобрюшинные артерии — ветви внутренней внутригрудной артерии.
Сердце большей частью располагается в левой половине грудной клетки, занимая переднее средостение. С обеих сторон оно ограничено листками медиастинальной плевры. В нем различают основание, верхушку и две поверхности — диафрагмальную и грудинно-реберную.
Сзади, соответственно расположению позвоночника, к сердцу прилежит пищевод с блуждающими нервами, грудная аорта, справа — непарная вена, слева — полунепарная вена и в непарно-аортальной борозде — грудной проток. Сердце заключено в сердечную сорочку — в один из 3 замкнутых серозных мешков целомической полости тела. Сердечная сумка, срастаясь с сухожильной частью диафрагмы, образует ложе сердца. Вверху сердечная сорочка приращена к аорте, легочной артерии и верхней полой вене.
Эмбриологические, анатомо-физиологические и гистологические особенности вилочковой железы
Эмбриология вилочковой железы изучалась в течение многих лет. Вилочковая железа есть у всех позвоночных. Впервые в 1861 г. Kollicker при изучении зародышей млекопитающих пришел к выводу, что thymus — эпителиальный орган, так как находится в связи с глоточными щелями. В настоящее время установлено, что вилочковая железа развивается из эпителия глоточной кишки (бранхиогенные железы). Ее зачатки возникают в виде выростов на нижней поверхности 3-й пары жаберных карманов, подобные зачатки из 4-й пары малы и быстро редуцируются. Таким образом, данные эмбриогенеза показывают, что вилочковая железа берет свое начало из 4 карманов глоточной кишки, то есть закладывается как эндокринная железа. Ductus thymopharyngeus атрофируется.Вилочковая железа хорошо развита у новорожденных и особенно у детей в двухлетнем возрасте. Так, у новорожденных железа составляет в среднем 4,2% веса тела, а в 50 лет и более — 0,2%. Вес железы у мальчиков несколько больше, чем у девочек.
В постпубертатном периоде наступает физиологическая инволюция вилочковой железы, однако функционирующая ткань ее сохраняется до глубокой старости.
Вес вилочковой железы зависит от степени упитанности субъекта (Hammar, 1926, и др.), а также конституции.
Величина и размеры вилочковой железы вариабельны и зависят от возраста. Это сказывается на анатомо-топографических соотношениях вилочковой железы и других органов. У детей до 5 лет верхний край железы выступает из-за рукоятки грудины. У взрослых, как правило, шейный отдел вилочковой железы отсутствует и она занимает внутригрудное положение в переднем средостении. Следует отметить, что у детей до 3 лет шейная часть железы лежит под грудинно-щитовидными и грудинно-подъязычными мышцами. Ее задняя поверхность прилегает к трахее. Эти особенности следует учитывать при трахеостомии у детей, чтобы избежать ранения вилочковой железы и лежащей непосредственно под ней безымянной вены. Боковая поверхность вилочковой железы справа соприкасается с яремной веной, общей сонной артерией, блуждающим нервом, слева — прилежит к нижней щитовидной и общей сонной артериям, блуждающему и реже — возвратному нерву.
Грудная часть железы примыкает к задней поверхности грудины, прилегая нижней поверхностью к перикарду, задней — к верхней полой и левой безымянной венам и a. anonyma. Ниже этих образований железа прилежит к дуге аорты. Передне- латеральные ее отделы покрыты плеврой. Спереди железа окутана соединительнотканным листком, который является производным шейных фасций. Эти пучки соединяются внизу с перикардом. В фасциальных пучках обнаруживаются мышечные волокна, которые веерообразно проникают в сердечную сорочку и медиастинальную плевру. У взрослых вилочковая железа располагается в передне-верхнем средостении и синтопия ее соответствует грудной части железы у детей.
Кровоснабжение вилочковой железы зависит от возраста, величины ее и в целом от функционального состояния.
Источником артериального кровоснабжения служит а. rааt-maria interna, a. thyreoidea inferior, a. anonyma и дуга аорты.
Венозный отток осуществляется чаще в левую безымянную вену, относительно реже — в щитовидные и внутригрудные вены.
Общеизвестно, что до 4 недель эмбриональной жизни вилочковая железа представляет чисто эпителиальное образование. В дальнейшем краевая зона заселяется малыми лимфоцитами (тимоцитами). Таким образом, по мере развития вилочковая железа становится лимфоэпителиальным органом. Основу железы составляет сетчатое эпителиальное образование reticulum, которое заселяется лимфоцитами. К 3 месяцам утробной жизни в железе появляются своеобразные концентрические тельца, специфическая структурная единица вилочковой железы (В. И. Пузик, 1951).
Вопрос о происхождении телец Гассаля долгое время оставался дискуссионным. Многоклеточные тельца Гассаля образуются путем гипертрофии эпителиальных элементов reticulum вилочковой железы. Морфологическая структура вилочковой железы в основном представлена большими прозрачными овально вытянутыми клетками эпителия, которые могут быть разных размеров, окраски и формы, и небольшими темными клетками лимфоидного ряда. Первые составляют мякотное вещество железы, вторые — в основном кору. Клетки мозгового слоя достигают более высокого уровня дифференцировки, чем клетки коры (Ш. Д. Галустян, 1949). Таким образом, вилочковая железа построена из двух генетически неоднородных компонентов — эпителиальной сети и лимфоцитов, то есть представляет лимфоэпителиальную систему. По Ш. Д. Галустяну (1949), всякое повреждение приводит к нарушению связи между этими элементами, составляющими единую систему (лимфоэпителиальная диссоциация).
Данные эмбриогенеза не вызывают сомнений в том, что thymus является железой внутренней секреции. Между тем многочисленные исследования, направленные на выяснение физиологической роли вилочковой железы, оставались безуспешными. Достигая своего наибольшего развития в детском возрасте, вилочковая железа по мере роста и старения организма подвергается физиологической инволюции, что сказывается на ее весе, размерах и морфологическом строении (В. И. Пузик, 1951; Hammar, 1926, и др.). Опыты на животных с удаленной вилочковой железой дали противоречивые результаты.
Изучение физиологии вилочковой железы за последнее десятилетие дало возможность прийти к важным выводам о ее функциональном значении для организма. Была выяснена роль вилочковой железы в адаптации организма при воздействии вредных факторов (Э. 3. Юсфина, 1965; Burnet, 1964). Получены данные о ведущем значении вилочковой железы в реакциях иммунитета (С. С. Мутин и Я. А. Сигидин, 1966). Выяснено, что у млекопитающих важнейшим источником новых лимфоцитов является thymus; тимический фактор приводит к лимфоцитозу (Burnet, 1964).
Автор считает, что вилочковая железа, по-видимому, служит центром образования «девственных» лимфоцитов, прародители которых не имеют иммунологического опыта, в других же центрах, где образуется большая часть лимфоцитов, они происходят от предшественников, уже хранящих кое-что в своей «иммунологической памяти». Малым лимфоцитам отводится роль носителей иммунологической информации. Таким образом, физиология вилочковой железы во многом остается неясной, однако значение ее для организма трудно переоценить, что особенно очевидно при патологических процессах.
К.Т. Овнатанян, В.М. Кравец