Механизм действия и классификация ингибиторов АПФ
Ингибиторы ангиотензинпревращающего фермента (АПФ) с 70-х гг. прошлого века широко вошли в клиническую практику для лечения ГБ и являются общепризнанными стандартами.
Оригинальность препаратов ингибиторов АПФ состоит в том, что они впервые предоставили врачу возможность активно вмешиваться в ферментативные процессы, протекающие в ренин-ангиотензин-альдостероновой системе (РААС).
Широкое применение ингибиторов АПФ обусловлено особенностями их действия и функциями РААС. Локальный ангиотензин II играет значительную роль в развитии структурных изменений при таких патологических процессах, как гипертрофия и ремоделирование миокарда, ишемическая болезнь сердца и атеросклероз.
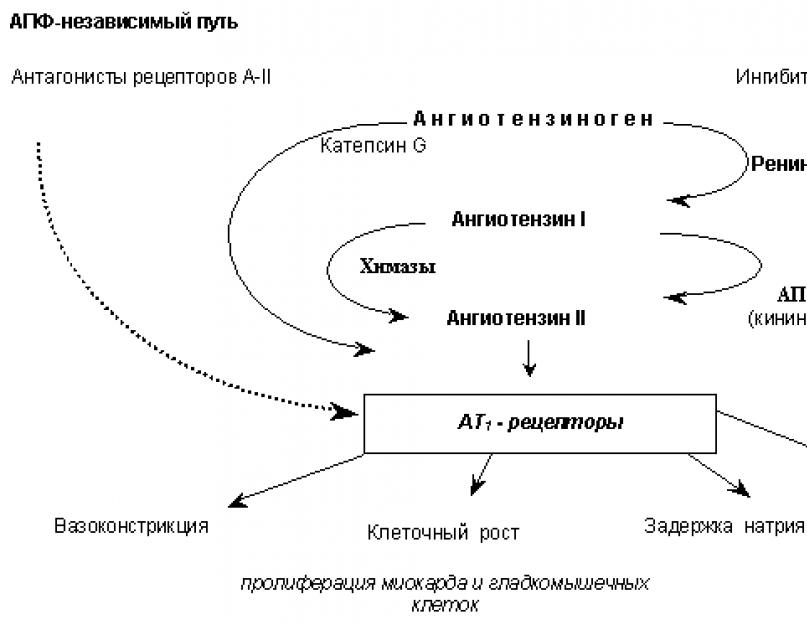
Действуя через блокаду образования ангиотензина II (рис. 1), ингибиторы АПФ оказывают влияние на систему регуляции АД и в конечном итоге приводят к уменьшению отрицательных моментов, связанных с активацией рецепторов ангиотензина II 1 подтипа: они устраняют патологическую вазоконстрикцию, подавляют клеточный рост и пролиферацию миокарда и гладкомышечных клеток сосудов, ослабляют симпатическую активацию, уменьшают задержку натрия и воды. Кроме того, кроме воздействия на прессорные системы регуляции АД, они действуют и на депрессорные системы, повышая их активность за счет замедления деградации вазодепрессорных пептидов - брадикинина и простагландина Е 2 , которые вызывают релаксацию гладких мышц сосудов и способствуют продуцированию вазодилатирующих простаноидов и высвобождению эндотелий-релаксирующего фактора.
Эти патофизиологические механизмы обеспечивают основные фармакотерапевтические эффекты ингибиторов АПФ: антигипертензивное и органопротективное действие, отсутствие значимого влияния на углеводный, липидный и пуриновый обмен, уменьшение продукции альдостерона корой надпочечников, уменьшение выработки адреналина и норадреналина, подавление активности АПФ, снижение содержания ангиотензина II и повышение содержания брадикинина и простагландинов в плазме крови.
Начальный эффект ингибиторов АПФ обусловлен их влиянием на РААС системного кровотока, что проявляется подавлением активности АПФ, снижением образования ангиотензина II и приводит к вазодилатации, снижению выработки альдостерона, натрийурезу и некоторому увеличению калия в плазме.
К настоящему времени внедрены в клиническую практику уже 3 поколения ингибиторов АПФ.
Общепринятой классификации ингибиторов АПФ не существует. В зависимости от характера химической группы в молекуле препарата, ответственной за взаимодействие с активным центром АПФ, различают:
- Ингибиторы АПФ 1 поколения, содержащие сульфгидрильную группу: каптоприл, пивалоприл, зофеноприл.
- Ингибиторы АПФ 2 поколения, содержащие карбоксильную группу: эналаприл, лизиноприл, цилазаприл, рамиприл, периндоприл, беназеприл, моэксиприл.
- Ингибиторы АПФ 3 поколения (фосфорсодержащие ингибиторы АПФ): фозиноприл.
Существенным различием в химических формулах современных ингибиторов АПФ является наличие или отсутствие сульфгидрильной группы. Эта группа, являющаяся активным лигандом цинка, может усиливать активность ингибитора, то есть степень связывания его с активным центром АПФ. В то же время с сульфгидрильной группой связывают развитие некоторых нежелательных побочных эффектов каптоприла, таких как нарушение вкуса, сыпь. Эта же сульфгидрильная группа, вследствие легкого окисления, может быть ответственна за более короткую продолжительность действия препарата. С другой стороны, некоторые исследователи связывали благоприятное повышение уровней сосудорасширяющих простагландинов с прямым взаимодействием SH-группы каптоприла с фосфорилазой.

Рис. 1. Механизмы антигипертензивного действия ингибиторов АПФ и антагонистов рецепторов А-II
С целью улучшения всасывания большинство современных ингибиторов АПФ выпускаются в виде пролекарств. Ингибиторы АПФ в виде пролекарств отличаются от неэстерифицированных препаратов несколько более отсроченным началом действия и увеличением продолжительности эффекта.
Все ингибиторы АПФ можно разделить на активные лекарственные формы и пролекарства.
По продолжительности клинического эффекта ингибиторы АПФ делятся на три группы:
Среди ингибиторов АПФ длительного действия выделяется трандолаприл, антигипертензивный эффект которого сохраняется в течение 36-48 часов после последнего приема препарата внутрь.
Тактика применения ингибиторов АПФ
Краткая характеристика ингибиторов АПФ, зарегистрированных в РФ, представлена в табл. 1.
Таблица 1. Краткая характеристика ингибиторов АПФ
| Международное название |
Патентованное название |
Фирма | Дозировка в таблетке, мг |
Суточная доза (мг)/Кратность приема |
| Каптоприл (Captopril) |
Capoten Capoten Angiopril Captopril |
Бристоль-Майерс Сквибб Акрихин Торрент Фармахим |
12,5; 5; 25; 50; 100 25; 50 25 25 |
37,5 - 100 / 3 |
| Эналаприл (Enalapril) |
Renitec Berlipril Envas Olivin Enap Ednit |
MSD Берлин-Хеми Кадила Лек КРКА Гедеон Рихтер |
5; 25 5; 10; 15 5; 10; 20 10, 20 2,5; 5; 10; 20 |
5 - 40 / 1 - 2 |
| Рамиприл (Ramipril) | Tritace | Хехст | 1,25; 2,5; 5; 10 | 1,25 - 10 / 1 |
| Беназеприл (Benazepril) | Lotensin | Сиба-Гейги | 5; 10; 20 | 5 - 20 / 1 |
| Лизиноприл (Lisinopril) | SinoprilDiroton |
Экдзашибаши Гедеон Рихтер |
5; 10; 20 | 5 - 20 / 1 |
| Периндоприл (Perindopril) | Prestarium | Сервье | 4 | 2 - 4 / 1 |
| Цилазаприл (Cilasapril) | Inhibace | Рош | 0,5; 1; 2,5; 5 | 0,5 - 5 / 1 |
| Трандолаприл (Trandolapril) | Gopten | Кнолль | 0,5; 1; 2 | 0,2 - 2 / 1 |
| Фозиноприл(Fosinopril) | Monopril | Бристоль-Майерс Сквибб | 10; 20 | 10 - 20 / 1 |
Начальная доза эналаприла - 2,5 мг 1 раз в сутки. При необходимости дозу увеличивают с интервалом в 1 -2 недели, максимально до 20 мг 2 раза в сутки.
Другие пролонгированные ингибиторы АПФ (лизиноприл, цилазаприл, рамиприл, беназеприл, квинаприл и др.) также начинают принимать с минимальной дозы 1 раз в сутки с последующим поэтапным титрованием дозы до терапевтически эффективной.
При недостаточном антигипертензивном эффекте ингибиторов АПФ целесообразно присоединение к терапии тиазидных и тиазидоподобных диуретиков, начиная с малых доз (12,5-25 мг гипотиазида, 12,5-25 мг хлорталидона, 1,25-25 мг индапамида). Доказан аддитивный эффект такой комбинации. Мочегонные средства, стимулируя экскрецию натрия, активируют РААС плазмы крови, создавая дополнительный «плацдарм» для действия ингибиторов АПФ. При этих комбинациях необходимости в коррекции содержания калия в организме не возникает.
На основе рациональных комбинаций ингибитров АПФ с диуретиками создаются новые лекарственные препараты, такие как капозид (каптоприл 50 мг + гидрохлортиазид 25 мг), ангиоприл ДУ (каптоприл 25 мг+ гидрохлортиазид 25 мг), энап HL (эналаприл 20 мг + гидрохлортиазид 25 мг).
Не оправдана комбинация ингибиторов АПФ с калийсберегающими диуретиками (амилорид, триамтерен) ввиду вероятности развития гиперкалиемии.
Долгосрочное применение ингибиторов АПФ наиболее показано больным ГБ с:
Опыт длительного применения ингибиторов АПФ при ГБ (по данным многоцентровых исследований)
В рандомизированном исследовании TOMHS впервые были получены прямые доказательства того, что ингибиторы АПФ не уступают тиазидным диуретикам и b -адреноблокаторам по способности улучшать отдаленный прогноз у больных с мягкой и умеренной формами ГБ.
Наиболее убедительные доказательства способности ингибиторов АПФ предотвращать развитие сердечно-сосудистых осложнений у больных ГБ были получены в многоцентровом рандомизированном исследовании САРРР (Captopril Prevention Project, 1998). Целью исследования САРРР было изучение влияния длительной терапии каптоприлом на смертность и нефатальные сердечно-сосудистые осложнения у больных ГБ в сравнении с тиазидными диуретиками и b -адреноблокаторами. В это исследование было включено более 10 000 больных, которые в течение 5 лет после рандомизации получали либо каптоприл (50-100 мг/сут), либо диуретик и (или) b -адреноблокатор.
Было доказано, что каптоприл и другие ингибиторы АПФ эффективно предупреждают развитие сердечно-сосудистых осложнений у больных ГБ.
Среди больных ГБ с сахарным диабетом 2 типа, леченных ингибитором АПФ каптоприлом, сердечно-сосудистые осложнения встречались в среднем на 41 % (р<0,01) реже, чем при применении диуретиков и (или) b -адреноблокаторов.
В исследовании TOMHS (Treatment of Mild Hypertension Study, 1993,1997) средние значения АД у больных с мягкой и умеренной формами ГБ достоверно снизились при лечении эналаприлом (5-10 мг/сут) по сравнению с плацебо (на 14,7/11,5 мм рт. ст. против 9,1/8,6 мм). По антигипертензивной эффективности эналаприл был сравним с амлодипином, ацебутололом, доксазозином и хлорталидоном. Монотерапия эналаприлом была эффективной на протяжении всех 4 лет наблюдения у 68 % больных. У 20 % больных препарат был эффективным при комбинировании с другими антигипертензивными препаратами.
Эналаприл вызывал обратное развитие гипертрофии левого желудочка у больных ГБ, причем по способности уменьшать ММЛЖ он не отличается от других антигипертензивных препаратов.
Как и другие антигипертензивные препараты, эналаприл при длительной терапии снижал повышенный риск развития сердечно-сосудистых осложнений у больных ГБ. За 4 года наблюдения частота сердечно-сосудистых осложнений в группе больных, леченных эналаприлом, была значительно ниже, чем в контрольной группе (11,1 % против 15,8).
Органопротективные эффекты ингибиторов АПФ
Длительно существуя, ГБ может приводить к специфическим морфологическим изменениям в органах-мишенях. Важным свойством ингибиторов АПФ является их способность оказывать органопротективные эффекты :
|
Комплекс изменений сердца при ГБ, включающий гипертрофию миокарда левого желудочка (ГМЛЖ) и изменение его структуры и функции, носит название «гипертоническое сердце». ГМЛЖ является фактором риска для развития ХСН, ишемии миокарда и аритмий, а также увеличивает сердечно-сосудистую смертность.
На формирование ГМЛЖ и ремоделирование сердца при ГБ, кроме гемодинамических, оказывают влияние и нейрогуморальные факторы. При этом главная роль отводится РААС, симпатоадреналовой системе (САС) и минералокортикоидной функции коры надпочечников. Ангиотензин II оказывает прямое трофическое действие на миокардиальные клетки, вызывает активацию протоонкогенов миокардиальных клеток, усиливает адренергические влияния, вызывает вазоконстрикцию коронарных артерий.
Будучи первоначально компенсаторной, ГМЛЖ при ее прогрессировании несет в себе ряд негативных последствий, что обозначается как «перехлест» компенсации. Среди таких последствий ведущими признаются нарушения диастолической и систолической функций, нарушения коронарного кровообращения (ускорение процессов атерогенеза в коронарных сосудах большого и среднего калибра, патология малых коронарных артерий, изменения коронарного вазодилаторного резерва и ауторегуляции коронарной перфузии) и увеличение желудочковой эктопической активности.
Важность проблемы гипертонического сердца для клиники делает актуальным вопрос о проведении адекватной антигипертензивной фармакотерапии, одной из целей которой является стабилизация ГМЛЖ или даже обратное ее развитие.
Ингибиторы АПФ являются оригинальными препаратами, которые позволяют не только вмешиваться в сложившийся баланс прессорных и депрессорных нейрогуморальных систем организма, но также обладают способностью оказывать влияние на процессы ремоделирования левого желудочка, вызывая регресс ГМЛЖ и препятствуя ишемическому и реперфузионному повреждению миокарда. Кардиопротективные свойства ингибиторов АПФ обусловлены устранением трофического действия ангиотензина II на миокард и снижением симпатического влияния на сердце и сосуды.
Доказаны преимущества ингибиторов АПФ в отношении уменьшения ГМЛЖ перед другими группами гипотензивных препаратов. Причем, отсутствует связь между гипотензивным действием ингибиторов АПФ и регрессией ГМЛЖ - они могут предотвращать развитие ГМЛЖ и миокардиального фиброза даже в отсутствии снижения АД. Об этом свидетельствует проведенный мета-анализ 109 клинических исследований у 2357 пациентов ГБ.
Важно отметить, что ингибиторы АПФ оказывают влияние только на гипертрофированный миокард. У больных ГБ без ГМЛЖ и нормальными исходными показателями массы миокарда не происходит статистически значимых изменений толщины межжелудочковой перегородки и задней стенки левого желудочка.
Необходимо помнить о том, что достоверное снижение ММЛЖ можно ожидать не ранее, чем через 4-6 месяцев непрерывного лечения.
Среди органов-мишеней при ГБ почки занимают особое место, так как они играют важную роль в поддержании активности РААС, в экскреции калликреина с мочой, в синтезе простагландинов, в регуляции водно-электролитного гомеостаза посредством натрий-модулирующих гормонов, в контролировании уровня антидиуретического гормона.
Развитие сосудистых изменений почек, свойственных ГБ, с присоединением вторичного тубулоинтерстициального компонента может вызвать прогрессивное снижение функциональной активности паренхимы почек, развитие склеротических изменений в них и почечной недостаточности.
Важным механизмом прогрессирования нефропатий является нарушение внутрипочечной гемодинамики с развитием внутриклубочковой гипертонии и гиперфильтрации, которые приводят к увеличению проницаемости базальных мембран капилляров клубочков и гломерулосклерозу.
Маркерами вовлечения почек в патологический процесс и показателями внутриклубочковой гипертонии являются протеинурия (ПУ), скорость клубочковой фильтрации (СКФ), реабсорбция, а также состояние внутриклубочковой гемодинамики, которое в клинике определяют по фильтрационной фракции (отношению СКФ к величине почечного плазмотока) или почечному функциональному резерву (ПФР) - приросту СКФ после пероральной белковой нагрузки. При увеличении внутриклубочкового давления фильтрационная фракция повышается, а почечный резерв отсутствует.
Стойкое снижение СКФ, тенденция к снижению реабсорбции указывают на прогредиентное течение заболевания, обусловленное прогрессированием явлений нефросклероза.
Ингибиторы АПФ превосходят другие антигипертензивные средства по нефропротективной активности, которая, по крайней мере частично, не зависит от их антигипертензивного эффекта.
Блокируя образование ангиотензина II, в том числе в ткани самих почек, ингибиторы АПФ расширяют выносящую артериолу клубочков и тем самым снижают внутриклубочковую гипертонию. Кроме того, ангиотензин II оказывает непосредственное действие на почки, ускоряя развитие склероза за счет блокады стимуляции роста мезангиальных клеток, стимуляции продукции ими коллагена и эпидермального фактора роста почечных канальцев.
В ряде исследований продемонстрирован благоприятный эффект ингибиторов АПФ при недиабетической нефропатии, в частности было показано, что эналаприл замедляет снижение СКФ, беназеприл задерживает прогрессирование почечной недостаточности различной этиологии.
У больных с клиренсом креатинина менее 80 мл/мин. отмечается статистически достоверный рост СКФ на фоне лечения ангиоприлом ДУ на 46 %, каптоприлом - на 49 %, квинаприлом - на 39 %.
Таким образом, понижая системное АД, ингибиторы АПФ корригируют внутрипочечную гемодинамику, улучшают фильтрационную функцию клубочков и тем самым замедляют прогрессирование поражения почек.
Кроме того, ингибиторы АПФ обладают выраженной антипротеинурической активностью вне зависимости от их антигипертензивного эффекта. По-видимому, ведущую роль в механизме антипротеинурического действия ингибиторов АПФ играет их способность воздействовать на проницаемость клубочкового фильтра. Нельзя исключить важность нормализации внутриклубочковой гемодинамики у больных с внутриклубочковой гипертонией.
Лекарственные взаимодействия ингибиторов АПФ
Ингибиторы АПФ не имеют фармакокинетических взаимодействий. Все лекарственные взаимодействия с ними являются фармакодинамическими.
Ингибиторы АПФ имеют специфические лекарственные взаимодействия: с нестероидными противовоспалительными средствами, диуретиками, препаратами калия, гипотензивными средствами и средствами, снижающими их гипотензивное действие (табл. 3).
Таблица 3. Лекарственные взаимодействия ингибиторов АПФ
| Препараты | Механизм лекарственного взаимодействия | Результат лекарственного взаимодействия |
|
Диуретики: - Тиазидные - Петлевые - Калийсберегающие |
Дефицит натрия и жидкости Снижение образования альдостерона |
Резкая гипотония, риск почечной недостаточности Гиперкалиемия |
| Антигипертензивные средства | Повышение активности ренина или симпатической активности | Усиление гипотензивного действия |
| НПВС (особенно индометацин) | Подавление синтеза ПГ в почках и задержка жидкости | |
| Препараты калия, пищевые добавки, содержащие калий | Суммация действия (задержка калия) | Гиперкалиемия |
| Средства, угнетающие кроветворение | Фармакодинамическое взаимодействие | Риск нейтропении и агранулоцитоза |
| Эстрогены | Задержка жидкости | Снижение гипотензивного действия |
| Симпатомиметики | Фармакодинамическое взаимодействие (антагонизм) | Снижение гипотензивного действия |
Комбинация ингибиторов АПФ с диуретиками, в частности с гипотиазидом или фуросемидом, способствует усилению гипотензивного эффекта, не влияя существенно на величину диуреза или натрийуреза. При этом калийсберегающее свойство ингибиторов АПФ нивелирует потери калия при приеме салуретиков. Напротив, комбинация калийсберегающих диуретиков с ингибиторами АПФ повышает риск развития гиперкалиемии.
Сочетанное применение ингибиторов АПФ с другими антигипертензивными средствами за счет аддитивного действия позволяет добиться более выраженного гипотензивного эффекта при АГ, рефрактерной к монотерапии ингибиторами АПФ. В то же время, усиление гипотензивного эффекта ингибиторов АПФ у больных с ХСН и нормотонией может быть нежелательно.
Лекарственные взаимодействия с нестероидными противовоспалительными средствами могут приводить к ослаблению гипотензивного действия ингибиторов АПФ вследствие задержки жидкости и блокирования синтеза простагландинов в сосудистой стенке.
Переносимость ингибиторов АПФ
При приеме ингибиторов АПФ могут наблюдаться специфические (сухой кашель, гипотония первой дозы, нарушение функции почек, гиперкалиемия и ангионевротический отек), и неспецифические (нарушение вкуса, лейкопения, кожная сыпь и диспепсия) побочные эффекты.
Сухой кашель - один из наиболее специфических побочных эффектов ингибиторов АПФ. Частота развития варьирует от 0,2 до 33 %. Кашель может возникать не только в начале лечения, но и в более поздние сроки. Отмена ингибитора АПФ на 2-3 дня нередко используется в качестве дифференциально-диагностического критерия у больных с сопутствующими хроническими бронхолегочными заболеваниями. Если кашель за это время исчезает, то можно думать, что его причиной является терапия ингибитором АПФ.
При возникновении кашля на каком-либо препарате, он может повторяться и на других препаратах той же группы.
Механизм появления кашля связывают с торможением распада брадикинина и накоплением кининов, что, с одной стороны, приводит к сосудистому отеку гортани, а с другой - к бронхоконстрикции. Торможение распада брадикинина вызывает увеличение синтеза простагландинов, особенно ПГЕ2, что в свою очередь может приводить к стимуляции афферентных С-волокон и возникновению мучительного сухого кашля.
В последние годы появились сообщения о возможности купирования кашля, вызванного приемом ингибиторов АПФ, путем присоединения к терапии каптоприлом ингибитора синтеза простагландинов сулиндака.
Артериальная гипотония как чрезмерное проявление основного фармакодинамического эффекта ингибиторов АПФ обычно развивается после приема первой дозы (гипотония первой дозы), чаще при одновременном приеме диуретиков, нитровазодилататоров или других антигипертензивных препаратов. Чтобы уменьшить риск гипотонии, рекомендуют отменять диуретики и другие антигипертензивные препараты за несколько дней до начала терапии ингибиторами АПФ.
Нарушение функции почек при лечении ингибиторами АПФ чаще встречается у больных с явной или скрытой патологией почек. Значительное повышение концентрации креатинина в сыворотке может быть первым проявлением почечной патологии у больных ГБ. Допустимым считается повышение концентрации креатинина в сыворотке в среднем на 10-15 % по сравнению с исходным уровнем. Дозу ингибитора АПФ уменьшают или препарат вообще отменяют, если концентрация креатинина в сыворотке возрастает на 40 мкмоль/л (примерно 0,5 мг/дл) или более.
При проведении длительной терапии ингибиторами АПФ целесообразно периодически контролировать уровень креатинина и протеинурии, особенно в первые месяцы лечения.
Ангионевротический отек встречается гораздо реже, чем сухой кашель, (0,1-0,5 % случаев), однако он может представлять непосредственную угрозу жизни больного. Ангионевротический отек является аллергической реакцией с участием брадикинина в его генезе. По этой причине ингибиторы АПФ не рекомендуется назначать больным, у которых в анамнезе имеются указания на ангионевротический отек, вызванный одним из ингибиторов АПФ.
Кожные аллергические реакции как правило представлены сыпью типа крапивницы и могут возникать при использовании любого ингибитора АПФ.
Противопоказания к назначению ингибиторов АПФ
|
Применение ингибиторов АПФ в этих ситуациях возможно лишь по жизненным показаниям, когда иная терапия не оказывает эффекта, при тщательной динамической оценке соотношения польза/риск.
С осторожностью следует применять ингибиторы АПФ у больных с признаками поражения печени и почек (непредсказуемая степень эффекта препарата), гиперкалиемией (возможно ее усугубление, особенно на фоне почечной недостаточности).
Особое внимание к показателям гемодинамики, прежде всего АД, проявляют при необходимости назначения ингибиторов АПФ после терапии мочегонными, а также при других ситуациях, связанных с потерей натрия и обезвоживанием организма (массивная рвота, понос, потоотделение) - возможна резкая гипотензия ввиду стимуляции активности РААС при этих состояниях.
Следует избегать назначения ингибиторов АПФ больным ХСН на фоне стенозов клапанов сердца, а также при субаортальном стенозе ввиду возможности резкого снижения эффективности работы левого желудочка. Если возникает необходимость присоединения ингибиторов АПФ к терапии таких больных (выраженная артериальная гипертензия, отеки), необходимо начинать лечение с минимальных доз с тщательным контролем показателей гемодинамики.
Исходная гипотония требует назначения ингибиторов АПФ под постоянным контролем АД, однако отнюдь не исключает их применения с обязательным выполнением острого лекарственного теста и проведением лечения малыми дозами (6,25 мг каптоприла, 2,5 мг эналаприла и т. д.). Как правило, степень снижения АД под действием ингибитора АПФ тем больше, чем больше его исходный уровень. Следует избегать резкого снижения АД.
Описаны случаи учащения стенокардии, изменений конечной части желудочкового комплекса электрокардиограммы у больных ИБС с ХСН при быстром и резком снижении АД под действием каптоприла. Из вышеизложенного вытекает общее правило применения ингибиторов АПФ при ХСН: начинать лечение с малых доз с постепенным их повышением по мере необходимости.
Антагонисты рецепторов ангиотензина II в лечении гипертонической болезни
Механизмы антигипертензивного действия. Классификация
Для лечения ГБ в клинической практике открываются новые перспективы в связи с использованием группы антигипертензивных препаратов, действие которых основано на торможении активности РААС на уровне рецепторов ангиотензина II 1 подтипа. Антагонисты рецепторов ангиотензина II нивелируют воздействие ангиотензина II на сердечно-сосудистую систему посредством селективной блокады рецепторов АII.
Прямой механизм антигипертензивного действия антагонистов рецепторов АII связан с ослаблением эффектов ангиотензина II (и ангиотензина III), которые опосредуются AT1-ангиотензиновыми рецепторами. Блокируя AT1-рецепторы, антагонисты рецепторов АII уменьшают вазоконстрикцию, снижают повышенное гидравлическое давление в почечных клубочках, а также уменьшают секрецию альдостерона, эндотелина-1 и норадреналина. При длительном применении антагонисты рецепторов АII ослабляют пролиферативные эффекты ангиотензина II в отношении кардиомиоцитов и гладкомышечных клеток сосудистой стенки, а также мезангиальных клеток и фибробластов.
Антагонисты АII рецепторов способны проникать через гематоэнцефалический барьер и тормозить активность пресинаптических AT1-рецепторов симпатических нейронов, которые регулируют высвобождение норадреналина. Поэтому нельзя исключить также центральные механизмы антигипертензивного действия антагонистов рецепторов АII.
Косвенные механизмы антигипертензивного действия антагонистов АII рецепторов связаны с реактивной гиперактивацией РААС в условиях блокады AT1-рецепторов, которая ведет, в частности, к повышенному образованию ангиотензина II, а также ангиотензина III и ангиотензина IV. Все эти эффекторные пептиды в условиях блокады AT1-рецепторов вызывают дополнительную стимуляцию АТ2-, АТ3-, АТ4-, АТх-рецепторов. При ГБ полезны по меньшей мере такие эффекты ангиотензина II, ангиотензина III и ангиотензина, как артериальная вазодилатация и натрийуретическое действие, которые опосредуются АТ2- и АТх-ангиотензиновыми рецепторами.
Таблица 1. Фармакотерапевтические эффекты ингибиторов АПФ и антагонистов рецепторов АII
| Эффекты препаратов | ИАПФ | ||
| Однонаправленное действие | Гипотензивное действие | + | + |
| Кардиопротективное действие | + | + | |
| Ренопротективное действие | + | + | |
| Ангиопротективное действие | + | + | |
| Влияние на углеводный, липидный и пуриновый обмен | 0 | 0 | |
| Содержание альдостерона | Я | Я | |
| Содержание норадреналина | Я | Я | |
| Отличие действия | Подавление активности АПФ | + | - |
| Влияние на рецепторы ангиотензина II | - | + | |
| Содержание ангиотензина II | Я | Э | |
| Содержание брадикинина | Э | 0 | |
| Содержание простагландинов I2 и Е2 | Э | 0 |
Клиническое значение дополнительной стимуляции АТ3- и АТ4-рецепторов в условиях блокады AT1-ангиотензиновых рецепторов у больных ГБ остается неясным.
Таким образом, прямой механизм антигипертензивного действия антагонистов рецепторов АII связан с блокадой AT1-рецепторов, а косвенные механизмы - со стимуляцией АТ2-рецепторов и АТх-рецепторов.
Эти патофизиологические механизмы обеспечивают основные фармакотерапевтические эффекты антагонистов рецепторов АII, которые имеют много общего с эффектами ингибиторов АПФ (табл. 1).
Общими для этих классов препаратов являются антигипертензивное и органопротективное действие, отсутствие значимого влияния на углеводный, липидный и пуриновый обмен, уменьшение продукции альдостерона корой надпочечников, уменьшение выработки адреналина и норадреналина.
В то же время между ними есть и отличия: для ингибиторов АПФ характерно подавление активности АПФ, снижение содержания ангиотензина II и повышение содержания брадикинина и простагландинов в плазме крови, а для АРА - влияние на рецепторы и отсутствие влияния на активные кинины.
Антагонисты рецепторов ангиотензина (АII рецепторов) дают альтернативный путь воздействия на РААС посредством взаимодействия с рецепторами. Отсутствие влияния на метаболизм брадикинина и других пептидов объясняет хорошую переносимость АРА, в частности, более редкие случаи появления кашля.
По химической структуре антагонисты рецепторов АII можно разделить на три группы:
- 1) бифениловые производные тетразола: лосартан, ирбесартан, кандесартан, тазосартан;
- 2) небифениловые нететразоловые соединения: эпросартан, телмисартан;
- 3) негетероциклические соединения: валсартан.
Лосартан, валсартан и ирбесартан являются активными лекарственными формами. Кандесартан представляет собой пролекарство и становится активным после ряда метаболических превращений в печени. У лозартана и тазосартана есть активные метаболиты, которые обладают более сильным и продолжительным действием, чем препараты сами по себе.
Фармакологически антагонисты рецепторов АII различаются также по характеру связывания с рецепторами. Так, эпросартан и активный метаболит тазосартана энолтазосартан являются конкурентными антагонистами ангиотензина II. Напротив, валсартан, ирбесартан, кандесартан, телмисартан, а также активный метаболит лосартана ЕХР-3174 действуют как неконкурентные антагонисты ангиотензина II.
Эпросартан имеет дополнительный механизм вазодилатирующего действия, не характерный для других антагонистов АII рецепторов - он блокирует пресинаптические АТ 1 рецепторы в симпатической нервной системе. Благодаря этому свойству эпросартан тормозит высвобождение норадреналина из окончаний симпатических нервных волокон и тем самым уменьшает стимуляцию адренорецепторов гладкой мускулатуры сосудов.
Опыт применения антагонистов рецепторов АII при ГБ
Антагонисты рецепторов АII обладают рядом важных преимуществ перед ингибиторами АПФ, которые делают перспективным их применение при лечении больных ГБ.
Во-первых , антагонисты рецепторов АII обеспечивают более полную и более селективную блокаду РААС, чем ингибиторы АПФ.
Во-вторых , действие антагонистов рецепторов АII более специфично, чем действие ингибиторов АПФ. В отличие от ингибиторов АПФ, они не влияют на активность других нейрогуморальных систем, с которыми связывают такие характерные для ингибиторов АПФ побочные эффекты, как сухой кашель и ангионевротический отек. Большей селективностью и специфичностью блокады РААС объясняют лучшую переносимость антагонистов рецепторов АII по сравнению с ингибиторами АПФ.
Краткая характеристика зарегистрированных в РФ антагонистов рецепторов АII представлена в таблице 10.
В крупных исследованиях было показано, что все антагонисты рецепторов АII обладают сходной антигипертензивной эффективностью, которая составляет в среднем 56-70 % при монотерапии и возрастает до 80 - 85 % при комбинировании с другими гипотензивными препаратами, чаще - с гидрохлортиазидом. Тиазидные диуретики не только усиливают, но и удлиняют антигипертензивное действие антагонистов рецепторов АII. Антагонисты кальция также потенцируют их антигипертензивный эффект.
Степень снижения АД составляет для систолического АД в среднем 10-20 мм рт. ст., для диастолического АД - 10-15 мм рт. ст. Антигипертензивный эффект не зависит от пола и возраста больных, однако он несколько более выражен у белых (по сравнению с неграми) и у больных с повышенной активностью ренина в плазме крови.
Таблица 2. Краткая характеристика антагонистов рецепторов АII
| Препарат | Патентованное название | Фирма -производитель | Дозировка в табл. (мг) | Суточная доза (мг)/кратность приема |
| Лосартан | Козаар | Merck Sharp & Dohme | 12,5; 50 | 50 - 100 / 1 |
| Валсартан | Диован | Novartis | 80; 160 | 80 - 160 / 1 |
| Кандесартан | Атаканд | Astra | 8 | 8 - 16 / 1 |
| Эпросартан | Теветен | Solvay Pharma | 300; 400 | 600 - 800 / 1 |
| Ирбесартан | Апровель | Sanofi | 75; 150; 300 | 150 - 300 / 1 |
| Телмисартан | Прайтор | GlaxoWelcome | 40 ; 80 | 80 - 160 / 1 |
Антагонисты рецепторов АII не уступают по антигипертензивной эффективности тиазидным диуретикам (25 мг гидрохлортиазида в сутки), b -адреноблокаторам (50-100 мг атенолола в сутки), антагонистам кальция (5-10 мг амлодипина или 20 мг нифедипина-ретард в сутки), ингибиторам АПФ (10-20 мг эналаприла или 10-40 мг лизиноприла в сутки).
Все антагонисты АII рецепторов при приеме 1 раз в сутки равномерно снижают АД на протяжении 24 час. Лишь лосартан иногда приходится назначать 2 раза в день или комбинировать с диуретиком. Кандесартан обладает сверхдлительным антигипертензивным действием - до 36-48 час.
Максимальный антигипертензивный эффект антагонистов АII рецепторов достигается не ранее 4-8 недель после начала терапии. Гипотония после приема первой дозы для этих препаратов нехарактерна. Внезапная отмена блокаторов AT1-ангиотензиновых рецепторов не сопровождается развитием рикошетной гипертензии.
При длительном применении антагонисты рецепторов АII вызывают обратное развитие гипертрофии левого желудочка у больных ГБ, увеличивают почечный плазмоток, не оказывая существенного влияния на СКФ. Они уменьшают экскрецию альбуминов с мочой у больных ГБ при диабетической нефропатии. Антагонисты рецепторов АII не оказывают неблагоприятного влияния на обмен пуринов, метаболизм глюкозы и липидный состав крови. В экспериментальных исследованиях показано, что они могут повышать чувствительность периферических тканей к действию инсулина.
Влияние различных антагонистов АII рецепторов на прогноз жизни у больных ГБ в настоящее время изучается в трех длительных рандомизированных исследованиях - LIFER (Losartan Intervetion For Endpoint Reduction), VALUE (Valsartan Antihypertensive Longterm Use Reduction) и SCOPE (Study of Condition and Prognosis in Elderly).
Эксперты ВОЗ и МОАГ в своих рекомендациях от 1999 г. считают, что, пока не получено достаточных доказательств способности антагонистов рецепторов АII снижать повышенный риск сердечно-сосудистых осложнений у больных ГБ, их применение для длительного лечения ГБ оправдано лишь в тех случаях, когда у больного в анамнезе имеется указание на кашель, вызываемый ингибиторами АПФ.
Побочные эффекты и противопоказания к назначению антагонистов рецепторов АII
Препараты из группы антагонистов рецепторов АII обладают хорошим профилем безопасности и переносимости. Наиболее часто встречаемые побочные эффекты - слабость, головокружение, головная боль и диспептические явления (чувство горечи во рту, тошнота) - встречаются у 13 - 15 % больных. Побочные эффекты в большинстве случаев не являются серьезными и требуют отмены препарата в среднем (по результатам крупных многоцентровых исследований) у 2,3 %. Сухой кашель при применении антагонистов рецепторов А II встречается лишь в 0,5 - 0,8 % случаев.
Противопоказаниями к назначению антагонистов рецепторов АII считается индивидуальная гиперчувствительность к препаратам, беременность и грудное вскармливание. Их не рекомендуется применять при тяжелой почечной и печеночной недостаточности, а также при обструкции желчевыводящих путей. При тяжелой почечной недостаточности функция почек поддерживается благодаря активации ренин-ангиогензиновой системы и в этих условиях торможение активности РААС может вызвать дальнейшее ухудшение функции почек.
Следует проявлять осторожность при назначении антагонистов рецепторов АII женщинам детородного возраста, не пользующимся эффективными противозачаточными средствами, в связи с возможным неблагоприятным влиянием препаратов на внутриутробное развитие плода в случае незапланированной беременности.
Комбинированное лечение гипертонической болезни
Согласно рекомендациям ВОЗ/МОАГ 1999 г. , целью лечения больных ГБ является снижение АД до оптимальных или нормальных показателей (< 140/90 мм рт. ст.). Для молодых пациентов, для больных с сахарным диабетом установлены более низкие показатели целевого АД. Эффективное контролирование повышенного АД уменьшает сердечно-сосудистую заболеваемость и смертность у больных ГБ. На практике, однако, известно, что примерно у половины больных ГБ, получающих медикаментозное лечение, АД контролируется неадекватно. Как правило, 50-70 % пациентов для достижения целевых значений АД нуждаются в комбинированной антигипертензивной терапии. Рандомизированные плацебо-контролируемые исследования различных классов антигипертензивных препаратов также редко демонстрируют достижение полного эффекта при применении одного препарата более чем у 50 % больных.
Среди основных причин этого можно отметить недостаточную эффективность монотерапии, плохую приверженность больных к лечению, частично связанную с побочными эффектами, ухудшающими качество жизни, отсутствие правильного выбора лекарства и титрации доз, отсутствие своевременной смены препаратов для достижения целевого АД. Кроме того, этот факт может быть объяснен этиологической и патогенетической гетерогенностью ГБ и, как следствие, различной чувствительностью больных к лечению. В основе эффективности комбинированной терапии лежит воздействие на разные патогенетические механизмы, взаимодополняющие друг друга.
Комбинированная терапия позволяет обеспечивать эффективный контроль АД на фоне хорошей переносимости без увеличения дозы каждого из препаратов. Сочетание препаратов с различным механизмом действия также позволяет уменьшить изменения в органах-мишенях, по-разному влияя на механизмы повреждения сердца, сосудов и почек.
Важным моментом при проведении комбинированной терапии является проблема взаимодействия лекарственных средств, принимаемых одновременно. Благоприятными последствиями такого взаимодействия является усиление терапевтической эффективности вследствие их аддитивного действия, суммации или потенцирования эффектов, лучшая переносимость лечения и меньшая частота побочных эффектов при использовании низких доз составляющих компонентов.
Однако, нельзя забывать о возможности развития неблагоприятных последствий при сочетании нерациональных комбинаций антигипертензивных средств, таких как b -адреноблокатор и верапамил или дилтиазем, антагонист кальция дигидропиридинового ряда и a -адреноблокатор.
Наиболее рациональные комбинации антигипертензивных препаратов, рекомендованные ВОЗ/МОАГ в 1999 г., представлены в табл. 1.
При недостаточной антигипертензивной эффективности комбинации из двух препаратов возможно либо добавление к терапии третьего препарата, либо изменение сочетания препаратов.
Таблица 1. Рациональные комбинации антигипертензивных препаратов (ВОЗ/МОАГ, 1999г.)
|
Диуретики |
|
| Бета-адреноблокаторы |
|
| Ингибиторы АПФ |
|
| Антагонисты кальция |
|
| Антагонисты АII рецепторов |
|
| Альфа-адреноблокаторы |
|
Ингибиторы АПФ и диуретики
Сочетание ингибиторов АПФ и диуретиков является одним из наиболее эффективных вариантов комбинированной терапии ГБ. Антигипертензивная эффективность такой комбинации достигает 80 % и выше и может усиливаться на фоне диеты с ограничением приема поваренной соли. Комбинация диуретика с ингибитором АПФ более эффективна, чем сочетание первого с b -адреноблокаторами.
Ингибиторы АПФ устраняют нежелательные эффекты диуретической терапии. Так, гипокалиемия, часто наблюдаемая при лечении диуретиками, обычно нивелируется при совместном назначении их с ингибиторами АПФ.
Нейтральные или благоприятные эффекты ингибиторов АПФ в отношении липидного обмена, толерантности к глюкозе и инсулинорезистентности также могут нивелировать негативные метаболические эффекты диуретиков.
Комбинация ингибиторов АПФ с диуретиками имеет преимущество у пациентов ГБ в сочетании с хронической сердечной недостаточностью, с гипертрофией миокарда левого желудочка, диабетической нефропатией, у пожилых больных.
Бета-адреноблокаторы и диуретики
Антигипертензивная эффективность комбинации b -адреноблокатора и диуретика по данным клинических исследований составляет около 75 %. Кроме того, отмечено снижение заболеваемости и смертности у пациентов, страдающих ГБ, и в частности у пожилых больных.
Комбинация b -адреноблокаторов и диуретиков имеет дополнительные антигипертензивные возможности и может оказывать кардиопротективный эффект. Бета-адреноблокаторы нивелируют повышение активности ренина плазмы, индуцированное приемом диуретика. В свою очередь, диуретики контролируют повышение натрия, вызванное b -адреноблокаторами.
Несмотря на эти преимущества, использование комбинации b -адреноблокаторов и диуретиков имеет ряд ограничений, связанных с возможностью обоих классов препаратов повышать уровень триглицеридов, глюкозы и мочевой кислоты, а также вызывать сексуальные дисфункции.
Побочные метаболические эффекты терапии могут быть скорригированы использованием уменьшенных доз каждого из препаратов.
Бета-адреноблокаторы и антагонисты кальция
Бета-адреноблокаторы хорошо комбинируются с антагонистами кальция дигидропиридинового ряда, поскольку первые уменьшают сердечно-сосудистое сопротивление и снижают сердечный выброс, а последние являются периферическими вазодилататорами и увеличивают сердечный выброс.
Кроме того, b -адреноблокаторы устраняют рефлекторную тахикардию и активацию САС, которую вызывают дигидропиридиновые производные. Антигипертензивный эффект при назначении двух препаратов взаимоусиливающий и хорошо переносимый.
Указанная комбинация эффективна и имеет преимущества у больных ГБ в сочетании с ИБС, стенокардией напряжения.
Следует избегать комб
Ингибиторы ангиотензинпревращающего фермента (АПФ) применяются в кардиологии в течение почти 30 лет. За это время благодаря большому количеству крупных исследований была доказана эффективность этой группы препаратов при лечении артериальной гипертонии (АГ), сердечной недостаточности (СН), дисфункции левого желудочка (ЛЖ), гипертонической и диабетической нефропатии.
В настоящее время к ингибиторам АПФ относятся большое количество лекарственных средств, различающихся по физико-химическим и фармакокинетическим свойствам. В зависимости от характера группы, которая непосредственно связывается с активным центром АПФ, все ингибиторы АПФ делятся на три категории: сульфгидрильную (беназеприл, каптоприл), карбоксильную (цилазаприл, эналаприл, лизиноприл, периндоприл, рамиприл, спираприл, трандолаприл) и фосфонильную (фозиноприл). Большинство ингибиторов АПФ, кроме каптоприла и лизиноприла, являются пролекарствами и превращаются в активные метаболиты в печени или желудочно-кишечном тракте. Пролекарства более липофильны и после превращения в активные метаболиты лучше проникают в органы-мишени, однако у пациентов с заболеваниями и нарушениями функции печени наблюдается торможение активации ингибиторов АПФ при первом прохождении через нее, что необходимо учитывать при выборе препарата.
В основном ингибиторы АПФ и их метаболиты выводятся почками, а такие из них, как фозиноприл, трандолаприл и спираприл, — как с мочой, так и с желчью.
Капотен обладает небольшой продолжительностью действия, в связи с чем его необходимо назначать 3-4 раза в сутки, остальные ингибиторы АПФ характеризуются пролонгированным действием и их можно назначать 2 или 1 раз в сутки.
Все ингибиторы АПФ обладают одинаковым механизмом действия — ингибированием АПФ что приводит к уменьшению образования ангиотензина II из ангиотензина I благодаря снижению его уровня в крови и тканях. При этом снижаются как секреция альдостерона и вазопрессина, так и активность симпатической нервной системы. Ингибиторы АПФ подавляют кининазу II, вследствие чего происходит торможение распада брадикини-
на — мощного стимулятора высвобождения эндотелийзависимых факторов релаксации: оксида азота, эндотелийзависимого фактора гиперполяризации и простациклина.
Основные терапевтические эффекты ингибиторов АПФ следующие:
- снижение общего периферического сосудистого сопротивления;
- уменьшение пред- и постнагрузки ЛЖ;
- усиление натрийуреза;
- уменьшение гипертрофии стенки сосудов и миокарда;
- улучшение функции эндотелия;
- уменьшение агрегации тромбоцитов. <
Побочные эффекты при применении ингибиторов АПФ возникают сравнительно редко. К таким воздействиям относятся:
- артериальная гипотония;
- аллергические реакции, включая ангионевротический отек;
- гиперкалиемия, связанная со снижением секреции альдостерона (может наблюдаться у пациентов с застойной СН, у пожилых людей, у больных почечной недостаточностью и сахарным диабетом);
- острая почечная недостаточность, чаще развивающаяся на фоне лечения диуретиками в высоких дозах, у пожилых больных СН, при наличии гипонатриемии, двустороннем стенозе почечных артерий или стенозе артерии единственной почки. При этих состояниях ингибиторы АПФ снижают клубочковую фильтрацию, что приводит к увеличению уровня креатинина;
- протеинурия.
Наиболее часто встречающимся побочным действием ингибиторов АПФ является сухой кашель, который развивается у 5-10% больных. Причина этого эффекта не установлена, однако существует предположение, что он может быть вызван увеличением уровня брадикинина в легочной ткани. По способности вызывать кашель ингибиторы АПФ не различаются.
Аллергия и двусторонний стеноз почечных артерий являются абсолютными противопоказаниями к назначению ингибиторов АПФ. Их не следует назначать также больным с гипертрофической кардиомиопатией. Терапию ингибиторами АПФ необходимо прекратить при уровне калия более 6,0 ммоль/л, повышении уровня креатинина более чем на 50%, или более 3 мг/дл (256 ммоль/л).
Ингибиторы АПФ при АГ
Согласно российским рекомендациям по АГ, разработанным на основании последних Европейских рекомендаций по контролю АГ, основной целью лечения больных АГ является снижение риска развития сердечно-сосудистых осложнений (ССО) и смерти от них . При этом одним из важнейших условий является достижение целевого уровня артериального давления (АД), за который принимают АД < 140/90 мм рт. ст. При сочетании АГ с сахарным диабетом или поражением почек рекомендуется снижение АД до уровня < 130/80 мм рт. ст. На сегодняшний день ни один из классов антигипертензивных препаратов не имеет значимого преимущества в плане снижения АД и предупреждения развития ССО. В том, что касается их применения, то тут каждый класс препаратов занимает свою нишу, определяемую с учетом показаний и противопоказаний ( ).
Как видно из таблицы 1, ингибиторы АПФ, прочно занимают место в списке антигипертензивных препаратов первого ряда и имеют множество ниш для применения. Основываясь на результатах многоцентровых рандомизированных исследований, можно сделать вывод, что ингибиторы АПФ являются препаратами первого выбора у больных с СН, систолической дисфункцией ЛЖ или сахарным диабетом, у пациентов с перенесенным инфарктом миокарда или инсультом, а также у больных с высоким риском коронарной болезни сердца .
Первым рандомизированным крупномасштабным исследованием, продемонстрировавшим эффективность ингибиторов АПФ в плане снижения ССО вслед за диуретиками и b-адреноблокаторами было исследование CAPPP (The Captopril Prevention Project), в ходе которого сравнивались влияние ингибиторов АПФ (каптоприл 50 мг) и стандартной терапии (диуретики, β-блокаторы) на показатели заболеваемости и смертности от сердечно-сосудистых заболеваний у больных с АГ. Результаты 6-летнего наблюдения позволили продемонстрировать, что риск развития ССО был одинаковым в обеих группах. В то же время частота диабета снизилась при лечении каптоприлом. Также у пациентов с сопутствующим сахарным диабетом на фоне ингибиторов АПФ имело место снижение частоты ССО .
В исследовании PROGRESS пациенты, перенесшие инсульт или транзиторную ишемическую атаку как на фоне АГ, так и без нее получали активное лечение периндоприлом, 4 мг, при необходимости в схему терапии включали индапамид, 2,5 мг. В результате 4-летнего наблюдения было установлено, что комбинированная терапия привела к более выраженному снижению риска повторного инсульта и риска любых сосудистых осложнений, однако и монотерапия периндоприлом позволяла добиться клинически значимого снижения риска инсульта .
В ходе исследования ABCD (Appropriate Blood pressure Control Diabetes) сравнивалась эффективность длительного лечения эналаприлом и нисолдипином у пациентов с АГ и сопутствующим сахарным диабетом. Через 5 лет наблюдения было установлено, что при одинаковом снижении АД в обеих группах частота фатального и нефатального инфаркта миокарда была в 5 раз меньше среди пациентов, принимавших эналаприл .
Ингибиторы АПФ при сердечной недостаточности
Ингибиторы АПФ показаны всем больным с систолической дисфункцией (фракция выброса 40-45%), независимо от того, сочетается ли она с клиническими признаками СН — при отсутствии противопоказаний.
Отметим, что не всегда прием ингибиторов АПФ приводит к улучшению функционального класса и толерантности к физической нагрузке. У пациентов с недостаточностью кровообращения основной целью терапии ингибиторами АПФ является снижение смертности, частоты повторных госпитализаций и прогрессирования СН. Не все препараты этого класса изучались в ходе различных исследований, и адекватные дозировки установлены не во всех случаях, поэтому следует начинать с минимальных дозировок, постепенно доводя их до целевых значений, эффективность которых была доказана в крупных контролируемых исследованиях (табл. 2), или до максимально переносимой дозы. Подобная тактика лечения оправдана тем, что низкие дозы ингибиторов АПФ не позволяют достичь основной цели терапии — увеличения выживаемости. Терапию ингибиторами АПФ нужно проводить под контролем АД, уровня креатинина и калия.
| Рекомендуемые дозы ингибиторов АПФ при СН |
Исследования CONSENSUS и SOLVD продемонстрировали, что назначение эналаприла приводит к достоверному уменьшению смертности у пациентов с хронической СН, независимо от функционального класса. В исследовании CONSENSUS принимали участие пациенты с IV функциональным классом. Включение в стандартную схему терапии дигоксином и диуретиками эналаприла через 6 мес привело к значительному уменьшению смертности . Результаты исследования SOLVD подтвердили благоприятное влияние эналаприла на выживаемость при хронической недостаточности кровообращения у больных II-III функционального класса . В рамках исследования SOLVD также было доказано снижение смертности и прогрессирования СН у пациентов, перенесших инфаркт миокарда с дисфункцией ЛЖ без клинических признаков СН. Улучшение выживаемости в ранние сроки после инфаркта миокарда (на 3-15-й день заболевания) было продемонстрировано в ходе исследования AIRE (терапия рамиприлом), в которое были включены пациенты с клиническими признаками СН, а также исследований SAVE (терапия капотеном) и TRACE (терапия трандолаприлом), проводившихся у пациентов с систолической дисфункцией ЛЖ.
Применение ингибиторов АПФ в группе больных высокого риска
Долгое время обсуждалась проблема целесообразности назначения ингибиторов АПФ пациентам с сердечно-сосудистыми заболеваниями без СН. Окончательный ответ на этот вопрос дали исследования HOPE (терапия рамиприлом) и EUROPA (терапия периндоприлом), которые убедительно доказали пользу применения ингибиторов АПФ у пациентов с коронарной болезнью сердца и другими формами атеросклероза.
В исследовании HOPE принимали участие пациенты старше 55 лет с различными формами атеросклероза (коронарная болезнь сердца, поражение периферических артерий, инсульт) или сахарным диабетом, имевшие, по крайней мере, еще один фактор риска. При этом клинические признаки СН или снижения фракции выброса ЛЖ отсутствовали. В течение 5 лет больным назначались рамиприл или плацебо. Лечение рамиприлом достоверно уменьшило риск развития смерти от сердечно-сосудистых причин, инфаркта миокарда и инсульта. Снижение АД в группе рамиприла было сравнительно небольшим, поэтому улучшение отдаленного исхода у пациентов с высоким риском развития ССО, по результатам этого исследования, нельзя объяснить только гипотензивным действием препарата.
Доказательства эффективности ингибиторов АПФ у больных стабильной ишемической болезнью сердца удалось получить в ходе исследования EUROPA, в которое были включены пациенты, страдавшие стабильной коронарной болезнью сердца без СН. В течение 4 лет им проводилось лечение периндоприлом или плацебо, которые добавлялись к стандартной схеме терапии. На фоне приема периндоприла снизились показатели смертности от сердечно-сосудистых заболеваний, инфаркта миокарда и число внезапных смертей .
Полученные результаты, возможно, связаны с наличием каких-то дополнительных эффектов, например с улучшением эндотелиальной функции, так как в настоящее время дисфункция эндотелия рассматривается в качестве раннего фактора риска развития атеросклероза и атеротромбоза .
Таким образом, суммируя все вышесказанное, можно отметить, что ингибиторы АПФ представляют собой класс препаратов, которые хорошо переносятся пациентами, вызывают наименьшее количество побочных эффектов, метаболически нейтральны. Кроме того, их эффективность убедительно доказана благодаря огромному количеству крупных исследований, проводившихся среди больных с сердечно-сосудистой патологией.
Литература
- Российские национальные рекомендации по диагностике и лечению артериальной гипертонии. Второй пересмотр//Кардиоваскулярная терапия и профилактика. 2004. № 6.
- Wood D., De Backer G., Faergeman O., Graham I., Mancia G. and Pyorala K. et al. For the Second Joint Task Force of European and other Societies-ton Coronary Prevention: European Society of Cardiology, European Atherosclerosis Society, European Society of Hypertension, International Society of Behavioral Medicine, European Society of General Practice/ Family Medicine, European Network. Prevention of coronary heart disease in clinical practice. Eur Hear J. 1998; 19: 1434-1503.
- Chobanian A.V., Bakris G. L., Black H. R. et al. The seventh report of the Joint National Committee on prevention, detection, evaluation and treatment of high blood pressure. JAMA. 2003; 289: 2560-2572.
- PROGRESS Collaborative group. Effects of a perindopril-based blood pressure lowering regimen on cardiac outcomes among patients with cerebrovascular disease. Eur Heart J. 2003; 24: 475-484.
- Estasio R. O., Jeffers B. W., Hiatt W. et al. The effect of nisoldipine as compared with enalapril on cardiovascular outcomes in patients with non-insulin-dependent diabetes and hypertension. ABCD Study //N Eng J Med. 1998; 338: 645-652.
- CAPPP Hansson L., Lindholm L. H., Niskanen L. et al. Effect of angiotensin-converting-enzyme inhibition compared with conventional therapy on cardiovascular morbidity and mortality in hypertension: the captopril prevention project (CAPPP) randomized trial // Lancet. 1999; 353: 611.
- Consensus Trial Study group. Effects of enalapril on mortality in severe congestive heart failure. N Engl J Med. 1987; 316: 1429-1435.
- The SOLVD Investigators. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. N Ensi J Med. 1991; 325: 293-302.
- The HOPE Study Investigators. Effects of an angiotensin-converting enzyme inhibitor, ramipril, on death from cardiovascular causes, myocardial infarction, and stroke in high-risk patients. N Engl J Med. 2000; 342: 145-153.
- Taddei S., Virdis A., Chiadoni L., Salvetti A. The pivotal role of endothelium in hypertension / Medicographia. Issue 59. 1999; 21:1: 22-29.
Д. В. Небиеридзе
, доктор медицинских наук, профессор
Ф. С. Папова,
кандидат медицинских наук
ГНИЦПМ, Москва
Ингибиторы ангиотензинпревращающего фермента (АПФ) появились в 1975 году, когда был синтезирован каптоприл. В настоящее время все ингибиторы АПФ, в зависимости от химической группы, связанной в их молекуле с ионом цинка в активных центрах ангиотензин I-превращающего фермента, разделяют на группы:
- препараты с сульфгидрильной группой (каптоприл, метиоприл);
- препараты с карбоксиалкильной группой (эналаприл, периндоприл, рамиприлрил);
- препараты с фосфинильной группой (фозиноприл, церонаприл).
Биологической активностью обладают только каптоприл и лизиноприл, все остальные ингибиторы АПФ являются неактивными веществами, и превращаются в активные диацидные метаболиты только в результате гидролиза после всасывания в ЖКТ.
Механизм действия
В основе антигипертензивного действия ингибиторов АПФ лежит их способность подавлять активность кининазы II, одновременно влияя на функциональную активность ренин-ангионтензиновой и калликреин-кининовой систем. Ингибиторы АПФ блокируют выработку ангиотензина II, который оказывает сильное сосудосуживающее действие. Таким образом, подавляя выработку ангиотензина II, ингибиторы АПФ оказывают не только лечебное действие при хронической сердечной недостаточности, но и предотвращают ее.
Фармакологи выделяют плазменную и тканевую системы АПФ - первый определяет регуляцию АД, второй - оказывает длительное модулирующее действие в тканях.
Подавление АПФ в плазме:
- престариум - 80-95%
- квинаприл - 80%
- трандолаприл - 70-85%
- рамиприл - 60-80%
Сродство к тканевому АПФ:
- престариум - 6
- квинаприл - 5,8
- рамиприл - 5,2
- эналаприл - 3,6
Подавление тканевого АПФ является профилактикой гипертрофии сердца, гипертрофии мышечного слоя артериол, гипертрофии клубочков почек с их последующей гибелью.
Высокой жирорастворимостью обладают рамиприл и периндоприл, имеющие наиболее выраженный кардиопротективный эффект.
По продолжительности антигипертензивного эффекта ингибиторы АПФ делятся на 3 группы:
- препараты короткого действия (каптоприл, метиоприл) - прием 2-3 раза в сутки;
- препараты со средней продолжительностью действия (эналаприл) - 2 раза в сутки;
- препараты длительного действия (квинаприл, лизиноприл, периндоприл, рамиприл, спираприл, трандолаприл, фозиноприл) - 1 раз в сукти.
Дозировка ингибиторов АПФ при лечении АГ , мг (рекомендуемая суточная доза/начальная доза/кол-во приемов в сутки):
- каптоприл (капотен) - 12,5-100/12,5/2-3
- эналаприл (ренитек) - 5-40/5/1
- лизиноприл (привинил) - 5-40/5/1
- цилазаприл (инхибейс) - 2,5-5/1/1
- рамиприл (тритаце) - 1,25-7,5/1,25/1
- периндоприл (престариум А) - 2,5-10/1/1
- фосиноприл (моноприл) - 10-20/5/1-2
- беназеприл (цибацен) - 10-40/2,5/1
- моэксиприл (моэкс) - 7,5-15/3,75/1
- трандолаприл (гоптен) - 1-4/0,5/1
Показания к назначению ингибиторов АПФ:
- артериальная гипертензия;
- сердечная недостаточность (дисфункция левого желудочка);
- острый инфракт миокарда (высокая степень риска развития ИМ и при сердечной недостаточности после ИМ);
- сахарный диабет (диабетическая нефропатия);
- протеинурия;
- гипертрофия левого желудочка;
- пароксизмальная мерцательная аритмия;
- метаболический синдром;
- кардиоваскулярная протекция при атеросклерозе сонных артерий и артерий головного мозга.
Противопоказания к назначению ингибиторов АПФ :
- стеноз артерии единственной функционирующей почки; двусторонние стенозы почечных артерий;
- тяжелая почечная недостаточность (креатинин выше 300 мкмоль/л);
- гиперкалиемия более 5,5 ммоль/л;
- выраженная артериальная гипотония (систолическое АД менее 90 мм рт.ст.);
- аортальный стеноз;
- беременность;
- кормление грудью;
- детский возраст;
- индивидуальная непереносимость ингибиторов АПФ.
Побочные эффекты ингибиторов АПФ
В большинстве случаев ингибиторы АПФ хорошо переносятся больными, а побочные эффекты возникают редко. Наиболее часто встречающиеся побочные эффекты при приеме ингибиторов АПФ: артериальная гипотония, гиперкалиемия, сухой кашель, нарушение функции почек, что проявляется повышенной концентрацией креатинина в сыворотке, ангионевротический отек.
Риск развития гиперкалиемии снижается при совместном применении ингибиторов АПФ с петлевыми и тиазидными диуретиками.
К неспецифическим побочным эффектам относят нарушение вкусовых ощущений, лейкопению, кожные высыпания, диспептические расстройства, развитие анемии.
Лекарственное взаимодействие
Одновременное применение ингибиторов АПФ с тиазидными или петлевыми диуретиками усиливает гипотензивное действие и снижает риск развития гипокалиемии.
Лечение ацетилсалициловой кислотой совместно с рамиприлом сопровождается меньшим снижением сердечнососудистой летальности, чем лечение только ингибитором АПФ.
Факторами риска развития гиперкалиемии (наряду с почечной недостаточностью) у пациентов, которые получают ингибиторы АПФ, считаются одновременное применение солей калия, калийсберегающих диуретиков и нестероидных противовоспалительных средств.
Ингибиторы АПФ повышают чувствительность тканей к инсулину, что способствует увеличению сахароснижающего эффекта препаратов инсулина.
В связи с усугублением миелотоксического влияния назначение ингибиторов АПФ больным, которые получают аллопуринол, цитостатики, иммунодепрессанты, может повысить риск развития лейкопении.
ВНИМАНИЕ! Информация, представленная сайте сайт носит справочный характер. Администрация сайта не несет ответственности за возможные негативные последствия в случае приема каких-либо лекарств или процедур без назначения врача!
Ингибиторы ангиотензинпревращающего фермента (ИАПФ) – одна из ведущих групп лекарственных средств, применяемых при лечении болезней сердца и сосудов. Их высокая эффективность определяет большое количество торговых наименований, представленных на рынке. Попробуем их систематизировать.
К ИАПФ относятся следующие вещества:

Выпускаются готовые комбинации ИАПФ с диуретиками:
- каптоприл + диуретик (капозид);
- эналаприл + диуретик (ко-ренитек, рениприл ГТ, эналаприл Н, энам-Н, энап-Н, энзикс, энзикс дуо);
- лизиноприл + диуретик (зониксем НД, ирузид, ко-диротон, лизиноприл Н, лизиноприл НЛ, лизоретик, рилейс-сановель плюс, скоприл плюс);
- периндоприл + диуретик (ко-перинева, ко-пренесса, нолипрел А, нолипрел форте, периндид);
- рамиприл + диуретик (вазолонг Н, рамазид Н, тритаце плюс, хартил Д);
- хинаприл + диуретик (аккузид);
- фозиноприл + диуретик (фозикард Н).
Существуют и готовые комбинации ИАПФ с антагонистами кальция:

Лечебный эффект
ИАПФ обладают антигипертензивным эффектом, нормализуя повышенное артериальное давление.
Доказана их способность вызывать регресс , развивающейся при артериальной гипертензии, а также вследствие хронической сердечной недостаточности.
ИАПФ защищают сердечную мышцу, усиливая коронарный кровоток. Эти препараты уменьшают риск внезапной смерти вследствие .
Средства способны улучшать электрические свойства миокарда, снижая частоту экстрасистолии.
ИАПФ улучшают усвоение глюкозы клетками, благотворно влияя на углеводный обмен. Они обладают калийсберегающим действием, а также повышают в крови содержание «хорошего» холестерина.
Побочное действие
При длительном приеме этих препаратов может развиться угнетение кроветворения. Это проявляется снижением содержания в крови лейкоцитов, эритроцитов и тромбоцитов. Поэтому при терапии ИАПФ нужно регулярно повторять общий анализ крови.
Вероятно развитие аллергических реакций и непереносимости. Может возникнуть зуд, покраснение кожи, крапивница, фотосенсибилизация.
ИАПФ могут вызвать нарушение функции пищеварительной системы: извращение вкуса, тошноту и рвоту, дискомфорт в области желудка. Иногда появляются понос или запор, нарушается функция печени. Не исключается появление язвочек (афт) в полости рта.
ИАПФ могут усиливать тонус парасимпатической нервной системы, а также активировать синтез простагландинов. Этим объясняется возникновение сухого кашля и изменение голоса. Кашель чаще возникает у некурящих больных и у женщин. Он облегчается после приема нестероидных противовоспалительных препаратов, но никак не изменяется после употребления противокашлевых средств.
У пациентов с выраженным сужением почечной артерии вероятно парадоксальное повышение артериального давления.
В некоторых случаях эти средства вызывают гиперкалиемию.
Есть данные, что при постоянном приеме ИАПФ повышается риск падений и переломов костей конечностей.
Противопоказания
ИАПФ не назначаются при их непереносимости.
Они не показаны при выраженном , артериальной гипотензии, беременности и лактации.
ИАПФ нельзя использовать при стенозе почечной артерии, а также гиперкалиемии любого происхождения.
Показания к применению
ИАПФ могут применяться в любой стадии . Особенно они показаны при сопутствующей сердечной недостаточности, сахарном диабете, обструктивных заболеваниях бронхов, значительной гиперлипидемии и .
Показано назначение этих препаратов при сопутствующей ишемической болезни сердца, особенно при постинфарктном кардиосклерозе. Во многих случаях применение ИАПФ оправдано и в первые двое суток после инфаркта миокарда.
ИАПФ показаны при лечении . Они положительно влияют на клиническое течение и прогноз заболевания.
А ртериальная гипертензия считается фактором риска развития целой группы опасных патологических процессов и неотложных состояний: от классического геморрагического или ишемического инсульта для инфаркта, острой почечной недостаточности или хронической ее формы с быстрым прогрессированием.
Наиболее эффективная терапия указанного состояния на ранних этапах, когда показатели тонометра не достигают стабильно высоких значений.
Эффективное лечение предполагает применение целой группы медикаментов разных фармацевтических типов. Они влияют на триггеры роста артериального давления, но иными путями. Потому вероятность побочных эффектов, их тяжесть, общая действенность неодинаковы.
Ингибиторы АПФ - это мощные, но при этом более мягкие в плане нежелательных явлений лекарства для терапии артериальной гипертензии, которые блокируют биохимическую составляющую сужения сосудов, благодаря чему считаются одним из самых эффективных средств из существующих сегодня.
Используются длительными курсами, в некоторых случаях требуется пожизненный прием.
Выписываются для лечения артериальной гипертензии и профилактики неотложных состояний у пациентов из группы риска (см. Показания).
Суть фармацевтического эффекта заключается не в одном, а в группе положительных явлений.
- Почки постоянно продуцируют прегормон-ренин. Под воздействием особого вещества в ходе реакции он превращается в ангиотензин, который способствует сужению просвета всех сосудов организма и стабильному росту артериального давления.
При повышении его концентрации развивается стойкая гипертензия, которая с трудом корректируется прочими средствами.
Веществом, которое способствует химической реакции выступает - ангиотензин превращающий фермент сокращенно (АПФ). Термин ингибирует значит замедляет или снижает скорость синтеза до приемлемых отметок. Потому артериальное давление приходит в норму.
Препараты ингибиторы воздействуют на фундаментальный биохимический фактор, потому они считаются одними из самых эффективных.
- Активизация выработки брадикинина. Очередное специфическое вещество. Выступает естественным цитологическим протектором.
Предотвращает повреждение тканей и клеток почек, сердца (миокарда). Снижает риски неотложных состояний на 20-30% в среднем.
Потому ингибитор АПФ любого поколения используется в рамках профилактики инфаркта и почечной недостаточности.
- Замедление синтеза гормонов коры надпочечников. За счет снижения скорости выработки ренина и ангиотензина.
По этой причине фильтрующая функция почек остается на должном уровне, жидкость не задерживается в организме.
Косвенно это приводит к падению артериального давления и снижает нагрузку на почки, сердце.
Что особенно важно у пациентов с артериальной гипертензией, сахарным диабетом, эндокринными заболеваниями.
Также медикаменты группы ингибирующих ангиотензин превращающий фермент предотвращают слипание форменных клеток крови, не позволяют образоваться тромбам, снижают концентрацию холестерина.
Механизм действия ингибиторов АПФ (фармакокинетика) основан на торможении одних биохимических реакций и ускорении других.
Эффект комплексный, что и делает медикаменты едва ли не самыми главными в вопросе терапии на любом этапе патологического процесса.
Классификация и отличия
Ингибиторы АПФ типизируются по поколениям. Каждое включает в себя группу наименований средств.
Соответственно, последующее поколение считается более эффективным и безопасным, чем предыдущее.
Сказанное не всегда абсолютная истина. Многие средства ранних групп отличаются высокой эффективностью, но и существенными рисками, потому как влияют на организм слишком грубо.
1 поколение
Созданы в середине 70-х годов прошлого столетия. Исторически первые средства указанной фармацевтической группы.
Отличаются высокой фармакологической активностью и эффективностью, однако провоцируют множество побочных эффектов и крайне требовательны к выбору дозировки (как и другие медикаменты, но в данном случае речь идет о критической зависимости).
При неправильном использовании возникает резкое падение артериального давления, что чревато неотложными состояниями. Потому медикаменты категорически не подходят для самостоятельного приема.
На современном рынке представлены три ключевых типа с сульфгидрильной группой:
- Каптоприл . Имеет несколько торговых названий: Катопил, Капотен, Блокордил, Ангиоприл. Считается основным медикаментом для срочного, экстренного снижения артериального давления.
Используется малыми дозировками, потому как результат достигается в считанные минуты.
Исторически синтезирован первым в 1975 году. Используется в практике кардиологов как средства неотложной помощи больным при гипертоническом кризе. Также в деле лечения стойкой ГБ (стабильный рост давления).
- Более мягкий ингибитор АПФ при общей высокой фармацевтической активности. Используется для коррекции уровня артериальной гипертензии умеренной стадии. Еще одним показанием считается застойная сердечная недостаточность.

- (Зокардис). Самый мягкий препарат первого поколения. Вызывает минимум нежелательных явлений. Но и эффект не столь выраженный. Однако это делает медикамент подходящим для лечения начальных стадий артериальной гипертензии.

Ключевые особенности «ранних» ингибиторов АПФ:
- Малая продолжительность действия, поскольку средства нестабильны и в организме основные вещества быстро окисляются.
- Высокая биодоступность. Что способствует стремительному наступлению положительного эффекта. Преимущество этого момента заключается в возможности использовать препараты для экстренной помощи при гипертоническом кризе, неотложных состояниях.
- Выведение происходит, преимущественно, почками.
2 поколение
Активнее всего используется сегодня в практике кардиологов России и стран бывшего Союза. Отличается хорошим сочетанием эффективности и безопасности.
При этом вероятность побочных явлений, тяжесть таковых все еще велика.
Перечень наименований с карбоксильной группой:
- Эналаприл (Вазолаприл, Эналакор, Энам, Рениприл, Ренитек, Энап, Инворил, Корандил, Берлиприл, Багоприл, Миоприл).
Используется для лечения патологического роста артериального давления в качестве средства для комплексного применения.
Преимущественно у пациентов старшей возрастной группы, потому как обладает выраженной активностью по предотвращению образования тромбов и выведению холестерина, хотя и не может конкурировать в этом отношении со специализированными медикаментами.

- Периндоприл. Имеет множество торговых вариантов: Перинева, Престариум, Перинпресс, Парнавел, Гиперник, Стопресс, Арентопреси.
Используется в качестве средства комплексного лечения гипертонической болезни, в рамках профилактики инфаркта, инсульта.
Также может применяться в решении задачи монотерапии при гипертензии на ранних стадиях, симптоматическом роста показателей тонометра.
Считается наиболее эффективным и безопасным из ингибиторов АПФ второго поколения.

- Лизиноприл. Среди наименований Диротон, Ирумед, Диропресс, Литэн, Синоприл, Даприл, Лизигамма, Принивили прочие.
Используется сравнительно часто у пациентов без патологий почек с преимущественным поражением кардиальных структур. Потому как полностью выводится с мочой.

- Перечень препаратов: Дилапрел, Вазолонг, Пирамил, Корприл, Рамепресс, Хартил, Тритаце, Амприлан.
Назначается пациентам в качестве средства для лечения артериальной гипертензии на ранних этапах.
Более выраженные фазы со стойким повышением показателей требуют применения других препаратов.

Особенности иАПФ второго поколения:
- Выводятся различными путями: почками, печенью, сразу несколькими (зависит от конкретного наименования).
- Высокая биодоступность. Но она меньше, чем у средств первого поколения. Потому эффект наступает не сразу, а спустя 20-30 минут, возможно больше.
- Продолжительность действия выше. Если у средств вроде Каптоприла длительность порядка 1-1.5 часа, в данном случае 5-8.
Медикаменты могут использоваться в качестве постоянных в деле терапии.
3 поколение
Несмотря на то, что созданы относительно поздно, и это последнее поколение, их преимущества не так очевидны, как может показаться.
Отмечают факторы эффективности (действие мягкое), количества побочных явлений (встречаются нечасто, те, что есть, относительно легко переносятся пациентами).
Однако спорными эти медикаменты делает сравнительно малая биодоступность (результат наступает почти через 30-60 минут), выведение сразу несколькими путями: печенью и почками, что увеличивает количество противопоказаний и повышает риски побочных явлений при дисфункции.
Список препаратов ингибиторов АПФ последнего поколения с фосфинильной группой:
- Фозиноприл. Моноприл, Фозинап, Фозикард, Фозинотек.
- Церонаприл.

Внимание:
В экстренных ситуациях категорически не подходят по причине долгого периода до начала действия.
В то же время клинический эффект сохраняется на протяжении многих часов, что качественно отличает средства третьего поколения от аналогичных.
Список конкретных торговых вариантов неполный, но именно эти лекарства назначаются чаще всего.
Все рассмотренные поколения имеют собственную сферу преимущественного применения, сказать какие препараты лучше или хуже не получится. Зависит от ситуации и конкретного случая, пациента.
Классифицировать ингибиторы АПФ можно и по основанию частоты приема:
- Короткая продолжительность действия: Каптоприл. Принимают 2-3 раза в сутки.
- Средние по длительности. Эналаприл. 2 раза в сутки.
- Пролонгированные. Периндоприл, Лизиноприл. 1 раз в день.
Показания
Основания для применения ингибиторов АПФ разнообразны. Главным безусловно является артериальная гипертензия любого происхождения.
Эффект будет неодинаковым, потому как причину сужения сосуда могут быть разными, биохимическая составляющая с выработкой ангиотензина из ренина присутствует всегда, но роль во всех ситуациях отлична.
Помимо, можно назвать следующие показания к использованию:
- . Средства способствуют снижению скорости деструкции кардиальных тканей, что уменьшает общую площадь и обширность поражения структур сердца. Эффект уже описывался выше.

- , перенесенная в недавнем прошлом. То есть состояние после инфаркта. Суть та же, ингибиторы АПФ снижают риски развития рецидива.

- Инсульт ишемического типа. Отмирание мозговых тканей, церебральных структур без нарушения целостности сосудов.
Ингибиторы АПФ используются для нормализации артериального давления, которое почти всегда повышается на фоне неотложного состояния.
Но врачи внимательно следят за жизненно важным показателем. Потому как возможна нестабильность уровня АД.

- . Кардиальная недостаточность в любой фазе. Для превенции инфаркта.

- Хроническая почечная дисфункция.
Важное условие - препарат не должен выводиться только парным органов. Иначе состояние усугубится.
- Сахарный диабет с вовлечением в патологический процесс периферических сосудов (страдают конечности), также выделительной системы. Рост концентрации холестерина в связи с течением эндокринного заболевания.
- Падение сократительной функции миокарда. .

- Облитерирующий атеросклероз рук или ног (без отложения холестериновых бляшек).
- Нефропатия на фоне текущего сахарного диабета. Суть ее заключается в поражении почек, прогрессирующем снижении фильтрующей функции.
Указанные показания в большинстве своем предполагают комплексную терапию, одних ингибиторов АПФ недостаточно. Не считая легких и средних форм артериальной гипертензии как диагноза или симптоматического момента.
Не всегда целесообразно применять указанную фармацевтическую группу если речь идет только об атеросклерозе, гиперхолестеринемии без роста показателей тонометра. Есть более подходящие средства.
Внимание:
В любом случае, использовать лекарства нужно только по рекомендации врача. Это не безобидные витамины (кстати, и они могут негативно подействовать при неправильном использовании).
При систематическом приеме ингибиторы АПФ почти вдвое снижают вероятность инсульта или инфаркта, защищают кардиальные структуры и сосуды, почки от деструкции. Косвенным образом нормализуют сократительную способность миокарда.
Противопоказания
Не во всех случаях можно использовать описанные препараты. В каких ситуациях лучше воздержаться:
- Рост концентрации калия. Чрезмерное его количество (уровень свыше 5.5).
- Стабильно низкое давление или склонность к стремительному палению показателей тонометра.
- Выраженная почечная недостаточность.
- Сужение артерий области того же парного органа.
- Индивидуальная повышенная чувствительность к препарату, обнаруживается только опытным путем.
- Поливалентная аллергическая реакция на медикаменты. Встречается редко. Но требует осторожного подхода. Относительное противопоказание.
- Беременность, независимо от фазы.
- Лактация, кормление грудью.
При наличии хотя бы одного основания, описанного выше, вред может оказаться несоизмеримо больше, чем польза. Без назначения специалиста ни о каком приеме речи не идет.
Побочные эффекты
Среди часто встречающихся нежелательных реакций:
- Резкое падение артериального давления. Особенно, если принята большая доза или схема терапии неадекватная. Обычно организм адаптируется самостоятельно спустя несколько дней, максимум неделю от приема и восстанавливает тонус сосудов.
- Аллергическая реакция на компоненты препарата. Проявляется кожным зудом, приступом бронхиальной астмы, отеком Квинке, в крайних случаях анафилактическим шоком.
- Сухой непродуктивный кашель на протяжении длительного времени.
- Тошнота, рвота, изжога, отрыжка, понос, чередование нарушений стула (то послабление, то запор).
- Диспепсические явления. Также на ранних этапах лечения, до привыкания к воздействию средства.
- Холестаз. Боли в правом подреберье. Печеночные проблемы.
- Извращение гастрономических предпочтений. Крайне редко.
- Острая почечная недостаточность. При наличии сердечной дисфункции возможен отказ работы парного органа. Побочное явление встречается у тяжелобольных людей, чаще пожилых.
- Рост количества нейтрофилов, эозинофилов при проведении общего анализа крови. Это вариант клинической нормы, но врачи должны быть предупреждены о приеме средств, чтобы не сделать ложного вывода.
- Изменение биохимических показателей организма, электролитический дисбаланс.
Эти побочные эффекты ингибиторов АПФ требуют дополнительной консультации с лечащим специалистом-кардиологом, потому как могут нести опасность для здоровья и жизни или существенно снизить качество последней.
В остальном же переносимость медикаментов хорошая, нет оснований для отмены или пересмотра курса.
В заключение
Ингибиторы АПФ - эффективные препараты для комплексного лечения, а в некоторых случаях и монотерапии артериальной гипертензии.
Сложные механизмы влияния на организм также позволяют назначать лекарства указанной группы в сочетанных случаях, когда имеют место патологии сердца, почек, сосудов.
Однако же это далеко не безобидные медикаменты, потому речи о самостоятельном бесконтрольном использовании не идет. Опасно для жизни и здоровья.
Необходимо проконсультироваться с кардиологом, пройти полное обследование. Только после можно говорить о терапии.